Saraf Perifer
Masalah dan Penanganannya
S
ERI BUKU AJAR
Dr. Tjokorda Gde Bagus Nahadewa, M. Kes., dr. SpBs
Editor:Co Editor:
Tjokorda G. A. Senapathi, dr. SpAnKAR
Prakata:
Prof. Darto Satoto, dr. SpAn-KAR
v
Prakata
Di dalam buku teks yang sangat komprehensif ini pembaca
dapat mengikuti pengetahuan yang paling baru fi siologi dan anatomi
anestesia regional dan penanganan nyeri dan informasi secara evidence-based yang melingkupi banyak topik termasuk embriologi susunan saraf dan anatomi, histologi dan patologi yang relevan. Pada topik
neurofi siologi dan farmakologi dari obat-obat analgesik sangat esensial
untuk dimengerti untuk pendekatan yang optimal pada prosedur teknik anestesia regional pada pembedahan dan pencegahan nyeri pasca operasi dan sindroma nyeri kronis.
Pengetahuan mengenai terjadinya dampak penyakit-penyakit
pe-nyerta dan usia tua pada praktek anestesia regional sangat penting untuk mendapatkan teknik yang aman dan efektif terutama pada penanganan
nyeri pada kasus-kasus risiko tinggi. Pemakaian opioid dan non opioid
pada teknik penanganan nyeri multimodal juga dibahas dalam buku teks ini karena pentingnya mendapatkan hasil yang memuaskan pasien.
Kemajuan-kemajuan masa kini dalam pemakaian alat-alat modern dalam prosedur anestesia regional: stimulator saraf, jarum-jarum sti-mulasi, USG, kateter disposibel dan lain-lain, yang memungkinkan ahli anestesi lebih trampil dalam melakukan blok saraf, memperpanjang
du-rasi analgesia dengan teknik infus dan mengurangi komplikasi (trauma saraf dan infeksi). Juga dibahas prosedur anestesia regional pada
kasus-kasus spesifi k misalnya pada pasien-pasien ambulatory, geriatri,
pasien-pasien obstetri, dan nyeri akut dan kronis, dan pada kasus-kasus
emergensi.
Penulis: Dr. Tjokorda Gde Bagus Mahadewa, M. Kes., dr. SpBs Penyunting: Tim Indeks
Koordinator editorial: Tjokorda G. A. Senapathi, dr. SpAnKAR Penata letak: Danish Art 77
Pemodifi kasi desain sampul: Marcella Virginia
Hak Cipta Bahasa Indonesia © 2013 PT Indeks
Permata Puri Media Jl. Topaz Raya C2 No. 16 Kembangan Utara-Jakarta Barat 11610 e-mail: [email protected]
All rights reserved. No part of this book may be reproduced or transmitted, in any form or by any means, electronic or mechanical including photocopying, recording or by any information storage retrieval system, without permission in writing from the publisher or copyrights holder.
Hak cipta dilindungi oleh undang-undang. Dilarang memperbanyak atau memin-dahkan sebagian atau seluruh isi buku ini dalam bentuk apa pun, secara elektronis maupun mekanis, termasuk memfotokopi, merekam, atau dengan teknik perekaman lainnya, tanpa seizin tertulis dari penerbit atau pemegang hak cipta.
I S B N 10 9 7 9 - 0 6 2 - 13 9 7 8 - 9 7 9 - 0 6 2 -
10 9 8 7 6 5 4 3 2 1
vi
Saraf Perifervii
Merupakan suatu kehormatan bagi saya untuk berpartisipasi dalam buku teks ini yang diciptakan oleh para pakar muda dalam bidangnya. Menurut saya buku teks ini akan menjadi teks standar untuk para praktisi kedokteran dan spesialis.
Prof. Darto Satoto, dr. SpAn-KAR (FK UI)
Kata Pengantar
Buku ”cedera saraf tepi” ini merupakan tulisan yang membahas
berbagai topik mengenai cedera saraf tepi, aspek klinis dan
penata-laksanaannya sebagai dasar untuk mempelajari dan memahami cedera saraf tepi untuk kemudian dapat diaplikasikan secara klinis.
Buku ini disusun sebagai sajian untuk mahasiswa kedokteran,
paramedis, bahan untuk Program Profesi Dokter dan Program
Pen-didikan Dokter Spesialis I (PPDS I) Saraf, Anestesi, Bedah, Bedah Saraf, Bedah Tulang, Rehabilitasi Medik maupun disiplin ilmu lain yang ter kait dan dengan adanya bahan ini diharapkan peserta didik dapat belajar mandiri.
Mengingat perkembangan ilmu khususnya Saraf Tepi yang ma sih
nisbi, kami harapkan buku ringkas ini sebagai pelita dalam
kegelap-an sehingga selalu dapat mengikuti perkembkegelap-angkegelap-an ilmu ykegelap-ang terjadi. Harapan kami buku ini akan dapat memberikan manfaat. Terimakasih.
Denpasar, Agustus 2012
Istri tercintaTjok Indira Kusumadewi, Ananda Tjok Sri, Ananda Tjok Mahadewi, Ananda Tjok Mahaputra, Ananda Tjok Mahaputri dan Ananda Tjok Maharani.
Serta
Ayahanda dr. Tjokorda Gde Subamia Ibunda A.A. Alit Suarthi
xi
Om Swastyastu,Pertama-tama marilah kita bersama memanjatkan puji syukur
kehadapan Ida Sang Hyang Widi Wasa/Tuhan Yang Maha Esa atas terbitnya buku ini, yang merupakan kumpulan makalah, tentang cedera saraf tepi dilihat dari aspek klinis dan penatalaksanaannya.
Sebagai Rektor Universitas Udayana (UNUD), saya bangga atas apa yang telah dikerjakan oleh staf Satuan Medik Fungsional (SMF) Bedah Saraf, Anestesi, Saraf dan Rehabilitasi Medis Fakultas Kedokteran (FK)
UNUD/Rumah Sakit Umum Pusat (RSUP) Sanglah-Denpasar. Buku ini
merupakan bukti bahwa dokter Universitas Udayana bisa memberikan sumbangsihnya untuk khasanah ilmu kedokteran.
Pada prinsipnya saya menyambut baik diterbitkannya buku ini, karena semua hal tersebut sangat penting diketahui oleh mahasiswa, paramedis, dokter umum maupun dokter residen, yang bertugas di
Puskesmas maupun Rumah Sakit Daerah. Mudah-mudahan apa yang
didapatkan dari buku ini dapat menambah pengetahuan para pembaca
dan dapat bermanfaat dalam tugas sehari-hari di tempat tugas
masing-masing.
Om Shanti Shanti Shanti Om
Prof. Dr. I Made Bakta, dr. SpPD-KHOM
Kata Sambutan Rektor
xiii
Prof. Darto Satoto, dr.SpAn-KARKepala Divisi Anestesia Regional
Konsultan Anestesi Regional Departemen Anestesiologi dan Intensive Care FKUI/RSCM
Prof. (Emr) Dr. Kahdar Wiriadisastra, dr. SpBS(K)
Konsultan Bagian/SMF Bedah Saraf Fakultas Kedokteran Universitas
Padjadjaran (FK UNPAD)/RS dr Hasan Sadikin-Bandung
Prof. Dr. Abdul Hafi d Bajamal, dr. SpBS(K)
Kepala Bagian/SMF Bedah Saraf Fakultas Kedokteran Universitas
Airlangga (FK UNAIR)/RS dr Soetomo-Surabaya
Prof. Dr. A.A. Raka Sudewi, dr.SpS(K)
Direktur Pascasarjana Universitas Udayana
Konsultan SMF Saraf FK UNUD/RSUP Sanglah-Bali
Prof. Dr. Sri Maliawan, dr. SpBS(K)
Kepala Divisi Neurofunctional Surgery
Konsultan dan Kepala SMF Bedah Saraf FK UNUD/RSUP Sanglah-Bali
Prof. Dr. Andi Asadul Islam, dr. SpBS(K)
Konsultan dan Kepala Bagian/SMF Bedah Saraf FK UNHAS-Makassar
xiv
Saraf Periferxv
Prof. Dr. Made Wiryana, dr. SpAN(KIC)Konsultan Intensive Care dan Kepala Bagian /SMF Anestesiologi-Terapi Intensif dan Penanganan Nyeri FK UNUD/RSUP Sanglah-Bali
Dr. M.Z. Arifi n, dr. SpBS(K)
Kepala Bagian/SMF Bedah Saraf Fakultas Kedokteran Universitas
Padjadjaran (FK UNPAD)/RS Hasan Sadikin-Bandung
Dr. Nyoman Golden, dr. SpBS(K)
Kepala Divisi Neurooncology
Konsultan SMF Bedah Saraf FK UNUD/RSUP Sanglah-Bali
Dr. Tjokorda G.B. Mahadewa, M.Kes, dr. SpBS
Kepala Divisi Neurospine & Peripheral Nerve
Konsultan SMF Bedah Saraf FK UNUD/RSUP Sanglah-Bali
Dr. DPG Purwa Samatra, dr.SpS(K)
Kepala Bagian/SMF Saraf FK UNUD/RSUP Sanglah-Bali
Dr. Thomas Eko Purwata, dr.SpS(K)
Konsultan SMF Saraf FK UNUD/RSUP Sanglah-Bali
I Gusti Ngurah Purna Putra, dr. SpS(K)
Konsultan SMF Saraf FK UNUD/RSUP Sanglah-Bali
Aida Tantri, dr.SpAn-KAR
Konsultan Anestesi Regional Departemen Anestesiologi dan Intensive Care FKUI/RSCM
Pryambodho,dr.SpAn-KAR
Konsultan Anestesi Regional Departemen Anestesiologi dan Intensive Care FKUI/RSCM
Tjokorda Gde Agung Senapathi, dr. SpAn-KAR
Konsultan Anestesi Regional SMF/Bagian Anestesiologi-Terapi Intensif dan Penanganan Nyeri FK UNUD/RSUP Sanglah-Bali
Tjokorda Dalem Kurniawan, dr. SpRM
Kepala SMF Rehabilitasi Medik FK UNUD/RSUP Sanglah-Bali
Daftar Isi
Prakata ...
Kata Pengantar ... Kata Sambutan Rektor UNUD ...
Dat ar Kontributor ...
Dat ar Isi ...
1. Pendahuluan ... Abdul Hafi d Bajamal
2. Epidemiologi Cedera Saraf Tepi ... MZ Arifi n
3. Anatomi dan fi siologi saraf tepi ...
DPG Purwa Samatra
4. Patofi siologi Cedera saraf tepi ...
Nyoman Golden
5. Diagnosis Cedera saraf tepi ...
AA Raka Sudewi
6. Tatalaksana Cedera saraf tepi ...
Kahdar Wiriadisastra
7. Cervical Root Syndrome ...
8. Thoracic Outlet Syndrome ...
Tjokorda GB Mahadewa
9. Cedera Pleksus Brachialis ...
Tjokorda GB Mahadewa
10. Subscapular dan Ulnar Neuropathy ...
Tjokorda GB Mahadewa
11. Cedera Bahu dan Saraf tepi ...
Tjokorda GB Mahadewa
12. Carpal Tunnel Syndrome ...
Tjokorda GB Mahadewa
13. Ischialgia ...
Tjokorda GB Mahadewa
14. Meralgia Paresthetica ...
Tjokorda GA Senapathi
15. Peroneus dan Saphenous Neuropathy ...
Tjokorda GB Mahadewa
16. Tarsal Tunnel Syndrome ...
Tjokorda GB Mahadewa
17. Cubital Tunnel Syndrome ...
Tjokorda GB Mahadewa
18. Tumor Saraf Tepi ...
Sri Maliawan
19. Radial Nerve Entrapment ...
Andi Asadul Islam
20. Neuropati Perifer ...
Made Wiryana
21. Elektrodiagnostik pada cedera saraf tepi ...
Thomas Eko Purwata, I G N Purna Putra
22. Tatalaksana Konservatif pada Cedera saraf tepi ...
I G N Purna Putra, Thomas Eko Purwata
23. Rehabilitasi cedera saraf tepi ...
Tjokorda Dalem Kurniawan, Made Ramayani
24. Sejarah Anestesia Regional saraf tepi ...
Darto Satoto, Aida Tantri, Pryambodho
25. Dasar-dasar Anestesi Regional ...
Tjokorda GA Senapathi
26. Blok Saraf Perifer ...
Tjokorda GA Senapathi
27. Pengenalan Tehnik Regional Anestesi dengan Tuntunan USG...
Tjokorda GA Senapathi
28. Ringkasan ...
Tjokorda GB Mahadewa
xix
Dr. Tjokorda Gde Bagus Mahadewa, M.Kes., dr. SpBS, putra Puri Peliatan Ubud-Gianyar,dari pasangan Tjokorda Gde Subamia, dr., dan A.A. Alit Suarthi pada 6 September 1974. Pendidikan dokter diselesaikan di FK UNUD (1999), Magister Kesehatan dan Spesialis Bedah Saraf FK UNPAD (2005), selesai Doktor di FK UNUD (2012) dan Spine Fellow Aichi Medical University (AMU) Japan; sebagai Kepala Divisi
Neurospine and peripheral nerve di FK UNUD/
RSUP Sanglah 2005-sekarang.
Aktif berbicara di seminar ilmiah, Nasional maupun Internasional, dengan karya tulis ilmiah yang dihasilkan dan dimuat di jurnal Nasional maupun Internasional. Beberapa tulisannya berjudul: Complete Sudden Paraplegia from Lumbar Schwannoma: A case report (Journal of Neurosurgery-USA); Intramedulary Neurosarcoidosis in the medula oblongata: A case report (Surgical Neurol Journal USA); C7 fracture treated with a pedicle screw system under a navigation guidance: A case report, diterbitkan Singapore Medical Journal; A comparative study of bilateral laminotomy and laminectomy with fusion for lumbar stenosis (Neurology Asia). Menulis buku Diagnosis dan Tatalaksana Kegawatdaruratan Tulang Belakang (Sagung Seto, 2009) dan Cedera Saraf Tulang Belakang (Udayana University Press, 2009) yang dij
adi-kan referensi kuliah para mahasiswa kedokteran dan residennya yang se dang pendidikan spesialisasi Bedah.
1
Bab 1
Pendahuluan
Abdul Hafid Bajamal
S
araf tepi terdiri dari saraf kranial dan spinal yang menghubungkan otak dan medula spinalis ke jaringan tepi. Medula spinalis terdiridari 31 pasang saraf spinal yang mengandung campuran
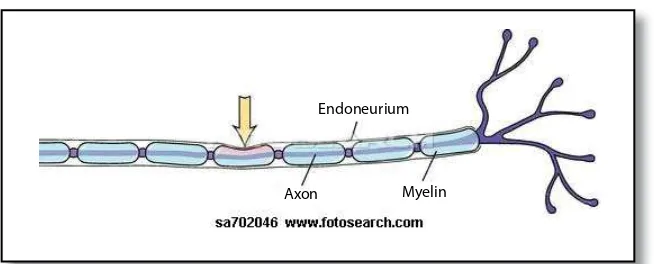
serabut-se-rabut sensorik dan motorik. Dalam saraf tepi, seserabut-se-rabut disusun dalam berkas terpisah yang dikenal dengan fascikel. Kurang dari setengah sa raf dilapisi oleh lapisan myelin. Serabut-serabut yang tak bermyelin
ber jalan sepanjang permukaan sel-sel Schwann. Tiap sel Schwann dike-li dike-li ngi jaringan serabut-serabut kolagen retikular, yaitu endoneurium. Cedera saraf tepi biasanya sebagai akibat dari kecelakaan kendara-an bermotor, laserasi oleh benda tajam, penetrasi trauma, trauma
pe-regangan dan penekanan dan fraktur, dan luka tembak. Cedera saraf
terjadi pada laki-laki muda dan sebagian besar kelompok umur pro-duktif. Cedera saraf yang berhubungan dengan trauma menjadi ber-kurang setelah umur tujuh puluhan. Cedera saraf sebagian besar
ter-jadi pada ekstremitas atas dan sebagian besar mengenai saraf ulnar, radial, dan digital. Pada negara berkembang kecelakaan kendaraan bermotor adalah penye bab tersering cedera saraf tepi, cedera saraf yang disebabkan oleh injeksi intramuscular yang kurang aman juga masih sering terjadi (Eser dkk, 2009).
Kerusakan saraf akibat trauma tergantung pada jenis, letak
ser-ta besarnya cedera pada saraf yang bersangkuser-tan. Terdapat beberapa
fak tor yang menyebabkan timbulnya cedera saraf tepi, namun tiga
pe-nyebab paling sering yang menimbulkan cedera adalah luka ter buka,
traksi, patah tulang serta cedera sendi. Lebih jarang lagi adalah ke-rusakan yang disebabkan oleh jepitan atau tekanan pada saraf
kare-na pemasangan bidai atau bebat yang terlalu kencang, torniket, atau Selain beraktivitas sebagai pendidik, dokter spesialis bedah saraf,
2
Saraf Perifer3
Bab 2
Epidemiologi
Cedera Saraf Tepi
MZ Arifin
keadaan yang menimbulkan iskemik. Kadang bisa terjadi kerusakan akibat penyuntikan yang kebetulan masuk di dalam jaringan saraf, misalnya nervus iskhiadikus (neuropati suntikan). Cedera saraf tepi
dapat menyebabkan ketidakmampuan yang bermakna. Dalam me-nangani cedera saraf tepi membutuhkan lokasi yang akurat dan
pe-nilaian terhadap beratnya cedera (Eser dkk, 2009).
Studi pada 938 pasien di Turki dengan cedera saraf dan
distri-busi cedera saraf menunjukkan bahwa cedera saraf tepi sebesar 1165; cedera Pleksus Brakhialis sebesar 76; dan cedera Pleksus Lumbalis sebesar
7. Umur rata-rata yang terkena adalah 31,8 tahun (terentang dari 2-81 tahun) dan ratio laki-laki terhadap perempuan sebesar 2,4:1. Cedera
saraf yang paling sering adalah cedera saraf ulnar pada ekstremitas atas dan ce dera saraf iskhiadikus pada ekstremitas bawah (Eser dkk, 2009).
D
i negara berkembang, kecelakaan kendaraan bermotor adalah penyebab tersering cedera saraf tepi, cedera saraf yang disebabkan oleh injeksi intramuscular yang kurang aman juga masih sering terjadi.Cedera saraf terjadi pada laki-laki muda dan sebagian besar kelompok
umur produktif. Cedera saraf yang berhubungan dengan trauma menjadi berkurang setelah usia tujuh puluhan. Cedera saraf sebagian besar terjadi pada ekstremitas atas dan sebagian besar mengenai saraf ulnaris, radialis, dan digitalis.Data mengenai insiden dari cedera saraf tepi di Amerika Utara didapatkan dari populasi pasien trauma di Kanada, dimana dari 5777 pasien yang dirawat antara 1 Januari 1986 dan
30 November 1986, sebanyak 162 pasien diidentifi kasi terkena cedera
paling tidak pada satu saraf tepi, kurang lebih 2,8%. Dilaporkan insi den
rata-rata dari cedera saraf dengan fraktur suprakondilar pada anak-anak berkisar antara 12-16%. Fraktur displace medial, sering berhubungan dengan penekanan pada saraf. Beberapa penelitian menyebutkan bah-wa 86-100% dari cedera ini adalah neuropraksia (Eser dkk, 2009).
Cedera saraf sering disertai dengan dislokasi, yang disebabkan oleh tarikan ke saraf, terjadi pada 18% kasus atau lebih banyak pada dislokasi lutut dan lebih dari 13% pada dislokasi hip posterior. Cedera saraf biasanya terjadi pada dislokasi bahu dengan angka insiden 48%. Pada tahun 1967, Bado melaporkan bahwa insiden dari palsy saraf radial dengan dislokasi kepala radial lateral sebanyak 20%. Literatur menyatakan bahwa cedera saraf dari dislokasi traumatic dan fraktur dislokasi dari hip memiliki angka insiden sebanyak 10% pada orang
dewasa dan 5% pada anak-anak. Kehilangan aksonal pada dislokasi
5
Bab 3
Anatomi dan Fisiologi
Sistem Saraf Tepi
DPG Purwa Samatra
sebanyak 51% berupa cedera saraf soliter dan saraf aksilari terdapat pada 42% pasien. Cedera saraf tepi biasanya akibat kecelakaan kendaraan bermotor. Sebagian besar faktor etiologi adalah trauma musculoskeletal dan penyebab tersering trauma skeletal adalah kecelakaan kendaraan bermotor. Cedera saraf kemungkinan berhubungan dengan trauma langsung dan peregangan. Penyebab tersering kedua cedera saraf tepi adalah laserasi oleh benda tajam. Trauma penetrasi oleh benda tajam atau tumpul biasanya menyebabkan transeksi atau leserasi saraf dan rekonstruksi dini diindikasikan untuk cedera saraf tepi oleh benda tajam. Pada beberapa studi 11,2% penyebab adalah iatrogenik. Setengah dari cedera saraf sciatika berhubungan dengan injeksi intragluteal atau antroplasti pinggul. Pada negara berkembang, cedera saraf yang disebabkan oleh injeksi intramuskular yang kurang aman masih sering terjadi (Eser dkk, 2009).
Mekanisme cedera saraf yang berhubungan dengan injeksi
me-liputi trauma jarum langsung, iskemia saraf, konstruksi melingkar dari jaringan parut, dan cedera serabut saraf langsung oleh agen neurotoksik.
Selama prosedur injeksi, faktor-faktor penting meliputi titik tempat
masuknya jarum, ukuran jarum, dan sudut tempat masuknya jarum. Luka tembak menyebabkan cedera saraf tepi sebesar 83,3% cedera pada studi di Pakistan dan 7,4% pada studi di Kanada dan sebesar 9,3% pada
studi di Turki. Pada negara berkembang, kecelakaan kendaraan ber -motor adalah penyebab tersering. Kecelakaan ini sebagian besar
me-nye bab kan cedera Pleksus brakhialis dan Pleksus lumbalis. Faktor lain me liputi tarikan dan tekanan pada Pleksus brakhialis dan luka tembak pada ce dera Pleksuslumbalis. Luka tembak adalah faktor penyebab lain dari cedera Pleksus brakhialis.Selain karena trauma, cedera saraf
te-pi juga dapat disebabkan oleh infeksi (dit eri, TBC, lepra), keracunan (kemoterapeutik, antibiotik, logam berat, gas CO), dan gangguan
me-tabolik (diabetes militus, leukemia) (Eser dkk, 2009; Robinson, 2005).
S
istem persarafan terdiri dari neuron dan neuroglia yang tersusun membentuk sistem saraf pusat dan sistem saraf tepi. Susunan saraf pusat terdiri dari otak dan medula spinalis sedangkan sistem saraf tepi merupakan sistem saraf di luar sistem saraf pusat yang membawa pesan dari dan menuju sistem saraf pusat untuk menjalankan otot dan organ tubuh. Tidak seperti sistem saraf pusat, sistem saraf tepi tidak dilindungi tulang, sehingga rentan terhadap trauma (Snell,2006).Sistem saraf tepi terbagi menjadi sistem saraf somatik dan sistem
saraf otonomik. Saraf-saraf tersebut mengandung serabut saraf aferen
dan eferen. Pada umumnya serabut eferen terlibat dalam fungsi motorik, seperti kontraksi otot atau sekresi kelenjar sedangkan serabut aferen biasanya menghantarkan rangsang sensorik dari kulit, selaput lendir dan struktur yang lebih dalam (Groot ,1997).
Stimulasi diterima oleh reseptor sistem saraf tepi yang
6
Saraf Perifer Anatomi dan Fisiologi Sistem Saraf Tepi7
III.1 ANATOMI SISTEM SARAF TEPI
Struktur serabut saraf tepi
Neuron merupakan unit fungsional dasar susunan saraf. Neuron ter-diri dari badan sel saraf dan prosesus-prosesusnya. Badan sel sa raf merupakan pusat metabolisme dari suatu neuron. Badan sel me ngan-dung nukleus dan sitoplasma. Nukleus terletak di sentral, berben-tuk bulat dan besar. Di dalam sitoplasma terdapat retikulum
endo-plasma serta mengandung organel seperti substansi Nissl, apparatus
Golgi, mitokondria, mikrofi lamen, mikrotubulus dan liso som.
Mem-bran plasma dan selubung sel membentuk memMem-bran semipermeabel
yang memungkinkan difusi ion-ion tertentu melalui membran ini dan menghambat ion-ion lainnya. Processus sel neuron terbagi menjadi dendrit-dendrit dan sebuah akson. Neuron mempunyai banyak
den-drit yang menghantarkan impuls saraf ke arah badan sel saraf. Akson merupakan processus badan sel yang paling panjang menghantarkan impuls dari segmen awal ke terminal sinaps. Segmen awal badan sel
merupakan elevasi badan sel berbentuk kerucut yang tidak
mengan-dung granula Nissl dan disebut akson hillock (Snell, 2006).
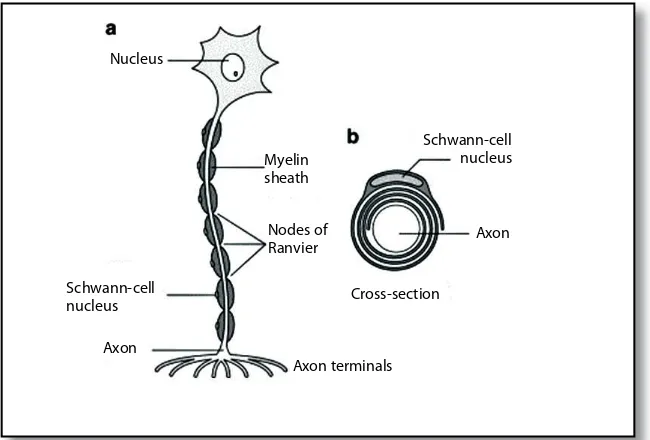
Gambar 3.1. Struktur neuron (Sumber dari http://www.brianjogrady.com/braincongeni tal. html).
NEURON
Dendrites
(receivers)
Axon Terminals
(transmitter)
Schwan’s Cells
(they make the myelin)
Myelin Sheath
(insulating fatty layer that speeds transmision)
Axon
(the conducting fi ber)
Node of
Ranvier Nucleus
Cell Body
Schwann-cell nucleus
Schwann-cell nucleus Myelin
sheath Nodes of Ranvier
Cross-section
Axon
Axon
Axon terminals Nucleus
Gambar 3.2. Serabut saraf bermielin di susunan saraf tepi (Sumber dari http://www.cell.com/
trends/biotechnology//retrieve/pii/S0167779997011657).
Neuron memiliki kemampuan metabolisme yang sangat tinggi,
tetapi tidak dapat menyimpan zat-zat makanan dan oksigen. Oleh
karena itu neuron perlu didukung oleh neuroglia yang menyuplai zat
makanan dan oksigen untuk kelangsungan hidupnya. Sel-sel pendukung
yang sangat penting antara lain adalah sel satelit dan sel Schwann. Sel Schwann pada susunan saraf tepi bersifat seperti oligodendroglia pada SSP. Sebagian besar akson pada susunan saraf tepi dilapisi myelin
dan membentuk segmen-segmen seperti di SSP. Tiap sel Schwann
hanya melapisi satu segmen, berbeda dengan oligondendroglia yang mengembangkan beberapa “tangan” ke tiap segmen. Sel Schwann juga
berbeda dari oligodendria dalam hal pembentukan sel baru. Bila
ter-jadi kerusakan pada saraf tepi, sel Scwhann membentuk serangkaian silin der yang berperan sebagai penunjuk arah pertumbuhan akson (Kahle,2000).
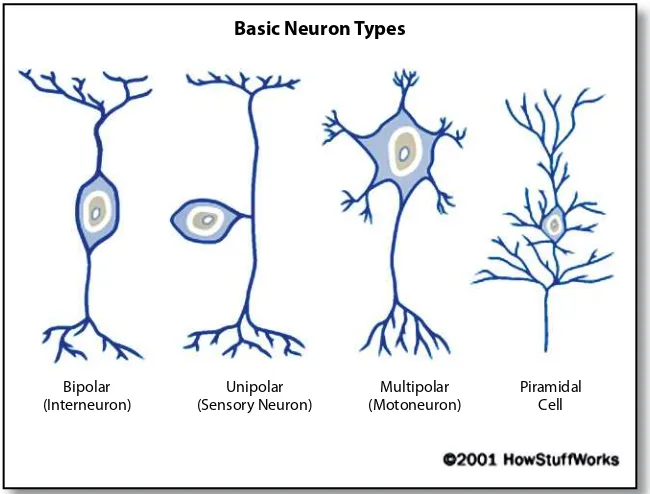
Jenis-jenis neuron diklasifi kasi berdasarkan morfologi neuron yang
Pembentukan mielin pada susunan saraf tepi
Mielin adalah campuran dari lipid dan protein. Pada susunan sa-raf tepi, selubung mielin diproduksi oleh sel Schwann dan hanya ter-dapat satu sel Schwann untuk setiap segmen serabut saraf.
Mula-mula serabut saraf atau akson membentuk lekukan di tepi sebuah sel Schwann. Lalu membran eksternal sel Schwann membentuk mesakson
yang menggantung akson di dalam sel Schwann saat akson
menya-tu dengan sel Schwann. Selanjutnya sel Schwann berotasi mengelili ngi akson sehingga membran plasma membungkus akson berbentuk se per ti
spiral. Arah spiral sesuai dengan arah jarum jam pada beberapa seg-men, dan berlawanan arah dengan jarum jam pada segmen lain.
Awal-nya selubung ini longgar, namun sitoplasma antar lapisan membran menghilang secara bertahap. Yang tertinggal hanya sitoplasma yang
ada di dekat permukaan dan daerah nukleus. Selubung menjadi
ke-tat dengan maturasi serabut saraf. Ketebalan mielin bergantung pada jumlah spiral membran sel Schwann. Selubung sel Schwann dan mielin
yang dikandungnya, diselingi setiap 1-2 mm oleh konstruksi
berben-tuk cincin yang disebut nodus Ranvier. Pada nodus Ranvier, dua sel
Gambar 3.3. Jenis neuron pada susunan saraf tepi (Sumber dari
http://dsc.discovery.com/tv-shows/curiosity/topics/nervous-system-pictures.htm).
Bipolar (Interneuron)
Unipolar (Sensory Neuron)
Multipolar (Motoneuron)
Piramidal Cell
Basic Neuron Types
Gambar 3.4. Serabut saraf bermielin yang memperlihatkan nodus Ranvier (Sumber dari http://
www.mcatzone.com/glosslet.php?letter=n&pagenum=2).
Nodes of Ravier
Schwann cell
Layers of myelin Node of Ranvier
Nucleus of Schwann cell
Axon
Schwann yang berdekatan berakhir dan selubung mielin menjadi lebih tipis. Nodus ini memainkan peranan penting dalam perkembangan
efek rangsangan dari reseptor ke medula spinalis atau sebaliknya,
de-ngan mengadakan konduksi cepat impuls melalui konduksi saltatori
dari potensial aksi. Makin tebal selubung mielin makin cepat
kon-duk si se rat saraf (Snell,2006).
Sel-sel Schwann dilapisi oleh selapis jaringan ikat, yaitu endo-neurium. Jaringan ikat yang melapisi beberapa berkas serat saraf di-sebut perineurium dan jaringan ikat yang membungkus saraf lebih be-sar disebut epineurium. Lapisan jaringan ikat ini melindungi be-saraf
da-ri cedera mekanis dan kontak langsung dengan bahan yang me rusak sa raf. Jaringan ikat membawa pembuluh darah yang memberi ma kan se rat saraf (Duus,1996).
Komponen sistem saraf tepi
Susunan saraf tepi terdiri dari susunan saraf motorik dan saraf sensorik. Susunan saraf ini dimulai dari neuron motorik dan neuron sensorik menuju ke neuromuscular junction dan otot. Terdapat 31 pasang nervus
spinalis yang meninggalkan medula spinalis dan berjalan melalui
foramina intervertebralis di kolumna vertebralis. Masing-masing nervus
spinalis berhubungan dengan medula spinalis melalui 2 radiks yaitu radiks anterior dan radiks posterior. Radiks anterior terdiri dari berkas serabut saraf yang membawa impuls saraf dari SSP (serabut eferen).
im-10
Saraf Perifer Anatomi dan Fisiologi Sistem Saraf Tepi11
puls menuju SSP (serabut aferen). Badan sel serabut saraf ini terletak
da lam pembesaran radiks posterior yang disebut ganglion spinalis. Ra-diks anterior bergabung dengan raRa-diks posterior tepat di distal
gang-lion spinalis, dan keduanya membentuk saraf tepi spinalis. Jadi setiap
segmen tubuh mempunyai pasangan saraf spinalisnya masing-masing
(Snell,2007).
Dalam perjalanannya, saraf tepi bercabang dan bergabung
de-ngan saraf tepi di dekatnya sehingga membentuk jaride-ngan saraf yang di sebut pleksus nervosus. Pleksus memungkinkan redistribusi serabut saraf di dalam saraf tepi yang berbeda. Pembentukan pleksus-pleksus ini
menyebabkan serat-serat dari setiap pasang radiks bercabang menjadi saraf-saraf tepi yang berbeda, artinya setiap saraf tepi dibuat dari serat
beberapa radiks segmental yang berdekatan (Duus,1996).
Susunan saraf tepi sensorik
Susunan saraf tepi sensoris adalah sepanjang jalur sensoris antara
re-septor di kulit sampai dengan ganglion spinalis. Semua impuls yang ber asal dari reseptor di kulit, otot, sendi, dan organ dalam dikirim ke pusat melalui saraf tepi, pleksus, saraf spinalis, radiks posterior dan
ke mudian membentuk ganglion spinalis yang berada di foramen in-tervertebralis, selanjutnya menuju ke dalam medula spinalis untuk
di-teruskan ke otak. Ketika saraf mencapai ganglion spinalis, serat terbagi menjadi kelompok menurut fungsi khususnya. Hanya beberapa dari
impuls yang datang dari otot, sendi, fascia dan jaringan lain mencapai tingkat kesadaran, kebanyakan melayani kontrol otomatis aktivitas motorik yang diperlukan untuk berjalan dan berdiri (Duus,1996).
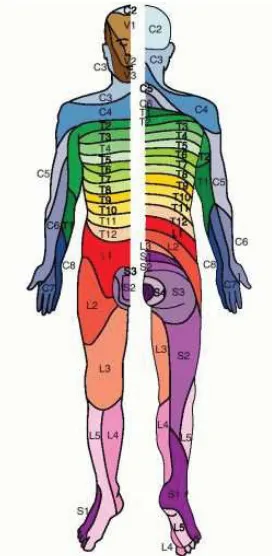
Ke arah tepi dari saraf, serat aferen yang berasal dari satu radiks
dorsalis bergabung dan mensuplai daerah segmen tertentu dari ku-lit disebut dermatom. Jumlah dermatom adalah sebanyak radiks seg-mental. Karena dermatom berhubungan dengan berbagai segmen
ra-diks medula spinalis maka mempunyai nilai diagnostik yang besar dalam menentukan tingkat ketinggian dari kerusakan medula spinalis (Duus,1996).
Serat yang membentuk saraf tepi berasal dari berbagai radiks.
Aki-batnya, hilangnya sensorik yang disebabkan oleh kerusakan saraf tepi memperlihatkan pola yang sangat berbeda dengan yang disebabkan oleh kerusakan radiks spinalis. Tumpang tindih daerah sensorik dari saraf yang berdekatan agak terbatas dibandingkan dengan tumpang tindih daerah sensorik radikular. Keadaan ini sangat mempermudah deteksi adanya gangguan sensorik (Duus,1996).
Gambar 3.5. Segmen radiks spinalis (Sumber dari http://www.med.umich.edu/lrc/coursepages/
m1/anatomy2010/html/modules/spinal_cord_module/spinalcord_12.html).
Dorsal Root Ganglion Dorsal
Root
Ventral Root Sensory
neuron Dorsal Horns
Ventral Horns
Ventral horn motor neurons
Spinal Nerve
MIXED Dorsal Ramus Ventral Ramus Sensory receptors of back
Sensory receptors of limbs and trunk Skeletal muscle of back
MIXED MIXED
Gambar 3.6. Peta Dermatom (Sumber dari
Jika saraf tepi rusak, daerah hipestesia umumnya lebih besar
da-ripada daerah hipalgesia. Yang mungkin sulit adalah membedakan gangguan sensorik yang disebabkan oleh cedera radikular C8 dari gangguan sensorik yang disebabkan oleh kerusakan saraf ulnaris, dan
gangguan sensorik cedera radikular L5-S1 dengan gangguan
senso-rik yang disebabkan oleh kerusakan saraf peronealis, karena daerah yang terlibat hampir sama. Setiap saraf sensorik tepi memiliki daerah
yang pasti untuk inervasinya memungkinkan untuk mengidentifi kasi
kerusakan saraf melalui pemeriksaan yang cermat (Duus,1996).
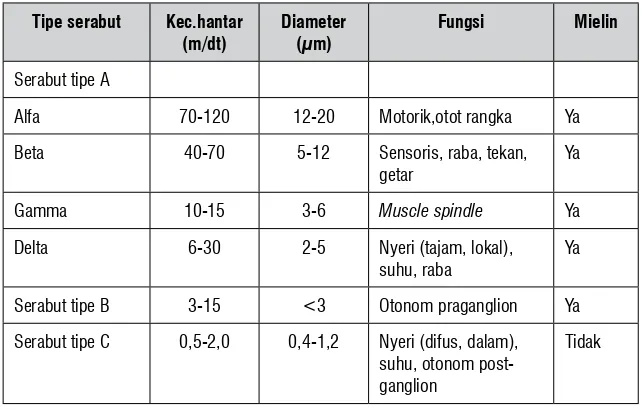
Serabut saraf dibedakan menjadi 3 jenis berdasarkan diameter-nya, kecepatan hantarandiameter-nya, dan ciri-ciri fi siologisnya. Serabut A
ada-lah serabut yang besar dan bermielin dengan hantaran yang cepat dan menghantarkan berbagai impuls motorik atau sensorik. Serabut ini
paling peka terhadap gangguan akibat tekanan mekanik atau ke
ku-rangan oksigen. Serabut B lebih kecil daripada serabut A dan ber mielin, serabut ini menghantarkan dengan lambat dan berfungsi otonom. Serabut C adalah serabut yang paling kecil dan tidak bermielin, serabut ini menghantarkan impuls paling lambat dan menghantarkan rasa nyeri dan berfungsi otonom (Snell,2007).
Serabut yang berdiameter besar paling mudah dirangsang de ngan
rangsangan listrik. Saraf itu sendiri paling peka terhadap
perangsang-an dperangsang-an otot paling kurperangsang-ang peka, sedperangsang-angkperangsang-an sambungperangsang-an mioneural
Tabel 3.1. Klasifikasi serabut saraf (Sumber dari Snell,2007).
Tipe serabut Kec.hantar (m/dt)
Diameter (µm)
Fungsi Mielin
Serabut tipe A
Alfa 70-120 12-20 Motorik,otot rangka Ya
Beta 40-70 5-12 Sensoris, raba, tekan,
getar
Ya
Gamma 10-15 3-6 Muscle spindle Ya
Delta 6-30 2-5 Nyeri (tajam, lo kal),
suhu, raba
Ya
Serabut tipe B 3-15 <3 Otonom pra ganglion Ya
Serabut tipe C 0,5-2,0 0,4-1,2 Nyeri (difus, da lam), suhu, otonom post-ganglion
Tidak
mempunyai tingkat kepekaan di antara keduanya. Kecepatan hantar-an saraf yhantar-ang normal 50-60 m/d pada nervus ulnaris dan nervus me
dia-nus dan 45-55 m/d pada nervus peronealis komunis. Kecepatan
han-taran saraf dapat melambat secara mencolok akibat penurunan suhu, kompresi dan kondisi yang lain. Kecepatannya mungkin berkurang 2 m/d setiap penurunan suhu 1 derajat celcius. Kecepatan hantaran paling cepat terjadi pada serabut bermielin (sampai 50 kali lebih cepat daripada serabut yang tidak bermielin) (Groot,1997).
Susunan saraf tepi motorik
Susunan saraf tepi motorik dimulai dari motor neuron di kornu an-terior medula spinalis. Neuron-neuron yang menyalurkan impuls
mo-torik dari medula spinalis ke sel otot skeletal dinamakan lower motor neuron. LMN dengan aksonnya dinamakan fi nal common pathway im-puls motorik. LMN dibedakan menjadi alfa motorneuron (berukuran
besar dan menjulurkan aksonnya yang tebal ke serabut otot
ekstrafu-sal) dan gamma motorneuron (berukuran kecil, aksonnya halus dan
mensarafi otot intrafusal). Tiap motorneuron menjulurkan hanya satu akson yang ujungnya bercabang-cabang sehingga setiap akson dapat
berhubungan dengan sejumlah serabut otot. Penghambatan gerakan dilakukan oleh interneuron (sel Renshaw). Akson menghubungi sel
serabut otot melalui sinaps. Bagian otot yang bersinap itu dikenal
se-bagai motor end plate, yang merupakan penghubung antar neuron dan otot. Setiap serabut otot memiliki satu motor end plate. Ujung-ujung
terminal dari akson mengandung mitokondria dan
gelembung-ge-lembung sinaptik yang mengandung asetilkolin. Pelepasan asetilkolin
melalui membran presinaptik terjadi saat potensial aksi tiba di
mem-bran tersebut. Terlepasnya asetilkolin mengakibatkan depolarisasi pa da membran postsinaptik. Interaksi antara asetilkolin dengan reseptor nya menghasilkan perubahan pada konduktans di membran postsinap tik, yang mempermudah permeabilitas bagi ion natrium dan kalium.
Ion- ion mengalir melalui kanal yang dibuka oleh interaksi reseptor
asetil kolin mengakibatkan depolarisasi setempat pada motor end plate, se hing ga melepaskan potensial aksi yang membuat serabut
otot berkontrak si. Aksi asetilkolin pada membran postsinaptik ber-langsung sangat ce pat. Penghentian aksi dilakukan oleh enzim asetil-kolinesterase yang mem belah molekul menjadi 2 bagian kolin dan
14
Saraf Perifer Anatomi dan Fisiologi Sistem Saraf Tepi15
Otot-otot individual dipersarafi oleh beberapa serat-serat
ra-diks spinalis ventral (persarafan plurisegmental). Akibatnya, jika satu radiks dipotong, tidak ada kehilangan fungsi yang nyata. Paralisis pola radikular hanya tampak bila beberapa radiks yang berdekatan
rusak. Setiap radiks motorik mempunyai otot indikatornya sendiri, se-hingga memungkinkan untuk mendiagnosis kerusakan radiks de-ngan elektromiogram, terutama jika daerah servikal atau lumbal
ter-libat (Duus,1996).
Radiks ventralis dan dorsalis bergabung di foramen
interverte-brale sehingga menjadi satu berkas saraf spinal dan dinamakan sesuai foramen intervertebrale yang dilewati. Di tingkat torakal dan lumbal atas, saraf spinal langsung berlanjut sebagai saraf tepi. Saraf tepi yang
berasal dari radiks C2-C4 membentuk PleksusServikalis dan saraf tepi
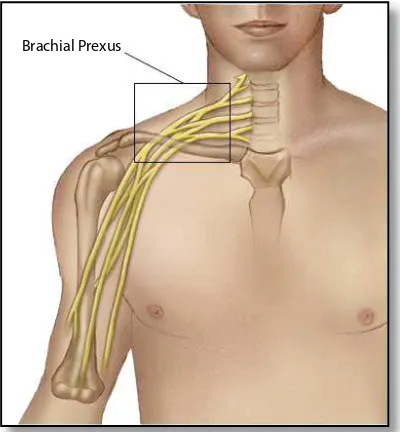
dari C5-T1 membentuk PleksusBrakhialis, terdiri dari 3 trunkus utama yaitu trunkus superior (C5,C6), medial (C7) dan inferior (C8,T1). Saraf
yang berasal dari T12-L4 membentuk PleksusLumbalis dan saraf yang
berasal dari L5-S3 membentuk Pleksus Sakralis. Pleksus Servikalis dan
PleksusBrakhialis terdapat pada pangkal ekstremitas atas, dan Pleksus Lumbalis serta PleksusSakralis terdapat pada pangkal ekstremitas bawah. Sehingga serabut saraf yang berasal dari berbagai segmen medula
spinalis disusun dan didistribusikan secara efi sien di dalam trunkus saraf, yang berbeda menuju berbagai bagian ekstremitas atas dan
ba-wah (Mardjono,2006).
Pleksus Brakhialis membentuk 3 berkas yaitu fasikulus lateralis,
posterior dan medialis sesuai dengan topografi nya terhadap a.aksilaris.
Fasikulus posterior merupakan induk n.radialis, fasikulus medialis menjadi pangkal n.ulnaris, sedangkan n.medianus disusun oleh serabut dari fasikulus lateralis dan medialis. Sindrom horner berkorelasi dengan cedera di PleksusBrakhialis karena sindrom horner dihasilkan oleh
ter-putusnya hubungan ortosimpatetik dari ganglion servikale superior yang terletak di daerah PleksusBrakhialis. Enam saraf tepi penting keluar dari Pleksus Brakhialis yaitu n.torakalis longus, n.aksilaris, n.radialis, n.muskulokutaneus, n.medianus dan n.ulnaris. Pada sindrom Pleksus Brakhialis akibat proses difus terdapat gejala motorik dan sensorik
ter-utama di area C5 dan C6. Sindrom kelumpuhan akibat cedera Pleksus Brakhialis yaitu sindrom kelumpuhan Erb-Duchene (bagian atas Pleksus Brakhialis) dan sindrom kelumpuhan Klumpke (bagian bawah Pleksus Brakhialis) (Mardjono,2006).
Penataan Pleksus Lumbosakralis lebih sederhana daripada Pleksus Brakhialis. Pleksus Lumbosakralis terdiri dari PleksusLumbalis dan Pleksus
Sakralis. Pleksus Lumbalis disusun oleh cabang anterior saraf spinal L1,2,3 dan sebagian L4. Saraf tepi yang berinduk pada PleksusLumbalis
adalah n. kutaneus femoralis lateralis, n.femoralis, n.genitofemoralis dan n.obturatorius. Pleksus Sakralis disusun oleh cabang anterior saraf
spinal L4-S3. Saraf tepi kutan yang berasal dari PleksusSakralis adalah n.gluteus superior dan inferior, n.kutaneus femoralis posterior dan n.iskiadikus. Saraf tepi kutan yang mengurus kulit daerah inguinal ialah n.ilioinguinalis, sedangkan daerah kulit tungkai atas lainnya
disarafi n.kutaneus femoralis lateralis dan n.kutaneus femoralis
ante-rior. Persarafan kutan tungkai bawah, bagian medial diurus cabang
PleksusLumbalis dan bagian lateral posterior diurus oleh cabang Plek-susSakralis. Seluruh kulit kaki, kecuali yang menutupi maleolus me
dia-lis, diurus cabang PleksusSakralis. N.iskiadikus merupakan kelanjutan
Pleksus Sakralis, pada fosa poplitea n.iskiadikus bercabang dua yaitu n.tibialis dan n.peroneus komunis. Cabang kutan n.tibialis adalah n.kutaneus surae medialis, n.plantaris dan n.plantaris medialis. Cabang kutan n.peroneus komunis ialah n.kutaneus surae lateralis, n.peroneus
profundus dan superfi sialis, n.kutaneus dorsalis pedis intermedius dan n.kutaneus dorsalis pedis medialis (Net er,2002).
Gambar 3.7. Pleksus Brakhialis (Sumber dari http://www.medicalook.com/human_anatomy/
organs/Brachial_nerve_plexus.html).
Reaksi neuron terhadap cedera saraf tepi
Degenerasi akson merupakan perubahan yang terjadi pada sebuah sel saraf jika aksonnya terpotong atau mengalami cedera. Perubahan mulai
timbul dalam 24-48 jam setelah cedera, besarnya perubahan tergantung
pada beratnya cedera terhadap akson dan akan lebih besar jika cedera terjadi di dekat badan sel. Sel saraf membengkak dan menjadi bulat,
nukleus membengkak dan terletak eksentrik serta granula Nissl
ter-sebar ke arah pinggir sitoplasma. Ketahanan sitoplasma suatu neuron terhadap cedera bergantung pada adanya hubungan dengan nukleus meski secara tidak langsung. Nukleus berperan penting pada sintesis
protein yang akan dibawa ke dalam proses sel dan menggantikan
pro-tein yang telah dimetabolisme oleh aktivitas sel. Akibatnya sitoplasma ak son dan dendrit akan ssegera megalami degenerasi jika prosesus ini terpisah dari badan sel saraf. Neuron yang hancur dikeluarkan oleh aktivitas fagosit yaitu oleh sistem retikuloendotelial pada susunan saraf tepi. Pada susunan saraf tepi, terpotongnya sebuah akson diikuti oleh usaha untuk regenerasi dan perubahan reparatif badan sel. Jika akson sel saraf terputus, akan terjadi perubahan degeneratif pada segmen
dis tal dari tempat cedera, termasuk ujungujungnya yang disebut de
-generasi Wallerian. Pada susunan saraf tepi, akson membengkak dan
ber bentuk ireguler pada hari pertama, dan akson terpecah menjadi frag-men-fragmen pada hati ketiga atau keempat serta debris dicerna oleh sel
Schwann dan makrofag jaringan yang ada di sekitarnya. Seluruh akson akan hancur dalam waktu seminggu. Sementara itu selubung mielin
akan terurai menjadi butir-butir lemak yang akan difagosit oleh
ma-krofag jaringan (Snell,2006).
Pertumbuhan kembali akson (motorik, sensorik dan otonom)
mung-kin terjadi pada susunan saraf tepi, bergantung pada adanya ta bung endoneurial serta kemampuan khusus yang dimiliki oleh sel Schwann. Sel Schwann yang telah mengalami mitosis akan mengisi ruang di dalam membrana basalis tabung endoneurial potongan proksimal sampai ke nodus Ranvier berikutnya, potongan distal, hingga mencapai ujung akhir organ. Bila terdapat celah kecil antara potongan proksimal dan
distal, sel Schwann yang telah memperbanyak diri membentuk
se-jumlah pita untuk menjembatani celah tersebut. Dibutuhkan beberapa
Gambar 3.8. PleksusLumbosakralis (Sumber dari http://www.seifmedgraphics.com/seifstore/
index.php?main_page=product_info&cPath=7&products_id=58).
Lumbosacral spine
Femoral nerve
Sympathetic chain Lateral femoral
cutaneous nerve
Common peroneal nerve
Genitofemoral nerve Tibial
nerve Sciatic
nerve
Nerve roots
Femoral nerve
Pudendal nerve Sacrum
Selatic nerve
LUMBOSACRAL PLEXUS
ANTERIOR VIEW
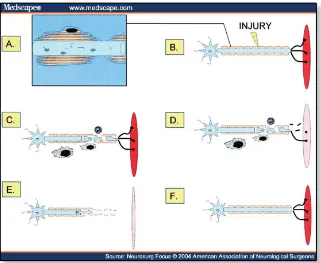
Gambar 3.9. Reaksi neuron terhadap cedera saraf (Sumber dari http://www.medscape.com/
18
Saraf Perifer Anatomi dan Fisiologi Sistem Saraf Tepi19
bulan agar akson mencapai organ akhir yang sesuai, tergantung pada
tempat cedera. Kecepatan pertumbuhan diperkirakan sekitar 2-4 mm per
hari. Filamen akson yang membesar dalam tabung endoneurial hanya mencapai sekitar 80% dari diameter awalnya. Akibatnya kecepatan konduksi saraf tidak sebesar kecepatan konduksi semula (Sukardi,1985).
III.2 FISIOLOGI SARAF TEPI
Transmisi Sinaptik
Neuron menghasilkan dan menghantarkan potensial aksi ke neu ron lain melalui sinaps. Bentuk yang paling umum adalah sinaps yang terjadi antara akson sebuah neuron dengan dendrit atau badan sel neuron kedua. Ketika akson mendekati sinaps, maka dapat terjadi pe lebaran terminal (bouton terminal) atau perluasan serial yang mem bentuk
hubungan sinaps. Transmisi impuls pada sebagian besar sinaps
me-libatkan pelepasan dari neurotransmiter (Groot,1997).
Pada keadaan istirahat dan tidak dirangsang, sebuah serabut
sa raf berada terpolarisasi dengan perbedaan potensial sekitar -80 Mv
de ngan bagian dalam lebih negatif daripada bagian luar. Potensial membran istirahat ini disebabkan oleh difusi ion natrium dan kalium
melalui kanal pada membran plasma dan dipertahankan oleh pom-pa Natrium-Kalium (Na-K) dengan melibatkan transpor aktif yang
membutuhkan Adenosine Tri Phospate (ATP) (Snell,2006).
Sebuah potensial aksi dimulai oleh sebuah stimulus yang adekuat pada permukaan neuron pada segmen inisial akson yang merupakan bagian akson yang paling peka. Stimulus mengubah permeabilitas membran terhadap ion Na sehingga ion Na masuk ke akson dengan
cepat. Ion-ion positif diluar aksolema berkurang dengan cepat hingga mencapai nol disebut dengan depolarisasi. Potensial istirahat -80 mV
dengan bagian luar membran lebih positif daripada bagian dalam,
potensial aksi sekitar +40 mV dengan bagian luar membran lebih negatif daripada bagian dalam. Potensial aksi saat ini bergerak sepanjang se-rabut saraf, ion Na yang masuk kedalam akson berkurang dan
permea-bilitas aksolema terhadap ion K meningkat. Sekarang ion K berdifusi
keluar akson dengan cepat sehingga potensial membran istirahat
kem-bali seperti semula ion Na keluar akson dan ion K kedalam akson. Per mukaan luar aksolema kembali lebih positif daripada permuka an
dalamnya (Hacket ,1992).
Kecepatan konduksi serabut saraf sebanding dengan daerah pe-nampang melintang akson, serabut saraf yang lebih tebal meng
hantar-kan saraf lebih cepat daripada yang berdiameter lebih kecil. Serabut
motorik besar (serabut alfa) dapat mencapai kecepatan 70-120 meter
per detik. Pada serabut saraf yang bermielin, selubung mielin berfungsi
sebagai insulator. Akibatnya serabut saraf bermielin hanya dapat
di-stimulasi pada nodus ranvier tempat akson terbuka dan po tensial aksi melompat dari satu nodus ke nodus berikutnya (saltatory conduction). Mekanisme ini lebih cepat daripada mekanisme kon duksi pada saraf yang tidak bermielin (Ganong,2003).
Neurotransmiter yang digunakan untuk melanjutkan impuls ke otot skletal adalah asetilkolin. Asetilkolin dibentuk dalam mitokondria
dari persenyawaan kolin dan asetil-koA, dengan bantuan asetil kolin transferase. Asetil kolin disimpan dalam vesikel sinaptik pada
ujung-ujung saraf. Bila suatu impuls sampai pada membran presinaptik maka permeabilitas dari membran tersebut akan bertambah untuk Ca++. In-fl uks dari Ca++ inimenyebabkan terlepasnya asetilkolin di dalam celah sinap tik. Dalam waktu singkat asetilkolin itu dapat sampai pada
mem-bran postsinaptik dan diterima oleh reseptor tertentu. Tertangkapnya asetilkolin oleh membran postsinap itu menyebabkan permeabilitas dari membran itu bertambah untuk ion Na dan K. Meningkatnya ion Na di dalam otot akan menimbulkan depolarisasi yang kemudian meluas keseluruh otot dan terjadilah kontraksi otot. Asetilkolin kemudian diuraikan oleh asetilkolinesterase menjadi kolin dan asetat, sehingga membran post sinaptik itu menjadi sensitif kembali terhadap rangsang
yang berikutnya. Selain neurotransmiter utama, dari membran pra-sinaps ke celah pra-sinaps juga dikeluarkan zat-zat yang mampu me-modulasi dan memodifi kasi aktivitas neuron postsinaps dan disebut
neuromo dulator, seperti: asetilkolin (muskarinik), serotonin, histamin, neuropeptida, dan adenosin. Fungsi neuromodulator ini menguatkan, memperpanjang, menghambat atau membatasi efek neurotransmiter utama di membran postsinaps (Ngoerah,1991; Ganong,2003).
Inhibisi presinaptik dan postsinaptik biasanya disebabkan oleh adanya perangsangan pada sistem tertentu yang bersinap konvergen
pada suatu neuron post sinaptik (inhibisi aferen). Neuron-neuron ju-ga dapat menghambat dirinya sendiri dalam bentuk umpan balik
ne-gatif (inhibisi umpan balik nene-gatif). Setiap neuron motorik spinal
biasanya memberikan satu cabang kolateral yang bersinap dengan
Renshaw dan disimpan dalam vesikel sinaptik pada ujung-ujung akson
sel itu. Bila ada impuls yang sampai pada ujung akson, maka GABA dilepas dicelah sinap dan menyebrang ke membran postsinap. GABA menambah permeabilitas dari membran postsinaptik, tapi hanya bagi ion kalium dan tidak bagi ion natrium. Kadar kalium dalam sel otot
akan menurun sehingga potensial membran dari otot itu akan
me-ningkat (hiperpolarisasi). Impuls yang berasal dari neuron motorik meng giatkan interneuron inhibisi untuk melepaskan mediator inhibisi, yang memperlambat atau menghentikan pelepasan impuls dari neu ron
motorik. Inhibisi presinaptik yang disebabkan oleh adanya jalur
de-senden yang berakhir di jalur aferen kornu dorsalis mungkin ber peran dalam pengaturan gerbang pada transmisi nyeri (Ganong,2003).
Setiap serabut saraf bermielin alfa besar yang masuk ke otot
rang ka bercabang-cabang dan selanjutnya berakhir pada sambungan
neuromuskular atau motor end plate. Impuls saraf (potensial aksi) mencapai membran prasinaps motor end plate, membuka kanal-kanal voltage gate calcium (Ca) yang memungkinkan ion Ca masuk kedalam
akson. Keadaan ini menstimulasi penggabungan beberapa vesikel
si-nap tik yang menyebabkan pelepasan asetilkolin ke celah sisi-nap. Ji ka
saraf tepi campuran terganggu, hanya otot yang dipersarafi oleh sa-raf ini yang mengalami paralisis, dan paralisis akan berhubungan
de-ngan gangguan sensorik yang disebabkan oleh interupsi serat aferen.
Paralisisnya bersifat fl aksid. Otot tidak hanya paralisis, tapi juga hipo-tonik dan arefl eks, karena interupsi dari refl eks regangan mono sinap-tik. Atrofi dari otot yang paralisis dimulai setelah beberapa minggu,
menggambarkan bahwa sel kornu anterior mempunyai pengaruh pada serat otot, yang merupakan dasar dalam mempertahankan fungsi otot
normal. Dengan menggunakan Electromyography (EMG) untuk me-nilai kerusakan, memungkinkan untuk menentukan apakah kornu
an-te rior, radiks anan-terior, pleksus atau saraf tepi yang terlibat (Snell, 2006).
Lengkung Refleks
Refleks Monosinaptik (Refleks Regang)
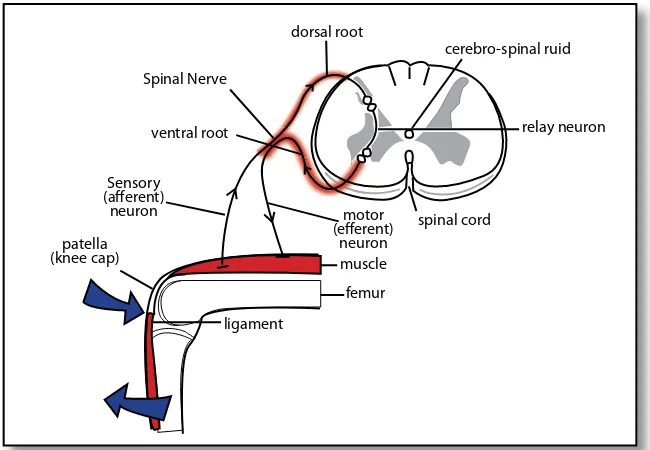
Refl eks adalah suatu respons involunter terhadap suatu stimu-lus. Refl eks bergantung pada keutuhan lengkung refl eks. Dalam bentuk yang paling sederhana, sebuah lengkung refl eks terdiri dari struktur anatomi: organ reseptor, neuron aferen, neuron efektor dan organ efek-tor. Lengkung refl eks seperti ini hanya memiliki satu sinaps di sebut lengkung refl eks monosinaptik. Bila suatu otot rangka dengan
per-sarafan yang utuh diregangkan maka akan timbul kontraksi yang di-sebut refl eks regang. Rangsangannya adalah regangan pada otot dan
responsnya berupa kontraksi otot yang diregangkan. Reseptornya ada lah kumparan otot (muscle spindle). Impuls yang timbul akibat peregang an dihantarkan ke SSP melalui serat saraf sensorik cepat yang langsung bersinap dengan neuron motorik otot yang teregang (Ganong, 2003).
Beberapa persarafan segmental menimbulkan refl eks otot seder-hana yaitu: refl eks tendon biceps brakhii C5-6 (fl eksi sendi siku), refl eks tendon triceps C7-8 (ekstensi sendi siku), refl eks abdominalis super-fi sial atas (T6-7), tengah (T8-9), bawah (T10-12), refl eks tendon patella (KPR) L2,3,4 (ekstensi sendi lutut), refl eks tendon achilles (APR) S1-2 (plantar fl eksi) (Duus,1996).
Serat otot ekstrafusal berada dalam panjang yang tetap selama istirahat. Bila otot teregang, demikian juga gelendong otot, maka ujung
saraf anulospiral segera bereaksi terhadap peregangan dengan
me-ngirimkan potensial aksi ke motoneuron besar dalam medulla spinalis melalui serat aferen Ia konduksi cepat dan serat eferen tebal alfa1 yang konduksinya juga cepat ke otot ekstrafusal. Begitu otot berkontraksi,
maka panjang asalnya akan kembali. Setiap regangan otot akan sege-ra mencetuskan mekanisme ini. Dengan dikirimnya impuls ke
moto-Gambar 3.10. Refleks Monosinaptik (Sumber dari http://psychology.wikia.com/wiki/Reflex_arc).
Sensory (aff erent) neuron patella (knee cap)
motor (eff erent)
neuron ventral root
Spinal Nerve
dorsal root
cerebro-spinal ruid
muscle
spinal cord
ligament
relay neuron
22
Saraf Perifer Anatomi dan Fisiologi Sistem Saraf Tepi23
Afferent
fiber Efferent fiber
interneurons
Efferent fiber
Arm movements Extensor
inhibited Flexor inhibited Flexor
stimulated
Key:
+ Excitatory synapse Right arm Left arm (site of – Inhibitory synapse (site of stimulus) reciprocal activation)
Extensor stimulated
neuron kornu anterior, perangsangan ini segera menyebabkan kon-traksi singkat. Arkus refl eks melibatkan tidak lebih dari 1 atau 2
seg-men medulla spinalis, sehingga merupakan nilai diagnostik yang nyata dalam menentukan lokasi cedera (Duus, 1996).
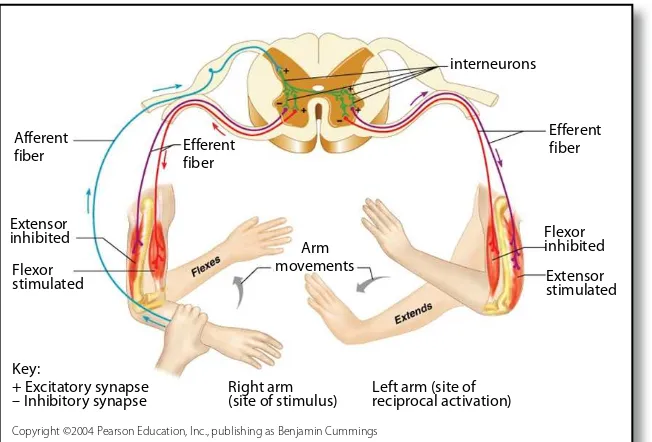
Refleks Polisinaptik: Refleks Fleksor (Withdrawal Reflex)
Jalur refl eks polisinaps bercabang secara kompleks dan jumlah sinaps di tiap cabang bermacam-macam. Refl eks fl eksor merupakan refl eks polisinaps khas yang terjadi sebagai jawaban terhadap rangsang
nosiseptif dan biasanya nyeri di kulit, jaringan subkutan serta otot.
Respons yang timbul berupa kontraksi otot fl eksor dan inhibisi otot ekstensor, sehingga bagian yang terkena melakukan fl eksi dan tertarik
dari rangsang tersebut. Respons ekstensor menyilang (crossed extensor response) merupakan bagian dari refl eks fl eksor. Refl eks ekstensor silang
menunjukkan stimulasi aferen pada lengkung refl eks menyebabkan fl eksi pada ekstremitas ipsilateral dan ekstensi pada ekstremitas sisi
kontralateral (Ganong, 2003).
Berjalan di atas batu yang tajam dan runcing akan
menyebab-kan rasa sakit yang segera menimbulmenyebab-kan geramenyebab-kan terprogram. Kaki
yang tangkas diangkat (fl eksi) dan berat badan dipindahkan ke tung-kai lain. Perpindahan segera akan menyebabkan jatuh bila otot-otot tubuh, bahu, leher dan lengan tidak segera mengkompensasi
ke-tidak seimbangan dan memastikan posisi tegak dari tubuh. Peristiwa ini membutuhkan sirkuit yang agak rumit di medula spinalis yang berhubungan dengan daerah di pusat otak dan serebelum. Seluruh urutan ini terjadi dalam waktu 1 detik, dan tidak terjadi sampai terasa adanya nyeri. Bagian impuls dari otot, tendon, sendi dan jaringan yang lebih dalam, menuju serebelum melalui traktus spinoserebelaris (Duus,1996).
Suatu refl eks yang dibangkitkan pada satu sisi tubuh akan me-nyebabkan reaksi yang berlawanan pada ekstremitas sisi kontrala-teral. Refl eks ekstensor silang menunjukkan stimulasi aferen pada leng kung refl eks, menyebabkan fl eksi pada ekstremitas ipsilateral dan
ekstensi pada ekstremitas sisi kontralateral (Duus,1996).
���
Gambar 3.11. Refleks Polisinaptik (Sumber dari http://apbrwww5.apsu.edu/thompsonj/Anatomy
&Physiology/2010).
25
PATOFISIOLOGI CEDERA
SARAF TEPI
Nyoman Golden
Struktur Mikroskopis Saraf
Serabut-serabut saraf tepi diklasifi kasikan dalam hubungannya de ngan
kemampuan konduksinya, dimana umumnya diproporsikan dengan
ukuran dan fungsi. Grup A terdiri dari serabut-serabut yang berdia-meter di atas 20µm (dibagi menjadi α, β, γ, dan δ), grup B berdiaberdia-meter di atas 3µm, dan grup C di atas 2µm. serabut-serabut yang paling tebal menunjukkan kemampuan konduksi yang lebih cepat. Serabut-serabut bermyelin yang terbesar kemungkinan merupakan motorik atau pro-prioset if, dan yang terkecil baik yang bermyelin ataupun tidak me-rupakan autonomik atau sensori. Namun bagaimanapun, tidak mung-kin menentukan serabut-serabut individual hanya berdasarkan
tanda-tanda struktural saja (Osbourne, 2007).
Dalam saraf tepi, serabut disusun dalam berkas terpisah yang dikenal dengan fasikulus. Kurang dari setengah saraf dilapisi oleh
lapisan myelin. Serabut-serabut yang tak bermyelin berjalan sepanjang permukaan sel-sel Schwann. Tiap sel Schwann dikelilingi jaringan se-rabut-serabut kolagen retikular, yaitu endoneurium. Tiap fascikel
di-tutupi oleh epithelium, yaitu perineurium. Semua fascikel dikelilingi oleh epineurium (jaringan vascular longgar) yang menutupi saraf
individual. Secara umum arteri regional mensuplai saraf dengan per-cabangan longitudinal yang beranastomosis secara bebas dalam epi-nerium, sehingga saraf-saraf tersebut dapat ditempatkan secara luas
26
Saraf Perifer Patofisiologi Cedera Saraf Tepi27
Patofisiologi
Respon saraf terhadap cedera tidak hanya pada tempat cedera, namun
juga meliputi tubuh sel yang terdapat pada medula spinalis dan
gang-lion. Di mana yang paling berperan adalah sel Schwann, makrofag
dan sel-sel infl amasi (Burnet dan Zager, 2004).
Dasar Tipe Cedera
Cedera yang berhubungan dengan peregangan merupakan tipe cedera
yang umum terjadi. Saraf tepi secara herediter elastis karena endoneu-rium kolagennya, namun saat tarikan memaksa secara berlebihan
ka-pasitas saraf untuk meregang, maka akan terjadi cedera. Jika paksaan tersebut besar, akan terjadi hilangnya kontinuitas secara komplet pada robekan terbuka Pleksus Brakhialis. Cedera pada tipe ini dapat dilihat pada isolasi (sebagai contoh pada Erb palsy dan cedera PleksusBrakhialis
saat lahir) atau dalam hubungannya dengan fraktur ekstremitas pada tempat di mana saraf dan tulang sangat berdekatan (sebagai contoh,
cedera saraf radial setelah fraktur humeral) (Burnet dan Zager, 2004).
Laserasi seperti yang disebabkan oleh goresan pisau merupakan tipe cedera saraf tepi yang sering lainnya, meliputi 30% cedera serius. Di mana cedera ini dapat dilakukan transeksi komplet, sehingga lebih sering beberapa elemen saraf masih ada yang mamiliki kontinuitas. Kompresi merupakan tipe tersering ketiga dari cedera saraf tepi. Cedera
Gambar 4.1. Struktur mikroskopis saraf grup A, B, dan C (Sumber dari Osbourne, 2007).
Blood supply Epineurium Perineurium
Perineurium
Endoneurium
Schwann cell
Schwann cell Myelin Axon
Axon
ini meliputi ‘Saturday Night palsy’ yang disebabkan oleh kompresi saraf radialis dan juga entrapment neuropathi dan tidak meliputi pemotongan atau robekan elemen saraf. Kehilangan total fungsi motorik dan sensorik
dapat terjadi, namun patofi siologi terjadinya hal ini masih belum
jelas karena kontinuitas saraf masih terjaga. Dua mekanisme patologi dipercaya berperan pada cedera ini: kompresi mekanik dan iskemia. Setidaknya kompresi dalam waktu yang singkat, iskemia dan tidak
hanya penekanan saja yang menyebabkan blokade konduksi fi siologikal
secara resultan. Secara nyata iskemia jangka pendek dapat meningkatkan
blokade yang tidak dapat ditentukan, namun serabut-serabut besar bermyelin terlihat lebih rentan terhadap efek iskemik daripada
serabut-serabut kecil tak bermyelin. Terjadi sedikit atau tidak terjadi perubahan histologikal pada cedera ini, dan efeknya reversibel kecuali jika iskemia
menetap selama lebih dari kira-kira 8 jam (Burnet dan Zager, 2004). Deformasi mekanik merupakan mekanisme primer pada
kasus-kasus yang lebih berat pada cedera kompresi seperti Saturday Night palsy yang mana fungsinya dapat hilang selama beberapa minggu
dan penyembuhan secara penuh tidak selalu terjadi. Eksperimen
de-ngan pneumatic cuff untuk membuat cedera kompresi jangka pendek memperlihatkan bahwa saraf menglami perubahan degeneratif pada pinggir area kompresi dan tidak di bawah pusat cuff di mana iskemia
lebih berat. Pemeriksaan ultrastruktural dari saraf memperlihatkan
bah-wa aksoplasma dan myelin di babah-wah cuff terdorong menjauhi tempat kompresi yang terbesar dan menuju pinggir cuff , deformasi mekanik
bertanggung jawab terhadap cedera ini (Burnet dan Zager, 2004).
Klasifikasi Cedera Saraf
Cedera saraf tepi dapat diklasifi kasikan dengan menggunakan klasi fi kasi Seddon. Seddon membagi cedera saraf berdasar tingkat keparah -an nya menjadi tiga kategori: neurapraksia, aksonotmesis, d-an
neurot-mesis.
Neuropraksia
Neurapraksia, yaitu tipe cedera paling ringan. Dimana terjadi sedikit atau tidak terjadi cedera struktural karena tidak adanya kehilangan
kontinuitas saraf, sehingga tidak terjadi kehilangan kemampuan fung-sional. Gejala-gejalanya bersifat sementara dan sebagian besar di sebab-kan oleh blokade konduksi lokal yang diinduksi oleh ion pada
sebagai akibat dari kombinasi kompresi mekanik dan iskemia. Tidak
ada pemotongan atau robekan pada elemen-elemen neural dan terdapat
sedikit atau tidak ada terlihat perubahan histologikal. Efeknya bersifat reversibel, kecuali jika iskemia menetap selama kurang lebih 8 jam. Sebagai contoh dari tipe cedera ini meliputi entrapment neuropathi, seperti
carpal tunnel syndrome, dan Saturday night palsy, yaitu paralisis saraf radial yang disebabkan oleh penekanan pada lengan setelah seseorang terjatuh pada posisi tidur. Terjadi penyembuhan yang sempurna dari neuropraksia yang secara normal dalam beberapa minggu atau bulan
(Robinson, 2005; Osbourne, 2007; Burnet dan Zager, 2004).
Aksonotmesis
Adalah istilah yang digunakan saat terjadi intrupsi komplet dari saraf
akson dan lapisan myelinnya, namun struktur-struktur mesenkimal
seperti perineurium dan epineurium seluruhnya atau sebagian utuh. Ti pe cedera ini kemungkinan terlihat pada isolasi, seperti pada cedera
Pleks usBrakhialis dihubungkan dengan kelahiran, atau dalam
hubung-an nya denghubung-an fraktur seperti cedera saraf radial sekunderi terhadap fraktur humerus. Laserasi seperti yang disebabkan oleh pecahan kaca, juga merupakan tipe cedera yang sering menyebabkan aksonotmesis.
Prognosis dari aksonotmesis tergantung dari luasnya cedera.
De generasi akson dan myelin terjadi di bagian distal dari cedera,
me-nye babkan tidak terjadinya inervasi secara komplet. Peme-nyembuhan un tuk kedepannya sangatlah bagus pada cedera tersebut karena sisa mesenkimal yang tidak mengalami cedera menyediakan bagian untuk tunas akson selanjutnya untuk menginervasi kembali organ targetnya
(Robinson, 2005; Osbourne, 2007; Burnet dan Zager, 2004).
Neurotmesis
Terjadi saat saraf, bersama dengan stroma yang mengelilinginya
ter-putus. Kehilangan fungsi terjadi secara komplet. Pada tipe ini tidak terjadi kesembuhan spontan dan bahkan setelah operasi prognosisnya buruk karena pembentukan jaringan parut dan hilangnya mesenkimal dan penyembuhan tanpa operasi biasanya tidak terjadi. Tipe cedera ini hanya terlihat pada trauma mayor.
Sistem klasifi kasi Sunderland menyesuaikan tiga tipe cedera oleh Seddon dengan lima kategori berdasarkan tingkat keparahannya. Ce-dera tingkat pertama sama dengan neurapraksia Seddon dan ce
de-ra tingkat kedua sama dengan aksonotmesis. Cedede-ra sade-raf tingkat
ke tiga tejadi saat terjadi disrupsi akson (aksonotmesis) dan juga ce-dera parsial pada endoneurium. Kategori ini menempati tingkat
ke-tiga antara aksonotmesis dan neurotmesis Seddon. Tergantung dari
Gambar 4.2. Neuropraksia(Sumber dari www.fotosearch.com). Gambar 4.3. Aksonotmesis (Sumber dari www.fotosearch.com).
Gambar 4.4. Neurotmesis(Sumber dari www.fotosearch.com).
Endoneurium
30
Saraf Perifer Patofisiologi Cedera Saraf Tepi31
luasnya cedera endoneurial, penyembuhan fungsi kemingkinan terjadi. Sunderland membagi neurotmesis Seddon menjadi cedera tingkat keempat dan kelima. Pada cedera tingkat keempat, seluruh bagian dari saraf mengalami disrupsi kecuali epineurium. Penyembuhannya tidak mungkin tanpa operasi. Cedera tingkat kelima meliputi semua bagian
saraf secara lengkap (Robinson, 2005; Osbourne, 2007; Burnet dan Zager, 2004).
Respon Jaringan Saraf Terhadap Cedera
Sebelum regenerasi serabut-serabut saraf terjadi, beberapa proses
de-generasi harus terjadi, di antaranya direct prelude menuju regenerasi. Keberhasilan dari regenarasi sangat tergantung pada beratnya cedera awal dan perubahan degenerasi yang terjadi selanjutnya. Perubahan patologikal yang terjadi ringan atau tidak ada pada cedera tingkat pertama dimana mekanismenya yaitu hanya blokade konduksi, dan tidak ada degenerasi atau regenerasi yang nyata. Pada cedera tingkat kedua (aksonotmesis) terjadi sedikit perbahan histologikal pada atau bagian proksimal tempat cedera. Pada bagian distal dari tempat cedera terjadi proses yang dimediai kalsium yang dikenal dengan degerasi Wallerian (atau anterograd) (Osbourne, 2007)
Pada degenerasi Wallerian, perubahan histologikal meliputi frag-mentasi fi sikal dari akson dan myelin, di mana proses ini terjadi dalam beberapa jam setelah cedera. Secara ultrastruktur, neurotubulus dan
neurofi lamen akan menjadi kacau dan bentuk akson menjadi tidak
rata, dimana ini disebabkan oleh pembengkakan varicose. Dalam 48
sampai 96 jam setelah cedera, kontinuitas akson menghilan dan
kon-duksi dari rangsangan tidak dimungkinkan terjadi dalam waktu lama. Disintegrasi myelin sedikit terlambat di bawah akson namun masih baik pada 36 sampai 48 jam.Sel-sel Schwann mempunyai peranan da-lam degenerasi Wallerian. Secara dini sel ini akan aktif dada-lam 24 jam setelah cedera, menunjukkan pembesaran nuclear dan sitoplasma
dan juga peningkatan mitosis. Se-sel ini membelah secara cepat untuk mem bentuk sel anak dediferensiasi yang meng-up-regulasi ekspresi
gen untuk memperbanyak molekul agar dapat membantu degenerasi
dan proses perbaikan. Peran awal sel Schwann adalah membantu
me-min dahkan akson yang mengalami degenerasi dan debris myelin dan ke mudian membawanya ke makrofag. Makrofag bermigrasi menuju bagian yang mengalami trauma, terutama melalui jalur hematopoietik,
melintas melalui dinding kapiler-kepiler, dimana menjadi permeabel pada zona cedera. Sel-sel Schwann dan makrofag bekerja bersama-sama
untuk memfagosit dan membersihkan tempat cedera dalam proses yang membutuhkan waktu 1 minggu sampai beberpa bulan (Osbourne, 2007;
Burnet dan Zager, 2004).
Sel-sel mast endoneural juga sangat berperan penting dalam pro-ses ini, berproliferasi secara nyata dalam 2 minggu pertama setelah ce-dera. Sel ini melepaskan histamine dan serotonin, dimana mening
kat-kan permeabilitas kapiler dan memfasilitasi migrasi makrofag. Selama
stadium awal, tubulus endoneurial membengkak sebagai respons
ter-hadap trauma, namun setelah 2 minggu pertama diameternya akan me ngecil. Dalam 5 sampai 8 minggu, proses degeratif biasanya sudah
leng kap, dan sisa serabut saraf terdiri dari sel-sel Schwann dalam
la-pisan endoneurial.Pada cedera tingkat ketiga, terjadi reaksi lokal yang
diinduksi trauma yang lebih bermakna. Cedera intravascikular me li-puti retraksi dari ujung-ujung serabut saraf karena endoneurium yang
elas tis. Trauma vaskular local akan menyebabkan pendarahan dan
edema, yang akan menyebabkan respons peradangan yang berat. Pro-li ferasi fi broblas, dan dense fi brous scar menyebabkan pembengkakan
fusiform dari segmen yang cedera. Jaringan parut interfascikular juga
terjadi (Osbourne, 2007; Burnet dan Zager, 2004).
1. Segmen distal
Bagian distal dari segmen yang cedera, degenerasi Wallerian sa-ngat mirip dengan yang terjadi pada cedera tingkat kedua. Satu
per-bedaan penting adalah dimana cedera intrafascikular mengganggu regenerasiaksonal dan oleh karena itu tubulus endoneurial tetap tidak
mendapatkan inervasi dalam periode yang lama. Saat tidak men
da-pat kan inervasi, tubulus endoneural mulai mengkerut dalam proses
yang mencapai maksimum kira-kira 3 sampai 4 bulan setelah cedera. Lapisan endoneurial secara progresif menebal secara sekunder tar-hadap penumpukan kolagen sepanjang permukaan terluar dari
mem-brane basal sel Schwann. Jika tubulus endoneurial tidak mendapatkan
regenerasi akson, fi brosis progresif menyebabkan terjadinya obliterasi
pada tubulus.Susunan proses-proses sel Schwann menunjukkan me-ngempisnya tubulus endoneurial yang terlihat secara mikroskopis pada
progresi degenerasi Wallerian pada cedera yang lebih bermakna.
Kolum-kolum sel Schwann yang dikenal dengan band of Bungner dan menjadi pedoman penting untuk tunas akson selama inervasi kembali. Band
menyediakan ilustrasi awal peranan kedua dari sel-sel Schwann setelah
cedera saraf, yaitu yang berperan neurosuportif untuk pertumbuhan
kembali akson (Osbourne, 2007; Burnet dan Zager, 2004).
Pada cedera tingkat keempat dan kelima adalah reaksi lokal
terhadap trauma berat. Tubulus endoneurial, dan juga fascikuli meng-alami disrupsi. Epineurium juga mengmeng-alami cedera dan fi broblas
epi-neurial reaktif juga terdapat pada ujung potongan saraf dalam 24 jam.
Ini diikuti oleh proliferasi sel-sel Schwann dan fi broblas perineurial dan epineurial. Puncak proliferasi selular dalam 1 minggu dan berlanjut
se-lama periode yang panjang. Seperti cedera ringan, permeabilitas kapiler mengalami peningkatan, kemungkinan sebagai akibat dari degranulasi
sel mast, dan edema serta infi ltrasi makrofag yang mengikuti. Besarnya
respons ini berhubungan dengan beratnya trauma saraf dan jaringan
sekelilingnya (Burnet dan Zager, 2004).
Pada cedera tingkat keempat dan kelima, ujung-ujung saraf menjadi masa yang membengkak dari selsel Schwann, kapilerkapiler, fi -broblas, makrofag, dan serabut kolagen yang tidak terorganisir.
Re-generasi akson mencapai ujung proksimal yang membengkak dan membuat barier yang hebat untuk pertumbuhan selanjutnya. Beberapa akson membentuk lingkaran dalan jaringan parut atau membelok ke belakang sepanjang segmen proksimal atau keluar menuju jaringan sekitar. Beberapa akson yang mengalami regenerasi dapat mencapai ujung distal, hasilnya tergantung dari banyak faktor, meliputi beratnya
cedera asli, perluasan pembentukan jaringan parut, dan perlambatan sebelum akson mencapai tempat cedera. Seperti pada cedera tingkat ketiga, tubulus endoneural tidak ditempati selama periode yang panjang
yang akan berlanjut menjadi berkerut dan fi brosis secara progresif, dan akan secara komplet mengalami obliterasi oleh adanya serabut-serabut kolagen (Osbourne, 2007; Burnet dan Zager, 2004).
2. Segmen proksimal dan tubuh sel
Perubahan tubuh sel neuronal dan dalam serabut-serabut saraf
proksimal terhadap tempat cedera tergantung pada beratnya cedera dan
dekatnya segmen cedera dengan tubuh sel. Sel-sel Schwann mengalami degradasi sepanjang segmen proksimal dekat area cedera, dan
akson-akson serta myelin diameternya mengecil. Degradasi proksimal ini da pat minimal (terentang dari tempat cedera sampai kembali ke nodus Ranvier berikutnya) atau dapat meluas ke semua jalur dan kembali
ke tubuh sel. Jika tubuh sel secara aktual mengalami degenerasi,
di-mana dapat ter jadi pada trauma yang beat, segmen proksimal akan mengalami dege ne rasi Wallerian dan akan difagosit.Setelah terjadi ce-dera bermakna, seg men proksimal akson di