PETUNJUK TEKNIS
PENCEGAHAN DAN PENGENDALIAN INFEKSI
TB DI LAPAS DAN RUTAN
DIREKTORAT JENDERAL HUKUM DAN HAM
KEMENTERIAN HUKUM DAN HAM RI
bekerjasama dengan
DIREKTORAT JENDERAL PENGENDALIAN PENYAKIT
DAN PENYEHATAN LINGKUNGAN KEMENTERIAN KESEHATAN RI
KATA PENGANTAR
Program Pengendalian TB di Lembaga Pemasyarakatan dan Rumah Tahanan Negara merupakan bagian dalam Program Pengendalian TB Nasional, yang dilaksanakan secara terintegrasi dan terencana dengan baik melalui kerjasama antara Direktorat Jenderal Pemasyakatan Kementerian Hukum dan Hak Asasai Manusia dengan Direktorat P2ML Kementerian Kesehatan. Kegiatan ini telah berjalan sejak tahun 2004 dan telah dikuatkan oleh sebuah “Nota Kesepahaman Dirjen Pemasyarakatan, Departemen Kehakiman dan HAM RI dan Dirjen PPM&PL Departemen Kesehatan RI nomor : E.36.UM.06.07 tahun 2004 tentang Peningkatan Upaya Penanggulangan TB di LAPAS dan RUTAN, Cabang Rutan di Seluruh Wilayah Indonesia”.
Pelaksanaan program pengendalian TB dengan strategi DOTS di Lapas dan Rutan dilaksanakan untuk meningkatkan penemuan kasus TB dan angka kesembuhan pasien TB dengan beberapa kegitan diantaranya Pencegahan dan Pengendalian Infeksi TB yang bertujuan mencegah terjadinya penularan penyakit TB pada Petugas Kesehatan, Petugas Lapas dan Rutan, dan antar WBP dan Tahanan di dalam Lapas/Rutan seluruh Indonesia.
Pencegahan dan Pengendalian Infeksi TB di Lapas dan Rutan perlu mendapat perhatian kita semua karena kondisi padat hunian pada umumnya di Lapas dan Rutan, tenaga kesehatan yang belum merata diseluruh Lapas dan Rutan, sarana dan prasarana pelayanan kesehatan yang kurang mencukupi serta keadaan sanitasi lingkungan yang kurang baik. Semua keadaan diatas ini dapat semakin mempercepat terjadinya penularan infeksi TB apabila dalam pelaksanaan program pencegahan dan pengendalian infeksi TB tidak didukung dengan adanya buku petunjuk teknis.
Tentu saja masih banyak tantangan yang harus dihadapi dalma pengembangan dan pelaksanaan kegiatan ini. Untuk itu diperlukan pemantauan dan evaluasi yang baik dan terus menerus untuk mendapatkan informasi yang lebih jelas sehingga dapat diambil tindakan perbaikan yang lebih tepat dan nyata di masa mendatang dalam rangka pengembangan dan revisi buku petunjuk teknis pencegahan dan pengendalian infeksi TB di Lapas dan Rutan seluruh Indonesia.
Jakarta, Agustus 2012
Direktur Bina Kesehatan dan Perawatan Napi dan Tahanan Direktorat Jenderal Pemasyarakatan Kementerian Hukum dan HAM
TIM PENYUSUN
Drs. Bambang Krisbanu, Bc.IP, SH, MH
Dra. Herna Lusy, MM Drs. Tholib, Bc.IP, SH, MH Dra. Emy Sulistyati Dr. Danial Rasyid
Dandi Danubrata Arif Maskuri Dr. Dewi Murni Ayu
Dr. Yusman Akbar T Dr. Benny Ginting Dr. Ahmad Radian
Ir. Aryo Seto Isa Dr. Aziza Ariyani, SpPK Dr. Novayanti
Budiarti Setyaningsih, SKM, MKM
Dr. Atiek Anartati, MPH Rini Palupy
DAFTAR ISI
Kata Pengantar ... i
Tim Penyusun ... iii
Daftar Isi ... iv
Daftar Tabel ... vi
Daftar Singkatan ... vii
BAB I Pendahuluan ... 1
A. Latar belakang ... 1
B. Tujuan ... 3
C. Sasaran ... 3
D. Dasar Pelaksanaan ... 3
BAB II Pencegahan dan Pengendalian Infeksi ... 5
A. Kewaspadaan Isolasi (Isolation Precautions) ... 5
B. Kewaspadaan Standar ... 6
C. Kewaspadaan Berdasarkan Transmisi ... 15
BAB III Penatalaksanaan Pencegahan Dan Pengendalian Infeksi Tb Di Lapas Dan Rutan ... 25
Kebijakan PPI TBDi Lapas Dan Rutan ... 26
Rencana Kegiatan PPI TB ... 26
Edukasi Dan Penerapan Etika Batuk ... 31
Ventilasi Campuran ... 37
Ventilasi Mekanik ... 40
Pemakaian Respirator Partikulat Medikal ... 44
BAB IV Monitoring dan Evaluasi ... 47
D. Tata Cara Pelaksanaan Monitoring dan Evaluasi ... 49
E. Pencatatan dan Pelaporan ... 49
BAB V Penutup ... 50
Daftar Pustaka ... 51
Lampiran 1 ... 53
Program Pengendalian Tuberkulosis ... 53
A. Pengendalian Tb Di Indonesia ... 53
B. Transmisi dan Patogenesis Tb ... 54
C. Program Pengendalian Tb ... 58
Lampiran 2 ... 63
Formulir Skrining Gejala Tuberkulosis (Tb) ... 63
Petunjuk Pengisian Form Skrining Tb ... 65
Lampiran 3 ... 66
DAFTAR TABEL
Tabel 1 Penjabaran Komponen Kewaspadaan Standar
Tabel 2 Kewaspadaan Berbasis Transmisi
Tabel 3 Lima Langkah Penatalaksanaan Pasien Untuk Mencegah Infeksi
di Lapas dan Rutan
Tabel 4 Kelebihan dan Kekurangan Ventilasi Alami
Tabel 5 Kelebihan dan Kekurangan Ventilasi Campuran
DAFTAR GAMBAR
Gambar 1 Cara mencuci tangan yang benar Gambar 2 Cara pemusnahan pot sputum
Gambar 3 Langkah-langkah pemusnahan pot sputum Gambar 4 Etika batuk
Gambar 5 Model rencana blok Lapas dan Rutan
Gambar 6 Alternatif lokasi penempatan ruang isolasi dan ruang pengobatan TB Gambar 7 Desain ruangan untuk pemeriksa dan pasien TB
Gambar 8 Jenis-jenis kipas angin
Gambar 9 Model denah layout poliklinik
DAFTAR SINGKATAN
AC Air Conditioner
ACH Air Change perHour
AIDS Acquired Immuno Deiciency Syndrome
APD Alat Pelindung Diri
BKPM Balai Kesehatan Paru Masyarakat
BTA Basil Tahan Asam
CDC Center for Disease Control and Prevention
Depkes Departemen Kesehatan
Dinkes Dinas Kesehatan
Ditjen PAS Direktorat Jenderal Pemasyarakatan
DOTS Directly Observed Treatment Short-course
DPS Dokter Praktek Swasta
DTT Disinfeksi Tingkat Tinggi
Fasyankes Fasilitas Pelayanan Kesehatan
HAIs Healthcare Associated Infections
HAM Hak Asasi Manusia
HBC High Burden Country
HIV Human Immunodeiciency Virus
Kemkes Kementerian Kesehatan
KIE Komunikasi Informasi Edukasi
Lab Laboratorium
Lapas Lembaga Pemasyarakatan
LSM Lembaga Swadaya Masyarakat
Mapenaling Masa Pengenalan Lingkungan
MDR Multi Drug Resistant
Napi Narapidana
OAT Obat Anti Tuberkulosis
ODHA Orang Dengan HIV-AIDS
POKJA Kelompok Kerja
PPI Pencegahan dan Pengendalian Infeksi
RSP Rumah Sakit Paru
RSV Respiatory Syncitial Virus
Rutan Rumah Tahanan
SDM Sumber Daya Manusia
TB Tuberkulosis
UPK Unit Pelayanan Kesehatan
UPT Unit Pelaksana Teknis
UVGI Ultraviolet Germicidal Irradiation
VCT Voluntary Counseling and Test
WBP Warga Binaan Pemasyarakatan
BAB I
PENDAHULUAN
A. LATAR BELAKANG
Pembangunan kesehatan pada dasarnya menyangkut segala segi kehidupan
masyarakat dan berlangsung pada setiap individu, tak terkecuali mereka yang berada
di Lapas dan Rutan sebagaimana diatur dalam Pasal 14 ayat 1 huruf d
Undang-Undang Nomor 12 Tahun 1995 tentang Pemasyarakatan. Tahanan, Narapidana dan
Anak Didik Pemasyarakatan adalah anggota masyarakat yang mempunyai hak yang
sama dengan anggota masyarakat lainnya untuk mendapatkan derajat kesehatan
yang optimal. Salah satu aspek penting yang memerlukan perhatian yaitu keadaan
kesehatan baik isik, mental maupun sosial. Perlakuan dan pelayanan kesehatan pada
Tahanan, Narapidana atau Anak Didik Pemasyarakatan dapat dipakai sebagai salah
satu tolak ukur keberhasilan pembangunan di bidang hukum baik secara Nasional
ataupun Internasional.
Hasil laporan data kesehatan tahun 2011 yang diterima Direktorat Jenderal
Pemasyarakatan menunjukkan penyakit TB menempati urutan ke 4 dari 10 penyakit
terbanyak yang diderita Narapidana dan Tahanan dan menjadi penyebab kematian
terbanyak kedua setelah HIV-AIDS. Hasil laporan dari seluruh Lapas dan Rutan di
Indonesia tahun 2011 menunjukkan dari 7.972 suspek TB ditemukan 911 kasus
TB yang diantaranya 757 kasus baru BTA positif. Sebanyak 66 orang diantaranya
meninggal akibat TB.
Kondisi kelebihan kapasitas dan SDM kesehatan yang kurang serta sarana prasarana
yang belum memadai sehingga menyebabkan kurang maksimalnya pemberian
pelayanan di dalam Lapas dan Rutan, diantaranya pelayanan kesehatan.
Salah satu upaya untuk mengurangi permasalahan tingginya angka kematian dan
kesakitan akibat TB yaitu dengan memutus mata rantai penularan, diantaranya
dengan melakukan Pencegahan dan Pengendalian Infeksi TB selanjutnya disebut
PPI TB secara terencana dan berkesinambungan di Lapas dan Rutan. Pelaksanaan
Pengendalian Infeksi TB merupakan sebuah proses yang membutuhkan komitmen
dari semua pihak baik internal maupun eksternal.
Center for Disease Control and Prevention
(CDC) di Atlanta, merekomendasikan
tindakan pencegahan penularan TB dengan 4 pilar, yaitu manajerial, pengendalian
administratif, pengendalian lingkungan dan alat pelindung diri. Selain itu, PPI
TB merupakan salah satu unsur penting dalam upaya pengendalian TB Nasional,
termasuk dengan munculnya dampak beban ganda epidemik TB HIV dan kasus TB
MDR serta TB XDR, yang mengakibatkan peningkatan angka kesakitan dan kematian
akibat penyakit TB.
Hasil assesmen PPI TB yang dilaksanakan tahun 2010 dan 2012 oleh Direktorat
Jenderal Pemasyarakatan bekerja sama dengan Kementerian Kesehatan dan Institusi
terkait lainnya di 27 Lapas dan Rutan didapatkan hasil sebagai berikut :
1. Belum adanya kebijakan dan dukungan dalam melaksanakan PPI TB di Lapas dan
Rutan antara lain komitmen dari semua pihak, pendanaan dan lain-lain.
2. Petugas Kesehatan pada umumnya belum menerapkan secara maksimal dalam
upaya PPI TB di Lapas dan Rutan dikarenakan keterbatasan sarana dan prasarana.
Seperti pengaturan tata letak, minimnya ventilasi, tidak tersedianya ruang isolasi
dan alat pelindung diri (APD), dan lain-lain.
3. Belum ada petunjuk teknis tentang PPI TB Lapas dan Rutan
B. TUJUAN
Umum :
Terwujudnya pelaksanaan PPI TB di Lapas dan Rutan, sehingga WBP dan Tahanan
mencapai derajat kesehatan yang optimal
Khusus :
1. Untuk mendapatkan dukungan dari Kementerian Hukum dan HAM dan Institusi
terkait dalam pelaksanaan PPI TB di Lapas dan Rutan.
2. Memberikan pemahaman kepada semua Petugas di Lapas dan Rutan khususnya
bagian perawatan tentang PPI TB di Lapas dan Rutan.
3. Sebagai petunjuk teknis untuk melaksanakan PPI TB di Lapas dan Rutan.
4. Menurunkan risiko terjadinya penularan TB di lingkungan Lapas dan Rutan.
C. SASARAN
Sasaran dari petunjuk teknis PPI TB di Lapas dan Rutan adalah :
1. Kepala Lapas dan Kepala Rutan
2. Para Pejabat Struktural dan seluruh petugas Lapas dan Rutan
3. Petugas Kesehatan di Lapas dan Rutan
4. WBP dan Tahanan
5. Pengunjung
D. DASAR PELAKSANAAN
Buku Petunjuk Teknis PPI TB di Lapas dan Rutan mengacu pada :
1. Pedoman Nasional Pengendalian Tuberkulosis di Indonesia
4. Pedoman Pencegahan dan Pengendalian Infeksi TB di Rumah Sakit dan Fasilitas
Pelayanan Kesehatan lainnya
5. Panduan Pencegahan Infeksi untuk Fasilitas dengan sumber daya terbatas
6. Pedoman Pelayanan Kesehatan bagi Narapidana, Tahanan dan Anak Didik
Pemasyarakatan
BAB II
PENCEGAHAN DAN
PENGENDALIAN INFEKSI
A. KEWASPADAAN ISOLASI
(ISOLATION PRECAUTIONS)
Kewaspadaan isolasi adalah bagian dari program PPI, bertujuan untuk memutus mata
rantai infeksi yaitu dari pasien ke pasien, dari pasien ke petugas atau sebaliknya, dari
pasien ke pengunjung atau dari pengunjung ke pasien, dari permukaaan lingkungan
ke pasien atau petugas maupun pengunjung. Petugas harus memahami, mematuhi
dan menerapkan kewaspadaan isolasi yang meliputi Kewaspadaan Standar dan
Kewaspadaan Berdasarkan Transmisi agar tidak terinfeksi.
Kewaspadaan Standard adalah gabungan dari Kewaspadaan Universal dan Isolasi
duh tubuh
Body Substance Isolation
(BSI)) yang merupakan upaya mencegah
kontak dengan darah, feses, urine,sputum, saliva, drainase luka, cairan tubuh
lainnya. Kewaspadaan Berbasis Transmisi terdiri dari kewaspadaan transmisi Kontak,
kewaspadaan transmisi Droplet dan kewaspadaan transmisi pajanan udara
(Airborne).
Pada tahun 2007 terjadi perubahan dimana Kewaspadaan Standar ditambah dengan
Etika batuk
(Hygiene respiration
), praktek menyuntik yang aman, praktek pencegahan
infeksi saat prosedur lumbal punksi. Istilah Infeksi nosokomial diganti
Healthcare
Associated Infections
(HAIs). HAIs adalah infeksi yang timbul akibat perawatan
kesehatan yang diberikan oleh fasyankes setelah >24 jam,dan saat masuk bukan
dalam masa inkubasi suatu infeksi.
B. KEWASPADAAN STANDAR
Kewaspadaan Standar yang perlu diterapkan terhadap semua pasien setiap saat dan
diseluruh fasyankes, meliputi :
1. Kebersihan tangan
(Hand hygiene)
2. Alat Pelindung Diri (APD) : sarung tangan bedah, masker bedah, kaca mata
pelindung
(goggle)
, pelindung wajah
(face shield)
,
respirator partikulat (
misalnya
masker N95), baju pelindung (
apron
)
3. Penatalaksanaan peralatan pasien
4. Pengendalian lingkungan
5. Penatalaksanaan linen
6. Penatalaksanaan limbah dan Kesehatan petugas
7. Penempatan pasien
(patient bed layout)
8. Etika batuk
(Respiratory hygiene)
9. Praktek menyuntik yang aman
10. Praktek pencegahan infeksi saat prosedur lumbal punksi
Tabel 1 : Penjabaran komponen Kewaspadaan Standar
1. Kebersihan tangan • Kuku petugas dan WBP dan Tahanan harus selalu bersih dan terpotong pendek.
• Cuci tangan dengan sabun dan air mengalir harus dilakukan :
- Sebelum dan setelah melepas sarung tangan
- Sebelum dan setelah melakukan tindakan aseptis: pemasangan kateter i.v, kateter urin dan vaskuler perifer
- Sebelum dan setelah kontak langsung dengan kulit setiap pasien saat merawat (mencuci tangan setiap akan memeriksa pasien yang lain) - Bila tangan beralih dari area tubuh terkontaminasi
menuju area bersih, termasuk perawatan pasien yang sama
- Setelah menyentuh darah, cairan tubuh, sekresi, ekskresi, kulit yang tidak utuh, ganti verband, walaupun telah memakai sarung tangan
- Bila tangan tampak kotor, mengandung bahan berprotein, cairan tubuh, cuci tangan dengan sabun biasa/antimikroba sambil dibilas dengan air mengalir
- Setelah kontak dengan lingkungan dan benda mati (alat medik, tempat tidur, meja, saklar lampu) di area pasien
- Sebelum dan setelah makan, minum,atau menggunakan toilet
- Sebelum keluar ruangan pasien, setelah melepas dan membuang APD
2. Alat Pelindung Diri (APD): sarung tangan bedah, masker bedah, kaca mata pelindung (goggle), pelindung wajah (face shield), respirator partikulat (antara lain masker N95), baju pelindung (apron)
• Gunakan APD sesuai ukuran dan jenis tindakan
• Gunakan APD yang sesuai, bila ada kemungkinan
terkontaminasi dengan duh tubuh
• Menggunakan sarung tangan bedah sekali pakai
saat merawat pasien
• Lepaskan sarung tangan segera setelah selesai,
sebelum menyentuh benda dan permukaan yang tidak terkontaminasi, sebelum beralih ke pasien lain
• Jangan memakai sarung tangan yang sama untuk
pasien yang berbeda
• Gantilah sarung tangan bila tangan berpindah dari area tubuh terkontaminasi ke area bersih
• Pakailah goggle untuk melindungi konjungtiva,
mukus membran mata, hidung, mulut selama melaksanakan prosedur dan aktiitas perawatan pasien yang berisiko terjadi cipratan duh tubuh
• Masker bedah digunakan untuk mencegah
transmisi partikel besar dari droplet saat kontak erat (<3 m) dari pasien saat batuk/bersin. Pakailah selama tindakan yang menimbulkan aerosol walaupun pada pasien tidak diduga infeksi
• Kenakan baju pelindung (bersih, tidak steril) untuk melindungi kulit, mencegah baju menjadi kotor, kulit terkontaminasi selama prosedur/merawat pasien yang memungkinkan terjadinya percikan/ semprotan cairan tubuh pasien
• Bila cairan tubuh bisa menembus baju pelindung,
perlu dilapisi apron tahan cairan mengantisipasi percikan/semprotan cairan infeksius
3. Penatalaksanaan peralatan pasien
• Buat standar prosedur operasionil pengelolaan
peralatan bekas pakai perawatan pasien yang mungkin terkontaminasi darah atau cairan tubuh (dekontaminasi/disinfeksi, penampungan dan transportasi)
• Rendam peralatan bekas pakai dalam air dan
detergen untuk melepas bahan organik sebelum di Disinfeksi Tingkat Tinggi (DTT) atau disterilkan
• Tangani peralatan pasien yang terkena duh tubuh
sehingga kulit dan mukus membran terlindungi, cegah baju terkontaminasi, cegah transfer mikroba ke pasien lain dan lingkungan
• Pastikan peralatan yang telah dipakai untuk pasien infeksius telah dibersihkan dan tidak dipakai untuk pasien lain.
• Pastikan peralatan sekali pakai dibuang dan
dimusnahkan dengan cara yang benar dan peralatan pakai ulang di disinfeksi dan di sterilisasi dengan benar
• Sebelum didisinfeksi alat bekas pakai perawatan
pasien harus dibebaskan dari cairan duh tubuh kemudian dibilas dan ditiriskan untuk selanjutnya di DTT atau sterilisasi. Rendam dengan air dan detergen kemudian sikat alat bekas pakai peralatan terapi pernapasan kemudian di disinfeksi dengan Natrium Hipocloride 0,5% (cairan pemutih/ bleaching) selama minimal 10 menit, misal masker nebulizer, selang oksigen.
• Alat makan dicuci dengan detergen tiap setelah
4. Pengendalian lingkungan • Fasilitas pelayanan kesehatan di lapas/rutan harus membuat dan melaksanakan prosedur rutin untuk pembersihan, disinfeksi permukaan lingkungan, tempat tidur, peralatan disamping tempat tidur dan pinggirannya, permukaan yang sering tersentuh .
• Fasilitas pelayanan kesehatan harus mempunyai
disinfektan standar untuk menghilangkan patogen secara signiikan, pada permukaan terkontaminasi, sehingga memutuskan rantai penularan penyakit. Disinfeksi adalah membunuh secara isikal dan kimiawi mikroorganisme tidak termasuk spora.
• Pembersihan lingkungan fasyankes/poliklinik tidak dianjurkan menggunakan sapu tetapi dianjurkan memakai mop bila memungkinkan dari bahan microiber.
Disinfektan yang biasa dipakai :
Na hipoklorit (pemutih), alkohol, komponen fenol,
komponen ammonium quarternary, komponen
peroksid (H2O2). Ikuti aturan pakai pabrik cairan disinfektan, waktu kontak, dan cara pengencerannya.
Pembersihan area sekitar pasien:
• Pembersihan permukaan horisontal sekitar pasien
harus dilakukan secara rutin setiap hari dan lebih teliti setiap pasien kembali ke blok/kamar.
• Untuk mencegah aerosolisasi patogen infeksi
saluran napas, hindari sapu, tapi gunakan cara basah (kain basah) dan mop (untuk pembersihan kering/lantai) yang terpisah penggunaannya dari ruangan lain.
• Seluruh kegiatan pengendalian lingkungan dapat
dilaksanakan dengan melibatkan kader kesehatan.
• Buang terlebih dahulu kotoran (misal: feses), ke toilet dan letakkan linen dalam kantong kuning/ infeksius.
• Hindari menyortir linen di ruang rawat pasien.
Jangan memanipulasi linen terkontaminasi untuk hindari kontaminasi terhadap udara, permukaan dan orang.
• Cuci dan keringkan linen sesuai SOP. Dengan air
panas 70oC, minimal 25 menit. Bila dipakai suhu < 70oC pilih zat kimia yang sesuai.
• Pastikan kantong tidak bocor dan lepas ikatan
selama transportasi. Kantong tidak perlu ganda.
• Petugas yang menangani linen harus mengenakan
APD yang sesuai
6. Kesehatan Petugas • Setiap petugas harus waspada dalam bekerja, untuk mencegah terjadinya luka/cedera saat menangani jarum, scalpel dan alat tajam lain, setelah melakukan prosedur, saat membersihkan instrumen dan saat membuang jarum
• Bila memungkinkan gunakan alat pengaman
(safety devices) pada waktu menangani jarum, scalpel, alat tajam lain
• Jangan tutup/recap jarum yang telah dipakai,
memanipulasi jarum dengan tangan, menekuk jarum, mematahkan, melepas jarum dari spuit. Buang jarum, spuit, pisau scalpel, dan peralatan tajam habis pakai kedalam wadah tahan tusukan sebelum dibuang ke insenerator
• Direkomendasikan pemberian vaksinasi hepatitis
B bagi petugas poliklinik dan petugas lain yang beresiko
• Pemeriksaan kesehatan rutin berkala petugas
7. Penempatan Pasien • Tempatkan pasien yang potensial mengkontaminasi lingkungan atau yang tidak dapat diharapkan menjaga kebersihan kedalam ruang rawat yang terpisah.
• Bila ruang isolasi tidak memungkinkan, upayakan
agar prinsip pemisahan tetap terjadi.
• Cara penempatan sesuai jenis kewaspadaan
terhadap transmisi infeksi
• WBP dan Tahanan dengan Suspek TB sebelum
masuk mapenaling dipisahkan/dimasukan ruang isolasi hingga ditegakkan diagnosis
• Kalau sudah conirm TB WBP dipisahkan dari yang
non TB
• Penempatan WBP yang TB diupayakan dimasukan
dalam ruangan yang memiliki laju pertukaran udara perjam (Air Change Rate per Hour/ACH) > 12 ACH
8. Etika batuk (Respiratory hygiene)
Kunci PPI adalah mengendalikan penyebaran patogen dari pasien yang terinfeksi untuk transmisi kepada kontak yang tidak terlindungi. Untuk penyakit yang ditransmisikan melalui droplet besar dan atau droplet nuklei maka etika batuk harus diterapkan kepada semua individu dengan gejala gangguan pada saluran napas.
Pasien, petugas, pengunjung dengan gejala infeksi saluran napas harus:
• Menutup mulut dan hidung saat batuk atau bersin
• Pakai tisu, masker bedah kemudian buang ke
tempat sampah, saputangan atau lengan bagian atas
• Lakukan cuci tangan dengan sabun cair dan air
• Manajemen fasilitas pelayanan kesehatan harus promosi hygiene respirasi/etika batuk:
• Promosi kepada semua petugas, pasien, keluarga
dengan infeksi saluran napas dengan demam
• Edukasi petugas, pasien, keluarga, pengunjung
akan pentingnya kandungan aerosol dan sekresi dari saluran napas dalam mencegah transmisi penyakit saluran napas
• Menyediakan sarana untuk kebersihan tangan
(alcohol handrub, wastafel dan sabun antiseptik, tisu towel, terutama area tunggu harus diprioritaskan)
9. Praktek menyuntik yang aman
• Pakai jarum yang steril, sekali pakai, tiap kali penyuntikan untuk mencegah kontaminasi pada peralatan injeksi dan terapi.
• Bila memungkinkan gunakan juga vial sekali pakai walaupun multidose. Jarum atau spuit yang dipakai ulang untuk mengambil obat dalam vial multidose dapat menimbulkan kontaminasi mikroba yang dapat menyebar saat obat dipakai untuk pasien lain.
10. Praktek pencegahan infeksi saat prosedur lumbal punksi
• Gunakan masker pada saat insersi kateter atau
C. KEWASPADAAN BERDASARKAN TRANSMISI
Dibutuhkan untuk memutus mata rantai transmisi mikroba penyebab infeksi dibuat
untuk diterapkan terhadap pasien yang diketahui maupun dugaan terinfeksi atau
terkolonisasi patogen yang dapat ditransmisikan lewat udara, droplet, kontak dengan
kulit atau permukaan terkontaminasi.
Jenis kewaspadaan berdasarkan transmisi:
1. Kontak.
2. Melalui droplet
3. Melalui udara (
Airborne
)
4. Melalui common vehicle (makanan, air, obat, alat, peralatan)
5. Melalui vektor (lalat, nyamuk, tikus)
Catatan: Suatu infeksi dapat ditransmisikan lebih dari satu cara.
1. Kewaspadaan transmisi kontak
Cara transmisi yang terpenting dan tersering menimbulkan infeksi di fasilitas
pelayanan kesehatan terdiri dari kontak langsung dan tidak langsung. Kontak
langsung meliputi kontak permukaan kulit terluka/abrasi orang yang rentan/
petugas dengan kulit pasien terinfeksi atau kolonisasi.
Transmisi kontak tidak langsung terjadi kontak antara orang yang rentan dengan
benda yang terkontaminasi mikroba infeksius di lingkungan, instrumen, melalui
mainan anak.
Hal ini diterapkan terhadap pasien dengan infeksi atau terkolonisasi (ada mikroba
pada atau dalam pasien tanpa gejala klinis infeksi).
2. Kewaspadaan transmisi droplet
dan akan jatuh dalam jarak 1-2m dari sumber (misal:
commoncold, respiratory
syncitial virus (RSV)
.
Dapat terjadi saat pasien terinfeksi batuk, bersin, bicara, batuk akibat induksi
isioterapi dada, resusitasi kardiopulmoner.
3. Kewaspadaan transmisi melalui udara ( Airborne Precautions )
Kewaspadaan transmisi melalui udara diterapkan sebagai tambahan Kewaspadaan
Standar. misalnya transmisi partikel terinhalasi (
varicella zoster, Mycobacterium
tuberculosis)
langsung melalui udara.
Ditujukan untuk menurunkan risiko transmisi udara. Mikroba penyebab infeksi
baik yang ditransmisikan berupa droplet nuklei (sisa partikel kecil < 5 µm evaporasi
dari droplet yang bertahan lama di udara) atau partikel debu yang mengandung
mikroba penyebab infeksi. Mikroba tersebut dapat terbawa aliran udara > 2m dari
sumber, dapat terinhalasi oleh individu rentan di ruang yang sama dan jauh dari
pasien sumber mikroba, tergantung pada faktor lingkungan, misal penanganan
udara dan ventilasi yang penting dalam pencegahan transmisi melalui udara.
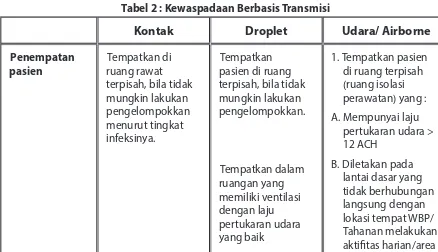
Tabel 2 : Kewaspadaan Berbasis Transmisi
Kontak
Droplet
Udara/ Airborne
Penempatan pasien
Tempatkan di ruang rawat terpisah, bila tidak mungkin lakukan pengelompokkan menurut tingkat infeksinya.
Tempatkan pasien di ruang terpisah, bila tidak mungkin lakukan pengelompokkan. Tempatkan dalam ruangan yang memiliki ventilasi dengan laju pertukaran udara yang baik
1. Tempatkan pasien di ruang terpisah (ruang isolasi perawatan) yang : A. Mempunyai laju
pertukaran udara > 12 ACH
C. Konsultasikan dengan tim PPI/ PPI TB sebelum menempatkan pasien bila tidak ada ruang isolasi dan pengelompokkan tidak memungkinkan. Transport pasien Batasi gerak, transport pasien. Bila diperlukan pasien keluar ruangan perlu kewaspadaan agar risiko transmisi ke pasien lain atau lingkungan minimal
Batasi gerak dan transportasi untuk mengurangi pajanan droplet dari pasien serta mengenakan masker bedah pada pasien untuk hygiene respirasi dan melakukan etika batuk
2. Batasi gerakan dan transport pasien.
3. Bila perlu untuk pemeriksaan pasien dapat diberi masker bedah untuk cegah menyebarnya droplet
Alat Pelindung Diri
Sarung tangan dan cuci tangan
memakai sarung tangan bersih non steril, lateks saat masuk ke ruang pasien, ganti sarung tangan setelah kontak dengan bahan infeksius (feses, cairan drain), lepaskan sarung tangan sebelum keluar dari kamar pasien dan cuci tangan dengan antiseptik
Masker
pakailah bila bekerja dalam radius 1 m terhadap pasien, saat kontak erat. Masker seyogyanya melindungi hidung dan mulut, dipakai saat memasuki ruang rawat pasien dengan infeksi saluran napas.
Penggunaan Alat Pelindung Diri
Baju Pelindung
pakai baju pelindung yang bersih, tidak steril saat masuk ruang pasien untuk melindungi diri dari kontak dengan pasien, permukaan lingkungan, barang diruang pasien, cairan diare pasien, ileostomy, colostomy, luka terbuka. Apron Bila baju pelindungtembus cairan, untuk mengurangi penetrasi cairan, tidak dipakai sendiri
Orang yang rentan seharusnya tidak boleh masuk ruang pasien yang diketahui atau suspek campak, cacar air kecuali petugas yang telah imun. Bila terpaksa harus masuk maka harus mengenakan masker respirator partikulat untuk pencegahan. Orang yang telah pernah sakit campak atau cacar air tidak perlu memakai masker.
Peralatan untuk perawatan pasien Bila memungkinkan peralatan nonkritikal dipakai untuk 1 pasien atau pasien dengan infeksi mikroba yang sama. Bersihkan dan disinfeksi sebelum dipakai untuk pasien lain (kategori IB)
Tidak perlu
penanganan udara secara khusus karena mikroba tidak bergerak jarak jauh.
Gunakan Masker bedah jika tidak tersedia respirator partikulat.
B. Sarung tangan
Tidak diperbolehkan satu sarung
tangan untuk dipakai beberapa pasien,antar bagian infeksi satu kebagian infeksi yang lain.
Contoh MDRO, MRSA, VRSA, VISA, VRE, MDRSP (Streptococus pneumoniae)
Virus Herpes simplex, SARS, RSV (indirek melalui mainan), S. aureus, C. diicile, P. aeruginosa, Inluenza, Norovirus (juga makanan dan air)
Gambar 1 : Cara mencuci tangan yang benar
Keamanan cara penampungan sputum
Penampungan sputum oleh pasien harus dilakukan dalam ruangan dengan konsep
isolasi infeksi pajanan udara (
airborne infection isolation)
atau diboks khusus dengan
pengaturan sistem ventilasi (w
ell-ventilated sputum induction booth
) . Udara dalam
boks dialirkan ke udara bebas di tempat yang bebas lalu lintas manusia. Petugas yang
mendampingi harus menggunakan respirator partikulat atau memposisikan tidak
searah dengan arah angin, pasien diminta mengumpulkan sputum di luar gedung, di
tempat terbuka, bebas lalu lintas manusia, memiliki jendela atau sirkulasi udara yang
baik.
Untuk penampungan sputum yang baik, pasien perlu mendapat penjelasan tentang
cara mengeluarkan sputum yang benar oleh petugas kesehatan. Pasien diminta
menarik napas dalam sebanyak 3 kali, kemudian pada tarikan ke 3 menahan napas
kemudian batuk dengan tekanan. Wadah sputum (pot sputum) harus bermulut
lebar dan bertutup ulir. Wadah tidak perlu steril tetapi harus bersih dan kering sesuai
standart yang ada.Waktu pengambilan dilakukan dengan metode SPS di ruang
terbuka yang sudah ditentukan yaitu Sewaktu saat berobat ke Klinik Lapas/Rutan,
Pagi hari dilakukan sebelum makan pagi,dan Sewaktu yaitu saat kontrol diKlinik
Lapas/Rutan.
Kebersihan tangan setelah menampung sputum.
Pasien perlu diberitahu untuk membersihkan tangan setelah menampung sputum
baik dengan air mengalir dan sabun, atau dengan larutan handrubs sesuai dengan
langkah-langkah cuci tangan. Fasilitas pelayanan kesehatan harus menyediakan
sarana tersebut.
Keselamatan dan Keamanan Laboratorium TB
Konsep perlindungan diri petugas Laboratorium tetap mengacu pada Kewaspadaan
Standar dan Kewaspadaan Berdasarkan Transmisi melalui udara (
airborne
) dan
Transmisi melalui Kontak apabila sedang memproses spesimen. Petugas Laboratorium
yang menangani pemeriksaan TB berhak mandapatkan pemeriksaan kesehatan rutin
minimal 1 (satu) kali setiap tahun.
Prinsipnya petugas lab dan keluarga harus dilindungi dari bahaya penyakit infeksi
yang didapat dari lab selain itu mencegah kontaminasi terhadap lingkungan.
Komponen yang perlu diperhatikan antara lain :
1. Tata ruang lab
a) Tempat pengambilan dahak ditempat terbuka dan terkena sinar matahari
b) Ruang administrasi terpisah dari kegiatan laboratorium
c) Ruang kerja laboratorium memiliki :
•
Ventilasi dan pencahayaan baik
•
Aliran udara mengalir searah dari tempat bersih ke tempat kotor (arah dari
belakang pekerja)
2. Fasilitas
a) Lantai harus bersih, kering dan tidak licin.
b) Dinding dapat dibersihkan dan tahan terhadap desinfektan
c) Jendela tembus sinar matahari
d) Pintu ruang kerja harus selalu tertutup
e) Meubelair dari bahan tahan desinfektan
f) Tersedia pembuangan limbah
3. Peralatan pengelolaan limbah
a) Jas laboratorium
•
Menutup seluruh permukaan depan mulai leher sampai lutut
•
Bukaan di bagian samping atau di belakang
•
Panjang lengan jas sampai pergelangan tangan, bagian ujung dengan
karet.
•
Hanya digunakan saat bekerja di dalam ruang laboratorium
c) Pasir – alkohol atau pasir-lisol untuk desinfeksi sengkelit/ose
d) Tempat limbah non infeksius
e) Lampu Spiritus/Bunsen
f) Sabun cair untuk cuci tangan
g) Towell Tissue
4. Perilaku petugas lab
a) Tidak boleh makan, minum dan merokok dalam laboratorium
b) Harus memakai jas laboratorium
c) Hindari terbentuknya aerosol dahak (mis: pada waktu membuka pot sputum,
pembuatan sediaan, membakar ose, membuat spiral kecil tidak boleh kering)
d) Cuci tangan setelah selesai bekerja dengan sabun
5. Praktek pengelolaan limbah
a) Limbah infeksius dan non infeksius harus dikumpulkan pada tempat terpisah
dalam wadah yang tidak bocor.
b) Limbah padat dan limbah cair dipisahkan
c) Wadah untuk limbah tajam harus kuat terhadap tusukan
Direndam dengan disinfektan selama 24 jam
Direbus selama 10 menit dalam air mendidih
Dibakar sampai hangus
Pemusnahan pot dahak :
a) Buka tutup pot
b) Isi dg disinfektan sama banyak dg sisa dahak, tutup kembali, masukkan dlm
ember yg dilapisi kantung plastik & diisi disinfektan kemudian biarkan selama 1
malam, atau dapat menggunakan Larutan Pemutih (bleaching) kemudian biarkan
minimal selama 10 – 15 menit
c) Setelah itu, pot dahak dibakar atau kubur dalam lubang sedalam minimal 1,5 m
d) Larutan disinfektan jangan dicampur dengan air (dicairkan)
Direndam dengan disinfektan atau larutan pemutih 5%
Setelah dilakukan DDT lalu pot dibakar hingga habis atau dikubur minimal sedalam 1,5 M
Gambar 3 : Langkah-langkah pemusnahan pot dahak
6. Kesiapan kedaruratan
a) Siapkan obat-obat P3K bila terjadi kecelakaan kerja
b) Alat pemadam kebakaran
c) Desinfektan
7. Protap
a) Buatlah protap secara tertulis tentang penatalaksanaan pemeriksaan
laboratorium TB
BAB III
PENATALAKSANAAN
PENCEGAHAN DAN
PENGENDALIAN INFEKSI TB
DI LAPAS DAN RUTAN
Penatalaksanaan Pencegahan dan Pengendalian Infeksi (PPI) TB sangatlah penting peranannya untuk mencegah tersebarnya Mycobacterium tuberculosis ini. Hal ini penting dilaksanakan bukan saja untuk mencegah penularan dari WBP dan Tahanan juga ke petugas. Situasi Lapas dan Rutan yang melebihi kapasitas, sanitasi lingkungan kurang memadai, pengendalian infeksi yang belum dilaksanakan secara maksimal, dan tidak tersedianya sarana penunjang lainnya, dapat mengakibatkan peningkatan jumlah kasus TB dan tidak menutup kemungkinan timbul kasus TB MDR. Sesuai dengan karakteristik penularan kuman TB melalui udara, maka kewaspadaan transmisi airborne menjadi fokus utama upaya PPI TB di Lapas dan Rutan.
Sebagai acuan dasar penatalaksanaan pencegahan dan pengendalian infeksi digunakan buku “Pedoman Pencegahan dan Pengendalian Infeksi di Rumah Sakit dan Fasilitas Pelayanan Kesehatan Lainnya”, Kemkes 2011. Sedangkan sebagai acuan manajerial PPI TB dipakai buku “Pedoman Manajerial Pencegahan dan Pengendalian Infeksi di Rumah Sakit dan Fasilitas Pelayanan Kesehatan Lainnya”, Depkes 2008 serta “Pedoman Pencegahan dan Pengendalian Infeksi TB di Rumah Sakit dan Fasilitas Pelayanan Kesehatan Lainnya”, Kemkes 2012. Materi yang dimuat dalam Bab ini adalah khusus mengenai PPI TB di Lapas dan Rutan.
Selain ketiga acuan dasar diatas, dipakai juga sebagai acuan buku-buku WHO guidelines tentang
Tuberculosis Infection Control, yaitu:
• World Health Organization.Joint WHO/ILO policy guidelines on improving health worker access to prevention, treatment and care services for HIV and TB,WHO 2010
• World Health Organization.WHO policy on TB infection control in health-care facilities, congregate settings and households. WHO 2009
KEBIJAKAN PPI TB DI LAPAS DAN RUTAN
PPI TB di Lapas dan Rutan dimulai dengan adanya komitmen dari pimpinan dan seluruh petugas di Lapas dan Rutan untuk melaksanakan empat pilar pengendalian, yaitu :
1. PILAR MANAJERIAL
Adalah upaya untuk meningkatkan komitmen dan dukungan manajerial terutama dari penentu kebijakan dan pengambil keputusan yang efektif dalam pelaksanaan kegiatan PPI TB di Lapas dan Rutan.
Dukungan manajerial pelaksanaan PPI TB merupakan bagian dari penguatan PPI secara umum, sesuai dengan “Pedoman pencegahan dan pengendalian infeksi TB di rumah sakit dan fasilitas pelayanan kesehatan lainnya”.
Upaya penguatan bagi PPI TB ini meliputi penetapan secara tertulis:
- Penanggung jawab PPI TB adalah Kepala Lapas dan Rutan
- Struktur PPI TB disesuaikan dengan Tim TB DOTS yang telah terbentuk, dengan penunjukan koordinator PPI di Lapas dan Rutan.
- Rencana Kegiatan PPI TB tidak hanya diterapkan di Poliklinik tetapi juga di blok/kamar hunian di Lapas dan Rutan
RENCANA KEGIATAN PPI TB
Rencana PPI TB ini perlu disusun oleh kelompok PPI TB sebagai bagian dari dan terintegrasi dengan program PPI untuk setiap fasilitas pelayanan kesehatan.
Rencana kegiatan PPI TB ini meliputi :
1. Skrining gejala TB dilaksanakan :
a.
Segera (kurang dari 24 jam) setelah WBP dan Tahanan yang baru masuk Lapas dan Rutan b. Skrining massal dilakukan minimal 1 kali dalam setahun bagi semua WBP dan Tahananc. Kunjungan Pasien ke Poliklinik pada pasien dengan keluhan “Batuk” dan pada pasien ODHA
2. Narapidana dan Anak didik yang akan bebas murni dan bersyarat harus dilakukan pemeriksaan kesehatan untuk memperoleh surat keterangan kesehatan
3. WBP dan Tahanan yang merupakan suspek TB dan pasien TB harus dipisahkan dari pasien penyakit lainnya, dan ditempatkan pada ruang perawatan khusus atau ruang isolasi kesehatan
4. Pelaksanaan Triase (pemilahan) pada poliklinik yaitu dengan melakukan pemisahan pasien yang berkunjung ke Poliklinik dengan keluhan batuk dari pasien yang lain.
5. Menempatkan semua suspek dan pasien TB di ruang tunggu yang mempunyai ventilasi baik (berada di tempat terbuka).
6. Mempercepat proses pelayanan kesehatan bagi WBP dengan keluhan batuk, sehingga waktu mereka berada di klinik dapat dipercepat.
7. Penyuluhan WBP dan Tahanan mengenai Etika batuk. Penyediaan tisu atau masker, serta tempat pembuangan tisu maupun pembuangan dahak yang benar (ditempat yang sudah ditentukan).
8. Pengambilan dahak pada pasien suspek TB dan pasien TB dilakukan di tempat terbuka yang terkena sinar matahari didampingi oleh petugas.Tujuan Pengumpulan dahak pagi hari diharapkan suspek TB dan pasien TB ditempatkan pada ruang perawatan atau di ruang yang sudah ditentukan.
9. Memberikan pelayanan segera bagi suspek TB dan pasien TB, pastikan bahwa proses investigasi diagnostik dilakukan dengan cepat, termasuk segera merujuk ke tempat pemeriksaan diagnostik bila harus dibawa ketempat lain.
10. Menjalankan dan mempertahankan upaya pengendalian lingkungan (baca Pilar Pengendalian Lingkungan)
11. Menjamin dilaksanakannya upaya perlindungan diri yang adekuat bagi petugas dan mereka yang bertugas ditempat pelayanan, maupun di kamar hunian WBP dan Tahanan
12. Melaksanakan pelatihan dan pendidikan mengenai PPI TB dan sosialisasi rencana kegiatan PPI TB bagi semua petugas.
14. Melakukan pemantauan akan pelaksanaan rencana kegiatan PPI TB, dan melakukan koreksi terhadap pelaksanaan yang tidak berjalan atau kegagalan menerapkan kebijakan dan prosedur PPI TB.
2. PILAR PENGENDALIAN ADMINISTRATIF
Adalah upaya mengurangi pajanan TB dan kemungkinan terinfeksi melalui penerapan kebijakan yang efektif dan dilaksanakannya prosedur PPI TB dengan benar.
Pilar ini penting dilakukan untuk mengurangi pajanan kuman TB kepada petugas, pasien,pengunjung dan WBP dan Tahanan lainnya dengan mengurangi adanya percik renik (Kuman TB) di udara. Risiko ini tidak dapat dihilangkan 100%, tetapi dapat diturunkan secara signiikan dengan upaya administratif yang benar.
Upaya ini mencakup:
1. Melaksanakan skrining gejala TB menggunakan form skrining
2. WBP dan Tahanan yang sudah terdiagnosis TB segera diberikan pengobatan sesuai standar nasional (Strategi DOTS)
3. Melaksanakan triase dan pemisahan kasus batuk dan non batuk
4. Pemisahan blok/kamar antara WBP dan Tahanan yang terinfeksi penyakit TB dengan non TB.
5. WBP dan Tahanan dengan TB ditempatkan pada Lantai dasar dengan ventilasi yang sesuai dengan kaidah PPI TB.
6. Menerapkan Etika batuk dan menyediakan media KIE
7. Mengurangi waktu pasien dengan keluhan batuk berada di klinik Lapas dan Rutan dengan mendahulukannya.
8. Menyediakan ruangan perawatan khusus dengan ventilasi cukup bagi pasien yang sudah terdiagnosis TB untuk diisolasi selama 2 (dua) minggu pertama fase intensif pengobatan WBP yang positif terinfeksi TB.
Tabel 3 : Lima langkah penatalaksanaan pasien untuk mencegah infeksi TB di Lapas dan Rutan
Langkah Kegiatan Keterangan
1. Triase Pengenalan segera WBP dan Tahanan suspek atau yang sudah didiagnosis TB adalah langkah pertama.
Hal ini bisa dilakukan dengan menempatkan petugas untuk memilah WBP dan Tahanan dengan batuk lama, segera saat datang di Poliklinik. WBP dan Tahanan dengan batuk ≥ 2 minggu, atau yang sedang dalam investigasi TB diharapkan tidak meng-antri dengan WBP dan Tahanan lain untuk mendaftar atau mendapatkan kesempatan berobat.
2. Penyuluhan Meng-instruksi-kan WBP dan Tahanan yang terskrining diatas untuk melakukan Etika batuk, yaitu untuk menutup hidung dan mulut ketika batuk atau bersin. Kalau perlu berikan masker bedah atau tisu untuk membantu mereka menutup mulutnya.
3. Pemisahan WBP dan Tahanan yang suspek atau pasien TB harus dipisahkan dari WBP dan Tahanan lain, dan diminta menunggu di ruang terpisah dengan ventilasi baik serta diberi masker bedah atau tisu untuk menutup mulut dan hidung pada saat menunggu.
4. Pemberian pelayanan segera
WBP dan Tahanan dengan gejala batuk di-triase ke baris depan untuk mendapatkan
5. Rujuk untuk investigasi/
pengobatan TB
Untuk pemeriksaan diagnostik TB sebaiknya Lapas dan Rutan membina kerjasama dengan unit diagnostik TB guna merujuk pemeriksaan sputum. Selain itu, perlu mempunyai kerjasama dengan fasyankes rujukan untuk pengobatan TB bila tidak mampu ditangani oleh Lapas dan Rutan.
Adaptasi dari: Tuberculosis Infection Control in The Era of Expanding HIV Care and Treatment -Addendum to WHO Guidelines for the Prevention of Tuberculosis in Health Care Facilities in Resource-Limited Settings, hal. 17.
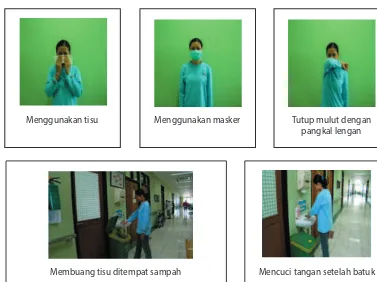
EDUKASI DAN PENERAPAN ETIKA BATUK
Petugas kesehatan pada Lapas dan Rutan harus dapat memberi penyuluhan mengenai pentingnya menjalankan Etika batuk kepada pasien TB serta WBP dan Tahanan lainnya untuk mengurangi penularan.Pasien yang batuk diinstruksikan untuk memalingkan kepala dan menutup mulut / hidung dengan tisu. Kalau tidak memiliki tisu maka mulut dan hidung ditutup dengan tangan atau pangkal lengan. Sesudah batuk, tangan dibersihkan, dan tisu dibuang pada tempat sampah yang khusus disediakan untuk ini.
Gambar 4 : Etika Batuk
3. PILAR PENGENDALIAN LINGKUNGAN
Adalah upaya untuk menurunkan konsentrasi kuman TB di udara yang bertujuan untuk mengurangi penyebaran Kuman TB, sehingga tidak menularkan pada orang lain. Upaya pengendalian lingkungan dapat dilakukan dengan mengutamakan pengaturan ventilasi dan pengkondisian udara yang mengarahkankonsentrasi kuman TB kearah udara terbuka yang bebas dari lalu lintas orang (Bila tidak memungkinkan pengaturan ventilasi tersebut bisa ditambah dengan penggunaan radiasi ultraviolet sebagai Germisida).
3.1. Tata Letak Rencana Blok (Block Plan) di Lapas dan Rutan
Dalam upaya pencegahan dan pengendalian penyebaran Kuman TB di Lapas dan Rutan perlu dilakukan pembagian area / zoniikasi (Area Zoning) dimana area untuk perawatan TB di Lapas dan Rutan sebaiknya diletakkan pada suatu area yang tidak dapat secara langsung menularkan kuman TB pada WBP dan tahanan serta petugas maupun
Menggunakan tisu
Membuang tisu ditempat sampah Mencuci tangan setelah batuk Menggunakan masker Tutup mulut dengan
:
Keterangan:
A. Gedung Ka Lapas/Rutan B. Gedung Perkantoran 1 C. Gedung Perkantoran 2 (Poliklinik, Administrasi Registrasi) D. Blok E. Blok F. Blok
G. Lapangan Olah Raga & Upacara
H. Masjid
I. Podium/Gazebo
J. Gereja
K . Wihara
L. Dapur Utama & Utilitas
M. Menara Pengawas
N. Lap. Parkir
A B C
N N M M M M K J I H G L F D E
Gambar 5 : Model Rencana Blok Lapas dan Rutan
P redi ks i ar ah al iran bu an gan u dar a
Prediksi arah aliran buangan udara P redi ks i ar ah al iran bu an gan u dar a
Prediksi arah aliran buangan udara
Ket : 1 – 6 adalah Alternatif Rencana Ruang Isolasi pada Blok atau Bangunan Mandiri
1 2 3 4 5 6
R
uang Isolasi direkomendasikan terpisah dari blok WBP dan Tahanan yang lain dengan ventilasi maksimal terpisah dari pusat kegiatan, bukaan menghadap keluar dengan tetap memperhatikan faktor keamanan. Dapat di tempatkan di 6 lokasi alternatif.3.2. Penggunaan Sistem Ventilasi di Lapas dan Rutan
Sistem Ventilasi adalah suatu sistem yang menjamin udara bergerak dan terjadi pertukaran antara udara didalam gedung dengan udara dari luar.
Secara garis besar ada tiga jenis sistem ventilasi yaitu:
1. Ventilasi Alamiah adalah sistem ventilasi yang mengandalkan padalubang angin, jendela dan pintu terbuka yang memungkinkan adanya pertukaran udara secara alami.
2. Ventilasi Mekanik adalah sistem ventilasi yang menggunakan peralatan mekanik untuk mengalirkan dan mensirkulasi udara masuk dan keluar ruangan. Termasuk disini adalah Air Conditioner (AC) dan sistem pemanas ruangan.
3. Ventilasi Campuran adalah sistem ventilasi alamiah ditambah dengan penggunaan peralatan mekanik untuk menambah efektiitas panyaluran udara. Penggunaan kipas angin juga termasuk dalam jenis ventilasi ini karena dapat menyalurkan/menyedot udara ke arah tertentu.
Ventilasi yang adekuat di poliklinik maupun kamar/blok di Lapas dan Rutan, sangat penting untuk mencegah penyakit yang ditransmisikan melalui udara (airborne) dan sangat direkomendasikan untuk pengendalian penyebaran penyakit TB. Ventilasi yang baik dapat mengurangi risiko infeksi dengan mendilusi atau menghilangkan pajanan. Apabila udara bersih atau segar masuk ke ruangan melalui sistem ventilasi alamiah maupun mekanik maka terjadi dilusi partikel di udara ruangan termasuk konsentrasi kuman TB, sehingga risiko penularan menjadi lebih kecil. Hal ini hanya dapat terjadi bila udara ruangan dialirkan keluar ke tempat yang aman (menjauhi orang-orang) atau di ilter/radiasi sehingga konsentrasi kuman TB yang mengandung bakteri M. Tuberkulosis terjaring atau menjadi tidak aktif.
• Ventilation Rate
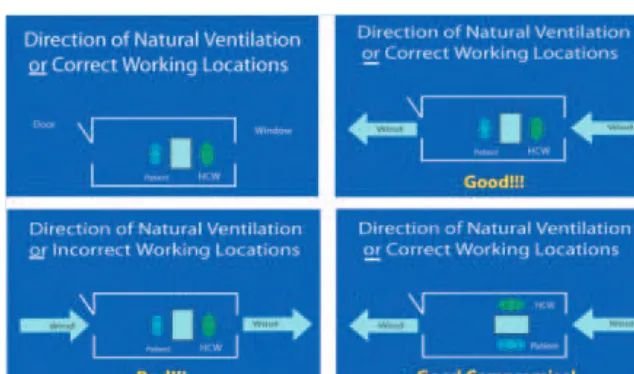
Jumlah udara luar berkualitas baik yang masuk dalam ruangan pada waktu tertentu • Arah aliran udara
Arah aliran udara seharusnya dari area bersih ke area terkontaminasi. Di ruang pemeriksaan aliran udara seharusnya dari belakang petugas atau diantara petugas dan pasien.
• Distribusi udara atau pola aliran udara (airlow pattern)
Udara luar perlu terdistribusi ke setiap bagian dari ruangan dengan cara yang eisien
dan kontaminan airborne yang ada dalam ruangan dialirkan keluar dengan cara
yang eisien juga.
Gambar 7 : Desain ruangan untuk Pemeriksa dan Pasien TB
Kebutuhan ventilasi yang baik, bervariasi tergantung pada jenis ventilasi yang digunakan, seperti resirkulasi udara atau aliran udara segar. Saat ini rekomendasi WHO untuk Ventilation Rate ruangan dengan risiko tinggi penularan melalui udara adalah minimal 12 Airchanges Per Hour (ACH). Cara pengukuran ACH yaitu dengan memperhitungkan laju pertukaran udara per jam dibagi volume ruangan. Ventilation Rate yang lebih tinggi memiliki kemampuan mendilusi patogen airborne lebih tinggi, sehingga menurunkan risiko penularan infeksi melalui udara.
Perlengkapan yang di butuhkan untuk perhitungan ACH :
2. Vaneometer : untuk mengukur kecepatan udara masuk/keluar
3. Smoke tub : untuk mengetahui arah aliran udara
4. Kalkulator : untuk menghitung
5. Kertas catatan : untuk melakukan pencatatan/perhitungan
Contoh Perhitungan ACH :
Diketahui :
Luas Jendela yang terbuka = tinggi 0,5 m X lebar 0,5 m = 0,25 m2
Kecepatan udara lewat jendela = 0,5 m/detik
Dimensi ruangan = panjang 3m X lebar 5 m X tinggi 3m = 45 m3
Perhitungan ACH :
ACH = Laju Pertukaran udara per jam
Volume ruangan
= Luas jendela x kecepatan udara lewat x 3600 detik/jam
Volume ruangan
= 0,25 m2 X 0,5 m/detik X 3600 detik/jam = 10 ACH
45 m3
Ada beberapa laporan yang menyatakan, bahwa penularan TB banyak terjadi di fasilitas pelayanan/ruangan yang tidak memiliki sistem ventilasi yang baik. Bukti yang ada mengenai pengaruh ventilasi masih lemah, namun konsisten, sehingga untuk pengendalian penularan TB, ventilasi masih sangat dianjurkan. Pemilihan
sistem v
entilasi perlu memperhatikan kondisi lokal, seperti iklim, struktur bangunan, cuaca, biaya dan kualitas udara luar.alami tergantung pada kecepatan angin, arah angin dan bukaan tempat masuk angin ke dalam ruangan. Daerah bersuhu ekstrem dan kecepatan angin yang selalu rendah tidak cocok untuk penggunaan ventilasi alami.
Rekomendasi untuk ventilasi alami :
• Hindari konstruksi dengan ventilasi yang buruk, upayakan ventilasi yang baik di setiap ruangan.
• Pintu dan jendela berhadapan agar terjadi aliran silang untuk memperbesar laju pertukaran udara
• Jendela sebaiknya dibuka semaksimal yang memungkinkan
• Tinggi dinding sebaiknya semaksimal mungkin (minimal 2,5 m)
• Posisi petugas dan pasien harus memperhatikan arah aliran udara alami yang
dapat terjadi (lihat gambar 5.3.)
• Pengunaan saringan nyamuk direkomendasikan pada tempat yang endemis.
Tabel 4 : Kelebihan dan kelemahan Ventilasi Alami
Kelebihan
Kelemahan
• Murah dan minim biaya operasional • Diaktifkan hanya dengan membuat
lubang angin, membuka jendela, pintu, • Tidak hanya mengurangi risiko transmisi
TB, tetapi juga meningkatkan kualitas udara secara umum
• Dapat mencapai laju pertukaran udara yang besar bila di desain secara tepat.
• Ventilasi alamiah sering tidak dapat dikendalikan dan diprediksi, karena tergantung pada cuaca, kondisi angin dll
• Udara yang masuk ruangan dari luar tanpa disaring/diilter, dan dapat membawa polutan udara dari luar. • Jendela/pintu yang selalu dibuka, dapat berdampak pada keamanan, kenyamanan dan privasi . Hal ini terutama terjadi pada malam hari atau bila cuaca dingin
VENTILASI CAMPURAN
laju pertukaran udara di ruangan agar udara segar dari luar dapat masuk kesemua ruangan di gedung tersebut. Laju pertukaran udara di ruangan di manaorang berkumpul dalam jumlah banyak seperti ruang tunggu, ruang hunian WBP dan Tahanan hendaknya diupayakan sebesar mungkin.
Gambar 8 : Jenis-jenis kipas angin
Sumber: Francis J. Curry National Tuberculosis Center, 2007: Tuberculosis Infection Control: A Practical Manual for Preventing TB , hal 17
Jika menggunakan ventilasi campuran, jenis ventilasi mekanik yang akan digunakan sebaiknya di sesuaikan dengan kebutuhan yang ada dan diletakkan pada tempat yang tepat. Kipas angin yang dipasang pada langit-langit (ceiling fan) hanya memutar udara tanpa mengalirkan ke arah tertentu, jenis kipas angin ini tidak dianjurkan. Sedangkan kipas angin yang berdiri atau diletakkan di meja dapat mengalirkan udara ke arah tertentu, hal ini dapat berguna untuk PPI TB bila dipasang pada posisi yang tepat, yaitu dapat mengalirkan udara tercemar, menjauh dari orang lain keluar.
Pemasangan exhaust fan yaitu kipas yang dapat langsung menyedot udara keluar dapat meningkatkan laju pertukaran udara yang ada di ruangan. Sistem exhaust fan yang dilengkapi saluran udara keluar, harus dibersihkan secara teratur, karena dalam saluran tersebut sering terakumulasi debu dan kotoran, sehingga bisa tersumbat atau hanya sedikit udara yang dapat dialirkan.
Rekomendasi untuk ventilasi campuran:
• Pada penggunaan ventilasi campuran, Ventilasi alami perlu diusahakan semaksimal mungkin
• Penambahan dan perletakan kipas angin untuk meningkatkan laju pertukaran udara harus memperhatikan arah aliran udara yang dihasilkan.
• Aliran udara dioptimalkan untuk dapat melakukan PPI TB
• Nyalakan kipas angin selama masih ada orang-orang di ruangan tersebut
Pembersihan dan perawatan:
• Bersihkan semua kipas angin dan saluran udara sekali sebulan dengan alat penghisap debu yang dipasang ilter
• Gunakan lap lembab untuk membersihkan debu dan kotoran dari kipas angin • Jangan lakukan pembersihan bila ada pasien/penghuni di ruangan
• Catat setiap waktu pembersihan yang dilakukan dan simpan dengan baik
Penggunaan ventilasi alamiah dengan kipas angin masih ada beberapa kelemahan, selain keuntungan yang sudah dijelaskan diatas.
Beberapa keuntungan dan kelemahan penggunaan sisten ventilasi ini dapat dilihat pada tabel dibawah ini:
Tabel 5 : Kelebihan Dan Kelemahan Ventilasi Campuran
Kelebihan Kelemahan
• Tidak hanya mengurangi risiko transmisi TB, tetapi juga meningkatkan kualitas udara secara umum
• Kipas angin, cukup murah dan mudah
digunakan
• Kipas angin dapat dengan mudah
dipindahkan, sesuai kebutuhan
VENTILASI MEKANIK
Pada keadaan tertentu diperlukan sistem ventilasi mekanik, bila sistem ventilasi alamiah atau campuran tidak adekuat, misalnya pada gedung tertutup.
Sistem Ventilasi Sentral pada gedung tertutup adalah sistem mekanik yang mensirkulasi udara di suatu gedung. Dengan menambahkan udara segar untuk mendilusi udara yang ada, sistem ini dapat mencegah penularan TB. Tetapi dilain pihak, sistem ini juga dapat menyebarkan partikel yang mengandung kuman TB ke ruangan lain yang tidak ada pasien TB, karena sistem seperti ini meresirkulasi udara keseluruh gedung.
Persyaratan sistem ventilasi mekanik yang dapat mengendalikan penularan TB adalah: • Harus dapat mengalirkan udara bersih dan menggantikan udara di dalam ruangan
• Harus dapat menyaring (dengan pemasangan ilter) partikel yang infeksius dari udara yang di resirkulasi
• Atau dapat ditambahkan lampu Ultra Violet Germicidal Irradition (UVGI) untuk mendesinfeksi udara yang di resirkulasi
3.3. Tata Letak Perabot (Furniture) Ruangan di Lapas dan Rutan
Dalam upaya pencegahan dan pengendalian penyebaran Kuman TB pada Lapas dan Rutan perlu dilakukan manipulasi pada tata letak perabot pada setiap ruangan untuk memperoleh pertukaran udara yang diinginkan.
3.3.1. Tata Letak Perabot (Furniture) Fasilitas Pelayanan Kesehatan di Lapas dan Rutan
3.3.1.1. Tata Letak Perabot (Furniture) Ruang Poliklinik Rawat Jalan/Ruang
Periksa.
Arah aliran udara Pr edi ks i ar ah al iran bu an gan u dar a Ket :FP : Fan Pendorong P : Pasien J : Jendela
PT : Pintu D : Dokter
W : Wastafel PR : Perawat
Arah aliran udara FP FP FP FP W P P P P P P P P PT PR D D PT
Gambar 9 : Model denah layout poliklinik
3.3.1.2. Tata Letak Perabot (Furniture) Ruang Rawat Inap.
Tata letak ruang rawat inap sesuai anjuran PPI TB adalah dengan memperhatikan arah arus angin dari area non infeksius ke arah yang lebih infeksius untuk kemudian dibuang keluar ruangan. Hal ini dapat di manipulasi dengan mengunakan kipas pendorong untuk mendapatkan ventilasi yang maksimal.
Ket :
FP : Fan Pendorong TT : Tempat Tidur KM : Kamar Mandi PT : Pintu TT 1 – 10 : Tempat Tidur 1 - 10
FP FP FP FP Udara Keluar Udara Keluar Udara Keluar Udara Keluar Udara Keluar Udara Keluar Udara Keluar Udara Keluar Udara Masuk Udara Masuk Udara Masuk Udara Masuk PT PT PT
TT 10 TT 9 TT 8
TT 3 TT 2 TT 1 TT 4 TT 5 TT 6 TT 7 Ruang Tindakan
3.3.2. Tata Letak Perabot (Furniture) Kamar/Blok
Ket :
FP : Fan Pendorong TT : Tempat Tidur KM : Kamar Mandi PT : Pintu TT 1 – 8 : Tempat Tidur 1 – 8
FP
FP
FP
Udara Masuk
Udara Masuk
Udara Keluar Udara Keluar
KM WC KM
WC
TT 8 TT 6 TT 7
TT 5
TT 1 TT 2 TT 3 TT 4
Koridor ruangan Isolasi WBP/Tahanan di blok
Gambar 11 : Model denah layout ruang isolasi pada blok
Catatan :
- TT4 dan TT8 adalah WBP dan Tahanan dengan kasus TB paling infeksius
- Kipas Pendorong 1,2,3 berada di atas,mengarahkan udara keluar melalui jendela berteralis didinding belakang
Sebagai kesimpulan, WHO telah mengeluarkan rekomendasi mengenai ventilasi ruangan sebagai berikut:
REKOMENDASI UTAMA:
1. Untuk pencegahan dan pengendalian infeksi airborne, perlu diupayakan ventilasi yang adekuat di semua area pelayanan pasien WBP dan Tahanan di Lapas dan Rutan 2. Untuk fasilitas yang menggunakan ventilasi alamiah, perlu dipastikan bahwa angka
rata-rata ventilation rate per jam yang minimal tercapai, yaitu:
b. 60/l/detik/pasien untuk ruangan perawatan umum dan poliklinik rawat jalan
c. 2,5/l/detik untuk jalan/selasar (koridor) yang hanya dilalui sementara oleh pasien. Bila pada suatu keadaan tertentu ada pasien=pasien yang terpaksa dirawat di ruang rawat Lapas dan Rutan, maka berlaku ketentuan yang sama untuk ruang kewaspadaan airborne atau ruang perawatan umum
Desain ruangan harus memperhitungkan adanya luktuasi dalam besarnya ventilation rate.
Bila ventilasi alamiah saja tidak dapat menjamin angka ventilasi yang
direkomendasikan, maka dianjurkan menggunakan ventilasi campuran, atau ventilasi mekanik saja.
3. Rancangan ventilasi alamiah di Lapas dan Rutan, perlu memperhatikan, bahwa aliran udara harus mengalirkan udara dari sumber infeksi ke area di mana terjadi dilusi udara yang cukup dan lebih diutamakan ke udara luar.
4. Di ruangan di mana dilakukan prosedur yang menghasilkan aerosol berisi pathogen menular, maka ventilasi alamiah harus paling sedikit mengikuti rekomendasi nomer 2 diatas. Bila agen infeksi adalah airborne, hendaknya diikuti rekomendasi 2 dan 3.
4. PILAR PENGENDALIAN DENGAN ALAT PERLINDUNG DIRI
Adalah upaya untuk melindungi petugas Lapas dan Rutan yang bekerja di lingkungan dengan kontaminasi percik renik (Kuman TB) di udara yang tidak dapat dihilangkan seluruhnya dengan pengendalian administrasi dan lingkungan
Alat Pelindung Diri Pernafasan melindungi petugas kesehatan di tempat mana konsentrasi percik renik (Kuman TB) tidak dapat dihilangkan dengan upaya administratif dan lingkungan .
Petugas perlu menggunakan respirator partikulat pada saat melakukan prosedur yang berisiko tinggi, misalnya bronkoskopi, intubasi, induksi sputum, aspirasi sekret saluran napas, dan pembedahan paru. Selain itu, respirator partikulat ini juga perlu digunakan saat merawat pasien atau tersangka pasien TB MDR dan TB XDR.
PEMAKAIAN RESPIRATOR PARTIKULAT MEDIKAL
Respirator partikulat medikal (misalnya masker N95 atau FFP2) merupakan masker khusus dengan eisiensi tinggi untuk melindungi seseorang dari partikel berukuran < 5 mikron yang dibawa melaluiudara. Pelindung ini terdiri dari beberapa lapisan penyaring dan harus dipakai menempel erat pada wajah tanpa ada kebocoran. Masker ini membuat pernapasan pemakai menjadi lebih berat. Sebelum memakai masker ini, petugas perlu melakukan it test.
Yang dimaksud dengan it test, adalah petugas harus antara lain:
• Memeriksa sisi masker yang menempel pada wajah untuk melihat adanya cacat atau lapisan
yang tidak utuh. Jika cacat atau terdapat lapisan yang tidak utuh, maka tidak dapat digunakan
• Memeriksa tali masker apakah tersambung dengan baik. Tali harus menempel dengan baik di semua titik sambungan
• Memastikan klip hidung yang terbuat dari logam (jika ada) berada pada tempatnya dan
berfungsi baik
Fungsi alat ini akan menjadi kurang efektif bila tidak menempel erat pada wajah. Beberapa keadaan yang dapat menimbulkan keadaan demikian, yaitu:
• Adanya janggut atau rambut yang tumbuh pada wajah bagian bawah
• Adanya gagang kacamata
• Ketiadaan satu atau dua gigi pada kedua sisi yang dapat mempengaruhi perlekatan bagian
wajah masker.
Cara penggunaan respirator partikulat medikal
Langkah 1
Genggamlah respirator partikulat dengan satu tangan, posisikan sisi depan bagian hidung pada ujung jari-jari Anda, biarkan tali pengikat respirator partikulat menjuntai bebas di bawah tangan Anda.
Langkah 2
Posisikan respirator partikulat di bawah dagu Anda dan sisi untuk hidung berada di atas.
Langkah 3
Tariklah tali pengikat respirator partikulat yang atas dan posisikan tali agak tinggi di belakang kepala Anda di atas telinga.
Tariklah tali pengikat respirator partikulat yang bawah dan posisikan tali di bawah telinga.
Langkah 4
Letakkan jari-jari kedua tangan Anda di atas bagian hidung yang terbuat dati logam.
Langkah 5
Tutup bagian depan respirator partikulat dengan kedua tangan, dan hati-hati agar posisi respirator partikulat tidak berubah.
Langkah 5 a) Pemeriksaan Segel positif
Hembuskan napas kuat-kuat. Tekanan positif di dalam respitaror berarti tidak ada kebocoran. Bila terjadi kebocoran atur posisi dan/ atau ketegangan tali. Uji kembali kerapatan respirator partikulat.
Ulangi langkah tersebut sampai respirator partikulat benar-benar tertutup rapat.
Langkah 5 b) Pemeriksaan Segel negatif
Tarik napas dalam-dalam. Bila tidak ada kebocoran, tekanan negatif akan membuat respirator partikulat menempel ke wajah.
BAB IV
MONITORING DAN EVALUASI
Monitoring dan Evaluasi merupakan salah satu fungsi manajemen untuk menilai keberhasilan pelaksanaan program, yang dilaksanakan secara berkala dan terus menerus. Pelaksanaan evaluasi dilakukan biasanya setiap enam bulan sekali.
Monitoring dan evaluasi pencegahan dan pengendalian infeksi TB di Lapas dan Rutan merupakan bagian dari kegiatan Program TB, untuk itu pelaksanaanya dilakukan bersamaan dengan monitoring dan evaluasi terhadap program TB yang sudah ada dengan menggunakan beberapa indikator yang sama.
A. TUJUAN
Tujuan Monitoring dan Evaluasi pada pencegahan dan pengendalian Infeksi TB di Lapas dan Rutan adalah:
1. Memantau pelaksanaan program pencegahan dan pengendalian infeksi TB di Lapas dan Rutan.
2. Menilai kemajuan terhadap pencapaian indikator program TB
3. Sebagai bahan penyusunan perencanaan pelaksanaan pencegahan dan pengendalian infeksi TB di Lapas dan Rutan
4. Sebagai dasar pengambilan keputusan dan kebijakan dalam upaya meningkatkan pencegahan dan pengendalian infeksi TB di Lapas dan Rutan
Indikator yang akan diukur, sebaiknya menggunakan indikator standar baik yang nasional maupun yang internasional, sehingga bisa mendapat angka pencapaian regional/nasional dan dibandingkan dengan negara-negara lain.
1. P
engumpulan data dari laporan rutin TB pertriwulan2. Data Program TB yang diperoleh dari pencatatan yang dikumpulkan secara rutin dan dilaporkan per triwulan oleh tim TB DOTS di Lapas dan Rutan
3. Pengamatan langsung pelaksanaan kegiatan (observasi) / Assesment
4. Pengamatan secara langsung dilakukan Tim Pokja TB Pusat dan Wilayah serta Tim yang terkait secara berkala berdasarkan 4 aspek pencegahan dan pengendalian infeksi TB yaitu manajerial, administrasi, lingkungan dan alat perlindungan diri
C. TIM MONITORING DAN EVALUASI
Untuk melaksanakan monitoring dan evaluasi pelaksanaan program PPI TB di Lapas dan Rutan, diperlukan pelaksana yang memiliki kemampuan di bidang PPI TB. Adapun Tim Monitoring dan Evaluasi PPI TB di Lapas dan Rutan sebagai berikut:
1. Tingkat Pusat :
- Tim POKJA TB Pusat (Direktorat Jenderal Pengendalian Penyakit dan Penyehatan LIngkungan Kemenkes dan Direktorat Jenderal Pemasyarakatan Kemenkumham, Mitra kerja terkait ), bertugas sebagai penangggung jawab kegiatan Monev PPI TB di Lapas dan Rutan pada tingkat Nasional.
- Waktu Pelaksanaan kegiatan pertemuan dilakukan sekali dalam setahun
2. Tingkat Provinsi dan Kabupaten / Kota :
- Provinsi :
Dinas Kesehatan Provinsi dan Kanwil Kemenkumham bertugas sebagai koordinator dan penanggung jawab kegiatan Monev PPI TB di tingkat Provinsi. Waktu Pelaksanaan kegiatan pertemuan dilakukan per enam bulan (semester)
- Kabupaten/Kota :
Dinas Kesehatan Kabupaten/Kota bertugas sebagai koordinator dan penanggung jawab kegiatan Monev PPI TB di tingkat Kabupaten/Kota.
Dinas Kesehatan Kabupaten / Kota. Waktu Pelaksanaan kegiatan pertemuan dilakukan per enam bulan (semester)
3. Tingkat Lapas dan Rutan
- Kepala Lapas dan Rutan bertugas sebagai penanggung jawab kegiatan Monev di
- Koordinator kegiatan di tingkat Lapas dan Rutan ditentukan sesuai dengan TIM TB DOTS.
D. TATACARA PELAKSANAAN MONITORING DAN EVALUASI
Tim Monev Pusat dan Tim monev Wilayah/Provinsi dalam pelaksanaan kegiatan Monev dilakukan secara bersama-sama ke Lapas dan Rutan yang telah ditentukan. Pada saat pelaksanaan kegiatan Tim melakukan kunjungan ke dalam Fasilitas Pelayanan Kesehatan, Blok hunian, kamar isolasi, dan tempat lainnya. Selanjutnya dilakukan diskusi terhadap hasil rekomendasi Tim yang dihadiri oleh Kepala Lapas dan Rutan beserta jajaran terkait untuk merumuskan kesepakatan hasil yang perlu ditindaklanjuti oleh semua pihak.
E. PENCATATAN DAN PELAPORAN
BAB V
PENUTUP
Petunjuk Teknis Pencegahan dan Pengendalian Infeksi TB di Lapas dan Rutan digunakan sebagai acuan bagi seluruh petugas yang terkait dalam pelayanan TB di Lapas dan Rutan. Upaya pengendalian TB harus dapat mengurangi resiko penularan penyakit TB di lingkungan Lapas dan Rutan. Keberhasilan Pencegahan dan Pengendalian Infeksi TB di Lapas dan Rutan sangat bergantung pada adanya kebijakan, dedikasi, kerja keras dan kemampuan para penyelenggara pelayanan serta komitmen bersama untuk mencapai hasil maksimal yang berkualitas. Dalam pelaksanaannya pencegahan dan pengendalian infeksi TB di Lapas dan Rutan masih mengalami kendala dalam berbagai hal seperti pendanaan, SDM, keterbatasan sarana prasarana. Untuk kesempurnaan petunjuk teknis ini diharapkan saran dan masukan dari semua pihak.
DAFTAR PUSTAKA
• Kementerian Hukum dan HAM Direktorat Jenderal Pemasyarakatan. Pedoman Pelayanan
Kesehatan bagi Narapidana, Tahanan dan Anak Didik Pemasyarakatan di Lapas dan Rutan. 2011
• Kementerian Hukum dan HAM Direktorat Jenderal Pemasyarakatan. Pedoman Pencegahan
Penyakit Menular di Lapas dan Rutan. 2011
• Kementerian Hukum dan HAM Direktorat Jenderal Pemasyarakatan. Rencana Aksi Nasional
Pengendalian TB di Lapas dan Rutan Tahun 2012 – 2014, Tahun 2012.
• Kementerian Kesehatan RI. Pedoman Nasional Pengendalian Tuberkulosis. 2011
• Kementerian Kesehatan RI. Strategi Nasional Pengendalian TB di Indonesia Tahun 2010 - 2014. Tahun 2011.
• Kementerian Kesehatan RI Pedoman pencegahan dan pengendalian infeksi TB di rumah sakit
dan fasilitas pelayanan kesehatan lainnya. Jakarta, 2012.
• Kementerian Kesehatan RI. Direktorat Jenderal Bina Pelayanan Medik. Pedoman manajerial
pencegahan dan pengendalian infeksi di rumah sakit dan fasilitas pelayanan kesehatan lainnya. Jakarta, 2011
• Departemen Kesehatan