BAB 2
TINJAUAN PUSTAKA 2.1. Tuberkulosis Paru
2.1.1. Definisi
Tuberkulosis paru adalah penyakit radang parenkim paru karena infeksi
kuman Mycobacterium tuberculosis (Djojodibroto, 2009). Basil ini berbentuk batang, bersifat aerob, mudah mati pada air mendidih, dan mudah mati apabila
terkena sinar ultraviolet. Basil tuberkulosis tahan hidup berbulan-bulan pada suhu
kamar dan dalam ruangan yang lembab (Alsagaff dan Mukty, 2010). Kuman ini
dapat hidup terutama di paru atau di berbagai organ tubuh lainnya yang
mempunyai tekanan parsial oksigen yang tinggi. Kuman ini juga mempunyai
kandungan lemak yang tinggi pada membrana selnya sehingga menyebabkan
bakteri ini menjadi tahan terhadap asam (Rab, 2010).
2.1.2. Epidemiologi
WHO menyatakan bahwa TB saat ini telah menjadi ancaman global.
Diperkirakan 1.9 milyar manusia atau sepertiga penduduk dunia terinfeksi
penyakit ini. Setiap tahun terjadi sekitar sembilan juta penderita baru TB dengan
kematian sebesar tiga juta orang. Di negara berkembang kematian mencakup 25%
dari keseluruhan kasus (Ratnasari, 2012). Sepanjang tahun 2010, sebanyak 73.8%
penderita TB paru BTA (+) di Sumatera Utara. Berdasarkan survey, dari jumlah
tersebut, kota Medan merupakan yang terbesar jumlah penderitanya. Data yang
dilaporkan melalui Penanggulangan dan Pemberantasan Penyakit (P2P)
mengatakan, sebanyak 15.614 orang positif Tuberculosis (TB) paru BTA (+) di
Sumatera Utara. Sedangkan estimasi berjumlah 21.148 orang (Widyastuti, 2011).
2.1.3. Patogenesis dan Patologi
Penyakit tuberkulosis ditularkan melalui udara secara langsung dari
penderita TB kepada orang lain. Droplet yang mengandung basil TB yang
dihasilkan dari batuk dapat melayang di udara hingga kurang lebih dua jam
lain yang sehat, droplet tersebut akan terdampar pada dinding sistem pernafasan.
Pada tempat terdamparnya, basil tuberkulosis akan membentuk suatu fokus primer
berupa tempat pembiakan basil tuberkulosis tersebut dan tubuh penderita akan
memberikan reaksi inflamasi (Djojodibroto, 2009).
Didalam alveoli yang kemasukan kuman terjadi penghancuran (lisis)
bakteri yang dilakukan oleh makrofag dan dengan terdapatnya sel langhans, yakni
makrofag yang mempunyai inti di perifer, maka mulailah terjadi pembentukan
granulasi. Keadaan ini disertai pula dengan fibrosis dan kalsifikasi yang terjadi di
lobus bawah paru. Proses infeksi yang terjadi di lobus bawah paru yang disertai
dengan pembesaran dari kelenjar limfe yang terdapat di hilus disebut dengan
kompleks Ghon yang sebenarnya merupakan permulaan infeksi yang terjadi di
alveoli atau di kelenjar limfe hilus. Kuman tuberkulosis akan mengalami
penyebaran secara hematogen ke apeks paru yang kaya dengan oksigen dan
kemudian berdiam diri (dorman) untuk menunggu reaksi yang lebih lanjut (Rab,
2010).
2.1.4. Gejala Klinis
Menurut Rab (2010), tanda-tanda klinis yang tampak dari penyakit
tuberkulosis adalah terdapatnya keluhan berupa:
Batuk
Sputum mukoid atau purulen
Nyeri dada
Hemoptisis
Demam dan berkeringat, terutama pada malam hari
Berat badan berkurang
Anoreksia
Malaise
Ronki basah di apeks paru
Wheezing (mengi) yang terlokalisir
Perjalanan penyakit dan gejalanya bervariasi tergantung pada umur dan
Demam dapat mencapai 40o-41oC dan bersifat hilang timbul. Malaise yang terjadi
dalam jangka waktu panjang berupa pegal-pegal, rasa lelah, anoreksia, nafsu
makan berkurang, serta penurunan berat badan. Gejala respiratorik berupa batuk
kering maupun batuk produktif. Batuk ini sering bersifat persisten karena
perkembangan penyakitnya lambat. Gejala sesak napas timbul jika terjadi
pembesaran nodus limfa pada hilus yang menekan bronkus, atau terjadi efusi
pleura, ekstensi radang parenkim atau miliar (Djojodibroto, 2009).
2.1.5. Diagnosis
Semua suspek TB diperiksa 3 spesimen dahak dalam waktu 2 hari, yaitu
sewaktu - pagi - sewaktu (SPS). Diagnosis TB Paru pada orang dewasa ditegakkan dengan ditemukannya kuman TB(BTA). Pada program TB nasional, penemuan
BTA melalui pemeriksaan dahakmikroskopis merupakan diagnosis utama
(Menkes RI, 2009).
Menurut Kowalak (2011), diagnosis juga dapat ditegakkan melalui:
1. Foto rontgen toraks memperlihatkan lesi nodular, bercak-bercak
infiltrat (terutama pada lobus atas paru), pembentukan kavitas,
jaringan parut, dan timbunan kalsium.
2. Tes kulit tuberkulin mengungkapkan infeksi hingga taraf tertentu
tetapi tidak menunjukkan aktivitas penyakit.
3. Sediaan apus dengan pewarnaan dan pemeriksaan kultur pada
sputum, cairan serebrospinal, cairan drainase dari abses atau cairan
pleura memperlihatkan bakteri basil tahan asam yang sensitif-panas,
tidak bergerak, dan bersifat aerob.
4. CT scan atau MRI memungkinkan evaluasi kerusakan pada paru dan dapat memastikan diagnosis yang sulit ditegakkan.
5. Bronkoskopi memperlihatkan inflamasi dan perubahan pada jaringan
paru. Pemeriksaan ini dapat pula dilakukan untuk mendapatkan
sputum jika pasien tidak dapat mengeluarkan spesimen sputum dalam
2.1.6. Pengobatan Tuberkulosis
Ada dua prinsip pengobatan tuberkulosis, yaitu: a) paling sedikit
menggunakan dua obat, dan b) pengobatan harus berlangsung setidaknya 3-6
bulan setelah sputum negatif untuk tujuan sterilisasi lesi dan mencegah kambuh.
Kini semua pasien tuberkulosis diobati dalam jangka pendek, antara 6-8 bulan
(Zubaidi, 2007). Menurut Menkes RI (2009), paduan OAT yang digunakan oleh
Program Nasional Penanggulangan TB di Indonesia:
o Kategori 1 : 2HRZE/4(HR)3
o Kategori 2 : 2HRZES/(HRZE)/5(HR)3E3
Paduan OAT dan peruntukannya:
1. Kategori-1
Paduan OAT ini diberikan untuk pasien baru:
• Pasien baru TB paru BTA positif
• Pasien TB paru BTA negatif foto toraks positif
• Pasien TB ekstra paru 2. Kategori-2
Paduan OAT ini diberikan untuk pasien BTA positif yang telah diobati
sebelumnya:
• Pasien kambuh
• Pasien gagal
• Pasien dengan pengobatan setelah putus berobat (default)
2.2. Obat Anti Tuberkulosis (OAT)
Obat yang digunakan untuk tuberkulosis digolongkan atas dua kelompok
yaitu kelompok obat primer dan obat sekunder. Kelompok obat primer, yaitu
isoniazid, rifampisin, etambutol, streptomisin dan pirazinamid, memperlihatkan
efektivitas yang tinggi dengan toksisitas yang dapat diterima. Sebagian besar
penderita dapat disembuhkan dengan obat-obat ini. Walaupun demikian, kadang
terpaksa digunakan obat lain yang kurang efektif karena pertimbangan resistensi
atau kontraindikasi pada penderita. OAT sekunder adalah etionamid,
paraaminosalisilat, sikloserin, amikasin, kapreomisin, dan kanamisin (Zubaidi,
Isoniazid dan rifampisin merupakan dua obat yang paling aktif. Kombinasi
isoniazid-rifampisin yang diberikan selama sembilan bulan akan menyembuhkan
95-98% kasus tuberkulosis. Penambahan pirazinamid pada kombinasi
isoniazid-rifampisin selama 2 bulan pertama membuat durasi total terapi dapat dipersingkat
hingga enam bulan tanpa terjadinya penurunan efektivitas. Baik etambutol
maupun streptomisin tidak menambah aktivitas regimen secara keseluruhan
(artinya, durasi terapi tidak dapat dikurangi meskipun salah satu dari kedua obat
tersebut digunakan), tetapi obat tersebut memberikan perlindungan tambahan jika
isolat mikobakterium terbukti resisten terhadap isoniazid, rifampin, atau keduanya
(Chambers, 2010).
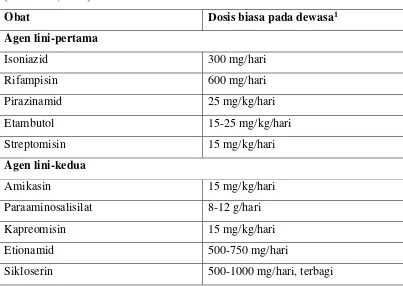
Tabel 2.2. Antimikroba yang digunakan dalam terapi tuberkulosis
(Chambers, 2010).
Obat Dosis biasa pada dewasa1
Agen lini-pertama
Isoniazid 300 mg/hari
Rifampisin 600 mg/hari
Pirazinamid 25 mg/kg/hari
Etambutol 15-25 mg/kg/hari
Streptomisin 15 mg/kg/hari
Agen lini-kedua
Amikasin 15 mg/kg/hari
Paraaminosalisilat 8-12 g/hari
Kapreomisin 15 mg/kg/hari
Etionamid 500-750 mg/hari
Sikloserin 500-1000 mg/hari, terbagi
1fungsi ginjal dianggap normal.
Streptomisin in vitro bersifat bakteriostatik dan bakterisid terhadap kuman
tuberkulosis. Obat ini dapat mencapai kavitas (Zubaidi, 2007), melintasi sawar
darah otak dan mencapai kadar terapeutik bila meningens meradang. Penetrasi
streptomisin ke dalam sel buruk, dan obat ini aktif terutama pada basil tuberkel
ekstrasel (Chambers, 2010).
Resistensi terjadi akibat mutasi titik pada gen rpsL yang mengode gen protein ribosomal S12 atau gen rss yang mengode rRNA ribosomal 16S, yang mengubah lokasi pengikatan ribosomal (Chambers, 2010). Penggunaan
streptomisin bersama anti tuberkulosis lain menghambat terjadinya resistensi
(Zubaidi, 2007).
Setelah diserap dari tempat suntikan, hampir semua streptomisin berada
dalam plasma. Streptomisin kemudian menyebar ke seluruh cairan ekstrasel.
Kira-kira sepertiga streptomisin yang berada didalam plasma terikat protein plasma.
Streptomisin diekskresikan melalui filtrasi glomerulus. Kira-kira 50-60% dosis
streptomisin yang diberikan secara parenteral diekskresikan dalam bentuk utuh
dalam waktu 24 jam pertama. Masa paruh obat ini pada orang dewasa normal
antara 2-3 jam, dan dapat sangat memanjang pada gagal ginjal (Zubaidi, 2007).
Mati rasa dan kesemutan di sekitar mulut terjadi segera setelah injeksi.
Reaksi hipersensitivitas kulit dapat terjadi (WHO, 2009). Streptomisin bersifat
neurotoksik pada saraf kranialis ke VIII, bila diberikan dalam dosis besar dan
jangka lama (Zubaidi, 2007). Vertigo dan tuli merupakan efek samping yang
paling sering terjadi dan dapat bersifat permanen (Chambers, 2010). Ototoksisitas
dan nefrotoksisitas dihubungkan dengan pemberian obat ini, terjadi lebih sering
pada pasien usia lanjut. Gangguan vestibular lebih sering terjadi dibandingkan
dengan kerusakan auditori (Hershfield, 1999). Streptomisin tidak boleh diberikan
pada masa kehamilan karena dapat menembus sawar plasenta dan menyebabkan
gangguan saraf auditorius dan nefrotoksisitas pada bayi (WHO, 2009).
Efek bakterisidnya hanya terlihat pada kuman yang sedang tumbuh aktif.
Mikroorganisme yang sedang “istirahat” mulai lagi dengan pembelahan biasa bila kontaknya dengan obat dihentikan. Isoniazid dapat menembus ke dalam sel
dengan mudah. Isoniazid kadar rendah mencegah perpanjangan rantai asam lemak
yang sangat panjang yang merupakan bentuk awal asam mikolat. Isoniazid
menghilangkan sifat tahan asam dan menurunkan jumlah lemak yang terekstraksi
oleh metanol dari mikobakterium (Zubaidi, 2007). Isoniazid larut dengan bebas
dalam air. Isoniazid dapat mempenetrasi makrofag sehingga aktif terhadap
organisme intrasel dan ekstrasel. Isonizid menghambat sintesis asam mikolat,
yang merupakan komponen penting dalam dinding sel mikobakterium. Isoniazid
merupakan prekursor obat yang diaktifkan oleh KatG, suatu katalase-peroksidase
milik mikobakterium. Bentuk aktif isoniazid membentuk kompleks kovalen
dengan protein pembawa beta keto-asil (AcpM) dan KasA, suatu sintetase protein
pembawa beta-ketoasetil, yang menyekat sintesis asam mikolat dan membunuh
sel (Chambers, 2010).
Resistensi terhadap isoniazid disebabkan mutasi yang mengakibatkan
ekspresi berlebihan inhA, yang mengode reduktase untuk protein pembawa asil yang dependen-NADH; mutasi atau delesi gen katG; mutasi promotor yang menyebabkan ekspresi berlebih ahpC, suatu gen virulens putatif yang terlibat dalam perlindungan sel mikobakterium terhadap stres oksidatif; dan mutasi kasA
(Chambers, 2010).
Isoniazid mudah diabsorbsi pada pemberian oral maupun parenteral. Kadar
puncak dicapai dalam waktu 1-2 jam setelah pemberian oral. Isoniazid mudah
berdifusi ke dalam sel dan semua cairan tubuh. Obat terdapat dengan kadar yang
cukup dalam cairan pleura dan cairan asites. Kadar dalam cairan serebrospinal
kira-kira 20% kadar cairan plasma. Kadar obat ini pada mulanya lebih tinggi
dalam plasma dan otot daripada dalam jaringan yang terinfeksi, tetapi kemudian
obat tertinggal lama di jaringan yang terinfeksi dalam jumlah yang lebih dari
cukup sebagai bakteriostatik. Antara 75-95% isoniazid diekskresikan melalui urin
dalam waktu 24 jam dan seluruhnya dalam bentuk metabolit. Ekskresi terutama
nikotinat yang merupakan metabolit proses hidrolisis. Sejumlah kecil diekskresi
dalam bentuk isonikotinil glisin dan isonikotinil hidrazon, dan dalam jumlah yang
kecil sekali berupa N-metil isoniazid (Zubaidi, 2007).
Demam dan ruam pada kulit sesekali dijumpai. Telah dilaporkan
terjadinya lupus eritematous sistemis yang dipicu oleh obat (Chambers, 2010).
Isoniazid dapat mencetuskan terjadinya kejang pada pasien dengan riwayat
kejang. Neuritis optik juga dapat terjadi. Kelainan mental dapat juga terjadi
selama menggunakan obat ini di antaranya euforia, kurangnya daya ingat
sementara, hilangnya pengendalian diri, dan psikosis. Efek samping lain yang
terjadi ialah mulut terasa kering, rasa tertekan pada ulu hati, methemoglobinemia,
tinitus, dan retensi urin (Zubaidi, 2007). Neuropati terjadi akibat defisiensi relatif
piridoksin. Isoniazid meningkatkan ekskresi piridoksin. Berbagai reaksi lain
meliputi kelainan hematologis, tercetusnya anemia defisiensi piridoksin, tinitus
dan keluhan saluran cerna (Chambers, 2010).
2.2.3. Rifampisin
Rifampisin menghambat pertumbuhan kuman positif dan
gram-negatif (Zubaidi, 2007). Rifampisin adalah bahan ampuh untuk melawan secara
aktif pembelahan mikroorganisme intraseluler dan ekstraseluler dan memiliki
aktivitas melawan basil semi dormant. Obat ini bekerja terutama dengan
menghambat DNA-dependentRNApolimerase, menghalangi transkripsi RNA (Hershfield, 1999).
Rifampisin dapat larut dalam lemak. Dengan pemberian oral, rifampisin
dapat diserap dengan cepat dan didistribusikan melalui jaringan dan cairan tubuh.
Dosis tunggal 600 mg menghasilkan konsentrasi serum puncak sekitar 10 mcg /
ml dalam 2-4 jam, yang kemudian meluruh dengan waktu paruh 2-3 jam (WHO,
2009). Obat ini cepat mengalami deasetilasi, sehingga dalam waktu 6 jam hampir
semua obat yang berada dalam empedu berbentuk deasetil rifampisin, yang
mempunyai aktivitas bakteri penuh. Rifampisin menyebabkan induksi
metabolisme, sehingga walaupun bioavailabilitasnya tinggi, eliminasinya
plasma. Obat ini berdifusi baik ke berbagai jaringan termasuk ke cairan otak.
Eksresi melalui urin mencapai 30%, setengahnya merupakan rifampisin utuh
sehingga gangguan fungsi ginjal tidak memerlukan penyesuaian dosis. Obat ini
juga dibuang lewat ASI (Zubaidi, 2007).
Rifampisin jarang menimbulkan efek yang tidak diingini. Dengan dosis
biasa, kurang dari 4% penderita tuberkulosis mengalami efek toksik. Yang paling
sering adalah ruam kulit, demam, mual, dan muntah. Berbagai keluhan yang
berhubungan dengan sistem saraf seperti rasa lelah, mengantuk, sakit kepala,
pening, ataksia, bingung, sukar berkonsentrasi, sakit pada tangan dan kaki, dan
melemahnya otot dapat juga terjadi (Zubaidi, 2007). Pemantauan klinis (dan tes
fungsi hati, jika mungkin) harus dilakukan selama perawatan semua pasien
dengan penyakit hati yang sudah ada, yang akan meningkatkan risiko kerusakan
hati (WHO, 2009). Rifampisin memunculkan warna jingga yang tidak berbahaya
pada urin, keringat, air mata, dan lensa kontak. Efek samping yang sesekali
muncul meliputi ruam, trombositopenia, dan nefritis (Chambers, 2010).
2.2.4. Etambutol
Obat ini tetap menekan pertumbuhan kuman tuberkulosis yang telah
resisten terhadap isoniazid dan streptomisin. Kerjanya menghambat sintesis
metabolit sel sehingga metabolisme sel terhambat dan sel mati (Zubaidi, 2007).
Etambutol menghambat arabinosil transferase mikobakterium, yang dikode oleh
operon embCAB. Arabinosil transferase terlibat dalam reaksi polimerasi
arabinoglikan, suatu komponen esensial dinding sel mikobakterium (Chambers,
2010).
Pada pemberian oral sekitar 75-80% etambutol tetap diserap dari saluran
cerna. Kadar puncak dalam plasma dicapai dalam waktu 2-4 jam setelah
pemberian sebanyak 25 mg / kg. Masa paruh eliminasinya 3-4 jam. Kadar
etambutol dalam eritrosit 1-2 kali kadar dalam plasma. Oleh karena itu eritrosit
dapat berperan sebagai depot etambutol yang kemudian melepaskannya sedikit
demi sedikit ke dalam plasma. Dalam waktu 24 jam, 50% etambutol yang
berupa derivat aldehid dan asam karboksilat. Bersihan ginjal untuk etambutol
kira-kira 8.6 ml / menit / kg menandakan bahwa obat ini selain mengalami filtrasi
glomerulus juga disekresi melalui tubuli (Zubaidi, 2007). Etambutol melintasi
sawar darah otak hanya jika meningens mengalami radang. Seperti semua OAT,
resistensi terhadap etambutol segera timbul jika obat ini digunakan secara tunggal.
Oleh sebab itu, etambutol selalu diberikan dalam bentuk kombinasi dengan OAT
lain (Chambers, 2010).
Dosis harian sebesar 15 mg / kgBB menimbulkan efek toksik yang
minimal. Pada dosis ini kurang dari 2% penderita akan mengalami efek samping
yaitu penurunan ketajaman penglihatan, ruam kulit, dan demam. Efek samping
lain ialah pruritus, nyeri sendi, gangguan saluran cerna, malaise, sakit kepala,
bingung, disorientasi dan mungkin juga halusinasi. Reaksi kaku dan kesemutan di
jari sering terjadi. Efek samping yang paling penting adalah gangguan
penglihatan, biasanya bilateral, yang merupakan neuritis retrobulbar yaitu berupa
turunnya tajam penglihatan, hilangnya kemampuan membedakan warna,
mengecilnya lapangan pandang, dan skotoma sentral maupun lateral. Terapi
dengan etambutol menyebabkan peningkatan kadar asam urat darah pada 50%
penderita. Hal ini disebabkan oleh penurunan ekskresi asam urat melalui ginjal
(Zubaidi, 2007).
2.2.5. Pirazinamid
Pirazinamid di dalam tubuh dihidrolisis oleh enzim pirazinamidase
menjadi asam pirazinoat yang aktif sebagai tuberkulostatik (Zubaidi, 2007), yang
dikode oleh pncA. Obat ini tidak aktif pada pH netral, tetapi pada pH 5,5 obat ini menghambat basil tuberkel dan beberapa mikobakterium lain pada kadar sekitar
20 mcg/ml. Pirazinamid diambil oleh makrofag dan memunculkan aktivitasnya
terhadap mikobakterium yang tinggal dalam lingkungan lisosom yang bersifat
asam. Resistensi dapat disebabkan oleh gangguan ambilan ambilan pirazinamid
Pirazinamid mudah diserap di usus dan tersebar luas ke seluruh tubuh.
Dosis 1 gram menghasilkan kadar plasma sekitar 45 mcg/ml pada dua jam setelah
pemberian obat. Ekskresinya terutama melalui filtrasi glomerulus. Asam
pirazinoat yang aktif kemudian mengalami hidroksilasi menjadi asam
hidropirazinoat yang merupakan metabolit utama. Masa paruh eliminasi obat ini
antara 10-16 jam (Zubaidi, 2007). Pirazinamid merupakan obat lini-pertama
penting yang digunakan bersama dengan isoniazid dan rifampin pada regimen
jangka pendek (yakni, 6 bulan) sebagai agen “sterilisasi” yang aktif terhadap
organisme intrasel residual yang dapat menimbulkan relaps (Chambers, 2010).
Efek samping utama pirazinamid meliputi hepatotoksisitas (pada 1-5%
penderita), mual, muntah, demam karena obat, dan hiperurisemia (Chambers,
2010).
2.2.6. Etionamid
Etinonamid secara kimiawi terkait dengan isoniazid dan juga menyekat
sintesis asam mikolat. Etionamid sulit larut dalam air dan hanya tersedia dalam
bentuk oral. Obat ini dimetabolisme di hati. Meskipun secara teoritis bermanfaat,
dosis sebesar 1 g / hari ditoleransi dengan buruk karena sering menimbulkan
iritasi lambung yang hebat dan gejala neurologis. Etionamid juga bersifat
hepatotoksik (Chambers, 2010). Etionamid sering menyebabkan efek samping
pada gastrointestinal, seperti nyeri perut, mual, muntah dan anoreksia (Hershfield,
1999). Sering juga terjadi hipotensi postural yang hebat, depresi mental,
mengantuk, dan astenia. Efek samping lain pada sistem saraf mencakup gangguan
pada saraf olfaktorius, penglihatan kabur, diplopia, vertigo, parastesia, sakit
kepala, rasa lelah, dan tremor (Zubaidi, 2007).
2.2.7. Paraaminosalisilat
Asam aminosalisilat adalah antagonis sintesis folat yang hampir hanya
cerna. Obat ini didistribusi secara luas dalam berbagai jaringan dan cairan tubuh
kecuali cairan serebrospinal. Asam aminosalisilat cepat diekskresi dalam urin,
sebagian dalam bentuk asam aminosalisilat aktif dan sebagian lagi dalam bentuk
senyawa terasetilasi dan produk metabolik lainnya. Kadar asam aminosalisilat
yang sangat tinggi dicapai dalam urin, yang dapat menimbulkan kristaluria
(Chambers, 2010).
2.2.8. Sikloserin
Sikloserin merupakan penghambat dinding sel (Chambers, 2010).
Sikloserin sering menyebabkan gangguan neurologis dan psikiatri, mencakup
sakit kepala, kantuk, bingung, kejang dan psikosis. Gangguan ginjal menurunkan
ekskresi obat (Hershfield, 1999). Efek samping yang paling sering timbul dalam
penggunaan sikloserin ialah pada SSP dan biasanya terjadi dalam 2 minggu
pertama pengobatan. Gejalanya ialah somnolen, sakit kepala, tremor, disartria,
vertigo, gangguan tingkah laku, paresis, serangan psikosis akut, dan konvulsi.
Obat ini hanya digunakan pada kegagalan terapi dengan obat primer atau bila
kumannya resisten terhadap obat-obat itu. Penggunannya harus bersama dengan
obat lain yang efektif (Zubaidi, 2007).
2.2.9. Amikasin dan Kanamisin
Obat ini termasuk golongan aminoglikosida dan bersifat bakterisid dengan
menghambat sintesis protein mikroba. Efeknya pada M. tuberkulosis hanyalah bersifat supresif. Pada pemberian IM obat ini diserap dengan cepat dan sempurna.
Metabolismenya dapat diabaikan, ekskresinya melalui ginjal kira-kira 90% dan
dalam bentuk utuh. Masa paruh eliminasi obat ini sekitar 2 jam. Kanamisin dapat
menyebabkan gangguan pendengaran yang dihubungkan dengan hilangnya fungsi
labirin. Kanamisin juga mempunyai efek nefrotoksik sedang (Zubaidi, 2007).
Kanamisin telah digunakan dalam terapi tuberkulosis yang disebabkan oleh galur
resisten-streptomisin. Efek toksik ginjal biasanya terjadi kadang-kadang, dimana
efek toksik auditori lebih sering terjadi. Pemeriksaan reguler terhadap
2.2.10. Kapreomisin
Kapreomisin adalah antibiotik injeksi poliptida dan mekanisme belum
diketahui (Chambers, 2010). Obat ini terutama digunakan untuk infeksi paru oleh
M. tuberculosis yang resisten terhadap antituberkulosis primer. Kapreomisin kurang toksik dan efek bakteriostatiknya lebih besar. Kapreomisin juga merusak
saraf otak VIII, oleh karena itu perlu dilakukan audiometri dan pemeriksaan
fungsi vestibuler sebelum mulai pemberian obatnya. Efek samping lain adalah
hipokalemia, memburuknya fungsi hati, eosinofilia, leukositosis dan leukopenia,
serta trombositopenia (Zubaidi, 2007).
2.3. Fisiologi Pendengaran
Telinga terdiri dari tiga bagian: telinga luar, tengah, dan dalam. Bagian
luar dan tengah telinga menyalurkan gelombang suara dari udara ke telinga dalam
yang berisi cairan untuk memperkuat energi suara dalam proses tersebut. Telinga
dalam berisi dua sistem sensorik yang berbeda: koklea, yang mengandung
reseptor-reseptor untuk mengubah gelombang suara menjadi impuls-impuls saraf,
sehingga kita dapat mendengar; dan aparatus vestibularis, yang penting untuk sensasi keseimbangan (Sherwood, 2001).
Telinga luar terdiri dari pinna (bagian daun telinga, auricula), meatus auditorius eksternus (saluran telinga), dan membrana timpani (gendang telinga)
(Sherwood, 2001). Daun telinga terdiri dari tulang rawan elastin dan kulit
(Soetirto et al., 2007), mengumpulkan gelombang suara dan menyalurkannya ke
saluran telinga luar. Karena bentuknya, daun telinga secara parsial menahan
gelombang suara yang mendekati telinga dari arah belakang dan, dengan
demikian, membantu seseorang membedakan apakah suara datang dari arah depan
atau belakang. Korteks pendengaran mengintegrasikan semua petunjuk tersebut
untuk menentukan lokasi sumber suara (Sherwood, 2001).
Menurut Sherwood (2001), pintu masuk ke kanalis telinga (saluran telinga)
dijaga oleh rambut-rambut halus. Kulit yang melapisi saluran telinga mengandung
telinga), suatu sekresi lengket yang menangkap partikel-partikel asing yang halus.
Membrana timpani, yang teregang sewaktu menutupi pintu masuk ke telinga
tengah, bergetar sewaktu terkena gelombang suara. Daerah-daerah gelombang
suara yang bertekanan tinggi dan rendah berselang-seling menyebabkan gendang
telinga yang sangat peka tersebut menekuk keluar-masuk seirama dengan
frekuensi gelombang suara. Tekanan udara istirahat di kedua sisi membrana
timpani harus setara agar membrana dapat bergerak bebas sewaktu gelombang
suara mengenainya. Bagian luar gendang telinga terpajan ke tekanan atmosfer
yang mencapainya melalui saluran telinga. Bagian dalam gendang telinga yang
berhadapan dengan rongga telinga tengah juga terpajan ke tekanan atmosfer
melalui tuba Eustachius (auditoria), yang menghubungkan telinga tengah ke
faring (bagian belakang tenggorokan).
Proses mendengar diawali dengan ditangkapnya energi bunyi oleh daun
telinga dalam bentuk gelombang yang dialirkan melalui udara atau tulang ke
koklea (Soetirto et al., 2007). Telinga tengah memindahkan gerakan bergetar
membran timpani ke cairan di telinga dalam. Pemindahan ini dipermudah oleh
adanya rantai yang terdiri dari tiga tulang yang dapat bergerak atau osikula
(maleus, inkus, dan stapes), yang berjalan melintasi telinga tengah. Tulang
pertama, maleus, melekat ke membran timpani, dan tulang terakhir, stapes,
melekat ke jendela oval, pintu masuk ke koklea yang berisi cairan. Ketika
membran timpani bergetar sebagai respon terhadap gelombang suara, rantai
tulang-tulang tersebut juga bergerak dengan frekuensi sama, memindahkan
frekuensi gerakan tersebut dari membran timpani ke jendela oval. Namun, seperti
dinyatakan sebelumnya, diperlukan tekanan yang lebih besar untuk menggerakkan
cairan. Terdapat dua mekanisme yang berkaitan dengan sistem osikuler yang
memperkuat tekanan gelombang suara dari udara untuk menggetarkan cairan di
koklea. Pertama, karena luas permukaan membran timpani jauh lebih besar
daripada luas permukaan jendela oval, terjadi peningkatan tekanan ketika gaya
yang bekerja di membrana timpani disalurkan ke jendela oval (tekanan =
gaya/satuan luas). Kedua, efek pengungkit tulang-tulang pendengaran
bersama-sama meningkatkan gaya yang timbul pada jendela oval sebesar dua puluh kali
lipat dari gelombang suara yang langsung mengenai jendela oval. Tekanan ini
cukup untuk menyebabkan pergerakan cairan koklea.
Bagian koklearis telinga dalam yang berbentuk seperti siput adalah suatu
sistem tubulus bergelung yang terletak di dalam tulang temporalis. Di seluruh
panjangnya, koklea dibagi menjadi tiga kompartemen longitudinal yang berisi
cairan. Duktus koklearis yang buntu, yang juga dikenal sebagai skala media,
membentuk kompartemen tengah. Saluran ini berjalan di sepanjang bagian tengah
koklea, hampir mencapai ujungnya. Kompartemen atas, yakni skala vestibuli
mengikuti kontur bagian dalam spiral, dan skala timpani, kompartemen bawah,
mengikuti kontur luar spiral. Cairan di dalam duktus koklearis disebut endolimfe.
Skala vestibuli dan skala timpani keduanya mengandung cairan yang sedikit
berbeda, yaitu perilimfe. Daerah di luar ujung duktus koklearis tempat cairan di
kompartemen atas dan bawah berhubungan disebut helikotrema. Skala vestibuli
disekat dari rongga telinga tengah oleh jendela oval, tempat lekatnya stapes.
Lubang kecil berlapis membran lainnya, yakni jendela bundar, menyekat skala
timpani dari telinga tengah. Membran vestibularis yang tipis memisahkan duktus
koklearis dari skala vestibuli. Membran basilaris membentuk lantai duktus
koklearis, memisahkannya dari skala timpani. Membran basilaris sangat penting
karena mengandung organ Corti, organ untuk indra pendengaran.
Organ Corti, yang terletak di atas membran basilaris, diseluruh panjangnya
mengandung sel-sel rambut, yang merupakan reseptor untuk suara. Sel-sel rambut
menghasilkan sinyal listrik jika rambut di permukaannya secara mekanis
mengalami perubahan bentuk berkaitan dengan gerakan cairan didalam telinga.
Rambut-rambut ini secara mekanis terbenam didalam membrana tektorial, suatu
tonjolan mirip tenda-rumah yang menggantung di atas.
Gerakan stapes yang menyerupai piston terhadap jendela oval
menyebabkan timbulnya gelombang tekanan di kompartemen atas. Karena cairan
tidak dapat ditekan, menyebabkan jendela oval menonjol ke dalam: (1) perubahan
posisi jendela bundar dan (2) defleksi membran basilaris. Pada jalur pertama,
kemudaian mengelilingi helikotrema, dan ke kompartemen bawah, tempat
gelombang tersebut menyebabkan jendela bundar menonjol ke luar ke dalam
rongga telinga tengah untuk mengompensasi peningkatan tekanan. Ketika stapes
bergerak mundur dan menarik jendela oval ke luar ke arah telinga tengah,
perilimfe mengalir dalam arah berlawanan, mengubah posisi jendela bundar ke
arah dalam. Jalur ini tidak menyebabkan timbulnya persepsi suara; tetapi hanya
menghamburkan tekanan.
Gelombang tekanan di kompartemen atas dipindahkan melalui membran
vestibularis yang tipis, ke dalam duktus koklearis, dan kemudian melalui
membran basilaris ke kompartemen bawah, tempat gelombang tersebut
menyebabkan jendela bundar menonjol ke luar-masuk bergantian. Perbedaan
utama pada jalur ini adalah bahwa transmisi gelombang tekanan melalui membran
basilaris menyebabkan membran ini bergerak ke atas dan ke bawah, bergetar,
secara sinkron dengan gelombang tekanan. Karena organ Corti menumpang pada
membran basilaris, sel-sel rambut juga bergerak naik turun sewaktu membran
basilaris bergetar. Karena rambut-rambut dari sel reseptor terbenam di dalam
membran tektorial. Perubahan bentuk mekanis rambut yang maju-mundur ini
menyebabkan saluran-saluran rambut terbuka dan tertutup secara bergantian. Hal
ini menyebabkan perubahan potensial depolarisasi dan hiperpolarisasi yang
bergantian—potensial reseptor—dengan frekuensi yang sama dengan rangsangan
suara semula.
Sel-sel rambut adalah sel reseptor khusus yang berkomunikasi melalui
sinaps kimiawi dengan jung-ujung serat saraf aferen yang membentuk saraf
auditorius (koklearis). Depolarisasi sel-sel rambut (sewaktu membrana basilaris
bergeser ke atas) meningkatkan kecepatan pengeluaran zat perantara mereka, yang
menaikkan kecepatan potensial aksi di serat-serat aferen. Sebaliknya, kecepatan
pembentukan potensial aksi berkurang ketika sel-sel rambut mengeluarkan sedikit
zat perantara karena mengalami hiperpolarisasi (sewaktu membran basilaris
bergerak ke bawah).
Perubahan bentuk mekanis rambut-rambut tersebut menyebabkan
menimbulkan perubahan potensial berjenjang di reseptor, sehingga
mengakibatkan perubahan kecepatan pembentukan potensial aksi yang merambat
ke otak. Dengan cara ini, gelombang suara diterjemahkan menjadi sinyal saraf
yang dapat dipersepsikan oleh otak sebagai sensasi suara.
2.4. Fisiologi Keseimbangan
Menurut Sherwood (2001), selain perannya dalam pendengaran yang
bergantung pada koklea, telinga dalam memiliki komponen khusus lain, yakni
aparatus vestibularis, yang memberikan informasi yang penting untuk sensasi
keseimbangan dan untuk koordinasi gerakan kepala dengan
gerakan-gerakan mata dan postur tubuh. Aparatus vestibularis terdiri dari dua set struktur
yang terletak di dalam tulang temporalis di dekat koklea—kanalis semisirkularis
dan organ otolit, yaitu utrikulus dan sakulus.
Aparatus vestibularis mendeteksi perubahan posisi dan gerakan kepala.
Seperti di koklea, semua komponen aparatus vestibularis mengandung endolimfe
dan dikelilingi oleh perilimfe. Juga, serupa dengan organ Corti, komponen
vestibular masing-masing mengandung sel-sel rambut yang berespon terhadap
perubahan bentuk mekanis yang dicetuskan oleh gerakan-gerakan spesifik
endolimfe. Seperti sel-sel rambut auditorius, reseptor vestibularis juga dapat
mengalami depolarisasi atau hiperpolarisasi, bergantung pada arah gerakan cairan.
Kanalis semisirkularis mendeteksi akselerasi atau deselerasi anguler atau
rotasi kepala. Tiap-tiap telinga memiliki tiga kanalis semisirkularis yang secara
tiga dimensi tersusun dalam bidang-bidang yang tegak lurus satu sama lain.
Sel-sel reseptif di setiap kanalis semisirkularis terletak diatas suatu bubungan (ridge) yang terletak di ampula. Rambut-rambut terbenam dalam suatu lapisan gelatinosa,
yaitu kupula, yang menonjol ke dalam endolmfe didalam ampula. Kupula
bergoyang sesuai arah gerakan cairan.
Akselerasi (percepatan) atau deselerasi (perlambatan) selama rotasi kepala
ke segala arah menyebabkan pergerakan endolimfe. Ketika kepala mulai bergerak,
saluran tulang dan bubungan sel rambut yang terbenam dalam kupula bergerak
tengkorak, mula-mula tidak ikut bergerak sesuai arah rotasi, tetapi tertinggal di
belakang karena adanya inersia (kelembaman). Ketika endolimfe tertinggal saat
kepala mulai berputar, endolimfe yang terletak sebidang dengan gerakan kepala
pada dasarnya bergeser dengan arah yang berlawanan dengan arah gerakan
kepala. Gerakan cairan ini menyebabkan kupula condong ke arah yang
berlawanan dengan arah gerakan kepala, membengkokkan rambut-rambut
sensorik yang terbenam didalamnya. Apabila gerakan kepala berlanjut dalam arah
dan kecepatan yang sama, endolimfe akan menyusul dan bergerak bersama
dengan kepala, sehingga rambut-rambut kembali ke posisi tegak mereka. Ketika
kepala melambat dan berhenti, keadaan yang sebaliknya terjadi. Endolimfe secara
singkat melanjutkan diri bergerak searah dengan rotasi kepala sementara kepala
melambat untuk berhenti. Akibatnya, kupula dan rambut-rambutnya secara
sementara membengkok sesuai dengan arah rotasi semula, yaitu berlawanan
dengan arah membengkok ketika akselerasi. Pada saat endolimfe secara bertahap
berhenti, rambut-rambut kembali tegak. Dengan demikian, kanalis semisirkularis
mendeteksi perubahan kecepatan gerakan rotasi kepala. Kanalis tidak berespon
jika kepala tidak bergerak.
Rambut-rambut pada sel rambut vestibularis terdiri dari dua puluh sampai
lima puluh stereosilia, yaitu mikrovilus yang diperkuat oleh aktin, dan satu silium,
kinosilium. Setiap sel rambut berorientasi sedemikian rupa, sehingga sel rambut
tersebut mengalami depolarisasi ketika stereosilianya membengkok ke arah
kinosilium; pembengkokan ke arah berlawanan menyebabkan hiperpolarisasi sel.
Sel-sel rambut membentuk sinaps zat perantara kimiawi dengan ujung-ujung
terminal neuron aferen yang akson-aksonnya menyatu dengan akson struktur
vestibularis lain untuk memberntuk saraf vestibularis. Saraf ini bersatu dengan
saraf auditorius dari koklea untuk membentuk saraf vestibulokoklearis.
Depolarisasi sel-sel rambut meningkatkan kecepatan pembentukan potensial aksi
di serat-serat aferen; sebaliknya, ketika sel-sel rambut mengalami hiperpolarisasi,
frekuensi potensial aksi di serat aferen menurun.
Sementara kanalis semisirkularis memberikan informasi mengenai
informasi mengenai posisi kepala relatif terhadap gravitasi dan juga mendeteksi
perubahan dalam kecepatan gerakan linier (bergerak lurus tanpa memandang
arah). Utrikulus dan sakulus adalah struktur seperti kantung yang terletak didalam
rongga tulang yang terdapat di antara kanalis semisirkularis dan koklea.
Rambut-rambut pada sel-sel Rambut-rambut reseptif di organ-organ ini juga menonjol ke dalam
suatu lembar gelatinosa di atasnya, yang gerakannya menyebabkan perubahan
posisi rambut serta menimbulkan perubahan potensial di sel rambut. Terdapat
banyak kristal halus kalsium karbonat—otolit—yang terbenam dalam lapisan
gelatinosa, sehingga lapisan tersebut lebih berat dan lebam (inert) daripada cairan sekitarnya.Ketika seseorang berada dalam posisi tegak, rambut-rambut di dalam
utrikulus berorientasi secara vertikal dan rambut-rambut sakulus berjajar secara
horizontal.
Massa gelatinosa yang mengandung otolit berubah posisi dan
membengkokkan rambut-rambut dalam dua cara:
1. Ketika kepala digerakkan ke semua arah selain vertikel (yaitu, selain
tegak dan menunduk), rambut-rambut membengkok sesuai arah
gerakan kepala karena gaya gravitasi yang mendesak bagian atas
lapisan gelatinosa yang berat. Di dalam utrikulus tiap-tiap telinga,
sebagian berkas sel rambut diorientasikan untuk mengalami
depolarisasi dan sebagian lagi mengalami hiperpolarisasi ketika kepala
berada dalam segala posisi selain tegak lurus. Dengan demikian SSP
menerima pola-pola aktivitas saraf yang berlainan bergantung pada
posisi kepala dalam kaitannya dengan gravitasi.
2. Rambut-rambut utrikulus juga berubah posisi akibat setiap perubahan
dalam gerakan linier horizontal (misalnya bergerak lurus ke depan, ke
belakang, atau ke samping). Ketika seseorang mulai berjalan ke depan,
bagian atas membran otolit yang berat mula-mula tertinggal di
belakang endolimfe dan sel-sel rambut karena inersianya yang lebih
besar. Dengan demikian rambut-rambut menekuk ke belakang, dalam
arah yang berlawanan dengan arah gerakan kepala yang ke depan.
terus bergerak ke depan ketika kepala melambat dan berhenti,
membengkokkan rambut-rambut ke arah depan. Dengan demikian,
sel-sel rambut utrikulus mendeteksi aksel-selerasi atau desel-selerasi linear
horizontal.
Sinyal-sinyal yang berasal dari berbagai komponen aparatus vestibularis
dibawa melalui saraf vestibulokoklearis ke nukleus vestibularis, suatu kelompok
badan sel saraf di batang otak, dan ke serebelum. Di sini informasi vestibular
diintegrasikan dengan masukan dari permukaan kulit, mata, sendi, dan otot untuk:
mempertahankan keseimbangan dan postur yang diinginkan, mengontrol otot
mata eksternal sehingga mata tetap terfiksasi ke titik yang sama walaupun kepala
bergerak, dan mempersepsikan gerakan dan orientasi.
2.5. Gangguan Pendengaran Akibat Obat Ototoksik
Tinitus, gangguan pendengaran, dan vertigo merupakan gejala utama
ototoksisitas. Tinitus biasanya menyertai segala jenis tuli sensorineural oleh sebab
apa pun, dan sering mendahului serta lebih mengganggu dari pada tulinya sendiri
(Soetirto et al., 2007). Menurut Sherwood (2001), gangguan (kehilangan)
pendengaran, atau ketulian, dapat bersifat sementara atau menetap, parsial atau
total. Ketulian diklasifikasikan menjadi dua jenis—tuli konduktif (hantaran) dan
tuli sensorineural (saraf)—bergantung pada bagian mekanisme pendengaran yang kurang berfungsi secara adekuat. Tuli konduktif terjadi apabila gelombang suara
tidak secara adekuat dihantarkan melalui telinga luar dan tengah untuk
menggetarkan cairan di telinga dalam. Tuli konduktif mungkin disebabkan oleh
sumbatan fisik saluran telinga oleh kotoran telinga, ruptur gendang telinga, infeksi
telinga tengah disertai penimbunan cairan, atau restriksi gerakan osikula karena
adhesi antara stapes dan jendela oval. Pada tuli sensorineural, gelombang suara
disalurkan ke telinga dalam, tetapi gelombang tersebut tidak diterjemahkan
menjadi sinyal saraf yang diinterpretasikan oleh otak sebagai sensasi suara. Defek
mungkin terletak pada organ Corti, pada saraf auditorius atau jalur auditorius
asendens, atau pada korteks auditorius itu sendiri. Menurut Miyoso et al. (1985)
pendengaran jenis konduktif dan sensorineural. Mula-mula gangguan ini adalah
jenis hantaran (misalnya otosklerosis), kemudian berkembang lebih lanjut menjadi
gangguan sensorineural, dapat pula sebaliknya. Kedua gangguan tersebut dapat
terjadi bersama-sama. Misalnya trauma kepala yang berat sekaligus mengenai
telinga tengah dan telinga dalam.
2.5.1. Mekanisme Ototoksik pada Telinga
Semua aminoglikosida memiliki potensi untuk menghasilkan toksisitas
terhadap koklea dan vestibular. Penelitian terhadap hewan dan manusia mencatat
terjadinya akumulasi obat-obat ini secara progresif dalam perilimfe dan endolimfe
telinga dalam. Akumulasi terjadi bila akumulasi obat dalam plasma tinggi. Waktu
paruh aminoglikosida 5-6 kali lebih lama di dalam cairan otak daripada di dalam
plasma. Sebagian besar ototoksisitas bersifat irreversibel dan terjadi akibat
destruksi progresif sel-sel epitel sensorik (Chambers, 2007 dalam Hardman,
2007). Aminoglikosida menimbulkan kehilangan pendengaran pada 33% individu
yang diterapi dengan obat ini (Reiter et al., 2011).
Saat molekul aminoglikosida memasuki sel rambut yang ada di dalam
koklea dan utrikulus telinga bagian dalam melalui mekanisme mechano-electrical transducer channels, aminoglikosida akan membentuk suatu ikatan kompleks dengan ion logam (Fe). Terbentuknya kompleks aminoglikosida-Fe ini
mengaktifkan substansi Reactive Oxygen Species (ROS) / Reactive Nitrogen Species yang mencakup superoxide anion radical, hydrogen peroxide, hydroxyl radical, peroxynitrite anion. Substansi-substansi tersebut mengaktifkan JNK ( c-Jun-N-terminal kinase) yang akan membuat mitokondria sel sensorik melepaskan
cytochrome c (Cyt c). Di dalam sitosol, Cyt c menginisiasi proses apoptosis sel. Kaskade inilah yang menyebabkan hilangnya sel-sel rambut pada organ Corti
(Reiter et al., 2011).
Dengan dosis yang meningkat serta pemajanan yang diperlama, kerusakan
berkembang mulai dari dasar koklea, tempat suara frekuensi tinggi diproses, lalu
ke apeks, tempat suara berfrekuensi rendah diproses. Aminoglikosida juga diduga
kesetimbangan ion pada endolimfe. Jika sel sensorik hilang, regenerasi tidak akan
terjadi. Hal ini akan diikuti dengan degenerasi saraf yang memburuk, sehingga
menyebabkan hilangnya pendengaran secara irreversibel (Chambers, 2007 dalam
Hardman, 2007).
2.5.2. Mekanisme Ototoksik pada Sistem Vestibular
Menurut Reiter (2011), penggunaan aminoglikosida selain merusak sel
rambut pada koklea yang bersifat irreversibel, juga merusak sel rambut pada
sistem vestibular. Sel rambut yang terdapat pada vestibular aparatus telinga bagian
tengah menjadi target utama yang dirusak oleh aminoglikosida.
Vestibulotoksisitas, sama halnya dengan ototoksisitas, berhubungan dengan
menumpuknya radikal bebas yang toksik di sel rambut, radikal bebas juga bukan
hanya merusak sel rambut tetapi juga membuat apoptosis menjadi lebih sering.
Sekali sel-sel rambut mengalami kerusakan, sel-sel tersebut tidak dapat digantikan
karena kerusakan dan disfungsi sistem vestibular tersebut bersifat permanen. Pada
vestibular aparatus, kerusakan disebabkan oleh aminoglikosida yang tidak
terdistribusi secara merata. Pada awalnya terjadi dengan merusak sel rambut pada
bagian puncak krista ampularis dan pada bagian stria makula. Kerusakan ini
kemudian berlanjut merusak sel rambut tipe I dan selanjutnya sel rambut tipe II.
2.6. Pemeriksaan Telinga
Pemeriksaan telinga menurut Soepardi (2007) diantaranya adalah
anamnesis dan uji pendengaran. Anamnesis yang terarah diperlukan untuk
menggali lebih dalam dan lebih luas keluhan utama pasien. Keluhan utama telinga
dapat berupa 1) gangguan pendengaran/pekak (tuli), 2) suara berdenging (tinitus),
3) rasa pusing berputar (vertigo), 4) rasa nyeri di dalam telinga (otalgia), dan 5)
keluar cairan dari telinga (otore).
Uji pendengaran dilakukan dengan memakai garpu penala dan dari
pemeriksaan dapat diketahui jenis ketulian apakah tuli konduktif atau tuli
perseptif (sensorineural). Uji penala yang dilakukan sehari-hari adalah uji
penala 512 Hz dengan jari atau mengetukkannya pada siku atau lutut pemeriksa.
Kaki garpu penala tersebut diletakkan pada tulang mastoid telinga yang diperiksa.
Kemudian dipindahkan ke depan liang telinga selama 2-3 detik. Pasien
menentukan ditempat mana yang terdengar lebih keras. Jika bunyi terdengar lebih
keras pada garpu penala yang diletakkan di depan liang telinga berarti telinga
yang diperiksa normal atau menderita tuli sensorineural. Keadaan ini disebut
Rinne positif. Bila bunyi yang terdengar lebih keras di tulang mastoid, maka
telinga yang diperiksa menderita tuli konduktif. Hal ini disebut Rinne negatif.
Uji Weber dilakukan dengan meletakkan kaki penala yang telah digetarkan
pada garis tengah wajah atau kepala. Ditanyakan pada telinga mana yang
terdengar lebih keras. Pada keadaan normal pasien mendengar suara ditengah atau
tidak dapat membedakan telinga mana yang mendengar lebih keras. Bila pasien
mendengar lebih keras pada telinga yang sehat (lateralisasi ke telinga yang sehat)
berarti telinga yang sakit menderita tuli sensorineural. Bila pasien mendengar
lebih keras pada telinga yang sakit (lateralisasi ke telinga yang sakit) berarti