28
BAB 2
TINJAUAN PUSTAKA
2.1 Kanker paru
2.1.1 Definisi kanker paru
Kanker paru dalam arti luas adalah semua penyakit keganasan di paru, mencakup keganasan yang berasal dari paru sendiri maupun keganasan dari luar paru (metastasis di paru). Dalam tulisan ini selanjutnya yang dimaksud dengan kanker paru adalah kanker paru primer, yakni tumor ganas yang berasal dari epitel bronkus atau karsinoma bronkus.(Jusuf et al, 2011)
2.1.2 Patogenesis kanker paru
Kanker paru adalah konsekuensi fenotipik dari akumulasi perubahan genetik di sel-sel epitel saluran napas yang menghasilkan proliferasi selular yang tidak terkendali. Perubahan molekular dan genetik yang khas untuk kanker paru sangat kompleks dan belum sepenuhnya dipahami. Penelitian pertama mengenai patogenesis kanker paru dilakukan pada tahun 1960 dengan menggunakan sitogenetik. (Kern dan McLennan, 2008)
resistensinya, terutama kaitannya dengan siklus sel dan apoptosis dan gen yang berperan pada proses itu. Pada perkembangan terakhir ilmu kanker, gen dan biomolekular malah berperan dominan secara khusus dalam pengobatan. Golongan obat yang termasuk dalam kelompok targeted therapy adalah realisasi dari pengetahuan itu meskipun pada akhirnya respons obat tetap berkaitan dengan apoptosis sel kanker. Masih terus diteliti hubungan antara faktor spesifik untuk respons salah satu golongan obat EGFR-TKI dikaitkan dengan ras, jenis kelamin, dan mutasi gen tertentu.(Jusuf et al, 2011)
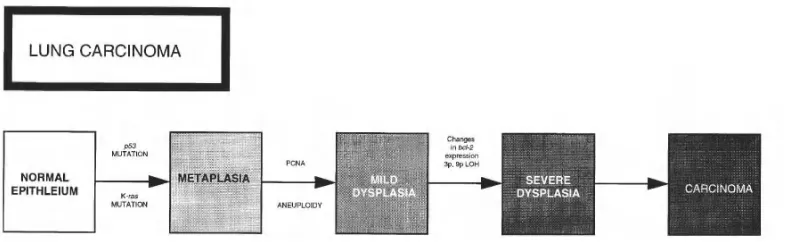
Progresi dari epitel bronkus yang normal menjadi epitel maligna diperlihatkan pada gambar berikut:(Kern dan McLennan, 2008)
Gambar 2.1 Progresi dari epitel bronkus yang normal menjadi epitel maligna(Kern dan McLennan, 2008)
2.1.3 Diagnosis dan penderajatan kanker paru
Penegakan diagnosis kanker paru memerlukan pemeriksaan yang lengkap meliputi gambaran klinik, pemeriksaan radiologis, dan pemeriksaan khusus.
Gambaran klinik
30 seperti pembesaran hepar, patah tulang, nyeri tulang, nafsu makan hilang, berat badan berkurang, demam hilang timbul, dan sindrom paraneoplastik, seperti hypertropic pulmonary osteoarheopathy (HPOA), trombosis vena perifer dan neuropatia.(Jusuf et al, 2011; Kern dan McLennan, 2008)
Pemeriksaan radiologis dan pemeriksaan khusus
Pemeriksaan radiologis yang yang dapat dilakukan antara lain foto toraks PA/L, computerized tomography scanning (CT scan) toraks, bone scan, bone survey,
ultrasonografi (USG) abdomen, CT otak, positron emission tomography (PET), dan magnetic resonnance imaging (MRI). Pemeriksaan radiologis ini ditujukan untuk
menentukan letak kelainan, ukuran tumor, dan metastasis.(Jusuf et al, 2011)
Beberapa pemeriksaan khusus yang dapat dilakukan dalam penegakan diagnosis kanker paru antara lain: bronkoskopi, biopsi aspirasi jarum, transbronchial needle aspiration (TBNA), transbronchial lung biopsy (TBLB), tranthoracic needle aspiration
(TTNA). Biopsi transtorakal (transthoracic biopsy, TTB), aspirasi jarum halus (AJH), biopsi Kelenjar Getah Bening (KGB), torakoskopi medik, dan sitologi sputum.(Kern dan McLennan, 2008)
Pemilihan modalitas diagnosis disesuaikan dengan karakteristik kelainan yang dijumpai dan kelebihan serta kekurangan masing-masing alat diagnosis tersebut.
Jenis histologis
Penderajatan (staging)
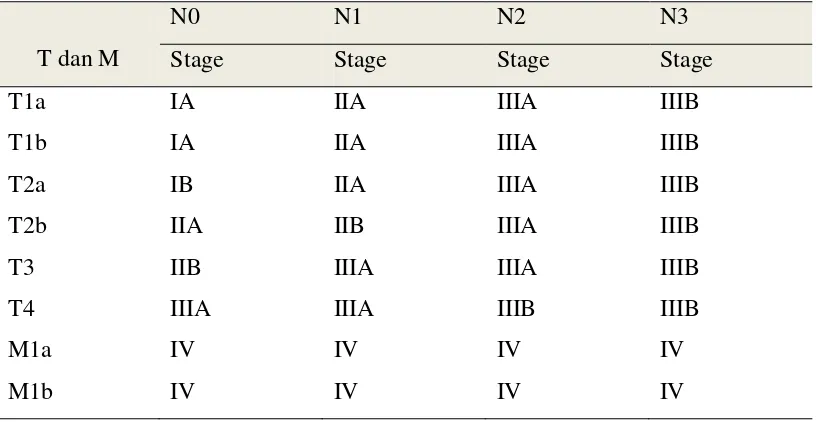
Penderajatan untuk KPKBSK ditentukan menurut The 7th edition of the TNM staging system for lung cancer, edited by International Association for the Study of
Lung Cancer (IASLC) tahun 2009.(Goldstraw et al, 2009) Pengertian T adalah tumor yang dikategorikan atas Tx, T0 s/d T4, N untuk keterlibatan kelenjar getah bening (KGB) yang dikategorikan atas Nx, N0 s/d N3, sedangkan M adalah menunjukkan ada tidaknya metastasis di paru atau metastasis jauh (M0 s/d M1a, M1b).(Goldstraw et al, 2009)
Kategori TNM untuk kanker paru T : TumorPrimer
TX : tumor primer tidak dapat dinilai, atau tumor dibuktikan oleh adanya sel-sel ganas di sputum atau hasil bilasan bronkial tetapi tidak divisualisasikan oleh
pencitraanataubronkoskopi
T0 : Tidak adabuktitumor primer Tis : Karsinomain situ
T1 : Tumor 3 cm atau kurang dalam dimensi terbesar, dikelilingi oleh paru-paru atau visceral pleura, tanpa bukti dari bronkoskopi dimana invasi lebih proksimal dari bronkus lobar (yaitu, bukan dalam bronkus utama)
T1a : Tumor2cmatau kurang dalamdimension 1terbesar
T1b : Tumorlebih dari2cmtapi tidaklebih dari3cmdalam dimensiterbesar T2 : Tumor lebih dari3 cmtetapi tidak lebih dari7 cm, atau tumor dengansalah
satu daripoin berikut berikut:
1. Melibatkanbronkus utama, 2cmatau lebihdistalkekarina 2. Menginvasi pleura visceral
3. Terkait dengan atelektasis atau pnemonitis obstruktif yang meluas ke daerah
hilus, tetapi tidak melibatkanseluruh paru-paru
T2A Tumor lebih dari 3 cm tetapi tidak lebih dari 5 cm terbesar dimensi.
T2BTumorlebih dari5cmtapi tidaklebih dari7cmdalam dimensiterbesar.
32 frenikus, mediastinum pleura, pericardium parietal, atau tumor di bronkus utama kurang dari 2 cm distal ke carina tapi tanpa keterlibatan carina, atau atelektasis terkait atau pneumonitis obstruktif paru-paru seluruh atau nodul
tumoryang terpisahdi lobusyang samasebagaitumor primer.
T4 : Tumor dari berbagai ukuran yang menyerang salah satu dari berikut: mediastinum, jantung, pembuluh darah besar, trakea, saraflaringealrekuren, esofagus, tubuh vertebral, carina, tumor nodul yang terpisah dalam lobus ipsilateralberbeda dengan tumor primer.
N : Kelenjar Getah Bening Regional
NX : Kelenjar getah bening regional tidak dapat dinilai N0 : Tidak ada metastasis daerah kelenjar getah bening
N1 : Metastasis di peribronchial ipsilateral dan / atau kelenjar getah bening hilus ipsilateral dan di intrapulmonal, termasuk keterlibatan dengan ekstensi langsung N2 : Metastasis di kelenjar getah bening mediastinum ipsilateral dan / atau
subkarinal
N3 : Metastasis di hilus kontralateral mediastinal, kontralateral, sisi tak sama panjang ipsilateral atau kontralateral, atau kelenjar getah bening supraklavikula M : Metastasis Jauh
M0 : Tidak ada metastasis jauh M1 : Metastasis jauh
M1A : Nodul tumor terpisah dalam lobus kontralateral, tumor pleura dengan nodul atau ganas pleura atau efusi perikardial
Tabel 2.1 Penjelasan TNM System Version 7 Non-Small Cell Lung Cancer
TX Sitologi positif
T1 ≤ 3 cm
T1a ≤ 2 cm T1b > 2-3 cm
T2 Bronkus utama ≥ 2 cm dari karina, invasi ke pleura visceral, parsial atelectasis
T2a > 3-5 cm
T2b > 5-7 cm
T3 > 7 cm, invasi ke dinding dada, diafragma, perikardium,
pleura mediastinal, bronkus utama < 2 cm dari karina,
atelektasis total, nodul pada lobus yang sama
T4 Penyebaran ke jantung, mediastinum, pembuluh darah,
karina, trakea, esophagus, penyebaran tumor lobus
ipsilateral
N1 Peribronkial ipsilateral, hilus ipsilateral
N2 Subkarina, mediastinal ipsilateral
N3 Mediastinal atau hilus kontralateral, scalene atau
supraklavikula
M1 Metastasis jauh
M1a Penyebaran tumor pada lobus kontralateral, nodul pada
pleura atau pleura ganas, efusi perikard
M1b Metastasis jauh
34 Tabel 2.2 TNM System Version 7 Non-Small Cell Lung Cancer
T dan M
(Sumber: Goldstraw et al, 2009)
2.2 Ultrasonografi (USG) toraks
Ultrasonografi (USG) toraks adalah alat diagnostik yang pemanfaatannya semakin luas di kedokteran respirasi. Indikasinya antara lain evaluasi efusi pleura dan menuntun insersi kateter ke dalam toraks. Analisis gambaran artefak pada USG toraks telah memperluas manfaatnya dalam menegakkan diagnosis kelainan-kelainan di paru seperti pneumotoraks dan edema paru. Walaupun pemeriksaan USG toraks belum menjadi alat diagnostik rutin di praktek klinis, metode ini telah digunakan untuk menjawab pertanyaan-pertanyaan spesifik pada keadaan klinis tertentu.(Anantham dan Ernst, 2010)
Ultrasonografi toraks memiliki potensi untuk merevolusi praktek kedokteran respirasi dengan kemampuannya dalam membantu menegakkan diagnosis penyakit secara langung di tempat tidur pasien (bedside). Dengan menggunakan USG toraks sebagai penuntun dalam tindakan di rongga toraks telah terbukti meningkatkan keberhasilan terutama tindakan di rongga pleura dan sekaligus menurunkan komplikasi yang mungkin terjadi.(Anantham dan Ernst, 2010)
tidak mengandung radiasi, portabel, serta non-invasif, sehingga semakin meningkatkan potensinya untuk digunakan secara lebih luas di kedokteran respirasi.(Anantham dan Ernst, 2010; Herth dan Becker, 2003)
2.2.1 Dasar-dasar Ultrasonografi toraks a. Fisik ultrasonografi
Ultrasonografi (USG) adalah alat diagnostik noninvasif menggunakan gelombang suara berfrekuensi tinggi di atas 20.000 hertz ( > 20 kilohertz), yang dihasilkan oleh kristal piezo-elektrik pada transduser. Manusia dapat mendengar gelombang suara 20-20.000 hertz. Frekuensi gelombang suara yang optimal digunakan pada aplikasi medis adalah 2-20 MHz, sebab pada frekuensi ini dihasilkan kombinasi terbaik dalam hal penetrasi dan resolusinya di dalam tubuh. Gelombang tersebut berjalan melewati tubuh dan dipantulkan kembali secara bervariasi, tergantung pada jenis jaringan yang terkena gelombang. Dengan transduser yang sama, selain mengirimkan suara, juga menerima suara yang dipantulkan dan mengubah sinyal menjadi arus listrik; yang kemudian diproses menjadi gambar. Citra yang bergerak didapatkan saat transduser digerakkan pada tubuh (ultrasonografi waktu-sebenarnya [real-time]). Potongan-potongan dapat diperoleh pada setiap bidang dan kemudian ditampilkan pada monitor. Tulang dan udara merupakan konduktor suara yang buruk, sehingga tidak dapat divisualisasi dengan baik, sedangkan cairan memiliki kemampuan menghantarkan suara dengan sangat baik. (Anantham dan Ernst, 2010; Patel, 2007; Lyanda, Antariksa, dan Syahruddin, 2011)
Ketika berjalan melewati tubuh maka gelombang suara akan mengalami perubahan-perubahan antara lain: diteruskan (transmitted), dilemahkan (attenuated), atau dipantulkan (reflected).(Anantham dan Ernst, 2010)
Diteruskan (transmitted)
36 Attenuation (dilemahkan/kehilangan energi USG)
Perubahan ini terjadi karena penyerapan, penyebaran, dan pembiasan gelombang USG. Penyerapan terjadi ketika partikel-partikel tidak bergerak bersama-sama dan memiliki vibrasi yang semrawut, dan menghasilkan panas. Pada frekuensi yang lebih tinggi (sehingga panjang gelombangnya menjadi lebih pendek), gelombang USG cenderung diabsorpsi daripada diteruskan, sehingga penetrasinya lebih buruk namun resolusinya lebih baik. Struktur yang lebih dalam cenderung menyebabkan pembiasan gelombang yang lebih besar (akibat melintasi jaringan yang lebih panjang), dan mesin USG berkompensasi untuk fungsi ini dengan time gain compensation (TGC), hal ini dapat diatur dengan baik melalui sliders di mesin USG.(Anantham dan Ernst, 2010)
Reflection (dipantulkan)
Perubahan ini terjadi pada pertemuan antar jaringan dengan impedans yang berbeda. Impedans yang tinggi pada permukaan jaringan lunak dan udara (soft tissue-air interface) dan permukaan jaringan lunak dan udara (soft tissue-bone interface) menyebabkan refleksi yang hampir lengkap (dan menjelaskan ketidakmampuan untuk menggambarkan paru yang mengandung udara dan bayangan akustik di belakang iga). Inilah juga alasan kenapa perlu menggunakan gel saat pemeriksaan USG toraks. Refleksi parsial dibutuhkan untuk menghasilkan sinyal balik ke probe USG dan menghasilkan gambar di layar mesin USG.(Anantham dan Ernst, 2010)
b. Modes pada ultrasonografi
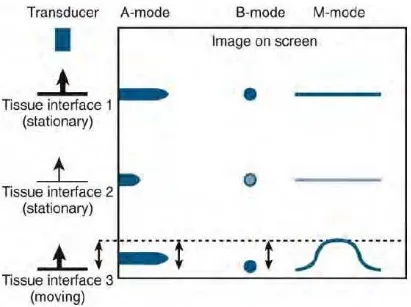
Hal ini menyediakan gambar tunggal dimana posisi relatif gambar ditampilkan melawan aksis x (Gambar 2.2)
38 c. Transduser
Transduser adalah komponen USG yang ditempelkan pada bagian tubuh yang akan diperiksa seperti dinding dada untuk pemeriksaan paru atau dinding perut untuk pemeriksaan kehamilan. Di dalam transduser terdapat kristal yang digunakan untuk menangkap gelombang yang disalurkan oleh transduser. Gelombang diterima dalam bentuk akuistik (gelombang pantul) sehingga fungsi kristal di sini adalah untuk mengubah gelombang tersebut menjadi gelombang elektronik yang dapat dibaca oleh komputer sehingga dapat diterjemahkan dalam bentuk gambar.(Lyanda, Antariksa, dan Syahruddin, 2011)
Bentuk-bentuk transduser dan arah gelombang dapat dilihat pada gambar 2.3 Ada tiga jenis transduser yang digunakan dalam pemeriksaan USG toraks, yaitu: (Lyanda, Antariksa, dan Syahruddin, 2011)
1. Linear array transducer, bentuk gelombang lurus dengan frekuensi tinggi 7,5-10Mhz untuk pemeriksaan organ yang lebih dangkal terutama struktur dari leher, empiema, efusi pleura, massa pleura atau subpleura.
2. Curved array transducer, bentuk gelombang melebar dengan frekuensi rendah sehingga menghasilkan lapangan pandang yang luas dan lebih dalam. Transduser ini sangat baik digunakan untuk pemeriksaan paru, efusi pleura, struktur perut, dan gambaran paru dari arah perut.
3. Phased array transducer, bentuk gelombang paling sempit dan dalam dengan frekuensi 2-5MHz. Transduser ini paling baik digunakan pemeriksaan atelektasis paru, komplikasi efusi pleura dan jantung dari sela-sela iga.
Gambar 2.3. Beberapa jenis probe(Lyanda, Antariksa, dan Syahruddin, 2011)
2.2.2 Memperoleh gambar USG toraks
a. Posisi pasien dan posisi probe
Pada rongga pleura yang bebas tanpa septa-septa, cairan efusi akan berkumpul di bagian paling bawah (dependent parts) dari toraks sementara udara bebas akan berkumpul di bagian superior (nondependent locations). Oleh karena itu, posisi pasien dan posisi probe USG sangat menentukan dalam mengevaluasi kelainan-kelainan tersebut. Pada kebanyakan pemeriksaan USG toraks, pasien berada pada posisi duduk (sitting upright). Pasien yang tidak dapat duduk dapat diperiksa pada posisi telentang atau lateral dekubitus, namun demikian, jika posisi telentang yang dilakukan, maka saat interpretasi gambar harus memasukkan pertimbangan posisi saat USG toraks dilakukan. Untuk evaluasi yang sistematis, hemitoraks dapat dibagi menjadi tiga zona: anterior, lateral, dan posterior. Zona-zona ini ditandai dengan linea aksilaris anterior dan posterior. Zona anterior terbentang dari linea aksilaris anterior sampai ke sternum, zona posterior terbentang dari linea aksilaris posterior ke kolumna vertebralis, dan zona lateral terletak di antaranya. Untuk akses yang lebih baik, pada pasien yang tidak dapat duduk dapat diposisikan di tepi lateral tempat tidur.Gambar 2.4(Anantham dan Ernst, 2010; Liao et al, 2013)
Gambar 2.4 Posisi pasien pada pemeriksaan USG toraks(Liao et al, 2013)
Orientasi probe
40 mengarah ke kepala pasien, maka gambar akhir akan menunjukkan arah kepala di sebelah kiri layar. Struktur superfisial akan tampak di bagian atas layar sementara struktur yang lebih dalam berada di bagian dasar layar.(Anantham dan Ernst, 2010)
Pemeriksaan USG toraks akan mendapatkan hasil terbaik jika pemeriksa memahami anatomi tubuh dalam hubungan dengan posisi pasien saat diperiksa. Kemampuan pemeriksa untuk menghubungkan gambaran yang diperoleh dengan anatomi pasien akan menghasilkan kesimpulan yang baik. Ketrampilan ini didapat dari pengalaman pemeriksa.(Lyanda, Antariksa, dan Syahruddin, 2011)
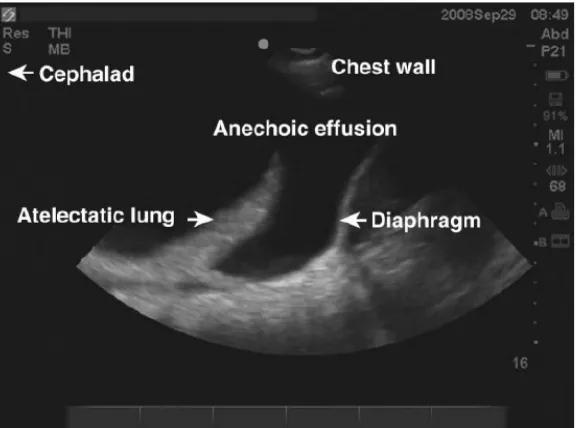
Gambar 2.5 Gambar B-mode dari sebuah efusi pleura anekoik yang dibatasi oleh diafragma yang hiperekoik dan atelektasis paru yang isoekoik. (Anantham dan Ernst, 2010)
b. Akuisisi gambar
gambar yang lebih putih, sementara jika gain diturunkan akan membuat gambar lebih gelap. Pengaturan gain memampukan operator untuk memperkuat sinyal gelombang suara secara proporsional dengan kedalaman supaya membuat struktur yang lebih dalam tampil secerah struktur superfisial. Karena organ-organ solid seperti hepar yang normal dianggap termasuk densitas sedang (isoekoik), gain dapat diatur dengan menggunakan hepar sebagai referensi untuk menghasilkan gambar abu-abu pada layar; jaringan yang lain selanjutnya dapat dievaluasi dengan perbandingan gambar abu-abu tersebut sebagai standar.(Anantham dan Ernst, 2010)
2.2.3 Ultrasonografi toraks diagnostik
Karena udara tidak dapat divisualisasikan oleh USG, secara teori parenkim paru yang normal tidak dapat dideteksi. Gambaran USG toraks melalui dinding dada meliputi otot, fasia, tulang, dan pleura. Ekogenisitas jaringan lunak dengan lapisan yang multipel menunjukkan otot dan fasia. Iga yang normal memperlihatkan gambaran permukaan hiperekoik dengan bayangan akustik yang prominen diantara iga. Sekitar 0,5 cm di bawah bayangan iga, tampak pleura parietal dan viseral berupa garis terang ekogenik. Pada saat gerakan pernapasan, kedua garis pleura bergerak glide satu sama lain yang disebut sebagai “gliding sign”. Oleh karena itu, adanya “gliding sign” menunjukkan bahwa pleura parietal dan viseral dalam keadaan normal. Sementara jika “gliding sign” tidak ditemukan, dapat terjadi pada pneumotoraks atau penebalan pleura.(Liao et al, 2013)
42 Tabel 2.3 Interpretasi dasar gambaran ultrasonografi dari struktur anatomi dan artefak
Tampilan gambar di layar
Struktur anatomi Artefak
Hitam (hipoekoik/anekoik) Kumpulan cairan yang
tidak mengalami komplikasi
Acoustic shadow
Abu-abu (isoekoik) Jaringan (contoh: hepar, limpa, kelenjar limfe,
Putih (hiperekoik) Lemak, kalkuli Pneumotoraks (Sumber: Anantham dan Ernst, 2010)
Artefak adalah gambar yang tidak berkaitan dengan struktur anatomi tertentu tetapi dapat memberikan informasi berharga jika dikenali dengan tepat. Contoh dari artefak adalah acoustic shadows, acoustic enhancement, dan reverberation echoes. Tidak seperti struktur anatomi, artefak cenderung bergerak seiring dengan gerakan probe dan konvergen menuju lapangan dekat puncak layar. Acoustic shadow merupakan
Berbagai kondisi baik sehat maupun sakit yang dapat didiagnosis melalui USG toraks antara lain: paru normal, efusi pleura, pneumotoraks, atelektasis paru/konsolidation, edema paru, paresis atau paralisis diafragma, emboli paru.
Tabel 2.4 Kondisi paru dan gambaran USG toraks
Kondisi paru Gambaran USG toraks
Paru normal Lung sliding
Artefak comet-tail terisolasi (garis B, garis Z)
Garis A
Tanda seashore pada mode M
Efusi pleura (melayang bebas) Statis, biasanya kumpulan anekoik yang dibatasi oleh diafragma, atelektasis paru, dan dinding dada
Tanda dinamis termasuk pergerakan atelektasis paru di dalam efusi dan gerakan diafragma pada respirasi memungkinkan efusi dibedakan dengan asites
Tanda sinusoid pada mode M menunjukkan gerakan pleura viseral/paru berdekatan dengan efusi
Pneumotoraks Tidak adanya tanda lung sliding Tidak adanya artefak comet-tail
Tanda stratosphere dan lung point pada mode M
Atelektasis paru/konsolidasi Hepatisasi paru yang isoekoik dengan air bronchograms yang linear/lentiform Vaskularisasi di dalam konsolidasi ditampilkan dengan USG Doppler warna
Atelelektasis dapat muncul bersamaan dengan peninggian hemidiafragma dan bronchograms hitam (terisi cairan) Edema paru Garis B multipel yang terlihat difus di
seluruh toraks
Efusi pleura anekoik bilateral
Paresis atau paralisis diafragma Diafragma bergerak < 5 mm atau secara paradoks saat inspirasi
Hilangnya tanda lung sliding
Lokasi intra toraks dari hepar atau limpa
44 USG Doppler warna
Efusi (hemorhagis) hiperekoik ipsilateral
(Tanda tambahan dari ekokardiografi) (Sumber: Anantham dan Ernst, 2010)
a. Paru normal
Gambaran dinding dada normal terdiri dari lapisan jaringan lunak, otot, dan fascia adalah ekogenik. Tulang rusuk digambarkan seperti garis ekogenik di atas jaringan lunak, otot, dan fascia. (Anantham dan Ernst, 2010)
Lung sliding merupakan tanda kunci untuk menandai paru normal. Untuk
(Sumber: Anantham dan Ernst, 2010) (Sumber: Anantham dan Ernst, 2010)
b. Efusi pleura
Ultrasonografi lebih sensitif dari pada foto toraks dalam mendiagnosis efusi pleura minimal dan sangat efektif dalam membedakan efusi pleura dari atelektasis paru. Efusi pleura dapat dikenali dengan menggunakan tanda statis dan dinamis. Tanda statis untuk mengenali efusi pleura adalah wilayah yang dibatasi oleh diafragma di kaudal, dinding dada di superior, dan paru yang mengalami atelektasis di dasar (gambar 2.8). (Anantham dan Ernst, 2010)
Tanda dinamis digunakan untuk mengenali efusi pleura termasuk gerakan diafragma yang dekat dengan efusi dan paru di dalam efusi. Diafragma diidentifikasi sebagai struktur hiperekoik konkaf yang menurun dengan inspirasi dan dibatasi di kaudal oleh hepar dan limpa, yang keduanya adalah struktur isoekoik. Posisi diafragma membantu membedakan efusi pleura dari asites pada ruang hepatorenal/subhepatik, dimana diafragma dan gerakannya tidak terlihat. Sebagai catatan, kehati-hatian harus diterapkan dalam menginterpretasi gambar subkostal diafragma yang konkaf memiliki properti reflektif yang tinggi yang dapat memunculkan artefak dan karena limpa atau hepar dapat menghasilkan bayangan akustik yang dapat ditafsirkan sebagai efusi, atau peningkatan akustik yang dapat dianggap sebagai konsolidasi. Adanya debris-debris
Gambar 2.7 Tampak dari ruang interkostal. Dinding dada terlihat sebagai lapisan berbagai tingkat eko yang menggambarkan otot dan fasia (A). Pada potongan longitudinal melewati iga, tulang iga yang normal tampak sebagai ruang hiperekoik dengan acoustic shadow di belakangnya. (B)
Gambar 2.6 Pada B-mode dari paru normal dengan garis pleura dan garis A. garis A adalah eko dari garis pleura dan menandakan adanya permukaan udara dan jaringan lunak, sementara udara ada di dalam paru yang teraerasi atau bebas di rongga pleura.
Gambar 2.7 Tampak dari ruang interkostal. Dinding dada terlihat sebagai lapisan berbagai tingkat eko yang menggambarkan otot dan fasia (A). Pada potongan longitudinal melewati iga, tulang iga yang normal tampak sebagai ruang hiperekoik dengan acoustic shadow di belakangnya. (B)
46 yang melayang-layang di dalam efusi pada pasien kanker merupakan prediktor untuk efusi maligna. USG Doppler warna dapat digunakan untuk meningkatkan terdeteksinya gerakan ini. Adanya septa-septa pleura mengindikasikan meningkatnya kebutuhan intervensi pleura seperti fibrinolisis dan dekortikasi.
(Sumber: Anantham dan Ernst, 2010)
Gambar 2.8 Gambar B-mode dari efusi pleura dengan komplikasi disertai adanya adesi diantara pleura viseral hiperekogenik di sefalik dan diafragma di kaudal
Biasanya, efusi merupakan daerah hipoekoik yang berada di dalam batasan-batasan tersebut, tetapi ekogenisitas tidak dapat dijadikan satu-satunya kriteria untuk efusi pleura. Semua efusi transudat dan beberapa efusi eksudat biasanya tampak sebagai anekoik, tetapi wilayah anekoik juga dapat terlihat pada penebalam pleura dan asites abdominalis.
Efusi pleura dibagi menjadi transudat dan eksudat berdasarkan analisis biokimia dari cairan pleura yang diaspirasi. Foto toraks posisi erek merupakan investigasi awal yang paling sering dilakukan untuk efusi pleura. Untuk memberikan gejala klinis, dibutuhkan jumlah cairan pleura minimal 500 ml, sementara untuk memberikan gambaran sudut kostofrenikus yang tumpul dibutuhkan sekitar 200 ml cairan pleura. USG toraks pada posisi erek atau duduk, tidak hanya mampu mendeteksi jumlah cairan pleura yang lebih sedikit dari pada foto toraks, tetapi juga mampu memberikan informasi yang berguna dalam hal gambaran cairan pleuranya. Efusi pleura pada USG toraks memberikan gambaran bebas eko (echofree/anechoic) di antara pleura viseral dan parietal. Klasifikasi volume efusi pleura adalah minimal, small, moderate, dan masif. Disebut efusi pleura minimal jika ruang anekoik berada di sudut kostofrenikus; efusi small jika ruang anekoik melewati suduk kostofrenikus tetapi masih dalam rentang satu probe; efsui moderate jika ruang anekoik lebih dari rentang satu probe tetapi masih di bawah rentang dua probe; dan efusi pleura masif jika ruang anekoik lebih dari rentang dua probe. satu probe; efsui moderate jika ruang anekoik lebih dari rentang satu probe tetapi masih di bawah rentang dua probe; dan efusi pleura masif jika ruang anekoik lebih dari rentang dua probe.(Liao et al, 2013)
Kelebihan USG toraks terletak pada kemampuannya menampilkan karakteristik cairan pleura. Empat pola dasar USG toraks pada ekogenisitas efusi pleura telah dikenal dan diklasifikasikan menjadi anekoik, non septa kompleks, bersepta kompleks, dan ekogenik homogen.(Liao et al, 2013)
48 Efusi anekoik didefinisikan sebagai ruang bebas eko diantara pleura viseral dan pleura parietal (A). Efusi non septa kompleks didefinisikan sebagai material ekogenik heterogen di dalam cairan pleura (B). Efusi bersepta kompleks didefinisikan sebagai benang-benang fibrin atau septa mengambang/melayang di dalam cairan pleura (C). Efusi ekogenik homogen didefinisikan sebagai densitas titik-titik ekogenik yang terdistribusi di dalam cairan pleura (D).(Liao et al, 2013)
Gambar 2.10 Ultrasonografi toraks dapat mendeteksi adanya cairan pleura dan septa pada efusi pleura(Shaw dan Sebastian, 2008)
c. Pneumotoraks
.
Pneumotoraks ditandai dengan; tidak adanya tanda paru yang teraerasi. Seperti telah dijelaskan sebelumnya, paru yang teraerasi ditandai dengan adanya tanda lung sliding; paru juga ditandai dengan artefak yang disebut comet tails, termasuk garis B
dan garis Z, yang tampak sebagai garis vertikal hiperekoik yang muncul dari garis pleura dan bergerak sinkron dengan lung sliding. Garis B adalah artefak comet tail yang tersebar dari garis pleura sampai ke tepi layar dan tidak mengabur. (Gambar 2.11) Garis Z hampir sama, namun mengalami pengaburan dengan cepat dan tidak mencapai tepi layar. Pada pneumotoraks, garis A yang menggambarkan eko reverberasi dari garis pleura masih terlihat, tetapi tidak akan ada gerakan di garis pleura dan tidak terlihat lung sliding atau artefak comet-tail. Tidak adanya lung sliding dan artefak comet-tail mengindikasikan adanya pneumotoraks dengan sensitifitas 100% dan spesifitas 96,5%. Sebaliknya, adanya lung sliding menyingkirkan adanya pneumotoraks dengan nilai prediksi negatif 100%. Pada pneumotoraks, garis A teraksentuasi multipel mungkin Gambar 2.11 lung sliding pada M-mode: P, pleura. Panel (A) menampilkan sea shore pada lung sliding
yang normal. Panel (B) menampilkan bar code
horisontal yang muncul bersamaan dengan hilangnya
lung sliding.(Liao et al, 2013)
50 terlihat dan gambar ini dapat ditangkap pada M-mode sebagai seri garis horisontal seperti stratosfer. (tanda stratosfer) (Gambar 2.12)
.
d. Atelektasis paru/konsolidasi
Konsolidasi alveolus dapat diidentifikasi dengan ultrasonografi toraks jika konsolidasi meluas ke pleura viseral; jika tidak, paru teraerasi yang mengalami konsolidasi akan memunculkan artefak yang menyulitkan diagnosis. Pada konsolidasi alveolus, lung sliding akan terhapus dan gambaran jaringan yang mirip dengan hepar akan terlihat akibat konsolidasi tersebut dan hepatisasi paru. Batas superfisial dari paru yang mengalami konsolidasi biasanya reguler dan batas inferiornya biasanya ireguler tergantung perluasan konsolidasinya. Air bronchograms mungkin terlihat sebagai bayangan linier atau lentiform yang hiperekoik yang dapat bervariasi sesuai proses respirasi. Gambar 2.14
Gambar 2.13 Gambaran USG toraks B-mode
memperlihatkan artefak comet-tail yang memancar dari garis pleura.(Anantham dan Ernst, 2010)
Gambar 2.14 Pada M-mode, pneumotoraks memperlihatkan gambaran tanda
Gambar 2.15 Pada B-mode tampak konsolidasi subpleura dengan bayangan lentiform hiperekoik yang terkait dengan air bronchogram yang tampak pada CT scan toraks. (Anantham dan Ernst, 2010)
Paru normal yang teraerasi dengan baik sangat sulit untuk digambarkan karena perubahan dramatis akustik impedans antara dinding dada dengan paru menghasilkan refleksi spekular dari gelombang ultrasound pada pleura. Namun demikian, paru yang mengalami konsolidasi memiliki densitas jaringan dan tekstur eko yang sama dengan hati, dan keadaan ini analog dengan keadaan patologis berupa hepatisasi. Keadaan ini menghilangkan perubahan akustik impedans pada interfase pleura, dan gelombang USG berjalan secara langsung menuju paru yang mengalami konsolidasi. Ketika pasien dengan pneumonia lobar atau segmental , dan lesinya dekat dengan pleura atau di dalam efusi pleura, maka pneumonia tersebut dapat dideteksi melalui USG toraks.(Liao et al, 2013)
52 Abses paru akan tampak sebagai kumpulan cairan hipoekoik dengan dinding berbatas tegas di dalam area konsolidasi. Di pusat abses, adanya septa atau cairan yang melayang-layang juga dapat terlihat. (Liao et al, 2013)
Pada edema paru dapat dijumpai septa interlobular yang mengalami edema dan menebal. Jika pada paru normal dijumpai garis B tunggal, maka pada edema paru dijumpai artefak comet-tail garis B yang multipel, dijumpai difus, dan bilateral. Diagnosisnya dapat dikonfirmasi dengan hilangnya temuan-temuan ini dengan terapi yang tepat. Adanya garis B yang difus dan multipel memiliki sensitivitas dan spesifisitas 93% ketika dibandingkan dengan foto toraks pada penegakan diagnosis edema paru. (Liao et al, 2013)
e. Massa dinding dada
USG toraks dengan frekuensi yang tinggi sangat ideal memvisualisasikan massa jaringan lunak yang muncul dari dinding dada, seperti: lipoma, abses, dan berbagai lesi lainnya, yang pada umumnya adalah jinak. Pada umumnya, massa memilki ekogenisitas yang bervariasi sehingga temuan USG toraks tidak spesifik untuk membedakan berbagai faktor penyebab.(Koegelenberg, Bidlingmajer, dan Bolliger, 2012)
f. Penebalan pleura
Penebalan pleura sering didefinisikan sebagai lesi fokal yang muncul dari pleura parietal atau pleura viseral yang lebarnya lebih besar dari 3 mm dengan atau tanpa tepi yang ireguler. Membedakan penebalan pleura dengan efusi pleura small adalah tidak mudah karena keduanya dapat memberikan gambaran hipoekoik pada USG toraks. (Koegelenberg, Bidlingmajer, dan Bolliger, 2012)
g. Algoritma evaluasi dispnea akut
yang difus di seluruh toraks akan mengarahkan diagnosis proses alveolus-interstisial seperti edema paru atau Acute Respiratory Distress Syndrome (ARDS). Bukti adanya konsolidasi alveolus atau efusi pleura large dicari dengan menscan toraks dengan sistematis. Emboli paru juga dapat dipertimbangkan berdasarkan tanda-tanda yang telah dijelaskan sebelumnya, terutama efusi hiperekoik dan konsolidasi perifer dengan penurunan vaskularisasi. Gambar 2.15(Anantham dan Ernst, 2010)
54 2.2.4 Prosedur intervensi dengan tuntunan ultrasonografi toraks diagnostik
a. Torakosintesis dan penempatan kateter pleura
USG toraks sangat baik digunakan sebagai tuntunan pada berbagai tindakan invasif transtorakal. Dengan bantuan USG toraks dapat meningkatkan keberhasilan dan sekaligus menurunkan risiko yang mungkin terjadi. Beberapa tindakan yang dapat dituntun dengan USG toraks antara lain: aspirasi cairan efusi pleura, drainase tube interkostal tertutup, biopsi pleura tertutup, TTNA dan TTNAB.(Anantham dan Ernst, 2010)
Tuntunan USG toraks bermanfaat meningkatkan keberhasilan dan keamanan torakosintesis. Torakosintesis dengan tuntunan USG toraksberhasil mendapatkan cairan pada 88% kasus yang gagal diaspirasi dengan blind. Pada mayoritas aspirasi cairan pleura secara blind yang gagal, pemeriksaan lanjutan dengan USG toraks telah menunjukkan bahwa jarum telah diinsersikan di subdiafragma. Oleh karena itu, dengan menggunakan USG toraks sebagai tuntunan, operator dapat menghindari tertusuknya organ-organ seperti paru, hepar, limpa, dan jantung. Tuntunan USG toraks dapat mengurangi insidens pneumotoraks dari 39% pada pada torakosintesis secara blind menjadi kurang dari 5,4%. Dengan torakosintesis menggunakan tuntunan USG toraks, angka kejadian pneumotoraks dapat dipertahankan sebesar 1,3% bahkan pada pasien dengan ventilasi tekanan positif. (Liao et al, 2013; Anantham dan Ernst, 2010)
Pada torakosentesis yang dipandu dengan USG toraks, yang pertama kali dilakukan adalah mengidentifikasi dan memberi tanda pada lokasi torakosentesis. Untuk mengurangi risiko komplikasi, operator sebaiknya meletakkan probe transduser sehingga bagian paling tebal dari koleksi cairan target berada di tengah layar. Adanya jarak sebesar 10-15 mm antara pleura viseralis dan pleura parietalis merupakan tanda dapat dilakukan aspirasi dengan aman. (Anantham dan Ernst, 2010)
torakosintesis akan dilakukan kemudian, posisi pasien harus tetap sama untuk menghindari perubahan lokasi dari cairan pleura. Lokasi insersi dibersihkan, didraped, dan dianestesi kemudian jarum diinsersikan pada sudut yang sama dengan probe, biasanya tegak lurus dengan posisi target. Lokasi insersi idealnya berada superior dari iga untuk menghindari cedera pada serabut saraf dan pembuluh darah. Jika kateter diinsersikan, USG toraks dapat digunakan untuk mengonfirmasi posisi kateter. Kateter pleura akan tampak sebagai struktur linier hiperekoik di dalam koleksi cairan anekoik. USG toraks pada dinding dada nondependen setelah tindakan aspirasi cairan untuk mengidentifikasi lung sliding dan artefak comet-tail dalam rangka mengeksklusikan pneumotoraks iatrogenik.(Liao et al, 2013; Anantham dan Ernst, 2010)
Walaupun telah menggunakan tuntunan USG toraks, tindakan aspirasi cairan pleura kadang-kadang tidak berhasil. Alasannya antara lain sumbatnya jarum aspirasi atau adanya lokulasi atau septa yang mencegah drainase cairan. Kesalahan operator karena artefak kompresi mungkin menimbulkan kesalahan dalam mengukur kedalaman efusi. Pasien mungkin telah berubah posisi antara pemeriksaan USG toraks dan saat dilakukan prosedur aspirasi. Jika saat tindakan aspirasi tidak dijumpai cairan, maka jarum torakosintesis seharusnya segera ditarik dan pasien discan ulang. Pengulangan pemeriksaan USG toraks memampukan reposisi titik insersi demikian juga mengeksklusikan komplikasi seperti pneumotoraks. (Liao et al, 2013; Anantham dan Ernst, 2010)
b. Transthoracic needle aspiration (TTNA) dengan tuntunan USG Toraks
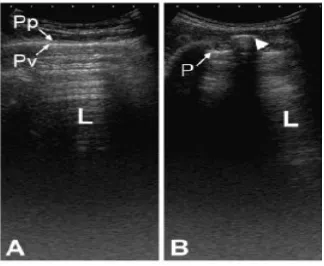
56 Jenis-jenis lesi dan lokasi yang sering dilakukan tindakan TTNA antara lain tumor Pancoast, nodul soliter, metastasis di tulang, massa di pleura, dan massa di mediastinum anterior (gambar 2.17 dan 2.18) (Koegelenberg, Bidlingmajer, dan Bolliger, 2012)
Transthoracic needle aspiration (TTNA) adalah tindakan diagnsotik dengan
teknik pengambilan sampel secara perkutan dari tumor yang melalui dinding dada, parenkim paru, dan mediastinum untuk keperluan pemeriksaan sitologi, histopatologi, dan mikrobiologi.
Indikasi dan kontra indikasi
Transthoracic needle aspiration (TTNA) pertama kali dilakukan untuk
mendiagnosis penyakit paru pada tahun 1883, ketika Leyden melakukannya pada tiga orang pasien pneumonia. Pada tahun 1886, Menetrier melaporkan penggunaan TTNA untuk diagnosis kanker paru. Sejak saat itu, banyak muncul publikasi yang menjelaskan penggunaan TTNA untuk diagnosis berbagai lesi toraks benigna dan maligna, dengan tuntunan fluoroskopik, CT scan, atau USG toraks. Teknik terkait yaitu Transthoracic
Gambar 2.17 Lokasi lesi yang sering dilakukan TTNA (Koegelenberg, Bidlingmajer, dan Bolliger, 2012)
Gambar 2.18 Pilihan teknik pengambilan jaringan sesuai dengan lokasi lesi
Lung Biopsy (TTNB) memberikan hasil materi biopsi core dari nodul paru untuk pemeriksaan histopatologi.(Kern dan McLennan, 2008; Prasad et al, 1994)
Kontraindikasi tindakan TTNA umumnya bersifat relatif antara lain: koagulopati yang tidak dapat dikoreksi, hipoksemia yang belum teratasi, gangguan hemodinamik, hipertensi pulmonal, emfisema bula, dan lesi yang terlalu dekat dengan struktur pembuluh darah, riwayat pneumonektomi dan volume ekspirasi paksa kurang dari satu liter. (tabel 2.5)(Kern dan McLennan, 2008; Shaw dan Sebastian, 2008)
Tabel 2.5 Kontra indikasi biopsi jarum Tipe kontra
indikasi
Contoh
Relatif Pasien tidak kooperatif
Tidak dapat mengontrol batuk
Tidak dapat berbaring prone atau supine Fungsi paru yang buruk
Bula multipel Pneumonektomi
Gangguan pembekuan darah Hipertensi pulmonal
Nodul kecil < 5 mm diameter Penyakit Hidatid
Absolut Malformasi arteriovenosus dengan tekanan arteri pulmonalis yang tinggi
58 Teknik TTNA
Teknik yang tepat dalam melakukan TTNA sangat penting untuk mendapatkan materi yang adekuat untuk interpretasi yang tepat. Sebagai tambahan dari mekanisme insersi jarum dan aspirasi, pemilihan tipe jarum dan pemrosesan spesimen yang hati-hati merupakan aspek yang sangat penting dalam prosedur ini. (ERS/ATS, 2002)
Pemilihan tipe jarum
Banyak tipe jarum yang dapat digunakan untuk tindakan TTNA. Terdapat berbagai variasi dalam hal panjang dan lebarnya jarum. Pada awal 1960, TTNA dilakukan dengan menggunakan large-bore cutting needles; dan dilaporkan angka kejadian komplikasi perdarahan yang cukup besar. Selanjutnya, aspirasi dengan jarum halus (thin-needle) telah menjadi standar dengan rentang ukuran jarum 18-22 gauge. Sistem jarum koaksial telah diperkenalkan untuk tujuan mendapatkan sampel multipel dari penetrasi pleura tunggal. (ERS/ATS, 2002)
Penuntun TTNA: fluoroskopi, CT scan, dan USG toraks
TTNA dapat dilakukan dengan tuntunan fluorokopi, CT scan, ataupun USG toraks. Pemilihan USG toraks memiliki beberapa keuntungan antara lain memperlihatkan gambaran real-time, mudah dipindahkan, dan tidak ada paparan radiologis terhadap pasien dan dokter. TTNA dengan tuntunan USG toraks terutama dilakukan untuk lesi paru perifer yang meluas ke pleura ataupun untuk massa di mediastinum. (ERS/ATS, 2002)
Perlengkapan dan personil(ERS/ATS, 2002)
Berikut ini adalah daftar perlengkapan dan personil yang dibutuhkan untuk melakukan pengambilan sampel dengan TTNA:
1) Jarum aspirasi dengan panjang yang sesuai, ukuran jarum 18-25 gauge, dengan desain cutting versus noncutting sesuai dengan jenis sampel yang diinginkan 2) Tuntunan radiologi atau ultrasonografi untuk menentukan lokasi lesi dan
memandu penempatan jarum
3) Peralatan untuk mempersiapkan spesimen
5) Monitor saturasi oksigen dan jantung 6) Asisten yang terlatih
Teknik
Kedalaman, sudut, dan lokasi penetrasi jarum harus diperhitungkan dengan tepat. Setelah tindakan anestesi lokal, jarum atau trokar diinsersikan dengan cara steril dengan tuntunan fluoroskopi, CT scan, atau USG toraks. Spesimen yang diperoleh kemudian disemprotkan ke slides atau ke dalam cairan untuk diproses menggunakan teknik pemeriksaan sitologi yang standar. (ERS/ATS, 2002)
Prosedur tindakan TTNA dengan tuntunan USG Toraks dilakukan dengan cara sebagai berikut:(Shet et al, 1999)
1. Lokasi dan kedalaman insersi jarum pada tindakan TTNA ditentukan dari pemeriksaan USG toraks
2. Lokasi tindakan TTNA dibersihkan dengan cairan anti septik, kemudian dilakukan infiltrasi lidokain pada jaringan kutis dan sub kutis
3. Dilakukan insersi jarum (dalam penelitian ini dengan spinocaine 25 gauge dengan panjang 8,8 cm)
4. Ketika jarum ada di dalam massa, maka sylet sentralnya dikeluarkan dan disambungkan dengan spuit 10cc.
5. Dilakukan suction (memberikan tekanan negatif pada spuit 10cc) dan dilanjutkan dengan melakukan gerakan naik-turun (to and fro) dari jarum tersebut, dengan masih berada di dalam massa, untuk mendapatkan sampel sitologi.
6. Dibuat preparasi slide dari sampel sitologi tersebut dan dikeringkan kemudian dimasukkan ke dalam alkohol 96%
7. Preparat diperiksa oleh ahli patologi anatomi
60 Hasil
Sensitivitas diagnosis TTNA berkisar antara 68-96%, dengan spesifitas ≤ 100%, dan akurasi 74-96% pada semua ukuran lesi. Pada lesi yang lebih kecil, akurasi diagnostiknya menjadi lebih rendah. (ERS/ATS, 2002)
Komplikasi
Insidens pneumotoraks adalah ~ 20-40%, dan 50% diantaranya membutuhkan pemasangan selang dada. Perdarahan dan hemoptysis jarang terjadi dan umumnya sembuh tanpa pengobatan. (ERS/ATS, 2002)
Kebutuhan pelatihan
Tindakan TTNA seharusnya dilakukan atau dibawah supervisi seorang spesialis paru atau spesialis radiologi yang berpengalaman. Yang sedang mengikuti pelatihan harus terlebih dahulu berlatih pada objek latihan, dan harus telah melakukan lebih dari atau sama dengan sepuluh tindakan TTNA yang disupervisi sebelum melakukannya sendiri. Untuk mempertahankan kompetensi, 5-10 tindakan TTNA dalam setahun harus dilakukan. Terapi untuk pneumotoraks harus disediakan. (ERS/ATS, 2002)
2.2.5 Keuntungan dan kerugian penggunaan tuntunan USG toraks
2.3 Interpretasi sitologi TTNA
Klasifikasi diagnosis sitologi dibuat berdasarkan klasifikasi yang dibuat oleh World Health Organization, yakni:
Masalah yang sering dihadapi dalam pembacaan sitologi adalah kesulitan dalam menentukan benign dan malignan, maka dari itu ahli patologi anatomi membuat suatu sistem kategori sitologi yang mana akan mempermudah dalam pembacaan sitologi, yaitu:
C1 : inadekuat C2 : benign C3 : atipikal
62 2.4 Kerangka konsep
Gambar. 2.19 Kerangka konsep akurasi diagnsotik TTNA dengan tuntunan USG toraks Pasien dengan sangkaan kanker
Karakteristik pasien
Riwayat keluarga Paparan biomas Riwayat merokok
Anamnesis dan pemeriksaan fisik
Pemeriksaan penunjang
Radiologi toraks CT scan toraks
TTNA dengan tuntunan USG toraks
Non-diagnostik
DIAGNOSIS AKHIR
Biopsi bedah /
diagnosis histopatologi
Follow-up klinis
Sitologi sputum Bronkoskopi