KAJIAN PEMAHAMAN DAN KETAATAN PENGGUNAAN OBAT PASIEN DIABETES MELLITUS TIPE 2 DENGAN KOMPLIKASI
GAGAL GINJAL KRONIS
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S.Farm.)
Program Studi Farmasi
Oleh : Venny Handayani NIM : 078114004
FAKUTAS FARMASI
UNIVERSITAS SANATA DHARMA YOGYAKARTA
ii
KAJIAN PEMAHAMAN DAN KETAATAN PENGGUNAAN OBAT PASIEN DIABETES MELLITUS TIPE 2 DENGAN KOMPLIKASI
GAGAL GINJAL KRONIS
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S.Farm.)
Program Studi Farmasi
Oleh : Venny Handayani NIM : 078114004
FAKUTAS FARMASI
UNIVERSITAS SANATA DHARMA YOGYAKARTA
v
HALAMAN PERSEMBAHAN
Dedicated to :
my University, SANATA DHARMA
my granDma & granDpa
my “super” mom & dad
my lovely sister, deph..
viii
PRAKATA
Puji dan syukur penulis ucapkan kepada Tuhan Yesus Kristus atas segala
berkat dan penyertaan-Nya sehingga penulis dapat menyelesaikan skripsi yang berjudul “Kajian Pemahaman dan Ketaatan Penggunaan Obat Pasien Diabetes Mellitus Tipe 2 dengan Komplikasi Gagal Ginjal Kronis”. Penulis juga menyadari
bahwa penyusunan skripsi ini bukanlah suatu yang hal mudah tanpa bantuan dan dukungan dari berbagai pihak oleh sebab itu penulis mengucapkan terimakasih
kepada :
1. Bapak Ipang Djunarko, M.Sc., Apt., selaku Dekan Fakultas Farmasi
Universitas Sanata Dharma Yogyakarta.
2. Ibu Yunita Linawati, M.Sc., Apt., selaku dosen pembimbing serta penguji
yang selalu memberikan saran, arahan, kritikan, semangat serta motivasi demi
kelancaran dan terselesaikannya skripsi ini.
3. Bapak Drs. Mulyono, Apt., atas kesediaan dalam menguji, memberikan saran,
arahan, dan kritikan dalam penyelesaian skripsi ini.
4. Bapak Yosef Wijoyo, M.Si., Apt., atas kesediaan dalam menguji, memberikan
saran, arahan, dan kritikan dalam penyelesaian skripsi ini.
5. Dr. F.X. Haryatno dan dr. Suharnadi atas kesediaan dalam memberikan saran,
arahan, dan kritikan bagi skripsi ini.
6. Pak Parji, Pak Danar, Pak Markus, Bu Sisca, Mbak Anna, serta staff Rumah
ix
7. Seluruh pasien DM tipe 2 dengan komplikasi GGK di Instalasi Rawat Jalan
Rumah Sakit Panti Rapih Yogyakarta atas kesediaan untuk turut berpartisipasi dalam penelitian ini.
8. Shendy Isyanto, atas doa, cinta, kasih sayang, perhatian serta dukungannya
selama ini.
9. Sahabat – sahabatku yang setia, Adhistia Rizky Dewanti dan Novreny, atas
keceriaan, dukungan, dan kebersamaannya selama ini.
10. Teman-teman Kos Dewi I, Elisa Eka Adrianto, Vivi Elfira, Frissa Kurniawan,
Helen, Liana Wulan dan Dewi Elizabeth Himawan, atas persahabatan, kekompakan, dan kebersamaannya selama ini.
11. Seluruh angkatan 2007 dan khususnya FKK A, atas persahabatan, keceriaan,
kekompakan dan kebersamaannya selama masa perkuliahan.
12. Semua pihak yang turut membantu terselesaikannya skripsi ini yang tidak
dapat disebutkan satu per satu oleh penulis.
x
DAFTAR ISI
HALAMAN JUDUL ……… ii
HALAMAN PERSETUJUAN PEMBIMBING……… iii
HALAMAN PENGESAHAN ……….. iv
HALAMAN PERSEMBAHAN ………... v
PERNYATAAN KEASLIAN KARYA ………... vi
LEMBAR PERNYATAAN PERSETUJUAN PUBLIKASI ………... vii
PRAKATA ………... viii
DAFTAR ISI ……… x
DAFTAR TABEL ……… xiv
DAFTAR GAMBAR ……… xvi
DAFTAR LAMPIRAN ……… xvii
INTISARI ………. xvii
ABSTRACT ………... xix
BAB I PENDAHULUAN ……… 1
A. Latar Belakang ……… 1
1. Perumusan masalah ……….. 3
2. Keaslian penelitian ………... 4
3. Manfaat penelitian ……… 6
B. Tujuan Penelitian ……… 6
1. Tujuan umum ………... 6
xi
BAB II PENELAAHAN PUSTAKA ………... 8
A. Pemahaman ………. 8
1. Definisi ………. 8
2. Faktor yang mempengaruhi pemahaman ………. 9
B. Ketaatan ……….. 10
1. Definisi ………. 10
2. Dimensi penunjang ketaatan ………. 10
3. Faktor dan alasan ketidaktaatan pasien ……… 11
4. Metode pengukuran ketaatan pada pasien ……….... 12
5. Upaya peningkatan ketaatan ………. 13
C. Diabetes Mellitus ……… 12
1. Definisi ………. 14
2. Klasifikasi ………. 14
3. Patofisiologi ……….. 14
4. Gejala klinis ……….. 16
D. Diabetes Mellitus Tipe 2 ……… 17
1. Definisi ………. 17
2. Etiologi ………. 17
3. Gejala klinis ……….. 17
4. Patofisiologi ……….. 17
E. Gagal Ginjal Kronis ……… 19
1. Definisi ………. 19
xii
3. Etiologi ………. 21
4. Patofisiologi DM Tipe 2 dengan komplikasi GGK ……….. 22
5. Gejala dan tanda ………. 26
6. Parameter pemeriksaan ………. 26
7. Tujuan dan sasaran terapi ………... 29
8. Penatalaksanaan terapi DM Tipe 2 dengan komplikasi GGK …… 29
F. Keterangan Empiris ……… 40
BAB III METODOLOGI PENELITIAN ………. 42
A. Jenis dan Rancangan Penelitian ……….. 42
B. Definisi Operasional ………... 42
C. Tempat dan Waktu Penelitian ……… 43
D. Subjek Penelitian ……… 44
E. Bahan dan Materi Penelitian ……….. 44
F. Instrumen Penelitian ………... 45
G. Tata Cara Penelitian ………... 46
H. Keterbatasan Penelitian ……….. 49
BAB IV HASIL DAN PEMBAHASAN ………. 50
A. Karakteristik Pasien ……… 50
1. Umur ………. 50
2. Jenis kelamin ……….... 51
3. Jadwal kontrol ……….. 52
4. Pendidikan ……… 53
xiii
6. Penghasilan per bulan ………... 55
B. Pemahaman Pasien ………. 56
1. Perhatian terhadap rincian obat ……… 58
2. Cara pemakaian obat ……… 59
3. Lama penggunaan obat ………. 60
4. Waktu penggunaan obat ………... 61
5. Indikasi obat ………. 62
6. Efek samping obat ……… 63
7. Perhatian dan peringatan obat ……….. 64
8. Kontraindikasi obat ……….. 65
9. Interaksi obat ……… 66
10. Jadwal konsultasi dokter ………... 67
11. Jadwal pemeriksaan laboratorium ……….... 68
C. Ketaatan ……….. 69
1. Keteraturan penggunaan obat ………... 70
2. Jumlah obat yang diterima ……… 70
3. Kesulitan dalam penggunaan obat ……….... 71
BAB V KESIMPULAN DAN SARAN ……….. 76
A. Kesimpulan ………. 76
B. Saran ………... 76
DAFTAR PUSTAKA ………... 77
LAMPIRAN ………. 81
xiv
DAFTAR TABEL
Tabel I. Klasifikasi Diabetes Mellitus ………... 14
Tabel II. Tahapan Gagal Ginjal Kronis ……….. 19
Tabel III. Parameter Pemeriksaan Glukosa pada Orang Dewasa .... 27
Tabel IV. Laju Ekskresi Albumin Urin ... 28
Tabel V. Penafsiran Proteinurea ………. 28
Tabel VI. Nilai Normal Kimia Darah Faal Ginjal ………... 28
Tabel VII. Golongan Diuretik ... 36
Tabel VIII. Golongan Beta Adrenergik Blockers ... 36
Tabel IX. Golongan ACEs dan ARBs ... 38
Tabel X. Golongan CCBs ... 39
Tabel. XI. Golongan Alfa Adrenergik ... 39
Tabel XII. Penerimaan Informasi Pengobatan ... 56
Tabel XIII. Perhatian Terhadap Rincian Obat ……… 58
Tabel XIV. Pemahaman Cara Pemakaian Obat ……….. 59
Tabel XV. Pemahaman Lama Penggunaan Obat ……….. 60
Tabel XVI. Pemahaman Waktu Penggunaan Obat ………. 61
Tabel XVII. Pemahaman Indikasi Obat ………... 62
Tabel XVIII. Pemahaman Efek Samping Obat ………. 63
Tabel XIX. Pemahaman Perhatian dan Peringatan Obat ……… 64
Tabel XX. Pemahaman Kontraindikasi ………... 65
xv
Tabel XXII. Jadwal Konsultasi Dokter ……… 67
Tabel XXIII. Jadwal Pemeriksaan Laboratorium ……….. 68
Tabel XXIV. Keteraturan Penggunaan Obat ………... 70
Tabel XXV. Kesesuaian Jumlah Obat ……….. 70
Tabel XXVI. Hasil Follow Up Melalui Telepon ………... 73
xvi
DAFTAR GAMBAR
Gambar 1. Penderita DM di Negara Maju dan Berkembang …………. 1
Gambar 2. Tahap – Tahap Pemrosesan Informasi ... 8
Gambar 3. Dimensi Ketaatan Pasien ……….. 10
Gambar 4. Algoritma Kerusakan Ginjal ... 22
Gambar 5. AGEs dalam Patologi Vaskular ……… 23
Gambar 6. AGEs pada Matriks Ekstraselular ………... 23
Gambar 7. AGEs dan Reseptor ……... 24
Gambar 8. Glomerulosklerosis ... 24
Gambar 9. Kapiler Glomerulus Normal dan dengan Proteinuria ... 25
Gambar 10. Algoritma Penggunaan ACEs atau ARBs ... 37
Gambar 11. Umur ………. 50
Gambar 12. Jenis Kelamin ………... 51
Gambar 13. Jadwal Kontrol ………. 52
Gambar 14. Pendidikan ………... 53
Gambar 15. Pekerjaan ………... 54
Gambar 16. Penghasilan per Bulan ……….. 55
Gambar 17. Sumber Informasi Pengobatan (n=20; responden boleh memilih lebih dari satu opsi)………. 56
xvii
DAFTAR LAMPIRAN
Lampiran 1. Pengajuan Permohonan Ijin Penelitian dan Pengambilan
Data …………... 81
Lampiran 2. Persetujuan Penelitian dan Pengambilan Data ………….. 82
Lampiran 3. Surat Keterangan Penyelesaian Penelitian ……….... 83
Lampiran 4. Kuesioner ………... 84
Lampiran 5. Uji Validitas dan Reliabilitas ……… 88
Lampiran 6. Karakteristik Responden ………... 94
Lampiran 7. Hasil Kuesioner Pemahaman Pengobatan ………... 95
Lampiran 8. Hasil Kuesioner Ketaatan Pengobatan (in deep interview) ………. 97
Lampiran 9. Hasil Follow Up Melalui Telepon ………. 99
Lampiran 9. Perhitungan Jumlah Sisa Obat……… 101
xviii
INTISARI
Diabetes Mellitus (DM) tipe 2 merupakan salah satu jenis DM dengan prevalensi yang tinggi dan lebih dari 40% kasus Gagal Ginjal Kronis (GGK) disebabkan oleh DM tipe 2.
Penelitian ini bertujuan untuk mengetahui karakteristik, pemahaman dan ketaatan pasien DM tipe 2 dengan komplikasi GGK di Instalasi Rawat Jalan Rumah Sakit Panti Rapih (RSPR) Yogyakarta dalam mengkonsumsi obat menggunakan metode kuesioner, pengecekan penebusan obat kembali dan perhitungan jumlah sisa obat selama periode Juli - Agustus 2010.
Jenis penelitian ini adalah non eksperimental yang menggunakan rancangan survey deskriptif dengan teknik pengambilan data secara cross sectional. Data yang telah terkumpul kemudian diolah menggunakan statistik deskriptif dengan perhitungan persentase.
Karakteristik pasien DM tipe 2 dengan komplikasi GGK dalam penelitian ini adalah wanita (60%), berumur 30-65 tahun (60%), melakukan kontrol sebulan sekali (85%), bertingkat pendidikan terakhir SMA (45%), ibu rumah tangga (35%) dan penghasilan per bulan Rp 1.000.000 ≤ x < 2.000.000 (65%). Hasil penelitian ini menunjukkan bahwa pemahaman pasien DM Tipe 2 dengan komplikasi GGK di Instalasi Rawat Jalan RSPR Yogyakarta dalam hal penggunaan obat tinggi (> 50%) namun tidak untuk pemahaman pasien terhadap kontraindikasi (35%) dan 90% pasien taat dalam mengkonsumsi obat.
xix ABSTRACT
Type 2 DM (Diabetes Mellitus) is a kind of DM which have a high prevalence and more over 40% cases of Chronical Renal Failure (CRF) are caused by type 2 DM.
This study have three aims, firstly to know the characteristics, secondly to know the knowledgement, and thirdly to know the adherence in using medicine of type 2 DM with Chronical Renal Failure (CRF) complication outpatients by questionnaire, checking prescription refiling and pill count method from July to August 2010 period.
This study is a non experimental descriptive research with cross sectional method design. The collected data were examined by descriptive statistic with counted percentage technique.
Characteristics of type 2 DM with CRF complication outpatients are women (60%), 30-65 years old (60%), routine control once a month (85%), senior high school graduated (45%), housewifes (35%), and income per month Rp 1.000.000 ≤ x < 2.000.000 (65%). The result of this study shown that type 2 DM with CRF complication outpatients have a high knowledgement in using medicine (> 50%), but poor knowledgement in contraindication (35%) and 90% patiens were adhered to medication.
1
BAB I PENDAHULUAN
A. Latar Belakang
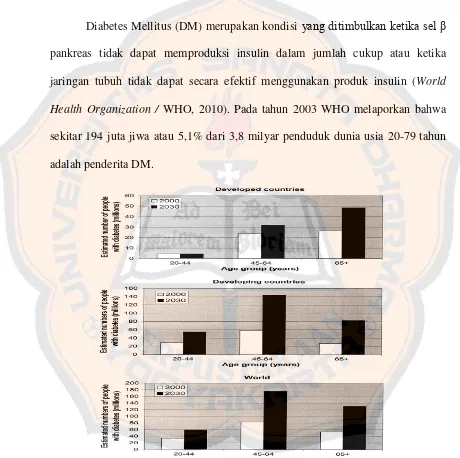
Diabetes Mellitus (DM) merupakan kondisi yang ditimbulkan ketika sel β pankreas tidak dapat memproduksi insulin dalam jumlah cukup atau ketika
jaringan tubuh tidak dapat secara efektif menggunakan produk insulin (World Health Organization / WHO, 2010). Pada tahun 2003 WHO melaporkan bahwa
sekitar 194 juta jiwa atau 5,1% dari 3,8 milyar penduduk dunia usia 20-79 tahun adalah penderita DM.
Gambar 1. Penderita DM di Negara Maju dan Berkembang (WHO, 2003)
Prevalensi penderita DM pada tahun 2000 diperkirakan akan mengalami
kelompok usia yaitu 20-44 tahun, 45-64 tahun, dan 65 tahun ke atas dengan
jumlah penderita yang lebih besar di negara berkembang terutama pada kelompok usia 45-64 tahun (Wild, Roglic, Green, Sicree & King, 2004).
Indonesia merupakan negara berkembang dengan prevalensi DM peringkat ke-4 di dunia setelah India, China, dan Amerika Serikat (Wild dkk., 2004). Berdasarkan hasil survey Biro Pusat Statistik (BPS) pada tahun 2003,
diketahui bahwa prevalensi DM mencapai 14,7% di perkotaan dan 7,2% di pedesaan. Pada tahun 2005 hasil Survei Kesehatan Rumah Tangga (SKRT)
menyatakan bahwa telah terjadi peningkatan prevalensi DM yaitu sebesar 7,5% pada tahun 2001 menjadi 10,4% pada tahun 2004 (Pusat Komunikasi Publik Setjen Depkes RI, 2008).
Menurut Pramantara (2010), DM tipe 2 memiliki prevalensi 90-95% dari keseluruhan jenis DM dan 90% kasus ditemukan pada usia dewasa. DM tipe 2
dapat menyebabkan komplikasi mikrovaskular berupa gangguan kronis pada ginjal (GGK) (Remuzzi, Schieppati & Ruggenenti, 2002). Pada tahun 2000 U.S
Renal Data System melaporkan bahwa DM tipe 2 merupakan faktor utama penyebab GGK dengan persentasi kasus sebesar 41% (Remuzzi dkk., 2002).
Banyak upaya yang dapat dilakukan untuk menangani penyakit kronis
seperti DM tipe 2 dengan komplikasi GGK namun semua upaya tersebut hanya dapat mengendalikan, meminimalkan dan mencegah keparahan (Steil., 2005). Penyakit kronis membutuhkan pengobatan dalam jangka waktu lebih lama dan
Ketaatan merupakan salah satu faktor penunjang keberhasilan pengobatan
yang sangat didukung oleh pemahaman yang baik dari pasien sendiri terkait informasi pengobatan berupa indikasi, cara dan waktu penggunaan obat, lama
penggunaan obat, efek samping, kontraindikasi, peringatan dan konsultasi mendatang (Santoso, Suryawati & Danu, 2003).
Penelitian ini dilakukan dengan tujuan untuk mengetahui pemahaman dan
ketaatan penggunaan obat pada pasien DM tipe 2 dengan komplikasi GGK di Instalasi Rawat Jalan Rumah Sakit Panti Rapih (RSPR) yang berlokasi di Jalan
Cik Di Tiro No. 30 Yogyakarta. RSPR dipilih sebagai tempat penelitian karena merupakan rumah sakit swasta dengan fasilitas lengkap di pusat kota Yogyakarta sehingga mudah dijangkau baik oleh pasien maupun peneliti.
Pasien yang digunakan sebagai subjek uji dalam penelitian ini adalah pasien rawat jalan dengan pertimbangan bahwa pasien tidak mendapatkan
pelayanan penggunaan obat secara intensif oleh tenaga medis sehingga ketaatan penggunaan obat oleh pasien dapat diketahui dengan baik.
1. Perumusan masalah
a. Bagaimana karakteristik pasien DM tipe 2 dengan komplikasi GGK di
Instalasi Rawat Jalan RSPR Yogyakarta?
b. Bagaimana pemahaman akan pengobatan pada pasien DM tipe 2 dengan
c. Bagaimana ketaatan pasien DM tipe 2 dengan komplikasi GGK di Instalasi
Rawat Jalan RSPR Yogyakarta dalam mengkonsumsi obat yang telah diresepkan?
2. Keaslian penelitian
Berdasarkan informasi yang didapat penulis, penelitian mengenai “Kajian
Pemahaman dan Ketaatan Penggunaan Obat Pasien DM Tipe 2 dengan Komplikasi Gagal Ginjal Kronis” belum pernah dilakukan sebelumnya.
Beberapa penelitian yang berhubungan dengan pemahaman, ketaatan, dan penggunaan obat yang telah dilakukan sebelumnya, yaitu :
a. Pengaruh Jumlah Pemberian Obat Terhadap Ketaatan Pasien Rawat Jalan
Penderita Hipertensi Di Poli Penyakit Dalam RSUD Panembahan Senopati Kabupaten Bantul Yogyakarta (Dewi, 2010).
Penelitian terhadap ketaatan oleh Dewi (2010) dilakukan untuk mengetahui pengaruh jumlah pemberian obat terhadap ketaatan pasien. Hal ini hanya dilakukan dengan menggunakan metode perhitungan jumlah sisa obat sebagai
indikator ketaatan oleh sebab itu perbedaan pada penelitian ini terletak pada metode pengambilan data, dalam hal ini peneliti tidak hanya menggunakan
b. Studi tentang Pemahaman Obat Tradisional Berdasarkan Informasi pada
Kemasan dan Alasan Pemilihan Jamu Ramuan Segar atau Jamu Instan pada Masyarakat Desa Maguwoharjo (Wisely, 2008).
Kajian pemahaman yang diusung oleh Wisely (2008) terletak pada obat tradisional, namun pada penelitian ini kajian pemahaman dititikberatkan pada pemahaman pasien mengenai penyakit kronis yaitu DM Tipe 2 yang disertai
komplikasi GGK dengan perbedaan yang terletak pada metode pengambilan data.
c. Pola Peresepan Obat pada Pasien Gagal Ginjal Kronik dengan Hemodialisis
Di Bagian Rawat Inap Rumah Sakit Panti Rapih Yogyakarta Tahun 2000 (Kaka, 2001).
Penelitian yang dilakukan oleh Kaka (2001) adalah mengenai kerasionalan penggunaan obat pada pasien rawat inap RSPR, khususnya pasien GGK yang
melakukan hemodialisis pada periode 2000 sehingga penelitian ini menjadi berbeda dalam metode pengambilan data.
d. Evaluasi Penatalaksanaan Terapi Komplikasi Nefropati pada Kasus DM di
Instalasi Rawat Inap Rumah Sakit Panti Rapih Yogyakarta Periode 2005 (Retnari, 2006).
Penelitian yang dilakukan oleh Retnari (2006) adalah mengenai kerasionalan penggunaan obat pada pasien dengan komplikasi nefropati pada kasus DM di rawat inap RSPR sehingga perbedaan penelitian ini terletak pada metode
3. Manfaat penelitian
a. Manfaat teoritis
Penelitian ini diharapkan menjadi wacana yang dapat mendeskripsikan
pemahaman dan ketaatan penggunaan obat pasien DM tipe 2 dengan komplikasi GGK di Instalasi Rawat Jalan RSPR Yogyakarta.
b. Manfaat praktis
1) Penelitian ini diharapkan sebagai sumber wacana bagi tenaga kesehatan
terutama Apoteker dalam melaksanakan konsep farmasi klinis khususnya
pada pasien DM tipe 2 dengan komplikasi GGK di RSPR Yogyakarta atau di rumah sakit lainnya.
2) Penelitian ini diharapkan dapat menjadi wacana bagi para care-giver atau
keluarga pasien dalam memberikan dukungan serta edukasi pada pasien DM tipe 2 dengan komplikasi GGK demi tercapainya keberhasilan
pengobatan.
B. Tujuan Penelitian
1. Tujuan umum
2. Tujuan khusus
a. Mengetahui karakteristik pasien DM tipe 2 dengan komplikasi GGK di
Instalasi Rawat Jalan RSPR Yogyakarta.
b. Mengetahui pemahaman akan pengobatan pada pasien DM tipe 2 dengan
komplikasi GGK di Instalasi Rawat Jalan RSPR Yogyakarta.
c. Mengetahui ketaatan pasien DM tipe 2 dengan komplikasi GGK di Instalasi
8
BAB II
PENELAAHAN PUSTAKA
A. Pemahaman
1. Definisi
Pemahaman merupakan proses, perbuatan, cara memahami atau memahamkan (Basiroh dkk., 1989).
stimulus
ingatan
Gambar 2. Tahap – Tahap Pemrosesan Informasi (Santoso dkk., 2003)
Pemahaman sebelumnya dimulai dengan adanya stimulus pada tahap
pemaparan. Pada tahap pemaparan seseorang akan menerima informasi melalui panca indera dan melakukan seleksi terhadap informasi yang telah diterima. Tahap selanjutnya adalah perhatian, dalam hal ini seseorang akan mengalokasikan
kapasitas pemrosesan untuk stimulus dari informasi yang diterimanya. Orang yang telah memberikan perhatian pada suatu informasi akan melakukan evaluasi
lebih lanjut untuk menentukan apakah suatu hal cukup penting untuk diproses lebih jauh pada tahap pemahaman. Tahap pemahaman merupakan tahap penyusunan dan penginterpretasian informasi oleh manusia untuk mendapatkan
pemaparan
perhatian
pemahaman
penerimaan
arti atau makna dari suatu informasi yang telah diterima (Mowen & Minor, 2002).
Setelah tahap pemahaman ada tahap penerimaan, pada ini akan terjadi proses retensi atau penyimpanan informasi ke dalam memori jangka panjang (Engel,
Blackwell & Miniard, 1995).
Pemahaman yang baik mengenai informasi pengobatan akan mendukung keberhasilan terapi. Menurut Santoso dkk. (2003), beberapa informasi pada saat
pengobatan yang minimal harus disampaikan kepada pasien antara lain adalah : a. efek samping obat, yang merupakan reaksi yang ditimbulkan ketika obat
dikonsumsi. Pasien seharusnya diberikan informasi mengenai cara mengenali efek samping berikut tindakan yang harus dilakukan bila terjadi efek samping. b. instruksi penggunaan obat yang meliputi kapan, bilamana dan sampai kapan
obat harus dikonsumsi.
c. peringatan, meliputi kapan obat harus dihentikan dan alasan obat harus
dikonsumsi sampai habis.
d. konsultasi mendatang, meliputi kapan pasien harus kembali melakukan
konsultasi.
2. Faktor yang mempengaruhi pemahaman
Pemahaman dipengaruhi oleh beberapa faktor antara lain : 1. motivasi
Motivasi yang tinggi pada saat penyampaian suatu informasi menyebabkan
2. pengetahuan
Pengetahuan akan meningkatkan kemampuan seseorang untuk mengerti suatu informasi dengan berlogika sehingga dapat meminimalisir kesalahpahaman
atas suatu informasi yang telah diterima. 3. harapan dan persepsi
Pemahaman bergantung pada konsepsi atau harapan seseorang pada waktu
sebelumnya. Harapan yang tinggi atas suatu informasi akan meningkatkan stimulus pemahaman (Engel dkk., 1995).
B. Ketaatan
1. Definisi
Ketaatan merupakan kepatuhan, kesetiaan, kesalehan (Basiroh dkk., 1989).
Ketaatan pasien (patient adherence) merupakan kepatuhan pasien terhadap anjuran yang telah diberikan, misalnya ketaatan menggunakan obat sesuai aturan pada resep dokter (Vermeire, Hearnshaw, Royen & Denekens, 2001).
2. Dimensi penunjang ketaatan
Ketaatan terdiri dari lima fenomena multidimensi yang penting dan saling
terkait (WHO, 2003). Dimensi tersebut antara lain :
a. dimensi sosial dan ekonomi antara lain kemiskinan, status sosial ekonomi
yang rendah, buta huruf, pendidikan yang rendah, pengangguran, kurang dukungan sosial dari keluarga dan lingkungan sekitar, terbatasnya akses pelayanan kesehatan, biaya pengobatan mahal, budaya, ras, usia.
b. dimensi yang berkaitan dengan terapi antara lain durasi pengobatan, jumlah
obat yang diberikan, trauma atas kegagalan proses terapi sebelumnya,
munculnya efek samping atas penggunaan obat.
c. dimensi yang berkaitan dengan pasien antara lain tingkah laku, pengetahuan,
persepsi dan harapan pasien, lupa, stress atau frustasi, kurang motivasi,
kesalahpahaman pengobatan, keyakinan atau kepercayaan pasien akan pengobatan.
d. dimensi yang berkaitan dengan kondisi antara lain kondisi kronis, gangguan
psikis, keterbelakangan mental pada pasien.
e. dimensi sistem pelayanan kesehatan antara lain miskinnya pelayanan
kesehatan, sistem distribusi obat yang buruk, pengetahuan tim medis yang rendah dalam menangani penyakit kronis serta kapasitas tim medis yang
minim dalam memberikan informasi dan melakukan follow up pada pasien.
3. Faktor dan alasan ketidaktaatan pasien
pemakaian obat yang susah, frekuensi dan jumlah pemberian obat yang banyak,
kondisi kronis, efek terapi yang lama setelah obat dikonsumsi, hubungan yang buruk dengan dokter, dan kurangnya informasi mengenai penggunaan obat
(Santoso dkk., 2003). Alasan lainnya dapat berupa biaya pengobatan yang mahal, gejala sakit telah hilang, ketidaktersediaan obat, bosan, lupa, takut akan efek samping dan padatnya jadwal kerja (Kabir, Iliyasu, Abubakar & Jibril, 2004).
4. Metode pengukuran ketaatan pada pasien
Pengukuran terhadap ketaatan pasien dapat dilakukan dengan beberapa cara: a. metode pengukuran secara langsung, yaitu pemeriksaan secara biokimiawi
terhadap cairan ekskresi dari tubuh seperti darah, saliva, dan urin. Kelemahan
metode ini adalah mahal dan sangat dipengaruhi oleh faktor individu seperti pola makan, absorbsi tubuh, dan kecepatan ekskresi (WHO, 2003).
b. metode pengukuran secara tidak langsung
1) penghitungan jumlah obat sisa. Kelemahan metode ini adalah dapat terjadi
kesalahan dalam perhitungan, tidak dapat mengetahui profil
farmakokinetik obat dan berlaku hanya untuk obat dosis tunggal. Metode ini bersifat objektif (Vermeire dkk., 2001).
2) kuesioner, yaitu dengan memberikan beberapa pertanyaan kepada pasien
terkait respon dan perilaku ketaatan dalam pengobatan. Kelemahan metode ini adalah bersifat sangat subjektif (WHO, 2003).
yang dapat dijadikan sebagai standar emas dalam melakukan pengukuran ketaatan
penggunaan obat pada pasien namun kombinasi beberapa metode pengukuran ketaatan akan memberikan hasil yang lebih akurat (Osterberg & Blaschke 2005).
5. Upaya peningkatan ketaatan
Menurut Smet, (1994) beberapa upaya yang dapat dilakukan untuk
meningkatkan ketaatan antara lain : a. pengelolaan diri (self-monitoring)
Pasien melakukan kontrol terhadap dirinya sendiri dengan cara membuat catatan pribadi mengenai penggunaan obat sesuai dengan anjuran dokter. b. pengingat (reminder)
Tenaga medis melakukan pemantauan penggunaan secara teratur pada pasien dengan harapan untuk meningkatkan ketaatan penggunaan obat, misalnya
dengan menggunakan panggilan telepon. c. penguatan (reinforcement)
Memberikan penghargaan pada pasien yang telah taat dalam menjalani
perawatan atau pengobatan.
d. peningkatan pengawasan (increased supervision)
C. Diabetes Mellitus
1. Definisi
Diabetes Mellitus merupakan gangguan metabolisme akibat penurunan
fungsi sel β pankreas atau resistensi insulin terhadap reseptor sehingga terjadi
defisiensi insulin yang berdampak pada disregulasi glukosa dalam darah (Leonard
& Crowley, 2001).
2. Klasifikasi
American Diabetes Association / ADA (2007), mengklasifikasikan DM berdasarkan penyebabnya (ADA, 2007), yang dapat dilihat pada tabel I.
Tabel I. Klasifikasi Diabetes Mellitus (ADA, 2007)
Tipe Penyebab
DM tipe 1 destruksi sel β pankreas yang secara absolut menyebabkan defisiensi insulin
DM tipe 2 kelainan sekresi insulin yang progresif dan adanya resistensi insulin
DM tipe lain
kelainan genetik pada fungsi sel β pankreas, kelainan genetik pada aktivitas insulin, penyakit eksokrin pankreas (cystic fibrosis), dan akibat penggunaan obat atau bahan kimia lainnya (terapi pada penderita AIDS dan terapi setelah transplantasi organ)
DM gestasional
diabetes yang terdiagnosis atau dialami selama masa kehamilan biasanya dalam trisemester kedua atau ketiga, namun akan menghilang setelah masa melahirkan
3. Patofisiologi
Pada tubuh manusia terdapat tiga proses metabolisme yaitu karbohidrat, protein, dan lemak. Karbohidrat akan dimetabolisme menjadi glukosa yang
untuk kemudian digunakan sebagai sumber energi bagi tubuh. Proses metabolisme
dan pengubahan glukosa menjadi energi dalam tubuh secara normal diregulasi oleh insulin yang dihasilkan oleh sel β pankreas (Steil, 2005). Peran insulin antara
lain adalah :
1) mengabsorbsi glukosa dari saluran gastrointestinal ke sirkulasi sistemik
kemudian mengubahnya menjadi glikogen sebagai sumber energi dalam
jaringan otot dan hati.
2) memfasilitasi asam amino untuk masuk ke dalam sel dan menstimulasi
sinstesis protein pada jaringan adiposa dan hati.
3) meningkatkan absorbsi glukosa ke jaringan, meningkatkan kadar glikogen di
hati, meningkatkan sintesis asam lemak bebas sehingga menurunkan
pemecahan glukosa menjadi laktat, gliserol, dan asam amino glukogenik (glukoneogenesis) pada jaringan adiposa dan hati, menurunkan pemecahan
glikogen (glikogenolisis) oleh hormon glukagon yang dihasilkan oleh sel α pankreas di hati dan jaringan adiposa (Steil, 2005).
Diabetes Mellitus disebabkan oleh defisiensi atau resistensi insulin
terhadap reseptornya sehingga glukosa tidak dapat ditransportasikan ke beberapa jaringan tubuh. Defisiensi insulin dapat disebabkan karena kerusakan sel β
pankreas yang dapat disebabkan karena penurunan fungsi β pankreas. Resistensi insulin terhadap beberapa jaringan dapat disebabkan karena abnormalitas genetik, pola hidup yang tidak sehat, penumpukan lemak viseral dan gangguan jalur sinyal
Gangguan sekresi insulin menyebabkan disregulasi glukosa sehingga
dapat terjadi peningkatan kadar glukosa dalam darah (hiperglikemia) yang merupakan karakteristik utama pada DM (Japan Medical Association, 2009).
Gangguan sekresi insulin juga dapat menyebabkan kondisi kelebihan insulin dalam tubuh (hiperinsulinemia). Hiperinsulinemia mengakibatkan penurunan kadar glukosa dalam darah yang berdampak terhadap penurunan produksi energi,
dalam hal ini tubuh akan melakukan homeostasis melalui hormon glukagon yang
dihasilkan oleh sel α pankreas. Glukagon memiliki fungsi yang berkebalikan
dengan insulin, yaitu mengubah glikogen yang terbentuk menjadi glukosa oleh hati (glukosa hepatik) sehingga walaupun dalam keadaan puasa glukosa (fasting
hyperglycemia), keberadaan glukosa dalam darah tetap terpenuhi (Lin & Sun, 2010).
4. Gejala klinis
Gejala klinis secara umum pada pasien DM berupa hiperglikemia (peningkatan kadar glukosa dalam darah), poliuria (peningkatan frekuensi
berkemih) sebagai respon homeostasis untuk menurunkan kepekatan glukosa, polifagi (peningkatan nafsu makan) sebagai respon untuk mengkompensasi kalori
yang banyak terbuang melalui urin, dan polidipsi (peningkatan rasa haus). Pasien DM juga dapat mengalami penurunan kadar gula dalam darah (hipoglikemia) sebagai akibat dari penggunaan obat DM atau insulin yang berlebihan, puasa dan
D. Diabetes Mellitus Tipe 2
1. Definisi
Diabetes Mellitus tipe 2 merupakan penyakit dengan serangkaian gangguan metabolik yang kompleks akibat penurunan fungsi sel β atau resistensi insulin pada reseptornya (Japan Medical Association, 2009).
2. Etiologi
Diabetes Mellitus tipe 2 disebabkan oleh serangkaian faktor risiko yang secara kombinasi dapat mengganggu sekresi dan resistensi insulin. Faktor tersebut antara lain adalah riwayat keluarga, etnis atau ras, penggunaan obat tertentu, pola
hidup tidak sehat, kehamilan, gangguan sistem endokrin dan mediator inflamasi
(TNF α, adipokin, interleukin 6) (Surampudi, Kalarickal & Fonseca, 2009).
3. Gejala Klinis
Gejala klinis pada DM tipe 2 yaitu hiperglikemi, poliuria, polifagi,
polidipsi, lesu, dehidrasi, pusing, dan penglihatan yang kabur (Beers dkk., 2003).
4. Patofisiologi
Diabetes Mellitus dapat disebabkan oleh resistensi insulin terhadap reseptornya dan juga penurunan fungsi sel β pankreas (Surampudi dkk., 2009).
teraktivasi akan memfosforilasi substrat protein intrasel (IRS-1) pada otot skeletal
dan jaringan adiposa melalui fosforilasi protein tirosin sehingga protein IRS-1 akan berikatan dengan fosfatidilinositol kinase dan mengaktivasi protein kinase B.
Aktivasi protein kinase B kemudian akan menginduksi translokasi insulin melalui transpoter glukosa berupa GLUT 4 menuju membran sel. Gangguan pada jalur transduksi insulin menyebabkan GLUT 4 tidak dapat menginduksi insulin pada
beberapa jaringan tubuh sehingga menyebabkan resistensi insulin.
Penuruan fungsi sel β pankreas pada DM tipe 2 disebabkan oleh beberapa
faktor antara lain penurunan massa sel β pankreas dan penurunan kapasitas sekresi
insulin oleh sebab itu pasien DM tipe 2 juga memerlukan insulin sebagai terapi tambahan disamping antidiabetes oral. Resistensi insulin dan penurunan fungsi sel
β pankreas menyebabkan defisiensi insulin sehingga terjadi disregulasi glukosa
berupa kondisi hiperglikemia pada DM tipe 2. Kondisi hiperglikemia dapat
menyebabkan gangguan pada vaskular sehingga terjadi komplikasi (Surampudi dkk., 2009). Beberapa komplikasi DM tipe 2 antara lain :
a. komplikasi makrovaskular, melibatkan pembuluh darah besar yang
menyebabkan gangguan kardiovaskular. Kondisi hiperglikemia dalam hal ini dapat menyebabkan peningkatan produksi asam lemak bebas yang menyumbat
b. komplikasi mikrovaskular melibatkan sejumlah pembuluh darah kecil seperti
retina (diabetic retinopathy), saraf perifer (diabetic neuropathy), dan ginjal (diabetic nepropathy) (Kumar, Abbas, Fausto & Mitchell, 2010).
E. Gagal Ginjal Kronis (GGK)
1. Definisi
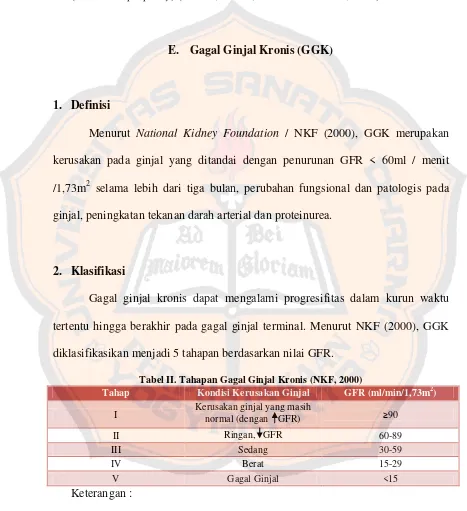
Menurut National Kidney Foundation / NKF (2000), GGK merupakan
kerusakan pada ginjal yang ditandai dengan penurunan GFR < 60ml / menit /1,73m2 selama lebih dari tiga bulan, perubahan fungsional dan patologis pada ginjal, peningkatan tekanan darah arterial dan proteinurea.
2. Klasifikasi
Gagal ginjal kronis dapat mengalami progresifitas dalam kurun waktu tertentu hingga berakhir pada gagal ginjal terminal. Menurut NKF (2000), GGK diklasifikasikan menjadi 5 tahapan berdasarkan nilai GFR.
Tabel II. Tahapan Gagal Ginjal Kronis (NKF, 2000)
Tahap Kondisi Kerusakan Ginjal GFR (ml/min/1,73m2)
I Kerusakan ginjal yang masih normal (dengan GFR) ≥90
II Ringan, GFR 60-89
III Sedang 30-59
IV Berat 15-29
V Gagal Ginjal <15
Keterangan :
a. Tahap I
Pada tahap ini terjadi hiperfiltrasi dan hipertrofi glomerulotubulus yang disertai pembesaran ukuran ginjal dengan nilai GFR ≥ 90 ml/min/1,73m2
. Kondisi
albuminuria belum nyata dan tekanan darah masih cenderung normal. Tahap ini
dapat berlangsung selama 0-5 tahun sejak awal diagnosis DM. Kelainan fungsi maupun struktur ginjal dapat kembali normal dengan pengendalian glukosa darah yang ketat (Santoso, 2008).
b. Tahap II
Pada tahap ini kondisi ginjal mulai mengalami kerusakan ringan seiring
dengan penurunan GFR menjadi 60-89 ml/min/1,73m2 namun ekskresi albumin dalam urin dan tekanan darah masih cenderung normal. Perubahan histologis dapat terjadi berupa penebalan membran basal dan peningkatan volume matriks
mesangium mulai terjadi. Tahap ini terjadi 5-10 tahun setelah terdiagnosis DM. Progresifitas dapat berlanjut seiring dengan kondisi metabolik yang memburuk
(Santoso, 2008). c. Tahap III
Pada tahap ini ginjal mengalami kerusakan sedang yang ditandai dengan
mikroalbuminuria dengan GFR 30-59 ml/min/1,73m2. Pada tahap ini terjadi kondisi mikroalbuminaria serta peningkatan tekanan darah dan ketebalan
membran basalis dan volume mesangium dalam glomerulus. Tahap ini terjadi setelah 10-15 tahun terdiagnosis DM dan dapat bertahan bertahun-tahun dengan progresifitas yang masih mungkin dicegah dengan pengendalian glukosa dan
d. Tahap IV
Pada tahap ini ginjal mengalami kerusakan yang berat dengan penurunan GFR menjadi 15-29 ml/min/1,73m2 dan proteinuria yang nampak hanya dengan
pemeriksaan biasa. Manifestasi klinis tahapan ini berupa peningkatan tekanan darah. Tahap ini terjadi setelah 15-20 tahun pasien terdiagnosis DM. Progresifitas mengarah ke gagal ginjal hanya dapat diperlambat dengan pengendalian glukosa
darah, lemak darah, dan tekanan darah (Santoso, 2008). e. Tahap V
Merupakan tahapan terjadinya gagal ginjal terminal dengan GFR yang rendah yaitu < 15 ml/min/1,73m2 sehingga pasien memerlukan tindakan khusus berupa terapi pengganti fungsi ginjal misalnya dengan melakukan dialisis maupun
cangkok ginjal.
3. Etiologi
Menururt Steil, (2008), faktor risiko GGK diklasifikasikan menjadi tiga, yaitu :
a. Faktor kerentanan, berupa penambahan usia, penurunan massa ginjal, riwayat
keluarga, inflamasi sistemik.
b. Inisiasi, berupa DM, hipertensi dan glomerulonefritis.
c. Progresifitas, berupa hiperglikemia, hipertensi, proteinurea, merokok, hiperlipidemia, dan obesitas (BMI ≥ 25 kg / m2
4. Patofisiologi DM tipe 2 dengan komplikasi GGK
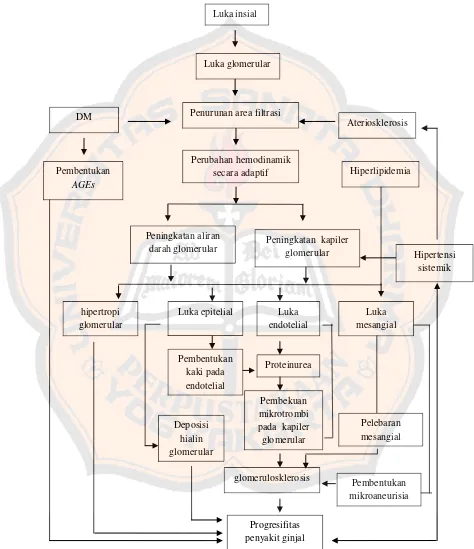
Berikut merupakan skema atau alur kerusakan secara kronis pada ginjal :
5.
6.
Gambar 4. Algoritma Kerusakan Ginjal (Joy, Kshirsagar & Paparello 2008) Luka insial
Luka glomerular
Penurunan area filtrasi
Perubahan hemodinamik secara adaptif
Peningkatan aliran
GGK merupakan komplikasi mikrovaskular pada DM tipe 2 yang
disebabkan oleh hiperglikemia melalui beberapa mekanisme sebagai berikut : a. AGEs (Advanced Glycosylation End Products)
Kondisi hiperglikemia menyebabkan glukosa menempel pada kelompok asam amino tanpa bantuan enzim dan menghasilkan AGEs yang terakumulasi secara irreversibel dalam dinding pembuluh darah (Kumar dkk., 2010).
1) AGEs dan protein
Gambar 5. AGEs dalam Patologi Vaskular (Santoso, 2008)
AGEs terdiri dari protein yang patogen terhadap matriks ekstraselular.
Protein plasma berupa albumin, LDL, dan IgG akan terjebak dan terakumulasi di subendotelium kapiler glomerular secara kovalen sehingga menyebabkan penebalan membran basalis glomerulus ginjal (Kumar dkk.,
2010).
2) AGEs dan matriks ekstraselular
Modifikasi AGEs padamatriks ekstraselular berupa laminin menyebabkan
penurunan selektitivitas terhadap protein plasma dan proliferasi yang berdampak pada timbulnya lesi di pembuluh darah serta abnormalitas
struktur dan fungsi mikrovaskular ginjal berupa proteinurea dan pelebaran sel mesangial (Gugliucci, 2007).
3) AGEs dan reseptor
Gambar 7. AGEs dan Reseptor (Santoso, 2008)
AGEs juga akan berikatan dengan reseptor pada sel endotelial, mesangial,
dan makrofag dengan efek berupa peningkatan permeabilitas endotelial, proliferasi, pelebaran mesangium, proteinurea, dan glomerulosis fokal (Gugliucci, 2007).
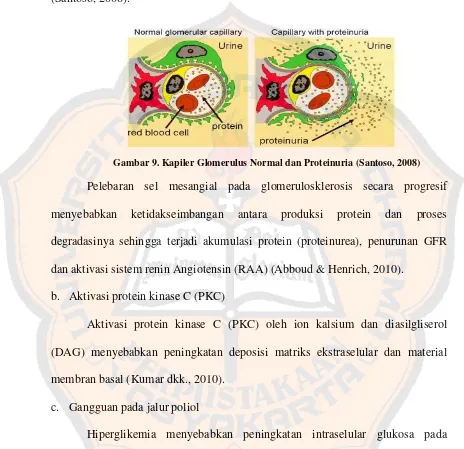
Pelebaran mesangium menyebabkan permukaan filtrasi efektif mengecil
pada pasien DM sehingga terjadi kerusakan glomerulus (glomerulosklerosis) (Santoso, 2008).
Gambar 9. Kapiler Glomerulus Normal dan Proteinuria (Santoso, 2008)
Pelebaran sel mesangial pada glomerulosklerosis secara progresif menyebabkan ketidakseimbangan antara produksi protein dan proses
degradasinya sehingga terjadi akumulasi protein (proteinurea), penurunan GFR dan aktivasi sistem renin Angiotensin (RAA) (Abboud & Henrich, 2010).
b. Aktivasi protein kinase C (PKC)
Aktivasi protein kinase C (PKC) oleh ion kalsium dan diasilgliserol (DAG) menyebabkan peningkatan deposisi matriks ekstraselular dan material
membran basal (Kumar dkk., 2010). c. Gangguan pada jalur poliol
Hiperglikemia menyebabkan peningkatan intraselular glukosa pada jaringan yang resisten terhadap insulin sehingga menyebabkan glukosa direduksi menjadi sorbitol, poliol, dan mungkin fruktosa oleh enzim aldol reduktase.
Metabolisme sorbitol juga megakibatkan hilangnya antioksidan intraselular
sehingga menimbulkan stress oksidatif (Kumar dkk., 2010).
Selain kerusakan parenkim pada ginjal, paparan terhadap faktor inisiasi
juga dapat menurunkan fungsi dan massa nefron sehingga nefron yang tersisa akan mengalami hipertrofi untuk mengkompensasi massa nefron yang hilang secara adaptif. Hal ini mengakibatkan hipertensi intraglomerular yang dimediasi
oleh angiotensin II sehingga terjadi peningkatan tekanan darah. Peningkatan tekanan darah intraglomerular kapiler ini berhubungan dengan peningkatan
tekanan darah sistemik dan berakibat pada penurunan permeabilitas glomerular sehingga menyebabkan peningkatan ekskresi albumin dan proteinurea yang lebih parah. Kondisi proteinurea atau keberadaan protein dalam tubulus renal dapat
mengaktivasi faktor inflamasi dan menyebabkan GGK (Joy dkk., 2008).
5. Gejala dan tanda
Gejala pada GGK dapat berupa edema, lemas, palpitasi, disfungsi seksual, perubahan output volume dan konsistensi urin, edema serta pembengkakan
abdominal, anemia, defisiensi zat besi dan vitamin D (malnutrisi), peningkatan serum kreatinin, BUN, dan tekanan darah (Joy dkk., 2008).
6. Parameter pemeriksaan
a. Diabetes Mellitus
(postprandial), dan Hemoglobin A1c (HbA1c) (Sutedjo, 2006). Pemeriksaan KGD
sebelum atau sesudah makan dilakukan untuk mengetahui toleransi insulin terhadap pemberian glukosa dari waktu ke waktu. HbA1c merupakan glukosa yang
tergabung dengan protein lain dalam sirkulasi darah dan jaringan melalui reaksi glikosilasi secara non enzimatik irreversibel. Semakin tinggi nilai A1c semakin tinggi potensi komplikasi (Sutedjo, 2006).
Tabel III. Parameter Pemeriksaan Glukosa pada Orang Dewasa (WHO, 2010)
Jenis Pemeriksaan Nilai Rujukan
Kontrol gula darah
HbA1C <7.0%
Kadar gula darah puasa dalam plasma
(preprandial) 70–130 mg/dl (5.0–7.2 mmol/l)
Kadar gula darah puasa dalam plasma 2
jam setelah puasa (postprandial) <180 mg/dl (<10.0 mmol/l)
b. Diabetes Mellitus dengan komplikasi Gagal Ginjal Kronis
Pemeriksaan DM tipe 2 dengan komplikasi GGK dapat dilakukan melalui tes dipstik atau urinalisis dengan indikator berupa mikroalbuminaria dan
makroalbuminaria. Mikroalbuminaria atau makroalbuminaria yang ditemukan pada urin mengindikasikan pasien DM tipe 2 mengalami gangguan pada ginjal (Remuzzi dkk., 2002). Tes dipstik dapat menunjukkan hasil negatif palsu pada
pasien yang mengkonsumsi obat penghambat konversi enzim angiotensin, reseptor antagonis angiotensin II, nondihidropiridin calsium-channel blocker
Berikut merupakan parameter pemeriksaan urinalisis berupa
mikroalbuminaria maupun makroalbuminaria.
Tabel IV. Laju Ekskresi Albumin Urin (Remuzzi dkk., 2002)
Kondisi Laju Ekskresi Albumin Urin Perbandingan Albumin Urin – Kreatinin (µg/mg)
24 Jam (mg/hari) Sewaktu (µg/menit)
Normoalbuminuria <30 <20 <30
Mikroalbuminuria 30-300 20-200 30-300
Makroalbuminuria >300 >200 >300
Selain mikroalbuminaria dan makroalbuminaria, parameter untuk pemeriksaan fungsi ginjal adalah berupa proteinurea. Berikut ini merupakan parameter
pemeriksaan proteinurea (Sutedjo, 2006).
Tabel V. Penafsiran Keberadaan Protein dalam Urin (Sutedjo, 2006)
No Tipe Proteinurea Proteinurea (gram/hari)
1. Protein ringan < 0,5
2. Protein sedang 0,5-3
3. Protein berat > 3
Beberapa parameter lain yang dapat digunakan untuk mengetahui fungsi
ginjal adalah kreatinin, asam urat darah, fosfatase asam, rasio nitrogen urea: kreatinin, Blood Urea Nitrogen (BUN), ureum (Sutedjo, 2006).
Tabel VI. Nilai Normal Kimia Darah Faal Ginjal (Sutedjo, 2006)
No. Jenis Pemeriksaan Nilai Normal Keterangan
1 Asam urat darah
2 Kreatinin darah
0,6-1,3 mg/dl
3 Blood Urea Nitrogen (BUN)
kreatinin 12:1-20:1 Dewasa
5 Fosfatase asam 4,8-13,5 u/L 6,4-15,2 u/L
Orang dewasa Anak
7. Tujuan dan sasaran terapi
Tujuan terapi pada pasien DM tipe 2 dengan komplikasi GGK adalah menurunkan level kadar glukosa mendekati normal, menurunkan risiko
komplikasi makrovaskular maupun mikrovaskular, meningkatkan kualitas hidup pasien, mengurangi progresifitas kerusakan ginjal dan menurunkan angka kematian (Joy dkk., 2008). Sasaran terapi berupa penyakit penyebab GGK, pola
hidup, kadar glukosa puasa dan setelah makan yang mendekati nilai normal, tekanan darah < 130/80 mmHg, HbA1 < 7%, serta penurunan sekresi protein urin
< 0.3 gram/24 hari) (Remuzzi dkk., 2002).
8. Penatalaksanaan terapi DM tipe 2 dengan komplikasi GGK
a. Non farmakologis
1) Diet protein dan fosfat
Diet protein dilakukan untuk mencegah atau meminimalisir proteinurea dan kerusakan ginjal lebih lanjut. Diet fosfat untuk mencegah kerusakan tulang (osteodistrufi) (McLaughilin, Bhatt, Mars & Nahman, 2005).
2) Nutrisi
Pasien GGK pada umumnya mengalami gangguan dalam absorbsi nutrisi
oleh sebab itu perlu nutrisi berupa zat besi dan vitamin (NKF, 2002). 3) Pengaturan gula darah
Pengaturan level HbA1C < 7 pada kontrol glikemia dapat menurunkan
4) Pengaturan tekanan darah dan kadar lipid
Tekanan darah yang dianjurkan oleh WHO adalah < 130/80 mmHg dengan kadar lipid LDL < 100 mg/dl dan trigliserida < 150 mg/dl.
5) Pengaturan pola makan dan gaya hidup
Pasien dianjurkan mengkonsumsi makanan dengan rendah kalori, berhenti merokok dan konsumsi alkohol serta melakukan aktivitas fisik untuk
menormalkan kadar gula darah dan meminimalkan risiko komplikasi (National Clinical Guideline, 2010).
6) Hemodialisis
Merupakan metode untuk menggantikan fungsi ginjal dengan mesin atau
dializer. Zat – zat toksik yang terkandung dalam darah akan difiltrasi dan difiltrasi dengan cairan dialisat kemudian dialirkan kembali pada pasien dengan menggunakan kateter intravena (The Merck Manual of Medical
Information, 2010). 7) Dialisis peritoneal
Merupakan metode untuk menggantikan fungsi ginjal yaitu dengan
penginfusan cairan dialisat ke dalam tubuh menggunakan kateter melalui dinding abdominal ke dalam peritoneal untuk mempurifikasi cairan tubuh
yang kotor (Beers dkk., 2003). 8) Transplantasi ginjal
Merupakan tindakan pencangkokan ginjal bagi pasien yang kehilangan
b. Farmakologis
1) Antidiabetes, yaitu berupa OHO (Obat Hipoglikemik Oral) yang terdiri dari tujuh golongan yaitu:
i) Biguanida
Golongan biguanida dikategorikan sebagai golongan sensitisator karena dapat meningkatkan sensitivitas insulin pada jaringan hepatik
dan otot periferal sehingga dapat menurunkan kadar glukosa hepatik dan menurunkan nafsu makan sehingga berdampak pada penurunan
berat badan. Contoh golongan ini adalah metformin (Steil, 2005). Metformin digunakan sebagai first line therapy pada pasien DM tipe 2 dengan obesitas dan dapat diberikan untuk pasien dengan GGK stabil
tahap I – III. Efek samping penggunaan obat ini adalah diare (Beers dkk., 2003).
ii) Sulfonilurea
Golongan ini diklasifikasikan menjadi dua generasi. Generasi pertama
antara lain acetohexamida, klopropamida, glimepirida, glipizida, gliburida (glibenklamida), tolazamida, tolbutamida, glikuidon
tolbutamida. Generasi kedua antara lain gliburida
(Diaβeta®,Micronase®), dan glipizida (Glucotrol®) (Steil, 2005). Golongan ini disebut juga sebagai ”insulin secretagogues” karena dapat meningkatkan sekresi insulin pada sel β pankreas. Sulfonilurea
2010). Efek hiponatreamia ditimbulkan dengan penggunaan bersama
Klorpropamida (The Merck Manual of Medical Information, 2010). iii) Agonis GLP-1
Agonis GLP-1 dapat meningkatkan glikemik kontrol pada pasien dengan DM tipe 2 dengan obesitas BMI ≥ 30kg. Agonis GLP-1 dapat digunakan bersama dengan golongan sulfonilurea dan metformin.
Agonis GLP-1 dapat digunakan sebagai third line therapy pada pasien yang tidak mencapai target glikemik dengan golongan sulfonilurea dan
metformin. Contoh golongan ini adalah Exenatide® dan Liraglutide®
(National Clinical Guideline, 2010). iv) Inhibitor α-Glukosidase
Golongan α-glukosidase inhibitor dapat secara kompetitif menghambat enzim yang essensial terhadap pelepasan glukosa dari karbohidrat
kompleks (proses α-glukosidase) (Joy dkk., 2008). Golongan ini digunakan sebagai agen monoterapi pada pasien DM tipe 2 apabila terjadi intoleransi. Contoh golongan ini adalah Acarbose® dan
Miglitol®. Efek penggunaan obat ini adalah diare dan nyeri abdominal (Beers dkk., 2003).
v) Thiazolidinedione
Golongan obat ini bekerja dengan meningkatkan sensitivitas insulin pada otot, hati, dan jaringan lemak (Joy dkk., 2008). Contoh golongan
bila dikombinasikan bersama metformin atau golongan sulfonilurea
atau insulin. Penggunaan Pioglitazone® dan Rosiglitazone® pada wanita perlu diperhatikan karena dapat menyebabkan fraktur.
Rosiglitazone® dan Pioglitazone® tidak boleh diberikan pada pasien dengan pasien dengan gagal jantung akut atau riwayat infark miokardial (National Clinical Guideline, 2010).
vi) Inhibitor DPP (Dipetidyl Peptidase-4)
Golongan ini bekerja dengan menurunkan peningkatan glukagon
postprandial, menstimulasi sekresi insulin, memperlambat absorbsi glukosa, dan menurunkan nafsu makan. Golongan ini dapat dikombinasikan dengan sulfonilurea dan metformin. Obat golongan ini
antara lain Sitagliptin®, Vitagliptin® dan Saxagliptin® (National Clinical Guideline, 2010).
vii) Meglitinida
Contoh obat golongan ini antara lain adalah Nateglinide® dan
Repaglinide® (WHO, 2003). Golongan obat ini dapat mengakibatkan efek terhadap kenaikan berat badan (The Merck Manual of Medical Information, 2010). Repaglinide dapat digunakan untuk pasien GGK
tahap IV tanpa pengaturan dosis (Abboud & Henrich, 2010). 2) Antihipertensi
Tujuan terapi menggunakan antihipertensi adalah menurunkan tekanan
Berdasarkan NKF (2002), penggunaan agen antihipertensipada pasien DM tipe 2
dengan komplikasi GGK antara lain :
a) pasien dapat diberikan agen diuretik terlebih dahulu kemudian ditambahkan
dengan agen CCBs (Calcium Channel Blockers) tanpa Angiotensin Converting Enzyme Blockers (ACEs) atau Angiotensin Receptor Blockers (ARBs).
b) Pasien dengan rasio protein total : kreatinin diatas 500 : 1000 mmHg
dipertimbangkan untuk menurunkan tekanan darah dan proteinurea, dalam hal ini dapat dilakukan peningkatan dosis ACEs atau ARBs, kombinasi ACEs atau
ARBs, atau peningkatan dosis agen yang dapat menurunkan proteinurea. c) Penggunaan ACEs atau ARBs pada masa kehamilan sebaiknya dihentikan
karena dapat menyebabkan toksisitas paru-paru serta kelainan pada janin. d) Efek samping yang mungkin timbul harus di diskusikan pada pertama kali
peresepan.
e) Efek terhadap tekanan darah dan fungsi ginjal harus dievaluasi setelah
pemaparan agen antihipertensi dan peningkatan dosis. Apabila tidak terdapat efek samping maka dosis dapat ditingkatkan bila perlu untuk mencapai tujuan
terapi.
f) Evaluasi dilakukan apabila GFR menurun > 30% selama 4 minggu, dan jika
penurunan GFR < 30% pengobatan dengan ACEs atau ARBs dapat dilanjutkan.
g) Jika terdapat respon yang rendah terhadap hasil pengobatan maka dilakukan
h) Penggunaan agen antihipertensi lain dapat ditambahkan jika tujuan terapi
tidak tercapai dengan pertimbangan pada efikasi kombinasi dengan agen terapi, dampak kesehatan, biaya, ketaatan, efek samping dan interaksi
terendah dengan obat lainnya.
i) Angiotensin Converting Enzyme Blockers (ACEs) dan Angiotensin Receptor
Blockers (ARBs) dikontraindikasikan pada pasien dengan Renal Arteri Stenosis (RAS).
Berdasarkan NKF (2002), golongan antihipertensi digolongkan menjadi beberapa kelas antara lain diuretik, Beta Adrenergik Blockers, Renin Angiotensin
System, CCBs, alfa adrenergik, dan antagonis aldosteron. d. Diuretik
Diuretik merupakan tarapi lini kedua untuk pasien DM tipe 2 dengan GGK
(Joy dkk., 2008). Retensi cairan merupakan penyebab utama hipertensi pada GGK oleh sebab itu diperlukan agen diuretik sebagai penatalaksanaan terapi (NKF,
2002).
Pengkonsumsian obat golongan diuretik akan menyebabkan peningkatan produksi urin pada ginjal dengan demikian volume urin yang dihasilkan juga akan
meningkat sehingga natrium yang berlebih dalam tubuh akan terekskresi. Agen diuretik terdiri dari lima golongan, yaitu diuretik thiazide yang bekerja pada
Tabel VII. Golongan Diuretik (Karch, 2003)
e. Βeta Adrenergik Blockers
Berdasarkan efek pada reseptor alfa dan beta, golongan ini diklasifikasikan menjadi tiga yaitu beta blockers non selektif, beta blockers selektif, dan kombinasi beta dan alfa blockers. Beta blockers memberikan manfaat pada pasien
dengan riwayat angina pektoris dan gagal jantung kongesti.
Beta blockers dapat menyebabkan kondisi hiperkalemia dan tidak boleh
diberikan pada pasien dengan bradikardi, asma, depresi dan penyakit paru obstruktif (NKF, 2002).
Tabel VIII. Golongan Beta Adrenergik Blockers (NKF, 2000)
Beta Blockers Non Selektif Beta Blockers Selektif
Kombinasi Beta dan Alfa Blockers
carteolol hydrochoride (Cartrol®) acebutolol (Sactral®) carvediol (Coreg®) nadolol (Corgad®) atenolol (Tenormin®) labetolol (Normodyne®) penbutolol sulfate(Levatol®) betaxolol (Kerlone®) labetolol (Trandate®)
pindolol (Visken®) bisprolol fumarate® (Zebeta) propanolol hydrochoride(Inderal®) metoprolol tartrate®
(Lopressor®) Propanolol hydrochoride (Inderal
LA®)
f. Renin Angiotensin System
Golongan Renin Angiotensin System diklasifikasikan menjadi dua, yaitu
ACEs dan ARBs. Berikut merupakan algoritma penggunaan ARBs dan ACEs pada
pasien GGK (National Kidney Foundation, 2002).
ya tidak
Gambar 10. Algoritma Penggunaan ACEs atau ARBs (NKF, 2000)
Angiotensin Converting Enzyme Blockers (ACEs) dan Angiotensin
Receptor Blockers (ARBs) merupakan terapi lini pertama untuk pasien DM tipe 2 dengan komplikasi GGK (Joy dkk., 2008). Berdasarkan alogoritma ACEs dan
ARBs dapat diberikan apabila kondisi pasien memungkinkan. Jika kondisi pasien tidak memungkinkan untuk diberikan ACEs atau ARBs dan tekanan darah tidak mencapai < 130/80, maka dapat diberikan pengobatan dengan agen lain.
Apakah pasien didiagnosis mengalami DM disertai gangguan ginjal?
Lakukan monitor, respon, dan manajemen efek samping
Lakukan evaluasi periodik
Evaluasi pasien dengan gangguan ginjal
Kombinasi ACEs dan ARBs dapat memperlambat progresivitas kerusakan pada
ginjal lebih efektif (NKF, 2002). ACEs dan ARBs mempunyai efek samping metabolik yang lebih rendah dibandingkan dengan diuretik dan beta blockers dan
tidak dapat digunakan pada wanita hamil. Golongan ACEs dapat menyebabkan batuk kering atau angioedema akibat dari inhibisi dari konversi bradikinin menjadi metabolit yang inaktif. ARBs mempunyai insidensi yang rendah terhadap
terjadinya batuk dan dapat digunakan pada pasien yang intoleransi ACEs.
Tabel IX. Golongan ACEs dan ARBs (NKF, 2000)
ACEs ARBs
benazepril (Lotensin®) candesartan (Atacand®) captopril (Capoten®) eprosartan (Teveten®) enalapril (Vacotec®) irbesartan (Avapro®) fosinopril (Monopril®) losartan (Cozaar®) lisinopril (Prinivil®, Zestril®) olmesartan (Benicar®)
moexipril (Univasc®) telmisartan (Micardis®) perindopil (Aceon®) valsartan (Diovan®) quinapril (Accupril®)
ramipril (Altace®) trandolapril (Mavik®)
g. Calsium Channel Blocker (CCBs)
Calsium Channel Blocker (CCBs) terdiri dari dua golongan yaitu dihidropiridin dan non dihidropiridin. Dihidropiridin merupakan vasodilator
dengan efek yang rendah pada kontraktilitas otot jantung. Non dihidropiridin merupakan vasodilator sedang pada jantung. Non dihidropiridin seperti diltiazem
dan verapamil memberikan efek yang baik terhadap GGK dengan menurunkan
proteinurea.
Kombinasi lisonopril dan verapamil memberikan efek terapi yang lebih
menguntungkan pada pasien dengan angina pektoris, takikardia supraventrikular,
gagal jantung kongesti dan spasme esofageal (NKF, 2002). Tabel X. Golongan CCBs (NKF, 2000)
Dihidropiridin Non Dihidropiridin
amlodipine besylate (Norvasc®) diltiazem hydrocloride (Cardizem SR®, Cardizem XL® )
felodipine (Plendil®) verapamil hydrocloride (Verelan®, Verelan PM®)
isradipine (Dynairc®, Dynairc CR®) verapamil hydrocloride (Covera HS®) nicardipine (Procardia XL®),(Adalat CC®) diltiazem hydrocloride ( Cardizem CD®,
Dilacor XR®)
nisoldipine (Sutar®) diltiazem hydrocloride (Tiazac®)
h. Alfa Adrenergik
Merupakan agen yang selektif terhadap alfa 1 blockers, terdiri dari tiga
golongan yaitu periferal, alfa agonis sentral dan alfa blockers. Agen ini seharusnya tidak digunakan sebagai terapi lini pertama karena memberikan efek samping berupa mulut kering, sedasi, sakit kepala, mual, dan disfungsi seksual.
Clonidine memberikan efek samping berupa hipertensi mendadak bila terapi dihentikan (NKF, 2002).
Tabel XI. Golongan Alfa Adrenergik (NKF, 2002)
Periferal Alfa Agonis Sentral Alfa Blockers
guanadrel (Hylorel®) clonidine hydrocloride (Catapres®)
Doxazosin mesylate (Cardura®)
guanetidine monosulfate (Ismelin®)
guanabenz acetate (Wytensin®)
prazosin hydrochoride (Minipress®)
reserpine (Serpasil®) guanfacine hydrochoride(Tenex®)
terazosin (Hytrin®)
Methyldopa (Aldomet®)
i. Vasodilator Periferal
Penggunaan golongan ini sering dikombinasikan dengan beta blockers dan
j. Antagonis Aldosteron
Penggunaan agen jenis ini terbukti dapat meningkatkan serum kreatinin, menurunkan proteinurea, nefrosklerosis, dan glomerulosklerosis. Antagonis
aldosteron diklasifikasikan menjadi dua yaitu selektif (menghambat reseptor mineral kortikoid) dan non selektif (menghambat reseptor glukokortikoid, progesteron, dan androgen). Contoh golongan ini antara lain adalah
spironolactone (Aldactone®) dan eplerenone (Inspra®) (NKF, 2002).
F. Keterangan Empiris
Penelitian ini bertujuan untuk mengetahui karakteristik berikut
pemahaman dan ketaatan dalam penggunaan obat oleh pasien DM tipe 2 dengan komplikasi GGK di Instalasi Rawat Jalan RSPR Yogyakarta periode Juli-Agustus
2010.
Kajian terhadap pemahaman pengobatan dilakukan dengan memberikan pertanyaan melalui kuesioner pada pasien. Pertanyaan mengenai pengobatan yang
terdapat dalam kuesioner meliputi perhatian terhadap rincian obat yang diberikan, cara pemakaian obat, lama penggunaan obat, waktu penggunaan obat, indikasi
obat, efek samping obat, perhatian dan peringatan, kontraindikasi, interaksi obat, jadwal konsultasi dokter, dan jadwal pemeriksaan laboratorium. Selain melakukan kajian terhadap pemahaman informasi pengobatan, peneliti juga melakukan
Dengan demikian penelitian ini diharapkan dapat memberikan informasi
secara deskriptif mengenai pemahaman dan ketaatan pasien DM tipe 2 dengan komplikasi GGK terkait dengan pengobatan dan juga sebagai wacana atau sumber
42
BAB III
METODE PENELITIAN
A. Jenis dan Rancangan Penelitian
Penelitian ini merupakan jenis penelitian non-eksperimental secara deskriptif dengan rancangan cross sectional. Penelitian ini termasuk jenis
penelitian non-eksperimental karena subjek uji tidak diberikan perlakuan. Rancangan cross sectional yaitu dengan melakukan pengambilan data pada satu
waktu untuk memberikan deskripsi mengenai keadaan pada waktu tersebut (Hasan, 2004). Data yang diperoleh kemudian diuji menggunakan statistik deskriptif dengan kesimpulan yang bersifat umum.
B. Definisi Operasional
1. Karakteristik meliputi umur, jenis kelamin, jadwal kontrol, pendidikan
terakhir, pekerjaan, penghasilan per bulan.
2. Pemahaman yang diukur dalam penelitian ini meliputi perhatian terhadap
rincian obat yang diberikan, cara pemakaian obat, lama penggunaan obat,
3. Pemahaman dikatakan tinggi apabila nilai persentase pemahaman lebih besar
dari 50% (>50%). Pemahaman dikatakan rendah apabila nilai persentase pemahaman kurang dari sama dengan 50% (≤ 50%) (Wisely, 2008).
4. Jenis atau golongan obat yang diobservasi dalam penelitian ini adalah obat
DM tipe 2 dengan GGK dalam bentuk sediaan tunggal.
5. Pasien yang dimaksud dalam penelitian ini adalah pasien yang terdiagnosis
DM tipe 2 dengan komplikasi GGK di Instalasi Rawat Jalan RSPR yang datang berobat atau kontrol pada Bulan Juli 2010.
6. Pasien yang taat adalah pasien DM tipe 2 dengan komplikasi GGK yang telah
mengikuti aturan konsumsi obat dengan meminum obatnya sebanyak ≥ 80% dari keseluruhan jumlah obat yang diterima saat awal kontrol dan atau
melakukan penebusan obat kembali ketika obat yang diresepkan telah habis. Pasien yang tidak taat adalah pasien yang masih memiliki sisa obat sebanyak
> 20% dari keseluruhan jumlah obat yang mereka terima pada saat awal kontrol (Kabir dkk., 2004).
C. Tempat dan Waktu Penelitian
Penelitian dilakukan di ruang rekam medis RSPR Yogyakarta pada tanggal 28 dan 31 Juli 2010 dengan menelusuri rekam medis untuk mencatat data diri pasien, diagnosis berikut penatalaksanaan terapi berikut obat yang telah
mengetahui jumlah sisa obat sebagai indikator ketaatan pasien pada Bulan
Agustus 2010.
D. Subjek Penelitian
Penentuan subjek uji dilakukan secara populatif dengan jumlah populasi
awal sebanyak 34 pasien. Kriteria inklusi dalam penelitian ini adalah seluruh pasien di Instalasi Rawat Jalan RSPR Yogyakarta baik pria maupun wanita
dengan kategori segala usia yang terdiagnosis DM tipe 2 dengan komplikasi GGK, melakukan pengobatan di Bulan Juli, bersedia untuk turut berpartisipasi dalam penelitian yaitu berkenan mengisi kuesioner dan menunjukkan obat yang
telah diresepkan serta berdomisili di DIY.
Kriteria eksklusi dalam penelitian ini adalah pasien DM tipe 2 dengan
komplikasi GGK yang tidak melakukan kontrol pada Bulan Juli, tidak bersedia mengisi kuesioner dan menunjukkan obat yang telah diresepkan, dan berdomisili diluar DIY. Berdasarkan kriteria inklusi dan ekslusi tersebut, jumlah subjek uji
yang layak untuk dijadikan penelitian ini adalah 20 pasien.
E. Bahan dan Materi Penelitian
Bahan yang digunakan dalam penelitian ini adalah rekam medis dan data
alamat) dan riwayat pasien (diagnosis, hasil pemeriksaan laboratorium) dan
penatalaksanaan terapi pada pasien selama Bulan Juli 2010. Materi yang tercantum dalam pelayanan resep yang telah terkomputerisasi adalah obat yang
telah ditebus pasien di Instalasi Farmasi RSPR Yogyakarta.
F. Instrumen Penelitian
Penelitian ini dilakukan menggunakan instrumen berupa kuesioner yang terdiri
atas tiga bagian, yaitu : 1. karakteristik
Pada bagian ini pertanyaan – pertanyaan dibuat dengan menggunakan metode
check list pada lembar kuesioner (Notoatmodjo, 2005). 2. pemahaman
Pada bagian ini pasien mengisi sebanyak 26 butir pernyataan mengenai pemahaman akan informasi penggunaan obat dengan pilihan jawaban berupa SS (sangat setuju), S (setuju), TS (tidak setuju), ataupun STS (sangat tidak
setuju). Penilaian atas jawaban dilakukan dengan menggunakan skala Likert, yaitu dengan skala penilaian 4 pada jawaban SS, nilai 3 pada jawaban S, nilai
2 pada jawaban TS, dan nilai 1 pada jawaban STS. 3. penggunaan obat
Bagian ini dibuat dengan metode uraian dan close ended multiple choice
G. Tata Cara Penelitian
Tata cara penelitian ini terdiri dari tiga tahap yaitu : 1. Persiapan
a. studi pustaka
Sebelum melakukan penelitian, peneliti membaca literatur mengenai DM,
GGK, kajian pemahaman, ketaatan penggunaan obat pada pasien, cara pembuatan kuesioner dan penelusuran dari kemungkinan adanya penelitian
serupa yang telah pernah dilakukan sebelumnya. b. analisis situasi dan perijinan
Sebelum dilakukan penelitian dilakukan terlebih dahulu analisis situasi dan
prosedur perijinan pada pihak RSPR Yogyakarta. Analisis situasi meliputi pemilihan lokasi penelitian. Perijinan dilakukan melalui pihak personalia
RSPR dan bagian rekam medis pada Bulan April 2010. c. penentuan subjek penelitian
Sebelum melakukan penelitian, peneliti melakukan observasi atau
penentuan subjek uji yang sesuai dengan kriteria inklusi sehingga layak untuk dijadikan sebagai subjek penelitian.
2. Pembuatan instrumen penelitian
Penelitian ini dilakukan dengan menggunakan instrumen berupa kuesioner yang dibuat berdasarkan professional judgement dari dokter penyakit dalam
beberapa tahapan, yaitu uji pemahaman bahasa, uji validitas, dan uji
reliabilitas.
a. uji pemahaman bahasa, dilakukan untuk mengetahui apakah bahasa yang
digunakan dalam kuesioner dapat dimengerti oleh responden. Apabila seluruh pertanyaan dalam kuesioner dapat dijawab oleh subjek, maka kuesioner tersebut dapat dinyatakan lolos uji.
b. uji validitas, dilakukan untuk mengetahui sejauh mana item-item pernyataan
dapat mencakup seluruh kawasan isi objek yang hendak diukur (Azwar,
2003).
c. uji reliabilitas, dilakukan untuk melihat konsistensi hasil jawaban pada
kuesioner, walaupun dilakukan satu kali atau lebih (Notoatmodjo, 2005).
3. Pengambilan data
Sebelum memulai penelitian, peneliti terlebih dahulu melakukan
penelusuran terhadap rekam medis dan data yang telah terkomputerisasi di Instalasi Farmasi RSPR Yogyakarta untuk mengetahui riwayat pasien, ketepatan diagnosis berikut obat yang telah diberikan dan ditebus oleh pasien
pada Bulan Juli 2010. Peneliti kemudian melakukan follow up melalui telepon untuk memastikan kembali kebenaran nama pasien, kebenaran tanggal
penebusan obat serta kebenaran jenis dan jumlah obat yang diberikan pada pasien. Peneliti kemudian melakukan kunjungan ke rumah pasien pada Bulan Agustus 2010 untuk melakukan wawancara secara terstruktur melalui