TUGAS RADIOLOGI
Oleh : Lisa Ayu Pratiwi
1718012218
Perceptor : dr. Karyanto, Sp.Rad.
KEPANITERAAN KLINIK BAGIAN RADIOLOGI RSUD DR H ABDUL MOELOEK BANDAR LAMPUNG
FAKULTAS KEDOKTERAN UNIVERSITAS LAMPUNG
2018
Soal Pr
1. DD dan ciri-ciri radiologi lesi atau bayangan atau gambaran opak atau frek semi opak pada foto thoraks ?
2. DD dan ciri-ciri radiologis gambaran lusen ? 3. Klasifikasi TB paru ?
4. Patofisiologi dan ciri-ciri radiologis pada TB anak?
5. PJB sianotik dan non sianotik dan gambaran pada foto thoraks ? 6. Skematis gambar dan terangkan proses terjadinya sinar X ? 7. Skematis gambar dan terangkan proses terjadinya USG ? 8. Skematis gambar dan terangkan proses terjadinya MRI ?
1. DD dan ciri-ciri radiologi lesi atau bayangan atau gambaran opak atau frek semi opak pada foto thoraks
NO .
DIAGNOSA BANDING
GAMBARAN RADIOLOGIS
1. Bronkitis kronik Corakan peribronkial yang bertambah di basis paru oleh penebalan dinding bronkus dan peribronkus.
2. Pneumonia Bayangan homogen berdensitas tinggi pada satu segmen, lobus paru, atau pada sekumpulan segmen lobus yang berdekatan, berbatas tegas.
3. Abses paru Satu atau multi kavitas berdinding tebal, dapat pula ditemukan permukaan udara dan cairan di dalamnya.
4. Sindrom loffler Bayangan kurang opak, dapat satu atau ganda, unilateral atau bilateral. Tipe bayangan tersebut menempel (patchy in type) biasanya kurang berbatas tegas.
5. Pneumonia rheumatik
Densitas berkabut, biasanya di daerah parahiler dan di lapangan tengah paru. Bayangan ini dapat menyatu atau bercak yang tidak rata dan acapkali berhubungan dengan perubahan basal menunjukkan kongesti paru.
6. Atelektasis Bayangan lebih suram (densitas tinggi) pada bagian paru, baik lobaris, segmental, atau seluruh paru, dengan penarikan mediastinum ke arah atelektasis, sedangkan diafragma tertarik ke atas dan sela iga menyempit.
7. Efusi pleura Perselubungan homogen menutupi struktur paru bawah yang biasanya relatif radioopak dengan permukaan atas cekung , berjalan dari lateral atas ke arah medial bawah.
Jaringan paru akan terdorong ke arah sentral/hilus dan kadang mendorong mediastinum ke arah kontralateral.
8. Pleuritis Garis-garis densitas tinggi yang tidak teratur atau kalsifikasi, sinus kostofrenikus tumpul, biasanya terjadi di lapangan paru bagian bawah, tetapi dapat juga terjadi di puncak paru.
9. Mesotelioma (tumor pleura)
Bayangan padat pada lapangan paru, dengan permukaan yang bergelombang (globulated) dan pembesaran kelenjar
hilus.
10. Mediastinitis Pelebaran mediastinum dengan densitas bertambah.
11. Tuberkulosis paru
aktif Bercak berawan disertai kavitas pada kedua lapangan paru.
12. Tuberkulosis paru lama aktif
Bercak berawan pada kedua lapangan paru atas yang disertai kavitas, bintik-bintik kalsifikasi, garis fibrosis yang menyebabkan retraksi hilus ke atas.
13. Tuberkulosis paru lama tenang
Bintik-bintik kalsifikasi serta garis fibrosis pada kedua lapangan paru atas.
14. Tuberkulosis miliar Bercak-bercak granuler pada seluruh lapangan kedua paru
15. Hamartoma Nodul berbentuk bulat atau bergelombang (globulated) dengan batas yang tegas. Biasanya <4 cm dan sering mengandung kalsifikasi berbentuk bercak-bercak garis atau gambaran pop corn.
16. Kista paru Bayangan bulat berdinding tipis dengan ukuran bervariasi.
Bila kista paru lebih dari satu dan tersebar di kedua paru dikenal sebagai paru polikistik.
17. Tumor paru Perselubungan homogen yang berbatas tegas pada daerah paru.
18. Metastasis paru Gambaran coin lesion pada kedua lapangan paru.
19. Bronkopneumonia Bercak infiltrat pada lapangan bawah/tengah paru.
20. Edema pulmonum Perselubungan perihilar bilateral yang memberikan gambaran “bat wings appearance”.
21. Hidropneumotorak s
Perselubungan homogen pada bagian basal paru yang menutupi sinus, diafragma, serta batas jantung disertai hiperlusen avaskuler pada bagian atasnya yang meberikan gambaran air fluid level (+). Jantung sulit dinilai.
2. DD dan ciri-ciri radiologis gambaran lusen
NO. DIAGNOSA
BANDING GAMBARAN RADIOLOGIS
1. Emfisema Toraks berbentuk silindrik. Bayangan paru lebih radiolusen pada seluruh paru atau lobaris ataupun segmental, corakan jaringan paru tampak lebih jelas, vaskular paru yang relatif jarang. Diafragma letak rendah dengan bentuk yang datar dan peranjakan yang berkurang. Jantung ramping, sela iga melebar.
2. Bronkiektasis Bronkovaskular yang kasar yang umumnya terdapat di lapangan bawah paru, atau gambaran garis-garis translusen yang panjang menuju ke hilus dengan bayangan konsolidasi sekitarnya akibat peradangan sekunder, kadang-kadang juga bisa berupa bulatan=bulatan translusen yang sering dikenal sebagai gambaran sarang tawon (honey comb appearance).
Bulatan-bulatan ini dapat berukuran besar (diameter 1- 10cm) yang berupa kista-kista translusen dan kadang- kadang berisi cairan (air fluid level) akibat peradangan sekunder.
3. Pneumotoraks Bayangan radiolusen yang tanpa struktur jaringan paru (avascular pattern) dengan batas paru berupa garis radioopak tipis berasal dari pleura viseral. Jika pneumotoraks luas, akan menekan jaringan paru ke arah hilus atau paru menjadi kuncup/kolaps di daerah
hilus dan mendorong mediastinum ke arah kontralateral. Sela iga menjadi lebih lebar.
4. Flail chest Bayangan udara yang terlihat akibat kontusio paru.
Gambaran fraktur kosta yang multipel.
5. Kista Paru Tampak hilus normal, corakan paru bertambah, ronga luscen/opak berdinding tipis reguler, soliter/multipel di kedua lapang paru
6. Caverne Tampak bayangan rongga luscent, berdinding agak tebal, irreguler, avaskuler
3. Sebutkan klasifikasi TB paru
Menurut CDC
https://wonder.cdc.gov/wonder/prevguid/p0000425/p0000425.asp
Tabel 1. Klasifikasi TB Menurut CDC
Kelas Tipe Deskripsi
TB-0 -Tidak
Terekspos TB -Tidak terinfeksi
TB
Tidak ada riwayat terpajan dengan penderita TB. Reaksi negative pada tes tuberkulin
TB-1 - Terekspos TB - Tidak ada bukti
terinfeksi
Terdapat riwayat terpajan TB. Reaksi negative pada tes tuberculin
TB-2 -Terinfeksi TB -TIdak Sakit TB
Reaksi positif pada tes tuberculin. Pemeriksaan bakteri negative. Tidak ada gejala dan tanda sakit TB dan gambaran radiologi TB
TB-3 Sakit TB Pemeriksaan BTA positif atau didapatkan reaksi tuberculin positif dan gambaran radiologis yang mendukung
TB-4 Riwayat Terkena
TB Riwayat sakit TB, didapatkan gambaran radiologis yang abnormal dengan reaksi tuberculin positif, pemeriksaan BTA negative, tidak ada gejala terdapat dan tidak terdapat gambaran radiologis khas TB
TB-5 Suspek TB Diagnosis ditunda (pasien tidak masuk ke dalam kelas manapun selama lebih dari 3 bulan)
Menurut WHO
http://apps.who.int/iris/bitstream/10665/79199/1/9789241505345_eng.pdf
Klasifikasi berdasarkan tempat infeksi a. Tuberkulosis Paru
Tuberkulosis paru (TBP) mengacu pada kasus TB yang dikonfirmasi secara bakteriologis atau didiagnosis secara klinis melibatkan parenkim paru atau traktus trakeobronkial.TB miliar diklasifikasikan sebagai TBP karena adanya lesi di paru- paru.Tuberkulosis limfadenopati intra-toraks (mediastinum dan / atau hilar) atau
tuberkulosis efusi pleura, tanpa kelainan radiografi di paru-paru, merupakan kasus TB ekstrapulmoner.Pasien yang mengidap TB paru dan ekstrapulmoner harus diklasifikasikan sebagai kasus TB paru.
b. Tuberkulosis Ekstraparu
Tuberkulosis ekstrapulmoner (TBEP) mengacu pada kasus bakteriologis atau klinis yang didiagnosis TB namun melibatkan organ selain paru-paru, mis.pleura, kelenjar getah bening, perut, saluran genitourinari, kulit, persendiandan tulang, meninges.
Klasifikasi berdasarkan riwayat pengobatan TB sebelumnya
a. Pasien baru adalah pasien tidak pernah diobati untuk TB atau telah menggunakan obat anti-TB kurang dari 1 bulan.
b. Pasien yang dirawat sebelumnya telah menerima 1 bulan atau lebih obat anti-TB di masa lalu. Mereka lebih jauh diklasifikasikan berdasarkan hasil pengobatan terkini sebagai berikut:
Pasien relaps yang sebelumnya pernah diobati untuk TB, dinyatakan sembuh atau diobati pada akhir pengobatan terbaru mereka, dan sekarang didiagnosis dengan episode TB berulang (benar-benar kambuh atau episode baru TB yang disebabkan oleh infeksi ulang).
Pengobatan gagal adalah mereka yang sebelumnya pernah diobati untuk TB hingga akhir namun hasil akhir pengobatan mereka tidak dinyatakan sembuh (pemeriksaan BTA masih positif)
Pengobatan putus obat adalah mereka yang sebelumnya pernah diobati untuk TB lalu berhenti sebelum waktunya dan tidak melanjutkan pengobatan mereka hingga akhir.
Klasifikasi berdasarkan resistansi obat
Kasus diklasifikasikan dalam kategori berdasarkan uji kepekaan terhadap obat (DST) isolat klinis yang dikonfirmasi
M. tuberculosis:
a. Monoresistensi: resistansi terhadap satu obat anti-TB lini pertama saja.
b. Resistansi Polidrug: resistensi terhadap lebih dari satu obat anti-TB lini pertama (selain isoniazid dan rifampisin).
c. Resistansi multidrug: resisten setidaknya terhadap isoniazid dan rifampisin.
d. Resistansi obat ekstensif: resistensi terhadap fluoroquinolone dan setidaknya satu dari tiga lini kedua obat suntik (capreomycin, kanamisin dan amikasin), selain ketahanan multidrug.
e. Resistansi rifampisin: resistensi terhadap rifampisin yang terdeteksi menggunakan metode fenotipik atau genotipik, dengan atau tanpa perlawanan terhadap obat anti-TB lainnya. Ini termasuk resistensi terhadap rifampisin, baikmonoresistensi, resistensi multidrug, resistensi polydrug atau resistansi obat ekstensif.
Klasifikasi berdasarkan status HIV a. Pasien HIV-positif TB b. Pasien HIV-negatif TB
c. Pasien TB dengan Status HIV Tidak Diketahui
4. Patofisiologi dan ciri-ciri radiologis pada TB anak
Penentuan klasifikasi dan tipe kasus TB pada anak tergantung dari hal berikut:
Lokasi atau organ tubuh yang terkena:
a. Tuberkulosis Paru. Tuberkulosis paru adalah tuberkulosis yang menyerang jaringan (parenkim) paru, tidak termasuk pleura (selaput paru) dan kelenjar pada hilus.
b. Tuberkulosis Ekstra Paru. Tuberkulosis yang menyerang organ tubuh lain selain paru, misalnya pleura, selaput otak, selaput jantung (pericardium), kelenjar lymfe, tulang, persendian, kulit, usus, ginjal, saluran kencing, alat kelamin, dan lain-lain. Anak dengan gejala hanya pembesaran kelenjar tidak selalu menderita TB Ekstra Paru. Pasien TB paru dengan atau tanpa TB ekstra paru diklasifikasikan sebagai TB paru
Riwayat pengobatan sebelumnya:
a. Baru
Kasus TB anak yang belum pernah mendapat pengobatan dengan OAT atau sudah pernah menelan OAT kurang dari satu bulan ( 28 dosis) dengan hasil pemeriksaan bakteriologis sesuai definisi di atas, lokasi penyakit bisa paru atau ekstra paru.
b. Pengobatan ulang
Kasus TB Anak yang pernah mendapat pengobatan dengan OAT lebih dari 1 bulan ( 28 dosis) dengan hasil pemeriksaan bakteriologis sesuai definisi di atas, lokasi penyakit bisa paru atau ekstra paru. Berdasarkan hasil pengobatan sebelumnya, anak dapat diklasifikasikan sebagai kambuh, gagal atau pasien yang diobati kembali setelah putus berobat (lost to follow-up).
Berat dan ringannya penyakit
a. TB ringan: tidak berisiko menimbulkan kecacatan berat atau kematian, misalnya TB primer tanpa komplikasi, TB kulit, TB kelenjar dll
b. TB berat: TB pada anak yang berisiko menimbulkan kecacatan berat atau kematian, misalnya TB meningitis, TB milier, TB tulang dan sendi, TB abdomen, termasuk TB hepar, TB usus, TB paru BTA positif, TB resisten obat, TB HIV.
Status HIV
Pemeriksaan HIV direkomendasikan pada semua anak suspek TB pada daerah endemis HIV atau risiko tinggi terinfeksi HIV. Berdasarkan pemeriksaan HIV, TB pada anak diklasifikasikan sebagai:
a. HIV positif b. HIV negatif
c. HIV tidak diketahui
d. HIV expose/ curiga HIV. Anak dengan orang tua penderita HIV diklasifikasikan sebagai HIV expose, sampai terbukti HIV negatif. Apabila hasil pemeriksaan HIV menunjukkan hasil negatif pada anak usia < 18 bulan, maka status HIV perlu diperiksa ulang setelah usia > 18 bulan.
Resistensi Obat
Pengelompokan pasien TB berdasarkan hasil uji kepekaan M. tuberculosis terhadap OAT terdiri dari:
a. Monoresistance adalah M. tuberculosis yang resistan terhadap salah satu jenis OAT lini pertama.
b. Polydrug Resistance adalah M. tuberculosis yang resistan terhadap lebih dari satu jenis OAT lini pertama selain Isoniazid (H) dan Rifampisin (R) secara bersamaan.
c. Multi Drug Resistance (MDR) adalah M. tuberculosis yang resistan terhadap Isoniazid (H) dan Rifampisin (R) dengan atau tanpa OAT lini pertama lainnya.
d. Extensive Drug Resistance (XDR) adalah MDR disertai dengan resistan terhadap salah satu OAT golongan fluorokuinolon dan minimal salah satu dari OAT lini kedua jenis suntikan yaitu Kanamisin, Kapreomisin dan Amikasin.
e. Rifampicin Resistance adalah M. tuberculosis yang resistan terhadap Rifampisin dengan atau tanpa resistansi terhadap OAT lain yang dideteksi menggunakan metode pemeriksaan yang sesuai, pemeriksaan konvensional atau pemeriksaan cepat. Termasuk dalam kelompok ini adalah setiap resistansi terhadap rifampisin dalam bentuk Monoresistance, Polydrug Resistance, MDR dan XDR.
Patofisiologi TB anak
Penularan tuberkulosis primer terjadi karena batuk atau percikan ludah yang mengandung basil Mycobacterium Tuuberkulosis bertebaran di udara, kemudian terhirup oleh anak yang pada saat itu sistem imunitas dalam tubuhnya menurun sehingga mudah terinfeksi. Basil tersebut berkembangbiak perlahan-lahan dalam paru sehingga menyebabkan kelainan paru. Basil ini bila menetap di jaringan paru, ia akan tumbuh dan berkembangbiak dalam sitoplasma makrofag. Basil juga dapat terbawa masuk ke organ tubuh lain yang nantinya bisa menyebabkan tuberkulosis hati, ginjal, jantung, kulit dan lain-lain (UKK PP IDAI, 2005).
Bersamaan dengan itu, sebagian kuman akan dibawa melalui cairan getah bening ke kelenjar getah bening yang terdekat disamping bronkus. Dari kedua tempat tersebut, kuman akan menimbulkan reaksi tubuh, dan sel-sel kekebalan tubuh akan berkumpul. Dalam waktu 4 hingga 8 minggu akan muncul daerah kecil di tengah-
tengah proses tersebut dimana terdapat jaringan tubuh yang mati (perkijuan) yang dikelilingi sel-sel kekebalan tubuh yang makin membesar. Perubahan-perubahan yang terjadi pada paru dan kelenjar getah bening ini dikenal sebagai tuberkulosis primer (Harun, 2002). Basil Mycobacterium Tuberculosis ini dapat bertahan selama 1-2 jam pada suasana lembab dan gelap, sebaliknya akan mati jika terkena sinar matahari. Dalam jaringan tubuh kuman ini dapat dormant, tertidur lama selama beberapa tahun (Depkes RI, 2001).
5. PJB sianotik dan non sianotik dan gambaran pada foto thoraks
6. Skematis gambar dan terangkan proses terjadinya sinar X Zat-zat pelapis film:
a. Supercoat, untuk melindungi emulsi film
b. Emulsi film, emulsi silver bromide yang terdiri atas AgBr, AgCl, dan AgI. Tebel emulsi adalah 0,001 inc (0,0025 cm)
c. Substratum berfungsi sebagai perekat antara emulsi ke alas film
d. Alas film terdiri atas polyester base
Sifat-sifat sinar X
Sinar X mempunyai beberapa sifat fisik, yaitu:
a. Daya tembus
Sinar X dapat menembus bahan, dengan daya tembus sangat besar dan digunakan dalam radiografi.Makin tinggi tegangan tabung (besarnya KV) yang digunakan,
makin besar daya tembusnya.Makin rendah berat atom atau kepadatan suatu benda, makin besar daya tembus sinarnya.
b. Pertebaran
Apabila berkas sinar X melalui suatu bahan atau suatu zat, maka berkas tersebut akan bertebaran ke segala jurusan, menimbulkan radiasi sekunder (radiasi hambur) pada bahan/zat yang dilaluinya. Hal ini akan mengakibatkan terjadinya gambar radiograf dan pada film akan tampak pengaburan kelabu secara menyeluruh. Untuk mengurangi akibat radiasi hambur ini, maka antara subyek dengan film rontgen diletakkan grid.Grid terdiri atas potongan-potongan timah tipis yang letaknya sejajar, masing-masing dipisahkan oleh bahas tembus sinar.
c. Penyerapan
Sinar X dalam radiografi diserap oleh bahan atau zat sesuai dengan berat atom atau kepadatan bahan/zat tersebut.Makin tinggi kepadatannya atau berat atomnya, makin besar penyerapannya.
d. Efek fotografik
Sinar X dapat menghitamkan emulsi film (emulsi perak-bromide) setelah diproses secara kimiawi di kamar gelap.
e. Pendar flour
Sinar X menyebabkan bahan-bahan tertentu seperti kalsium tungstat atau zink sulfid memendarkan cahaya (luminisensi), bila bahan tersebut dikenai radiasi sinar X. Luminisensi ada 2 jenis yaitu:
- Fluoresensi
Yaitu akan memendarkan cahaya sewaktu ada radiasi sinar X saja - Fosforisensi
Pemendaran cahaya akan berlangsung beberapa saat walaupun radiasi sinar X sudah dimatikan
f. Ionisasi
Efek primer sinar X apabila mengenai sesuatu bahan atau zat akan menimbulkan ionisasi partikel-partikel bahan atau zat terrsebut.
g. Efek biologik
Sinar X akan menimbulkan perubahan-perubahan biologik pada jaringan. Efek biologik ini dipergunakan dalam pengobatan radioterapi.
Pembuatan sinar X
Untuk pembuatan sinar X diperlukan sebuah tabung ronsen hampa udara dimana terdapat elektron-elektron yang diarahkan dengan kecepatan tinggi pada suatu sasaran. Dari proses tersebut diatas terjadi suatu keadaan dimana energi elektron sebagian bedar dirubah menjadi panas dan sebagian kecil dirubah menjadi sinar X.
Suatu tabung pesawat ronsen mempunyai beberapa persyaratan, yaitu:
- Mempunyai sumber electron
Sebagai sumber elektron adalah kawat pijar atau filamen pada katode di dalam tabung pesawat ronsen. Pemanasan filamen dilakukan dengan suatu transformator khusus
- Gaya yang mempercepat gerakan electron
Gaya tersebut bergantung pada tegangan yang dipasang pada tabung ronsen
- Lintasan elektron bebas dalam ruang hampa udara
Lintasan ini terjadi dalam ruang yang praktis hampa udara di antara katoda dan anoda
- Alat pemusat berkas elektron
Alat ini menyebabkan elektron-elektron tidak bergerak terpencar-pencar, tetapi terarah ke bidang fokus
- Penghenti gerakan electron
Penghenti atau penghambat gerakan elektron dapat dibedakan atas:
a) Keping wolfarm yang ditanamkan di dalam tembaga pada tabung ronsen anoda diam
b) Piring wolfarm di atas tangkai molybdenum pada tabung ronsen anoda putar.
Pada ujung tangkai ini terdapat rotor motor listrik.
Wolfarm adalah bahan fokus yang mempunyai titik lebur yang tinggi, mencapai 3400 derajat celcius dan nomor atom 74. Secara teknis syarat-syarat tersebut diatas terpenuhi oleh tabung pesawat ronsen yang terdiri atas:
- Tabung gelas silindrik hampa udara
- Katoda dengan filamen yang terbuat dari kawat tungsten yang mempunyai titik lebur tinggi. Filamen ini terdapat di dalam alat pemusat berkas elektron
- Anoda dimana terdapat bidang fokus yang merupakan sasaran yang akan ditubruk oleh elektron-elektron.
Percepatan gerakan elektron diperoleh dari generator tegangan tinggi. Pada suatu tabung sinar X dengan lingkaran transformatornya, terdapat bagian-bagian sebagai berikut:
- Tabung gelas silindrik hampa udara
- Filamen
- Transformator
- Target
- Pelindung timah
- Jendela
- Radiator pendingin
- Autotransformator
- Pengukur miliampere
Proses terjadinya sinar X dari tabung ronsen
Urutan proses terjadinya sinar X adalah sebagai berikut:
a. Katoda (filamen) dipanaskan lebih dari 2000 derajat celcius sampai menyala dengan mengalirkan listrik yang berasal dari transformator
b. Karena panas, elektron-elektron dari katode terlepas
c. Sewaktu dihubungkan dengan transformator tegangan tinggi, elektron-elektron akan dipercepat gerakannya menuju anoda dan dipusatkan ke alat pemusat
d. Filamen dibuat relatif negatif terhadap sasaran dengan memilih potensial tinggi
e. Awan-awan elektron mendadak dihentikan pada sasaran sehingga terbentuk panas (>99%) dan sinar X (<1%)
f. Pelindung timah akan mencegah keluarnya sinar X dari tabung sehingga sinar X yang terbentuk hanya dapat keluar melalui jendela
g. Panas yang tinggi pada sasaran akibat benturan elektron ditiadakan oleh radiator pendingin.
7. Skematis gambar dan terangkan proses terjadinya USG Prinsip USG
Definisi
Ultrasonik adalah gelombang suara dengan frekuensi lebih tinggi daripada kemampuan pendengaran telinga manusia, sehingga kita tidak bisa mendengarnya sama sekali. Suara yang dapat didengar manusia mempunyai frekuensi antara 20 – 20.000 Cpd (Cicles per detik- Hertz). Sedangkan dalam pemeriksaan USG ini menggunakan frekuensi 1- 10 MHz ( 1- 10 juta Hz).
Gelombang suara frekuensi tinggi tersebut dihasilkan dari kristal-kristal yang terdapat dalam suatu alat yang disebut transduser. Perubahan bentuk akibat gaya mekanis pada kristal, akan menimbulkan tegangan listrik. Fenomena ini disebut efek Piezo-electric, yang merupakan dasar perkembangan USG selanjutnya. Bentuk kristal juga akan berubah bila dipengaruhi oleh medan listrik. Sesuai dengan polaritas medan listrik yang melaluinya, kristal akan mengembang dan mengkerut, maka akan dihasilkan gelombang suara frekuensi tingi.
Sumber Cahaya
Teknologi radiasi yang diyakini paling kecil bahayanya atau bahkan tidak ada sama sekali adalah MRI. Pasalnya, diagnostic imaging berteknologi tinggi ini menggunakan medan magnet, frekuensi radio, dan seperangkat komputer untuk menghasilkan gambar berupa potongan-potongan penampang tubuh manusia. Gambar ini diperoleh dari hasil interaksi antara molekul sel tubuh dan sinyal yang dipancarkan oleh frekuensi radio. Data yang didapat kemudian diolah komputer gambar yang kemudian dicetak dalam bentuk foto.
Citra yang dihasilkan dari USG adalah memanfaatkan hasil pantulan (echo) dari gelombang ultrasonik apabila ditrasmisikan pada tissue atau organ tertentu. Echo dari gelombang tersebut kemudian dideteksi dengan transduser, yang mengubah gelombang akusitik ke sinyal elektronik untuk dioleh dan direkonstruksi menjadi suatu citra.
Perkembangan tranduser ultrasonik dengan kemampuan resolusi yang baik, dikuti dengan makin majunya teknologi komputer digital serta perangkat lunak pendukungnya, membuat pengolahan citra secara digital dimungkinkan dalam USG, bahkan untuk membuat rekonstruksi bentuk janin bayi dalam 3 dimensi dan 4 dimensi sudah mulai dikenal.
Komponen dalam Mesin USG
Pada prinsipnya, ada tiga komponen mesin USG. Pertama, transduser, komponen yang dipegang dokter atau tenaga medis, berfungsi mengalirkan gelombang suara dan menerima pantulannya dan mengubah gelombang akusitik ke sinyal elektronik. Kedua, monitor, berfungsi memunculkan gambar. Ketiga, mesin USG sendiri, berfungsi mengubah pantulan gelombang suara menjadi gambar di monitor. Tugasnya mirip dengan central proccesing unit (CPU) pada komputer personal.
Peralatan Yang Digunakan 1. Transducer
Transducer adalah komponen USG yang ditempelkan pada bagian tubuh yang akan diperiksa, seperti dinding perut atau dinding poros usus besar pada pemeriksaan prostat. Di dalam transducer terdapat kristal yang digunakan untuk menangkap pantulan gelombang yang disalurkan oleh transducer. Gelombang yang diterima masih dalam bentuk gelombang akusitik (gelombang pantulan) sehingga fungsi kristal disini adalah untuk mengubah gelombang tersebut menjadi gelombang elektronik yang dapat dibaca oleh komputer sehingga dapat diterjemahkan dalam bentuk gambar.
Gambar 1. Transduser USG
1. Monitor yang digunakan dalam USG (gambar termasuk mesin USG)
Gambar 2. Monitor yang digunakan USG
3. Mesin USG
Mesin USG merupakan bagian dari USG dimana fungsinya untuk mengolah data yang diterima dalam bentuk gelombang. Mesin USG adalah CPUnya USG sehingga di dalamnya terdapat komponen-komponen yang sama seperti pada CPU pada PC.
Prinsip kerja usg
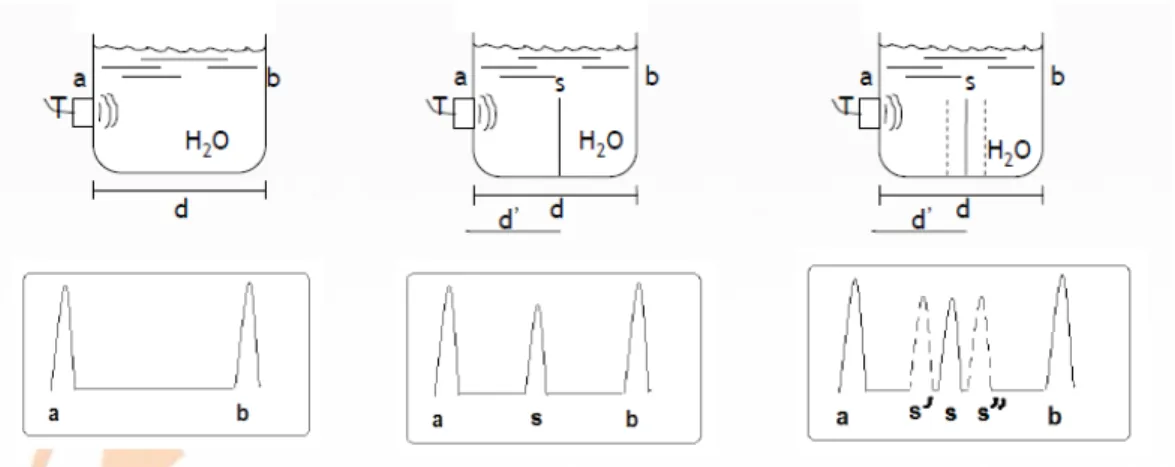
Transduser (kristal piezoelektrik) mengirimgelombang ultrasonik pada dinding berlawanan, kemudian gelombang dipantulkan dan terima lagi oleh transduser.
Selanjutnya transduser akanmeneruskannya ke amplifier berupa gelombang listrik, kemudian gelombang tersebut ditangkap oleh CRT (osiloskop). Gambaran yang diperoleh CRT tergantung teknik scanning yang digunakan. Ada 3 metode teknik scanning, yaitu A scanning, B scanning danM scanning.
A Scanning (Amplitude Scanning)
Ultrasonik dari transdusermencapai dinding b kemudian dipantulkan ke dinding a dan diterima transduser lagi. Scanning ini digunakan untuk diagnosis tumor otak (echo encephalography), penyakit mata misalnya bentuk kornea, lensa, tumor retina dl.
Gambar 3. Ilustrasi amplitude scanning
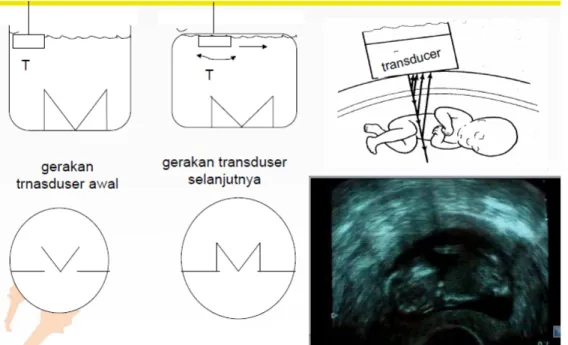
B Scanning (Bright Scanning)
Metode ini banyak di gunakan di klinik karena bisa di peroleh gambaran dua dimensi dari bagian tubuh. Prinsipnya sama dengan A scanning, tetapi transdusernya digerakkan (moving). Gerakan dari transduser mula--mula akan menghasilkan echo (terlihat adanya dot), dot ini disimpan dalam CRT. Setelah transduser digerakkan kearah lain, dihasilkan echo pula sehingga tercipta gambar 2 dimensi. Scanning tipe ini digunakan untuk memperoleh informasi tentang struktur dalam misalnya hati, lambung, usus, jantung janin dll. Mendeteksi kehamilan sekitar 6 minggu, kelainan uterus, kasus perdarahan abnormal, abortus dll. Memberikan infformasi lebih banyak daripada sinar X dengan resiko lebih kecil.
Gambar 4. Ilustrasi dari Bright Scanning
M Scanning (Modulation Scanning)
Scanning inimerupakan duametode yang digunakan untuk memperoleh informasi tentang gerakan alat. (gabungan antara A scanning dan B scanning). A scanning ada dalamkeadaan diamdan echo terjadi oleh B scanning. Scanning ini digunakan untuk mencari informasi tentang gerakan jantung, gerakan vulva, atau mengukur aliran darah (teknik Dopppler), efusi pericardial (penimbunan cairan dalamkantong jantung).
Dapat digunakan untuk diagnosa dan dapatmemantau kemajuan hasil terapi.
Proses Pengambilan Gambar
Prinsip kerjanya menggunakan Gelombang Ultrasonik yang dibangkitkan oleh kristal yang diberikan gelombang listrik. Gelombang ultrasonik adalah gelombang suara yang melampaui batas pendengaran manusia yaitu diatas 20 kHz atau 20.000 Hz atau 20.000 getaran per detik. Kristal nya bisa terbuat dari berbagai macam, salah satunya adalah Quartz. Sifat kristal semacam ini, akan memberikan getaran jika diberikan gelombang listrik. Alat ultrasonik sendiri ada berbagai tipe. Ada Tipe Scan A, B dan C. Yang biasa untuk mendeteksi crack pada baja adalah tipe A. Prinsip kerjanya mudah sekali. Tinggal menggunakan sensor ultrasonik untuk mengirimkan gelombang ultrasonik dan menangkapnya kembali.
Tipe B yaitu pada layar monitor (screen) echo nampak sebagai suatu titik dan garis terang dan gelapnya bergantung pada intensitas echo yang dipantulkan dengan sistem ini maka diperoleh gambaran dalam dua dimensi berupa penampang irisan tubuh. Yang tipe C dapat menampilkan Citra 3 Dimensi dengan cara menangkap pantulan-pantulan yang berbeda dari tebal tipisnya benda dalam suatu cairan. Karena ada berbagai macam gelombang ultrasonik yang dipantulkan dalam waktu yang berbeda, gelombang- gelombang ini lalu diterjemahkan oleh prosesor untuk dirubah menjadi gambar.
Transducer bekerja sebagai pemancar dan sekaligus penerima gelombang suara. Pulsa listrik yang dihasilkan oleh generator diubah menjadi energi akustik oleh transducer yang dipancarkan dengan arah tertentu pada bagian tubuh yang akan dipelajari. Sebagian akan dipantulkan dan sebagian lagi akan merambat terus menembus jaringan yang akan menimbulkan bermacam-macam pantulan sesuai dengan jaringan yang dilaluinya.
Pantulan yang berasal dari jaringan-jaringan tersebut akan membentur transducer, dan kemudian diubah menjadi pulsa listrik lalu diperkuat dan selanjutnya diperlihatkan dalam bentuk cahaya pada layar osciloscope.
8. Skematis gambar dan terangkan proses terjadinya MRI MRI (Magnetic Resonance Imaging)
Definisi
Magnetic Resonance Imaging (MRI) adalah suatu alat kedokteran di bidang pemeriksaan diagnostik radiologi , yang menghasilkan rekaman gambar potongan penampang tubuh / organ manusia dengan meng-gunakan medan magnet berkekuatan antara 0,064 – 1,5 tesla (1 tesla = 1000 Gauss) dan resonansi getaran terhadap inti atom hidrogen. Beberapa faktor kelebihan yang dimiliki-nya, terutama kemampuannya membuat potongan koronal, sagital, aksial dan oblik tanpa banyak memanipulasi posisi tubuh pasien sehingga sangat sesuiai untuk diagnostik jaringan lunak.
Teknik penggambaran MRI relatif komplek karena gambaran yang dihasilkan tergantung pada banyak parameter. Bila pemilihan para-meter tersebut tepat, kualitas gambar MRI dapat memberikan gambaran detail tubuh manusia dengan perbedaan yang kontras, sehingga anatomi dan patologi jaringan tubuh dapat dievaluasi secara teliti. Untuk
menghasilkan gambaran MRI dengan kualitas yang optimal sebagai alat diag-nostik, maka harus memperhitungkan hal-hal yang berkaitan dengan teknik penggambaran MRI, antara lain: Persiapan pasien serta teknik pemeriksaan pasien yang baik, Kontras yang sesuai dengan tujuan pemeriksaanya, Artefak pada gambar dan cara mengatasinya, Tindakan penyelamatan terhadap keadaan darurat.
Selanjutnya MRI bila ditinjau dari tipenya terdiri dari MRI yang memiliki kerangka terbuka (open gantry) dengan ruang yang luas dan MRI yang memiliki kerangka (gantry) biasa yang berlorong sempit. Sedangkan bila ditinjau dari kekuatan magnetnya terdiri dari MRI Tesla tinggi ( High Field Tesla ) memiliki kekuatan di atas 1 – 1,5 T, MRI Tesla sedang (Medium Field Tesla) memiliki kekuatan 0,5 – T, MRI Tesla rendah (Low Field Tesla) memiliki kekuatan di bawah 0,5 T. Sebaiknya suatu rumah sakit memilih MRI yang memiliki tesla tinggi karena alat tersebut dapat digunakan untuk tehnik Fast Scan yaitu suatu tehnik yang memungkinkan 1 gambar irisan penampang dibuat dalam hitungan detik, sehingga kita dapat membuat banyak irisan penampang yang bervariasi dalam waktu yang sangat singkat. Dengan banyaknya variasi gambar membuat suatu lesi menjadi menjadi lebih spesifik.
spinning dan precessing. Dari hasil penemuan kedua orang diatas kemudian lahirlah alat Nuclear Magnetic Resonance (NMR) Spectrometer, yang penggunaannya terbatas pada kimia saja.
Prinsip MRI
Pasien ditempatkan dalam medan magnet, dan gelombang elektromagnet pulsa diterapkan untuk membangkitkan “objective nuclide” di dalam tubuh. Nuclide yang dibangkitkan akan kembali ke dalam energi semula dan akan melepaskan energi yang diserap sebagai
gelombang elektromagnet. Gelombang elektromagnet yang dilepas ini adalah sinyal MR.
Sinyal ini dideteksi dengan kumparan (coil) untuk membentuk suatu gambar (image).
Yang perlu diperhatikan dengan memakai MR adalah nucleus (proton di dalam tubuh).
Nucleus mempunyai massa dan muatan positif serta berputar pada sumbunya. Nucleus yang berputar ini dianggap sebagai suatu magnet batang kecil (smal bar magnet). Karena nucleus ditempatkan di dalam medan magnet statis, maka akan berputar (precession).
Ketika suatu pulsa RF yang mempunyai frekuensi sama dengan kecepatan/frekuensi dari putaran diberikan, nucleus menyerap energi dari pulsa (yang disebut gejala resonansi).
Pulsa RF adalah gelombang elektromagnet dan disebut pulsa RF (Radio Frequency) karena band frekuensinya. Ketika pulsa RF dimatikan, nucleus kembali ke keadaan semula sambil melepaskan energi yang diserap (yang disebut relaxation). Dengan membuat nucleus memancarkan sinyal ketika melepaskan energi yang diserap, suatu gambar (image) dihasilkan.
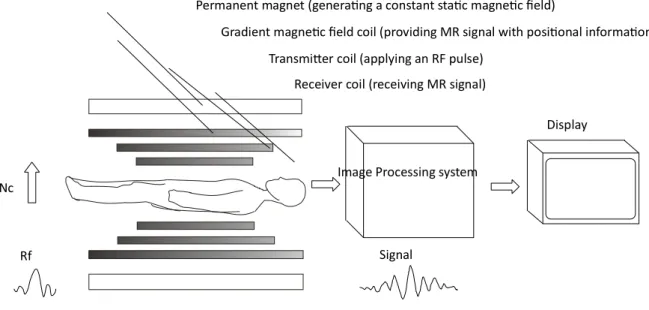
Gambar 9 Komposisi dasar sistem MRI
Image Processing system
Signal Rf
Display Permanent magnet (generating a constant static magnetic field)
Gradient magnetic field coil (providing MR signal with positional information) Transmitter coil (applying an RF pulse)
Receiver coil (receiving MR signal)
Nc
2. Kelainan-kelainan pada CT SCAN kepala 1. Adenoma Dituitari/Adenoma Hipofise
Hampir semua tumor hipofise berasal dari sel endokrin hipofise, sehingga tumor hipofise dikenal sebagai adenoma hipofise . Insidennya diperkirakan 5-10% dari tumor otak yang berupa masa intraseler dengan sekresi, masa intraseler non sekresi atau masa dengan pembesaran ekstra seler. Kharakteristik dari adenoma hipofise adanya endokrinopati dan penekanan tumor pada jaringan sekitarnya, menyebabkan penekanan khiasma optikus. Prevalensi yang sering terjadi pada usia 30-40 tahun.
Tumor biasanya solid, dan bila terdapat pembentukan kista, nekrosis atau perdarahan menunjukkan degenerasi keganasan. Gambaran CT Scan:
Terdapat gambaran hipodens yang berlokasi sekitar sela tursika, yang melebar dalam lingkungan konveks keatas dari kelenjar hipofisis
Pada makroadenoma, terlokasi secara sentral dan simetris pada sisterna supraseler dengan gambaran agak hiperdens, dengan kontras menunjukkan enchanchement
Bila adenoma kistik memperlihatkan gambaran hipoden dengan enchancement cincin sekitarnya
Adanya perdarahan pada adenoma menunjukkan gambaran hiperdens yang bulat dan ireguler
2. Pilocytic Astrositoma
Merupakan jenis astrositoma dengan grade rendah (grade 1). Tumor tersebut sering didapat pada usia muda (9-10 tahun), dan sering diketemukan di daerah ventrikel atau
serebelum dan jarang pada sereberum. Insidennya diperkirakan 4% dari tumor intrakranial dan 8% dari glioma. Gambaran CT Scan:
Menunjukkan gambaran hipodens bentuk tak teratur dan tepi tak rata. Pada jenis lain mungkin diketemukan kista. Kalsifikasi didapat 8-10% dan efek dari masa 50%
kasus. Enchanchement pada 50% kasus, biasanya tak merata.
3. Stadium serebritis dini (Early Cerebritis)
Terjadi reaksi radang local dengan infiltrasi polymofonuklear leukosit, limfosit dan plasma sel dengan pergeseran aliran darah tepi, yang dimulai pada hari pertama dan meningkat pada hari ke 3.Sel-sel radang terdapat pada tunika adventisia dari pembuluh darah dan mengelilingi daerah nekrosis infeksi.Peradangan perivaskular ini disebut cerebritis. Saat ini terjadi edema di sekita otak dan peningkatan efek massa karena pembesaran abses.
Gambar 10. CT Scan early cerebritis
Pada hari pertama terlihat daerah yang hipodens dengan sebagiangambaran seperti cincin.
Pada hari ketiga gambaran cincin lebih jelas, sesuai derngandiameter cerebritisnya, didapati mengelilingi pusat nekrosis.
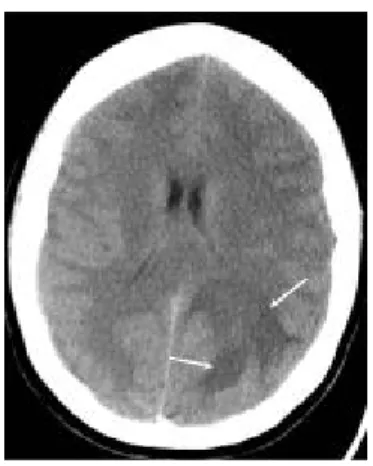
4. Stroke Iskemik pada Early Ischaemic Change
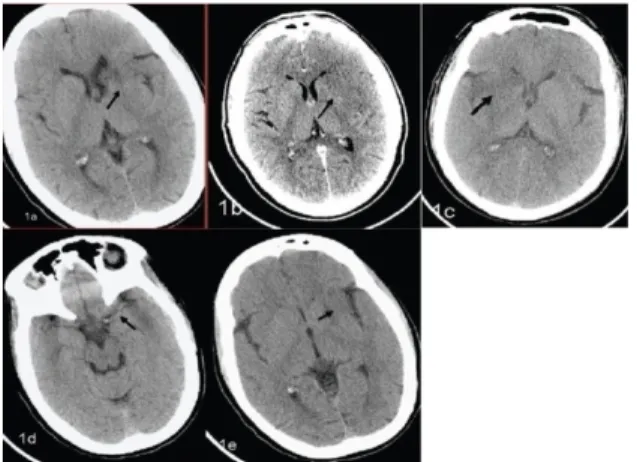
CT Scan kepala non kontras (Non-Contrast Computed Tomography / NCCT).Modalitas ini baik digunakan untuk membedakan stroke hemoragik dan stroke non hemoragik secara cepat. Selain itu, pemeriksaan ini juga berguna untuk menentukan distribusi anatomi dari stroke dan mengeliminasi kemungkinan adanya kelainan lain yang gejalanya mirip dengan stroke (hematoma, neoplasma, abses, arterovenous malformation).Ada beberapa perubahan yang spesifik yang hampir pasti menggambarkan proses-proses patologis pada iskemia, dikenal dengan Early Ischaemic Change (EIC/Perubahan Iskemik awal). Sejak diketahui adanya Early Ischaemic Change ini, anggapan sebelumnya bahwa CT hingga beberapa jam setelah onset stroke memiliki sensitifitas yang rendah adalah tidak berdasar, sedikitnya sekitar 70% kasus oklusi middle cerebral artery (MCA), tanda-tanda EIC muncul dalam 3 jam setelah onset. Tanda awal infark. NCTT menunjukkan hipodensitas nukleus lentiform (panah di A), hilangnya gray-white matter interface (panah di B), hipodensitas di nukleus lentikular (panah di C),middle cerebral/basilar artery sign (panah di D), dan hilangnya insular ribbon (panah di E).
Gambar 11. Stroke iskemik 5. Meningioma
Merupakan tumor jinak susunan saraf pusat yang berasal dari sel- sel pembentuk lapisan luar membrana arakhnoidal (arakhnoid cap cels), oleh sebab itu dapat dijumpai sepanjang durameter . Insidennya sekitar 15% dari seluruh tumor otak.
Lokasinya ektra aksial dan berkapsul.
Gambaran CT Scan:
Tanpa kontras gambaran meninioma 75% hiperdens dan 14,4% isodens
Gambaran spesifik dari meninioma berupa enchancement dari tumor dengan pemberian kontras. Meninioma tampak sebagai masa yang homogen dengan densitas tinggi, tepi bulat dan tegas.
Dapat terlihat juga adanya hiperostosis kranialis, destruksi tulang, udem otak yang terjadi sekitar tumor, dan adanya dilatasi ventrikel.
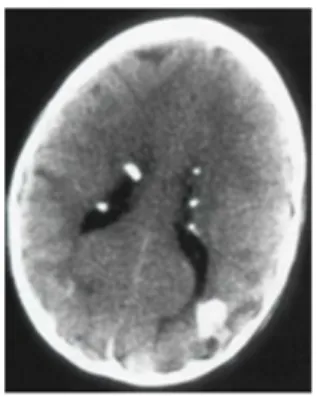
6. Nodul subependimal
Kalsifikasi nodul subependimal merupakan karakteristik tuberous sclerosis complex terlihat sangat baik dengan pemeriksaan CT scan. Nodul subependimal munculdari sekitar dinding ventrikel, menonjol ke lumen ventrikel.
Gambar 12. Nodul Supendimal
7. Fahr's Disease (FD)
Fahr's disease atau sindrom Fahr merupakan suatu kelainan neurologisyang jarang, ditandai dengan penumpukan kalsifikasi abnormal di ganglia basalisdan korteks cerebri. Deposit kalsium teridiri atas kalsium karbonat dan kalsiumposfat dengan lokasi yang paling sering di ganglia basalis, thalamus,hippocampus, korteks cerebri, substansi putih subkortikal cerebelum dan nukelusdentata.
Gambar 13. Fahr’s Disease
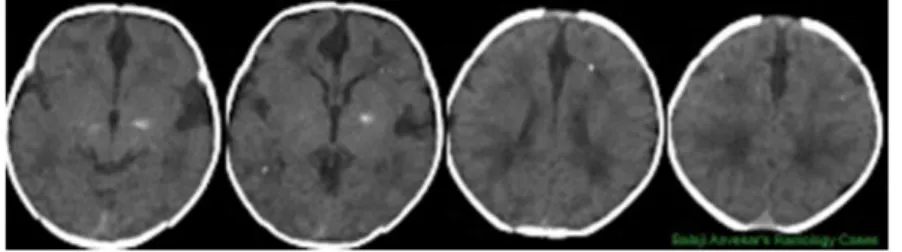
8. Kalsifikasi Intracerebri Oleh Karena Infeksi Kongenital
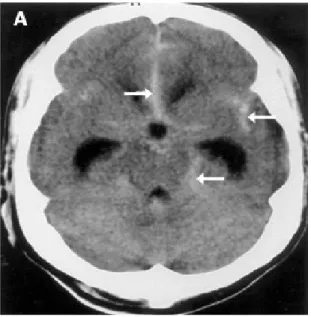
Kalsifikasi intracerebri sering dijumpai pada penderita infeksi kongenital,tetapi penampilannya tidak khas, karena proses kalsifikasi yang terjadi miripdengan penampilan trauma otak kronik. Kalsifikasi di ganglia basalis dan dikorteks cerebri kahas untuk infeksi sindrom TORCH (toxoplasmosis, rubela,CMV, dan HSV).Infeksi CMV dan toxoplasmosis menyebabkan kalsifikasi di periventrikuler dan kalsifikasi di subependimal. Akan tetapi, kalsifikasi yang taerjadi pada penderita toxoplasmosis bisa hilang setelahpengobatan. Infeksi kongenital HIV berhubungan dengan kalsifikasiperiventrikuler frontal dan kalsifikasi susbtansi putih dan cerebelar.
Infeksikongenital HSV-2 berhubungan dengan kalsifikasi di tahalamus, periventirkuler,kortikal atau kalsifikasi girus yang luas.
Gambar 14. Kalsifikasi di ganglia basalis dan korteks cerebri
Gambar 15. Kalsifikasi luas di thalamus bilateral dan peribentikular dengan dilatasi asimetris ventrikel pada toksoplasmosis kongenital
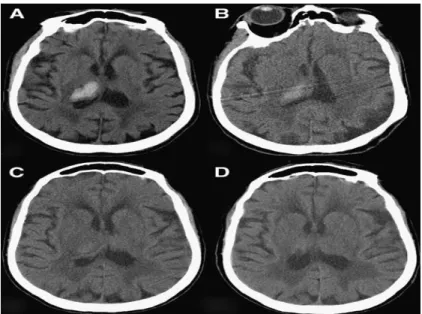
9. Stroke Hemoragik intraserebral
Penggambaran perdarahan pada CT scan tampak kontras ditentukan oleh derajat atenuasi pancaran sinar X, yang mana proporsional untuk densitas protein hemoglobin (relative konsentrasi plasma) dalam hematom.Hematoma mengandung kumpulan eritrosit, leukosit, trombosit, dan protein serum yang memiliki penampilan yang berbeda masing-masingnya pada CT dengan atenuasi di antara 30 – 60 Hounsfield units (HU), tergantung pada derajat tekanan plasma. Pada fase hiperakut, perdarahan mungkin sulit dibedakan dari korteks normal karena atenuasi yang sama. Hingga beberapa menit sampai beberapa jam, terbentuk bekuan darah dan meningkatkan atenuasi hingga 60 – 80 HU. (gambar 12). Tarikan bekuan dan tekanan serum dapat
lebih lanjut meningkatkan atenuasi hingga 80 – 100 HU di pusat hematom, sehingga pada gambaran CT tampak sebagai lesi hiperdens. Mengikuti hari-hari berikutnya, sel-sel dan protein pecah dan dihilangkan oleh makrofag, menyebabkan penurunan atenuasi yang terjadi secara perlahan, dengan penurunan yang paling banyak di perifer hematom dan berkembang berangsur-angsur ke arah pusat (gambar 12B dan 12C).
Dalam 4 hingga 9 hari, atenuasi hematoma menurun hingga sama dengan atenuasi korteks, dan antara 2 hingga 3 minggu sama dengan white matter.
Gambar 16. Penggambaran CT pada pendarahan. Serial CT scans pada hematoma thalamus dekstra. (A) Akut ICH (Intra Cerebral Hemorrhage) di thalamus kanan ditunjukkan oleh adanya daerah hiperdens di daerah thalamus kanan dengan atenuasi rata-rata 65 HU (B) CT yang diambil 8 hari setelah (A); disekeliling hematom menjadi isodens dengan otak sedangkan pusat hematom memiliki atenuasi rata-rata 45 HU. (C) CT yang diambil 13 hari setelah (A) menunjukkan evolusi hematoma dengan penurunan atenuasi. (D) CT yang diambil 5 bulan kemudian setelah (A) menunjukkan arena kecil ensephalomalasia di lokasi hematom sebelumnya.
10. Stroke hemoragik ekstraserebral.
Pada SAH (Subaraknoid Hemorrhage), CT scan adalah metode imaging yang sensitif dan spesifik untuk deteksi SAH akut, tetapi tidak sensitif untuk medeteksi SAH subakut-kronik. Untuk mendukung hasil pemeriksaan CT Scan pada SAH subakut – kronik, digunakan metode MRIfluid-attenuated inversion recovery (FLAIR) dan Gradient-Echo T2. Pada CT Scan, lesi hiperdens akibat stroke hemoragik subaraknoid akut terdapat pada lokasi-lokasi yang khas, yaitu pada fisura sylvian, supracelar cistern, basal cistern dan quadrigeminal cistern. Selain itu, dapat pula mengisi ventrikel yang dapat dilihat di kornu posterior ventrikel lateral. Gambaran CT Scan pada stroke hemoragik subaraknoid ditunjukkan oleh gambar di bawah.
Gambar 17.Acute subaraknoid hemorrhage (SAH) akibat ruptur aneurisma di arteri komunikan anterior pada pasien laki-laki usia 40 tahun. CT Scan dilakukan 2 hari setelah onset hemorragik. Gambar menunjukkan pada level fisura sylvian dan ventrikel lateral: CT scan menunjukkan SAH sebagai area dengan atenuasi yang tinggi pada fisura interhemisfer, ambient cistern kiri, dan fisura sylvian kiri (panah).
11. Epidural Hematom
Pada Ct-scan tampak area yang tidak selalu homogen, bentuknya bikonveks sampai planokonveks, melekat pada tabula interna dan mendesak ventrikel ke sisi kontra lateral (tanda space occupying lesion, Batas dengan korteks licin, Densitas duramater biasanya jelas.
Gambar 18. CT Scan Perdarahan Epidural
12. Subdural Hematom Akut
Pada CT Scan tampak gambaran hyperdens sickle (seperti bulan sabit) didekat tabula interna, kadang sulit dibedakan dengan epidural hematom. Batas medial hematom seperti bergerigi.adanya hematom di daerah fissura interhemisfer dan tentorium juga menunjukkan adanya hematom subdural.
Gambar 19. CT Scan kepala Polos : Subdural hematom akut