KARAKTERISTIK IBU YANG MENGALAMI KERACUNAN KEHAMILAN RAWAT INAP DI RSUD Dr. PIRNGADI MEDAN
TAHUN 2009-2011
SKRIPSI
Oleh:
RANI PUSPITA DEWI HABEAHAN NIM. 081000175
FAKULTAS KESEHATAN MASYARAKAT UNIVERSITAS SUMATERA UTARA
ABSTRAK
Keracunan kehamilan merupakan salah satu dari trias klasik penyebab langsung kematian ibu di indonesia, di Rumah Sakit Umum Daerah (RSUD) Dr. Pirngadi Medan kematian akibat keracunan kehamilan pada tahun 2009-2011 terjadi pada tahun 2009 dengan Case Fatality Rate (CFR) 14,7%, tahun 2010 dengan CFR
6,45% dan tahun 2011 dengan CFR 19,44%.
Untuk mengetahui karakteristik ibu yang mengalami keracunan kehamilan rawat inap di RSUD Dr. Pirngadi Medan tahun 2009-2011, dilakukan penelitian deskriptif dengan desain case series, dianalisis dengan menggunakan uji chi-square
dan t-test. Populasi penelitian semua data ibu yang mengalami keracunan kehamilan rawat inap tahun 2009-2010, dengan besar sampel jumlah seluruh populasi sebanyak 101 data ibu.
Proporsi ibu yang mengalami keracunan kehamilan meningkat tiap tahunnya, tahun 2009 3,14%, kemudian meningkat tahun 2010 yaitu 4,01% dan meningkat kembali tahun 2011 yaitu 5,14%. Sosiodemografi terbanyak: umur 20-35 tahun 63,37 %; suku Batak 52,48%; SMA 59,41%; Ibu rumah tangga 86,14%; tinggal di dalam kota medan 76,24%. Mediko obstetri terbanyak: nullipara 43,57; usia kehamilan > 37 minggu 76,24%; tidak ada riwayat kehamilan buruk sebelumnya 83,17%; Jenis keracunan kehamilan terbesar: preeklampsia 67,33 %. lama rawatan rata-rata 4,85 hari; JPKMS sebesar 31,68%; PBJ 47,53%. Hasil uji Chi-Square tidak ada perbedaan yang bermakna antara proporsi umur ibu berdasarkan jenis keracunan kehamilan p = 1,000; tingkat pendidikan ibu berdasarkan jenis keracunan kehamilan p = 0,626; tidak ada perbedaan yang bermakna antara proporsi usia kehamilan berdasarkan jenis keracunan kehamilan p = 1,000; Hasil uji exact Fisher Ada perbedaan yang bermakna antara proporsi pekerjaan ibu berdasarkan jenis keracunan kehamilan p=0,032. Hasil uji t-test tidak ada perbedaan yang bermakna lama rawatan rata-rata berdasarkan sumber biaya p=0,481; lama rawatan rata-rata berdasarkan jenis keracunan kehamilan p = 0,809.
Kepada pihak rumah sakit agar dapat meningkatkan penanganan terhadap pasien keracunan kehamilan karena masih terdapat kematian akibat keracunan kehamilan di RSUD Dr. Pirngadi pada tahun 2009-2011 dan menghimbau ibu agar melengkapi pemeriksaan kehamilannya hingga K-4.
ABSTRACT
Toxemia gravidarum is one of the classic Triad direct cause of maternal mortality in indonesia. In the Dr Pirngadi hospital Medan maternal mortality caused by toxemia gravidarum in 2009-2011 happened in 2009: 5 persons with CFR 14.7%, in 2010: 2 people with CFR 6,45% and 2011: 7 persons with CFR 19,44%.
To know the characteristics of the mother who suffered a toxemia gravidarum inpatient at Dr Pirngadi hospital Medan from the year 2009-2011, A descriptive study with a case series using method is done and and used the Chi Square and T-test as the statistic test to analyze data. Population of this study were all mothers that were diagnosed with severe Toxemia Gravidarum inpatient at Dr Pirngadi hospital Medan from the year 2009-2011, sample is the total number of population as much as 101 data.
The proportion of mothers who suffered a toxemia gravidarum increased each year, 3.14% in 2009, and then increased in 2010 (4.01%) and increased again in 2011 (5.14%). Sosiodemografi mostly from: age 20-35 years (63,37%); Batak (52,48%); SMA (59,41%); Housewife (86,14%); living in the city of medan (76,24%). Mediko obstetrics most: nullipara (43,57%); > 37 weeks gestational age (76,24%); There is no history of bad pregnancy before (83,17%); Types of toxemia gravidarum: preeklampsia (67,33%). Average length of treatment is 4.80 days; JPKMS (31,68%); PBJ (47,53%). Chi Square test results-there is no difference proportion of maternal age on the based on the type of Toxemia gravidarum p = 1.000; mother's education level based on the type of Toxemia gravidarum p = 0.465; gestational age based on the type of Toxemia gravidarum p = 1.000. Exact fisher test results-There is a difference between the proportion of maternal employment based on the type of toxemia gravidarum p=0,032. T-test results there is no difference average length of treatment based on average cost of p = 0,481; average length of treatment based on the type of Toxemia gravidarum p = 0.689.
To the hospital in order to improve the handling of patients of toxemia gravidarum pregnancy because there are still maternal mortality from toxemia gravidarum at Dr Pirngadi hospital from the year 2009-2011 2011 and urged the mother to complete the antenatal care (ANC) of her pregnancy until the K-4.
DAFTAR RIWAYAT HIDUP
Nama : Rani Puspita Dewi Habeahan
Tempat/Tanggal Lahir : Jambi/16 November 1990
Agama : Kristen Protestan
Status Perkawinan : Belum Kawin
Jumlah Bersaudara : 5 orang
Alamat Rumah : BTN Puri Kencana blok D10b arah Bangko KM 7/8
Muara Bungo, Jambi
Riwayat Pendidikan : 1. SDN. 102 Muara Bungo (1996-1999)
2. SDN. 100 Muara Bungo (1999-2002)
3. SMP Negeri 4 Muara Bungo (2002-2005)
4. SMA Negeri 2 Muara Bungo (2005-2008)
5. Fakultas Kesehatan Masyarakat Universitas
KATA PENGANTAR
Puji dan syukur penulis panjatkan kepada Tuhan Yesus Kristus atas berkat
kekuatan dan kasihNya sehingga penulis mampu menyelesaikan skripsi yang berjudul
“ Karakteristik Ibu yang Mengalami Keracunan Kehamilan Rawat Inap di RSUD Dr. Pirngadi Medan Tahun 2009-2011 “. Skripsi ini merupakan salah satu syarat untuk menyelesaikan pendidikan di Fakultas Kesehatan Masyarakat
Universitas Sumatera Utara.
Skripsi ini penulis persembahkan kepada kedua orang tua tercinta, “Ayahanda
H. Habeahan dan Ibunda R. Manurung”, yang telah membesarkan dengan penuh
kasih dan tidak pernah lelah mendukung dalam doa, membimbing, berkorban materi
maupun moril dan selalu memberi semangat kepada penulis untuk menyelesaikan
pendidikan.
Dalam penulisan skripsi ini tidak terlepas dari bantuan dan dukungan berbagai
pihak, untuk itu penulis juga menyampaikan ucapan terima kasih kepada :
1. Bapak Dr. Drs. Surya Utama, MS selaku Dekan Fakultas Kesehatan Masyarakat
Universitas Sumatera Utara.
2. Bapak Drs. Tukiman, MKM selaku dosen penasehat akademik.
3. Ibu drh. Hiswani, M.Kes selaku dosen pembimbing I dan Bapak Drs. Jemadi,
M.Kes selaku dosen pembimbing II yang telah meluangkan waktu memberikan
bimbingan, saran dan masukan sehingga Skripsi ini dapat terselesaikan
4. Bapak Prof. dr. Sori Muda Sarumpaet, MPH dan Bapak dr. Heldy B.Z, MPH.
Selaku dosen penguji yang telah memberikan pengarahan dan masukan dalam
5. Ibu Direktur RSUD Dr. Pirngadi Medan, Bapak Kepala Bidang Penelitian dan
Pengembangan dan Ibu Kepala Bagian Rekam Medik beserta seluruh pegawai di
bagian rekam medik RSUD Dr. Pirngadi Medan yang telah memberikan izin dan
bantuan dalam pelaksanaan penelitian.
6. Seluruh dosen dan pegawai di Fakultas Kesehatan Masyarakat Universitas
Sumatera Utara dan Ibu Ratna Tumanggor yang telah banyak membantu penulis.
7. Adik-adikku Satriana, Ervinauli, Daniel, Samuel serta semua keluarga yang
selalu memberikan dukungan doa dan semangat bagi penulis. Spesial buat orang
yang kukasihi Adrian Zmed Situmeang, S.kom yang tidak pernah lelah,
mengasihi, memberi doa, dukungan dan semangat bagi penulis.
8. Sahabat-sahabatku Helfiana, Yossi dan Grace juga teman-temanku seperjuangan
Nelly, Stella, Ristari, Ervanny, Stiphani, Suzanna, Febri, Edy, Amja, Mandroy,
Caprin dan Johannes yang saling menyemangati dan mendukung dalam doa
9. Teman-teman mahasiswa FKM-USU angkatan 2008 dan peminatan
Epidemiologi yang saling mendukung memberi semangat selama mengikuti
pendidikan di FKM-USU serta pihak lain yang tidak dapat penulis sebutkan satu
persatu, yang membantu penulis dalam penyelesaian skripsi ini.
Penulis menyadari masih banyak kekurangan dalam penulisan skripsi ini.
Oleh karena itu, kritik dan saran yang bersifat membangun penulis harapkan demi
kesempurnaan skripsi ini. Semoga skripsi ini bermanfaat bagi para pembaca.
Medan, Juli 2012
DAFTAR ISI
Halaman
Halaman Persetujuan ... i
Abstrak ... ii
Abstact ... iii
Riwayat Hidup Penulis... iv
Kata Pengantar... v
Daftar Isi ... vii
Daftar Tabel ... xi
Daftar Grafik ... xiii
BAB 1 PENDAHULUAN ... 1
1.1. Latar Belakang ... 1
1.2. Rumusan Masalah ... 3
1.3. Tujuan Penelitian ... 4
1.3.1. Tujuan Umum ... 4
1.3.2. Tujuan Khusus ... 4
1.4. Manfaat Penelitian... 5
BAB 2 TINJAUAN PUSTAKA ... 6
2.1. Definisi Keracunan Kehamilan ... 6
2.1.1. Preeklampsia ... 6
2.1.2. Eklampsia ... 8
2.2. Patofisiologi ... 10
2.3. Diagnosa ... 16
2.4. Epidemiologi ... 17
2.4.1. Distribusi Frekuensi ... 17
2.4.2. Determinan ... 19
2.5. Pencegahan Kejadian Preeklampsia dan Eklampsia ... 25
2.5.1. Pencegahan Primordial ... 25
2.5.2. Pencegahan Primer... 25
2.5.3. Pencegahan Sekunder ... 26
2.5.2. Pencegahan Tersier ... 27
BAB 3 KERANGKA KONSEP ... 28
3.1. Kerangka Konsep Penelitian ... 28
3.2. Definisi Operasional Variabel ... 28
BAB 4 METODE PENELITIAN ... 32
4.1. Jenis dan Rancangan Penelitian... 32
4.2. Lokasi dan Waktu Penelitian ... 32
4.2.1. Lokasi Penelitian ... 32
4.2.2. Waktu Penelitian ... 32
4.3.1. Populasi ... 32
4.3.2. Sampel ... 33
4.4. Metode Pengumpulan Data... 33
4.5. Pengolahan dan Analisa Data ... 33
BAB 5 HASIL PENELITIAN ... 34
5.1. Gambaran Umum Lokasi Penelitian ... 34
5.1.1. Sejarah Singkat RSUD Dr. Pirngadi Medan ... 34
5.1.2. Visi ... 35
5.1.3. Misi ... 36
5.1.4. Motto ... 36
5.1. Analisa Deskriptif... 37
5.1.1. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Berdasarkan Tahun ... 37
5.1.2. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Berdasarkan Sosiodemografi ... 38
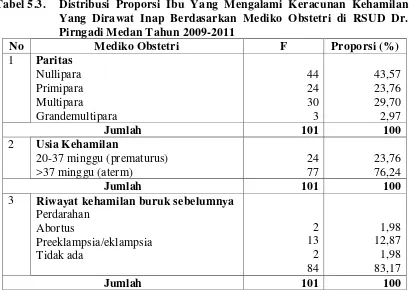
5.1.3. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Berdasarkan Mediko Obstetri ... 40
5.1.4. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Berdasarkan Jenis Keracunan Kehamilan . 41 5.1.5. Lama Rawatan Rata-Rata Ibu Yang Mengalami Keracunan Kehamilan ... 42
5.1.6. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Berdasarkan Sumber Biaya ... 43
5.1.7. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Berdasarkan Keadaan sewaktu pulang ... 44
5.2. Analisa Statistik ... 45
5.2.1. Distribusi Proporsi Umur Ibu Berdasarkan Jenis Keracunan Kehamilan ... 45
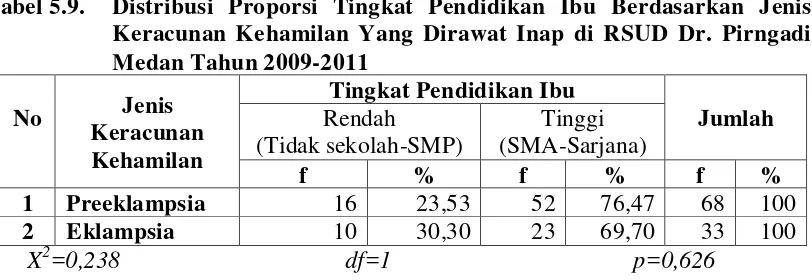
5.2.2. Distribusi Proporsi Tingkat pendidikan Berdasarkan Jenis Keracunan Kehamilan... 46
5.2.3. Distribusi Proporsi Pekerjaan Ibu Berdasarkan Jenis Keracunan Kehamilan... 47
5.2.4. Distribusi Lama Rawatan Rata-Rata Ibu Berdasarkan Sumber Biaya... 48
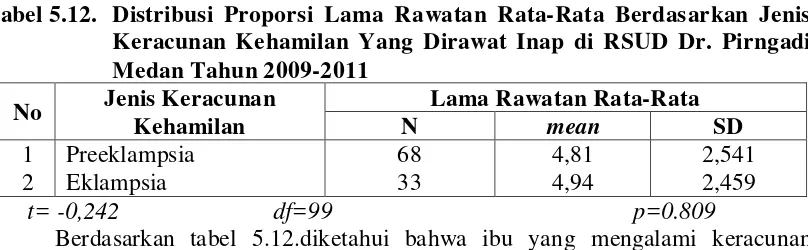
5.2.5. Distribusi Lama Rawatan Rata-Rata Berdasarkan Jenis Keracunan Kehamilan... 49
BAB 6 PEMBAHASAN ... 51
6.1. Analisa Deskriptif... 51
6.1.1. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Berdasarkan Tahun ... 51
6.1.2. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Berdasarkan Sosiodemografi ... 52
6.1.2.1. Umur ... 52
6.1.2.2. Suku ... 54
6.1.2.3. Tingkat Pendidikan ... 55
6.1.2.4. Pekerjaan Ibu ... 56
6.1.2.5. Tempat Tinggal ... 57
6.1.3. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Berdasarkan Mediko Obstetri ... 58
6.1.3.1. Paritas ... 58
6.1.3.2. Usia Kehamilan ... 59
6.1.3.3. Riwayat Kehamilan Buruk Sebelumnya ... 60
6.1.4. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Berdasarkan Jenis Keracunan Kehamilan . 61 6.1.5. Lama Rawatan Rata-Rata Ibu Yang Mengalami Keracunan Kehamilan ... 61
6.1.6. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Berdasarkan Sumber Biaya ... 62
6.1.7. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Berdasarkan Keadaan sewaktu pulang ... 63
6.2. Analisa Statistik ... 65
6.2.1. Distribusi Proporsi Umur Ibu Berdasarkan Jenis Keracunan Kehamilan ... 65
6.2.2. Distribusi Proporsi Tingkat pendidikan Berdasarkan Jenis Keracunan Kehamilan... 66
6.2.3. Distribusi Proporsi Pekerjaan Ibu Berdasarkan Jenis Keracunan Kehamilan... 67
6.2.4. Distribusi Lama Rawatan Rata-Rata Ibu Berdasarkan Sumber Biaya... 68
6.2.5. Distribusi Lama Rawatan Rata-Rata Berdasarkan Jenis Keracunan Kehamilan... 69
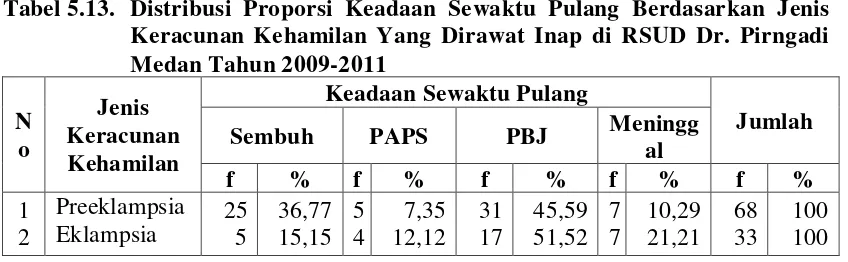
6.2.5. Distribusi Keadaan Sewaktu Pulang Berdasarkan Jenis Keracunan Kehamilan... 70
BAB 7 KESIMPULAN DAN SARAN ... 73
7.1. Kesimpulan ... 73
DAFTAR PUSTAKA LAMPIRAN
1. Master Data 2. Tabel Frekuensi
3. Lama Rawatan Rata-rata 4. Analisa Statistik
Daftar Tabel
Halaman Tabel 5.1. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan
Yang Dirawat Inap di RSUD Dr. Pirngadi Medan Tahun 2009-2011 ... 37
Tabel 5.2. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Yang Dirawat Inap Berdasarkan Sosiodemografi di RSUD Dr. Pirngadi Medan Tahun 2009-2011... 38
Tabel 5.3. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Yang Dirawat Inap Berdasarkan Mediko Obstetri di RSUD Dr. Pirngadi Medan Tahun 2009-2011... 40
Tabel 5.4. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Yang Dirawat Inap Berdasarkan Jenis Keracunan Kehamilan di RSUD Dr. Pirngadi Medan Tahun 2009-2011 ... 41
Tabel 5.5. Lama Rawatan Rata-Rata Ibu Keracunan Kehamilan Yang Dirawat Inap di RSUD Dr. Pirngadi Medan Tahun 2009-2011 ... 42
Tabel 5.6. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Yang Dirawat Inap Berdasarkan Sumber Biaya di RSUD Dr. Pirngadi Medan Tahun 2009-2011... 43
Tabel 5.7. Distribusi Proporsi Ibu Yang Mengalami Keracunan Kehamilan Yang Dirawat Inap Berdasarkan Keadaan Sewaktu Pulang di RSUD Dr. Pirngadi Medan Tahun 2009-2011 ... 44
Tabel 5.8. Distribusi Proporsi Umur Ibu Berdasarkan Jenis Keracunan Kehamilan Yang Dirawat Inap di RSUD Dr. Pirngadi Medan Tahun 2009-2011 ... 45
Tabel 5.9. Distribusi Proporsi Tingkat Pendidikan Ibu Berdasarkan Jenis Keracunan Kehamilan Yang Dirawat Inap di RSUD Dr. Pirngadi Medan Tahun 2009-2011 ... 46
Tabel 5.10. Distribusi Proporsi Pekerjaan Ibu Berdasarkan Jenis Keracunan Kehamilan Yang Dirawat Inap di RSUD Dr. PirngadiMedan Tahun 2009-2011 ... 47
Tabel 5.12. Distribusi Proporsi Lama Rawatan Rata-Rata Berdasarkan Jenis Keracunan Yang Dirawat Inap di RSUD Dr. Pirngadi Medan Tahun 2009-2011 ... 49
Tabel 5.13. Distribusi Proporsi Keadaan Sewaktu Pulang Berdasarkan Jenis Keracunan Kehamilan Yang Dirawat Inap di RSUD Dr. Pirngadi Medan Tahun 2009-2011 ... 50
Tabel 5.14. Distribusi Proporsi Usia kehamilan Berdasarkan Jenis Keracunan Kehamilan Yang Dirawat Inap di RSUD Dr. Pirngadi Medan Tahun 2009-2011 ... 52
Daftar Grafik
Halaman Grafik 6.1. Proporsi Ibu yang Mengalami Keracunan Kehamilan Rawat Inap
di RSUD Dr. Pirngadi Tahun 2009-2010 ... 53
Grafik 6.2. Distribusi Proporsi Ibu yang Mengalami Keracunan Kehamilan Rawat Inap Berdasarkan Umur Di RSUD Dr. Pirngadi Tahun 2009-2010 ... 54
Grafik 6.3. Distribusi Proporsi Ibu yang Mengalami Keracunan Kehamilan Rawat Inap Berdasarkan Suku di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 56
Grafik 6.4. Distribusi Proporsi Ibu yang Mengalami Keracunan Kehamilan Rawat Inap Berdasarkan Tingkat Pendidikan di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 57
Grafik 6.5. Distribusi Proporsi Ibu yang Mengalami Keracunan Kehamilan Rawat Inap Berdasarkan Pekerjaan Ibu di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 59
Grafik 6.6. Distribusi Proporsi Ibu yang Mengalami Keracunan Kehamilan Rawat Inap Berdasarkan Tempat tinggal di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 60
Grafik 6.7. Distribusi Proporsi Ibu yang Mengalami Keracunan Kehamilan Rawat Inap Berdasarkan Paritas di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 61
Grafik 6.8. Distribusi Proporsi Ibu yang Mengalami Keracunan Kehamilan Rawat Inap Berdasarkan Usia Kehamilan di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 62
Grafik 6.9. Distribusi Proporsi Ibu yang Mengalami Keracunan Kehamilan Rawat Inap Berdasarkan Usia Kehamilan di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 63
Grafik 6.10. Distribusi Proporsi Ibu yang Mengalami Keracunan Kehamilan Rawat Inap Berdasarkan Jenis keracunan kehamilan di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 65
Grafik 6.12. Distribusi Proporsi Ibu yang Mengalami Keracunan Kehamilan Rawat Inap Berdasarkan Keadaan Sewaktu Pulang di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 67
Grafik 6.13. Distribusi Proporsi Umur Ibu Berdasarkan Jenis Keracunan Kehamilan Pada Ibu yang Mengalami Keracunan Kehamilan Rawat Inap di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 69
Grafik 6.14. Distribusi Proporsi Tingkat Pendidikan Ibu Berdasarkan Jenis Keracunan Kehamilan Pada Ibu yang Mengalami Keracunan Kehamilan Rawat Inap di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 70
Grafik 6.15. Distribusi Proporsi Pekerjaan Ibu Berdasarkan Jenis Keracunan Kehamilan Pada Ibu yang Mengalami Keracunan Kehamilan Rawat Inap di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 71
Grafik 6.16. Distribusi Proporsi Lama Rawatan rata-rata Ibu Berdasarkan Sumber Biaya Pada Ibu yang Mengalami Keracunan Kehamilan Rawat Inap di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 73
Grafik 6.17. Distribusi Proporsi Lama Rawatan rata-rata Ibu Berdasarkan Jenis Keracunan Kehamilan Pada Ibu yang Mengalami Keracunan Kehamilan Rawat Inap di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 74
Grafik 6.18. Distribusi Proporsi Keadaan Sewaktu Pulang Berdasarkan Jenis Keracunan Kehamilan Pada Ibu yang Mengalami Keracunan Kehamilan Rawat Inap di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 75
Grafik 6.19. Distribusi Proporsi Usia Kehamilan Berdasarkan Jenis Keracunan Kehamilan Pada Ibu yang Mengalami Keracunan Kehamilan Rawat Inap di RSUD Dr. Pirngadi Medan tahun 2009-2011 ... 78
ABSTRAK
Keracunan kehamilan merupakan salah satu dari trias klasik penyebab langsung kematian ibu di indonesia, di Rumah Sakit Umum Daerah (RSUD) Dr. Pirngadi Medan kematian akibat keracunan kehamilan pada tahun 2009-2011 terjadi pada tahun 2009 dengan Case Fatality Rate (CFR) 14,7%, tahun 2010 dengan CFR
6,45% dan tahun 2011 dengan CFR 19,44%.
Untuk mengetahui karakteristik ibu yang mengalami keracunan kehamilan rawat inap di RSUD Dr. Pirngadi Medan tahun 2009-2011, dilakukan penelitian deskriptif dengan desain case series, dianalisis dengan menggunakan uji chi-square
dan t-test. Populasi penelitian semua data ibu yang mengalami keracunan kehamilan rawat inap tahun 2009-2010, dengan besar sampel jumlah seluruh populasi sebanyak 101 data ibu.
Proporsi ibu yang mengalami keracunan kehamilan meningkat tiap tahunnya, tahun 2009 3,14%, kemudian meningkat tahun 2010 yaitu 4,01% dan meningkat kembali tahun 2011 yaitu 5,14%. Sosiodemografi terbanyak: umur 20-35 tahun 63,37 %; suku Batak 52,48%; SMA 59,41%; Ibu rumah tangga 86,14%; tinggal di dalam kota medan 76,24%. Mediko obstetri terbanyak: nullipara 43,57; usia kehamilan > 37 minggu 76,24%; tidak ada riwayat kehamilan buruk sebelumnya 83,17%; Jenis keracunan kehamilan terbesar: preeklampsia 67,33 %. lama rawatan rata-rata 4,85 hari; JPKMS sebesar 31,68%; PBJ 47,53%. Hasil uji Chi-Square tidak ada perbedaan yang bermakna antara proporsi umur ibu berdasarkan jenis keracunan kehamilan p = 1,000; tingkat pendidikan ibu berdasarkan jenis keracunan kehamilan p = 0,626; tidak ada perbedaan yang bermakna antara proporsi usia kehamilan berdasarkan jenis keracunan kehamilan p = 1,000; Hasil uji exact Fisher Ada perbedaan yang bermakna antara proporsi pekerjaan ibu berdasarkan jenis keracunan kehamilan p=0,032. Hasil uji t-test tidak ada perbedaan yang bermakna lama rawatan rata-rata berdasarkan sumber biaya p=0,481; lama rawatan rata-rata berdasarkan jenis keracunan kehamilan p = 0,809.
Kepada pihak rumah sakit agar dapat meningkatkan penanganan terhadap pasien keracunan kehamilan karena masih terdapat kematian akibat keracunan kehamilan di RSUD Dr. Pirngadi pada tahun 2009-2011 dan menghimbau ibu agar melengkapi pemeriksaan kehamilannya hingga K-4.
ABSTRACT
Toxemia gravidarum is one of the classic Triad direct cause of maternal mortality in indonesia. In the Dr Pirngadi hospital Medan maternal mortality caused by toxemia gravidarum in 2009-2011 happened in 2009: 5 persons with CFR 14.7%, in 2010: 2 people with CFR 6,45% and 2011: 7 persons with CFR 19,44%.
To know the characteristics of the mother who suffered a toxemia gravidarum inpatient at Dr Pirngadi hospital Medan from the year 2009-2011, A descriptive study with a case series using method is done and and used the Chi Square and T-test as the statistic test to analyze data. Population of this study were all mothers that were diagnosed with severe Toxemia Gravidarum inpatient at Dr Pirngadi hospital Medan from the year 2009-2011, sample is the total number of population as much as 101 data.
The proportion of mothers who suffered a toxemia gravidarum increased each year, 3.14% in 2009, and then increased in 2010 (4.01%) and increased again in 2011 (5.14%). Sosiodemografi mostly from: age 20-35 years (63,37%); Batak (52,48%); SMA (59,41%); Housewife (86,14%); living in the city of medan (76,24%). Mediko obstetrics most: nullipara (43,57%); > 37 weeks gestational age (76,24%); There is no history of bad pregnancy before (83,17%); Types of toxemia gravidarum: preeklampsia (67,33%). Average length of treatment is 4.80 days; JPKMS (31,68%); PBJ (47,53%). Chi Square test results-there is no difference proportion of maternal age on the based on the type of Toxemia gravidarum p = 1.000; mother's education level based on the type of Toxemia gravidarum p = 0.465; gestational age based on the type of Toxemia gravidarum p = 1.000. Exact fisher test results-There is a difference between the proportion of maternal employment based on the type of toxemia gravidarum p=0,032. T-test results there is no difference average length of treatment based on average cost of p = 0,481; average length of treatment based on the type of Toxemia gravidarum p = 0.689.
To the hospital in order to improve the handling of patients of toxemia gravidarum pregnancy because there are still maternal mortality from toxemia gravidarum at Dr Pirngadi hospital from the year 2009-2011 2011 and urged the mother to complete the antenatal care (ANC) of her pregnancy until the K-4.
BAB 1 PENDAHULUAN
1.1.Latar Belakang
Upaya peningkatan kualitas manusia yang harus dilakukan sejak dini sangat
tergantung pada kualitas kesehatan ibu yang mengandungnya. Kesehatan dan
kesejahteraan ibu menjadi inti kesejahteraan keluarga, yang pada gilirannya akan
membuahkan manusia yang berkualitas, pengemban upaya membangun kesejahteraan
bangsa. Kenyataan ini dapat dilihat dari peranan dan fungsi ibu dalam mengasuh dan
mendidik anak, mengatur rumah tangga, membantu keluarga dalam meningkatkan
pendapatan. Keberadaan seorang ibu merupakan tonggak utama untuk tercapainya
keluarga yang sejahtera dan kematian seorang ibu merupakan suatu bencana bagi
keluarganya.1
Angka Kematian Ibu (AKI) merupakan salah satu indikator untuk melihat
derajat kesehatan perempuan. Angka kematian ibu yang tinggi mencerminkan
rendahnya derajat kesehatan masyarakat.2 Kesehatan dan kesejahteraan ibu
merupakan unsur utama dalam menentukan kualitas sumber daya manusia yang akan
datang. Karena itu, upaya penurunan AKI serta peningkatan derajat kesehatan ibu
menjadi salah satu perioritas utama dalam pembangunan kesehatan.3
Menurut laporan WHO tahun 2008 angka kematian ibu di Amerika Serikat
yaitu 24 per 100.000 kelahiran hidup. Angka kematian ibu di Filipina 94 per 100.000
kelahiran hidup, Vietnam 56 per 100.000 kelahiran hidup, Thailand 48 per 100.000
kelahiran hidup, Brunei 21 per 100.000 kelahiran hidup, dan Malaysia 31 per 100.000
dunia disebabkan oleh hipertensi kehamilan 25%, perdarahan 20%, aborsi 12% dan
infeksi 7%, penyebab langsung lainnya sebesar 8%, serta penyebab tidak langsung
sebesar 9%.5 Penyebab preeklampsia dan eklampsia masih disebut sebagai “ The
Disease of Theory “ karena belum diketahui secara pasti etiologi serta
patogenesisnya.6
Angka Kematian Ibu di Indonesia menurut Departemen Kesehatan RI dari hasil
Survei Kesehatan rumah Tangga (SKRT) 1986 adalah 450 per 100.000 kelahiran
hidup turun menjadi 425 per 100.000 kelahiran hidup pada tahun 1992, kemudian
turun lagi menjadi 373 per 100.000 kelahiran hidup pada tahun 1995, pada tahun
2001 turun lagi menjadi 343 per 100.000 kelahiran hidup. Menurut Survei
Demografi dan Kesehatan Indonesia (SDKI) tahun 1994 AKI di Indonesia adalah
sebesar 390 per 100.000 kelahiran hidup dan pada tahun 2002/2003 AKI 307 per
100.000 kelahiran hidup.Berdasarkan SDKI tahun 2007 AKI Indonesia sebesar 228
per 100.000 Kelahiran Hidup, dan masih menjadi AKI tertinggi di Asia.7,8 Kematian
ibu di negara-negara berkembang termasuk Indonesia sebagian besar yaitu lebih dari
90% disebabkan oleh Trias klasik penyebab komplikasi yaitu perdarahan 40-60%,
preeklampsia dan eklampsia 20-30% dan infeksi 20-30%.3
Penyebab kematian ibu terbesar di rumah sakit di Indonesia tahun 2005 adalah
preeklampsia dan eklampsia dengan CFR (Case Fatality Rate) 2,3%.5 Proporsi
penderita preeklampsia/eklampsia di Rumah Sakit dr. Soewondo Kabupaten Kendal
tahun 2001 adalah sebesar 8,72%, tahun 2002 sebesar 9,34%, tahun 2003 sebesar
9,12%, tahun 2004 sebesar 9,25%, tahun 2005 sebesar 13,60% dengan CFR 8,69%,
kejadian preeklampsia/eklampisa di Rumah Sakit PKU Muhammadiyah Yogyakarta
pada tahun 2007–2009 adalah 3,9% dari total persalinan (3036 persalinan).10
Menurut hasil penelitian Betty Novita Tarigan di RSUD Deli Serdang proporsi
kasus keracunan kehamilan dari seluruh ibu yang dirawat inap tahun 2003 sebesar
3,23%, tahun 2004 sebesar 6,1%, tahun 2005 sebesar 4,61%, tahun 2006 sebesar
5,3% dan tahun 2007 sebesar 5,59%.11
Berdasarkan hasil survei awal di RSU Dr. Pirngadi Medan tercatat proporsi
penderita keracunan kehamilan dari seluruh ibu hamil yang dirawat inap tahun 2009
sebesar 3,14%,tahun 2010 sebesar 4,01% dan pada tahun 2011 sebesar 5,14% dan
kematian akibat keracunan kehamilan pada tahun 2009-2011 terjadi pada tahun 2009
sebanyak 5 orang dengan CFR 14,7%, pada tahun 2010 sebanyak 2 orang dengan
CFR 6,45% dan tahun 2011 sebanyak 7 orang dengan CFR 19,44%.
Berdasarkan latar belakang di atas menunjukkan bahwa masih tingginya kasus
ibu yang mengalami keracunan kehamilan, maka perlu dilakukan penelitian tentang
karakteristik ibu yang mengalami keracunan kehamilan rawat inap di RSU Dr.
Pirngadi Medan tahun 2009-2011.
1.2.Perumusan Masalah
Belum diketahuinya karakteristik ibu yang mengalami keracunan kehamilan
1.3.Tujuan Penelitian 1.3.1. Tujuan Umum
Untuk mengetahui karateristik ibu yang mengalami keracunan kehamilan yang
di rawat inap di Rumah Sakit Umum Daerah Dr. Pirngadi Medan Tahun 2009-2011.
1.3.2. Tujuan Khusus
a. Untuk mengetahui distribusi proporsi ibu yang mengalami keracunan kehamilan
berdasarkan sosiodemografi (umur, suku, tingkat pendidikan, pekerjaan ibu,
tempat tinggal).
b. Untuk mengetahui distribusi proporsi ibu yang mengalami keracunan kehamilan
berdasarkan mediko obstetri (paritas, usia kehamilan, Riwayat kehamilan buruk
sebelumnya).
c. Untuk mengetahui distribusi proporsi ibu yang mengalami keracunan kehamilan
berdasarkan jenis keracunan kehamilan.
d. Untuk mengetahui lama rawatan rata-rata ibu yang mengalami keracunan
kehamilan.
e. Untuk mengetahui distribusi proporsi ibu yang mengalami keracunan kehamilan
berdasarkan sumber pembiayaan.
f. Untuk mengetahui distribusi proporsi ibu yang mengalami keracunan kehamilan
berdasarkan keadaan sewaktu pulang.
g. Untuk mengetahui perbedaan proporsi umur ibu berdasarkan jenis keracunan
kehamilan.
h. Untuk mengetahui perbedaan proporsi tingkat pendidikan berdasarkan jenis
i. Untuk mengetahui perbedaan proporsi jenis pekerjaan ibu yang mengalami
keracunan kehamilan berdasarkan jenis keracunan kehamilan.
j. Untuk mengetahui perbedaan lama rawatan ibu yang mengalami keracunan
kehamilan berdasarkan sumber biaya.
k. Untuk mengetahui perbedaan proporsi lama rawatan rata-rata berdasarkan jenis
keracunan kehamilan
l. Untuk mengetahui perbedaan proporsi keadaan sewaktu pulang berdasarkan jenis
keracunan kehamilan.
m. Untuk mengetahui perbedaan proporsi usia kehamilan berdasarkan jenis
keracunan kehamilan.
n. Untuk mengetahui perbedaan proporsi usia kehamilan berdasarkan keadaan
sewaktu pulang.
1.4.Manfaat Penelitian
1.4.1. Sebagai bahan masukan dan informasi bagi pihak RSUD Dr. Pirngadi Medan
mengenai karakteristik ibu yang mengalami keracunan kehamilan.
1.4.2. Sebagai bahan informasi untuk penelitian lain yang erat kaitannya dengan
keracunan kehamilan dan sebagai bahan referensi bagi perpustakaan
FKM-USU Medan.
1.4.3. Sebagai sarana untuk menerapkan ilmu dan pengetahuan penulis yang
diperoleh selama masa perkuliahan di FKM-USU dan juga sebagai salah satu
syarat untuk mencapai gelar Sarjana Kesehatan Masyarakat (SKM).
BAB 2
TINJAUAN PUSTAKA 2.1Definisi Keracunan Kehamilan
Keracunan kehamilan merupakan kesatuan penyakit yang timbul pada ibu
hamil, bersalin, dan dalam masa nifas yang terdiri dari trias : hipertensi, proteinuria,
dan edema, yang terkadang disertai dengan kejang dan koma. Keracunan kehamilan
terdiri dari preeeklampsia dan eklampsia.12
Kehamilan dapat menyebabkan hipertensi pada wanita yang sebelumnya
mempunyai tensi normal, atau dapat memperberat hipertensinya pada mereka yang
sebelumnya sudah menderita hipertensi. Edema yang menyeluruh, proteinuria atau
kedua-duanya sering didapatkan bersama hipertensi yang disebabkan atau diperberat
oleh kehamilan. Kejang-kejang dapat timbul pada keadaan hipertensi, terutama pada
wanita dimana hipertensinya tidak diperhatikan. Keracunan kehamilan merupakan
komplikasi kehamilan dan sebagai salah satu dari trias komplikasi, yang tetap
merupakan penyebab kematian ibu. Keracunan kehamilan juga dianggap sebagai
penyebab kematian dan morbiditas perinatal yang tinggi.13
2.1.1. Preeklampsia
Preeklampsia adalah penyakit dengan tanda-tanda hipertensi, proteinuria, dan
edema yang timbul karena kehamilan. Penyakit ini umumnya terjadi pada ibu hamil
dengan usia kehamilan di atas 20 minggu atau dalam trimester ketiga kehamilan.
Tetapi dapat terjadi sebelumnya, misalnya pada mola hidatidosa.6,14
Hipertensi biasanya timbul terlebih dahulu dari pada tanda-tanda lain.
a. Tekanan sistolik ≥ 140 mmHg atau kenaikannya ≥ 30 mmHg diatas tekanan
yang biasanya.
b. Tekanan diastolik ≥ 90 mmHg atau kenaikannya ≥ 15 mmHg di atas tekanan
yang biasanya.
Pengukuran tekanan darah sekurang-kurangnya dilakukan 2 kali dengan selang waktu
4 jam, pada keadaan istirahat.15
Edema apabila terjadi penimbunan cairan secara umum dan berlebihan dalam
jaringan tubuh dan biasanya dapat diketahui dari kenaikan berat badan serta
pembengkakan kaki, jari tangan dan muka.14 Kenaikan berat badan yang mendadak
sebanyak 1 kg atau lebih dalam seminggu atau 3 kg dalam sebulan adalah indikasi
preeklampsia.16
Proteinuria adalah konsentrasi protein dalam urine melebihi 0,3 g/liter dalam
urine 24 jam yang dikeluarkan dengan kateter yang diambil minimal dua kali dengan
jarak waktu enam jam.17 Biasanya proteinuria timbul lebih lambat daripada hipertensi
dan kenaikan berat badan, karena itu harus dianggap sebagai tanda yang cukup
serius.18
Preeklampsia dibedakan atas :
a. Preeklampsia ringan
Preeklampsia ringan apabila ditemukan adanya dua dari tiga jenis gejala yaitu
hipertensi, proteinuria, dan edema. Ketiga gejala tersebut dapat digolongkan
i. Tekanan darah ≥ 140/90 mmHg atau kenaikan tekanan darah sistolik ≥ 30
mmHg atau kenaikan tekanan darah diastolik ≥ 15 mmHg teta pi kurang dari
160/110 mmHg.
ii. Proteinuria 0,3 gr/liter atau lebih dalam urine 24 jam.
iii. Edema pada kaki, jari tangan dan muka atau kenaikan berat badan 1 kg atau
lebih per minggu selama trimester II
b. Preeklampsia berat
Preeklampsia berat apabila ditemukan gejala preeklampsia ringan yang
meningkat yaitu tekanan darah sistolik ≥ 160 mmHg dan diastolik ≥ 110 mmHg,
proteinuria ≥ 5 gr/l dalam urine 24 jam, edema paru dan sianosis. Disamping itu, bisa
juga ditemukan satu atau lebih gejala atau tanda di bawah ini :19
i. Oliguria, urine < 400 ml/24 jam.
ii. Sakit kepala hebat atau gangguan penglihatan.
iii. Nyeri epigastrium dan nyeri pada kuadran kanan atas abdomen.
iv. Trombositopenia.
v. Pertumbuhan janin terhambat.
vi. Adanya HELLP syndrome ( Hemolysis, Elevated Liver Enzyme, Low Platelet
Count).
2.1.2. Eklampsia
Istilah eklampsia berasal dari bahasa Yunani yang berarti “Halilintar”. Kata
tersebut dipakai karena seolah-olah gejala-gejala eklampsia timbul dengan tiba-tiba
tanpa didahului oleh tanda-tanda lain. Eklampsia merupakan penyakit akut yang
dan kadang diikuti dengan koma yang panjang atau singkat, dan biasanya mengalami
hipertensi, proteinuria dan terjadi setelah minggu ke-20 kehamilan.12
Eklampsia pada umumnya timbul pada wanita hamil atau dalam masa nifas
dengan tanda-tanda preeklampsia.14 Dengan pengetahuan bahwa biasanya eklampsia
didahului oleh preeklampsia, sangat penting pengawasan antenatal yang teliti dan
teratur. Pada wanita yang menderita eklampsia timbul serangan kejang yang diikuti
oleh koma.20
Fase kejang pada eklampsia dibedakan atas 4 tingkat yaitu :
a. Tingkat Awal atau Aura
Bola mata penderita terbuka, berputar atau membelalak, tanpa melihat, kelopak
mata bergetar demikian juga dengan otot tangan kejang-kejang. Terjadi penurunan
kesadaran. Keadaan ini berlangsung kira-kira 10-20 detik.12
b. Tingkat Kejang Tonik
Dalam tingkat ini seluruh otot berkontraksi dengan kuat, tangan menggenggam,
dan kaki membengkok ke dalam. Pernapasan berhenti, anggota badan dan bibir
menjadi biru, gigi terkatup dan mata menonjol, muka menjadi sianotik, lidah dapat
tergigit. Keadaan ini dapat terjadi kira-kira 10-20 detik.21
c. Stadium susulan, Kejang Klonik
Semua otot berkontraksi dan berulang-ulang dalam tempo yang cepat. Mulut
membuka dan menutup dan lidah dapat tergigit lagi. Bola mata menonjol, dari mulut
keluar air liur yang berbusa, muka menunjukkan kongesti dan sianosis.12 Penderita
menjadi tidak sabar dan pernapasan sulit. Kejang berhenti dan penderita menaruk
d. Tingkat Koma
Lamanya ketidaksadaran tidak selalu sama berlangsung beberapa menit sampai
berjam-jam, tergantung individu, secara perlahan-lahan penderita menjadi sadar
kembali. Selama serangan tekanan darah tinggi, nadi cepat dan suhu tubuh
meningkat. Sebagai akibat serangan dapat terjadi komplikasi-komplikasi seperti lidah
tergigit, nafas ngorok dan cepat, muka bengkak, selanjutnya dapat terjadi kejang
karena itu perlu hati-hati dan pemberian obat penenang.12
2.2. Patofisiologi
Penyebab keracunan kehamilan belum diketahui secara pasti, banyak teori
yang mengemukakan mengenai patofisiologi terjadinya keracunan kehamilan,
diantaranya adalah :
2.2.1. Teori Kelainan Vaskularisasi Plasenta
Pada kehamilan normal, rahim dan plasenta mendapat aliran darah dari
cabang-cabang arteri uterina ovarika. Kedua pembuluh darah tersebut menembus
miometrium berupa arteri arkuarta dan arteri arkuarta memberi cabang arteria
radialis. Arteria radialis menembus endometrium menjadi arteri basalis dan arteri
basalis memberi cabang arteria spiralis dan dengan sebab yang belum jelas, terjadi
invasi trofoblas kedalam lapisan otot arteria spiralis, yang menimbulkan degenerasi
lapisan otot tersebut sehingga terjadi dilatasi arteri spiralis. Invasi trofoblas juga
memasuki jaringan sekitar arteri spiralis, sehingga jaringan matriks menjadi gembur
dan memudahkan lumen arteri spiralis mengalami distensi dan dilatasi. Distensi dan
penurunan resistensi vaskular dan peningkatan aliran darah pada daerah utero
plasenta. Akibatnya aliran darah ke janin cukup banyak dan perfusi jaringan juga
meningkat, sehingga juga dapat menjamin pertumbuhan janin dengan baik. Proses ini
dinamakan “remodeling arteri spiralis”.14
Pada keracunan kehamilan tidak terjadi invasi sel-sel trofoblas pada lapisan
otot arteri spiralis dan jaringan matriks sekitarnya. Lapisan otot arteri spiralis menjadi
tetap kaku dan keras sehingga lumen arteri spiralis tidak memungkinkan mengalami
distensi dan vasodilatasi. Akibatnya, arteri spiralis relatif mengalami vasokonstriksi,
dan terjadi kegagalam “remodeling arteri spiralis”, sehingga aliran darah utero
plasenta menurun, dan terjadilah hipoksia dan iskemia plasenta. Dampak iskemia
plsenta akan menimbulkan perubahan-perubahan yang dapat menjelaskan patogenesis
keracunan kehamilan selanjutnya.14
Diameter rata-rata arteri spiralis pada hamil normal adalah 500 mikron,
sedangkan pada preeklampsia rata-rata 200 mikron. Pada hamil normal vasodilatasi
lumen arteri spiralis dapat meningkatkan 10 kali aliran darah ke utero plasenta.18
2.2.2. Teori Iskemia Plasenta, Radikal Bebas dan Disfungsi Endotel.
Berdasarkan teori invasi trofoblas, pada keracunan kehamilan terjadi
kegagalan remodeling arteri spiralis, dengan akibat plasenta mengalami iskemia.
Plasenta yang mengalami iskemia dan hipoksia dan menghasilkan oksidan (disebut
juga radikal bebas). Oksidan dan radikal bebas adalah senyawa penerima elektron
atau atom/molekul yang mempunyai elektron yang tidak berpasangan. Salah satu
oksidan penting yang dihasilkan plasenta iskemia adalah radikal hidroksil yang
produksi oksidan pada manusia adalah suatu proses normal, karena oksidan memang
dibutuhkan untuk perlindungan tubuh. Adanya radikal hidroksil dalam darah
mungkin dahulu dianggap sebagai bahan toksin yang beredar dalam darah, maka dulu
keracunan kehamilan disebut “toxaemia”. Radikal hidroksil akan merusak membran
sel, yang banyak mengandung asam lemak tidak jenuh menjadi peroksida lemak.
Peroksida lemak selain akan merusak membran sel, juga akan merusak nukleus, dan
protein sel endotel. Produksi oksidan (radikal bebas) dalam tubuh yang bersifat toksis
selalu diimbangi dengan produksi antioksidan.14
Pada keracunan kehamilan telah terbukti bahwa kadar oksidan, khususnya
peroksida lemak meningkat, sedangkan antioksidan, misal vitamin E pada hipertensi
dalam kehamilan menurun, sehingga terjadi dominasi kadar oksidan peroksida lemak
yang relatif tinggi. Peroksida lemak sebagai oksidan/radikal bebas yang sangat toksis
ini akan beredar diseluruh tubuh dalam aliran darah dan akan merusak membran sel
endotel. Membran sel endotel lebih mudah mengalami kerusakan oleh peroksida
lemak karena letaknya langsung berhubungan dengan aliran darah dan mengandung
banyak asam lemak tidak jenuh. Asam lemak tidak jenuh sangat rentan terhadap
oksidan radikal hidroksil, yang akan berubah menjadi peroksida lemak.18
Sel endotel terpapar terhadap peroksida lemak dapat mengakibatkan
kerusakan sel endotel, yang kerusakannya dimulai dari membran sel endotel.
Kerusakan membran sel endotel mengakibatkan terganggunya fungsi endotel, bahkan
rusaknya seluruh struktur sel endotel yang mengakibatkan disfungsi sel endotel maka
a. Gangguan metabolisme prostagladin, karena salah satu fungsi endotel, adalah
memproduksi prostagladin, yaitu menurunnya produksi prostagladin (PGE2) :
suatu vasodilatator kuat.
b. Agregasi sel-sel trombosit pada daerah endotel yang mengalami kerusakan.
Agregasi sel trombosit ini adalah untuk menutup tempat-tempat di lapisan
endotel yang mengalami kerusakan. Agregasi trombosit memproduksi
tromboksan (TXA2) : Suatu vasokonstriktor kuat. Dalam keadaan normal
perbandingan kadar prostasiklin/ tromboksan lebih tinggi kadar prostasiklin
(lebih tinggi vasodilasator). Pada preeklampsia kadar tromboksan lebih tinggi
dari kadar prostasiklin sehingga terjadi vasokonstriksi dengan terjadi tekanan
darah.
c. Perubahan khas pada sel endotel kapilar glomerolus (glomerular
endotheliosis).
d. Peningkatan permeabilitas kapilar.
e. Peningkatan produksi bahan-bahan vasopresos, yaitu endotelin. Kadar NO
(vasodilatator) menurun, sedangkan endotelin (vasokonstriktor) meningkat.
f. Peningkatan faktor koagulsi.
2.2.3. Teori Intoleransi Imunologik antara Ibu dan Janin
Wanita yang hamil normal respon imunnya tidak menolak adanya “hasil
konsepsi” yang bersifat asing. Hal ini disebabkan adanya human leukocyte antigen
protein G (HLA-G), yang berperan penting dalam modulasi respon imun, sehingga si
ibu tidak menolak hasil konsepsi (plasenta). Adanya HLA-G pada plasenta dapat
Adanya HLA-G akan mempermudah invasi sel trofoblas ke dalam jaringan
desidua ibu. Jadi HLA-G merupakan prakondisi untuk terjadinya invasi trofoblas
kedalam jaringan desidua ibu, disamping untuk menghadapi sel natural killer. Pada
plasenta keracunan kehamilan, terjadi penurunan ekspresi HLA-G. Berkurangnya
HLA-G di desidua daerah plasenta, menghambat invasi trofoblas ke dalam desidua.
Invasi trofoblas sangat penting agar jaringan desidua menjadi lunak, dan gembur
sehingga memudahkan terjadinya dilatasi arteri spiralis. HLA-G juga merangsang
produksi sitikon, sehingga memudahkan terjadinya reaksi inflamasi. Kemungkinan
terjadi Immune-Maladaptation pada preeklampsia. Pada awal trimester kedua
kehamilan perempuan yang mempunyai kecendrungan terjadi preeklampsia, ternyata
mempunyai proporsi Helper Sel yang lebih rendah dibanding pada normotensif.14
2.2.4. Teori Adaptasi Kardiovaskuler
Pembuluh darah refrakter terhadap bahan-bahan vasopresor pada kehamilan
normal. Refrakter berarti pembuluh darah tidak peka terhadap rangsangan bahan
vasopresor atau dibutuhkan kadar vasopresor yang lebih tinggi untuk menimbulkan
respons vasokonstriksi akibat dilindungi oleh adanya sintesis prostaglandin pada sel
endotel akan hilang bila diberi prostaglandin sintesa inhibitor (bahan yang
menghambat produksi prostaglandin). Prostaglandin ini dikemudian hari ternyata
adalah prostasiklin.14
Keracunan kehamilan mengakibatkan kehilangan daya refrakter terhadap
bahan vasokonstriktor dan ternyata terjadi peningkatan kepekaan terhadap
bahan-bahan vasopresor yaitu daya refrakter pembuluh darah terhadap bahan-bahan vasopresor
Banyak peneliti telah membuktikan bahwa peningkatan kepekaan terhadap
bahan-bahan vasopresor pada keracunan kehamilan sudah terjadi pada trimester 1 (pertama).
Peningkatan kepekaan pada kehamilan yang akan menjadi keracunan kehamilan,
sudah dapat ditemukan pada kehamilan dua puluh minggu. Fakta ini dapat dipakai
sebagai prediksi akan terjadinya hipertensi dalam kehamilan.14
2.2.5. Teori Genetik
Ada faktor keturunan dan familial dengan model tunggal. Genotipe ibu lebih
menentukan terjadinya hipertensi dalam kehamilan secara familial jika dibandingkan
dengan genotipe janin. Telah terbukti bahwa pada ibu yang mengalami preeklampsia
26% anak perempuannya akan mengalami preeklampsia pula.18
2.2.6. Teori Defisiensi Gizi (Teori diet)
Hasil penelitian menunjukkan bahwa kekurangan defisiensi gizi berperan
dalam terjadinya hipertensi dalam kehamilan. Penelitian yang penting yang pernah
dilakukan di inggris ialah penelitian tentang pengaruh diet pada preeklampsia
beberapa waktu sebelum pecahnya Perang Dunia II. Suasana serba sulit mendapat
gizi yang cukup dalam persiapan perang menimbulkan kenaikan insiden keracunan
kehamilan. Penelitian terakhir membuktikan bahwa konsumsi minyak ikan, termasuk
minyak hati halibut, dapat mengurangi risiko preeklampsia. Minyak ikan banyak
mengandung banyak asam lemak tidak jenuh yang dapat menghambat produksi
tromboksan, menghambat aktivasi trombosit, dan mencegah vasokontriksi pembuluh
darah. Beberapa peneliti telah mencoba melakukan uji klinik untuk mengonsumsi
preeklampsia. Hasil sementara menunjukkan bahwa penelitian ini berhasil baik dan
mungkin dapat dipakai sebagai alternatif pemberian aspirin.14
2.3. Diagnosa
Diagnosa dini harus diutamakan untuk menurunkan morbiditas dan mortalitas
ibu dan anak. Walaupun terjadinya preeklampsia sukar dicegah, namun preeklampsia
berat dan eklampsia biasanya dapat dihindarkan dan dicegah dengan mengenal secara
dini penyakit itu dan dengan penanganan secara sempurna.12
Pada umumnya diagnosa preeklampsia didasarkan atas adanya dua dari tiga
tanda utama : hipertensi, edema dan proteinuria. Adanya satu dari tanda harus
menimbulkan kewaspadaan. Diagnosa preeklampsia pada kehamilan ditegakkan bila
tekanan darah 140/90 mmHg atau lebih atau peningkatan 30 mmHg sistolik dan 15
mmHg diastolik diatas tekanan darah biasanya. Pengukurannya paling sedikit 2 kali
dengan jarak selang waktu 6 jam serta dijumpai salah satu gejala proteinuria dan
edema.12,20
Diagnosis diferensial antara preeklampsia dengan hipertensi menahun atau
penyakit ginjal kadang menimbulkan kesulitan. Pada hipertensi menahun tekanan
darah yang meninggi sebelum hamil. Pemeriksaan funduskopi juga berguna karena
perdarahan dan eksudat jarang ditemukan pada preeklampsia, kelainan tersebut
biasanya menunjukkan hipertensi menahun. Proteinuria pada preeklampsia jarang
timbul sebelum trimester ke-3. Test fungsi ginjal juga banyak berguna, pada
Diagnosa eklampsia umunya tidak mengalami kesukaran dengan adanya tanda
dan gejala preeklampsia yang disusul dengan serangan koma. Walaupun demikian,
eklampsia harus dibedakan dengan epilepsi dan koma karena perdarahan otak dan
meningitis.14
2.4. Epidemiologi
2.4.1. Distribusi Frekuensi a. Orang
Setiap ibu hamil memiliki peluang untuk menderita keracunan kehamilan. Ibu
yang pernah mengalami keracunan kehamilan pada kehamilan terdahulu, ibu yang
mempunyai riwayat keluarga yang pernah mengalami preeklampsia dan eklampsia
juga mempunyai resiko menderita keracunan kehamilan.22
Keracunan kehamilan lebih banyak dijumpai pada primigravida, dan jarang
terjadi paada kehamilan berikutnya, kecuali pada kelebihan berat badan, diabetes
mellitus, hipertensi essensial atau kehamilan kembar.13 Pada penelitian yang
dilakukan Sitti Nur Djannah dan Ika Sukma Arianti dapat dilihat bahwa kejadian
preeklampsia/eklampsia di Rumah Sakit PKU Muhammadiyah Yogyakarta pada
tahun 2007–2009 lebih didominasi oleh kelompok ibu primigravida 69,5%, dan
angka terendah terjadi pada kelompok multigravida 30,5%.10 Hasil penelitian
Rozikhan tahun 2007 di rumah sakit Dr. H. Soewondo Kendal diperoleh bahwa
proporsi ibu yang mengalami preeklampsia berat pada hamil pertama (primigravida)
Wanita remaja yang berusia di bawah 20 tahun pada kehamilan pertama dan
wanita yang berusia di atas 35 tahun, mempunyai resiko sangat tinggi.23 Semua status
sosial mempunyai resiko yang sama, tetapi kelompok masyarakat yang miskin
biasanya tidak mampu untuk membiayai perawatan kesehatan sebagaimana mestinya.
Bahkan orang yang miskin tidak percaya dan tidak mau menggunakan fasilitas
pelayanan medis walaupun tersedia.23
b. Tempat
Kejadian keracunan kehamilan dikebanyakan tempat di dunia merupakan
penyebab kedua kematian ibu hamil setelah perdarahan. Biasanya sindrom
preeklampsia ringan sering tidak diperhatikan oleh ibu sehingga tanpa disadari dalam
waktu singkat akan mengalami preeklampsia berat dan eklampsia.23
Angka kematian ibu akibat keracunan kehamilan di negara berkembang masih
tinggi. Tingginya angka kematian ibu pada kasus keracunan kehamilan di
negara-negara berkembang disebabkan oleh kurangnya pemeriksaan antenatal, upaya
pencegahan yang kurang dan terlambatnya mendapat penanganan yang tepat.6
Proporsi penderita preeklampsia/eklampsia di Rumah Sakit dr. Soewondo
Kabupaten Kendal tahun 2001 adalah sebesar 8,72%, tahun 2002 sebesar 9,34%,
tahun 2003 sebesar 9,12%, tahun 2004 sebesar 9,25%, tahun 2005 sebesar 13,60%
dengan CFR 8,69%, dan pada tahun 2006 proporsinya sebesar 10,23% dengan CFR
c. Waktu
Keracunan kehamilan sering ditemukan pada trimester ketiga kehamilan,
setelah minggu ke-20 dan paling sering terjadi pada primigravida muda dan jarang
terjadi pada kehamilan berikutnya, kecuali pada kelebihan berat badan, kencing
manis, hipertensi esensial, atau kehamilan kembar.23 Keracunan kehamilan yang tidak
ditangani sedini mungkin dapat membahayakan nyawa ibu dan juga dapat berakibat
buruk pada janin, karena meningkatnya keadaan penyakit tidak dapat diramalkan.13
Berdasarkan penelitian Ketut Sudhaberata di RS Tarakan Kalimantan Timur
tahun 1996-1998 didapatkan proporsi preeklampsia/eklampsia terbanyak pada
kelompok usia kehamilan > 37 minggu yaitu sebesar 86,44%.24
2.4.2. Determinan
Penyebab preeklampsia dan eklampsia belum diketahui sampai sekarang.
Banyak teori yang dikemukakan para ahli untuk menerangkan penyebab penyakit
tersebut. Karena itulah penyakit ini sering disebut “The Disease of Theory”. Namun
belum dapat memberikan jawaban yang memuaskan. Teori yang banyak
dikemukakan sebagai penyebab preeklampsia adalah teori “Iskemia Plasenta”.
Namun teori ini belum dapat menerangkan semua hal yang berkaitan dengan penyakit
ini. Ternyata tidak hanya satu faktor, melainkan banyak faktor yang menyebabkan
preeklampsia dan eklampsia. Menurut epidemiologi, penyakit keracunan kehamilan
dapat ditimbulkan oleh serangkaian proses sebab akibat yang disebut “The Web Of
Causation”, yaitu faktor yang ditemukan sering kali sulit ditentukan mana yang sebab
Meskipun penyebab terjadinya keracunan kehamilan belum pasti, tetapi
beberapa penulis menyebutkan adanya hubungan beberapa karakteristik individual
yang berpengaruh terhadap terjadinya keracunan kehamilan yaitu :
a. Umur Ibu
Umur reproduksi optimal bagi seorang ibu adalah antara 20-35 tahun, di
bawah dan di atas umur tersebut akan meningkatkan resiko kehamilan dan persalinan.
Pada usia muda organ-organ reproduksi belum sempurna secara keseluruhan dan
kejiwaannya belum bersedia menjadi ibu, maka kehamilan sering diakhiri dengan
komplikasi obstetri salah satunya keracunan kehamilan. Sedangkan pada usia di atas
35 tahun memiliki resiko untuk hamil dan melahirkan karena pada saat itu telah
terjadi penurunan fungsi alat-alat reproduksi sehingga memudahkan untuk terjadi
berbagai masalah obstetri termasuk keracunan kehamilan. Risiko kematian ibu pada
kelompok umur di bawah 20 tahun dan di atas 35 tahun adalah 3 kali lebih tinggi
dari kelompok umur reproduksi sehat yaitu pada umur 20-34 tahun. 23,25 Ibu dengan
paritas nullipara dengan usia perkawinan diatas 35 tahun mempunyai resiko 2-3 kali
mengalami keracunan kehamilan dibanding dengan usia sebelumnya.21
Hasil penelitian Rozikhan di Rumah Sakit dr. Soewondo Kabupaten Kendal
tahun 2007 didapatkan bahwa proporsi penderita preeklampsia/eklampsia pada
responden yang umurnya < 20 tahun adalah 75% dari 16 responden, sedangkan
responden yang umurnya antara 20 - 35 memiliki proporsi preeklampsia berat
45,61% dari 171 orang respondennya, dan responden yang umurnya > 35 tahun
memiliki proporsi preeklampsia berat 77% dari 13 orang responden. Hasil penelitian
mengalami kecenderungan terjadi preeklampsia berat bila dibandingkan dengan ibu
hamil yang berusia 20-35 tahun.9
b. Tingkat Pendidikan
Pendidikan merupakan salah satu faktor untuk menentukan tingkat peran serta
masyarakat. Demikian juga partisipasi ibu dalam memelihara kesehatannya terutama
pada masa kehamilan, erat kaitannya dengan pendidikan ibu. Ibu dengan tingkat
pendidikan relatif tinggi cenderung lebih memperhatikan kesehatannya selama
kehamilan bila dibandingkan dengan ibu yang pendidikannya lebih rendah. Selain itu
juga pendidikan dan pengetahuan ibu yang lebih baik akan mempengaruhi
kemampuan ibu dalam menangani berbagai masalah kesehatan dan pertolongan yang
harus diperoleh.26
Berdasarkan hasil penelitian Ketut Sudaberata di RSU Tarakan, Kalimantan
Timur tahun 1996-1998 didapatkan proporsi preeklampsia dan eklampsia pada ibu
tidak berpendidikan sebesar 20,3%.24
Pendidikan sangat berperan dalam menentukan tingkat penyerapan terhadap
informasi kesehatan, dengan latar belakang pendidikan ibu yang rendah akan
menyulitkan penyuluhan kesehatan. Akibatnya mereka tidak mengetahui cara
pemeliharaan kesehatan terutama pada ibu hamil. Semakin lama seorang ibu
mendapat pendidikan (formal), diharapkan semakin meningkat kesadarannya
terhadap kemungkinan adanya kesulitan dalam persalinan, sehingga diharapkan dapat
timbul dorongan untuk melakukan pengawasan kehamilan secara berkala dan
c. Pekerjaan
Pekerjaan ibu maupun suami akan mencerminkan keadaan sosioekonomi
keluarga. Berdasarkan jenis pekerjaan tersebut dapat dilihat bahwa kemampuan
keluarga dalam memenuhi kebutuhan mereka terutama dalam pemenuhan makanan
bergizi khususnya bagi ibu hamil.6
Ibu hamil dengan kondisi sosioekonomi yang rendah akan memaksanya untuk
tetap bekerja, meskipun dalam keadaan hamil. Di samping itu, ibu hamil dengan
kondisi sosioekonomi keluarga yang sudah cukup tinggi juga masih banyak yang
bekerja. Jika wanita hamil yang tinggal di rumah rata-rata mengalami peningkatan
tekanan darah sekitar 2,1 mmHg, maka rata-rata wanita yang bekerja di luar rumah
ternyata mengalami peningkatan tekanan darah sekitar 6,6 mmHg selama
kehamilannya. Hal ini sangat memberikan resiko yang besar untuk terjadinya
preeklampsia dan eklampsia yang berhubungan dengan tekanan darah atau kelelahan
yang dialami ibu hamil yang bekerja.25
d. Paritas
Paritas merupakan jumlah anak yang telah dilahirkan oleh seorang ibu baik
lahir hidup maupun lahir mati. Paritas dapat dikelompokkan menjadi 4 golongan
yaitu : 12
1. Golongan nullipara adalah golongan ibu dengan paritas 0
2. Golongan primipara adalah golongan ibu dengan paritas 1
3. Golongan multipara adalah golongan ibu dengan paritas 2-5
Paritas juga dapat memengaruhi kehamilan dan persalinan. Paritas ibu yang
sehat adalah pada paritas dua sampai tiga. Keracunan kehamilan sering terjadi pada
kehamilan pertama terutama pada ibu yang berusia > 35 tahun dan meningkat pada
kehamilan berikutnya terutama pada ibu yang mengalami kelebihan berat badan,
diabetes, kehamilan kembar, dan hipertensi essensial. Keracunan kehamilan biasanya
cenderung meningkat pada persalinan pertama hal itu disebabkan pada persalinan
pertama (nullipara) mempunyai resiko relatif tinggi dan akan menurun pada
persalinan selanjutnya. Beberapa penelitian mendapatkan risiko preeklampsia pada
kehamilan pertama 10-20 kali lebih tinggi dibanding pada kehamilan berikutnya.23
Kejadian preeklampsia/eklampsia di Rumah Sakit PKU Muhammadiyah
Yogyakarta pada tahun 2007–2009 berdasarkan paritas sangat didominasi oleh
kelompok primigravida dengan jumlah 82 orang (69,5%), sedangkan 36 orang
(30,5%) terjadi pada kelompok multigravida.10 Pengaruh paritas sangat besar
terhadap proporsi preeklampsia dimana hampir 20% nullipara dan primipara memiliki
riwayat preeklampsia selama persalinan, dan masa nifas bila dibanding dengan
proporsi pada multipara sebesar 7%.13
Kehamilan dengan preeklampsia lebih umum terjadi pada primigravida,
keadaan ini disebabkan secara imunologik pada kehamilan pertama pembentukan
blocking antibodies terhadap antigen plasenta tidak sempurna sehingga timbul
responimun yang tidak menguntungkan terhadap histoincompability placenta.13
e. Usia Kehamilan
Pada umumnya preeklampsia dan eklampsia dapat timbul setelah usia
Tetapi sebagian besar kasus keracunan kehamilan terjadi pada usia kehamilan > 37
minggu dan semakin tua usia kehamilan maka semakin besar kemungkinan untuk
terjadi keracunan kehamilan. Hal ini terjadi berkaitan dengan semakin tua usia
kehamilan maka plasenta juga semakin tua dimana telah terjadi penurunan sirkulasi
darah intra plasenter.16,27
Menurut penelitian yang dilakukan Betty Novita Tarigan di RSUD Deli
Serdang tahun 2003-2007 melaporkan proporsi keracunan kehamilan pada usia
kehamilan >37 minggu sebesar 74%.11 Menurut penelitian yang dilakukan Ketut
Sudhaberata pada tahun 1996-1998 di RSU Tarakan Kalimantan Timur, proporsi
preeklampsia dan eklampsia pada usia kehamilan 37-42 minggu sebesar 86,44%.24
f. Riwayat Kehamilan Buruk Sebelumnya
Riwayat kehamilan yang berhubungan dengan risiko yaitu pernah mengalami
perdarahan, abortus, dan preeklampsia/eklampsia. Keracunan kehamilan lebih sering
ditemukan pada anak dan cucu wanita dari ibu yang pernah menderita preeklampsia
dan eklampsia. Hal ini diduga karena adanya suatu gen resesif autosom yang
mengatur respon imun ibu, dimana jika ada riwayat preeklampsia dan eklampsia pada
ibu , maka risiko untuk terjadinya keracunan kehamilan menjadi lebih besar. Wanita
yang pada kehamilan sebelumnya pernah mengalami keracunan kehamilan
mempunyai risiko 13-45 kali untuk menderita keracunan kehamilan pada kehamilan
berikutnya. Dengan memperhatikan riwayat kehamilan yang lalu, diharapkan risiko
kehamilan dapat dideteksi dengan mudah dan pencegahan serta pengobatan dapat
g. Ras dan Suku Bangsa
Berbagai penelitian menemukan bahwa terdapat perbedaan angka kejadian
preeklampsiapaada golongan etnik dan ras tertentu. Insiden preeklampsia pada orang
berkulit hitam dan indian lebih tinggi dibandingkan dengan orang yang berkulit putih.
Pada penelitian yang dilakukan di RS Parkland pada tahun 1986 ditemukan proporsi
preeklampsia sebesar18% pada kulit putih, 20% wanita hispanik, dan 22% pada kulit
hitam. Insiden preeklampsia pada multipara adalah 6,2% ada kulit putih, 6,6% pada
Hispanik, dan 8,5% pada kuli hitam.13
Hasil penelitian Betty Novita Tarigan di RSUD Deli Serdang tahun
2003-2007 melaporkan proporsi keracunan kehamilan berdasarkan suku, pada suku Melayu
18,9%.11
2.5. Pencegahan Kejadian Preeklampsia dan Eklampsia 2.5.1. Pencegahan Primordial
Pencegahan primordial yaitu upaya pencegahan munculnya faktor predisposisi
terhadap masyarakat khususnya ibu dan wanita usia produktif terhadap faktor risiko
terjadinya keracunan kehamilan.14
Pencegahan ini dapat dilakukan dengan menjaga berat badan ibu hamil agar
tetap ideal, mengatur pola makan sehat dan menghindari stress serta istirahat yang
cukup.28
2.5.2. Pencegahan Primer
Pencegahan primer merupakan upaya awal sebelum seseorang menderita
dengan pendekatan komuniti berupa penyuluhan faktor-faktor risiko terutama pada
kelompok risiko tinggi. Pencegahan dapat dilakukan dengan :
i. Penyuluhan kepada ibu hamil tentang manfaat istirahat, diet rendah garam, lemak
serta karbohidrat dan tinggi protein, juga menjaga kenaikan berat badan.
ii. Harus selalu waspada terhadap kemungkinan terjadinya preeklampsia dan
eklampsia bila ada faktor prediposisi.
iii.Memberikan informasi dan edukasi kepada masyarakat, bahwa eklampsia bukan
penyakit kemasukan (magis), seperti banyak disangka oleh masyarakat awam. 12,14
Selain itu, pencegahan timbulnya preeklampsia juga dapat dilakukan dengan
pemeriksaan antenatal care secara teratur yaitu minimal 4 kali kunjungan yaitu
masing-masing 1 kali pada trimester I dan II , serta 2 kali pada trimester III.25
2.5.3. Pencegahan Sekunder
Pencegahan sekunder merupakan upaya mencegah orang yang telah sakit agar
tidak menjadi parah , dengan menghambat progresifitas penyakit dan menghindarkan
komplikasi. Dilakukan dengan cara mendeteksi penyakit secara dini serta
mengadakan pengobatan yang cepat dan tepat. Upaya pencegahan ini dilakukan
dengan : 14
i. Pemeriksaan antenatal yang teratur, bermutu dan teliti mangenali tanda-tanda
sedini mungkin, lalu diberikan pengobatan yang sesuai agar penyakit tidak
menjadi berat.29
ii. Terapi preeklampsia ringan di rumah yaitu istirahat ditempat tidur, berbaring pada
sisi kiri dan bergantian ke sisi kanan bila perlu, dengan istirahat biasanya edema
iii.Memberikan suntikan sulfamagnesium 8 gr intramuskuler untuk mencegah kejang.
iv.Mengakhiri kehamilan sedapat-dapatnya 37 minggu ke atas, apabila setelah
dirawat inap tanda-tanda preeklampsia berat tidak berkurang.
2.5.4. Pencegahan Tersier
Pencegahan tersier merupakan upaya mencegah terjadinya komplikasi yang
lebih berat atau membatasi kecacatan yang terjadi serta melakukan tindakan
rehabilitasi. Pencegahan dapat dilakukan dengan 12,14:
i. Setelah melahirkan, tekanan darah diperiksa setiap 4 jam selama 48 jam.
ii. Anti konvulsan diteruskan sampai 24 jam postpartum.
BAB 3
KERANGKA KONSEP 3.1. Kerangka Konsep Penelitian
Berdasarkan tujuan penelitian di atas, maka kerangka konsep dalam
penelitian ini adalah:
Karakteristik Ibu Yang Mengalami Keracunan Kehamilan
1. Sosio Demografi : − Umur
− Suku
− Tingkat pendidikan − Pekerjaan ibu − Tempat tinggal 2. Mediko Obstetri
− Paritas
− Usia kehamilan
− Riwayat kehamilan buruk sebelumnya 3. Jenis keracunan kehamilan
4. Lama rawatan rata-rata 5. Sumber pembiayaan 6. Keadaan sewaktu pulang
3.2. Definisi Operasional Variabel
3.2.1. Keracunan kehamilan merupakan kesatuan penyakit yang timbul pada ibu
hamil, bersalin, dan dalam masa nifas yang memiliki trias gejala : hipertensi,
proteinuria, dan edema, yang terkadang disertai dengan kejang dan koma,
terdiri dari preeklampsia dan eklampsia, sesuai dengan yang tercatat dalam
3.2.2. Umur adalah umur ibu penderita keracunan kehamilan seperti tercatat dalam
kartu status, dikategorikan menjadi : 21,26
1. < 20 tahun dan >35 tahun : umur beresiko tinggi 2. 20-35 tahun : umur beresiko rendah.
3.2.3. Suku adalah ras atau etnik yang melekat pada ibu seperti yang tercatat dalam
kartu status pasien.
1. Batak 2. Jawa 3. Melayu 4. Aceh 5. Lain-lain
3.2.4. Tingkat pendidikan adalah pendidikan formal terakhir dari ibu penderita
keracunan kehamilan seperti yang tercatat dalam kartu status, dikategorikan
menjadi :
1. Tidak Sekolah / tidak tamat SD 2. SD
3. SLTP 4. SLTA
5. Diploma / Sarjana
3.2.5. Pekerjaan adalah pekerjaan ibu yang menderita keracunan kehamilan seperti
yang tercatat dalam kartu status, dikategorikan menjadi :
1. Ibu Rumah Tangga 2. PNS
3. Pegawai Swasta 4. Wiraswasta
3.2.6. Tempat tinggal adalah tempat tinggal menetap pasien penderita keracunan
kehamilan, dikelompokkan menjadi :
3.2.7. Paritas adalah frekuensi persalinan yang pernah dialami oleh ibu penderita
keracunan kehamilan seperti yang tercatat dalam kartu status, dikategorikan
menjadi : 26
1. Nullipara (jumlah persalinan 0) 2. Primipara (jumlah persalinan 1) 3. Multipara (jumlah persalinan 2-5) 4. Grandemultipara (jumlah persalinan > 5)
3.2.8. Usia kehamilan adalah usia janin dalam kandungan seperti yang tercatat
dalam kartu status, dikategorikan menjadi : 16
1. <20 minggu (abortus). 2. 20-37 minggu (prematurus). 3. >37 minggu (aterm).
3.2.9. Riwayat kehamilan buruk sebelumnya adalah pengalaman yang dialami oleh
ibu yang menderita keracunan kehamilan selama masa kehamilan yang
terakhir yang diingatnya seperti yang tercatat dalam kartu status,
dikategorikan menjadi :18
1. Perdarahan 2. Abortus
3. Preeklampsia/eklampsia 4. Tidak ada
3.2.10. Jenis keracunan kehamilan adalah keracunan kehamilan yang dialami oleh
ibu seperti yang tercatat dalam kartu status pasien, yang dibedakan atas :12,18
1. Preeklampsia 2. Eklampsia
3.2.11. Lama rawatan rata-rata adalah jumlah hari rata-rata perawatan pasien,
dihitung mulai dari tanggal pertama dirawat dengan diagnosa keracunan
3.2.12. Sumber biaya adalah asal biaya yang dikeluarkan untuk membiayai
pengobatan penderita keracunan kehamilan yang dirawat inap seperti yang
tercatat dalam kartu status, dikategorikan menjadi :
1. Biaya sendiri. 2. ASKES 3. Jamkesmas 4. JPKMS 5. JKProvsu 6. Jampersal
3.2.13. Keadaan sewaktu pulang adalah kondisi kesehatan ibu sewaktu pulang dari
rumah sakit setelah persalinan, seperti yang tercatat di dalam kartu status,
yang dikategorikan menjadi :
1. Sembuh.
2. Pulang atas permintaan sendiri (PAPS). 3. Pulang Berobat Jalan (PBJ).
4. Meninggal
BAB 4
METODE PENELITIAN 4.1. Jenis dan Rancangan Penelitian
Jenis penelitian ini merupakan penelitian deskriptif dengan menggunakan
desain Case Series.
4.2. Lokasi dan Waktu Penelitian 4.2.1. Lokasi Penelitian
Penelitian ini dilakukan di RSUD Dr. Pirngadi Medan dengan alasan rumah
sakit ini merupakan salah satu rumah sakit rujukan sehingga pasien yang berobat
banyak dengan berbagai macam penyakit, salah satunya keracunan kehamilan.
Rumah sakit ini juga mempunyai data rekam medik tentang penderita keracunan
kehamilan dan belum ada penelitian mengenai keracunan kehamilan tahun 2009-2011
di rumah sakit ini.
4.2.2. Waktu Penelitian
Waktu penelitian dilaksanakan mulai bulan Desember 2011 s/d Juli 2012
4.3. Populasi dan Sampel 4.3.1. Populasi
Populasi dalam penelitian ini adalah semua data pasien yang mengalami
keracunan kehamilan rawat inap di RSUD Dr. Pirngadi Medan Tahun 2009-2011
4.3.2. Sampel
Sampel adalah data pasien yang mengalami keracunan kehamilan rawat inap
di RSUD Dr. Pirngadi Medan tahun 2009-2011 dengan besar sampel adalah jumlah
seluruh populasi.
4.4. Metode Pengumpulan Data
Pengumpulan data dilakukan dengan melihat kartu status pasien yang
diperoleh dari rekam medik pasien keracunan kehamilan yang dirawat inap di RSUD
Dr. Pirngadi Medan Tahun 2009-2011 dan dicatat sesuai dengan variabel yang ada
dalam kerangka konsep.
4.5. Pengolahan dan Analisa Data
Data yang dikumpulkan diolah dengan bantuan komputer menggunakan
program SPSS, disajikan dalam bentuk tabel distribusi frekuensi, grafik pie dan bar,
dilanjutkan analisa statistik dengan menggunakan chi square dan uji t-test untuk
BAB 5
HASIL PENELITIAN 5.1. Gambaran Umum Lokasi Penelitian
5.1.1. Sejarah Singkat RSUD Dr. Pirngadi Medan
Rumah Sakit Umum Dr. Pirngadi Medan atau sering disingkat RSUPM
beralamat di Jl. Prof. HM Yamin SH No. 47 Medan yang merupakan salah satu unit
pelayanan kesehatan di kota Medan yang berstatus milik pemerintah Kota Medan.
RSU Dr. Pirngadi Kota Medan didirikan oleh pemerintah kolonial Belanda dengan
nama GEMENTE ZIEKEN HUIS pada tanggal 11 Agustus Anno 1928. Peletakan
batu pertamanya dilakukan seorang bocah berumur 10 tahun bernama MARIA
CONSTANTIA MACKY, dimana sebagai pimpinan yang pertama dipegang oleh Dr.
W. BAYS. Setelah masuknya Jepang ke Indonesia pada tahun 1942, rumah sakit ini
diambil alih oleh Bangsa Jepang dan berganti nama menjadi SYURITSU BYUSONO
INCE dan pimpinannya dipercayakan kepada seorang putra Indonesia yaitu Dr.
Raden Pirngadi Gonggo Putro. Setelah bangsa Indonesia pada tanggal 17 Agustus
1945 menyatakan kemerdekaannya, pada tahun 1947 rumah sakit ini diambil alih
oleh pemerintah Negara bagian Sumatera Timur Republik Indonesia Sementara (RIS)
dengan nama “Rumah Sakit Kota Medan”. Dengan berdirinya Negara Kesatuan
Republik Indonesia (NKRI) pada tanggal 17 Agustus 1950 maka Negara bagian
(RIS) dih