PROFIL PENGAMATAN FAKTOR RISIKO
PADA PASIEN
MULTI DRUG RESISTANT
TUBERKULOSIS PARU
DI RSUP H. ADAM MALIK MEDAN TAHUN 2012
SKRIPSI
Diajukan untuk melengkapi salah satu syarat untuk memperoleh gelar Sarjana Farmasi pada Fakultas Farmasi
Universitas Sumatera Utaraumatera Uta
OLEH:
DZUL AZMAH
NIM 091501068
PROGRAM STUDI SARJANA FARMASI
FAKULTAS FARMASI
PROFIL
PENGAMATAN FAKTOR RISIKO
PADA PASIEN
MULTI DRUG RESISTANT
TUBERKULOSIS PARU
DI RSUP H. ADAM MALIK MEDAN TAHUN 2012
SKRIPSI
Diajukan untuk melengkapi salah satu syarat untuk memperoleh
gelar Sarjana Farmasi pada Fakultas Farmasi
Universitas Sumatera Utara
jukan untuk mUniversitas Sumatera
Uta
OLEH:
DZUL AZMAH
NIM 091501068
PROGRAM STUDI SARJANA FARMASI
FAKULTAS FARMASI
UNIVERSITAS SUMATERA UTARA
MEDAN
PENGESAHAN SKRIPSI
PROFIL PENGAMATAN FAKTOR RISIKO PADA PASIEN
MULTI DRUG RESISTANT
TUBERKULOSIS PARU
DI RSUP H. ADAM MALIK MEDAN
TAHUN 2012
OLEH: DZUL AZMAH NIM 091501068
Dipertahankan di Hadapan Panitia Penguji Skripsi Fakultas Farmasi Universitas Sumatera Utara
Pada Tanggal: 4 Januari 2014
Pembimbing I, Panitia Penguji,
Prof. Dr. Urip Harahap, Apt. Prof. Dr. Rosidah, M.Si., Apt.
NIP 195301011983031004 NIP 195103261978022001
Pembimbing II, Prof. Dr. Urip Harahap, Apt.
NIP 195301011983031004
dr. Zainuddin Amir, Sp.P(K). Drs. Juanita Tanuwijaya, M.Si., Apt.
NIP 195406201980111001 NIP 195111021977102001
Khairunnisa, S.Si., M.Pharm., Ph.D., Apt.
NIP 197802152008122001
Medan, Januari 2014
KATA PENGANTAR
Puji syukur penulis ucapkan kehadirat Allah SWT atas limpahan rahmat
dan karunia-Nya sehingga penulis dapat menyelesaikan penelitian dan
penyusunan skripsi ini, serta salawat beriring salam untuk Rasulullah Muhammad
SAW sebagai suri tauladan dalam kehidupan. Skripsi ini disusun untuk
melengkapi salah satu syarat memperoleh gelar Sarjana Farmasi di Fakultas
Farmasi Universitas Sumatera Utara, dengan judul “Profil Pengamatan Faktor
Risiko pada Pasien Multi Drug Resistant Tuberkulosis Paru di RSUP H. Adam
Malik Medan Tahun 2012..
Pada kesempatan ini, dengan segala kerendahan hati penulis mengucapkan
terima kasih kepada Bapak Prof. Dr. Sumadio Hadisahputra, Apt., selaku Dekan
Fakultas Farmasi yang telah memberikan fasilitas sehingga penulis dapat
menyelesaikan pendidikan. Penulis juga mengucapkan rasa terima kasih yang
sebesar-besarnya kepada Bapak Prof. Dr. Urip Harahap, Apt., dan Bapak dr.
Zainuddin Amir, Sp.P(K)., yang telah membimbing penulis dengan penuh
kesabaran dan tanggung jawab, memberikan petunjuk dan saran-saran selama
penelitian hingga selesainya skripsi ini. Penulis juga mengucapkan terima kasih
kepada Ibu Prof. Dr. Rosidah, M.Si., Apt., selaku ketua penguji, Ibu Dra. Juanita
Tanuwijaya, M.Si., Apt., dan Ibu Khairunnisa, S. Si., M.Pharm., Ph.D., Apt.
selaku anggota penguji yang telah memberikan kritik, saran dan arahan untuk
menyempurnakan skripsi ini. Terima kasih juga untuk Bapak dan Ibu staf
pengajar Fakultas Farmasi USU Medan, Bapak Drs. Awaluddin Saragih M.Si.,
Apt., selaku dosen penasehat akademik yang telah banyak membimbing penulis
RSUP H. Adam Malik Medan, Kabag Diklit dan Instalasi Litbang RSUP H.
Adam Malik Medan yang telah memberikan bantuan dan fasilitas kepada penulis
selama masa penelitian.
Penulis mengucapkan terima kasih dan penghargaan yang tidak terhingga
kepada keluarga tercinta, Abi Rasidi Nasution dan Ummi Nursiah Lubis, yang
telah memberikan cinta dan kasih sayang yang tiada ternilai dengan apapun,
pengorbanan, motivasi beserta doa tulus yang tidak pernah berhenti. Abangda
Amin Rais Nasution, dan adinda M. Aznan Jainuri, Rahmah Hardianti, dan Zaki
Azkari beserta seluruh keluarga yang selalu mendoakan dan memberi semangat.
Sahabat-sahabat terbaikku bundo, vaqun, viqun, miqun, ninis, sihqun, dhanaqun,
dijah, manda, dan seluruh teman-teman mahasiswa/i Farmasi Klinis dan
Komunitas 2009 yang selalu mendoakan dan memberi semangat. Kakak asuh dan
murobbiyah tersayang serta saudara-saudari seperjuangan di UKMI Ath-Thibb,
PEMA Farmasi, KAMMI Nusantara, SGC USU, Wisma FHQ, serta semua pihak
yang tidak dapat disebutkan satu persatu yang telah banyak membantu penulis
hingga selesainya penulisan skripsi ini.
Penulis menyadari sepenuhnya bahwa penulisan skripsi ini masih belum
sempurna. Oleh karena itu, penulis mengharapkan saran dan kritik yang
membangun demi kesempurnaan skripsi ini. Akhir kata penulis berharap semoga
skripsi ini bermanfaat bagi ilmu pengetahuan khususnya di bidang farmasi.
Medan, Januari 2014
Penulis,
Dzul Azmah
PROFIL PENGAMATAN FAKTOR RISIKO PADA PASIEN
MULTIDRUG RESISTANT TUBERKULOSIS PARU
DI RSUP H. ADAM MALIK MEDAN TAHUN 2012
ABSTRAK
Tuberkulosis dengan resistensi obat berganda (multi drug resistan)
merupakan masalah terbesar terhadap pemberantasan TB dunia dimana terdapat 0,4-0,5 juta kasus setiap tahunnya dan Indonesia berada pada urutan ke-8 dari 27 negara dengan kasus MDR TB terbanyak. Identifikasi faktor risiko kejadian MDR TB diharapkan dapat membantu penyusunan strategi untuk mengatasi epidemi MDR TB.
Penelitian ini dilakukan dengan tujuan untuk mengetahui profil faktor risiko dari karakteristik pasien berupa usia, jenis kelamin, tingkat pendidikan, jenis pekerjaan, status perkawinan, riwayat merokok, riwayat comorbid dan diagnosis TB serta mengidentifikasi pola resistensi TB.
Rancangan penelitian ini adalah metode deskriptif dengan pendekatan cross sectional study. Pengambilan data dilakukan secara retrospektif dari rekam medis 40 pasien MDR TB Paru yang menjalani pengobatan di RSUP H. Adam Malik Medan pada periode Januari 2012-Desember 2012.
Karakteristik kelompok usia pasien MDR TB didominasi kelompok usia
25-44 tahun 22 orang (53%), laki-laki 27 orang (67,50%), tingkat pendidikan SLTA 20 orang (50%), jenis pekerjaan wiraswasta 27 orang (67,50%), status perkawinan pada umumnya telah kawin 33 orang (82,50%), komorbid gangguan paru sebanyak 10 orang (25,00%), tidak merokok 33 (82,50%), dan diagnosis tipe TB kasus kronik 12 orang (30%). serta pola resistensi mayoritas resisten sekunder 29 (72,50%) dengan jenis resisten terhadap kombinasi rifampisin, isoniazid, streptomisin, dan etambutol yaitu 21 (52,50%). Variabel karakteristik pasien berupa usia, jenis kelamin, jenis pekerjaan, komorbid, riwayat pengobatan dan pola resitensi berkaitan dengan kejadian MDR TB.
Kata kunci:Tuberkulosis, resistensi berganda, pola resistensi
RISK FACTOR PROFILE OBSERVATIONS ON MULTIDRUG RESISTANT PULMONARY TUBERCULOSIS PATIENTS
AT RSUP H. ADAM MALIK MEDAN IN 2012
ABSTRACT
Multidrug resistant tuberculosis is the biggest problem on TB world eradication because there are 0.4-0.5 million cases annually and Indonesia are on 8 of 27 countries of MDR TB high case. Identification of risk factors for MDR TB incidence is expected to help develop a strategy to solve the MDR TB epidemic.
The purpose of this study were to determine the risk factor profile of patient characteristics such as age, gender, education level, job, marital status, smoking history, comorbid, diagnosis/treatment history and to identify patterns of resistance TB.
This study was using descriptive cross sectional method with retrieving data retrospectively from medical records of 40 MDR TB patients at Adam Malik
Medan Hospitalin period January 2012-December 2012.
The research data pointed out that characteristics of MDR TB patient dominated of age 25-44 (53%), male 27 patients (67.50%), education level was senior high school 20 (50%), self-employed 27 (67.50%), marital status generally have married (82.50%), pulmonary disorders 10 (25%), non-smokers 33 (82,50%), the majority of type TB is chronic TB cases (30%), resistancy pattern is secondary resistance 29 (72.50%) and dominated of combination rifampicin, isoniazid, streptomycin, and ethambutol 21 (52.50%). Variable patient characteristics namely age, gwnder, job, comorbid, treatment history and patterns of resistance can be associated with the incidence of MDR TB.
DAFTAR ISI
Halaman
JUDUL ... i
HALAMAN PENGESAHAN ... ii
KATA PENGANTAR ... iv
ABSTRAK ... vi
ABSTRACT ... vii
DAFTAR ISI ... viii
DAFTAR TABEL ... xi
DAFTAR GAMBAR ... xii
DAFTAR LAMPIRAN ... xiii
BAB I PENDAHULUAN ... 1
1.1 Latar Belakang ... 1
1.2 Kerangka Pikir Penelitian ... 6
1.3 Perumusan Masalah ... 7
1.4 Hipotesis ... 7
1.5 Tujuan Penelitian ... 7
1.6 Manfaat Penelitian ... 8
1.6.1 Aspek Akademik ... 8
1.6.2 Aspek Pelayanan Masyarakat ... 8
1.6.3 Aspek Pengembangan Penelitian ... 9
BAB II TINJAUAN PUSTAKA 2.1 Defenisi ... 10
2.3 Patogenesis ... 13
2.4 Diagnosis ... 16
2.5 Klasifikasi Resistensi ... 16
2.6 Penatalaksanaan ... 17
BAB III METODE PENELITIAN ... 20
3.1 Rancangan Penelitian ... 21
3.2 Tempat dan Waktu Penelitian ... 21
3.3 Subjek Penelitian ... 21
3.3.1 Populasi ... 21
3.3.2 Kriteria Inklusi dan Eksklusi ... 21
3.3.2.1 Kriteria Inklusi ... 21
3.3.2.2 Kriteria Eksklusi ... 21
3.4 Instrumen Penelitian ... 22
3.4.1 Bahan dan Alat ... 22
3.4.2 Teknik Pengumpulan Data ... 22
3.5 Analisis Data ... 23
3.6 Defenisi Operasional ... 23
3.7 Bagan Alur Penelitian ... 24
3.8 Langkah Penelitian ... 25
BAB IV HASIL DAN PEMBAHASAN ... 26
4.1 Karakteristik Berdasarkan Usia ... 26
4.2 Karakteristik Jenis Kelamin ……….. 27
4.3 Karakteristik Tingkat Pendidikan ... 29
4.5 Karakteristik Status Perkawinan ……….. 31
4.6 Karakteristik Riwayat Komorbid ………. 32
4.7 Karakteristik Riwayat Merokok ………..…. 34
4.8 Tipe TB Berdasarkan Diagnosis ………... 34
4.9 Pola Resistensi MDR TB ……….…. 35
BAB V KESIMPULAN DAN SARAN ……….………. 36
5.1. Kesimpulan ... 37
5.2 Saran ... 37
DAFTAR PUSTAKA... 39
DAFTAR TABEL
Halaman
Tabel 2.1 Defenisi Operasional ... 223
Tabel 3.1 Distribusi Frekuensi Usia ... 27
Tabel 3.2 Distribusi Frekuensi Jenis Kelamin ... 28
Tabel 3.3 Distribusi Frekuensi Tingkat Pendidikan ... 29
Tabel 3.4 Distribusi Frekuensi Jenis Pekerjaan ... 30
Tabel 3.5 Distribusi Frekuensi Status Perkawinan ... 31
Tabel 3.6 Distribusi Frekuensi Komorbid ... 32
Tabel 3.7 Distribusi Frekuensi Riwayat Merokok ... 34
Tabel 3.8 Tipe TB Berdasarkan Diagnosis ... 35
DAFTAR GAMBAR
Halaman
Gambar 1.1 Skema hubungan variabel bebas dan variabel terikat ... 6
DAFTAR LAMPIRAN
Halaman
Lampiran 1 Data pasien positif MDR TB RSUP H. Adam Malik
Medan Tahun 2012 ... 41
Lampiran 2 Surat permohonan izin penelitian di RSUP H. Adam
Malik Medan ………... 44
Lampiran 3 Surat izin melakukan penelitian di RSUP H. Adam
Malik Medan ………... 45
Lampiran 4 Surat keterangan telah selesai melakukan penelitian di
PROFIL PENGAMATAN FAKTOR RISIKO PADA PASIEN
MULTIDRUG RESISTANT TUBERKULOSIS PARU
DI RSUP H. ADAM MALIK MEDAN TAHUN 2012
ABSTRAK
Tuberkulosis dengan resistensi obat berganda (multi drug resistan)
merupakan masalah terbesar terhadap pemberantasan TB dunia dimana terdapat 0,4-0,5 juta kasus setiap tahunnya dan Indonesia berada pada urutan ke-8 dari 27 negara dengan kasus MDR TB terbanyak. Identifikasi faktor risiko kejadian MDR TB diharapkan dapat membantu penyusunan strategi untuk mengatasi epidemi MDR TB.
Penelitian ini dilakukan dengan tujuan untuk mengetahui profil faktor risiko dari karakteristik pasien berupa usia, jenis kelamin, tingkat pendidikan, jenis pekerjaan, status perkawinan, riwayat merokok, riwayat comorbid dan diagnosis TB serta mengidentifikasi pola resistensi TB.
Rancangan penelitian ini adalah metode deskriptif dengan pendekatan cross sectional study. Pengambilan data dilakukan secara retrospektif dari rekam medis 40 pasien MDR TB Paru yang menjalani pengobatan di RSUP H. Adam Malik Medan pada periode Januari 2012-Desember 2012.
Karakteristik kelompok usia pasien MDR TB didominasi kelompok usia
25-44 tahun 22 orang (53%), laki-laki 27 orang (67,50%), tingkat pendidikan SLTA 20 orang (50%), jenis pekerjaan wiraswasta 27 orang (67,50%), status perkawinan pada umumnya telah kawin 33 orang (82,50%), komorbid gangguan paru sebanyak 10 orang (25,00%), tidak merokok 33 (82,50%), dan diagnosis tipe TB kasus kronik 12 orang (30%). serta pola resistensi mayoritas resisten sekunder 29 (72,50%) dengan jenis resisten terhadap kombinasi rifampisin, isoniazid, streptomisin, dan etambutol yaitu 21 (52,50%). Variabel karakteristik pasien berupa usia, jenis kelamin, jenis pekerjaan, komorbid, riwayat pengobatan dan pola resitensi berkaitan dengan kejadian MDR TB.
Kata kunci:Tuberkulosis, resistensi berganda, pola resistensi
RISK FACTOR PROFILE OBSERVATIONS ON MULTIDRUG RESISTANT PULMONARY TUBERCULOSIS PATIENTS
AT RSUP H. ADAM MALIK MEDAN IN 2012
ABSTRACT
Multidrug resistant tuberculosis is the biggest problem on TB world eradication because there are 0.4-0.5 million cases annually and Indonesia are on 8 of 27 countries of MDR TB high case. Identification of risk factors for MDR TB incidence is expected to help develop a strategy to solve the MDR TB epidemic.
The purpose of this study were to determine the risk factor profile of patient characteristics such as age, gender, education level, job, marital status, smoking history, comorbid, diagnosis/treatment history and to identify patterns of resistance TB.
This study was using descriptive cross sectional method with retrieving data retrospectively from medical records of 40 MDR TB patients at Adam Malik
Medan Hospitalin period January 2012-December 2012.
The research data pointed out that characteristics of MDR TB patient dominated of age 25-44 (53%), male 27 patients (67.50%), education level was senior high school 20 (50%), self-employed 27 (67.50%), marital status generally have married (82.50%), pulmonary disorders 10 (25%), non-smokers 33 (82,50%), the majority of type TB is chronic TB cases (30%), resistancy pattern is secondary resistance 29 (72.50%) and dominated of combination rifampicin, isoniazid, streptomycin, and ethambutol 21 (52.50%). Variable patient characteristics namely age, gwnder, job, comorbid, treatment history and patterns of resistance can be associated with the incidence of MDR TB.
BAB I
PENDAHULUAN
1.1Latar Belakang
Tuberkulosis (TB) merupakan salah satu penyakit paling mematikan di
dunia. World Health Organization (WHO) memperkirakan sepertiga dari populasi
dunia telah terinfeksi Mycobacterium tuberculosis. Setiap tahun terdapat 9 juta
kasus baru dan kasus kematian hampir mencapai 2 juta manusia. Di semua negara
telah terdapat penyakit ini, tetapi yang terbanyak di Afrika sebesar 30%, Asia
sebesar 55%, dan untuk China dan India secara tersendiri sebesar 35% dari semua
kasus tuberkulosis (WHO, 2011).
Berdasarkan laporan global reports WHO tahun 2009 diketahui bahwa
pada tahun 2009 angka kejadian TB di seluruh dunia sebesar 9,4 juta (antara 8,9
juta hingga 9,9 juta jiwa) dan meningkat terus secara perlahan pada setiap
tahunnya dan menurun lambat seiring didapati peningkatan per kapita. Ada 22
negara, termasuk di dalamnya Indonesia, yang memiliki beban kasus kejadian TB
tertinggi yakni mencapai sekitar 80% dan telah diberikan perhatian khusus untuk
penanggulangan TB sejak tahun 2000 (WHO, 2009). Estimasi prevalensi TB di
Indonesia pada semua kasus adalah sebesar 660.000 dan estimasi insidensi
berjumlah 430.000 kasus baru per tahun. Jumlah kematian akibat TB diperkirakan
61.000 kematian per tahun (Kemenkes RI, 2011). Departemen Kesehatan RI
tahun 2002 menyatakan Indonesia menduduki peringkat ketiga penyumbang
penderita TB terbesar setelah India dan Cina, kemudian Global Reports WHO
menjadi peringkat kelima di dunia, namun hal ini dikarenakan jumlah penderita
TB di Afrika Selatan dan Nigeria melebihi dari jumlah penderita TB di Indonesia
(Tirtana, 2011).
Sejak ditemukan dan berkembangnya obat anti tuberkulosis (OAT) yang
cukup efektif, TB dapat ditekan jumlahnya. Akan tetapi sejak tahun 1989-1992
timbul kembali peningkatan penyakit ini, yang dikaitkan dengan peningkatan
epidemi HIV/AIDS, urbanisasi, dan migrasi akibat resesi yang melanda dunia.
Bersamaan dengan peningkatan penyakit ini timbul masalah baru yaitu TB dengan
resitensi ganda (Multidrug Resistant Tuberculosis/MDR TB) (Syahrini, 2008).
MDR TB merupakan penyakit TB yang telah mengalami resisten terhadap
isoniazid (INH) dan rifampisin dengan atau tanpa obat anti tuberkulosis (OAT)
lainnya berdasarkan pemeriksaan laboratorium yang terstandar. MDR TB dapat
berupa resistensi primer dan resistensi sekunder. Resistensi primer yaitu resistensi
yang terjadi pada pasien yang tidak pernah mendapatkan OAT sebelumnya,
resistensi ini dapat dijumpai khususnya pada pasien-pasien dengan positif HIV.
Sedangkan resistensi sekunder yaitu resistensi yang didapat selama terapi pada
orang yang sebelumnya sensitif obat (Syahrini, 2008).
Kontak penularan Mycobacterium tuberculosis yang telah mengalami
resistensi obat akan menciptakan kasus baru penderita TB yang resisteni primer,
pada akhirnya mengarah pada peningkatan kasus multidrug resistant (MDR).
Penyebaran MDR TB telah meningkat karena lemahnya program pengendalian
TB, kurangnya sumber dana dan isolasi yang tidak adekuat, tindakan pemakaian
ventilasi dan keterlambatan dalam menegakkan diagnosis suatu MDR TB
Data WHO memperkirakan terdapat 50 juta orang di dunia telah terinfeksi
oleh Mycobacterium tuberculosis yang telah resisten terhadap OAT dan dijumpai
273.000 (3,1%) dari 8,7 juta TB kasus baru pada tahun 2000 (Sihombing,
dkk.,2011). Laporan WHO tahun 2010 juga menyatakan resistensi jenis MDR
semakin menjadi tantangan dimana terdapat 0,4-0,5 juta kasus setiap tahunnya
(WHO, 2010). Sedangkan di Indonesia resistensi primer jenis MDR terjadi
sebesar 2% dan dilaporkan pula Indonesia berada pada urutan ke-7 kasus MDR
TB dari 22 negara dengan kasus MDR TB terbanyak (WHO, 2009).
Penelitian MDR TB di kota Surakarta tahun 2003 didapatkan prevalensi
MDR TB primer sebesar 1,6%, sedangkan MDR TB sekunder 4,19 %. Sedangkan
hasil penelitian uji sensitivitas yang dilakukan oleh Departemen Mikrobiologi
FKUI tahun 2003 mendapatkan persentase kasus MDR TB sebanyak 5,7%
(Nugroho, dkk., 2003).
Selain itu pada tahun 2005 penelitian di Makasar yang dilakukan
Nikmawati dan kawan-kawan mendapatkan hasil kultur sputum yang diduga
tuberkulosis dari 236 subjek, dimana hasil uji sensitivitas terhadap obat anti
tuberkulosis menunjukkan persentase MDR TB lebih tinggi dari pada yang
sensitif terhadap OAT. Presentase yang resisten terhadap INH dan rifampisin
sebanyak 40 (57,1%), resisten terhadap INH, rifampisin dan etambutol sebanyak
25 (35,7%), resisten terhadap INH, rifampisin dan streptomisin sebanyak 28
(40%) dan resisten terhadap keempat OAT yakni INH, rifampisin, etambutol dan
streptomisin sebanyak 20 (28,6%) (Nikmawati, dkk., 2005).
Penelitian Munir di poliklinik RS Persahabatan Jakarta memperlihatkan
primer. Pola resisten primer didapatkan jenis resisten rifampisin dan isoniazid 9
(39,1%), rifampisin, isoniazid dan streptomisin 10 (43,4%), resisten rifampisin,
isoniazid dan etambutol 1 (4,4%), resisten rifampisin, isoniazid dan kanamisin 1
(4,4%) dan resisten rifampisin, isoniazid, etambutol dan streptomisin 2 (8,7%).
Resisten sekunder didapatkan jenis resisten rifampisin dan isoniazid 42 (53,9%),
rifampisin, isoniazid dan streptomisin 25 (32,1%), resisten rifampisin, isoniazid
dan etambutol 7 (8,9%), resisten rifampisin, isoniazid dan kanamisin 0 (0%) dan
resisten rifampisin, isoniazid, etambutol dan streptomisin 4 (5,1%) (Munir, dkk.,
2010).
Di kota Medan sendiri, sejak tahun 2011 RSUP H. Adam Malik Medan
telah dipersiapkan sebagai salah satu rumah sakit rujukan penanggulangan MDR
TB (WHO status report, 2011). Berdasarkan penelitian yang dilakukan
Sihombing dan kawan-kawan (2011), di RSUP H. Adam Malik Medan melalui
pemeriksaan resistensi obat antituberkulosis pada 85 subyek penelitian, diperoleh
data bahwa sebanyak 35 (41,18%) subyek telah mengalami resistensi primer
dimana dari 35 subjek tersebut dijumpai monoresistensi sebanyak 18 orang
(21,18%), poliresisten 13 orang (15,29%), dan MDR TB primer 4 orang (4,71%).
MDR TB primer dalam penelitian ini didapatkan sebesar 4 orang (4,71%) dengan
kombinasi resistensi obat rifampisin, isoniasid dan etambutol sebesar 3 orang
(3,53%) dan resistensi terhadap rifampisin, isoniasid, etambutol dan streptomisin
sebanyak 1 orang (1,18%) (Sihombing, dkk., 2011).
Resistensi obat anti tuberkulosis (OAT) sangat erat hubungannya dengan
riwayat pengobatan sebelumnya. Pasien yang pernah diobati sebelumnya
berganda atau MDR TB 10 kali lebih tinggi daripada pasien yang belum pernah
menjalani pengobatan (WHO, 2008). Berdasarkan penelitiannya tahun 2003
Nugroho menyatakan salah satu faktor yang dapat menjadi risiko untuk terjadinya
MDR TB adalah komorbid diabetes mellitus (DM) dimana risiko relatif untuk
terjadinya MDR TB pada penderita DM sebesar 37,9 kali lebih besar
dibandingkan dengan bukan penderita DM (Nugroho, dkk., 2003). Identifikasi
terhadap faktor risiko timbulnya MDR TB diperlukan guna membantu
penyusunan strategi untuk mengatasi epidemi MDR TB.
Semakin jelas bahwa kasus resistensi merupakan masalah besar dalam
pengobatan pada masa sekarang ini. Resistensi ganda (Multidrug Resistant)
merupakan hambatan dan menjadi masalah yang paling besar terhadap program
pencegahan dan pemberantasan TB dunia. Angka kesembuhan pada pengobatan
MDR TB relatif lebih rendah, disamping itu lebih sulit, mahal, dan lebih banyak
efek samping yang akan ditimbulkannya. Masalah lain, penyebaran resistensi obat
di berbagai negara sering tidak diketahui serta penatalaksanaan penderita MDR
TB tidak adekuat (Sihombing, dkk., 2011).
Peran pemerintah sangat diharapkan dalam penanganan kasus MDR TB di
Indonesia ini mulai dari perencanaan program penanggulangan, pengobatan dan
pencegahan. Namun masih terdapat beberapa tantangan besar yakni terbatasnya
laboratorium tersertifikasi dan RS rujukan MDR TB, kurangnya penelitian dan
data-data terkini mengenai perkembangan penyakit dan pengobatan MDR TB.
Berdasarkan penjelasan di atas, hingga saat ini masih terus diperlukan
data-data dan informasi yang detail membahas secara komprehensif faktor-faktor
perlu adanya penelitian lebih lanjut yang membahas tentang faktor-faktor ini
ditinjau dari berbagai karakteristiknya serta pola resistensi terhadap OAT standar.
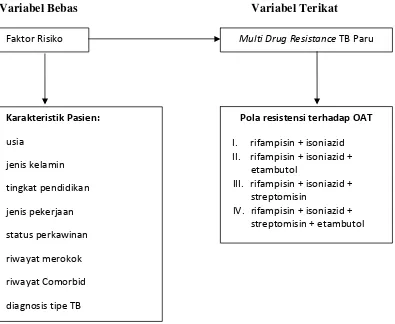
1.2Kerangka Pikir Penelitian
Penelitian ini mengkaji profil kejadian MDR TB paru di RSUP H. Adam
Malik Medan. Dalam hal ini faktor risiko berupa karakteristik pasien (usia, jenis
kelamin, tingkat pendidikan, jenis pekerjaan, status perkawinan, riwayat merokok,
riwayat comorbid dan diagnosis tipe TB) merupakan variabel bebas (independent
variable) dan kejadian Multi Drug Resistant TB paru sebagai variabel terikat
(dependent variable).
Gambaran kerangka pikir penelitian ini ditunjukkan pada Gambar 1.1.
Variabel Bebas Variabel Terikat
Gambar 1.1 Skema Hubungan Variabel Bebas dan Variabel Terikat Faktor Risiko Multi Drug Resistance TB Paru
Pola resistensi terhadap OAT
1.3 Perumusan Masalah
Berdasarkan penjelasan di atas, maka perumusan masalah dalam penelitian
ini adalah sebagai berikut:
a. Bagaimanakah profil faktor risiko MDR TB paru di RSUP H. Adam
Malik Medan terkait dengan karakteristik pasien?
b. Bagaimanakah pola resistensi pada pasien MDR TB paru di RSUP H.
Adam Malik Medan dinilai dari resistensi kuman TB terhadap OAT?
1.4 Hipotesis
Berdasarkan perumusan masalah di atas, maka hipotesis penelitian ini
adalah:
a. Faktor risiko MDR TB paru di RSUP H. Adam Malik Medan adalah
terkait dengan karakteristik pasien.
b. Pola resistensi MDR TB paru di RSUP H. Adam Malik Medan adalah
diantara pola I rifampisin dan isoniazid, pola II rifampisin, isoniazid,
dan etambutol, pola III rifampisin, isoniazid, dan streptomisin, pola IV
rifampisin, isoniazid, streptomisin dan etambutol.
1.5 Tujuan Penelitian
Berdasarkan hipotesis penelitian di atas, maka tujuan penelitian ini adalah
untuk:
a. Mengetahuiprofil masing-masing faktor risiko kejadian MDR TB paru
di RSUP H. Adam Malik Medan.
b. Mengetahui pola resistensi MDR TB paru di RSUP H. Adam Malik
1.6 Manfaat Penelitian
Manfaat penelitian ini dapat ditinjau dari beberapa aspek, yaitu:
1.6.1 Aspek Akademik
Hasil penelitian ini diharapkan dapat memberikan informasi mengenai
kejadian MDR TB paru pada pasien yang berobat di RSUP H. Adam Malik
Medan dan hubungannya dengan faktor karakteristik penderita sehingga dapat
menjadi bahan pertimbangan kepada RSUP H. Adam Malik Medan sebagai pusat
rujukan pelayanan kesehatan, pendidikan dan penelitian.
Hasil penelitian ini diharapkan dapat memberikan informasi kepada
segenap jajaran pendidikan yang berhubungan dengan dunia kesehatan untuk
dapat lebih meningkatkan kewaspadaan dan pengetahuan terhadap kasus resistensi
tuberkulosis.
1.6.2Aspek Pelayanan Masyarakat
Hasil penelitian ini diharapkan dapat memberikan masukan kepada para
tenaga kesehatan agar dapat meningkatkan kewaspadaan dalam mendiagnosis dan
menjalankan penatalaksanaan pengobatan pada penderita TB sehubungan dengan
kejadian kasus resistensi obat antituberkulosis.
Hasil penelitian ini diharapkan dapat memberikan masukan kepada
pemerintah (dalam hal ini Dinas Kesehatan dan dinas lain yang terkait) agar dapat
lebih meningkatkan perhatian dan dukungan terhadap program-program
pencegahan terhadap berbagai kasus resistensi, khususnya kasus resistensi obat
berganda.
Hasil penelitian ini diharapkan dapat mengaktifkan kembali petugas
melakukan komunikasi, informasi, dan edukasi (KIE) kepada penderita TB,
pengawas menelan obat (PMO) dan dapat menjadi bahan pertimbangan
perencanaan Program Pencegahan Penyakit Menular TB pada kasus resistensi
obat berganda.
1.6.3 Aspek Pengembangan Penelitian
Seiring dengan waktu, kasus resistensi memiliki kecenderungan
meningkat, oleh karena itu diperlukan berbagai penelitian bahkan temuan-temuan
untuk mengatasi dan mencegah terjadinya resistensi.
Penelitian-penelitian tentang resistensi masih sangat diperlukan dan sangat
memerlukan perhatian yang serius. Hasil penelitian ini diharapkan dapat
memberikan informasi mengenai angka resistensi obat berganda (multi drug
resistant) penderita TB paru dan dapat menjadi dorongan dan salah satu bahan
penelitian lanjutan demi kemajuan ilmu kesehatan, terutama kedokteran dan
BAB II
TINJAUAN PUSTAKA
2.1Definisi
Tuberkulosis adalah penyakit menular langsung yang disebabkan oleh
Mycobacterium tuberculosis, sebagian besar akan menyerang organ paru disebut
dengan TB paru, tetapi dapat juga mengenai organ tubuh yang lain disebut dengan
TB ekstraparu, seperti pleura, kelenjar getah bening (mediastinum dan/atau hilus),
abdomen, traktus genito urinarius, kulit, sendi, dan selaput otak (Depkes RI.,
2008).
Sumber penularan tuberkulosis adalah pasien TB basil tahan asam (BTA)
positif. Pada waktu batuk atau bersin, pasien menyebarkan kuman ke udara dalam
bentuk percikan dahak (droplet nuclei). Sekali batuk dapat menghasilkan sekitar
3000 percikan dahak. Umumnya penularan terjadi dalam ruangan dimana
percikan dahak berada dalam waktu yang lama. Ventilasi dapat mengurangi
jumlah percikan, sementara sinar matahari langsung dapat membunuh kuman.
Percikan dapat bertahan selama beberapa jam dalam keadaan yang gelap dan
lembab. Daya penularan seorang pasien ditentukan oleh banyaknya kuman yang
dikeluarkan dari parunya. Makin tinggi derajat kepositifan hasil pemeriksaan
dahak, makin menular pasien tersebut. Faktor yang memungkinkan seseorang
terpajan kuman TB ditentukan oleh konsentrasi percikan dalam udara dan
lamanya menghirup udara tersebut (Depkes RI., 2008).
Secara umum resistensi terhadap OAT dibagi menjadi: resistensi primer,
pengobatan OAT atau telah mendapat pengobatan OAT, namun kurang dari satu
bulan. Sedangkan resistensi sekunder, pasien telah mempunyai riwayat
pengobatan OAT minimal satu bulan. Pada resistensi inisial, bila tidak diketahui
pasti apakah pasien sudah ada riwayat pengobatan OAT sebelumnya atau belum
pernah (Depkes RI., 2008).
Pada resistensi primer (resistance among new case) individu terpajan
dengan M. tuberculosis yang telah resisten terhadap OAT (Soedarsono, 2010).
Penemuan kasus resistensi pada penderita TB yang belum mempunyai riwayat
mengkonsumsi obat antituberkulosis (OAT) sering digunakan untuk mengevaluasi
penularan terbaru atau tertular galur kuman resisten (Perhimpunan Dokter Paru
Indonesia, 2006).
2.2Epidemiologi
WHO pada tahun 2001 telah mendata dan melaporkan negara-negara yang
perlu mewaspadai akan marak terjadinya kasus MDR TB, diantaranya
Afghanistan, Bangladesh, Brazil, Cambodia, China, Democratic Republic of
Congo, Ethiopia, India, Indonesia, Kenya, Mozambique, Myanmar, Nigeria,
Pakistan, Philippines, Russia, South Africa, Tanzania, Thailand, Uganda,
Vietnam, dan Zimbabwe (Reichman, 2002).
Diperkirakan jumlah kasus MDR TB yang terjadi di seluruh dunia pada
tahun 2004 adalah 424.203 Dalam tahun yang sama, terdapat 181.408 di
perkirakan terjadi kasus MDR TB diantara kasus TB yang telah mendapat
pengobatan sebelumnya. Negara China, India dan Federasi Rusia menunjukkan
angka kasus MDR TB sebesar 261.362 atau 62% dari beban global diperkirakan
Pedoman nasional penanggulangan tuberkulosis menyebutkan bahwa
penyebab utama meningkatnya beban masalah TB dunia antara lain adalah:
a. Kemiskinan pada berbagai kelompok masyarakat, seperti pada negara-negara
yang sedang berkembang.
b. Kegagalan program TB selama ini yang diakibatkan oleh:
i. Tidak memadainya komitmen politik dan pendanaan
ii.Tidak memadainya organisasi pelayanan TB (kurang terakses oleh
masyarakat, penemuan kasus/diagnosis yang tidak standar, obat tidak
terjamin penyediaannya, tidak dilakukan pemantauan, pencatatan dan
pelaporan yang standar, dan sebagainya).
iii.Tidak memadainya tatalaksana kasus (diagnosis dan paduan obat yang
tidak standar, gagal menyembuhkan kasus yang telah didiagnosis)
iv.Salah persepsi terhadap manfaat dan efektifitas vaksin BCG (Bacille
Calmette Guerin).
v. Infrastruktur kesehatan yang buruk pada negara-negara yang mengalami
krisis ekonomi atau pergolakan masyarakat.
c. Perubahan demografik karena meningkatnya penduduk dunia dan perubahan
struktur umur kependudukan.
d. Dampak pandemi HIV (Depkes RI., 2008)
Situasi TB di dunia semakin memburuk, jumlah kasus TB meningkat dan
banyak yang tidak berhasil disembuhkan, terutama pada negara yang
dikelompokkan dalam 22 negara dengan masalah TB besar (high burden
countries). Menyikapi hal tersebut, pada tahun 1993, WHO mencanangkan TB
dunia menambah permasalahan TB. Koinfeksi dengan HIV akan meningkatkan
risiko kejadian TB secara signifikan. Pada saat yang sama, kekebalan ganda
kuman TB terhadap OAT (multidrug resistance/MDR) semakin menjadi masalah
akibat kasus yang tidak berhasil disembuhkan. Keadaan tersebut pada akhirnya
akan menyebabkan terjadinya epidemi TB yang sulit ditangani (Depkes RI.,
2008).
Hasil survey global menjelaskan bahwa M. tuberculosis yang resisten
terhadap OAT telah menyebar dan menjadi ancaman terhadap program
pengendalian tuberkulosis di berbagai negara. WHO memperkirakan ada 300.000
kasus baru MDR TB dalam setiap tahunnya. M. tuberculosis yang resisten
terhadap OAT akan semakin bertambah, saat ini 79% dari MDR TB adalah super
strainsyang resisten paling sedikit 3 atau 4 OAT (Soepandi, 2008).
Kegagalan pada pengobatan poliresisten TB atau MDR TB akan
menyebabkan lebih banyak OAT yang resisten terhadap kuman M. tuberculosis.
Kegagalan ini tidak hanya merugikan pasien tetapi juga meningkatkan penularan
pada masyarakat. Resistensi obat anti TB (OAT) adalah suatu fenomena akibat
perbuatan manusia, pengobatan penderita TB yang tidak adekuat menyebabkan
terjadinya penularan dari pasien MDR TB ke orang lain/masyarakat. Faktor
penyebab resitensi OAT terhadap kuman M. tuberculosis antara lain:
a. Faktor Mikrobiologik, diantaranya yaitu: resisten yang natural, resisten yang
didapat, amplifier effect, virulensi kuman, tertular galur kuman yang telah
MDR.
b. Faktor Klinik, yang bergantung pada obat, penyelenggara kesehatan dan pasien
i. Faktor klinik obat, diantaranya: pengobatan TB dalam jangka waktu yang
lama (lebih dari 6 bulan); obat anti tuberkulosis (OAT) dapat menyebabkan
efek samping sehingga pengobatan tidak lengkap sampai selesai; obat tidak
dapat diserap dengan baik misal rifampisin diminum setelah makan, atau ada
diare; kualitas obat kurang baik misal penggunaan obat kombinasi dosis
tetap (fixed dose combinations) yang mana bioavibiliti rifampisinnya telah
berkurang; regimen/ dosis obat yang tidak tepat; harga obat yang
mahal/tidak terjangkau oleh penderita; dan ketersediaan/ pengadaan obat
yang tidak berkesinambungan.
ii. Sedangkan pada penyelenggara kesehatan, faktor penyebab terjadinya
resistensi OAT, diantaranya: keterlambatan dalam menegakkkan diagnosis;
pengobatan tidak mengikuti atau tidak adanya pedoman/guideline;
penggunaan paduan OAT yang tidak adekuat yaitu karena jenis obatnya
yang kurang atau karena lingkungan tersebut telah terdapat resitensi yang
tinggi terhadap OAT (dalam hal ini rifampisin atau INH); tidak ada/
kurangnya pelatihan TB terhadap tenaga kesehatan; tidak ada pemantauan
pengobatan; fenomena addition syndrome yaitu suatu obat yang
ditambahkan pada satu paduan yang telah gagal. Bila kegagalan ini terjadi
karena kuman tuberkulosis telah resisten pada paduan yang pertama maka
penambahan satu jenis obat tersebut akan menambah panjang daftar obat
yang resisten; serta organisasi program nasional TB yang kurang baik.
iii. Dari segi pasien yaitu lingkungan yang buruk, sosial ekonomi yang rendah,
pendidikan dan pengetahuan yang rendah, genetika dan faktor lain
mikobakterium lain, infeksi HIV, dan penghambat patologis (Soepandi,
2008).
2.3 Patogenesis
Lima celah penyebab terjadinya MDR TB yaitu:
a. Pemberian terapi TB yang tidak adekuat akan menyebabkan mutan resisten. Hal
ini amat ditakuti karena dapat terjadi resisten terhadap OAT lini pertama.
b. Masa infeksius yang terlalu panjang akibat keterlambatan diagnosis akan
menyebabkan penyebaran galur resitensi obat. Penyebaran ini tidak hanya pada
pasien di rumah sakit tetapi juga pada petugas rumah sakit, asrama, penjara dan
keluarga pasien.
c. Pasien tuberkulosis diterapi dengan OAT jangka pendek akan tidak sembuh dan
akan menyebarkan kuman. Pengobatan MDR TB sulit diobati serta
memerlukan pengobatan jangka panjang dengan biaya mahal.
d. Pasien dengan OAT yang resisten yang mendapat pengobatan jangka pendek
dengan monoterapi akan menyebabkan bertambah banyak OAT yang resisten
(The amplifier effect). Hal ini menyebabkan seleksi mutasi resisten karena
penambahan obat yang tidak multipel dan tidak efektif.
e. HIV akan mempercepat terjadinya terinfeksi, memperpanjang periode
infeksious dan memperparah penyakit TB (Soepandi, 2008).
Patogenesis tuberkulosis secara umum biasanya melewati beberapa tahap
yaitu:
a. Infeksi primer, yaitu infeksi yang terjadi saat seseorang terpapar pertama kali
dengan kuman TB. Droplet yang terhirup sangat kecil ukurannya, sehingga
sehingga sampai di alveolus dan menetap disana. Infeksi dimulai saat kuman
TB berhasil berkembang biak dengan cara pembelahan diri di paru, yang
mengakibatkan radang di dalam paru. Aliran getah bening akan membawa
kuman TB ke kelenjar getah bening di sekitar hilus paru, ini disebut sebagai
kompleks primer. Waktu antara terjadinya infeksi sampai pembentukan
kompleks primer adalah sekitar 4-6 minggu. Infeksi dapat dibuktikan dengan
terjadinya perubahan reaksi tuberkulin dari negatif menjadi positif. Kelanjutan
setelah infeksi primer tergantung dari banyaknya kuman yang masuk dan
besarnya respon daya tahan tubuh (imunitas seluler). Pada umumnya reaksi
daya tahan tubuh tersebut dapat menghentikan perkembangan kuman TB.
Meskipun demikian, beberapa kuman akan menetap sebagai kuman persister
atau dormant (tidur). Kadang kadang daya tahan tubuh tidak mampu
menghentikan perkembangan kuman, akibatnya dalam beberapa bulan, yang
bersangkutan akan menjadi sakit TB. Masa inkubasi yaitu waktu sejak
terinfeksi sampai menjadi sakit, diperkirakan sekitar 6 bulan (WHO, 2003).
b. Tuberkulosis pasca primer (postprimary TB), biasanya terjadi setelah beberapa
bulan atau tahun sesudah infeksi primer, misalnya karena daya tahan tubuh
menurun akibat terinfeksi HIV atau status gizi yang buruk. Ciri khas
tuberkulosis pasca-primer adalah kerusakan paru yang luas dengan terjadinya
cavitas atau efusi pleura (WHO, 2003).
c. Perjalanan alamiah TB yang tidak diobati, biasanya setelah lima tahun 50%
dari pasien TB akan meninggal, 30% akan sembuh sendiri dengan daya tahan
tubuh tinggi dan 20% berlanjut mengeluarkan kuman dan tinggal sebagai
ekstraparu satu diantara dua akan mati dan yang lain secara spontan akan
sembuh dengan meninggalkan cacat (WHO, 2003).
d. Komplikasi yang sering terjadi pada pasien usia lanjut dengan bentuk sebagai
berikut:
i. Hemoptisis masif (perdarahan dari saluran napas bawah) yang dapat
mengakibatkan kematian karena sumbatan jalan napas, atau syok
hipo-volemik,
ii. Kolaps lobus akibat sumbatan bronkus,
iii.Bronkietasis (pelebaran bronkus setempat) dan fibrosis (pembentukan
jaringan ikat pada proses pemulihan atau reaktif) pada paru,
iv.Pneumotoraks (pnemotorak/udara didalam rongga pleura) spontan atau
kolaps spontan karena bullae yang pecah,
v. Penyebaran infeksi ke organ lain seperti otak, tulang, sendi, ginjal dan
sebagainya,
vi.Insufisiensi kardio pulmoner (cardio pulmonary insufficiency) (WHO,
2003).
2.4 Diagnosis
Untuk menegakkan diagnosis resistensi obat TB diawali dengan mengenali
faktor risiko dan mempercepat dilakukan diagnosis laboratorium. Deteksi lebih
awal dan memulai terapi MDR TB merupakan faktor penting mencapai
keberhasilan pengobatan. Pemeriksaan dilakukan meliputi sputum BTA, uji kultur
M. tuberculosis dan resistensi obat. Kemungkinan resistensi obat TB secara
simultan dipertimbangkan dengan pemeriksaan sputum BTA sewaktu menjalani
Penemuan pasien TB dengan mengenali gejala klinis utama pasien TB
paru adalah batuk berdahak selama 2-3 minggu atau lebih. Batuk dapat diikuti
dengan gejala tambahan yaitu dahak bercampur darah, batuk darah, sesak nafas,
badan lemas, nafsu makan menurun, berat badan menurun, malaise, berkeringat
malam hari tanpa kegiatan fisik, demam meriang lebih dari satu bulan.
Gejala-gejala tersebut diatas dapat dijumpai pula pada penyakit paru selain TB, seperti
bronkiektasis, bronkitis kronis, asma, kanker paru, dan lain-lain. Mengingat
prevalensi TB di Indonesia saat ini masih tinggi, maka setiap orang yang datang
ke unit pelayanan kesehatan (UPK) dengan gejala tersebut diatas, dianggap
sebagai seorang tersangka (suspek) pasien TB, dan perlu dilakukan pemeriksaan
dahak secara mikroskopis langsung (Depkes RI., 2008).
Pelaksanaan diagnosis tuberkulosis biasanya dilakukan dengan beberapa
pemeriksaan yaitu:
a. Pemeriksaan dahak mikroskopis
Pemeriksaan dahak mikroskopis erfungsi untuk menegakkan diagnosis,
menilai keberhasilan pengobatan dan menentukan potensi penularan. Diagnosis
TB Paru pada orang dewasa ditegakkan dengan ditemukannya kuman TB
(BTA). Pada program TB nasional, penemuan BTA melalui pemeriksaan
dahak mikroskopis merupakan diagnosis utama. Pemeriksaan lain seperti foto
toraks, biakan dan uji kepekaan dapat digunakan sebagai penunjang diagnosis
sepanjang sesuai dengan indikasinya. Pemeriksaan dahak untuk penegakan
diagnosis dilakukan dengan mengumpulkan 3 spesimen dahak yang
dikumpulkan dalam dua hari kunjungan yang berurutan berupa
i. S (sewaktu): dahak dikumpulkan pada saat suspek TB datang berkunjung
pertama kali. Pada saat pulang, suspek membawa sebuah pot dahak untuk
mengumpulkan dahak pagi pada hari kedua.
ii. P (pagi): dahak dikumpulkan di rumah pada pagi hari kedua, segera setelah
bangun tidur. Pot dibawa dan diserahkan sendiri kepada petugas di UPK.
iii.S (sewaktu): dahak dikumpulkan di UPK pada hari kedua, saat
menyerahkan dahak pagi (Depkes RI., 2008).
b. Pemeriksaan foto toraks
Pada sebagian besar TB paru, diagnosis terutama ditegakkan dengan
pemeriksaan dahak secara mikroskopis dan tidak memerlukan foto toraks.
Diagnosis TB tidak dapat ditentukan hanya berdasarkan pemeriksaan foto
toraks saja karena foto toraks tidak selalu memberikan gambaran yang khas
pada TB paru, sehingga sering terjadi overdiagnosis dan gambaran kelainan
radiologik paru tidak selalu menunjukkan aktifitas penyakit. Namun pada
kondisi tertentu pemeriksaan foto toraks perlu dilakukan sesuai dengan indikasi
sebagai berikut:
i. Hanya 1 dari 3 spesimen dahak SPS hasilnya BTA positif. Pada kasus ini
pemeriksaan foto toraks dada diperlukan untuk mendukung diagnosis ‘TB
paru BTA positif.
ii. Ketiga spesimen dahak hasilnya tetap negatif setelah 3 spesimen dahak SPS
pada pemeriksaan sebelumnya hasilnya BTA negatif dan tidak ada
perbaikan setelah pemberian antibiotika non OAT.
iii.Pasien tersebut diduga mengalami komplikasi sesak nafas berat yang
efusi perikarditis atau efusi pleural) dan pasien yang mengalami hemoptisis
berat (untuk menyingkirkan bronkiektasis atau aspergiloma).
c. Pemeriksaan biakan
Peran biakan dan identifikasi Mycobacterium tuberkulosis pada
penanggulangan TB khususnya untuk mengetahui apakah pasien yang
bersangkutan masih peka terhadap OAT yang digunakan. Selama fasilitas
memungkinkan, biakan dan identifikasi kuman serta bila dibutuhkan tes
resistensi dapat dimanfaatkan dalam beberapa situasi:
i. Pasien TB yang masuk dalam tipe pasien kronis
ii. Pasien TB ekstraparu dan pasien TB anak.
iii.Petugas kesehatan yang menangani pasien MDR (Depkes RI., 2008).
d. Pemeriksaan resistensi
Uji resistensi tersebut hanya bisa dilakukan di laboratorium yang mampu
melaksanakan biakan, identifikasi kuman serta tes resistensi sesuai standar
internasional, dan telah mendapatkan pemantapan mutu (quality assurance)
oleh laboratorium supranasional TB. Hal ini bertujuan agar hasil pemeriksaan
tersebut memberikan simpulan yang benar sehinggga kemungkinan kesalahan
dalam pengobatan MDR dapat dicegah (Depkes RI., 2008).
Diagnosis terjadinya resisten obat anti tuberkulosis dilakukan berdasarkan
uji laboratorium untuk menunjukkan isolat Mycobacterium tuberculosis yang
menginfeksi tubuh secara in vitro sensitif atau telah resisten terhadap satu atau
lebih obat-obat anti tuberkulosis.MDR TB adalah sesuatu bentuk resistensi obat
TB dimana basil TB tidak bisa lagi dibunuh oleh sedikitnya dua buah antibiotik
dan isoniasid (INH) berdampak pada pengobatan yang lebih sulit dan
membutuhkan waktu lebih lama hingga 2 tahun (Depkes RI., 2008). Untuk lebih
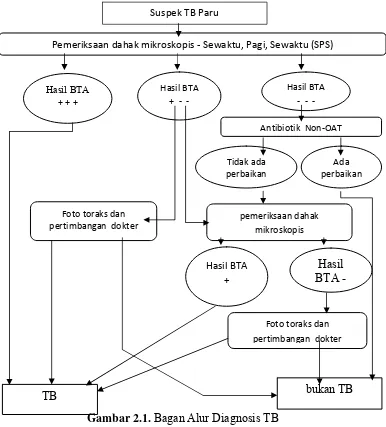
jelasnya dapat dilihat pada bagan alur diagnosis TB pada Gambar 2.1.
Gambar 2.1. Bagan Alur Diagnosis TB
Klasifikasi berdasarkan riwayat pengobatan sebelumnya dibagi menjadi
beberapa tipe pasien, yaitu:
a. Kasus baru yaitu pasien yang belum pernah diobati dengan OAT atau sudah
pernah menelan OAT kurang dari satu bulan (4 minggu).
Pemeriksaan dahak mikroskopis ‐Sewaktu, Pagi, Sewaktu (SPS)
b. Kasus kambuh (Relaps) yaitu pasien tuberkulosis yang sebelumnya pernah
mendapat pengobatan tuberkulosis dan telah dinyatakan sembuh atau
pengobatan lengkap, didiagnosis kembali dengan BTA positif (apusan atau
kultur).
c. Kasus setelah putus berobat (Default ) yaitu pasien yang telah berobat dan
putus berobat 2 bulan atau lebih dengan BTA positif.
d. Kasus setelah gagal (Failure) yaitu pasien yang hasil pemeriksaan dahaknya
tetap positif atau kembali menjadi positif pada bulan kelima atau lebih selama
pengobatan.
e. Kasus Pindahan (Transfer In) yaitu pasien yang dipindahkan dari UPK yang
memiliki register TB lain untuk melanjutkan pengobatannya (Depkes RI.,
2008).
2.5 Klasifikasi Resistensi pada Tuberkulosis Paru
Secara umum resitensi terhadap obat anti tuberkulosis dibagi menjadi: 1.
Resistensi primer ialah apabila pasien sebelumnya tidak pernah mendapat
pengobatan OAT atau telah mendapat pengobatan OAT kurang dari 1 bulan; 2.
Resistensi initial ialah apabila kita tidak tahu pasti apakah pasien sudah ada
riwayat pengobatan OAT sebelumnya atau belum pernah; 3. Resistensi sekunder
ialah apabila pasien telah mempunyai riwayat pengobatan OAT minimal 1 bulan
(Soepandi, 2008).
Terdapat lima jenis kategori resistensi terhadap OAT, yaitu:
a. Mono-resistance (kekebalan terhadap salah satu OAT)
b. Poly-resistance (kekebalan terhadap lebih dari satu OAT, selain kombinasi
c. Multidrug-resistance /MDR (kekebalan terhadap sekurang-kurangnya isoniazid
dan rifampisin)
d. Extensive Drug-resistance/XDR (MDR TB ditambah kekebalan terhadap salah
salah satu obat golongan fluorokuinolon, dan sedikitnya salah satu dari OAT
injeksi lini kedua, diantaranya kapreomisin, kanamisin, dan amikasin)
e. Totally drug-resistance/TDR (dikenal juga dengan super XDR TB, yaitu:
kuman sudah resisten dengan seluruh OAT lini pertama RHZES dan obat lini
kedua amikasin, kanamisin, kapreomisin, fluorokuinolon, tionamid, PAS)
(Soedarsono, 2010).
2.6 Penatalaksanaan
Pengobatan kasus resistensi sangat mahal, lebih toksik, kurang efektif
pada infeksi laten sehingga sering mengalami kegagalan. Oleh karena itu, strategi
dalam program pengendalian resistensi TB harus ditekankan pada pentingnya
pencegahan transmisi galur resisten (Soedarsono, 2010).
Standar ke-15 pada International Standards for Tuberculosis Care
berisikan standar penatalaksanaan TB resistensi OAT yaitu
a. Pasien tuberkulosis yang disebakan kuman resisten obat (khususnya MDR)
seharusnya diobati dengan paduan obat khusus yang mengandung obat anti
tuberkulosis lini kedua.
b. Paling tidak harus digunakan empat obat yang masih efektif dan pengobatan
harus diberikan paling sedikit 18 bulan.
c. Cara-cara yang berpihak kepada pasien diisyaratkan untuk memastikan
d. Konsultasi dalam penyelenggara pelayanan yang berpengalaman dalam
pengobatan pasien dengan MDR TB harus dilakukan (Nawas, 2010).
MDR TB terjadi bila strain Mycobacterium tuberculosis yang resisten
terhadap isoniazid dan rifampisin yang merupakan dua obat yang paling kuat dari
lini pertama. Pada pengobatan MDR, petugas kesehatan harus mengubah
kombinasi obat dengan menambahkan lini kedua. Obat lini kedua memiliki lebih
banyak efek samping, praktis pengobatan lebih lama, dan biaya mungkin 100 kali
lebih besar dibandingkan terapi lini pertama. TB jenis MDR juga dapat tumbuh
resisten terhadap obat lini kedua yang akan lebih menyulitkan pengobatan lagi
(Soedarsono, 2010).
Pengobatan MDR TB memerlukan waktu yang lebih lama yaitu 18-24
bulan. Terdiri atas dua tahap: tahap awal dan tahap lanjutan. Pedoman WHO
membagi pengobatan MDR TB menjadi lima group berdasarkan potensi dan
efikasinya. Klasifikasi OAT yang dipergunakan dalam pengobatan MDR TB
dibagi dalam 5 kelompok berdasarkan potensi dan efikasinya, yaitu: Kelompok
pertama: pirazinamid dan etambutol, paling efektif dan ditoleransi dengan baik;
Kelompok kedua: injeksi kanamisin atau amikasin, jika alergi diganti dengan
kapreomisin atau viomisin, yang bersifat bakterisidal; Kelompok ketiga:
fluoroquinolone, diantaranya: levofloksasin, moksifloksasin, ofloksasin, yang
bersifat bakterisidal tinggi; Kelompok keempat: PAS, etionamid, protionamid dan
Sikloserin, merupakan bakteriostatik lini kedua; Kelompok kelima: amoksisilin
asam klavulanat, makrolide baru (klaritromisin), dan linezolid, masih belum jelas
Program penanggulangan TB dunia dimulai pada awal tahun 1990-an
dimana WHO dan IUATLD telah mengembangkan strategi penanggulangan TB
yang dikenal sebagai strategi DOTS (Directly Observed Treatment Short-course)
dan telah terbukti sebagai strategi penanggulangan yang secara ekonomis paling
efektif (cost-efective). Strategi ini dikembangkan dari berbagi studi, uji coba
klinik (clinical trials), pengalaman-pengalaman terbaik (best practices), dan hasil
implementasi program penanggulangan TB selama lebih dari dua dekade.
Penerapan strategi DOTS yang baik, disamping secara cepat menekan penularan,
juga akan mencegah berkembangnya MDR TB. Fokus utama DOTS adalah
penemuan dan penyembuhan pasien, prioritas diberikan kepada pasien TB tipe
menular. Strategi ini akan memutuskan penularan TB dan dengan demkian
menurunkan insidens TB di masyarakat. Menemukan dan menyembuhkan pasien
merupakan cara terbaik dalam upaya pencegahan penularan TB (Depkes RI.,
2008).
Strategi DOTS terdiri dari 5 komponen kunci yakni:
a. Komitmen politis.
b. Pemeriksaan dahak mikroskopis yang terjamin mutunya.
c. Pengobatan jangka pendek yang standar bagi semua kasus TB dengan
tatalaksana kasus yang tepat, termasuk pengawasan langsung pengobatan.
d. Jaminan ketersediaan OAT yang bermutu.
e. Sistem pencatatan dan pelaporan yang mampu memberikan penilaian terhadap
hasil pengobatan pasien dan kinerja program secara keseluruhan.
Penanggulangan Tuberkulosis (TB) di Indonesia sudah berlangsung sejak
perang kemerdekaan, TB ditanggulangi melalui Balai Pengobatan Penyakit Paru
Paru (BP-4). Sejak tahun 1969 penanggulangan dilakukan secara nasional melalui
Puskesmas. Obat anti tuberkulosis (OAT) yang digunakan adalah paduan standar
INH, PAS dan streptomisin selama satu sampai dua tahun. para amino acid (PAS)
kemudian diganti dengan pirazinamid. Sejak 1977 mulai digunakan paduan OAT
jangka pendek yang terdiri dari INH, rifampisin dan ethambutol selama 6 bulan.
Pada tahun 1995, program nasional penanggulangan TB mulai menerapkan
strategi DOTS dan dilaksanakan di Puskesmas secara bertahap. Sejak tahun 2000
strategi DOTS dilaksanakan secara Nasional di seluruh UPK terutama Puskesmas
yang di integrasikan dalam pelayanan kesehatan dasar. Sampai tahun 2005,
program Penanggulangan TB dengan Strategi DOTS menjangkau 98%
Puskesmas, sementara rumah sakit dan BP4/RSP baru sekitar 30% (Depkes RI.,
2008).
Target program pengendalian TB (Stop TB Partnership) bahwa pada
tahun 2015, angka prevalensi dan mortalitas TB relatif berkurang 50%
dibandingkan tahun 1990 dan minimal 70% infeksi TB dapat dideteksi dengan
strategi DOTS, 85% diantaranya dinyatakan sembuh. Serta tahun 2050 TB bukan
lagi masalah kesehatan masyarakat global. Salah satu tujuan Rencana Global
2006-2015 mencegah/menangani kasus TB resistensi OAT (MDR TB) dengan
cara menjalankan program DOTS (WHO, 2010).
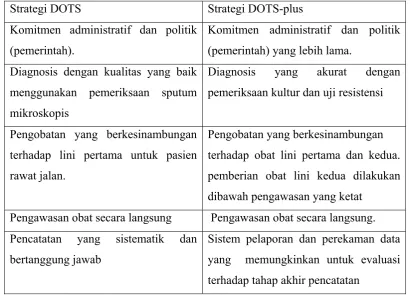
Pada penatalaksanaan MDR TB yang diterapkan adalah strategi
DOTS-Plus (Directly Observed Treatment Strategy-Plus). Pengobatan jangka pendek
untuk MDR TB tidak tepat. Karena itu pada program DOTS-Plus huruf “S”
menggunakan OAT lini kedua dengan kontrol infeksi (Soepandi, 2008).
Perbandingan prinsip strategi DOTS-plus dapat dilihat pada Tabel 2.1.
Tabel 2.1 Perbandingan antara Prinsip Strategi DOTS dengan DOTS-plus
Strategi DOTS Strategi DOTS-plus
Komitmen administratif dan politik
(pemerintah).
Komitmen administratif dan politik
(pemerintah) yang lebih lama.
Diagnosis dengan kualitas yang baik
menggunakan pemeriksaan sputum
mikroskopis
Diagnosis yang akurat dengan
pemeriksaan kultur dan uji resistensi
Pengobatan yang berkesinambungan
terhadap lini pertama untuk pasien
rawat jalan.
Pengobatan yang berkesinambungan
terhadap obat lini pertama dan kedua.
pemberian obat lini kedua dilakukan
dibawah pengawasan yang ketat
Pengawasan obat secara langsung Pengawasan obat secara langsung.
Pencatatan yang sistematik dan
bertanggung jawab
Sistem pelaporan dan perekaman data
yang memungkinkan untuk evaluasi
terhadap tahap akhir pencatatan
Penatalaksanaan MDR TB harus sesuai dengan guideline, dosis, regimen, dan
lama pengobatan yang tepat serta menerapkan strategi DOTS-Plus tersebut. Hal
ini akan meningkatkan angka kesembuhan serta mencegah resistensi
BAB III
METODE PENELITIAN
3.1 Rancangan Penelitian
Metode yang digunakan dalam penelitian ini adalah penelitian deskriptif
dengan pendekatan cross sectional study. Penelitian deskriptif adalah suatu jenis
penelitian yang bertujuan menggambarkan sifat dari suatu situasi, populasi, atau
bidang secara faktual dan akurat. Sedangkan cross sectional ialah penelitian yang
mempelajari dinamika korelasi antara faktor-faktor resiko dengan efek, dimana
cara pendekatan, observasi atau pengumpulan data dilakukan sekaligus pada suatu
saat/point time approach (Nursalam, 2011; Sandjaja, 2006). Prinsip penelitian ini
adalah mempelajari hubungan antara variabel bebas (faktor risiko) dan variabel
terikat (kejadian MDR TB paru) kemudian mempelajari pola resistensinya.
Pengumpulan data dilakukan secara retrospektif menggunakan rekam medis
pasien MDR TB paru di di RSUP H. Adam Malik Medan dalam rentang waktu
dari Januari 2012 sampai dengan Desember 2012. Hasil penelitian ini berupa:
a. Profil masing-masing faktor risiko terkait karakteristik pasien yang
mempengaruhi kejadian MDR TB paru.
b. Frekuensi MDR TB paru berdasarkan pola resistensi terhadap OAT standar
(pola I rifampisin dan isoniazid, pola II rifampisin, isoniazid, dan etambutol,
pola III rifampisin, isoniazid, dan streptomisin, pola IV rifampisin, isoniazid,
3.2 Tempat dan Waktu Penelitian
Penelitian dilakukan di di RSUP H. Adam Malik, Medan. Tempat tersebut
dipilih karena merupakan Rumah Sakit rujukan untuk penanganan MDR TB paru
di provinsi Sumatera Utara. Jangka waktu penelitian ini selama 3 (tiga) bulan,
yaitu Februari 2013 hingga April 2013.
3.3 Subjek Penelitian
3.3.1 Populasi
Populasi dalam penelitian ini adalah seluruh data rekam medis pasien yang
didiagnosis MDR TB paru dan menjalani pengobatan di RSUP H. Adam Malik.
Medan pada periode waktu Januari 2012 hingga Desember 2012. Seluruh populasi
terjangkau dijadikan sebagai subjek dalam penelitian. Didapatkan populasi target
berupa rekam medis pasien MDR TB paru yang berobat di RSUP H. Adam Malik
Medan tahun 2012 adalah 40 buah.
3.3.2 Kriteria Inklusi dan Eksklusi
3.3.2.1 Kriteria Inklusi
Kriteria inklusi dalam penelitian ini adalah:
a. Rekam Medis pasien TB paru RSUP H. Adam Malik dengan diagnosis
positif MDR.
b. Rekam medis pasien TB paru RSUP H. Adam Malik yang sedang
dalam pengobatan pada periode Januari-Desember 2012.
3.3.2.2Kriteria Eksklusi
Kriteria eksklusi dalam penelitian ini adalah:
a. Rekam medis pasien TB paru RSUP H. Adam Malik bukan dengan
b. Rekam medis pasien TB paru RSUP H. Adam Malik diluar periode
Januari-Desember 2012.
c. Rekam medis pasien TB paru RSUP H. Adam Malik yang tidak
lengkap (tidak memuat informasi dasar yang dibutuhkan dalam
penelitian).
3.4Instrumen Penelitian
3.4.1 Bahan
Bahan yang diperlukan untuk pemeriksaan adalah sebagai berikut:
a. Status rekam medik (Medical Record) dari penderita TB paru yang
berobat ke Poli Paru dan Rawat Inap Paru RS HAM yang didiagnosis
MDR TB.
b. Hasil pemeriksaan laboratorium penderita TB paru yang mendukung
diagnosis dan informasi resistensi OAT.
3.4.2 Teknik Pengumpulan Data
Pengambilan data dilakukan dengan mengumpulkan rekam medis pasien
MDR TB paru di Rumah Sakit Umum Pusat Haji Adam Malik Medan tahun 2012.
Pengumpulan data yang dilakukan dalam penelitian ini adalah:
a. Mengelompokkan data rekam medis pasien berdasarkan kriteria inklusi.
b. Mengelompokkan data pasien meliputi karakteristik pasien (usia, jenis
kelamin, tingkat pendidikan, jenis pekerjaan, status perkawinan, riwayat
merokok, riwayat comorbid/penyakit lain yang menyertai, riwayat
3.5 Analisis Data
Data yang diperoleh dari penelitian ini dianalisis secara deskriptif.
Ditentukan frekuensi kejadian MDR TB paru untuk masing-masing faktor risiko,
frekuensi kejadian masing-masing pola resistensi OAT kemudian dihitung. Data
kuantitatif akan disajikan dalam bentuk tabel sedangkan data kualitatif akan
disajikan dalam bentuk uraian.
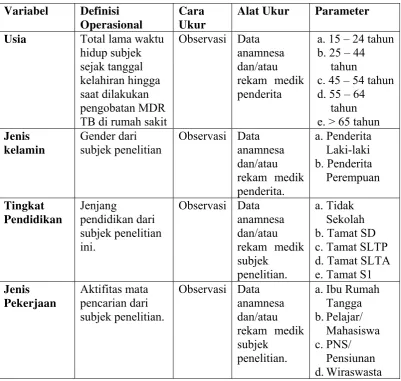
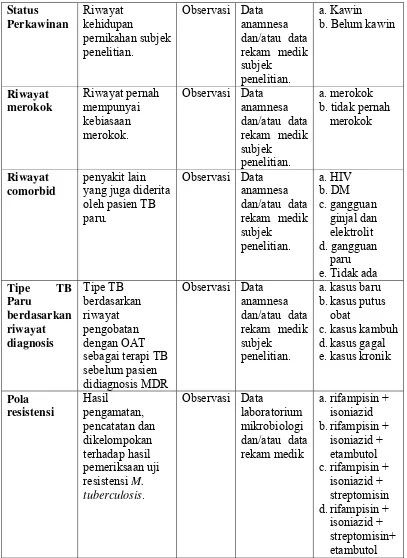
3.6 Definisi Operasional
Definisi operasional yang digunakan dalam penelitian ini dapat dilihat
pada Tabel 3.1.
Tabel 3.1 Definisi Operasional
Variabel Definisi Operasional
Cara Ukur
Alat Ukur Parameter
3.7 Bagan Alur Penelitian
Gambaran pelaksanaan penelitian ditunjukkan dengan Gambar 3.1.
Gambar 3.1 Bagan Alur Penelitian
3.8 Langkah penelitian
Penelitian ini dilaksanakan dengan langkah-langkah sebagai berikut:
a. Meminta rekomendasi Dekan Fakultas Farmasi USU untuk dapat
melakukan penelitian di RSUP H. Adam Malik Medan.
b. Menghubungi Kepala Instalasi Litbang untuk kemudian diteruskan pada
Direktur Utama RSUP H. Adam Malik Medan guna mendapatkan izin
melakukan penelitian dan pengambilan data dengan membawa surat
rekomendasi dari Fakultas.
c. Menghubungi Kepala Instalasi Rekam Medik dan MDR SMF Paru
RSUP H. Adam Malik Medan untuk mendapatkan izin melakukan
penelitian dan pengambilan data dengan membawa surat izin dari Kepala
Instalasi Litbang.
d. Melakukan penelitian di RSUP H. Adam Malik Medan
e. Menganalisis data dan informasi yang diperoleh sehingga didapatkan
Pengelompokkan data berdasarkan kriteria inklusi
Pengambilan data rekam medik pasien
Analisis data
BAB IV
HASIL DAN PEMBAHASAN
Penelitian ini telah dilakukan di RSUP H. Adam Malik Medan (poli TB
paru, Mikrobiologi Klinik dan Ruang Rekam Medik) dimulai dari bulan Februari
2013 hingga April 2013. Data diambil dari rekam medik penderita TB Paru dalam
rentang waktu Januari 2012 hingga Desember 2012. Alasan pengambilan data
pada jangka waktu tersebut adalah karena RSUP H. Adam Malik Medan baru
dipersiapkan sebagai rumah sakit penanggulangan MDR TB sejak tahun 2011
(WHO, 2011), sehingga baru terhitung efektif menjalankan penanggulangan MDR
TB mulai tahun 2012. Dari data rekam medik pasien tersebut didapatkan 40
jumlah pasien yang memenuhi kriteria inklusi sebagai subjek penelitian.
Salah satu faktor yang penting untuk diketahui dalam keberhasilan
pengobatan tuberkulosis adalah resistensi kuman terhadap obat anti tuberkulosis
(OAT). Gambaran pola resistensi MDR TB baik primer maupun sekunder akan
ikut berpengaruh terhadap keberhasilan terapi dan penentuan rejimen obat dalam
suatu kelompok masyarakat (Aditama, 2005). Selain itu penelitian ini penelitian
ini juga ingin mengetahui proporsi pasien MDR TB berdasarkan karakteristiknya,
yakni usia jenis kelamin, tingkat pendidikan, jenis pekerjaan, status perkawinan,
riwayat merokok, riwayat comorbid dan riwayat diagnosis TB.
4.1 Karakteristik Berdasarkan Usia
Berdasarkan karakteristik umur pada subjek penelitian ini didapatkan
bahwa kelompok usia yang terbanyak adalah pada kelompok usia 25-44 tahun
tahun dengan usia yang termuda 22 tahun dan tertua 88 tahun. Gambaran
karakteristik jenis kelamin subjek penelitian ditunjukkan pada Tabel 4.1.
Tabel 4.1 Distribusi Frekuensi Usia (n = 40)
Kelompok usia Frekuensi Persentase
15 – 24 tahun 2 5
25 – 44 tahun 22 55
45 – 54 tahun 7 17,5
55 – 64 tahun 5 12,5
≥ 65 tahun 4 10
Total 40 100,00
Keterangan: n = jumlah subjek
Hasil penelitian ini serupa dengan penelitian Nofizar (2010) yang
mendapatkan usia terbanyak menderita MDR TB berada pada kelompok umur
25-44 tahun dengan rata-rata umur 36 tahun. Beberapa penelitian epidemiologi
menunjukkan penderita tuberkulosis terbanyak pada usia produktif yang bila
penanganan tidak cepat dilakukan maka akan berdampak pada stabilitas ekonomi
suatu negara. Disamping itu, usia produktif sangat berbahaya terhadap tingkat
penularan karena pasien mudah berinteraksi dengan orang lain, mobilitas yag
tinggi dan memungkinkan untuk menular ke orang lain serta lingkungan sekitar
tempat tinggal (Tirtana, 2011).
4.2 Karakteristik Jenis Kelamin
Berdasarkan karakteristik jenis kelamin subjek penelitian didapatkan
bahwa jumlah laki-laki 27 orang (67,50%) dan perempuan 13 orang (32,50%)
dengan rasio 2 : 1 Gambaran karakteristik jenis kelamin subjek penelitian
Tabel 4.2 Distribusi Frekuesi Jenis Kelamin (n = 40)
Jenis Kelamin Frekuensi Persentase
Perempuan 13 32,50
Laki-laki 27 67,50
Total 40 100,00
Keterangan: n = jumlah subjek
Berdasarkan hasil yang diperoleh, proporsi jenis kelamin dari subyek
penelitian lebih banyak laki-laki dibandingkan perempuan yaitu 67,50%
berbanding 32,50%. Hasil ini serupa dengan penelitian yang dilakukan Reviono
bahwa persentase pasien MDR TB laki-laki mencapai 53,73% dari total
keseluruhan, sedangkan persentase pasien MDR TB berjenis kelamin perempuan
mencapai 46,27%. Serupa dengan penelitian Tirtana di Jawa Tengah dan Pant di
Nepal yang menyatakan bahwa pasien TB paru resisten lebih besar proporsi
laki-laki dibanding perempuan dengan nilai masing-masing 51,1% : 48,9% dan 70% :
30% MDR. Dalam berbagai penelitian TB jumlah pasien laki-laki lebih banyak
didapatkan daripada perempuan. Hal ini dikarenakan laki-laki diandalkan sebagai
tulang punggung keluarga dalam mencari nafkah sehingga aktivitasnya lebih
banyak di luar rumah dan rentan kontak dan tertulari TB (Tirtana, 2011).
Data WHO (2009) melaporkan prevalensi TB paru 2,3 kali lebih banyak
pada laki-laki dibanding perempuan terutama pada negara yang sedang
berkembang karena laki-laki dewasa lebih sering melakukan aktivitas sosial.
Perbandingan prevalensi TB paru antara laki-laki dan perempuan sama hingga
umur remaja tetapi setelah remaja prevalensi laki-laki lebih tinggi dari perempuan.
Hal ini diduga karena hingga umur remaja kontaknya terjadi pada lingkungan
yang lebih kecil tetapi setelah dewasa laki-laki banyak kontak dengan lingkungan
biologi, sosial budaya termasuk stigma TB (Nofizar, 2010). Penelitian Granich,
dkk. (2005), memperoleh perbandingan penderita MDR TB laki-laki 241 orang
(59%) sedangkan perempuan 166 orang (41%). Begitu juga Iseman (1993), yang
memperoleh rasio laki-laki dibanding perempuan sebesar 71% : 29%. Namun
berbeda dengan penelitian di Taiwan oleh Suo, dkk. (1996), yang mendapatkan
MDR TB lebih banyak terdapat pada perempuan dibandingkan dengan laki-laki
yaitu 7 (36%) : 11 (64%). Munir (2010), menyatakan secara epidemiologi terdapat
perbedaan antara laki-laki dan perempuan dalam hal penyakit infeksi,
progresivitas penyakit, insidens dan kematian akibat TB. Perkembangan penyakit
juga mempunyai perbedaan antara laki-laki dan perempuan yaitu perempuan
mempunyai penyakit lebih berat pada saat datang ke rumah sakit. Munir juga
melaporkan pada perempuan ditemukan diagnosis yang terlambat sedangkan pada
laki-laki cenderung pergi ke pelayanan kesehatan ketika mereka mengetahui
pengobatan TB gratis sedangkan perempuan tidak. Hal ini dapat berhubungan
dengan aib dan rasa malu lebih dirasakan pada perempuan dibanding laki-laki.
Hambatan ekonomi dan faktor sosial ekonomi kultural turut berperan termasuk
pemahaman tentang penyakit paru. Namun menurut Aditama, angka kejadian
tuberkulosis pada perempuan di negara yang lebih maju memiliki jumlah yang
lebih tinggi dari laki- laki (Aditama, 2005).
4.3 Karakteristik Tingkat Pendidikan
Berdasarkan karakteristik tingkat pendidikan pada subjek penelitian ini
didapatkan bahwa tingkat pendidikan tamatan dari sekolah lanjutan tingkat atas
(SLTA) merupakan yang terbanyak yakni 20 orang (50%). Tamatan sekolah dasar