KARAKTERISTIK PENDERITA TB MDR (TUBERCULOSIS MULTI DRUG RESISTANCE) DI RSUP H. ADAM MALIK
MEDAN TAHUN 2016 – 2017
SKRIPSI
Oleh
ANGGI ATRI AMELIA SEMBIRING NIM : 141000535
PROGRAM STUDI S1 KESEHATAN MASYARAKAT FAKULTAS KESEHATAN MASYARAKAT
UNIVERSITAS SUMATERA UTARA 2018
KARAKTERISTIK PENDERITA TB MDR (TUBERCULOSIS MULTI DRUG RESISTANCE) DI RSUP H. ADAM MALIK
MEDAN TAHUN 2016 – 2017
SKRIPSI
Diajukan Sebagai Salah Satu Syarat
untuk Memperoleh Gelar Sarjana Kesehatan Masyarakat pada Fakultas Kesehatan Masyarakat Universitas Sumatera Utara
Oleh
ANGGI ATRI AMELIA SEMBIRING NIM : 141000535
PROGRAM STUDI S1 KESEHATAN MASYARAKAT FAKULTAS KESEHATAN MASYARAKAT
UNIVERSITAS SUMATERA UTARA 2018
i
Pernyataan Keaslian Skripsi
Saya menyatakan dengan ini bahwa skripsi saya yang berjudul
‘KARAKTERISTIK PENDERITA TB MDR (Tuberculosis Multidrug Resistance) DI RUMAH SAKIT UMUM PUSAT HAJI ADAM MALIK MEDAN TAHUN 2016-2017’ beserta seluruh isinya adalah benar karya saya sendiri dan saya tidak melakukan penjiplakan atau pengutipan dengan cara – cara yang tidak sesuai dengan etika keilmuan yang berlaku dalam masyarakat
keilmuan kecuali yang secara tertulis diacu dalam naskah ini dan disebut dalam daftar pustaka. Atas pernyataan ini, saya siap menanggung risiko atau sanksi yang dijatuhkan kepada saya apabila kemudian ditemukan adanya pelanggaran terhadap etika keilmuan dalam karya saya ini, atau klaim dari pihak lain terhadap keaslian karya saya ini.
Medan, Oktober 2018
Anggi Atri Amelia Sembiring
ii
Judul Skripsi : KARAKTERISTIK PENDERITA TB MDR (Tuberculosis Multidrug Resistance) DI RUMAH SAKIT UMUM PUSAT HAJI ADAM MALIK MEDAN TAHUN 2016-2017
Nama Mahasiswa : Anggi Atri Amelia Sembiring Nomor Induk Mahasiswa : 141000535
Departemen : Epidemiologi
Menyetujui Komisi Pembimbing
Ketua
(Prof. dr. Sorimuda Sarumpaet, M.P.H.) NIP. 194904171979021001
Dekan
(Prof. Dr. Dra. Ida Yustina, M.Si) NIP. 196803201993082001
Tanggal Lulus : 22 Oktober 2018
iii Telah diuji dan dipertahankan
Pada tanggal : 22 Oktober 2018
TIM PENGUJI SKRIPSI
Ketua : Prof. dr. Sorimuda Sarumpaet, M.P.H
Anggota : 1. dr. Fazidah Aguslina Siregar, M.Kes., Ph.D 2. dr. Rahayu Lubis, M.Kes, Ph.D
iv Abstrak
TB MDR adalah salah satu jenis resistensi bakteri TB terhadap minimal dua obat anti TB lini pertama, yaitu Isoniazid dan Rifampicin yang merupakan dua obat TB yang paling efektif. TB MDR menjadi tantangan baru dalam program
pengendalian TB karena penegakan diagnosis yang sulit, tingginya angka kegagalan terapi dan kematian. Menurut laporan dinas kesehatan provinsi Sumatera Utara tahun 2015, jumlah penderita TB MDR pada tahun 2014
sebanyak 143 orang, yang sedang menjalani pengobatan sebanyak 125 orang. Di kota Medan sendiri pada tahun 2014 sebanyak 72 orang menderita TB MDR.
Tujuan umum dalam penelitian ini adalah untuk mengetahui karakteristik penderita TB MDR di RSUP H. Adam Malik Medan tahun 2016 –
2017.Dilakukan penelitian bersifat deskriptif dengan desain penelitian case series.
Populasi dalam penelitian ini sebanyak 398 kasus penderita TB MDR di RSUP H.
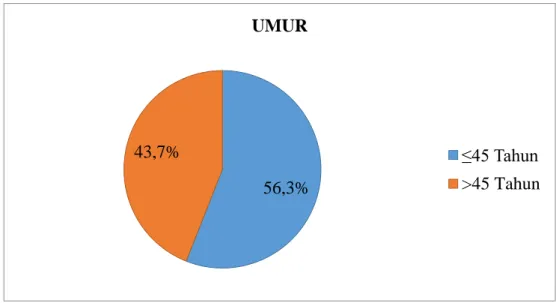
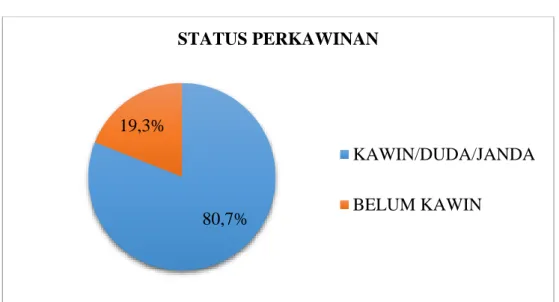
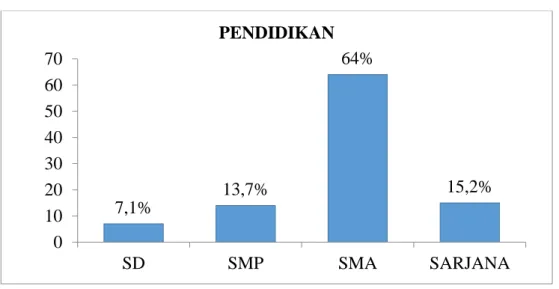
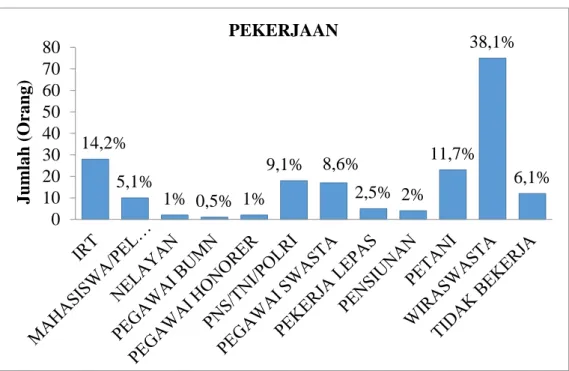
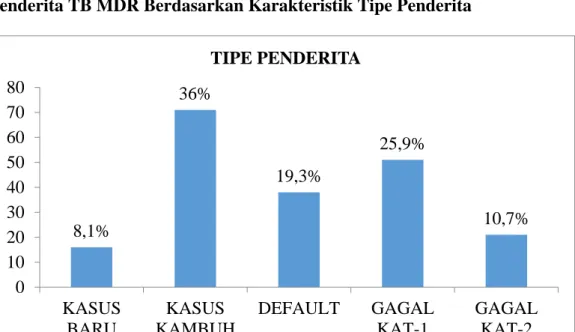
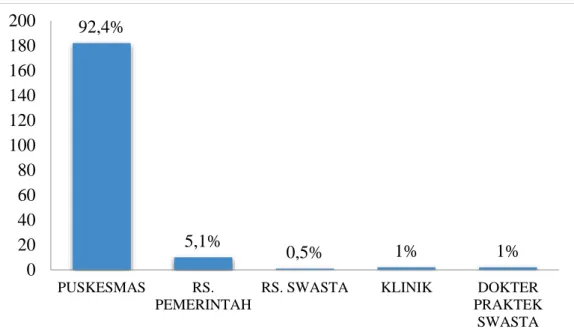
Adam Malik Medan pada tahun 2016 – 2017. Besar sampel dalam penelitian ini sebanyak 197 orang. Jenis data yang diperoleh adalah data sekunder dan diolah menggunakan aplikasi SPSS dengan menggunakan uji Chi – Square. Hasil yang diperoleh dalam penelitian ini yaitu proporsi penderita TB MDR lebih tinggi pada kelompok umur ≤45 tahun (56,3%), jenis kelamin laki – laki (66,5%), status kawin/duda/janda (80,7%), pendidikan SMA (64%), dan pekerjaan wiraswasta (38,1%). Tipe penderita kasus kambuh (36%), tempat berobat pertama kali di puskesmas (92,4%), status gizi kurus (56,9%), tidak memiliki penyakit penyerta (50,8%), tidak memiliki riwayat kontak dengan penderita TB MDR sebelumnya (88,8%), sumber biaya JKN (50,8%), berobat dalam fase intensif (59,4%). Dari hasil uji statistik menunjukkan tidak ada perbedaan bermakna antara umur penderita TB MDR dengan tipe penderita (0,559), lama pengobatan (p=0,081), dan tidak ada perbedaan bermakna antara jenis kelamin dengan status gizi (p=0,289), tipe penderita (p=0,169) serta tidak ada perbedaan bermakna antara pendidikan penderita TB MDR dengan tipe penderita (p=0,503). Diharapkan kepada penderita TB Paru agar meminum obatnya secara teratur dan tuntas sehingga tidak terjadi kekambuhan dan resistensi terhadap Obat Anti TB (OAT).
Kata Kunci: TB MDR, Karakteristik, RSUP H. Adam Malik Medan
v Abstract
MDR TB is a type of TB bacterial resistance to at least two first-line anti-TB drugs, namely Isoniazid and Rifampicin which are the two most effective TB drugs. MDR TB is a new challenge in TB control programs because of the difficult diagnosis, the high rate of therapy failure and death. According to the 2015 North Sumatra provincial health service report, the number of MDR TB patients in 2014 was 143 people, who were undergoing treatment as many as 125 people. In Medan in 2014, 72 people suffered from MDR TB. The general objective in this study was to determine the characteristics of MDR TB patients in RSUP H. Adam Malik Medan in 2016 – 2017. This research is descriptive with a case series research design. The population in this study were 398 cases of MDR TB patients in RSUP H. Adam Malik Medan in 2016 - 2017. The sample size in this study was 197 people. The type of data obtained is secondary data and processed using the SPSS application using the Chi-Square test. The results obtained in this study are the proportion of MDR TB patients is higher in the age group ≤45 years (56.3%), male gender (66,5%), married /widower /widow status (80.7%), high school education (64%), and entrepreneurial work (38.1%). Types of relapse cases (36%), first place of treatment at a health center (92.4%), skinny nutritional status (56.9%), do not have comorbidities (50.8%), no contact history with previous MDR TB patients (88.8%), source of JKN costs (50.8%), treatment in intensive phase (59.4%). From the results of statistical tests showed no
significant difference between the age of patients with MDR TB and type of
sufferers (p=0,356), duration of treatment (p=0.081), and there was no significant difference between the sexes and the type of patient(p=0.169). It is expected that patients with pulmonary TB should consume the medication regularly and thoroughly so that there is no recurrence and resistance to the Anti-TB drug (OAT).
Keywords: MDR TB, Characteristics, RSUP H. Adam Malik Medan
vi
Kata Pengantar
Puji serta Syukur penulis ucapkan kepada Tuhan Yesus Kristus yang telah melimpahkan berkat, rahmat dan kasih karunia-Nya sehingga penulis dapat menyelesaikan skripsi dengan judul ‘Karakteristik Penderita TB MDR (Tuberculosis Multidrug Resistance) di RSUP H.Adam Malik Medan Tahun 2016-2017’. Skripsi ini merupakan salah satu syarat untuk menyelesaikan Pendidikan Strata-1 di Fakultas Kesehatan Masyarakat Universitas Sumatera Utara.
Penulis menyampaikan ucapan terima kasih kepada semua pihak yang telah membantu hingga terselesaikannya skripsi ini, terutama kepada orang tua penulis terkasih, Ayahanda Ady Sofyan Sembiring, dan Ibunda Elyda Suriaty Sinuhaji yang telah mendidik penulis hingga menjadi seperti sekarang ini serta memberikan semangat, doa, dukungan kepada penulis terutama dalam
penyelesaian skripsi ini.
Dalam penulisan skripsi ini tidak terlepas dari bantuan dan dukungan berbagai pihak, untuk itu pada kesempatan ini penulis juga ingin menyampaikan terima kasih kepada:
1. Prof. Dr. Runtung Sitepu, S. H., M. Hum., selaku Rektor Universitas Sumatera Utara.
2. Prof. Dr. Dra. Ida Yustina, M.Si., selaku Dekan Fakultas Kesehatan Masyarakat Universitas Sumatera Utara.
vii
3. dr. Rahayu Lubis, M.Kes., Ph.D., selaku Ketua Departemen Epidemiologi Fakultas Kesehatan Masyarakat Universitas Sumatera Utara.
4. Arfah Mardiana Lubis, MPSi., selaku Dosen Penasehat Akademik.
5. Prof. dr. Sorimuda Sarumpaet, M.P.H., selaku Dosen Pembimbing yang telah meluangkan waktu, memberikan ilmu, mendidik, membimbing dan
memberikan saran dan masukkan serta kritikan kepada penulis sehingga skripsi ini dapat diselesaikan.
6. Para Dosen dan Staf Fakultas Kesehatan Masyarakat Universitas Sumatera Utara, terkhusunya Departemen Epidemiologi.
7. Direktur RSUP H.Adam Malik Medan dan seluruh staf, khususnya bagian rekam medik yang telah membantu penulis dalam proses pengumpulan data.
8. Saudara sedarah penulis, Boy Elfander Sembiring, Natalia Sembiring, Ana Marcelia Sinuhaji, Axel Elfander Sembiring, terimakasih atas dukungan, semangat serta doa, sehingga penulis bisa menyelesaikannya dengan baik.
Penulis menyadari bahwa skripsi ini masih belum sempurna, namun penulis berharap skripsi ini dapat memberikan manfaat dan ilmu kepada pembaca.
Apabila terdapat kesalahan baik dalam penulisan maka penulis mohon kritik dan saran yang membangun agar dapat menjadi lebih baik.
Medan, Oktober 2018
Anggi Atri Amelia Sembiring
viii Daftar Isi
Halaman
Halaman Pernyataan Keaslian Skripsi i
Halaman Pengesahan ii
Abstrak iv
Abstract v
Kata Pengantar vi
Daftar Isi viii
Daftar Tabel xii
Daftar Gambar xiv
Daftar Lampiran xvi
Daftar Istilah xvii
Riwayat Hidup xviii
Pendahuluan 1
Latar Belakang 1
Perumusan Masalah 6
Tujuan Penelitian 6
Tujuan Umum 6
Tujuan Khusus 6
Manfaat Penelitian 7
Tinjauan Pustaka 8
Definisi Tuberkulosis 8
Penemuan Pasien 8
TB MDR (Tuberculosis Multidrug Resistance) 8
Etiologi 9
Patogenesis 10
Tuberkulosis Primer 10
Cara Penyebaran 10
Tuberkulosis Post Primer 11
Gejala Klinis 12
Gejala Sistemik 12
Gejala Respiratorik 13
Faktor Penyebab Resistensi Obat TB 13
Implementasi DOTS dan Fasilitas Pelayanan 14
Ko-infeksi MDR TB – HIV 14
Sistem Surveilans Resistensi Obat TB yang Lemah 15
Penanganan TB MDR yang Belum Memadai 15
Mekanisme Resistensi Mycobacterium Tuberculosis 16
Penyebab TB MDR 17
ix
Faktor Genetik 18
Faktor yang Berhubungan dengan Pemberian Anti Tuberkulosis 18 Faktor Lain yang menjadi resiko meningkatnya tuberkulosis 19
Cara Penularan TB MDR 19
Suspek TB MDR 21
Penegakan Diagnosis 22
Diagnosis TB MDR 22
Strategi Diagnosis TB MDR 23
Prosedur Dasar Diagnostik Untuk Suspek TB MDR 24
Pemeriksaan Laboratorium 25
Penatalaksanaan 27
Klasifikasi Penyakit dan Tipe Pasien TB MDR 28
Lokasi atau Organ Tubuh yang Sakit 29
Bakteriologi 29
Riwayat Pengobatan TB Sebelumnya 29
Status HIV Pasien 30
Manfaat dan Tujuan Menentukan Klasifikasi dan Tipe 30
Pengendalian TB MDR 30
Pencegahan TB MDR 32
Pengawasan Penderita Kontak dan Lingkungan 32
Tindakan Pencegahan 33
Kerangka Konsep 35
Metode Penelitian 36
Jenis Penelitian 36
Lokasi dan Waktu Penelitian 36
Populasi dan Sampel 36
Variabel dan Definisi Operasional 37
Penderita TB MDR 37
Umur 37
Jenis Kelamin 37
Status Perkawinan 38
Pendidikan 38
Pekerjaan 38
Tipe Penderita 38
Tempat Pengobatan Pertama Kali 39
Status Gizi 39
Penyakit Penyerta 39
Riwayat Kontak 39
Sumber Biaya 40
Fase Pengobatan 40
Lama Pengobatan 40
Metode Pengumpulan Data 40
Teknik Pengambilan Sampel 40
x
Metode Analisis Data 41
Hasil Penelitian 42
Deskripsi Lokasi Penelitian 42
Sejarah RSUP HAM 42
Visi dan Misi 42
Pelayanan Medis dan Pelayanan Umum 43
Analisis Deskriptif 43
Distribusi Proporsi Penderita TB Berdasarkan
sosiodeografi 44
Distribusi Proporsi Penderita TB MDR berdasarkan
tipe Penderita 46
Distribusi Proporsi Penderita TB MDR Berdasarkan
tempat pengobatan Pertama Kali 46
Distribusi Proporsi Penderita TB MDR Berdasarkan
status Gizi 47
Distribusi Proporsi Penderita TB MDR Berdasarkan
penyakit Penyerta 48
Distribusi Proporsi Penderita TB MDR Berdasarkan
riwayat Kontak 48
Distribusi Proporsi Penderita TB MDR Berdasarkan
sumber Biaya 49
Distribusi Proporsi Penderita TB MDR Berdasarkan
fase Pengobatan 49
Distribusi Proporsi Penderita TB MDR Berdasarkan
lama Pengobatan 50
Analisis Statistik 50
Distribusi Proporsi Umur Berdasarkan Tipe Penderita 50 Distribusi Proporsi Umur Penderita TB MDR Berdasarkan
lama pengobatan 51
Distribusi Proporsi Jenis Kelamin Penderita TB MDR
berdasarkan status Gizi 52
Distribusi Proporsi Jenis Kelamin Penderita TB MDR
berdasarkan Tipe Penderita 52
Distribusi Proporsi Pendidikan Penderita TB MDR
berdasarkan Tipe Penderita 53
Pembahasan 55
Penderita TB MDR Berdasarkan Karakteristik Sosiodemografi 55
Umur 55
Jenis Kelamin 56
Status Perkawinan 57
Pendidikan 58
Pekerjaan 60
xi
Penderita TB MDR Berdasarkan Karakteristik Tipe Penderita 62 Penderita TB MDR Berdasarkan Karakteristik Tempat Pengobatan
pertama Kali 63
Penderita TB MDR Berdasarkan Status Gizi 64
Penderita TB MDR Berdasarkan Penyakit Penyerta 66
Penderita TB MDR berdasarkan Riwayat Kontak 67
Penderita TB MDR berdasarkan Sumber Biaya 68
Penderita TB MDR berdasarkan Fase Pengobatan 69
Penderita TB MDR berdasarkan Lama Pengobatan 70
Umur Berdasarkan Tipe Penderita 71
Umur Penderita TB MDR Berdasarkan Lama Pengobatan 72
Jenis Kelamin Penderita TB MDR Berdasarkan Status Gizi 73
Jenis Kelamin Penderita TB MDR Berdasarkan Tipe Penderita 74
Pendidikan Penderita TB MDR Berdasarkan Tipe Penderita 75 Kesimpulan Dan Saran 76
Kesimpulan 76
Saran 77
Daftar Pustaka 78 Daftar Lampiran
xii Daftar Tabel
No Judul Halaman
1 Distribusi Proporsi Penderita TB MDR berdasarkan Sosiodemografi di RSUP H. Adam Malik Tahun 2016-
2017 45
2 Distribusi Proporsi Penderita TB MDR berdasarkan Tipe Penderita di RSUP H. Adam Malik Medan Tahun 2016-
2017 47
3 Distribusi Proporsi Penderita TB MDR Berdasarkan Tempat Pengobatan Pertama Kali di RSUP H. Adam
Malik Medan Tahun 2016-2017 48
4 Distribusi Proporsi Penderita TB MDR Berdasarkan Status Gizi di RSUP H. Adam Malik Medan di RSUP H.
Adam Malik Medan Tahun 2016-2017 48
5 Distribusi Proporsi Penderita TB MDR Berdasarkan Penyakit Penyerta di RSUP H. Adam Malik Medan
Tahun 2016-2017 49
6 Distribusi Proporsi Penderita TB MDR Berdasarkan Riwayat Kontak di RSUP H. Adam Malik Medan Tahun
2016-2017 49
7 Distribusi Proporsi Penderita TB MDR Berdasarkan Sumber Biaya di RSUP H. Adam Malik Medan Tahun
2016-2017 50
8 Distribusi Proporsi Penderita TB MDR Berdasarkan Fase Pengobatan di RSUP H. Adam Malik Medan Tahun
2016-2017 50
9 Distribusi Proporsi Penderita TB MDR Berdasarkan Lama Pengobatan di RSUP H. Adam Malik Medan
Tahun 2016-2017 51
10 Distribusi Proporsi Umur Penderita TB MDR
Berdasarkan Tipe Penderita di RSUP H. Adam Malik
Medan Tahun 2016-2017 51
xiii
11 Distribusi Proporsi Umur Penderita TB MDR
Berdasarkan Lama Pengobatan di RSUP H. Adam Malik
Medan Tahun 2016-2017 52
12 Distribusi Proporsi Jenis Kelamin Penderita TB MDR Berdasarkan Status Gizi di RSUP H. Adam Malik Medan
Tahun 2016-2017 53
13 Distribusi Proporsi Jenis Kelamin Penderita TB MDR Berdasarkan Tipe Penderita di RSUP H. Adam Malik
Medan Tahun 2016-2017 54
14 Distribusi Proporsi Pendidikan Penderita TB MDR Berdasarkan Tipe Penderita di RSUP H. Adam Malik
Medan Tahun 2016-2017 55
xiv
Daftar Gambar
No Judul Halaman
1 Mekanisme Terjadinya TB MDR 17
2 Alur Rujukan Suspek TB Resisten Obat dan Formulir
yang Digunakan 22
3 Kerangka konsep 35
4 Diagram Pie Proporsi Penderita TB MDR Berdasarkan
Umur di RSUP H. Adam Malik Medan tahun 2016-2017 56 5 Diagram Pie Proporsi Penderita TB MDR Berdasarkan
Jenis Kelamin di RSUP H. Adam Malik Medan tahun
2016-2017 57
6 Diagram Pie Proporsi Penderita TB MDR Berdasarkan Status Perkawinan di RSUP H. Adam Malik Medan tahun
2016-2017 58
7 Diagram Pie Proporsi Penderita TB MDR Berdasarkan Pendidikan di RSUP H. Adam Malik Medan tahun 2016-
2017 59
8 Diagram Batang Proporsi Penderita TB MDR
Berdasarkan Pekerjaan di RSUP H. Adam Malik Medan
tahun 2016-2017 61
9 Diagram Batang Proporsi Penderita TB MDR
Berdasarkan Tipe Penderita di RSUP H. Adam Malik
Medan tahun 2016-2017 62
10 Diagram Pie Proporsi Penderita TB MDR Berdasarkan Tempat Pengobatan Pertama Kali di RSUP H. Adam
Malik Medan tahun 2016-2017 63
11 Diagram Pie Proporsi Penderita TB MDR Berdasarkan Status Gizi di RSUP H. Adam Malik Medan tahun 2016-
2017 64
xv
12 Diagram Batang Proporsi Penderita TB MDR
Berdasarkan Penyakit Penyerta di RSUP H. Adam Malik
Medan tahun 2016-2017 66
13 Diagram Pie Proporsi Penderita TB MDR Berdasarkan Riwayat Kontak di RSUP H. Adam Malik Medan tahun
2016-2017 67
14 Diagram Pie Proporsi Penderita TB MDR Berdasarkan Sumber Biaya di RSUP H. Adam Malik Medan tahun
2016-2017 68
15 Diagram Pie Proporsi Penderita TB MDR Berdasarkan Fase Pengobatan di RSUP H. Adam Malik Medan tahun
2016-2017 69
16 Diagram Pie Proporsi Penderita TB MDR Berdasarkan Lama Pengobatan di RSUP H. Adam Malik Medan tahun
2016-2017 70
17 Diagram Batang Proporsi Umur Berdasarkan Tipe Penderita TB MDR di RSUP H. Adam Malik Medan
tahun 2016-2017 71
18 Diagram Batang Proporsi Umur Berdasarkan Lama Pengobatan Penderita TB MDR di RSUP H. Adam Malik
Medan tahun 2016-2017 72
19 Diagram Batang Proporsi Jenis Kelamin Berdasarkan Status Gizi Penderita TB MDR di RSUP H. Adam Malik
Medan tahun 2016-2017 73
20 Diagram Batang Proporsi Jenis Kelamin Berdasarkan Tipe Penderita TB MDR di RSUP H. Adam Malik Medan
tahun 2016-2017 74
21 Diagram Batang Proporsi Pendidikan Berdasarkan Tipe Penderita TB MDR di RSUP H. Adam Malik Medan
tahun 2016-2017 75
xvi
Daftar Lampiran
Lampiran Judul Halaman
1 Surat Izin Survei Pendahuluan 80
2 Surat Izin Penelitian 81
3 Etical Clearance 82
4 Master Data 83
5 Hasil Pengolahan Data 92
6 Surat Selesai Izin Penelitian 103
xvii Daftar Istilah
TB TB MDR HIV WHO ASEAN INFODATIN AIDS
BALITBANGKES KEMENKES RI ODHA
OAT DOTS
DINKES PROVSU RSUP
PERMENKES XDR
DR HCL PMDT BKPM HLA INH DM
M. Tuberculosis BTA
FASYANKES LJ
IUATLD BCG BUMN TNI/POLRI IMT
JKN IKS SDM PATEN IRT
Tuberculosis
Tuberculosis Multidrug Resistance Human Immunodeficiency Virus World Health Organization
Association Of Southeast Asian Nations Info Data dan Informasi
Acquired Immune Deficiency Syndrome
Badan Penelitian dan Pengembangan Kesehatan Kementerian Kesehatan Republik Indonesia Orang Dengan HIV/AIDS
Obat Anti Tuberkulosis
Directly Observed Treatment, Short-course Dinas Kesehatan Provinsi Sumatera Utara Rumah Sakit Umum Pusat
Peraturan Menteri Kesehatan Ekstensif Drug Resistance Drug Resistance
Hidrogen Clorida
Programmatic Management of Drug Resistance Tuberculosis
Balai Paru Kesehatan Masyarakat Human Leucocyt Antigen
Inoziasid
Diabetes Melitus
Mycobacterium Tuberculosis Basil Tahan Asam
Fasilitas Pelayanan Kesehatan Lowenstein Jensen
International Union Against Tuberculosis and Lung Disease
Bacillus Calmette-Guerin Badan Usaha Milik Negara
Tentara Nasional Indonesia/Polisi Republik Indonesia Indeks Masa Tubuh
Jaminan Kesehatan Nasional Ikatan Kerja Sama
Sumber Daya Manusia
Pelayanan Cepat, Akurat, Terjangkau, Efisien, Dan Nyaman
Ibu Rumah Tangga
xviii Riwayat Hidup
Penulis bernama Anggi Atri Amelia Sembiring 22 tahun, dilahirkan di Medan pada tanggal 16 Juni 1996, Penulis beragama Kristen Protestan, anak kedua dari tiga bersaudara dari pasangan Bapak Ady Sofyan dan Ibu Elyda Suriaty Sinuhaji.
Pendidikan formal dimulai di TK Asoka PTP III Kebun Tanah Raja tahun 2002. Pendidikan sekolah dasar di SD Negeri 102010 Liberia tahun 2002-2008, sekolah menengah pertama di SMP Negeri 1 Teluk Mengkudu tahun 2009-2011, sekolah menengah atas di SMAN 1 Perbaungan tahun 2012-2014, selanjutnya penulis melanjutkan pendidikan di Program Studi S1 Kesehatan Masyarakat Fakultas Kesehatan Masyarakat Universitas Sumatera Utara.
Medan, Oktober 2018
Anggi Atri Amelia S
Pendahuluan
Latar Belakang
TB Paru adalah penyakit menular paru – paru yang disebabkan oleh basil Mycobacterium tuberculosis. TB Paru masih menjadi permasalahan di dunia hingga saat ini. TB menduduki peringkat kedua penyebab kematian di dunia setelah HIV (World Health Organization [WHO], 2014).
Diperkirakan terdapat 10,4 juta kasus Tuberkulosis tahun 2016 dimana 90% orang dewasa, 65% laki-laki, 10% orang dengan HIV (74% di Afrika) dan 56% berada di lima negara:India, Indonesia, Cina, Filipina, dan Pakistan (Global Tuberculosis Report, 2017).
Tuberkulosis merupakan penyakit yang menjadi perhatian global, WHO menargetkan untuk menurunkan kematianakibat tuberkulosis sebesar 90% dan menurunkan insidens sebesar 80% pada tahun 2030 dibandingkan dengan tahun 2014 sesuai dengan tujuan pembangunan berkelanjutan tahun 2030 (Profil Kesehatan Indonesia, 2016).
Menurut Laporan TB Global, Indonesia menyumbang 10% dari total beban TB dunia dan sekitar 100.000 (kisaran 66.000-150.000) orang diperkirakan meninggal karena TB setiap tahunnya. Diantara negara ASEAN, Kamboja
memiliki prevalensi TB yang tertinggi yaitu sebesar668 per 100.000 penduduk (WHO, 2015).
Pada tahun 2015 diperkirakan terdapat 10,4 juta kasus baru tuberkulosis atau 142 kasus/100.000 populasi, dengan 480.000 kasus TB MDR (Tuberculosis
2
Multidrug Resistance). Penyebaran penyakit TB di Indonesia sangat luas dan mempengaruhi semua kelompok dan umur. Berdasarkan laporan TB Global, Indonesia berada di urutan tertinggi kedua di dunia setelah India dan diperkirakan 1,6 juta (0,65% dari populasi umum) kasus prevalensi dengan 1 juta kasus insiden setiap tahunnya (WHO, 2015)
Pada tahun 2014, Program TB di Indonesia mencatat sebanyak 324.539 kasus TB ternotifikasi (TB semua tipe). Angka notifikasi kasus semua tipe adalah 128/100.000. Sebanyak 303.152 kasus berasal dari kasus TB Paru (kasus baru dan pengobatan ulang), dimana sekitar 199.770 (60%) dari kasus TB paru tersebut terkonfirmasi bakteriologis. Terdapat 19.653 (6,1%) kasus TB Ekstra Paru ternotifikasi. Sebagian besar kasus TB Ekstra Paru didiagnosis dan diobati di rumah sakit karena memerlukan keahlian khusus dan peralatan yang memadai.
Angka kematian TB diperkirakan sekitar 68.000 kasus atau 26,5/100.000 penduduk sesuai dengan Laporan TB Global tahun 2014(WHO, 2014).
Prevalensi penduduk Indonesia yang didiagnosis TB paru oleh tenaga kesehatan melalui pemeriksaan dahak, foto toraks atau keduanya tahun 2013 adalah 0.4 persen atau dalam 100.000 penduduk terdapat 400 penduduk yang menderita TB paru. Berdasarkan karakteristik penduduk, prevalensi TB paru cenderung meningkat dengan bertambahnya umur, pada pendidikan rendah, tidak bekerja (Balitbangkes Kemenkes RI, 2013). Proporsi pasien TB Paru
terkonfirmasi mengalami peningkatan signifikan dari tahun 1999 sampai dengan tahun 2003 dari 7% menjadi 13%. Indikator ini cenderung menurun dari tahun
3
2003 sampai dengan tahun 2014. Pada tahun 2015 indikator ini kembali meningkat menjadi 14% (Infodatin, 2016).
Tuberkulosis merupakan salah satu infeksisekunder tersering pada
penderita HIV/AIDS.Infeksi HIV mengakibatkankerusakan luas sistem daya tahan tubuhseluler (cellular immunity), sehinggaterjadi infeksi penyerta
(oportunistic),seperti TB. Pada tahun 2012 terdapat 8,6juta kasus TB aktif di dunia (termasuk 320.000 diantaranya meninggal dengan HIV positif).
Sembilanjuta orang menderitaTB termasuk 1,1 juta kasus di antaranyaadalah pengidapHIV,1,5 juta orang meninggal akibat TB, termasuk 360.000 antara orang-orang denganHIV positif.Sebagian besar kasus pada tahun 2012 terjadi di Asia (58%) dan Afrika(27%),Wilayah Mediterania Timur(8%), Eropa (4%) dan Amerika (3%)(WHO, 2013).
Prevalensi HIV di antara kasus TB di Indonesia adalah 6,2% (5,1% - 7,5%) (WHO, 2015). Survei sub-nasional telah dilakukan di beberapa provinsi pada tahun 2010 & 2011, dimana perkiraan prevalensi HIV di antara pasien TB adalah 2% (Yogyakarta); 0,8% (Jawa Timur); 3,8% (Bali); dan 14% (Papua).
Sementara itu, pada tahun 2013 skrining untuk TB pada ODHA (Orang Dengan HIV/AIDS) telah mencapai 83% (Indonesia Health Profile, 2014). TB pada ODHA dapat didiagnosispada poli TB-HIV dengan model terintegrasi atau melalui jejaring internal dan eksternal pada program HIV dan TB. Pada tahun 2016, terdapat 33% kasus baru TB resisten rifampicin dan 60% kasus TB yang sebelumnya pernah di obati (Global Tuberculosis Report, 2017).
4
TB MDR adalah salah satu jenis resistensi bakteri TB terhadap minimal dua obat anti TB lini pertama, yaitu Isoniazid dan Rifampicin yang merupakan dua obat TB yang paling efektif. TB MDR menjadi tantangan baru dalam program pengendalian TB karena penegakan diagnosis yang sulit, tingginya angka
kegagalan terapi dan kematian (Nuryastuti, 2016). Pada tahun 2013, secara global penderita TB MDR meningkat menjadi 480.000 orang. Lebih dari setengahnya berada di India, China dan Federasi Rusia (WHO, 2015). Indonesia merupakan salah satu negara dengan beban TB MDR tinggi di dunia, dengan perkiraan sebanyak 6.800 kasus terjadi setiap tahunnya (WHO, 2015). Jumlah kasus TB MDR yang di konfirmasi sampai triwulan ke II tahun 2015 adalah sebanyak 1.860 kasus, dimana kasus TB MDR yang di konfirmasi terus meningkat sejak tahun 2009 (Infodatin, 2016).
Surveilans sentinel TB resisten obat telah dilakukan di empat (4) provinsi pada tahun 2012 (DKI jakarta, Jawa Timur, Bali dan Sulawesi Selatan), dan di enam (6) provinsi pada tahun 2013 dengan penambahan provinsi Sumatera Utara dan Jawa Barat. Berdasarkan pemantauan tahun 2012 di 4 provinsi, prevalensi TB MDR adalah 1,9% di antara kasus baru dan 28,7% di antara kasus pengobatan ulang (World Health Organization, 2015). Resistensi terhadap Obat Anti TB (OAT), khususnya resistensi ganda OAT atau TB MDR merupakan tantangan penting dalam program pengendalian TB dan merupakan masalah kesehatan utama di beberapa negara (WHO, 2013). Pengembangan pengobatan TB paru yang efektif merupakan hal yang penting untuk menyembuhkan pasien dan menghindari TB MDR. Strategi DOTS (Directly Observed Treatment Short
5
Course) merupakan prioritas utama WHO untuk mengontrol epidemi TB (Tabrani, 2010).
DOTS adalah strategi penyembuhan TB Paru jangka pendek dengan pengawasan secara langsung, dengan menggunakan strategi DOTS, maka proses penyembuhan TB Paru dapat berlangsung secara cepat. Walaupun strategi DOTS telah terbukti sangat efektif untuk pengendalian TB Paru, tetapi beban penyakit TB Paru di masyarakat masih sangat tinggi, dengan berbagai kemajuan yang dicapai sejak tahun 2003, diperkirakan masih terdapat sekitar 9,5 juta kasus baru TB Paru, dan sekitar 0,5 juta orang meninggal akibat TB Paru di seluruh dunia (WHO, 2009). Selain itu, pengendalian TB Paru mendapat tantangan baru seperti ko-infeksi TB/HIV, TB MDR dan tantangan lainnya dengan tingkat kompleksitas yang makin tinggi (Ervanny, 2012)
Menurut laporan dinas kesehatan provinsi Sumatera Utara tahun 2015, jumlah penderita TB MDR pada tahun 2014 sebanyak 143 orang, yang sedang menjalani pengobatan sebanyak 125 orang. Di kota Medan sendiri pada tahun 2014 sebanyak 72 orang menderita TB MDR (Dinkes Provsu, 2015).Dari hasil survei pendahuluan yang di lakukan di RSUP H.Adam Malik Medan di peroleh jumlah penderita TB MDR yang datang berobat ke Poli TB MDR pada tahun 2016 sebanyak 178 orang dan tahun 2017 sebanyak 211 orang.
Berdasarkan latar belakang diatas, perlu dilakukan penelitian tentang Karakteristik penderita TB MDR di RSUP H. Adam Medan tahun 2016 – 2017.
Perumusan Masalah
6
Belum diketahuinya Karakteristik Penderita TB MDdi RSUP. H. Adam Malik Medan tahun 2016 – 2017.
Tujuan Penelitian
Tujuan dalam penelitian ini dibagi menjadi dua, secara umum dan secara khusus.
Tujuan umum. Tujuan umum dalam penelitian ini adalah untuk mengetahui karakteristik penderita TB MDR di RSUP H. Adam Malik Medan tahun 2016 – 2017.
Tujuan khusus. Tujuan khusus dalam penelitian ini yaitu untuk mengetahui distribusi proporsi penderita TB MDR berdasarkan sosiodemografi, yaitu umur, jenis kelamin, pekerjaan, status perkawinan dan pendidikan, distribusi proporsi penderita TB MDR berdasarkan tipe penderita, distribusi proporsi penderita TB MDR berdasarkan tempat pengobatan pertama kali, distribusi proporsi penderita TB MDR berdasarkan status gizi, distribusi proporsi penderita TB MDR
berdasarkan penyakit penyerta, distribusi proporsi penderita TB MDR
berdasarkan riwayat kontak, distribusi proporsi penderita TB MDR berdasarkan sumber biaya, distribusi proporsi penderita TB MDR berdasarkan fase
pengobatan, distribusi proporsi penderita TB MDR berdasarkan lama pengobatan, distribusi proporsi umur berdasarkan tipe penderita, distribusi proporsi umur berdasarkan lama pengobatan, distribusi proporsi jenis kelamin berdasarkan status gizi, distribusi proporsi jenis kelamin berdasarkan tipe penderita dan distribusi proporsi pendidikan berdasarkan tipe penderita.
Manfaat Penelitian
7
Manfaat dalam penelitian ini yaitu sebagai masukan dan informasi
karakteristik penderita TB MDR bagi RSUP H. Adam Malik Medan dalam upaya penurunan angka MDR pada pengobatan TB Paru, sebagai masukan bagi
penelitian selanjutnya dalam rangka pengembangan ilmu pengetahuan dan penelitian lain khususnya yang berhubungan dengan MDR pada pengobatan TB Paru dan untuk menambah wawasan dan pengetahuan penulis tentang penyakit TB MDR dan sebagai salah satu syarat dalam menyelesaikan pendidikan di Fakultas Kesehatan Masyarakat Universitas Sumatera Utara.
8
Tinjauan Pustaka
Definisi Tuberkulosis
Tuberkulosis paru adalah penyakit yang disebabkan oleh Mycobacterium tuberculosis, yakni kuman aerob yang dapat hidup terutama di paru atau di
berbagai organ tubuh lainnya (Tabrani, 2010).
Penemuan pasien.Dalamperaturanmenterikesehatanrepublik Indonesia nomor 13 tahun 2013 dijelaskanbahwapenemuan pasien TB Resistan Obat adalah suatu rangkaian kegiatan yang dimulai dengan penemuan suspek TB Resistan Obat menggunakan alur penemuan baku, dilanjutkan proses penegakan diagnosis TB Resistan Obat dengan pemeriksaan dahak, selanjutnya didukung juga dengan kegiatan edukasi pada pasien dan keluarganya agar penyakit dapat dicegah penularannya kepada orang lain. Semua kegiatan yang dilakukan dalam kegiatan penemuan pasien TB Resistan Obat dalam Manajemen Terpadu Pengendalian TB Resistan Obat harus dicatat dalam buku bantu rujukan suspek TB MDR, formulir rujukan suspek TB MDR dan formulir register suspek TB MDR (TB 06 MDR) sesuai dengan fungsi fasyankes.
TB MDR (multidrug resistance tuberculosis). TBMDR adalah salah satu jenis TB yang resisten terhadap OAT yaitu resisten terhadap 2 obat anti
tuberculosis yang paling ampuh yaitu Rifampicin dan Isoniazid.
Terdapat lima jenis kategori resistensi terhadap obat TB :
Monoresistan. Resistensi terhadap salah satu OAT, misalnya resistan terhadap INH saja, atau rifampisin saja, dll.
9
Polyresistan.Resistensi terhadap lebih dari satu OAT, selain isoniazid (H) bersama rifampisin (R), misalnya resistensi terhadap H-E atau R-E, atau H-E-S, dll.
Multi drug resistan (MDR). Resistan terhadap sekurang-kurangnya isoniazid (H) dan rifampicin (R), secara bersamaan dengan atau tanpa OAT lini pertama yang lain, misalnya : HR, HRE, HRES.
Ekstensif drug resistan (XDR).TB MDR disertai resistensi terhadap salah satu obat golongan fluorokuinolon, dan salah satu dari OAT injeksi lini kedua (Capreomisin, Kanamisin, dan Amikasin).
Total drug resistan (Total DR).Resistensi terhadap semua OAT (lini pertama dan lini kedua).
Etiologi
Bakteri penyebab TB Paru ini memiliki ukuran 0,5-4 mikron × 0,3-0,6 mikron dengan bentuk batang tipis, lurus atau agak bengkok, tidak mempunyai selubung tetapi memiliki lapisan luar tebal yang terdiri dari lipid (Widoyono, 2005).
Bakteri ini mempunyai sifat istimewa yaitu dapat bertahan terhadap pencucian warna dengan asam HCL dan alkohol sehingga disebut Basil Tahan Asam (BTA) (Aditama, 2002). Bakteri ini juga tahan dalam keadaan kering dan dingin, bersifat dorman dan aerob. Bakteri ini mati pada pemanasan 100ºC selama 5-10 menit atau pada pemanasan 60ºC selama 30 menit. Bakteri ini tahan selama 1-2 jam di udara terutama ditempat yang lembab dan gelap, namun tidak tahan terhadap sinar atau aliran udara (Widoyono, 2005).
10
Patogenesis
Tuberkulosis primer. Infeksi primer terjadi saat seseorang terpapar pertama kali dengan dengan kuman TB. Droplet yang terhirup sangat kecil ukurannya, sehingga dapat melewati sistem pertahanan mukosilier bronkus, dan terus berjalan sehingga sampai di alveolus dan menetap disana. Infeksi dimulai saat kuman TB berhasil berkembang biak dengan cara pembelahan diri di paru, yang mengakibatkan peradangan di dalam paru. Saluran limfe akan membawa kuman TB ke kelenjar limfe di sekitar hilus paru, dan ini disebut sebagai
kompleks primer. Waktu antara terjadinya infeksi sampai pembentukan kompleks primer adalah sekitar 4-6 minggu. Adanya infeksi dapat dibuktikan dengan terjadinya perubahan reaksi tuberkulin dari negatif menjadi positif.Kelanjutan setelah infeksi primer tergantung dari banyaknya kuman yang masuk dan besarnya respon daya tahan tubuh tersebut dapat menghentikan perkembangan kuman TB. Meskipun demikian, beberapa kuman akan menetap sebagai kuman persister atau dorman (tidur). Kadang-kadang daya tahan tubuh tidak mampu menghentikan perkembangan kuman, akibatnya dalam beberapa bulan, yang bersangkutan akan menjadi penderita TB. Masa inkubasi yaitu waktu yang diperlukan mulai terinfeksi sampai menjadi sakit, diperkirakan sekitar 6 bulan.
Cara penyebaran. Cara penyebaran penyakit TB MDR dibagi menjadi 3 jenis yaitu perkontnuitatum, bronkogen, hematogen dan limfogen.
Perkontinuitatum. menyebar ke sekitarnya. Salah satu contoh adalah epituberkulosis, yaitu suatu kejadian penekanan bronkus, biasanya bronkus lobus medius oleh kelenjar hilus yang membesar sehingga menimbulkan obstruksi pada
11
saluran napas bersangkutan, dengan akibat atelektasis. Kuman tuberkulosis akan menjalar sepanjang bronkus yang tersumbat ini ke lobus yang atelektasis dan menimbulkan peradangan pada lobus yang atelektasis tersebut, yang dikenal sebagai epituberkulosis.
Bronkogen. Baik di paru bersangkutan maupun ke paru sebelahnya atau tertelan.
Hematogen dan limfogen. Penyebaran ini berkaitan dengan daya tahan tubuh, jumlah dan virulensi kuman. Sarang yang ditimbulkan dapat sembuh secara spontan, akan tetetapi bila tidak terdapat imuniti yang adekuat, penyebaran ini akan menimbulkan keadaan cukup gawat seperti tuberkulosis milier, meningitis tuberkulosis, typhobacillosis Landouzy. Penyebaran ini juga dapat menimbulkan tuberkulosis pada alat tubuh lainnya, misalnya tulang, ginjal, anak ginjal, genitalia dan sebagainya.
Tuberkulosis post primer. Tuberkulosis post primer akan muncul bertahun-tahun kemudian setelah tuberkulosis primer, biasanya terjadi pada usia 15-40 tahun. Tuberkulosis postprimer mempunyai nama yang bermacam-macam yaitu tuberkulosis bentuk dewasa, localized tuberculosis, tuberkulosis menahun, dan sebagainya. Bentuk tuberkulosis inilah yang terutama menjadi masalah kesehatan masyarakat, karena dapat menjadi sumber penularan. Tuberkulosis postprimer dimulai dengan sarangan dini, yang umumnya terletak di segmen apikal lobus superior maupun lobus inferior. Sarang dini ini awalnya berbentuk suatu sarang pneumoni kecil. Sarang pneumoni ini akan mengikuti salah satu jalan sebagai berikut (Werdhani, 2010) :
12
Diresopsi kembali dan sembuh tanpa meninggalkan cacat. Sarang tersebut akan meluas dan segera terjadi proses penyembuhan dengan penyebukan jaringan fibrosis. Selanjutnya akan terjadi pengapuran dan akan sembuh dalam bentuk perkapuran. Sarang tersebut dapat menjadi aktif kembali dengan
membentuk jaringan keju dan menimbulkan kaviti bila jaringan keju dibatukkan keluar.
Sarang pneumoni meluas, membentuk jaringan keju (jaringan kaseosa).
Kaviti akan muncul dengan dibatukkannya jaringan keju keluar. Kaviti awalnya berdinding tipis, kemudian dindingnya akan menjadi tebal (kaviti sklerotik).
Gejala Klinis
Gambaran klinik TB Paru dapat dibagi atas dua golongan yaitu gejala sistemik dan gejala respiratorik.
Gejala sistemik. Beberapa gejala sistemik yang timbul diantaranya demam, dan malaise.
Demam. Demam merupakan gejala pertama dari TB Paru, biasanya timbul pada sore dan malam hari disertai dengan keringat mirip demam influenza yang hilang timbul dan makin panjang masa serangannya, demam dapat mencapai suhu tinggi yaitu 40º- 41ºC.
Malaise. TB Paru bersifat radang menahun sehingga dapat terjadi rasa tidak enak badan, pegal-pegal, nafsu makan berkurang, badan semakin kurus, sakit kepala, mudah lelah dan pada wanita kadang-kadang dapat terjadi gangguan siklus haid.
13
Gejala respiratorik. Gejala respiratorik pada penderita TB MDR yaitu batuk, batuk darah, sesak nafas, nyeri dada.
Batuk. Batuk akan timbul ketika penyakit telah mengenai bronkus, dan batuk mula-mula disebabkan karena iritasi bronkus, selanjutnya akibat terjadi peradangan pada bronkus sehingga terjadi batuk yang produktif, batuk ini dapat terjadi 2 sampai 3 minggu.
Batuk darah. Batuk darah terjadi akibat pecahnya pembuluh darah, berat ringannya batuk darah yang timbul tergantung pada besar kecilnya pembuluh darah yang pecah. Batuk darah dapat juga terjadi pada tuberkulosis yang sudah sembuh, hal ini disebabkan oleh robekan jaringan paru. Pada keadaan ini dahak sering tidak mengandung basil tahan asam (negatif).
Sesak nafas. Gejala ini ditemukan pada penyakit yang lanjut dengan kerusakan paru yang cukup luas, pada awal penyakit gejala ini tidak pernah didapat.
Nyeri dada. Gejala ini biasanya ditemukan pada penderita yang
mempunyai keluhan batuk kering (non produktif) dan nyeri ini akan bertambah bila penderita batuk, gejala ini timbul bila infiltrasi radang sudah sampai ke pleura sehingga menimbulkan pleuritis.
Faktor penyebab resistensi obat TB
Seperti yang tercantum pada Programmatic Management of Drug Resistance Tuberculosis tahun 2011- 2014, diketahui terdapatbeberapa penyebab utama resistensi obat TB di Indonesia yang telah diidentifikasi.
14
Implementasi DOTS rumah sakit dan fasilitas pelayanan lain yang berkualitas. Implementasi DOTS yang tidak adekuat di rumah sakit, balai besar paru kesehatan masyarakat/balai paru kesehatan masyarakat (B/BKPM) klinik dan praktek swasta terutama disebabkan oleh pengobatan TB MDR yang tidak
adekuat. Tingkat keberhasilan pengobatan yang rendah ini juga disebabkan oleh proses case holding yang lemah akibat rendahnya tingkat kepatuhan pasien dalam pengobatan, kurangnya dukungan pasien/keluarga dan lemahnya jejaring internal rumah sakit serta jejaring eksternal antara rumah sakit dengan fasilitas pelayanan kesehatan lainnya yang menerapkan DOTS (Hospital DOTS Linkage). Disamping itu, tingkat pengetahuan, sikap, dan perilaku pasien terhadap penyakit TB juga ikut mempengaruhi rendahnya kepatuhan pasien dalam pengobatan.
Ko-infeksi MDR TB-HIV. Kombinasi TB dan HIV sudah cukup memberikan tantangan masalah yang belum bisa terpecahkan sampai saat ini.
Dengan demikian ko-infeksi TB MDR dan HIV tentu saja menjadi kombinasi penyakit yang lebih mematikan dibanding TB-HIV. Lebih dari 50% pasien TB MDR yang terinfeksi HIV di Peru meninggal dalam waktu kurang dari dua minggu setelah diagnosis. Di Inggris, seorang pasien TB MDR dengan penurunan fungsi imunitas tubuh memiliki risiko kematian sembilan kali lebih besar
dibanding pasien TB MDR tanpa gangguan imunitas. Pengobatan TB MDR-HIV membutuhkan kepatuhan pasien yang sangat tinggi karena harus menelan 6-10 jenis obat setiap harinya. Disamping itu, penanganannya menjadi lebih kompleks akibat toksisitas obat yang tinggi dan terjadinya interaksi obat.
15
Sistem surveilans resistensi obat TB yang lemah. Survei resistensi obat TB (drug resistance survey atau DRS) dilakukan pertama kali dalam skala terbatas di Papua pada tahun 2003. Hasil yang diperoleh adalah 2% dari pasien TB baru dan 14,7% dari pasien TB yang menerima pengobatan ulang menderita TB MDR. Surveilans kedua dengan skala yang lebih luas dilakukan pada tahun 2006 di Provinsi Jawa Tengah. Hasil surveilans kedua ini menunjukkan angka insidensi TB MDR 1,93% dari kasus TB baru dengan sputum positif, hampir sama dengan angka yang diperoleh dari hasil surveilans sebelumnya. Akan tetapi pada pasien TB yang menerima pengobatan ulang insidensinya lebih tinggi, yaitu menjadi 16%.Pelaksanaan surveilans TB MDR juga masih terbatas di wilayah tertentu, dan belum menjangkau daerah-daerah dengan perkiraan prevalensi TB yang tinggi, seperti halnya di wilayah Indonesia Timur. Kelemahan ini terutama diakibatkan oleh sulitnya akses dan keterbatasan kapasitas laboratorium untuk melakukan pemeriksaan biakan dan uji sensitivitas. Sistem pencatatan dan
pelaporan TB MDR juga masih lemah. Integrasi pencatatan dan pelaporan suspek dan pasien TB MDR ke dalam sistem pencatatan pelaporan TB elektronik
diperlukan untuk memastikan penatalaksanaan sedini mungkin.
Penanganan TB MDR yang belum memadai. Peningkatan jumlah kasus TB MDR yang terdeteksi setelah pelaksanaan PMDT(Programmatic Management of Drug Resistance Tuberculosis), kapasitas laboratorium yang telah tersertifikasi untuk mendiagnosis TB MDR dan perbaikan sistem pelaporan dan surveilans TB MDR harus dilaksanakan selaras dengan peningkatan suplai obat untuk TB MDR.
Hal ini merupakan pengejawantahan dari pemenuhan terhadap prinsip etika
16
kedokteran, seperti yang tertuang dalam Deklarasi Helsinki bagian 14, yang menyebutkan kewajiban untuk memberikan pengobatan yang adekuat bagi semua individu yang ditemukan menderita suatu penyakit yang telah diketahui
pengobatannya.[20] Meskipun demikian, secara global hanya 2-3% dari 1-1,5 juta estimasi kasus TB MDR pada akhir tahun 2007 yang telah ditangani sesuai
dengan rekomendasi WHO.
Mekanisme Resistensi Mycobacterium Tuberculosis
Berbeda dengan resistensi pada kebanyakan bakteri terhadap antibiotika dimana resistensi yang didapat dengan cara transformasi, transduksi atau
konyugasi gen, resistensi yang didapat basil Mycobacterium tuberculosis adalah pada mutasi kromosom utama. Basil tuberkulosis mempunyai kemampuan secara spontan melakukan mutasi kromosom yang mengakibatkan basil tersebut resisten terhadap obat antimikroba. Mutasi yang terjadi adalah unlinked, oleh karenanya resistensi obat yang terjadi biasanya tidak berkenaan dengan obat yang tidak berhubungan. Munculnya resistensi obat menggambarkan peninggalan dari mutasi sebelumnya, bukan perubahan yang disebabkan karena terpapar dengan
pengobatan. Mutasi yang bersifat uninked ini menjadi dasar utama dalam prinsip pengobatan tuberkulosis modern.Mutan basil yang resisten terhadap suatu obat timbul secara alamiah dan diseleksi oleh pengobatan yang tidak adekuat.
Pengobatan yang tidak adekuat ini meliputi penggunaan satu macam obat saja (direct monotherapy) atau penggunaan terapi kombinasi tetapi strain kuman hanya sensitif terhadap satu macam obat saja, sebagai hasilnya timbul resistensi
sekunder terhadap suatu obat. Mutasi yang baru pada populasi basil yang
17
berkembang ini akhirnya dapat menimbulkan MDR apabila pengobatan yang tidak adekuat dilanjutkan. Penderita tuberkulosis dengan resistensi sekunder bisa menularkan kuman yang sudah resisten tersebut kepada orang lain yang kemudian disebut resistensi primer. Resistensi primer, sama seperti resistensi sekunder dapat ditularkan kepada orang lain sehingga terjadi penyebaran penyakit resisten obat pada masyarakat.
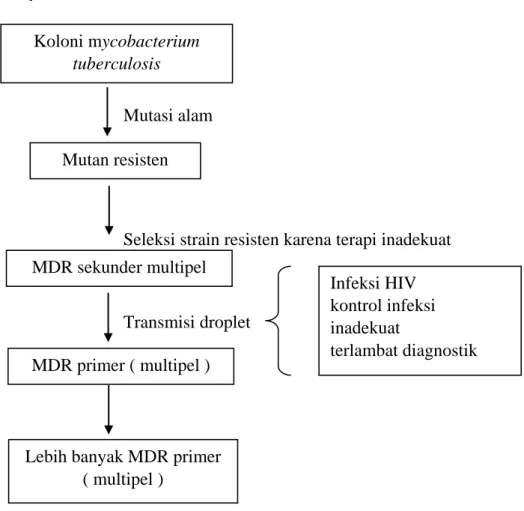
Mutasi alam
Seleksi strain resisten karena terapi inadekuat
Transmisi droplet
Gambar 1. Mekanisme terjadinya TB MDR Penyebab TB MDR
Ada beberapa faktor yang berpengaruh dalam menyebabkan timbulnya TB MDR yaitu :
Koloni mycobacterium tuberculosis
Mutan resisten
MDR sekunder multipel
MDR primer ( multipel )
Infeksi HIV kontrol infeksi inadekuat
terlambat diagnostik
Lebih banyak MDR primer ( multipel )
18
Faktor genetik. Faktor genetik dari host merupakan predisposisi untuk terjadinya TB MDR. Penelitian yang terbaru di India dimana pasien dengan HLA- DRB1*13 dan –DRB1*14 mempunyai kemungkinan timbul TB MDR dua kali lebih besar (Simon, 2008).
Faktor yang berhubungan dengan pemberian anti tuberkulosis sebelumnya.Pemakaian obat tunggal dalam pengobatan tuberkulosis yaitu
pemberian obat tunggal dalam pengobatan tuberkulosis akan membunuh sebagian besar kuman yang sensitif dan jumlah kuman dalam sputum akan menurun tajam.
Namun sebagian kecil mutan yang resisten akan terus berkembang biak. Setelah dua minggu sampai beberapa bulan kuman yang resisten ini akan tumbuh melebihi kuman yang sensitif sehingga kuman kembali muncul pada sputum penderita. Hal ini dikenal sebagai fenomena timbul dan tenggelam (Fall and rise pnenomen) akibat pemberian obat tunggal.
Penggunaan paduan obat yang tidak adekuat. Adalah jenis obat yang kurang atau dilingkungan tersebut telah terdapat resistensi yang tinggi terhadap obat yang digunakan, misalnya memberikan rifampisin dan INH saja pada daerah dengan resistensi terhadap kedua obat tersebut sudah cukup tinggi.
Pemberian obat yang tidak teratur.Pemberian obat yang tidak teratur, misalnya hanya dimakan dua atau tiga minggu lalu berhenti, setelah dua bulan berhenti kemudian berpindah dokter dan mendapat obat kembali selama dua atau tiga bulan lalu berhenti lagi, demikian seterusnya.
19
Penggunaan obat kombinasi. Penggunaan obat kombinasi yang pencampurannya tidak dilakukan dengan baik, sehingga mengganggu biovailabilitas obat.
Fenomena addition syndrome.Fenomena addition syndrome adalah penambahan obat dalam suatu paduan obat yang tidak berhasil. Bila
ketidakberhasilan itu terjadi karena kuman TB telah resisten pada paduan yang pertama, maka penambahan satu macam obat hanya akan menambah panjangnya daftar obat yang resisten.
Penyediaan obat yang tidak teratur. Penyediaan obat yang tidak teratur ke suatu daerah, kadang obat dikirim, kadang berhenti pengirimannya sampai berbulan – bulan.
Pemakaian obat anti tuberkulosis yang cukup lama.Pemakaian obat anti tuberkulosis yang cukup lama sehingga menimbulkan kejemuan.
Pengetahuan pasien. Kurangnya pengetahuan pasien tentang penyakit tuberkulosis.
Faktor lain yang menjadi faktor resiko meningkatnya kasus TB MDR. Beberapa hal yang juga menjadi faktor risiko meningkatnya kasus TB MDR adalah : imfeksi HIV, sosio ekonomi yang rendah, tingkat pendidikan yang rendah serta keadaan imunokompromais seperti penerima transplantasi, penderita yang mendapat terapi anti kanker dan penderita DM.
Cara Penularan TB MDR (Tuberculosis Multidrug Resistance)
TB MDR adalah kasus TB yang disebabkan oleh kuman M.tuberculosis dimana kuman tersebut telah resisten terhadap inoziasid (INH) dan rifampisin.
20
Transmisi terjadinya infeksi pada pasien TB MDR pada dasarnya sama dengan pasien TB, hanya kuman pada pasien TB paru MDR lebih berbahaya karena telah resisten terhadap OAT lini pertama yang potensinya paling kuat. Pada dasarnya pengendalian TB paru dengan MDR paru adalah sama, hanya pada pasien TB MDR harus mendapatkan perhatian lebih karena kumanya sudah resisten dan priode infeksius pasien TB MDR lebih lama dibanding pasien TB bukan MDR (Endang, 2016)
Sumber penularan adalah pasien TB BTA positif. Pada waktu batuk atau bersin, pasien menyebarkan kuman ke udara dalam bentuk percikan dahak
(droplet nuclei). Sekali batuk dapat menghasilkan sekitar 3.000 percikan dahak.
Umumnya penularan terjadi dalam ruangan dimana percikan dahak berada dalam waktu yang lama. Ventilasi dapat mengurangi jumlah percikan, sementara sinar matahari langsung dapat membunuh kuman. Percikan dapat bertahan selama beberapa jam dalam keadaan yang gelap dan lembab. Daya penularan seorang pasien ditentukan oleh banyaknya kuman yang dikeluarkan dari parunya. Makin tinggi derajat kepositifan hasil pemeriksaan dahak, makin menular pasien tersebut. Faktor yang memungkinkan seseorang terpajan kuman TB ditentukan oleh konsentrasi percikan dalam udara dan lamanya menghirup udara tersebut (Kemenkes RI, 2011)
Perilaku pasien MDR-TB sangat berpengaruh terhadap penularan penyakit TB, karena jika pasien batuk dan bersin dapat menularkan terhadap orang disekitarnya melalui udara yang mengandung kuman dari percikan dahak yang mengandung kuman. Dalam pencegahan penularan MDR-TB terhadap
21
keluarga dan masyarakat yaitu pengobatan tidak boleh sampai putus, tutup hidung dan mulut ketika batuk dan bersin, jangan membuang dahak sembarangan, buka jendela dan pintu agar udara segar bisa masuk dan jangan bebagi tempat tidur dengan orang lain sampai dokter menyatakan bahwa pasien tidak lagi menularkan TB (Endang, 2016).
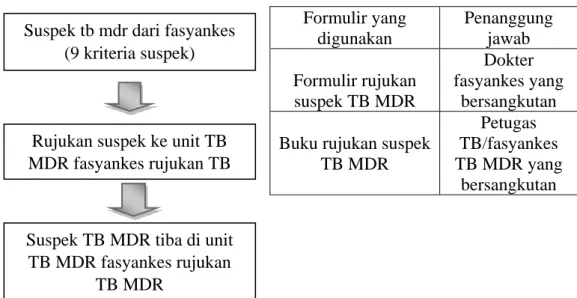
Suspek TB MDR
Pasien yang dicurigai TBMDR adalah kasus TB paru kronik
yangdibuktikan dengan rekam medis sebelumnya dan riwayat penyakit dahulu, pasien TB paru gagal pengobatan kategori 2, pasien TB yang pernah diobati TB termasuk OAT lini kedua seperti kuinolon dan kanamisin, pasien TB paru yang gagal pengobatan kategori 1, pasien TB paru dengan hasil pemeriksaan dahak tetap positif setelah sisipan dengan kategori 1, TB paru kasus kambuh, pasien TB yang kembali setelah lalai/pada pengobatan kategori 1 dan atau kategori 2, suspek TB dengan keluhan yang tinggal dekat dengan pasien TB MDR konfirmasi termasuk petugas kesehatan yang bertugas di bangsal TBMDR.
Pasien yang memenuhi salah satu kriteria suspek TB resistan obatharus dirujuk secara sistematik ke fasyankes rujukan TB MDR untuk kemudian dikirim ke laboratorium rujukan TB MDR dan dilakukan pemeriksaan apusan BTA mikroskopis, biakan dan uji kepekaan M.tuberculosis, baik secara metode
konvensional maupun metode cepat (rapid test). Laboratorium rujukan TB MDR dapat berada di dalam atau di luar lingkungan fasyankes rujukan TB MDR.
Laboratorium rujukan uji kepekaan M.tuberculosis dapat berada di luar wilayah
22
kerja fasyankes rujukan TB MDR, selama aksesibilitas pelayanan laboratorium dapat dipenuhi.
Formulir yang digunakan
Penanggung jawab Formulir rujukan
suspek TB MDR
Dokter fasyankes yang
bersangkutan Buku rujukan suspek
TB MDR
Petugas TB/fasyankes TB MDR yang
bersangkutan
Gambar 2. Alur rujukan suspek TB resisten obat dan formulir yang digunakan
Penegakan Diagnosis
Diagnosis TB-MDR. Diagnosis TB MDR dipastikan berdasarkan pemeriksaan biakan dan uji kepekaan M.tuberculosis. Semua suspek TB MDR diperiksa dahaknya dua kali, salah satu diantaranya harus dahak pagi hari. Uji kepekaan M.tuberculosis harus dilakukan di laboratorium yang telah tersertifikasi untuk uji kepekaan. Sambil menunggu hasil uji kepekaan, maka suspek TB MDR akan tetap meneruskan pengobatan sesuai dengan pedoman pengendalian TB Nasional (Pedoman Nasional Pengendalian Tuberkulosis, 2011).
Diagnosis TBMDR dipastikan berdasarkan uji kepekaan. Semua suspek TB-MDR diperiksa dahaknya untuk selanjutnya dilakukan pemeriksaan biakan dan uji kepekaan. Jika hasil uji kepekaan terdapat yang resisten minimal terhadap rifampisin dan INH, maka dapat ditegakkan diagnosis TB-MDR (Priyanti, 2010)
Suspek tb mdr dari fasyankes (9 kriteria suspek)
Rujukan suspek ke unit TB MDR fasyankes rujukan TB
MDR
Suspek TB MDR tiba di unit TB MDR fasyankes rujukan
TB MDR
23
Strategi diagnosis TB MDR.Pemeriksaan laboratorium untuk uji kepekaan M.tuberculosis dilakukan dengan metode standar yang tersedia di Indonesia:
Metode konvensional. Menggunakan media padat (Lowenstein Jensen/
LJ) atau media cair (MGIT). Organisasi Kesehatan Dunia (WHO) mendukung penggunaan metode biakan media cair dan identifi kasi M. Tuberculosis cara cepat dibandingkan media padat saja. Metode cair lebih sensitif mendeteksi mikobakterium dan meningkatkan penemuan kasus sebesar 10% dibandingkan media padat, di samping lebih cepat memperoleh hasil sekitar 10 hari
dibandingkan 28-42 hari dengan media padat.
Tes cepat (rapid test). Menggunakan cara Hain atau Gene Xpert. Gene Xpert dapat mengidentifikasi kuman M.tuberculosis dan resistensi rifampisin dari sputum dalam beberapa jam. Akan tetapi, konfirmasi TB resisten obat dengan uji kepekaan obat konvensional masih digunakan sebagai baku emas. Penggunaan Xpert MTB/RIF tidak menyingkirkan kebutuhan akan metode biakan dan uji kepekaan obat konvensional untuk menegakkan diagnosis definitif TB pada pasien dengan apusan BTA negatif. Lagi pula, uji kepekaan obat dibutuhkan untuk menentukan kepekaan OAT selain rifampisin.
Pemeriksaan uji kepekaan M.tuberculosis yang dilaksanakan adalah pemeriksaan untuk obat lini pertama dan lini kedua.
Prosedur dasar diagnostik untuk suspek TB MDR. Pemeriksaan biakan dan uji kepekaan M.tuberculosis untuk OAT lini kedua bersamaan dengan OAT lini pertama.
24
Kasus TB kronis. Pasien TB yang mempunyai riwayat pengobatan TB Non DOTS Suspek TB yang mempunyai riwayat kontak erat dengan kasus TB XDR konfirmasi.
Pemeriksaan uji kepekaan. Pemeriksaan uji kepekaan M.tuberculosis untuk OAT lini kedua setelah terbukti menderita TB MDR yaitu pasien TB pengobatan kategori 2 yang tidak konversi, pasien pengobatan kategori 1 yang gagal,pasien TB pengobatan kategori 1 yang tidak konversi setelah pemberian sisipan, pasien kambuh (relaps), kategori 1 dan kategori 2, pasien yang berobat kembali setelah lalai berobat/default, kategori 1 dan kategori 2, suspek TB yang mempunyai riwayat kontak erat dengan pasien TB MDR, pasien koinfeksi TB- HIV yang tidak respon terhadap pemberian OAT
Pemeriksaan uji kepekaan mycobacterium tuberculosis untuk OAT lini kedua atas indikasi khusus. Adalah setiap pasien yang hasil biakan tetap positif pada atau setelah bulan ke empat pengobatan menggunakan paduan obat standar yang digunakan pada pengobatan TB MDR, Pasien yang mengalami rekonversi biakan menjadi positif kembali setelah pengobatan TB MDR bulan ke empat, diagnosis TB resisten obat ditegakkan berdasarkan uji kepekaan di laboratorium dengan jaminan mutu eksternal.
Semua pasien yang dicurigai mengidap TB resisten obat wajib diperiksa sputumnya untuk selanjutnya dilakukan pemeriksaan biakan dan uji kepekaan.
Jika hasil uji kepekaan memperlihatkan adanya M. tuberculosis yang resisten minimal terhadap rifampisin dan isoniazid, diagnosis MDR-TB dapat ditegakkan.
Sambil menunggu hasil uji kepekaan M.tuberculosis di laboratorium rujukan TB
25
MDR, maka suspek TB MDR akan tetap meneruskan pengobatan sesuai dengan pedoman penanggulangan TB Nasional di tempat asal rujukan, kecuali pada kasus kronik, pengobatan sementara tidak diberikan. Suspek TB MDR tersebut akan diberikan penyuluhan tentang pengendalian infeksi.
Pemeriksaan laboratorium. Semua fasyankes yang terlibat dalam
pelaksanaan Manajemen Terpadu Pengendalian TB Resistan Obat merujuk semua suspek TB MDR ke laboratorium rujukan DST dengan melalui fasyankes Rujukan TB MDR. Pemeriksaan laboratorium yang dilakukan adalah:
Pemeriksaan mikroskopis. Pemeriksaan mikroskopis kuman tahan asam (BTA) dengan pewarnaan Ziehl Neelsen. Pemeriksaan dahak secara mikroskopis dilaksanakan untuk pemeriksaan pendahuluan pada suspek TB MDR, yang dilanjutkan dengan biakan dan uji kepekaan M.tuberculosis, pemeriksaan dahak lanjutan (follow-up) dalam waktu-waktu tertentu selama masa pengobatan, diikuti dengan pemeriksaan biakan, untuk memastikan bahwa M.tuberculosis sudah tidak ada lagi.
Biakan mycobacteriumtuberculosis. Biakan M. tuberculosis dapat dilakukan pada media padat maupun media cair. Masing-masing metode tersebut memiliki kelebihan dan kekurangan masing-masing. Biakan menggunakan media padat relatif lebih murah dibanding media cair, tetapi memerlukan waktu yang lebih lama, yaitu 3-8 minggu. Sebaliknya bila menggunakan media cair hasil biakan sudah dapat diketahui dalam waktu 1-2 minggu tetapi memerlukan biaya yang lebih mahal. Kualitas proses biakan M. tuberculosis yang dilakukan di laboratorium sangat menentukan. Proses yang tidak mengikuti prosedur tetap,
26
termasuk pembuatan media, pelaksanaan biakan, dapat mempengaruhi hasil biakan, misalnya: proses dekontaminasi yang berlebihan atau tidak cukup, kualitas media yang tidak baik, cara inokulasi kuman dan suhu inkubasi yang tidak tepat.
Kesalahan laboratorium seperti kesalahan pemberian identifikasi (label) dan kontaminasi silang diantara spesimen dapat mengakibatkan hasil positif palsu atau negatif palsu. Mengacu kepada semua tersebut di atas, hasil pemeriksaan laboratorium harus selalu dikaitkan dengan kondisi klinis pasien; bilamana perlu pemeriksaan laboratorium dapat diulang.
Uji kepekaan mycobacterium tuberculosis terhadap OAT. Saat ini uji kepekaan terhadap M.tuberculosis dapat dilakukan dengan cara konvensional dan cara cepat. Cara konvensional Indonesia telah mempunyai 5 laboratorium yang telah disertifikasi dan selalu mengikuti secara aktif PME oleh laboratorium supra nasional Indonesia (IMVS Adelaide, Australia).Ketepatan uji kepekaan
M.tuberculosis yang dilakukan dalam kondisi optimum bergantung kepada jenis obat yang diuji. Untuk lini pertama, ketepatan tertinggi untuk rifampisin (R) dan isoniazid (H) disusul untuk streptomisin (S), dan etambutol (E). Sementara itu uji kepekaan M. tuberculosis untuk pirazinamid (Z) tidak dianjurkan karena tingkat kepercayaan dan keterulangannya belum terjamin.
Untuk uji kepekaan M.tuberculosis terhadap OAT lini kedua, aminoglikosida dan fluorokuinolon mempunyai tingkat kepercayaan dan
keterulangan baik. Data tentang tingkat kepercayaan dan keterulangan untuk OAT
27
lini kedua yang lain masih sangat terbatas bahkan ada yang belum dapat dilakukan.
Penatalaksanaan. Pasien TB resisten obat diobati dengan OAT lini kedua atau obat cadangan. Obat lini kedua ini tidak seefektif OAT lini pertama dan menyebabkan lebih banyak efek samping. Strategi pengobatan sebaiknya berdasarkan data uji kepekaan dan frekuensi penggunaan OAT di negara tersebut. Di bawah ini beberapa strategi pengobatan MDR-TB.
Pengobatan standar. Data survei resistensi obat dari populasi pasien yang representatif digunakan sebagai dasar regimen pengobatan karena tidak
tersedianya hasil uji kepekaan individual. Seluruh pasien akan mendapatkan regimen pengobatan yang sama. Pasien yang dicurigai mengidap MDR-TB sebaiknya dikonfi rmasi dengan uji kepekaan.
Pengobatan empiris. Setiap regimen pengobatan dibuat berdasarkan riwayat pengobatan TB sebelumnya dan data hasil uji kepekaan populasi
representatif. Biasanya, regimen pengobatan empiris akan disesuaikan setelah ada hasil uji kepekaan induvidual.
Pengobatan individual. Regimen pengobatan berdasarkan riwayat pengobatan TB sebelumnya dan hasil uji kepekaan.
Regimen standar pengobatan TB MDR di Indonesia adalah 6 bulan fase intensif dengan paduan obat pirazinamid, etambutol, kanamisin, levofl oksasin, etionamid, dan sikloserin, dilanjutkan 18 bulan fase lanjutan dengan paduan obat pirazinamid, etambutol, levofl oksasin, etionamid, dan sikloserin (6 Z-(E)-Kn-
28
Lfx-Eto-Cs/ 18 Z-(E)-Lfx-Eto-Cs). Etambutol dan pirazinamid dapat diberikan, tetapi tidak termasuk obat regimen standar.
Pengobatan TB resisten obat ganda dibagi menjadi dua fase yaitu fase intensif dan lanjutan. Lama fase intensif paduan standar Indonesia adalah berdasarkan kultur konversi. Obat suntik diteruskan selama 6 bulan, minimal 4 bulan, setelah hasil pemeriksaan BTA sputum atau kultur pertama menjadi
negatif. Namun, menurut rekomendasi WHO tahun 2011, fase intensif pengobatan paling sedikit 8 bulan. Pendekatan individual, mencakup hasil kultur, BTA
sputum, foto toraks, dan keadaan klinis pasien, juga dapat membantu pengambilan keputusan mengenai perlu tidaknya penghentian obat suntik. Total lama
pengobatan paduan standar berdasarkan kultur konversi adalah sekurang- kurangnya 18 bulan setelah kultur konversi. Namun, WHO merekomendasikan total lama pengobatan paling sedikit 20 bulan.
Regimen dosis OAT ditentukan berdasarkan berat badan pasien guna memastikan tercapainya konsentrasi optimal dalam plasma darah untuk mengeliminasi kuman TB. Berat badan pasien dievaluasi secara
berkesinambungan untuk menyesuaikan regimen dosis OAT sehingga tidak terjadi dosis obat subterapeutik yang dapat mengakibatkan resistensi OAT lebih lanjut.
Klasifikasi Penyakit Dan Tipe Pasien TB MDR
Penentuan klasifikasi penyakit dan tipe pasien tuberkulosis memerlukan suatu “definisi kasus” yang meliputi empat hal.
Lokasi atau organ tubuh yang sakit. Berikut dibawah ini merupakan lokasi dan organ tubuh yang sakit pada penderita TB MDR.
29
Tuberkulosis paru. Tuberkulosis paru adalah tuberkulosis yang menyerang jaringan (parenkim) paru. tidak termasuk pleura (selaput paru) dan kelenjar pada hilus.
Tuberkulosis ekstra paru. Tuberkulosis yang menyerang organ tubuh lain selain paru, misalnya pleura, selaput otak, selaput jantung (pericardium), kelenjar lymfe, tulang, persendian, kulit, usus, ginjal, saluran kencing, alat kelamin, dan lain-lain. Pasien dengan TB paru dan TB ekstraparu diklasifikasikan sebagai TB paru.
Bakteriologi (hasil pemeriksaan dahak secara mikroskopis).Yaitu BTA positif atau BTA negatif.
Riwayat pengobatan TB sebelumnya.Riwayat pengobatan sebelumnya di klasifikasikan kedalam beberapa jenis dibawah ini.
Kasus baru.Adalah pasien yang belum pernah diobati dengan OAT atau sudah pernah menelan OAT kurang dari satu bulan (4 minggu). Pemeriksaan BTA bisa positif atau negatif
Kasus yang sebelumnya diobati.Kasus yang sebelumnya diobati yaitu kasus kambuh (Relaps)adalah pasien tuberkulosis yang sebelumnya pernah mendapat pengobatan tuberkulosis dan telah dinyatakan sembuh atau pengobatan lengkap, didiagnosis kembali dengan BTA positif (apusan atau kultur) dan juga kasus setelah putus berobat (Default )adalah pasien yang telah berobat dan putus berobat 2 bulan atau lebih dengan BTA positif.
30
Kasus setelah gagal (failure).Kasus failure adalah pasien yang hasil pemeriksaan dahaknya tetap positif atau kembali menjadi positif pada bulan kelima atau lebih selama pengobatan.
Kasus pindahan (transfer in).Pasien yang dipindahkan keregister lain untuk melanjutkan pengobatannya.
Kasus lain.Semua kasus yang tidak memenuhi ketentuan diatas, seperti yang tidak diketahui riwayat pengobatan sebelumnya, pernah diobati tetapi tidak diketahui hasil pengobatannya, kembali diobati dengan BTA negative.
Status HIV pasien.Tingkat keparahan penyakit: ringan atau berat. Saat ini sudah tidak dimasukkan dalam penentuan definisi kasus.
Manfaat dan tujuan menentukan klasifikasi dan tipe
Manfaat dan tujuan menentukan klasifikasi dan tipe yaitu dapat menentukan paduan pengobatan yang sesuai, untuk mencegah pengobatan yang tidak adekuat (undertreatment), menghindari pengobatan yang tidak perlu (overtreatment) , dapat melakukan registrasi kasus secara benar Standarisasi proses (tahapan) dan pengumpulan data, dapat menentukan prioritas pengobatan TB, dalam situasi dengan sumber daya yang terbatas, menganalisis kohort hasil pengobatan, sesuai dengan definisi klasifikasi dan tipe, memonitor kemajuan dan mengevaluasi efektifitas program secara akurat, baik pada tingkat kabupaten, provinsi, nacional, regional maupun dunia.
Pengendalian TB MDR
Sejalan dengan meningkatnya kasus TB, pada awal tahun 1990-an WHO dan IUATLD mengembangkan strategi pengendalian TB yang dikenal sebagai
31
strategi DOTS (Directly Observed Treatment Short-course). Strategi DOTS terdiri dari 5 komponen kunci, yaitu komitmen politis dengan peningkatan dan
kesinambungan pendanaan, penemuan kasus melalui pemeriksaan dahak
mikroskopis yang terjamin mutunya, pengobatan yang standar dengan supervisi dan dukungan bagi pasien, sistem pengelolaan dan ketersediaan OAT yang efektif, sistem monitoring pencatatan dan pelaporan yang mampu memberikan, danpenilaian terhadap hasil pengobatan pasien dan kinerja program.
WHO telah merekomendasikan strategi DOTS sebagai strategi dalam pengendalian TB sejak tahun 1995. Bank Dunia menyatakan strategi DOTS sebagai salah satu intervensi kesehatan yang secara ekonomis sangat efektif (cost- efective). Integrasi ke dalam pelayanan kesehatan dasar sangat dianjurkan demi efisiensi dan efektifitasnya. Satu studi cost benefit yang dilakukan di Indonesia menggambarkan bahwa dengan menggunakan strategi DOTS, setiap dolar yang digunakan untuk membiayai program pengendalian TB, akan menghemat sebesar US$ 55 selama 20 tahun. Fokus utama DOTS adalah penemuan dan penyembuhan pasien, prioritas diberikan kepada pasien TB tipe menular. Strategi ini akan
memutuskan penularan TB dan dengan demikian menurunkan insidens TB di masyarakat. Menemukan dan menyembuhkan pasien merupakan cara terbaik dalam upaya pencegahan penularan TB.
Dengan semakin berkembangnya tantangan yang dihadapi program dibanyak negara, kemudian strategi DOTS di atas oleh Global stop TB partnership strategi DOTS tersebut diperluas menjadi mencapai, mengoptimalkan dan
mempertahankan mutu DOTS, merespon masalah TB-HIV, MDR-TB dan
32
tantangan lainnya, berkontribusi dalam penguatan system kesehatan, melibatkan semua pemberi pelayanan kesehatan baik pemerintah maupun swasta,
memberdayakan pasien dan masyarakat, melaksanakan dan mengembangkan penelitian
Pencegahan TB – MDR
Tindakan pencegahan Tuberkulosis dapat dikerjakan oleh penderita, masyarakat dan petugas kesehatan (Hizwani, 2004) :
Pengawasan penderita kontak dan lingkungan. Oleh penderita dapat dilakukan dengan menutup mulut sewaktu batuk dan membuang dahak tidak disembarangan tempat, oleh masyarakat dapat dilakukan dengan meningkatkan dengan terhadap bayi harus harus diberikan vaksinasi BCG, Oleh petugas
kesehatan dengan memberikan penyuluhan tentang penyakit TB yang antara lain meliputi gejala bahaya dan akibat yang ditimbulkannya, Isolasi, pemeriksaan kepada orang-orang yang terinfeksi, pengobatan khusus TBC. Pengobatan
mondok dirumah sakit hanya bagi penderita yang kategori berat yang memerlukan pengembangan program pengobatannya yang karena alasan - alasan sosial
ekonomi dan medis untuk tidak dikehendaki pengobatan jalan, des-infeksi, Cuci tangan dan tata rumah tangga kebersihan yang ketat, perlu perhatian khusus terhadap muntahan dan ludah (piring, hundry, tempat tidur, pakaian), ventilasi rumah dan sinar matahari yang cukup, imunisasi orang-orang kontak. Tindakan pencegahan bagi orang-orang sangat dekat (keluarga, perawat, dokter, petugas kesehatan lain) dan lainnya yang terindikasi dengan vaksin BCG dan tindak lanjut bagi yang positif tertular, penyelidikan orang-orang kontak. Tuberculin-test bagi