PREVALENSI DAN KARAKTERISTIK PENDERITA TUBERKULOSIS PARU DI BALAI PENGOBATAN PENYAKIT PARU-PARU MEDAN TAHUN 2012
Oleh :
ANGGIE IMANIAH SITOMPUL 100100021
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
PREVALENSI DAN KARAKTERISTIK PENDERITA TUBERKULOSIS PARU DI BALAI PENGOBATAN PENYAKIT PARU-PARU MEDAN TAHUN 2012
KARYA TULIS ILMIAH
Oleh :
ANGGIE IMANIAH SITOMPUL 100100021
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
LEMBAR PENGESAHAN
Judul : Prevalensi dan Karakteristik Penderita Tuberkulosis Paru di Balai Pengobatan
Penyakit Paru-Paru Medan Tahun 2012
Nama : Anggie Imaniah Sitompul
NIM : 100100021
Pembimbing Penguji I
(dr.R. Lia Kusumawati, MS, Sp.MK (K)) (dr.Syamsul Bihar, M. Ked (Paru), Sp.P) NIP : 196706221996032001 NIP : 198212192008121004
Penguji II
(dr. Olga Rasiyanti Srg, M.Ked (Ped), Sp.A) NIP : 19830302 200812 2
Medan, 27 Desember 2013
Dekan
Fakultas Kedokteran
Universitas Sumatera Utara
ABSTRAK
Tuberkulosis (TB) merupakan penyakit infeksi yang disebabkan oleh basil Mycobacterium tuberculosis. TB menjadi masalah utama kesehatan dunia dan penyebab kematian kedua akibat penyakit menular di seluruh dunia, setelah human immunodeficiency virus (
Penelitian ini bertujuan untuk mengetahui prevalensi dan karakteristik penderita TB paru berdasarkan umur, jenis kelamin, tipe penderita, hasil pemeriksaan dahak, hasil pengobatan, dan kategori pengobatan di Balai Pengobatan Penyakit Paru-Paru (BP4) Medan pada tahun 2012.
HIV).
Penelitian yang dilakukan menggunakan metode deskriptif dengan desain penelitian cross sectional. Jumlah sampel sebanyak 315 orang dengan teknik total sampling. Pengumpulan data dilakukan dengan menggunakan rekam medis dan formulir TB-01 yang terdapat pada BP4. Analisis data dilakukan dengan menggunakan analisis deskriptif.
Dari hasil penelitian, diketahui bahwa bahwa penderita TB paru terbanyak adalah kelompok umur remaja akhir (24,8%), laki-laki (67,6%), kasus baru (91,4%), hasil pemeriksaan dahak negatif (66,7%), hasil pengobatan lengkap (41,0%), dan kategori pengobatan I (97,1%).
ABSTRACT
Tuberculosis (TB) is an infectious disease caused by the bacillus Mycobacterium tuberculosis. TB remains a major global health problem and as the second leading cause of death from an infectious disease worldwide, after the human immunodeficiency virus (HIV).
The aim of this study was to find out prevalence and characteristics of pulmonary tuberculosis patients based on age, gender, type of the patient, result of the sputum examination, result of treatment, and categories of treatment at the Center for Lung Disease Treatment in 2012.
The study used a descriptive method with cross sectional design. The amount of sample is 315 patients, selected by total sampling technique. Data were collected using medical records and TB-01 form at the Center for Lung Disease Treatment. Then, data were analyzed using descriptive analysis.
The result of this study shows that the most pulmonary tuberculosis patients were late adolescentage group (24.8%), male (67.6%), new cases (91.4%), negative sputum examination (66.7%), complete treatment outcomes (41.0%), and category I treatment (97.1%).
KATA PENGANTAR
Puji dan syukur peneliti panjatkan terhadap Allah SWT, Tuhan Yang Maha Esa,
karena atas berkah, rahmat dan karunia-Nya penulis dapat menyelesaikan laporan hasil karya
tulis ilmiah dengan judul “Prevalensi dan Karakteristik Penderita Tuberkulosis Paru di Balai
Pengobatan Penyakit Paru-Paru Medan Tahun 2012”.
Selain itu, penulis juga mengucapkan terima kasih yang sebesar-besarnya kepada
semua pihak yang telah turut serta membantu penulis dalam menyelesaikan laporan hasil
karya tulis ilmiah ini, yaitu :
1. Prof. dr. Gontar Alamsyah Siregar, Sp.PD-KGEH, selaku Dekan Fakultas Kedokteran
Universitas Sumatera Utara.
2. dr. R. Lia Kusumawati, MS, Sp.MK (K) selaku dosen pembimbing penelitian.
3. dr. Dudi Aldiansyah, Sp.OG selaku dosen Pembimbing Akademik (PA).
4. Kedua orang tua penulis, Ayahanda dr. Adlan N. Lufti Sitompul, Sp.P dan Ibunda
Wati Wartimah..
Penulis menyadari sepenuhnya bahwa penulisan laporan hasil karya tulis ilmiah ini
masih jauh dari segi kesempurnaan, baik dari segi materi maupun tata cara penulisannya.
Oleh karena itu, penulisi mengharapkan kritik dan saran yang membangun demi perbaikan
laporan hasil karya tulis ilmiah ini di kemudian hari.
Akhir kata penulis mengharapkan, semoga laporan hasil karya tulis ilmiah ini dapat
bermanfaat bagi semua pihak yang membaca.
Medan, 8 Desember 2013
DAFTAR ISI
Halaman
LEMBAR PENGESAHAN ... i
ABSTRAK ... ii
ABSTRACT... iii
KATA PENGANTAR ... iv
DAFTAR ISI ... v
DAFTAR TABEL ... vii
DAFTAR GAMBAR ... viii
DAFTAR SINGKATAN ... ix
DAFTAR LAMPIRAN ... xi
BAB 1 PENDAHULUAN 1.1. Latar Belakang ... 1
1.2. Rumusan Masalah ... 3
1.3. Tujuan Penelitian ... 3
1.3.1. Tujuan Umum ... 3
1.3.2. Tujuan Khusus ... 3
1.4. Manfaat Penelitian ... 4
BAB 2 TINJAUAN PUSTAKA 2.1. Definisi Tuberkulosis ... 5
2.2. Etiologi dan Faktor Risiko TB Paru... 5
2.3. Patogenesis TB Paru ... 7
2.4. Klasifikasi TB Paru ... 9
2.5. Gejala Klinis TB Paru ... 11
2.6. Diagnosis TB Paru ... 12
2.7. Pengobatan TB Paru... 15
2.8. Komplikasi dan Prognosis ... 18
BAB 3 KERANGKA KONSEP DAN DEFINISI OPERASIONAL
3.1. Kerangka Konsep ... 24
3.2. Definisi Operasional ... 24
3.2.1. Umur ... 24
3.2.2. Jenis Kelamin ... 25
3.2.3. Tipe Pasien ... 25
3.2.4. Hasil Pemeriksaan Dahak ... 25
3.2.5. Hasil Pengobatan ... 26
3.2.6. Kategori Pengobatan ... 27
3.3. Variabel dan Alat Ukur ... 29
BAB 4 METODE PENELITIAN 4.1. Jenis Penelitian ... 30
4.2. Waktu dan Tempat Penelitian ... 30
4.3. Populasi dan Sampel ... 30
4.3.1. Populasi ... 30
4.3.2. Sampel ... 30
4.4. Metode Pengumpulan Data ... 31
4.5. Ethical Clearence ... 31
4.6. Metode Pengolahan dan Analisis Data ... 31
BAB 5 HASIL DAN PEMBAHASAN 5.1. Hasil Penelitian ... 33
5.1.1. Deskripsi Lokasi Penelitian ... 33
5.1.2. Deskripsi Karakteristik Responden... 33
5.2. Pembahasan ... 36
BAB 6 KESIMPULAN DAN SARAN 6.1. Kesimpulan... 39
6.2. Saran ... 39
DAFTAR TABEL
Tabel 5.1. Distribusi Frekuensi Karakteristik Responden Berdasarkan
Kelompok Umur ... 33
Tabel 5.2. Distribusi Frekuensi Karakteristik Responden Berdasarkan
Jenis Kelamin ... 34
Tabel 5.3. Distribusi Frekuensi Karakteristik Responden Berdasarkan
Tipe Pasien ... 34
Tabel 5.4. Distribusi Frekuensi Karakteristik Responden
Berdasarkan Hasil Pemeriksaan Dahak ... 35
Tabel 5.5. Distribusi Frekuensi Karakteristik Responden
Berdasarkan Hasil Pengobatan ... 35
Tabel 5.6. Distribusi Frekuensi Karakteristik Responden
DAFTAR GAMBAR
Gambar 2.1.Bagan Patogenesis TB... 9
Gambar 2.2.Alur Diagnosis TB Paru ... 14
DAFTAR ISTILAH / SINGKATAN
ASI : Air Susu Ibu
BCG : Bacillus Calmette-Guerin
BMI : Body Mass Index
BP4 : Balai Pengobatan Penyakit Paru-Paru
BTA : Bakteri Tahan Asam
CDC : Center for Disease Control and Prevention
Depkes : Departemen Kesehatan
DOTS : Directly Observed Treatment Short-course
HIV : Human Immunodeficiency Virus
IDAI : Ikatan Dokter Anak Indonesia
KDT : Kombinasi Dosis Tetap
Manula : Manusia usia lanjut
MDR : Multi Drug Resistant
NTP : National TB Prevention
OAT : Obat Anti Tuberkulosis
PDPI : Perhimpunan Dokter Paru Indonesia
PMO : Pengawas Menelan Obat
SPS : Sewaktu-Pagi-Sewaktu
SPSS : Statistical Package for the Social Sciences
TB : Tuberkulosis
UPT : Unit Pelayanan Terpadu
UPK : Unit Pelayanan Kesehatan
UV : Ultraviolet
WHO : World Health Organization
DAFTAR LAMPIRAN
Lampiran 1 : Daftar Riwayat Hidup
Lampiran 2 : Ethical Clearance
Lampiran 3 : Surat Izin Penelitian
ABSTRAK
Tuberkulosis (TB) merupakan penyakit infeksi yang disebabkan oleh basil Mycobacterium tuberculosis. TB menjadi masalah utama kesehatan dunia dan penyebab kematian kedua akibat penyakit menular di seluruh dunia, setelah human immunodeficiency virus (
Penelitian ini bertujuan untuk mengetahui prevalensi dan karakteristik penderita TB paru berdasarkan umur, jenis kelamin, tipe penderita, hasil pemeriksaan dahak, hasil pengobatan, dan kategori pengobatan di Balai Pengobatan Penyakit Paru-Paru (BP4) Medan pada tahun 2012.
HIV).
Penelitian yang dilakukan menggunakan metode deskriptif dengan desain penelitian cross sectional. Jumlah sampel sebanyak 315 orang dengan teknik total sampling. Pengumpulan data dilakukan dengan menggunakan rekam medis dan formulir TB-01 yang terdapat pada BP4. Analisis data dilakukan dengan menggunakan analisis deskriptif.
Dari hasil penelitian, diketahui bahwa bahwa penderita TB paru terbanyak adalah kelompok umur remaja akhir (24,8%), laki-laki (67,6%), kasus baru (91,4%), hasil pemeriksaan dahak negatif (66,7%), hasil pengobatan lengkap (41,0%), dan kategori pengobatan I (97,1%).
ABSTRACT
Tuberculosis (TB) is an infectious disease caused by the bacillus Mycobacterium tuberculosis. TB remains a major global health problem and as the second leading cause of death from an infectious disease worldwide, after the human immunodeficiency virus (HIV).
The aim of this study was to find out prevalence and characteristics of pulmonary tuberculosis patients based on age, gender, type of the patient, result of the sputum examination, result of treatment, and categories of treatment at the Center for Lung Disease Treatment in 2012.
The study used a descriptive method with cross sectional design. The amount of sample is 315 patients, selected by total sampling technique. Data were collected using medical records and TB-01 form at the Center for Lung Disease Treatment. Then, data were analyzed using descriptive analysis.
The result of this study shows that the most pulmonary tuberculosis patients were late adolescentage group (24.8%), male (67.6%), new cases (91.4%), negative sputum examination (66.7%), complete treatment outcomes (41.0%), and category I treatment (97.1%).
BAB 1 PENDAHULUAN
1.1. Latar Belakang
Tuberkulosis (TB) merupakan penyakit yang sudah sangat lama dikenal
manusia. Hal ini dibuktikan dengan ditemukannya relief yang menggambarkan
orang dengan gibbus pada peninggalan mesir kuno (Depkes, 2008). Bukti lainnya
adalah penemuan kerusakan tulang vertebra toraks yang khas TB dari kerangka
yang digali di Heidelberg dari kuburan zaman neolitikum, begitu juga penemuan
yang berasal dari mumi dan ukiran dinding piramid di Mesir kuno pada tahun
2000-4000 SM. Pada tahun 1882, Robert Koch menemukan kuman penyebabnya
yaitu semacam bakteri berbentuk batang. Penyakit ini kemudian dinamakan
tuberkulosis dan hampir seluruh tubuh manusia dapat terserang olehnya, tetapi
yang paling banyak adalah organ paru (Amin dan Bahar, 2009).
Tuberkulosis paling sering menginfeksi sistem respirasi, baik berdiri
sendiri ataupun bersamaan dengan TB pada organ lain, dimana TB paru memiliki
persentase lebih dari 85% dari keseluruhan kasus TB di Hongkong (Wong, 2008).
Pada penyakit tuberkulosis dapat diklasifikasikan, yaitu tuberkulosis paru dan
tuberkulosis ekstra paru. Tuberkulosis paru merupakan bentuk yang paling sering
dijumpai yaitu sekitar 80 % dari semua penderita. Tuberkulosis yang menyerang
jaringan paru-paru ini merupakan satu-satunya bentuk dari TB yang mudah
menular. Tuberkulosis ekstra paru merupakan bentuk penyakit TB yang
menyerang organ tubuh lain, selain paru-paru seperti pleura, kelenjar limpe,
persendian tulang belakang, saluran kencing,susunan syaraf pusat dan perut. Pada
dasarnya penyakit TB ini tidak pandang bulu karena kuman ini dapat menyerang
semua organ-organ dari tubuh (Hiswani, 2002).
Tuberkulosis merupakan penyakit multiorgan dengan berbagai gejala dan
manifestasi klinis yang merupakan penyebab kematian utama akibat infeksi
sebagai masalah kesehatan dunia yang penting karena lebih kurang 1/3 penduduk
dunia terinfeksi Mycobacterium tuberculosis (Amin dan Bahar, 2009).
Pada tahun 1997, kasus baru secara total diperkirakan 7,96 juta (rentang
6,3-11,1 juta) dengan 3,52 juta (44%) merupakan kasus menular (rentang 2,8-4,9
juta) dengan kuman positif (smear positive) dan sekitar 16,2 juta (12,1-22,5 juta) kasus tercatat sebagai pasien TB. Diperkirakan kematian berkisar 1,87 juta
(1,4-2,8 juta) setiap tahun dan angka kematian global sekitar 23% dan lebih dari 50%
di Afrika karena angka kasus Human Immunodeficiency Virus (HIV). Angka prevalensi secara global adalah 32% (1,86 juta orang). Sekitar 80% dari seluruh
kasus TB terdapat di 22 negara dan lebih dari separuhnya berasal dari Asia
Tenggara. Diperkirakan 1 kematian setiap 15 detik (lebih dari 2 juta per tahun).
Tanpa pengobatan 60% kasus TB akan meninggal (Kusuma, 2007). Pada tahun
2005, 8,8 juta orang terinfeksi TB aktif dan 1,6 juta orang meninggal. Kasus
tersebut banyak terjadi di Asia Tenggara dan Afrika (Jeoung dan Lee, 2008).
Pada tahun 2011, kasus TB baru paling banyak terjadi di Asia sekitar 60%
dari kasus baru yang terjadi di seluruh dunia. Akan tetapi, Afrika Sub Sahara
memiliki jumlah terbanyak kasus baru per populasi dengan lebih dari 260 kasus
per 100.000 populasi pada tahun 2011 (WHO, 2013). Jumlah kasus TB terbanyak
adalah Asia Tenggara (35%), Afrika (30%), dan Pasifik Barat (20%).
Berdasarkan data WHO pada tahun 2011, lima negara dengan insiden kasus TB
terbanyak yaitu, India (2,0-2,5 juta), China (0,9-1,0 juta), Afrika Selatan (0,4-0,6
juta), Indonesia (0,4-0,5 juta), dan Pakistan (0,3-0,5 juta). India dan Cina
masing-masing menyumbangkan 26% dan 12% dari seluruh jumlah kasus di dunia
(WHO, 2012).
Di Indonesia, diperkirakan prevalensi TB untuk semua tipe TB adalah
565.614 kasus pertahun, 244 per 10.000 penduduk dan 1.550 per hari. Insidensi
penyakit TB 528.063 kasus per tahun, 228 kasus per 10.000 penduduk dan 1.447
perhari. Insidensi kasus baru 236.029 per tahun, 102 kasus per 10.000 penduduk,
dan 647 per hari. Insidensi kasus TB yang mengakibatkan kematian 91.369 kasus
Di Sumatera Utara, terdapat penemuan kasus baru BTA (+) yaitu 14.158
kasus per tahun (Depkes, 2009). Di tahun 2011, case detection rate TB paru adalah 69,4 % dengan success rate 81,4% (Kemenkes RI, 2012).
Mengingat tingginya kasus TB di Indonesia, terutama Sumatera Utara,
peneliti tertarik untuk melakukan penelitian untuk menilai prevalensi dan
karakteristik penderita TB di Balai Pengobatan Penyakit Paru-Paru (BP4) Medan.
1.2. Rumusan Masalah
Bagaimana prevalensi dan karakteristik penderita TB paru di Balai
Pengobatan Penyakit Paru-Paru (BP4) Medan tahun 2012 ?
1.3. Tujuan Penelitian 1.3.1. Tujuan Umum
Untuk mengetahui prevalensi dan karakteristik penderita TB paru di Balai
Pengobatan Penyakit Paru-Paru (BP4) Medan tahun 2012.
1.3.2. Tujuan Khusus
1. Untuk mengetahui distribusi proporsi penderita TB paru berdasarkan
umur.
2. Untuk mengetahui distribusi proporsi penderita TB paru berdasarkan
jenis kelamin.
3. Untuk mengetahui distribusi proporsi penderita TB paru berdasarkan
tipe pasien.
4. Untuk mengetahui distribusi proporsi penderita TB paru berdasarkan
hasil pemeriksaan dahak.
5. Untuk mengetahui distribusi proporsi penderita TB paru berdasarkan
hasil pengobatan.
6. Untuk mengetahui distribusi proporsi penderita TB paru berdasarkan
1.4. Manfaat penelitian
1. Bagi BP4, penelitian bermanfaat dalam menambah informasi data
mengenai karakteristik penderita TB paru yang ada di tempat
penelitian tersebut sehingga dapat memberikan pelayanan yang lebih
tepat sesuai karakteristik masing-masing penderita yang datang
berobat.
2. Bagi peneliti, penelitian ini bermanfaat sebagai tambahan wawasan
pengetahuan tentang prevalensi dan karakteristik penderita TB yang
datang berobat ke BP4.
3. Bagi masyarakat, penelitian ini bermanfaat dalam penerapan
pencegahan dan bermanfaat dalam mengenal penderita TB lebih dini
dengan mengetahui karakteristik dari penderita TB sehingga dapat
diobati sedini mungkin untuk mencegah komplikasi-komplikasi yang
dapat terjadi.
4. Penelitian ini juga bermanfaat sebagai bahan informasi untuk
BAB 2
TINJAUAN PUSTAKA
2.1. Definisi Tuberkulosis Paru
Tuberkulosis merupakan salah satu penyakit yang diketahui banyak
menginfeksi manusia yang disebabkan oleh Mycobacterium tuberculosis kompleks. Penyakit ini biasanya menginfeksi paru. Transmisi penyakit biasanya
melalaui saluran nafas yaitu melalui droplet yang dihasilkan oleh pasien yang
terinfeksi TB paru (Mario dan Richard, 2005).
Tuberkulosis paru adalah tuberkulosis yang menyerang jaringan
(parenkim) paru, tidak termasuk pleura (selaput paru) dan kelenjar pada hilus
(Depkes, 2007).
2.2. Etiologi dan Faktor Risiko TB Paru
Tuberkulosis adalah penyakit menular langsung yang disebabkan oleh
infeksi kuman (basil) Mycobacterium tuberculosis. Organisme ini termasuk ordo Actinomycetalis, familia Mycobacteriaceae dan genus Mycobacterium. Genus Mycobacterium memiliki beberapa spesies diantaranya Mycobacterium tuberculosis yang menyebabkan infeksi pada manusia. Basil tuberkulosis berbentuk batang ramping lurus, tapi kadang-kadang agak melengkung, dengan
ukuran panjang 2 μm-4 μm dan lebar 0,2 μm–0,5 μm. Organisme ini tidak
bergerak, tidak membentuk spora, dan tidak berkapsul, bila diwarnai akan terlihat
berbentuk manik-manik atau granuler.
Sebagian besar basil tuberkulosis menyerang paru, tetapi dapat juga
menyerang organ tubuh lain. Mycobacterium tuberculosis merupakan mikobakteria tahan asam dan merupakan mikobakteria aerob obligat dan
mendapat energi dari oksidasi berbagai senyawa karbon sederhana. Dibutuhkan
waktu 18 jam untuk menggandakan diri dan pertumbuhan pada media kultur
biasanya dapat dilihat dalam waktu 6-8 minggu (Putra, 2010). Suhu optimal untuk
tumbuh pada 37ºC dan pH 6,4-7,0. Jika dipanaskan pada suhu 60ºC akan mati
radiasi sinar ultraviolet. Selnya terdiri dari rantai panjang glikolipid dan
phospoglican yang kaya akan mikolat (Mycosida) yang melindungi sel mikobakteria dari lisosom serta menahan pewarna fuschin setelah disiram dengan asam (basil tahan asam) (Herchline, 2013).
Mikobakteria cenderung lebih resisten terhadap faktor kimia daripada
bakteri yang lain karena sifat hidrofobik permukaan selnya dan pertumbuhannya
yang bergerombol. Mikobakteria ini kaya akan lipid., mencakup asam mikolat
(asam lemak rantai-panjang C78-C90), lilin dan fosfatida.Dipeptida muramil (dari
peptidoglikan) yang membentuk kompleks dengan asam mikolat dapat
menyebabkan pembentukan granuloma; fosfolipid merangsang nekrosis kaseosa.
Lipid dalam batas-batas tertentu bertanggung jawabterhadap sifat tahan-asam
bakteri (Brooks, et al. 1996).
Faktor risiko TB dibagi menjadi faktor host dan faktor lingkungan : 1. Faktor host terdiri dari:
a. Kebiasaan dan paparan, seseorang yang merokok memiliki risiko
yang lebih tinggi untuk terkena TB.
b. Status nutrisi, seseorang dengan berat badan kurang memiliki risiko
yang lebih tinggi untuk terkena TB. Vitamin D juga memiliki peran
penting dalam aktivasi makrofag dan membatasi pertumbuhan
Mycobacterium. Penurunan kadar vitamin D dalam serum akan meningkatkan risiko terinfeksi TB.
c. Penyakit sistemik, pasien pasien dengan penyakit-penyakit seperti
keganasan, gagal ginjal, diabetes, ulkus peptikum memiliki risiko
untuk terkena TB.
d. Immunocompromised, seseorang yang terkena HIV memiliki risiko untuk terkena TB primer ataupun reaktifasi TB. Selain itu,
pengguna obat-obatan seperti kortikosteroid dan TNF-inhibitor
juga memiliki risiko untuk terkena TB.
e. Usia, di Amerika dan negara berkembang lainnya, kasus TB lebih
banyak terjadi pada orang tua daripada dewasa muda dan
2. Faktor lingkungan
Orang yang tinggal serumah dengan seorang penderita TB akan
berisiko untuk terkena TB. Selain itu orang yang tinggal di lingkungan
yang banyak terjadi kasus TB juga memiliki risiko lebih tinggi untuk
terkena TB. Selain itu sosioekonomi juga berpengaruh terhadap risiko
untuk terkena TB dimana sosioekonomi rendah memiliki risiko lebih
tinggi untuk terkena TB (Horsburgh, 2009).
Pada anak, faktor risiko terjadinya infeksi TB antara lain adalah anak yang
terpajan dengan orang dewasa dengan TB aktif (kontak TB positif), daerah
endemis, kemiskinan, lingkungan yang tidak sehat (higiene dan sanitasi tidak
baik), dan tempat penampungan umum (panti asuhan, penjara, atau panti
perawatan lain), yang banyak terdapat pasien TB dewasa aktif. Sumber infeksi TB
pada anak yang terpenting adalah pajanan terhadap orang dewasa yang infeksius,
terutama dengan Basil Tahan Asam (BTA) positif. Berarti bayi dari seorang ibu
dengan BTA sputum positif memiliki risiko tinggi terinfeksi TB. Semakin erat
bayi tersebut dengan ibunya, semakin besar pula kemungkinan bayi tersebut
terpajan percik renik (droplet nuclei) yang infeksius (Kartasasmita, 2009).
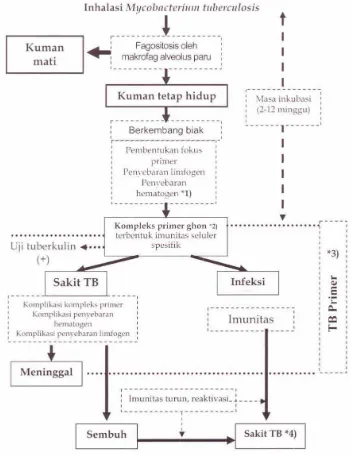
2.3. Patogenesis TB paru
Kebanyakan infeksi TB terjadi melalui udara, yaitu melalui inhalasi
droplet saluran nafas yang mengandung kuman – kuman basil tuberkel yang
berasal dari orang yang terinfeksi. Basil tuberkel yang mencapai permukaan
alveolus biasanya diinhalasi sebagai suatu unit yang terdiri dari satu sampai tiga
basil. Setelah berada dalam ruang alveolus, biasanya dibagian bawah lobus atas
paru atau dibagian atas lobus bawah, basil tuberkel membangkitkan reaksi
peradangan. Leukosit polimorfonuklear tampak pada tempat tersebut dan
memfagosit bakteri tersebut, namun tidak membunuh organisme tersebut. Sesudah
hari-hari pertama, leukosit diganti oleh makrofag. Alveoli yang terserang akan
mengalami konsolidasi. Bakteri terus difagositatau berkembang biak di dalam sel.
Basil juga menyebar melalui getah bening menuju ke kelenjar getah bening
sebagian bersatu sehingga membentuk sel tuberkel epiteloid, yang dikelilingi oleh
limfosit. Reaksi ini biasanya membutuhkan waktu 10 sampai 20 hari (Price dan
Standridge, 2006).
Kuman yang bersarang di jaringan paru akan berbentuk sarang
tuberkulosis pneumoni kecil dan disebut sarang primer atau fokus Ghon. Dari sarang primer akan timbul peradangan saluran getah bening menuju hilus dan juga
diikuti pembesaran kelenjar getah bening hilus. Semua proses ini memakan waktu
3-8 minggu. Kompleks primer ini selanjutnya dapat menjadi :
a. Sembuh sama sekali tanpa meninggalkan cacat.
b. Sembuh dengan meninggalkan sedikit bekas berupa garis-garis
fibrotik, kalsifikasi di hilus dan dapat terjadi reaktivasi lagi karena
kuman yang dormant.
c. Berkomplikasi dan menyebar (Amin dan Bahar, 2009).
Kuman yang dormant akan muncul bertahun-tahun kemudian sebagai infeksi endogen menjadi tuberkulosis dewasa. TB sekunder ini dimulai dengan
sarang dini yang berlokasi di region atas paru. Sarang dini ini mula-mula juga
berbentuk tuberkel yakni suatu granuloma yang dikelilingi oleh sel-sel limfosit
dan berbagai jaringan ikat. Sarang dini yang meluas sebagai granuloma
berkembang menghancurkan jaringan ikat sekitar dan bagian tengahnya
mengalami nekrosis menjadi lembek membentuk perkejuan. Bila jaringan
Gambar 2.1. Bagan Patogenesis TB (Depkes - IDAI, 2008
2.4. Klasifikasi TB Paru
Berdasarkan hasil pemerikasaan sputum, TB paru dikategorikan menjadi:
1. TB Paru BTA positif
a. Sekurang-kurangnya 2 dari 3 spesimen dahak menunjukkan BTA
positif.
b. Hasil pemeriksaan satu spesimen dahak menunjukkan BTA positif dan
c. Hasil pemeriksaan satu spesimen dahak menunjukkan BTA positif dan
biakan positif.
2. TB Paru BTA Negatif
a. Hasil pemeriksaan dahak 3 kali menunjukkan BTA negatif, gambaran
klinis dan kelainan radiologi menunjukkan tuberkulosis aktif.
b. Hasil pemeriksaan dahak 3 kali menunjukkan BTA negatif dan biakan
menunjukkan tuberkulosis positif (PDPI, 2011).
Klasifikasi berdasarkan riwayat pengobatan sebelumnya dibagi menjadi
beberapa tipe pasien, yaitu:
1. Kasus baru
Adalah pasien yang belum pernah diobati dengan OAT atau sudah
pernah menelan OAT kurang dari satu bulan (4 minggu).
2. Kasus kambuh (Relaps)
Adalah pasien tuberkulosis yang sebelumnya pernah mendapat
pengobatan tuberkulosis dan telah dinyatakan sembuh atau pengobatan
lengkap, didiagnosis kembali dengan BTA positif (apusan atau kultur).
3. Kasus setelah putus berobat (Default )
Adalah pasien yang telah berobat dan putus berobat 2 bulan atau lebih
dengan BTA positif.
4. Kasus setelah gagal (Failure)
Adalah pasien yang hasil pemeriksaan dahaknya tetap positif atau
kembali menjadi positif pada bulan kelima atau lebih selama pengobatan.
5. Kasus Pindahan (Transfer In)
Adalah pasien yang dipindahkan dari UPK yang memiliki register TB
lain untuk melanjutkan pengobatannya.
6. Kasus Lain
Adalah semua kasus yang tidak memenuhi ketentuan di atas. Dalam
kelompok ini termasuk kasus kronik, yaitu pasien dengan hasil
pemeriksaan masih BTA (+) setelah selesai pengobatan ulangan (Depkes,
2.5. Gejala Klinis TB paru
Gejala utama pasien TB paru adalah batuk berdahak selama 2-3 minggu
atau lebih. Batuk dapat diikuti dengan gejala tambahan yaitu dahak bercampur
darah, batuk darah, sesak nafas, badan lemas, nafsu makan menurun, berat badan
menurun, malaise, berkeringat malam hari tanpa kegiatan fisik, demam meriang
lebih dari satu bulan. Gejala-gejala tersebut diatas dapat dijumpai pula pada
penyakit paru selain TB, seperti bronkiektasis, bronkitis kronis, asma, kanker
paru, dan lain-lain. Mengingat prevalensi TB di Indonesia saat ini masih tinggi,
maka setiap orang yang datang ke UPK dengan gejala tersebut diatas, dianggap
sebagai seorang tersangka (suspek) pasien TB, dan perlu dilakukan pemeriksaan
dahak secara mikroskopis langsung (Depkes, 2007).
Gejala klinis TB dapat dibagi menjadi 2 golongan, yaitu gejala lokal dan
gejala sistemik. Bila organ yang terkena adalah paru maka gejala lokal ialah gejala
respiratori.
1. Gejala respiratori
Gejala respiratori sangat bervariasi dari mulai tidak bergejala sampai
gejala yang cukup berat bergantung dari luas lesi. Gejala respiratorik
terdiri dari :
a. Batuk produktif ≥ 2 minggu.
b. Batuk darah.
c. Sesak nafas.
d. Nyeri dada.
2. Gejala sistemik
Gejala sistemik yang timbul dapat berupa :
a. Demam.
b. Keringat malam.
c. Anoreksia.
2.6. Diagnosis TB paru
Penemuan penderita TB dilakukan secara pasif artinya penjaringan suspek
penderita dilaksanakan pada mereka yang datang berkunjung ke unit pelayanan
kesehatan. Penemuan secara pasif tersebut didukung dengan penyuluhan secara
aktif, baik oleh petugas kesehatan maupun masyarakat untuk meningkatkan
cakupan penemuan tersangka penderita. Cara ini biasa dikenal dengan sebutan
passive promotive case finding (penemuan penderita secara pasif dengan promosi yang aktif) (Depkes, 2002).
Selain itu semua yang memiliki kontak dengan penderita TB paru BTA
positif dengan gejala sama harus diperiksa dahaknya. Seorang petugas kesehatan
diharapkan menemukan tersangka penderita sedini mungkin, mengingat
tuberkulosis adalah penyakit menular yang dapat mengakibatkan kematian.
Semua tersangka penderita harus diperiksa 3 spesimen dahak dalam waktu 2 hari
berturut-turut yaitu sewaktu – pagi - sewaktu ( SPS ) (Depkes, 2002).
Diagnosis TB dapat ditegakkan berdasarkan gejala klinis, pemeriksaan
fisis, pemeriksaan bakteriologis, radiologis dan pemeriksaan penunjang lainnya.
Pada pemeriksaan fisis, kelainan paru pada umumnya terletak di daerah lobus
superior terutama daerah apeks dan segmen posterior, serta daerah apeks lobus
inferior. Pada pemeriksaan fisis dapat ditemukan antara lain suara nafas bronkial,
amforik, suara napas melemah, ronki basah, tanda-tanda penarikan paru,
diafragma, dan mediastinum (PDPI, 2011). Pada TB paru yang lanjut dengan
fibrosis yang luas sering ditemukan atrofi dan retraksi otot-otot interkostal.
Bagian paru yang sakit jadi menciut dan menarik isi mediastinum atau paru
lainnya (Amin dan Bahar, 2009).
Pada pemeriksaan radiologi, gambaran yang dicurigai sebagai lesi TB aktif
adalah :
1. Bayangan berawan atau nodular disegmen apikal dan posterior lobus
atas paru dan segmen superior lobus bawah.
2. Kavitas, terutama lebih dari satu, dikelilingi oleh bayangan opak
berawan atau nodular.
4. Efusi pleura unilateral (umumnya) atau bilateral (jarang) (PDPI,
2011).
Ada beberapa cara pemeriksaan untuk menegakkan diagnosis TB yaitu
dengan cara konvensional dan tidak konvensional. Cara konvensional terdiri dari
pemeriksaan mikroskopik, biakan kuman, uji kepekaan terhadap obat, dan
identifikasi keberadaan kuman isolat serta pemeriksaan histopatologis (Kusuma,
2007).
Pemeriksaan sputum merupakan hal yang penting karena dengan
ditemukannya kuman BTA, diagnosis TB sudah bisa ditegakkan. Dikatakan BTA
(+) jika ditemukan dua atau lebih dahak BTA (+) atau 1 BTA (+) disertai dengan
hasil radiologi yang menunjukkan TB aktif (PDPI, 2011).
Semua suspek TB diperiksa 3 spesimen dahak dalam waktu 2 hari, yaitu
sewaktu-pagi-sewaktu (SPS). Diagnosis TB paru pada orang dewasa ditegakkan dengan ditemukannya kuman TB (BTA). Pada program TB nasional, penemuan
BTA melalui pemeriksaan dahak mikroskopis merupakan diagnosis utama.
Pemeriksaan lain seperti foto toraks, biakan dan uji kepekaan dapat digunakan
sebagai penunjang diagnosis sepanjang sesuai dengan indikasinya. Tidak
dibenarkan mendiagnosis TB hanya berdasarkan pemeriksaan foto toraks saja.
Foto toraks tidak selalu memberikan gambaran yang khas pada TB paru, sehingga
sering terjadi overdiagnosis. Gambaran kelainan radiologik paru tidak selalu menunjukkan aktifitas penyakit. Untuk lebih jelasnya lihat alur prosedur
2.7. Pengobatan TB Paru
Pengobatan TB bertujuan untuk ;
a. Menyembuhkan pasien dan mengembalikan kualitas hidup dan
produktivitas.
b. Mencegah kematian.
c. Mencegah kekambuhan.
d. Mengurangi penularan.
e. Mencegah terjadinya resistensi obat (PDPI, 2011).
Pengobatan tuberkulosis dilakukan dengan prinsip - prinsip sebagai
berikut:
• OAT harus diberikan dalam bentuk kombinasi beberapa jenis obat,
dalam jumlah cukup dan dosis tepat sesuai dengan kategori pengobatan.
Jangan gunakan OAT tunggal (monoterapi). Pemakaian
OAT-Kombinasi Dosis Tetap (OAT-KDT) lebih menguntungkan dan sangat
dianjurkan.
• Untuk menjamin kepatuhan pasien menelan obat, dilakukan
pengawasan langsung (DOT = Directly Observed Treatment) oleh seorang Pengawas Menelan Obat (PMO) (Depkes, 2007).
Pengobatan TB diberikan dalam 2 tahap, yaitu tahap intensif dan lanjutan.
1. Tahap Awal (Intensif)
Pada tahap intensif (awal) pasien mendapat obat setiap hari dan perlu
diawasi secara langsung untuk mencegah terjadinya resistensi obat. Bila
pengobatan tahap intensif tersebut diberikan secara tepat, biasanya
pasien menular menjadi tidak menular dalam kurun waktu 2 minggu.
Sebagian besar pasien TB BTA positif menjadi BTA negatif (konversi)
dalam 2 bulan (Depkes, 2007).
2. Tahap Lanjutan
Pada tahap lanjutan pasien mendapat jenis obat lebih sedikit, namun
dalam jangka waktu yang lebih lama. Tahap lanjutan penting untuk
Paduan OAT yang digunakan di Indonesia yaitu :
a. Kategori I
- TB paru (kasus baru), BTA positif atau pada foto toraks terdapat lesi luas.
- Paduan obat yang dianjurkan adalah 2 RHZE/ 4 RH atau 2 RHZE/6HE atau 2 RHZE/ 4R3H3.
b. Kategori II
- TB paru kasus kambuh.
• Paduan obat yang dianjurkan adalah 2 RHZES/ 1 RHZE sebelum
ada hasil uji resistensi. Bila hasil uji resistensi telah ada, berikan
obat sesuai dengan hasil uji resistensi.
- TB paru kasus gagal pengobatan
• Paduan obat yang dianjurkan adalah obat lini 2 sebelum ada hasil
uji resistensi (contoh: 3-6 bulan kanamisin, ofloksasin, etionamid,
sikloserin dilanjutkan 15-18 bulan ofloksasin, etionamid,
sikloserin).
• Dalam keadaan tidak memungkinkan fase awal dapat diberikan 2
RHZES/ 1 RHZE.
• Fase lanjutan sesuai dengan hasil uji resistensi.
• Bila tidak terdapat hasil uji resistensi, dapat diberikan 5 RHE.
3. TB Paru kasus putus berobat.
1. Berobat ≥ 4 bulan
- BTA saat ini negatif. Klinis dan radiologi tidak aktif atau ada perbaikan maka pengobatan OAT dihentikan. Bila gambaran
radiologi aktif, lakukan analisis lebih lanjut untuk memastikan
diagnosis TB dengan mempertimbangkan juga kemungkinan
panyakit paru lain. Bila terbukti TB, maka pengobatan dimulai
dari awal dengan paduan obat yang lebih kuat dan jangka
waktu pengobatan yang lebih lama (2 RHZES / 1 RHZE / 5
- BTA saat ini positif. Pengobatan dimulai dari awal dengan paduan obat yang lebih kuat dan jangka waktu pengobatan
yang lebih lama.
2. Berobat ≤ 4 bulan
- Bila BTA positif, pengobatan dimulai dari awal dengan paduan obat yang lebih kuat dan jangka waktu pengobatan yang lebih
lama (2 RHZES / 1 RHZE / 5 R3H3E3).
- Bila BTA negatif, gambaran foto toraks positif TB aktif, pengobatan diteruskan.
c. Kategori III
- TB paru (kasus baru), BTA negatif atau pada foto toraks terdapat lesi minimal.
- Paduan obat yang diberikan adalah 2RHZE / 4 R3H3. d. Kategori IV
- TB paru kasus kronik. Paduan obat yang dianjurkan bila belum ada hasil uji resistensi, berikan RHZES. Bila telah ada hasil uji resistensi,
berikan sesuai hasil uji resistensi (minimal OAT yang sensitif
ditambah obat lini 2 (pengobatan minimal 18 bulan).
e. Kategori V
- MDR TB, paduan obat yang dianjurkan sesuai dengan uji resistensi ditambah OAT lini 2 atau H seumur hidup (PDPI, 2006).
Obat-obat TB memiliki efek samping diantaranya :
1. Isoniazid dapat menyebabkan kerusakan hepar yang akan
mengakibatkan mual, muntah, dan jaundice. Kadang dapat menyebabkan kebas pada tungkai.
2. Rifampisin dapat menyebabkan kerusakan hepar, perubahan warna air
mata, keringat, dan urine menjadi oranye.
3. Pirazinamid dapat menyebabkan kerusakan hepar dan gout.
4. Etambutol dapat menyebabkan pandangan kabur dan gangguan
5. Streptomisin dapat menyebabkan pusing dan gangguan pendengaran
akibat kerusakan saraf telinga dalam (Nardell, 2008).
• Hasil Pengobatan
Merupakan hasil akhir dari pengobatan penderita TB paru BTA positif
dan negatif. Dikategorikan menjadi :
a. Sembuh merupakan pasien dengan hasil sputum BTA atau kultur positif
sebelum pengobatan, dan hasil pemeriksaan sputum BTA atau kultur
negatif pada akhir pengobatan serta sedikitnya satu kali pemeriksaan
sputum sebelumnya negatif dan pada foto toraks, gambaran radiologi
serial (minimal 2 bulan) tetap sama/ perbaikan.
b. Pengobatan lengkap merupakan pasien yang telah menyelesaikan
pengobatan tetapi tidak memiliki hasil pemeriksaan sputum atau kultur
pada akhir pengobatan.
c. Meninggal merupakan pasien yang meninggal dengan apapun
penyebabnya selama dalam pengobatan.
d. Gagal merupakan pasien dengan hasil sputum atau kultur positif pada
bulan kelima atau lebih dalam pengobatan.
e. Default/drop out merupakan pasien dengan pengobatan terputus dalam waktu dua bulan berturut-turut atau lebih.
f. Pindah merupakan pasien yang pindah ke unit (pencatatan dan pelaporan
berbeda dan hasil akhir pengobatan belum diketahui.
2.8. Komplikasi dan Prognosis
Terdapat berbagai macam komplikasi TB paru, dimana komplikasi dapat
terjadi di paru-paru, saluran nafas, pembuluh darah, mediastinum, pleura ataupun
dinding dada (Jeoung dan Lee, 2008).
Komplikasi TB ini dapat terjadi baik pada pasien yang diobati ataupun
tidak. Secara garis besar, komplikasi TB dikategorikan menjadi:
1. Lesi Parenkim
-Sikatriks dan destruksi paru.
-Aspergilloma.
-Karsinoma bronkogenik. 2. Lesi Saluran Nafas
-Bronkiektasis.
-Stenosis trakeobronkial.
-Bronkolitiasis. 3. KomplikasiVaskular
-Trombosis dan vaskulitis.
-Dilatasi arteri bronchial.
-Aneurisma rassmussen. 4. Lesi Mediastinum
-Kalsifikasi nodus limfa.
-Fistula esofagomediastinal.
-Tuberkulosis perikarditis. 5. Lesi Pleura
-Chronic tuberculous empyema dan fibrothorax.
-Fistula bronkopleura. - Pneumotoraks.
6. Lesi dinding dada
-TB kosta.
-Tuberculous spondylitis.
-Keganasanyang berhubungan dengan empyema kronis (Kim et al, 2001).
Prognosis dapat menjadi buruk bila dijumpai keterlibatan ekstraparu,
keadaan immunodefisiensi, usia tua, dan riwayat pengobatan TB sebelumnya.
Pada suatu penelitian TB di Malawi, 12 dari 199 orang meninggal, dimana faktor
risiko terjadinya kematian diduga akibat BMI yang rendah, kurangnya respon
terhadap terapi dan keterlambatan diagnosa (Herchline, 2013).
Kesembuhan sempurna biasanya dijumpai pada kasus MDR dan
bahwa terapi dengan sistem DOTS memiliki tingkat kekambuhan 0-14 %. Pada
negara dengan prevalensi TB yang rendah, kekambuhan biasanya timbul 12 bulan
setelah pengobatan selesai dan biasanya diakibatkan oleh relaps. Hal ini berbeda
pada negara dengan prevalensi TB yang tinggi, dimana kekambuhan diakibatkan
oleh reinfeksi (Herchline, 2013).
2.9. Pencegahan TB
Cara terbaik untuk mencegah TB adalah dengan pengobatan terhadap
pasien yang mengalami infeksi TB sehingga rantai penularan terputus. Tiga topik
dibawah ini merupakan topik yang penting untuk pencegahan TB :
1. Proteksi terhadap paparan TB
Diagnosis dan tatalaksana dini merupakan cara terbaik untuk
menurunkan paparan terhadap TB. Risiko paparan terbesar terdapat di
bangsal TB dan ruang rawat, dimana staf medis dan pasien lain
mendapat paparan berulang dari pasien yang terkena TB. Ada
beberapa faktor yang dapat mempengaruhi kemungkinan transmisi
antara lain :
a. Cara batuk
Cara ini merupakan cara yang sederhana, murah, dan efektif dalam
mencegah penularan TB dalam ruangan. Pasien harus
menggunakan sapu tangan untuk menutupi mulut dan hidung,
sehingga saat batuk atau bersin tidak terjadi penularan melalui
udara.
b. Menurunkan konsentrasi bakteri
- Sinar Matahari dan Ventilasi
Sinar matahari dapat membunuh kuman TB dan ventilasi yang
baik dapat mencegah transmisi kuman TB dalam ruangan.
- Filtrasi
Penyaringan udara tergantung dari fasilitas dan sumber daya
- Radiasi UV bakterisidal
M.tuberculosis sangat sensitif terhadap radiasi UV bakterisidal. Metode radiasi ini sebaiknya digunakan di ruangan yang
dihuni pasien TB yang infeksius dan ruangan dimana
dilakukan tindakan induksi sputum ataupun bronkoskopi.
c. Masker
Penggunaan masker secara rutin akan menurunkan penyebaran
kuman lewat udara. Jika memungkinkan, pasien TB dengan batuk
tidak terkontrol disarankan menggunakan masker setiap saat. Staf
medis juga disarankan menggunakan masker ketika paparan
terhadap sekret saluran nafas tidak dapat dihindari.
d. Rekomendasi NTP (National TB Prevention) terhadap paparan TB:
- Segera rawat inap pasien dengan TB paru BTA (+) untuk
pengobatan fase intensif, jika diperlukan.
- Pasien sebaiknya diisolasi untuk mengurangi risiko paparan TB
ke pasien lain.
- Pasien yang diisolasi sebaiknya tidak keluar ruangan tanpa
memakai masker.
- Pasien yang dicurigai atau dikonfirmasi terinfeksi TB sebaiknya
tidak ditempatkan di ruangan yang dihuni oleh pasien yang
immunocompromised, seperti pasien HIV, transplantasi, atau onkologi.
2. Vaksinasi BCG (Bacillus Calmette Guerin)
BCG merupakan vaksin hidup yang berasal dari M.bovis. Fungsi BCG adalah melindungi anak terhadap TB diseminata dan TB ekstra paru
berat (TB meningitis dan TB milier). BCG tidak memiliki efek
menurunkan kasus TB paru pada dewasa. BCG diberikan secara
a. Tes Tuberkulin
Neonatus dan bayi hingga berusia 3 bulan tanpa adanya riwayat
kontak dengan TB, dapat diberikan vaksinasi BCG tanpa tes
tuberkulin sebelumnya.
b. Vaksinasi Rutin
Pada negara dengan prevalensi TB yang tinggi, WHO
merekomendasikan pemberian vaksinasi BCG sedini mungkin,
terutama saat baru lahir.
Pada bayi baru lahir hingga usia 3 bulan, dosisnya adalah 0,05 ml
sedangkan untuk anak yang lebih besar diberikan 0,1 ml.
3. Terapi Pencegahan
Tujuan terapi pencegahan adalah untuk mencegah infeksi TB menjadi
penyakit, karena penyakit TB dapat timbul pada 10 % orang yang
mengalami infeksi TB. Kemoprofilaksis dapat diberikan bila ada
riwayat kontak dengan tes tuberkulin positif tetapi tidak ada gejala atau
bukt i radiologis TB. Obat yang digunakan biasanya adalah isoniazid (5
mg/kg) selama 6 bulan. Jika memungkinkan, dilakukan dengan
pengamatan langsung.
Kelompok yang mendapat profilaksis, yaitu :
- Bayi dengan ibu yang terinfeksi TB paru
Bayi yang sedang mendapat ASI dari ibu dengan TB paru,
sebaiknya mendapat isoniazid selama 3 bulan. Setelah 3 bulan,
dilakukan tes tuberkulin. Jika hasil negatif maka diberikan
vaksinasi, jika positif maka dilanjutkan isoniazid selama 3 bulan
lagi. Jika terdapat adanya bukti penyakit, maka perlu diberikan
pengobatan penuh.
- Anak dengan riwayat kontak, tuberkulin negatif, tampak sehat,
tanpa riwayat BCG, sama seperti di atas.
- Anak dengan riwayat kontak, tuberkulin positif (tanpa riwayat
• Anak tanpa gejala sebaiknya diberikan profilaksis isoniazid 6
bulan.
• Anak dengan gejala dan pemeriksaan yang menunjukkan TB
diberikan pengobatan TB.
• Anak dengan gejala, tapi pemeriksaan tidak menunjukkan TB,
BAB 3
KERANGKA KONSEP DAN DEFINISI OPERASIONAL
3.1. Kerangka Konsep
Berdasarkan tujuan penelitian di atas, maka kerangka konsep dalam
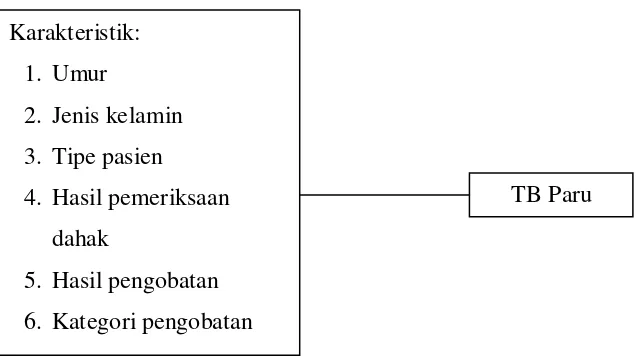
[image:39.595.147.468.236.414.2]penelitian ini adalah:
Gambar 3.1. Kerangka Konsep Prevalensi dan Karakteristik Penderita TB Paru
3.2. Definisi Operasional
3.2.1. Umur
Merupakanlamanya hidup penderita TB paru yang dihitung
berdasarkan tahun sejak pasien lahir, sesuai yang tercatat dalam rekam
medis di BP4 Medan. Dikategorikan menjadi :
a. Remaja awal (12-16 tahun)
b. Remaja akhir (17-25 tahun)
c. Dewasa awal (26-35 tahun)
e. Dewasa akhir (36-45 tahun)
f. Lansia awal (46-55 tahun)
g. Lansia akhir (56-65 tahun)
h. Manula ( >65 tahun) Karakteristik:
1. Umur
2. Jenis kelamin
3. Tipe pasien
4. Hasil pemeriksaan
dahak
5. Hasil pengobatan
6. Kategori pengobatan
3.2.2.Jenis Kelamin
Merupakan jenis kelamin penderita TB paru sesuai yang tercatat
dalam rekam medis di BP4 Medan. Dikategorikan menjadi:
a. Laki-laki
b. Perempuan
3.2.3. Tipe Pasien
Merupakan seorang pasien yang setelah dilakukan pemeriksaan
penunjang berupa pemeriksaan mikroskopis (BTA) dan pemeriksaan
radiologi sehingga didiagnosis TB oleh dokter maupun petugas
kesehatan, sesuai yang tercatat dalam rekam medis di Balai Pengobatan
Penyakit Paru-Paru (BP4) Medan. Dikategorikan menjadi :
a. Kasus baruadalah pasien yang belum pernah diobati dengan
OAT atau sudah pernah menelan OAT kurang dari satu bulan
(4 minggu).
b. Kambuh (Relaps) adalah pasien tuberkulosis yang sebelumnya pernah mendapat pengobatan tuberkulosis dan telah dinyatakan
sembuh atau pengobatan lengkap, didiagnosis kembali dengan
BTA positif (apusan atau kultur).
c. Pindahan (Transfer In) adalah pasien yang dipindahkan dari UPK yang memiliki register TB lain untuk melanjutkan
pengobatannya.
d. Pengobatan setelah default adalah pasien yang telah berobat
dan putus berobat 2 bulan atau lebih dengan BTA positif.
e. Pengobatan setelah gagal adalah pasien yang hasil
pemeriksaan dahaknya tetap positif atau kembali menjadi
positif pada bulan kelima atau lebih selama pengobatan.
3.2.4. Hasil Pemeriksaan Dahak
sediaan dahak dilakukan dengan menggunakan skala IUATLD
dikategorikan menjadi :
a. 1+ : ditemukan 10-99 BTA dalam 100 lapang pandang
b. 2+ :ditemukan 1-10 BTA dalam 1 lapang pandang, minimal
dibaca 50 lapang pandang
c. 3+ : ditemukan > 10 BTA dalam 1 lapang pandang
d. Negatif : tidak ditemukan BTA dalam 100 lapang pandang
(Depkes, 2002).
3.2.5. Hasil Pengobatan
Merupakan hasil akhir dari pengobatan penderita TB paru BTA
positif dan negatif. Dikategorikan menjadi :
a. Sembuh merupakan pasien dengan hasil sputum BTA atau
kultur positif sebelum pengobatan, dan hasil pemeriksaan sputum
BTA atau kultur negatif pada akhir pengobatan serta sedikitnya
satu kali pemeriksaan sputum sebelumnya negatif dan pada foto
toraks, gambaran radiologi serial (minimal 2 bulan) tetap sama/
perbaikan.
b. Pengobatan lengkap merupakan pasien yang telah
menyelesaikan pengobatan tetapi tidak memiliki hasil
pemeriksaan sputum atau kultur pada akhir pengobatan
c. Meninggal merupakan pasien yang meninggal dengan apapun
penyebabnya selama dalam pengobatan
d. Gagal merupakan pasien dengan hasil sputum atau kultur
positif pada bulan kelima atau lebih dalam pengobatan.
e. Default/drop out merupakan pasien dengan pengobatan terputus dalam waktu dua bulan berturut-turut atau lebih.
f. Pindah merupakan pasien yang pindah ke unit (pencatatan dan
3.2.6. Kategori Pengobatan
Merupakan pengkategorian pasien sesuai dengan kasus penderita
dan panduan pengobatannya. Kategori pengobatan ini diperoleh dari
informasi yang terdapat dalam rekam medis pasien. Kategori
pengobatan dikategorikan menjadi :
a. Kategori I
- TB paru (kasus baru), BTA positif atau pada foto toraks terdapat lesi luas.
- Paduan obat yang dianjurkan adalah 2 RHZE/ 4 RH atau 2 RHZE/ 6 HE atau 2 RHZE/ 4R3H3.
b. Kategori II
• TB paru kasus kambuh.
- Paduan obat yang dianjurkan adalah 2 RHZES/ 1 RHZE sebelum ada hasil uji resistensi. Bila hasil uji resistensi telah
ada, berikan obat sesuai dengan hasil uji resistensi. • TB paru kasus gagal pengobatan
- Paduan obat yang dianjurkan adalah obat lini 2 sebelum ada hasil uji resistensi (contoh: 3-6 bulan kanamisin, ofloksasin,
etionamid, sikloserin dilanjutkan 15-18 bulan ofloksasin,
etionamid, sikloserin).
- Dalam keadaan tidak memungkinkan fase awal dapat diberikan 2 RHZES/ 1 RHZE.
- Fase lanjutan sesuai dengan hasil uji resistensi.
- Bila tidak terdapat hasil uji resistensi, dapat diberikan 5 RHE. • TB Paru kasus putus berobat.
1. Berobat ≥ 4 bulan
-BTA saat ini negatif. Klinis dan radiologi tidak aktif atau adaperbaikan maka pengobatan OAT dihentikan. Bila
gambaran radiologi aktif, lakukan analisis lebih lanjut untuk
memastikan diagnosis TB dengan mempertimbangkan juga
pengobatan dimulai dari awal dengan paduan obat yang
lebih kuat dan jangka waktu pengobatan yang lebih lama (2
RHZES / 1 RHZE / 5R3H3E3).
-BTA saat ini positif. Pengobatan dimulai dari awal dengan paduan obat yang lebih kuat dan jangka waktu pengobatan
yang lebih lama
2. Berobat ≤ 4 bulan
-Bila BTA positif, pengobatan dimulai dari awal dengan paduan obat yang lebih kuat dan jangka waktu pengobatan
yang lebih lama (2 RHZES / 1 RHZE / 5 R3H3E3).
-Bila BTA negatif, gambaran foto toraks positif TB aktif, pengobatan diteruskan.
c. Kategori III
-TB paru (kasus baru), BTA negatif atau pada foto toraks terdapat lesi minimal.
- Paduan obat yang diberikan adalah 2RHZE /4 R3H3. d. Kategori IV
-TB paru kasus kronik. Paduan obat yang dianjurkan bila belum ada hasil uji resistensi, berikan RHZES. Bila telah ada hasil uji
resistensi, berikan sesuai hasil uji resistensi (minimal OAT yang
sensitif ditambah obat lini 2 (pengobatan minimal 18 bulan).
e. Kategori V
3.3 Variabel dan Alat Ukur
VARIABEL ALAT
UKUR
CARA UKUR
HASIL UKUR SKALA
UKUR
Umur Data rekam
medis
Melihat rekam
medis
1.Remaja awal (12-16 tahun)
2.Remaja akhir (17-25 tahun)
3.Dewasa awal (26-35 tahun)
4.Dewasa akhir (36-45 tahun)
5.Lansia awal (46-55 tahun)
6.Lansia akhir (56-65 tahun)
7.Manula ( >65 tahun)
Ordinal
Jenis kelamin Data rekam
medis Melihat rekam medis 1.Laki-laki 2.Perempuan Nominal
Tipe pasien Data rekam
medis
Melihat rekam
medis
1.Kasus baru
2.Kambuh
3.Pindahan
4.Setelah default
5.Setelah gagal
Nominal Hasil pemeriksaan dahak Data rekam medis Melihat rekam medis
1. 1+
2.2+ 3.3+ 4.Negatif Nominal Hasil pengobatan Data rekam medis Melihat rekam medis a. Sembuh
b. Pengobatan lengkap
c.Meninggal
d. Gagal
e. Default/drop out
f. Pindah Nominal Kategori pengobatan Data rekam medis Melihat rekam medis
a.Kategori I
b.Kategori II
c.Kategori III
d.Kategori IV
e.Kategori V
BAB 4
METODE PENELITIAN
4.1. Jenis Penelitian
Penelitian ini merupakan penelitian dengan metode deskriptif dengan
disain penelitian cross sectional retrospective, dimana pengambilan data dilakukan hanya sekali saja dengan menggunakan data yang berasal dari rekam
medisdan formulir pelaporan TB-01 dengan tujuan untuk mengetahui prevalensi
dan karakteristik penderita TB paru di Balai Pengobatan Penyakit Paru-Paru
(BP4) Medan pada tahun 2012.
4.2. Waktu dan Tempat Penelitian
Penelitian ini akan dilakukan di Balai Pengobatan Penyakit Paru-Paru
(BP4) Medan. Pemilihan lokasi ini atas pertimbangan bahwa BP4 Medan
merupakan salah satu UPT Dinas Kesehatan Propinsi Sumatera Utara.
Pengumpulan data akan dilakukan pada Agustus-September 2013, dengan
kegiatan sebagai berikut : melakukan survei awal, konsul proposal, seminar
proposal penelitian, perbaikan proposal, pengumpulan data, analisa data, seminar
hasil penelitian, dan perbaikan laporan hasil penelitian.
4.3. Populasi Dan Sampel
4.3.1. Populasi
Populasi target pada penelitian ini adalah seluruh data rekam medik
penderita TB paru. Sedangkan populasi terjangkau adalah seluruh data rekam
medik penderita TB paru di Balai Pengobatan Penyakit Paru-Paru periode Januari
2012- Desember 2012 di Medan.
4.3.2. Sampel
Sampel penelitian ini adalah seluruh penderita TB paru yang datang
berobat ke Balai Pengobatan Penyakit Paru-Paru Medanperiode Januari 2012 -
Desember 2012. Besar sampel penelitian ini dengan metode total sampling dimana seluruh populasi dijadikan sebagai sampel penelitian. Pengambilan
Adapun kriteria yang ditentukan dalam penelitian ini adalah:
a. Kriteria Inklusi
Data rekam medis yang mencakup hal berikut:
- Penderita TB paru
- Penderita TB paru yang berusia lebih dari 12 tahun
b. Kriteria Eksklusi
Data rekam medis yang mencakup hal berikut :
-Penderita TB paru anak
-Penderita TB ekstra paru
4.4. Metode Pengumpulan Data
Pengumpulan data dilakukan dengan menggunakan data sekunder yang
diperoleh dari pencatatan pada rekam medik pada penderita TB paru berdasarkan
karakteristiknya di Balai Pengobatan Penyakit Paru – Paru Medan periode Januari
2012-Desember 2012. Semua rekam medik penderita TB paru dikumpulkan dan
dilakukan pencatatan/tabulasi sesuai dengan jenis variabel yang akan diteliti.
4.5. Ethical Clearance
Dalam pelaksanaan penelitian ini, peneliti mendapat surat izin penelitian
dari Fakultas Kedokteran Universitas Sumatera Utara. Data yang dikumpulkan
melalui rekam medis dan formulir pelaporan TB-01 di Balai Pengobatan Penyakit
Paru-Paru medan periode Januari 2012 sampai Desember 2012 berdasarkan izin
yang telah didapatkan. Untuk memenuhi prinsip etika penelitian, kerahasiaan
subyek akan tetap dijaga dengan tidak mencantumkan nama dan identitas pasien.
Peneliti melindungi subjek dari kerugian material, nama baik, bebas dari
tekanan fisik dan psikologis yang mungkin timbul akibat penelitian ini.
4.6. Metode Pengolahan dan Analisa Data
Data yang telah dikumpulkan akan diolah dengan menggunakan bantuan
kemudian dianalisa secara deskriptif dengan menggunakan tabel distribusi dan
BAB 5
HASIL PENELITIAN DAN PEMBAHASAN
5.1. Hasil Penelitian
5.1.1. Deskripsi Lokasi Penelitian
Penelitian dilaksanakan di Balai Pengobatan Penyakit Paru-Paru
(BP4) Medan di jalan Asrama No.18 simpang Gaperta. BP4 berada di
Kelurahan Helvetia, Kecamatan Medan Helvetia.
5.1.2. Deskripsi Karakteristik Responden
Dalam penelitian ini, responden yang diteliti sebanyak 315 orang
yang mengunjungi Balai Pengobatan Penyakit Paru-Paru Medan periode
Januari-Desember 2012. Karakteristik responden pada penelitian ini
[image:48.595.108.514.465.655.2]dijabarkan sebagai berikut :
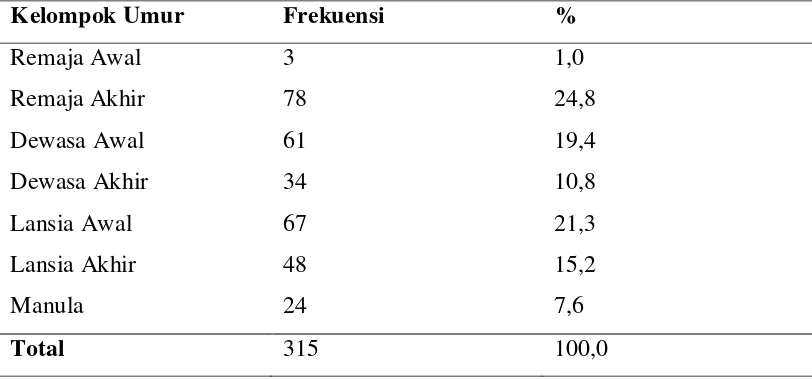
Tabel 5.1. Distribusi Frekuensi Karakteristik Responden Berdasarkan Kelompok Umur
Kelompok Umur Frekuensi %
Remaja Awal 3 1,0
Remaja Akhir 78 24,8
Dewasa Awal 61 19,4
Dewasa Akhir 34 10,8
Lansia Awal 67 21,3
Lansia Akhir 48 15,2
Manula 24 7,6
Total 315 100,0
Pada tabel 5.1 menunjukkan bahwa mayoritas penderita TB paru adalah
kelompok umur remaja akhir yaitu sebanyak 78 penderita (24,8%) dan diikuti
Tabel 5.2. Distribusi Frekuensi Karakteristik Responden Berdasarkan Jenis Kelamin
Jenis Kelamin Frekuensi %
Laki-laki 213 67,6
Perempuan 102 32,4
Total 312 100,0
Pada tabel 5.2 menunjukkan bahwa mayoritas penderita TB paru adalah
laki-laki yaitu sebanyak 213 orang (67,6%).
Tabel 5.3. Distribusi Frekuensi Karakteristik Responden Berdasarkan Tipe Pasien
Tipe Pasien Frekuensi %
Kasus baru 288 91,4
Kambuh 14 4,4
Pindahan 13 4,1
Setelah default 0 0
Setelah gagal 0 0
Total 315 100,0
Pada tabel 5.3 menunjukkan bahwa mayoritas tipe penderita TB paru
[image:49.595.106.516.355.513.2]Tabel 5.4. Distribusi Frekuensi Karakteristik Responden Berdasarkan Hasil Pemeriksaan Dahak
Hasil Pemeriksaan Dahak Frekuensi %
Negatif 210 66,7
1+ 3 1,0
2+ 2 0,6
3+ 100 31,7
Total 315 100,0
Pada tabel 5.4 menunjukkan bahwa mayoritas penderita TB paru
berdasarkan hasil pemeriksaan dahak adalah negatif yaitu sebanyak 210 orang
(66,7%).
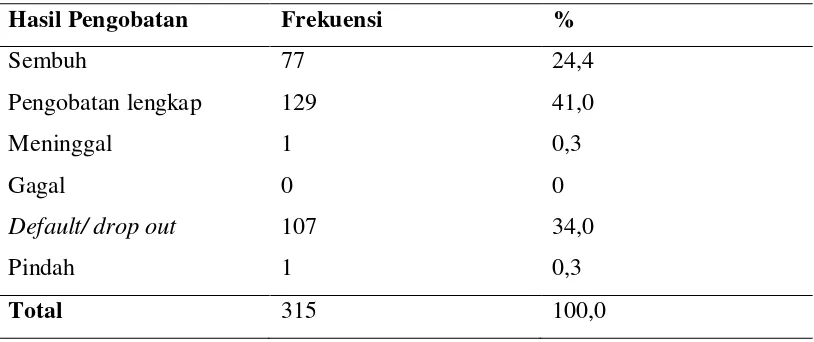
Tabel 5.5. Distribusi Frekuensi Karakteristik Responden Berdasarkan Hasil Pengobatan
Hasil Pengobatan Frekuensi %
Sembuh 77 24,4
Pengobatan lengkap 129 41,0
Meninggal 1 0,3
Gagal 0 0
Default/ drop out 107 34,0
Pindah 1 0,3
Total 315 100,0
Pada tabel 5.5 menunjukkan bahwa mayoritas penderita TB paru
berdasarkan hasil pengobatan adalah pengobatan lengkap yaitu sebanyak 129
[image:50.595.109.516.424.595.2]Tabel 5.6. Distribusi Frekuensi Karakteristik Responden Berdasarkan Kategori Pengobatan
Kategori Pengobatan Frekuensi %
Kategori I 306 97,1
Kategori II 9 2,9
Kategori III 0 0
Kategori IV 0 0
Kategori V 0 0
Total 315 100,0
Pada tabel 5.6 menunjukkan bahwa mayoritas penderita TB paru
berdasarkan kategori pengobatan adalah kategori I yaitu sebanyak 306 orang
(97,1%).
5.2. Pembahasan
Berdasarkan penelitian yang telah dilakukan dengan menggunakan data
sekunder rekam medis dan formulir TB-01 di BP4 Medan periode Januari
2012-Desember 2012, diperoleh data mengenai prevalensi dan karakteristik penderita
tuberkulosis paru. Pada tabel 5.1 diketahui bahwa mayoritas penderita TB paru
adalah kelompok umur remaja akhir (17-25 tahun) yaitu sebanyak 78 orang
(24,8%) dan lansia awal (46-55 tahun) yaitu sebanyak 67 orang (21,3%). Hasil
penelitian ini sesuai dengan teori yang menyatakan bahwa penyakit TB paru
paling sering ditemukan pada usia muda atau usia produktif (15 – 50) tahun
(Hiswani, 2002). Panjaitan (2010), mengungkapkan bahwa penderita tuberkulosis
paru dewasa yang dirawat di RSU dr. Soedarso Pontianak umumnya berada pada
usia yang masih produktif (18-59 tahun), yaitu sebanyak 35 orang (77,8%)
subyek.
Penyakit tuberkulosis paru merupakan penyakit kronis yang dapat
menyerangsemua lapisan usia; selain menyebabkan morbiditas dan mortalitas
yang cukup tinggi, juga dapat merugikan secara ekonomi karena hilangnya jam
Penyakit TB paru sebagian besar terjadi pada orang dewasa yang telah
mendapatkan infeksi primer pada waktu kecil dan tidak ditangani dengan baik.
Usia dewasa dan diikuti usia tua merupakan kelompok yang paling sering terkena
TB di Amerika Serikat pada tahun 2008. Jumlah kasus TB paling tertinggi
mengenai usia 25 sampai dengan 44 tahun (33% dari semua kasus), diikuti usia 45
sampai dengan 64 tahun (30% dari semua kasus). Pada usia tua di atas 65 tahun
berkisar 19%. Sedangkan sisanya berada pada usia antara 15 sampai dengan usia
24 tahun (11%) dan usia 14 tahun kebawah (6%) (CDC, 2009). Keadaan ini
diduga ada hubungannya dengan tingkat aktivitas dan pekerjaan sebagai tenaga
kerja produktif yang memungkinkan untuk mudah tertular dengan kuman TB
setiap saat dari penderita, khususnya dengan BTA positif. Mobilitas dan interaksi
sosial yang lebih tinggi pada orang usia 15-50 tahun, yang harus bekerja untuk
memperoleh pemasukan guna memenuhi kebutuhan keluarga, memungkinkan
mereka untuk terinfeksi dari orang lain menjadi lebih tinggi. Meningkatnya
kebiasaan merokok pada usia muda di negara-negara miskin juga menjadi salah
satu faktor banyaknya kejadian tuberkulosis paru pada usia produktif (Godoy et al, 2001).
Dari tabel 5.2 didapatkan bahwa mayoritas penderita TB paru adalah
laki-laki yaitu sebanyak 213 orang (67,6%). Hal ini sesuai dengan penelitian Gustafon
et al (2004), yang menunjukkan bahwa laki-laki mempunyai risiko 2,58 kali untuk menderita tuberkulosis dibandingkan dengan wanita, dimana hal ini mungkin
berhubungan dengan interaksi sosial laki laki lebih tinggi dibandingkan wanita
sehingga kemungkinan transmisi TB lebih besar. Menurut R.E. Watkins dan A.J.
Plant (2006), hal ini dikarenakan kebiasaan merokok pada laki-laki.
Dari tabel 5.3 didapatkan bahwa mayoritas tipe penderita TB paru adalah
kasus baru yaitu sebanyak 288 orang (91,4%). Hal ini sesuai dengan laporan
situasi Epidemiologi Tuberkulosis di Indonesia tahun 2010 bahwa kasus
tuberkulosis menurut tipenya masih didominasi oleh kasus baru, yaitu sebesar
94,74% pada tahun 2009 triwulan pertama (dengan rincian 56,58% dengan BTA
pertama (dengan rincian 59,5% dengan BTA positif dan 34,7% dengan BTA
negatif) (Depkes RI, 2010).
Dari tabel 5.4 didapatkan bahwa mayoritas hasil pemeriksaan dahak
penderita TB paru adalah negatif yaitu sebanyak 210 orang (66,7%). Hal ini
sesuai dengan WHO (2012) yang menyebutkan bahwa persentase dari kasus baru
TB paru yang hasil pemeriksaan sputumnya BTA (+) relatif rendah di wilayah
Rusia (31%), Zimbabwe (40%), Myanmar (41%), Afrika Selatan (47%),
Ethiopia(47%) dan Kenya (48%). Namun hal yang berbeda diungkapkan oleh
Rasmin et al (2006), dimana didapatkan sebanyak 227 orang (86%) yang memiliki BTA positif. Berdasarkan teori Crofton (2002), pasien TB paru yang
memiliki sputum BTA positif adalah orang yang sangat infektif menularkan
infeksi TB kepada orang lain.
Dari tabel 5.5 didapatkan bahwa mayoritas penderita TB paru berdasarkan
hasil pengobatan adalah pengobatan lengkap yaitu sebanyak 129 orang (41,0%).
Berdasarkan proporsi hasil pengobatan pasien baru TB paru BTA positif pada
tahun 2009 triwulan 1 yang terbesar adalah angka kesembuhan sebesar 80,2%,
kemudian diikuti oleh pengobatan (9%), default (4%), belum dievaluasi (3,5%)
pindah (2,1%), meninggal (2,1%) dan gagal (06,%). Bila dibandingkan dengan
proporsi hasil pengobatan pasien baru TB paru BTA positif tahun 2008 triwulan 1
angka kesembuhan (2,8%) dan angka gagal (0,4%) mengalami penurunan.
Kemungkinan hal ini disebabkan masih terdapat pasien yang belum dilakukan
evaluasi pengobatan (Depkes, 2010).
Dari tabel 5.6 didapatkan bahwa mayoritas penderita TB paru berdasarkan
kategori pengobatan adalah adalah kategori I yaitu sebanyak 306 orang (97,1%).
Sebagian besar subjek penelitian mendapatkan pengobatan kategori 1 yaitu 202
orang (79,8%). Kategori 1 adalah kategori pengobatan untuk TB paru dengan
kasus baru dengan BTA positif atau BTA negatif dengan lesi luas pada gambaran
radiologi (Reisa, 2010). Hasil penelitian ini sejalan dengan hasil penelitian
Rasmin et al (2006), di RS Persahabatan Jakarta Timur dengan jumlah sampel 264 orang, dimana didapatkan sebanyak 225 orang (85,2%) mendapatkan
BAB 6
KESIMPULAN DAN SARAN
6.1.Kesimpulan
Dari hasil penelitian, diketahui bahwa mayoritas penderita tuberkulosis
paru dari masing-masing karakteristik sebanyak 315 sampel adalah kelompok
umur remaja akhir (24,8%), laki-laki (67,6%), tipe kasus baru (91,4%), hasil
pemeriksaan dahak negatif (67,7%), hasil pengobatan lengkap (41,0%), dan
kategori pengobatan I (97,1%).
6.2.Saran
1. Kepada peneliti selanjutnya, diharapkan dapat melakukan penelitian lebih
lanjut dan tidak hanya mengenai prevalensi dan karakteristik tuberkulosis paru.
Tetapi, mencari lebih jauh hubungan antara setiap karakteristik tersebut dengan
kejadian tuberkulosis paru.
2. Kepada instansi kesehatan terkait diharapkan tetap mempertahankan dan
meningkatkan kualitas pelayanan kesehatan dengan menyesuaikan tipe
penderita dan mengelompokkannya sesuai dengan kategori pengobatan yang
terbaru.
3. Kepada praktisi medis, agar dapat melakukan tindakan promotif dan preventif
sehingga kejadian tuberkulosis paru tidak lagi menjadi masalah kesehatan di
DAFTAR PUSTAKA
Amin, Z., Bahar, A., 2007. Tuberkulosis Paru. Dalam:Sudoyo, A., W., dkk. Buku Ajar Ilmu penyakit Dalam Jilid III. Ed 5. Jakarta : FKUI; 2230-2239.
Brooks, et al. 1996. Mikrobiologi Kedokteran Jawetz, Melnick and Adelberg. Jakarta; EGC: 302-304.
Center For Disease Control and Prevention (CDC). 2009. Reported Tuberculosis in the United States, 2008. Atlanta, GA: U.S. Departmentof Health and
Human Services.
Crofton, J., Horne, N., Miller, F., 2002. Clinical Tuberculosis. England: TALC IUATLD.
DepkesRI, 2002. Pedoman Nasional Penanggulangan Tuberkulosis. Departemen
Kesehatan Republik Indonesia. Cetakan 8.
DepkesRI, 2007. Pedoman Nasional Penanggulangan Tuberkulosis. Departemen
Kesehatan Republik Indonesia. Edisi 2, Cetakan I.
Depkes - IDAI, 2008. Diagnosis dan Tatalaksana Tuberkulosis Anak. Jakarta:
Departemen Kesehatan Republik Indonesia.
Depkes RI, 2009. Profil Kesehatan Indonesia. Departemen Kesehatan Republik
Indonesia.
Depkes RI, 2010. Situasi Epidemiologi TB Indonesia. Departemen Kesehatan
Republik Indonesia. Available from:
Godoy P, Nogues A, Alseda M, et al, Risk Factors Associated to Tuberculosis
Patients With Positive Sputum Microscopy. Gac Sanit 2001;15:506–12.
Gustafon, P., et al, 2004. Tuberculosis in Bissau: Incidence and Risk Factor In An
Urban Community in Sub-Saharan Africa. International Journal of Epidemiology 33(1): 24-28.
Herchline, T.E., 2013. Tuberculosis. Available from: http://emedicine.medscape.com/article/230802-overview [Accesed 10
April 2013].
Hiswani, 2002. Tuberkolosis Merupakan Penyakit Infeksi yang Masih Menjadi
Masalah Kesehatan Masyarakat. Available from:
2013].
Horsburgh, C.R., 2009. Epidemiology of Tuberculosis. Available from:
Isbaniyah, et al, 2011. Tuberkulosis. Dalam: Perhimpunan Dokter Paru Indonesia.
Pedoman Diagnosis dan Penatalaksanaan di Indonesia. Jakarta: PDPI.
Jeong, Y.J., Lee, K.S., 2008. Pulmonary Tuberculosis : Up-To-Date Imaging and Management. American Journal of Roentgenology : 191 (3).Available
from: [Accesed 9
May 2013].
Kementerian Kesehatan Republik Indonesia Direktorat Jendral Pengendalian
Penyakit Lingkungan, 2013. Ringkasan Eksekutif Data dan Informasi
Kesehatan Provinsi Sumatera Utara 2012.
Kim, H.Y., 2001. Thoracic Sequelae and Complications of Tuberculosis. Radio Graphics. 21 (4) ; 839-856.
Kusuma, C., 2007. Diagnostik Tuberkulosis Paru. Sari Pediatri : 8 (4) ; 143-151
Mario, C.R.& Richard, J.O., 2003. Tuberculosis. Dalam: Kasper, D., L., et al. Harrison Principles of Internal Medikine. Ed 16. Mc Graw-Hill.
Nardell, E.A., 2008. Tuberculosis. Available from:
[Accesed 9 May 2013].
Panjaitan, F., 2012. Karakteristik Penderita Tuberkulosis Paru Dewasa Rawat Inap di Rumah Sakit Umum DR. Soeroso Pontianak Periode September-November.
Perhimpunan Dokter Paru Indonesia, 2006. Tuberkulosis: Pedoman Diagnosis dan Penatalaksanaan di Indonesia. Perhimpunan Dokter Paru Indonesia.
Putra, A.K., 2010. Kejadian Tuberkulosis Pada Anggota Keluarga Yang Tinggal Serumah Dengan Penderita TB Paru BTA Positif. Available from:
2013].
Price, S.A., Standridge, M.P., 2006. Tuberkulosis Paru. Dalam: Price, S.A.,
Rasmin, et al, 2006. Profil Penderita Tuberkulosis Paru di RS Persahabatan
Januari-Juli 2005. Jurnal Respirologi Indonesia.27 (1): 402-408.
Reisa, T., 2010. Profil Penderita Tuberkulosis Paru di Poliklinik Paru RSUP Haji
Adam Malik Medan pada bulan Maret - September 2010.
Wieslaw, J.,et al, 2001. TB Manual National Tuberculosis Programme
Guidelines.Available from :