ALERGI SEBAGAI FAKTOR RISIKO TERHADAP KEJADIAN OTITIS
MEDIA SUPURATIF KRONIK (OMSK) TIPE BENIGNA
DI RSUP H. ADAM MALIK MEDAN
TESIS
Diajukan untuk Melengkapi Tugas dan Memenuhi Salah Satu Syarat untuk Mencapai Spesialis dalam Bidang
Ilmu Kesehatan Telinga Hidung Tenggorok Bedah Kepala Leher
Oleh :
DEDDY EKO SUSILO
PROGRAM PENDIDIKAN DOKTER SPESIALIS BIDANG
ILMU KESEHATAN TELINGA HIDUNG TENGGOROK,
BEDAH KEPALA LEHER FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
KATA PENGANTAR
Bismillahirrahmanirrahim.
Puji syukur saya panjatkan ke hadirat Allah SWT atas segala rahmat dan
karunia yang telah dilimpahkanNya, sehingga saya dapat menyelesaikan tesis ini. Tesis
ini merupakan persyaratan dalam menyelesaikan Program Pendidikan Spesialis dalam
bidang Ilmu Kesehatan Telinga Hidung Tenggorok dan Bedah Kepala Leher di Fakultas
Kedokteran Universitas Sumatera Utara Medan. Saya menyadari sepenuhnya, betapa
tak terhingga bantuan dan bimbingan yang telah diberikan kepada saya dari berbagai
pihak, sehingga dengan segala keterbatasan dan kekurangan saya, saya dapat
menyelesaikan penelitian ini. Mudah-mudahan tulisan ini dapat menambah
perbendarahan penelitian tentang Alergi Sebagai Faktor Risiko Terhadap kejadian Otitis Media Supuratif Kronik (OMSK) Tipe Benigna Di RSUP H. Adam Malik Medan.
Pada kesempatan yang baik ini, saya ucapkan terima kasih yang
sebesar-besarnya dengan tulus hati yang tak terhingga kepada yang terhormat :
Prof. dr. Askaroellah Aboet, SpTHT-KL(K) atas kesediannya sebagai ketua
pembimbing penelitian ini, begitu juga kepada, dr. Rizalina A. Asnir, SpTHT-KL, dr.
Harry A. ASroel, SpTHT selaku anggota pembimbing dan dr. Arlinda Sari Wahyuni,
Mkes sebagai konsultan statistik. Di tengah kesibukan beliau, dengan penuh perhatian
dan kesabaran, telah banyak memberi bantuan, bimbingan, saran dan pengarahan
Dengan telah berakhirnya masa pendidikan saya, pada kesempatan yang
berbahagia ini saya menyampaikan penghargaan dan terima kasih yang
sebesar-besarnya kepada :
Yang terhormat Dekan Fakultas Kedokteran Universitas Sumatera Utara Prof. dr.
Gontar Alamsyah Siregar, SpPD KGEH dan mantan Dekan Fakultas Kedokteran USU
Prof.dr. Bahri Djohan SpJP (K) atas kesempatan yang diberikan kepada saya untuk
mengikuti program pendidikan dokter spesialis (PPDS) I di Fakultas Kedokteran USU.
Yang terhormat Bapak Direktur RSUP H.Adam Malik Medan,
Bapak Direktur RSUD dr. Pirngadi Medan, Ibu Direktur RS Tembakau Deli Medan,
Bapak Direktur Rumkit TK II Medan dan Bapak Direktur RSUD Lubuk Pakam yang telah
memberikan kesempatan pada saya untuk menjalani masa pendidikan di Rumah Sakit
yang beliau pimpin.
Yang terhormat Ketua Departemen / Staf Radiologi FK USU / RSUP H.Adam
Malik Medan, Ketua Departemen / Staf Radiologi RS Elisabeth Medan, Ketua
Departemen / Staf Patologi Anatomi FK USU / RSUP H.Adam Malik Medan, Ketua
Departemen / Staf Anestesi FK USU / RSUP H.Adam Malik Medan yang telah
memberikan bimbingan kepada saya selama menjalani stase di Bagian tersebut.
Yang terhormat Ketua Departemen Ilmu Kesehatan Telinga Hidung Tenggorok
dan Bedah Kepala Leher Fakultas Kedokteran USU Prof. dr. Abdul Rachman Saragih,
SpTHT-KL (K) dan Ketua Program Studi Ilmu Kesehatan THT-KL FK-USU Prof.dr.
Askaroellah Aboet, SpTHT-KL (K) yang telah memberi izin, kesempatan dan ilmu
Yang terhormat supervisor di jajaran Departemen THT-KL Fakultas Kedokteran
USU / RSUP H. Adam Malik Medan, dr. Asroel Aboet,SpTHT-KL, Prof. dr. Ramsi Lutan,
SpTHT-KL (K), dr. Yuritna Haryono, SpTHT-KL (K), Dr.dr. Delfitri Munir, SpTHT-KL (K),
dr. T. Sofia Hanum, SpTHT-KL (K), dr. Muzakkir Zamzam,SpTHT-KL (K), dr. Hafni,
SpTHT-KL (K), dr. Mangain Hasibuan, SpTHT-KL, dr. Linda I. Adenin, SpTHT-KL(K),
(almh) dr. Ainul Mardhiah,SpTHT-KL, dr. Adlin Adnan, SpTHT-KL, dr. Siti
Nursiah,SpTHT-KL, dr. Andrina Y.M. Rambe, SpTHT-KL, dr. Ida Sjailandrawaty,
SpTHT-KL, dr. Farhat, SpTHT-KL, dr. T. Siti Hajar H, SpTHT-KL, dr Ashri Yudistira,
SpTHT-KL, dr. Devira Zahara,SpTHT-KL, dr. H.R Yusa Herwanto, Sp THT-KL dan dr.
Pahala Hanafi, SpTHT-KL. Terima kasih atas segala ilmu, keterampilan dan
bimbingannya selama ini.
Yang tercinta teman-teman sejawat PPDS Ilmu Kesehatan THT-KL Fakultas
Kedokteran USU, atas bantuan, nasehat, saran maupun kerjasamanya selama masa
pendidikan.
Yang terhormat perawat/paramedis dan seluruh karyawan/karyawati RSUP
H.Adam Malik Medan, khususnya Departemen / SMF THT-KL yang selalu membantu
dan bekerjasama dengan baik dalam menjalalani tugas pendidikan dan pelayanan
kesehatan selama ini.
Yang saya hormati, seluruh pasien-pasien yang telah secara ikhlas telah banyak
memberikan banyak hal tentang penyakit yang dideritanya kepada saya. Terima kasih
yang tak terhingga atas semua hal tersebut. Tanpa itu semua, mustahil saya
Yang saya hormati, guru-guru saya, seluruh penulis buku-buku dan jurnal-jurnal
yang pernah saya baca selama masa pendidikan , sejak pendidikan dasar hingga
pencapaian pendidikan saya sekarang ini. Terima kasih yang sebanyak-banyaknya atas
segala didikan, ilmu dan informasi yang telah diberikan kepada saya.
Yang mulia dan tercinta ayahanda H. Legimin Syaffendi dan Ibunda Hj.
Damrawati Batu Bara, ananda sampaikan rasa hormat dan terima kasih serta
penghargaan yang setinggi-tingginya atas kasih sayang yang telah dilimpahkan kepada
ananda sejak dalam kandungan, dilahirkan, dibesarkan dan diberi pendidikan yang
terbaik serta diberi contoh suri tauladan sampai saat ini. Ya Allah ampunilah dosa saya
dan dosa kedua orang tua saya, serta kasihanilah kedua orang tua saya sebagaimana
mereka mengasihi saya sejak kecil.
Yang tercinta Bapak mertua Drs H.Amalludin Hasibuan dan Dra Hj. Asni Lubis
serta kakak dan adik ipar saya yang telah banyak memberikan bantuan dan dorongan
semangat kepada saya sehingga pendidikan ini dapat saya selesaikan.
Terima kasih tiada terhingga kepada istriku tercinta dan tersayang drg Sri Astuti,
dan buah hati kembar anakku tersayang M. Naufal Pradiva dan Carissa Firja Pradiva
yang penuh kesabaran dan ketabahan telah memberi dorongan, semangat dan
inspirasi yang tiada henti pada saya dalam menyelesaikan pendidikan ini. Semoga
Allah SWT selalu memberi rahmat dan hidayahnya kepada kami sekeluarga sehingga
Kepada saudara-saudaraku tersayang kakanda Ir Ilhamdi Syahputra, adinda Amri
Nurhadi SE, drg Henny Kurnia Ningsih, M. Ridho Syaffendi, terima kasih atas yang
sebesar-besarnya atas bantuan selama ini.
Kepada seluruh kerabat dan handai tolan yang tidak dapat saya sebutkan satu
persatu, yang telah memberi bantuan, saya ucapkan terima kasih yang
sebesar-besarnya.
Kepada yang tercinta teman-taman sejawat PPDS THT-KL, saya ucapkan terima
kasih sebesar-besarnya dimana kita telah bersama-sama menjalani pendidikan, baik
dalam suka maupun duka, saling membantu dan bekerja sama sehingga terjalin rasa
persaudaraan yang erat, khususnya kepada teman sejawat satu angkatan dr Sri Juli
Astuti, dr Yuliani M. Lubis dan dr Firman Siddik yang selalu memberi dorongan dan
Akhir kata, dengan menyadari segala kekurangan dan kelemahan diri saya,
izinkanlah saya memohon maaf yang sedalam-dalamnya atas kesalahan-kesalahan
saya atau kekhilafan yang telah saya perbuat selama masa pendidikan ini baik yang
disengaja maupun tidak. Semoga Allah SWT senantiasa memberikan rahmat dan
karunianya kepada kita semua. Semoga dengan ilmu yang saya dapat akan lebih
menyadarkan saya atas kekurangan saya dan lebih mengingat saya atas
kebesaranNya, sehingga dapat saya amalkan untuk kepentingan masyarakat luas.
Amin Ya Rabbal Alamin…..
Medan, Oktober 2010
Penulis
ALERGI SEBAGAI FAKTOR RISIKO TERHADAP KEJADIAN OTITIS MEDIA SUPURATIF KRONIK (OMSK) TIPE BENIGNA
DI RSUP H. ADAM MALIK MEDAN
ABSTRAK
Pendahuluan : Otitis media supuratif kronik (OMSK) adalah radang kronis telinga tengah dengan perforasi membran timpani dan riwayat keluarnya sekret dari telinga
(otorea) lebih dari 3 bulan, baik terus menerus atau hilang timbul. Sekret mungkin
serous, mukus atau purulen. Penyakit ini terdapat pada semua bangsa diseluruh dunia
baik di negara berkembang maupun negara maju. Di negara-negara sedang
berkembang angka kejadian OMSK jauh lebih tinggi. Dari survei Depkes pada 7
propinsi di Indonesia (1996), ditemukan prevalensi OMSK 3%. Sebagian besar otitis
media kronis tampaknya berasal dari otitis media supuratif akut yang berulang. Otitis
media kronis masih sulit pengobatannya. Pada OMSK yang kebal terhadap antibiotik
dan faktor mekanis dalam telinga tengah tidak dapat menerangkan sebab dari terus
mengalirnya cairan dari telinga tengah, maka para ahli berpaling pada radang non
infeksi yaitu alergi. Oleh karena itu pada radang yang sering berulang, kemungkinan
terdapat faktor alergi sebagai latar belakang penyebab sehingga dalam
penatalaksanaan OMSK, faktor alergi tidak boleh dilupakan. Untuk melihat alergi
sebagai faktor risiko terhadap kejadian OMSK dapat dilakukan melalui tes kulit cukit
(skin prick test) pada penderita OMSK.
Metode : Penelitian ini menggunakan rancangan penelitian studi kasus kontrol. Sampel pada penelitian ini adalah penderita OMSK tipe benigna dan non OMSK yang datang
berobat ke poliklinik THT-KL FK USU/ RSUP H. Adam Malik Medan dimulai pada bulan
Maret 2009 sampai Februari 2010. Penderita berjumlah 54 orang yang terdiri dari 27
penderita OMSK tipe benigna dan 27 penderita non OMSK, yang dibatasi oleh kriteria
inklusi dan eksklusi. Pada penelitian ini dilakukan padanan (matching) antara kelompok
OMSK tipe benigna dengan kelompok non OMSK menurut jenis kelamin dan umur.
Pada sampel kasus dan kontrol dilakukan pemeriksaan uji kulit cukit. Semua data
diolah dengan bantuan program window SPPS versi 15.
Hasil penelitian : Terdapat hubungan yang signifikan antara alergi dengan OMSK tipe benigna.
Diskusi : Telah dilakukan pemeriksaan uji kulit cukit yang hasilnya dibandingkan dengan 27 orang kontrol. Alergen yang diujikan meliputi alergen inhalan dan makanan.
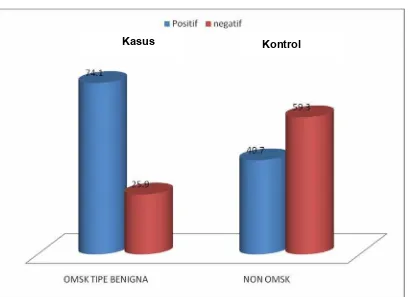
Didapatkan 74,1% penderita OMSK mempunyai reaksi positif terhadap alergen inhalan
dan makanan dibandingkan dengan kelompok kontrol sebesar 40,7%. Perbedaan
secara statistik signifikan, dengan menggunakan uji statistik regresi logistik diperoleh
nilai p = 0,015 (p < 0,05), OR (odds ratio) = 4,156 dan Interval Kepercayaan (CI 95%) =
7,512 - 13,169. Hal ini menunjukkan alergi merupakan faktor risiko OMSK. Risiko
kejadian OMSK 4.156 kali lebih sering pada orang yang menderita alergi dibandingkan
dengan orang yang tidak menderita alergi. OR = 4,156 mengindikasikan alergi
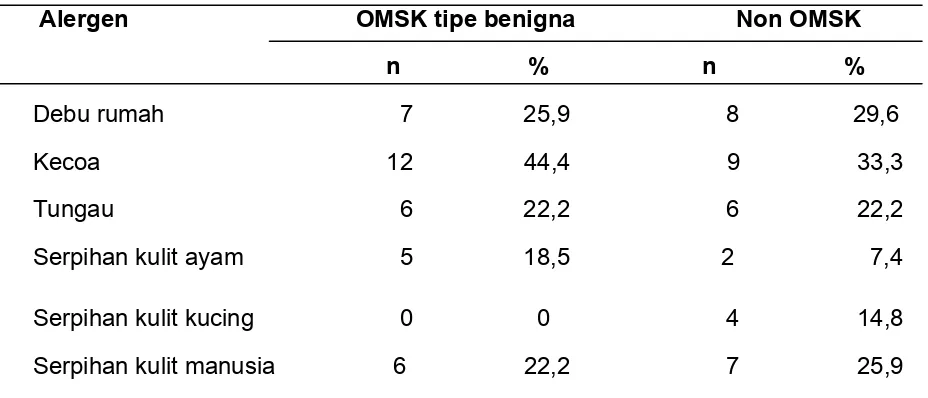
bermakna pengaruhnya terhadap OMSK. Sedangkan untuk alergen inhalan yang
mixed fungi serta serpihan kulit manusia masing-masing (25,9%). Untuk alergen
makanan yang paling banyak dijumpai adalah kepiting dan teh masing-masing (37,0%),
Kata kunci : OMSK tipe benigna, Tes kulit cukit, Alergi, Alergen
ABSTRACT
Introduction : Chronic suppurative otitis media (CSOM) type benigna is a chronic inflammation of middle ear with perforation of tympany membrane and history of otorea
more than 3 months, continuously or on an off. The secrete can be serous, mucous or
purulent. This disease can be found in all races in whole world either develoving country
or developed country. In developed country, in incidents of CSOM is much higher. From
the survey of Depkes from 7 province in Indonesia (1996), the prevalence of CSOM is
found 3%. Most of the CSOM cases, is caused by recurrent CSOM. The treatment for
CSOM is still difficult. In CSOM which is resisten to antibiotic and also because of the
mechanic factor in the middle ear it cannot be explain because the continous secrete,
that why the seintist turn to non infection inflammation which is allergy. Because of that,
in recurrent inflammation, allergic factor is cannot be forgotten because allergic factor
will be always as the background of the causes and to see wether allergic as a risk
factor in CSOM we do skin prick test for CSOM patients.
Method : This research used design of control case study as the method. The samples are patients of CSOM type benign and non CSOM which comes to polyclinic of
ENT department of USU faculty/H. Adam Malik General Hospital Medan from March
2009 until February 2010 and from 54 patients, 27 of them was CSOM type benign
which is limited from inclusion and eksclusion criteria. In this research, matching
process by gender and age CSOM type benign group and non CSOM group was be
done. For case samples and control, skin prick test also be done. And all data was
edited by using window SPPS version 15.
Result of the research : There is significant connection between allergic with CSOM type benign.
Discussion : Skin prick test has been done and the comparision of the result with 27 control. Alergent that been used was inhalant and also the food. From there 74,1% of
CSOM type benign patient has positive reaction to inhalant alergen and food compared
to control group about 40,7%. The different in significantstatistic, using statistic regretion
and logistic test, p=0,015 (p<0,05), OR (odds ratio) = 4,156 and Interval confidence (CI
95%) = 7,512 – 13,169 is found. This shows allergic was the factor risk of CSOM type
benign. The risk of CSOM type benign there is 4,156 times more often in patient with
allergic compared with non allergic patient. OR = 4,156 indicate allergic influenced in
CSOM type benign. Where else, for inhalant allergen that the most found in skin prick
test was cockroach (44,4%), house dust (29,6%) and mixed fungi with human dander
each (25,9%). For the food alergent crab and tea was the most founded each (37,0%).
DAFTAR ISI
2.4 Etiologi dan Patogenesis ... 14
2.4.2.Klasifikasi ... 18
2.4.3 Patogenesis ... 20
2.5 Alergi ... 23
2.5.1 Reaksi Hipersensitivitas tipe 1 ... 24
2.5.2 Tahap Sensitisasi ... 25
2.5.3 Reaksi Alergi Fase Cepat (RAFC) ... 25
2.5.4 Reaksi Alergi Fase Lambat (RAFL) ... 26
2.6 Diagnosis ... 27
2.6.1 Diagnosis OMSK ... 27
2.6.2 Diagnosis Alergi... 28
2.7 Penatalaksanaan ... 31
BAB 3 KERANGKA KONSEP ... 33
BAB 4 METODE PENELITIAN ... 34
4.1 Rancangan Penelitian... 34
4.2 Populasi, Sampel, Besar Sampel dan Teknik Pengambilan Sampel... 34
4.2.1 Populasi ... 34
4.2.2 Sampel ... 34
4.2.3 Besar Sampel ... ... 35
4.2.4 Teknik Pengambilan Sampel ... 36
4.3 Variabel Penelitian ... 36
4.4 Definisi Operasional ... 37
4.4.1 Otitis media supuratif kronik (OMSK) tipe benigna ... 37
4.4.2 Diagnosis Otitis media supuratif kronik tipe benigna ... 37
4.4.3 Non otitis media supuratif kronik (Non OMSK) ... 37
DAFTAR PUSTAKA ... 61
PERSONALIA PENELITIAN
Lampiran 1. Status Penelitian
Lampiran 2. Lembar Penjelasan Kepada Subyek Penelitan
Lampiran 3. Lembar Persetujuan Setelah Penjelasan
Lampiran 4. Riwayat Hidup
DAFTAR TABEL
TABEL KETERANGAN HAL
Tabel 5.1 Distribusi penderita kasus OMSK tipe benigna dan
kontrol non OMSK berdasarkan umur ………. 42
Tabel 5.2 Distribusi penderita kasus OMSK tipe benigna dan
kontrol non OMSK berdasarkan jenis kelamin ……..……….………. 43
Tabel 5.3 Distribusi penderita kasus OMSK tipe benigna ber
dasarkan telinga berair ………..…. 44
Tabel 5.4 Distribusi penderita kasus OMSK tipe benigna dan
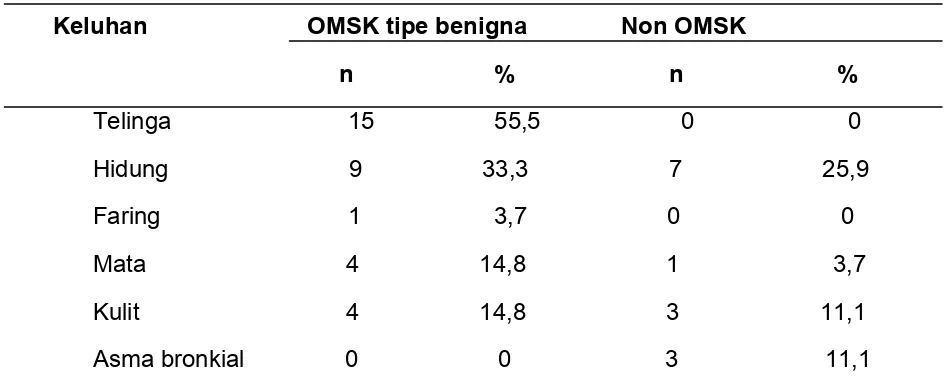
kontrol non OMSK berdasarkan keluhan alergi …..……...…..…… 44
Tabel 5.5 Distribusi penderita kasus OMSK tipe benigna dan
kontrol non OMSK berdasarkan riwayat alergi pada
keluarga …..………...…..…. 45
Tabel 5.6 Distribusi penderita kasus OMSK tipe benigna dan
kontrol non OMSK berdasarkan jenis alergen
penyebab …..……….………...…..…. 45
Tabel 5.7 Hubungan antara alergi dengan kasus OMSK tipe
Benigna dan kontrol non OMSK ……… 48
Tabel 5.8 Alergi sebagai faktor risiko terhadap kejadian OMSK
tipe benigna ……… 50
DAFTAR GAMBAR
GAMBAR KETERANGAN HAL
Gambar 5.5.1 Hubungan antara alergi dengan kasus OMSK tipe
ALERGI SEBAGAI FAKTOR RISIKO TERHADAP KEJADIAN OTITIS MEDIA SUPURATIF KRONIK (OMSK) TIPE BENIGNA
DI RSUP H. ADAM MALIK MEDAN
ABSTRAK
Pendahuluan : Otitis media supuratif kronik (OMSK) adalah radang kronis telinga tengah dengan perforasi membran timpani dan riwayat keluarnya sekret dari telinga
(otorea) lebih dari 3 bulan, baik terus menerus atau hilang timbul. Sekret mungkin
serous, mukus atau purulen. Penyakit ini terdapat pada semua bangsa diseluruh dunia
baik di negara berkembang maupun negara maju. Di negara-negara sedang
berkembang angka kejadian OMSK jauh lebih tinggi. Dari survei Depkes pada 7
propinsi di Indonesia (1996), ditemukan prevalensi OMSK 3%. Sebagian besar otitis
media kronis tampaknya berasal dari otitis media supuratif akut yang berulang. Otitis
media kronis masih sulit pengobatannya. Pada OMSK yang kebal terhadap antibiotik
dan faktor mekanis dalam telinga tengah tidak dapat menerangkan sebab dari terus
mengalirnya cairan dari telinga tengah, maka para ahli berpaling pada radang non
infeksi yaitu alergi. Oleh karena itu pada radang yang sering berulang, kemungkinan
terdapat faktor alergi sebagai latar belakang penyebab sehingga dalam
penatalaksanaan OMSK, faktor alergi tidak boleh dilupakan. Untuk melihat alergi
sebagai faktor risiko terhadap kejadian OMSK dapat dilakukan melalui tes kulit cukit
(skin prick test) pada penderita OMSK.
Metode : Penelitian ini menggunakan rancangan penelitian studi kasus kontrol. Sampel pada penelitian ini adalah penderita OMSK tipe benigna dan non OMSK yang datang
berobat ke poliklinik THT-KL FK USU/ RSUP H. Adam Malik Medan dimulai pada bulan
Maret 2009 sampai Februari 2010. Penderita berjumlah 54 orang yang terdiri dari 27
penderita OMSK tipe benigna dan 27 penderita non OMSK, yang dibatasi oleh kriteria
inklusi dan eksklusi. Pada penelitian ini dilakukan padanan (matching) antara kelompok
OMSK tipe benigna dengan kelompok non OMSK menurut jenis kelamin dan umur.
Pada sampel kasus dan kontrol dilakukan pemeriksaan uji kulit cukit. Semua data
diolah dengan bantuan program window SPPS versi 15.
Hasil penelitian : Terdapat hubungan yang signifikan antara alergi dengan OMSK tipe benigna.
Diskusi : Telah dilakukan pemeriksaan uji kulit cukit yang hasilnya dibandingkan dengan 27 orang kontrol. Alergen yang diujikan meliputi alergen inhalan dan makanan.
Didapatkan 74,1% penderita OMSK mempunyai reaksi positif terhadap alergen inhalan
dan makanan dibandingkan dengan kelompok kontrol sebesar 40,7%. Perbedaan
secara statistik signifikan, dengan menggunakan uji statistik regresi logistik diperoleh
nilai p = 0,015 (p < 0,05), OR (odds ratio) = 4,156 dan Interval Kepercayaan (CI 95%) =
7,512 - 13,169. Hal ini menunjukkan alergi merupakan faktor risiko OMSK. Risiko
kejadian OMSK 4.156 kali lebih sering pada orang yang menderita alergi dibandingkan
dengan orang yang tidak menderita alergi. OR = 4,156 mengindikasikan alergi
bermakna pengaruhnya terhadap OMSK. Sedangkan untuk alergen inhalan yang
mixed fungi serta serpihan kulit manusia masing-masing (25,9%). Untuk alergen
makanan yang paling banyak dijumpai adalah kepiting dan teh masing-masing (37,0%),
Kata kunci : OMSK tipe benigna, Tes kulit cukit, Alergi, Alergen
ABSTRACT
Introduction : Chronic suppurative otitis media (CSOM) type benigna is a chronic inflammation of middle ear with perforation of tympany membrane and history of otorea
more than 3 months, continuously or on an off. The secrete can be serous, mucous or
purulent. This disease can be found in all races in whole world either develoving country
or developed country. In developed country, in incidents of CSOM is much higher. From
the survey of Depkes from 7 province in Indonesia (1996), the prevalence of CSOM is
found 3%. Most of the CSOM cases, is caused by recurrent CSOM. The treatment for
CSOM is still difficult. In CSOM which is resisten to antibiotic and also because of the
mechanic factor in the middle ear it cannot be explain because the continous secrete,
that why the seintist turn to non infection inflammation which is allergy. Because of that,
in recurrent inflammation, allergic factor is cannot be forgotten because allergic factor
will be always as the background of the causes and to see wether allergic as a risk
factor in CSOM we do skin prick test for CSOM patients.
Method : This research used design of control case study as the method. The samples are patients of CSOM type benign and non CSOM which comes to polyclinic of
ENT department of USU faculty/H. Adam Malik General Hospital Medan from March
2009 until February 2010 and from 54 patients, 27 of them was CSOM type benign
which is limited from inclusion and eksclusion criteria. In this research, matching
process by gender and age CSOM type benign group and non CSOM group was be
done. For case samples and control, skin prick test also be done. And all data was
edited by using window SPPS version 15.
Result of the research : There is significant connection between allergic with CSOM type benign.
Discussion : Skin prick test has been done and the comparision of the result with 27 control. Alergent that been used was inhalant and also the food. From there 74,1% of
CSOM type benign patient has positive reaction to inhalant alergen and food compared
to control group about 40,7%. The different in significantstatistic, using statistic regretion
and logistic test, p=0,015 (p<0,05), OR (odds ratio) = 4,156 and Interval confidence (CI
95%) = 7,512 – 13,169 is found. This shows allergic was the factor risk of CSOM type
benign. The risk of CSOM type benign there is 4,156 times more often in patient with
allergic compared with non allergic patient. OR = 4,156 indicate allergic influenced in
CSOM type benign. Where else, for inhalant allergen that the most found in skin prick
test was cockroach (44,4%), house dust (29,6%) and mixed fungi with human dander
each (25,9%). For the food alergent crab and tea was the most founded each (37,0%).
BAB 1
PENDAHULUAN
1.1 Latar Belakang
Otitis media supuratif kronik (OMSK) adalah radang kronis telinga tengah dengan perforasi membran timpani dan riwayat keluarnya sekret dari telinga (otorea) lebih dari
3 bulan, baik terus menerus atau hilang timbul. Sekret mungkin serous, mukus atau
purulen (Soetjipto et al, 2002).
OMSK merupakan lanjutan dari episode initial otitis media akut (OMA) yang
ditandai dengan adanya sekret persisten dari telinga tengah melalui perforasi membran
timpani (WHO, 2004).
Penyakit ini terdapat pada semua bangsa diseluruh dunia baik di negara
berkembang maupun negara maju. Di negara-negara sedang berkembang angka
kejadian OMSK jauh lebih tinggi karena beberapa hal misalnya higiene yang kurang,
faktor sosioekonomi, gizi yang rendah, kepadatan penduduk serta masih ada
pengertian masyarakat yang salah terhadap panyakit ini sehingga mereka tidak berobat
sampai tuntas (Djaafar, 2003).
Dari survei Depkes pada 7 propinsi di Indonesia pada tahun 1996, ditemukan
prevalensi OMSK 3%. Angka kejadian OMSK yang rendah, di negara maju ditemukan
pada pemeriksaan berkala, pada anak sekolah yang dilakukan oleh School Health
ditemukan pada ras tertentu di negara maju, seperti Native American Apache 8,2%,
Indian Kanada 6%, dan Aborigin Australia 25% (Djaafar, 2005). Prevalensi OMSK di
Indonesia secara umum adalah 3,9% (Helmi, 2005).
Pada Survei Nasional Kesehatan Indera Penglihatan dan Pendengaran tahun
1994-1996 didapatkan prevalensi otitis media supuratif kronis antara 2,10 - 5,20%
(Farida et al, 2006). Di Makassar, prevalensi OMSK pada anak sekolah dasar sebesar
5,3% pada tahun 1970, lalu menurun menjadi 2,57% pada tahun 1994 (Kadir, 2007).
Survei prevalensi diseluruh dunia, walaupun masih bervariasi dalam hal definisi
penyakit, metode sampling serta mutu metodologi, menunjukkan beban dunia akibat
OMSK melibatkan 65 - 330 juta orang dengan telinga berair, 60% di antaranya (39 -
200 juta) menderita kurang pendengaran yang signifikan. Data poliklinik THT RSUP H.
Adam Malik Medan tahun 2006 menunjukkan pasien OMSK merupakan 26% dari
seluruh kunjungan pasien (Aboet, 2007).
Pada OMSK yang kebal terhadap antibiotik dan faktor mekanis dalam telinga
tengah tidak dapat menerangkan sebab dari terus mengalirnya cairan dari telinga
tengah, maka para ahli berpaling pada radang non infeksi yaitu alergi. Suparyadi di
Semarang pada tahun 1990 dalam penelitiannya terhadap 60 orang OMSK tipe benigna
mendapatkan 25,67% penderita kemungkinan mempunyai faktor alergi. Sri Harmadji di
Surabaya pada tahun 1991 dengan kasus yang sama mendapatkan 33,3% dari 30
Farida et al, di Makassar pada tahun 2006 mendapatkan hubungan bermakna
kejadian alergi pada OMSK benigna melalui tes kulit cukit sebesar 86,2%, menunjukkan
bahwa alergi merupakan faktor risiko OMSK benigna (Farida et al, 2006).
Lasisi et al, pada tahun 2008 di Nigeria melaporkan terdapat hubungan antara otitis
media supuratif dan alergi pada sekitar 80% pasien dengan alergi (Lasisi, 2008).
Sebagian otitis media kronis masih sulit pengobatannya. Para dokter biasanya
beramsumsi bahwa setiap radang hanya diakibatkan oleh infeksi kuman sesuai uji
keberadaan bakteri. Akibatnya antibiotik yang lebih sering diresepkan untuk mengobati
kegagalan pengobatan radang dan mungkin akan gagal lagi. Karena itu pada radang
yang sering berulang, kemungkinan terdapat faktor alergi sebagai latar belakang
penyebab sehingga dalam penanganan OMSK, faktor alergi tidak boleh dilupakan
(Farida et al, 2006).
Sehubungan dengan penelitian-penelitian yang dikemukakan diatas peneliti tertarik
untuk melakukan penelitian guna mengetahui hubungan alergi dengan kejadian otitis
media supuratif kronik tipe benigna di RSUP H.Adam Malik Medan. Dimana sampai
saat ini belum ada data berkaitan dengan hal itu di RSUP H.Adam Malik Medan.
1.2 Rumusan Masalah
Berdasarkan pengamatan yang diuraikan dalam latar belakang diatas, dapat dirumuskan masalah, yaitu apakah alergi merupakan faktor risiko terhadap kejadian
1.3 Hipotesa Penelitian
Alergi merupakan faktor risiko terhadap kejadian otitis media supuratif kronik tipe benigna.
1.4 Tujuan Penelitian
1.4.1 Tujuan Umum :
Untuk mengetahui risiko alergi terhadap kejadian otitis media supuratif kronik tipe
benigna di RSUP H.Adam Malik Medan
1.4.2 Tujuan Khusus :
a. Risiko alergi terhadap kejadian otitis media supuratif kronik tipe benigna
b. Untuk mengetahui alergen terbanyak yang dijumpai berdasarkan tes kulit cukit.
1.5 Manfaat Penelitian
1.5.1 Membuktikan peran alergi sebagai faktor risiko terhadap kejadian otitis media
supuratif kronik tipe benigna
1.5.2 Diharapkan dapat meningkatkan pelayanan diagnostik dan penatalaksanaan
pada pasien OMSK tipe benigna dengan memperhatikan tanda-tanda alergi
1.5.3 Sebagai pengembangan keilmuan di bidang Ilmu Kesehatan Telinga Hidung
BAB 2
TINJAUAN KEPUSTAKAAN
2.1 Anatomi telinga tengah
Telinga tengah terdiri dari membran timpani, kavum timpani, tuba Eustacius dan
prosesus mastoideus (Moore, 1989 ; Dhingra, 2004).
2.1.1 Membran timpani
Membran timpani di bentuk dari dinding lateral kavum timpani yang memisahkan
liang telinga luar dari kavum timpani. Membran timpani mempunyai ukuran panjang
vertikal rata-rata 9 -10 mm, diameter 8 - 9 mm dan tebalnya kira-kira 0,1 mm. Membran
timpani miring ke medial dari posterior superior ke anterior inferior, membentuk sudut
kira-kira 140º antara kavum timpani dan liang telinga luar (Moore, 1989).
Membran timpani terdiri dari tiga lapisan. Lapisan skuamosa membatasi telinga luar
sebelah medial, lapisan mukosa membatasi telinga tengah sebelah lateral dan jaringan
fibrosa terletak diantara kedua lapisan tersebut. Lapisan fibrosa terdiri dari serat
melingkar dan serat radial yang menjadikan bentuk dan konsistensi membran timpani.
Serat-serat radial masuk kedalam perikondrium lengan maleus dan kedalam anulus
fibrosa, membentuk gambaran kerucut yang penting secara fungsional. Serat melingkar
memberikan kekuatan bagi membran timpani telinga tanpa mempengaruhi vibrasi,
dibantu oleh beberapa serat tegak lurus yang memperkuat bentuknya. Sifat arsitektur
membran timpani membuatnya dapat menyebarkan energi vibrasi secara ideal (Austin,
1997).
Membran timpani dibagi dalam dua bagian :
a. Pars tensa, merupakan bagian terbesar dari membran timpani. Bagian
pinggirnya menebal membentuk jaringan cincin fibrokartilaginous yang disebut
dengan annulus timpanikus yang terdapat didalam sulkus timpanikus. Bagian
sentral dari pars tensa melekuk kedalam ke ujung maleus disebut umbo. Refleks
cahaya dapat terlihat memancar dari ujung maleus ke pinggir membran timpani
di kuadran anteroinferior.
b. Pars flaksida (Shrapnel’s membrane), terletak diatas prosesus lateral maleus
antara notch of Rivinus dan plika maleolaris anterior dan plika maleolaris
posterior (Dhingra, 2004).
c.
2.1.2 Kavum timpani (Telinga tengah)
Telinga tengah (kavum timpani) terdiri dari suatu ruang yang terletak di antara membran timpani dan kapsul telinga dalam, tulang-tulang dan otot yang terdapat di
dalamnya beserta penunjangnya, tuba Eustachius dan sistem sel-sel udara mastoid.
Batas-batas superior dan inferior membran timpani membagi kavum timpani menjadi
epitimpanum atau atik, mesotimpanum dan hipotimpanum (Austin, 1997).
Hipotimpanum adalah suatu ruang dangkal yang terletak lebih rendah dari
membran timpani. Permukaan tulang pada bagian ini tampak seperti gambaran kerang
karena adanya sel-sel udara berbentuk cangkir. Dinding ini menutupi bulbus yugularis.
Kadang-kadang suatu celah pada dinding ini menyebabkan sebagian bulbus yugularis
Mesotimpanum, disebelah medial dibatasi oleh kapsul otik, yang letaknya lebih
rendah daripada nervus fasial pars timpani. Suatu penonjolan yang melengkung pada
bagian basal kohlea terletak tepat disebelah medial membran timpani dan disebut
promontorium. Didalam promontorium terdapat beberapa saluran-saluran berisi
saraf-saraf yang membentuk pleksus timpanikus. Disebelah posterior promontorium pada
bagian superior terdapat foramen ovale (vestibuler) dan pada bagian inferior terdapat
foramen rotundum (kohlear), yang keduanya terletak pada dasar suatu lekukan. Kedua
lekukan tersebut berhubungan pada batas posterior mesotimpanum melalui suatu fosa
yang dalam, yaitu sinus timpanikus. Pada foramen ovale terdapat lempeng kaki stapes
yang terletak pada bidang sagital. Foramen rotundum terlindung dari penglihatan
karena bagian ini terletak pada bidang melintang sebelah anterior suatu tepi penonjolan
dari promontorium. Foramen rotundum ditutupi oleh suatu membran yang tipis yaitu
membran timpani sekunder. Dinding posterior mesotimpanum dibentuk oleh tulang
yang menutupi saraf fasial pars desendens. Tulang ini biasanya mempunyai sel-sel
pneumatisasi dan sering mempunyai hubungan dengan sistem sel udara mastoid.
Sebelah superior dinding ini terdapat suatu penonjolan berbentuk kerucut yang disebut
eminensia piramid, melindungi muskulus stapedius dan tendonnya. Suatu cabang saraf
ke-7 menginervasi otot tersebut. Disebelah lateral eminensia piramid terdapat foramen
untuk nervus korda timpani yang berjalan dibagian inferior melalui suatu saluran untuk
bergabung dikanalis fasial atau pada foramen stilomastoid (Austin, 1997).
Suatu ruang yang secara klinis sangat penting ialah sinus posterior atau resesus
fasial yang terdapat disebelah lateral kanalis fasial dan prosesus piramidal. Dibatasi
brevis inkus yang melekat ke fosa inkudis. Ruang ini memanjang dari ruang telinga
tengah posterosuperior ke aditus ad antrum dan penyakit sering tersembunyi disini.
Pendekatan terhadap ruang ini dari antrum mastoid akan membuka struktur timpanum
posterior dan nervus fasial (Austin, 1997).
Bagian anterior saluran fasial pars timpani ditandai oleh penonjolan berbentuk
pengait di ujung oleh posterior saluran otot tensor timpani, yaitu prosesus kokleariform
yang membuat tendon muskulus tensor tersebut membelok kelateral kedalam telinga
tengah. Saluran muskulus tensor timpani berjalan kedepan ke dalam permukaan
superior tuba Eustachius dan merupakan tanda batas anterosuperior mesotimpanum
(Austin, 1997).
Pada dinding anterior mesotimpanum terdapat orificium timpani tuba Eustacius pada
bagian superior dan membentuk bagian tulang dinding saluran karotis asenden pada
bagian inferior. Dinding ini biasanya mengalami pneumatisasi yang baik dan dapat
dijumpai bagian-bagian tulang yang lemah (Austin, 1997).
Dalam epitimpanum terdapat inkus dan maleus. Di bagian superior epitimpanum
dibatasi oleh suatu penonjolan tipis os petrosus, yaitu tegmen timpani yang merupakan
kelanjutan tegmen mastoid posterior. Dinding medial atik dibentuk oleh kapsul atik yang
ditandai oleh tonjolan kanalis semisirkuler lateral. Pada bagian anterior terdapat bagian
ampula kanalis superior, dan lebih anterior ada gangglion genikulatum yang merupakan
tanda ujung anterior ruang atik. Dinding anterior terpisah dari maleus oleh suatu ruang
yang sempit, dan disini dapat dijumpai muara se-sel udara yang membuat pneumatisasi
berlanjut ke arah lateral sebagai dinding liang telinga luar bagian tulang sebelah atas.
Di posterior, atik menyempit menjadi jalan masuk ke antrum mastoid, yaitu aditus ad
antrum (Austin, 1997).
2.1.3 Tuba Eustachius
Tuba Eustachius menghubungkan rongga telinga tengah dengan nasofaring.
Bagian lateral tuba Eustachius adalah yang bertulang, sementara duapertiga bagian
medial bersifat kartilaginosa. Origo otot tensor timpani terletak disebelah atas bagian
bertulang sementara kanalis karotikus terletak dibagian bawahnya. Bagian bertulang
rawan berjalan melintasi dasar tengkorak untuk masuk ke faring diatas otot konstriktor
superior. Bagian ini biasanya tertutup tetapi dapat dibuka melalui kontraksi otot levator
palatinum dan tensor palatinum yang masing-masing disarafi pleksus faringealis dan
saraf mandibularis. Tuba Eustachius berfungsi untuk menyeimbangkan tekanan udara
pada kedua sisi membran timpani (Liston, 1997).
Pada orang dewasa perbedaan tinggi muara tuba Eustachius di kavum timpani dan
nasofaring sekitar 25 mm. Tuba Eustachius panjangnya 30 sampai 40 mm, pada anak
ukurannya lebih pendek dan lebih datar. Dinding tuba Eustachius mempunyai bagian
tulang rawan yang merupakan 2/3 seluruh panjangnya mulai dari muaranya di kavum
timpani, sedangkan 1/3 bagian yang lain berdinding tulang rawan, turun ke arah
nasofaring. Dinding tulang rawan ini tidak lengkap, dinding bawah dan lateral bawah
merupakan jaringan ikat yang bergabung dengan m. tensor dan levator veli palatini.
pada tuba ini, udara lebih sukar masuk ke kavum timpani dari pada keluar (Helmi,
2005).
Fungsi tuba Eustachius :
1. Mengatur ventilasi dari telinga tengah dan memelihara keseimbangan tekanan
pada kedua sisi dari membran timpani.
2. Drainase dari telinga tengah.
3. Melindungi dari tekanan suara nasofaring dan sekret dari nasofaring (Kumar,
1996).
Tuba biasanya tertutup dan akan terbuka melalui kontraksi aktif otot tensor veli
palatini pada saat menelan, atau saat menguap atau membuka rahang. Ventilasi
memungkinkan keseimbangan tekanan atmosfer pada kedua sisi membran timpani.
Tuba akan membuka melalui kerja otot bilamana terdapat perbedaan tekanan sebesar
20 hingga 40 mmHg. Untuk melakukan fungsi ini, diperlukan otot tensor veli palatini
yang utuh (Paparella, 1997).
2.1.4 Prosesus mastoid
- Pneumatisasi
Sistem sel udara pneumatik tumbuh sehubungan dengan pembesaran tulang
temporal sebagai suatu penumbuhan ke luar dari telinga tengah dan antrum.
Kelompok-kelompok sel udara dapat diklasifikasikan berdasarkan asal perkembangannya. Sel-sel
yang berkembang dari antrum merupakan kelompok terbesar, terbentuk di dalam
prosesus mastoid yang membesar. Sel-sel mastoid terletak di sebelah luar suatu
dan prosesus timpani os skuama (sutura petroskuamosa) yang dikenal dengan nama
septum korner. Sebelah dalam septum ini dijumpai sel-sel antrum yang merupakan
perluasan antrum asli ke arah medial ke dalam os petrosa. Perluasan tersebut dapat
terjadi jauh ke dalam petrosa sampai ke pinggir kanalis semisirkuler dan kanal auditori
interna. Sinus sigmoid mungkin dikelilingi oleh suatu kelompok sinus yang dapat
meluas ke skuama. Perluasan sel-sel tersebut ke arah anterior dan lateral dapat
mencapai zigoma (sel-sel zigoma) dan berhubungan dengan atik. Sel-sel ujung mastoid
kadang-kadang membentuk suatu daerah koalesens yang besar di ujung prosesus
mastoid (Austin, 1997).
Mastoid terdiri dari sebuah tulang korteks dengan sebuah “sarang lebah
(honeycomb)” dari sel udara dibawahnya. Tergantung dari pertumbuhan sel udara,
mastoid dibagi tiga tipe :
1. Well-pneumatised atau cellular, sel-sel mastoid pertumbuhannya baik dan septa
tipis.
2. Diploetic, mastoid terdiri dari marrow spaces dan sedikit sel-sel udara.
3. Sclerotic atau acellular, tidak dijumpai sel-sel atau marrow spaces (Dhingra,
2004).
2.1.5 Vaskularisasi kavum timpani
Vaskularisasi kavum timpani berasal dari cabang-cabang kecil arteri karotis
eksterna. Cabang-cabang pembuluh darah kecil tersebut adalah: a.timpani anterior
petrotimpani. Arteri ini mendarahi bagian anterior kavum timpani termasuk mukosa
membran timpani.
a. Arteri timpani posterior yang merupakan cabang stilomastoid yang dapat berasal
dari a. aurikularis posterior atau a. oksipital. A.timpani posterior masuk ke kavum
timpani bersama korda timpani lalu mendarahi bagian posterior kavum timpani.
b. Arteri timpani inferior yang berasal dari cabang asendens a. karotis eksterna
yang masuk ke kavum timpani melalui kanalikulus timpani bersama dengan
cabang timpani n. IX lalu mendarahi terutama bagian inferior kavum timpani.
c. Arteri petrosus superfisialis dan a. timpani superior yang merupakan
cabang-cabang a. meningea media yang masuk ke kavum timpani masing-masing
melalui lubang kecil di tegmen timpani dan melalui fisura petroskuamosa, lalu
mendarahi bagian superior kavum timpani.
d. Arteri karotikotimpani yang merupakan satu-satunya cabang berasal dari a.
karotis interna, masuk ke kavum timpani dengan menembus lamina tulang tipis
yang membatasi kanalis karotikus dengan telinga tengah (Helmi, 2005).
Aliran vena jalan seiring dengan arterinya untuk bermuara pada sinus petrosus
superior dan pleksus pterigoideus (Helmi, 2005).
2.2 Definisi
Otitis media supuratif kronis adalah radang telinga tengah dengan perforasi
membran timpani dan riwayat keluarnya sekret dari telinga (otorea) tersebut lebih dari 2
bulan, baik terus menerus atau hilang timbul. Sekret mungkin encer atau kental, bening
WHO menentukan batasan waktu 2 minggu (Helmi, 2005). Bailey dan Scott-Brown’s
mengatakan batasan waktu OMSK adalah lebih dari 3 bulan (Canter, 1997 ; Kenna,
2006).
2.3 Kekerapan
Prevalensi OMSK di Indonesia secara umum adalah 3,9%. Pasien OMSK
merupakan 25% dari pasien-pasien yang berobat di poliklinik THT di RS Cipto
Mangunkusumo, Jakarta (Helmi, 2005). Data poliklinik THT RSUP H. Adam Malik
Medan tahun 2006 menunjukkan pasien OMSK merupakan 26% dari seluruh kunjungan
pasien (Aboet, 2007). Di negara lain prevalensinya bervariasi dari negara ke negara,
WHO mengklasifikasinya menjadi negara berprevalensi paling tinggi (>4%), tinggi
(2-4%), rendah (1-2%), paling rendah (<1%). Negara berprevalensi paling tinggi termasuk
Tanzania, India, Kepulauan Salomon, Guam, Aborigin Australia dan Greenland. Negara
dengan prevalensi tinggi termasuk Nigeria, Angola, Mozambique, Republik of Korea,
Thailand, Philippines, Malaysia, Vietnam, Micronesia, China, Eskimos. Negara
berprevalensi rendah termasuk Brazil, Kenya. Sedangkan negara berprevalensi paling
rendah adalah Gambia, Saudi Arabia, Israel, Australia, United Kingdom, Denmark,
Finland, American Indians. Indonesia belum masuk daftar, melihat klasifikasi itu
Indonesia masuk dalam Negara dengan OMSK prevalensi tinggi (Helmi, 2005 ; WHO,
2004).
Beberapa peneliti melaporkan bahwa OMSK tipe benigna mempunyai hubungan
dengan faktor alergi. Suparyadi pada tahun 1990 di Semarang dalam penelitiannya
mempunyai faktor alergi. Sri Harmadji pada tahun 1991 di Surabaya dengan kasus
yang sama mendapatkan 33,3% dari 30 penderita kemungkinan faktor alergi (Harmadji,
1993). Farida et al, pada tahun 2006 di Makassar mendapatkan hubungan bermakna
kejadian alergi pada OMSK benigna melalui tes kulit cukit sebesar 86,2%, menunjukkan
bahwa alergi merupakan faktor risiko OMSK benigna (Farida et al, 2006). Lasisi et al,
pada tahun 2008 di Nigeria melaporkan terdapat hubungan antara otitis media supuratif
dan alergi pada sekitar 80% pasien dengan alergi (Lasisi, 2008).
2.4 Etiologi dan Patogenesis
2.4.1 Etiologi
Menurut Ballenger faktor-faktor yang menyebabkan infeksi telinga tengah supuratif menjadi kronis sangat majemuk, antara lain :
1. Gangguan fungsi tuba Eustachius yang kronis akibat :
a.infeksi hidung dan tenggorok yang kronis atau berulang.
b.obstruksi anatomi tuba Eustachius partial atau total.
2. Perforasi membran timpani yang menetap.
3. Terjadinya metaplasia skuamosa atau perubahan patologik menetap lainnya
pada telinga tengah.
4. Obstruksi menetap terhadap aerasi telinga tengah atau rongga mastoid. Hal ini
dapat disebabkan oleh jaringan parut, penebalan mukosa, polip, jaringan
granulasi atau timpanosklerosis.
5. Terdapat daerah-daerah dengan sekuester atau osteomielitis persisten dimastoid.
6. Faktor-faktor konstitusi dasar seperti alergi, kelemahan umum atau perubahan
pertahanan tubuh (Ballenger, 1997).
Terjadinya OMSK hampir selalu dimulai dengan otitis media berulang pada anak,
jarang yang dimulai setelah dewasa. Terjadinya otitis media disebabkan multifaktor
antara lain infeksi virus atau bakteri, gangguan fungsi tuba, alergi, kekebalan tubuh,
lingkungan dan sosial ekonomi. Anak lebih mudah mendapat infeksi telinga tengah
karena struktur tuba anak yang berbeda dengan dewasa serta kekebalan tubuh yang
belum berkembang sempurna sehingga bila terjadi infeksi saluran napas atas maka
otitis media merupakan komplikasi yang sering terjadi. Fokus infeksi biasanya berasal
dari nasofaring (adenoiditis, tonsilitis, rinitis, sinusitis) mencapai telinga tengah melalui
tuba Eustacius (Helmi, 2005).
Secara umum OMSK dapat disebabkan oleh:
1.Lingkungan
Dalam berbagai penelitian, dijumpai hubungan yang erat antara pasien OMSK dan
sosial ekonomi, dimana insidens yang tinggi dijumpai pada sosial ekonomi yang rendah
(Browning, 1997). Prevalensi lebih tinggi berkisar 5-6 kali lebih banyak dibanding
Mayoritas peneliti dari berbagai negara melaporkan faktor yang berpengaruh
terhadap otitis media antara lain:
1.Kondisi sosial ekonomi
2.Kebersihan perorangan (personal hygiene)
3.Jumlah keluarga dalam satu keluarga
4.Kondisi tempat tinggal
5.Malnutrisi
6.Kurangnya sarana kesehatan
7.Kurangnya pengobatan pada stadium dini (Mangape, 1995).
2.Genetik
Hubungan antara faktor genetik dengan terjadinya OMSK masih menjadi
pertanyaan sehubungan dengan adanya kecenderungan pada ras tertentu untuk
terjadinya OMSK. Sebagai contoh diduga bahwa ras kulit putih Amerika lebih
cenderung menderita OMSK dibandingkan ras negro Amerika (Browning, 1997).
Peran faktor genetik masih diperdebatkan akhir-akhir ini, khususnya apakah insiden
OMSK berhubungan dengan ukuran sel-sel udara mastoid yang diduga telah terganggu
secara genetik. Secara histologis, tidak diragukan lagi bahwa dengan adanya proses
inflamasi yang berulang, maka sel-sel udara mastoid menjadi lebih sklerotik secara
3.Riwayat otitis media sebelumnya
Secara umum dikatakan bahwa otitis media kronis merupakan sekuele dari otitis media akut dan otitis media efusi, tetapi tidak diketahui faktor apa yang menyebabkan
mengapa satu telinga berlanjut menjadi kondisi yang kronis, sedangkan telinga lainnya
tidak (Browning, 1997).
4.Faktor infeksi
Bakteri hampir selalu dijumpai pada isolasi mukopus atau dari mukosa telinga
tengah pada otitis media kronis yang aktif. Proporsi berbagai organisme berbeda-beda
diantara beberapa penelitian, tetapi organisme yang paling banyak dijumpai adalah
bakteri gram negatif, bowel-type flora dan kadang-kadang dijumpai berbagai organisme
yang berbeda dari satu telinga (Browning, 1997).
Telah terbukti bahwa bakteri dapat menghasilkan substansi yang mempengaruhi
fungsi silia sehingga akan menyebabkan stasis sekresi didalam telinga tengah. Selain
itu juga diketahui bahwa kolonisasi polimikrobial menyebabkan kerusakan yang lebih
hebat dibandingkan dengan monomikrobial (Browning, 1997).
5.Infeksi saluran napas
Sebagian besar pasien mengeluh keluarnya cairan dari telinga setelah mengalami
infeksi saluran napas atas. Dalam hal ini diduga infeksi virus akan mempengaruhi
mukosa telinga tengah sehingga kurang resisten terhadap organisme yang secara
normal memang ditemukan didalam telinga tengah sehingga memudahkan
6.Autoimun
Penderita dengan penyakit autoimun cenderung mempunyai insiden yang lebih
tinggi terhadap OMSK (Browning, 1997).
7.Alergi
Walaupun sebagian penulis menganggap alergi merupakan faktor yang penting,
tetapi tetap harus dibuktikan bahwa individu dengan alergi mempunyai insidens OMSK
yang lebih tinggi dibandingkan dengan non-alergi (Browning, 1997).
8.Gangguan fungsi tuba Eustachius
Pada otitis media kronis yang aktif, tuba Eustachius sering mengalami sumbatan
akibat edema, tetapi apakah hal ini merupakan fenomena primer atau sekunder tetap
tidak diketahui. Pada telinga yang inaktif, berbagai metode telah digunakan untuk
mengevaluasi fungsi tuba Eustacius dan sebagian besar menduga bahwa tuba telah
gagal untuk mengembalikan tekanan negatif dalam telinga tengah menjadi normal
(Browning, 1997).
2.4.2 Klasifikasi
Secara klinis, OMSK dibagi dalam dua tipe :
1.Tipe tubotimpanik
Di sebut juga tipe benigna, meliputi bagian anteroinferior dari telinga tengah dan
berhubungan dengan perforasi sentral. Tidak ada dijumpai komplikasi yang
2.Tipe atikoantral
Di sebut juga tipe berbahaya atau danger tipe, meliputi bagian posterosuperior
dari telinga tengah (atik, antrum dan mastoid) dan berhubungan dengan
perforasi atik atau perforasi marginal. Penyakit ini sering berhubungan dengan
proses erosi tulang seperti kolesteatoma, granulasi atau osteitis. Risiko
terjadinya komplikasi tinggi pada tipe ini (Dhingra, 2004).
Tipe jinak (benigna) biasanya didahului dengan gangguan fungsi tuba yang
menyebabkan kelainan kavum timpani, disebut juga tipe mukosa karena proses
peradangannya biasanya hanya pada mukosa telinga tengah. Tipe bahaya
(atikoantaral) karena proses biasanya dimulai di daerah atik, disebut juga tipe tulang
karena penyakit menyebabkan erosi tulang. Di Indonesia tipe bahaya lebih terkenal
sebagai tipe maligna (Helmi, 2005).
Faktor predisposisi (predisposing factors) pada penyakit tubotimpanal adalah:
1.Infeksi saluran napas atas yang berulang, nasal alergi, rinosinusitis kronis.
2.Pembesaran adenoid pada anak-anak, tonsilitis kronis.
3.Mandi dan berenang dikolam renang, mengorek telinga dengan alat yang
terkontaminasi.
4.Malnutrisi dan hipogammaglobulinemia
2.4.3 Patogenesis
Patogenesis OMSK benigna terjadi karena proses patologi telinga tengah, pada
tipe ini didahului oleh kelainan fungsi tuba maka disebut juga sebagai penyakit
tubotimpanik. Terjadinya OMSK hampir selalu dimulai dengan otitis media berulang
pada anak, jarang dimulai setelah dewasa. Terjadinya otitis media disebabkan
multifaktor antara lain infeksi virus atau bakteri, gangguan fungsi tuba, alergi, kekebalan
tubuh, lingkungan dan sosial ekonomi. Anak lebih mudah mendapat infeksi telinga
tengah karena struktur tuba anak yang berbeda dengan dewasa serta kekebalan tubuh
yang belum berkembang sempurna sehingga bila terjadi infeksi saluran nafas atas,
maka otitis media merupakan komplikasi yang sering terjadi. Fokus infeksi biasanya
berasal dari nasofaring (adenoiditis, tonsilitis, rinitis, sinusitis), mencapai telinga tengah
melalui tuba Eustachius. Kadang-kadang infeksi berasal dari telinga luar masuk ke
telinga tengah melalui perforasi membran timpani, maka terjadilah proses inflamasi. Bila
terbentuk pus akan terperangkap didalam kantong mukosa telinga tengah. Dengan
pengobatan yang cepat dan adekuat dan dengan perbaikan fungsi ventilasi telinga
tengah, biasanya proses patologis akan berhenti dan kelainan mukosa akan kembali
normal. Bila terjadi perforasi membran timpani yang permanen, mukosa telinga tengah
akan terpapar ke dunia luar sehingga memungkinkan terjadinya infeksi berulang setiap
waktu. Hanya pada beberapa kasus keadaan telinga tengah tetap kering dan pasien
tidak sadar akan penyakitnya. Bila terjadi infeksi maka mukosa telinga tengah tampak
Mukosa telinga tengah yang normal memperlihatkan kurang dalam sel-sel imunokompeten pada beberapa penelitian sebelumnya, tetapi sel-sel itu diaktivasi
dengan infeksi mikroba, telinga tengah dapat menjadi tempat yang aktif secara
imunologi, baik dengan imunitas mukosa atau imunitas sistemik, sama halnya dengan
imunitas untuk melawan berbagai kuman patogen. Karena itu dapat juga diterangkan
bahwa epitel mukosa telinga tengah dapat diaktivasi untuk menghasilkan berbagai
kemokin (seperti IL-8 melalui Toll-like receptors) dan perekrutan sel-sel imunokompeten
ke telinga tengah bersama sama dengan sistem imun di sistem dibagian lain mukosa
dalam mengekspresikan suatu respon imun lokal pada telinga tengah selama suatu
otitis media (Barenkam et al, 2003).
Sebagai respons alergi terjadi sekresi berbagai mediator dan sitokin yang
mempengaruhi terjadinya inflamasi dan kondisi ini dapat berulang hingga kronis.
Interleukin-1 (IL-1) merupakan sitokin yang kadarnya tinggi pada pasien-pasien OMSK.
Demikian juga tumor necrosis factor-α (TNF-α). Selain faktor fungsi tuba, patogenesis
OMSK juga dipengaruhi oleh faktor mukosa telinga tengah sebagai target organ alergi.
Pada biopsi mukosa telinga tengah didapatkan esinophilic cationic protein (ECP), IL-5
dan binding major protein (BMP) yang lebih tinggi pada pasien otitis media dibanding
dengan pasien non otitis media (Restuti, 2006).
Penyakit alergi THT seperti halnya penyakit alergi pada umumnya adalah suatu
reaksi abnormal yang bersifat khas, timbul pada orang yang berbakat alergi (atopi) dan
terjadi bila ada kontak dengan suatu bahan tertentu (alergen). Penyakit ini sebagai
manifestasi reaksi antigen antibodi. Pada kontak pertama dengan antigen/alergen tubuh
Pada keadaan ini orang tersebut sudah siap untuk mendapatkan penyakit alergi. Pada
kontak ulang dengan alergen yang sama, maka alergen akan menempel pada IgE pada
permukaan sel mastosit/basofil tersebut sehingga menyebabkan degranulasi sel-sel
mastosit/basofil, sehingga terlepaslah bahan-bahan mediator antara lain histamin.
Bahan-bahan mediator ini akan berkumpul pada organ sasaran antara lain pada kulit
liang telinga luar, mukosa telinga, hidung dan tenggorok sehingga menimbulkan reaksi
alergi. Mukosa kavum timpani merupakan salah satu organ sasaran, hal ini dijelaskan
oleh Siegel :
1. Telinga tengah berfungsi sebagai ”Shock organ”.
2. Merupakan perluasan dari reaksi alergi saluran napas bagian atas
(Harmadji, 1993).
Dari berbagai penelitian, ditemukan bahwa inflamasi yang disebabkan oleh reaksi
alergi pada saluran napas atas dan bawah berhubungan dengan sitokin-sitokin yang
dihasilkan oleh sel Th2 seperti interleukin-4 (IL-4) dan IL-5. Proses ini merupakan hasil
dari infiltrasi eosinofil yang merupakan karakteristik dari respon alergi. IL-4 membantu
produksi IgE oleh sel-sel B dan mengatur adhesi molekul sel vaskular pada sel endotel,
yang lebih jauh akan membantu transmigrasi eosinofil ke jaringan. IL-5 bertindak
sebagai faktor penstimulasi koloni (colony stimulating factor) untuk eosinofil, dan
membantu proliferasi eosinofil serta diferensiasinya dijaringan (Wright et al, 2000).
Peningkatan sekresi IgE didalam telinga tengah tinggi pada OMSK dibanding
OMA. Maka alergi berperan pada OMSK dan IgE meningkat didalam sekresi otitis
2.5 Alergi
Penyakit alergi merupakan reaksi hipersensitivitas dari organ yang terkena. Istilah
atopi adalah didapatkannya IgE hiperresponsif, sedangkan alergi adalah ekspresi klinis
dari penyakit yang dimediatori oleh IgE. Pasien atopi dapat mempunyai atau tidak
mempunyai gejala alergi. Frekwensi atopi di negara-negara berkembang adalah
30-40%, tetapi hanya sebagian yang menderita alergi, yaitu asma bronkial alergi 5-10%,
rinitis alergi 10-20% dan alergi makanan 1-3% (Mahdi, 2008).
Pada penyakit karena alergi/atopi bila dirangsang dengan alergen, timbul reaksi
pembentukan IgE sedangkan pada orang normal tidak terjadi. IgE antibodi terikat pada
Fc reseptor dipermukaan sel mastosit dan basofil, ini tidak berbahaya apabila tidak
terpapar dengan antigen yang sama. Ikatan antigen dengan IgE antibodi menjembatani
antibodi dengan reseptor dan merangsang lepasnya granula yang berisi histamin serta
mediator lainnya (Mahdi, 2008).
Pada individu yang cenderung alergi, paparan terhadap beberapa antigen
menyebabkan beberapa antigen menyebabkan aktivasi sel Th2 dan produksi IgE.
Individu normal tidak mempunyai respon Th2 yang kuat terhadap sebagian besar
antigen asing. Ketika beberapa individu terpapar antigen seperti protein pada serbuk
sari (pollen), makanan tertentu, racun pada serangga, kutu binatang dan lain-lain,
respon sel T yang dominan adalah pembentukan sel Th2. Individu yang atopi dapat
alergi terhadap satu atau lebih alergen diatas. Hipersensitivitas tipe cepat terjadi
sebagai akibat dari aktivasi sel Th2 yang berespon terhadap antigen protein atau zat
kimia yang terikat pada protein. Antigen yang menimbulkan reaksi hipersensitivitas tipe
Interleukin (IL) 4 dan IL 13 yaitu sebagian dari sitokin yang disekresi oleh sel Th2,
akan menstimulasi limfosit B yang spesifik terhadap antigen asing untuk berdiferensiasi
menjadi sel plasma yang kemudian memproduksi IgE. Oleh sebab itu, individu yang
atopi akan memproduksi IgE dalam jumlah besar sebagai respon terhadap antigen
yang tidak akan menimbulkan respon IgE pada sebagian besar orang. Kecenderungan
ini mempunyai dasar genetika yang kuat dengan banyak gen yang berperan. Hubungan
antara genetik dan imunologik kemungkinan terletak pada keseimbangan antara sel
Th1 dan Th2 merupakan faktor penting. Sekarang telah diketahui bahwa orang-orang
dengan penyakit alergi didapatkan peningkatan sel Th2 mempunyai nilai prediksi
peningkatan kadar Th2. Produksi sitokinnya seperti IL4 dan IL6 akan meningkat,
sebaliknya pada orang-orang tanpa gejala alergi produksi Th2 rendah (Munasir et al,
2007; Mahdi, 2008).
2.5.1 Reaksi Hipersensitivitas tipe 1
Alergi merupakan reaksi hipersensitivitas tipe I, alergen yang masuk kedalam
tubuh menimbulkan respon imun dengan dibentuknya IgE. Reaksi ini diawali dengan
tahap sensitisasi dan diikuti dengan reaksi alergi. Reaksi alergi yang ditimbulkan terdiri
dari dua fase, yaitu reaksi alergi fase cepat (RAFC) dan reaksi alergi fase lambat
(RAFL). Reaksi fase cepat berlangsung sampai satu jam setelah kontak dengan
alergen, dan mencapai puncaknya pada 15-20 menit pasca pajanan alergen,
sedangkan RAFL berlangsung 2-4 jam kemudian, dengan puncak reaksi pada 6-8 jam
setelah pajanan dan dapat berlangsung 24-48 jam (Sumarman, 2001 ; Irawati et al,
2.5.2. Tahap Sensitisasi
Reaksi alergi dimulai dengan respons pengenalan alergen oleh sel darah putih,
yaitu sel makrofag, monosit atau sel dendritik. Sel-sel tersebut berperan sebagai
antigen presenting sel (APC) atau sel penyaji dan berada di mukosa saluran napas. Sel
penyaji akan menangkap alergen yang menempel pada permukaan mukosa, yang
kemudian setelah diproses akan dibentuk fragmen pendek peptida imunogenik.
Fragmen ini akan bergabung dengan molekul-molekul HLA-kelas II membentuk
kompleks peptid-MHC-kelas II yang kemudian akan dipresentasikan pada limfosit T
yaitu helper T cell (sel Th0). Selanjutnya sel APC akan melepaskan sitokin yang salah
satunya adalah interleukin 1 (IL 1). Sitokin ini mengaktifkan Th0 untuk berproliferasi
menjadi sel Th1 dan Th2. Sel Th1 dan Th2 ini akan memproduksi 3, 4, 5 dan
IL-13. Sitokin IL-4 dan IL-13 akan ditangkap reseptornya pada permukaan sel B-istirahat
(resting B cell), sehingga sel B teraktivasi dan memproduksi immunoglobulin E (IgE).
IgE disirkulasi darah akan masuk ke jaringan dan diikat oleh reseptor IgE dipermukaan
sel mastosit atau basofil (sel mediator) sehingga kedua sel ini menjadi aktif. Individu
yang mengandung kompleks tersebut dianggap tersensitisasi, dan setiap saat akan
mudah masuk ke reaksi hipersensitivitas tipe 1 (Sumarman, 2001 ; Irawati et al, 2008).
2.5.3 Reaksi Alergi Fase Cepat (RAFC)
Molekul IgE dalam sirkulasi darah akan memasuki jaringan dan ditangkap oleh
reseptor IgE yang berada pada permukaan mastosit/basofil, sehingga akan teraktifasi.
Bila ada 2 light chain IgE berkontak dengan alergen spesifiknya, maka akan terjadi
(Performed Mediators), terutama histamin. Histamin yang terlepas akan menyebabkan
hipersekresi kelenjar mukosa. Efek lain adalah vasodilatasi dan penurunan
permeabilitas pembuluh darah dengan akibat pembengkakan mukosa. Selain histamin
juga akan dikeluarkan Newly Formed Mediators, antara lain prostaglandin D2 (PGD2),
Leukotrien C4 (LT C4), bradikinin, Platelet Activating Factor (PAF), serta berbagai
sitokin seperti IL3, IL4, IL5, IL6, Granulocyte Macrophage Colony Stimulating Factor
(GM-CSF), dan lain-lain (Sumarman, 2001 ; Irawati et al, 2008).
Sel mastosit juga akan melepaskan molekul-molekul kemotaktik. Molekul-molekul
tersebut terdiri dari ECTA (Eosinophil Chemotactic Factor of Anaphylactic) akan
menyebabkan penumpukan sel eosinofil dan neutrofil di organ sasaran (Sumarman,
2001 ; Irawati et al, 2008).
2.5.4 Reaksi Alergi tipe Lambat (RAFL)
Reaksi alergi fase cepat dapat berlanjut terus sebagai RAFL dengan tanda khas,
yaitu terlihatnya penambahan jenis dan jumlah sel inflamasi yang berakumulasi di
jaringan sasaran, seperti eosinofil, limfosit, basofil dan mastosit. Hal tersebut juga
disertai dengan peningkatan sitokin seperti IL3, IL4, IL5, dan GM-CSF dan ICAM-1
2.6 Diagnosis
2.6.1 Diagnosis OMSK
Diagnosis dapat ditegakkan dengan anamnesis yang teliti pemeriksaan klinis
(otoskopi) yang cermat, serta pemeriksaan penunjang seperti X-Ray, Scanning,
audiometri (Abboet, 2004).
Diagnosis tepat memerlukan beberapa alat pemeriksaan antara lain lampu kepala yang cukup baik, corong telinga, alat pembersih sekret telinga, alat pengisap sekret,
otoskop atau mikroskop/endoskop. Sekret telinga dibersihkan dengan alat pembersih
sekret atau alat pengisap sekret, selanjutnya digunakan otoskop untuk melihat lebih
jelas lokasi perforasi, kondisi sisa membran timpani dan kavum timpani. Tidak jarang
pula diagnosis yang tepat tentang tipe OMSK baru dapat ditegakkan dengan bantuan
mikroskop atau endoskop (Helmi, 2005).
Diagnosis OMSK ditegakkan bila ditemukan perforasi membran timpani dengan
riwayat otore menetap atau berulang lebih dari 3 bulan. Sebaiknya diagnosis OMSK
disertai dengan keterangan jenis dan derajat ketulian. OMSK yang terbatas di telinga
tengah hanya menyebabkan tuli konduktif. Bila terdapat tuli campur ada menandakan
komplikasi ke labirin, dapat juga akibat penggunaan obat topikal yang ototoksik (Helmi,
2005).
Pemeriksaan pencitraan mastoid bukan pemeriksaan rutin tetapi perlu untuk melihat
perkembangan pneumatisasi mastoid dan perluasan penyakit. Pemeriksaan
mikrobiologi sekret telinga penting untuk menentukan antibiotik yang tepat, tetapi
antibiotik lini pertama tidak harus menunggu pemeriksaan ini. Hal lain yang perlu
2.6.2 Diagnosis Alergi
Diagnosis alergi ditegakkan dari anamnesis, pemeriksaan fisik dan pemeriksaan
penunjang. Anamnesis berupa gejala klinis yang timbul sesuai dengan organ yang
menjadi sasaran, mulai penyakit, musim, lingkungan, serta riwayat alergi dalam
keluarga. Pemeriksaan fisik mencakup pemeriksaan telinga, hidung dan tenggorok
secara lengkap, serta organ lain yang berpotensial menunjukkan alergi (King at al,
1998).
Pemeriksaan mata dapat menunjukkan adanya tanda-tanda alergi. Tanda-tanda
tersebut yaitu edema pada konjungtiva, mata berair, mata gatal, garis Dennie-Morgan
pada kelopak mata, serta bayangan gelap di daerah bawah mata (allergic schinners).
Pada telinga kemungkinan terdapatnya eksema pada kulit liang telinga. Pemeriksaan
pada hidung dapat menunjukkan adanya mukosa hidung yang edema, tampak basah,
berwarna pucat atau livid serta sekret encer yang banyak (King at al, 1998).
Gambaran lidah geografik (geographic tongue) dapat ditemukan pada penderita
alergi makanan. Terkadang lidah berwarna merah. Tidak jarang pada penderita alergi
ditemukan pembesaran tonsil dan adenoid. Mulut biasanya agak terbuka. Gejala lain
pada penderita alergi yaitu adanya kelainan pada kulit berupa eksema dan urtikaria
(King at al, 1998).
Pemeriksaan penunjang untuk alergi yang dilakukan secara in-vivo yaitu uji kulit.
Terdapat berbagai cara untuk uji kulit yang dilakukan yaitu prick test, scratch test,
friction test, patch test dan intradermal test. Di antara berbagai test ini yang lebih
disukai adalah cara prick test, karena mudah melakukannya, murah, spesifik dan aman.
efek samping. Tes kulit sebagai sarana penunjang diagnosis penyakit alergi, telah
dilakukan sejak lebih 100 tahun yang lalu, karena cara pelaksanaannya cukup
sederhana dan terbukti mempunyai korelasi yang baik dengan kadar IgE spesifik atau
dengan tes provokasi. Tujuannya adalah untuk menentukan antibodi IgE spesifik dalam
kulit pasien, yang secara tidak langsung menggambarkan adanya antibodi yang serupa
pada organ yang sakit. Tes kulit hanya dilakukan terhadap alergen yang dicurigai
merupakan penyebab keluhan pasien dan terhadap alergen-alergen yang ada pada
lingkungan pasien (Tanjung et al, 2007).
Tes kulit cukit sebagai salah satu tes alergi dengan menggunakan ekstrak alergen merupakan alat diagnostik yang jitu yang membuktikan telah terjadinya fase
sensitisasi oleh alergen tertentu pada seorang individu. Hasil tes yang positif
menunjukkan adanya reaksi hipersensitifitas yang segera pada individu tersebut atau
dengan kata lain pada epikutan individu tersebut terdapat komplek Ig E sel mast.
(Sumarman, 2001; Huggins et al, 2004).
Keuntungan tes kulit cukit adalah:
1. Lebih mudah dikerjakan dan sederhana.
2. Tidak merasa sakit.
3. Karena memakai pelarut gliserin maka lebih stabil dari pada pelarut air.
4. Relatif lebih aman dengan reaksi anafilaktik yang kecil karena jumlah alergen
yang dimasukan juga sedikit.
5. Lebih cepat meskipun mengadapi penderita yang sensitif sekali, lama
Untuk menjamin akurasinya, tes kulit harus dilaksanakan setelah terlampaui masa
'wash out' antihistamin sedatif 2-4 hari dan antihistamin non sedatif 7 hari, kecuali
asetamizol 6-8 minggu, kortikosteroid 2-3 bulan. (Sumarman, 2001)
Tes kulit cukit (skin prick test) memiliki sensitifitas dan spesifitas tinggi. Puluhan
alergen dapat dikerjakan pada satu kali tes. Tes dilakukan pada bagian volar lengan
bawah dengan penusukan sederhana epikutan sehingga tidak melewati membran
basalis yang dapat menimbulkan pendarahan yang bisa menyebabkan hasil tes
menjadi tidak akurat. Tes ini menggunakan jarum tuberkulin no 26 atau 26½. Tes kulit
tusuk ini hampir tidak menimbulkan rasa sakit, sehingga lebih disukai pasien. Hasil tes
dapat di evaluasi dalam waktu singkat (10-15 menit), serentak untuk 25-30 alergen.
Alergen yang digunakan terdiri atas satu seri alergen hirup, satu seri alergen makanan,
larutan histamin sebagai kontrol positif, serta larutan saline atau buffer phosfat sebagai
kontrol negatif. Jumlah alergen sebaiknya terbatas sampai sekitar enam alergen utama
saja (housedust mite 2-3 spesies, pollen, mold dan binatang peliharaan). Tes kulit untuk
alergen hirup lebih memiliki nilai klinis yang berharga daripada makanan. (Sumarman,
2001).
Beberapa metode yang dilakukan untuk menginterpretasikan hasil tes kulit tusuk:
1. Mengukur diameter bintul (wheal) yang terjadi dengan menggunakan planimeter.
Respon positif dinyatakan apabila ditemukan setiap adanya wheal yang
mempunyai ukuran diameter ≥ 9 mm2 diatas kontrol negatif (saline) (Jackola et al, 2003).
2. Membandingkan bintul yang terjadi pada masing-masing ekstrak alergen yang