Imelda Zuliana : Pengaruh Karakteristik Individu, Faktor Pelayanan Kesehatan Dan Faktor Peran Pengawas Menelan Obat Terhadap Tingkat Kepatuhan Penderita Tb Paru Dalam Pengobatan Di Puskesmas Pekan Labuhan
PENGARUH KARAKTERISTIK INDIVIDU, FAKTOR PELAYANAN KESEHATAN DAN FAKTOR PERAN PENGAWAS MENELAN OBAT TERHADAP TINGKAT
KEPATUHAN PENDERITA TB PARU DALAM PENGOBATAN DI PUSKESMAS PEKAN LABUHAN KOTA MEDAN
TAHUN 2009
Oleh :
IMELDA ZULIANA NIM. 041000170
FAKULTAS KESEHATAN MASYARAKAT UNIVERSITAS SUMATERA UTARA
PENGARUH KARAKTERISTIK INDIVIDU, FAKTOR PELAYANAN KESEHATAN DAN FAKTOR PERAN PENGAWAS MENELAN OBAT TERHADAP TINGKAT
KEPATUHAN PENDERITA TB PARU DALAM PENGOBATAN DI PUSKESMAS PEKAN LABUHAN KOTA MEDAN
TAHUN 2009
SKRIPSI
Diajukan Sebagai Salah Satu Syarat Untuk Memperoleh Gelar Sarjana Kesehatan Masyarakat
Oleh:
NIM. 041000170 IMELDA ZULIANA
FAKULTAS KESEHATAN MASYARAKAT UNVERSITAS SUMATERA UTARA
HALAMAN PENGESAHAN
Skripsi Dengan Judul
PENGARUH KARAKTERISTIK INDIVIDU, FAKTOR PELAYANAN KESEHATAN DAN FAKTOR PERAN PENGAWAS MENELAN OBAT TERHADAP TINGKAT
KEPATUHAN PENDERITA TB PARU DALAM PENGOBATAN DI PUSKESMAS PEKAN LABUHAN KOTA MEDAN
TAHUN 2009
Yang dipersiapkan dan dipertahankan oleh:
IMELDA ZULIANA NIM. 041000170
Telah Diuji dan Dipertahankan di Hadapan Tim Penguji Skripsi Pada Tanggal 20 Juni 2009 dan
Dinyatakan Telah Memenuhi Syarat Untuk Diterima
Tim Penguji
Ketua Penguji Penguji I
Siti Khadijah Nst, SKM, M.Kes dr. Heldy BZ, MPH
NIP. 132231812 NIP. 131124052
Penguji II Penguji III
Prof. Dr. Ida Yustina, M.Si dr. Fauzi, SKM
NIP. 131996170 NIP. 140052649
Medan, Juni 2009 Fakultas Kesehatan Masyarakat
Universitas Sumatera Utara, Dekan,
ABSTRAK
TB Paru masih menjadi masalah kesehatan masyarakat di dunia terutama di negara berkembang termasuk Indonesia. Pada tahun 2006, terdapat sekitar 9,2 juta kasus baru TB secara global dan sekitar 1,7 juta orang meninggal. Jumlah penderita TB Paru BTA positif di Puskesmas Pekan Labuhan Kota Medan pada tahun 2006 sebanyak 24 orang dengan angka kesembuhan 62%. Pada tahun 2007, terdapat 20 penderita TB Paru BTA positif tapi angka kesembuhan hanya 20%. Hal ini berarti terjadi penurunan angka kesembuhan dan Puskesmas Pekan Labuhan belum mencapai target yang ditetapkan yaitu minimal 85%.
Jenis penelitian ini adalah explanatory research yang bertujuan untuk menjelaskan pengaruh karakteristik individu (umur, jenis kelamin, pendidikan, pekerjaan, pengetahuan, dan efek samping Obat Anti Tuberkulosis), faktor pelayanan kesehatan (ketersediaan obat, sikap petugas kesehatan, lokasi/jarak, penyuluhan kesehatan, kunjungan rumah), dan peran PMO terhadap tingkat kepatuhan berobat penderita TB Paru. Populasi adalah seluruh penderita TB Paru yang berobat dengan sampel sebanyak 38 orang yang sedang menjalani pengobatan tahap lanjutan kategori 1 (total sampling). Uji statistik yang digunakan adalah regresi linier berganda.
Hasil penelitian menunjukkan bahwa variabel yang mempunyai pengaruh signifikan terhadap tingkat kepatuhan berobat penderita TB Paru adalah pengetahuan (p=0,004) dan peran PMO (p=0,000). Variabel yang tidak memiliki pengaruh adalah umur, jenis kelamin, pendidikan, pekerjaan, efek samping OAT, dan faktor pelayanan kesehatan (p>0,05).
Berdasarkan hasil penelitian, maka petugas kesehatan di Puskesmas Pekan Labuhan perlu melakukan penyuluhan kesehatan secara intensif dan berkesinambungan kepada penderita TB Paru dan PMO agar tercapai keberhasilan pengobatan.
Imelda Zuliana : Pengaruh Karakteristik Individu, Faktor Pelayanan Kesehatan Dan Faktor Peran Pengawas ABSTRACT
Lung TB is one of public health problems in the world especially in developing countries including Indonesia. In 2006, globally, there were approximately 9.2 million new cases, and about 1.7 million people died. The number of people with lung TB positive BTA as much as 24 patients with 62% cure rate at Pekan Labuhan Health Centre Medan City, by the year 2006. In 2007, there were 20 people with lung TB positive BTA but the cure rate was 20%. This means decreasing in numbers of cure rate and Pekan Labuhan Health Centre did not reach the target yet that was set at least 85%.
The type of research was explanatory research that aims to explain the influence of individual characteristics (age, sex, education, employment, knowledge, side effects of OAT), health service factors (availability of drugs, health- officer attitudes, location/distance, health promotion, home visits), and the role of PMO on the obedience level of lung TB patients in treatments. The population were all lung TB patients which taking medicine and the samples were 38 patients in first category that were currently undergoing advanced treatment (total sampling). The statistic test was used multiple linier regression.
The results of research shows that the variables which have significant influence on the obedience level of lung TB patients in treatments are knowledge (p = 0.004) and the role of PMO (p = 0.000). The variables which have no influence are age, sex, education, employment, side effects of OAT, and health service factors (p>0.05).
Based on the results of research, health-officers at Pekan Labuhan Health Centre do health promotion for lung TB patients and PMO in order to achieve the success of the treatment.
Imelda Zuliana : Pengaruh Karakteristik Individu, Faktor Pelayanan Kesehatan Dan Faktor Peran Pengawas DAFTAR RIWAYAT HIDUP
Nama : IMELDA ZULIANA
Tempat/Tanggal Lahir : Aceh Timur, 03 Juli 1986
Jenis Kelamin : Perempuan
Agama : Islam
Status Perkawinan : Belum Menikah
Jumlah Anggota Keluarga : 5 (anak ke-4 dari 5 bersaudara)
Alamat Rumah : Jl. Pelajar Timur Griya Unimed No. 29 Medan 20228
Riwayat Pendidikan :
1. 1991 - 1992 : TK Dharma Patra Pertamina Rantau, Aceh Timur
2. 1992 - 1995 : SD Negeri No. 1 Rantau Pauh, Aceh Timur
3. 1995 - 1998 : SD Negeri No. 069 Babussalam, Duri-Riau
4. 1998 - 2001 : SLTP Negeri 2 Mandau, Duri-Riau
5. 2001 - 2004 : SMA Negeri 2 Mandau, Duri-Riau
Imelda Zuliana : Pengaruh Karakteristik Individu, Faktor Pelayanan Kesehatan Dan Faktor Peran Pengawas KATA PENGANTAR
Syukur Alhamdulillah penulis ucapkan kehadirat Allah SWT atas berkah dan
karuniaNya, penulis dapat menyelesaikan skripsi yang berjudul “Pengaruh
Karakteristik Individu, Faktor Pelayanan Kesehatan dan Faktor Peran Pengawas Menelan Obat Terhadap Tingkat Kepatuhan Penderita TB Paru dalam Pengobatan di Puskesmas Pekan Labuhan Kota Medan Tahun 2009”
sebagai salah satu syarat untuk memperoleh gelar Sarjana Kesehatan Masyarakat.
Penulis menyadari bahwa apa yang disajikan dalam skripsi ini mungkin masih
terdapat kekurangan yang harus diperbaiki, maka penulis mengharapkan kritik dan
saran dari berbagai pihak yang sifatnya membangun.
Dalam penyusunan skripsi ini penulis banyak memperoleh bimbingan,
bantuan, saran dan masukan dari berbagai pihak. Oleh karena itu, pada kesempatan
ini penulis ingin menyampaikan ucapan terima kasih dan penghargaan yang
sebesar-besarnya kepada:
1. Ibu dr. Ria Masniari Lubis, M.Si, selaku Dekan Fakultas Kesehatan Masyarakat
Universitas Sumatera Utara.
2. Ibu Prof. Dr. Ida Yustina, M.Si, selaku Ketua Departemen Administrasi dan
Kebijakan Kesehatan Fakultas Kesehatan Masyarakat Universitas Sumatera Utara
sekaligus Dosen Penguji skripsi yang telah banyak memberikan saran dan
masukan kepada penulis.
3. Ibu Siti Khadijah Nst, SKM, M.Kes, selaku Dosen Pembimbing skripsi I atas
Imelda Zuliana : Pengaruh Karakteristik Individu, Faktor Pelayanan Kesehatan Dan Faktor Peran Pengawas
4. Bapak dr. Heldy BZ, MPH, selaku Dosen Pembimbing skripsi II yang telah
banyak memberikan bantuan, bimbingan, pengarahan dalam penulisan skripsi ini.
5. Bapak dr. Fauzi, SKM, selaku Dosen Penguji skripsi yang telah banyak
memberikan saran dan masukan kepada penulis.
6. Ibu dr. Halinda Sari Lubis, M.KKK, selaku Dosen Penasehat Akademik di
Fakultas Kesehatan Masyarakat Universitas Sumatera Utara.
7. Ibu dr. Hj. Aisyah Umeda selaku Kepala Puskesmas Pekan Labuhan yang telah
memberikan izin untuk melakukan penelitian.
8. Bapak dr. M. Chairani dan Ibu Susi Wahyuni selaku petugas kesehatan di
Puskesmas Pekan Labuhan yang telah banyak memberikan bantuan, bimbingan,
pengarahan dalam penulisan skripsi ini.
9. Para Dosen dan Staf di FKM USU, khususnya Departemen AKK yang telah
membimbing selama perkuliahan.
10.Sahabat-sahabat terbaikku: Dinda, Dita, Fika, Fira, Wiwid, Yana yang selalu
mengingatkan, mendoakan, membantu tanpa pamrih, tempat berbagi, dan yang
selalu menenangkan jiwa.
11.Terima kasih untuk Dina, Lia, Wella atas kebersamaan mulai dari bangku SD
hingga saat ini. Kalian adalah sahabat selamanya.
12.Teman-teman PBL Bandar Baru: Debby, Fani, Laya, Noni, dan Sumisan yang
telah menginspirasi penulis dengan kekuatan dan perjuangan kalian selama ini.
13.Teman-teman seperjuangan di Departemen AKK: Abang Zai, Abang Telpa, Roni,
Imelda Zuliana : Pengaruh Karakteristik Individu, Faktor Pelayanan Kesehatan Dan Faktor Peran Pengawas
14.Sang Pelipur lara Cokil tersayang, terima kasih telah menemani hari-hari penuh
perjuangan dan juga buat Vidi, Butet, Monik, Aura, dan Bunda.
15.Rekan-rekan stambuk 2004 dan semua pihak yang tidak dapat disebutkan satu per
satu yang telah banyak membantu dalam penyelesaian skripsi ini.
Secara khusus penulis mengucapkan terima kasih yang tiada terhingga kepada
Abah dan Ibu yang kakak hormati dan sayangi, Syawalluddin Lubis dan Nurhayati,
atas segala doa, kekuatan, kasih sayang, kesabaran dan pengorbanan yang diberikan
dengan segenap hati yang tulus selama ini. Selanjutnya kepada abang-abangku Budi
Lubis, ST, Jurelly Lubis, ST, dan Hendra Syahputra yang selalu melindungi dan
mengawal setiap langkah penulis, dan adikku Dewi Astuti atas dukungan moril
maupun material dan doanya selama ini. Terima kasih buat semua perhatian dan cinta
yang diberikan keluarga kepada penulis.
Akhirnya penulis berharap semoga penulisan skripsi ini dapat bermanfaat bagi
siapa saja serta untuk kemajuan ilmu pengetahuan. Amin.
Medan, Juni 2008 Penulis,
Imelda Zuliana : Pengaruh Karakteristik Individu, Faktor Pelayanan Kesehatan Dan Faktor Peran Pengawas
Daftar Gambar ... xiii
BAB I PENDAHULUAN ... 1
2.1. Penyakit Tuberkulosis Paru ... 9
2.1.1. Cara Penularan ... 10
2.1.2. Penemuan Penderita TB Paru ... 11
2.1.3. Risiko Penularan ... 11
2.1.4. Gejala Klinis TB Paru ... 12
2.1.5. Tipe Penderita TB Paru ... 12
2.1.6. Pemeriksaan Dahak ... 13
2.1.7. Prinsip Pengobatan ... 15
2.1.8. Efek Samping OAT... 18
2.2. Strategi DOTS (Directly Observed Treatment Shortcourse) ……… 18
2.3. Konsep Perilaku ... 20
2.4. Kepatuhan Berobat ... 25
2.5. Penyuluhan Tuberkulosis ... 29
2.6. Pengawas Menelan Obat (PMO)... 30
2.6.1. Persyaratan PMO... 30
2.6.2. Siapa yang Bisa Menjadi PMO ... 31
2.6.3. Tugas Seorang PMO ... 31
2.7. Kerangka Konsep ... 32
2.8. Hipotesis Penelitian ... 33
BAB III METODE PENELITIAN ... 34
3.1. Jenis Penelitian ... 34
3.2. Lokasi Penelitian ... 34
Imelda Zuliana : Pengaruh Karakteristik Individu, Faktor Pelayanan Kesehatan Dan Faktor Peran Pengawas
3.3.1. Populasi ... 34
3.3.2. Sampel ... 35
3.4. Metode Pengumpulan Data ... 35
3.5. Definisi Operasional ... 35
3.6. Aspek Pengukuran ... 37
3.6.1. Aspek Pengukuran Variabel Bebas ... 37
1. Karakteristik Individu ... 37
2. Faktor Pelayanan Kesehatan ... 38
3. Faktor Pengawas Menelan Obat (PMO) ... 39
3.6.2. Aspek Pengukuran Variabel Terikat ... 39
3.7. Teknik Analisa Data... 40
BAB IV HASIL PENELITIAN ... 41
4.1. Gambaran Umum Puskesmas Pekan Labuhan ... 41
4.1.1. Data Geografis ... 41
4.1.2. Data Demografi ... 41
4.2. Karakteristik Responden ……….……… 43
4.3. Faktor Pelayanan Kesehatan ... 49
4.4. Peran Pengawas Menelan Obat (PMO)... 52
4.5. Tingkat Kepatuhan Berobat Penderita TB Paru... 54
4.6. Gambaran Kondisi Lingkungan Tempat Tinggal Penderita TB Paru ... 56
4.7. Hasil Uji Statistik Bivariat ... 57
4.8. Hasil Uji Statistik Multivariat ... 59
BAB V PEMBAHASAN ... 62
5.1. Pengaruh Umur Terhadap Tingkat Kepatuhan Berobat ... 62
5.2. Pengaruh Jenis Kelamin Terhadap Tingkat Kepatuhan Berobat ... 64
5.3. Pengaruh Pendidikan Terhadap Tingkat Kepatuhan Berobat ... 64
5.4. Pengaruh Pekerjaan Terhadap Tingkat Kepatuhan Berobat ... 65
5.5. Pengaruh Pengetahuan Terhadap Tingkat Kepatuhan Berobat ... 66
5.6. Pengaruh Efek Samping OAT Terhadap Tingkat Kepatuhan Berobat ... 68
5.7. Pengaruh Faktor Pelayanan Kesehatan Terhadap Tingkat Kepatuhan Berobat ... 69
5.8. Pengaruh Peran PMO Terhadap Tingkat Kepatuhan Berobat ... 72
BAB VI KESIMPUAN DAN SARAN ... 75
6.1. Kesimpulan ... 75
6.2. Saran ... 76
Imelda Zuliana : Pengaruh Karakteristik Individu, Faktor Pelayanan Kesehatan Dan Faktor Peran Pengawas LAMPIRAN :
Lampiran 1. Kuesioner
Lampiran 2. Hasil-hasil Pengolahan Statistik Lampiran 3. Surat Izin Penelitian
Imelda Zuliana : Pengaruh Karakteristik Individu, Faktor Pelayanan Kesehatan Dan Faktor Peran Pengawas DAFTAR TABEL
Hal
Tabel 3.1. Aspek Pengukuran Variabel Karakteristik Individu... 37
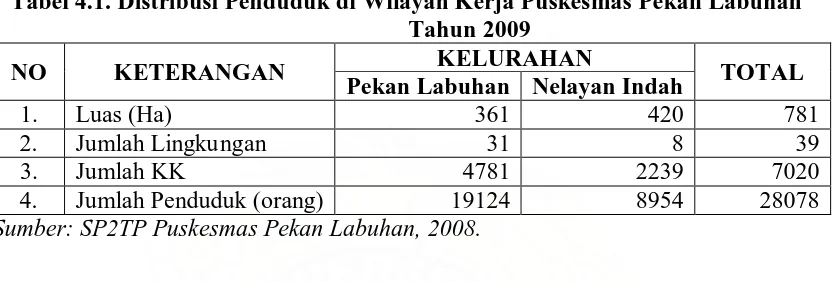
Tabel 4.1. Distribusi Penduduk di Wilayah Kerja Puskesmas Pekan Labuhan Tahun 2009... 42
Tabel 4.2. Distribusi Penduduk Menurut Mata Pencaharian di Wilayah Kerja Puskesmas Pekan Labuhan Tahun 2009... 42
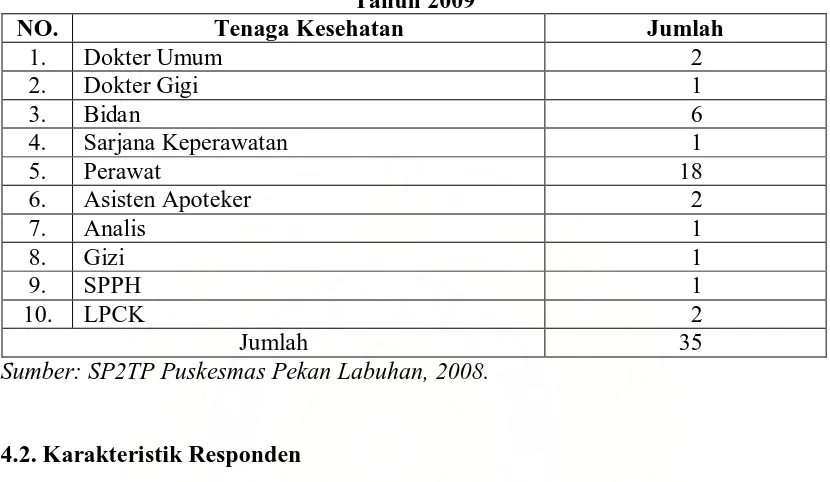
Tabel 4.3. Distribusi Tenaga Kesehatan di Wilayah Kerja Puskesmas Pekan Labuhan Tahun 2009... 43
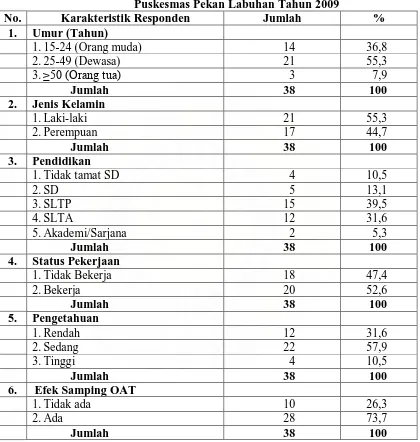
Tabel 4.4. Distribusi Responden Berdasarkan Karakteristik di Wilayah Kerja Puskesmas Pekan Labuhan Tahun 2009 . ... 44
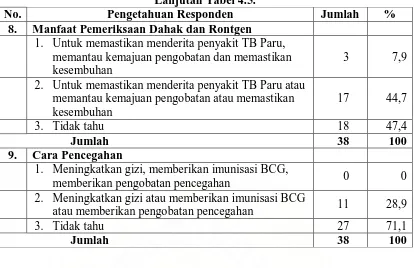
Tabel 4.5. Distribusi Responden Berdasarkan Pengetahuan di Wilayah Kerja Puskesmas Pekan Labuhan Tahun 2009 ... 47
Tabel 4.6. Distribusi Responden Berdasarkan Efek Samping OAT di Wilayah Kerja Puskesmas Pekan Labuhan Tahun 2009 ... 48
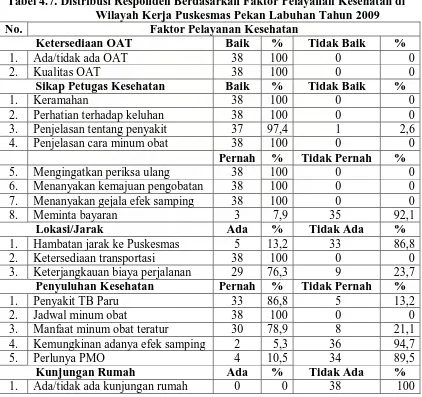
Tabel 4.7. Distribusi Responden Berdasarkan Faktor Pelayanan Kesehatan
di Wilayah Kerja Puskesmas Pekan Labuhan Tahun 2009 ... 51
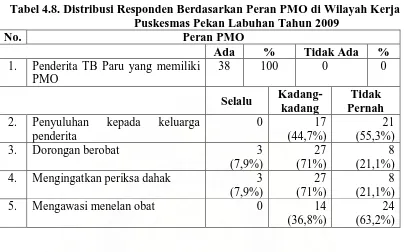
Tabel 4.8. Distribusi Responden Berdasarkan Peran PMO di Wilayah Kerja
Puskesmas Pekan Labuhan Tahun 2009 ... 53
Tabel 4.9. Distribusi Responden Berdasarkan Kategori Peran PMO di Wilayah Kerja Puskesmas Pekan Labuhan Tahun 2009 ... 53
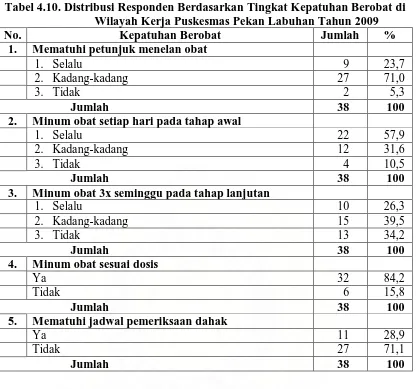
Tabel 4.10. Distribusi Responden Berdasarkan Tingkat Kepatuhan Berobat di Wilayah Kerja Puskesmas Pekan Labuhan Tahun 2009... 55
Tabel 4.11. Distribusi Responden Berdasarkan Kategori Kepatuhan Berobat
di Wilayah Kerja Puskesmas Pekan Labuhan Tahun 2009... 56
Tabel 4.12. Hasil Uji Statistik Korelasi Pearson... 59
DAFTAR GAMBAR
Hal
BAB I PENDAHULUAN
1.1Latar Belakang
Tuberkulosis (TB) sampai saat ini masih menjadi masalah kesehatan
masyarakat di dunia, terutama di negara-negara berkembang termasuk Indonesia.
Penyakit ini merupakan ancaman besar bagi pembangunan sumber daya manusia
sehingga perlu mendapatkan perhatian yang lebih serius dari semua pihak.
TB adalah penyakit menular yang disebabkan oleh kuman Mycobacterium
tuberculosis yang telah menginfeksi sepertiga penduduk dunia. Sebagian besar
kuman TB menyerang paru, tetapi dapat juga mengenai organ tubuh yang lainnya.
Pada tahun 1993, World Health Organization (WHO) mencanangkan kedaruratan
global penyakit TB, karena jumlah kasus TB meningkat dan tidak terkendali
khususnya pada negara yang dikelompokkan dalam 22 negara dengan masalah TB
besar (high burden countries) (Depkes RI, 2007).
Pada tahun 2006, terdapat sekitar 9,2 juta kasus baru TB secara global.
Diperkirakan 1,7 juta orang (25/100.000) meninggal karena TB termasuk mereka
yang juga memperoleh infeksi HIV (200.000) pada tahun 2006 (Depkes dan WHO,
2008).
Munculnya pandemi HIV/AIDS di dunia menambah permasalahan TB Paru.
Koinfeksi dengan HIV akan meningkatkan risiko kejadian TB Paru secara signifikan.
Pada saat yang sama, kekebalan ganda kuman TB Paru terhadap obat anti TB
berhasil disembuhkan. Keadaan tersebut pada akhirnya akan menyebabkan terjadinya
epidemi TB Paru yang sulit ditangani (Depkes RI, 2007).
Laporan TB Paru dunia oleh WHO yang terbaru tahun 2006, masih
menempatkan Indonesia sebagai penyumbang terbesar nomor tiga di dunia setelah
India dan Cina atau sekitar 10% dari total jumlah pasien TB Paru di dunia. Jumlah
kasus baru sekitar 539.000 setiap tahunnya dan jumlah kematian sekitar 101.000 per
tahun (Depkes RI, 2007).
Hasil Survei Kesehatan Rumah Tangga (SKRT) tahun 2001 menunjukkan
bahwa penyakit TB menduduki ranking ketiga sebagai penyebab kematian (9,4% dari
total kematian) setelah penyakit sistem sirkulasi dan sistem pernapasan pada semua
kelompok usia, dan nomor satu dari golongan penyakit infeksi. Hasil Survei
Prevalensi TB Paru di Indonesia tahun 2004 menunjukkan bahwa angka prevalensi
TB Paru Basil Tahan Asam (BTA) positif secara nasional 110 per 100.000 penduduk.
Secara regional, prevalensi TB Paru BTA positif di Indonesia dikelompokkan dalam
tiga wilayah, yaitu: 1) wilayah Sumatera 160 per 100.000 penduduk; 2) wilayah Jawa
dan Bali 110 per 100.000 penduduk; 3) wilayah Indonesia Timur 210 per 100.000
penduduk (Achmadi, 2005).
Besar dan luasnya permasalahan akibat TB Paru mengharuskan kepada semua
pihak untuk dapat berkomitmen dan bekerjasama dalam melakukan penanggulangan
TB Paru. Kerugian yang diakibatkannya sangat besar, bukan hanya dari aspek
kesehatan semata tetapi juga dari aspek sosial maupun ekonomi. Dengan demikian
TB Paru merupakan ancaman terhadap cita-cita pembangunan meningkatkan
berarti pula perang terhadap kemiskinan, ketidakproduktifan, dan kelemahan akibat
TB Paru (Depkes RI, 2007).
Pada tahun 1994, pemerintah Indonesia bekerjasama dengan WHO
melaksanakan suatu evaluasi bersama (WHO-Indonesia Joint Evaluation) yang
menghasilkan rekomendasi perlunya segera dilakukan perubahan mendasar pada
strategi penanggulangan TB Paru di Indonesia yang kemudian disebut ”Strategi
DOTS (Directly Observed Treatment-Shortcourse)” yang menandai era baru
pemberantasan TB Paru di Indonesia. Bank Dunia menyatakan strategi DOTS sebagai
salah satu intervensi kesehatan yang paling efektif. Integrasi ke dalam pelayanan
kesehatan dasar sangat dianjurkan demi efisiensi dan efektifitasnya (Dirjen P2M &
PL, 1997).
DOTS adalah strategi yang komprehensif untuk digunakan oleh petugas
kesehatan primer di seluruh dunia untuk mendeteksi dan menyembuhkan pasien TB
Paru. Penanggulangan TB Paru dengan strategi DOTS dapat memberikan angka
kesembuhan yang tinggi di mana WHO menargetkan angka kesembuhan minimal
85% dari penderita TB Paru BTA positif yang terdeteksi (Dirjen P2M & PLP, 1997).
Prinsip DOTS adalah menentukan pelayanan pengobatan terhadap penderita
agar secara langsung dapat mengawasi keteraturan minum obat. Strategi ini diawasi
oleh petugas Puskesmas, Lembaga Swadaya Masyarakat (LSM), dan pihak-pihak lain
yang paham tentang program DOTS. Di samping itu, keluarga sangat perlu
keterlibatannya dalam pengawasan dan perawatan penderita TB Paru ini (Dirjen P2M
Strategi DOTS telah dilaksanakan di seluruh Puskesmas yang ada di Kota
Medan yang berjumlah 39 Puskesmas. Salah satunya adalah Puskesmas Pekan
Labuhan yang berada di Kecamatan Medan Labuhan Kota Medan yang memiliki
laboratorium sehingga menjadi Pusat Rujukan Mikroskopis (PRM) untuk
pemeriksaan dahak.
Berdasarkan profil Dinas Kesehatan Kota Medan tahun 2006, diketahui
bahwa dari 24 penderita TB Paru BTA positif yang ada di Puskesmas Pekan
Labuhan, sebanyak 13 orang dinyatakan sembuh (62%). Pada tahun 2007, Puskesmas
Pekan Labuhan merupakan Puskesmas dengan angka kesembuhan paling rendah
hanya sebesar 20%. Dari jumlah penduduk 26.325 jiwa ditemukan penderita TB Paru
klinis sebanyak 162 penderita dan yang dinyatakan BTA positif sebanyak 20 orang.
Angka kesembuhan yang dicapai pada tahun tersebut hanya sebesar 20% atau
sebanyak 5 (lima) orang. Berdasarkan data tersebut, dapat disimpulkan bahwa
Puskesmas Pekan Labuhan belum bisa mencapai target yang ditetapkan yaitu angka
kesembuhan minimal 85% dan bahkan mengalami penurunan pencapaian angka
kesembuhan dari tahun 2006 ke tahun 2007. Keadaan ini memprihatinkan, padahal
Depkes RI telah menyediakan obat gratis bagi penderita TB Paru yang berobat ke
Puskesmas. Pada tahun 2008, terdapat 161 kasus TB Paru dengan 22 kasus baru BTA
positif. Dari 33 penderita yang diobati 19 orang dinyatakan sembuh (57,58%).
Masih rendahnya cakupan angka kesembuhan berdampak negatif pada
kesehatan masyarakat dan keberhasilan pencapaian program, karena masih memberi
peluang terjadinya penularan penyakit TB Paru kepada anggota keluarga dan
Paru terhadap Obat Anti Tuberkulosis (OAT), sehingga menambah penyebarluasan
penyakit TB Paru, meningkatkan kesakitan dan kematian akibat TB Paru (Amiruddin,
2006).
Untuk mencapai kesembuhan diperlukan keteraturan atau kepatuhan berobat
bagi setiap penderita. Paduan OAT jangka pendek dan peran Pengawas Menelan Obat
(PMO) merupakan strategi untuk menjamin kesembuhan penderita. Walaupun paduan
obat yang digunakan baik tetapi apabila penderita tidak berobat dengan teratur maka
umumnya hasil pengobatan akan mengecewakan (Depkes RI,1996).
Menurut WHO, tanpa pengobatan selama lima tahun, 50% dari penderita TB
Paru akan meninggal, 25% akan sembuh sendiri dengan daya tahan tubuh yang
tinggi, dan 25% sebagai kasus kronik yang tetap menular (Depkes RI, 2002).
Pengobatan penyakit TB Paru zaman sekarang ini sudah semestinya tidak
menjadi masalah lagi. Apabila dilihat dari penyebab penyakitnya sudah dapat
diketahui dengan pasti, sarana penunjang diagnostiknya sudah ada, bahkan obatnya
yang ampuh pun sudah ada, apalagi mengenai dokternya kalau boleh dikatakan sudah
berlebihan. Akan tetapi kenyataan yang ada membuktikan bahwa pengobatan
tuberkulosis tidaklah semudah yang diperkirakan. Banyak faktor yang sangat
memengaruhi keberhasilan pengobatan, seperti lamanya waktu pengobatan,
kepatuhan serta keteraturan penderita untuk berobat, daya tahan tubuh, juga faktor
sosial ekonomi penderita yang tidak kalah pentingnya (Situmeang, 2004).
Kenyataan lain bahwa penyakit TB Paru sulit dibasmi karena obat yang
diberikan harus beberapa macam sekaligus serta pengobatannya makan waktu yang
yang menjadi penyebabnya adalah kurangnya perhatian pada tuberkulosis dari
berbagai pihak terkait, akibatnya program penanggulangan TB Paru di berbagai
tempat menjadi amat lemah (Dinkes SU, 2005).
Menurut Aditama (1994), kalau pengobatan tidak tuntas malah menyebabkan
kuman kebal obat dan tentu akan muncul kuman yang lebih ganas. Setelah makan
obat dua atau tiga bulan tidak jarang keluhan pasien hilang tetapi belum berarti
sembuh total. Padahal saran dari WHO, dengan strategi DOTS dijalankan dengan
baik, pada tahun 2010 sedikitnya 70% kasus TB Paru dapat terdiagnosis dan terobati.
Menurut WHO, bila 70% dari perkiraan penderita baru yang ada, dapat
ditemukan dan diobati dengan angka kesembuhan 85% dapatlah dikatakan bahwa
program ini berhasil. Dengan kata lain indikator keberhasilan dapat dilihat dari
kesembuhan penderitanya.
Kepatuhan berobat penderita TB Paru juga ditentukan oleh perhatian tenaga
kesehatan untuk memberikan penyuluhan, penjelasan kepada penderita, kalau perlu
mengunjungi ke rumah. Keteraturan pengobatan tetap merupakan tanggung jawab
petugas kesehatan. (Dirjen P2M dan PLP, 1997).
Penelitian Eliska (2005) menunjukkan bahwa faktor pelayanan kesehatan
yaitu penyuluhan kesehatan dapat meningkatkan kepatuhan berobat penderita TB
Paru di Puskesmas Teladan Kota Medan. Berdasarkan penelitian Wahab (2002),
faktor yang lebih dominan berpengaruh terhadap keberhasilan program
penanggulangan TB Paru di Puskesmas Helvetia adalah sikap pasien, sikap petugas,
Berdasarkan penelitian Senewe (1997), penyuluhan kesehatan, kunjungan
rumah, mutu obat dan jarak mempunyai hubungan yang bermakna dengan kepatuhan
berobat penderita TB Paru. Penelitian Tanjung, dkk (1995) di Kecamatan Kotanopan,
Tapanuli Selatan menunjukkan bahwa tingginya angka kesakitan, kekambuhan, dan
kematian pada penderita TB Paru disebabkan oleh berbagai faktor, antara lain
rendahnya penghasilan, pendidikan dan pengetahuan yang kurang, rendahnya
kepatuhan berobat, tidak cocoknya paduan obat, resistensi obat, supervisi dan
penyuluhan yang kurang dari petugas.
Menurut Nukman (Permatasari, 2005), faktor-faktor yang memengaruhi
keberhasilan pengobatan TB Paru adalah: 1) faktor sarana yang meliputi tersedianya
obat yang cukup dan kontinyu, edukasi petugas kesehatan, dan pemberian OAT yang
adekuat; 2) faktor penderita yang meliputi pengetahuan, kesadaran dan tekad untuk
sembuh, dan kebersihan diri; 3) faktor keluarga dan lingkungan masyarakat.
Berdasarkan uraian di atas, diketahui bahwa angka kesembuhan penderita TB
Paru di Puskesmas Pekan Labuhan belum mencapai target nasional yang telah
ditetapkan sehingga penulis tertarik untuk meneliti pengaruh karakteristik individu
(umur, jenis kelamin, tingkat pendidikan, pekerjaan, pengetahuan dan efek samping
Obat Anti Tuberkulosis), faktor pelayanan kesehatan (ketersediaan Obat Anti
Tuberkulosis (OAT), sikap petugas kesehatan, lokasi/jarak, penyuluhan kesehatan
dan kunjungan rumah), dan faktor peran Pengawas Menelan Obat (PMO) terhadap
tingkat kepatuhan pengobatan penderita TB Paru dalam pengobatan di Puskesmas
1.2. Perumusan Masalah
Berdasarkan uraian latar belakang di atas, maka dapat dirumuskan
permasalahan penelitian yaitu bagaimana pengaruh karakteristik individu, faktor
pelayanan kesehatan, dan faktor peran Pengawas Menelan Obat (PMO) terhadap
tingkat kepatuhan penderita TB Paru dalam pengobatan di Puskesmas Pekan Labuhan
Kota Medan tahun 2009.
1.3. Tujuan Penelitian
Tujuan dari penelitian ini adalah untuk menjelaskan pengaruh karakteristik
individu (umur, jenis kelamin, tingkat pendidikan, pekerjaan, pengetahuan dan efek
samping OAT), faktor pelayanan kesehatan (ketersediaan OAT, sikap petugas
kesehatan, lokasi/jarak, penyuluhan kesehatan dan kunjungan rumah), dan faktor
peran Pengawas Menelan Obat (PMO) terhadap tingkat kepatuhan penderita TB Paru
dalam pengobatan di Puskesmas Pekan Labuhan Kota Medan tahun 2009.
1.4. Manfaat Penelitian
1. Sebagai bahan masukan kepada pihak Dinas Kesehatan Kota Medan dalam
rangka penanggulangan penyakit TB Paru.
2. Sebagai bahan masukan bagi Puskesmas Pekan Labuhan Kota Medan dalam
rangka melaksanakan program penanggulangan TB Paru dan meningkatkan
kualitas pelayanan kesehatan kepada penderita TB paru.
3. Sebagai pengembangan wawasan keilmuan peneliti mengenai upaya
BAB II
TINJAUAN PUSTAKA
2.1. Penyakit Tuberkulosis Paru (TB Paru)
Tuberkulosis adalah penyakit menular langsung yang disebabkan oleh kuman
TB (Mycobacterium tuberculosis). Sebagian besar kuman TB menyerang paru, tetapi
dapat juga mengenai organ tubuh yang lainnya. Tuberkulosis yang dulu disingkat
menjadi TBC karena berasal dari kata tuberculosis saat ini lebih lazim disingkat
dengan TB saja. Tuberkulosis bukanlah penyakit keturunan tetapi dapat ditularkan
dari seseorang ke orang lain (Aditama, 1994).
Kuman penyebab tuberkulosis ini ditemukan oleh seorang ilmuwan Jerman
yang bernama Robert Koch ditahun 1882. Hasil penemuannya ini dilaporkan olehnya
kepada masyarakat ilmiah pada tanggal 24 Maret 1882. Penemuan ini merupakan
peristiwa besar dalam perkembangan pengobatan tuberkulosis, dan tanggal 24 Maret
setiap tahunnya sampai kini diperingati sebagai TB Day (Hari Tuberkulosis)
(Aditama, 1994).
Kuman tuberkulosis berbentuk batang berukuran sangat kecil sehingga hanya
dapat dilihat di bawah mikroskop. Panjangnya sekitar satu sampai empat mikron dan
lebarnya antara 0,3 sampai 0,6 mikron. Basil tuberkulosis akan tumbuh secara
optimal pada suhu sekitar 37°C yang sesuai dengan tubuh manusia. Untuk
berkembang biak basil ini melakukan pembelahan dirinya, dan dari satu basil
membelah menjadi dua dibutuhkan waktu 14 sampai 20 jam lamanya. Kalau dilihat
struktur kimia, basil ini terdiri dari lemak dan protein (Aditama, 1994).
Imelda Zuliana : Pengaruh Karakteristik Individu, Faktor Pelayanan Kesehatan Dan Faktor Peran Pengawas
Kuman tuberkulosis mempunyai sifat khusus yaitu tahan terhadap asam pada
pewarnaan sehingga disebut pula sebagai Basil Tahan Asam (BTA). Kuman TB Paru
cepat mati dengan sinar matahari langsung, tetapi dapat bertahan hidup beberapa jam
di tempat yang gelap dan lembab. Dalam jaringan tubuh kuman ini dapat dormant,
tertidur lama selama beberapa tahun (Depkes RI, 2002).
2.1.1. Cara Penularan
Sumber penularan adalah penderita TB BTA positif. Pada waktu batuk atau
bersin, penderita menyebarkan kuman ke udara dalam bentuk droplet (percikan
dahak). Droplet yang mengandung kuman dapat bertahan di udara pada suhu kamar
selama beberapa jam. Orang dapat terinfeksi kalau droplet tersebut terhirup ke dalam
saluran pernafasan. Setelah kuman tersebut masuk ke dalam tubuh manusia melalui
pernafasan, kuman tersebut dapat menyebar dari paru ke bagian tubuh lainnya,
melalui sistem peredaran darah, sistem saluran limfe, saluran nafas, atau penyebaran
langsung ke bagian-bagian tubuh lainnya (Depkes RI, 2002).
Daya penularan dari seorang penderita ditentukan oleh banyaknya kuman
yang dikeluarkan dari parunya. Makin tinggi derajat positif hasil pemeriksaan dahak,
makin menular penderita tersebut. Bila pemeriksaan dahak negatif (tidak terlihat
kuman), maka penderita tersebut dianggap tidak menular. Kemungkinan seseorang
terinfeksi TB Paru ditentukan oleh konsentrasi droplet dalam udara dan lamanya
menghirup udara tersebut (Depkes RI, 2002).
Perlu diketahui bahwa kuman TB Paru dari dalam paru tidak hanya keluar
Imelda Zuliana : Pengaruh Karakteristik Individu, Faktor Pelayanan Kesehatan Dan Faktor Peran Pengawas
bernyanyi, bersin atau bersiul. Secara umum dapat dikatakan bahwa penularan
penyakit TB Paru banyak tergantung dari beberapa faktor seperti jumlah kuman yang
ada, tingkat keganasan kuman, dan daya tahan tubuh orang yang tertular (Aditama,
1994).
2.1.2. Penemuan Penderita TB Paru
Menurut Depkes RI (2002), penemuan penderita TB Paru dilakukan secara
pasif, artinya penjaringan tersangka penderita dilaksanakan pada mereka yang datang
berkunjung ke Unit Pelayanan Kesehatan (UPK). Penemuan secara pasif tersebut
didukung dengan penyuluhan secara aktif baik oleh petugas kesehatan maupun
masyarakat untuk meningkatkan cakupan penemuan tersangka penderita. Cara ini
biasa dikenal dengan sebutan passive promotive case finding (penemuan penderita
secara pasif dengan promosi yang aktif). Selain itu, semua kontak penderita TB Paru
BTA positif dengan gejala sama, harus diperiksa dahaknya.
2.1.3. Risiko Penularan
Risiko penularan setiap tahun (Annual Risk of Tuberculosis Infection=ARTI)
di Indonesia dianggap cukup tinggi dan bervariasi antara 1-3%. Pada daerah dengan
ARTI sebesar 1%, berarti setiap tahun di antara 1000 penduduk sepuluh orang akan
terinfeksi. Sebagian besar dari orang yang terinfeksi tidak akan menjadi penderita TB
Paru, hanya sekitar 10% dari yang terinfeksi yang akan menjadi penderita TB Paru.
Berdasarkan keterangan tersebut di atas, dapat diperkirakan bahwa pada daerah
dengan ARTI 1%, maka di antara 100.000 penduduk rata-rata terjadi 100 penderita
memengaruhi kemungkinan seseorang menjadi penderita TB Paru adalah daya tahan
tubuh yang rendah, di antaranya karena gizi buruk atau HIV/AIDS (Depkes RI,
2002).
2.1.4. Gejala Klinis TB Paru
Gejala utama pasien TB paru adalah batuk berdahak selama 2-3 minggu atau
lebih. Batuk dapat diikuti dengan gejala tambahan yaitu dahak bercampur darah,
batuk darah, sesak nafas dan rasa nyeri dada, badan lemas, nafsu makan menurun,
berat badan menurun, rasa kurang enak badan (malaise), berkeringat malam hari
walau tanpa kegiatan fisik, demam meriang lebih dari satu bulan (Depkes RI, 2002).
Gejala-gejala tersebut di atas dapat dijumpai pula pada penyakit paru selain
TB Paru. Mengingat prevalensi TB Paru di Indonesia saat ini masih tinggi, maka
setiap orang yang datang ke Unit Pelayanan Kesehatan (UPK) dengan gejala tersebut
di atas, dianggap sebagai seorang tersangka pasien TB Paru, dan perlu dilakukan
pemeriksaan dahak secara mikroskopis langsung (Depkes RI, 2002).
2.1.5. Tipe Penderita TB Paru
Menurut Depkes RI (2002), ada beberapa tipe penderita TB Paru berdasarkan
riwayat pengobatan sebelumnya yaitu:
1. Kasus Baru adalah penderita yang belum pernah diobati dengan Obat Anti
Tuberkulosis (OAT) atau sudah pernah menelan OAT kurang dari satu bulan (30
2. Kambuh (relaps) adalah penderita TB Paru yang sebelumnya pernah
mendapatkan pengobatan dan telah dinyatakan sembuh, kemudian kembali lagi
berobat dengan hasil pemeriksaan dahak BTA positif.
3. Pindahan (transfer in) adalah penderita TB Paru yang sedang mendapat
pengobatan di suatu kabupaten lain dan kemudian pindah berobat ke kabupaten
ini. Penderita pindahan tersebut harus membawa surat rujukan/pindahan.
4. Setelah Lalai (pengobatan setelah default/drop-out) adalah penderita TB Paru
yang sudah berobat paling kurang satu bulan, dan berhenti dua bulan atau lebih,
kemudian datang kembali berobat. Umumnya penderita tersebut kembali dengan
hasil pemeriksaan dahak BTA positif.
5. Lain-lain
• Gagal yaitu penderita BTA positif yang tetap masih positif atau kembali
menjadi positif pada akhir bulan ke-5 (satu bulan sebelum akhir pengobatan)
atau lebih. Bisa juga penderita dengan hasil BTA negatif Rontgen positif
menjadi BTA positif pada akhir bulan ke-2 pengobatan.
• Kasus Kronis yaitu penderita dengan hasil pemeriksaan masih BTA positif
setelah selesai pengobatan ulang kategori 2.
2.1.6. Pemeriksaan Dahak
Menurut Depkes RI (2002), diagnosis ditegakkan melalui pemeriksaan dahak
secara mikroskopis langsung. Pemeriksaan tiga spesimen ”Sewaktu Pagi Sewaktu”
(SPS) dahak secara mikroskopis langsung merupakan pemeriksaan yang paling
Adapun tujuan dari pemeriksaan dahak pada program penanggulangan TB
Paru adalah:
1. Menegakkan diagnosis dan menentukan tipe/klasifikasi.
2. Menilai kemajuan pengobatan.
3. Menentukan tingkat penularan.
Pemeriksaan ulang dahak untuk memantau kemajuan pengobatan dilakukan
pada:
- Akhir tahap intensif
Dilakukan seminggu sebelum akhir bulan ke-2 pengobatan penderita baru BTA
positif dengan kategori 1, atau seminggu sebelum akhir bulan ke-3 pengobatan
ulang penderita BTA positif kategori 2.
- Sebulan sebelum akhir pengobatan
Dilakukan seminggu sebelum akhir bulan ke-5 pengobatan penderita baru BTA
positif dengan kategori 1, atau seminggu sebelum akhir bulan ke-7 pengobatan
ulang penderita BTA positif dengan kategori 2.
- Akhir pengobatan
Dilakukan seminggu sebelum akhir bulan ke-6 pada penderita BTA positif
dengan kategori 1, atau seminggu sebelum akhir bulan ke-8 pengobatan ulang
BTA positif dengan kategori 2.
Pemeriksaan dahak pada sebulan sebelum akhir pengobatan dan akhir
2.1.7. Prinsip Pengobatan
Adapun tujuan dari pengobatan TB Paru adalah untuk menyembuhkan
penderita, mencegah kematian, mencegah kekambuhan, dan menurunkan tingkat
penularan. Obat yang diberikan dalam bentuk kombinasi dari beberapa jenis, dalam
jumlah cukup dan dosis tepat selama 6-8 bulan, supaya semua kuman (termasuk
kuman persisten) dapat dibunuh. Dosis tahap intensif dan dosis tahap lanjutan ditelan
sebagai dosis tunggal, sebaiknya pada saat perut kosong. Apabila paduan obat yang
digunakan tidak adekuat (jenis, dosis dan jangka waktu pengobatan), kuman TB Paru
akan berkembang menjadi kuman kebal obat. Untuk menjamin kepatuhan penderita
menelan obat, pengobatan perlu dilakukan dengan pengawasan langsung
(DOTS=Directly Observed Treatment Shortcourse) oleh seorang Pengawas Menelan
Obat (PMO).
Menurut Depkes (2002), pengobatan TB Paru diberikan dalam dua tahap
yaitu:
1. Tahap Intensif
Pada tahap intensif (awal) penderita mendapat obat setiap hari dan diawasi
langsung untuk mencegah terjadinya kekebalan terhadap semua OAT, terutama
ripamfisin. Bila pengobatan tahap intensif tersebut diberikan secara tepat,
biasanya penderita menular menjadi tidak menular dalam kurun waktu 2 (dua)
minggu. Sebagian besar penderita TB Paru BTA positif menjadi BTA negatif
2. Tahap Lanjutan
Pada tahap lanjutan penderita mendapat jenis obat lebih sedikit, namun dalam
jangka waktu yang lebih lama. Tahap lanjutan penting untuk membunuh kuman
persisten sehingga mencegah terjadinya kekambuhan.
Paduan OAT disediakan dalam bentuk paket kombipak, dengan tujuan untuk
memudahkan pemberian obat dan menjamin kelangsungan pengobatan sampai
selesai. Satu paket untuk satu penderita dalam satu masa pengobatan. Program
Nasional Penanggulangan TBC di Indonesia menggunakan paduan OAT:
1. Kategori 1 (2HRZE/4H3R3)
Tahap intensif terdiri dari Isoniazid (H), Rifampisin (R), Pirasinamid (Z) dan
Etambutol (E). Obat-obat tersebut diberikan setiap hari selama 2 bulan (2HRZE).
Kemudian diteruskan dengan tahap lanjutan yang terdiri dari Isoniazid (H) dan
Rifampisin (R), diberikan tiga kali dalam seminggu selama 4 bulan (4H3R3).
Obat ini diberikan untuk:
• Penderita baru TB Paru BTA positif
• Penderita TB Paru BTA negatif Rontgen positif yang sakit berat
• Penderita TBC Ekstra Paru berat.
Satu paket kombipak berisi 114 blister harian.
2. Kategori 2 ((2HRZES/HRZE/5H3R3E3)
Tahap intensif diberikan selama 3 bulan yang terdiri dari 2 bulan dengan
Isoniazid(H), Rifampisin (R), Pirasinamid (Z), Etambutol (E) dan suntikan
Rifampisin (R), Pirasinamid (Z), dan Etambutol (E) setiap hari. Setelah itu
diteruskan dengan tahap lanjutan selama 5 bulan dengan HRE yang diberikan tiga
kali seminggu. Perlu diperhatikan bahwa suntikan streptomisin diberikan setelah
penderita selesai menelan obat. Obat ini diberikan untuk :
• Penderita kambuh (relaps)
• Penderita gagal (failure)
• Penderita dengan pengobatan setelah lalai (after default).
Satu paket kombipak berisi 156 blister harian.
3. Kategori 3 (2HRZ/4H3R3)
Tahap intensif terdiri dari HRZ diberikan setiap hari selama 2 bulan (2HRZ),
diteruskan dengan tahap lanjutan terdiri dari HR selama 4 bulan diberikan 3 kali
seminggu (4H3R3). Obat ini diberikan untuk:
• Penderita baru BTA negatif dan Rontgen positif sakit ringan
• Penderita Ekstra Paru ringan, yaitu TBC kelenjar limfe (limfadenitis),
pleuritis eksudativa unilateral, TBC kulit, TBC tulang (kecuali tulang
belakang), sendi dan kelenjar adrenal.
Satu paket kombipak berisi 114 blister harian.
4. OAT Sisispan (HRZE)
Bila pada akhir tahap intensif pengobatan penderita baru BTA positif dengan
kategori 1 atau penderita BTA positif pengobatan ulang dengan kategori 2, hasil
pemeriksaan dahak masih BTA positif, diberikan obat sisipan (HRZE) setiap hari
2.1.8. Efek Samping OAT
Sebagian besar penderita TB Paru dapat menyelesaikan pengobatan tanpa efek
samping. Namun sebagian kecil dapat mengalami efek samping. Oleh karena itu,
pemantauan kemungkinan terjadinya efek samping sangat penting dilakukan selama
pengobatan. Pemantauan dilakukan dengan cara menjelaskan kepada penderita
tanda-tanda efek samping dan menanyakan adanya gejala efek samping pada waktu
penderita mengambil OAT.
Efek samping ringan dari OAT seperti tidak ada nafsu makan, mual, sakit
perut, nyeri sendi, kesemutan sampai dengan rasa terbakar di kaki, dan warna
kemerahan pada air seni. Efek samping berat dari OAT misalnya gatal dan kemerahan
kulit, tuli, gangguan keseimbangan, ikterus tanpa penyebab lain, bingung dan
muntah-muntah, gangguan penglihatan, purpura dan syok (Depkes RI, 2002).
2.2. Strategi DOTS (Directly Observed Treatment Shortcourse)
Strategi DOTS adalah strategi penanggulangan TB Paru nasional yang telah
direkomendasikan oleh WHO, yang dimulai pelaksanaannya di Indonesia pada tahun
1995/1996. Sebelum pelaksanaan strategi DOTS (1969-1994) angka kesembuhan TB
Paru yang dapat dicapai oleh program hanya 40-60% saja. Dengan strategi DOTS
diharapkan angka kesembuhan dapat dicapai minimal 85% dari penderita TB Paru
BTA positif yang ditemukan (Aditama, 2002).
Prinsip DOTS adalah mendekatkan pelayanan pengobatan terhadap penderita
agar secara langsung dapat mengawasi keteraturan menelan obat dan melakukan
Kalau diurai dari kata-katanya, pengertian DOTS dapat dimulai dengan
keharusan setiap pengelola program TB untuk memberi direct attention dalam usaha
menemukan penderita. Dalam bahasa lain ini diterjemahkan menjadi deteksi kasus
dengan pemeriksaan mikroskopik, kendati sebenarnya pengertiannya dapat diperluas
dengan keharusan untuk mendeteksi kasus secara baik dan akurat. Kemudian, setiap
pasien harus di-observed dalam memakan obatnya, setiap obat yang ditelan pasien
harus di depan seorang pengawas. Selain itu, tentunya pasien harus menerima
treatment yang tertata dalam sistem pengelolaan, distribusi dan penyediaan obat
secara baik. Kemudian setiap pasien harus mendapat obat yang baik, artinya
pengobatan short course standard yang telah terbukti ampuh secara klinik. Akhirnya,
harus ada dukungan dari pemerintah yang membuat program penanggulangan TB
mendapat prioritas yang tinggi dalam pelayanan kesehatan (Aditama, 2002).
Strategi DOTS mempunyai lima komponen:
1. Komitmen politis dari para pengambil keputusan, termasuk dukungan dana.
2. Diagnosa TB dengan pemeriksaan dahak secara mikroskopis.
3. Pengobatan dengan paduan Obat Anti Tuberkulosis (OAT) jangka pendek dengan
pengawasan langsung oleh Pengawas Menelan Obat (PMO).
4. Kesinambungan persediaan OAT jangka pendek dengan mutu terjamin.
5. Pencatatan dan pelaporan secara baku untuk memudahkan pemantauan dan
2.3. Konsep Perilaku
Kesehatan merupakan hasil interaksi berbagai faktor, baik faktor internal (dari
dalam diri manusia) maupun faktor eksternal (dari luar diri manusia). Faktor internal
ini terdiri dari faktor fisik dan psikis. Faktor eksternal terdiri dari berbagai faktor
antara lain sosial, budaya masyarakat, lingkungan fisik, politik, ekonomi, pendidikan
dan sebagainya. Secara garis besar faktor-faktor yang memengaruhi kesehatan, baik
individu, kelompok, maupun masyarakat, dikelompokkan menjadi empat (Blum,
1974). Konsep Blum menjelaskan bahwa derajat kesehatan dipengaruhi oleh:
1. Lingkungan, yang mencakup lingkungan fisik, sosial, budaya, politik, ekonomi,
dan sebagainya.
2. Perilaku.
3. Pelayanan kesehatan.
4. Keturunan (hereditas).
Perilaku merupakan faktor terbesar kedua setelah faktor lingkungan yang
memengaruhi derajat kesehatan. Oleh sebab itu, dalam rangka membina dan
meningkatkan kesehatan masyarakat, maka intervensi atau upaya yang ditujukan
kepada faktor perilaku ini sangat strategis. Menurut Green (Notoatmodjo, 2003),
perilaku dipengaruhi oleh 3 (tiga) faktor utama, yakni:
1. Faktor predisposisi (predisposing factor)
Faktor ini mencakup : pengetahuan dan sikap masyarakat terhadap kesehatan,
tradisi dan kepercayaan masyarakat terhadap hal-hal yang berkaitan dengan
kesehatan, sistem nilai yang dianut masyarakat, tingkat pendidikan, tingkat sosial
2. Faktor pemungkin (enabling factor)
Faktor ini mencakup ketersediaan sarana dan prasarana atau fasilitas kesehatan
bagi masyarakat, misalnya : air bersih, tempat pembuangan tinja, ketersediaan
makanan yang bergizi, dan sebagainya. Termasuk juga fasilitas kesehatan seperti
Puskesmas, rumah sakit, Posyandu, dokter atau bidan praktek swasta, dan
sebagainya.
3. Faktor penguat (reinforcing factor)
Faktor ini meliputi faktor sikap dan perilaku tokoh masyarakat, tokoh agama,
sikap dan perilaku para petugas termasuk petugas kesehatan. Termasuk juga di
sini undang-undang, peraturan-peraturan baik dari pusat maupun pemerintah
daerah yang terkait dengan kesehatan.
Tim kerja dari WHO menganalisis bahwa yang menyebabkan seseorang
berperilaku tertentu dikarenakan 4 (empat) alasan pokok yaitu:
1. Pemikiran dan perasaan (Thoughts and feeling)
Yakni dalam bentuk pengetahuan, kepercayaan dan sikap. Pengetahuan diperoleh
dari pengalaman sendiri atau pengalaman orang lain, sedangkan kepercayaan
biasanya diperoleh dari orang tua, kakek atau nenek. Seseorang menerima
kepercayaan itu berdasarkan keyakinan dan tanpa adanya pembuktian terlebih
dahulu. Sikap menggambarkan suka atau tidak suka seseorang terhadap objek dan
seringnya diperoleh dari pengalaman sendiri atau pengalaman orang lain yang
2. Orang penting sebagai referensi (Personal reference)
Perilaku orang, lebih-lebih anak kecil, lebih banyak dipengaruhi oleh orang-orang
yang dianggap penting. Apabila seseorang itu penting baginya, maka apa yang
orang tersebut katakan atau perbuat cenderung untuk dicontoh.
3. Sumber-sumber daya (Resources)
Mencakup fasilitas, uang, waktu, tenaga, dan sebagainya yang berpengaruh positif
ataupun negatif terhadap perilaku seseorang atau kelompok masyarakat.
4. Kebudayaan (Culture)
Perilaku normal, kebiasaan, nilai-nilai, dan penggunaan sumber-sumber di dalam
suatu masyarakat akan menghasilkan suatu pola hidup (way of life) yang pada
umumnya disebut kebudayaan. Kebudayaan ini terbentuk dalam waktu yang lama
sebagai akibat dari kehidupan suatu masyarakat bersama. Kebudayaan selalu
berubah, baik lambat ataupun cepat, sesuai dengan peradaban manusia.
Anderson (Notoatmodjo, 2003) menggambarkan model sistem kesehatan
(health system model) yang berupa model kepercayaan kesehatan. Di dalam model
Anderson ini terdapat 3 (tiga) kategori utama dalam pelayanan kesehatan, yaitu:
1. Karakteristik Predisposisi (predisposing characterstics)
Karakteristik ini digunakan untuk menggambarkan bahwa tiap individu
mempunyai kecenderungan untuk menggunakan pelayanan kesehatan yang
berbeda-beda. Hal ini disebabkan karena adanya ciri-ciri individu yang
a. Ciri-ciri demografi, seperti jenis kelamin dan umur.
b. Struktur sosial, seperti tingkat pendidikan, pekerjaan, kesukuan, dan
sebagainya.
c. Manfaat-manfaat kesehatan, seperti keyakinan bahwa pelayanan kesehatan
dapat menolong proses penyembuhan penyakit.
2. Karakteristik Pendukung (enabling characteristics)
Karakteristik ini mencerminkan bahwa meskipun mempunyai predisposisi untuk
menggunakan pelayanan kesehatan, ia tak akan bertindak menggunakannya,
kecuali bila ia mampu menggunakannya. Penggunaan pelayanan kesehatan yang
ada tergantung kepada kemampuan konsumen untuk membayar.
3. Karakteristik kebutuhan (need characteristics)
Faktor predisposisi dan faktor yang memungkinkan untuk mencari pengobatan
dapat terwujud di dalam tindakan apabila itu dirasakan sebagai kebutuhan.
Dengan kata lain kebutuhan merupakan dasar dan stimulus langsung untuk
menggunakan pelayanan kesehatan, bilamana tingkat predisposisi dan enabling
itu ada. Kebutuhan (need) di sini dibagi menjadi dua kategori, dirasa atau
preceived (subject assessment) dan evaluated (clinical diagnosis).
Menurut Skinner yang dikutip oleh Notoatmodjo (2003), perilaku kesehatan
adalah suatu respons seseorang (organisme) terhadap stimulus atau objek yang
berkaitan dengan sakit dan penyakit, sistem pelayanan kesehatan, makanan dan
minuman, serta lingkungan. Dari batasan ini, perilaku kesehatan dapat
1. Perilaku pemeliharaan kesehatan (health maintenance)
Adalah perilaku atau usaha-usaha seseorang untuk memelihara atau menjaga
kesehatan agar tidak sakit dan usaha untuk penyembuhan bilamana sakit. Oleh
sebab itu, perilaku pemeliharaan kesehatan ini terdiri dari 3 (tiga) aspek yaitu :
a. Perilaku pencegahan penyakit, dan penyembuhan penyakit bila sakit, serta
pemulihan kesehatan bilamana telah sembuh dari penyakit.
b. Perilaku peningkatan kesehatan, apabila seseorang dalam keadaan sehat.
c. Perilaku gizi. Makanan dan minuman dapat meningkatkan kesehatan
seseorang, tetapi sebaliknya dapat menjadi penyebab menurunnya kesehatan
seseorang bahkan dapat mendatangkan penyakit. Hal ini sangat tergantung
pada perilaku orang terhadap makanan dan minuman tersebut.
2. Perilaku pencarian pengobatan (health behavior)
Perilaku ini adalah menyangkut upaya atau tindakan seseorang pada saat
menderita penyakit dan atau kecelakaan. Tindakan atau perilaku ini dimulai dari
mengobati sendiri (self treatment) sampai mencari pengobatan ke luar negeri.
3. Perilaku kesehatan lingkungan
Adalah bagaimana seseorang merespons lingkungan, baik lingkungan fisik
maupun sosial budaya, dan sebagainya, sehingga lingkungan tersebut tidak
memengaruhi kesehatannya. Dengan perkataan lain, bagaimana seseorang
mengelola lingkungannya sehingga tidak mengganggu kesehatannya sendiri,
2.4. Kepatuhan Berobat
Kepatuhan berasal dari kata ”patuh” yang berarti taat, suka menuruti, disiplin.
Kepatuhan menurut Trostle dalam Simamora (2004), adalah tingkat perilaku
penderita dalam mengambil suatu tindakan pengobatan, misalnya dalam menentukan
kebiasaan hidup sehat dan ketetapan berobat. Dalam pengobatan, seseorang dikatakan
tidak patuh apabila orang tersebut melalaikan kewajibannya berobat, sehingga dapat
mengakibatkan terhalangnya kesembuhan.
Menurut Sacket (Ester, 2000), kepatuhan pasien adalah sejauh mana perilaku
pasien sesuai dengan ketentuan yang diberikan oleh profesional kesehatan.
Menurut Sarafino (Bart, 1994) secara umum, ketidaktaatan meningkatkan
risiko berkembangnya masalah kesehatan atau memperpanjang, atau memperburuk
kesakitan yang sedang diderita. Perkiraan yang ada menyatakan bahwa 20% jumlah
opname di rumah sakit merupakan akibat dari ketidaktaatan pasien terhadap aturan
pengobatan. Faktor yang memengaruhi kepatuhan seseorang dalam berobat yaitu
faktor petugas, faktor obat, dan faktor penderita. Karakteristik petugas yang
memengaruhi kepatuhan antara lain jenis petugas, tingkat pengetahuan, lamanya
bekerja, frekuensi penyuluhan yang dilakukan. Faktor obat yang memengaruhi
kepatuhan adalah pengobatan yang sulit dilakukan tidak menunjukkan ke arah
penyembuhan, waktu yang lama, adanya efek samping obat. Faktor penderita yang
menyebabkan ketidakpatuhan adalah umur, jenis kelamin, pekerjaan, anggota
Faktor-faktor yang memengaruhi ketidakpatuhan dapat digolongkan menjadi
empat bagian yaitu:
1. Pemahaman Tentang Instruksi
Tak seorang pun mematuhi instruksi jika ia salah paham tentang instruksi
yang diberikan padanya. Ley dan Spelman (Ester, 2000) menemukan bahwa lebih
dari 60% yang diwawancarai setelah bertemu dengan dokter salah mengerti tentang
instruksi yang diberikan pada mereka. Kadang-kadang hal ini disebabkan oleh
kegagalan profesional kesehatan dalam memberikan informasi yang lengkap,
penggunaan istilah-istilah medis, dan banyak memberikan instruksi yang harus
diingat oleh pasien.
Pendekatan praktis untuk meningkatkan kepatuhan pasien ditemukan oleh
DiNicola dan DiMatteo (Ester, 2000), yaitu:
a. Buat instruksi tertulis yang jelas dan mudah diinterpretasikan.
b. Berikan informasi tentang pengobatan sebelum menjelaskan hal-hal lain.
c. Jika seseorang diberikan suatu daftar tertulis tentang hal-hal yang harus diingat,
maka akan ada efek ”keunggulan”, yaitu mereka berusaha mengingat hal-hal yang
pertama kali ditulis.
d. Instruksi-instruksi harus ditulis dengan bahasa umum (non medis) dan hal-hal
yang perlu ditekankan.
2. Kualitas Interaksi
Kualitas interaksi antara profesional kesehatan dan pasien merupakan bagian
yang penting dalam menentukan derajat kepatuhan. Meningkatkan interaksi
umpan balik pada pasien setelah memperoleh informasi tentang diagnosis. Pasien
membutuhkan penjelasan tentang kondisinya saat ini, apa penyebabnya dan apa yang
dapat mereka lakukan dengan kondisi seperti itu.
3. Isolasi Sosial dan Keluarga
Keluarga dapat menjadi faktor yang sangat berpengaruh dalam menetukan
keyakinan dan nilai kesehatan individu serta dapat juga menentukan tentang program
pengobatan yang dapat mereka terima. Keluarga juga memberi dukungan dan
membuat keputusan mengenai perawatan dari anggota keluarga yang sakit.
4. Keyakinan, Sikap, Kepribadian
Ahli psikologis telah menyelidiki tentang hubungan antara
pengukuran-pengukuran kepribadian dan kepatuhan. Mereka menemukan bahwa data kepribadian
secara benar dibedakan antara orang yang patuh dengan orang yang gagal.
Orang-orang yang tidak patuh adalah Orang-orang-Orang-orang yang lebih mengalami depresi, ansietas,
sangat memerhatikan kesehatannya, memiliki kekuatan ego yang lebih lemah dan
yang kehidupan sosialnya lebih memusatkan perhatian pada dirinya sendiri.
Blumenthal et al (Ester, 2000) mengatakan bahwa ciri-ciri kepribadian yang
disebutkan di atas itu yang menyebabkan seseorang cenderung tidak patuh (drop out)
dari program pengobatan.
Menurut Schwart & Griffin (Bart, 1994), faktor yang berhubungan dengan
ketidaktaatan, secara sejarah, riset tentang ketaatan pasien didasarkan atas pandangan
tradisional mengenai pasien sebagai penerima nasihat dokter yang pasif dan patuh.
Pasien yang tidak taat dipandang sebagai orang yang lalai, dan masalahnya dianggap
pasien yang tidak patuh berdasarkan kelas sosio ekonomi, pendidikan, umur, dan
jenis kelamin. Pendidikan pasien dapat meningkatkan kepatuhan, sepanjang bahwa
pendidikan tersebut merupakan pendidikan yang aktif seperti penggunaan buku-buku
dan kaset oleh pasien secara mandiri. Usaha-usaha ini sedikit berhasil, seorang dapat
menjadi tidak taat kalau situasinya memungkinkan. Teori-teori yang lebih baru
menekankan faktor situasional dan pasien sebagai peserta yang aktif dalam proses
pengobatannya. Perilaku ketaatan sering diartikan sebagai usaha pasien untuk
mengendalikan perilakunya, bahkan jika hal tersebut bisa menimbulkan risiko
mengenai kesehatannya.
Macam-macam faktor yang berkaitan dengan ketidaktaatan disebutkan:
1. Ciri-ciri kesakitan dan ciri-ciri pengobatan
Menurut Dickson dkk (Bart, 1994), perilaku ketaatan lebih rendah untuk penyakit
kronis (karena tidak ada akibat buruk yang segera dirasakan atau risiko yang
jelas), saran mengenai gaya hidup umum dan kebiasaan yang lama, pengobatan
yang kompleks, pengobatan dengan efek samping, perilaku yang tidak pantas.
Menurut Sarafino (Bart, 1994), tingkat ketaatan rata-rata minum obat untuk
menyembuhkan kesakitan akut dengan pengobatan jangka pendek adalah sekitar
78%, untuk kesakitan kronis dengan cara pengobatan jangka panjang tingkat
tersebut menurun sampai 54%.
2. Komunikasi antara pasien dan dokter
Berbagai aspek komunikasi antara pasien dengan dokter memengaruhi tingkat
ketidakpuasan terhadap aspek hubungan emosional dengan dokter, ketidakpuasan
terhadap pengobatan yang diberikan (Bart, 1994).
3. Variabel-variabel sosial
Hubungan antara dukungan sosial dengan ketaatan telah dipelajari. Secara umum,
orang-orang yang merasa mereka menerima penghiburan, perhatian, dan
pertolongan yang mereka butuhkan dari seseorang atau kelompok biasanya
cenderung lebih mudah mengikuti nasihat medis, daripada pasien yang kurang
mendapat dukungan sosial. Jelaslah bahwa keluarga memainkan peranan yang
sangat penting dalam pengelolaan medis. Misalnya, penggunaan pengaruh
normatif pada pasien, yang mungkin mengakibatkan efek yang memudahkan atau
menghambat perilaku ketaatan.
4. Ciri-ciri individual
Variabel-variabel demografis juga digunakan untuk meramalkan ketidaktaatan.
Sebagai contoh : di Amerika Serikat, kaum wanita, kaum kulit putih, dan orang
tua cenderung mengikuti anjuran dokter (Bart, 1994).
2.5. Penyuluhan Tuberkulosis
Menurut Depkes RI (2002), penyuluhan TB Paru perlu dilakukan karena
masalah TB Paru berkaitan dengan masalah pengetahuan dan perilaku masyarakat.
Tujuan penyuluhan adalah untuk meningkatkan kesadaran, kemauan dan peran serta
masyarakat dalam penanggulangan TB Paru.
Penyuluhan TB Paru dapat dilaksanakan dengan menyampaikan pesan
penanggulangan TB Paru, penyuluhan langsung perorangan sangat penting artinya
untuk menentukan keberhasilan pengobatan penderita. Penyuluhan ini ditujukan
kepada suspek, penderita dan keluarganya, supaya penderita menjalani pengobatan
secara teratur sampai sembuh. Bagi anggota keluarga yang sehat dapat menjaga,
melindungi dan meningkatkan kesehatannya, sehingga terhindar dari penularan TB
Paru. Penyuluhan dengan menggunakan bahan cetak dan media massa dilakukan
untuk dapat menjangkau masyarakat yang lebih luas, utuk mengubah persepsi
masyarakat tentang TB Paru dari ”suatu penyakit yang tidak dapat disembuhkan dan
memalukan”, menjadi ”suatu penyakit yang berbahaya tapi bisa disembuhkan”.
Penyuluhan langsung perorangan dapat dianggap berhasil bila:
• Penderita bisa menjelaskan secara tepat tentang riwayat pengobatan sebelumnya.
• Penderita datang berobat secara teratur sesuai jadwal pengobatan.
• Anggota keluarga penderita dapat menjaga dan melindungi kesehatannya.
2.6. Pengawas Menelan Obat (PMO)
Salah satu dari komponen DOTS adalah pengobatan paduan OAT jangka
pendek dengan pengawasan langsung. Untuk menjamin keteraturan pengobatan
diperlukan seorang PMO.
2.6.1. Persyaratan PMO
Menurut Depkes RI (2002), persyaratan seorang PMO adalah:
- Seseorang yang dikenal, dipercaya dan disetujui, baik oleh petugas kesehatan
- Seseorang yang tinggal dekat dengan penderita.
- Bersedia membantu penderita dengan sukarela.
- Bersedia dilatih dan atau mendapat penyuluhan bersama-sama dengan penderita.
2.6.2. Siapa yang Bisa Menjadi PMO
Sebaiknya PMO adalah petugas kesehatan, misalnya bidan di desa, perawat,
sanitarian, juru imunisasi, dan lain-lain. Bila tidak ada petugas kesehatan yang
memungkinkan, PMO dapat berasal dari kader kesehatan, guru, atau tokoh
masyarakat lainnya atau anggota keluarga.
2.6.3. Tugas Seorang PMO
Menurut Depkes RI (2002), tugas seorang PMO adalah:
- Mengawasi penderita TB Paru agar menelan obat secara teratur sampai selesai
pengobatan.
- Memberi dorongan kepada penderita agar mau berobat secara teratur.
- Mengingatkan penderita untuk periksa ulang dahak pada waktu-waktu yang telah
ditentukan.
- Memberi penyuluhan pada anggota keluarga penderita TB Paru yang mempunyai
gejala-gejala tersangka TB Paru untuk segera memeriksakan diri ke UPK.
Tugas seorang PMO bukanlah untuk menggantikan kewajiban penderita
2.7. Kerangka Konsep
Berdasarkan tujuan penelitian, tinjauan pustaka, maka kerangka konsep
penelitian ini adalah:
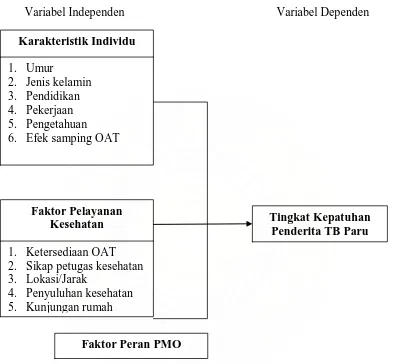
Variabel Independen Variabel Dependen
Gambar 2.1. Kerangka Konsep Penelitian
Definisi konsep :
1. Karakteristik individu adalah hal-hal yang melekat dalam diri penderita TB Paru
yang memengaruhi tingkat kepatuhan dalam melaksanakan program pengobatan
dengan strategi DOTS yang membedakan seseorang dengan yang lainnya,
meliputi: umur, jenis kelamin, pendidikan, pekerjaan, pengetahuan, efek samping
OAT.
Karakteristik Individu
1. Umur
2. Jenis kelamin 3. Pendidikan 4. Pekerjaan 5. Pengetahuan 6. Efek samping OAT
Faktor Pelayanan Kesehatan
1. Ketersediaan OAT 2. Sikap petugas kesehatan 3. Lokasi/Jarak
4. Penyuluhan kesehatan 5. Kunjungan rumah
Faktor Peran PMO
2. Faktor pelayanan kesehatan adalah penilaian dari penderita TB Paru terhadap
upaya yang diselenggarakan oleh unit pelayanan kesehatan untuk menangani
penderita TB Paru meliputi: ketersediaan OAT, sikap petugas kesehatan,
lokasi/jarak, penyuluhan kesehatan, dan kunjungan rumah.
3. Faktor peran PMO (Pengawas Menelan Obat) adalah penilaian dari penderita TB
Paru terhadap hal-hal yang menjadi tugas dari seorang pengawas menelan obat
yang memengaruhi tingkat kepatuhan penderita TB Paru dalam melaksanakan
pengobatan, meliputi: penyuluhan, memberi dorongan, mengingatkan dan
mengawasi.
4. Tingkat kepatuhan adalah tingkat ketaatan penderita TB Paru dalam
melaksanakan pengobatan di Puskesmas Pekan Labuhan.
2.8. Hipotesis Penelitian
Berdasarkan kerangka konsep di atas, maka hipotesis penelitian ini adalah:
1. Ada pengaruh karakteristik individu terhadap tingkat kepatuhan penderita TB
Paru dalam pengobatan di Puskesmas Pekan Labuhan tahun 2009.
2. Ada pengaruh faktor pelayanan kesehatan terhadap tingkat kepatuhan penderita
TB Paru dalam pengobatan di Puskesmas Pekan Labuhan tahun 2009.
3. Ada pengaruh faktor PMO (Pengawas Menelan Obat) terhadap tingkat kepatuhan
BAB III
METODE PENELITIAN
3.1. Jenis Penelitian
Jenis penelitian ini adalah explanatory research dengan pendekatan cross
sectional yang bertujuan untuk menjelaskan pengaruh karakteristik individu, faktor
pelayanan kesehatan, dan faktor Pengawas Menelan Obat (PMO) terhadap tingkat
kepatuhan penderita TB Paru dalam melaksanakan pengobatan di Puskesmas Pekan
Labuhan Kota Medan tahun 2009 (Notoatmodjo, 2005).
3.2. Lokasi Penelitian
Penelitian dilaksanakan di Puskesmas Pekan Labuhan Kota Medan, pada
bulan Maret sampai April tahun 2009. Pemilihan lokasi ini dengan pertimbangan
angka kesembuhan penderita TB Paru pada Puskesmas ini belum mencapai target
yang ditetapkan yaitu minimal 85%. Masih rendahnya angka kesembuhan berdampak
negatif pada kesehatan masyarakat dan keberhasilan program, karena masih memberi
peluang terjadinya penularan penyakit TB Paru kepada anggota keluarga dan
masyarakat sekitarnya.
3.3. Populasi dan Sampel 3.3.1. Populasi
Populasi dalam penelitian ini adalah seluruh penderita TB Paru kategori 1
yang mengikuti program DOTS di Puskesmas Pekan Labuhan mulai bulan Oktober
tahun 2008 sampai dengan Maret 2009 berjumlah 38 orang.
3.3.2. Sampel
Sampel dalam penelitian ini adalah seluruh penderita TB Paru yang mengikuti
pengobatan dengan strategi DOTS kategori 1 di Puskesmas Pekan Labuhan yang
pada saat penelitian sudah menjalani pengobatan di atas 2 (dua) bulan atau sedang
dalam tahap lanjutan yaitu sebanyak 38 orang (total sampling).
3.4. Metode Pengumpulan Data
Data yang dikumpulkan terdiri dari data primer dan data sekunder, yaitu:
1. Data primer, diperoleh dengan wawancara langsung kepada penderita TB Paru
dan petugas kesehatan program penanggulangan TB Paru yang berpedoman pada
kuesioner penelitian yang telah ditetapkan dan melakukan cross check.
2. Data sekunder, diperoleh dari laporan pelaksanaan program penanggulangan TB
Paru di Puskesmas Pekan Labuhan Kota Medan, Kartu Pengobatan TBC
(formulir TB.01), Formulir Permohonan Laboratorium TBC Untuk Pemeriksaan
Dahak (formulir TB.05), dan profil Dinas Kesehatan Kota Medan.
3.5. Definisi Operasional
1. Umur adalah usia responden saat penelitian berdasarkan ulang tahun terakhir,
yang dibedakan atas 3 (tiga) kategori berdasarkan Badan Pusat Statistik Kota
Medan tahun 2008, yaitu: 1) Orang muda: 15-24 tahun; 2) Dewasa: 25-49 tahun;
3) Orang tua: ≥ 50 tahun
2. Jenis Kelamin adalah suatu karakteristik responden yang dibedakan identitasnya
3. Pendidikan adalah jenjang pendidikan formal terakhir yang berhasil ditamatkan
responden yang dibedakan atas: tidak tamat SD, SD, SLTP, SLTA,
Akademi/Sarjana.
4. Pekerjaan adalah aktivitas utama yang dilakukan oleh responden sebagai sumber
pendapatan utama, yang dibedakan atas bekerja dan tidak bekerja.
5. Pengetahuan adalah segala sesuatu yang diketahui responden mengenai penyakit
TB Paru.
6. Efek samping OAT adalah gejala/keluhan yang diderita responden akibat menelan
OAT selama pengobatan.
7. Ketersediaan OAT adalah pandangan responden terhadap kondisi OAT yang
diperoleh dari Puskesmas meliputi kecukupan jumlah OAT dan kualitasnya.
8. Sikap petugas kesehatan adalah penilaian responden terhadap tanggapan atau
reaksi petugas kesehatan kepada responden selama mereka menjalani pengobatan.
9. Lokasi/jarak adalah pandangan responden tentang lama perjalanan yang ditempuh
dari tempat tinggal responden ke Puskesmas yang diukur dengan jarak, dan sarana
transportasi.
10.Penyuluhan kesehatan adalah pandangan responden tentang kegiatan yang
dilakukan oleh petugas kesehatan sehubungan dengan pengobatan TB Paru, untuk
mencapai suatu keadaan di mana penderita TB Paru dapat hidup lebih sehat.
11.Kunjungan rumah adalah pandangan responden tentang kegiatan yang dilakukan
petugas kesehatan selama masa pengobatan ke rumah responden.
12.Faktor peran Pengawas Menelan Obat (PMO) adalah pandangan responden
memberi dorongan, mengingatkan jadwal pemeriksaan dahak, dan mengawasi
penderita menelan obat.
13.Kepatuhan berobat adalah ketaatan responden dalam menelan obat, mengambil
obat dan melakukan pemeriksaan dahak sesuai jadwal yang telah ditentukan dan
menaati segala nasehat dari petugas kesehatan.
3.6. Aspek Pengukuran
3.6.1. Aspek Pengukuran Variabel Bebas 1. Karakteristik Individu
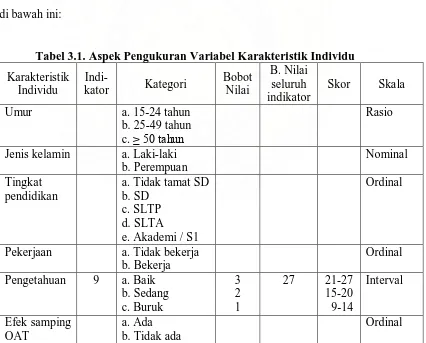
Aspek pengukuran variabel karakteristik individu dapat dilihat pada Tabel 3.1.
di bawah ini:
Tabel 3.1. Aspek Pengukuran Variabel Karakteristik Individu
Karakteristik
Pekerjaan a. Tidak bekerja