POLA PERTUMBUHAN BAKTERI DAN UJI
KEPEKAAN ANTIBIOTIK DARI ISOLAT USAP
VAGINA PADA KETUBAN PECAH DINI DAN NON
KETUBAN PECAH DINI DI RSUP H.ADAM MALIK –
RSUD PIRNGADI – RSU SUNDARI, MEDAN
T E S I S
GOTTLIEB SIDABUTAR
DEPARTEMEN OBSTETRI DAN GINEKOLOGI
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA RSUP. H. ADAM MALIK – RSUD Dr. PIRNGADI MEDAN
KATA PENGANTAR
Puji dan syukur saya panjatkan kehadirat Tuhan Yesus Yang Maha Kuasa, berkat berkat dan anugerah-Nya, penulisan tesis ini dapat diselesaikan.
Tesis ini disusun untuk melengkapi tugas – tugas dan memenuhi salah satu syarat untuk memperoleh keahlian dalam bidang Obstetri dan Ginekologi. Sebagai manusia biasa saya menyadari bahwa tesis ini masih jauh dari sempurna, namun demikian besar harapan saya kiranya tulisan sederhana ini dapat bermanfaat dalam menambah perbendaharaan bacaan khususnya tentang:
”POLA PERTUMBUHAN BAKTERI DAN UJI KEPEKAAN ANTIBIOTIKa
DARI ISOLAT USAP VAGINA WANITA HAMIL DENGAN KETUBAN PECAH
DINI DAN NON KETUBAN PECAH DINI DI RSUP H.ADAM MALIK, RSUD
PIRNGADI DAN RSU SUNDARI, MEDAN”
Dengan selesainya laporan penelitian ini, perkenankanlah saya menyampaikan rasa terima kasih dan penghargaan yang setinggi – tingginya kepada yang terhormat:
1. Rektor Universitas Sumatera Utara Prof. Dr. Chairuddin P. Lubis, DTM&H, SpA(K) dan Dekan Fakultas Kedokteran Universitas Sumatera Utara Prof. Dr. Gontar Siregar, SpPD(K), KGEH yang telah memberikan kesempatan kepada saya untuk mengikuti Program Pendidikan Dokter Spesialis di Fakultas Kedokteran USU Medan.
Herbert Hutabarat, SpOG; Prof. Dr. Pandapotan Simanjuntak, MPH, SpOG (Alm), Prof. Dr. Hamonangan Hutapea, SpOG(K); Prof. Dr. Djafar Siddik, SpOG(K); Prof. DR. Dr. M. Thamrin Tanjung, SpOG(K) yang secara bersama – sama telah berkenan menerima saya untuk mengikuti pendidikan spesialis di Departemen Obstetri dan Ginekologi.
3. Prof. Dr. T.M. Hanafiah, SpOG(K) bersama Dr. Sarma N. Lumbanraja, SpOG(K), yang telah meluangkan waktunya yang sangat berharga untuk membimbing, memeriksa dan melengkapi penulisan tesis ini hingga selesai. Dr. Herbert Sihite, SpOG, Dr. Ichwanul Adenin, SpOG(K), Dr. Deri Edianto, SpOG(K) selaku tim penyanggah dan nara sumber dalam penulisan tesis ini yang telah banyak memberikan bimbingan dan masukan dalam perbaikan tesis ini.
4. Dr. Lia K. Iswara, SpMK, MS, yang telah meluangkan waktu yang sangat berharga untuk membimbing, memeriksa dan melengkapi penulisan tesis ini hingga selesai.
5. Dr. Christoffel L. Tobing, SpOG(K) selaku pembimbing referat mini Fetomaternal saya yang berjudul “NUTRISI PADA KEHAMILAN”, kepada Dr. Binarwan Halim, SpOG selaku pembimbing referat mini Fertilisasi Endokrinologi dan Reproduksi saya yang berjudul “PSIKOSOMATIK GINEKOLOGI”, dan kepada Prof. Dr. M. Fauzie
Sahil, SpOG(K) selaku pembimbing referat mini Onkologi saya yang berjudul “TERAPI TARGET PADA KANKER”.
6. Dr. John S. Khoman, SpOG(K), selaku bapak angkat saya selama menjalani masa pendidikan, yang telah banyak mengayomi, membimbing, dan memberikan nasehat-nasehat yang bermanfaat kepada saya dalam menghadapi masa-masa sulit selama pendidikan.
8. Seluruh staf pengajar di Departemen Obstetri dan Ginekologi FK – USU Medan, yang secara langsung telah banyak membimbing dan mendidik saya sejak awal hingga akhir pendidikan. Semoga Yang Maha pengasih membalas budi baik guru – guru saya tersebut.
9. Sekretaris Jenderal Departemen Kesehatan RI dan Kepala Kantor Wilayah Departemen Kesehatan Propinsi Sumatera Utara, atas izin yang diberikan kepada saya untuk mengikuti program Dokter Spesialis Obstetri dan Ginekologi FK – USU Medan.
10. Direktur RSUP Haji Adam Malik Medan yang telah memberikan kesempatan dan sarana untuk bekerja selama mengikuti pendidikan di Departemen Obstetri dan Ginekologi.
11. Direktur RSUD Dr. Pirngadi Medan dan Kepala SMF Kebidanan dan Penyakit Kandungan RSUD Dr. Pirngadi Medan, yang telah memberikan kesempatan dan sarana bekerja selama mengikuti pendidikan.
12. Direktur RS PTPN II Tembakau Deli Medan, Dr. Sofian Abdul Ilah, SpOG dan Dr. Nazaruddin Jafar, SpOG(K) beserta staf yang telah memberi kesempatan dan bimbingan selama saya bertugas di bagian tersebut.
13. Direktur RSU Dolok Sanggul beserta staf atas kesempatan kerja dan bantuan moril selama saya bertugas di rumah sakit tersebut.
14. Kepala Departemen Patologi Anatomi FK USU Medan beserta staf, atas kesempatan dan bimbingan yang telah diberikan selama saya bertugas di departemen tersebut.
16. Terima kasih kepada Dr. Harry CH Simanjuntak, SpOG, Dr. Haryanto Lumbanraja, SpOG, Dr. Roy Yustin Simanjuntak, SpOG, Dr. Hayu Lestari Haryono, SpOG, Dr. Dudy A, SpOG, Dr. Juni H Tarigan, SpOG, Dr. Jhon Napoleon, SpOG, atas bimbingan, dorongan, dan bantuannya selama ini.
17. Kepada sejawat Dr. Abdul Hadi, Dr. Renardy, Dr. T. Iqbal, Dr. Tommy, Dr. T.M. Rizky, Dr. Mulda, Dr. Sukhbir Singh, Dr. Muara P. Lubis, Dr. Simon Saing, Dr. Dwi Faradina, Dr. Alim Sahid, Dr. Sim Romi, Dr. David Lubis, Dr. M. Ikhwan, Dr. Jeffry, Dr. Yasnil, Dr. Ali Akbar, Dr. Meity atas bantuan dan dukungan selama ini.
18. Kepada adinda- adindaku Dr. Rony Bangun, Dr. Gorga, Dr. Riza, Dr. Aidil, Dr. Elvira, saya menyampaikan terima kasih atas dukungan dan bantuan yang diberikan selama ini serta kebersamaan kita selama pendidikan dan kenangan indah selama kita jaga bersama.
19. Seluruh teman sejawat PPDS yang tidak dapat saya sebutkan satu persatu, terima kasih atas kebersamaan, dorongan semangat dan doa yang telah diberikan selama ini.
20. Dokter muda, bidan dan paramedis yang telah ikut membantu dan bekerja sama dalam menjalani pendidikan di Departemen Obstetri dan Ginekologi di FK USU / RSUP H. Adam Malik – RSUD Dr. Pirngadi Medan. Terima kasih atas dorongan dan semangat yang telah diberikan kepada saya.
Sembah sujud, hormat dan terima kasih yang tidak terhingga saya sampaikan kepada Ayahanda St. T.S.H. Sidabutar, SH dan Ibunda H. Mawar Irene Tobing, SH yang telah membesarkan, membimbing, dan mendidik saya dengan penuh kasih sayang dari masa kanak-kanak hingga kini mengantarkan saya meraih cita-cita, tanpa kenal lelah memberikan semangat, motivasi, dorongan, perhatian dan doa selama saya menjalani pendidikan ini
Sembah sujud, hormat dan terima kasih yang tidak terhingga juga saya sampaikan kepada Bapak Mertua (Alm) Drs. Otto Tobing, MM dan Ibu Mertua Dinar Rosita Siahaan, Bsc yang telah banyak membantu, mendoakan dan memberikan dorongan dan perhatian kepada saya selama mengikuti pendidikan ini.
Buat (Alm) tulang tercinta Dr. Pontas L. Tobing, SpTHT dan keluarga, terima kasih yang sebesar- besarnya saya ucapkan atas bantuan dan dorongannya sehingga saya bisa mengikuti program PPDS Obgyn di FK USU ini.
Buat istriku tercinta, dr. Fellycia Tobing, tiada kata lain yang dapat saya sampaikan selain terima kasih atas kesabaran, dorongan, semangat, pengorbanan dan doa yang telah diberikan kepada diriku, sehingga saya dapat menyelesaikan pendidikan ini.
Buat Prilly Georginna Magnolia Sidabutar, malaikat kecilku, buah cinta, harapan dan anugerah terbesar dan terindah dalam hidup kami, yang menjadi sumber inspirasi, motivasi dan kekuatan saya dalam menyelesaikan pendidikan ini.
Kepada seluruh keluarga besar, abang Eggy, kakak Poppy, Vanda, Yoke, Vivi, adik Lola beserta keluarga juga iparku Aan dan Sisca beserta keluarga serta semua keponakan yang saya sayangi, terima kasih atas doa, dorongan, serta bantuan moril dan spiritual yang telah diberikan.
memberikan bantuan baik moril dan materil, saya ucapakan terima kasih yang sebesar-besarnya.
Semoga Tuhan Yesus Kristus senantiasa memberikan rahmat dan anugerahNya bagi kita semua
God bless you all….
Medan, November 2008
DAFTAR ISI
KATA PENGANTAR i
DAFTAR ISI vii
DAFTAR TABEL ix
DAFTAR SINGKATAN x
ABSTRAK xi
BAB II. TINJAUAN PUSTAKA 7
2.1. KETUBAN PECAH DINI 7
2.3.1. PERANAN ANTIBIOTIKA PADA KPD 27
2.3.2. PRINSIP TERAPI ANTIBIOTIKA 28
2.3.3. KOMBINASI ANTIMIKROBIAL 29
2.3.4. RESISTENSI OBAT 30
2.3.5. KLASIFIKASI AGEN ANTIMIKROBIAL 30 2.3.6. WAKTU PEMBERIAN TERAPI ANTIBIOTIKA 31
BAB III METODOLOGI PENELITIAN 34
3.1. DESAIN PENELITIAN 34
3.2. TEMPAT DAN WAKTU PENELITIAN 34
3.3. POPULASI DAN SAMPEL PENELITIAN 34
3.4. LANGKAH KERJA 36
3.5. CARA KERJA 37
3.6. ALUR PENELITIAN 39
3.8. ANALISA DATA 41
BAB IV. HASIL DAN PEMBAHASAN 42
4.1. KARAKTERISTIK PESERTA PENELITIAN 42 4.2. POLA BAKTERI KPD DAN NON KPD 44 4.3. UJI KEPEKAAN TERHADAP ANTIBIOTIKA 45
4.4. FAKTOR RISIKO KPD 47
BAB V. KESIMPULAN DAN SARAN 54
5.1. KESIMPULAN 54
5.2. SARAN 55
DAFTAR PUSTAKA 56
LAMPIRAN 1 62
LAMPIRAN 2 63
DAFTAR TABEL
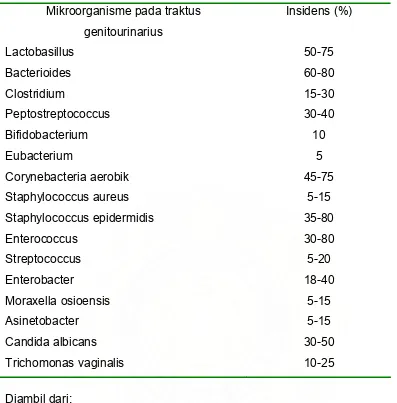
Tabel 1. Mikroorganisme yang sering ditemukan pada traktus urogenital
23
Tabel 2. Karakteristik demografis peserta penelitian KPD 42 Tabel 3.Pola bakteri yang ditemukan pada wanita KPD dan Non KPD 44 Tabel 4. Hasil uji kepekaan terhadap berbagai antibiotika
pada bakteri yang ditemukan
45
Tabel 5. Estimasi risiko KPD peserta penelitian berdasarkan jumlah VT 47 Tabel 6. Estimasi risiko KPD peserta penelitian berdasarkan
adanya riwayat KPD sebelumnya
48
Tabel 7. Estimasi risiko KPD peserta penelitian berdasarkan adanya riwayat koitus 24 jam terakhir
49
Tabel 8. Estimasi risiko KPD peserta penelitian berdasarkan adanya riwayat merokok
51
Tabel 9. Estimasi risiko KPD peserta penelitian berdasarkan adanya riwayat keputihan
DAFTAR SINGKATAN
KPD : Ketuban Pecah Dini
MMP : Matriks metallopreteinase PGE2 : Prostaglandin E2
PGF2A : Prostaglandin F2A USG : Ultrasonografi VT : Vaginal toucher
GBS : Group B Streptococcus IgA1 : Immunoglobulin A1
MIC : Minimum inhibitory concentration
MBC : Minimum bacteridal concentration Faktor R : Faktor Resisten
MDR : Multi drug resistant RNA : Ryboxo nucleic acid DNA : Deoxy nucleic acid
ACOG : American comitee of Obstetrics and Gynecologic
Sp : Spesies
HPHT : Hari pertama haid terakhir
S : Sensitif
I : Intermediate
R : Resisten
AMX : Amoksilin
CAZ : Seftazidim
GEN : Gentamisin
CTX : Sefotaksim
MER : Meropenem
AMC : Ampisilin
FEP : Sefepim
CRO : Seftriakson
ABSTRAK
Tujuan : Menentukan pola pertumbuhan bakteri serta uji kepekaan dari isolat usap vagina wanita KPD dan non KPD untuk diberikan antibiotika yang sesuai dengan uji kepekaan bakteri serta insidens dan faktor risiko KPD.
Rancangan Penelitian : Studi deskriptif analitik dengan menggunakan pendekatan potong lintang (cross sectional)
Hasil Penelitian : Bakteri terbanyak yang ditemukan pada wanita KPD adalah Klebsiella (36,8%), Staphylococcus (23,3%), Eschericia Coli (23,3%), Proteus (10%), Pseudomonas (3,3%) dan Providensia (3,3%). Hasil uji kepekaan antibiotika: Klebsiella sensitif terhadap CAZ, CTX, MER, FEP dan CSL. Staphylococcus sensitif dengan CAZ, GEN, CTX, MER, FEP, CRO, CSL. E. Coli sensitif dengan CAZ, GEN, CTX, MER, FEP, CRO, CSL. Proteus sensitif dengan CAZ, MER, FEP. Pseudomonas sensitif dengan MER, FEP, CSL. Providensia sensitif dengan CAZ, CTX, MER, FEP, CSL.Pada Non KPD bakteri yang dijumpai adalah Staphylococcus (30%), Klebsiella (23,3%) dan E. Coli (16,8%). Dari uji statistik dijumpai hubungan yang signifikan antara riwayat KPD sebelumnya (P=0,001), riwayat koitus 24 jam terakhir (P=0,001) dan riwayat keputihan dengan terjadinya (P=0,001) dengan terjadinya KPD. Tidak terdapat hubungan yang signifikan antara pemeriksaan dalam (P=0,195) dan riwayat merokok (P=1,00) dengan KPD.
Kesimpulan : Pola bakteri antara wanita KPD dan non KPD berbeda dimana pada KPD bakteri terbanyak ialah Klebsiella sedangkan pada non KPD bakter terbanyak adalah Staphylococcus dengan uji kepekaan antibiotika yang berbeda. Uji statistik menyatakan ada hubungan signifikan antara riwayat KPD sebelumnya, riwayat koitus dan keputihan dengan KPD.
BAB I
PENDAHULUAN
1.1 Latar Belakang
Ketuban Pecah Dini (KPD) adalah pecahnya selaput ketuban secara spontan tanpa disertai tanda- tanda persalinan.1 KPD adalah suatu kejadian obstetrik yang tidak jarang ditemukan, dengan insidens sekitar 10,7% dari seluruh persalinan, dimana 94% diantaranya terjadi pada kehamilan cukup bulan.2 Insidens KPD di Indonesia bervariasi, menurut penelitian di beberapa Rumah Sakit sentral pendidikan di beberapa kota besar di Indonesia, insidensnya adalah sebagai berikut: RS Dr. Pirngadi Medan (1982) : 2,27%, RS Hasan Sadikin Bandung (1979) : 5,05%, RS Dr. Cipto Mangunkusumo Jakarta (1988): 11,22%.3
Faktor risiko terjadinya KPD bermacam- macam, termasuk diantaranya ras, status sosioekonomi rendah, merokok, riwayat koitus 24 jam sebelumnya, infeksi, status nutrisi, ibu penderita diabetes mellitus dan atau hipertensi.4 Di antara semua ini, faktor yang paling signifikan adalah adanya infeksi bakteri dari traktus genitalis.5
Bakteri yang sering ditemukan pada KPD adalah Ureaplasma urealyticum, Mycoplasma hominis, Bifidobacterum bivius, Gardnerella vaginalis,
Streptococcus hemolyticus Group B, Escherichia coli, Enterococci species,
fosfolipase A2, kolagenase dan protease lain, yang menyebabkan perubahan pH. Beberapa penelitian juga menunjukkan adanya perubahan elastisitas sekunder dan jaringan kolagen yang dapat menyebabkan selaput ketuban pecah.6
KPD adalah kejadian yang terjadi saat kehamilan yang dapat menyebabkan morbiditas dan mortalitas pada ibu dan janin. Efek pada ibu adalah korioamnionitis, tindakan operatif, dan sepsis puerperal, sedangkan pada janin komplikasi yang sering terjadi ialah prematuritas, gawat janin ataupun kematian janin akibat penekanan tali pusat.4,6
Sampai saat ini masih sedikit penelitian di Indonesia yang meneliti tentang pola pertumbuhan bakteri pada wanita hamil dengan KPD. Pada suatu penelitian di RSU. Soetomo Surabaya ditemukan bahwa bakteri yang diisolasi dari usap vagina wanita hamil trimester III terbanyak adalah Lactobacillus species (35%) diikuti dengan Streptococcus non hemolyticus (25%) dan Escherichia coli (25%), Staphylococcus aureus (10%), dan Staphylococcus koagulase negatif (5%)7, sayangnya pada penelitian ini tidak diuji kepekaan antibiotika terhadap bakteri tersebut atau dicari hubungan antara temuan bakteri tersebut dengan KPD. Untuk wilayah Sumatera Utera belum ada penelitian yang dilakukan untuk mengetahui pola pertumbuhan bakteri tersebut.
ini dilakukan untuk menentukan pola bakteri pada wanita hamil KPD dan non KPD serta kepekaannya terhadap berbagai macam antibiotika, juga insidens serta faktor- faktor risiko KPD.
1.2 Perumusan Masalah
1.3 Tujuan Penelitian
1.3.1 Tujuan Umum
Penelitian ini dilakukan untuk menentukan pola pertumbuhan bakteri serta uji kepekaan dari isolat usap vagina wanita hamil dengan KPD dan non KPD untuk diberikan antibiotika yang sesuai dengan uji kepekaan bakteri serta insidens dan faktor- faktor risiko KPD pada periode Mei – Juli 2008.
Tujuan Khusus
Untuk mengetahui pola pertumbuhan bakteri pada isolat usap vagina wanita hamil KPD dan non KPD periode Mei - Juli 2008 di RSUD Dr. Pirngadi, RSUP H. Adam Malik dan RSU. Sundari, Medan.
Untuk mengetahui uji kepekaan bakteri terhadap antibiotika pada wanita hamil KPD dan non KPD .
Untuk mengetahui insidens KPD.
Untuk mengetahui karakteristik serta faktor- faktor risiko terjadinya KPD.
1.4 Manfaat Penelitian
BAB II
TINJAUAN PUSTAKA
2.1. Ketuban Pecah Dini
2.1.1 Definisi
Selaput ketuban yang mengelilingi ruang amnion terdiri dari amnion dan korion, yang merupakan lapisan menempel yang terdiri dari beberapa jenis sel, termasuk sel epitel, mesenkim dan trofoblas yang menyatu pada matriks kolagen. Lapisan ini menahan cairan amnion , mensekresi substansi baik ke cairan amnion maupun menuju uterus, dan melindungi janin terhadap infeksi yang asendens dari sistem reproduksi.10
Ada bermacam-macam batasan, teori dan definisi mengenai KPD. Beberapa penulis mendefinisikan KPD yaitu apabila ketuban pecah spontan tanpa diikuti adanya tanda-tanda persalinan. Ada juga teori yang menghitung durasi waktu pecahnya selaput ketuban sebelum inpartu, misalnya 1 atau 6 jam sebelum inpartu. Ada juga yang menyatakan dalam ukuran pembukaan serviks pada kala I, misalnya pada primigravida ketuban pecah sebelum pembukaan serviks 3 cm dan kurang dari 5 cm pada multigravida.1-5
2.1.2 Insidens KPD
banyak terjadi pada kehamilan yang cukup bulan dari pada yang kurang bulan, yaitu sekitar 95%.1
Arias dkk pada penelitiannya di India menemukan insidens KPD berkisar antara 2,7 – 10,7%11, sedangkan Mercer BM dkk pada penelitiannya di Amerika Serikat tahun 2000 menemukan insidens KPD prematur adalah sebesar 2,0% pada kehamilan < 35 minggu dan 4,5% pada kehamilan <37 minggu .12 Parry S dan Strauss J melaporkan KPD terjadi pada kira- kira 1% dari seluruh kehamilan di Amerika Serikat dan dihubungkan dengan 30-40% kelahiran prematur.10
2.1.3. Etiologi
Cairan amnion yang mengelilingi janin ini sangat penting karena berfungsi sebagai bantalan untuk melindungi janin dari tekanan. Jika selaput ketuban pecah, maka mekanisme bantalan tersebut akan terganggu, dan sebagai tambahan akan terjadi hubungan langsung dari vagina ke kavum uteri sehingga membuka jalan untuk infeksi uterus maupun janin. Korion amnion yang belum matang dan irregular pada tingkat mikroskopik, degenerasi fokal kolagen ditambah dengan infeksi bakteri dianggap dapat menjadi faktor yang menyebabkan lemahnya korion amnion dan menimbulkan KPD.6
2.1.4. Mekanisme terjadinya KPD
Para ahli kebidanan dahulu menghubungkan kejadian KPD dengan adanya tekanan dari janin, yang berhubungan dengan akan dimulainya persalinan, tetapi bukti terbaru menunjukkan KPD juga berhubungan dengan proses biokimia, termasuk kerusakan kolagen yang berada pada komponen ekstraseluler dari amnion dan korion, juga kematian sel terprogram pada selaput ketuban janin. Selaput ketuban janin dan desidua telah ditunjukkan dapat merespon berbagai stimulus, termasuk regangan selaput dan infeksi traktus urogenital, dengan cara memproduksi mediator seperti prostaglandin, sitokin, dan protein hormon, yang mengatur aktivitas enzim penghancur matriks.10
trachomatis, Neisseria gonorrhoeae, dan mikroorganisme yang menyebabkan
bakterial vaginosis (vaginal anaerobes, Gardnerella vaginalis, Mobiluncus species, dan Mycoplasma genital) dengan adanya peningkatan risiko KPD.13,14 Infeksi intrauterin menjadi salah satu faktor predisposisi KPD melalui beberapa mekanisme yang semuanya menyebabkan degradasi komponen ekstraseluler. Beberapa organisme yang biasanya ada sebagai flora normal vagina, termasuk Streptococcus group B, Staphylococcus aureus, Trichomonas vaginalis, dan
mikroorganisme yang menyebabkan bakterial vaginosis, mengeluarkan protease yang dapat mendegradasi kolagen dan melemahkan selaput ketuban.10
Respons inflamasi terhadap infeksi bakteri pada inang menunjukkan potensi mekanisme lainnya yang mungkin sebagian berperan pada hubungan antara infeksi traktus genitalis dengan KPD. Respon inflamasi ini dimediasi oleh neutrofil polimorfonuklear dan makrofag yang direkrut menuju tempat terjadinya infeksi dan kemudian memproduksi sitokin, matriks metalloproteinase (MMP) dan prostaglandin. Sitokin inflamasi, yang lalu meningkatkan ekspresi MMP-1 dan MMP-3 pada tingkatan transkripsi dan posttranslasi pada sel korionik manusia.10
sepenuhnya dimengerti, dan hubungan langsung antara produksi prostaglandin dan KPD belum dapat dipastikan, tetapi, bagaimanapun juga prostaglandin dianggap sebagai mediator dalam proses persalinan, dan PGE2 mengurangi sintesis kolagen pada selaput ketuban dan meningkatkan ekspresi MMP-1 dan MMP-3 pada fibroblas.10
2.1.5. Faktor Risiko KPD
Beberapa faktor risiko yang ditemukan mempunyai hubungan dengan terjadinya KPD, yaitu:
a. Faktor serviks
Berbagai aspek dari serviks telah diteliti untuk menjelaskan peranan serviks pada KPD, termasuk di antaranya ialah panjang serviks dan riwayat operasi serviks sebelumnya. Mercer BM dkk dalam penelitiannya mengukur panjang serviks dengan USG transvaginal, dan menghubungkannya dengan peningkatan risiko persalinan prematur akibat KPD. Hasilnya ditemukan bahwa nullipara dengan pemendekan serviks (≤ 25 mm) mengalami peningkatan risiko sebesar 3,7 kali lipat, sedangkan multipara mengalami peningkatan risiko sebesar 3,1 kali lipat.12
b. Riwayat KPD sebelumnya
c. Riwayat koitus
Koitus sebagai faktor terjadinya KPD berbeda pada berbagai penelitian, walaupun kebanyakan penelitian sebelumnya tidak mendukung koitus sebagai faktor risiko terjadinya KPD. Hal ini masih bersifat kontroversial dengan data yang mendukung maupun sebaliknya.16 Suatu penelitian oleh Ekachai menemukan koitus sebagai faktor risiko KPD pada 2,7% kasus.17 d. Pemeriksaan per vaginam.
Pada suatu studi di India didapatkan pemeriksaan pervaginam sebagai faktor risiko KPD pada 28,9% kasus. 17
e. Merokok
Berbagai penelitian telah menunjukkan bahwa KPD lebih sering terjadi pada wanita perokok. Suatu penelitian oleh Lodfers dkk di Swedia menunjukkan bahwa merokok menjadi faktor risiko KPD pada 13,5% kasus.18
f. Faktor risiko lainnya
Berbagai faktor risiko lain yang dapat menyebabkan terjadinya KPD ialah riwayat abortus sebelumnya, perdarahan antepartum, disproporsi sefalopelvik, hidramnion dan vaginosis bakterial.6
2.1.6. Diagnosis KPD
Diagnosis KPD sebagian besar dapat ditegakkan cukup melalui anamnesis saja, yaitu adanya riwayat keluar cairan dari vagina, tetapi perlu juga dilakukan pemeriksaan dengan spekulum untuk melihat cairan yang keluar dari kanalis servikalis dan untuk mengevaluasi apakah telah terjadi dilatasi serviks dan effacement. Apabila dicurigai terjadi KPD, sangat penting untuk menghindari
dan mortalitas.19. Pemeriksaan diatas ditambah dengan tidak adanya kontraksi uterus dan dilatasi serviks < 3 cm dapat menjadi dasar untuk menegakkan diagnosis KPD. Suatu penelitian oleh Hyagriv N menunjukkan bahwa 90% diagnosis KPD dapat ditegakkan hanya berdasarkan anamnesis dan pemeriksaan spekulum saja.20
Bukti adanya cairan keluar dari liang vagina, atau rembesan dari serviks waktu pasien batuk atau diberikan tekanan pada fundus, akan membantu menegakkan diagnosis KPD.1 Keluarnya cairan dari vagina dapat di diagnosis diferensial dengan beberapa keadaan seperti inkotinensia urin dan keputihan, karena itu perlu dilakukan pemeriksaan untuk mengkonfirmasi bahwa cairan tersebut adalah cairan ketuban. Beberapa pemeriksaan yang dapat dilakukan ialah:
A. Uji Nitrazine dan uji Fern
KPD. Penting diingat bahwa darah vagina mungkin mengacaukan adanya ferns, dan bahwa mukus serviks dapat menyebabkan hasil positif palsu 1,21
B. Pemeriksaan USG
Pada beberapa kasus yang tidak biasa, misalnya dari anamnesis dicurigai adanya KPD tetapi pemeriksaan fisik gagal untuk mengkonfirmasi diagnosis, maka pemeriksaan ultrasonografi (USG) dapat membantu pasien dengan hasil tes yang berlawanan.1
C. Pemeriksaan lainnya
Termasuk: Uji Diamine oksidase, permeriksaan α feto protein,
amnioskopi dan injeksi fluorescent intra amnion.
Bila tidak tersedia pemeriksaan USG atau situasi klinis menuntut diagnosis yang tepat (misalnya pada keadaan dimana perlu ditentukan haruskah pasien dikonsul ke pusat perawatan dengan tingkatan lebih tinggi), amniosintesis dapat membantu menentukan apakah selaput ketuban telah pecah.1,21
2.1.7. Penatalaksanaan KPD
Pasien KPD dengan usia kehamilan > 36 minggu sebaiknya diinduksi. Induksi dapat dimulai segera bila sudah terjadi pematangan serviks. Persalinan spontan dapat ditunggu maksimal 24 jam, karena menurut Davies dkk KPD > 24 jam dapat meningkatkan mortalitas dan morbiditas ibu dan anak.23
2.1.7.1. Antibiotika
Pemberian antibiotika pada pasien KPD dapat menurunkan angka kejadian infeksi neonatus dan memperpanjang periode laten. Suatu metaanalisis menunjukkan pada pasien KPD yang diberi antibiotika, dibandingkan dengan yang tidak mendapat antibiotika mengalami endometritis paska persalinan yang lama, korioamnionitis, sepsis neonatorum, pneumonia neonatal, dan perdarahan intraventrikular.1
2.1.7.2. Terapi Tokolitik
Data yang ada untuk menentukan apakah perlu pemberian terapi tokolitik pada KPD prematur masih sangat terbatas. Kombinasi dari pemberian antibiotika, steroid dan tokolitik belum banyak diteliti. Terapi tokolitik dapat memperpanjang periode laten selama beberapa waktu tetapi tidak terbukti dapat memperbaiki keluaran bayi yang lahir. Walaupun data yang ada terbatas, pemberian tokolitik jangka pendek masih dapat dimaklumi untuk memberikan antibiotika dan kortikosteroid yang diperlukan, walaupun hal ini masih kontroversial.25 Pemberian terapi tokolitik jangka panjang pada pasien KPD tidak direkomendasikan, karena belum ada penelitian yang mendukung hal tersebut. 2.1.7.3. Amnioinfusion
Gabbe dkk pada tahun 1976 menemukan bahwa pada monyet pengambilan cairan amnion mengakibatkan timbulnya deselerasi, dan penggantian cairan tersebut dengan larutan saline dapat mengurangi deselerasi tersebut. Miyazaki dan Taylor pada tahun 1983 memasukkan larutan saline dengan kateter intrauterin yang bertekanan pada wanita yang sedang bersalin yang menunjukkan variabel deselerasi atau deselerasi memanjang yang berhubungan dengan terjepitnya tali pusat. Terapi ini juga meningkatkan pola detak jantung pada lebih dari setengah wanita yang diteliti. 22
2.1.8. Tatalaksana berdasarkan usia kehamilan
2.1.8.1 Sebelum 24 Minggu
rata- rata 6 hari. Banyak bayi prematur yang dilahirkan ibu KPD menderita masalah jangka panjang termasuk penyakit paru kronik, kelainan perkembangan dan neurologis, hidrosefalus dan palsi serebral.26
2.1.8.2 24 - 31 minggu
Persalinan sebelum usia kehamilan 32 minggu dapat menyebabkan morbiditas dan mortalitas bayi yang meningkat tajam. Jika tidak dijumpai tanda- tanda infeksi intraamnion, harus dilakukan penundaan persalinan sampai usia kehamilan 34 minggu, tetapi tetap harus diinformasikan kepada pasien dan keluarga walaupun telah dilakukan berbagai usaha untuk menunda persalinan, kebanyakan pasien tetap mengalami persalinan 1 minggu setelah terjadinya KPD.27
Kontraindikasi menunda persalinan adalah: korioamnionitis, solusio plasenta, dan gawat janin. Harus dilakukan pemberian antibiotika, kortikosteroid dan penilaian kondisi janin dengan USG. Setelah ibu dipindahkan ke tempat rawatan lebih tinggi yang dapat merawat bayi prematur, harus dilakukan pemantauan kontraksi dan kondisi janin secara periodik. Kompresi tali pusat sering terjadi pada KPD sebelum usia kehamilan 32 minggu, karena itu perlu dilakukan pemantauan setiap hari terhadap adanya takikardia, demam, kontraksi, konsistensi uterus, dan leukositosis pada ibu yang dapat menjadi indikator adanya amnionitis.28
2.1.8.3 32 - 33 minggu.
amnionitis ibu, kompresi tali pusat, rawat inap lebih lama, dan infeksi neonatus.30
2.1.8.4 34 - 36 minggu
Jika KPD timbul pada usia kehamilan 34 - 36 minggu, maka tidak ada alasan untuk memperpanjang kehamilan. Penelitian telah menunjukkan bahwa induksi persalinan sangat menguntungkan setelah usia kehamilan 34 minggu. Suatu penelitian menunjukkan bahwa tatalaksana konservatif pada usia kehamilan 34- 36 minggu meningkatkan risiko korioamnionitis dan penurunan PH tali pusat rata- rata.31 Studi lain dari 430 wanita dengan KPD prematur menunjukkan bahwa tidak ada perbaikan mayor atau minor pada morbiditas neonatus setelah usia kehamilan 34 minggu.32
Walaupun pemberian kortikosteroid tidak diindikasikan setelah usia kehamilan 34 minggu, harus diberikan antibiotika yang adekuat untuk profilaksis infeksi GBS.
2.1.9 Komplikasi KPD
2.2. Infeksi Bakteri pada Vagina
Flora normal vagina terdiri dari bakteri aerob dan anaerob, dengan spesies Laktobasilus merupakan bakteri predominan dan terhitung lebih dari 95% dari semua bakteri yang muncul. Laktobasilus dipercaya menyediakan pertahanan melawan infeksi, dengan mempertahankan keasaman pH vagina dan memastikan hidrogen peroksida ada pada lingkungan genital.33
Laktobasilus bekerja pada glikogen sebagai substrat yang diproduksi asam laktat dan mambantu menjaga pH vagina tetap rendah dan menghambat pertumbuhan patogen. Bila pH vagina meningkat, produksi PGE2 juga meningkat dan akan memicu pecahnya selaput ketuban.34
Komposisi dari mikroflora aerob vagina manusia telah dipelajari secara berkesinambungan. Flora vagina adalah lingkungan yang kompleks, berisi lusinan spesies mikrobiologi dengan jumlah yang bervariasi. Suatu kompleks keseimbangan dimana suatu mikroorganisme mempertahankan jumlah flora normal vagina yang didominasi oleh genus Laktobasilus, sehingga keasaman pH vagina tetap terjaga.35 Menurut Chang JC dkk, peningkatan nilai pH disebabkan oleh karena gangguan flora vagina (bakterial vaginosis, trichomoniasis vaginalis, candida dll). pH vagina dapat menjadi parameter yang
berguna untuk mengetahui gangguan mikroflora. 34
mencegah menetapnya mikroorganisme yang lain, yang mungkin patogen dalam vagina.
Bila Laktobasilus ditekan dengan pemberian obat-obat antimikroba, jumlah ragi dan bakteri lainnya akan bertambah dan menyebabkan iritasi dan peradangan. Setelah menopause, Laktobasilus kembali berkurang jumlahnya dan flora campuran muncul kembali. Dalam flora normal vagina juga ditemukan Streptococcus hemolyticus group B, Streptococcus anaerob
(peptostreptokokus, spesies Bacteroides, Clostridia, Gardnerella (Haemophilus) vaginalis, Ureaplasma urealyticum dan kadang-kadang Listeria atau spesies
Mobilincus.
Pada sejumlah wanita, introitus vagina mengandung banyak flora yang menyerupai flora daerah perineum dan perianal. Hal ini mungkin merupakan faktor predisposisi terjadinya infeksi dan dapat menyebabkan infeksi pada bayi yang baru lahir.37
Tabel 1. Mikroorganisme yang sering ditemukan pada traktus urogenital
Corynebacteria aerobik 45-75
Staphylococcus aureus 5-15
Staphylococcus epidermidis 35-80
Enterococcus 30-80 Streptococcus 5-20 Enterobacter 18-40
Moraxella osioensis 5-15
Asinetobacter 5-15
Candida albicans 30-50
Trichomonas vaginalis 10-25
Diambil dari:
Shulman ST. Pengenalan penyakit infeksi. Shulman ST, Phair JP, Sommers HM, penyunting. The biologic and clinical basis of infectious diseases. Edisi ke 4. Philadelphia: WB Saunders 1994: 15.
Vaginosis bakterial adalah suatu keadaan abnormal vagina yang ditandai oleh pergantian konsentrasi Laktobasilus yang tinggi sebagai flora normal vagina oleh konsentrasi bakteri anaerob yang tinggi, terutama Bacteroides sp, Mobiluncus sp, Gardnerella vaginalis, dan Mycoplasma hominis. Dengan
Vaginosis bakterial (VB) adalah gangguan traktus genitalia bagian bawah yang paling sering diantara wanita usia reproduksi dan menjadi penyebab vaginitis pada 15-20% wanita hamil. VB merupakan penyebab prevalensi tersering dari keputihan dan bau tidak sedap dari vagina. Hal ini telah dihubungkan dengan sejumlah komplikasi obstetri dan ginekologi yang signifikan seperti persalinan kurang bulan, ketuban pecah dini, abortus spontan, korioamnionitis, endometritis paska persalinan, infeksi luka seksio sesarea, dan penyakit radang panggul.33
Data dari hewan percobaan in vitro dan penelitian pada manusia, semuanya memberikan gambaran konsisten bagaimana proses pecahnya selaput ketuban akibat infeksi. Invasi bakteri ke ruang koriodesidua yang melepaskan endotoksin dan eksotoksin akan mengaktifkan desidua dan selaput ketuban untuk mengeluarkan sitokin, selanjutnya, sitokin dan eksotoksin merangsang sintesis dan pelepasan prostaglandin serta menginisiasi netrofil kemotaksis, infiltrasi dan aktivasi yang menyatu dalam sintesis dan pelepasan metalloprotease juga zat zat bioaktif, yang pada akhirnya menembus selaput ketuban sehingga pecah.38
Beberapa faktor turut menentukan virulensi bakteri, atau kemampuan untuk menyebabkan infeksi dan penyakit, termasuk diantaranya ialah:
1. Faktor perlekatan
2. Invasi dalam sel dan jaringan inang
Pada beberapa penyakit yang disebabkan bakteri, invasi ke dalam epitel sel inang merupakan pusat untuk proses infeksi. Invasi adalah hal yang umum digunakan untuk menggambarkan masuknya bakteri ke dalam sel inang, secara tidak langsung menyatakan peranan aktif dan peranan pasif sel inang.37
3. Toksin
Toksin diproduksi oleh bakteri dan secara umum dikelompokkan dalam dua kelompok yaitu eksotoksin dan endotoksin.37
4. Enzim
Beberapa spesies bakteri menghasilkan enzim yang tidak toksik secara intrinsik tetapi memainkan peranan penting dalam proses infeksi, misalnya enzim pendegradasi jaringan dan protease IgA1. 37
5. Faktor antifagositik
Beberapa bakteri patogen dapat dengan cepat merusak sel segera sesudah mereka dicerna oleh sel polimorfonuklear atau makrofag. Beberapa patogen memperluas fagositosis atau mekanisme mikrobisidal terhadap leukosit dengan menyerap komponen normal inang pada permukaannnya. 37
6. Patogenesitas intraselular
7. Heterogenetik antigenik
Struktur permukaan bakteri mempunyai heterogenitas antigen yang dapat dipertimbangkan, yang seringkali dipakai untuk sistem klasifikasi serologi bakteri. Tipe antigen bakteri dapat digunakan sebagai penanda untuk virulensi.37
8. Kebutuhan Fe
Bakteri patogen harus dapat bersaing dengan non patogen dan sel inang untuk mendapatkan nutrisi, atau bakteri tersebut harus mengubah lingkungan supaya cocok dengan kebutuhannya. Besi adalah nutrisi yang penting untuk proses infeksi. Besi mempunyai kekuatan oksidasi reduksi sehingga penting dalam berbagai fungsi metabolik bakteri. 37
2.3. Antibiotika
2.3.1. Peranan Antibiotika pada KPD
Tujuan dari pemberian terapi antibiotika pada tatalaksana KPD adalah untuk mengobati atau mencegah infeksi desidual yang asendens untuk memperpanjang kehamilan, mencegah korioamnionitis dan sepsis. Mercer BM dkk dalam penelitiannya di Amerika Serikat tahun 2005 menyimpulkan bahwa pemberian antibiotika berspektrum luas pada tatalaksana KPD dapat memperpanjang periode laten kehamilan dan menurunkan angka komplikasi pada ibu dan bayi.39
memberikan antibiotika pada masa nifas.40 Jika terjadi kecurigaan terdapat infeksi pada ibu, 93% dokter memberikan antibiotika.41
Menurut Yang LC dkk pada penelitiannya terhadap 73 orang wanita dengan KPD di Rockford Memoriam Hospital ditemukan bahwa angka morbiditas ibu menurun tajam dibandingkan penelitian sebelumnya disebabkan penggunaan antibiotika profilaksis spektrum luas yang konsisten begitu dicurigai adanya infeksi ibu.42 Risiko infeksi ibu berhubungan dengan periode laten dan pemberian antibiotika profilaksis. Amon dkk dalam penelitiannya menyatakan bahwa pemberian antibiotika profilaksis berhubungan dengan pemanjangan fase laten dan penurunan insidens infeksi neonatus.43 Lebih jauh lagi, menurut Ehrenberg dan Mercer B penggunaan antibiotika sistemik pada ibu dapat menurunkan angka morbiditas ibu dan bayi pada tatalaksana KPD prematur,30 sedangkan Spinillo dkk menyatakan bahwa jika tidak terjadi infeksi atau jika persalinan terjadi kurang dari 36 jam setelah KPD maka pemberian antibiotika tidak memberikan kontribusi yang bermakna.41
2.3.2. Prinsip Terapi Antibiotika
Antibiotika berspekrum sempit adalah agen antibiotika yang efektif melawan beberapa tipe mikrobial secara terbatas, misalnya basitrasin, sedangkan antibiotika spektrum luas adalah agen antibiotika yang efektif melawan berbagai jenis mikroorganisme yang luas, misalnya sefotaksim.44
Minimum inhibitory concentration (MIC) adalah: konsentrasi terkecil obat yang
dapat mencegah pertumbuhan bakteri setelah inkubasi 18 sampai 24 jam. Minimum bactericidal concentration (MBC): adalah konsentrasi terkecil obat
yang menghasilkan penurunan 99.9% dari jumlah bakteri. Therapeutic Index: adalah rasio dari dosis obat toksik terhadap MIC. Semakin kecil rasionya, semakin besar potensi reaksi toksik obat. 44
2.3.3. Kombinasi antimikrobial
Kombinasi antimikrobial dapat menimbukan efek sinergis, yaitu bila kedua obat dikombinasikan semakin besar aktivitas independen yang dihasilkan, sinergi sering juga didefinisikan sebagai penurunan reduksi MIC atau MBC empat kali lipat dari kedua agen obat, sedangkan istilah Indifference pada penggunaan antibiotika artinya bahwa kombinasi dari aktivitas sama dengan penjumlahan dari kedua aktivitas terpisah, sedangkan antagonism berarti bahwa aktivitas dari kombinasi empat kali lipat lebih kecil dari penjumlahan aktivitas kedua agen obat tersebut secara independen.44
2.3.4. Resistensi obat
Mekanisme yang dapat menyebabkan inaktivasi obat ialah : 44 1. Obat diinaktifasikan
Seleksi alami untuk resistensi obat dapat juga terjadi dengan cara: (1) Mutasi kromosom.
Beberapa mutasi dapat merubah resistensi terhadap beberapa jenis obat. Tekanan selektif menimbulkan ekspansi dari mutan tersebut.
(2) Faktor resisten atau faktor R
Dapat ditransfer secara horisontal dari sel donor terhadap pasien melalui proses konjugasi, transformasi, transduksi, dan transposisi, yang biasanya dimediasi dengan plasmid. 5
2.3.5. Klasifikasi agen antimikrobial: 44
Yang menginhibisi sintesis dinding sel bakteri:
• Inhibitor dari sintesis prekursor peptidoglikan, yang termasuk di dalamnya
ialah: sikloserin, vankomisin, basitrasin.
• Inhibitor transpeptidasi (ß-laktam), misalnya: penisillin, sefalosporin
• Inhibitor sintesis protein, misalnya: Streptomisin dan aminoglikosida
lainnya, kloramfenikol, eritromisin dan makrolid, tetrasisiklin.
Agen yang mempengaruhi metabolisme asam nukleat, yaitu antimetabolit misalnya sulfonamida and trimethoprim, inhibitor DNA girase seperti kuinolon, inhibitor RNA polimerase seperti Rifampin, sedangkan agen yang mempunyai aksi pada membran sel adalah polimiksin.3
2.3.6. Waktu pemberian terapi antibiotika
Resistensi antibiotika adalah suatu masalah dalam masyarakat yang sedang bertumbuh. Spesifik dari masalah ini adalah meningkatnya infeksi Streptococcus group B dan sepsis neonatorum resisten ampisilin setelah
penggunaan antibiotika intrapartum. The Centers for Disease Control and Prevention telah menyediakan rekomendasi yang jelas tentang KPD dan infeksi
Streptococcus group B (GBS). "Pada saat terjadinya KPD, kemoprofilaksis
intrapartum harus diberikan pada semua wanita yang diidentifikasi sebagai karier GBS" Jika status infeksi GBS pada wanita tersebut tidak diketahui, direkomendasikan pemberian antibiotika profilaksis terhadap GBS jika KPD telah terjadi diatas 18 jam, atau jika wanita tersebut negatif terinfeksi GBS dan tidak memiliki gejala korioamnionitis, maka wanita tersebut tidak memerlukan antibiotika profilaksis, tidak tergantung dari durasi pecahnya ketuban.45
Tidak jelas apakah antibiotika diberikan secara rutin untuk mencegah korioamnionitis, endometritis paska persalinan, dan infeksi neonatus yang diakibatkan organisme selain GBS. Masalah ini tidak disampaikan pada ACOG Practice Bulletin on Prophylactic Antibiotics in Labor and Delivery tahun 2003,
hal ini tidak juga disebutkan dalam revisi terakhir dalam buku teks William's Obstetrics: Normal and Problem Pregnancies oleh Gabbe dkk. Pada Cochrane
Review terakhir tentang penggunaan antibiotika pada wanita dengan KPD
Pada prakteknya, banyak dokter yang memberikan antibiotika rutin pada wanita KPD aterm, terutama jika durasi terjadinya KPD tersebut dianggap terlalu lama. Delapan belas jam setelah KPD, adalah durasi KPD yang lazim untuk diberikan antibiotika, tidak tergantung dengan status infeksi GBSnya. Waktu ini sepertinya berasal dari rekomendasi bahwa bila status infeksi GBSnya tidak diketahui, maka setelah 18 jam harus diberikan profilaksis terhadap GBS, tetapi jika status infeksi GBSnya negatif maka tidak dianjurkan pemberian antibiotika profilaksis untuk GBS.45
Beberapa percobaan telah menunjukkan keuntungan terapi antibiotika, tetapi jenis obat optimal, kombinasi obat, jalur pemberian, dan lama pemberiannya belum dapat ditentukan. Variasi dari bakteri patogen yang potensial membuat kolonisasi pada vagina (dan kemungkinan amnion setelah KPD), antibiotika berspektrum luas menawarkan keuntungan teoritik dibandingkan dengan antibiotika berspektrum sempit. Suatu pitfall yang potensial dari agen berspektrum luas adalah timbulnya organisme yang resisten pada wanita hamil dan bayi. 46
Menurut Lumbanraja H pada penelitiannya tentang infeksi nosokomial di kamar operasi RSUP. H. Adam Malik Medan, antibiotika yang masih sensitif terhadap Staphylococcus aureus adalah: Siprofloksasin, Sefepim, Ampisilin, dan
BAB III
METODOLOGI PENELITIAN
3.1.Desain penelitian
Penelitian ini merupakan suatu studi deskriptif analitik dengan menggunakan pendekatan potong lintang (cross sectional)
3.2 Tempat dan waktu penelitian
Kamar bersalin RSUD Dr. Pirngadi, RSUP H. Adam Malik dan RSU. Sundari, Medan dilakukan pada bulan Mei - Juli 2008
3.3 Populasi dan Sampel penelitian
3.3.1. Populasi penelitian:
Semua wanita hamil usia kehamilan ≥ 32 minggu yang mengalami ketuban pecah dini dan yang tidak mengalami ketuban pecah dini di RSUD Dr. Pirngadi, RSUP H. Adam Malik dan RSU. Sundari, Medan. 3.3.2. Besar sampel
Untuk memperkirakan jumlah kasus ketuban pecah dini dan non ketuban pecah dini di RSUD. Pirngadi RSUP H.Adam Malik dan RSU. Sundari, Medan didapat dengan rumus:48
n : (Z √PoQo + Zß√Pa Qa)2 (Pa – Po)2
Z : Nilai baku normal dari tabel Z yang besarnya tergantung dari nilai yang ditentukan. Untuk nilai : 0,05 Z : 1,96
Zß: Nilai baku normal dari table Z yang besarnya tergantung dari nilai ß yang ditentukan. Untuk nilai ß : 0,20 Zß : 0,842
Qo :1 – Po 1 – 0,0227 : 0,9773
Pa : Proporsi KPD normal (2006) :8% Pa = 0,08 Qa = 1 – Pa = 1 – 0,08 = 0,92
n = { 1,96 √ (0,0227)(0,9773) + 0,842 √ (0,08)(0,92) }2 (0,045) 2
= 26
untuk memudahkan, masing-masing sampel dibulatkan jadi 30
3.3.3.Kriteria Sampel
3.3.3.1. Kriteria inklusi:
• Semua wanita hamil dengan usia kehamilan ≥ 32 minggu yang
mengalami ketuban pecah dini dan yang tidak mengalami ketuban pecah dini di ketiga rumah sakit tersebut
• Bersedia diikutsertakan dalam penelitian. • Anak hidup
3.3.3.2. Kriteria Eksklusi:
• Pasien dengan riwayat minum antibiotika 1 minggu sebelumnya
3.4. Langkah Kerja
Pada KPD, ibu diminta berbaring pada meja pemeriksaan dan dilakukan pemeriksaan vagina dengan spekulum cocor bebek steril, dilihat adanya cairan pada vagina dan pasien diminta untuk batuk atau mengedan agar dilihat adanya rembesan cairan dari orifisium uteri eksterna. Kemudian dengan menggunakan kapas lidi steril diambil sampel dari dinding vagina untuk dikirim ke laboratorium untuk dilakukan kultur dan uji kepekaan antibiotika. Pada non KPD, ibu diminta berbaring pada meja pemeriksaan dan dilakukan pemeriksaan vagina dengan spekulum cocor bebek steril tanpa adanya rembesan cairan dari orifisium uteri eksterna. Kemudian dengan menggunakan kapas lidi steril diambil sampel dari dinding vagina untuk dikirim ke laboratorium dan untuk dilakukan kultur dan uji kepekaan antibiotika. Sediaan tersebut disimpan pada media transport pada suhu 370 C dan dikirim ke laboratorium mikrobiologi dalam waktu maksimal 48 jam.
Sediaan disimpan dalam dua media berbeda untuk melihat pertumbuhan bakteri aerob dan anaerob. Jika tidak terdapat pertumbuhan bakteri setelah 72 jam, maka kultur dinyatakan negatif, bila terjadi pertumbuhan bakteri, dilakukan uji kepekaan terhadap antibiotika tertentu , yaitu:
- Amoksisilin - Meropenem
- Ampisilin - Seftazidim
- Sefepim - Gentamisin
3.5 Cara Kerja
• Pengambilan usap vagina dilakukan dikamar bersalin
• Pasien diberi penjelasan mengenai tindakan yang akan dilakukan
• Dengan posisi litotomi, dilakukan pemeriksaan vagina dengan spekulum
cocor bebek steril.
• Tanpa menyentuh bagian kapas, buka kapas lidi dari pembungkus media
transport aerob dan anaerob kemudian diusapkan ke dinding vagina bagian atas.
• Setelah itu kapas lidi dimasukkan kembali kedalam tabungnya dan
ditutup rapat.
• Cantumkan identitas dengan jelas pada tabung
• Kirim ke laboratorium mikrobiologi FK USU dalam waktu maksimal 48
jam.
Instrumen Penelitian - Peralatan
• Cocor bebek steril • Sarung tangan steril
• Kapas lidi steril
• Wadah steril
- Bahan
• Media transport aerob : Amies
3.6. Alur Penelitian
Kriteria Inklusi
Usap vagina aerob Usap vagina anaerob
Media transport Amies (Transporter®)
Kultur (48 jam, 370C)
Media transport Cooked Meat
Bakteri Aerob Media : - BHI
- Brucella
Bakteri Anaerob Media : - Blood Agar
- MSA - Mc Conkey - EMB
Identifikasi Bakteri
3.7 Batasan Operasional
1. Ketuban pecah dini: Pecahnya selaput ketuban janin kehamilan secara spontan tanpa disertai tanda-tanda persalinan
2. Non ketuban pecah dini: Belum pecahnya selaput ketuban janin
3. Umur kehamilan ≥ 32 minggu: Umur kehamilan diatas atau sama dengan 32 minggu yang dihitung dari hari pertama haid terakhir
4. Isolat usap vagina: Sampel yang diambil dari dinding vagina untuk dibiakkan pada media kultur bakteri
5. Uji sensitivitas antibiotika: Hasil uji kepekaan terhadap bakteri penyebab yang berhasil diisolasi. Uji resistensi yang dilakukan dengan metode cakram Sensitif : Terdapatnya inhibisi pada cakram antibiotika
Resisten : Tidak terdapatnya inhibisi pada cakram antibiotika
6. Antibiotika profilaksis: Pemberian antibiotika untuk mencegah infeksi desidual yang asendens untuk memperpanjang kehamilan, mencegah korioamnionitis dan sepsis.
7. Korioamnionitis: Proses infeksi pada kehamilan yang ditandai adanya demam, nyeri pada rahim, ketuban bau dan sel darah putih yang meningkat 8. Infeksi: Invasi bakteri kedalam tubuh yang mengaktifkan sistem imun dan
menimbulkan reaksi peradangan. 9. Primigravida: Kehamilan pertama
10. Multigravida: Kehamilan lebih dari 1 kali sampai 4 kali 11. Grandemultigravida: Kehamilan lebih dari 4 kali
13. Riwayat koitus: Riwayat hubungan seksual pervaginam antara pria dan wanita yang dilakukan dalam 24 jam terakhir
14. Riwayat merokok: Adanya aktifitas merokok pada ibu selama kehamilan secara rutin
15. Riwayat keputihan: Riwayat adanya sekret yang berlebihan dari vagina 16. Klebsiella: Genus bakteri gram negatif
17. Vaginal toucher: Frekuensi selama kehamilan dilakukan pemeriksaan dalam
3.8. Analisis Data
BAB IV
HASIL DAN PEMBAHASAN
4.1. Karakteristik Peserta Penelitian
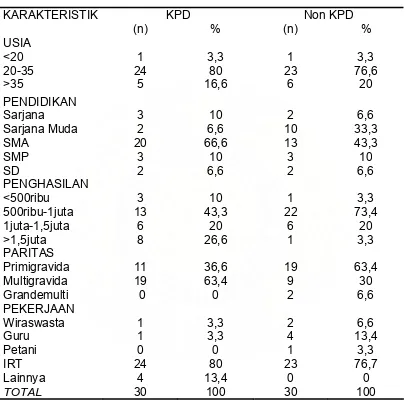
Tabel 2. Karakteristik demografis peserta penelitian KPD
KPD Non KPD
Dari 60 sampel yang diteliti didapatkan sampel terbesar pada kelompok usia produktif yaitu 20- 35 tahun, sebesar 80% pada kelompok KPD dan 76,6% pada kelompok non KPD.
bahwa ada hubungan antara tingkat pendidikan wanita hamil dengan insidens KPD tapi semata- mata karena inilah gambaran umum populasi wanita hamil yang datang ke 3 rumah sakit tersebut. Pekerjaan yang paling banyak pada sampel adalah ibu rumah tangga yaitu sebesar 80% pada kelompok KPD dan 76,7% pada non KPD.
Jumlah paritas yang terbanyak pada KPD yaitu multigravida pada kelompok KPD dan primigravida pada kelompok non KPD. Penghasilan keluarga terbanyak adalah berkisar antara Rp.500.000,- sampai Rp.1.000.000,- pada kedua kelompok, tetapi data yang pas mengenai pendapatan keluarga sulit didapati karena sebagian besar peserta penelitian tidak mengetahui dengan pasti pendapatan rata- rata perbulannya.
4.2. Pola Bakteri yang ditemukan pada KPD dan Non KPD
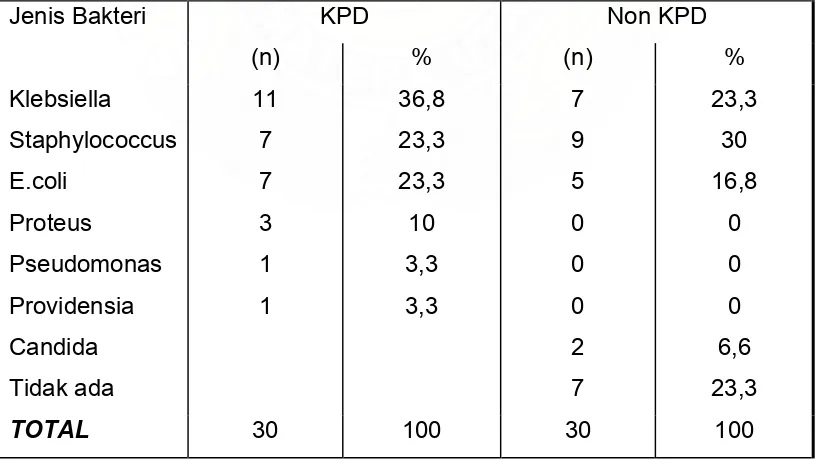
Tabel 3.Pola bakteri yang ditemukan pada wanita KPD dan Non KPD
KPD Non KPD
(36,8%), Staphylococcus dan Eschericia Coli masing-masing 7 kasus (23,3), Proteus sebanyak 3 kasus (10%) dan Pseudomonas serta Providensia
masing-masing 1 kasus (3,3%).
Berbeda dengan bakteri yang ditemukan pada wanita dengan Non KPD, dimana Staphylococcus ditemukan sebanyak 9 kasus (30%), Klebsiella sebanyak 7 kasus (23,3%) dan Eschericia Coli sebanyak 5 kasus (16,8%). Proteus, Pseudomonas, dan Providensia tidak ditemukan. Pada wanita Non
KPD ini juga ditemukan 2 kasus Candida (6,6%) serta tidak ditemukan adanya pertumbuhan bakteri sebanyak 7 kasus (23,3%).
4.3. Uji Kepekaan terhadap Antibiotika
AMX : Amoksilin CAZ : Seftazidim GEN : Gentamisin CTX : Sefotaksim
MER : Meropenem
AMC : Ampisilin FEP : Sefepim CRO : Seftriakson CSL : Sefoperazon
Pada penelitian ini, bakteri terbanyak yang ditemukan pada wanita dengan KPD adalah Klebsiella (36,8%), Staphylococcus (23,3%), Eschericia Coli (23,3%), Proteus (10%), Pseudomonas (3,3%) dan Providensia (3,3%). Dari hasil uji kepekaan bakteri terhadap berbagai antibiotika didapati bakteri Klebsiella sensitif terhadap antibiotika CAZ, CTX, MER, FEP dan CSL.
Bakteri yang terbanyak yang ditemukan pada wanita Non KPD adalah Staphylococcus (30%), Klebsiella (23,3%) dan Eschericia Coli (16,8%). Dari hasil
uji kepekaan bakteri terhadap berbagai antibiotika didapati Staphylococcus masih sensitif terhadap CAZ, GEN, CTX, MER, FEP, CRO dan CSL. Bakteri Klebsiella masih sensitif terhadap antibiotika CAZ, CTX, MER, FEP dan CSL, sedangkan bakteri Eschericia Coli masih sensitif terhadap CAZ, GEN, CTX, MER, FEP, CRO dan CSL.
4.4. Faktor Risiko KPD
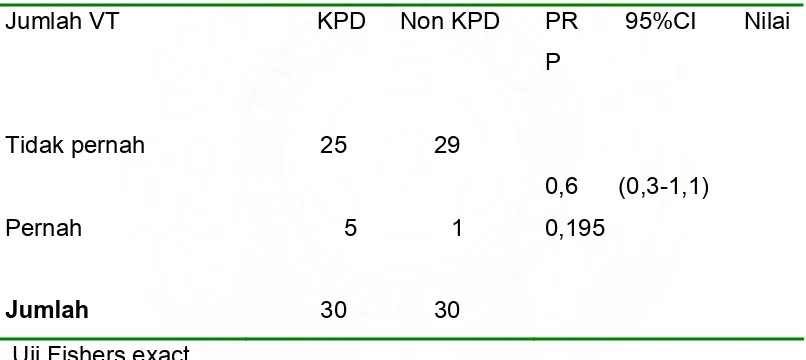
Tabel 5.Estimasi risiko KPD peserta penelitian berdasarkan jumlah VT
Jumlah VT KPD Non KPD PR 95%CI Nilai P
Tidak pernah
Pernah
25 29
5 1
0,6 (0,3-1,1) 0,195
Jumlah 30 30
Uji Fishers exact
Tabel 5 menunjukkan estimasi risiko KPD pada peserta penelitian berdasarkan dilakukannya pemeriksan dalam (Prevalence Ratio 0,6).
Menurut Lewis DF dkk, pemeriksaan dalam vagina pada KPD dapat menurunkan periode laten secara signifikan51, sedangkan menurut Jenniges K dalam penelitiannya ditemukan pemeriksaan dalam tidak meningkatkan frekuensi terjadinya KPD.52 Hal ini sesuai dengan penelitian ini dimana tidak ditunjukkan adanya hubungan yang signifikan antara pemeriksaan dalam dengan terjadinya KPD
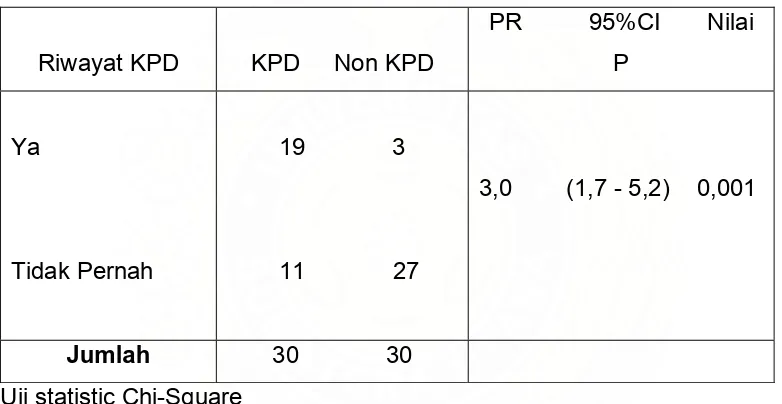
Tabel 6. Estimasi risiko KPD peserta penelitian berdasarkan adanya riwayat KPD sebelumnya
Riwayat KPD KPD Non KPD
PR 95%CI Nilai P
Ya
Tidak Pernah
19 3
11 27
3,0 (1,7 - 5,2) 0,001
Jumlah 30 30
Uji statistic Chi-Square
Tabel 6 menunjukkan estimasi risiko KPD pada peserta penelitian berdasarkan adanya riwayat KPD sebelumnya (Prevalence Ratio 3,0).
Menurut Asrat T dkk pada penelitiannya terhadap 121 pasien KPD dengan riwayat KPD sebelumnya, ditemukan adanya peningkatan risiko berulangnya KPD yang signifikan.53 Hal ini sesuai dengan penelitian oleh Hadley dkk dimana terjadinya KPD sebelumnya memiliki peningkatan risiko sebesar 21% untuk terjadinya KPD berulang 54, tetapi hal ini dibantah oleh Doddy DR dkk dimana dalam penelitiannya dinyatakan bahwa tidak ada peningkatan risiko berulangnya KPD dengan adanya riwayat KPD pada kehamilan sebelumnya.55 Pada penelitian ini, peneliti menemukan adanya hubungan yang signifikan antara riwayat KPD sebelumnya dengan berulangnya KPD sesuai dengan penelitian oleh Asrat T dkk & Hadley dkk.
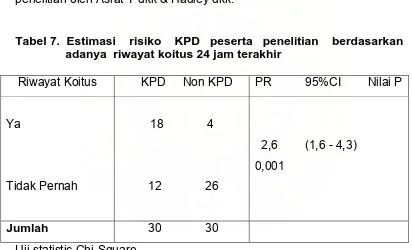
Tabel 7. Estimasi risiko KPD peserta penelitian berdasarkan adanya riwayat koitus 24 jam terakhir
Riwayat Koitus KPD Non KPD PR 95%CI Nilai P
Ya
Tidak Pernah
18 4
12 26
2,6 (1,6 - 4,3) 0,001
Jumlah 30 30
Uji statistic Chi-Square
Tabel 7 menunjukkan estimasi risiko KPD pada peserta penelitian berdasarkan adanya riwayat koitus 24 jam terakhir (Prevalence Ratio 2,6).
terakhir. Dengan nilai P = 0,001 pada uji Chi- square, menunjukkan adanya hubungan yang signifikan antara riwayat koitus 24 jam terakhir dengan terjadinya KPD.
Menurut penelitian oleh Romem Y dkk paparan oleh cairan semen dihubungkan dengan peningkatan elastisitas dan pecahnya selaput ketuban yang dapat menjadi predisposisi terjadinya KPD56, sedangkan penelitian oleh Naeye RL menyatakan bahwa tidak ada hubungan antara terjadinya KPD dengan riwayat koitus 24 jam terakhir57, Hal ini juga ditunjang oleh penelitian Mills JL dkk dan Riss P dkk yang juga menyatakan bahwa tidak ada hubungan antara riwayat koitus dengan terjadinya KPD 58,59, tetapi hal ini dibantah oleh penelitian Ekwo EE dkk dimana ditemukan adanya peningkatan risiko KPD dengan riwayat koitus terutama bila koitus dilakukan pada posisi pria diatas.60 Hal ini sesuai dengan penelitian ini dimana dalam penelitian ini ditemukan adanya hubungan yang signifikan antara riwayat koitus dengan KPD.
Tabel 8. Estimasi risiko KPD peserta penelitian berdasarkan adanya riwayat merokok
Riwayat Merokok KPD Non KPD PR 95%CI Nilai P
Ya
Tidak Pernah
3 2
27 28
1,2 (0,6 - 2,6) 1,00
Tabel 8 menunjukkan estimasi risiko KPD pada peserta penelitian berdasarkan adanya riwayat merokok (Prevalence Ratio 1,2).
Dari jumlah kasus yang sama (masing-masing 30 kasus) dijumpai 3 orang pada kelompok KPD yang memiliki riwayat merokok, sedangkan pada kelompok non KPD terdapat 2 orang yang memiliki riwayat merokok. Dengan nilai P = 1,00 pada uji Fisher’s exact, menunjukkan tidak adanya hubungan yang signifikan antara riwayat merokok dengan terjadinya KPD, tetapi dalam hal ini tidak kami masukkan wanita hamil yang memakan sirih ke dalam kelompok merokok. Menurut penelitian Herger JH dkk ditemukan adanya peningkatan yang signifikan antara riwayat merokok selama kehamilan dengan terjadinya KPD61, hal ini sesuai dengan penelitian oleh Kyrklund-Blomberg dkk dimana dalam penelitian tersebut ditemukan bahwa riwayat ibu merokok meningkatkan risiko terjadinya prematuritas dan KPD.62
Tabel 9. Estimasi risiko KPD peserta penelitian berdasarkan adanya riwayat keputihan
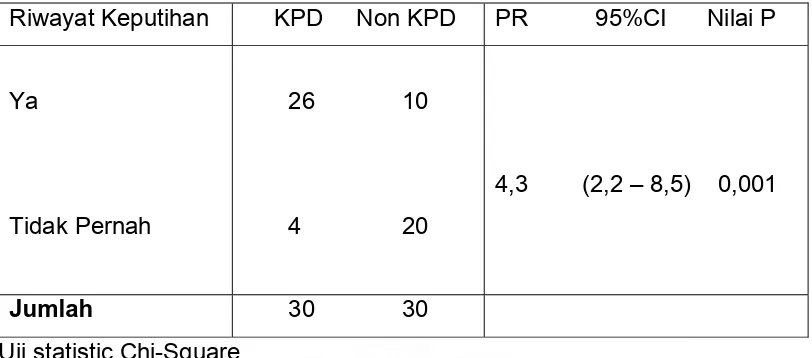
Riwayat Keputihan KPD Non KPD PR 95%CI Nilai P
Ya
Tidak Pernah
26 10
4 20
4,3 (2,2 – 8,5) 0,001
Jumlah 30 30
Uji statistic Chi-Square
Tabel 9 menunjukkan estimasi risiko KPD pada peserta penelitian berdasarkan adanya riwayat keputihan (Prevalence Ratio 4,3).
Dari jumlah kasus yang sama (masing-masing 30 kasus) dijumpai 26 orang pada kelompok KPD yang memiliki riwayat keputihan, sedangkan pada kelompok non KPD hanya 10 orang yang memiliki riwayat keputihan. Dengan nilai P = 0,001 pada uji Chi - square, menunjukkan adanya hubungan yang signifikan antara riwayat keputihan dengan terjadinya KPD.
BAB V
KESIMPULAN DAN SARAN
5.1. KESIMPULAN
Pemeriksaan pola pertumbuhan bakteri dan uji kepekaan antibiotika dari isolat usap vagina pada wanita dengan ketuban pecah dini dan non ketuban pecah dini dilakukan di RSUP H. Adam Malik, RSUD Dr. Pirngadi dan RSU Sundari Medan yang diteliti mulai bulan Mei 2008 dengan jumlah peserta masing-masing 30 orang yang masuk dalam kriteria penelitian.
Adapun pada penelitian ini dapat kami simpulkan:
1. Pola bakteri yang ditemukan pada wanita dengan KPD adalah Klebsiella (36,8%), Staphylococcus dan Eschericia Coli (23,3%), Proteus (10%), Pseudomonas dan Providensia (3,3%).
2. Hasil uji kepekaan bakteri yang ditemukan dari isolat usap vagina terhadap berbagai antibiotika didapati Klebsiella masih sensitif terhadap Seftazidim, Sefotaksim, Meropenem, Sefepim dan Sefoperazon. Bakteri
3. Pola bakteri yang ditemukan pada wanita non KPD adalah, Staphylococcus (30%), Klebsiella (23,3%) dan Eschericia Coli (16,8%). Ditemukan juga Candida (6,6%) dan tidak ada pertumbuhan bakteri (23,3%).
4. Pada penelitian ini, dijumpai adanya hubungan yang bermakna antara riwayat KPD sebelumnya, riwayat koitus dan riwayat keputihan terhadap terjadinya KPD, dengan nilai P ≤ 0,05.
5. Pada penelitian ini, tidak dijumpai adanya hubungan yang bermakna antara jumlah pemeriksaan dalam dan riwayat merokok terhadap terjadinya KPD, dimana dijumpai P ≥ 0,05.
6. Dalam penelitian ini tidak dijumpai mortalitas pada ibu walaupun keluaran bayi tidak dinilai karena penelitian ini hanya bersifat sesaat, hal ini mungkin disebabkan oleh jumlah sampel yang relatif kecil serta tersedianya fasilitas yang memadai untuk tatalaksana KPD pada ketiga rumah sakit tersebut.
5.2. SARAN
1. Perlu dilakukan pemeriksaan pola pertumbuhan bakteri dan uji kepekaan terhadap antibiotika secara berkala 6 bulan sekali untuk mendapatkan panduan terapi antibiotika.
DAFTAR PUSTAKA
1. Medina MN, Hill DA. Preterm premature rupture of membranes: Diagnosis and management. Am Fam Physic 2006; 73: 659-64.
2. Roman AS, Pernoll ML. Late pregnancy complications. Dalam: DeCherney AH, Nathan L, penyunting. Current Obstetric & Gynecologic.Edisi ke 9.New York: Mc Graw Hill 2003: 290-5.
3. Barus RP.Infeksi dalam kehamilan dan persalinan. Cermin Dunia Kedokteran 1992; 80: 57-9.
4. Nili F, Ansari AAS. Neonatal complication of premature rupture of membranes. Acta Medica Iranica 2003; 41: 175-9.
5. Al Qaqa K, Al-Awaysheh F. Neonatal outcome and prenatal antibiotic treatment in premature rupture of membranes. Pak J Med Sci 2005; 4: 441-4.
6. Parsons MT, Williams NS. Premature rupture of membranes. Dalam: Scott JR dkk, penyunting. Danforth's Obstetrics and Gynecology. Edisi ke 8. New York: Lippincott Williams and Williams 1999: 269-76.
7. Herawati S, Prihatini, Probohoesodo MY. Pola mikroorganisme pada liang vagina wanita hamil di RSU. Dr. Soetomo, Surabaya. Ind J of Clin Pathol and Med Lab 2006;12 (2): 65-7.
8. Kenyon S, Boulvain M. Antibiotics for preterm premature rupture of the membranes (Cochrane Review). Cochrane Library 2001.
9. Johnson WC, Norman HD, Niebyl JR, Johnson TRB, Khouzami VA, Witter FR. Premature rupture of the membranes and prolonged latency. ACOG 1981: 547-56.
10. Parry S, Strauss JF. Premature rupture of fetal membranes. New Eng J Med 1998; 338(10): 663-9.
11. Arias Fernando. Premature rupture of the membranes. Dalam: Fernando A, penyunting. Practical guide to high risk pregnancy and delivery. Edisi ke 3. New York: Mosby 1993: 100-13.
12. Mercer BM, Goldenberg RL, Meis PJ, Moawad AH, Shellhaas C, Das A, dkk. The preterm prediction study: Prediction of preterm premature rupture of membranes through clinical findings and ancillary testing. Am J Obstet Gynecol 2000; 183(3): 1-9
14. Moussavi Z, Behrouzi R. The prevalence of chlamydia infection among pregnant woman reffered to perinatal clinics of Tehran University of Medical science in Iran. Diunduh dari http://www.regional.org.au.
15. Maeyer RL. Factors that predispose to premature rupture of the membranes. J Obstet Gynecol 1982; 60: 93-108.
16. Ekachai K, Sermsak P. Risk factors related to premature rupture of membranes in term pregnant women; a case control study. Aust NZJ Obstet Gynecol 2000; 1: 30-2.
17. Devi A, Devi R. Premature rupture of membrane – a clinical study. J Obstet Gynecol India 1996; 46: 63-8.
18. Lodfors. Risk factors for prelabour rupture of membranes at or near term in an urban Swedish population. J perinatal med 2000; 28: 491-6.
19. Alexander JM, Mercer BM, Miodovnik M, Thurnau GR, Goldenburg RL, Das AF, dkk. The impact of digital cervical examination on expectantly managed preterm rupture of membranes. Am J Obstet Gynecol 2000; 183: 1003-7. 20. Hyagriv N, Simhan, Canavan TP. Preterm premature of membranes:
diagnosis, evaluation and management strategies. BJOG 2005; 112: 32- 7. 21. Park JS, Lee SE, Norwitz ER. Non invasive testing for rupture of the fetal
membranes. Touch Briefing US obsgyn 2007:13-6.
22. Cuningham GF, Gant NF, Leveno KJ, Gilstrap III LC, Hauth JC, Wenstrom KD. Preterm birth. Dalam: Cuningham GF, Gant NF, Leveno KJ, Gilstrap III LC, Hauth JC, Wenstrom KD, penyunting. Williams Obstetric. Edisi ke 21. Philadelphia: Mc Graw Hills 2001: 690-727.
23. Davies NJ, Martindale E, Heddad NG. Cervical ripening with oral PGE2 tablets and the effects of the latent period in patients with PROM at term. J Obstet Gynecol 1991; 11: 405-8.
24. Mercer BM, Miodovnik M, Thurnau GR, Goldenberg RL, Das AF, Ramsey RD, dkk. Antibiotic therapy for reduction of infant morbidity after premature rupture of membrane. A randomized controlled trial. JAMA 1997; 278: 989-95
25. Fontenot T, Lewis DF. Tocolytic therapy with preterm premature rupture of membranes. Clin Perinatol 2001; 28: 787-96.
27. Schucker JL, Mercer BM. Midtrimester premature rupture of the membranes. Semin Perinatol 1996; 20: 389-400.
28. Smith CV, Greenspoon J, Phelan JP, Platt LD. Clinical utility of the nonstress test in the conservative management of women with preterm spontaneous premature rupture of the membranes. J Reprod Med 1987; 32: 1-4.
29. Ehernberg HM, Mercer BM. Antibiotics and the management of preterm premature rupture of the fetal membranes. Clin Perinatol 2001; 28: 807-11 30. Mercer BM. Preterm premature rupture of the membranes. ObstetGynecol
2003; 101: 178-93.
31. Naef RW III, Allbert JR, Ross EL, Weber BM, Martin RW, Morrison JC. Premature rupture of membranes at 34 to 37 weeks’ gestation: aggressive versus conservative management. Am J Obstet Gynecol 1998; 178: 126-30. 32. Lieman JM, Brumfield CG, Carlo W, Ramsey PS. Preterm premature rupture
of membranes: is there an optimal gestational age for delivery? Obstet Gynecol 2005; 105: 12-7.
33. Yudin MH, Money, DM. Screening and management of bacterial vaginosis in pregnancy. JOGC 2008; 211: 702-6.
34. Chang JC, Hsu TY, Hsieh CH, Hsu YR, Tai MC, Chen LF. Vaginal and cervical pH measurements in normal pregnancy and preterm labor. J Matern Fetal Invest 1997; 7: 193-6.
35. Mumtaz S, Mumtaz A, Aftab I, Akhtar N, Hassan M, Hamid A. Aerobic vaginal pathogens and their sensitivity pattern. J Ayub Coll Abottabad 2008; 20(1): 113- 7.
36. Shulman ST. Pengenalan penyakit infeksi. Shulman ST, Phair JP, Sommers HM, penyunting. The biologic and clinical basis of infectious diseases. Edisi ke 4. Philadelphia: WB Saunders 1994: 1-15.
37. Brooks GF, Butel JS, Morse SA. Pathogenesis of bacterial infection. Dalam: Brooks GF, Butel JS, Morse SA, penyunting. Medical Microbiology. Edisi ke 22. Philadelphia: Mc Graw Hills 2001:205-22.
38. Goldenberg RL, Hauth JC, Andrews WW. Intrauterine infection and preterm delivery. New Eng J Med 2000; 342: 1500-6.
40. M. Doyle, S.O. Brien and R. Johanson. Consultant management policies for spontaneous preterm and term rupture of membranes before onset of labour; Result of nationwide postal survey. J Obstet Gynecol 1993: 13(5): 315-9.
41. Spinillo A., Nicolas, Piazzi G., Ghazal K. Colonal L, Baltaro S. Epidemiological correlates of preterm rupture of membranes. Int. J Gynecol Obstet 1994; 47: 7-15.
42. Yang LC, Taylor DR, Kaufman HH, Hume R, Calhoun B. Maternal and fetal outcomes of spontaneous preterm rupture of membranes. JAOA 2004; 104(12): 537-42
43. Amon E, Lewis SV, Sibai BM, Villar MA, Arheart KL. Ampicillin prophylaxis in preterm premature rupture of the membranes: a prospective, randomized study. Am J Obstet Gynecol 1988; 159: 539-43.
44. Song GA, Han MS. Effect of antenatal corticosteroid and antibiotics in pregnancies complicated by premature rupture of membrane between 24 and 28 weeks of gestation. J Korean Med Sci 2005; 20: 88-92.
45. Principles of antimicrobial therapy. Diunduh dari: http://pharmacy.rutgers.edu/lcr/pdfs/Pharm%20Micro%2004/liu2-3.
46. Edwards RK, Locksmith GJ, Duff P. Expanded- spectrum antibiotics with preterm premature rupture of membranes. Obstet Gynecol 2006; 96: 60-4. 47. Lumbanraja H. Pola bakteri penyebab infeksi nosokomial pada ruang
operasi dan luka operasi penderita infeksi paska seksio sesarea elektif di RSUP H. Adam Malik dan RSUD Dr. Pirngadi medan. Bagian Obstetri dan Ginekologi Fakultas Kedokteran Universitas Sumatera Utara RSUP H. Adam Malik- RSUD Dr. Pirngadi Medan 2007.
48. Madiyono B, Moeslichan S, Sastroasmoro S, Budiman I, Purwanto H. Perkiraan besar sampel. Dalam: Sastroasmoro S, Ismael S, penyunting. Dasar- dasar metodologi penelitian klinis edisi ke 3. Jakarta: Sagung Seto; 2008.h 314.
49. Karat C, Madhivanan P, Krupp K, Poornima S, Jayanti NV, Suguna JS, Mathai E. The clinical and microbiological correlates of premature rupture of membranes. Indian J of Medical microbiology 2006; 24(4): 283-5.
51. Lewis DF, Major CA, Towers CV, Asrat T, Harding JA, Grite TJ. Effects of digital vaginal examinations on latency period in preterm premature rupture of membranes. Obstet Gynecol 1992; 80(4): 630-4.
52. Jenniges K, Evans L. Premature rupture of the membranes with routine cervical exams. J Nurse Midwifery 1990; 35(1): 46-9.
53. Asrat T, Lewis DF, Garite TJ, Major CA, Nageotte MP, Towers CV, Montgomery DM, Dorchester WA. Rate of recurrence of preterm premature rupture of membranes in consecutive pregnancies. Am J Obstet Gynecol 1991; 165: 1111-5.
54. Hadley CB, Main DM, Gabbe SG. Risk factors for preterm premature rupture of the fetal membranes. Am J Perinatol. 1990; 7(4): 374-9.
55. Doddy DR, Patterson MQ, Voiqt LF, Mueller BA. Risk factors for the recurrence of premature rupture of the membranes. Paediatr Perinat Epidemiol. 1997; 11: 96-106.
56. Romem Y, Sires C, Artal R. Effects of seminal ejaculate on the biomechanical properties of chorioamniotic membranes. J Reprod Med 1989; 34(3): 221-4.
57. Naeye RL, Peters RC. Causes and consequences of premature rupture of fetal membranes. Lancet 1980; 1: 192-4.
58. Mills JL, Harlap S, Harley EE. Should coitus late in pregnancy be discouraged?. Lancet 1981; 18: 136-8.
59. Riss P, Bartl W, Nikorovics F. [Coitus during pregnancy, vaginal flora and fetal outcome]. Wien Med Wochenschr 1982; 132(20): 495-8.
60. Ekwo EE, Gosselink CA, Woolson R, Moawad A, Long CR. Coitus late in pregnancy: risk of preterm rupture of amniotic sac membranes. Am J Obstet Gynecol 1993; 168: 22-31.
61. Harger JH, Hsing AW, Tuomala RE, Gibbs RS, Mead PB, Eschenbach DA, Knox GE, Polk BF. Risk factors for preterm premature rupture of fetal membranes: a multicenter case-control study. Am J Obstet Gynecol 1990; 163: 130-7.
62. Kyrklund-Blomberg NB, Granath F, Cnattingius S. Maternal smoking and causes of very preterm birth. Acta Obstet Gynecol Scand 2005; 84(6): 572-7.
63. Blok R, Klejewski A, Szumała-Kakol A. The role of lower genital tract infection in PROM. Ginekol Pol 1997; 68(10): 449-58.