PROFIL ERUPSI OBAT DI SATUAN MEDIS FUNGSIONAL ILMU KESEHATAN KULIT DAN KELAMIN
RSUP HAJI ADAM MALIK TAHUN 2010 – 2013
TESIS
Oleh
dr. Kristo A Nababan, SpKK NIM: 137041022
PROGRAM MAGISTER KEDOKTERAN KLINIK
DEPARTEMEN ILMU KESEHATAN KULIT DAN KELAMIN
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
PROFIL ERUPSI OBAT DI SATUAN MEDIS FUNGSIONAL ILMU KESEHATAN KULIT DAN KELAMIN
RSUP HAJI ADAM MALIK TAHUN 2010 – 2013
TESIS
Diajukan Sebagai Salah Satu Syarat untuk Memperoleh Gelar Magister Kedokteran Klinik dalam Program Magister Kedokteran Klinik
Departemen Ilmu Kesehatan Kulit dan Kelamin pada Fakultas Kedokteran Universitas Sumatera Utara
Oleh
dr. Kristo A Nababan, SpKK NIM: 137041022
PROGRAM MAGISTER KEDOKTERAN KLINIK
DEPARTEMEN ILMU KESEHATAN KULIT DAN KELAMIN
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
HALAMAN PERSETUJUAN
Judul Tesis : Profil Erupsi Obat di Satuan Medis Fungsional Ilmu
Kesehatan Kulit dan Kelamin RSUP Haji Adam Malik
Tahun 2010 – 2013
Nama : dr.Kristo A Nababan SpKK
Nomor Induk : 137041022
Program Studi : Magister Kedokteran
Konsentrasi : Ilmu Kesehatan Kulit dan Kelamin
Menyetujui:
Pembimbing I Pembimbing II
(Prof.Dr.dr. Irma D. Roesyanto-Mahadi SpKK (K)) (dr. Chairiyah Tanjung SpKK(K)) NIP. 194712241976032001 NIP. 195012111978112001
Ketua Program Studi Dekan
(Prof. dr. Chairuddin P.Lubis,DTM&H,SpA(K)) (Prof. dr. Gontar A.Siregar SpPD-KGEH) NIP. 19540220198011 1 001
HALAMAN PERNYATAAN ORISINALITAS
Tesis ini adalah hasil karya penulis sendiri,
dan semua sumber baik yang dikutip maupun dirujuk
telah penulis nyatakan dengan benar
Nama : dr. Kristo A Nababan, SpKK
NIM : 137041022
PROFIL ERUPSI OBAT DI SATUAN MEDIS FUNGSIONAL ILMU KESEHATAN KULIT DAN KELAMIN
RSUP HAJI ADAM MALIK TAHUN 2010-2013
Kristo A Nababan
ABSTRAK
, Chairiyah Tanjung, Irma D.Roesyanto
Departemen Ilmu Kesehatan Kulit dan Kelamin
Fakultas Kedokteran Universitas Sumatera Utara RSUP H.Adam
Malik Medan
Pendahuluan: Kulit merupakan salah satu organ tubuh yang sering memberikan suatu manifestasi klinis apabila timbul gangguan pada tubuh. Salah satu
manifestasi tersebut adalah terjadinya erupsi obat atau drug eruption, yaitu reaksi pada kulit atau daerah mukokutan yang terjadi sebagai akibat pemberian obat
dengan cara sistemik. Kejadian erupsi obat dapat terjadi karena rumah sakit
adalah tempat pasien mendapat pengobatan. Ketersediaan data mengenai erupsi
obat dapat digunakan untuk melakukan langkah pencegahan dan penanganan
pasien yang lebih baik.
Tujuan penelitian: Untuk mengetahui gambaran distribusi erupsi obat di RSUP H. Adam Malik Medan.
Metode penelitian: Penelitian ini merupakan deskriptif retrospektif, yaitu menggunakan data sekunder dari rekam medis pasien erupsi obat periode
2010-2013, sebanyak 144 data rekam medis.
Hasil: Penderita erupsi obat paling banyak berada pada usia 21-30 tahun yaitu 32 orang (22,2%), berjenis kelamin laki-laki yaitu 73 orang (50,7%), dan gambaran
klinis terbanyak adalah dermatitis exfoliativa yaitu 36 kasus (25,02%).
Kesimpulan: Profil erupsi obat di SMF Ilmu Kesehatan Kulit dan Kelamin RSUP H. Adam Malik Medan periode 2010-2013 paling banyak berjenis kelamin
laki-laki dan usia terbanyak 21-30 tahun dengan gambaran klinis terbanyak dermatitis
exfoliativa.
THE PROFILE OF DRUG ERUPTION PATIENTS IN THE FUNCTIONAL MEDICAL UNIT OF SKIN AND VENEREAL HEALTH SCIENCE OF H. ADAM MALIK,
MEDAN
IN THE PERIOD 2010-2013
Kristo A Nababan, Chairiyah Tanjung, Irma D.Roesyanto
Department of Skin and Venereal Disease Science
Faculty of Medicine, University of Sumatera Utara/
RSUP H. Adam Malik, Medan
ABSTRACT
Background: Skin is one of body organs which easily give a clinical manifestation when there is the disturbance in the body. One of the manifestations
is drug eruption, a reaction on skin or on mucocutaneous area which occurs as the
effect of taking medicines systemically. The incidence of drug eruption occurs
because a hospital is the place for patients to get medicines. The availability of
data about drug eruption can be used to take measures in better prevention and
handling the patients.
Objective of the Research - The objective of the research was to find out the description of the distribution of drug eruption in RSUP H.Adam Malik, Medan.
Method of the Research - The research is decriptive retrospective by using secondary data from medical records of 144 patients affected by drug eruption in
the period of 2010-2013, taken by using total sampling technique.
Result of the Research - The result of the research showed that 32 drug eruption patients were from 21 to 30 years old (22.2%), 73 of them (50.7%) were males,
and the majority of clinical descriptions were about eksfoliativa dermatitis which
affected 36 cases (25.02%).
Conclusion: - The profile of drug eruption in SMF of Skin and Venereal Health Science of RSUP H.Adam Malik, Medan in the period of 2010-2013 showed that
there were more males who were 21 to 30 years old with the clinical description
of exfoliative dermatitis in majority.
KATA PENGANTAR
Puji dan syukur penulis panjatkan kehadirat Tuhan Yang Maha Esa yang
telah melimpahkan rahmat dan karunia-Nya sehingga penulis dapat
menyelesaikan karya tulis ilmiah ini tepat pada waktunya. Karya tulis ilmiah ini
disusun sebagai rangkaian tugas akhir dalam menyelesaikan pendidikan di
program studi Pendidikan Dokter Fakultas Kedokteran Universitas Sumatera
Utara.
Selama penyusunan dan penulisan karya tulis ilmiah ini penulis menyadari
bahwa karya tulis ilmiah ini masih sangat sederhana dan masih banyak
kekurangannya. Oleh sebab itu, penulis sangat mengharapkan saran dan
tanggapan dari berbagai pihak guna memperbaiki kesalahan dan kekurangan
tersebut pada masa yang akan datang.
Dalam kesempatan ini dengan segala kerendahan hati, penulis
menyampaikan ucapan terima kasih dan rasa hormat yang setinggi-tingginya
kepada:
1. Prof. Dr. dr. Irma D. Roesyanto-Mahadi, SpKK(K), sebagai Ketua
Departemen Ilmu Kesehatan Kulit dan Kelamin Fakultas Kedokteran
Universitas Sumatera Utara dan selaku pembimbing utama tesis ini dan
juga sebagai guru besar yang telah memberikan kesempatan kepada saya
untuk mengikuti pendidikan magister dibidang Ilmu Kesehatan Kulit dan
Kelamin Fakultas Kedokteran Universitas Sumatera Utara serta banyak
membantu dan senantiasa memberikan dorongan kepada saya selama
menjalani pendidikan.
2. dr. Chairiyah Tanjung, SpKK(K), selaku dosen pembimbing kedua yang
telah banyak membantu dan memberikan saran-saran selama penulisan
sehingga tulisan ini dapat terselesaikan dengan baik.
3. Bapak Rektor Universitas Sumatera Utara, Prof. DR. Syahril Pasaribu
SpA(K), DTM&H, yang telah memberikan kesempatan kepada saya untuk
4. Bapak Dekan Fakultas Kedokteran Universitas Sumatera Utara, Prof. dr.
Gontar A. Siregar, SpPD-KGEH, yang telah memberikan kesempatan
kepada saya untuk mengikuti Program Pendidikan Magister Dokter
Spesialis di Departemen Ilmu Kesehatan Kulit dan Kelamin Fakultas
Kedokteran Universitas Sumatera Utara
5. Bapak Prof. dr. Chairuddin P. Lubis, DTM&H, SpA(K), selaku Ketua
Program Studi Program Magister Kedokteran Klinik Spesialis Ilmu
Kesehatan Kulit dan Kelamin Fakultas Kedokteran Universitas Sumatera
Utara
6. dr. Salia Lakswinar, SpKK, dr. Kristina Nadeak, SpKK, dr. Ramona
Dumasari Lubis, M.Ked(KK). SpKK sebagai anggota tim penguji, yang
telah memberikan bimbingan dan koreksi untuk penyempurnaan tesis ini.
7. Bapak Direktur RSUP H.Adam Malik yang telah memberikan kesempatan
dan fasilitas kepada saya selama menjalani pendidikan keahlian ini.
8. Seluruh pegawai dan perawat rumah sakit umum pusat Adam Malik
Medan dan PPDS di Dept. IKKK terutama dalam divisi IKKK yaitu: dr.
Letvi Mona, dr. Radha Latifah Hanum, dr. Dina Rizki Utami Hasibuan
yang telah membantu saya dalam proses pengumpulan data penelitian ini.
9. dr. Djohan, SpKK, dr. Riyadh Ikhsan, SpKK, dr. Riana M.Sinaga, SpKK
merupakan teman satu angkatan dalam pendidikan ini yang banyak
membantu dalam perkuliahan maupun penyelesaian tesis ini.
10. Seluruh rekan staf di Dept.IKKK yang telah membantu memberikan saran
dan dorongan kepada penulis dalam menyelesaikan karya tulis ilmiah ini.
11. Orang tua tercinta, bapak (Alm) A. Nababan dan ibunda R. Simatupang
yang telah memberi contoh untuk hidup saling mendukung dan yang tetap
menyayangi saya.
12. Istri saya dr. Donna E Sianturi dan anak-anak kami: Benny Roland
Nababan, Freddy Michael H Nababan, Jonathan Gilbert Nababan yang
memberi dukungan dan semangat dalam hidup ini dan memberi dorongan
Untuk seluruh bantuan baik moril maupun materil yang diberikan kepada
penulis selama ini oleh pihak-pihak yang tidak dapat saya sebutkan satu-persatu,
penulis mengucapkan banyak terima kasih dan semoga Tuhan Yang Maha Esa
memberikan imbalan pahala yang sebesar-besarnya.
Akhir kata dari penulis, semoga karya tulis ilmiah ini memiliki manfaat
dan nilai bagi kita semua dan dimasa yang akan datang kiranya dapat menjadi
rujukan untuk penulisan yang lebih baik lagi.
Medan, Agustus 2014
Penulis
DAFTAR ISI
Halaman
ABSTRAK ... i
ABSTRACT ... ii
KATA PENGANTAR ... iii
DAFTAR ISI ... vi
DAFTAR TABEL ... viii
DAFTAR SINGKATAN ... ix
DAFTAR LAMPIRAN ... x
BAB 1 PENDAHULUAN ... 1
1.1. Latar Belakang ... 1
1.2. Rumusan Masalah ... 2
1.3. Tujuan Penelitian ... 2
1.3.1. Tujuan Umum ... 2
1.3.2. Tujuan Khusus... 2
1.4. Manfaat Penelitian ... 3
1.4.1. Bagi Pelayanan Masyarakat ... 3
1.4.2. Bagi Pengembangan Penelitian ... 3
1.4.3. Bagi Akademik dan Ilmiah ... 3
BAB 2 TINJAUAN PUSTAKA ... 4
2.1. Erupsi Obat ... 4
2.1.1. Definisi Erupsi Obat ... 4
2.1.2. Epidemiologi Erupsi Obat ... 4
2.1.3. Faktor Risiko Timbulnya Erupsi Obat ... 5
2.1.4. Patogenesis Erupsi Obat ... 6
2.1.5. Gambaran Klinis Erupsi Obat ... 9
2.1.6. Pemeriksaan Penunjang Erupsi Obat ... 13
2.1.7. Diagnosis Erupsi Obat ... 14
2.1.8. Penatalaksanaan Erupsi Obat ... 15
2.1.9. Prognosis Erupsi Obat ... 16
2.2. Obat yang Sering Menyebabkan Erupsi Obat ... 16
2.3. Kerangka Teori... 18
2.4. Kerangka Konsep... 18
BAB 3 METODE PENELITIAN ... 19
3.1. Jenis Penelitian ... 19
3.2. Lokasi dan Waktu Penelitian ... 19
3.3. Populasi dan Sampel Penelitian ... 19
3.3.1. Populasi ... 19
3.3.2. Sampel ... 19
3.4. Kriteria Inklusi dan Inklusi ... 20
3.4.1. Kriteria Inklusi ... 20
3.4.2. Kriteria Eksklusi ... 20
3.5. Bahan dan Cara Kerja... 20
3.5.2. Cara Kerja ... 20
3.6. Kerangka Operasional... .. 21
3.7. Definisi Operasional... ... 21
3.8. Pengolahan dan Analisis Data ... 23
BAB 4 HASIL PENELITIAN DAN PEMBAHASAN ... 24
4.1 Deskripsi Responden berdasarkan usia dan jenis kelamin ... 24
4.2 Pembahasan ... 30
BAB 5 KESIMPULAN DAN SARAN ... 33
5.1 Kesimpulan ... 33
5.2 Saran ... 33
DAFTAR TABEL
No Judul Halaman
DAFTAR SINGKATAN
ASHP : American Society of Health-System Pharmacists
CIMS : Council for International Organizations of Medical Sciences
HSA :Health Sciences Authority
SPSS : Statistical Product and Service Solutions
SMF :Satuan Medis Fungsional
EO : Erupsi obat
DAFTAR LAMPIRAN
Judul Halaman
PROFIL ERUPSI OBAT DI SATUAN MEDIS FUNGSIONAL ILMU KESEHATAN KULIT DAN KELAMIN
RSUP HAJI ADAM MALIK TAHUN 2010-2013
Kristo A Nababan
ABSTRAK
, Chairiyah Tanjung, Irma D.Roesyanto
Departemen Ilmu Kesehatan Kulit dan Kelamin
Fakultas Kedokteran Universitas Sumatera Utara RSUP H.Adam
Malik Medan
Pendahuluan: Kulit merupakan salah satu organ tubuh yang sering memberikan suatu manifestasi klinis apabila timbul gangguan pada tubuh. Salah satu
manifestasi tersebut adalah terjadinya erupsi obat atau drug eruption, yaitu reaksi pada kulit atau daerah mukokutan yang terjadi sebagai akibat pemberian obat
dengan cara sistemik. Kejadian erupsi obat dapat terjadi karena rumah sakit
adalah tempat pasien mendapat pengobatan. Ketersediaan data mengenai erupsi
obat dapat digunakan untuk melakukan langkah pencegahan dan penanganan
pasien yang lebih baik.
Tujuan penelitian: Untuk mengetahui gambaran distribusi erupsi obat di RSUP H. Adam Malik Medan.
Metode penelitian: Penelitian ini merupakan deskriptif retrospektif, yaitu menggunakan data sekunder dari rekam medis pasien erupsi obat periode
2010-2013, sebanyak 144 data rekam medis.
Hasil: Penderita erupsi obat paling banyak berada pada usia 21-30 tahun yaitu 32 orang (22,2%), berjenis kelamin laki-laki yaitu 73 orang (50,7%), dan gambaran
klinis terbanyak adalah dermatitis exfoliativa yaitu 36 kasus (25,02%).
Kesimpulan: Profil erupsi obat di SMF Ilmu Kesehatan Kulit dan Kelamin RSUP H. Adam Malik Medan periode 2010-2013 paling banyak berjenis kelamin
laki-laki dan usia terbanyak 21-30 tahun dengan gambaran klinis terbanyak dermatitis
exfoliativa.
THE PROFILE OF DRUG ERUPTION PATIENTS IN THE FUNCTIONAL MEDICAL UNIT OF SKIN AND VENEREAL HEALTH SCIENCE OF H. ADAM MALIK,
MEDAN
IN THE PERIOD 2010-2013
Kristo A Nababan, Chairiyah Tanjung, Irma D.Roesyanto
Department of Skin and Venereal Disease Science
Faculty of Medicine, University of Sumatera Utara/
RSUP H. Adam Malik, Medan
ABSTRACT
Background: Skin is one of body organs which easily give a clinical manifestation when there is the disturbance in the body. One of the manifestations
is drug eruption, a reaction on skin or on mucocutaneous area which occurs as the
effect of taking medicines systemically. The incidence of drug eruption occurs
because a hospital is the place for patients to get medicines. The availability of
data about drug eruption can be used to take measures in better prevention and
handling the patients.
Objective of the Research - The objective of the research was to find out the description of the distribution of drug eruption in RSUP H.Adam Malik, Medan.
Method of the Research - The research is decriptive retrospective by using secondary data from medical records of 144 patients affected by drug eruption in
the period of 2010-2013, taken by using total sampling technique.
Result of the Research - The result of the research showed that 32 drug eruption patients were from 21 to 30 years old (22.2%), 73 of them (50.7%) were males,
and the majority of clinical descriptions were about eksfoliativa dermatitis which
affected 36 cases (25.02%).
Conclusion: - The profile of drug eruption in SMF of Skin and Venereal Health Science of RSUP H.Adam Malik, Medan in the period of 2010-2013 showed that
there were more males who were 21 to 30 years old with the clinical description
of exfoliative dermatitis in majority.
BAB 1 PENDAHULUAN
1.1. Latar Belakang
Reaksi terhadap suatu obat dapat terjadi akibat pemberian obat yang
diresepkan oleh dokter, obat yang dijual bebas, vaksin, dan suplemen sehari-hari.
Menurut Council for International Organizations of Medical Sciences (CIMS),
reaksi obat lebih sering muncul pada pasien yang menerima pengobatan sejumlah
obat sehingga sulit untuk menentukan obat penyebab erupsi.1,2
Erupsi obat (EO) atau drug eruption adalah hal yang harus dipahami oleh
seorang dokter. Sebab-akibat yang ditimbulkan tidak jarang dapat berakhir dengan
kecacatan atau kematian, serta terkadang menyebabkan dokter berurusan dengan
aspek medikolegal.3
EO ialah reaksi pada kulit atau daerah mukokutan yang terjadi sebagai
akibat pemberian obat dengan cara sistemik. Pemberian dengan cara sistemik
dapat melalui mulut, hidung, rektum, vagina, dan dengan suntikan atau infus.4
Menurut Health Sciences Authority (HSA) pada tahun 2002 sebanyak
80,93% dari reaksi simpang obat merupakan EO. Chatterjee et al menyatakan
insiden EO mencapai 2,66% dari total 27.726 pasien dermatologi selama setahun.
Menurut Saha et al, kasus EO paling tinggi terjadi pada usia 21-30 tahun yaitu
sekitar 25,27%, lebih sering terjadi pada wanita yaitu sekitar 61,16%, dan
gambaran klinis kasus EO yang paling banyak terjadi adalah morbiliformis yaitu
Berdasarkan uraian di atas, EO dapat terjadi pada distribusi tertentu. Oleh
karena itu, peneliti tertarik untuk meneliti profil pasien EO di Satuan Medis
Fungsional (SMF) Ilmu Kesehatan Kulit dan Kelamin RSUP H. Adam Malik
tahun 2010 – 2013.
1.2. Rumusan Masalah
Bagaimanakah profil pasien EO di SMF IK Kulit dan Kelamin RSUP H.
Adam Malik periode tahun 2010 – 2013?
1.3. Tujuan Penelitian 1.3.1. Tujuan Umum
Mengetahui profil EO di SMF IK Kulit dan Kelamin RSUP H. Adam
Malik periode tahun 2010-2013.
1.3.2. Tujuan Khusus :
1. Mengetahui gambaran data demografik pasien EO di SMF IK Kulit
dan Kelamin RSUP H. Adam Malik periode tahun 2010-2013
berdasarkan umur dan jenis kelamin.
2. Mengetahui tipe EO di SMF IK Kulit dan Kelamin Rumah Sakit
1.4. Manfaat Penelitian
1.4.1. Bagi Pelayanan Masyarakat
Data dan informasi hasil penelitian ini dapat menjadi informasi dan
masukkan bagi RSUP H. Adam Malik tentang gambaran distribusi pasien
erupsi obat di SMF IK Kulit dan Kelamin RSUP H. Adam Malik periode
tahun 2010-2013 sehingga dapat ditingkatkan usaha pencegahan dan
penatalaksanaannya.
1.4.2. Bagi Pengembangan Penelitian
Memberikan data dasar atau data pendukung tentang EO bagi
penelitian-penelitian selanjutnya.
1.4.3. Bidang Akademik dan Ilmiah
Hasil penelitian ini diharapkan dapat digunakan sebagai data dasar untuk
BAB 2
TINJAUAN PUSTAKA
2.1. Erupsi Obat
2.1.1. Definisi Erupsi Obat
Salah satu bentuk reaksi silang obat pada kulit adalah erupsi obat. Erupsi
obat atau drug eruption itu sendiri adalah reaksi pada kulit atau daerah mukokutan
yang terjadi sebagai akibat pemberian obat dengan cara sistemik. Obat ialah zat
yang dipakai untuk menegakkan diagnosis, profilaksis, dan pengobatan.
Reaksi silang obat adalah reaksi berbahaya atau tidak diinginkan yang
diakibatkan dari penggunaan produk pengobatan dan dari reaksi tersebut dapat
diprediksikan bahaya penggunaan produk itu di masa yang akan datang sehingga
dilakukan tindakan penggantian maupun penarikan produk.
4
Reaksi silang obat adalah respon obat yang tidak diinginkan sehingga
memerlukan penghentian obat, penggantian obat, perawatan rumah sakit,
pengobatan tambahan, dan menyebabkan prognosis buruk seperti cacat permanen
sampai kematian.
9-12
10-13
2.1.2. Epidemiologi Erupsi Obat
Chatterjee et al, menyatakan insidens erupsi obat mencapai 2,66% dari
total 27.726 pasien dermatologi selama setahun. Erupsi obat terjadi pada 2-3%
pasien yang dirawat di rumah sakit, tetapi hanya 2% yang berakibat fatal. Insidens
erupsi obat pada negara berkembang berkisar antara 1-3%. Di India, kasus erupsi
Hampir 45% dari seluruh pasien dengan erupsi di kulit merupakan kasus erupsi
obat. Insidens erupsi obat lebih tinggi pada wanita dibandingkan pria. Lebih dari
50% kasus sindroma Stevens-Johnson dan hampir 90% penderita toxic epidermal
necrolysis terkait dengan penggunaan obat.6,14,15
2.1.3. Faktor Risiko Timbulnya Erupsi Obat
Faktor-faktor risiko yang menimbulkan erupsi obat adalah:
1. Jenis kelamin dan usia
Anak-anak lebih jarang tersensitisasi akibat obat jika dibandingkan
dengan orang dewasa, akan tetapi beberapa jenis kasus erupsi obat
alergi memiliki prognosis buruk. Pada anak – anak, ruam merah
yang timbul akibat virus sering mengaburkan gambaran klinis
erupsi alergi obat akibat antimikroba yang diberikan. Wanita lebih
sering menderita erupsi obat alergi dibandingkan pria.10-12,16,17
2. Faktor genetik
Erupsi obat alergik berhubungan dengan faktor genetik dan
lingkungan. Hal ini berhubungan dengan gen human leukocyte
antigen.10-12,16,17
3. Pajanan obat sebelumnya
Dapat terjadi pada pajanan obat yang sebelumnya menimbulkan
alergi ataupun obat-obatan lain yang memiliki struktur kimia yang
sama. Akan tetapi, alergi obat tidak bersifat persisten. Setelah
pajanan, imunnoglobulin E dapat bertahan dari 55 hingga 2000
4. Riwayat penyakit yang dimiliki
Seperti pasien dengan riwayat penyakit asma cenderung mudah
menderita dermatitis atopi.10-12,16,17
5. Bentuk obat
Seperti beberapa jenis obat seperti antibiotika beta laktam dan
sulfonamida memiliki potensial untuk mensensitisasi tubuh.
10-12,16,17
6. Cara masuk obat
Obat yang diaplikasikan secara kutaneus cenderung lebih
menyebabkan erupsi obat. Antibiotika beta laktam dan sulfonamida
jarang digunakan secara topikal karena alasan ini. Dosis dan durasi
pemberian obat juga berperan dalam timbunya erupsi obat.10-12,16,17
2.1.4. Patogenesis Erupsi Obat
Terdapat dua mekanisme yang dikenal yaitu mekanisme imunologis dan
mekanisme non imunologis. Umumnya erupsi obat timbul karena reaksi
hipersensitivitas berdasarkan mekanisme imunologis. Reaksi ini juga dapat terjadi
melalui mekanisme non imunologis yang disebabkan karena toksisitas obat, over
dosis, interaksi antar obat dan perubahan dalam metabolisme.
Terdapat empat mekanisme imunologis. Reaksi pertama yaitu reaksi tipe I
(reaksi anafilaksis) merupakan mekanisme yang paling banyak ditemukan. Pada
tipe ini, imunoglobulin yang berperan ialah imunoglobulin E yang mempunyai
afinitas tinggi terhadap mastosit dan basofil. Pajanan pertama dari obat tidak
menimbulkan reaksi, tetapi bila dilakukan pemberian kembali obat yang sama,
maka obat tersebut akan dianggap sebagai antigen yang akan merangsang
pelepasan bermacam-macam mediator seperti histamin, serotonin, bradikinin, dan
heparin. Mediator yang dilepaskan ini akan menimbulkan bermacam-macam efek
misalnya urtikaria. Reaksi anafilaksis yang paling ditakutkan adalah timbulnya
syok. Mekanisme kedua adalah reaksi tipe II (reaksi autotoksis) dimana terdapat
ikatan antara imunoglobulin G dan imunoglobulin M dengan antigen yang
melekat pada sel. Aktivasi sistem komplemen ini akan memacu sejumlah reaksi
yang berakhir dengan lisis.11,17-20
Mekanisme ketiga adalah reaksi tipe III (reaksi kompleks imun) dimana
antibodi yang berikatan dengan antigen akan membentuk kompleks antigen
antibodi. Kompleks antigen antibodi ini mengendap pada salah satu tempat dalam
jaringan tubuh mengakibatkan reaksi radang. Aktivasi sistem komplemen
merangsang pelepasan berbagai mediator oleh mastosit. Sebagai akibatnya, akan
terjadi kerusakan jaringan. Mekanisme keempat adalah reaksi tipe IV (reaksi
alergi seluler tipe lambat). Reaksi ini melibatkan limfosit. Limfosit T yang
tersensitasi mengadakan reaksi dengan antigen. Reaksi ini disebut reaksi tipe
lambat karena baru timbul 12-48 jam setelah pajanan terhadap antigen.21
Tabel 2.1. Reaksi Imunologis dan Non Imunologis
Tipe Contoh Kasus
Imunologis
Reaksi Tipe 1 Anafilaksis antibioktik beta laktam
Reaksi Tipe 2 Anemia hemolitik akibat penisillin
Reaksi Tipe 3
Serum sickness akibat anti-thymocyte
globulin
Reaksi Tipe 4
Dermatitis kontak akibat antihistamin
topikal
Aktivasi sel T spesifik Morbilliform rash akibat sulfonamid
Fas/Fas ligand-induced apoptosis
Sindroma Stevens-Johnson
Nekrolisis epidermal toksik
Non imunologis
Efek samping farmakologis Bibir kering akibat antihistamin
Efek samping farmakologis sekunder Thrush akibat pemakaian antibiotik
Toksisitas obat Hepatotoksisitas akibat metotreksat
Overdosis obat
Kejang akibat kelebihan pemakaian
lidokain
Intoleransi Tinitus akibat pemakaian aspirin
2.1.5. Gambaran Klinis Erupsi Obat
Erupsi obat yang timbul akan mempunyai kemiripan dengan gangguan
kulit lain pada umumnya, yaitu:
1. Erupsi makulopapular atau morbiliformis
Erupsi makulapapular atau morbiliformis disebut juga erupsi
eksantematosa dapat diinduksi oleh hampir semua obat. Seringkali
terdapat erupsi generalisata dan simetris yang terdiri atas eritema
dan selalu ada gejala pruritus. Kadang-kadang ada demam,
malaise, dan nyeri sendi. Lesi biasanya timbul dalam 1-2 minggu
setelah dimulainya terapi. Erupsi jenis ini sering disebabkan oleh
ampisilin, obat anti inflamasi non steroid, sulfonamid, dan
tetrasiklin.11,17,21,22
2. Urtikaria dan angioedema
Urtikaria menunjukkan kelainan kulit berupa urtikaria,
kadang-kadang disertai angioedema. Pada angioedema yang berbahaya
ialah terjadinya asfiksia bila menyerang glotis. Keluhannya
umumnya gatal dan panas pada tempat lesi. Biasanya timbul
mendadak dan hilang perlahan-lahan dalam 24 jam. Urtikaria dapat
disertai demam, dan gejala-gejala umum, misalnya malese, nyeri
kepala dan vertigo. Angioedema biasanya terjadi di daerah bibir,
kelopak mata, genitalia eksterna, tangan dan kaki. Kasus-kasus
angioedema pada lidah dan laring harus mendapat pertolongan
segera. Penyebab paling sering ialah penisilin, asam asetilsalisilat,
3. Eksantema Fikstum
Eksantema fikstum disebabkan khusus obat atau bahan kimia.
Eksantema fikstum merupakan salah satu erupsi kulit yang sering
dijumpai. Kelainan ini umumnya berupa eritema dan vesikel
berbentuk bulat atau lonjong dan biasanya numular. Kemudian
meninggalkan bercak hiperpigmentasi yang lama, baru hilang,
bahkan sering menetap. Dari namanya dapat diambil kesimpulan
bahwa kelainan akan timbul berkali-kali pada tempat yang sama.
Tempat predileksinya di sekitar mulut, di daerah bibir dan daerah
penis pada laki-laki sehingga sering disangka penyakit kelamin
karena berupa erosi yang kadang-kadang cukup luas disertai
eritema dan rasa panas setempat. Obat penyebab yang sering ialah
sulfonamid, barbiturat, trimetoprim dan analgesik.23
4. Eritroderma (dermatitis eksfoliativa)
Eritroderma adalah terdapatnya eritema universal yang biasanya
disertai skuama. Eritroderma dapat disebabkan oleh
bermacam-macam penyakit lain di samping alergi karena obat, misalnya
psoriasis, penyakit sistemik temasuk keganasan pada sistem
limforetikular (penyakit Hodgkin, leukemia). Pada eritroderma
karena alergi obat terlihat eritema tanpa skuama; skuama baru
timbul pada stadium penyembuhan. Obat-obat yang biasa
menyebabkannya ialah sulfonamid, penisilin, dan
5. Purpura
Purpura adalah perdarahan di dalam kulit berupa kemerahan yang
tidak hilang bila ditekan. Erupsi purpura dapat terjadi sebagai
ekspresi tunggal alergi obat. Biasanya simetris serta muncul di
sekitar kaki, termasuk pergelangan kaki atau tungkai bawah. Erupsi
berupa bercak sirkumskrip berwarna merah kecoklatan dan disertai
rasa gatal.11,17,21,22
6. Vaskulitis
Vaskulitis ialah radang pembuluh darah. Kelainan kulit dapat
berupa palpable purpura yang mengenai kapiler. Biasanya
distribusinya simetris pada ekstremitas bawah dan daerah sakrum.
Vaskulitis biasanya disertai demam, mialgia, dan anoreksia. Obat
penyebab ialah penisilin, sulfonamid, obat anti inflamasi non
steroid, antidepresan dan antiaritmia. Jika vaskulitis terjadi pada
pembuluh darah sedang berbentuk eritema nodosum. Kelainan
kulit berupa eritema dan nodus yang nyeri dengan eritema di
atasnya disertai gejala umum berupa demam dan malese. Tempat
predileksinya di daerah ekstensor tungkai bawah. Eritema nodosum
dapat pula disebabkan oleh beberapa penyakit lain misalnya
tuberkulosis, infeksi streptokokus dan lepra. Obat yang dianggap
sering menyebabkan eritema nodosum ialah sulfonamid dan
7. Reaksi fotoalergik
Gambaran klinis reaksi fotoalergi sama dengan dermatitis kontak
alergik, lokalisasinya pada tempat yang terpajan sinar matahari.
Kemudian kelainan dapat meluas ke daerah tidak terpajan
matahari. Obat yang dapat menyebabkan fotoalergi ialah
fenotiazin, sulfonamida, obat anti inflamasi non steroid, dan
griseofulvin.11,17,21,22
8. Pustulosis eksantematosa generalisata akut
Penyakit pustulosis eksantematosa generalisata akut jarang
terdapat, diduga dapat disebabkan oleh alergi obat, infeksi akut
oleh enterovirus, hipersensitivitas terhadap merkuri dan dermatitis
kontak. Kelainan kulitnya berupa pustul-pustul miliar nonfolikular
yang timbul pada kulit yang eritematosa dapat disertai purpura dan
lesi menyerupai lesi target. Kelainan kulit timbul pada waktu
demam tinggi, dan pustul pustul tersebut cepat menghilang
sebelum 7 hari yang kemudian diikuti deskuamasi selama beberapa
hari.11,17,21,22
9. Disamping kelainan-kelainan tersebut dapat terjadi kelainan berupa
eritema multiforme, sindroma Stevens-Johnson, dan nekrolisis
epidermal toksik.
Pada pemeriksaan histopatologik didapati pustul intraepidermal atau
subkorneal yang dapat disertai edema dermis, vaskulitis, infiltrat
polimorfonuklear perivaskuler dengan eosinofil atau nekrosis fokal sel-sel
keratinosit. Terdapat 2 perbedaan utama antara Pustulosis eksantematosa
generalisata akut dan psoriasis pustulosa, yaitu Pustulosis eksantematosa
generalisata akut terjadinya akut dan terdapat riwayat alergi obat. Pada Pustulosis
eksantematosa generalisata akut pustul-pustul pada kulit yang eritematosa dan
demam lebih cepat menghilang, selain itu gambaran histopatologik juga
berbeda.11,17,21,22
2.1.6. Pemeriksaan Penunjang Erupsi Obat
Pemeriksaan diagnostik untuk kasus erupsi obat adalah dengan
mengkonfirmasi marker biokemikal atau marker imunologi yang menyatakan
aktivasi jalur imunopatologi reaksi obat. Pemilihan pemeriksaan penunjang
didasarkan atas mekanisme imunologis yang mendasari erupsi obat. Pemeriksaan
penunjang yang dapat dilaksanakan untuk memastikan penyebab erupsi obat
adalah sebagai berikut:
1. Biopsi kulit
Pemeriksaan histopatologi dan imunofloresensi direk dapat
membantu menegakkan diagnosis erupsi obat alergi. Hal ini dapat
dilihat dari adanya eosinofil dan edema jaringan. Akan tetapi
pemeriksaan ini tidak dapat menentukan obat penyebab
erupsi.
Pemeriksaan laboratorium digunakan untuk mengevaluasi dan
menegakkan diagnosis serta melihat kemungkinan etiologi
penyebab erupsi. Pemeriksaan ini mencakup perhitungan darah
10,12,14,24-26
lengkap (atypical lymphocytosis, neutrophilia, eosinophilia, dan
lain-lain) serta fungsi kerja hati dan ginjal. Peningkatan jumlah
eosinofil dapat menunjukkan erupsi obat alergi dimana bila
perhitungan eosinofil lebih dari 1000 sel/mm3 menunjukkan erupsi
obat alergi yang serius. Level obat dapat terdeteksi apabila
terdapat overdosis dari obat tersebut.10,12,14,24-26
3. Pemeriksaan uji tempel dan uji provokasi
Uji tempel (patch test) memberikan hasil yang masih belum dapat
dipercaya. Uji provokasi (exposure test) dengan melakukan
pemaparan kembali obat yang dicurigai adalah yang paling
membantu untuk saat ini, tetapi risiko dari timbulnya reaksi yang
lebih berat membuat cara ini harus dilakukan dengan cara hati-hati
dan harus sesuai dengan etika maupun alasan mediko
legalnya.10,12,14,24-26
2.1.7. Diagnosis Erupsi Obat
Dasar diagnosis erupsi obat adalah anamnesis yang teliti mengenai
obat-obatan yang dipakai, kelainan kulit yang timbul akut atau dapat juga beberapa hari
sesudah masuknya obat, dan rasa gatal yang dapat pula disertai demam yang
biasanya subfebris. Selain itu dilihat juga kelainan kulit yang ditemukan baik
distribusi yang menyeluruh dan simetris serta bentuk kelainan yang
timbul.
Penegakkan diagnosis harus dimulai dari pendeskripsian yang akurat dari
jenis lesi dan distribusinya serta tanda ataupun gejala lain yang menyertainya.
Data mengenai semua jenis obat yang pernah dimakan pasien, dosisnya, data
kronologis mengenai cara pemberian obat serta jangka waktu antara pemakaian
obat dengan onset timbulnya erupsi harus ikut dikumpulkan. Tetapi ada kalanya
hal ini sulit untuk dievaluasi terutama pada penderita yang mengkonsumsi obat
yang mempunyai waktu paruh yang lama atau mengalami erupsi obat alergi yang
bersifat persisten.14
2.1.8. Penatalaksanaan Erupsi Obat
Seperti pada penyakit immunologis lainnya, pengobatan erupsi obat adalah
dengan menetralkan atau mengeluarkan obat tersebut dari dalam tubuh.
Penghentian obat yang dicurigai menjadi penyebab harus dihentikan secepat
mungkin.14
Pemberian kortikosteroid sangat penting pada alergi obat sistemik. Obat
kortikosteroid yang sering digunakan adalah prednison. Pada kelainan urtikaria,
eritema, dermatitis medikamentosa, purpura, eritema nodosum, dan eksantema
fikstum dosis standar untuk orang dewasa adalah 3 x 10 mg sampai 4 x 10 mg
sehari. Antihistamin yang bersifat sedatif dapat juga diberikan jika terdapat rasa
gatal. Kecuali pada urtikaria, efeknya kurang jika dibandingkan dengan
kortikosteroid.
Pengobatan topikal tergantung pada keadaan kelainan kulit apakah kering
atau basah. Jika dalam keadaan kering dapat diberikan bedak salisilat 2%
ditambah dengan obat antipruritus seperti mentol ½-1% untuk mengurangi rasa
gatal. Jika dalam keadaan basah perlu digunakan kompres, misalnya larutan asam
salisilat 1%. Pada bentuk purpura dan eritema nodosum tidak diperlukan
pengobatan topikal. Pada eksantema fikstum, jika kelainan membasah dapat
diberikan krim kortikosteroid, misalnya hidrokortison 1-2,5%. Pada eritroderma
dengan kelainan berupa eritema yang menyeluruh dan mengalami skuamasi dapat
diberikan salep lanolin 10% yang dioleskan sebagian-sebagian.10-12,17,19,20,27-29
2.1.9. Prognosis Erupsi Obat
Pada dasarnya erupsi kulit karena obat akan menyembuh bila obat
penyebabnya dapat diketahui dan segera disingkirkan. Akan tetapi pada beberapa
bentuk, misalnya eritroderma dan kelainan berupa sindrom Lyell dan sindroma
Stevens-Johnson, prognosis sangat tergantung pada luas kulit yang terkena.
Sindroma Stevens-Johnson memiliki angka mortalitas dibawah 5 % sedangkan
nekrosis epidermal toksik mencapai 20-30% dan kebanyakan pasien meninggal
akibat sepsis.14
2.2 Obat yang Sering Menyebabkan Erupsi Obat
Saha et al melaporkan jenis-jenis obat yang paling sering menyebabkan
erupsi obat adalah sulfonamid yaitu sekitar 17%, lalu diikuti flurokuinolon sekitar
11,3%, analgesik sekitar 11,3%, anti epilepsi sekitar 11,3%, allopurinol sekitar
7,5%, dan azitromicin sekitar 5,70%.8
Menurut penelitian Young, Jong & Joo, jenis-jenis obat yang paling sering
menyebabkan erupsi obat adalah golongan antimikroba yaitu sekitar 34,10%, lalu
diikuti golongan anti konvulsan sekitar 32,88%, dan golongan anti inflamasi non
Menurut penelitian Nandha, Gupta & Hashmi mengemukakan jenis-jenis
obat yang paling sering menyebakan erupsi obat adalah golongan antimikroba
yaitu sekitar 48,30%, lalu diikuti golongan anti inflamasi non steroid sekitar
21,90%. Menurut penelitian Shah, Desai & Dikshit jenis-jenis obat yang paling
sering menyebakan erupsi obat adalah golongan antimikroba yaitu kotrimoksazol
sekitar 15% dan flurokuinolon sekitar 15%.7,31
Jenis-jenis obat yang paling sering menyebabkan erupsi obat adalah
golongan antimikroba yaitu sekitar 61,4%, lalu diikuti golongan anti inflamasi
non steroid sekitar 22,9%, dan obat anti epilepsi sekitar 10%. Menurut penelitian
Ghosh, Acharya & Rao (2006), jenis-jenis obat yang paling sering menyebakan
erupsi obat adalah golongan antimikroba yaitu sekitar 30%, lalu diikuti golongan
anti epilepsi sekitar 25%, obat anti tuberkulosis sekitar 11%, dan obat anti piretik
sekitar 9%.32,33
Menurut penelitian Pudukadan & Thappa, jenis-jenis obat yang paling
sering menyebakan erupsi obat adalah kotrimoksazol yaitu sekitar 22,2%, lalu
diikuti dapson sekitar 17,7% dan menurut penelitian Sharma, Sethuraman &
Kumar, jenis-jenis obat yang paling sering menyebakan erupsi obat adalah
golongan antimikroba yaitu sekitar 42,6% lalu diikuti golongan anti inflamasi non
2.3. Kerangka Teori
2.4. Kerangka Konsep
Kerangka konsep dalam penelitian ini adalah sebagai berikut:
Pasien dengan Erupsi Obat
Distribusi pasien erupsi obat berdasarkan umur • Fixed drug eruption
BAB 3
METODE PENELITIAN
3.1. Jenis Penelitian
Penelitian ini menggunakan metode penelitian deskriptif retrospektif yang
bertujuan untuk mengetahui jumlah/ frekuensi serta gambaran distribusi pasien
erupsi obat di SMF Ilmu Kesehatan Kulit dan Kelamin RSUP H. Adam Malik.
Data yang digunakan adalah data sekunder dan rekam medis pasien EO di RSUP
H. Adam Malik periode tahun 2010-2013. Pendekatan yang digunakan pada
penelitian ini adalah potong lintang retrospektif.
3.2. Lokasi dan Waktu Penelitian
Penelitian dilaksanakan di rekam medik RSUP H. Adam Malik selama
bulan Januari – Maret 2014.
3.3. Populasi dan Sampel Penelitian 3.3.1. Populasi
Populasi target adalah rekam medis dari pasien yang mengalami EO.
Populasi terjangkau adalah rekam medis dari pasien EO di SMF IK Kulit dan
Kelamin RSUP H. Adam Malik.
3.3.2. Sampel
3.4 Kriteria Inklusi dan Eksklusi 3.4.1 Kriteria Inklusi:
a. Semua data rekam medis dari pasien EO di SMF IK Kulit dan Kelamin
RSUP H. Adam Malik tahun 2010-2013
3.4.2 Kriteria Eksklusi:
a. Data rekam medis yang tidak lengkap mencatat variabel-variabel yang
diteliti
b. Pasien-pasien yang datang untuk kontrol dengan penyakit yang sama
3.5. Bahan dan Cara Kerja 3.5.1. Bahan
Data yang digunakan diperoleh dari rekam medis pasien EO yang datang
berobat ke SMF IK Kulit dan Kelamin RSUP H. Adam Malik Medan periode
2010-2013.
3.5.2 Cara Kerja
1. Data pasien EO yang berobat ke SMF IK Kulit dan Kelamin periode
2010-2013 dikumpulkan dari rekam medis.
2. Data jumlah kunjungan pasien EO yang berobat ke SMF IK Kulit dan
Kelamin periode 2010-2013 dicatat.
3. Data demografik pasien EO yang berobat ke SMF IK Kulit dan Kelamin
4. Data gambaran klinis EO yang berobat ke SMF IK Kulit dan Kelamin
periode 2010-2013 dicatat.
5. Data yang terhimpun ditabulasi dan diolah menggunakan program
komputer.
6. Data dianalisis secara deskriptif
3.6 Kerangka Operasional
3.7. Definisi Operasional
3.7.1 Erupsi obat adalah reaksi pada kulit atau daerah mukokutan yang terjadi sebagai akibat pemberian obat dengan cara sistemik.
3.7.2 Umur adalah lama hidup penderita pada saat didiagnosis dengan EO
3.7.3. Jenis kelamin merupakan penanda gender penderita EO yaitu laki-laki dan perempuan.
3.7.4. Gambaran klinis EO adalah berbagai bentuk klinis EO yang terdiri dari: Pengumpulan data pasien erupsi obat periode 2010-2013
Pencatatan jumlah kunjungan pasien erupsi obat periode 2010-2013
Pencatatan data demografik pasien erupsi obat periode 2010-2013
Pencatatan data gambaran klinis pasien erupsi obat periode 2010-2013
Data yang terhimpun ditabulasi dan diolah menggunakan program komputer
a. Morbiliformis adalah erupsi eksantematosa yang ditandani oleh erupsi
generalisata dan simetris yang terdiri atas eritema dan selalu ada gejala
pruritus.
b. Urtikaria adalah jenis EO yang ditandai oleh wheals merah yang gatal
dengan berbagai macam ukuran, dimana lesi biasanya bertahan kurang
dari 24 jam, meskipun lesi baru tetap dapat muncul. Sedangkan
angioedema ditandai oleh pembengkakan hingga jaringan dermis
dalam dan subkutan.
c. Eksantema fikstum adalah kelainan yang berupa eritema dan vesikel
berbentuk bulat atau lonjong dan biasanya numular, yang kemudian
meninggalkan bercak hiperpigmentasi yang lama dan kemudian
menghilang, namun dapat juga menetap.
d. Dermatitis eksfoliativa adalah eritema universal yang biasanya disertai
skuama.
e. Purpura adalah perdarahan di dalam kulit berupa kemerahan yang tidak
hilang bila ditekan, biasanya muncul simetris di sekitar kaki,
pergelangan kaki atau tungkai bawah.
f. Vaskulitis adalah kelainan berupa palpable purpura yang mengenai
kapiler, biasanta terdistribusi simetris pada ekstremitas bawah dan
daerah sacrum.
g. Reaksi fotoalergik adalah kelainan yang biasanya berlokasi pada
tempat yang terpajan sinar matahari.
h. Pustulosis eksantematosa generalisata akut adalah kelainan berupa
eritematosa yang dapat disertai purpura dan dapat menyerupai lesi
target.
i. Sindroma Stevens-Johnson dan nekrosis epidermolisis toksik adalah
reaksi mukokutaneus yang mengancam nyawa yang ditandai oleh
nekrosis dan terlepasnya epidermis. Baik sindroma Stevens-Johnson
dan nekrosis epidermolisis toksik ditandai oleh keterlibatan kulit dan
membran mukosa.
j. Dan lain-lain adalah kelainan-kelainan yang tidak termasuk kriteria
bentuk-bentuk klinis yang disebutkan sebelumnya.
3.8. Pengolahan dan Analisis Data
Data yang terkumpul ditabulasi dan disajikan dalam bentuk tabel distribusi
BAB 4
HASIL PENELITIAN DAN PEMBAHASAN
4.1 Deskripsi Responden
Terdapat sebanyak 144 data penderita erupsi obat dalam penelitian ini.
Dari keseluruhan penderita EO, gambaran yang diamati meliputi usia dan jenis
kelamin. Tabel 4.1 mengambarkan data demografik penderita EO berdasarkan
usia, jenis kelamin dan gambaran klinis.
Tabel 4.1 Data Demografik Penderita Erupsi Obat di RSUP H. Adam Malik Periode 2010-2013
Data Demografik Jumlah Persen (%)
Usia
< 11 tahun 6 4.2
11-20 tahun 16 11.1
21-30 tahun 32 22.2
31-40 tahun 16 11.1
41-50 tahun 27 18.8
51-60 tahun 19 13.2
61-70 tahun 22 15.3
>70 tahun
Total
6
144
4.2
Jenis Kelamin
Pustulosis eksantematosa generalisata akut
Dari tabel 4.1 didapatkan bahwa penderita erupsi obat di rumah sakit
umum pusat Haji Adam Malik Medan tahun 2010-2013 paling banyak berada
pada usia 21-30 tahun yaitu sebanyak 32 orang (22,2%), diikuti usia 41-50 tahun
yaitu sebanyak 28 orang (19,1%), usia 61-70 tahun yaitu sebanyak 21 orang
(15%), usia 11-20 tahun yaitu sebanyak 19 orang (13,1%), dan usia 31-40 tahun
yaitu sebanyak 16 orang (11,1%), usia >70, dan usia dibawah 11 tahun yaitu
sebanyak 6 orang (4,2%). Didapatkan rata-rata usia adalah 41,27 tahun dengan
usia minimum 1 tahun dan usia maksimum 80 tahun.
Dari tabel di atas terlihat juga bahwa jumlah penderita erupsi obat pada
pria lebih banyak dibandingkan wanita yaitu sebanyak 73 orang (50,69%),
sedangkan wanita sebanyak 71 orang (49,31%). Dari tabel diatas dapat dilihat
bahwa gambaran klinis yang timbul paling banyak yaitu dengan gambaran
dermatitis eksfoliativa yait sebanyak 36 kasus (25,02%), diikuti dengan gambaran
morbiliformis yaitu sebanyak 31 kasus (21,54%), gambaran urtikaria dan
angioedema yaitu sebanyak 28 kasus (19,52%), gambaran pustulosis
eksantematosa generalisata akut yaitu sebanyak 12 kasus (8,34%), gambaran
eksantema fikstum yaitu sebanyak 10 kasus (6,94%), gambaran reaksi fotoalergik
dan sindroma Stevens-Johnson yaitu sebanyak 5 kasus (3,5%), gambaran purpura
dan gambaran vaskulitis yaitu sebanyak 2 kasus (1,40%), gambaran nekrosis
epidermolisis toksik yaitu sebanyak 1 kasus (0,70%), dan 12 kasus (8,34%)
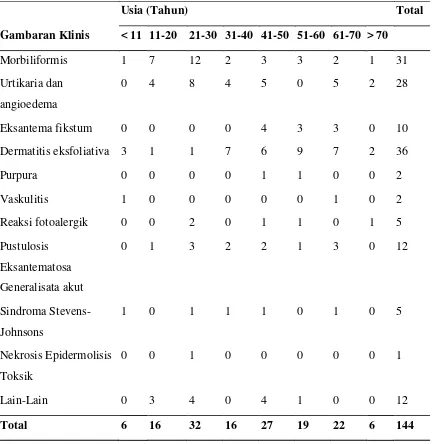
Tabel 4.2 Distribusi Pasien Erupsi Obat Berdasarkan Usia dan Gambaran
Dari tabel diatas, terlihat bahwa pada usia dibawah 11 tahun, gambaran
klinis yang paling banyak adalah dermatitis eksfoliata, pada usia 11-20 tahun dan
21-30 tahun gambaran klinis yang paling banyak adalah morbiliformis, pada usia
31-40 tahun gambaran klinis yang paling banyak adalah dermatitis eksfoliativa,
exfoliativa, pada usia 51-60 tahun gambaran klinis yang paling banyak adalah
dermatitis eksfoliata, pada usia 61-70 tahun gambaran klinis yang paling banyak
adalah dermatitis eksfoliata dan urtikaria, dan diatas usia 70 tahun gambaran
klinis yang paling banyak adalah urtikaria dan dermatitis eksfoliativa.
Gambaran klinis morbiliformis paling banyak dialami pada usia 21-30
tahun, urtikaria dan angioedema paling banyak pada usia 21-30 tahun, eksantema
fikstum paling banyak pada usia 41-50 tahun, dermatitis eksfoliativa paling
banyak pada usia 51-60 tahun, purpura paling banyak pada usia 41-60 tahun,
vaskulitis paling banyak pada usia dibawah 11 tahun dan 61-70 tahun, reaksi
fotoalergik paling banyak pada usia 21-30 tahun , pustulosis eksantematosa
generalisata akut paling banyak pada usia 21-30 dan 61-70 tahun, Sindroma
Stevens-Johnson paling banyak pada usia 61-70 tahun, dan nekrosis epidermolisis
toksik paling banyak pada usia 21-30 tahun
Tabel 4.3 Distribusi Pasien Erupsi Obat Berdasarkan Jenis Kelamin dan Gambaran Klinis Erupsi Obat
Jenis Kelamin
Gambaran Pria Wanita
Klinis f (%) f (%)
Morbiliformis 16(11,12) 15(10,42)
Urtikaria dan Angioedema 11 (7,64) 17 (11,81)
Eksantema fikstum 7 (4,86) 3 (2,08)
Dermatitis eksfoliativa 21 (14,58) 15 (10,43)
Vaskulitis 2 (1,40) 0 (0)
Reaksi Fotoalergik 0 (0) 5 (3,47)
Pustulosis eksantematosa 8 (5,55) 4 (2,78)
generalisata akut
SindromaStevens-Johnsons 3 (2,08) 2(1,40)
Nekrosis Epidermolisis Toksik 0 (0) 1 (0,69)
Lain-lain 5 (3,47) 7 (4,86)
Total 73 (50,69) 71 (49,31)
Dari tabel 4.3 dapat dilihat erupsi obat pada pria paling banyak berupa
gambaran klinis dermatitis eksfoliativa yaitu sebanyak 21 orang (14,58%) dan
pada wanita berupa urtikaria dan angioedema yaitu sebanyak 17 orang (11,81%).
Dari tabel 4.3 dapat dilihat gambaran klinis morbiliformis lebih banyak
terjadi pada pria, gambaran klinis urtikaria dan angioedema lebih banyak terjadi
pada wanita, gambaran klinis eksantema fikstum lebih banyak terjadi pada pria,
gambaran klinis dermatitis eksfoliativa lebih banyak terjadi pada pria, gambaran
klinis purpura lebih banyak terjadi pada wanita, gambaran klinis vaskulitis lebih
banyak terjadi pada pria, gambaran klinis reaksi fotoalergik lebih banyak terjadi
pada wanita, gambaran klinis pustulosis eksantematosa generalisata akut lebih
banyak terjadi pada pria, gambaran klinis Sindroma Stevens-Johnsonlebih banyak
pada pria dibanding wanita, dan gambaran klinis nekrosis epidermolisis toksik
4.2 Pembahasan
Menurut penelitian Saha et al,, kasus erupsi obat rata-rata terjadi pada usia
33,2 tahun pada pria dan 34,4 tahun pada wanita.8
Menurut penelitian Nandha, Gupta & Hashmi, kasus erupsi obat paling
tinggi terjadi pada usia 21-30 tahun yaitu sekitar 25,27%, lalu diikuti usia 31-40
tahun sekitar 23,07%, usia 11-20 tahun sekitar 17,58%, usia 41-50 tahun sekitar
15,38%, usia 51-60 tahun sekitar 9,89%, usia 61-70 tahun sekitar 5,49%, usia
dibawah 10 tahun sekitar 3,29%, dan usia diatas 70 tahun sekitar 1,09%.7
Menurut penelitian Chatterjee et al, kasus erupsi obat rata-rata terjadi pada
usia 26,81 ±10.22 tahun pada pria dan 26,74 ±9.39 tahun pada wanita. Menurut
penelitian Pudukadan & Thappa, kasus erupsi obat alergi rata-rata terjadi pada
usia 37,06 tahun dimana kasus paling tinggi terjadi pada usia 20-39 tahun.6,34
Menurut penelitian Sharma, Sethuraman & Kumar, kasus erupsi obat
paling tinggi terjadi pada usia 30-40 tahun35 sedangkan menurut penelitian Metha,
Marquis & Shetty usia 20-40 tahun.36
Menurut penelitian Chatterjee et al, kasus erupsi obat lebih sering terjadi
pada wanita yaitu sekitar 61,16%. Menurut penelitian Pudukadan & Thappa,
perbandingan terjadinya kasus erupsi obat pada pria dan wanita adalah 0.87:1,
sedangkan menurut penelitian Sharma, Sethuraman & Kumar adalah 1,47:1.
Menurut penelitian Metha, Marquis & Shetty, perbandingan terjadinya kasus
erupsi obat pada pria dan wanita adalah sama.
Menurut penelitian Saha et al, gambaran klinis kasus erupsi obat yang
paling banyak terjadi adalah morbiliformis yaitu sekitar 30,18%, lalu diikuti
eksantema fikstum sekitar 24,52%, sindroma Stevens-Johnson dan nekrosis
epidermolisis toksik sekitar 24,50%, dermatitis eksfoliativa sekitar 7,54%,
urtikaria sekitar 5,6%, dan reaksi foto alergik sekitar 3,8%.8
Menurut penelitian Nandha, Gupta & Hashmi, gambaran klinis kasus
erupsi obat yang paling banyak terjadi adalah morbiliformis yaitu sekitar 42,85%.
Hal ini sama dengan hasil penelitian Young, Jong & Joo di tahun yang sama
dimana gambaran klinis kasus erupsi obat yang paling banyak terjadi adalah
morbiliformis yaitu sekitar 68,8%, lalu diikuti sindroma Stevens-Johnson sekitar
10,6%, urtikaria sekitar 8,5%, eksantema fikstum sekitar 2,9%, nekrosis
epidermolisis toksik sekitar 1,4%, dan erupsi bula 0,7%.7,30
Menurut penelitian Shah, Desai & Dikshit, gambaran klinis kasus erupsi
obat yang paling banyak terjadi adalah eksantema fisktum yaitu sekitar 27,3% dan
diikuti morbiliformis sekitar 24,5%. Menurut Hotchandani, Bhatt & Shah,
gambaran klinis kasus erupsi obat yang paling banyak terjadi adalah eksantema
fikstum yaitu sekitar 37,1% dan diikuti morbiliformis sekitar 28,6%.31,32
Menurut penelitian Gosh, gambaran klinis kasus erupsi obat yang paling
banyak terjadi adalah morbiliformis yaitu sekitar 21%, sedangkan menurut
penelitian Soebaryo, Nugrohowati & Effendi, gambaran klinis kasus erupsi obat
yang paling banyak terjadi adalah eksantema fikstum yaitu sekitar 21,99%.33,37
Menurut penelitian Pudukadan & Thappa, gambaran klinis kasus erupsi
obat yang paling banyak terjadi adalah eksantema fikstum yaitu sekitar 31,1%,
lalu diikuti morbiliformis sekitar 12,2%, sindroma Stevens-Johnson dan nekrosis
epidermolisis toksik sekitar 18,8%, urtikaria sekitar 7,8%, dermatitis eksfoliativa
sekitar 3,3%, pustulosis eksamentosa generalisata akut sekitar 2,2%, dan
Menurut penelitian Sharma, Sethuraman & Kumar, gambaran klinis kasus
erupsi obat yang paling banyak terjadi adalah morbiliformis yaitu sekitar 34,6%,
BAB 5
KESIMPULAN DAN SARAN
5.1 Kesimpulan
1. Profil penderita EO di RSUP H. Adam Malik Medan tahun 2010-2013
paling banyak berada pada usia 21-30 tahun yaitu sebanyak 32 orang
(22,2%) dan paling sedikit pada usia diatas 70 tahun yaitu sebanyak 6
orang (4,2%).
2. Profil penderita EO di RSUP H. Adam Malik Medan periode 2010-2013
pada pria lebih banyak dibandingkan wanita yaitu 73 orang (50,7%),
sedangkan wanita berjumlah 71 orang (49,3%).
3. Profil gambaran klinis EO yang timbul paling banyak yaitu dengan
gambaran dermatitis eksfoliativa yakni sebanyak 36 kasus (25,02%) dan
paling sedikit dengan gambaran nekrosis epidermolisis toksik yaitu
sebanyak 1 kasus (0,70%).
5.2 Saran
1. Pengisian data-data pada rekam medis hendaknya semakin disempurnakan
untuk mendapatkan data gambaran pasien EO di RSUP H. Adam Malik
yang lebih baik sehingga dapat membantu penelitian selanjutnya.
2. Diperlukan penelitian yang menggunakan lebih banyak lagi variabel
DAFTAR PUSTAKA
1. Budnitz, D.L., Lovegrove, M.C., Shebab, N. & Richards, C.L. Emergency Hospitalizations for Adverse Drug Events in Older Americans. The New England Journal of Medicine. 2011; 365 (21):2002-12.
2. CIMS. Skin and Appendages Disorders. Reporting Adverse Drug Reaction.
Geneva: Council for International Organization of Medical Sciences. 1999; 32.
3. Cahyanur, R., Koesnoe, S. & Sukmana, N. Sindrom Hipersensivitas Obat. J Indon Med Assoc. 2011; 61(4):179-85.
4. Hamzah, M. Erupsi Obat Alergik. Ilmu Penyakit Kulit dan Kelamin Edisi 5. 2007:154-8.
5. HSA. Analysis of Adverse Drug Reaction. Health Science Authority. 2002; 4(1):1-4.
6. Chatterjee, S., Ghosh, A.P., Barbhuiya, J. & Dey, S.K. Adverse Cutaneous Drug Reactions: A One Year Survey at a Dermatology Outpatient Clinic of a Tertiary Care Hospital. Indian Journal of Pharmacology. 2006; 38(6):429-31. 7. Nandha, R., Gupta, A. & Hashmi, A. Cutaneous Adverse Drug Reactions in a Tertiary Care Teaching Hospital: A North Indian Perspective. International Journal of Applied and Basic Medical Research. 2011; 1(1):50-3.
8. Saha, A., Das, N.K., Hazra, A., Gharami, R.C., Chowdhury, S.N. & Datta, P.K. Cutaneous Adverse Drug Reaction Profile in a Tertiary Care Out Patient Setting in Eastern India. Indian Journal of Pharmacology. 2012; 44(6):792-7.
9. Edward, I.R. & Aronson, J.K. Adverse Drug Reactions: Definitions, Diagnosis, and Management. The Lancet. 2000; 356:1255-9.
10. Wedner HJ. Drug Allergy. Basic and Clinical Immunology. 1991; 7: 423- 43.
11. Shear NH, Knowles SR. Cutaneous Reactions to Drugs. In: Fitzpatrick’s Dermatology in General Medicine. New York: McGraw Hill. 2013; 8:449-57. 12. Thien, Francis CK. Drug hypersensitivity. Medical Journal of Australia.
2006; 185:333-8.
13. ASHP. Guidelines on Adverse Drug Reaction Monitoring and Reporting. Diunduh dari http://www.ashp.org/s_ashp/docs/files/MedMis_Gdl_ADR.pdf
14. Nayak, S. & Acharjya, B. Adverse Cutaneus Drug Reactions. Indian Journal of Dermatology, Venereology and Leprology. 2008; 53(1):2-8.
[Diakses tanggal 20 April 2013].
15. Adithan, C. Stevens-Johnson Syndrome. In: Drug Alert Departement of Pharmacology. 2006; 2(1):1-4.
16. Shear NH, Knowles SR. Cutaneous. Reaction to Drugs. In: wolff K, Gold Smith LA, Katz SI, Gilchrest BA, Paller AS, Lettel DJ, editors Fizpatrick’s Dermatology in General Medicine. 7th ed. New York: Mc Grawhill incorporate. 2008:449-50.
17. Riedl MA, Casillas AM. Adverse Drug Reactions: Types and Treatment Options. American Family Physician. 2003; 68:1781-9.
19. Pichler, Werner J, Yawalker, Nikhil. Allergic reactions to drugs: Involvement of T.cells. British Medical Journ. 2000; 55:561-5.
20. Gruchalla, Rebecca S. Clinical assessment of drug-induced disease. The Lancet. 2000; 356(9240):1505-11.
21. Lee A, Thomson J. Drug induced skin reaction. In : Adverse Drug Reactions. 2006; 2:125-56.
22. Newell, Brandon D, Horii, Kimberly A. Cutaneous Drug Reactions in children. Pediatric Annals. 2010; 39:618-25.
23. Docrat, M.E. Skin Focus. Current Allergy & Clinical Immunology. 2005; 18(1):24.
24. PERDOSKI. Update in pathogenesis, diagnotic test and treatment. Simposium and workshop Makassar. 2010
25. Grammer LC, Greenberger PA. Drug Allergy and Protocols for Management of Drug Allergics. 2003; 3(25):267-72.
26. Bousquet PJ, Gaeta F, Rouanet LB, Lefrant JY, Demoly P, Romano A. Provocation Tests in Diagnosing Drug Hypersensitivity. Current Pharmaceutical Design. 2008;14:2792-802.
27. Carneiro SCS, Silva MCA, Silva MR. Drug Eruption in elderly. Clinics in Dermatology. 2011; 29:43-8.
28. Blume J.E. Drug Eruptions Medications. Medscape Reference. 2012.
29. Wedi, Bettina. Definitions and Mechanisms of drug hypersensitivity. Expert Review of Clinical Pharmacology. 2010; 3(4):539-51.
30. Young, M.S., Jong, R.L. & Joo, Y.R. Causality Assessment of Cutaneous Adverse Drug Reactions. Ann Dermatology. 2011; 23(4):432-8.
31. Shah, S.P., Desai, M.K. & Dikshit, R.K. Analysis of Cutaneous Adverse Drug Reactions at a Tertiary Care Hospital, a Prospective Study. Tropical Journal of Pharmaceutical Research. 2011; 10(4):517-22.
32. Hotchandani, S.C., Bhatt, J.D. & Shah, M.K. A Prospective Analysis of Drug-Induced Acute Cutaneous Reactions Reported in Patients at a Tertiary Care Hospital. Indian Journal of Pharmacology. 2010; 42(2):118-9.
33. Ghosh, S., Acharya, L.D. & Rao, P.G.M. Study and Evaluation of the Various Cutaneous Adverse Drug Reactions in Kasturba Hospital, Manipal. Indian Journal of Pharmaceutical Sciences. 2006; 68(2):212-5.
34. Pudukadan, D. & Thappa, D.M. Adverse Cutaneous Drug Reactions: Clinical Pattern and Causative Agents in a Tertiary Care Center in South India.Indian Journal of Dermatology, Venereology and Leprology. 2004;70(1):20-4. 35. Sharma, V.K., Sethuraman, G. & Kumar, B. Cutaneous Adverse Drug
Reactions: Clinical Pattern and Causative Agents, a 6 Year Series from Chandigarh, India. Journal of Postgraduate Medicine. 2001; 47(2):95-9. 36. Metha, T.K., Marquis, L. & Shetty, J.N. A Study of 70 Cases of Drug
Eruptions. Indian Journal of Dermatology, Venereology and Leprology. 1971; 37(1):2-5.
Lampiran 2 Data Induk
Data hasil penderita erupsi obat
No No rekam medis Umur Jenis kelamin Gambaran klinis
No No rekam medis Umur Jenis kelamin Gambaran klinis
2= Urtikaria dan Angioedema 3 = Fixed drug eruption
4 = Dermatitis eksfoliativa 5 = Purpura
6 = Vaskulitis
7 = Reaksi Fotoalergik
8 = Pustulosis eksantematosa generalisata akut
9 = Steven Johnsons Syndrome 10 = Toxic Epidermolysis Necrose
Lampiran 3
Hasil Uji Statistik
Distribusi frekuensi penderita erupsi obat berdasarkan usia
Umur
N Valid 144
Missing 0
Mean 41.2703
Median 41.0000
Mode 21.00a
Std. Deviation 18.88672
Variance 356.708
Range 79.00
Minimum 1.00
Maximum 80.00
Distribusi frekuensi penderita erupsi obat berdasarkan jenis kelamin
Frequency Percent Valid Percent
Cumulative Percent
Valid 1.00 73 50.66 50.66 50.66
2.00 71 49.34 49.34 100.0
Distribusi frekuensi gambaran klinis erupsi obat Gejala
Frequency Percent Valid Percent
Cumulative Percent
Valid 1.00 31 21.54 21.54 21.54
2.00 28 19.44 19.44 40.98
3.00 10 6.94 6.94 47.92
4.00 36 25 25 72.92
5.00 2 1.4 1.4 74.32
6.00 2 1.4 1.4 75.72
7.00 5 3.45 3.45 79.17
8.00 12 8.34 8.34 87.51
9.00 5 3.45 3.45 90.96
10.00 1 0.70 0.70 91.66
11.00 12 8.34 8.34 100.0