HUBUNGAN KADAR ALBUMIN SERUM DAN OUTCOME
FUNGSIONAL PENDERITA STROKE ISKEMIK DENGAN DAN
TANPA DIABETES
TESIS
OLEH
ROBERTHUS BANGUN
Nomor Register CHS : 15431
PROGRAM STUDI ILMU PENYAKIT SARAF
FAKULTAS KEDOKTERAN USU
RSUP H. ADAM MALIK
MEDAN
2008
HUBUNGAN KADAR ALBUMIN SERUM DAN OUTCOME
FUNGSIONAL PENDERITA STROKE ISKEMIK DENGAN DAN
TANPA DIABETES
TESIS
Untuk memperoleh gelar spesialis dalam program studi Ilmu Penyakit Saraf pada
Program Pendidikan Dokter Spesialis I Fakultas Kedokteran Universitas Sumatera Utara
Medan
OLEH
ROBERTHUS BANGUN
Nomor Register CHS : 15431
PROGRAM STUDI ILMU PENYAKIT SARAF
FAKULTAS KEDOKTERAN USU
RSUP H. ADAM MALIK
MEDAN
2008
Judul Tesis : HUBUNGAN KADAR ALBUMIN SERUM DAN OUTCOME FUNGSIONAL PENDERITA STROKE ISKEMIK DENGAN DAN TANPA DIABETES
Nama : ROBERTHUS BANGUN Nomor register CHS : 15431
Program studi : Ilmu Penyakit Saraf
Menyetujui,
Pembimbing I Pembimbing II
Dr. Kiking Ritarwan, Sp.S, MKT Prof.Dr. Darulkutni Nasution,Sp.S (K) NIP. 132 161 243 NIP. 130 535 847
Mengetahui/Mengesahkan
Ketua Program Studi Ketua Departemen Neurologi Departemen Neurologi FK – USU/ FK – USU/
RSUP. H. Adam Malik Medan RSUP. H. Adam Malik Medan
Dr. Rusli Dhanu, Sp.S(K) Prof. DR. Dr. Hasan Sjahrir, SpS (K) NIP. 131 124 054 NIP. 130 702 008
Tanggal lulus :
Telah diuji pada
Tanggal 27 Mei 2008
PANITIA PENGUJI TESIS
1. Prof.DR.Dr. Hasan Sjahrir, SpS(K)
2. Prof.Dr. Darulkutni Nasution, SpS(K)
3. Dr. Darlan Djali, SpS
4. Dr. Yuneldi Anwar, SpS(K)
6. Dr. Kiking Ritarwan, MKT, SpS
7. Dr. Aldy S. Rambe, SpS
8. Dr. Puji Pinta O. Sinurat, SpS
9. Dr. Khairul P. Surbakti, SpS
10. Dr. Cut Aria Arina, SpS
ABSTRAK
Latar Belakang : Diabetes merupakan salah satu faktor resiko yang paling penting untuk stroke iskemik dan berpengaruh pada outcome yang lebih buruk dari pada mereka yang bukan hiperglikemia dan diabetes. Diabetes juga dapat menurunkan sintesa albumin yang berhubungan dengan mortalitas dan morbiditas pada orang dewasa. Walaupun konsentrasi albumin serum kelihatannya berhubungan dengan survival dan outcome, masih belum jelas apakah berhubungan dengan gangguan fungsional khususnya keterbatasan fungsional pada penderita diabetes. Penelitian ini bertujuan untuk mengetahui pengaruh kadar albumin serum pada penderita stroke iskemik yang menderita penyakit diabetes dan yang tidak menderita diabetes terhadap outcome fungsional yang dinilai dengan Bartel index (BI) dan Modified Rankin Scale (MRS).
Metodologi : Penelitian ini merupakan studi prospektif terhadap 30 orang penderita stroke iskemik dengan diabetes dan 30 orang penderita stroke iskemik tanpa diabetes yang dirawat di bangsal neurologi FK USU/RSUP H. Adam malik Medan periode Nopember 2007 sampai April 2008. Kadar albumin diperiksa pada hari ke-3 setelah masuk rumah sakit dan dinilai BI dan MRS pada hari ke-7 dan 14.
Hasil : Sebanyak 30 orang penderita stroke iskemik akut dengan diabetes (15 laki-laki, umur rata-rata 61,37 tahun, kadar gula darah puasa rata-rata-rata-rata 199,2 mg/dL, kadar albumin serum rata-rata-rata-rata 3,156 g/dL) memperoleh rata-rata skor BI hari ke-7 dan 14 berturut-turut 73 dan 81,5 dan skor MRS < 4 hari ke-7 dan 14 berturut-turut didapati pada 23 pasien (76,7%) dan 24 pasien (80%) sementara 30 orang penderita stroke iskemik akut tanpa diabetes (23 laki-laki, umur rata-rata 58,67 tahun, kadar gula darah puasa rata-rata 93,37 mg/dL, kadar albumin serum rata-rata 3,402 g/dL) memperoleh rata-rata skor BI hari ke-7 dan 14 berturut-turut 60,5 dan 69,8 dan skor MRS < 4 hari ke-7 dan 14 berturut-turut didapati pada 17 pasien (56,7%) dan 19 pasien (63,3%).
Kesimpulan: Tidak ada hubungan antara kadar serum albumin dan outcome fungsional penderita stroke iskemik dengan dan tanpa diabetes.
Kata kunci : Albumin, outcome fungsional, stroke iskemik, diabetes
ABSTRACT
Background : Diabetes mellitus is one of the major risk factor for ischemic stroke and can cause
worse outcome compared to those without hyperglycemia and diabetes. Diabetes mellitus can also decrease albumin synthesis which is related to mortality and morbidity in adult. Although serum albumin level seems to be related to survival and outcome, it is not yet clear whether it is correlated to functional outcome disturbance, especially in diabetic patients. The objective of this study was to determine the influence of serum albumin level on ischemic stroke patients with diabetes and without diabetes toward functional outcome assessed with Bartel index (BI) and Modified Rankin Scale(MRS).
Methods : This was a prospective study toward 30 ischemic stroke patients with diabetes and 30
ischemic stroke patients without diabetes in neurology ward at Haji Adam Malik hospital between the periode of November 2007 – April 2008. Serum albumin level was examined on the 3rd day after admission and BI and MRS were evaluated on day 7 and 14.
Result : There were 30 ischemic stroke patient with diabetes (15 male, mean age 61.37 years,
mean fasting glucose level 199.2 mg/dL, mean serum albumin level 3.156 g/dL) had mean BI score 73 and 81.5 respectively on day 7 and 14 and MRS score < 4 in 23 patients (76,7%) and 24 patients (80%) respectively on day 7 and 14 while 30 ischemic stroke patient without diabetes (23 male, mean age 58,67 years, mean fasting glucose level 93.37 mg/dL, mean serum albumin level 3,402 g/dL) had had BI score 60.5 and 69.8 respectively on day 7 and 14 and MRS score < 4 in 17 patient (56.7%) and 19 patients (63.3%) .
Conclusion : There were no relation between serum albumin level and functional outcome of
ischemic stroke patients with and without diabetes.
Keyword : Albumin, functional outcome , ischemic stroke, diabetes
KATA PENGANTAR
Puji dan syukur kami panjatkan ke hadirat Tuhan yang maha kuasa atas segala berkat,
rahmat dan kasihNya yang telah memberi kesempatan untuk menyelesaikan penulisan tesis ini.
Tulisan ini dibuat untuk memenuhi persyaratan dan merupakan salah satu tugas akhir
dalam Program Pendidikan spesialisasi di Bidang Penyakit Saraf di Fakultas Kedokteran
Universitas Sumatera Utara / Rumah sakit Umum Pusat H. Adam Malik Medan.
Dengan segala keterbatasan, penulis menyadari dalam penelitian dan penulisan tesis ini
masih dijumpai banyak kekurangannya, oleh sebab itu dengan segala kerendahan hati, penulis
mengharapkan masukan yang berharga dari semua pihak untuk kebaikan dimasa yang akan
datang.
Pada kesempatan ini perkenankan penulis menyatakan penghargaan dan ucapan terima kasih
yang sebesar-besarnya, kepada :
Yang terhormat Rektor Universitas Sumatera Utara, Prof. Dr. H. Chairuddin P. Lubis,
DTM&H, Sp.A(K), atas kesempatan dan fasilitas yang diberikan kepada penulis untuk mengikuti
dan menyelesaikan pendidikan spesialisasi.
Yang terhormat Prof. Dr. T. Bahri Anwar, Sp.JP(K), (Dekan Fakultas Kedokteran
Universitas Sumatera Utara saat penulis diterima sebagai peserta PPDS I ) yang telah
memberikan kesempatan pada penulis untuk menjadi peserta Program Pendidikan Dokter
Spesialis di Departemen Neurologi Fakultas Kedokteran Universitas Sumatera Utara Medan.
Yang terhormat Prof. Dr. Gontar A. Siregar, SpPD-KGEH, Dekan Fakultas Kedokteran
yang telah memberikan kesempatan untuk mengikuti program pendidikan Dokter Spesialis Saraf
di Fakultas Kedokteran Universitas Sumatera Utara.
Yang terhormat Prof. Dr. Darulkutni Nasution, SpS(K), (Ketua Departemen Neurologi FK –
USU Saat penulis diterima sebagai PPDS) yang telah memberikan kesempatan pada penulis
untuk menjadi peserta didik serta memberi bimbingan selama mengikuti program pendidikan
spesialis ini.
Yang terhormat Ketua Departemen Neurologi Fakultas Kedokteran Sumatera Utara Prof.
DR. Dr. Hasan Sjahrir, SpS(K) yang telah memberikan kesempatan, bimbingan, arahan serta
dorongan semangat yang tak ternilai selama penulis mengikuti program pendidikan spesialis ini.
Yang terhormat Dr. H. Hasanuddin Rambe, SpS(K), (Ketua Program Studi saat penulis
diterima sebagai PPDS), yang telah bersedia menerima penulis menjadi peserta didik serta
banyak memberi bimbingan dalam menjalankan proses pendidikan.
Yang terhormat Ketua Program Studi Departemen Neurologi Fakultas Kedokteran
Universitas umatera Utara, Dr. H. Rusli Dhanu, SpS(K) yang telah memberikan kesempatan,
bimbingan dan arahan serta dorongan semangat dalam menjalani pendidikan spesialis ini.
Terima kasih dan penghargaan yang setinggi-tingginya penulis sampaikan kepada Dr.
Kiking Ritarwan, SpS, MKT dan Prof. Dr. Darulkutni Nasution, SpS(K) selaku pembimbing penulis
yang dengan sepenuh hati telah mendorong, membimbing, mengkoreksi dan mengarahkan
penulis mulai dari perencanaan, pembuatan dan penyelesaian tesis ini.
Kepada guru-guru saya, Dr. Syawaluddin Nasution, Sp.S(K), almarhum., Dr. Ahmad
Syukri Batubara, Sp.S(K) almarhum., Dr. LBM Sitorus, Sp.S., Dr. Darlan Djali Chan, Sp.S., Dr.
Yuneldi Anwar, SP.S(K)., Dr. Irsan NHN Lubis, Sp.S., Dr. Dadan Hamdani, Sp.S., Dr. Aldy S
Rambe, Sp.S., Dr. Puji Pinta O. Sinurat, Sp.S., Dr. Khairul P. Surbakti, Sp.S dan Dr. Cut Aria
Arina, Sp.S dan lain-lain yang tidak dapat penulis sebutkan satu persatu, baik di Departemen
Neurologi maupun Departemen / SMF lainnya di lingkungan FK – USU / RSUP H. Adam Malik
Medan, terimakasih yang setulus-tulusnya penulis sampaikan atas segala bimbingan dan didikan
yang telah penulis terima.
Kepada Drs. Abdul Jalil Amri Arma, M. Kes, selaku pembimbing statistik yang telah banyak
membimbing, membantu dan meluangkan waktu dalam pembuatan tesis ini, penulis
mengucapkan terimaksih sebesar-besarnya.
Kepada Direktur Rumah Sakit Umum Pusat H. Adam Malik Medan, Rumah Sakit Umum
Tembakau Deli Medan, Rumah Sakit Kesdam I Bukit Barisan, Rumah Sakit Sri Pamela PTP N III
Tebing Tinggi, dan Rumah Sakit Umum F.L Tobing Sibolga yang telah memberikan kesempatan,
fasilitas dan suasana kerja yang baik sehingga penulis dapat mengikuti pendidikan spesialisasi ini
sampai selesai.
Ucapan terima kasih penulis kepada seluruh teman sejawat PPDS-I Departemen
Neurologi FK-USU/RSUP. H. Adam Malik Medan, atas bantuan dan kerja sama yang terjalin baik
serta dorongan semangat kepada penulis dalam menyelesaikan studi.
Ucapan terima kasih kepada Bapak Amran Sitorus, Sukirman Aribowo, dan seluruh
perawat di Departemen Neurologi RSUP. H. Adam Malik Medan yang membantu penulis dalam
pelayanan pasien sehari-hari.
Ucapan terima kasih dan penghargaan yang tulus kepada kedua orang tua saya, Andar
Antonius Bangun, BA dan Lucia Tarsim Br Ginting yang telah membesarkan saya dengan penuh
kasih sayang, membekali saya dengan pendidikan, kebiasaan hidup disiplin, jujur, kerja keras dan
bertanggung jawab, memberikan bimbingan, dorongan, semangat dan nasehat serta doa yang
tulus agar penulis tetap sabar dan tegar dalam mengikuti pendidikan sampai selesai.
Ucapan terima kasih dan penghargaan yang tulus kepada Bapak dan Ibu mertua saya,
Lettu. A. Hutabarat almarhum dan H. Br Siburian yang terus memberikan dorongan, nasehat serta
doa yang tulus hingga penulis dapat menyelesaikan pendidikan spesialisasi ini.
Teristimewa kepada istriku tercinta Dra. Nurhayati Magdalena Br Hutabarat dan ananda
Oktomayer Primonta Bangun, Tictano Enryco Bangun dan Daniel Dacosta Bangun yang dengan
sabar dan penuh pengertian, mendampingi dalam suka dan duka, saya ucapkan terima kasih yang
setulus-tulusnya.
Kepada semua rekan dan sahabat yang tak mungkin saya sebutkan satu persatu yang
telah membantu saya sekecil apapun, saya haturkan terima kasih yang sebesar-besarnya.
Dengan segala keterbatasan, penulis menyadari dalam penelitian dan penulisan tesis ini
masih dijumpai banyak kekurangan, oleh sebab itu dengan segala kerendahan hati, penulis
mengharapkan masukan yang berharga dari semua pihak untuk kebaikan dimasa yang akan
datang. Akhirnya penulis mengaharapkan semoga penelitaian dan tulisan ini bermanfaat bagi kita
semua.
Medan, 27 Mei 2008
Dr. Roberthus Bangun
DAFTAR RIWAYAT HIDUP
Nama : Dr. Roberthus Bangun Tempat/tanggal lahir : Medan, 04 Nopember 1968
Agama : Katholik
Pekerjaan : -
Nama Ayah : Andar Antonius Bangun, BA Nama Ibu : Lucia Tarsim Br Ginting
Nama Istri : Dra. Nurhayati Magdalena Br Hutabarat Nama Anak : 1. Oktomayer Primonta Bangun
2. Tictano Enryco Bangun 3. Daniel Dacosta Bangun
Riwayat Pendidikan
1. Sekolah Dasar di SD Gloria Medan, tamat tahun 1981.
2. Sekolah Menengah Pertama di SMP Putri Cahaya Medan, tamat tahun 1984. 3. Sekolah Menengah Atas di SMA Santo Thomas Yogyakarta, tamat tahun 1987. 4. Fakultas Kedokteran di Universitas Sumatera Utara tamat tahun 1995.
Riwayat Pekerjaan
1. Dokter PTT Puskesmas Binanga, Kecamatan Barumun Tengah, Kabupaten Tapanuli Selatan, tahun 1996 sampai tahun 1997.
2. Kepala Puskesmas Binanga, Kecamatan Barumun Tengah, Kabupaten Tapanuli Selatan, tahun 1997 sampai tahun 1999.
3. Dokter RSU Sari Mutiara Medan, tahun 1999 sampai 2003. 4. Dokter RSU Sembiring Deli Tua, tahun 2000 sampai tahun 2007.
DAFTAR ISI
HALAMAN
ABSTRAK ………... i
ABTRACT ………... ii
KATA PENGANTAR ………... iii - vii
DAFTAR RIWAYAT HIDUP ………... viii
DAFTAR ISI ………... ix - xi
DAFTAR SINGKATAN DAN LAMBANG ………... xii - xiii
DAFTAR TABEL ………... xiv – xv
DAFTAR GRAFIK ... xvi
DAFTAR LAMPIRAN ... xvii
BAB I. PENDAHULUAN ………..………... 1 - 7
I.1. Latar belakang……… 1 - 7
I.2. Perumusan masalah ... 8
I.3. Tujuan Penelitian ………... 8 - 9
I.3.1. Tujuan Umum ……….. 8
I.3.2. Tujuan khusus ………. 8
I.4. Hipotesis ... 9
I.5. Manfaat Penelitian ………. 9 - 10
BAB II. TINJAUAN PUSTAKA ………... 11 - 58
II.1. Definisi………... 11
II.2. Epidemiologi....……….…………. 11 - 14
II.3. Klasifikasi………..………. 15 - 23
II.4 Faktor Resiko ....………... 23 - 31
II.5. Patofisiologi………... 31 - 51
II.6. Peranan Brain Imaging ..……….... 51 - 53
II.7. Penatalaksanaan………..………... 53 - 55
II.8. Outcome Fungsional Stroke ……….. 55 - 57
BAB III. METODE PENELITIAN .………... 59 - 70
BAB V. KESIMPULAN DAN SARAN………. 128 - 129
V.1. KESIMPULAN ……….... 132 - 134
V.2. SARAN ……….... 134
KEPUSTAKAAN ………... 135 – 146
LAMPIRAN ………. 147 - 161
DAFTAR SINGKATAN DAN LAMBANG
AACE : American Association of Clincal Endocrinologists ACE : American College of Endocrinology
ADA : American Diabetes Association ADL : Activity Daily Living
ALIAS : Albumin in Acute Stroke AODM : Adult Onset Diabetes Mellitus
ASNA : ASEAN(Association of South East Asian Nations) Neurological Association
judgement) SD : Sekolah Dasar
SKG : Skala Koma Glasgow
SGA : Subjective Global Assessment SMA : Sekolah Menengah Atas SMP : Sekolah Menengah Pertama TACI : Total Anterior Circulation Infarct TIA : Transient Ischemic Attack TNF : Tumour Necrosis Factor WHO : World Health Organization
Zα : Nilai baku normal berdasarkan nilai α yang telah ditentukan = 1,96
Zβ : Nilai baku normal berdasarkan nilai β yang telah ditentukan = 1,282
% : Persen
≥ : lebih besar atau sama dengan
≤ : lebih kecil atau sama dengan
< : lebih kecil dari
> : lebih besar dari
DAFTAR TABEL
Tabel 1. Clinical Features, Anatomy, Pathology, Aetiology and Prognosis of the four Clinical Stroke Syndrome.
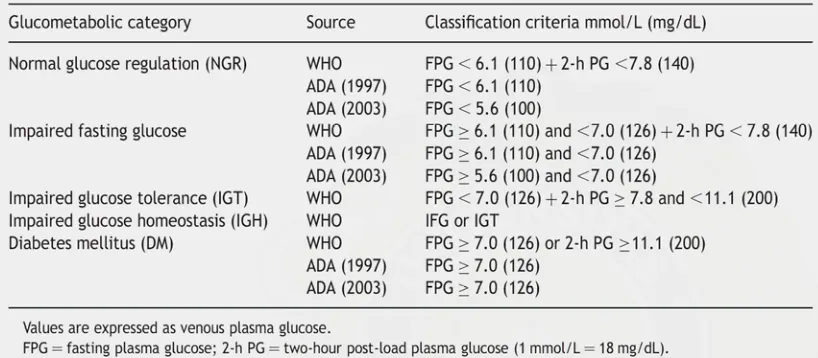
Tabel 2. Kriteria Klasifikasi Glukometabolik berdasarkan WHO dan ADA.
Tabel 3. Kriteria Diagnostik Diabetes Mellitus
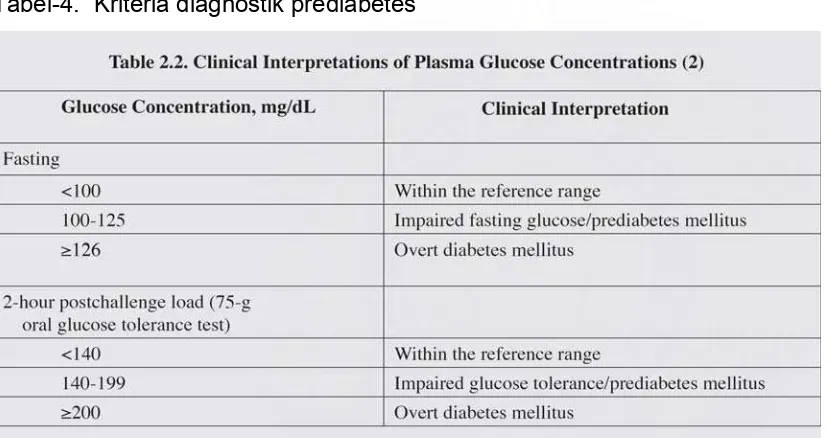
Tabel 4. Kriteria Diagnostik Prediabetes
Tabel 5. Klasifikasi Diabetes Mellitus
Tabel 6. Prevalence of Vascular Risk Factors in 244 patients with a First – Ever - in – a Lifetime Ischemic Stroke (Cerebral Infarction) in the Oxfordshire Community Stroke Project.
Tabel 7. Karakteristik Demografi Subjek Penelitian
Tabel-8. Riwayat penyakit, merokok dan pemakaian alkohol pada subjek stroke iskemik dengan diabetes dibanding tanpa diabetes
Tabel-11. Hasil pemeriksaan CT scan kepala subjek stroke iskemik dengan diabetes dibanding tanpa diabetes
Tabel-12. Hasil pemeriksaan gangguan motorik subjek stroke iskemik dengan diabetes dibanding tanpa diabetes
Tabel-13. Distribusi kadar albumin serum subjek stroke iskemik dengan diabetes dibanding tanpa diabetes menurut umur dan jenis kelamin
Tabel-14. Hasil pemeriksaan rata-rata kadar albumin serum dan kadar gula darah subjek stroke iskemik dengan diabetes dibanding tanpa diabetes
Tabel-15. Distribusi skor Barthel Index hari ke-7 pada subjek stroke iskemik dengan dan tanpa diabetes menurut status demografi
Tabel-20. Distribusi skor BI hari ke-14 pada subjek stroke iskemik dengan dan tanpa diabetes menurut CT scan kepala
Tabel-21. Distribusi skor MRS hari ke-7 dan 14 pada subjek stroke iskemik dengan diabetes menurut CT scan kepala
Tabel-22. Distribusi skor MRS hari ke-7 dan 14 pada subjek stroke iskemik tanpa diabetes menurut CT scan kepala
Tabel-23. Distribusi gambaran CT scan kepala pada subjek stroke iskemik dengan dan tanpa diabetes menurut kadar albumin serum
Tabel-24. Distribusi skor BI dan MRS hari ke-7 dan 14 pada subjek stroke iskemik dengan dan tanpa diabetes menurut kadar albumin serum
DAFTAR GRAFIK
Grafik-1. Distribusi kadar albumin serum kelompok diabetes dan tanpa diabetes
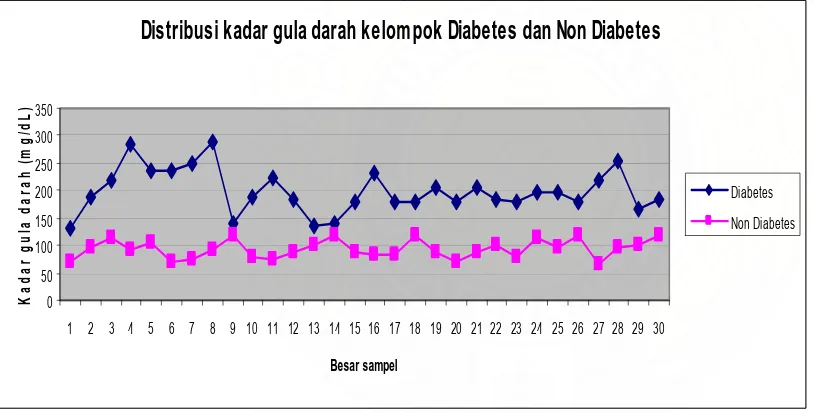
Grafik-2. Distribusi kadar gula darah kelompok diabetes dan tanpa diabetes
Grafik-3. Distribusi skor BI hari ke-7 dan 14 pada kelompok diabetes dan tanpa diabetes
Grafik-4. Distribusi skor BI hari ke-7 dan 14 pada kelompok diabetes dan tanpa diabetes
Grafik-5. Hubungan kadar albumin serum dan skor BI hari ke-7 pada kelompok diabetes dan Non Diabetes
Grafik-6. Hubungan kadar albumin serum dan skor BI hari ke-14 pada kelompok diabetes dan Non Diabetes
Grafik-7. Hubungan kadar albumin serum dan skor MRS hari ke-7 pada kelompok diabetes dan Non Diabetes
Grafik-8. Hubungan kadar albumin serum dan skor MRS hari ke-14 pada kelompok diabetes dan Non Diabetes
DAFTAR LAMPIRAN
1. Surat Persetujuan Ikut Dalam Penelitian
2. Lembar Pengumpulan Data Penelitian
3. National Institute of Health Stroke Scale
4. Index Barthel
5. Modified Rankin Scale
6. Data pasien stroke iskemik dengan diabetes
7. Data pasien stroke iskemik tanlpa diabetes
8. Lembar Persetujuan Komisi Etik Tentang Pelaksanaan Penelitian Bidang Kesehatan
9. Rangkuman pertanyaan dan jawaban
BAB I
PENDAHULUAN
I.1. Latar Belakang
Stroke adalah penyebab kematian terbanyak ketiga di Amerika Serikat demikian juga
di seluruh dunia setelah penyakit jantung dan kanker dan setiap tahunnya 700.000 orang
mengalami stroke baru atau berulang. Kira-kira 500.000 merupakan serangan pertama dan
200.000 merupakan serangan ulang. Rata-rata, setiap 45 detik seseorang di Amerika Serikat akan
mengalami stroke (Machfoed, 2003; Hacke dkk, 2003; William, 2001; Manji, 2007; Fitzsimmons,
2007; Air and Kissela, 2007; Rosamond dkk, 2007).
Dari data penderita yang rawat inap di bangsal neurologi Rumah Sakit H. Adam Malik
Medan pada tahun 2006 diperoleh bahwa dari 598 orang yang opname, 203 (33%) orang
merupakan stroke iskemik dan 41(7%) orang merupakan stroke hemoragik (Departemen
Neurologi, 2006).
Penelitian yang berskala cukup besar di Indonesia dilakukan oleh Survei ASNA
(ASEAN Neurological Association) di 28 Rumah Sakit di seluruh Indonesia. Penelitian ini dilakukan
pada penderita stroke akut yang dirawat di Rumah Sakit (hospital based study). Penderita laki-laki
lebih banyak dari perempuan dan profil usia dibawah 45 tahun yaitu 11,8%, usia 45 – 64 tahun
berjumlah 54,2% dan diatas usia 65 tahun 33,5% (Misbach, 2007).
Resiko stroke akan meningkat seiring dengan beratnya dan banyaknya faktor resiko.
Resiko untuk timbulnya serangan ulang stroke adalah 30% dan populasi yang pernah menderita
stroke memiliki kemungkinan serangan ulang adalah 9 kali dibandingkan populasi normal.
Tekanan darah tinggi dan diabetes masih merupakan faktor resiko jangka panjang yang penting.
Kira-kira 40% - 60% pasien diebetes terkomplikasi dengan hipertensi yang mana merupakan
faktor resiko yang paling kuat untuk stroke. Apabila diebetes dan hipertensi terjadi bersamaan,
resiko untuk stroke semakin meningkat secara drastis (Gilroy, 2000; Eguchi dkk, 2003; Kelompok
Studi Serebrovaskuler Perdossi, 2004; Hu dkk, 2005; Harmsen dkk, 2006; Goldstein dkk, 2006).
Diabetes jelas merupakan salah satu faktor resiko yang paling penting untuk stroke
iskemik, khususnya pasien-pasien yang berumur kurang dari 65 tahun tetapi data pada stroke
hemoragik masih kontroversial walaupun laporan terbaru dari studi Framingham diduga terjadi
peningkatan resiko stroke hemorhagik pada diabetes tipe 2. Kira-kira 30% pasien dengan
aterosklerosis otak terbukti adalah diabetes melitus dan insidens stroke dua kali lipat lebih tinggi
pada pasien diabetes dari pada non diabetes (Gilroy, 2000; Hankey dan Lees, 2001; Ryden dkk,
2007).
Penyakit serebrovaskuler merupakan komplikasi vaskuler jangka panjang dari diabetes
tipe 1 dan tipe 2 disamping penyakit jantung iskemik dan penyakit arteri perifer. Pada penelitian
prospektif di Finlandia dengan follow up selama 15 tahun, diabetes adalah faktor resiko tunggal
yang paling kuat untuk stroke (relative risk untuk laki-laki 3,4 dan untuk wanita 4,9 ) Diperkirakan
20,8 juta penduduk Amerika menderita diabetes dan sebanyak 37 – 42 % dari semua stroke
iskemik di Amerika disebabkan oleh efek diabetes sendiri atau kombinasi dengan hipertensi
(Kissela dkk, 2005; Marshall dan Flyvbjerg, 2006; Rodbard dkk, 2007; Ryden dkk, 2007).
Komponen sindroma metabolik dengan hubungan yang paling kuat dengan stroke
iskemik dan Transient Ischemic Attack (TIA) adalah hipertensi dan gangguan glukosa puasa.
Walaupun sindroma metabolik tanpa diabetes adalah faktor resiko yang kurang kuat untuk stroke
iskemik dan TIA dari pada dengan diabetes (Koren-Morag dkk, 2005).
Kenaikan kadar glukosa darah ditemukan pada 43% penderita stroke akut, dan 25%
diantaranya adalah penderita diabetes dan dalam jumlah yang sama (25%) ditemukan kenaikan
Hemoglobin A1c pada serum. Setengahnya lagi (50%) yaitu penderita nondiabetes dengan respon
hiperglikemia akibat stroke (Misbach, 1999).
Diabetes secara nyata meningkatkan resiko aterosklerosis di pembuluh koroner,
serebral dan perifer dengan konsekuensi klinis berupa infark miokard, stroke, iskemia ekstremitas
dan kematian (Luscher dkk, 2003). Pada penderita diabetes tipe 2, resiko untuk terjadinya infark
miokard atau stroke meningkat 2 – 3 kali lipat dan resiko kematian meningkat 2 kali lipat (Almdal
dkk, 2004). Pada populasi stroke yang berumur kurang dari 55 tahun, diabetes meningkatkan
resiko stroke lebih dari 10 kali lipat (Beckman dkk, 2002). Perkiraan resiko stroke pada populasi
diabetes tipe 2 dibandingkan dengan populasi tanpa diabetes paling tinggi terjadi pada wanita
muda, walaupun resiko ini menurun dengan bertambahnya usia. Pasien-pasien yang berumur
lebih dari 75 tahun masih berada pada resiko yang paling tinggi. Resiko stroke juga berhubungan
dengan lamanya menderita diabetes tipe 2 (Mulnier dkk, 2006; Janghorbani dkk, 2007).
Meskipun patogenesis stroke pada pasien-pasien dengan diabetes belum jelas,
hiperglikemia dan diabetes berpengaruh pada outcome yang lebih buruk dari pada mereka yang
bukan hiperglikemia dan diabetes (Kagansky dkk, 2001; Beckman dkk, 2002; Air dan Kissela,
2007). Candelise dkk, menemukan bahwa hiperglikemia sebagai petanda dari stroke yang lebih
berat. Sehingga outcome yang buruk diantara pasien-pasien dengan hiperglikemia dapat
merupakan sebagian dari gambaran keseriusan yang terjadi pada pembuluh darah itu sendiri
(Adam dkk, 2007).
Diabetes berhubungan dengan meningkatnya resiko stroke iskemik dan meningkatnya
mortalitas pasien-pasien dengan stroke. Resiko yang tinggi ini telah dihubungkan dengan
perubahan patofisiologi yang dilihat pada pembuluh darah otak pasien dengan diabetes (Caplan,
2000; Sacco dan Boden-Albala, 2001; Magherbi dkk, 2003; Air dan Kissela, 2007 ). Beberapa
penelitian secara umum telah menemukan peningkatan angka mortalitas 30 hari dan 1 tahun
diantara pasien-pasien hiperglikemia walaupun peningkatan angka mortalitas ini tidak ditemukan
pada penelitian lain. Morbiditas yang ditetapkan sebagai perbaikan outcome fungsional dan
neurologis, juga mengalami perburukan dalam kasus-kasus dengan hiperglikemia dan diabetes
(Air dan Kissela, 2007).
Konsentrasi albumin dalam serum telah lama diketahui sebagai indikator kasar keadaan
kesehatan umum seorang individu. Konsentrasi albumin dalam serum sedang sampai sangat
rendah berhubungan dengan morbiditas dan semua penyebab mortalitas pada orang dewasa.
Walaupun konsentrasi albumin serum kelihatannya berhubungan dengan survival dan outcome,
tetapi masih belum jelas apakah berhubungan dengan gangguan fungsional khususnya
keterbatasan fungsional yang ditemukan pada penyakit diabetes mellitus. Castaneda dkk pada
penelitiannya mendapatkan bahwa konsentrasi serum albumin yang rendah berhubungan dengan
diabetes dan rendahnya midupper arm muscular area dan disabilitas pada activities of daily living
(ADL) (Castaneda dkk, 2000).
Diabetes mellitus menyebabkan penurunan sintesa albumin dan mRNA albumin.
Konsentrasi mRNA diperlukan untuk aksi pada ribosom adalah faktor penting untuk mengontrol
kecepatan sintesa albumin. Trauma dan proses penyakit akan mempengaruhi mRNA.
Pengurangan konsentrasi mRNA albumin yang disebabkan oleh berkurangnya transkripsi gen
dapat dilihat pada reaksi fase akut yang diperantarai oleh cytokine terutama interleukin-6 (IL-6)
dan tumour necrosis factor α (TNF-α). Lingkungan hormonal juga dapat mempengaruhi
konsentrasi mRNA. Insulin dibutuhkan untuk sintesa albumin yang cukup. Penderita diabetes
mengalami penururnan sintesa, yang dapat diperbaiki dengan pemberian infus insulin (Wanke dan
Wong, 1991; Nicholson dkk, 2000).
Serum albumin manusia adalah protein multifungsi yang unik yang berkhasiat sebagai
neuroprotektif. Penelitian eksperimental pada binatang dengan stroke akut memperlihatkan bahwa
terapi albumin pada dasarnya memperbaiki fungsi neurologis, yang ditandai dengan berkurangnya
volume infark serebral, berkurangnya pembengkakan otak dan penumpukan natrium, bahkan
walaupun diberikan setelah lebih dari 2 jam onset iskemia. (Dziedzic dkk, 2004; Gum dkk, 2004).
Pada Albumin in acute stroke (ALIAS) Pilot Trial, albumin manusia 25% dalam rentang
dosis diatas 2,05 g/kg dapat ditoleransi oleh pasien-pasien dengan stroke iskemik akut tanpa
komplikasi berat yang dibatasi oleh dosis. Hanya 13% yang mengalami edema pulmonal ringan
sampai sedang yang segera dapat diatasi dengan pemberian diuretik (Ginsberg dkk, 2006).
Subjek yang menjalani terapi tPA yang menerima albumin dosis tinggi tiga kali memperoleh
outcome yang baik dibandingkan dengan subjek yang menerima dosis rendah albumin, menduga
bahwa ada efek sinergistik positif antara albumin dengan tPA (Palesch dkk, 2006).
Walaupun pada beberapa penelitian memperlihatkan manfaat yang bermakna serum
albumin manusia pada pengobatan stroke, mekanisme neuroproteksinya belum diketahui.
Sejumlah mekanisme yang mungkin telah diuji termasuk pengaruh serum albumin manusia pada
perfusi lokal serebral, kerusakan blood-brain barrier, respon asam lemak sistemik dan patensi
pembuluh darah kecil. Sementara kebanyakan dari mekanisme ini kemungkinan memberikan
kontribusi, belum ada mekanisme yang cukup kuat dilaporkan mempunyai efek neuroprotektif
besar (Belayev, 2002; Gum dkk, 2004).
Outcome fungsional pasien-pasien stroke iskemik yang diukur 3 bulan setelah onset
stroke dengan menggunakan modified Rankin Scale (mRS) memperlihatkan bahwa pada
pasien stroke akut dengan kadar albumin serum yang relatif tinggi menurunkan resiko outcome
yang buruk(Dziedzic dkk, 2004).
I.2. Perumusan Masalah
I.2.1. Bagaimana hubungan antara kadar albumin serum dan outcome fungsional penderita stroke
iskemik dengan dan tanpa diabetes.
I.2.2. Bagaimana hubungan karakteristik demografi (umur, sex, suku, tingkat
pendidikan) dengan kadar albumin serum dan outcome fungsional penderita stroke iskemik
dengan dan tanpa diabetes.
I.3. Tujuan Penelitian
I.3.1. Tujuan umum:
Untuk mengetahui hubungan antara kadar albumin serum dan outcome fungsional
penderita stroke iskemik dengan dan tanpa diabetes
I.3.2. Tujuan khusus:
I.3.2.1. Untuk mengetahui hubungan antara kadar albumin serum dengan outcome fungsional
penderita stroke iskemik tanpa diabetes.
I.3.2.2. Untuk mengetahui hubungan antara kadar albumin serum dengan outcome fungsional
penderita stroke iskemik dengan diabetes
I.3.2.3. Untuk mengetahui hubungan antara kadar albumin serum dengan luas lesi pada gambaran
CT scan kepala penderita stroke iskemik tanpa diabetes.
I.3.2.4. Untuk mengetahui hubungan antara kadar albumin serum dengan luas lesi pada gambaran
CT scan kepala penderita stroke iskemik dengan diabetes.
I.3.2.5. Untuk mengetahui outcome fungsional penderita stroke iskemik dengan diabetes dan
tanpa diabetes.
I.3.2.6. Untuk mengetahui hubungan karakteristik demografi (umur, sex, suku, tingkat pendidikan)
dengan kadar albumin serum dan outcome fungsional pada penderita stroke iskemik
dengan diabetes dan tanpa diabetes.
I.4. Hipotesis
Ada hubungan antara kadar albumin serum dengan outcome fungsional penderita stroke
iskemik dengan dan tanpa diabetes.
I.5. Manfaat Penelitian
I.5.1. Dengan mengetaui hubungan antara kadar albumin serum dengan outcome fungsional
penderita stroke iskemik dengan atau tanpa diabetes maka dapat dilakukan
penatalaksanan terhadap hipoalbuminemia, hiperglikemia dan diabetes yang terjadi pada
penderita stroke akut sehingga diperoleh outcome fungsional yang lebih baik.
I.5.2. Dengan mengetaui hubungan antara kadar albumin serum dengan outcome fungsional
penderita stroke iskemik dengan atau tanpa diabetes maka dapat dilakukan strategi
pencegahan terjadinya hipoalbuminemia dan diabetes pada orang-orang yang beresiko
tinggi terjadinya stroke.
BAB II
TINJAUAN PUSTAKA
II.1. Definisi
Stroke (WHO, 1986) adalah tanda-tanda klinis yang berkembang cepat akibat gangguan
fungsi otak (fokal atau global), dengan gejala-gejala yang berlangsung selama 24 jam atau lebih
atau menyebabkan kematian tanpa adanya penyebab lain yang jelas selain vaskuler (Kelompok
Studi Serebrovaskuler & Neurogeriatri Perdossi, 1999).
Stroke iskemik adalah suatu defisit neurologis yang berlangsung secara tiba-tiba yang
disebabkan oleh oklusi pembuluh darah fokal yang menyebabkan berkurangnya suplai oksigen
dan glukosa ke otak dan selanjutnya terjadi kegagalan proses metabolisme di daerah yang terlibat
(Hacke dkk, 2003).
II.2. Epidemiologi
Stroke adalah penyebab kematian terbanyak ketiga di Amerika Serikat demikian juga di
seluruh dunia setelah penyakit jantung dan kanker dan setiap tahunnya 700.000 orang akan
mengalami stroke baru atau berulang. Kira-kira 500.000 merupakan serangan pertama dan
200.000 merupakan serangan ulang. Rata-rata, setiap 45 detik seseorang di Amerika Serikat akan
mengalami stroke (Machfoed, 2003; Hacke dkk, 2003; William, 2001; Manji, 2007 ; Fitzsimmons,
2007; Air dan Kissela, 2007; Rosamond dkk, 2007).
Diantara penduduk asli Amerika, Indian/Alaska yang berumur 18 tahun dan lebih, 5,1%
mengalami stroke. Diantara orang Amerika yang berkulit hitam atau Afrika angkanya 3,2%, pada
mereka yang berkulit putih 2,5%, dan pada orang-orang Asia 2,4%. Prevalensi silent infark serebri
diantara umur 55 – 64 tahun kira-kira 11%. Prevalensi ini meningkat menjadi 22% diantara umur
65 – 69, 28% diantara umur 70 – 74 tahun, 32% diantara umur 75 – 79 tahun, 40% diantara umur
80 – 85 tahun dan 43% pada umur diatas 85 tahun. Bila angka ini digunakan pada tahun 1998
pada perkiraan papulasi di Amerika maka diperkirakan 13 juta penduduk mengalami silent stroke
(Rosamond dkk, 2007).
Di Amerika Serikat stroke bertanggung jawab terhadap 1 dalam setiap 15 kematian
pada tahun 2001 dan 1 dalam setiap 16 kematian pada tahun 2004 dan rata-rata setiap 3 menit
seseorang meninggal karena stroke. Kira-kira 50% kematian karena stroke pada tahun 2003
terjadi diluar rumah sakit (Machfoed, 2003; De Freitas dkk, 2005; Rosamond dkk, 2007).
Stroke juga merupakan menyebabkan pengeluaran yang banyak untuk perawatan
kesehatan di Amerika; rata-rata biaya selama hidup pada seorang penderita stroke iskemik
diperkirakan 140.000 dolar dan secara nasional terjadi peningkatan dimana pada tahun 1999,
beban ekonomi stroke pada masyarakat diperkirakan 45 milyar dolar, terdiri dari 29 milyar dolar
untuk pembayaran langsung (rumah sakit, dokter, farmasi dan lain-lain) dan pembayaran tidak
langsung seperti kehilangan produktifitas dengan nilai 16 milyar dolar diperkirakan menjadi 62,7
milyar dolar pada tahun 2007 (Rosamond dkk, 2007). Di Amerika serikat sendiri, dijumpai lebih
dari 4 juta penderita stroke yang masih bertahan hidup dan lebih dari 750.000 penderita stroke
baru setiap tahunnya.(Fitzsimmons, 2007).
Meskipun dapat mengenai semua usia, insidens stroke meningkat dengan
bertambahnya usia dan terjadi lebih banyak pada wanita pada usia yang lebih muda tetapi tidak
pada usia yang lebih tua. Perbandingan insidens pria dan wanita pada umur 55 – 64 tahun adalah
1,25, pada umur 65 – 74 tahun adalah 1,50, pada umur 75 – 84 tahun adalah 1,07, dan pada umur
≥ 85 tahun adalah 0,76 (Rosamond dkk, 2007).
Stroke merupakan penyebab kecacatan utama diantara semua orang dewasa dan
kecacatan yang memerlukan fasilitas perawatan jangka panjang diantara populasi usia dan
merupakan penyebab utama gangguan fungsional, dengan 20% penderita yang masih bertahan
hidup membutuhkan perawatan institusi setelah 3 bulan dan 15% sampai 30% menjadi cacat
permanen. Stroke juga merupakan kejadian yang dapat merubah kehidupan yang tidak hanya
mengenai seseorang yang dapat menjadi cacat tetapi juga seluruh keluarga dan pengasuh yang
lain (Johnson dan Kubal, 1999; Ropper dan Brown, 2005; Gilroy, 2000; Hacke, 2003; Goldstein
dkk, 2006).
Meskipun data studi epidemiologi stroke secara komprehensif dan akurat belum ada di
Indonesia, dengan meningkatnya harapan hidup orang Indonesia, terdapat tendensi peningkatan
kasus stroke pada masa yang akan datang. Dari hasil Survei Kesehatan Rumah Tangga di
Indonesia dilaporkan bahwa proporsi stroke di rumah sakit antara tahun 1984 sampai tahun 1986
meningkat, yaitu 0,72 per 100 penderita pada tahun 1984 dan naik menjadi 0,89 per 100 penderita
pada tahun 1985 dan 0,96 per 100 penderita pada tahun 1986. Sedangkan prevalensi stroke pada
tahun 1986 adalah 35,6 per 100.000 penduduk (Sjahrir, 2003).
Penelitian oleh Machfoed di beberapa Rumah Sakit di Surabaya diperoleh bahwa dari
1397 pasien yang didiagnosa stroke, 808 adalah pria dan 589 adalah wanita. Sebanyak 1001
(71,73%) pasien adalah stroke iskemik dan 396 (28,27%) adalah stroke hemoragik. Umur
rata-rata pasien stroke adalah 76,32 tahun dan umur rata-rata-rata-rata pasien stroke iskemik adalah 77,43
tahun dan 75,21 tahun untuk stroke hemoragik (Machfoed, 2003).
Penelitian yang bersekala cukup besar di Indonesia dilakukan oleh Survei ASNA di 28
Rumah Sakit di seluruh Indonesia. Penelitian ini dilakukan pada penderita stroke akut yang
dirawat di Rumah Sakit (hospital based study). Penderita laki-laki lebih banyak dari perempuan
dan profil usia dibawah 45 tahun cukup banyak yaitu 11,8%, usia 45 – 64 tahun berjumlah 54,2%
dan diatas usia 65 tahun 33,5% (Misbach, 2007).
II.3. KLASIFIKASI
Dasar klasifikasi yang berbeda-beda ini perlu, sebab setiap jenis stroke mempunyai cara
pengobatan, pencegahan dan prognosa yang berbeda, walaupun patogenesisnya sama (Misbach,
1999)
I. Bedasarkan patologi anatomi dan penyebabnya
1. Stroke Iskemik
a. Transient Ischemic Attack (TIA)
b. Trombosis serebri
c. Emboli serebri
2. Stroke Hemoragik
a. Perdarahan intraserebral
II. Berdasarkan stadium / pertimbangan waktu
IV. Klasifikasi Bamford untuk tipe infark yaitu (Soertidewi, 2007):
1. Partial Anterior Ciculation Infark (PACI)
2. Total Anterior Circulation Infark (TACI)
3. Lacunar Infarct (LACI)
4. Posterior Circulation Infark (POCI)
Tabel-1. Clinical features, anatomy, pathology, aetiology and prognosis of the four clinical stroke syndromes.
Dikutip dari: Hankey, G.J., Lees, K.R. 2001. Stroke Management in Practice. Mosby International Limited. London. Sindroma ini memberikan informasi yang berharga mengenai lokasi anatomi pembuluh
darah, etiologi dan prognosis stroke. Kira-kira 1% pasien stroke tidak cocok dengan salah satu
sindrom ini (Hankey dan Lees, 2001).
Diabetes bukan merupakan penyakit tunggal, tetapi sekelompok gangguan yang
heterogen yang berhubungan satu dengan yang lainnya hanya karena manifestasi primer mereka
yaitu hiperglikemia dan komplikasi vaskuler yang dihasilkannya. Pada masa yang lalu, ketika
pengertian dasar mekanisme patofisiologi masih kurang jelas, klasifikasi diabetes didasarkan pada
kelompok umur yang terkena atau pada paradigma pengobatan konvensional. Contohnya,
diagnosa diabetes mellitus tipe 1 yang ada saat ini adalah “juvenile-onset diabetes mellitus
(JODM)” atau “insulin-dependent diabetes mellitus (IDDM)” , sementara diabetes mellitus tipe 2
adalah “adult-onset diabetes mellitus (AODM)” atau “non-insulin-dependent diabetes mellitus
(NIDDM)” (Inzucchi, 2005).
Diabetes tipe 1 mencakup sebagian besar pasien-paien dengan destruksi sel beta islet
pankreas dan cenderung menjadi ketoasidosis. Bentuk ini termasuk pasien-pasien dimana
destruksi sel beta disebabkan oleh proses autoimun dan pasien-pasien yang tidak diketahui
etiologinya. Dalam hal ini tidak termasuk destruksi sel beta atau kegagalan oleh penyebab
nonautoimun spesifik (cystic fibrosis). Sementara kebanyakan diabetes tipe 1 ditandai dengan
adanya autoantibodi yang merupakan identifikasi proses autoimun yang menyebabkan destruksi
sel beta walaupun pada beberapa subjek dapat dijumpai tidak ada bukti proses autoimun; kasus
ini diklasifikasikan sebagai diabetes mellitus tipe 1 idiopatik. Diabetes melitus tipe 2 adalah bentuk
diabetes yang paling sering dan disebabkan oleh resistensi insulin dengan gangguan sekresi
insulin. Walaupun penyebab pasti resistensi insulin dan gangguan sekresi insulin belum
sepenuhnya diketahui, keduanya dapat ditentukan secara genetik dan kerusakan sel beta tidak
disebabkan oleh proses autoimun (Naik dkk, 2005).
Diagnosa diabetes pada awalnya adalah berdasarkan pada gejala-gejala yang
disebabkan oleh hiperglikemia, tetapi selama dekade terakhir banyak penekanan yang telah
dilakukan untuk mengidentifikasi diabetes dan bentuk lain abnormalitas glukosa pada subjek yang
asimptomatik. Diabetes mellitus berhubungan dengan berkembangnya kerusakan organ jangka
nephropathy dengan resiko berkembang menjadi gagal ginjal, neuropathy dengan resiko luka
pada kaki, amputasi, dan Charcot joints dan disfungsi otonom seperti gangguan seksual.
Pasien-pasien diabetes merupakan resiko tinggi untuk penyakit kadiovaskuler, cerebrovaskuler, dan arteri
perifer. Sejak penyatuan pertama klasifikasi diabetes oleh the National Diabetes Data Group pada
tahun 1979 dan the World Health Organization (WHO) pada tahun 1980, beberapa modifikasi
telah diperkenalkan oleh WHO dan the American Diabetes Association (ADA) (Tabel 2) (Ryden
dkk, 2007)
Tabel-2. Kriteria klasifikasi glukometabolik berdasarkan WHO dan ADA
Dikutip dari: Ryden, L., Standl, E., Bartnik, M., Van den Barghe, G., Beteridge, J., de Boer,
M., et al. 2007. Guideline on Diabetes, pre-diabetes, and cardiovascular disease. Eropean Heart Journal Supplement 9:3 – 74.
Sementara itu American College of Endocrinology/American Association of Clincal
Endocrinologists (ACE/AACE) mendukung kriteria diagnostik untuk diabetes mellitus dan
Gestasional Diabetes Mellitus (GDM) seperti yang ditetapkan oleh WHO yang terlihat pada tabel 3
dan mendukung kriteria diagnostik untuk prediabetes mellitus seperti yang ditetapkan oleh ADA
seperti yang terlihat pada tabel 4 serta klasifikasi diabetes mellitus seperti yang terlihat pada tabel
5 (Rodbard dkk, 2007).
Tabel-3. Kriteria diagnostik diabetes mellitus
Dikutip dari: Rodbard, H.W., Braitwaite, S.S., Blonde, L., Brett, E.M., Cobin, R.H., Handelsman, Y., et al. 2007. American Association of Clinical Endocrinologists Medical Guideline for Clinical Practice for the Management of Diabetes Mellitus. Endocrine Practice. 13(Suppl 1):1 – 68.
Tabel-4. Kriteria diagnostik prediabetes
Dikutip dari: Rodbard, H.W., Braitwaite, S.S., Blonde, L., Brett, E.M., Cobin, R.H., Handelsman, Y., et al. 2007. American Association of Clinical Endocrinologists Medical Guideline for Clinical Practice for the Management of Diabetes Mellitus. Endocrine Practice. 13(Suppl 1):1 – 68.
Tabel-5. Klasifikasi Diabetes Mellitus
Dikutip dari:Rodbard, H.W., Braitwaite, S.S., Blonde, L., Brett, E.M., Cobin, R.H.,
Handelsman, Y., et al. 2007. American Association of Clinical Endocrinologists Medical Guideline for Clinical Practice for the Management of Diabetes Mellitus. Endocrine Practice. 13(Suppl 1):1 – 68.
American Diabetes Association (ADA) dan World Health Organization (WHO)
merekomendasikan penggunaan pemeriksaan gula darah puasa (whole blood atau plasma)
dengan atau tanpa pemeriksaan 2 jam setelah pemberian glukosa oral 75 gr untuk mendiagnosa
diabetes mellitus. Bagaimanapun juga, kriteria ini menganggap bahwa tes dilakukan ketika
individu dalam keadaan baik dan secara klinis stabil. Respon stres katabolik terhadap stroke akan
meningkatkan konsentrasi gula darah sehingga membuat penggunaan glukosa plasma [dan oleh
sebab itu penggunaan oral glucose tolerance test (OGTT) dan intravenous glucose tolerance test]
tidak dapat dipercaya untuk mendiagnosa diabetes mellitus dan impaired glucose tolerance (IGT)
dalam situasi klinis seperti ini. Sehingga pasien-pasien yang dirawat dengan stroke akut biasanya
sangat penting untuk mengundurkan penyelidikan definitif untuk mendiagnosa diabetes mellitus
sampai lewat fase akut jika diduga hasil pengukuran glukosa plasma puasa yang meningkat
tersebut disebabkan oleh stres karena penyakit akut (Bravata dkk, 2003; Gray dkk, 2004).
Beberapa penelitian sebelumnya telah memperlihatkan bahwa hiperglikemia setelah
stroke akut berhubungan dengan outcome yang buruk termasuk meningkatnya mortalitas setelah
stroke. Walaupun demikian belum ada batas nilai glukosa yang spesifik yang ditetapkan untuk
menentukan hiperglikemia demikian juga batas nilai yang digunakan secara konsisten pada
penelitian sebelumnya. American Diabetes Association tidak menetapkan nilai glukosa spesifik
untuk keadaan hiperglikemia, tetapi telah menetapkan keadaan normal sebagai konsentrasi
glukosa puasa < 110 mg/dl (6,1 mmol/l), atau pengukuran glukosa < 140 mg/dl (7,8 mmol/l)
selama 2 jam oral glucose tolerance test. American Diabetes Association juga telah menetapkan
diabetes sebagai glukosa puasa ≥ 126 mg/dl (7 mmol/l), atau pengukuran glukosa ≥ 200 mg/dl
(11,1 mmol/l) selama 2 jam oral glucose tolerance test, atau setiap pengukuran glukosa ≥ 200
mg/dl (11,1 mmol/l) dengan gejala-gejala diabetes (Bravata dkk, 2003).
II.4. Faktor Resiko
Resiko stroke akan meningkat seiring dengan beratnya dan banyaknya faktor resiko.
Data epidemiologi menyebutkan resiko untuk timbulnya serangan ulang stroke adalah 30% dan
populasi yang pernah menderita stroke memiliki kemungkinan serangan ulang adalah 9 kali
dibandingkan populasi normal. Tekanan darah tinggi dan diabetes masih merupakan faktor resiko
jangka panjang yang penting. Kira-kira 40% - 60% pasien diabetes terkomplikasi dengan
hipertensi yang mana merupakan faktor resiko yang paling kuat untuk stroke. Apabila diabetes
dan hipertensi terjadi bersamaan, resiko untuk stroke semakin meningkat secara drastis (Gilroy,
2000; Eguchi dkk, 2003; Kelompok Studi Serebrovaskuler Perdossi, 2004; Hu dkk, 2005; Harmsen
dkk, 2006; Goldstein, 2006).
Faktor resiko untuk terjadinya stroke yang pertama dapat diklasifikasikan berdasarkan
pada kemungkinannya untuk dimodifikasi (nonmodifiable, modifiable, or potentially modifiable) dan
bukti yang kuat (well documented or less well documented) (Goldstein, 2006).
I. Nonmodifiable risk factors:
1. Age
2. Sex
3. Low birth weight
4. Race/Ethnicity
5. Genetic
II. Modifiable risk factors
A. Well-documented and modifiable risk factor
1. Hypertension
2. Exposure to cigarette smoke
3. Diabetes
4. Atrial fibrillation and certain other cardiac conditions
5. Dyslipidemia
6. Caroted artery stenosis
7. Sickle cell disease
8. Postmenopausal hormone therapy
9. Poor diet
10. Physical inactivity
11. Obesity and body fat distribution
B. Less well- documented and modifiable risk factor
1. Metabolic syndrome
2. Alcohol abuse
3. Oral contraceptive use
4. Sleep-disordered breathing
5. Migraine headache
6. Hyperhomocysteinemia
7. Elevated lipoprotein(a)
8. Elevated lipoprotein-associated phospholipase
9. Hhypercoagulability
10. Inflamation
11. Infection
Efek faktor resiko pada insidens stroke biasanya bertambah atau berlipat ganda,
sehingga dengan adanya beberapa faktor resiko akan menempatkan seseorang pada resiko
tinggi. Pada tabel 2 diperlihatkan frekuensi relatif faktor resiko infark serebral pada satu
community-based population pasien dengan stroke iskemik pertama(Hankey dan Lees, 2001).
Tabel-6. Prevalence of vascular risk factors in 244 patients with a first- ever- in – a - lifetime ischaemic stroke (cerebral infarction) in the Oxfordshire Community Stroke Project.
n %
Hypertension (BP > 160/90 mmHg on 2 occassions pre-stroke) 123 52
Angina and/or myocardial infarction 92 38
Current smoker 66 27
Claudication and/or absent foot pulses 60 25
Major cardiac embolic source 50 20
Transient ischaemic attack 35 14
Cervical arterian bruit 33 14
Diabetes mellitus 24 10
Any of the above 196 80
Dikutip dari: Hankey, G.J., Lees, K.R. 2001. Stroke Management in Practice. Mosby International Limited. London.
Penyakit serebrovaskuler merupakan komplikasi vaskuler jangka panjang dari diabetes
tipe 1 dan tipe 2 disamping penyakit jantung iskemik dan penyakit arteri perifer. Diabetes adalah
salah satu faktor resiko yang paling penting untuk stroke iskemik, khususnya pada pasien-pasien
dengan umur kurang dari 65 tahun. Diperkirakan bahwa 37 – 42 % dari semua stroke iskemik di
2005; Marshall dan Flyvbjerg, 2006; Ryden dkk, 2007). Mayoritas penderita stroke akut mengalami
gangguan metabolisme glukosa, dan pada kebanyakan kasus keadaan ini tidak diketahui. Karena
diabetes akan memperburuk outcome stroke akut, maka setelah selesai fase akut stroke,
pemeriksaan oral glucose tolerance test harus direkomendasikan pada semua pasien stroke tanpa
riwayat diabetes sebelumnya (Matz dkk, 2006).
Diabetes militus adalah faktor resiko untuk stroke iskemik pada penyakit pembuluh
darah besar intrakranial dan ekstrakranial dan penetrating artery tetapi masih menjadi pertanyaan
penting pada penyakit pembuluh darah kecil. Atheroma pada percabangan arteri intrakranial
terutama pada paramedian pontine penetrating arteries, anterior choroidal arteries, dan anterior
inferior cerebellar arteries khususnya sering terjadi pada pasien-pasien diabetes. Kira-kira 30%
pasien dengan aterosklerosis otak terbukti adalah diabetes mellitus dan insidens stroke dua kali
lipat lebih tinggi pada pasien diabetes dari pada nondiabetes (Caplan, 2000; Gilroy, 2000; Hankey
dan Lees, 2001).
Diseluruh dunia kelihatannya terjadi peningkatan yang luar biasa pada diabetes tipe 2,
dari yang ditaksir 124 juta kasus pada tahun 2000 diperkirakan menjadi 221 juta kasus pada tahun
2010, dengan hanya 3% dari semua kasus adalah diabetes tipe 1 (Sacco dan Boden-Albala,
2001). Pada tahun 2001, 11,1 juta orang Amerika didiagnosa diabetes oleh dokter, dan
diperkirakan tambahan 5,1 juta yang tidak terdiagnosa (Goldstein, 2006). Pada pasien-pasien
dengan diabetes tipe 2, resiko komplikasi diabetes sangat kuat berhubungan dengan keadaan
hiperglikemia sebelumnya dan setiap pengurangan HbA1c akan mengurangi resiko komplikasi
dengan resiko yang paling kecil adalah pada mereka dengan nilai HbA1c dalam rentang normal (<
6,0%) (Stratton dkk, 2000).
Diperkirakan 20,8 juta penduduk Amerika menderita diabetes. Kira-kira 14,6 juta
penduduk telah didiagnosa sebagai diabetes dan 6,2 juta masih belum terdiagnosa. Data terakhir
(2005) dari Centers for Disease Control and Prevention memperlihatkan terjadi peningkatan yang
dramatis prevalensi diabetes mellitus di United State; lebih tinggi pada populasi etnik tertentu.
Misalnya non-Hispanic black dan Mexican American berturut-turut 1,8 kali dan 1,7 kali lebih sering
menderita diabetes dari pada non-Hispanic white (Rodbard dkk, 2007)
Diabetes diperkirakan mengenai 8% populasi dewasa. Data yang mendukung diabetes
sebagai faktor resiko stroke berulang lebih jarang. Frekuensi diabetes diantara pasien-pasien
stroke adalah 3 kali lebih sering dibanding kontrol. Resiko stroke meningkat 150% - 400% pada
pasien-pasien dengan diabetes, dan buruknya kontrol gula darah berhubungan langsung dengan
resiko stroke (Sacco dkk, 2006; Beckman dkk, 2002).
Proporsi yang tinggi pasien-pasien yang mengalami stres akut seperti stroke atau infark
miokard dapat berkembang hiperglikemia, bahkan pada keadaan dimana sebelumnya tidak ada
diagnosis diabetes. Penelitian-penelitian yang dilakukan pada manusia dan binatang diduga
bahwa hal ini bukan peristiwa yang tidak berbahaya dan bahwa hiperglikemia yang di induksi stres
berhubungan dengan tingginya mortalitas setelah stroke dan infark miokard. Lebih lanjut, bukti
terbaru bahwa kadar glukosa yang diturunkan dengan insulin mengurangi kerusakan otak yang
mengalami iskemik pada stroke dengan model binatang, diduga bahwa hiperglikemia yang
diinduksi stres adalah faktor resiko yang dapat dimodifikasi untuk kerusakan otak (Capes dkk,
2001).
Penelitian prospektif telah menunjukkan bahwa sindroma metabolik yaitu peninggian
glukosa puasa, tekanan darah dan trigliserida, rendahnya high density lipoprotein cholesterol
(HDL), dan obesitas abdominal berhubungan dengan peningkatan yang bermakna resiko
morbiditas dan mortalitas penyakit kardiovaskuler. Komponen sindroma metabolik dengan
hubungan yang paling kuat dengan stroke iskemik dan Transient Ischemic Attack (TIA) adalah
hipertensi dan gangguan glukosa puasa. Walaupun sindroma metabolik tanpa diabetes adalah
faktor resiko yang kurang kuat untuk stroke iskemik dan TIA dari pada diabetes (Koren-Morag dkk,
2005).
Diabetes secara nyata meningkatkan resiko aterosklerosis di pembuluh koroner,
serebral dan perifer dengan konsekuensi klinis berupa infark miokard, stroke, iskemia ekstremitas
dan kematian (Luscher dkk, 2003). Pada penderita diabetes tipe 2, resiko untuk terjadinya infark
miokard atau stroke meningkat 2 – 3 kali lipat dan resiko kematian meningkat 2 kali lipat (Almdal
dkk, 2004). Perkiraan resiko stroke pada populasi diabetes tipe 2 dibandingkan dengan populasi
tanpa diabetes paling tinggi terladi pada wanita muda, walaupun resiko ini menurun dengan
bertambahnya usia dan pasien-pasien yang berumur lebih dari 75 tahun masih berada pada resiko
yang tinggi (Mulnier dkk, 2006). Peningkatan resiko stroke iskemik terjadi pada wanita baik
dengan diabetes tipe 1 atau tipe 2 dan bahwa diabetes tipe 1 berhubungan dengan resiko stroke
hemoragik yang berlebihan. Resiko stroke juga berhubungan dengan lamanya menderita diabetes
tipe 2 (Janghorbani dkk, 2007)
Meskipun patogenesis stroke pada pasien-pasien dengan diabetes belum jelas,
hiperglikemia dan diabetes berpengaruh pada outcome yang lebih buruk dari pada mereka yang
bukan hiperglikemia dan diabetes (Kagansky dkk, 2001; Beckman dkk, 2002; Air dan Kissela,
2007). Candelise dkk, menemukan bahwa hiperglikemia sebagai petanda dari stroke yang lebih
berat. Sehingga outcome yang buruk diantara pasien-pasien dengan hiperglikemia dapat
merupakan sebagian dari gambaran keseriusan yang terjadi pada pembuluh darah itu
sendiri.(Adam dkk, 2007)
Diabetes berhubungan dengan meningkatnya resiko stroke iskemik dan meningkatnya
mortalitas pasien-pasien dengan stroke. Resiko yang tinggi ini telah dihubungkan dengan
perubahan patofisiologi yang dilihat pada pembuluh darah otak pasien dengan diabetes. (Caplan,
2000; Sacco dan Boden-Albala, 2001; Magherbi dkk, 2003; Air dan Kissela, 2007 ). Beberapa
penelitian secara umum telah menemukan peningkatan angka mortalitas 30 hari dan 1 tahun
diantara pasien-pasien hiperglikemia walaupun peningkatan angka mortalitas ini tidak ditemukan
pada penelitian lain. Morbiditas yang ditetapkan sebagai perbaikan outcome fungsional dan
neurologis, juga mengalami perburukan dalam kasus-kasus dengan hiperglikemia dan diabetes
(Air dan Kissela, 2007).
Stroke hamoragik relatif lebih sedikit pada individu dengan diabetes dari pada yang
bukan diabetes. Glukosa darah yang tinggi pada saat masuk meramalkan peningkatan angka
kasus fatal 28 hari pada pasien perdarahan intrakranial baik yang nondiabetes maupun yang
diabetes. Peningkatan resiko stroke dijumpai pada pasien diabetes yang tergantung insulin dan
yang tidak tergantung insulin dan tidak menurun dengan meningkatnya umur dan jenis kelamin
(Caplan, 2000; Broderick dkk, 2007).
II.5. Patofisiologi
Kemajuan yang pesat dan kompleks di bidang patofisiologi stroke sangat
mempengaruhi strategi menejemen stroke. Keadaan ini berhubungan dengan intervensi terapeutik
yang didasarkan pada proses patofisiologi yang jelas. Sehingga pengobatan diharapkan akan
memperbaiki proses yang menyebabkan kematian sel-sel saraf akibat iskemia global maupun
fokal. Oleh karena itu setiap terobosan dan pengetahuan baru tentang patofisiologi stroke akan
mempengaruhi pengobatan. Sehubungan dengan itu pengetahuan mengenai patofisiologi stroke
merupakan hal dasar yang harus diketahui oleh dokter supaya dapat mengerti sasaran penyakit
yang dilakukan serta keterbatasannya (Misbach, 1999).
Otak hanya terdiri dari 2% dari masa tubuh, namun untuk memenuhi kebutuhan
metaboliknya yang besar, ia membutuhkan hingga 20% dari output jantung dan tergantung pada
suplai oksigen dan glukosa yang terus menerus. Otak secara unik rentan terhadap injury iskemik.
Jika perfusi ke otak terhenti atau berkurang secara kritis, terjadi keterbatasan kemampuan untuk
mengkompensasi dan meminimalkan ketersediaan energi (Ahmed-Fisher, 2001).
Pada stroke iskemik, berkurangnya aliran darah ke otak menyebabkan hipoksemia
daerah regional otak dan menimbulkan reaksi-reaksi berantai yang berakhir dengan kematian
sel-sel otak dan unsur-unsur pendukungnya (Misbach, 2007). Neuron yang iskemik menjadi
terdepolarisasi oleh karena kurangnya ATP dan sistim transport ion pada membran menjadi gagal,
terjadi influks kalsium yang menyebabkan pelepasan sejumlah neurotransmiter, termasuk
sejumlah besar glutamat yang mengaktivasi N-methy-D-aspartate (NMDA) dan reseptor eksitatori
lainnya pada neuron-neuron yang lain. Influks kalsium yang banyak ini juga mengaktivasi berbagai
enzim perusak yang menyebabkan destruksi membran sel dan struktur neuron penting lainnya
(Sacco, 2000).
Secara umum daerah regional otak yang iskemik terdiri dari bagian inti (core) dengan
tingkat iskemia terberat dan berlokasi di sentral. Daerah ini akan menjadi nekrotik dalam waktu
singkat jika tidak ada reperfusi. Diluar daerah core iskemik terdapat darah penumbra iskemik.
Sel-sel otak dan jaringan pendukungnya belum mati akan tetapi sangat berkurang fungsi-fungsinya
dan menyebabkan juga defisit neurologis. Tingkat iskemiknya makin ke perifer makin ringan.
Daerah penumbra iskemik, diluarnya dapat dikelilingi oleh suatu daerah hiperemik akibat adanya
aliran darah kolateral (luxury perfusion area). Daerah penumbra iskemik inilah yang menjadi
sasaran terapi stroke iskemik akut supaya dapat direperfusi dan sel-sel otak berfungsi kembali.
Reversibilitas tergantung pada faktor waktu dan jika tidak terjadi reperfusi, daerah penumbra dapat
berangsur-angsur mengalami kematian (Misbach, 2007)
Iskemia otak akan mengakibatkan perubahan dari sel neuron otak secara bertahap
sebagai berikut (Sjahrir, 2003):
Tahap 1.
a. Penurunan aliran darah
b. Pengurangan O2
c. Kegagalan energi
d. Terminal depolarisasi dan kegagalan hemostasis ion
Tahap 2.
a. Eksitoksitas dan kegagalan hemostasis ion
b. Spreading dapression
Tahap 3. Inflamasi
Tahap 4. Apoptosis
II.5.1. Peranan Diabetes dan Hiperglikemia pada Stroke Akut
Diabetes mellitus adalah gangguan metabolik dengan banyak penyebab yang ditandai
dengan hiperglikemia kronik dengan gangguan metabolisme karbohidrat, lemak dan protein yang
disebabkan oleh gangguan sekresi insulin, kerja insulin, atau kombinasi keduanya (Ryden dkk,
2007).
Patogenesis terjadinya kelainan vaskular pada diabetes mellitus meliputi terjadinya
imbalans metabolik maupun hormonal. Pertumbuhan sel otot polos pembuluh darah maupun sel
mesangial , keduanya distimulasi oleh sitokin. Kedua macam sel tersebut juga berespon terhadap
berbagai substansi vasoaktif dalam darah terutama angiotensin II. Di pihak lain adanya
hiperinsulinemia seperti yang tampak pada diabetes tipe 2 ataupun juga pemberian insulin
eksogen ternyata akan memberikan stimulus mitogenik yang akan menambah perubahan yang
terjadi akibat pengaruh angiotensin pada sel otot pembuluh darah maupun sel mesangial. Jelas
baik faktor hormonal maupun faktor metabolik berperan dalam patogenesis terjadinya kelainan
vaskular diabetes (Waspadji, 2006).
Jaringan kardiovaskular, demikian juga jaringan lain yang rentan terhadap terjadinya
komplikasi kronik diabetes (jaringan saraf, sel endotel pembuluh darah dan sel retina serta lensa)
mempunyai kemampuan untuk memasukkan glukosa dari lingkungan sekitar tanpa harus
memerlukan insulin (insulin independent), agar dengan demikian jaringan yang sangat penting
tersebut akan diyakinkan mendapat cukup pasokan glukosa sebelum glukosa tersebut dipakai
untuk energi di otot maupun untuk kemudian disimpan sebagai cadangan lemak. Tetapi dalam
keadaan hiperglikemia kronik, tidak cukup terjadi down regulation dari sistim transportasi glukosa
yang non-insulin dependent ini, sehingga sel akan kebanjiran masuknya glukosa; suatu keadaan
yang disebut sebagai hiperglisolia. Selanjutnya keadaan hiperglisolia krinik ini akan mengubah
homeostasis biokimiawi sel tersebut yang kemuadian berpotensi untuk terjadinya perubahan dasar
terbentuknya komplikasi kronik diabetes, yang meliputi beberapa jalur biokimiawi seperti jalur
reduktase aldosa, jalur stres oksidatif sitoplasmik, jalur pleotropik protein kinase C dan
terbentuknya spesien glikosilasi lanjut intraseluler. Proses-proses lain yang juga berperan dalam
dalam pembentukan komplikasi kronik diabetes adalah proses patobiologik seperti proses
inflamasi, peran peptida vasoaktif, prokoagulasi dan sistim renin angiotensin (Waspadji, 2006).
Diabetes berhubungan dengan peningkatan resiko stroke, dengan relative risk berkisar
antara 1,5 dan 6,0 tergantung pada studi populasi dan tipe dan beratnya diabetes. Kontrol gula
darah yang ketat tidak terbukti mengurangi resiko stroke pada pasien diabetes, walaupun kontrol
hiperglikemia yang agresif dapat mengurangi komplikasi mikrovaskular yang lain, seperti diabetic
nephropathy, retinopathy dan peripheral neuropathy. Pasien dengan diabetes sering berkembang
penyakit yang lain yaitu hipertensi dan penyakit jantung yang mana akan meningkatkan resiko
stroke. Hipertensi dijumpai 40 – 60% pada penderita DM tipe 2 dewasa dan beberapa penelitian
telah menunjukkan adanya pengurangan komplikasi kardiovaskuler dan stroke dengan
pengurangan tekanan darah secara agresif pada pasien-pasien ini (Fitzsimmons, 2007).
Hiperglikemia setelah puasa dan peningkatan yang berlebihan konsentrasi glukosa
setelah pemberian glukosa oral merupakan kriteria untuk diagnosa Diabetes Mellitus tipe 2. Pada
kedua keadaan ini dijumpai tiga kerusakan penting yang telah dilihat pada subjek dengan diabetes
mellitus tipe 2 yaitu: (1) kerusakan sekresi insulin dalam keadaan basal dan stimulasi, (2)
peningkatan kecepatan pelepasan glukosa endogen hati, dan (3) penggunaan glukosa jaringan
perifer yang tidak efisien. Lingkaran umpan balik yang terdiri dari islet pankreas, hati, dan jaringan
perifer secara bersama-sama bertanggung jawab terhadap pengaturan glukosa plasma (Khan dan
Porte, 2005).
Penyebab utama kematian dan besarnya persentasi morbiditas pada pasien-pasien
dengan diabetes (tipe 1 atau tipe 2) adalah penyakit pembuluh darah. Diabetes tipe 2 mengenai
pembuluh darah kecil (microangipathy) atau pembuluh darah besar (macroangiopathy). Penyakit
pembuluh darah kecil ditandai dengan retinopathy, neuropathy, dan nephropathy, sementara
macroangiopathy pada diabetes dimanifestasikan dengan kecepatan terjadinya atherosclerosis,
yang mengenai organ-organ vital (jantung dan otak). Atherosclerosis pada pasien-pasien dengan
diabetes tipe 2 adalah multifaktor dan meliputi intereaksi yang sangat kompleks antara
hiperglikemia, hiperlipidemia, stress oksidatif, pertambahan umur, hiperinsulinemia, dan/atau
hiperproinsulinemia, dan perubahan dalam koagulasi dan fibrinolisis (Calles-Escandon dan
Cipolla, 2001).
Keadaan metabolik yang abnormal yang menyertai diabetes menyebabkan disfungsi
arteri. Faktor-faktor ini menyebabkan arteri mudah mengalami atherosklerosis. Diabetes merubah
banyak tipe sel, termasuk endothelium, smooth muscle cells, dan platelets, yang mengindikasikan
luasnya kerusakan pada penyakit ini (Beckman dkk, 2002).
Disfungsi endothel dapat dijumpai pada pasen-pasien dengan diabetes tipe 2 dan juga
pada individu dengan diabetes tipe 1 khususnya jika secara klinis dijumpai mikroalbuminuria.
Disfungsi endothel dapat juga dijumpai pada individu yang mengalami resistensi insulin, atau pada
mereka dengan resiko tinggi terjadinya diabetes tipe 2 (impaired glucose tolerance, metabolic
syndrome), dan pada pasien-pasien yang sebelumnya adalah diabetes gestasional
(Calles-Escandon dan Cipolla, 2001). Penderita dengan diabetes dan impaired glucose tolerance
mengalami gangguan vasodilatasi pembuluh darah akibat kerusakan endothel yang disebabkan
oleh berkurangnya produksi nitric oxide atau kerusakan metabolisme nitric oxide. Nitric oxide
dalam keadaan normal mempunyai efek proteksi terhadap agregasi platelet dan memainkan
peranan penting dalam respon terhadap keadaan iskemia otak (Air dan Kissela, 2007).
Telah diperlihatkan sebelumnya pada model binatang bahwa selama iskemia fokal dan
global akut, terapi insulin mengurangi kerusakan otak yang iskemik dan dapat bersifat
neuroprotektif dimana insulin menurunkan kadar glukosa sehingga mengurangi efek merusak dari
glukosa tersebut (Garg dkk, 2006). Pada keadaan iskemia fokal, glukosa darah harus dinormalkan
dengan insulin, tetapi tetap menghindari terjadinya hipoglikemia, untuk memperkecil daerah infark
otak. Batas kadar gula darah yang dianggap masih aman pada fase akut stroke iskemik non
lakuner adalah 100 – 200 mg%. Batas tertinggi kadar gula darah paling optimal dengan keluaran
terbaik pada fase akut stroke non lakunar adalah 150 mg% (Perhimpunan Dokter Spesialis Saraf
Indonesia, 2004).
Kadar glukosa darah yang sebenarnya yang membutuhkan intervensi segera tidak
diketahui. Satu pendekatan yang beralasan adalah memulai pengobatan pasien-pasien dengan
kadar gula darah > 200 mg/dL. Secara umum, kadar glukosa darah yang diinginkan adalah
berkisar antara 80 sampai 140 mg/dL. Sering memonitor kadar glukosa darah dan penyesuaian
dengan dosis insulin adalah dibutuhkan. Beberapa studi mengenai hal ini telah memperlihatakan
pengurangan angka kematian dan komplikasi penting, meliputi infeksi dan gagal ginjal, dengan
penatalaksananan agresif hiperglikemia (Adam dkk, 2007).
Gangguan metabolik yang timbul pada fase akut stroke dapat memperburuk keadaan
penderita stroke terutama stroke berat. Keadaan ini harus segera diatasi karena akan
mempengaruhi prognosis dan kembalinya fungsi neurologis. Salah satu gangguan metabolik
tersebut adalah hiperglikemia dan hipoglikemia dimana kenaikan kadar glukosa darah ditemukan
pada 43% penderita stroke akut dimana kebanyakan pasien mengalami peningkatan kadar
glukosa yang sedang dan 25% diantaranya adalah penderita diabetes dan jumlah yang sama
(25%) ditemukan kenaikan Hemoglobin A1c pada serum. Setengahnya lagi (50%) yaitu penderita
nondiabetes dengan respon hiperglikemia akibat stroke. Riwayat menderita diabetes melitus juga
berhubungan dengan outcome yang lebih buruk setelah stroke (Misbach, 1999; Adam dkk, 2007).
Hiperglikemia selama fase akut stroke terjadi pada kira-kira sepertiga pasien-pasien
tanpa diagnosa diabetes mellitus sebelumnya. Sementara diabetes mellitus jelas adalah faktor
resiko untuk terjadinya stroke dengan prognosisnya yang jelek, hiperglikemia tanpa riwayat
diabetes melitus sebelumnya juga dihubungkan dengan meningkatnya morbiditas dan mortalitas