EKPRESI m-RNA MAMMAGLOBIN PADA DARAH
PENDERITA KANKER PAYUDARA DENGAN METASTASE
DI KOTAMADYA MEDAN
TESIS
OLEH
SURJADI RIMBUN
087008004/BM
PROGRAM MAGISTER ILMU BIOMEDIK
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
MEDAN
EKPRESI m-RNA MAMMAGLOBIN PADA DARAH
PENDERITA KANKER PAYUDARA DENGAN METASTASE
DI KOTAMADYA MEDAN
TESIS
Diajukan untuk melengkapi persyaratan memperoleh Gelar Magister Biomedik
Dalam Program Studi Magister Ilmu Biomedik Pada Fakultas Kedokteran Universitas Sumatera Utara
Oleh
SURJADI RIMBUN
087008004/BM
PROGRAM MAGISTER ILMU BIOMEDIK
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
MEDAN
Judul Penelitian : Ekspresi mRNA mammaglobin pada darah penderita kanker
payudara dengan metastase di Kotamadya Medan
Nama Mahasiswa : Surjadi Rimbun
Nomor Pokok : 087008004/BM
Program Studi : Studi Biomedik
Menyetujui
Komisi Pembimbing
dr. Yahwardiah Siregar Ph.D Ketua
dr. Emir T. Pasaribu SpB-Onk Anggota
Ketua Program Studi Dekan Fakultas Kedokteran USU
Telah diuji pada
Tanggal : Maret 2013
PANITIA PENGUJI TESIS
Ketua : dr. Yahwardiah Siregar, Ph.D
Abstrak
Kanker payudara adalah salah satu masalah utama pada wanita di seluruh dunia. Meskipun reseksi kuratif jelas, penyebaran metatasis selanjutnya menjadi masalah klinis utama pada sekitar 30% dari semua pasien kanker payudara.
Tujuan dari penelitian ini adalah untuk menilai keandalan klinis m-RNA mammaglobin sebagai penanda sirkulasi sel kanker pada pasien kanker payudara dan untuk mempelajari relevansi ekspresinya dalam darah. Untuk menentukan baik potensi dan batas-batas penanda untuk tujuan diagnostik, darah yang positif dianalisa dalam kaitannya dengan karakteristik klinis dan patologis.
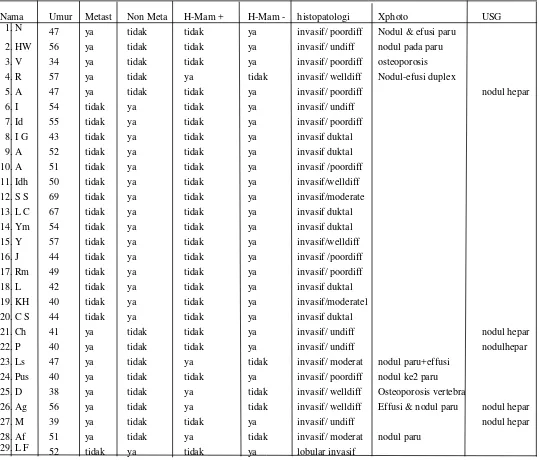
Penelitian ini dilakukan terhadap 29 pasien kanker payudara yang dibagi menjadi dua kelompok yaitu 13 pasien kanker payudara dengan metastase dan 16 pasien kanker payudara tanpa metastase. 28 pasien kanker payudara adalah jenis karsinoma duktal invasif dengan 1 pasien berjenis karsinoma lobular invasif adalah. Pasien kanker payudara telah direklasifikasi sesuai dengan kelas histologis ke kelas I (5 pasien), kelas II (4 pasien) dan kelas III (13 pasien). Semua individu dalam studi ini menjadi sasaran deteksi MAG m-RNA dalam sirkulasi sel tumor dalam darah perifer menggunakan tehnik RT-PCR.
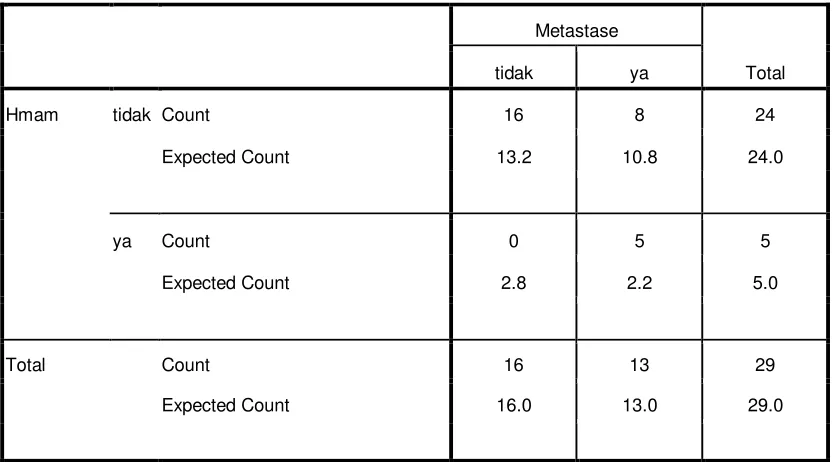
Hasil positif untuk mammaglobin dalam sampel darah terlihat pada 38%(5/13) pasien dengan metastasis tetapi tidak pada pasien non metatstatik. Ekspresi m-RNA mammaglobin berkorelasi dengan tumor metastatik (P = 0,011).MAG berlebih pada jaringan payudara secara signifikan positif pada tumor grade rendah (I dan II) dibandingkan yang grade tinggi (III).
Mammaglobin adalah penanda tumor spesifik kanker payudara yang dapat memprediksi prognosis kanker payudara dan hasil penelitian kami menunjukkan bahwa penanda bisa sebagai pemeriksaan yang kurang-invasif dalam mendeteksi kanker payudara metastase.
ABSTRACT
Breast cancer is a major problem among females all over the world. Despite apparent curative resection, subsequent development of metastatic spread presents a major clinical problem in about 30% of all breast cancer patients.
The aim of this study was to investigate the clinical reliability of mammaglobin m-RNA (MAG m-RNA) as a marker of circulating cancer cells in breast cancer patients and to study the relevance of its expression in blood. To define better the potential and limits of the marker for diagnostic purposes, blood positivity was analyzed in relation to clinical and pathological characteristics.
This study was conducted on 29 breast cancer patients divided into two groups, 13 breast cancer patients with metastase and 16 patients with non metastase. Most of the breast cancer patients were of the invasive ductal carcinoma type and 28 of them had associated areas of intraductal carcinoma with 1 was invasive lobular carcinoma type. Breast cancer patients were reclassified according to the histologic grade into grade I (5 patients),grade II (4 patients) and grade III (13 patients). All individuals included in this study were subjected to detection of MAG m-RNA in circulating tumor cells in peripheral blood using RT-PCR technique.
Positivity for mammaglobin in blood samples was observed in 38% of patients with metastatic but not in the non metatstatic patients. The presence of mammaglobin was correlated with metastatic tumor (P = 0.011).
MAG overexpression in breast tissue was significantly positive in low grade tumors (I and II) than in high grade ones (III).
MAG is a promising specific tumor marker of breast cancer that could predict the prognosis of breast cancer and Our results indicate that the marker could represent a potentially useful noninvasive tool to detect metatstatic breast cancer.
UCAPAN TERIMA KASIH
Puji dan syukur saya panjatkan ke hadirat Tuhan Yang Maha Esa atas segala
rahmat dan kasih karuniaNya sehingga tesis ini dapat diselesaikan.
Dengan selesainya tesis ini, perkenankanlah saya mengucapkan terima kasih yang
sebesar-besarnya kepada:
Rektor Universitas Sumatera Utara, Prof. Dr. dr. Syahril Pasaribu, DTM&H,
M.Sc(CTM), Sp.A(K). serta seluruh jajaran terkait, atas kesempatan dan fasilitas di
Universitas Sumatera Utara yang diberikan untuk mengikuti dan menyelesaikan
pendidikan program magister Biomedik di Universitas Sumatera Utara, Medan.
Dekan Fakultas Kedokteran Universitas Sumatera Utara, Prof. dr. Gontar A.
Siregar, Sp.PD, KGEH, dan Ketua Program Studi Biomedik, dr. Yahwardiah Siregar,
Ph.D, atas kesempatan dan fasilitas yang diberikan untuk mengikuti dan
menyelesaikan pendidikan program Magister Biomedik Fakultas Kedokteran
Universitas Sumatera Utara.
Terima kasih yang tak terhingga dan penghargaan yang setinggi-tingginya saya
sampaikan kepada dr. Yahwardiah Siregar, Ph.D, selaku pembimbing utama yang
dengan penuh perhatian telah memberikan dorongan, bimbingan dan semangat dan
saran-saran yang sangat bermanfaat mulai dari persiapan penelitian hingga penulisan
Penulis mengucapkan terima kasih yang tak terhingga kepada dr. Emir T. Pasaribu
Sp.B Onk(K), selaku anggota komisi pembimbing, atas bimbingan, masukan, dan
saran-sarannya yang sangat berharga dalam penelitian dan penulisan tesis ini.
Terima kasih juga saya ucapkan kepada dr. Arlinda Sari Wahyuni, Mkes, yang
telah memberikan bimbingan statistik dalam menyelesaikan tesis ini. Juga kepada
para dosen di program magister Biomedik yang telah membimbing saya selama
mengikuti program S2.
Kepada Dr. Gino Tann, Ph.D, saya mengucapkan terima kasih yang tak terhingga
atas dorongan, semangat dan bimbingan yang sangat bermanfaat sehingga
memberikan inspirasi untuk menggali lebih dalam tentang semua aspek yang
berkaitan dengan penelitian ini.
Saya juga mengucapkan terima kasih yang tak terhingga dan rasa hormat yang
sebesar-besarnya kepada Ayah dan Ibu tercinta, Bapak Muralim Rimbun dan Ibu
Holly Martok, yang senantiasa memberikan dukungan, semangat dan dorongan
selama saya menjalani pendidikan di Program Magister S2 Biomedik Fakultas
Kedokteran Universitas Sumatera Utara Medan.
Kepada istri tercinta, dr. Rita Kusuma, penulis menyampaikan terima kasih yang
tak terhingga atas segala pengertian dan pengorbanannya dalam penulisan tesis ini
hingga selesai. Terima kasih juga kepada anak-anakku tercinta Tania, Dimitri, untuk
Akhir kata, saya mengucapkan terima kasih kepada segenap staf Laboratorium
Klinik Terpadu FK USU Medan, dan semua pihak lainnya yang tidak disebutkan satu
persatu di sini, yang telah banyak membantu serta mendukung penelitian dan
penulisan tesis ini hingga selesai.
Semoga Tuhan Yang Maha Esa membalas semua budi baik yang telah diberikan.
Medan, Maret 2013
Penulis
RIWAYAT HIDUP
Penulis dilahirkan pada tanggal 16 April 1966 di Medan. Menikah dengan dr. Rita
Kusuma, dan mempunyai anak: Tania dan Dimitri. Menyelesaikan pendidikan
kedokteran di Universitas Methodist Indonesia pada tahun 1992 dan lulus Ujian
Negara di Universitas Sumatera Utara, Medan pada tahun 1993. Menjalankan masa
bakti sebagai dokter Pegawai Tidak Tetap di Kabupaten Deli Serdang pada tahun
DAFTAR ISI
2.1.1. Epidemiologi Kanker Payudara ... 5
2.1.2. Faktor-faktor resiko Kanker Payudara ... 7
2.1.2. a Riwayat keluarga ... 8
2.1.3. Dasar genetika kejadian kanker payudara ... 13
2.1.3.a. Mutasi gen pada kanker payudara familial ... 13
a.1. BRCA1 dan BRCA2 ... 13
BAB III METODOLOGI PENELITIAN
3.1. Jenis Penelitian ... 45
3.2. Tempat Penelitian ... 45
3.3. Waktu Penelitian ... 45
3.4. Populasi Penelitian ... 46
3.5. Sampel Penelitian ... 46
3.6. Variabel Penelitian ... 47
3.7. Kerangka konsep ... 48
3.8. Definisi Operasional ... 49
3.9. Rancangan Penelitian ... 50
3.10. Pelaksanaan Penelitian ... 51
BAB IV HASIL PENELITIAN 4.1 Hasil Penelitian ... 57
4.2 Analisa Hasil Penelitian ... 61
BAB V PEMBAHASAN ... 64
BAB VI KESIMPULAN DAN SARAN 6.1 Kesimpulan ... 67
6.2 Saran ... 67
DAFTAR GAMBAR
Nomor Judul Halaman
1. Gambar anatomi payudara... 5
2. Gambar kanker payudara ... 7
3. Gambar kerangka Apoptosis ... 16
4. Gambar gen Mammaglobin ... 32
5. Gambar mesin PCR ... 44
DAFTAR TABEL
Nomor Judul Halaman
1. Tabel gen yang terlibat pada kanker payudara ... 8
2. Tabel sistem TNM pada staging Kanker ... 20
3. Tabel daftar Tumor Marker ... 25
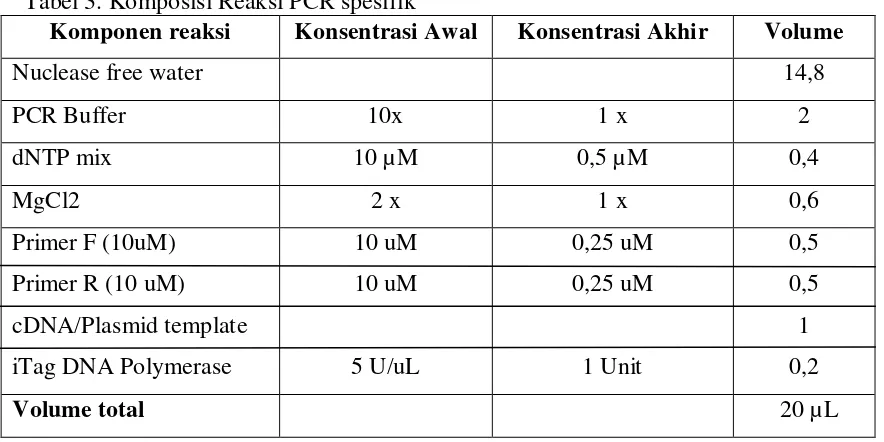
4. Tabel bahan dan alat isolasi m-RNA ... 51
5. Tabel komposis sintesis cDNA ... 53
6. Tabel bahan dan alat isolasi gen cDNA ... 54
7. Tabel komposisi dan reaksi cDNA ... 54
8. Tabel karakteristik subjek penelitian ... 58
9. Tabel gambaran hasil rontgen dan USG ... 58
10. Tabel Histopatologi sampel ... 59
11. Tabel Uji Chi Square ... 60
DAFTAR LAMPIRAN
No Judul Halaman
1. Lembar penjelasan mengenai penelitian ... 76
2. Lembar inform consent ... 77
3. Lembar kuesioner ... 78
4. Lembar data klinis dan histopatologi penderita ... 80
Abstrak
Kanker payudara adalah salah satu masalah utama pada wanita di seluruh dunia. Meskipun reseksi kuratif jelas, penyebaran metatasis selanjutnya menjadi masalah klinis utama pada sekitar 30% dari semua pasien kanker payudara.
Tujuan dari penelitian ini adalah untuk menilai keandalan klinis m-RNA mammaglobin sebagai penanda sirkulasi sel kanker pada pasien kanker payudara dan untuk mempelajari relevansi ekspresinya dalam darah. Untuk menentukan baik potensi dan batas-batas penanda untuk tujuan diagnostik, darah yang positif dianalisa dalam kaitannya dengan karakteristik klinis dan patologis.
Penelitian ini dilakukan terhadap 29 pasien kanker payudara yang dibagi menjadi dua kelompok yaitu 13 pasien kanker payudara dengan metastase dan 16 pasien kanker payudara tanpa metastase. 28 pasien kanker payudara adalah jenis karsinoma duktal invasif dengan 1 pasien berjenis karsinoma lobular invasif adalah. Pasien kanker payudara telah direklasifikasi sesuai dengan kelas histologis ke kelas I (5 pasien), kelas II (4 pasien) dan kelas III (13 pasien). Semua individu dalam studi ini menjadi sasaran deteksi MAG m-RNA dalam sirkulasi sel tumor dalam darah perifer menggunakan tehnik RT-PCR.
Hasil positif untuk mammaglobin dalam sampel darah terlihat pada 38%(5/13) pasien dengan metastasis tetapi tidak pada pasien non metatstatik. Ekspresi m-RNA mammaglobin berkorelasi dengan tumor metastatik (P = 0,011).MAG berlebih pada jaringan payudara secara signifikan positif pada tumor grade rendah (I dan II) dibandingkan yang grade tinggi (III).
Mammaglobin adalah penanda tumor spesifik kanker payudara yang dapat memprediksi prognosis kanker payudara dan hasil penelitian kami menunjukkan bahwa penanda bisa sebagai pemeriksaan yang kurang-invasif dalam mendeteksi kanker payudara metastase.
ABSTRACT
Breast cancer is a major problem among females all over the world. Despite apparent curative resection, subsequent development of metastatic spread presents a major clinical problem in about 30% of all breast cancer patients.
The aim of this study was to investigate the clinical reliability of mammaglobin m-RNA (MAG m-RNA) as a marker of circulating cancer cells in breast cancer patients and to study the relevance of its expression in blood. To define better the potential and limits of the marker for diagnostic purposes, blood positivity was analyzed in relation to clinical and pathological characteristics.
This study was conducted on 29 breast cancer patients divided into two groups, 13 breast cancer patients with metastase and 16 patients with non metastase. Most of the breast cancer patients were of the invasive ductal carcinoma type and 28 of them had associated areas of intraductal carcinoma with 1 was invasive lobular carcinoma type. Breast cancer patients were reclassified according to the histologic grade into grade I (5 patients),grade II (4 patients) and grade III (13 patients). All individuals included in this study were subjected to detection of MAG m-RNA in circulating tumor cells in peripheral blood using RT-PCR technique.
Positivity for mammaglobin in blood samples was observed in 38% of patients with metastatic but not in the non metatstatic patients. The presence of mammaglobin was correlated with metastatic tumor (P = 0.011).
MAG overexpression in breast tissue was significantly positive in low grade tumors (I and II) than in high grade ones (III).
MAG is a promising specific tumor marker of breast cancer that could predict the prognosis of breast cancer and Our results indicate that the marker could represent a potentially useful noninvasive tool to detect metatstatic breast cancer.
BAB I
PENDAHULUAN
1.1. Latar Belakang
Kanker payudara merupakan salah satu penyebab kematian yang tinggi pada
wanita di seluruh dunia (Canda et al., 2004). Insidensi kanker payudara cukup
meningkat, baik di negara maju maupun negara berkembang. Walau angka
kematiannya meningkat tidak sepesat insidennya, yang dikarenakan adanya upaya
deteksi dini dan kemajuan pengobatan namun metastase ke organ lain merupakan hal
yang menjadi masalah sangat serius (Notani, 2001).
Insiden kanker payudara pada wanita di seluruh dunia mencapai angka 23%
(1,38juta kasus) dari semua kasus baru kanker dan 14% dari seluruh kematian akibat
kanker pada tahun 2008. Dimana separuh dari kasus kanker payudara dan 60%
kematian diestimasi terjadi di negara-negara berkembang (Jemal et al.,2011)
Di Indonesia sendiri, angka kesakitan kanker pernah dilaporkan oleh Didid
Tjindarbumi tahun 2002, antara tahun 1988 sampai tahun 1991, angka kesakitan
kanker payudara (18%) menduduki peringkat 2 setelah kanker leher rahim (29%)
Oakley K.L. and Going J.J, 1995 menyebutkan bahwa pemeriksaan histopatologi
merupakan metode terpercaya dalam mendiagnosa lesi pada payudara, namun hal ini
sangat bergantung kepada cara pengambilan sampel dan kemampuan pembacaan
bergantung pada orang-perorang. Oleh karena itu diperlukan upaya yang
berkesinambungan untuk memperoleh biomarker yang lebih spesifik.
Identifikasi biomarker yang sensitif dan spesifik dari sel kanker payudara dalam
sirkulasi dan penentuan stadium berperan penting dalam manajemen terapi. Sampai
saat ini, beberapa macam tumor marker telah diteliti untuk mendeteksi sel kanker
payudara akibat banyaknya kasus metastase, tetapi banyak yang tidak spesifik karena
terekspresi pada kanker selain payudara. Karenanya, nilai diagnostiknya menjadi
terbatas (El-Sharkawy et al., 2007) Perkembangan alat pemeriksaan yang lebih
spesifik dan sensitif diharapkan akan dapat mendeteksi residu sel tumor yang
mungkin bermetastase dan untuk mengevaluasi hasil pengobatan (Bitisik et al.,2010)
Berbagai upaya telah dilakukan untuk mendeteksi keberadaan residu sel kanker,
antara lain dengan memanfaatkan Reverse transcriptase PCR dengan bahan dasar
epitel sel kanker payudara (CytoKeratin 19/CK-19, Cytokeratin 20/CK-20) dan juga
pemakaian marker khusus seperti Maspin. Namun pada penelitiannya, gen-gen ini
sangat rendah kadarnya pada darah tepi sehingga hasil transkripsinya sangat
diragukan (Cerveira et al.,2004)
Gen Human Mammaglobin (hMAM) ditemukan tahun 1996, merupakan anggota
uteroglobin. Dikenal sebagai mammaglobin-A, yakni glikoprotein yang mengandung
93 asam amino polipeptida. Fungsi selulernya tidak jelas diketahui. Namun
menariknya, ekspresinya hanya terbatas dalam epitel payudara. Hal yang paling
sehingga menjadikannya pemeriksaan yang kurang invasif bila dibandingkan dengan
pemeriksaan jaringan/biopsi (Bernstein et al, 2005)
Mammaglobin mRNA ada pada level yang tinggi dalam sel tumor payudara bila
dibandingkan dengan jaringan payudara yang bukan maligna (Raynor et al., 2002).
Deteksi hMAM dengan menggunakan RT-PCR diharapkan akan menjadi
pemeriksaan yang spesifik untuk mengidentifikasi sel maligna dalam sirkulasi darah
penderita kanker payudara dan akan menjadi target untuk mendiagnosa metastase
kanker payudara. Karenanya, akan dapat diharapkan akan menjadi marker kanker
payudara di masa mendatang (Ronchella et al., 2005)
1.2. Perumusan Masalah
Masalah dalam penelitian ini adalah: bagaimana gambaran ekspresi h-Mam di dalam darah penderita kanker payudara di kota Medan?
1.3. Tujuan Penelitian
1.3.1. Tujuan umum adalah
Untuk mendeteksi keberadaan h-Mam-RNA dengan PCR pada penderita baru
kanker payudara di kota Medan sebagai alat bantu diagnostik untuk mendeteksi
1.3.2. Tujuan khusus adalah :
a. Untuk mengetahui gambaran ekspresi h-Mammaglobin pada populasi penelitian.
b. Untuk mengetahui frekuensi stadium penderita pada populasi penelitian.
c. Untuk mengetahui hubungan antara ekspresi h-Mammaglobin dengan stadium
kanker payudara pada populasi penelitian.
1.4. Manfaat Penelitian
Hasil penelitian diharapkan bermanfaat untuk:
- Menambah wawasan bidang kesehatan untuk diagnostik, prognostik dan
prediktif serta penatalaksanaan terapi bagi penderita kanker payudara
- Memberi kemudahan bagi penderita dan dunia medis mengingat pemeriksaan
dengan menggunakan darah tepi, diperkirakan akan dapat menggantikan
BAB II
TINJAUAN PUSTAKA
2.1. Gambaran umum Kanker Payudara
2.1.1. Epidemiologi Kanker payudara
Kanker payudara merupakan salah satu jenis kanker yang paling umum pada
wanita dan merupakan penyebab kematian no 2 setelah kanker paru-paru (Canda et
al., 2004 dan Jemal et al., 2007).
Kejadian tahunan kanker payudara di seluruh dunia diperkirakan mencapai angka
satu juta kasus dengan sekitar 200,000 kasus di Amerika Serikat (27% dari semua
kanker pada wanita) dan sekitar 320,000 kasus di Eropa (31% dari semua kanker
pada wanita) (Stewart et al., 2004).
Di Amerika Serikat, kanker payudara masih merupakan jenis kanker yang paling
sering pada wanita, dengan sekitar 212,600 kasus baru didiagnosa setiap tahunnya
dan mengakibatkan kematian sebesar 15% dari semua kematian akibat kanker.
Sebagian besar kematian ini sebagai akibat dari metastase (Cristofanilli et al., 2005
dan Smigal et al., 2006).
Pada tahun 2007, diperkirakan ada 178.480 kasus baru kanker payudara invasif
terdiagnosis pada wanita. Jumlah kanker payudara baru pada tahun 2007 ini lebih
rendah dari perkiraan untuk tahun 2005. Hal ini mungkin disebabkan karena
penggunaan metode perhitungan yang baru, adanya alat estimasi baru yang lebih
akurat dan juga penurunan tingkat kejadian kanker payudara (American Cancer
Society, 2008).
Di Indonesia, kasus kanker payudara dilaporkan oleh Didid Tjindarbumi, 2002
menduduki peringkat kedua setelah kanker leher rahim, dimana angka kesakitan
Kanker payudara pada pria jarang terjadi, adapun jumlah kasusnya hanya 1% dari
semua kanker pada pria dan kurang dari 1% dari semua kasus kanker payudara yang
terdiagnosa. Etiologi kanker payudara laki-laki tidak jelas, diperkirakan tingkat
hormonal mungkin memainkan peranan penting dalam perkembangan penyakit ini
(Giordano, 2005).
2.1.2. Faktor-faktor resiko Kanker Payudara
Etiologi kanker payudara tidak diketahui secara jelas meskipun sejumlah faktor
resiko telah diidentifikasikan akan mempengaruhi perkembangan kanker payudara.
Faktor-faktor ini termasuk riwayat keluarga penderita kanker payudara, predisposisi
genetik, status menopause, riwayat menstruasi dan riwayat reproduksi (American
Gambar 2, Kanker Payudara.
2.1.2.a. Riwayat Keluarga:
Adanya riwayat keluarga merupakan faktor resiko yang paling penting dalam
perkembangan kanker payudara. Keturunan dari penderita kanker payudara
memiliki resiko peningkatan penyakit ini. Resiko ini meningkat sejalan dengan usia
saat terkena. Selain itu, ada kecenderungan individu keturunan tingkat pertama
akan beresiko lebih tinggi dibandingkan dengan keturunan tingkat dua (Loman et al.,
2.1.2.b. Kanker pada payudara Lain:
Armstrong et al. (2000) mengemukakan bahwa faktor resiko utama untuk
terkena kanker payudara primer adalah adanya riwayat pribadi kanker sebelumnya
pada payudara sisi yang lain. Namun, kanker kedua ternyata juga bisa muncul pada
payudara yang sama. Kebanyakan kanker payudara bisa timbul kembali dalam lima
tahun pertama setelah pengobatan. Pasien dengan tumor primer yang berdiameter
kurang dari 1 cm dan nodul aksila negatif mempunyai tingkat kekambuhan yang
Wanita dengan tumor jinak payudara mempunyai peningkatan resiko terkena
kanker payudara. Resiko ini bervariasi sesuai dengan gambaran subkategori
histologis seperti proliferatif atipik yang mungkin merupakan pencetus dari kanker
payudara (Terry and Rohan, 2002).
2.1.2.d. Umur:
Dewasa ini, wanita Amerika memiliki resiko terkena kanker payudara sebesar
12,3% (1 dari 8 wanita) selama kehidupannya. Sementara pada tahun 1970-an,
resiko seumur hidup terdiagnosa menderita kanker payudara adalah 1 dari 11
wanita. Peningkatan ini terjadi karena harapan hidup yang lebih lama, serta
penggunaan terapi sulih hormone (HRT-Hormon Replacement Therapy) jangka
panjang dan meningkatnya prevalensi obesitas (American Cancer Society, 2008).
2.1.2.e Riwayat Menstruasi dan Status Menopause :
Insiden kanker payudara meningkat sejalan dengan bertambahnya usia wanita,
tetapi lebih umum terjadi pada wanita pascamenopause (Miksicek et al., 2002).
Menopause yang tertunda akan mengakibatkan jumlah siklus ovulasi lebih panjang,
yang meningkatkan resiko kanker payudara. Pada sisi lainnya, pembedahan yang
mencetuskan menopause (ovariektomi atau histerektomi) sebelum usia 35 tahun
Meningkatnya usia menarche, usia yang muda pada kelahiran anak pertama dan
jumlah paritas yang tinggi mempunyai kaitan yang erat dengan penurunan resiko
kanker payudara pada populasi umum (Tryggvadottir et al, 2003). Wanita yang
menyusukan bayi selama 12 bulan atau lebih akan berkurang resiko terkena kanker
payudara. Namun, wanita yang melahirkan tetapi tidak menyusukan bayinya
mempunyai resiko lebih tinggi untuk terkena kanker payudara. Peningkatan resiko
juga terjadi pada wanita yang belum pernah hamil (Wrensch et al., 2003).
2.1.2.g - Hormon Eksogen:
Estrogen eksogen, baik dalam bentuk kontrasepsi oral kombinasi
(COC-Combined Oral Contraception) atau terapi sulih hormon (HRT), juga mengakibatkan
peningkatan resiko kanker payudara, namun hal ini tergantung pada durasi paparan
dan apakah estrogen digunakan tunggal atau dalam bentuk kombinasi dengan
progesteron (Antoine et al., 2004). Sebuah studi meta-analisis menunjukkan bahwa
pasca penggunaan COC selama 10 tahun, ditemukan adanya peningkatan resiko
sebesar 24% terkena kanker payudara (Connor dan Stuenkel, 2001).
2.1.2.h Faktor Resiko akibat gaya hidup:
yang dapat bertindak sebagai bahan mutagen, dan atau sendiri merupakan
promotor tumor, menyebabkan peningkatan aktivasi prokarsinogen.
h.2. Obesitas:
Peningkatan resiko terkena kanker payudara pada wanita dengan obesitas
diakibatkan oleh jumlah estrogen endogen yang lebih tinggi, sebab jaringan adiposa
merupakan sumber yang penting dari estrogen (McTiernan et al, 2003).
h.3. Kebiasaan diet:
Konsumsi tinggi lemak terutama lemak jenuh dikaitkan dengan peningkatan
resiko kanker payudara. Sementara jenis tertentu dari asam lemak tak jenuh ganda
(PUFA), omega-3 PUFA, tampaknya menjadi pelindung (Elahi et al., 2004)
Di sisi lain, konsumsi buah dan sayuran yang merupakan sumber bahan yang kaya
antioksidan alami, terbukti menurunkan resiko kanker secara umum, dan kanker
payudara pada khususnya. Efek protektif dilaporkan lebih menonjol pada wanita
pasca menopause (American Cancer Society, 2008).
h.4. Kurangnya aktivitas fisik:
Aktivitas fisik yang dilakukan mulai masa remaja sampai dewasa (12 - 50 tahun)
mengurangi resiko dengan cara menunda berlangsungnya menarche dan
memodifikasi kadar hormon secara biologis (Lee et al., 2001).
h.5. Penggunaan dan paparan Tembakau:
Yang terkait dengan tembakau adalah bahan karsinogeniknya (misalnya,
hidrokarbon aromatik polisiklik dan amina aromatik), memberikan hubungan yang
positif antara merokok dan resiko terkena kanker payudara (American Cancer
Society, 2008).
2.1.2.i Paparan Radiasi Pengion:
Di antara korban bom atom dan wanita yang terkena radiasi pengion sebagai
bagian dari pengobatan mereka, mempunyai peningkatan resiko terkena kanker
payudara bila usia muda telah terkena paparan (Frazier et al, 2003). Hal ini
disebabkan setelah usia menopause tercapai, maka terjadi penurunan proliferasi
jaringan, dimana sel yang rusak, gagal berkembang menjadi sel kanker setelah
terkena paparan. Sebaliknya, ketika seorang gadis usia muda terkena radiasi, ia
masih memiliki siklus menstruasi selama beberapa dekade, sehingga lebih mungkin
terjangkit semua jenis kanker termasuk kanker payudara
Karena kanker payudara adalah kanker yang paling sering didiagnosis pada
wanita dengan sekitar 7% dari kanker payudara diyakini berkaitan erat dengan
faktor keturunan, maka pengetahuan tentang kontrol genetik pertumbuhan sel
adalah penting, tidak hanya untuk memahami evolusi tumor tetapi juga untuk
diagnosis yang tepat, pengobatan, pemantauan, dan untuk pencegahannya (Ergul
and Sazci. 2000).
2.1.3.a – Mutasi gen pada Kanker Payudara familial.
Penelitian klinis agregasi kanker payudara familial mengidentifikasikan
setidaknya ada lima sindroma genetik dengan pola dominan autosomal yang
berkaitan dengan kanker payudara. Sindrom ini masing-masing memiliki kaitan
mutasi genetik yang muncul secara konsisten . Gen-gen yang terlibat termasuk gen
BRCA1 dan BRCA2 (sindroma kanker payudara - ovarium 1 dan 2), p53 (Sindroma
Li-Fraumeni , ge ATM utasi ataksia tela gie tasia , da PTEN pe yakit Cowde ’s
(Ergul and Sazci., 2000 dan Axilbund et al., 2011).
a.1. BRCA1 dan BRCA2:
Sebuah analisis yang diterbitkan pada tahun 1990 memperlihatkan bahwa ada
gen pada kromosom 17 yang mengakibatkan kanker payudara dalam sebuah
(Kanker Payudara) BRCA1 pada tahun 1994. Identifikasi gen BRCA2 yaitu gen kanker
payudara lainnya ada pada kromosom 13, dilaporkan sekitar 1 tahun kemudian.
(Brekelmans et al., 2001 dan Egul and Sazci., 2000).
Meskipun mutasi pada gen BRCAl dan BRCA2 telah dikaitkan dengan tingginya
insiden kanker payudara, fungsi yang tepat dari protein ini belum sepenuhnya
diketahui. Ada data yang mendukung pendapat bahwa fosforilasi protein (ATM)
akan mengaktifkan protein BRCAl sebagai respon atas kerusakan DNA. Selanjutnya,
BRCA1 mengalami fosforilasi membentuk kompleks dengan BRCA2 dan RAD 51,
mengaktifkan perbaikan DNA oleh rekombinasi homolog (Grebenchtchikov et al.,
2004).
Oleh karena itu asosiasi protein BRCAl dan BRCA2 dengan Rad 51 akan
mengontrol integritas genomik dan stabilitas ,karena Rad 51 diperlukan untuk
rekombinasi mitosis meiosis dan perbaikan kerusakan untaian ganda DNA (de la
hoya et al., 2006).
a.2. gen p53:
Gen P53 (protein 53kDa), terletak di kromosom 17 pada regio p13.1,
Kerusakan DNA, mengaktifkan p53, yang mengatur regulasi berbagai gen target
yang terlibat di dalam:
(I) Kontrol siklus sel: Biasanya dengan kerusakan atau stres pada DNA, p53
berakumulasi, mengtransaktivasi gen yang mengkode inhibitor p21 cyclin
dependent kinase, sehingga merangsang terjadi penghentian siklus sel.
(II) Perbaikan DNA: keberhasilan perbaikan DNA akan memungkinkan sel untuk
terus berfungsi secara normal.
(III) Apoptosis: Sel yang gagal memperbaiki kerusakan DNAnya akan mengalami
apoptosis.
Pada kanker payudara, mutasi p53 berkaitan erat dengan penyakit yang lebih
agresif dan memperburuk kelangsungan hidup secara keseluruhan, namun,
frekuensi ini lebih rendah pada kanker payudara dibandingkan tumor padat lainnya
(Gasco et al., 2002).
Pada kasus yang jarang, mutasi pada p53 menyebabkan kanker payudara yang
didiagnosa pada wanita sebelum usia 35 tahun. Bentuk kanker payudara familial ini
dikaitkan dengan sindrom Li-Fraumeni, yang selain terkena kanker payudara, juga
memiliki kaitan dengan kanker yang lain, seperti sarkoma jaringan lunak, tumor
multipel dan onset awalnya, terjadi pada masa kecil (De Jong et al., 2002 dan
Collado et al. 2004).
Gambar Apoptosis dari
:http://www.genome.jp/keggbin/show_pathway?scale=0.82&query=&map=hsa04210&scale=1.0&
a.3 Gen telangiectasia Ataksia (ATM) bermutasi:
Ataksia telangiectasia (AT) adalah gangguan resesif autosomal yang ditandai
dengan ataksia cerebellar, telangiektasis, cacat imunitas, dan adanya kecenderungan
untuk keganasan. Gen ATM mengkode protein yang terlibat dalam kontrol siklus sel
dan perbaikan DNA namun gen tunggal pada 11q dapat menyebabkan penyakit
(Ergul and Sazci., 2000 dan Axilbund et al., 2011).
a.4. Gen PTEN :
Mutasi pada gen PTEN(fosfatase dan homologi TENsin) bertanggung jawab
menyebabkan penyakit Cowden, yang di samping kanker payudara tampak adanya
beberapa hamartomas di kulit dan saluran pencernaan. Gen PTEN, terletak pada
kromosom 10Q, mengkode protein tirosin fosfatase dengan homologi tensin. Mutasi
somatik pada gen PTEN jarang terjadi pada kanker payudara (Ergul and Sazci., 2000
dan Axilbund et al., 2011)
2.1.4. Klasifikasi kanker payudara:
2.1.4.a - Histopatologi Jenis Kanker Payudara
WHO classification of Carcinoma of the breast
1. NonInvasive Carcinoma
Ductal Carcinoma in situ
Lobular Carcinoma in situ
2. Invasive Carcinoma
Invasive ductal carcinoma
Invasive lobular carcinoma
Mucinous carcinoma
Medullary carcinoma
Papillary carcinoma
Tubular carcinoma
Adenoid cyst carcinoma
Secretory (juvenile) carcinoma
Apocrine carcinoma
Carcinoma with metaplasia
Inflamatory carcinoma
Other (specify)
3.1. Paget’s Disease of the Nipple
(Wood W.C. et al., 2005)
2.1.4.b Klasifikasi TNM :
berdasarkan atribut morfologi utama tumor ganas yang dianggap mempengaruhi
prognosis penyakit: ukuran tumor primer (T), keberadaan dan tingkat keterlibatan
kelenjar getah bening regional (N), serta adanya metastasis jauh (M). International
Union Against Cancer (IUAC) menyajikan klasifikasi klinis kanker payudara
berdasarkan sistem TNM pada tahun 1958, dan American Joint Committee on
Cancer (AJCC) menerbitkan sebuah sistem staging kanker payudara berdasarkan
TNM dalam manual stadium kanker pertama mereka pada tahun 1977. Dan sejak
saat itu, revisi reguler telah dilakukan untuk memperlihatkan kemajuan besar dalam
diagnosis dan pengobatan. Dalam revisi tahun 1987, perbedaan antara versi AJCC
dan IUAC dari sistem TNM dihapuskan (Singletary and Connolly, 2006).
2.1.5. Staging Kanker Payudara:
Staging atau stadium kanker payudara bergantung pada kriteria klinis dan
patologis dimana hal ini berguna dalam pengobatan dan prognosis penyakit. Metode
staging yang digunakan saat ini tergantung pada sistem TNM.
Karena sistem TNM merupakan penggabungan dari AJCC dan IUAC (Singletary
and Connoly., 2006), maka tidak ada lagi perbedaan di antara keduanya.
2.1.6. Diagnosa Kanker Payudara
mamografi, ultrasonografi, pemeriksaan sitologi dan sejumlah teknik lainnya, tetapi
hasil dari masing-masing akhirnya memerlukan konfirmasi dengan pemeriksaan
histologis jaringan yang relevan (Margolese et al., 2003).
2.1.6.a. Diagnosa Klinis
:
a.1. Riwayat medis:
Sebagian besar keluhan tentang payudara bukan terkait kanker. Kondisi jinak
jauh lebih sering dari kondisi ganas, tetapi tanda-tanda dan gejala kanker tidak unik
sehingga sukar dibedakan dengan kondisi jinak. Untuk alasan ini, setiap gejala yang
berkaitan dengan payudara meningkatkan kemungkinan akan adanya kanker
(Margolese., 2003).
Riwayat medis meliputi evaluasi keluhan yang terkait dengan payudara, ini
meliputi:
a. Gejala pada lesi primer:
• Massa pada payudara ter asuk durasi, peru aha ukura , da se sasi yeri.
• Puti g / areola ya g erdarah.
• Ulkus atau ke eraha pada kulit payudara.
• I for asi te ta g asalah payudara sebelumnya, aspirasi ataupun biopsy
payudara.
• Jika pasie telah e gala i histerekto i, alasa u tuk operasi da apakah
ovarium telah diangkat.
• Riwayat terapi sulih hor o da ko trasepsi oral saat i i atau se elu ya.
• Riwayat reproduksi, usia menarche dan menopause serta tanggal periode
menstruasi terakhir.
• Riwayat keluarga ya g er at sa gat pe ti g, teruta a e ge ai payudara da
kanker ovarium, ini berkaitan dengan sindrom genetik kanker keluarga yang
mempengaruhi kanker payudara. (Margolese et al., 2003)
a.2. Pemeriksaan fisik:
Pemeriksaan fisik payudara meliputi inspeksi dan palpasi payudara dan dinding
dada serta kelenjar getah bening aksila supraklavikula. Ini harus dilakukan secara
sistemik dan profesional dengan lingkungan yang nyaman dan santai serta menjamin
privasi pasien. Pada wanita premenopause yang terbaik diperiksa adalah satu
minggu setelah onset haid terakhir mereka, yaitu ketika kekenyalan dan
Tanda-tanda fisik pada pasien dengan kanker payudara dapat mencakup satu
atau beberapa hal berikut:
a.2.1. Massa payudara:
Terdeteksi adanya massa payudara adalah keluhan yang paling umum yang
membuat wanita mencari nasihat medis. Kuadran luar atas payudara adalah tempat
lesi kanker yang paling sering. Kekenyalan massa, ketidakteraturan, perlekatannya
pada kulit, dan edema atau retraksi dari kulit di atasnya mengarah pada keganasan
(Raina et al., 2005).
a.2.2. Discharge pada puting:
Discharge puting spontan, baik dari satu payudara saja, dan terbatas pada satu
saluran meningkatkan kemungkinan kanker. Discharge akibat kanker biasanya
mengandung darah. Perubahan puting terkait dengan kanker berupa retraksi,
infiltrasi langsung, atau penyakit Paget. Penyakit Paget pada puting susu terjadi
karena sel-sel ganas yang menyerang epidermis puting. (Margolese et al., 2003).
a.2.3. Perubahan kulit:
Retraksi kulit diakibatkan pemendekan ligamen Cooper karena diinfiltrasi oleh
mungkin disertai dengan kemerahan. Juga nodul satelit dermal menandakan
penyebaran ke kulit (Margolese et al., 2003).
2.1.6.b. Diagnosa secara radiologis:
b.1. Mammografi:
b.2. USG (sonografi):
b.3. Magnetic Resonance Imaging (MRI):
2.1.6.c. Aspirasi Jarum Halus:
Aspirasi jarum halus (FNA) dilakukan untuk membedakan kista dengan tumor
padat dan untuk memperoleh spesimen sitologi. Jika cairan yang diperoleh, maka
kista dievakuasi total. Hilangnya massa yang teraba secara keseluruhan tanpa
perdarahan (haemocult-negatif) merupakan indikasi dari kista sederhana (Giard and
Herman, 1992).
2.1.6.d. Biopsi:
Biopsi dapat berupa
-. Biopsi kulit:
-. Biopsi inti:
Pemeriksaan laboratorium yang digunakan untuk mendiagnosa kanker payudara
biasanya diklasifikasikan sebagai berikut:
e.1. Pemeriksaan laboratorium umum:
Ini digunakan untuk mengetahui kondisi umum pasien. Pemeriksaan ini
termasuk hitung darah lengkap, laju endap darah, fungsi ginjal dan fungsi hati, asam
urat, dan penanda tulang seperti kalsium, fosfor dan fosfatase alkali (Margolese et
al., 2003).
e.2. Tumor marker payudara (Harris et al.,2007)
Tabel berikut memuat tumor marker yang lazim diperiksa untuk membantu
menegakkan diagnosa pada sangkaan suatu kanker payudara:
endokrin.
Karena kanker payudara adalah kanker yang menyebabkan kematian yang tinggi
pada wanita di negara-negara di seluruh dunia, maka program skrining telah
diperkenalkan untuk memfasilitasi temuan kasus di kalangan wanita tanpa gejala
terutama yang teridentifikasi dengan faktor risiko(Elmore et a.l, 2002. Dan Smigal et
al., 2006).
Tujuan dari skrining kanker payudara adalah deteksi dini keganasan pada tahap
yang diharapkan dapat menurunkan angka kematian (Autier, 2002).
Tumor marker adalah suatu zat yang dapat dideteksi dalam jumlah yang lebih
tinggi pada urin, darah atau jaringan dari pasien penderita kanker. Zat ini dapat
berupa protein, enzim, bahan biokimia atau antigen (Henry and Hayes, 2006).
2.2.2. Kepentingan klinis:
Tumor marker dapat dihasilkan baik oleh kanker sendiri atau oleh tubuh sebagai
respon terhadap kanker. Secara umum, kadar penanda tumor lebih rendah pada
tahap awal penyakit (tapi masih lebih tinggi dari normal) dan meningkat pada
penyakit tahap lanjut. Selanjutnya, titernya turun sebagai respon terhadap
pengobatan dan meningkat kembali ketika kanker berkembang (Henry and Hayes,
2006).
Namun, Perkins et al. (2003) menyatakan bahwa penanda tumor tidak cukup
spesifik untuk digunakan sendiri dalam mendiagnosa kanker. Kadar penanda tumor
dapat meningkat pada orang dengan penyakit jinak, selain itu mereka tidak
meningkat pada setiap orang dengan kanker, terutama mereka dengan stadium
awal penyakit.
2.2.3. Klasifikasi:
Sejumlah besar penanda ada pada kanker payudara .Penanda ini dapat
2.2.3.a. Penanda Konvensional:
Ada beberapa penanda tumor berbasis serum untuk kanker payudara, seperti CA
15-3, CA 27-29, CEA, dan CA 19-9, namun penanda konvensional ini tidak sensitif
dan tidak spesifik. Selain itu, mereka tidak dapat digunakan sebagai faktor
prognostik independen. Penanda yang paling banyak digunakan adalah CA 15-3 dan
CEA (Duffy, 2006).
a.1. Carcinoembryonic Antigen (CEA):
Antigen Karsino Embrionik diidentifikasi pada tahun 1965 oleh Gold dan
Freedman, sebagai antigen pertama manusia yang terkait dengan penyakit kanker,
dan merupakan salah satu penanda tumor yang paling banyak digunakan sampai
saat ini. Awalnya dianggap spesifik untuk kanker usus besar tetapi penelitian
berikutnya membuktikan keragaman fungsinya. Dihasilkan oleh jaringan kanker
payudara yang kemudian disekresikan ke dalam darah dan cairan tubuh. Ditemukan
juga bahwa CEA konsentrasi tinggi preoperatif, berhubungan dengan prognosa yang
buruk pada kanker payudara (Duffy, 2006).
a.2. Karbohidrat antigen (CA 15-3):
memantau dan mendeteksi kekambuhan pada pasien yang didiagnosa dengan
kanker payudara, namun American Society of Clinical Oncology (ASCO) tidak
membenarkan penggunaan rutin CA 15-3 pada pasien yang sebelumnya terdiagnosis
asimtomatik karena kurangnya kepekaan dan efektivitas rendah CA 15-3 untuk
deteksi dini kekambuhan (30% dari pasien dengan penyakit berulang ternyata
levelnya tidak meningkat, sementara 8% tanpa kekambuhan terdeteksi ada) (Duffy,
2006)
CA 15-3 ternyata juga terdeteksi pada pasien dengan kanker saluran
pencernaan, kanker paru-paru, kanker ovarium, kanker serviks, kanker prostat dan
kanker pankreas. Oleh karena itu, CA 15-3 tidak cukup spesifik sebagai penanda
untuk mendeteksi kasus kanker payudara (Jones, 1999).
2.2.3.b. Penanda Diagnostik:
O'Brien (2002) mengemukakan bahwa penanda baru seperti mammaglobin, telah
memberikan harapan sebagai penanda tambahan kanker payudara primer dan juga
digunakan untuk mendeteksi metastase tersembunyi. Sensitivitasnya mencapai 86%.
Deteksi dini sel-sel kanker payudara yang beredar dalam sirkulasi dengan metode
morfologi telah ditingkatkan menjadi metode sensitif berbasis PCR (Bae et al.,2000).
wawasan tentang perilaku biologis dari tumor primer individu, tetapi juga dapat
memberikan informasi prognostik yang berharga yang dapat dengan mudah
dipantau sepanjang perjalanan penyakit. Penanda epigenetik, seperti sekuens
metilasi DNA, akan memungkinkan deteksi kanker payudara tanpa bantuan
mammografi.
2.2.3.c. Penanda prognosis:
Penanda prognosis menunjukkan kemungkinan hasil seperti kekambuhan tumor
atau kelangsungan hidup pasien, terlepas dari pengobatan yang diterima pasien
(Ross et al., 2003.).
Duffy (2006) menyatakan bahwa fitur kunci dari penanda prognostik yang
berguna secara klinis termasuk kemudahan dan keandalan pemeriksaan; konfirmasi
bahwa jenis perawatan yang digunakan tidak mempengaruhi makna prognostiknya;
dan bahwa penanda menyediakan informasi hasil penyakit yang independen dari
status faktor klasik lainnya.
Gen HER-2 diamplifikasi atau diekspresikan sebesar 20-30% dari semua kanker
payudara invasif. Amplifikasi atau ekspresi berlebihan umumnya dikaitkan dengan
adalah untuk melihat respon hormon pada kanker payudara, namun pasien dengan
ER positif cenderung memiliki prognosis yang lebih baik daripada ER-negatif pasien,
setidaknya untuk 5-6 tahun pertama setelah diagnosis awal (Duffy, 2006).
Pasien dengan nodul negatif pada aksila dan dengan UPA dan PAI-1 level rendah,
memiliki probabilitas rendah terkena penyakit berulang dan dengan demikian akan
dapat mengurangi biaya kemoterapi tambahan. (Harbeck et al., 2002).
2.2.3.d. Penanda prediktif:
Sebuah penanda prediktif dapat didefinisikan sebagai faktor yang menunjukkan
sensitivitas atau resistensi terhadap pengobatan tertentu. Ada dua jenis penanda
prediktif: Penanda yang memprediksi kemungkinan bahwa kanker payudara akan
berkembang pada wanita yang saat ini bebas penyakit (penanda predisposisi); dan
penanda yang dapat memprediksi apakah suatu kasus baru atau kasus kekambuhan
dapat merespon terapi tunggal atau kombinasi (Ross et al, 2003 dan Duffy., 2005).
d.1. Penanda predisposisi:
Peto (2002) menyatakan bahwa kanker payudara familial meliputi sekitar 25%
dari semua kasus penyakit pada wanita yang berusia kurang dari 30 tahun. Kelainan
genetik baik BRCA 1 atau BRCA2 tampaknya mengakibatkan sekitar 90-95% dari
d.2. Prediksi respon terhadap terapi:
Status HER-2/neu pada kanker payudara yang baru didiagnosa dapat berfungsi
baik sebagai faktor prognostik yang berdiri sendiri dan sebagai faktor prediktif untuk
respons terhadap terapi trastuzumab (Ross et al., 2003). Antibodi monoklonal yang
diarahkan terhadap HER-2. Ketika diberikan dengan kemoterapi untuk kanker
payudara lanjut yang HER-2-positif, menunjukkan untuk peningkatan maupun
kelangsungan hidup secara keseluruhan (25,1 vs 20,3 bulan, p = 0,046) dibandingkan
dengan kemoterapi saja (Slamon et al., 2001).
Menurut pedoman Eropa (EGTM) dan Amerika (ASCO), pemeriksaan ER harus
dilakukan pada semua pasien dengan kanker payudara (Molina et al, 2005). PR harus
diperiksa bersama dengan ER, karena pasien yang memiliki kedua reseptor lebih
mungkin menerima manfaat dari terapi hormon dibandingkan mereka yang memiliki
ER tapi kurang PR. Juga penemuan modulator respon estrogen dan aromatase
inhibitor, telah menambahkan strategi baru untuk mengevaluasi tumor pada terapi.
2.3. Mammaglobin
Gen mammaglobin manusia (h-MAM) mengkode sekresi protein
manusia dan simpanse dan tidak ada pada genom mamalia lain (Watson et al.,
1998).
2.3.1. Gen Mammaglobin manusia:
Watson dan Fleming tahun 1996, mengidentifikasikan sebuah gen baru yang
hanya terdapat dalam jaringan payudara. Gen ini, yang dikenal sebagai
mammaglobin (MG), mengkodekan protein dengan 93 asam amino dan massa
molekul seberat 10.5kDa (Watson and Fleming, 1996).
Gen h-MAM dipetakan pada kromosom 11q12.3-q13.1; kromosom yang
h-MAM terdiri dari tiga ekson (119 bp, 188 bp dan 199 bp) dan dua intron (603 bp dan
1888 bp) (Watson et al., 1998 dan Cerveira et al. 2004).
Gen h-MAM menampilkan dua karakteristik yang menunjukkan bahwa
ekspresinya relevan dengan biologi kanker payudara. Pertama, analisa Nothern blot
dan analisa RT-PCR menunjukkan bahwa ekspresi gen h-MAM terbatas pada kelenjar
air susu. Kedua, kadar mRNA mammaglobin yang tinggi hanya muncul pada sel
tumor payudara (Watson et al., 1998. dan Raynor et al., 2002) .
2.3.2. Kimia dari Protein Mammaglobin:
Mammaglobin-A berukuran sangat kecil, terglikosilasi tinggi,dan secara aktif
mensekresi 10,5 kDa glikoprotein. Mammaglobin-A memiliki 93-asam amino urutan
polipeptida dan dengan 19 asam amino hidrofobik urutan sinyal peptida (Span et al,
2004).
Mammaglobin-A adalah anggota dari keluarga protein sekretori epitel, dikenal
dengan nama uteroglobin, terletak pada kromosom 11q12.2 (Span et al., 2004). Ada
dua fungsi utama uteroglobin dan sekretoglobin lain yang paling sering dipelajari.
Fungsi pertama adalah pengikatan ligan, karena mereka dapat mengikat steroid dan
Mammaglobin-A alamiah membentuk suatu heterodimer dengan lipophilin-B
(anggota keluarga uteroglobin yang diekspresikan dalam jaringan payudara dan
jaringan lain), yang dikenal sebagai kompleks protein mammaglobin (mammaglobin
/ lipophilin-B) dalam suatu ikatan kovalen, dan dimerisasi ini sangat penting untuk
stabilisasi protein mammaglobin-A. Lipophilin-B mRNA diekspresikan dalam 70%
tumor payudara dan menunjukkan korelasi kuat dengan profil ekspresi mRNA dari
mammaglobin (Carter et al., 2003).
2.3.3. Kegunaan klinis:
2.3.3.a. Mammaglobin-A sebagai Marker untuk Kanker Payudara:
Ekspresi Mammaglobin-A merupakan penanda sensitif dan spesifik untuk sel-sel
epitel payudara neoplastik dan memberikan bukti yang cukup menjanjikan sebagai
penanda molekuler untuk deteksi dini, staging, prognosis, dan/atau pemantauan
kekambuhan kanker payudara(El-Sharkawy et al., 2007; Bernstein et al., 2005; Silva
et al., 2002).
Ekspresi Mammaglobin merupakan faktor prognostik independen yang kuat
untuk kekambuhan atau bebasnya pasien dari kanker payudara primer. (Núñez-Villar
et al., 2003 dan Span et al., 2004).
a.1.a Ekspresi spesifik pada Payudara:
Ekspresi gen Mammaglobin tidak terdeteksi pada jaringan epitel rahim, prostat,
kolon, paru maupun ovarium. Selain dari kelenjar susu pada payudara, mRNA
mammaglobin tidak dapat dideteksi dalam jaringan non neoplastik lainnya. Hasil ini
menunjukkan potensi penggunaan ekspresi gen mammaglobin sebagai penanda
yang sangat spesifik untuk kanker payudara (Bernstein et al., 2005).
Pada tumor payudara primer, peningkatan ekspresi mammaglobin bertepatan
dengan kejadian metaplasia. Dalam jaringan payudara jinak dengan epitel apokrin
metaplastik, immunoreaktivitas mammaglobin tampak di dalam epitel maupun
dalam cairan kista apokrin. Kekhususan pola-pola pewarnaan imunohistokimia (IHC)
yang positif didokumentasikan oleh sinyal yang berasal dari spesimen identik yang
diinkubasi dengan serum kelinci praimun atau antiserum prainkubasi
antimammaglobin (Watson et al., 1999 and Gillanders, 2005).
Ada beberapa penelitian yang menggunakan mammaglobin untuk mendeteksi
sel-sel metastase tumor payudara dalam darah, kelenjar getah bening, sumsum
tulang (Zehentner et al., 2004) dan paru-paru (Koga et al., 2004).
Penelitian-penelitian ini menunjukkan hasil yang menjanjikan untuk penggunaan mammaglobin
kanker payudara berbasis mammaglobin, misalnya dengan menargetkan tumor
kanker payudara dengan antibodi mammaglobin, imunoterapi dengan target
mammaglobin dan terapi vector gen dengan mammaglobin sebagai promotor
ekspresi Bax, yang akan membantu apoptosis sel tumor payudara (Sjödin, 2005).
a.1.b. Kontrol ekspresi pada subyek sehat dan payudara non-kanker:
Penanda molekuler selain h-MAM, terekspresi pada sel-sel normal dalam darah
tepi (Peripheral Blood/PB) atau sumsum tulang (Bone Marrow/BM) subyek sehat,
dan pada pasien dengan keganasan hematologi. Tidak seperti h-MAM, mereka
tampaknya tidak cukup spesifik untuk digunakan untuk mendeteksi sel-sel kanker
payudara bekas (Corradini et al., 2001).
Transkripsi h-MAM tidak dapat dideteksi dalam sampel PB dari 180 orang wanita
sehat, sehingga, ia tidak memiliki hasil positif palsu (spesifisitas 100%) dalam
kelompok tersebut. Selain itu, transkripsi h-MAM menunjukkan spesifisitas 97%
pada pasien dengan keganasan lain di luar kanker payudara. 3% positif palsu yang
tersisa di miliki keganasan limfoid (Leukemia limphobalstik akut, limfoma sel mantel
dan karsinoma timus (Grunewald et al., 2000; Silva et al., 2002; Cerveira et al., 2004;
dan Zehentner et al., 2004.).
Menggunakan metode pewarnaan IHC, Watson et al. (1999) menunjukkan bahwa
80% dari karsinoma sel duktal memperlihatkan pewarnaan yang kuat pada protein
mammaglobin. Menariknya, hasil penelitian juga mengungkapkan bahwa pewarnaan
dapat membedakan mana tumor yang berdiferensiasi baik (78%), berdifensiasi
sedang (67%), dan berdiferensiasi buruk(63%).
Menggunakan RT-PCR assay, Corradini et al. (2001) mempelajari ekspresi HER-2
dan h-MAM dari tiga puluh spesimen bedah yang diperoleh dari kasus yang
didiagnosa secara histologi merupakan kanker payudara primer. Ekspresi penanda
yang ada, berkisar 63% untuk HER-2 dan 97% untuk h-MAM, hal mana menunjukkan
sensitivitas superior dari h-MAM atas penanda lainnya.
a.2.b. mRNA Mammaglobin dalam darah perifer pasien kanker payudara:
Insiden terdeteksinya transkripsi mRNA h-MAM sampel darah tepi pasien kanker
payudara dipelajari oleh Zach et al. (1999). Hasil positif dicatat dalam 28% pasien
pada saat diagnosis, 49% pasien dengan penyakit metastase, dan 6% dari pasien
yang terbebas penyakit setelah kemoterapi jangka panjang untuk stadium I hingga
III.
HER-2 dan CK-19 tidak berkorelasi dengan salah satu fitur klinis atau patologi kanker
payudara ini. Dalam konteks spesifisitas diagnostik, transkripsi h-MAM tidak tampak
pada sampel darah relawan sehat atau pasien dengan keganasan hematologi.
Sebaliknya, HER-2 dan CK-19 yang diperiksa dengan nested RT-PCR memperlihatkan
hasil positif palsu yang tinggi. Transkripsi HER-2 dan CK-19 terdeteksi pada 25% dan
10% masing-masing pada pasien dengan keganasan hematologi serta CK-19
ditemukan dari 39% sukarelawan yang sehat.
Penelitian lebih lanjut juga dilakukan oleh Zehentner et al. (2004). Menggunakan
real time RT-PCR, mRNA mammaglobin terdeteksi pada 61% sampel darah perifer
(PB) dari pasien yang secara histologis terbukti kanker payudara. Deteksi
Mammaglobin tidak berkorelasi dengan usia, paritas, atau status menopause
penderita kanker payudara yang diperiksa.
a.2.c. Sirkulasi protein Mammaglobin dalam serum pasien kanker payudara:
Zehentner et al. (2004) mencatat bahwa protein mammaglobin yang beredar
terdeteksi pada 54/142 sampel serum wanita dengan kanker payudara dengan
spesifisitas 97% pada kontrol sehat.
a.2.d. Ekspresi mammaglobin pada kelenjar getah bening dari pasien kanker
Mammaglobin, suatu penanda spesifik mRNA jaringan, terdeteksi lebih dari 60%
kelenjar getah bening pasien dengan kanker payudara metastatik, tapi tidak pada
kelenjar getah bening normal dari pasien non-kanker (Watson et al., 1999).
Hasil biopsi sentinel kelenjar getah bening (SLN) sangat prediktif menunjukkan
keterlibatan kelenjar getah bening aksila pada kanker payudara. Analisa SLN saat
operasi dapat mengurangi biaya dan komplikasi, namun, metode histopatologi yang
ada kurang standar dan menunjukkan kurangnya sensitivitas. Metode molekuler
yang cepat dapat meningkatkan diagnose metastase SLN intraoperatif (Backus et al.,
2005).
Backus et al. (2005) mengidentifikasi tujuh penanda untuk mendeteksi metastase
kanker payudara. Hasilnya dipakai untuk mengidentifikasi metastase klinis dalam
kelenjar getah bening dengan menggunakan analisa RT-PCR pada SLN dari 254
pasien kanker payudara. Kombinasi optimal dua gen, mammaglobin dan cytokeratin
19, terdeteksi secara klinis bermetastase dalam pemeriksaan pada SLN payudara
dengan sensitivitas 90% dan spesifisitas 94%. Mereka menyarankan pemeriksaan
molekuler intraoperatif menggunakan penanda tersebut yang memiliki potensi
secara signifikan mengurangi kebutuhan operasi kedua untuk pasien yang menjalani
mRNA Mammaglobin terdeteksi pada 64% dari aspirasi sumsum tulang dari
pasien kanker payudara dengan metastase (Corradini et al., 2001 dan Silva et al,
2002). Ekspresi menggunakan RT-PCR untuk penanda kanker payudara dari aspirasi
sumsum tulang(BM) berkisar dari 0% untuk CEA dan 63% untuk CK-19. Tidak seperti
h-MAM, penanda lainnya menunjukkan hasil positif palsu yang tinggi (Mikhitarian et
al., 2008).
a.2.f. Ekspresi Mammaglobin pada efusi serosa:
Passebosc-Faure et al. (2005) mengevaluasi panel penanda molekuler untuk
deteksi sel kanker pada efusi serosa dan untuk menentukan nilai mereka sebagai
penunjang transkripsi RT-PCR pada pemeriksaan sitologi. Pada RT-PCR sebanyak 114
pasien dengan efusi serosa yang berasal dari 71 pasien dengan tumor dan 43 pasien
dengan penyakit jinak dinilai ekspresi antigen Carcinoembryonic (CEA), sel epitel
molekul adhesi (Ep-CAM), E-kaderin (CDH1), mammaglobin B, musin 1 (MUC1)
isoform MUC1/REP, MUC1 / Y dan MUC1 / Z, calretinin (CALB2), dan gen tumor
Wilms. CEA dan mammaglobin secara khusus terekspresi pada keganasan epitel, dan
mammaglobin terutama terekspresi pada efusi dari payudara karsinoma (spesifitas
Mereka menyimpulkan bahwa analisa RT-PCR dari CEA, Ep-CAM, dan
mammaglobin-B pada efusi serosa bisa menjadi tambahan yang bermanfaat untuk
sitologi diagnosa keganasan (Passebosc-Faure et al., 2005).
2.3.4. Mammaglobin dalam Perbandingan dengan Penanda Kanker Payudara yang
digunakan saat ini:
Mammaglobin menjadi penanda yang sangat menjanjikan untuk aplikasi
pengelolaan kanker payudara. Sangat spesifik untuk jaringan epitel payudara,
sementara penanda lain menunjukkan ekspresi dalam jaringan selain payudara
(Corradini et al., 2001).
Overekspresi HER-2 juga ditemukan dalam keganasan yang lain selain payudara,
seperti karsinoma ovarium(25-30%), adenokarsinoma duktus pankreas (24%),
karsinoma sel skuamosa kepala dan leher(24%), adenokarsinoma lambung (15,2%),
dan karsinoma kolorektal (3%) (Hellstrom et al., 2001).
Namun demikian, penanda di luar mammaglobin diekspresikan secara positif
palsu dalam kontrol negatif; karenanya, penggunaannya sebagai penanda untuk
kanker payudara masih dipertanyakan, dimana saat ini sangat dibutuhkan penanda
2.3.5. Metode Assay:
2.3.5.a. Pewarnaan pada imunohistokimia (IHC):
Analisis imunohistokimia rutin dilakukan melalui sisntesa peptida yang sesuai
dengan peptida 16-residu (EVFMQLIYDSSLCDLF) pada urutan protein terminal C
mammaglobin yang berkonjugasi pada karier(Carrier) yang kemudian disuntikkan ke
kelinci untuk menghasilkan antibodi antimammaglobin pada kelinci poliklonal.
Reagen ini digunakan dalam survei besar tumor payudara primer dari berbagai kelas
dan jenis histologi. Kekhususan dari antibodi yang dihasilkan dikonfirmasi dengan
analisis Western blot dari beberapa cell-line tumor payudara manusia dan kanker
payudara primer manusia yang diperiksa sebelumnya untuk ekspresi mRNA
mammaglobin(Watson et al, 1999 dan Gillanders, 2005).
Pola pewarnaan mammaglobin dominan tersebar dalam sel tumor dan
sitoplasma, meskipun beberapa sel menunjukkan pewarnaan lokal yang intens
berdekatan dengan nukleus. Dalam jaringan payudara nonneoplastik, sel-sel epitel
positif terlihat jarang dan tersebar dalam lobulus asinus tipe I dan tipe II dan dalam
sel-sel kolumnar dari duktus terminal (Watson et al, 1999 dan Gillanders, 2005).
2.3.5.b. RT-PCR:
dengan pendekatan yang lebih lugas: satu langkah RT-PCR(Sintesis cDNA dengan
primer spesifik MGB –I dan PCR tunggal dalam reaksi yang sama, diikuti oleh
nested-PCR dengan primer MG3 dan MG4 dalam tabung reaksi dingin yang sama sepanjang
waktu untuk mencegah amplifikasi non-spesifik). Semua kasus yang dipelajari dalam
rangkap dua, dengan analisa simultan dari kontrol negatif (donor darah), kontrol
positif (jaringan payudara) dan kontrol air. Primer untuk nested-PCR dan PCR tunggal
berasal dari sekwens dengan nomor akses Genbank U3314710 dan dirancang
membatasi rentang ekson-ekson untuk mencegah amplifikasi DNA genomik.
Untuk memeriksa integritas setiap sampel mRNA dan cDNA, dilakukan amplifikasi
gen kontrol beta-2-mikroglobulin (B2M; Genbank nomor akses NM004048) satu
putaran tunggal PCR dengan kondisi yang identik untuk primer spesifik MGB-I
(Cerveira et al., 2004).
Kemampuan deteksi metastase tersembunyi oleh RT-PCR sangat sensitif, yakni
mampu mendeteksi sedikitnya satu salinan RNA untuk dikopi menjadi gen yang
diekspresikan sampai 1.000 kopi / sel. Penggunaan kuantitatif real-time-PCR
berdasarkan ambang batas pada sampel klinis, mengakibatkan ekspresi signifikan
tingkat klinis RNA sehingga hasil positif palsu menjadi minimal (Backus et al., 2005).
kuantitasi otomatis dari amplifikasi produk.. Nilai m-RNA yang diukur, dibandingkan
dengan nilai dari h-MAM yang mengekspresikan kurva standar cDNA yang diperoleh
dari cell-line EFM-192 yang spefifik terhadap adenokarsinoma payudara (Zehentner
et al., 2004 and Backus et al., 2005 ).
TaqMan probe dirancang untuk annealing regio internal dari produk PCR, dan
mereka mengandung pewarna reporter berpendar yang letaknya berdekatan
dengan pewarna quencher. Ketika probe TaqMan berpendar pada panjang
gelombang yang tepat, pewarna reporter teraktivasi, sehingga, fluoresensi ini
ditangkap oleh quencher sepanjang probe utuh. Quenching ini disebabkan energi
resonansi transfer fluoresensi (FRET), di mana energi fluoresensi dari fluorophore
ditransfer ke quencher. Namun, ketika polimerase TAQ-DNA dengan aktivitas
5'exonuklease yang menyentuh probe, pewarna reporter dilepaskan dari quencher
dan dapat mulai berpendar. Deteksi akumulasi produk PCR dipantau oleh
peningkatan fluoresensi. Yang penting, pembelahan probe hanya terjadi jika probe
dihibridisasi pada target, yang memungkinkan amplifikasi hanya terjadi bila adayang
BAB III
METODOLOGI PENELITIAN
3.1. Jenis Penelitian
Penelitian ini adalah suatu penelitian deskriptif analitik dengan menggunakan
desain cross sectional.
3.2. Tempat Penelitian
Pengisian kuesioner oleh subjek penelitian, pengambilan data hasil pemeriksaan
imaging (foto rontgen, USG dan hasil lainnya),pengambilan darah tepi, tanda tangan
informed consent dilakukan di Rumah Sakit Pirngadi dan praktek dokter swasta.
Pemeriksaan ekspresi mRNA Mammaglobin dengan metode PCR (Polymerase Chain
Reaction) dilakukan di Laboratorium Terpadu FK USU.
3.3. Waktu Penelitian
3.4 Populasi Penelitian
Populasi penelitian adalah wanita yang terdiagnosa kanker payudara dengan
metastase dan non metastase yang berkunjung ke praktek dokter yang menangani
terapi kanker dan RS Pirngadi. Subjek mendapatkan informasi tentang penelitian ini
serta bersedia menjadi subjek penelitian.
3.5. Sampel Penelitian
Penentuan sampel dengan menggunakan tehnik consecutive sampling. Subjek
harus memenuhi persyaratan kriteria inklusi dan eksklusi yang diperoleh dengan
metode wawancara, hasil pemeriksaan klinis dan imaging, hasil histopatogi serta
pengisian kuesioner (Lembar wawancara)
Kriteria inklusi:
Wanita penderita baru kanker payudara dengan metastase yang belum
menjalani kemoterapi berdasarkan riwayat klinis, histopatologi dan hasil
imaging seperti foto X-Ray, USG, CT Scan.
Wanita penderita non metastase yang belum maupun sudah menjalani
kemoterapi
Menandatangani informed consent.
Besar sampel:
Besar sampel ditentukan dengan menggunakan rumus
n
:
n
=
27,31822 digenapkan menjadi 28 sampelKeterangan :
Zα = nilai distribusi normal baku (table Z) pada α tertentu = 1,96 P = proporsi kategori variable yang diteliti = 80% (0,8)
Q = 1 – P = 1-0,8 = 0,2 d = presisi 15% (0,15)
3.6. Variabel Penelitian
3.5.1. Variabel bebas, yaitu ekspresi dan non ekspresi mRNA mammaglobin.
3.5.2. Variabel tergantung, yaitu kanker payudara metastase dan non metastase.