EFEK KOMBINASI ALGINAT DENGAN OMEPRAZOL
TERHADAP PENYEMBUHAN ULKUS LAMBUNG TIKUS
YANG DIINDUKSI DENGAN ASPIRIN
SKRIPSI
Diajukan untuk melengkapi salah satu syarat untuk memperoleh gelar Sarjana Farmasi pada Fakultas Farmasi
Universitas Sumatera Utara
OLEH:
Sukma Bahri Sihotang
NIM 111501119
PROGRAM STUDI SARJANA FARMASI
FAKULTAS FARMASI
UNIVERSITAS SUMATERA UTARA
MEDAN
EFEK KOMBINASI ALGINAT DENGAN OMEPRAZOL
TERHADAP PENYEMBUHAN ULKUS LAMBUNG TIKUS
YANG DIINDUKSI DENGAN ASPIRIN
SKRIPSI
Diajukan untuk melengkapi salah satu syarat untuk memperoleh gelar Sarjana Farmasi pada Fakultas Farmasi
Universitas Sumatera Utara
OLEH:
SUKMA BAHRI SIHOTANG
NIM 111501119
PROGRAM STUDI SARJANA FARMASI
FAKULTAS FARMASI
UNIVERSITAS SUMATERA UTARA
MEDAN
PENGESAHAN SKRIPSI
EFEK KOMBINASI ALGINAT DENGAN OMEPRAZOL
TERHADAP PENYEMBUHAN ULKUS LAMBUNG TIKUS
YANG DIINDUKSI DENGAN ASPIRIN
OLEH:SUKMA BAHRI SIHOTANG NIM 111501119
Dipertahankan di hadapan Panitia Penguji Skripsi Fakultas Farmasi Universitas Sumatera Utara
Pada Tanggal : 3 September 2015
Disetujui Oleh:
Pembimbing I, Panitia Penguji,
Prof. Dr. Hakim Bangun, Apt. Prof. Dr. Karsono, Apt. NIP 195201171980031002 NIP 195409091982011001
Prof. Dr. Hakim Bangun, Apt. Pembimbing II, NIP 195201171980031002
dr. Alya Amila Fitrie, M.Kes., Sp.PA Dr. Kasmirul Ramlan Sinaga, M.S., Apt. NIP 197610042001122002 NIP 195504241983031003
KATA PENGANTAR
Puji dan syukur kepada Tuhan Yang Maha Kuasa yang telah melimpahkan
anugerah dan kemurahan-Nya sehingga penulis dapat meyelesaikan skripsi yang
berjudul “Efek Kombinasi Alginat dengan Omperazol terhadap Penyembuhan Ulkus Lambung Tikus yang Diinduksi dengan Aspirin”. Skripsi ini diajukan sebagai salah satu syarat guna memperoleh gelar
Sarjana Farmasi dari Fakultas Farmasi Universitas Sumatera Utara.
Pada kesempatan ini penulis hendak menyampaikan rasa hormat dan
terima kasih yang sebesar-besarnya kepada Dr. Masfria, M.S., Apt., selaku
Pejabat Dekan Fakultas Farmasi Universitas Sumatera Utara yang telah
memberikan fasilitas dan masukan selama masa pendidikan dan penelitian,
kepada Prof. Dr. Hakim Bangun, Apt., dan dr. Alya Amila Fitrie, M.Kes., Sp.PA.,
selaku dosen pembimbing yang telah banyak memberikan bimbingan, arahan,
dan bantuan selama masa penelitian dan penulisan skripsi ini berlangsung.
Penulis juga menyampaikan ucapan terima kasih kepada Prof. Dr. Karsono.,
Apt., Dr. Kasmirul Ramlan Sinaga, M.S., Apt., dan Prof. Dr. Rosidah, M.Si., Apt.
selaku dosen penguji yang telah memberikan masukan dalam penyusunan
skripsi ini serta kepada Drs. Nahitma Ginting, M.Si., Apt., selaku dosen
pembimbing akademik yang selalu membimbing selama masa pendidikan.
Bapak dan Ibu staff pengajar Fakultas Farmasi USU Medan yang telah
mendidik selama perkuliahan. Ibu kepala Laboratorium Farmasi Fisik yang
Penulis juga mengucapkan terima kasih dan penghargaan yang tulus dan
tak terhingga kepada Ayahanda Tumbur Sihotang dan Ibunda Riswan
Sigalingging yang tiada hentinya mendoakan, memberikan semangat, dukungan
dan berkorban dengan tulus ikhlas bagi kesuksesan penulis, kepada kakak Rimbun
Sihotang dan adik-adikku Parulian Sihotang dan Ilham Sihotang, teman-teman di
Laboratorium Farmasi Fisik, teman-teman di Laboratorium Teknologi Sediaan
Farmasi II, dan sahabat-sahabatku Feby, Albert, Ridha, Benny, Dian, Arifandi,
Amos, Virginia, Kiky, Ditta, Ardiansyah, Muammar, Sofian, Ririn dan Annisa
yang selalu memberikan dorongan dan motivasi selama penulis melakukan
penelitian.
Penulis menyadari bahwa penulisan skripsi ini masih belum sempurna,
sehingga penulis mengharapkan kritik dan saran yang bersifat membangun untuk
penyempurnaannya. Harapan penulis semoga skripsi ini dapat bermanfaat bagi
ilmu pengetahuan khususnya dibidang farmasi dan berguna bagi alam semesta.
Medan, Oktober 2015 Penulis,
EFEK KOMBINASI ALGINAT DENGAN OMEPRAZOL TERHADAP PENYEMBUHAN ULKUS LAMBUNG TIKUS
YANG DIINDUKSI DENGAN ASPIRIN ABSTRAK
Latar Belakang: Ulkus lambung merupakan salah satu penyakit pada lambung yang paling sering terjadi. Penyakit ini terjadi akibat ketidakseimbangan antara faktor pertahanan dan perusak dari mukosa lambung. Alginat memiliki kemampuan sebagai sitoprotektif dan dapat meregenerasi jaringan pada mukosa lambung tikus. Omeprazol merupakan obat yang dapat mengurangi sekresi asam lambung sehingga proses perbaikan sel epitel lambung dapat terjadi lebih cepat. Tujuan: Untuk mengetahui efek kombinasi alginat dengan omeprazol terhadap penyembuhan ulkus lambung tikus yang diinduksi dengan aspirin. Metode: Percobaan ini menggunakan 126 ekor tikus jantan dengan berat badan 150-200 g. Sebelum pengujian semua tikus dipuasakan selama 36 jam, kemudian diinduksi dengan aspirin 400 mg/kg bb secara oral. Setelah diinduksi tikus dibagi ke dalam 4 kelompok dan menerima pengobatan setiap hari. Kelompok 1 (kontrol negatif), tanpa pengobatan. Kelompok 2 (kontrol positif), menerima 1% sirup alginat. Kelompok 3 (kontrol positif), menerima 1% suspensi omeprazol. Kelompok 4 (sediaan uji), menerima 1% suspensi kombinasi alginat dengan omeprazol. Tikus dibunuh pada hari ke 3, 7, 10, 14 dan 16, kemudian diambil lambung untuk diamati secara makroskopis dan mikroskopis (histologi).
Hasil: Semua tikus yang diinduksi dengan aspirin menyebabkan ulkus lambung. Sirup alginat, suspensi omeprazol dan suspensi kombinasi alginat dengan omeprazol mempunyai efek penyembuhan terhadap ulkus lambung, tetapi efek penyembuhan dengan pemberian suspensi kombinasi alginat dengan omeprazol lebih cepat dibandingkan sirup alginat dan suspensi omeprazol. Tikus yang menerima suspensi kombinasi alginat dengan omeprazol (kelompok 4) telah sembuh pada hari ketiga ditandai dengan rata-rata jumlah ulkus dan indeks ulkus adalah 0, sedangkan tikus yang menerima sirup alginat (kelompok 2) pada hari ketiga rata-rata jumlah ulkus dan dan indeks ulkus adalah 3,27 dan 0,0131 dan telah sembuh pada hari ketujuh dengan jumlah dan indeks ulkus adalah 0. Begitu juga tikus yang menerima suspensi omeprazol (kelompok 3) pada hari ketiga rata-rata jumlah ulkus dan indeks ulkus adalah 2,0 dan 0,00078 dan telah sembuh pada hari ketujuh dengan jumlah dan indeks ulkus adalah 0. Tikus tanpa pengobatan belum sembuh sempurna sampai hari keenambelas, yang mana jumlah dan indeks ulkus adalah 2,5 dan 0,0092.
Kesimpulan: Dari hasil penelitian dapat disimpulkan bahwa suspensi kombinasi alginat dengan omeprazol lebih cepat menyembuhkan ulkus lambung tikus yang diinduksi dengan aspirin dibandingkan dengan sirup alginat dan suspensi suspensi omeprazol.
THE EFFECT OF COMBINATION ALGINATE AND OMEPRAZOLE IN HEALING RATS GASTRIC ULCER ON ASPIRIN-INDUCED
ABSTRACT
Background: Gastric ulcers is one of the most widespread stomach diseases. Gastric ulcer caused by an imbalance between destructive and protective factors of the gastric mucosa. Alginate has a cytoprotective ability and can regenerate tissue in the gastric mucosa. Omeprazole is a subtance that can reduce the secretion of stomach acid in order to repair gastric epithelial cells can occur more quickly.
Purpose: To determine the effect of combination alginate and omeprazole suspension in healing of rats gastric ulcer induced by aspirin.
Methods: This experiment uses 126 male rats with weighing 150-200 g. All of rats were fasted for 36 hours before the test, then the rats were orally induced by aspirin 400 mg/kg body weight. After induced rats were divided into 4 groups and receive treatment everyday. First group (negative control), without treatment. Second group (positive control), received 1% alginat syrup. Third group (positive control), received 1% omeprazole suspension. Fourth group, received 1% combination of alginate and omeprazole suspension. Rats were killed in 3rd, 7th, 10th, 14th and 16th day then observed macroscopically and microscopically (histology).
Results: All of rats induced by aspirin caused gastric ulcer. Alginate syrup, omeprazole suspension and combination of alginate and omeprazole suspension have healing effect to gastric ulcer, but the healing effect by the combination of alginate and omeprazole suspension was faster than alginate syrup and omeprazole suspension. Rats that received the combination of alginate and omeprazole suspension healed on the 3rd day is marked with a number of ulcers and ulcer index was 0, while rats that received alginate syrup on the 3rd day, number of ulcers and ulcer index was 3.17 and 0,0131 and healed on the 7th day the number of ulcers and ulcer index was 0. Likewise, rats that received omeprazole suspension on the 7th day the number of ulcers and ulcer index was 2.0 and 0.0078 and healed on the 7th day the number of ulcers and ulcer index was 0. Rats without treatment had not healed until the 16th day, where the number of ulcers and ulcer index was 2.5 and 0.0092.
Conclusion: The results of this study concluded that the combination of alginate and omeprazole suspension is faster healing of gastric ulcer caused by aspirin than alginate syrup and omeprazole suspension.
2.2.3.1 Serosa ... 16
2.2.3.2 Lapisan berotot atau muskularis eksterna ... 16
2.2.3.3 Lapisan submukosa ... 17
2.2.3.4 Lapisan mukosa ... 18
2.2.4 Mekanisme pertahanan mukosa lambung ... 20
2.1.4.1 Mukus lambung ... 22
2.1.4.8 Mekanisme neurohormonal ... 28
2.3 Ulkus Lambung ... 29
2.3.1 Defenisi ulkus lambung ... 29
2.3.2 Patofisiologi ... 30
2.3.3 Gambaran klinis ... 36
2.3.4 Komplikasi ... 37
2.3.5 Mekanisme penyembuhan ulkus lambung ... 39
2.4 Asam Asetilsalisilat (Aspirin) ... 40
2.4.1 Uraian bahan ... 40
2.4.2 Mekanisme terjadi ulkus pada lambung ... 41
2.5 Alginat ... 42
2.5.2 Sifat dan kegunaan alginat ... 44
3.3.3 Pembuatan supensi omeprazol ... 55
3.3.4 Pembuatan suspensi kombinasi alginat dengan omeprazol ... 56
3.3.5 Hewan percobaan ... 56
3.3.6 Pembuatan ulkus pada tikus ... 56
3.3.7 Penyembuhan ulkus pada tikus ... 57
3.3.8 Pembuatan preparat mikroskopik ... 58
BAB IV HASIL DAN PEMBAHASAN ... 60
4.1 Penginduksian Ulkus Lambung dengan Suspensi Aspirin 400 mg/kg BB ... 60
4.2.1 Pengamatan makroskopis lambung tikus ... 61
4.2.2 Pengamatan makroskopis lambung tikus pada hari ketiga ... 65
4.2.3 Pengamatan makroskopis lambung tikus pada hari ketujuh ... 67
4.2.4 Pengamatan mikroskopis lambung tikus ... 68
4.2.4.1 Pengamatan mikroskopis lambung tikus pada hari ketiga ... 69
4.2.4.2 Pengamatan mikroskopis lambung tikus pada hari ketujuh ... 70
BAB V KESIMPULAN DAN SARAN ... 72
5.1 Kesimpulan ... 72
5.2 Saran ... 72
DAFTAR TABEL
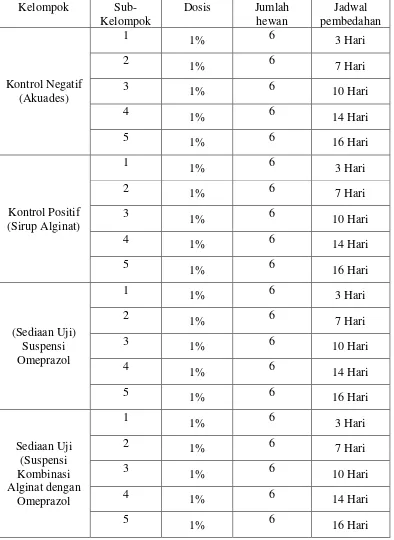
Tabel Halaman 2.1 Pengelompokan hewan dan jadwal pembedahan ... 57
4.1 Jumlah ulkus rata-rata pada masing-masing kelompok ... 62
DAFTAR GAMBAR
4.6 Gambaran histologis jaringan lambung tikus kelompok kontrol ulkus dengan pewarnaan HE, perbesaran 10x10 ... 68
DAFTAR LAMPIRAN
Lampiran Halaman 1. Gambar mukosa lambung tikus yang hanya diberi aspirin ... 77
2. Gambar mukosa lambung tikus tanpa pengobatan (3 hari) ... 78
10. Gambar mukosa lambung tikus yang diberi sirup alginat 1% (14 hari) ... 86
18. Gambar mukosa lambung tikus yang diberi suspensi kombinasi alginat dengan omeprazol (3 hari) ... 94
19. Gambar mukosa lambung tikus yang diberi suspensi kombinasi alginat dengan omeprazol (7 hari) ... 95
20. Gambar mukosa lambung tikus yang diberi suspensi kombinasi alginat dengan omeprazol (10 hari) ... 96
21. Gambar mukosa lambung tikus yang diberi suspensi kombinasi alginat dengan omeprazol (14 hari) ... 97
22. Gambar mukosa lambung tikus yang diberi suspensi kombinasi alginat dengan omeprazol (16 hari) ... 98
23. Gambar histologi jaringan lambung tikus yang diberi suspensi aspirin 400 mg/kgBB ... 99
24. Gambar histologi jaringan lambung tikus tanpa pengobatan
(3 hari) ... 100
25. Gambar histologi jaringan lambung tikus tanpa pengobatan
(7 hari) ... 101
26. Gambar histologi jaringan lambung tikus tanpa pengobatan
(10 hari) ... 102
27. Gambar histologi jaringan lambung tikus tanpa pengobatan
(14 hari) ... 103
28. Gambar histologi jaringan lambung tikus tanpa pengobatan
(16 hari) ... 104
32. Gambar histologi jaringan lambung tikus yang diberi suspensi
omeprazol 0,036% (3 hari) ... 108
33. Gambar histologi jaringan lambung tikus yang diberi suspensi
34. Gambar histologi jaringan lambung tikus yang diberi suspensi
omeprazol 0,036% (10 hari) ... 110
35. Gambar histologi jaringan lambung tikus yang diberi suspensi kombinasi alginat dengan omeprazol (2 hari) ... 111
36. Gambar histologi jaringan lambung tikus yang diberi suspensi kombinasi alginat dengan omeprazol (3 hari) ... 112
37. Gambar histologi jaringan lambung tikus yang diberi suspensi kombinasi alginat dengan omeprazol (7 hari) ... 113
38. Perhitungan indeks ulkus (IU) ... 114
39. Uji normalitas data ... 146
40. Analisis uji kruskal-wallis ... 147
41. Uji mann-whitney ... 149
42. Posisi tikus sebelum dan setelah dibedah ... 154
43. Gambar alat-alat bedah ... 155
44. Gambar mikrotom dan mikroskop ... 156
45. Gambar sediaan ... 157
46. Surat ethical clearance ... 159
EFEK KOMBINASI ALGINAT DENGAN OMEPRAZOL TERHADAP PENYEMBUHAN ULKUS LAMBUNG TIKUS
YANG DIINDUKSI DENGAN ASPIRIN ABSTRAK
Latar Belakang: Ulkus lambung merupakan salah satu penyakit pada lambung yang paling sering terjadi. Penyakit ini terjadi akibat ketidakseimbangan antara faktor pertahanan dan perusak dari mukosa lambung. Alginat memiliki kemampuan sebagai sitoprotektif dan dapat meregenerasi jaringan pada mukosa lambung tikus. Omeprazol merupakan obat yang dapat mengurangi sekresi asam lambung sehingga proses perbaikan sel epitel lambung dapat terjadi lebih cepat. Tujuan: Untuk mengetahui efek kombinasi alginat dengan omeprazol terhadap penyembuhan ulkus lambung tikus yang diinduksi dengan aspirin. Metode: Percobaan ini menggunakan 126 ekor tikus jantan dengan berat badan 150-200 g. Sebelum pengujian semua tikus dipuasakan selama 36 jam, kemudian diinduksi dengan aspirin 400 mg/kg bb secara oral. Setelah diinduksi tikus dibagi ke dalam 4 kelompok dan menerima pengobatan setiap hari. Kelompok 1 (kontrol negatif), tanpa pengobatan. Kelompok 2 (kontrol positif), menerima 1% sirup alginat. Kelompok 3 (kontrol positif), menerima 1% suspensi omeprazol. Kelompok 4 (sediaan uji), menerima 1% suspensi kombinasi alginat dengan omeprazol. Tikus dibunuh pada hari ke 3, 7, 10, 14 dan 16, kemudian diambil lambung untuk diamati secara makroskopis dan mikroskopis (histologi).
Hasil: Semua tikus yang diinduksi dengan aspirin menyebabkan ulkus lambung. Sirup alginat, suspensi omeprazol dan suspensi kombinasi alginat dengan omeprazol mempunyai efek penyembuhan terhadap ulkus lambung, tetapi efek penyembuhan dengan pemberian suspensi kombinasi alginat dengan omeprazol lebih cepat dibandingkan sirup alginat dan suspensi omeprazol. Tikus yang menerima suspensi kombinasi alginat dengan omeprazol (kelompok 4) telah sembuh pada hari ketiga ditandai dengan rata-rata jumlah ulkus dan indeks ulkus adalah 0, sedangkan tikus yang menerima sirup alginat (kelompok 2) pada hari ketiga rata-rata jumlah ulkus dan dan indeks ulkus adalah 3,27 dan 0,0131 dan telah sembuh pada hari ketujuh dengan jumlah dan indeks ulkus adalah 0. Begitu juga tikus yang menerima suspensi omeprazol (kelompok 3) pada hari ketiga rata-rata jumlah ulkus dan indeks ulkus adalah 2,0 dan 0,00078 dan telah sembuh pada hari ketujuh dengan jumlah dan indeks ulkus adalah 0. Tikus tanpa pengobatan belum sembuh sempurna sampai hari keenambelas, yang mana jumlah dan indeks ulkus adalah 2,5 dan 0,0092.
Kesimpulan: Dari hasil penelitian dapat disimpulkan bahwa suspensi kombinasi alginat dengan omeprazol lebih cepat menyembuhkan ulkus lambung tikus yang diinduksi dengan aspirin dibandingkan dengan sirup alginat dan suspensi suspensi omeprazol.
THE EFFECT OF COMBINATION ALGINATE AND OMEPRAZOLE IN HEALING RATS GASTRIC ULCER ON ASPIRIN-INDUCED
ABSTRACT
Background: Gastric ulcers is one of the most widespread stomach diseases. Gastric ulcer caused by an imbalance between destructive and protective factors of the gastric mucosa. Alginate has a cytoprotective ability and can regenerate tissue in the gastric mucosa. Omeprazole is a subtance that can reduce the secretion of stomach acid in order to repair gastric epithelial cells can occur more quickly.
Purpose: To determine the effect of combination alginate and omeprazole suspension in healing of rats gastric ulcer induced by aspirin.
Methods: This experiment uses 126 male rats with weighing 150-200 g. All of rats were fasted for 36 hours before the test, then the rats were orally induced by aspirin 400 mg/kg body weight. After induced rats were divided into 4 groups and receive treatment everyday. First group (negative control), without treatment. Second group (positive control), received 1% alginat syrup. Third group (positive control), received 1% omeprazole suspension. Fourth group, received 1% combination of alginate and omeprazole suspension. Rats were killed in 3rd, 7th, 10th, 14th and 16th day then observed macroscopically and microscopically (histology).
Results: All of rats induced by aspirin caused gastric ulcer. Alginate syrup, omeprazole suspension and combination of alginate and omeprazole suspension have healing effect to gastric ulcer, but the healing effect by the combination of alginate and omeprazole suspension was faster than alginate syrup and omeprazole suspension. Rats that received the combination of alginate and omeprazole suspension healed on the 3rd day is marked with a number of ulcers and ulcer index was 0, while rats that received alginate syrup on the 3rd day, number of ulcers and ulcer index was 3.17 and 0,0131 and healed on the 7th day the number of ulcers and ulcer index was 0. Likewise, rats that received omeprazole suspension on the 7th day the number of ulcers and ulcer index was 2.0 and 0.0078 and healed on the 7th day the number of ulcers and ulcer index was 0. Rats without treatment had not healed until the 16th day, where the number of ulcers and ulcer index was 2.5 and 0.0092.
Conclusion: The results of this study concluded that the combination of alginate and omeprazole suspension is faster healing of gastric ulcer caused by aspirin than alginate syrup and omeprazole suspension.
BAB I PENDAHULUAN
1.1 Latar Belakang
Saat ini, tukak lambung menjadi suatu penyakit yang banyak diderita oleh
masyarakat dan dalam kondisi yang parah dapat menjadi penyebab kematian.
Tukak lambung merupakan salah satu bentuk tukak peptik yang ditandai dengan
rusaknya lapisan mukosa muskularis (Bandyopadhyay, dkk., 2004). Menurut Aziz
(2002) ulkus peptikum adalah kerusakan pada lapisan mukosa, sub mukosa
sampai lapisan otot saluran cerna. Ketidakseimbangan antara faktor agresif dan
protektif merupakan awal terjadinya tukak lambung. Hipersekresi asam lambung
dan pepsin sebagai faktor agresif adalah kondisi patologis yang terjadi akibat
sekresi HCL yang tidak terkontrol dari sel-sel parietal mukosa lambung melalui
pompa proton H+ / K+ - ATPase yang juga dapat merangsang pelepasan pepsin
oleh adanya makanan berupa protein, sedangkan kerusakan lapisan mukus yang
berfungsi sebagai faktor protektif pada permukaan mukosa lambung dapat
memperparah keadaan diatas (Bandyopadhyay, dkk., 2004; Aziz, 2002).
Banyak kondisi yang menyebabkan ketidakseimbangan kedua faktor
tersebut. Adanya reaksi yang berlebihan terhadap makanan tertentu, minuman
yang mengandung kafein dan alkohol, rangsangan parasimpatis dan histamin
dapat merangsang sel-sel parietal untuk menghasilkan HCl. Penggunaan
obat-obatan seperti antiinflamasi non steroid (AINS) berkaitan erat dengan terjadinya
perdarahan lambung melalui iritasi sel-sel secara langsung dan inhibisi sistemik
pylori dapat mengganggu pertahanan mukosa melalui elaborasi toksin dan enzim serta meningkatkan pelepasan gastrin (Wells, dkk., 2003).
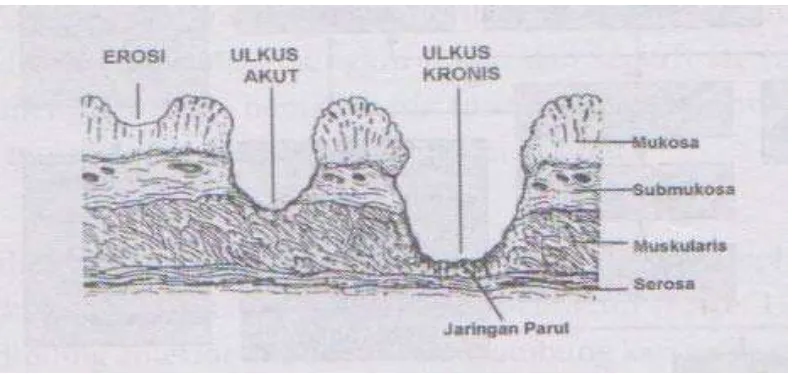
Klasifikasi ulkus peptikum yang sering digunakan dibuat oleh Schuster
dan Gross (1963) yaitu ulkus peptikum primer dan sekunder. Ulkus peptikum
primer adalah ulkus yang terjadinya terutama dipengaruhi langsung oleh sekresi
asam lambung dan pepsin berlebihan. Ulkus peptikum primer dapat bersifat akut
dan kronis, dibedakan berdasarkan pemeriksaan histologi. Ulkus peptikum primer
akut menunjukkan gambaran proses erosi dengan tepi tajam, tidak ada kongesti,
hanya dijumpai tanda inflamasi minimal sekitar ulkus dan dalam
penyembuhannya tidak disertai fibrosis. Pada ulkus peptikum primer kronis
ditemukan jaringan nekrotik dengan dasar eksudat fibropurulen dan jaringan
granulasi vaskular dengan pembentukan fibrosis. Pada permukaan jaringan
nekrotik tersebut sering ditemukan Helicobacter pylori. Ulkus peptikum sekunder didasarkan adanya gangguan ketahanan mukosa saluran cerna, yang dapat terjadi
setelah mengalami penyakit/trauma berat (stress ulcer), luka bakar (Curling’s
ulcer), penyakit intrakranial (Rokitansky-Cushing’s ulcer), minum aspirin atau
kortikosteroid, dan penyakit hati kronis (Aziz, 2002).
Pada awalnya patogenesis ulkus peptikum dikaitkan dengan faktor stres
dan makanan, sehingga pengobatan diutamakan pada istirahat di rumah sakit dan
pemberian makanan lunak. Kemudian konsep ulkus peptikum didasarkan pada
sekresi asam lambung yang berlebihan (Aziz, 2002). Saputri dkk menyatakan
bahwa alkohol dan aspirin memiliki daya induksi yang tinggi terhadap ulkus
lambung. Berdasarkan hasil analisis terhadap histologi dinding lambung tikus
dengan etanol 80 %, etanol 96 % dan aspirin-HCl menunjukkan abnormalitas
sel-sel mukosa lambung, dimana terjadi hipertropi dan tampak adanya neutrofil yang
terinfiltrasi ke dalam sel-sel epitel yang menandakan terjadinya inflamasi.
Menurut Cook, dkk., (1986); Price dan Wilson (1995), etanol diketahui merusak
barrier (sawar) mukosa lambung; dan bila aspirin dan alkohol diminum dalam
kombinasi, seperti yang sering terjadi; resiko iritasi lambung bertambah. Oleh
karena itu, efek dari kebiasaan mengkonsumsi alkohol dalam jangka panjang akan
merusak lambung. Dalam jumlah sedikit alkohol merangsang produksi asam
lambung berlebih, nafsu makan berkurang dan mual, sedangkan dalam jumlah
banyak alkohol dapat mengiritasi mukosa lambung, memperburuk gejala tukak
lambung dan mengganggu penyembuhan tukak lambung.
Stres dapat menginduksi perdarahan gastrointestinal dan memperparah
ulkus lambung. Kerusakan pertahanan dan perbaikan mukosa dapat terjadi akibat
stres, dan berdasarkan hasil penelitian, meningkatnya produksi asam pada lumen
lambung menyebabkan kerusakan mukosa dan perdarahan yang nyata sekali.
Perdarahan gastrointestinal yang disebabkan oleh ulser adalah komplikasi pada
pasien, yang menuju kepada tingginya angka kematian, morbiditas, dan jumlah
pasien yang membutuhkan penanganan serius (Solouki, dkk., 2009).
Berdasarkan hasil penelitian yang dilakukan oleh Solouki dkk, pencegahan
perdarahan gastrointestinal dan pengobatan ulkus dilakukan dengan menetralkan
asam lambung dan mengurangi sekresi asam dengan antagonis reseptor histamin
H2. Penghambat pompa proton (PPI) lebih kuat dan mempunyai efek yang lebih
lama dalam menghambat sekresi asam lambung, dan juga mempunyai interaksi
Penghambat pompa proton seperti omeprazol, terbukti manjur pada perdarahan
lambung yang disebabkan oleh stres.
Banyak bahan alam yang digunakan untuk pengobatan karena aman dan
relatif murah (Mahattanadul, 1996). Salah satu bahan alam tersebut adalah alginat.
Alginat diperoleh dari alga coklat (Phaeophyceae). Alginat merupakan biopolimer yang memiliki banyak kegunaan. Alginat bersifat non-toksik, biodegradable, dan bersifat mukoadesif. Sifat mukoadhesif dari alginat diperkirakan dapat
memberikan sifat protektif (sifat melindungi) mukosa lambung dari zat-zat iritan
seperti aspirin, asam lambung berlebihan, dan alkohol. Alginat biasanya
digunakan sebagai bahan tambahan pada produk obat tergantung pada
sifatnya sebagai pengental, pembentuk gel, dan penstabil. Hidrokoloid seperti
alginat berperan penting dalam mendesain produk obat pelepasan terkontrol.
Pada pH rendah, hidrasi asam alginat membentuk jel asam dengan viskositas
tinggi. Alginat dengan mudah membentuk jel dengan adanya kation divalen
seperti ion kalsium. Kemampuan alginat membentuk dua jenis jel tergantung
pada pH, jel asam dan jel ionotropik, menghasilkan sifat unik polimer
dibandingkan dengan makromolekul murni. Sejauh ini telah diproduksi lebih
dari 200 kelas alginat dan sejumlah garam alginat (Tonnesen dan Jan, 2002).
Alginat digunakan di bidang biomedis, antara lain sebagai bahan baku pembalut
luka primer (yang kontak langsung dengan luka) karena selain bersifat non-toksik,
biodegradable, dan biocompatible, juga dapat mempercepat pertumbuhan jaringan baru (Mutia dan Rafaida, 2012). Manfaat alginat terhadap aplikasi
biomedis berpotensial meregenerasi jaringan. Alginat telah banyak digunakan
berbahan dasar alginat diketahui dapat mempercepat penyembuhan luka dengan
menstimulasi monosit untuk meningkatkan produksi sitokin seperti interleukin-6
dan tumor nekrosis faktor-α. Produksi sitokin pada daerah luka menghasilkan
faktor pro-inflamasi yang menguntungkan bagi penyembuhan luka (Sun dan
Huaping, 2013).
Pada penelitian ini penulis menggunakan alginat untuk penyembuhan
ulkus lambung yang diinduksi oleh aspirin. Untuk tujuan pembentukan ulkus,
pemberian aspirin dilakukan secara oral karena mudah dan penetrasinya cepat ke
dalam mukosa lambung (Daniel, dkk., 1997). Pada penelitian ini juga
diformulasikan alginat ke dalam bentuk sediaan sirup. Sirup adalah sediaan pekat
dalam air dari gula atau pengganti gula dengan atau tanpa penambahan bahan
pewangi dan zat obat. Sirup merupakan sediaan yang menyenangkan untuk
pemberian cairan dari suatu obat yang rasanya tidak enak, sirup efektif dalam
pemberian obat untuk anak-anak, karena rasanya yang enak biasanya
menghilangkan keengganan pada anak-anak untuk meminum obat (Ansel, 1989).
Beberapa penelitian telah menggunakan alginat untuk mencegah ulkus
diantaranya (Meilani, 2010) larutan alginat 1% sebanyak 10 ml yang diberikan 1
jam sebelum pemberian asetosal terbukti secara makroskopis dan mikroskopis
dapat mencegah ulkus saluran cerna kelinci yang disebabkan asetosal. Dimana,
asetosal ini bersifat asam. Pada pH lambung, asetosal tidak dibebaskan, akibatnya
mudah menembus sel mukosa dan asetosal mengalami ionisasi (menjadi
bermuatan negatif) dan terperangkap, jadi berpotensi menyebabkan kerusakan sel
Fransiska (2013), menginformasikan bahwa sirup alginat lebih stabil pada
penyimpanan di dalam kulkas (15°C) dibandingkan penyimpanan pada suhu
kamar, dimana hasil penelitian menunjukkan adanya penurunan viskositas, pH
dan berat jenis lebih besar daripada sirup alginat yang disimpan pada suhu kamar.
Pemberian sirup alginat r.p. maupun sirup alginat penyimpanan pada suhu kamar
sebanyak 2,5 ml yang diberikan 30 menit sebelum pemberian HCL 0,6 N dapat
mencegah terjadinya ulkus lambung pada tikus. Pemberian sirup alginat akan
meningkatkan efek pertahanan mukosa lambung terhadap asam sehingga asam
tidak akan menembus ke dalam mukosa lambung. Menurut Sianipar (2015), pada
hari ketujuh sudah tidak terlihat adanya ulkus pada kelompok pemberian suspensi
kombinasi alginat dengan antasida. Menurut Manik (2014), pada hari ketujuh
sudah tidak terlihat adanya ulkus pada kelompok pemberian sirup alginat.
Berdasarkan data-data tersebut penulis ingin lebih lanjut membuktikan secara
makroskopik dan mikroskopik apakah sirup alginat dapat menyembuhkan ulkus
lambung yang diinduksi oleh zat iritan lainnya seperti aspirin serta
membandingkannya dengan kombinasi alginat dengan omeprazol dengan tikus
1.2 Kerangka Pikir
Kerangka pikir atau road map penelitian ini adalah tertera pada Gambar 1.1 dibawah ini.
1.3 Perumusan Masalah
Berdasarkan uraian diatas, maka rumusan permasalahan penelitian ini
adalah sebagai berikut:
a. Apakah pemberian suspensi kombinasi alginat dengan omeprazol dapat
menyembuhkan ulkus lambung yang diinduksi oleh aspirin?
b. Apakah pemberian suspensi kombinasi alginat dengan omeprazol lebih cepat
menyembuhkan ulkus lambung dibandingkan dengan sirup alginat dan
suspensi omeprazol?
1.4 Hipotesis
Berdasarkan perumusan masalah diatas maka hipotesis penelitian adalah
sebagai berikut:
a. Suspensi kombinasi alginat dengan omeprazol dapat menyembuhkan ulkus
lambung yang diinduksi oleh aspirin.
b. Suspensi kombinasi alginat dengan omeprazol lebih cepat dalam
menyembuhkan ulkus lambung dibandingkan dengan sirup alginat dan
suspensi omeprazol.
1.5 Tujuan Penelitian
Tujuan penelitian adalah sebagai berikut:
a. Mengetahui efek penyembuhan ulkus lambung dari suspensi kombinasi alginat
dengan omeprazol yang diinduksi oleh aspirin.
b. Mengetahui kecepatan penyembuhan ulkus lambung dari suspensi kombinasi
alginate dengan omeprazol dibandingkan dengan sirup alginat dan suspensi
1.6 Manfaat Penelitian
Manfaat penelitian ini adalah untuk pemanfaatan natrium alginat dalam
bentuk suspensi kombinasi dengan omeprazol sebagai sediaan obat untuk
BAB II
TINJAUAN PUSTAKA
2.1 Sistem Pencernaan
Sistem pencernaan berhubungan dengan penerimaan makanan dan
mempersiapkannya untuk diasimilasi oleh tubuh. Saluran pencernaan terdiri atas
mulut, farinx, tekak, usofagus, kerongkongan, ventrikulus, lambung, usus halus,
dan usus besar (Pearce, 1999).
Sistem pencernaan mempunyai fungsi utama yaitu untuk menyuplai nutrisi
bagi sel-sel tubuh (Muttaqin dan Kumala, 2013). Sistem pencernaan (sistem
alimenter) berfungsi untuk memindahkan zat gizi atau nutrien (setelah
memodifikasinya), air, dan elektrolit dari makanan yang kita makan ke dalam
lingkungan internal tubuh (Sherwood, 2001).
2.2 Lambung
Lambung adalah ruang berbentuk kantung mirip huruf J yang terletak di
antara esofagus dan usus halus. Fungsi terpenting lambung adalah menyimpan
makanan yang masuk sampai disalurkan ke usus halus dengan kecepatan yang
sesuai untuk pencernaan dan penyerapan yang optimal. Fungsi kedua lambung
adalah untuk mensekresikan asam klorida (HCl) dan enzim-enzim yang memulai
pencernaan protein. Akhirnya, melalui gerakan mencampur lambung, makanan
yang masuk dihaluskan dan dicampur dengan sekresi lambung untuk
menghasilkan campuran kental yang dikenal sebagai kimus (Sherwood, 2001).
Lambung adalah bagian dari saluran pencernaan yang dapat mekar paling banyak
kerongkongan dan usus dua belas jari (Laksman, 2005). Meskipun bagian dari
tabung makanan, lambung bukan sebuah tabung, melainkan lebih kepada sebuah
kantong yang merupakan pelebaran dari esofagus dan usus halus (Scanlon dan
Tina, 2007).
2.2.1 Anatomi lambung
Morfologi organ tubuh tikus analog dengan morfologi organ manusia.
Oleh karena itu, sering digunakan sebagai hewan pengujian obat sebelum
diberikan pada manusia. Salah satu organ tikus yang analogis dengan organ
manusia adalah lambung (Malole, dkk., 1989).
Berikut merupakan gambaran bentuk anatomi dari lambung yang
dapat dilihat pada Gambar 2.1
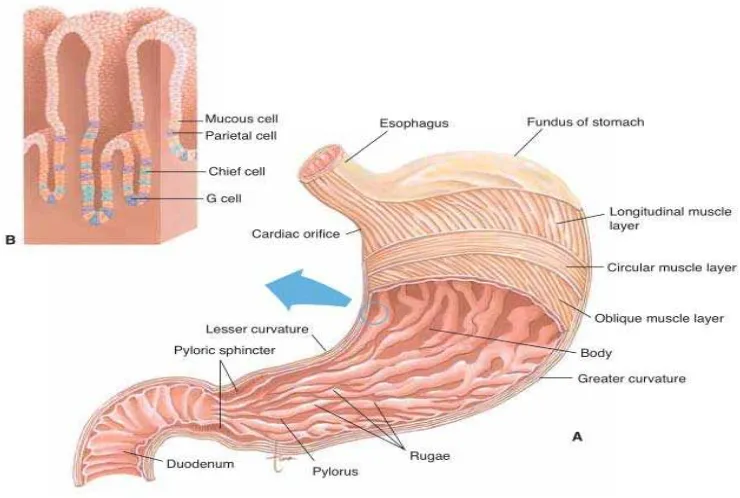
Gambar 2.1 Anatomi lambung.
Keterangan: (A) Tampilan depan lambung. Dinding lambung dipotong untuk menunjukkan lapisan otot dan kerutan mukosa. (B) Kelenjar-kelenjar lambung, menunjukkan sel-sel yang menghasilkannya (Scanlon dan Tina, 2007).
2.2.2 Fisiologi lambung
Lambung melakukan beberapa fungsi. Fungsi terpenting adalah
menyimpan makanan yang masuk sampai disalurkan ke usus halus dengan
kecepatan yang sesuai untuk pencernaan dan penyerapan yang optimal. Makanan
yang dikonsumsi hanya beberapa menit memerlukan waktu beberapa jam untuk
dicerna dan diserap. Karena usus halus adalah tempat utama pencernaan dan
penyerapan, lambung perlu menyimpan makanan dan menyalurkannya sedikit
demi sedikit ke duodenum dengan kecepatan yang tidak melebihi kapasitas usus
Fungsi kedua lambung adalah untuk mensekresikan asam klorida (HCl)
dan enzim-enzim yang memulai pencernaan protein (Sherwood, 2001). Fungsi
pencernaan dan sekresi lambung berkaitan dengan pencernaan protein, sintesis
dan sekresi enzim-enzim pencernaan. Selain mengandung sel-sel yang mensekresi
mukus, mukosa lambung juga mengandung dua tipe kelenjar tubular yang penting
yaitu kelenjar oksintik (gastrik) dan kelenjar pilorik. Kelenjar oksintik terletak
pada bagian corpus dan fundus lambung, meliputi 80% bagian proksimal lambung.
Kelenjar pilorik terletak pada bagian antral lambung. Kelenjar oksintik
bertanggung jawab membentuk asam dengan mensekresikan mukus, asam
hidroklorida (HCl), faktor intrinsik dan pepsinogen. Kelenjar pilorik berfungsi
mensekresikan mukus untuk melindungi mukosa pilorus, juga beberapa
pepsinogen, renin, lipase lambung dan hormon gastrin (Guyton dan Hall, 2007).
Akhirnya, melalui gerakan mencampur lambung, makanan yang masuk
dihaluskan dan dicampur dengan sekresi lambung untuk menghasilkan campuran
kental yang disebut kimus (Sherwood, 2001).
Lambung menerima makanan dari usofagus melalui orifisium kardiak dan
bekerja sebagai penimbun sementara, sedangkan kontraksi otot mencampur
makanan dengan getah lambung. Gelombang peristaltik dimulai tinggi di fundus,
berjalan berulang-ulang, setiap menit tiga kali dan merayap perlahan-lahan ke
pilorus. Perjalanan makanan masuk lambung praktis berjalan lancar pada waktu
orang sedang makan, tetapi perjalanan makanan keluar lambung tidak dimulai
segera. Mula-mula makanan harus dibuat cair, kemudian jumlah kecil, kira-kira
70 cc, berjalan melalui lubang pilorik masuk duodenum. Isi lambung sangat asam
asam itu sebagian telah dinetralkan oleh kerja getah duodenum, pankreas dan
empedu yang alkalis. Bila otot sfingter mengendor lagi maka duodenum
menerima kiriman lain dari isi lambung (Pearce, 1999).
Kelenjar dalam lapisan mukosa lambung mengeluarkan sekret yaitu cairan
pencerna penting, getah lambung. Getah ini adalah cairan asam bening tak
berwarna. Mengandung 0,4 persen asam hidroklorida (HCl), yang mengasamkan
semua makanan dan bekerja sebagai zat antiseptik dan disinfektan, membuat
banyak organisme yang ikut masuk bersama makanan, tidak berbahaya, dan
menyediakan lingkungan untuk pencernaan makanan protein (Pearce, 1999).
Setiap hari lambung mengeluarkan 2 liter getah lambung. Beberapa enzim
perncerna terdapat dalam getah lambung (Sherwood, 2001).
Perangsangan sekresi getah lambung sebagian diterima dari rangsangan
saraf dan sebagian dari rangsangan kimiawi. Sekresi mulai pada awal orang
makan, bila melihat dan mencium makanan, akan merangsang sekresi. Hal ini
sering disebut “tahap fisik”. Rasa makanan kemudian merangsang sekrsi karena
kerja saraf. Makanan di dalam lambung menimbulkan rangsangan kimiawi karena
menyebabkan dinding lambung melepaskan hormon (perangsang kimia) yang
disebut gastrin. Sekresi getah lambung dapat dihalangi oleh sistem saraf simpatis, seperti yang terjadi pada gangguan emosi, seperti marah atau takut. Kita sering
bicara tentang orang yang mual karena rasa takut, dalam hal ini sebenarnya
lambungnya yang menolak untuk diisi (Pearce, 1999).
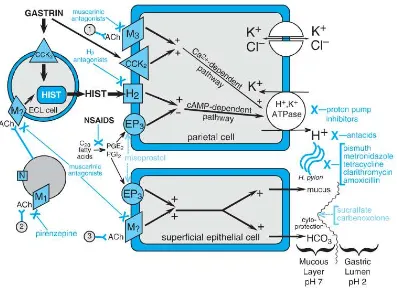
Sel-sel parietal secara aktif mengeluarkan HCL ke dalam lumen kantung
lambung, yang kemudian mengalirkannya ke dalam lumen lambung. pH isi lumen
(Cl-) secara aktif ditransportasikan oleh pompa yang berbeda di membran plasma
sel parietal. Walaupun sebenarnya HCl tidak mencerna apapun dan tidak mutlak
diperlukan bagi fungsi saluran pencernaan, zat ini melakukan beberapa fungsi
yang membantu pencernaan. Asam hidroklorida (1) mengaktifkan prekursor
enzim pepsinogen menjadi enzim aktif pepsin, dan membentuk lingkungan
asam yang optimal untuk aktivitas pepsin; (2) membantu penguraian serat
otot dan jaringan ikat, sehingga partikel makanan berukuran besar dapat
dipecah-pecah menjadi partikel-partikel kecil; dan (3) bersama dengan lisozim
air liur membunuh bakteri yang masuk melalui lambung (Sherwood, 2001).
Pepsin dihasilkan dari pepsinogen dalam lingkungan asam hidroklorida
dan bekerja atas protein, mengubahnya menjadi bahan yang lebih mudah larut,
yang disebut pepton. Rennin ialah ragi yang membekukan susu membentuk
kasein dari kaseinogen yang dapat larut. Sebuah enzim yang memecahkan lemak
disebut lipase lambung, terdapat dalam jumlah kecil di dalam lambung, dan
pencernaan lemak dimulai di sini (Pearce, 1999). Mukosa lambung juga
mensekresi bikarbonat, bikarbonat dan mukus membentuk lapisan tak teraduk
yang mempunyai pH sekitar 7,0. Lapisan tak teraduk ini ditambah membran
permukaan sel mukosa dan tautan kedap di antaranya membentuk sawar
bikarbonat mukosa yang melindungi sel mukosa dari kerusakan oleh asam
lambung (Ganong, 2008). Dalam keadaan normal cairan lambung juga
mengandung enzim yang dikenal sebagai faktor pembuat darah dari Castle.
Faktor ini perlu untuk absorpsi vitamin B12 sianokobalamin (unsus hematinik).
2.2.3 Histologi lambung
Lambung terdiri atas 4 lapisan, yaitu lapisan peritoneal luar yang merupakan
lapisan serosa, lapisan submukosa, lapisan mukosa, dan membran mukosa (Pearce,
1999).
Dinding saluran pencernaan memiliki struktur umum yang sama di
sebagian besar panjangnya dari esofagus sampai anus, dengan variasi lokal
yang khas untuk tiap-tiap daerah. Potongan melintang saluran pencernaan
memperlihatkan empat lapisan jaringan utama. Dari yang paling dalam ke
paling luar lapisan-lapisan itu adalah mukosa, submukosa, muskularis eksterna, dan serosa (Sherwood, 2001).
2.2.3.1 Serosa
Lapisan peritoneal luar yang merupakan lapisan serosa (Pearce, 1999).
Pembungkus jaringan ikat di sebelah luar saluran pencernaan adalah serosa, yang
mengeluarkan cairan serosa encer yang melumasi dan mencegah gesekan antara
organ-organ pencernaan dan visera di sekitarnya. Di sepanjang saluran
pencernaan, serosa berhubungan dengan mesentrium, yang menggantung
organ-organ pencernaan ke dinding dalam rongga abdomen seperti sebuah ayunan.
Perlekatan itu menghasilkan friksi relatif, yang menunjang organ-organ
pencernaan dalam posisinya, sementara masih memungkinkan kebebasan
berlangsungnya gerakan mendorong dan mencampur (Sherwood, 2001).
2.2.3.2 Lapisan berotot atau muskularis eksterna
Lapisan berotot yang terdiri atas 3 lapis, (a) serabut longitudinal, yang
tidak dalam dan bersambung dengan otot usofagus, (b) serabut sirkuler yang
bawah lapisan pertama, dan (c) serabut oblik yang terutama dijumpai pada fundus
lambung dan berjalan dari orofisium kardiak, kemudian membelok ke bawah
melalui kurvatura minor (lengkung kecil) (Pearce, 1999).
Serat-serat otot polos bagian dalam (berdampingan dengan
submukosa) berjalan sirkuler mengelilingi saluran. Kontraksi serat-serat
sirkuler ini menyebabkan kontriksi atau penurunan garis tengah lumen di
titik kontraksi. Kontraksi serat-serat di lapisan luar, yang berjalan secara
longitudinal di sepanjang saluran menyebabkan saluran memendek.
Bersama-sama, aktivitas kontraktil lapisan otot polos menghasilkan gerakan propulsif
dan mencampur. Suatu jaringan saraf lain, pleksus meintrikus, terdapat di antara kedua lapisan otot, dan bersama dengan pleksus submukosa,
membantu aktivitas usus lokal (Sherwood, 2001).
2.2.3.3 Lapisan submukosa
Lapisan submukosa terdapat dibawah lapisan mukosa. Tunika
submukosa meluas ke dalam rugae atau lipatan memanjang lambung, dan
terdiri atas jaringan ikat jarang, dengan serat-serat kolagen dan elastin. Selain
fibroblast, terdapat pula kumpulan limfosit dan sel plasma, terutama dekat
kardia dan pilorus, serta sel mast dan biasanya terdapat beberapa lemak.
Tunika submukosa mengandung pembuluh darah, pembuluh limfa dan saraf
perifer dari pleksus submukosa (Leeson, dkk., 1989).
Lapisan submukosa yang terdiri atas jaringan areolar berisi pembuluh
darah dan saluran limfe (Pearce, 1999). Submukosa (di bawah mukosa)
adalah lapisan tebal jaringan ikat yang menyebabkan saluran pencernaan
dan limfe yang lebih besar, keduanya bercabang-cabang ke arah dalam ke
lapisan mukosa dan ke arah luar ke lapisan otot di sekitarnya. Yang juga
terdapat di dalam submukosa adalah jaringan saraf yang dikenal sebagai
pleksus submukosa, yang membantu mengontrol aktivitas lokal masing-masing bagian usus (Sherwood, 2001).
2.2.3.4 Lapisan mukosa
Lapisan mukosa yang terletak di sebelah dalam, tebal, dan terdiri atas
banyak kerutan atau rugae, yang hilang bila organ itu mengembang karena berisi
makanan (Pearce, 1999). Mukosa melapisi permukaan luminal saluran pencernaan
(Sherwood, 2001).
Membran mukosa
Membran mukosa dilapisi epitelium silindris dan berisi banyak saluran
limfe. Semua sel-sel itu mengeluarkan sekret mukus. Permukaan mukosa ini
dilintasi saluran-saluran kecil dari kelenjar lambung. Semua ini berjalan dari
kelenjar lambung tubuler yang bercabang-cabang dan lubang-lubang salurannya
dilapisi oleh epitelium silinder. Epitelium ini bersambung dengan permukaan
mukosa dari lambung. Epitelium dari bagian kelenjar yang mengeluarkan sekret
berubah-ubah dan berbeda-beda di beberapa daerah lambung (Pearce, 1999).
Komponen utama mukosa adalah membran mukosa, suatu lapisan epitel bagian
dalam berfungsi sebagai permukaan protektif serta mengalami modifikasi di
daerah-daerah tertentu untuk sekresi dan absorpsi. Membran mukosa mengandung
membentuk lipatan longitudinal yang disebut rugae dan jumlahnya tergantung pada tinggi rendahnya rentangan organnya. Membran mukosa terdiri dari tiga
komponen yaitu epitelium, lamina propria, dan muskularis mukosa. Epitel
permukaan mukosa ditandai oleh adanya lubang sumuran yang terletak rapat satu
dengan yang lain dan dilapisi epitel sejenis. Bentuk dan kedalaman dari sumuran
ini serta sifat kelenjarnya berbeda pada tiap bagian lambung (Leeson, dkk., 1989).
b. Lamina propria
Mukosa muskularis adalah lapisan otot polos di sebelah luar yang terletak di
sebelah lapisan submukosa (Sherwood, 2001).
Kelenjar kardia
Terletak paling dekat dengan lubang yang ada di sebelah usofagus. Kelenjar di
sini berbentuk tubuler, baik sederhana maupun bercabang dan mengeluarkan
sekret mukus alkali (Pearce, 1999). Kelenjar kardia hanya terdapat pada daerah
yang terletak 2 sampai 4 cm dari muara kardia. Sel-sel yang menyusun kelenjar
terutama terdiri dari sel-sel penghasil mukus dan mirip dengan sel-sel kardia
esofagus tetapi juga terdapat sedikit sel-sel parietal penghasil asam dan beberapa
sel enteroendokrin (Leeson, dkk., 1989).
Terdahulu bekerja, kelenjarnya tubuler dan berisi berbagai jenis sel. Beberapa sel,
yaitu sel asam atau oxintik, menghasilkan asam yang terdapat dalam getah
lambung. Dan yang lain lagi menghasilkan musin (Pearce, 1999).
Kelenjar pilorik
Kelenjar dalam saluran pilorik juga berbentuk tubuler. Terutama menghasilkan
mukus alkali (Pearce, 1999).
Permukaan mukosa pada umumnya tidak datar dan halus, tetapi
dipenuhi oleh lipatan-lipatan dengan banyak “bukit” dan “lembah”, sehingga
luas permukaan yang tersedia untuk absorpsi sangat meningkat. Pola
pelipatan permukaan dapat dimodifikasi oleh kontraksi mukosa muskularis
(Sherwood, 2001).
2.2.4Mekanisme pertahanan mukosa lambung
Lambung dapat menampung isinya yang mengandung asam kuat dan banyak
enzim proteolitik tanpa merusak dirinya sendiri dengan membentuk lapisan
pelindung. Selain itu, sawar lain yang melindungi mukosa dari kerusakan oleh
asam adalah lapisan mukosa itu sendiri. Pertama, membran luminal sel mukosa
lambung hampir tidak dapat ditembus oleh H+, sehingga asam tidak dapat
menembus ke dalam sel dan menyebabkan kerusakan sel. Selain itu, tepi-tepi
lateral sel-sel tersebut saling bersatu di dekat batas luminal mereka melalui
hubungan taut erat (tight junction), sehingga asam tidak dapat berdifusi di antara sel-sel dari lumen ke dalam submukosa di bawahnya. Sifat mukosa lambung yang
memungkinkan lambung menampung asam tanpa ia sendiri mengalami kerusakan
diganti setiap tiga hari. Karena pertukaran mukosa yang sangat cepat, sel-sel
biasanya telah diganti sebelum mereka aus karena terpajan ke lingkungan sangat
asam yang tidak bersahabat tersebut cukup lama untuk mengalami kerusakan
(Sherwood, 2001).
Mekanisme lambung dan duodenum yang normal dalam menahan efek korosif
dari pepsin-asam (yaitu, resistensi mukosa terhadap jejas atau pertahanan mukosa) belum sepenuhnya terjelaskan. Meskipun demikian, berbagai faktor yang berperan dan yang dianggap berfungsi dalam pertahanan mukosa, telah dikenali
(Isselbacher, 2000). Lapisan mukosa lambung juga melindungi mukosa dari
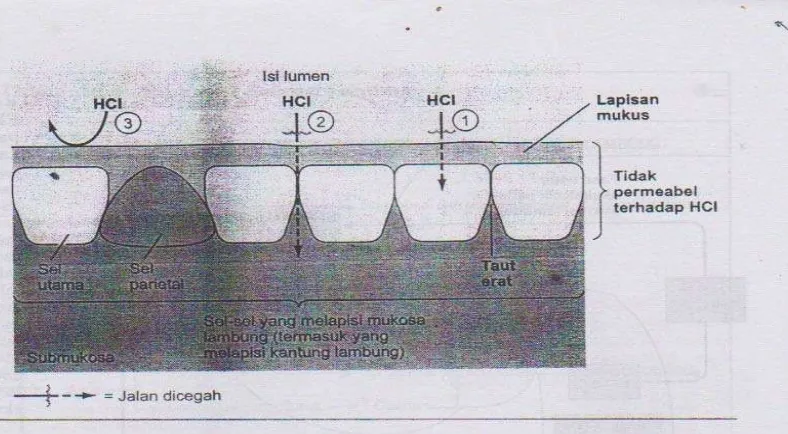
kerusakan oleh asam, pada Gambar 2.2 di bawah ini.
Gambar 2.2 Sawar mukosa lambung.
Mekanisme pertahanan mukosa lambung diantaranya faktor pelindung
lokal dan neurohormonal, yang memungkinkan mukosa tahan terhadap berbagai
faktor perusak. Mekanisme pertahanan mukosa lambung akan dijelaskan dibawah
ini (Fornai, dkk., 2011).
2.2.4.1 Mukus lambung
Permukaan mukosa lambung dilindungi oleh selapis mukus, yang berasal dari
sel epitel permukaan dan sel leher mukosa. Mukus ini berfungsi sebagai
sawar protektif mengatasi beberapa bentuk cedera terhadap mukosa lambung.
Karena sifat lubrikasinya, mukus melindungi mukosa lambung dari cedera
mekanis. Mukus membantu melindungi dinding lambung dari pencernaan-diri
(self-digestion) karena pepsin dihambat apabila berkontak dengan lapisan mukus yang membungkus dinding lambung. (Namun, mukus tidak
mempengaruhi aktivitas pepsin di lumen, tempat berlangsungnya pencernaan
protein makanan). Karena bersifat alkalis, mukus membantu melindungi lambung
dari cedera asam dengan menetralisir HCl yang terdapat di dekat mukosa
lambung (Sherwood, 2001).
Bagaimana lambung dapat menampung isinya yang mengandung asam kuat
dan banyak enzim proteolitik tanpa merusak dirinya sendiri, bahwa mukus
membentuk lapisan pelindung. Selain itu, sawar lain yang melindungi mukosa
dari kerusakan oleh asam adalah lapisan mukosa itu sendiri. Pertama, membran
luminal sel mukosa lambung hampir tidak dapat ditembus oleh H+, sehingga asam
tidak dapat menembus ke dalam sel dan menyebabkan kerusakan sel. Selain itu, tepi-tepi lateral sel-sel tersebut saling bersatu di dekat batas luminal mereka
antara sel-sel dari lumen ke dalam submukosa di bawahnya. Sifat mukosa
lambung yang memungkinkan lambung menampung asam tanpa ia mengalami
kerusakan tersebut membentuk sawar mukosa lambung (gastric mucosal barrier). Mekanisme protektif ini diperkuat oleh kenyataan bahwa seluruh lapisan lambung
diganti setiap 3 hari. Karena pertukaran mukosa yang sangat cepat, sel-sel
biasanya telah diganti sebelum mereka aus karena terpajan ke lingkungan sangat
asam yang tidak bersahabat tersebut cukup lama untuk mengalami kerusakan
(Sherwood, 2001).
Mukus lambung penting dalam pertahanan mukosa dan dalam mencegah
ulserasi peptik. Mukus lambung disekresi oleh sel mukosa pada epitel mukosa
lambung dan kelenjar lambung. Sekresi mukus dirangsang oleh iritasi mekanis
atau kimiawi dan oleh rangsang kolinergik. Mukus lambung terdapat dalam dua
fase: dalam cairan lambung pada fase terlarut dan sebagai lapisan jeli mukus yang
tidak larut, kira-kira tebalnya 0,2 mm, yang melapisi permukaan mukosa lambung.
Normalnya gel mukus disekresi secara terus menerus oleh sel epitel mukosa
lambung dan secara kontinu dilarutkan oleh pepsin yang disekresi ke dalam lumen
lambung. Mukus lambung merupakan suatu glikoprotein polimer yang besar (2 x
106 berat molekul), mengandung empat subunit yang dihubungkan oleh jembatan
disulfida. Depolimerisasi subunit glikoprotein pada mukus, melalui pencernaan
peptik atau pemutusan ikatan disulfida, menyebabkan glikoprotein tidak mampu
membentuk atau mempertahankan jeli. Jika intak, jeli mukus ini bertindak sebagai
lapisan air yang tidak permeabel terhadap penetrasi oleh makromolekul seperti
pepsin (34.000 berat molekul). Molekul pepsin yang disekresi ke dalam lumen
sehingga berpotensi melindungi sel mukosa dari jejas proteolitik. Ketebalan jeli
meningkat dengan adanya prostaglandin E dan berkurang dengan adanya obat
antiinflamasi nonsteroid (NSAID), termasuk aspirin. Glikoprotein mukus
lambung juga mengandung determinan antigenik yang digunakan untuk
mengklasifikasikan substansi golongan darah AB(H). Kurang lebih tiga perempat
populasi mensekresikan cairan lambung yang mengandung substansi AB(H) ini,
dan individu demikian disebut sekretor (Isselbacher, 2000). 2.2.4.2 Ion bikarbonat
Ion bikarbonat, yang disekresikan oleh sel nonparietal epitel lambung,
memasuki jeli mukosa, berperan pada pembangunan lingkungan-mikro di dalam
jeli dengan gradien ion hidrogen yang besar diantara zona jeli yang menghadap ke
lumen (pH 1 sampai 2) dan zona yang berhubungan dengan sel mukosa lambung
(pH 6 sampai 7). Sebagai lapisan air yang tidak teraduk, jeli mukus
memperlambat ion hidrogen untuk berdifusi kembali ke permukaan mukosa
lambung, hal ini memungkinkan pendaparan (buffering) oleh bikarbonat di dalam jeli. Sekresi bikarbonat lambung dirangsang oleh kalsium, seri tertentu dari
prostaglandin E dan F , agen kolinergik dan dibutiril siklik guanosin monofosfat.
Sekresi bikarbonat lambung dihambat oleh OAINS, termasuk aspirin, dan oleh
asetazolamid, agen alfa-adrenergik dan etanol (Isselbacher, 2000).
Normalnya, permukaan lumen dan sambungan intraseluler yang ketat dari
sel epitel lambung memberikan barrer mukosa lambung yang hampir total impermeabel terhadap difusi balik ion-ion hidrogen dari lumen; barier ini
tampaknya menjadi komponen penting dari resistensi mukosa terhadap jejas
asam-asam lemah organik, sehingga memungikinkan terjadinya difusi balik
ion-ion hidrogen dari lumen ke dalam jaringan lambung. Hal ini dapat menyebabkan
jejas sel, pelepasan histamin dari sel mast, rangsangan sekresi asam yang lebih
lanjut, kerusakan pembuluh-pembuluh darah kecil, perdarahan mukosa, dan erosi
atau ulserasi. Interupsi barier mukosa lambung ini tampaknya berperan pada
gastritis erosif hemoragika yang berhubungan dengan konsumsi salisilat atau
etanol dan dengan bentuk jejas mukosa lambung lainnya. Karena tingginya
kecepatan aktivitas metabolik dan perlunya oksigen dalam jumlah besar, upaya
mempertahankan aliran darah normal ke mukosa lambung merupakan suatu komponen penting pada resistensi mukosa terhadap jejas. Penurunan aliran darah
mukosa, yang disertai oleh difusi balik ion hidrogen dari lumen, penting dalam
menimbulkan kerusakan mukosa lambung (Isselbacher, 2000).
2.2.4.3 Prostaglandin
Prostaglandin merupakan asam lemak rantai 20 karbon yang dihasilkan
oleh asam arakhidonat melalui enzim cyclooxygenase (Sunil, dkk., 2012).
Mukosa lambung merupakan sumber produksi prostaglandin, seperti
Prostaglandin E2 (PGE2) dan Prostaglandin I2 (PGI2) yang dianggap sebagai
faktor penting untuk pemeliharaan integritas mukosa dan perlindungan terhadap
faktor melukai. Prostaglandin dapat mengurangi produksi asam, merangsang
produksi mukus, bikarbonat, dan fosfolipid, meningkatkan aliran darah mukosa,
dan mempercepat restitusi epitel dan penyembuhan mukosa. Prostaglandin E2
diketahui dapat menekan pelepasan dari histamin dan TNF-α dari mukosa
lambung, dimana pelepasan dari TNF-α dapat mengakibatkan kerusakakn jaringan
Prostaglandin terdapat dalam jumlah besar di dalam mukosa lambung.
Bermacam-macam prostaglandin, terutama dari seri E, terlihat menghambat jejas
mukosa lambung yang disebabkan oleh berbagai macam agen. Prostaglandin
endogen merupakan elemen penting membangun pertahanan mukosa.
Prostaglandin ini merangsang sekresi mukus lambung dan bikarbonat
mukosa lambung dan duodenum, yang mendapar sebagian besar asam
lambung yang telah disekresi. Prostaglandin berperan dalam mempertahankan
aliran darah mukosa lambung dan dalam integritas barier mukosa
lambung. Prostaglandin mempermudah pembaruan sel epitel dalam responnya
terhadap jejas mukosa (Isselbacher, 2000).
2.2.4.4 Sel-sel epitel
Lapisan sel epitel permukaan merupakan pertahanan mukosa berikutnya. Sel
epitel ini bertanggung jawab untuk memproduksi mukus, bikarbonat, dan
komponen lain dari penghalang mukosa lambung. Permukaan sel epitel mampu
membentuk penghalang terus menerus yang dapat mencegah difusi kembali asam
dan pepsin. Faktor protektif lain yang relevan tersedia dalam sel epitel diwakili
oleh heat shock protein, yang diaktifkan dalam respon terhadap stres termasuk kenaikan suhu, stres oksidatif dan agen sitotoksik lainnya. Protein ini dapat
mencegah denaturasi protein dan melindungi sel terhadap cedera. Cathelicidin dan
beta-defensin adalah peptida kationik yang memainkan peran yang relevan dalam sistem pertahanan bawaan pada permukaan mukosa, mencegah kolonisasi bakteri
Pembaharuan sel mukosa
Pembaharuan sel epitel lambung terkoordinasi dengan baik untuk menjamin
penggantian sel yang rusak. Proses pembaharuan epitel lengkap membutuhkan
waktu sekitar 3-7 hari, sedangkan penggantian sel kelenjar secara keseluruhan
membutuhkan waktu berbulan. Namun, pembaharuan epitel permukaan setelah
kerusakan terjadi sangat cepat yaitu beberapa menit. Proses pergantian sel diatur
oleh faktor pertumbuhan. Secara khusus, ditandai ekspresi reseptor faktor
pertumbuhan epidermal (EGF-R). Reseptor tersebut dapat diaktifkan oleh faktor
pertumbuhan mitogenik, seperti TGF-α dan IGF-1. Selain itu, PGE2 dan gastrin
dapat transaktif dengan EGF-R dan mempromosikan aktivasi MAPK akibat
proliferasi sel. EGF tidak terdeteksi pada mukosa normal, meskipun terdapat pada
cairan lambung yang dapat merangsang proliferasi sel mukosa dalam kasus
cedera (Fornai, dkk., 2011).
Aliran darah mukosa
Aliran darah mukosa sangat penting untuk memberikan oksigen dan nutrisi dan
untuk menghilangkan racun dari mukosa lambung. Sel endotel, lapisan
mikrovaskular ini menghasilkan NO dan prostasiklin (PGI2) yang bertindak
sebagai vasodilator, sehingga melindungi mukosa lambung terhadap kerusakan
dan menangkal berbagai efek vasokonstriktor termasuk leukotrien C4, tromboksan
A2, dan endotelin. Selain itu, NO dan PGI2 menjaga kelangsungan hidup sel-sel
endotel dan menghambat platelet dan adhesi leukosit ke mikrovaskular sehingga
mencegah terjadinya mikroiskemia (Fornai, dkk., 2011).
Ketika mukosa lambung terkena iritasi atau difusi asam, maka terjadi peningkatan
mekanisme penting untuk mencegah cedera sel mukosa lambung dan penurunan
nekrosis jaringan. Peningkatan aliran darah mukosa dimediasi oleh pelepasan NO,
telah dibuktikan bahwa NO melindungi mukosa lambung terhadap cedera yang
disebabkan oleh etanol atau endothelin-1, sedangkan penghambtan sintesis NO
meningkatkan cedera mukosa (Fornai, dkk., 2011).
2.2.4.7 Saraf sensori
Pembuluh darah mukosa dan submukosa lambung dipersarafi oleh neuron
sensori aferen, yang diatur dalam pleksus di dasar lapisan mukosa. Saraf sensori
dapat mendeteksi keasaman atau difusi asam, dimana aktivasi saraf sensori
tersebut memodulasi kontraksi arteri pada submukosa sehingga mengatur aliran
darah mukosa. Secara khusus, stimulasi saraf sensori menyebabkan pelepasan
kalsitonin yang berhubungan dengan peptida (CGRP) dan substansi P dari saraf
disekitar pembuluh besar submukosa. CGRP kemudian berkontribusi pada
pemeliharaan integritas mukosa lambung melalui vasodilatasi pembuluh darah di
submukosa yang dimediasi oleh pelepasan NO. Persarafan sensori memiliki peran
penting dalam perlindungan mukosa dengan meningkatkan sensitivitas lambung
(Fornai, dkk., 2011).
2.2.4.8 Mekanisme neurohormonal
Pertahanan mukosa lambung didukung oleh sistem saraf pusat dan faktor
hormonal. Diketahui bahwa aktivasi nervus vagal merangsang sekresi mukus dan
meningkatkan pH sel epitel dalam lambung. Hormon lainnya, termasuk gastrin,
kolestokinin, thyrotropin-releasing hormon, bombesin, EGF, peptida YY, dan
neurokinin A memainkan peran penting dalam regulasi mekanisme pelindung
2.3 Ulkus Lambung
atau ulkus peptikum dinding lambung (Sherwood, 2001).
Ulkus peptikum ialah suatu istilah untuk menunjuk kepada suatu
kelompok penyakit ulseratif saluran makanan bagian atas yang melibatkan
terutama bagian proksimal duodenum dan lambung, yang mempunyai patogenesis
yang sama-sama melibatkan asam-pepsin. Bentuk utama ulkus peptikum yang
umum adalah ulkus duodenum dan ulkus lambung, keduanya merupakan penyakit
kronik (Isselbacher, 2000).
Ulkus peptikum atau ulkus peptikumum merupakan keadaan dimana
kontiunitas mukosa lambung terputus dan meluas sampai di bawah epitel.
Kerusakan mukosa yang tidak meluas sampai ke bawah epitel disebut erosi,
walaupun seringkali dianggap juga sebagai ulkus (Fry, 2005). Menurut
defenisi, ulkus peptikum dapat ditemukan pada setiap bagian saluran cerna
yang terkena getah asam lambung, yaitu esofagus, lambung, duodenum,
jejenum, dan setelah tindakan gastroenterostomi. Ulkus peptikum
diklasifikasikan atas ulkus akut dan ulkus kronis, hal tersebut
menggambarkan tingkat kerusakan pada lapisan mukosa yang terlibat (Aziz,
Ulkus lambung dan duodenum pada manusia terutama berkaitan dengan
rusaknya sawar yang secara normal mencegah iritasi dan autodigesti mukosa
oleh sekresi lambung (Ganong, 2008).
tercipta suatu lingkaran setan. Erosi mukosa, atau ulkus, terus membesar di
bawah pengaruh asam dan pepsin yang kadarnya meningkat. Dua
konsekuensi paling serius adanya ulkus adalah (1) perdarahan akibat
kerusakan kapiler submukosa dan (2) perforasi dinding lambung akibat erosi
total menembus dinding yang disebabkan oleh kerja HCL dan pepsin,
pencernaan__hal ini menjadi dasar gangguan pencernaan selama periode stres
Asam dan pepsin berdifusi ke dalam mukosa dengan konsekuensi patofisiologis
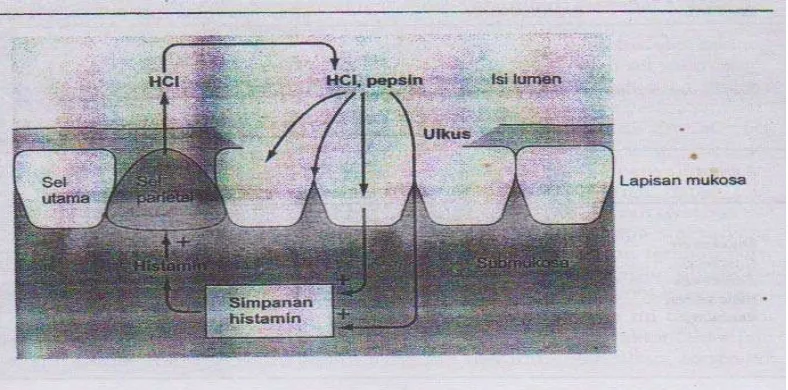
serius seperti yang terlihat pada Gambar 2.3 di bawah ini.
Gambar 2.3 Pembentukan ulkus.
Keterangan : Apabila asam dan pepsin mampu menembus sawar mukosa lambung yang melemah, asam merangsang pengeluaran histamin yang tersimpan di submukosa. Histamin pada gilirannya merangsang sel- sel parietal untuk mengeluarkan lebih banyak asam, yang berdifusi menembus sawar yang rusak untuk memicu pengeluaran lebih banyak histamin, sehingga terjadi lingkaran setan. Terbentuk ulkus yang secara progresif membesar karena asam dan pepsin terus menyebabkan erosi mukosa lambung (Sherwood, 2001).
Syarat untuk terjadinya ulkus peptikum adalah adanya getah lambung yang
mengandung asam klorida dan pepsin (tanpa asam tak ada ulkus) (Mutschler,
2010). Penyebab umum dari ulserasi peptikum adalah ketidakseimbangan antara
kecepatan sekresi cairan lambung dan derajat perlindungan yang diberikan oleh
sawar mukosa gastroduodenal dan netralisasi asam lambung oleh cairan
duodenum. Semua daerah yang secara normal terpapar oleh cairan lambung
dipasok dengan baik oleh kelenjar mukus, antara lain kelenjar mukus campuran
pada esofagus bawah dan meliputi sel mukus penutup pada mukosa lambung; sel
mukus pada leher kelenjar lambung; kelenjar pilorik profunda (menyekresi
atas yang menyekresi mukus sangat alkali (Guyton dan Hall, 2007). Ulkus
peptikum terjadi jika efek agresif asam-pepsin lebih banyak daripada efek
protektif pertahanan mukosa lambung atau mukosa duodenum.
Kemampuan/kapasitas normal mukosa lambung atau duodenum bagian proksimal
untuk menahan efek-efek korosif asam dan pepsin ialah unik dalam tubuh. Hal itu
tidak sama dengan yang dimiliki oleh jaringan lain __ karena itu kerentanan
mukosa esofagus terhadap cedera karena getah lambung yang mengalir kembali,
ulserasi usus halus yang sering jika dikaitkan secara operatif kepada mukosa
lambung yang mensekresi secara aktif, dan korosi kulit dapat diramalkan
menyebabkan fistula gastrokutaneus (Isselbacher, 2000).
Banyak yang telah dipelajari mengenai mekanisme yang mengatur sekresi
asam lambung dan faktor yang tampaknya penting dalam perkembangan ulkus
peptikum. Perhatian fisiologi lambung memberikan suatu pengertian mengenai
beberapa elemen etiologik dan juga suatu dasar yang rasional untuk pengobatan
dan pencegahan ulkus peptikum (Isselbacher, 2000).
Sebagai tambahan terhadap perlindungan mukus dari mukosa, duodenum
dilindungi oleh sifat alkali dari sekresi usus halus, terutama adalah sekresi
pankreas-yang mengandung sejumlah besar natrium bikarbonat, berfungsi
menetralisir asam klorida cairan lambung – sehingga menginaktifkan pepsin untuk
mencegah pencernaan mukosa (Lewis, 2000).
Ulkus peptikum dapat disebabkan oleh (1) sekresi asam dan pepsin yang
berlebihan oleh mukosa lambung, atau (2) berkurangnya kemampuan sawar
mukosa gastroduodenalis untuk berlindung dari sifat pencernaan dari kompleks
2.3.2.1 Penyebab khusus 1. Infeksi bakteri H. Pylori.
Penyebab pasti ulkus, sampai beberapa waktu yang lalu belum diketahui, tetapi
dalam suatu temuan baru yang mengejutkan, bakteri Helicobacter pylori
diperkirakan merupakan penyebab pada hampir 90% kasus ulkus peptikum.
Infeksi oleh mikroorganisme ini tampaknya memperlemah sawar mukosa
lambung (Sherwood, 2001).
Dalam lima tahun terakhir, ditemukan paling sedikit 75% pasien ulkus peptikum
menderita infeksi kronis pada bagian akhir mukosa lambung, dan bagian mukosa
duodenum oleh bakteri H. Pylori. Sekali pasien terinfeksi, maka infeksi dapat belangsung seumur hidup kecuali bila kuman diberantas dengan pengobatan
antibakterial. Lebih lanjut lagi, bakteri mampu melakukan penetrasi sawar
maupun dengan melapaskan enzim-enzim pencernaan yang mencairkan sawar.
Akibatnya cairan asam kuat pencernaan yang disekresi oleh lambung dapat
berpenetrasi ke dalam jaringan epitelium dan mencernakan epitel, bahkan juga
jaringan-jaringan di sekitarnya. Keadaan ini menuju kepada kondisi ulkus
peptikum (Muttaqin dan Kumala, 2013).
2. Peningkatan sekresi asam
Pada kebanyakan pasien yang menderita ulkus peptikum di bagian awal
duodenum, jumlah sekresi asam lambungnya lebih besar dari normal, bahkan
sering dua kali lipat dari normal.
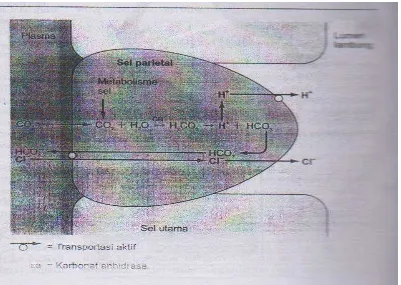
Sekresi asam hidroklorida lambung dapat dilihat pada Gambar 2.4 di
Gambar 2.4 Mekanisme sekresi HCl.
Keterangan: Sel-sel parietal lambung secara aktif mengeluarkan H+ dan Cl- melalui kerja dua pompa yang berbeda. Ion H+ yang disekresikan berasal dari H2CO3 yang dibentuk di dalam sel dari CO2 yang
dihasilkan dari proses metabolisme di dalam sel atau berdifusi masuk dari plasma. Ion Cl- yang disekresikan diangkut ke sel parietal dari plasma. Ion HCO3- yang dihasilkan dari penguraian H2CO3
dipindahkan ke dalam plasma sebagai penukar Cl- yang disekresikan (Sherwood, 2001).
Walaupun setengah dari peningkatan asam ini mungkin disebabkan oleh infeksi
bakteri, percobaan pada hewan ditambah bukti adanya perangsangan berlebihan
sekresi asam lambung oleh saraf pada manusia yang menderita ulkus peptikum
mengarah kepada sekresi cairan lambung yang berlebihan (Guyton dan Hall,
2007). Predisposisi peningkatan sekresi asam diantaranya adalah faktor
psikogenik seperti pada saat mengalami depresi atau kecemasan dan merokok
3. Konsumsi obat-obatan
Obat-obatan seperti OAINS/obat anti-inflamasi nonsteroid seperti
indometasin, ibuprofen, asam salisilat mempunyai efek penghambatan
siklo-oksigenase sehingga menghambat sintesis prostaglandin dari asam arakhidonat
secara sistemik, termasuk pada epitel lambung dan duodenum. Pada sisi lain, hal
ini juga menurunkan sekresi HCO3- sehingga memperlemah perlindungan mukosa
(Muttaqin dan Kumala, 20013). Aspirin dan NSAIDs lain diketahui dengan jelas
mengakibatkan peptik ulser dan obat ini lebih sering dihubungkan dengan lesi
pada ulkus lambung daripada ulkus duodenum (Chung dan Byung-Wook, 2012).
Efek lain dari obat ini adalah merusak mukosa lokal melalui difusi non-ionik ke
dalam sel mukosa. Obat ini juga berdampak terhadap agregasi trombosit sehingga
akan meningkatkan bahaya perdarahan ulkus (Kee dan Evelyn, 1995).
4. Stres fisik
Stres fisik yang disebabkan oleh syok, luka bakar, sepsis, trauma, pembedahan,
gagal napas, gagal ginjal, dan kerusakan susunan saraf pusat (Lewis, 2000). Bila
kondisi stres fisik ini berlanjut, maka kerusakan epitel akan meluas dan kondisi
ulkus peptikum menjadi lebih parah (Muttaqin dan Kumala, 2013).
5. Refluks usus-lambung
Refluks usus-lambung dengan materi garam empedu dan enzim pankreas yang
berlimpah dan memenuhi permukaan mukosa dapat menjadi predisposisi