BAB I PENDAHULUAN
Perdarahan pervaginam merupakan hal yang lazim terjadi selama persalinan aktif. “Bloody show” ini terjadi akibat pendataran dan pembukaan serviks disertai robeknya pembuluh-pembuluh vena halus. Tetapi perdarahan uterus dari tempat di atas serviks sebelum terjadinya persalinan merupakan hal yang mengkhawatirkan.(1)
Dalam Reproductive Health Library no.5 terdapat data global mengenai kematian maternal. Setiap tahun terdapat 180 sampai 200 juta perempuan menjadi hamil dan 585.000 orang diantaranya meninggal akibat salah satu komplikasi sehubungan dengan kehamilan dan persalinan. Latar belakang kematian maternal adalah perdarahan obstetrik (24,8%), infeksi (14,9%), eklamsia (12,9%), partus tidak maju/distosia (6,9%), abortus yang tidak aman (12,9%), dan sebab-sebab langsung lain (7,9%).(2)
Sampai sekarang, perdarahan dalam obstetrik masih memegang peranan penting sebagai penyebab utama kematian maternal, sekalipun di negara maju, terutama pada kelompok sosio-ekonomi lemah. Baik laporan penelitian dari Inggris (1985-1996), maupun laporan penelitian dari Amerika (1979-1992), keduanya menyatakan bahwa perdarahan obstetrik merupakan penyebab utama kematian maternal. Laporan dari Amerika menyebutkan 30% kematian maternal disebabkan oleh perdaraahan di luar keguguran.(1, 2)
Pada sebuah laporan oleh Chicakli dan kawan-kawan (1999) disebutkan bahwa perdarahan obstetrik yang sampai menyebabkan kematian terdiri atas solusio plasenta (19%) dan koagulopati (14%), robekan jalan lahir termasuk ruptur uteri (16%), dan plasenta previa (7%), plasenta akreta/inkreta dan perkreta (6%), serta atonia uteri (15%). Perdarahan obstetrik yang tidak cepat diatasi dengan transfusi darah atau cairan infus, serta fasilitas penanggulangan lainnya (misalnya upaya pencegahan dan/atau mengatasi syok, seksio sesarea atau hiseterktomi, dan terapi antibiotika yang sesuai), prognosisnya akan fatal bagi penderitanya.(2)
BAB II LAPORAN KASUS
2.1. Anamnesis
Dilakukan anamnesis secara auto-anamnesis di kamar bersalin RSUD Karawang pada hari Selasa, 11 November 2014 pada pukul 18.30 WIB.
Identitas
Identitas Pasien
Nama : Ny. R
Usia : 37 tahun
Pendidikan : SMA
Pekerjaan : Ibu Rumah Tangga
Agama : Islam
Alamat : Kampung Karang Anyar RT 01/07. Kab Cilamaya Wetan
Tanggal masuk RS : 11/11/2014
Dokter penanggung jawab : dr.H. Doddy Rodiat, Sp.OG Identitas Suami Nama : Tn. NS Usia : 38 tahun Pendidikan : SMA Pekerjaan : Wiraswasta Agama : Islam
Alamat : Kampung Karang Anyar RT 01/07. Kab Cilamaya Wetan
Suku : Sunda
Keluhan utama
Pasien dirujuk bidan dengan suspek plasenta previa.
Riwayat Penyakit Sekarang
Pasien dengan G4P3(AH4)A0 mengaku hamil 9 bulan dengan HPHT lupa, usia kehamilan -, taksiran partus -. Pasien mengaku keluar darah dari jalan lahir sejak 12 jam SMRS, darah berwarna merah segar dan OS telah mengganti kain (ukuran 2 m x 1,5 m) sebanyak 2 kali, kain dipenuhi darah tapi tidak seluruhnya. OS merasa lemas dan pusing selama di perjalanan saat dibawa ke RSUD Karawang. OS menyangkal keluar air-air dan lendir. Mulas-mulas dan nyeri perut juga disangkal. Keluhan pusing,
pandangan kabur, nyeri ulu hati, mual, muntah, demam, menggigil, dan nyeri ulu hati disangkal oleh pasien. Saat dibawa ke RS pasien mengaku gerakan janin masih aktif. Selama kehamilan pasien rutin memeriksakan kehamilan di Puskesmas (bidan) setiap 2 minggu sekali sejak usia kehamilan 3 bulan (pasien baru mengetahui bahwa dirinya hamil pada saat usia kehamilan 3 bulan). Imunisasi TT (1x), riwayat USG kehamilan 2 kali. Saat kontrol kondisi kehamilan selalu dikatakan baik, tekanan darah tidak pernah tinggi dan tidak ada keluhan yang berarti.
Riwayat Penyakit Dahulu
Riwayat perdarahan pada kehamilan sebelumnya, darah tinggi, kencing manis, asma, alergi, serta penyakit jantung disangkal pasien.
Riwayat Penyakit Keluarga
Riwayat darah tinggi, kencing manis, asma, alergi, serta penyakit jantung dalam keluarga disangkal pasien.
Riwayat Menstruasi
Menarche pada usia 12 tahun. Menstruasi teratur sebulan sekali, lamanya 5-7 hari, ganti pembalut sebanyak 2 kali sehari, nyeri haid (-).
Riwayat Pernikahan
Pasien menikah 1 kali saat usia 17 tahun dengan bujang.
Riwayat Obstetri
I. Laki-laki, usia 18 tahun, lahir secara spontan di paraji, berat badan lahir tidak tahu;
II. Kembar, Perempuan, usia 13 tahun, lahir secara spontan di bidan dengan berat badan lahir 1800 gram;
Perempuan, usia 13 tahun, lahir secara spontan di bidan dengan berat badan lahir 2200 gram;
III. Laki-laki, usia 7 tahun, lahir secara spontan di bidan dengan berat badan lahir 3000 gram; dan
IV. Hamil ini.
Riwayat KB
Pasien menggunakan kontrasepsi dengan pil, terakhir mengkonsumsi 11 bulan yang lalu.
2.2. Pemeriksaan Fisik
Status Generalis
Keadaan umum : Tampak sakit sedang Kesadaran : Compos mentis
BB/TB : 68 kg/163 cm
Tanda vital
Tekanan darah : 110/60 mmHg
Nadi : 96x/menit, reguler, volume cukup
Suhu : 36,7 C⁰
Pernafasan : 20 x/menit
Kepala : Normocephali, deformitas (-)
Mata : Konjungtiva pucat (±/±), Sklera ikterik (-/-)
Leher : Kelenjar getah bening dan tiroid tidak teraba membesar Thoraks : Paru : Suara napas vesikuler (+/+), ronkhi (-/-),
wheezing (-/-)
Jantung : S1-S2 reguler, murmur (-), gallop (-) Abdomen : Membuncit sesuai dengan usia kehamilan,
strie gravidarum (+), nyeri tekan (-) Ekstremitas : Akral hangat ++/++, oedem --/--Genitalia : Vulva edema (-)
Status Obstetri Palpasi
TFU : 28 cm, punggung kiri, persentasi kepala, DJJ 143 bpm
His : irreguler
Leopold
Leopold I : Bulat, tidak melenting (bokong)
Leopold II : Teraba rata di abdomen sebelah kiri ibu (punggung kiri)
Teraba bagian kecil-kecil di abdomen sebelah kanan ibu (ekstremitas)
Leopold III : Bulat, melenting (kepala)
Leopold IV : Kepala teraba 5/5 di atas symphisis pubis Inspeksi : Perdarahan aktif (+)
Inspekulo : Portio livid, ostium terbuka 1 cm, tampak darah keluar dari OUI
VT : Tidak dilakukan
2.3. Pemeriksaan Penunjang
A. Laboratorium pada tanggal 11/11/2014
Pemeriksaan Hasil Satuan Nilai rujukan Interpretasi
Hemoglobin 10,6 g/dL 12,0-16,0 Menurun
Leukosit 9,32 x10³/uL 3,8-10,60 Normal
Trombosit 212 x10³/uL 150-440 Normal
Hematokrit 30,7 % 35,0-47,0 Menurun
Masa perdarahan 3’ menit 1-3 Normal
Masa pembekuan 10’ menit 5-11 Normal
Golongan darah ABO A
-Golongan darah rhesus Positif
-HBsAg rapid Reaktif Non reaktif
-GDS 57 mg/dL <140 Normal
B. USG
BPD : 90,2 mm
HC : 324,6 mm
FL : 72,1 mm TBJ : 2979 gram
ICA : 13
Plasenta di korpus anterior meluas menutupi ostium uteri internum Usia kehamilan 36-37 minggu
C. Kardiotokografi
Baseline : 130-135 bpm Variabilitas : 5-20 beat Akselerasi : (+) Deselerasi : (-)
Kontraksi uterus : (+) dalam 20 menit
Kesan : kardiotokografi reassuring
2.4. Resume
Pasien G4P3(AH4)A0 dirujuk bidan dengan suspek plasenta previa mengaku hamil 9 bulan dengan HPHT -, taksiran partus -, usia kehamilan -. Pasien mengaku keluar darah sejak 12 jam SMRS, darah warna merah segar. OS telah mengganti kain sebanyak 2 kali. Mulas (-), gerakan janin (+). ANC rutin di puskesmas, imunisasi TT (1x), riwayat USG (+) 2 kali selalu baik.
Dari pemeriksaan fisik didapatkan keadaan umum dan tanda vital dalam batas normal, tidak ada tanda-tanda syok (tekanan darah turun, takikardi, nadi sulit diraba). Hanya didapatkan konjungtiva subanemis. Pada pemeriksaan abdomen, nyeri tekan (-).
Pada pemeriksaan obstetri didapatkan inspeksi perut membuncit, striae gravidarum (+), TFU 28 cm, DJJ 143 bpm. Pada pemeriksaan Leopold I-IV didapatkan persentasi kepala dengan punggung di kiri, bagian terbawah janin belum masuk PAP. Pada pemeriksaan dalam didapatakan perdarahan aktif (+). Pemeriksaan laboratorium datang didapatkan sedikit penurunan Hb dan hematokrit. Pemeriksaan KTG didapatkan kesan reassuring.
2.5. Diagnosis Kerja
Anemia et causa hemoragik antepartum et causa plasenta previa totalis pada G4P3(AH4)A0, hamil 36-37 minggu, JPKTH.
2.6. Tatalaksana
Observasi keadaan umum, tanda vital, his, DJJ, perdarahan Rencana pematangan paru
Terminasi perabdominal
Laporan Operasi (Rabu, 12 November 2014, pk 08.00 WIB) 1. Asepsis dan antisepsis daerah operasi.
2. Insisi Pfannenstill dibuat di kulit menembus sampai peritoneum. 3. Membuka plika vesikouterina.
4. Membuat insisi curvilinear pada segmen bawah rahim.
5. Melahirkan bayi dengan meluksir kepala, lahir bayi perempuan, A/S 8/9, BB 2480 gram, PB 44 cm.
6. Plasenta previa totalis menutupi ostium uteri internum sampai pada korpus depan.
7. Menutup uterus 1 lapis dengan vicryl 1-0. 8. Hemostasis
9. Bilateral tubal ligation dengan metode Pomeroy. 10. Peritonealisasi
11. Menutup dinding abdomen lapis demi lapis. 12. Menutup dengan kassa steril.
13. Operasi selesai
2.7. Prognosis
Ad fungsionam : dubia ad bonam Ad sanationam : dubia ad bonam
2.8. Follow Up
Pada hari Rabu, 12 November 2014, pukul 08.00 WIB berlangsung SCTPP a/i plasenta previa totalis + MOW pada G4P3(AH4)A0 oleh residen
Pada hari Rabu, 12 November, pukul 08.15 WIB lahir bayi perempuan, berat 2480 gram, panjang 44 cm, A/S 8/9
Instruksi post operasi:
1) Observasi tanda vital, perdarahan, kontraksi uterus 2) Mobilisasi bertahap
3) GV hari ke-3
4) Aff DC dalam 1x24 jam 5) Ceftriaxon 2x1 gr
6) RL 500cc+ 20 IU oksitosin dalam 8 jam selama 24 jam 7) Profenid supp 3x1
Hari S O A P Kamis
13/11/14
ASI (-),
Mobilisasi (+), nyeri luka operasi (+), blm BAK spontan post lepas DC, BAB (-), flatus (-), perdarahan pervaginam (+) Tanda vital: TD:120/80 mmHg N: 80x/mnt S: 36,2 C⁰ RR: 20x/mnt Status generalis: Mata : CA , SI -/-Thorax: Jantung: S1-S2 reguler, murmur (-), gallop (-) Paru: SN vesikuler +/+, ronkhi -/-, wheezing -/-Abdomen: supel, BU (-) Ekstremitas: akral hangat ++/++ Status obstetri: TFU: 1 JBPST Iv/u: tenang, perdarahan aktif (-) P4A0 post SCTPP + MOW a/i HAP e.c. PPT NH1 Observasi tanda vital, keadaan umum, perdarahan, nyeri luka operasi
GV hari ke-3 Hygiene luka operasi Ceftriaxon 2x1 gr Profenid supp 3x1 p.r SF 1x1tab Jumat 14/11/14 ASI (+), Mobilisasi (+), nyeri luka operasi (-), blm BAK (+), Tanda vital: TD:120/80 mmHg N: 88x/mnt P4A0 post SCTPP + MOW a/i HAP e.c. Observasi keadaan umum, tanda vital, perdarahan, nyeri
BAB (-), flatus (+), perdarahan pervaginam (+) sedikit S: 37,2 C⁰ RR: 16x/mnt Status generalis: Mata : CA , SI -/-Thorax: Jantung: S1-S2 reguler, murmur (-), gallop (-) Paru: SN vesikuler +/+, ronkhi -/-, wheezing -/-Abdomen: supel, BU (-) Ekstremitas: akral hangat ++/++ Status obstetri: TFU: 1 JBPST Iv/u: tenang, perdarahan aktif (-)
Lo: tertutup kassa, rembesan (-) PPT NH2 luka operasi GV hari ke-3 Hygiene luka operasi Ceftriaxon 2x1 gr inj. IV As mefenamat 3x500 mg PO SF 1x1 tab PO 15/11/14 ASI (-), Mobilisasi (+), nyeri luka operasi (+), BAK(+), BAB (-), perdarahan pervaginam (+) Tanda vital: TD:120/80 mmHg N: 80x/mnt S: 36,7 C⁰ RR: 20x/mnt P4A0 post SCTPP + MOW a/i HAP e.c. PPT NH3 Observasi keadaan umum, tanda vital, perdarahan, nyeri luka operasi
Cefadroxil 2x500 mg PO
sedikit Status generalis: Mata : CA , SI -/-Thorax: Jantung: S1-S2 reguler, murmur (-), gallop (-) Paru: SN vesikuler +/+, ronkhi -/-, wheezing -/-Abdomen: supel, BU (-) Ekstremitas: akral hangat ++/++ Status obstetri: TFU: 2 JBPST Iv/u: tenang, perdarahan aktif (-)
Lo: tertutup kassa, rembesan (-)
As. Mefenamat 3x500 mg PO
SF 1x1 tab PO
BAB III ANALISA KASUS
3.1. Diagnosis
Pasien mengaku sedang hamil 8 bulan dan mengeluhkan keluar darah segar dari jalan lahir sejak 12 jam SMRS. Hal ini menunjukkan bahwa pasien mengalami perdarahan antepartum yang didefinisikan sebagai perdarahan yang terjadi pada usia kehamilan >24 minggu dan sebelum dimulainya persalinan. Perdarahan antepartum dapat disebabkan oleh berbagai macam hal, tetapi yang paling sering menyebabkan perdarahan antepartum adalah solusio plasenta dan plasenta previa.(3)
Perbedaan Solusio Plasenta Plasenta Previa
Perdarahan (+) (++)
Palpasi abdomen Nyeri tekan (+) Lunak, nyeri tekan (-) Presentasi janin Bagian terbawah masih
tinggi
Pada presentasi kepala biasanya ditemukan kepala sudah masuk PAP
Denyut jantung janin Berkurang Normal (biasanya) Tabel 1. Perbedaan Solusio Plasenta dan Plasenta Previa Anamnesis
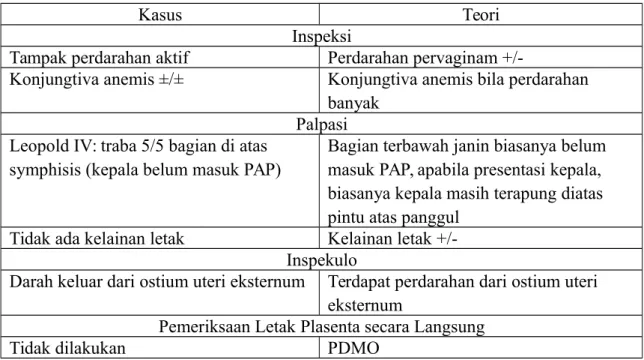
Kasus Teori
Usia kehamilan 36-37 minggu Usia kehamilan >24 minggu Perdarahan dari jalan lahir Perdarahan dari jalan lahir Tidak ada riwayat perdarahan sebelumnya Perdarahan berulang
Etiologi: usia lanjut, multiparitas Etiologi: usia lanjut, multiparitas, cacat pada rahim, merokok, ukuran plasenta yang besar
Tabel 2. Perbandingan Anamnesis Plasenta Previa pada Kasus dan Teori Anemia et causa hemoragik antepartum et causa plasenta previa totalis
Pemeriksaan Fisik
Kasus Teori
Inspeksi
Tampak perdarahan aktif Perdarahan pervaginam
+/-Konjungtiva anemis ±/± Konjungtiva anemis bila perdarahan banyak
Palpasi Leopold IV: traba 5/5 bagian di atas
symphisis (kepala belum masuk PAP)
Bagian terbawah janin biasanya belum masuk PAP, apabila presentasi kepala, biasanya kepala masih terapung diatas pintu atas panggul
Tidak ada kelainan letak Kelainan letak +/-Inspekulo
Darah keluar dari ostium uteri eksternum Terdapat perdarahan dari ostium uteri eksternum
Pemeriksaan Letak Plasenta secara Langsung
Tidak dilakukan PDMO
Tabel 3. Perbandingan Pemeriksaan Fisik Plasenta Previa pada Kasus dan Teori Pemeriksaan Penunjang
Kasus Teori
USG transabdominal:
Plasenta di korpus anterior meluas menutupi ostium uteri internum
USG transabdominal : Plasenta letak rendah
Plasenta tampak menutupi os serviks Plasenta letak fundus tapi meluas
menutupi os serviks
Tabel 4. Perbandingan Pemeriksaan Penunjang Plasenta Previa pada Kasus dan Teori 3.2. Manajemen
Pada pasien dengan perdarahan trimester ketiga, dua hal utama yang menjadi prinis manajemen adalah:(4)
1. Perawatan di rumah sakit yang memadai, mampu menangani perdarahan maternal serta memiliki fasilitas perinatal yang memadai; dan
2. Tidak dilakukan VT (vaginal toucher) sampai kemungkinan plasenta previa disingkirkan.
Pada kasus ini, pasien telah mendapatkan penanganan yang tepat sampai tahap rujukan. Bidan merujuk pasien ke rumah sakit yang lebih memadai untuk menangani
HAP (hemoragik antepartum) yang dialami oleh pasien. Diharapkan dengan penanganan di rumah sakit, pasien bisa mendapatkan tatalaksana yang lebih baik, sehingga memberikan hasil yang lebih memuaskan.(4)
Pada tahap selanjutnya, setelah sampai di rumah sakit, dilakukan penilaian secara cepat dan cermat apakah terjadi tanda-tanda ancaman syok atau tidak, misalnya kesadaran yang menurun, tekanan darah yang menurun (hipotensi), takikardi, nadi sulit diraba, takipnea, oliguria sampai anuria, akral dingin dan lembab, dan tanda-tanda lain. Segera dipasang jalur intravena untuk NaCl atau ringer laktat dan pemasangan DC (dauer cathether). Pada pasien sudah terpasang jalur intravena dari bidan, sehingga tidak perlu dipasang lagi. Transfusi darah diperlukan bila Hb <10 g/dL, sedangkan pada pasien Hb masih 10,6 g/dL, sehinhgga tidak diperlukan transfusi darah. Tetapi masih harus disiapkan darah untuk kemungkinan terjadinya perdarahan yang lebih hebat. Untuk tahap selanjutanya, keadaan janin harus diobservasi dengan cermat.(4, 5)
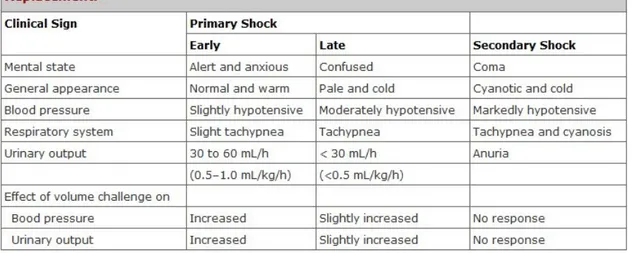
Tabel 5. Tanda-Tanda dan Gejala Syok
Pada pasien, keadaan hemodinamiknya stabil. Maka segera dilakukan anmnesis secara singkat dan pemeriksaan fisik abdomen, tinggi fundus uteri, dan pemantauan denyut jantung janin. Setelahnya dilakukan pemeriksaan laboratorium untuk memeriksa golongan darah, darah lengkap, serta status koagulasi. Pemeriksaan vagina hanya boleh dilakukan setelah kemungkinan plasenta previa disingkirkan, karena dengan VT pada plasenta previa, ditakutkan terjadi perdarahan yang lebih hebat. Dan karena pada pasien ini kemungkinan plasenta previa belum dapat disingkirkan, maka tidak dilakukan VT.
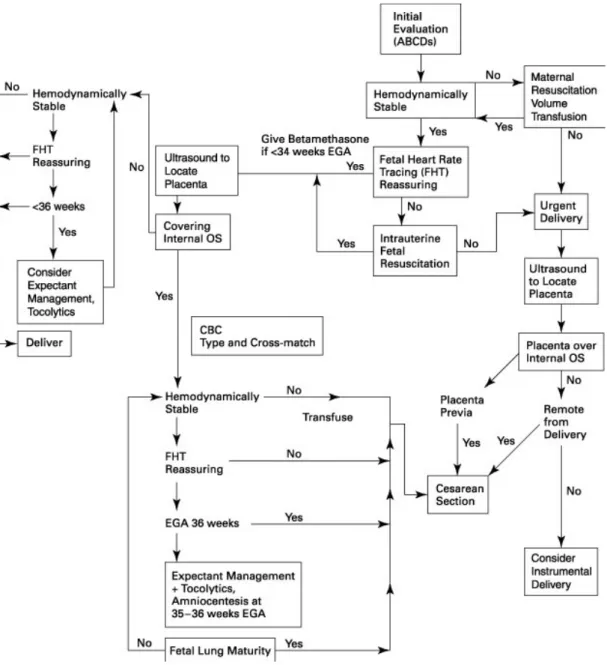
Setelah itu dilakukan USG untuk melihat di mana lokasi plasenta dan pada pemeriksaan ternyata benar didapatkan adanya lokasi plasenta yang menutupi OUI sampai ke korpus depan (PPT; plasenta previa totalis). Karena dengan USG transabdominal sudah jelas tampak PPT, maka tidak lagi dilakukan USG transvaginal. Untuk penanganan selanjutnya, ada tiga pilihan utama, yaitu:(5)
Terminasi segera
Teruskan persalinan sebagaimana mestinya Terapi ekspektatif
Gambar 1. Algoritma Evaluasi Perdarahan pada Trimester Ketiga
Usia kehamilan cukup bulan;
Janin mati atau menderita anomali atau keadaan yang mengurangi
kelangsungan hidupnya (misalnya anensefali); dan
Pada perdarahan aktif dan banyak, segera dilakukan terapi aktif tanpa memandang usia kehamilan.
Karena pada pasien ini didapatkan usia kehamilan 36-37 minggu, maka diputuskan untuk dilakukan terminasi kehamilan tanpa dilakukan terapi ekspektatif terlebih dahulu. Terapi ekspektatif dilakukan pada janin prematur yang belum mencapai usia 32-34 minggu. Pada pasien ini dipilih terminasi perabdominan (seksio sesarea) karena sampai saat ini, seksio sesarea masih merupakan motode terminasi pilihan utama pada kasus plasenta previa. Dengan dilakukannya seksio sesarea, kematian maternal maupun perinatal dapat diminimalisir. Persalinan pervaginam hanya dilakukan pada plasenta previa tipe marginalis dan janin presentasi kepala.(4)
3.3. Outcome
Sudah lahir bayi perempuan dengan berat 2480 gram, panjang 44 cm, A/S 8/9. Saat ini ibu dan bayi dalam keadaan sehat dan sudah dipulangkan. Tidak ada masalah yang berarti pada ibu maupun bayi setelah dilakukannya seksio sesarea. Tidak ada komplikasi yang terjadi akibat plasenta previa baik pada ibu maupun pada bayi.
Ibu dirawat selama 3 hari post partum, luka operasi baik, tidak ada tanda-tanda infeksi luka operasi. Setelah ganti perban di hari ketiga pasien diperbolehkan pulang dan kontrol di bidan atau puskesmas setelah 3 hari untuk ganti perban dengan edukasi diet tinggi protein dan jaga hygiene luka operasi serta luka operasi tidak boleh basah.
BAB IV
TINJAUAN PUSTAKA
4.1. Perdarahan Antepartum
4.1.1. Definisi
Perdarahan antepartum didefinisikan sebagai perdarahan yang berasal dari jalan lahir pada usia kehamilan lebih dari 24 minggu dan sebelum adanya persalinan. (6, 7)
4.1.2. Epidemiologi
Lipitz dkk. (1991) meneliti 65 wanita secara berturutan—yaitu hampir 1 persen dari pasien mereka—yang mengalami perdarahan uterus pada usia kehamilan antara 14-26 minggu dan hampir seperempatnya mengalami solusio plasenta atau plasenta previa.(1)
Kematian janin total termasuk abortus dan kematian perinatal adalah 32%. Bahkan pada kehamilan setelah minggu ke-26 yang tidak disebabkan oleh solusio plasenta maupun plasenta previa, Ajayi dkk. melaporkan prognosis yang buruk pada sepertiga kasus. Oleh karena itu, harus dipertimbangkan juga untuk melakukan pelahiran bagi wanita dengan kehamilan aterm yang mengalami perdarahan yang tidak diketahui penyebabnya.(1)
4.1.3. Etiologi
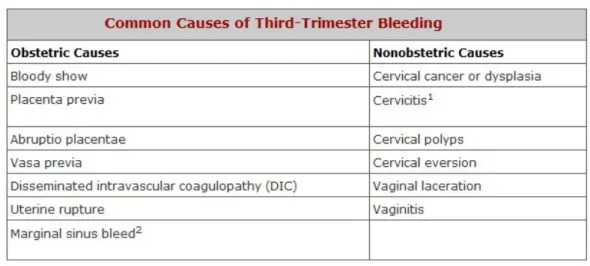
Perdarahan antepartum dapat disebabkan oleh robeknya sebagian plasenta yang melekat di dekat kanalis servisis yang disebut dengan plasenta previa. Selain itu, perdarahan juga dapat berasal dari robeknya plasenta yang terletak di tempat lain di rongga uterus yang disebut dengan solusio plasenta. Walaupun jarang, perdarahan juga dapat terjadi akibat insersi vilamentosa tali pusat
disertai ruptur dan perdarahan dari pembuluh darah janin pada saat pecahnya selaput ketuban atau yang disebut dengan vasa previa.(1)
Tetapi, sumber perdarahan yang terdapat di atas serviks tidak selalu teridentifikasi. Pada keadaan ini, biasanya perdarahan dimulai dengan sedikit atau tanpa gejala, kemudian berhenti, dan saat pelahiran tidak ditemukan adanya kausa anatomis. Perdarahan tersebut hampir selalu disebabkan oleh robekan marginal plasenta yang sedikit dan tidak meluas.(1)
Penyebab nonobstetrik perdarahan pada akhir kehamilan biasanya hanya berupa bercak yang tidak meningkat dengan aktivitas, tidak terdapat kontraksi uterus, dan diagnosis definitif biasanya dibuat dengan pemeriksaan spekulum, Pap smear, kultur, atau kolposkopi. Hanya kanker stadium lanjut yang dikaitkan dengan dengan prognosis maternal yang buruk. Laserasi vagina dan varises mungkin perlu diperbaiki, tetapi memiliki prognosis yang baik. Kebanyakan infeksi menyebabkan perdarahan yang jelas mudah ketika diobati dengan obat yang tepat. Neoplasma jinak memerlukan perawatan sederhana dan prognosisnya baik.(4)
Tabel 6. Penyebab Perdarahan pada Trimester Ketiga
4.1.4. Tatalaksana Umum
Dua prinsip tatalaksana pada pasien dengan perdarahan pada trimester ketiga adalah:(4)
1. Semua wanita yang mengalami perdarahan dari jalan lahir pada masa kehamilan akhir harus dievaluasi di rumah sakit yang mampu menangani perdarahan maternal dan perawatan perinatal yang memadai. 2. Pemeriksaan vagina atau rektal tidak boleh dilakukan sampai diagnosis plasenta previa dapat disingkirkan. Pemeriksaan vagina atau rektal sangat riskan dilakukan karena kemungkinan akan menyebabkan perdarahan hebat yang tidak terkontrol.
Langkah pertama menghadapi setiap pasien dengan perdarahan yang banyak adalah segera memberikan infus larutan garam fisiologik dan kecepatannya disesuaikan dengan kebutuhan setiap kasus, serta memeriksa kadar hemoglobin dan golongan darah.(2)
Langkah berikutnya adalah penyediaan darah segar yang senantiasa harus disediakan berpapun kadar hemoglobin pasien mengingat perdarahan ulang atau yang tersembunyi sewaktu-waktu bisa mengancam. Transfusi darah diberikan bila kadar Hb <10 gram% karena pada pada perdarahan yang banyak, kadar Hb baru nyata berkurang setelah beberapa jam kemudian.(2)
Bersamaan dengan langkah tersebut, perlu dipantau dari waktu ke waktu tanda-tanda vital ibu hamil dan pemantauan kesejahteraan janin (fetal well-being), dianjurkan menggunakan KTG (kardiotokografi) agar lebih akurat memantau keadaan janin. Kesempatan yang ada harus dipergunakan untuk konfirmasi diagnosis, bila perlu dengan menggunakan peralatan yang ada seperti USG atau MRI dan konsultasi dengan pihak terkait yang kompeten. Semua personil dan fasilitas disiagakan jika tindakan operasi pada ibu dan resusitasi janin sewaktu-waktu diperlukan.(2)
Pemeriksaan darah lengkap, termasuk pemeriksaan gangguan mekanisme pembekuan darah perlu dilakukan terutama pada kasus yang dicurigai menderita solusio plasenta, dan juga pada ruptura uteri. Komunikasi yang baik dan penuh empati antarsesama petugas kesehatan dan dengan pihak keluarga pasien sangat membantu dalam penanggulangan pasien yang memuaskan semua pihak dan dalam mempersiapkan rekam medik dan mendapatkan informed consent.(2)
Perdarahan dengan Ancaman Syok Hipovolemik (Hemodinamik Tidak Stabil)
Pengenalan awal syok hipovolemia sangat penting untuk dilakukan. Tanda dan gejala syok hipovolemik diantaranya adalah pucat, kulit lembab, pingsan, rasa haus, dyspnea, kelelahan, agitasi, anxietas, keningunan, penurunan tekanan darah, takikardi, nadi sulit diraba, dan oliguria (lih. Tabel 5)
Pada ibu hamil yang sehat, mereka tetap dalam keadaan stabil sampai kehilangan darah mencapai 1500 ml (25%). Apabila diberikan tatalaksana yang adekuat, maka pasien akan mengalami perbaikan secara cepat.(4)
Pada pasein yang tidak stabil, harus segera dilakukan resusitasi ABCD (airway, breathing, circulation, drugs) standar. Pastikan jalan napas pasien bebas hambatan, gunakan goedel atau ETT (endotracheal tube). Posisikan pasien pada posisi Trendelenburg dengan menengadah, yang akan memaksimalkan aliran balik vena dengan mencegah uterus yang berisi janin menekan vena kava inferior. Kateter intravena berukuran besar (16 Gauge) harus dipasang dan lakukan penggantian cairan dengan kristaloid atau koloid volume ekspander. Pada kasus ini, D pada ABCD mengacu pada pengawasan janin secara elektronik ketika ibu distabilisasi.(4, 8)
Nilai hematokrit awal mungkin dapat terlihat normal—tapi bukan merupakan nilai yang sesungguhnya—sampai nilai sesungguhnya didapatkan pada pasien dengan kehilangan darah yang cepat. Oleh karena itulah, evaluasi klinis harus menjadi panduan utama dalam penanganan pasien dengan perdarahan.(4)
Ketika didapatkan indikasi klinis, trnasfusi darah berupa whole blood atau PRC (packed red cell) harus diberikan secara cepat. Ketika dipakai PRC, harus diperhatikan terjadinya koagulopati dilusi. Setelah transfusi 4 unit PRC, panel koagulasi dan kadar kalsium serta potasium harus dinilai dan terapi elektrolit diberikan apabila diperlukan. Apabila terjadi kelebihan beban cairan, seperti pada pasien preeklamsi, kryopresipitat dapat digunakan sebagai pengganti FFP (fresh frozen plasma; plasma segar beku).(4)
Obat-obatan vasoaktif digunakan ketika ada efek farmakologis yang ingin dicapai (misalnya untuk meningkatkan kontraktilitas miokardium) ketika volume ekspander tidak tersedia atau ketika langkah-langkah lain yang dilakukan tidak efektif. Bahkan, dalam kasus ini, walaupun keberhasilaannya masih dipertanyakan, obat-obatan dini boleh digunakan hanya bila keuntungannya jelas melampaui potensi resiko mereka. Obat-obatan yang paling sering digunakan adalah dopamin 200 mg dalam 500 ml larutan NaCl intravena, mulai 2-5 gr/kg/menit dan meningkat bertahap dari 5-10 gr/kg/menit sampai 20-50 gr/kg/menit. Obat lain dapat digunakan berdasarkan pengalaman, antara lain levarterenol bitartrat, isoproterenol, metarminol bitartrat, dan fenilepinefrin. Dilakukan pemantauan tekanan darah bila diberikan obat-obatan ini.(4, 8)
Perdarahan Tidak Darurat (Hemodinamik Stabil) 1. Anamnesis dan Pemeriksaan Abdomen
Setelah pasien dievaluasi dan ditemukan keadaan hemodinamiknya stabil, penyebab perdarahan harus diidentifikasi dengan segera. Setelah dilakukan anamnesis singkat, segera lakukan pemeriksaan abdomen dan dilakukan USG di samping tempat tidur untuk mengevaluasi lokasi plasenta dan status janin.(4)
Bila USG tidak tersedia, denyut jantung janin harus diperoleh dan tinggi fundus ditandai di perut menggunakan pena. Hal ini dilakukan untuk membantu dan menentukan usia kehamilan dan melihat apakah uterus bertambah besar karena adanya solusio plasenta.(4)
Dilakukan pemeriksaan Leopold untuk menentukan ukuran janin, presentasi, posisi, dan masuknya janin ke pintu atas panggul. Hal ini penting untuk dilakukan untuk melihat apakah sudah terjadi engagement yang baik atau belum. Ketika sudah terjadi engagement, berarti kemungkinan plasenta previa totalis sudah dapat disingkirkan. Abdomen juga dipalpasi untuk menilai kontraksi uterus dan tonus. Status hemodinamik dapat berubah setelah penilaian awal dan karena itu harus direevaluasi kembali.(4)
Pemeriksaan laboratorium yang dilakukan antara lain pemeriksaan golongan darah dan cross-match untuk 2-6 unit, bergantung status hemodinamik pasien, hitung darah lengkap dengan nilai trombosit dan status koagulaasi (waktu protrombin dan tromboplastin parsial). D-dimer atau produk pemecahan fibrin berguna ketika solusia plasenta dicurigai terjadi. Ini adalah tes yang paling sensitif untuk mengkonfirmasi koagulopati. Namun, hal-hat tersebut hanyalah studi kualitatif dan memberikan sedikit informasi mengenai seberapa parahnya solusio plasenta.
3. Pemeriksaan Vagina
Setelah kemungkinan plasenta previa disingkirkan, baik pemeriksaan inspekulo maupun pemeriksaan vagina harus dilakukan untuk mengevaluasi adakah penyebab nonobstetri atau persalinan.ketika penyebab lain sudah disingkirkan, diagnosis solusio plasenta (termasuk perdarahan sinus marginal) dapat dipikirkan sebagai diagnosis banding. (4)
4. Pemeriksaan Ultrasound
Pemeriksaan ultrasound adalah pemeriksaan yang paling akurat untuk mengkonfirmasi diagnosis plasenta previa. USG translabial atau transvaginal dapat dengan aman dilakukan jika diagnosis tidak jelas dari USG transabdominal. USG transvaginal adalah cara yang paling akurat untuk mengevaluasi plasenta previa dan telah terbukti aman di tangan yang berpengalaman. USG Doppler dengan aliran warna (color flow Doppler) dapat meningkatkan sensitivitas.(4)
USG memiliki sensitivitas terbatas dalam mendiagnosis bekuan retroplasenta (pada solusio plasenta) bahkan di tangan yang berpengalaman. Namun, terkadang berguna untuk mendiagnosis perdarahan yang tersembunyi.(4)
Evaluasi USG dilakukan selama persalinan jika memungkinkan. Denyut jantung janin harus dipantau secara terus menerus secara berkala. Penilaian cairan amnion dan konfirmasi usia janin diperoleh pada saat pemeriksaan USG.(4)
5. Penanganan Perdarahan
Pada tahap ini, temuan mengenai status ibu, janin, dan plasenta, serta evaluasi kerja harus dikombinasikan untuk menegakkan diagnosis dan perencanaan. Tiga pilihan perencanaan umum adalah terminasi segera,
teruskan proses persalinan, atau terapi ekspektif, tergantung dari diagnosis yang ditegakkan (lih. Gambar 1).(4)
Jika janin belum matur, pasien diberikan terapi seperti biasanya, kecuali jika terdapat komplikasi (misalnya perdarahan yang berkelanjutan, penurunan keadaan janin, ketuban pecah spontan). Pada 90% kasus, perdarahan pada trimester ketiga mereda dalam 24 jam. Jika pada pemeriksaan ditemukan letak implantasi plasenta tinggu dan perdarahan berhenti, pemeriksaan vagina ulang diindikasikan untuk menyingkirkan penyebab perdarahan nonobstetrik.(4)
4.2. Plasenta Previa
4.2.1. Definisi
Plasenta previa adalah plasenta yang berimplantasi pada segmen bawah rahim sedemikian rupa sehingga menutupi seluruh atau sebagian dari ostium uteri internum.(2)
4.2.2. Epidemiologi
Plasenta previa ditemukan pada 1 dari 200 kelahiran, tetapi hanya 20% yang berupa plasenta previa lengkap (plasenta menutupi seluruh serviks). Di antara multipara, insidensinya lebih tinggi yaitu 1 diantara 20 kelahiran.(4)
4.2.3. Klasifikasi
Klasifikasi berdasarkan letaknya:(2)
a. Plasenta previa totalis atau komplit, yaitu bila plasenta menutupi seluruh ostium uteri internum.
b. Plasenta previa parsialis, bila plasenta menutupi sebagian ostium uteri internum.
c. Plasenta previa marginalis, bila tepi plasenta berada pada pinggir ostium uteri internum.
d. Plasenta letak rendah, bila tepi bawah plasenta berada pada jarak lebih kurang 2 cm dari ostium uteri internum.
Karena klasifikasi ini tidak didasarkan pada keadaan anatomik melainkan fisiologik, maka klasifikasinya akan berubah setiap waktu. Umpamanya, plasenta previa totalis pada pembukaan 4 cm mungkin akan berubah menjadi plasenta previa parsialis pada pembukaan 8 cm.(1)
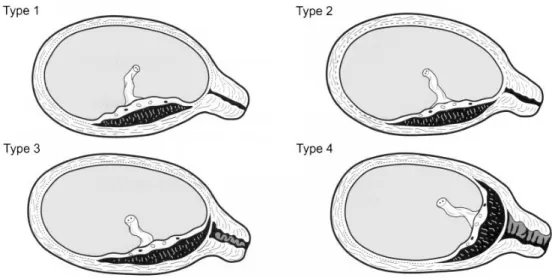
Gambar 2. Klasifikasi Plasenta Previa Berdasarkan Letaknya (1) plasenta letak rendah; (2) tipe marginal; (3) tipe parsial; (4) tipe totalis Klasifikasi plasenta previa berdasarkan derajatnya:(3)
a. Derajat 1, Lateral plasenta previa: Pinggir bawah plasenta berinsersi sampai ke segmen bawah rahim, namun tidak sampai ke pinggir pembukaan.
b. Derajat 2, Marginal plasenta previa: Plasenta mencapai pinggir pembukaan (ostium uteri internum).
c. Derajat 3, Complete placenta previa: plasenta menutupi ostium waktu tertutup dan tidak menutupi bila pembukaan hampir lengkap.
d. Derajat 4, Central placenta previa: plasenta menutupi seluruh ostium pada pembukaan hampir lengkap.
Tabel 7. Klasifikasi Plasenta Previa berdasarkan Derajat Penutupan OUI
Usia lanjut
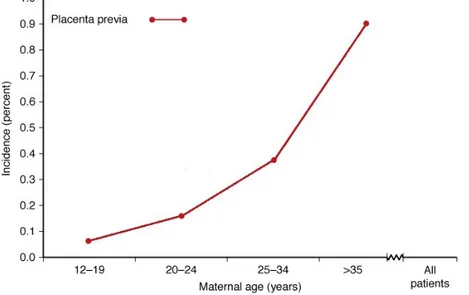
Usia ibu yang lanjut meningkatkan resiko terjadinya plasenta previa. Pada lebih dari 169.000 pelahiran di Parkland Hospital dari tahun 1998-1999, insiden plasenta previa meningkat secara bermakna di setiap kelompok usia. Pada kedua ujung, insidennya adalah 1 dari 1500 untuk wanita usia ≤19 tahun dan 1 dari 100 untuk wanita berusia > 35 tahun. Frederiksen dkk. (1999) melaporkan bahwa insiden plasenta previa meningkat dari 0,3% pada tahun 1976 menjadi 0,7% pada tahun 1997. Mereka memperkirakan bahwa hal ini disebabkan oleh bergesernya populasi obstetris ke arah yang lebih tua.(1)
Gambar 3. Grafik Insiden Plasena Previa Multiparitas
Multiparitas dilaporkan berkaitan dengan terjadinya plasenta previa. Salah satu teori yang ada mengemukakan bahwa vaskularisasi desidua yang berkurang atau perubahan atrofi pada desidua akibat persalinan yang lampau dapat menyebabkan plasenta previa. Dalam sebuah studi terhadap 314 wanita para 5 atau lebih, Babinski dkk. (1999) melaporkan bahwa insiden plasenta previa adalah 2,2 persen dan meningkat drastis dibandingkan dengan insiden pada wanita dengan para yang lebih rendah. Pada lebih dari169.000 wanita di Parkland Hospital, insidennya untuk wanita para 3 atau lebih adalah 1 dari 175.(1, 2)
Cacat pada uterus
Cacat pada uterus karena bekas bedah sesar, kerokan, miomektomi, dan sebagainya berperan dalam proses peradangan dan kejadian atrofi di
endometrium yang semuanya dapat dipandang sebagai sebagai faktor resiko terjadinya plasenta previa. Cacat bekas bedah sesar berperan menaikkan insiden dua sampai tiga kali. Nielsen dkk (1989) mendapatkan peningkatan insiden plasenta previa lima kali lipat pada wanita Swedia dengan riwayat seksio sesarea. Di Parkland, insiden ini meningkat dua kali lipat dari 1 di antara 400 menjadi 1 diantara 200 pada riwayat seksio sesarea minimal satu kali. Miller dkk. (1996), dari 150.000 lebih pelahiran di Los Angeles County Women’s Hospital, menyebutkan peningkatan tiga kali lipat plasenta previa pada wanita dengan riwayat seksio sesarea. Insiden ini meningkat seiring dengan jumlah seksio sesarea yang pernah dijalani—angkanya 1,9 persen pada riwayat seksio sesarea dua kali dan 4,1 persen pada riwayat seksio tiga kali atau lebih.(1)
Merokok
Pada perempuan perokok, dijumpai insidensi plasenta previa lebih tinggi dua kali lipat. Hipoksemia akibat karbon monoksida hasil pembakaran rokok menyebabkan plasenta menjadi hipertrofi sebagai upaya kompensasi.(1, 2)
Ukuran plasenta yang besar
Plasenta yang terlalu besar seperti pada kehamilan ganda dan eritroblastosis fetalis bisa menyebabkan pertumbuhan plasenta melebar ke segmen bawah uterus sehingga menutupi sebagian atau seluruh ostium uteri internum.(2)
4.2.5. Patofisiolgi
Pada usia kehamilan yang lanjut, umumnya pada trimester ketiga dan mungkin juga lebih awal, oleh karena mulai terbentuknya segmen bawah rahim, tapak plasenta akan mulai mengalami pelepasan. Sebagaimana diketahui, tapak plasenta terbentuk dari jaringan maternal, yaitu bagian desidua basalis yang tumbuh menjadi bagian dari uri. Dengan melebarnya isthmus uteri menjadi segmen bawah rahim, maka plasemnta yang berimplantasi di situ sedikit banyak akan mengalami laserasi akibat pelepasan pada desidua sebagai tapak plasenta.(2)
Demikian pula pada waktu serviks mendatar (effacement) dan membuka (dilatasi), ada bagian tapak plasenta terlepas. Pada tempat laserasi itu akan terjadi perdarahan yang berasal dari sirkulasi maternal yaitu dari ruangan intervilus plasenta. Oleh karena fenomena pembentukan segmen bawah rahim itu, perdarahan pada plasenta previa berapapun pasti akan terjadi (unavoidable bleeding), perdarahan di tempat itu relatif dipermudah dan diperbanyak oleh karena segmen bawah rahim dan serviks tidak mampu berkontraksi dengan kuat karena elemen otot yang dimilikinya sangat minimal, dengan akibatnya pembuluh darah pada tempat itu tidak akan terttutup dengan sempurna. Perdarahan akan berhenti karena terjadi pembekuan, kecuali jika ada laserasi mengenai sinus yang besar dari plasenta, maka masa perdarahan akan berlangsung lebih banyak dan lama. Oleh karena pembentukan segmen bawah rahim itu berlangsung progresif dan bertahap, maka laserasi baru akan mengulang kejadian perdarahan. Demikianlah terjadi perdarahan berulang tanpa suatu sebab lainnya.(2)
Darah yang keluar berwarna merah segar, tanpa rasa nyeri (painless). Pada plasenta yang menutupi seluruh ostium uteri internum, perdarahan terjadi lebih awal dalam kehamilan oleh karena segmen bawah rahim terbentuk lebih dahulu pada bagian terbawah, yaitu pada ostium uteri internum. Sebaliknya, pada plasenta previa parsialis atau letak rendah, perdarahan baru terjadi pada waktu mendekati atau waktu persalinan dimulai.(2)
Perdarahan pertama biasanya sedikit, tetapi cenderung lebih banyak pada perdarahan berikutnya. Untuk berjaga-jaga mnecegah syok, hal tersebut perlu dipertimbangkan. Perdarahan pertama sudah bisa terjadi pada kehamilan di bawah 30 minggu, tetapi lebih dari separuh kejadiannya terjadi pada usia kehamilan 34 minggu ke atas. Berhubung teempat perdarahhan terletak dekat dengan ostium uteri internum, maka perdarahan lebih mudah mengalir keluar rahim dan tidak membentuk hematoma retroplasenta yang mampu merusak jaringan yang lebih luas dan melepaskan tromboplastin ke dalam sirkulasi maternal. Dengan demikian, sangat jarang terjadi koagulopati pada plasenta previa.(2)
Hal lain yang perlu dipertimbangkan adalah dinding segmen baawah rahim yang tipis mudah diinvasi oleh pertumbuhan vili dari trofoblas, akibatnya plasenta melekat lebih kuat pada dinding uterus. Lebih sering terjadi plasenta akreta dan inkreta, bahkan perkreta yang pertumbuhan vilinya bisa sampai menembus ke buli-buli den rektum bersamaan dengan terjadinya plasenta previa. Plasenta akreta dan inkreta lebih sering terjadi pada uterus yang sebelumnya pernah menjalani bedah sesar. Segmen bawah rahim dan serviks yang rapuh mudah robek dan oleh sebab kurangnya elemen otot yang terdapat di sana, kedua kondisi ini berpotensi meningkatkan kejadian perdarahan paska persalinan pada plasenta previa, misalnya dalam kala tiga persalinan plasenta akan sukar melepas dengan sempurna (terjadi retensi plasenta), atau setelah uri lepas, karena segmen bawah rahim tidak mampu berkontraksi dengan baik, maka terjadi perdarahan.(1, 2)
4.2.6. Manifestasi Klinis
Hal yang paling khas pada plasenta previa adalah perdarahan yang tidak nyeri dan biasanya belum muncul sampai menjelang akhir trimester kedua atau setelahnya. Namun, beberapa jenis abortus dapat terjadi akibat lokasi abnormal plasenta yang sedang berkembang tersebut. Perdarahan dari plasenta previa sering muncul tanpa peringatan, terjadi tanpa disertai nyeri pada wanita yang riwayat pranatalnya tampak normal. Untungnya, perdarahan awal jarang sedemikian deras sehingga menimbulkan kematian. Perdarahan ini biasanya berhenti spontan, namun kemudian kambuh. Pada sebagian kasus, terutama pada mereka yang plasentanya tertanam dekat tapi tidak menutupi os serviks, perdarahan mungkin belum terjadi sampai persalinan dimulai; perdarahan ini dapat bervariasi dari ringan sampai berat dan secara klinis dapat menyerupai solusio plasenta.(1)
Penyebab perdarahan perlu ditekanakan kembali. Apabila plasenta terletak di atas os interna, pembentukan segmen bawah uterus dan pembukaan os interna akan menyebabkan terobeknya plasenta pada tempat melekatnya. Perdarahan
diperparah oleh ketidakmampuan serat miometrium pada segmen bawah uterus berkontraksi untuk menjepit pembuluh-pembuluh yang robek.(1)
Perdarahan dari tempat implantasi palsenta di segmen bawah uterus dapat berlanjut setelah plasenta dilahirkan karena segmen bawah uterus lebih rentan mengalami gangguan kotraksi daripada korpus uterus. Perdarahan juga dapat terjadi akibat laserasi serviks dan segmen bawah uterus yang rapuh, terutama setelah pengeluaran plasenta yang agak melekat secara manual.(1)
4.2.7. Pemeriksaan Penunjang
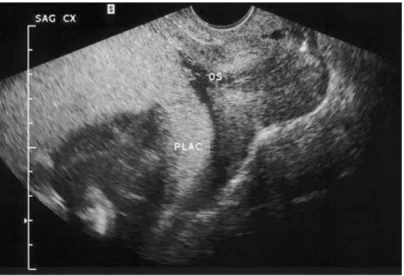
USG (ultrasonography)
Metode paling sederhana, tepat dan aman untuk mengetahui lokasi plasenta adalah dengan USG transabdominal. Menurut Lsing (1996), rata-rata tingkat akurasinya adalah sekitar 96%, dan angka setinggi 98% pernah dicapai. Hasil positif palsu sering disebabkan oleh karena adanya distensi kandung kemih. Karena itu USG pada kasus yang tampaknya positif harus diulang setelah kandung kemih dikososngkan. Sumber kesalahan yang jarang adalah identifikasi plasenta yang sebagian besar berimplantasi di fundus tetapi tidak disadari bahwa plasenta tersebut besar dan meluas sampai ke os interna serviks.(1)
Pemakaian USG transvaginal telah secara nyata menyemprnakan tingkat ketepatan diagnosa plasenta previa. Fraine dkk. (1988) mampu melakukan visualisasi ke os interna serviks pada semua kasus dengan teknik transvaginal, berbeda dengan hanya 70% pada penggunaan transabdominal. Leerentveld mempelajari 100 wanita yang dicurigai mengalami plasenta previa dan mereka melaporkan nilai prediksi positif sebesar 93% dan nilai prediksi negatif 98% untuk USG transvaginal. Tan dkk. melaporkan akurasi yang lebih rendah dengan teknik ini. Dalam studi-studi yang membandingkan USG transabdominal dan transvaginal, Smith dkk. dan Taipale dkk. mendapatkan bahwa teknik transvaginal lebih superior. Sekarang, sebagian besar setuju bahwa apabila pada USG transabdominal plasenta letak rendah atau tampak menutupi os serviks diperlukan konfirmasi dengan USG transvaginal.(1)
Gambar 4. USG Plasena Previa MRI (magnetic resonance imaging)
Sejumlah peneliti menggunakan MRI untuk memvisualisasikan kelainan plasenta, termasuk plasenta previa. Kay dan Spritzer mendiskusikan berbagai aspek positif teknologi ini. Kecil kemungkinan bahwa dalam waktu dekat teknologi ini akan menggantikan USG untuk mengevaluasi rutin.(1)
4.2.8. Diagnosis
1. Anamnesis
Perdarahan jalan lahir pada kehamilan setelah 24 minggu, tanpa rasa nyeri, tanpa alasan, berulang dengan volume lebih banyak daripada sebelumnya, terutama pada multigravida. Banyaknya perdarahan tidak dapat dinilai dari anamnesis, melainkan dari pemeriksaan hematokrit.(1)
2. Pemeriksaan Fisik Pemeriksaan luar
Inspeksi
· Dapat dilihat perdarahan yang keluar pervaginam: banyak, sedikit, dan darah beku; dan
· Bila berdarah banyak ibu tampak pucat atau anemis.
Palpasi
· Bagian terbawah janin biasanya belum masuk pintu atas panggul, apabila presentasi kepala, biasanya kepala masih terapung
diatas pintu atas panggul atau mengolak ke samping dan sukar didorong ke dalam pintu atas panggul.
· Tidak jarang terdapat kelainan letak, seperti letak lintang atau letak sungsang.
· Janin sering belum cukup bulan, jadi fundus uteri masih rendah.
Pemeriksaan inspekulo
Pemeriksaan ini bertujuan untuk mengetahui asal perdarahan apakah dari ostium uteri eksternum atau dari kelainan serviks dan vagina. Apabila perdarahan berasal dari ostium uteri eksternum, adanya plasenta previa dapat dicurigai.
Pemeriksaan letak plasenta · Pemeriksaan .Langsung
Diagnosis plasenta jarang ditegakkan melalui pemeriksaan klinis, kecuali jari tangan pemeriksa dimasukkan lewat serviks dan jaringan plasenta teraba.
Pemeriksaan serviks semacam ini tidak pernah diperbolehkan kecuali bila wanita tersebut sudah berada di kamar operasi dengan segala persiapan untuk pembedahan seksio sesarea segera, karena pemeriksaan serviks yang paling hati-hati pun dapat menimbulkan perdarahan hebat.
Pemeriksaan dalam diatas meja operasi (PDMO) dapat dilakukan bila semua syarat terpenuhi, yaitu :
Infus/ transfusi telah terpasang, kamar dan Tim Operasi telah siap;
Kehamilan > 37 minggu ( berat badan > 2500 gram) dan in partu; atau
Janin telah meninggal atau terdapat anomali kongenital mayor (misalnya anensefali).
Perdarahan dengan bagian terbawah janin telah jauh melewati pintu atas panggul (2/5 atau 3/5 pada palpasi luar).
USG dilakukan untuk menentukan letak plasenta. USG dapat dilakukan secara transabdominal maupun transvaginal.(1)
4.2.9. Tatalaksana
Tatalaksana Umum(5)
Tidak dianjurkan melakukan pemeriksaan dalam sebelum tersedia
kesiapan untuk seksio sesarea. Pemeriksaan inspekulo dilakukan secara hati-hati, untuk menentukan sumber perdarahan;
Perbaiki kekurangan cairan/darah dengan infus cairan intravena (NaCl
0,9% atau Ringer Laktat); dan
Lakukan penilaian jumlah perdarahan.
· Jika perdarahan banyak dan berlangsung, persiapkan seksio
sesarea tanpa memperhitungkan usia kehamilan.
· Jika perdarahan sedikit dan berhenti, dan janin hidup tetapi
prematur, pertimbangkan terapi ekspektatif.
Tatalaksana Khusus
Terapi Konservatif(4, 5)
Agar janin tidak terlahir prematur dan upaya diagnosis dilakukan secara non-invasif.
Terapi ekspektatif
Perdarahan pada plasenta previa dapat terjadi sebelum paru-paru janin matang. Dalam kasus ini, kelangsungan hidup janin di intrauterine dapat tetap dipertahankan dengan terapi ekspektatif. Pada awal kehamilan, diperlukan transfusi untuk menggantikan kehilangan darah serta terapi tokolitik untuk mencegah terjadinya persalinan prematur, hingga kehamilan mencapai usia 32-34 minggu. Setelah 34 minggu, manfaat pematangan harus dipertimbangkan terhadap terjadinya resiko perdarahan yang lebih besar. Selain itu penting juga untuk dipertimbangkan resiko terjadinya perdarahan kembali yang disertai
dengan retardasi pertumbuhan janin intrauterine. Sebagian besar kasus plasenta previa—sekitar 75%—dilakukan terminasi kehamilan pada usia 36-40 minggu.
Syarat terapi ekspektatif:
· Kehamilan preterm dengan perdarahan sedikit yang kemudian
berhenti dengan atau tanpa pengobatan tokolitik;
· Belum ada tanda inpartu; dan
· Keadaan umum ibu cukup baik (kadar Hb dalam batas normal).
· Janin masih hidup dan kondisi janin baik;
Rawat inap, tirah baring dan berikan antibiotika profilaksis;
Lakukan pemeriksaan USG untuk memastikan letak plasenta;
Berikan tokolitik bila ada kontraksi:
· MgSO4 4 gr IV dosis awal dilanjutkan 4 g setiap 6 jam; atau
· Nifedipin 3 x 20 mg/hari
Pemberian tokolitik dikombinasikan dengan betamethason 2x12 mg IM dalam 24 jam atau deksametason 6 mg/12 jam IV atau IM diberkan sebanyak 4 kali dalam 48 jam untuk pematangan paru janin bila usia kehamilan antara 24-34 minggu.
Perbaiki anemia dengan sulfas ferosus atau ferous fumarat per oral 60
mg selama 1 bulan;
Pastikan tersedianya sarana transfusi; dan
Jika perdarahan berhenti dan waktu untuk mencapai 37 minggu masih
lama, ibu dapat dirawat jalan dengan pesan segera kembali ke rumah sakit jika terjadi perdarahan.
Terapi Aktif(5)
Rencanakan terminasi kehamilan jika:
· Usia kehamilan cukup bulan;
· Janin mati atau menderita anomali atau keadaan yang mengurangi
kelangsungan hidupnya (misalnya anensefali); dan
· Pada perdarahan aktif dan banyak, segera dilakukan terapi aktif tanpa memandang usia kehamilan.
Jika terdapat plasenta letak rendah, perdarahan sangat sedikit, dan presentasi kepala, maka dapat dilakukan pemecahan selaput ketuban dan persalinan pervaginam masih dimungkinkan. Jika tidak, lahirkan dengan seksio sesarea;
Jika persalinan dilakukan dengan seksio sesarea dan terjadi perdarahan
dari tempat plasenta:
· Jahit lokasi perdarahan dengan benang;
· Pasang infus oksitosin 10 unitin 500 ml cairan IV (NaCl 0,9% atau
Ringer Laktat) dengan kecepatan 60 tetes/menit; dan
· Jika perdarahan terjadi pascasalin, segera lakukan penanganan yang sesuai, seperti ligasi arteri dan histerektomi.
Terminasi Kehamilan pada Plasenta Previa
Seksio sesarea
Seksio sesarea adalah metode persalinan pilihan utama pada plasenta previa. Operasi sesar telah terbukti telah menjadi faktor terpenting dalam menurunkan angka kematian maternal dan perinatal.(4)
Jika memungkinkan, syok hipovolemik harus diperbaiki dengan cairan intravena dan darah terlebih dahulu sebelum operasi dimulai. Hal tersebut dilakukan bukan hanya akan melindungi ibu, tetapi keadaan janin juga akan membaik lebih cepat di dalam rahim daripada jika dilahirkan dalam keadaan ibu yang masih syok.(4) Pemilihan teknik operasi sangat penting karena lokasi plasenta dan perkembangan segmen bawah rahim. Jika sayatan melewati tempat implantasi plasenta, ada kemungkinan besar bahwa janin akan kehilangan sejumlah besar darah, bahkan mungkin membutuhkan transfusi berikutnya. Dengan implantasi di posterior plasenta, sayatan melintang melintang letak rendah mungkin lebih baik jika segmen bawah rahim berkembang dengan baik. Jika tidak, sayatan klasik mungkin diperlukan untuk menghindari sayatan melalui plasenta. Harus dilakukan persiapan untuk perawatan dan resusitasi
bayi juka diperlukan. Selain itu, kemungkinan kehilangan darah harus dipantau pada bayi bila plasenta telah disayat.(4)
Dalam persentase kecil kasus, hemostasis di tapak plasenta tidak memuaskan karena kontraksi yang buruk di segmen bawah rahim. Jahitan matras atau packing mungkin diperlukan diamping pemberian oksitosin, prostaglandin, metilergonovine. Jika ditemukan plasenta akreta ditemukan, hemostasis mungkin diperlukan histerektomi total. Infeksi nifas dan anemia adalah komplikasi paska operasi yang paling mungkin.(4)
Spontan
Persalinan spontan biasanya dilakukan pada psien yang mengalami plasenta previa tipe marginal dan presentasi kepala. Apabila dipilih persalinan pervaginam, selaput ketuban harus dipecahkan terlebih dahulu untuk merangsang terjadinya persalinan (sebaiknya tidak diberikan oksitosin seblum selaput ketuban dipecahkan, karena akan menyebabkan perdarahan lebih lanjut). Dorongan dari bagian kepala janin pada tepi plasenta biasanya akan mengurangi perdarahan seiring dengan majunya persalinan.(4)
Karena adanya kemungkinan terjadi hipoksemi pada janin akibat pemisahan plasenta maupun penekanan pada tali pusat karena dorongan dari kepala janin saat terjadi penurunan kepala, maka penting untuk dilakukan pemantauan janin terus menerus. Dan jika terdapat abnormalitas DJJ, maka harus segera dilakukan seksio sesarea, kecuali bila pengeluaran janin sudah dekat.(4)
4.2.10. Komplikasi
Maternal
1. Oleh karena pembentukan segmen bawah rahim terjadi secara ritmik, maka pelepasan plasenta dari tempat melekatnya di uterus dapat berulang dan semakin banyak, dan perdarahan yang terjadi itu tidak dapat dicegah sehingga penderita menjadi anemia, bahkan syok.(2) 2. Oleh karena plasenta yang berimplantasi pada segmen bawah rahim dan
kemampuan invasinya menerobos ke dalam miometrium bahkan sampai ke perimetrium dan menjadi sebab dari kejadian plasenta inkreta dan bahkan plasenta perkreta. Paling ringan adalah plasenta akreta yang perlekatannya lebih kuat tetapi vilinya masih belum masuk ke dalam miometrium. Walaupun biasanya tidak seluruh permukaan maternal plasenta megalami akreta atau inkreta akan tetapi dengan demikian terjadi retensio plasenta pada bagian plasenta yang sudah terlepas timbulah perdarahan dalam kala III. Komplikasi ini lebih sering terjadi pada uterus yang pernah seksio sesarea. Dilaporkan plasenta akreta terjadi 10% - 35% pada pasien yang pernah seksio sesarea satu kali, naik menjadi 60%- 65% bila telah seksio sesarea tiga kali.(2)
3. Serviks dan segmen bawah rahim yang rapuh dan kaya pembuluh darah sangat potensial untuk robek disertai oleh perdarahan yang banyak. Oleh karena itu, harus sangat berhati-hati pada semua tindakan manual di tempat ini misalnya pada waktu mengeluarkan anak melalui insisi pada segmen bawah rahim ataupun mengeluarkan pasenta dengan tangan pada retensio plasenta. Apabila oleh salah satu sebab terjadi perdarahan yang banyak yang tidak terendali dengan cara-cara yang lebih sederhana, seperti penjahitan segmen bawah rahim, ligasi arteri uterina, ligasi arteri ovarika, pemasangan tampon, atau ligasi arteri hipogastrika, maka pada keadaan yang sangat gawat seperti ini jalan keluarnya adalah melakukan histerektomi total. Morbiditas dari semua tindakan ini tentu merupakan komplikasi tidak langsung dari plasenta previa.(2)
Fetal
Kelahiran preterm terjadi pada 46%-60% pada janin dengan ibu yang mengalami plasenta previa dan merupakan komplikasi utama pada neonatus. Komplikasi lain pada janin dengan ibu yang mengalami plasenta previa adalah anomali kongenital, respiratory distress syndrome, dan anemia. Kehilangan darah dini atau kronis, perdarahan janin akut dapat terjadi selama dilakukannya seksio sesarea ketika plasenta previa yang terletak di anterior terkena.(8)
4.2.11. Prognosis
Telah terjadi penurunan mencolok angka kematian ibu akibat plasenta previa, suatu kecenderungan yang dimulai pada tahun 1927 saat Bill menyarankan transfusi yang memadai dan seksio sesarea. Di Amerika terjadi penurunan mortalitas maternal dari 1% menjadi 0,2%.(1, 8)
Sejak tahun 1945, saat Macafee dan Johnson secara terpisah menyarankan terapi ekspektatif untuk pasien yang jauh dari aterm. Tercatat bahwa mortalitas perinatal di Amerika mengalami perbaikan dibanding sebelum dilakukannya penatalaksanaan yang memadai. Dengan dilakukannya penatalaksanaan terkini, mortalitas perinatal yang awalnya 15% (atau sekitar 10 kali dibandingkan kehamilan normal), menjadi 10%. Tetapi, walaupun separuh wanita memiliki kehamilan mendekati aterm saat perdarahan pertama kali terjadi, persalinan prematur masih menimbulkan masalah besar bagi sisanya, karena tidak semua wanita dengan plasenta previa dan janin prematur dapat menjalani penatalaksanaan menunggu.(1, 8)
Sekitar 70% pasien denga plasenta previa paling tidak mengalami satu kali episode perdarahan. Hal ini tidak berkaitan dengan derajat plasenta previa yang terjadi antara yang mengalami perdarahan dan yang tidak mengalami perdarahan. Tidak ada yang dapat memprediksi mengenai siapa yang akan mengalami perdarahan dan mana yang tidak. Perdarahan yang terjadi menyebabkan pengakan diagnosis dini dan pengeluaran janin dini juga (biasanya 1 minggu). Seksio sesari emergensi sering dilakukan pada wanita yang mengalami perdarahan.(8)
BAB V PENUTUP
Pada kasus perdarahan pada kehamilan trimester ketiga penting untuk dilakukan pengenalan dini agar dapat segera diberikan tatalaksana sebelum terjadinya komplikasi lebih lanjut, seperti syok sampai dengan kematian. Dalam managemen perdarahan antepartum, hal yang penting untuk digarisbawahi adalah ebelum diagnosis plasenta previa sebagai penyebab dari HAP disingkirkan, tidak boleh dilakukan VT karena ditakutkan terjadi perdarahan hebat akibat segmen plasenta yang menutupi OUI tersentuh oleh tangan. Apabila sudah terjadi ancaman syok, maka penting untuk segera dilakukan penanganan syok yang adekuat.
Pada kasus ini, ibu baru datang setelah mengalami perdarahan selama 12 jam dan selama di bidan, ibu mengaku bahwa dilakukan dua kali pemeriksaan dalam. Seharusnya hal ini tidak boleh dilakukan, karena jelas diagnosis plasenta previa belum dapat disingkirkan dan pasien dirujuk ke RSUD Karawang dengan plasenta previa. Untung saja perdarahan yang dialami ibu tidak menyebabkan Hb turun mencolok dan usia kehamilan ibu sudah mendekati aterm (36-37 minggu), sehingga dapat dilakukan terminasi dengan aman dan hasil akhirnya, baik ibu maupun bayi tidak ada masalah.
DAFTAR PUSTAKA
1. Cunningham GF. Persalinan Normal. In: Profitasari, Hartanto H, Suyono YJ, Yusna D, Kosasih AA, Prawika J, et al, Editors. Obstetri williams vol 1. 21st ed. Jakarta: EGC; 2005. p. 686-7, 698-703
2. Prawirohardjo S. Ilmu kandungan. In: Saifuddin AB, Rachimhadi T, Wiknjosastro GH, Editors. 2nd ed. Jakarta: PT. Bina Pustaka Sarwono Prawirohardjo; 2010. p. 493-502
3. Pitkin J, Peattie AB, Magowan BA. Obstetrics and gynaecology: antepartum hemorrhage. 1st ed. Edinbuegh: Churchill Livingstone; 2003. p. 36
4. Deherney AH, Nathan L, Goodwin TM. Current diagnosis and treatments in obstetrics and gynecology: the course and conduct of normallabor and delivery. 10th ed. New York: McGraw Hill; 2007
5. Kementrian Kasehatan Republik Indonesia. Buku saku pelayanan kesehatan ibu di fasilitas kesehatan dasar dan rujukan. 1st ed. Jakarta: Kementrian Kesehatan RI; 2013. p. 96-8
6. Hanretty KP. Obstetrics illustrated: vaginal bleeding in pregnancy. 6th ed. Edinburgh: Churchill Livingstone; 2003. p. 186-7
7. Chamberlain G, Morgan M. ABS of antenatal care: antepartum hemorrhage. 4th ed. London: BMJ Publishing Group; 2002. p. 61-4
8. Pernoll ML. Benson & Pernoll’s handbook of obstetrics and gynecology: late pregnancy complication. 10th ed. New York: McGraw-Hill; 2001. p. 325-9, 334-40