BAB 2
TINJAUAN PUSTAKA
2.1. ANATOMI SALURAN NAFAS
Keberhasilan dari tindakan laringoskopi dan intubasi yang dilakukan oleh ahli
anastesi, membutuhkan pengetahuan yang mendalam tentang anatomi dari saluran
nafas. Adapun istilah saluran nafas yang terdapat pada bahasan ini mengacu
kepada saluran nafas atas. Saluran nafas atas tersebut terdiri dari rongga hidung,
rongga mulut, faring, laring, trakhea, dan bronkus utama.1,31
Terdapat dua jalan yang menghubungkan saluran nafas dengan dunia luar,
yaitu: hidung yang akan menuju pada nasofaring, dan mulut yang akan menuju
pada orofaring. Kedua saluran tersebut, pada bagian anterior dipisahkan oleh
palatum, dan kedua saluran tersebut akan bersatu dibagian posterior, yaitu
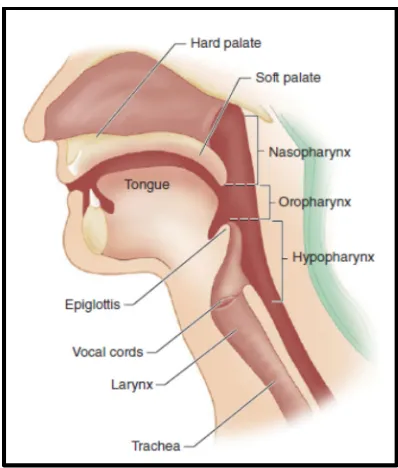
didalam faring1. Faring merupakan saluran yang dipergunakan bersama oleh saluran nafas dan saluran pencernaan. Faring terbentang dari mulai nares internal
hingga mencapai jalan masuk menuju ke laring dan esofagus (gambar 2.1). Faring
dapat dibagi menjadi nasofaring, orofaring, dan laringofaring (hipofaring)(gambar
2.2)1,32. Nasofaring merupakan bagian paling atas dari faring32, dan dipisahkan dari orofaring oleh garis datar hayal yang membentang dari palatum lunak
(palatum molle) ke arah posterior1,32. Orofaring membentang antara palatum lunak dan dasar lidah (setentang tulang lidah). Laringofaring merupakan bagian paling
bawah dari faring, terletak antara tulang lidah hingga jalan masuk menuju ke
laring dan esofagus.32
Udara dari faring masuk ke laring melalui saluran yang sempit yang
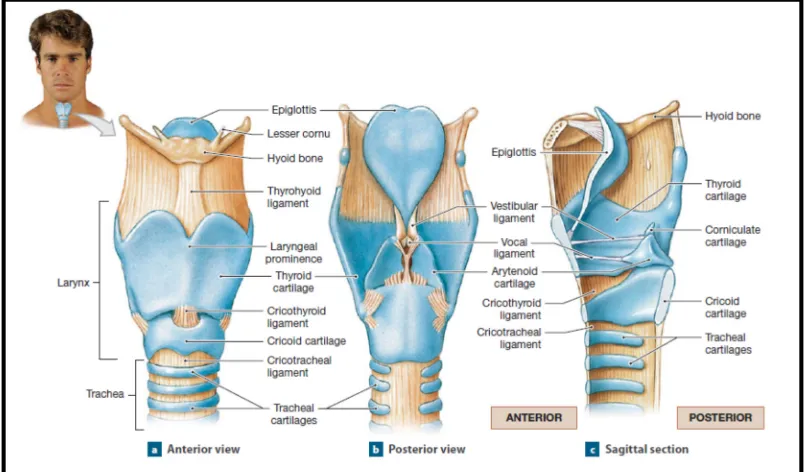
disebut glotis32. Epiglotis berfungsi mencegah aspirasi dengan cara menutup glotis saat menelan makanan. Laring adalah suatu rangka yang dibentuk oleh beberapa
tulang rawan yang dipadukan oleh ligamen dan otot1. Rangka laring disusun dari sembilan tulang rawan (gambar 2.3). Tiga tulang rawan besar yang tidak
berpasangan, yaitu: tiroid, krikoid, dan epiglotis. Kemudian terdapat tiga pasang
merupakan tulang rawan yang paling besar, yang membentuk hampir keseluruhan
dinding anterior dan dinding lateral laring32. Tulang rawan tiroid ini berfungsi melindungi conus elasticus yang membentuk vocal cords1.
Gambar 2.1 : Anatomi saluran pernafasan atas (potongan sagital)32
Gambar 2.3 : Struktur tulang rawan laring32
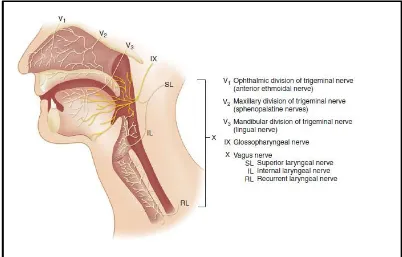
Persarafan sensoris saluran nafas atas berasal dari saraf kranial. Divisi
oftalmik dan divisi maksila dari saraf trigeminus (saraf kranial V) memberikan
persarafan pada mukosa hidung melalui saraf etmoidalis anterior, saraf
nasopalatina, dan saraf sfenopalatina. Saraf palatina yang merupakan percabangan
dari saraf sfenopalatina, memberikan persarafan sensoris kepada palatum keras
(palatum durum) dan palatum lunak (palatum molle). Divisi mandibula dari saraf
trigeminus membentuk saraf lingual yang memberikan persarafan sensoris pada
dua pertiga bagian anterior lidah. Sedangkan sepertiga bagian posterior lidah
dipersarafi oleh saraf glosofaringeal (saraf kranial IX). Orofaring, tonsil dan
bagian dalam dari palatum molle juga dipersarafi oleh saraf glosofaringeal
(gambar 2.4) 1,21.
Saraf laringeal superior yang merupakan cabang dari saraf vagus (saraf
kranial X), terbagi menjadi cabang eksternal (motorik) dan cabang internal
(sensorik). Cabang internal dari saraf laringeal superior memberikan persarafan
sensoris pada daerah laring (antara epiglotis dan vocal cords). Saraf laringeal
pada laring yang berada dibawah vocal cords dan trakhea. Tabel 2.1 akan
menggambarkan lebih lanjut persarafan motorik dan sensorik dari laring.1,21
Gambar 2.4 : Persarafan sensorik saluran nafas1
Laring pada orang dewasa terletak mulai vertebra C3 dan berakhir pada
vertebra C621. Laring berfungsi dalam modulasi suara dan memisahkan trakhea dari kerongkongan saat menelan21, sehingga mencegah terjadinya aspirasi ke dalam trakhea1. Namun mekanisme perlindungan ini, ketika berlebihan, dapat menyebabkan terjadinya spasme laring21. Otot-otot laring dipersarafi oleh nervus laringeal rekuren, kecuali otot krikotiroid yang dipersarafi nervus laringeal
internal (motorik) yang merupakan cabang dari nervus laringeal superior1. Vocal
cords merupakan celah yang paling sempit pada saluran nafas dewasa, yang dibentuk oleh ligamen tiroaritenoid. Dimensi anterior-posterior vocal cords
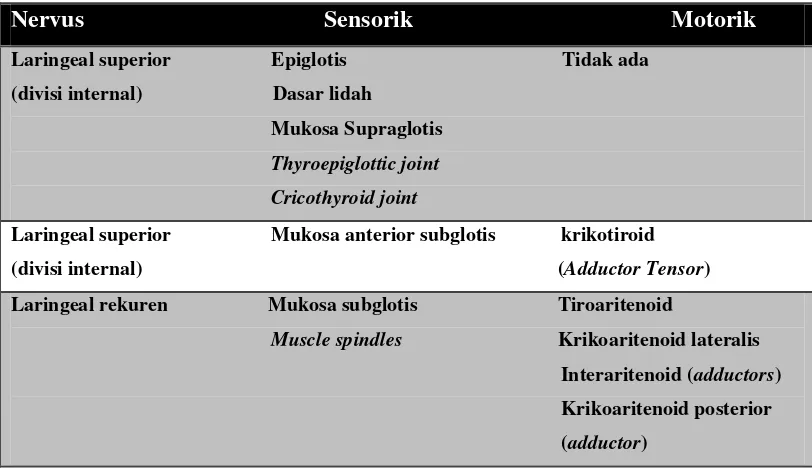
Tabel 2.1 : Persarafan motorik dan sensorik laring21
Nervus Sensorik Motorik
Laringeal superior Epiglotis Tidak ada
(divisi internal) Dasar lidah
Mukosa Supraglotis
Thyroepiglottic joint
Cricothyroid joint
Laringeal superior Mukosa anterior subglotis krikotiroid
(divisi internal) (Adductor Tensor)
Laringeal rekuren Mukosa subglotis Tiroaritenoid
Muscle spindles Krikoaritenoid lateralis
Interaritenoid (adductors)
Krikoaritenoid posterior
(adductor)
Trakhea dimulai dari vertebra C6 dan berakhir pada carina yang berada di
mediastinum setingkat vertebra T5. Panjang trakhea sekitar 11 cm dengan
diameter 2.5 cm. Trakhea memiliki 15-20 tulang rawan. Tulang rawan yang
paling atas merupakan satu-satunya tulang rawan yang berbetuk cincin, sedangkan
sisanya berbentuk ladam kuda (bentuk C). Tulang rawan tersebut berfungsi untuk
melindungi saluran nafas, dan menjaga kekakuan dari trakhea sehingga tidak mengempis ataupun terlalu mengembang akibat adanya perubahan tekanan pada
saluran nafas.1,21,32
Trakhea bercabang di carina, membentuk bronkus utama kanan dan
bronkus utama kiri. Seperti halnya trakhea, bronkus utama juga memiliki tulang
rawan yang berbentuk C. Bronkus utama kanan memberi pasokan udara ke paru
kanan, sedangkan bronkus utama kiri memberikan pasokan udara ke paru kiri.
Diameter bronkus utama kanan lebih besar dari bronkus utama kiri, dengan sudut
yang lebih curam menuju bronkus utama kanan. Karena alasan tersebut
kebanyakan benda asing yang masuk ke dalam trakhea akan lebih mudah masuk
2.2.PENILAIAN SALURAN NAFAS
Penilaian saluran nafas merupakan langkah awal agar sukses dalam melakukan
manajemen saluran nafas. Beberapa manuver dapat dilakukan untuk menilai
kesulitan saat melakukan tindakan intubasi endotrakhea. Untuk menghindari
mortalitas dan morbiditas, seorang ahli anastesi haruslah dapat melakukan
ventilasi (dengan atau tanpa intubasi)1. Penilaian tersebut antara lain:1
• Pembukaan mulut : Pada dewasa diharapkan jarak antara gigi seri atas dan bawah 3 cm atau lebih
• Tes menggigit bibir atas : gigi bagian bawah diletakkan didepan gigi atas, hal ini untuk menilai pergerakan dari sendi temporomandibula
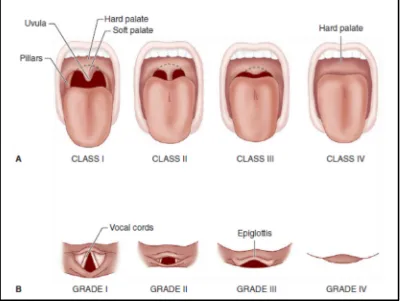
• Klasifikasi Mallampati : merupakan tes yang sering dilakukan untuk memeriksa ukuran lidah didalam rongga mulut. Semakin besar lidah menghalangi pandangan terhadap struktur faring, maka kemungkinan
kesulitan intubasi akan semakin besar (gambar 2.5).
• Jarak Thyromental : jarak antara mental dan superior thyroid notch diharapkan lebih dari 3 jari
• Lingkar leher : lingkar leher lebih dari 27 inchi diduga akan kesulitan dalam visualisasi glotis.
Klasifikasi Mallampati:1
• Kelas I : palatum molle (soft palate), tenggorokan, uvula, dan pilar tonsil dapat terlihat
• Kelas II : palatum molle, tenggorokan dan uvula dapat terlihat
• Kelas III : palatum molle dan dasar dari uvula dapat terlihat
Gambar 2.5 : A : Klasifikasi Mallampati B: Penilaian visualisasi laring1
2.3.INTUBASI ENDOTRAKHEA
Intubasi endotrakhea dibutuhkan untuk menjamin patensi dari saluran nafas pada
pasien yang memiliki resiko terjadinya aspirasi, ataupun pada pasien yang sulit
menjaga saluran nafasnya dengan menggunakan sungkup, ataupun juga bagi
pasien yang memerlukan kontrol ventilasi dalam waktu yang lama. Intubasi juga
diperlukan pada tindakan pembedahan khusus seperti pada pembedahan
kepala/leher, pembedahan intratoraks, dan pada pembedahan intra abdomen.33
2.3.1.Laringoskop
Intubasi endotrakhea biasanya dilakukan dengan menggunakan laringoskop rigid
(gambar 2.6). Penggunaan laringoskop rigid disukai karena kemudahannya,
tingkat kesuksesan yang tinggi, dan dapat memberikan visualisasi yang baik34. Selain itu laringoskop dapat juga dipergunakan untuk melakukan pemeriksaan
untuk menghidupkan bola lampu (bulb) yang terdapat pada ujung bilah (blade),
ataupun pada ujung dari gagang tersebut1,34. Bilah yang sering digunakan pada laringskop adalah bilah Macintosh dan bilah Miller (gambar 2.7)1,33.
Gambar 2.6 : Laringoskop rigid1
Gambar 2.7 : Beberapa jenis bilah laringoskop1
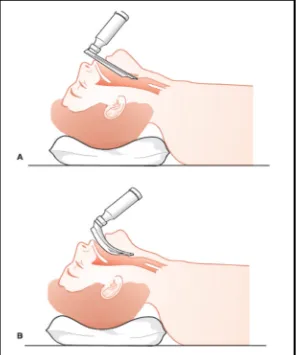
Bilah Macintosh adalah bilah yang lengkung yang ujungnya diletakkan pada
vallecula (ruang antara dasar lidah dan epiglotis)(gambar 2.8). Bilah Macintosh
juga dapat memberikan ruang yang cukup untuk masuknya pipa endotrakhea
dengan kemungkinan yang kecil terjadinya trauma pada epiglotis. Ukuran bilah
ini dibuat dari mulai bilah no.1 sampai no.4, dimana kebanyakan orang dewasa
memakai bilah no. 3.31,33
Bilah Miller adalah bilah yang lurus yang ujungnya diletakkan dibawah
epiglotis (gambar 2.8). Dengan bilah ini, epiglotis dapat diangkat untuk bisa
melihat vocal cords. Bilah Miller memberikan paparan yang baik terhadap glotis,
namun memberikan ruang yang lebih kecil untuk bisa melewati orofaring dan
hipofaring. Ukuran bilah ini dibuat dari bilah no. 1 sampai no. 4, dimana
kebanyakan orang dewasa memakai bilah no. 2 ataupun no. 3.31,33
Gambar 2.8 : Pasien dalam posisi sniffing. A. Bilah lurus diletakkan dibawah epiglotis,
Selain itu, masih banyak bentuk modifikasi tertentu dari laringoskop
(misalnya Bullard, Upsher, Wu) dan juga bilah laringoskop (misalnya McCoy,
Siker) yang bisa digunakan untuk melakukan intubasi endotrakhea pada kondisi
yang sulit ataupun pada kondisi yang lain dari biasanya33. Karena tidak ada bilah yang cocok untuk segala situasi, maka setiap ahli anastesi haruslah terbiasa
dengan berbagai macam bentuk bilah1.
2.3.2. Pipa Endotrakhea
Pipa endotrakhea (Endotracheal Tube/ETT) biasanya terbuat dari polyvinyl
chloride (PVC). Panjang dari ETT diberi tanda dalam satuan centimeters.
Sedangkan ukuran diameter dalam (ID) dari ETT dalam satuan millimeters atau
bisa juga dengan skala French (diameter luar ETT dalam satuan millimeters dikali
tiga).1
Tahanan terhadap aliran udara, utamanya bergantung pada diameter dari
ETT, namun dapat juga dipengaruhi oleh panjang dari ETT dan kelengkungannya.
Pilihan diameter yang dipakai adalah dengan memperhitungkan antara
penggunaan ukuran ETT yang besar agar aliran udara lebih maksimal, atau
menggunakan ETT dengan ukuran yang lebih kecil agar mengurangi resiko
trauma pada saluran nafas. Pada kebanyakan kasus, ETT yang digunakan pada
wanita adalah ETT dengan diameter internal 7.0 mm atau 7.5 mm, dan pada pria
digunakan ETT dengan diameter internal 8.0 mm. Panduan dalam pemakaian
ukuran ETT akan dijabarkan pada tabel 2.2.1,34
Tabel 2.2 : Panduan ukuran ETT1
Usia Diameter Internal (mm) Panjang (cm)
Bayi cukup bulan 3.5 12
Anak-anak 4+(usia/4) 14+(usia/2)
Dewasa
Wanita 7.0-7.5 24
ETT pada dewasa biasanya memiliki valve pada sistem inflasi cuff, balon
pilot, selang inflasi dan cuff (gambar 2.9). Valve berfungsi untuk mencegah
keluarnya udara inflasi pada cuff. Balon pilot berguna untuk memperkirakan
tekanan yang ada pada cuff. Selang inflasi menghubungkan valve dengan cuff.
Dengan dikembangkannya cuff, maka terjadilah tracheal seal. Dan dengan adanya
tracheal seal tersebut, akan mencegah terjadinya aspirasi dan akan memudahkan
untuk memberikan ventilasi tekanan positif.1
Gambar 2.9 : Pipa endotrakhea (Endotracheal tube/ETT)1
Terdapat dua macam cuff pada ETT: high pressure (low volume), dan low
pressure (high volume). ETT cuff yang high pressure sering menyebabkan iskemik pada mukosa trakhea dan kurang sesuai bila digunakan untuk intubasi
jangka lama. ETT cuff yang low pressure sering menyebabkan aspirasi, ekstubasi
spontan, dan sore throat oleh karena daerah mukosa yang kontak dengan cuff
lebih luas. Namun, karena insidensi yang rendah terjadinya iskemik pada mukosa
trakhea maka ETT cuff yang low pressure lebih sering digunakan.1
2.3.3. Tindakan Laringoskopi dan Intubasi
Untuk melakukan tindakan laringoskopi dan intubasi dibutuhkan beberapa
persiapan. Persiapan tersebut berupa pemeriksaan dari peralatan yang akan
ETT haruslah diperiksa untuk mengetahui apakah ada kebocoran pada cuff
ataupun pada valve. Konektor pada ETT harus terpasang dengan baik dan kuat,
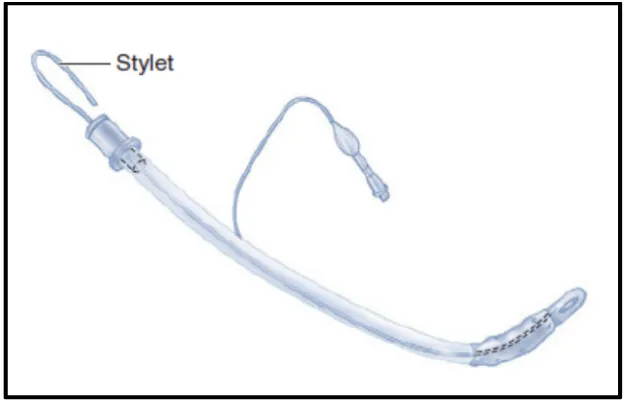
sehingga tidak terlepas pada saat dipakai nanti. Jika menggunakan stylet, maka
setelah stylet dimasukkan kedalam ETT, kemudian dibentuk menyerupai tongkat
hoki (gambar 2.10). Tujuan dari membentuk ETT menyerupai tongkat hoki adalah
untuk melakukan intubasi pada pasien dengan posisi laring yang anterior. Bilah
laringoskop yang dipakai haruslah sudah terpasang, dan bola lampu laringoskop
harus menyala dengan baik. ETT dengan ukuran yang lebih kecil harus disediakan
sebagai cadangan. Alat penghisap (suction) juga harus dipersiapkan untuk
membersihkan jalan nafas dari cairan ataupun darah.1
Gambar 2.10 : ETT terpasang stylet dibentuk seperti tongkat hoki1
Kesuksesan tindakan intubasi juga bergantung pada posisi pasien yang
baik. Kepala pasien haruslah sejajar atau lebih tinggi dari pinggang ahli anastesi,
agar mencegah terjadinya nyeri pinggang pada ahli anastesi. Kepala pasien
menggunakan bantal (alas yang lunak) yang tingginya sekitar 10 cm, kemudian
pasien diatur dalam posisi sniffing (gambar 2.11). Sebelum tindakan induksi dan
intubasi, terlebih dahulu dilakukan preoksigenasi dengan oksigen 100%.
Perlindungan terhadap mata pasien juga harus dilakukan dengan memakaikan
Intubasi orotrakhea dilakukan dengan cara laringoskop dipegang ditangan
kiri, mulut pasien dibuka dengan cara mendorong gigi premolar pada mandibula
pasien dengan ibu jari kanan. Bilah laringoskop dimasukkan ke dalam sisi kanan
mulut pasien, dengan berhati-hati agar tidak terkena gigi pasien34. Lidah pasien disisihkan ke sisi kiri dengan menggunakan sayap (flange) pada bilah, sehingga
dapat memberikan lapangan pandang yang baik untuk memasukkan dan
menempatkan ETT. Saat mencapai dasar lidah, dan terlihat epiglotis, maka ujung
dari bilah lengkung diletakkan pada vallecula dan ujung dari bilah lurus menekan
epiglotis ke dasar lidah sehingga epiglotis akan tertutupi oleh bilah lurus1,31. Kemudian tangan kiri mengangkat gagang laringoskop dengan arah menjauhi
pasien untuk menampakkan vocal cords1 (gambar 2.11). ETT dipegang dengan tangan kanan seperti memegang pensil dan kemudian dimasukkkan ke dalam
vocal cords33. Cuff ETT diletakkan kira-kira 2 cm setelah melewati vocal cords31. Kemudian laringoskop ditarik dan dikeluarkan dari mulut secara perlahan-lahan
agar tidak merusak gigi. Cuff dikembangkan secukupnya sehingga tidak terjadi
kebocoran udara saat dilakukan ventilasi positif.1
Setelah tindakan intubasi, untuk memastikan intubasi trakhea berhasil,
maka dilakukan inspeksi dan auskultasi pada thoraks dan epigastrium1, serta dilakukan pemasangan capnograph1,33. Adanya CO
2 pada capnograph merupakan konfirmasi berhasilnya intubasi trakhea1,33. Jika suara pernafasan hanya terdengar pada satu sisi thoraks saja, maka kemungkinan ETT telah masuk ke bronkus dan
harus ditarik sampai udara terdengar di kedua sisi thoraks33. Kemudian ETT difiksasi untuk menjaga agar tidak bergeser1.
Intubasi nasotrakhea mirip dengan tindakan intubasi oral, hanya saja
sebelum dilakukan laringoskopi, ETT terlebih dahulu dimasukkan melalui hidung
menuju nasofaring dan kemudian mencapai orofaring. Lubang hidung yang dipilih
adalah yang paling leluasa dipakai bernafas oleh pasien. Sebelum ETT
dimasukkan ke dalam hidung, terlebih dahulu hidung ditetesi dengan
Phenylephrine (0.25% atau 0.5%) sebagai vasokonstriktor dan juga menciutkan
membran mukosa. ETT diolesi dengan jeli terlebih dahulu sebelum dimasukkan
ke dalam hidung. ETT dimasukkan perlahan-lahan hingga terlihat di orofaring.
Kemudian dilakukan laringoskopi untuk melihat vocal cords, dan ETT diarahkan
masuk ke dalam vocal cords. Jika terjadi kesulitan mengarahkan ETT untuk
masuk ke dalam vocal cords, maka bisa digunakan Magill forceps sebagai alat
bantu untuk mengarahkan ETT tersebut. Hati-hati saat menggunakan Magill
forceps agar tidak merusak cuff ETT.1
2.3.4. Komplikasi akibat Laringoskopi dan Intubasi
Komplikasi dari tindakan laringoskopi dan intubasi berupa hipoksia, hiperkarbi,
trauma pada gigi dan saluran nafas, munculnya respon fisiologis akibat dari
instrumentasi pada saluran nafas, ataupun malfungsi dari ETT.
Komplikasi-komplikasi tersebut dapat terjadi saat dilakukan tindakan laringoskopi dan
intubasi, saat ETT sudah terpasang, ataupun setelah tindakan ekstubasi
Tabel 2.3 : Komplikasi dari tindakan intubasi21 Komplikasi intubasi trakea
Saat dilakukan laringoskopi dan intubasi
Trauma pada jaringan lunak gigi dan mulut Hipertensi sistemik dan takikardi
Disritmia jantung
Komplikasi segera dan komplikasi lambat setelah ekstubasi
Spasme Laring
Dislokasi tulang rawan arytenoid
2.3.5. Respon fisiologis akibat instrumentasi saluran nafas
Telah diketahui bahwa laringoskopi dan intubasi endotrakhea akan menyebabkan
munculnya respon simpatis yang akan melepaskan katekolamin, dan akhirnya
akan menimbulkan perubahan hemodinamik berupa hipertensi dan takikardi2,3,35. Peningkatan hemodinamik tersebut dapat dikurangi dengan pemberian intravena
lidokain, opioid, β-blocker, ataupun dengan mendalamkan anastesi inhalasi
sebelum melakukan tindakan laringoskopi. Obat-obat hipotensif seperti sodium
nitroprusside, nitrogliserin, esmolol dan nikardipin juga efektif untuk mengurangi
Spasme laring merupakan spasme involunter otot-otot laring akibat
perangsangan sensoris dari nervus laringeal superior. Laringospasme dapat
muncul oleh karena adanya cairan pada faring, ataupun karena ETT melewati
laring saat ekstubasi. Spasme laring biasanya bisa dicegah dengan cara melakukan
ekstubasi dalam, ataupun ekstubasi sadar penuh. Penanganan pada spasme laring
adalah dengan memberikan ventilasi tekanan posistif dengan menggunakan
oksigen 100%, atau dengan memberikan lidokain (1-1.5mg/kgBB). Jika spasme
laring masih menetap dan terjadi hipoksia, diberikan suksinilkolin dosis kecil
(0.25-0.5 mg/kgBB) dan dapat ditambahkan propofol dosis kecil untuk relaksasi
dari otot-otot laring sehingga dapat melakukan kontrol ventilasi.1
Spasme bronkus juga merupakan reflek akibat intubasi yang sering terjadi
pada pasien penderita asma. Terjadinya spasme bronkus juga dapat menjadi
petunjuk terjadinya intubasi bronkus.1
2.3.6. Upaya mengurangi peningkatan hemodinamik
Tindakan laringoskopi dan intubasi trakhea merupakan stimulasi noksius yang
sangat kuat, yang akan menyebabkan symphatetic discharge dan akan
menyebabkan hipertensi dan takikardi (disebut dengan respon pressor).36 Laringoskopi dan intubasi trakhea menstimulasi reseptor aferen nosisepsi viseral
dan somatik dari epiglotis, hipofaring, daerah peri trakhea dan vocal cords,
sehingga terjadi augmentasi aktivitas simpatis cervical dan mengakibatkan
peningkatan amine simpatis (adrenalin dan noreadrenalin).3,7
Respon pressor merupakan bagian dari respon stress, berasal dari peningkatan
aktifitas simpatis dan simpatoadrenal yang akan meningkatkan konsentrasi
katekolamin plasma.24 Respon pressor akibat laringoskopi dan intubasi merupakan refleks simpatis yang diprovokasi oleh stimulasi pada
oro-laringofaring.15 Faring bagian bawah (hipofaring), epiglotis dan laring mengandung sejumlah reseptor sensorik yang bertanggung jawab terhadap
rangsangan kimia, panas dan mekanik. Reseptor mekanik banyak terdapat pada
dinding faring bagian bawah, epiglotis dan vocal cords. Perangsangan reseptor
refleks perangsangan simpatis.4 Munculnya respon simpatoadrenal terhadap intubasi endotrakhea adalah adanya rangsangan area supraglotik akibat iritasi pada
jaringan yang terkena laringoskop. Rangsangan di area infraglotik berupa
sentuhan pipa endotrakhea melintasi pita suara dan pengembangan balon
memberikan kontribusi lebih rendah.2
Peningkatan rata-rata tekanan darah akibat tindakan laringoskopi dan intubasi
bisa mencapai 40-50%5, dan peningkatan denyut jantung hingga 26-66% bila tidak ada usaha tertentu yang dilakukan untuk mencegah respon peningkatan
hemodinamik.6 Respon ini biasanya bersifat sementara, dan terjadi pada 30 detik setelah tindakan laringoskopi dan intubasi, dan bertahan lebih kurang selama 10
menit8. Respon ini tidaklah berbahaya bagi pasien yang sehat7,8,21. Tetapi hal tersebut bisa berbahaya bila terjadi pada pasien-pasien dengan faktor resiko
seperti hipertensi, penyakit jantung koroner, kelainan serebrovaskuler, miokard
infark dan tirotoksikosis2,8,21. Peningkatan tekanan darah yang menetap setelah tindakan intubasi merupakan bentuk respon yang berlebihan yang sering terlihat
pada pasien dengan resiko tinggi yang memiliki penyakit penyerta seperti
diabetes, penyakit ginjal, dan penyakit kardiovaskular9.
Rate pressure product (RPP), merupakan hasil perkalian antara tekanan
darah sistolik dan denyut jantung. Nilai RPP merupakan indikator untuk
menggambarkan kebutuhan oksigen jantung yang telah luas penggunaannya
secara klinis. Nilai normalnya kurang dari 12000. RPP yang meningkat hingga
diatas 20000 selalu berkaitan dengan iskemi miokard dan angina.2 Pada pasien-pasien dengan penyakit arteri koroner, RPP haruslah dijaga di bawah 12000.14
Jantung yang berdenyut cepat tidak hanya akan meningkatkan konsumsi
oksigen miokard, namun juga memperpendek waktu diastolik dari ventrikel kiri
dan akan mengurangi penghantaran oksigen (oxygen delivery) pada miokard.16 Peningkatan tekanan darah tanpa peningkatan denyut jantung masih lebih baik
untuk oksigenasi miokard bila dibandingkan peningkatan tekanan darah yang
terjadi bersamaan dengan peningkatan denyut jantung.2,15
Beberapa komplikasi yang dijumpai akibat tindakan intubasi seperti hipertensi
komplikasi akibat tindakan intubasi9. Miokard infark merupakan salah satu penyebab morbiditas dan mortalitas paska operasi pada pasien-pasien normotensi.
Miokard infark tersebut terjadi karena iskemi yang disebabkan oleh hipertensi
dan takikardi akibat tindakan laringoskopi dan intubasi10,11 (tabel 2.4). Pada pasien dengan penyakit jantung koroner, walaupun pencegahan terhadap respon
hemodinamik telah dilakukan, masih didapati kejadian iskemik miokard sebanyak
10% saat dilakukan tindakan laringoskopi dan intubasi12.
Tabel 2.4 : Morbiditas akibat hipertensi akut dan takikardi9 Potensi morbiditas akibat hipertensi akut dan takikardi
Miokard strain, iskemi, infark
Gagal ventrikel kiri akut, gagal ventrikel kanan akut Gagal jantung kongestif
Pada pasien-pasien dengan hipertensi, didapati hingga 25% pasien
penderita hipertensi dapat mengalami hipertensi berat setelah tindakan intubasi
trakhea13. Oleh kerena itu pencegahan terhadap perubahan hemodinamik akibat dari laringoskopi dan intubasi sangatlah penting untuk dilakukan2,7. Tindakan laringoskopi yang berlama-lama haruslah dihindari pada pasien-pasien tersebut.
Tindakan intubasi haruslah dilakukan dengan anastesi yang dalam.13
Telah banyak upaya yang dilakukan untuk mengurangi respon peningkatan
hemodinamik tersebut, diantaranya adalah dengan melakukan intubasi dengan
anastesi lokal intra vena2,3,8,17, calcium channel blocker2,3,7, vasodilator (hidralazin, nitrogliserin, sodium nitroprusside)5,7,17,18, dan magnesium sulfat7,29,35. Opioid (misalnya fentanyl) merupakan obat yang sering diberikan sebelum
tindakan induksi anastesi. Pemberian opioid ini, selain bertujuan untuk
mengurangi respon peningkatan tekanan darah dan denyut jantung saat tindakan
laringoskopi dan intubasi, juga berfungsi untuk analgesia preemptif.19
2.3.6.1. Fentanyl
2.3.6.1.1. Struktur kimia
Fentanyl merupakan turunan dari agonis opioid fenilpiperidin sintetik yang
strukturnya mirip mepiridin (gambar 2.12). Sebagai analgetik fentanil 75 – 125x
lebih poten daripada morfin.39
Gambar 2.12 : Struktur kimia fentanyl39
2.3.6.1.2. Farmakokinetik
Opioid sintetik ini bersifat larut dalam lemak, mulai kerjanya cepat, durasi
kerjanya singkat, dan efek puncak obat terjadi dalam waktu 3 – 5 menit40. Setelah pemberian secara intra vena, fentanyl akan cepat berdistribusi ke otak, paru-paru,
jantung dan organ lain yang memiliki perfusi jaringan yang besar39,40. Dalam waktu singkat, fentanyl akan berdistribusi ke seluruh tubuh, sehingga kadarnya di
Terminasi efek dari fentanyl terjadi bila fentanyl mengalami redistribusi dari
susunan saraf pusat40.
Konsentrasi plasma menurun lebih lambat pada saat fase eliminasi.
Biotransformasi fentanyl menjadi metabolit yang tidak aktif terjadi didalam hati,
yang biasanya dalam bentuk norfentanyl dan beberapa produk hidroksilasi. Hanya
sekitar 6-8% yang diekskresikan dalam bentuk yang tidak berubah melalui urin.
Nilai clearance fentanyl pada hati sangat tinggi, sehingga lebih dari 60% fentanyl
dibersihkan pada first pass. Oleh karena volume distribusinya yang besar, maka
kebanyakan obat ini akan berada pada ekstra vaskuler dan tidak mengalami
biotransformasi. Waktu paruh fentanyl mendekati 8 jam lamanya40. Waktu paruh yang lama tersebut mencerminkan dari volume distribusinya yang besar. Volume
distribusi yang besar tersebut oleh karena sifatnya yang sangat mudah larut dalam
lemak, sehingga lebih cepat masuk ke dalam jaringan.39
Pada pasien lansia, pemanjangan dari waktu paruh fentanyl dikarenakan
oleh menurunnya clearance di hati. Hal ini mencerminkan menurunnya aliran
darah hati, menurunnya aktifitas enzim mikrosom, ataupun menurunnya produksi
albumin (79-87% fentanyl berikatan dengan protein). Oleh karena itu pemberian
fentanyl yang diberikan akan efektif dalam waktu yang lebih lama pada pasien
lansia dibandingkan pada pasien yang lebih muda.39
2.3.6.1.3. Metabolisme
Fentanil kebanyakan di metabolisme oleh N-demethylation yang menghasilkan
norfentanyl, hidroxyproprionyl-fentanyl dan hidroxyproprionyl-norfentanyl.
Norfentanil secara struktur sama dengan normeperidine dan merupakan metabolit
utama fentanyl pada manusia. Fentanyl diekskresikan oleh ginjal dan dijumpai
pada urin dalam waktu 72 jam setelah pemberian dosis tunggal fentanyl intravena.
Sekitar 10% fentanyl yang diekskresikan dalam bentuk yang tidak berubah
2.3.6.1.4. Efek samping
Fentanyl dapat menyebabkan depresi pernafasan yang dapat menjadi masalah
paska operasi. Efek depresi pernafasan akibat pemberian fentanyl lebih bertahan
lama daripada efek analgesiknya41. Kombinasi fentanyl dan benzodiazepin bersifat sinergis dalam hal hipnosis dan depresi pernafasan39. Bahkan dengan dosis kecil fentanyl (50 µg) yang dikombinasikan dengan sedatif dapat
menimbulkan depresi pernafasan41. Bradikardi dapat terjadi pada pemberian fentanyl, dan terkadang akibat dari bradikardi ini dapat menyebabkan penurunan
tekanan darah dan curah jantung39. Rigiditas otot sering terjadi pada pemberian fentanyl. Awalnya rigiditas otot ini disangkakan hanya terbatas pada otot-otot
abdomen dan otot-otot toraks. Namun belakangan diketahui bahwa otot-otot pada
leher dan otot-otot pada ekstremitas bisa juga ikut terlibat. Dengan pemberian
fentanyl dosis 1-2 µg/kgBB, rigiditas otot dapat terjadi. Kejadian rigiditas ini
biasanya muncul pada saat dilakukan induksi anastesi. Rigiditas ini sepertinya
lebih sering terjadi pada pasien lansia dan juga pada saat pemberian fentanyl
(opioid) bersamaan dengan nitrous oxide.40
2.3.6.1.5. Penggunaan Klinis
Pada penggunaan secara klinis, fentanyl digunakan dengan rentang dosis yang
lebar. Contohnya fentanyl dosis kecil (low dose), 1-2 µg/kgBB intra vena,
diberikan sebagai analgetik. Dosis 2-20 µg/kgBB, dapat diberikan sebagai
adjuvant anastesi inhalasi untuk mengurangi respon sirkulasi pada saat
laringoskopi dan intubasi trakhea ataupun pada saat stimulasi pembedahan.
Pemberian fentanyl sebelum munculnya rangsang nyeri akibat pembedahan, dapat
mengurangi dosis fentanyl yang dibutuhkan sebagai analgetik paska operasi.39 Opioid dengan dosis yang besar terbukti efektif dalam mencegah respon
hemodinamik pada tindakan laringoskopi dan intubasi24, namun penggunaannya dibatasi oleh karena efek sampingnya yang besar42. Fentanyl dosis besar terbukti efektif dalam mencegah respon simpatis akibat laringoskopi dan intubasi, namun
dengan dosis yang besar sering terjadi efek samping seperti bradikardi, hipotensi,
tambahan (adjunct) bagi opioid agar dosis opioid yang digunakan dapat
berkurang, namun hal itu juga tidak sepenuhnya bebas dari efek samping24. Dalam penggunannya, fentanyl sering digabungkan dengan sedatif untuk mengurangi
respon hemodinamik akibat intubasi3.
Penggunaan fentanyl dosis 5 µg/kgBB efektif dalam mengurangi respon
simpatis akibat laringoskopi, namun dengan resiko peningkatan efek samping.
Penggunaan dengan dosis yang lebih kecil 2.5 – 3 µg/kgBB dapat menurunkan
efek samping dengan kemampuan mengurangi setengah dari respon simpatis.20 Pada pasien dengan penyakit arteri koroner, tindakan induksi dan intubasi trakhea
merupakan saat resiko terbesar terjadinya iskemi miokard. Pemberian fentanyl
dosis tinggi sering digunakan pada pasien-pasien tersebut dan efektif dalam
mencegah peningkatan hemodinamik dan perubahan EKG saat dilakukan intubasi.
Namun pemakaian fentanyl dosis tinggi dapat menyebabkan waktu untuk pulih
sadar menjadi lebih lama dan sering dibutuhkan penggunaan dukungan pernafasan
paska pembedahan. Karena itu penggunaan fentanyl dosis tinggi tidaklah
dianjurkan pada pasien dengan penyakit arteri koroner yang menjalani
pembedahan yang singkat, ataupun yang membutuhkan penilaian status
neurologis paska pembedahan.12
Kauto dkk mengatakan fentanil 2 µg/kgBB secara signifikan mengurangi
peningkatan hemodinamik dan fentanil 6 µg/kgBB secara sempurna mencegah
peningkatan hemodinamik jika diberikan satu setengah dan tiga menit sebelum
intubasi, tetapi dosis ini dapat menimbulkan efek samping berupa bradikardi,
hipotensi, rigiditas otot dan terlambat pulih. Katoh dkk mengatakan fentanil 4
µg/kgBB lebih efektif dalam mengurangi peningkatan hemodinamik akibat
tindakan laringoskopi dan intubasi dibandingkan fentanyl 1 µg/kgBB dan 2
µg/kgBB.23
Malde A dan Sarode V, melakukan penelitian terhadap 90 pasien ASA 1, usia
18-65 tahun yang akan dilakukan pembedahan elektif dengan menggunakan
anastesi umum intubasi trakhea. Mereka membandingkan pemberian fentanyl 2
µg/kgBB yang diberikan 5 menit sebelum tindakan intubasi dan dibandingkan
intubasi. Dari penelitian tersebut disimpulkan bahwa dengan pemberian fentanyl 2
µg/kgBB terbukti efektif dalam mengurangi respon pressor akibat tindakan
laringoskopi dan intubasi.6
Hassani V dkk, melakukan penelitian terhadap 37 pasien dengan penderita
hipertensi, ASA 2, umur 20-65 tahun yang menjalani operasi elektif. Mereka
membandingkan perubahan hemodinamik akibat laringoskopi dan intubasi antara
pasien yang diberikan fentanyl 2 µg/kg BB dengan fentanyl 2 µg/kg BB +
lidokain 1.5 mg/kg BB yang diberikan 3 menit sebelum tindakan laringoskopi
dan intubasi. Dari hasil penelitian tersebut disimpulkan bahwa fentanyl atau
fentanyl + lidokain efektif dalam mengurangi respon hemodinamik akibat
laringoskopi dan intubasi.3
Namun terdapat juga beberapa penelitian negatif tentang penggunaan fentanyl.
Helfman dkk mengatakan dengan pemberian fentanyl 200 µg tidak dapat
mengurangi peningkatan hemodinamik saat laringoskopi dan intubasi.6 Haidry MA dan Khan FA dari penelitiannya mendapati bahwa dengan pemberian
fentanyl 2 µg/kgBB pada pasien dewasa ASA 1 dan 2, yang diberikan 3 menit
sebelum intubasi, masih terjadi peningkatan tekanan darah sistolik sebesar 22.9%
dan peningkatan tekanan darah diastolik sebesar 27% setelah tindakan
laringoskopi dan intubasi dengan laringoskop Macintosh.38 Shah RB dkk, dari penelitiannya terhadap pasien usia 20-50 tahun ASA 1 dan 2 yang diberikan
fentanyl 2 µg/kgBB 3 menit sebelum induksi anastesi masih terjadi peningkatan
denyut jantung sebesar 21.1% setelah tindakan laringoskopi dan intubasi.43
Bajwa SJS dkk, melakukan penelitian pada 100 pasien asa 1 dan 2, umur
25-50 tahun yang menjalani operasi elektif. Dari penelitian mereka mendapati dengan
pemberian fentanyl 2 µg/kgBB yang diberikan 3 menit sebelum induksi, tidaklah
cukup untuk mengurangi respon peningkatan hemodinamik akibat tindakan
laringoskopi dan intubasi trakhea. Dari penelitian mereka terjadi peningkatan
tekanan darah dan peningkatan denyut jantung sebesar 15-25% setelah tindakan
laringoskopi dan intubasi.24
Shin HY dkk melakukan penelitian terhadap 150 pasien ASA 1 dan 2, usia
umum intubasi trakhea. Pasien tersebut dibagi dalam 5 kelompok yang
masing-masing kelompok diberikan lidokain 2 mg/kgBB 3 menit sebelum intubasi,
fentanyl 2 µg/kgBB 4 menit sebelum intubasi, nicardipin 30 µg/kgBB 2 menit
sebelum intubasi, esmolol 1 mg/kgBB 90 detik sebelum intubasi, dan kelompok
kontrol mendapatkan normal salin sebelum intubasi. Dari penelitiannya
mendapatkan hasil dengan pemberian fentanyl 2 µg/kgBB 3 menit sebelum
intubasi terjadi peningkatan denyut jantung sebesar 29.2%, peningkatan tekanan
arteri rerata 19.95% dan peningkatan RPP sebesar 47.47% (nilainya mencapai
14600) akibat tindakan laringoskopi dan intubasi.25
2.3.6.2. Lidokain
Lidokain telah digunakan sebagai obat anastesi dan analgesi selama lebih dari
setengah abad. Lidokain pertama kali dibuat oleh Logfren pada tahun 1943 dan
telah digunakan bertahun-tahun sebagai obat anatesi lokal. Lidokain merupakan
obat anestesi lokal dari golongan amida. Selain sebagai obat anastesi lokal,
lidokain juga dipakai oleh ahli anastesi untuk penanganan aritmia yang terjadi saat
tindakan pembedahan. Sejak tahun 1963 lidokain digunakan untuk penanganan
aritmia pada saat dan sesudah tindakan pembedahan jantung. Sejak saat itu
lidokain telah digunakan secara luas secara intravena sebagai penanganan aritmia
jantung akibat infark miokard akut.44,45,46
2.3.6.2.1. Struktur kimia
Struktur kimia lidokain terdiri dari gugus aromatik (2,6-xylidine) yang
berpasangan dengan diethylglycine melalui ikatan amida. Lidokain merupakan
basa lemah dengan pKa 7.85.45
2.3.6.2.2. Mekanisme kerja
Lidokain merupakan anastesi lokal golongan amida yang bekerja menghambat
voltage gated sodium channels pada membran sel neuron paska sinaptik yang akan mencegah terjadinya depolarisasi dan menghambat munculnya impuls pada
sensorik, sedangkan pada konsentrasi yang besar lidokain akan memberi efek
yang lebih luas. Lidokain juga memiliki efek anti inflamasi dan imunomodulasi.
Bila dibandingkan dengan obat lain pada kelasnya, lidokain memiliki mula kerja
yang cepat dan masa kerja yang tergolong menengah (intermediate).46
Gambar 2.13 : Struktur kimia lidokain44
2.3.6.2.3. Farmakokinetik dan farmakodinamik
Lidokain didistribusikan keseluruh tubuh setelah pemberian secara intravena,
dengan volume distribusi pada dewasa 0.7-2.7 l/kg.46 Pemberian lidokain secara intravena akan mencapai kadar terapi dalam 1-2 menit.45 Lidokain dapat menembus plasenta dan juga sawar darah otak. Pada kadar terapi, 60-80%
lidokain berikatan dengan protein, utamanya berikatan dengan alpha-1-acid
glycoprotein. Dosis lidokain yang menimbulkan efek analgesia belumlah
diketahui secara pasti, namun dari beberapa penelitian menunjukkan kadar pada
plasma yang lebih rendah untuk penanganan aritmia (1.5-5 µg/ml) dan jauh
dibawah kadar toksik (6 µg/ml).46 Lidokain intravena dengan dosis 1-2 mg/kgBB, menghasilkan kadar lidokain plasma sebesar 3 µg/ml, dan dapat menekan refleks
batuk. Namun durasi Lidokain intravena adalah pendek (5-20 menit).47
Lidokain utamanya dimetabolisme di hati, dengan proses degradasi
utamanya adalah konversi menjadi monoethylglycinexylidide (MEGX) oleh
oksidatif N-deethylation, dan akan dimetabolisme lebih jauh glycinexylidide (GX).
Kedua senyawa tersebut merupakan senyawa yang aktif, namun potensinya tidak
sama dengan lidokain. Setelah pemberian lidokain secara intravena, konsentrasi
lidokain yang diberikan. Baik lidokain dan metabolitnya diekskresikan melalui
ginjal.46 Sekitar 10% dari dosis lidokain yang diberikan akan diekskresikan melalui urin dalam bentuk yang tidak berubah, bergantung pada pH urin.45,46
Clearance dari lidokain adalah 0.95 l/menit.44 Nilai rata-rata waktu paruh lidokain adalah 1.5-2 jam, namun dapat memanjang pada pasien-pasien yang mendapat
infus lidokain lebih dari 24 jam.46 Penyakit hati ataupun penurunan aliran darah hati dapat menurunkan laju metabolisme dari lidokain, waktu paruh lidokain bisa
mencapai lebih dari dua kali lipat dari orang dewasa yang sehat.44,46 Disfungsi ginjal dapat menyebabkan terjadinya akumulasi dari MEGX dan GX. Lidokain
tidak dapat dihilangkan melalui dialisa.46
2.3.6.2.4. Toksisitas lidokain
Tanda awal toksisitas lidokain adalah eksitasi susunan saraf pusat, gugup, kepala
terasa ringan atau pusing, cemas, tinnitus, pandangan kabur atau pandangan
ganda, rasa panas ataupun rasa dingin, ataupun mati rasa, twitching, tremor,
muntah. Waktu terjadinya eksitasi susunan saraf pusat bisa singkat pada beberapa
pasien, namun ada juga yang tidak mengalami fase tersebut dan langsung terjadi
gejala-gejala depresi susunan saraf pusat. Pasien juga dapat mengalami takipnea,
takikardi, demam, dan metabolic asidosis. Gejala-gejala dapat berlanjut pada
konsentrasi yang lebih tinggi (> 5 µg/ml), berupa kejang tonik-klonik, tekanan
darah dan denyut jantung yang labil, depresi nafas, dan sistem kardiovaskular
menjadi kolaps.46
Pasien-pasien yang mengalami gejala-gejala awal toksisitas haruslah
dikurangi pemakaian dari infus lidokain. Bila tidak juga ada perbaikan dari gejala
yang terjadi, maka infus lidokain haruslah dihentikan. Pasien dengan gejala yang
berat, maka pemakaian lidokain haruslah segera dihentikan dan diberikan terapi
suportif. 46 Penanganan terhadap gejala-gejala toksisitas pada susunan saraf pusat dapat diberikan sedatif. Kejang dapat diberikan penanganan dengan barbiturat
ataupun diazepam.45
Pemberian emulsi lipid intra vena merupakan cara yang efektif dalam
and Pain Medicine (ASRA) menganjurkan pemberian emulsi lipid pada
pasien-pasien yang mengalami toksisitas anastesi lokal yang diikuti dengan penanganan
jalan nafas, pemberian benzodiazepin untuk penanganan kejang, dan
mengendalikan aritmia jantung. Panduan dari ASRA menganjurkan bolus emulsi
lipid 20% sebanyak 1.5 ml/kgBB yang diikuti pemberian secara infus 0.25
ml/kgBB/menit dengan penyesuaian yang bergantung pada respon pasien.46
2.3.6.2.5. Penggunaan Klinis
Lidokain telah digunakan sebagai anastesi lokal dan sebagai analgetik selama
lebih dari setengah abad. Lidokain telah dipakai dengan berbagai metode
pemberian seperti intravena, intramuskular dan topikal.46 Lidokain telah lama digunakan untuk mengurangi respon kardiovaskular akibat intubasi. Lidokain
bekerja dengan menghambat sodium channels pada membran sel saraf,
mengurangi sensitifitas otot jantung tehadap impuls listrik, dapat mendepresi
jantung dan memiliki kemampuan melakukan vasodilatasi. Lidokain juga
menekan refleks saluran nafas.27
Berbagai penelitian telah dilakukan untuk melihat efek dari lidokain untuk
mengurangi respon peningkatan hemodinamik akibat laringoskopi dan intubasi.
Lidokain telah dicoba dengan berbagai bentuk antara lain gel, semprotan dan
inhalasi sebelum tindakan induksi anastesi. Beberapa penelitian menunjukkan
bahwa lidokain memang memberikan efek dalam mengurangi respon peningkatan
hemodinamik.6 Penelitian yang dilakukan Mohseni G dkk menyatakan bahwa pemberian lidokain 1.5 mg/kgBB yang diberikan 90 detik sebelum tindakan
laringoskopi dan intubasi lebih efektif mengurangi peningkatan hemodinamik
dibandingkan dengan pemberian nifedipin sublingual.28 Sukron dkk menyatakan pemberian lidokain 1.5 mg/kgBB intravena sebelum tindakan laringoskopi dan
intubasi dapat mengurangi gejolak kardiovaskular.2 Demikian juga penelitian yang dilakukan oleh Gupta R dkk, menyatakan bahwa pemberian lidokain 1.5
mg/kgBB yang diberikan 1 menit sebelum tindakan intubasi efektif dalam
mengurangi peningkatan tekanan darah sistolik (TDS), tekanan darah diastolik
Rosen menulis bahwa dosis profilaksis dengan lidokain 1.5 mg/kgBB intravena 3
menit sebelum intubasi memberikan hasil yang optimal. Tidak ada penelitian yang
menunjukkan akibat yang berbahaya pada pemberian profilaksis lidokain sebelum
intubasi.6
Gupta R dkk melakukan penelitian pada 120 pasien asa 1 dan 2, usia 18-65
tahun yang dilakukan tindakan pembedahan elektif. Mereka membandingkan efek
diltiazem 0.2 mg/kgBB (kelompok D), lidokain 1.5 mg/kgBB (kelompok L),
diltiazem 0.2 mg/kgBB + lidokain 1.5 mg/kgBB dalam mengurangi respon
peningkatan hemodinamik akibat laringoskopi dan intubasi. Obat-obat tersebut
diberikan satu menit sebelum tindakan laringoskopi. Setiap pasien diberikan
premedikasi midazolam 1 mg 5 menit sebelum induksi dan fentanyl 2 µg/kgBB 2
menit sebelum induksi. Dari hasil penelitian mereka menyatakan bahwa baik
pemberian lidokain ataupun diltiazem efektif dalam mengurangi respon
peningkatan hemodinamik akibat laringoskopi dan intubasi, sedangkan
penggabungan diltiazem dan lidokain terlihat lebih efektif dari pemberian
diltiazem tunggal ataupun lidokain tunggal. 27
Namun beberapa penelitian mempertanyakan efek dari lidokain tersebut. Sing
dkk, Van den Berg dkk, dan Kindler dkk melakukan penelitian terhadap
pemberian lidokain 1.5 mg/kgBB intravena ternyata tidak efektif mengurangi
respon peningkatan hemodinamik akibat laringoskopi dan intubasi. Kemudian
pada dua penelitian yang berbeda, menunjukkan bahwa pemberian lidokain 1.5
mg/kgBB dan 2 mg/kgBB tidak efektif dalam mengurangi respon peningkatan
hemodinamik saat rapid sequence induction.6
Valeshabad AK dkk melakukan penelitian terhadap 62 pasien asa 1 dan 2, usia
20-60 tahun yang menjalani tindakan pembedahan ginekologi elektif. Mereka
membandingkan pemberian propacetamol sebanyak 2 g yang dicampurkan ke
dalam 100 ml normal salin (diberikan 1 jam sebelum induksi) dengan lidokain
1.5 mg/kgBB (diberikan 2 menit sebelum induksi) dalam hal mengurangi respon
peningkatan hemodinamik akibat laringoskopi dan intubasi. Sebelum induksi
seluruh pasien diberikan premedikasi midazolam 0.02 mg/kgBB dan fentanyl 2
mengurangi efek peningkatan denyut jantung bila dibandingkan dengan lidokain.
Propacetamol dan lidokain tidak efektif dalam mengurangi peningkatan tekanan
darah dan peningkatan tekanan arteri rerata akibat laringoskopi dan intubasi.48
2.3.6.3. Magnesium Sulfat
Magnesium Sulfat merupakan obat yang sering digunakan pada penanganan
eklampsi dan profilaksis eklampsi pada pasien-pasien dengan preeklampsi berat.
Magnesium sulfat pertama kali digunakan untuk mencegah kejang pada eklampsi
pada tahun 1906 yang disuntikkan secara intratekal. Penyuntikan magnesium
sulfat secara intramuskular untuk mencegah kejang rekuren pada pasien eklampsi
dilakukan pada tahun 1926, dan penyuntikan secara intravena dilakukan pada
tahun 1933.49
2.3.6.3.1 Fisiologi Magnesium
Magnesium (Mg) merupakan kation yang terpenting keempat didalam tubuh
(setelah fosfor, kalsium dan kalium), dan merupakan kation kedua terpenting di
dalam sel (setelah kalium)50,51,52. Magnesium di dalam tubuh terdistribusi pada tulang 53%, pada sel otot 27% dan pada jaringan lunak 19%51. Dari total magnesium tubuh, hanya sekitar 1% magnesium yang terdapat pada cairan ekstra
seluler50,51,53,54, dan sekitar 0.3% darinya dijumpai didalam plasma51,53. Konsentrasi total magnesium plasma normal berkisar 1.5-2.1 mEq/L (1.8-2.5
mg/dl atau 0.75-1.05 mmol/L)54, dimana 33% berikatan dengan protein (utamanya albumin), 7% membentuk senyawa kompleks dengan anion (biasanya sitrat dan
fosfat), dan 60% dalam bentuk terionisasi51,53. Bentuk yang aktif adalah yang terionisasi54.
Magnesium mempunyai pengaruh yang besar terhadap transport ion pada
membran sel jantung, ikut berperan dalam mengaktifkan sekitar 300 reaksi
enzimatis, termasuk enzim-enzim yang berperan dalam metabolisme energi dan
neuronal, pengendalian tonus vasomotor, eksitabilitas jantung, dan pelepasan
neurotransmiter30,35,51.
Adenosin trifosfat (ATP) dapat bekerja bila berikatan dengan magnesium.
Magnesium merupakan regulator esensial bagi kalsium untuk masuk ke dalam sel
dan bekerja di dalam sel50. Magnesium adalah antagonis fisiologis dari kalsium35,50,51,54. Pelepasan asetilkolin pada presinaptik bergantung pada kerja dari magnesium. Magnesium dapat memberi efek analgesik melalui kerjanya
sebagai antagonis NMDA reseptor. Magnesium juga dapat menyebabkan
vasodilatasi sistemik dan koroner serta dapat mengurangi reperfusion injury.50 Konsentrasi normal magnesium pada plasma diperoleh dan dijaga melalui
penyerapan dari usus halus dan ekskresi dari ginjal. Kelainan dari konsentrasi
magnesium plasma dan seluler biasanya bersamaan dengan kelainan elektrolit
lainnya50. Hipomagnesemia bisa terjadi bersamaan dengan hipokalemia50,51,52, hipofosfatemia51, hiponatremia dan hipokalsemia51,52.
2.3.6.3.1.1. Hipermagnesemia
Penyebab peningkatan kadar Mg2+ dalam plasma seringkali iatrogenik oleh karena
asupannya yang berlebihan (antasida atau laksatif yang mengandung magnesium,
nutrisi parenteral), terutama pada pasien dengan gangguan ginjal (GFR < 30
ml/menit). Ada juga penyebab lainnya antara lain insufisiensi adrenal, hipotiroid,
rhabdomiolisis, dan pemberian lithium. Pemberian magnesium sulfat pada
eklamsi dan preeklamsi juga dapat menyebabkan hipermagnesemia pada ibu dan
juga fetus55. Hipermagnesemia merupakan antagonis terhadap pelepasan dan efek asetilkolin pada neuromuscular junction. Akibatnya dapat terjadi depresi pada
fungsi otot rangka dan blokade neuromuskular.54,55
Tanda dari hipermagnesemia biasanya muncul dalam manifestasi
neurologis, neuromuskular dan kardiak seperti refleks yang menurun, sedasi,
kelemahan otot, dan depresi pernafasan. Hipotensi dapat terjadi oleh karena
vasodilatasi, bradikardi dan depresi miokard. Pada EKG dapat dijumpai P-R
Ketika kadar magnesium melebihi 10 mEq/L, dapat terjadi henti nafas (apnu),
kelumpuhan, bahkan henti jantung (tabel 2.5)54.
Tabel 2.5 : Manifestasi dari perubahan konsentrasi magnesium plasma54 Konsentrasi Mg
Pada hipermagnesemia ringan penanganannya dengan menghentikan
sumber asupannya (biasanya antasida)55. Pada kasus hipermagnesemia yang relatif tinggi dengan adanya tanda klinis toksisitas dari magnesium dapat diberikan
kalsium glukonas (10-15 mg/kgBB intra vena). Juga diberikan loop diuretik dan
pemberian cairan untuk meningkatkan pengeluaran magnesium melalui urin (pada
pasien dengan fungsi ginjal yang normal)50,55. Pada pasien dengan gangguan ginjal kemungkinan diperlukan juga tindakan dialisa. Pada toksisitas magnesium
yang berat kemungkinan dibutuhkan dukungan dengan ventilator dan juga
2.3.6.3.1.2. Hipomagnesemia
Hipomagnesemia selalu berhubungan dengan defisiensi dari komponen intra sel
lainnya seperti kalium dan fosfor. Sering ditemukan pada pasien-pasien yang
menjalani pembedahan kardiotoraks ataupun abdomen55. Dikatakan hipomagnesemia bila konsentrasi magnesium plasma kurang dari 0.7 mmol/L53. Defisiensi magnesium terjadi oleh karena kurangnya asupan, berkurangnya
penyerapan dari saluran cerna atau peningkatan ekskresi pada ginjal (tabel 6)53,55. Obat-obatan yang dapat menyebabkan pembuangan magnesium antara lain etanol,
teofilin, diuretik, cisplatin, aminoglikosida, siklosporin, ampoterisin B,
pentamidin dan granulocyte colony stimulating factor55.
Tabel 2.6 : Penyebab hipomagnesemia55
Kebanyakan pasien hipomagnesemia itu tanpa gejala apapun, namun
terkadang dapat juga terjadi anoreksia, kelemahan otot, fasikulasi, paraestesia,
kebingungan, ataksia, dan kejang. Hipomagnesemia sering terjadi bersamaan
dengan hipokalsemia (terganggunya sekresi hormon paratiroid) dan hipokalemia
(karena pembuangan K+ dari ginjal). Hipomagnesemia juga dapat meningkatkan
insidensi atrial fibrilasi.55
Hipomagnesemia yang tanpa gejala dapat diberikan penanganan secara oral
ataupun intramuskular55, namun pemberian secara intramuskular sangatlah nyeri52. Manifestasi yang berat seperti bila adanya kejang harus diberikan magnesium sulfat intravena 1-2 g (8-16 mEq atau 4-8mmol) yang diberikan
perlahan selama 15-60 menit52 (1 g magnesium sulfat = 4 mmol = 8 mEq = 98 mg magnesium)51.
2.3.6.3.2. Indikasi Pemakaian Magnesium Sulfat
Penanganan fibrilasi ventrikel, takikardi ventrikel, torsades de pointes,
paroxysmal atrial tachycardia, miokard infark akut, asma, pencegahan dan
penanganan kejang pada preeklampsi-eklampsi, pengendalian kejang pada
epilepsi, penanganan defisiensi magnesium akut, dan pencegahan terhadap
hypomagnesemia.56
2.3.6.3.3. Farmakokinetik
Magnesium sulfat bila diberikan secara intravena maka mula kerjanya segera
setelah penyuntikan, efek puncak tercapai dalam 15 menit dan masa kerja sekitar
30 menit.56,57 Waktu paruh magnesium sulfat adalah 4 jam pada pasien dengan fungsi ginjal yang normal, bila terjadi penurunan laju filtrasi glomerular maka
waktu paruhnya akan meningkat.49
Dari telaah kritis terhadap berbagai penelitian terhadap kemampuan
analgetik magnesium sulfat dengan menggunakan berbagai dosis (termasuk dosis
total hingga 16 gram) tidak ada yang dilaporkan memiliki efek samping yang
serius. Pemberian magnesium sulfat dengan dosis 50 mg/kg dapat menaikkan
berkenaan dengan hipermagnesemia, hanya ada gejala minor yang singkat yang
dilaporkan oleh beberapa pasien, seperti rasa panas atau rasa terbakar pada lengan
yang diberikan infus magnesium sulfat.58 Rasa panas saat penyuntikan bergantung pada jumlahnya dalam satu satuan waktu. Efek ini dapat dikurangi dengan
penyuntikan dalam waktu yang lebih lama.57 Pada suatu penelitian yang menggunakan magnesium sulfat 60 mg/kg sebelum tindakan intubasi, kemudian
diukur kadar magnesium plasma setelah intubasi dan dijumpai peningkatan
menjadi 2.95±0.56 mmol/l (basal 0.81±0.31 mmol/l).59
Pada pemberian magnesium sulfat 4 – 6 g, maka kadar plasma akan segera
meningkat dan hanya akan bertahan sementara pada kadar 2.1-3.8 mmol/l, dan
akan menurun kadarnya menjadi 1.3-1.7 mmol/l dalam 60 menit, dan dalam 90
menit sekitar 50% magnesium sulfat yang diberikan akan masuk ke dalam tulang
dan sel-sel.60
Ekskresi magnesium hampir seluruhnya melalui ginjal, dan setelah 4 jam
sekitar 50% magnesium yang diberikan akan di ekskersikan melalui urin.
Bersihan ginjal terhadap magnesium akan meningkat dengan meningkatnya kadar
plasma. Dalam keadaan adanya oliguria ataupun gagal ginjal, dosis harus
dikurangi ataupun dihentikan dan kadar plasma harus sering dipantau.60
2.3.6.3.4. Penggunaan Klinis
Magnesium merupakan obat dengan aplikasi klinis yang luas, baik dalam bidang
anastesi, perawatan intensif dan obstetri30. Dalam bidang anastesi, magnesium telah dilaporkan kegunaannya dalam mengurangi kebutuhan obat anastesi,
meredam nosisepsi, menumpulkan respon kardiovaskular akibat laringoskopi dan
intubasi, dan berpotensiasi dengan pelumpuh otot55.
Magnesium diduga berperan dalam hampir seluruh sistem fisiologis.
Peranan magnesium tersebut melalui beberapa mekanisme kerja, yaitu kalsium
antagonis pada calcium channels, regulasi perpindahan energi (seperti produksi
dan penggunaan ATP, mengendalikan glikolisis dan siklus Krebs pada fosforilasi
oksidatif) dan stabilisasi ataupun penutupan dari membran sel. Karena kerja dari
sistem saraf pusat dan perifer, kardiovaskular, pernafasan, imunologi, endokrin,
dan sistem reproduksi.51
Kalsium dan magnesium memiliki efek yang saling bertolak belakang pada
otot. Hipomagnesemia menstimulasi terjadinya kontraksi, sedangkan
hipokalsemia menyebabkan relaksasi. Hipomagnesemia menyebabkan calcium
channels terbuka, sedangkan konsentrasi magnesium yang tinggi akan
menghambat hal tersebut. Magnesium berkerja secara kompetitif dalam
menghalangi masuknya kalsium pada ujung presinap. Konsentrasi magnesium
yang tinggi akan mengurangi pelepasan asetilkolin, sehingga akan menyebabkan
perubahan transmisi neuromuskular. Magnesium mengurangi efek asetilkolin
pada reseptor postsinap otot sehingga meningkatkan ambang eksitasi axonal.
Hipomagnesmia akan menyebabkan hipereksitabilitas dari neuromuskular,
sementara hipermagnesemia dapat menyebabkan kelemahan neuromuskular yang
bisa terlihat dari berkurangnya atau bahkan menghilangnya refleks tendon.
Berlebihnya konsentrasi magnesium pada serum dapat menyebabkan
penghambatan pelepasan katekolamin dari ujung saraf adrenergik, medula adrenal
dan serat-serat simpatis postganglionik adrenergik.52
Peranan magnesium dalam menumpulkan respon intubasi juga telah
berkembang30. Magnesium memiliki efek vasodilatasi melalui kerjanya pada pembuluh darah dengan cara menghalangi masuknya kalsium pada membran otot
polos pembuluh darah, dan selain itu magnesium juga memiliki efek anti
adrenergik yang menghambat pelepasan katekolamin, sehingga dapat mengurangi
tonus pembulus darah perifer dan mengurangi peningkatan hemodinamik akibat
intubasi30,51,61. Laringoskopi dan intubasi dapat menimbulkan gejolak hemodinamik yang disebabkan oleh respon aktifitas simpatis dan pelepasan
katekolamin2,52. Magnesium dapat menjaga hemodinamik tetap stabil dengan menghambat pelepasan katekolamin dari medula adrenal dan ujung saraf perifer
adrenergik, penghambatan pada reseptor katekolamin, vasodilatasi, dan juga
antiaritmia53. Magnesium sulfat juga memiliki efek analgesik dengan cara menghalangi calcium channels, dan terdapat juga hipotesis yang menyatakan
Kemampuan magnesium tersebut diperantarai oleh berbagai mekanisme, yang
mekanisme utamanya oleh karena sifatnya sebagai antagonis kalsium, dan telah
diketahui bahwa kalsium memiliki peranan utama dalam hal pelepasan
katekolamin dari medula adrenal dan ujung saraf adrenergik.30,51 Dari penelitian yang telah dilakukan dengan berbagai dosis magnesium sulfat untuk mengurangi
peningkatan hemodinamik akibat tindakan laringoskopi dan intubasi, terlihat
bahwa magnesium sulfat lebih efektif daripada lidokain30.
Pada suatu penelitian, 2 kelompok pasien diberikan thiopental dan
suksinilkolin dengan atau tanpa magnesium sulfat 60 mg/kgBB saat dilakukan
induksi anastesi. Hasilnya adalah kelompok pasien yang diberikan magnesium
sulfat menunjukkan peningkatan denyut jantung dan peningkatan tekanan darah
sistolik yang lebih rendah setelah tindakan intubasi. Demikian juga konsentrasi
epinefrin dan norepinefrin dalam plasma lebih rendah pada kelompok yang
diberikan magnesium sulfat.52
Shin YH dkk, melakukan penelitian pada 200 pasien ASA 1 dan 2, yang
menjalani operasi elektif dengan anastesi umum, untuk menilai efek nyeri
penyuntikan rocuronium dan perubahan hemodinamik akibat laringoskopi dan
intubasi. Pasien-pasien tersebut dibagi dalam 4 kelompok, kelompok 1
mendapatkan 5 ml normal salin, kelompok 2 mendapatkan magnesium sulfat 5
mg/kgBB, kelompok 3 mendapatkan magnesium sulfat 10 mg/kgBB, dan
kelompok 4 mendapatkan magnesium sulfat 20 mg/kgBB, yang diberikan
sebelum penyuntikan rocuronium. Induksi anastesi dengan propofol 2 mg/kgBB,
refleks bulu mata menghilang, kemudian diberikan normal salin ataupun
magnesium sulfat (5, 10, 20 mg/kgBB sesuai kelompoknya) yang disuntikkan
perlahan selama 1 menit, sebelum penyuntikan rocuronium 0.6 mg/kgBB. Saat
penyuntikan rocuronium dinilai respon pasien terhadap adanya rasa nyeri ataupun
rasa tidak nyaman. Setelah penyuntikan rocuronium, kemudian diberikan ventilasi
dengan oksigen 100% dan sevofluran selama 90 detik, dan kemudian dilakukan
tindakan laringoskopi dan intubasi. Dari hasil penelitian tersebut didapati hasil
bahwa pemberian magnesium 10 mg/kgBB dan 20 mg/kgBB sebelum
mengurangi peningkatan tekanan darah segera setelah tindakan laringoskopi dan
intubasi, namun tidak dapat mencegah peningkatan denyut jantung akibat
tindakan laringoskopi dan intubasi. Oleh karena itu mereka menyarankan
penelitian lanjutan untuk mendapatkan dosis yang optimal dalam menghambat
perubahan hemodinamik akibat laringoskopi dan intubasi. Pemberian magnesium
sulfat secara intravena diduga dapat menyebabkan rasa perih, namun dalam
penelitian ini penyuntikan magnesium sulfat secara perlahan selama 1 menit tidak
menunjukkan adanya rasa perih saat penyuntikan.62
Nooraei N dkk, melakukan penelitian terhadap 60 pasien ASA 1 dan 2,
umur 20-40 tahun, yang menjalani operasi elektif. Mereka membandingkan
perubahan hemodinamik akibat laringoskopi dan intubasi antara pasien yang
mendapatkan magnesium sulfat 60 mg/kgBB (berdasarkan Lean Body Mass)
dengan lidokain 1.5 mg/kgBB yang diberikan sebelum tindakan laringoskopi dan
intubasi. Dari hasil penelitian mereka menyimpulkan bahwa pemberian
magnesium sulfat lebih efektif dibandingkan dengan lidokain dalam mengurangi
peningkatan hemodinamik akibat tindakan laringoskopi dan intubasi.29
Panda NB dkk, melakukan penelitian terhadap 80 pasien dewasa yang
menderita hipertensi terkontrol yang akan menjalani operasi elektif. Pasien-pasien
tersebut dibagi dalam 4 kelompok penelitian. Sebelum tindakan laringoskopi dan
intubasi dilakukan, kelompok I mendapatkan magnesium sulfat 30 mg/kgBB,
kelompok II mendapatkan magnesium sulfat 40 mg/kgBB, kelompok III
mendapatkan magnesium sulfat 50 mg/kgBB, dan kelompok IV mendapatkan
lidokain 1.5 mg/kgBB. Keseluruhan kelompok dinilai dan dibandingkan
perubahan hemodinamik akibat tindakan laringoskopi dan intubasi. Dari hasil
penelitian tersebut didapati ketiga dosis magnesium sulfat yang diberikan sebelum
induksi anastesi dapat mengurangi respon pressor akibat tindakan laringoskopi
dan intubasi. Mereka mengamati bahwa pemberian magnesium sulfat 30
mg/kgBB merupakan dosis yang optimal dalam mengurangi peningkatan tekanan
darah saat tindakan intubasi pada pasien-pasien hipertensi. Dengan dosis tersebut
lidokain 1.5 mg/kg. Dosis dari magnesium sulfat yang lebih dari 30 mg/kgBB
KERANGKA TEORI
Gambar 2.14 : Kerangka Teori
LARINGOSKOPI DAN INTUBASI
STIMULASI SIMPATIS
DAN SIMPATO ADRENAL
PELEPASAN KATEKOLAMIN STIMULI NOKSIUS SALURAN NAFAS
RESPON HEMODINAMIK
- Peningkatan Tekanan Darah Sistolik (TDS) - Peningkatan Tekanan Darah Diastolik (TDD) - Peningkatan Tekanan Arteri Rerata (TAR) - Peningkatan Denyut Jantung (DJ)
KERANGKA KONSEP
Gambar 2.15 : Kerangka konsep
Fentanyl 2µg/kg +
MgSO4 30 mg/kg
Fentanyl 2µg/kg +
Lidokain 1.5 mg/kg
RESPON HEMODINAMIK
- Tekanan darah sistolik (TDS) - Tekanan darah diastolik (TDD) - Tekanan arteri rerata (TAR) - Denyut jantung (DJ)
-Rate Pressure Product (RPP) Anestesi
Umum