BAB 2
TINJAUAN PUSTAKA
2.1 Anestesi Spinal
Anestesi spinal adalah injeksi obat anestesi lokal ke dalam ruang intratekal yang menghasilkan analgesia. Pemberian obat lokal anestesi ke dalam ruang intratekal atau ruang subaraknoid di regio lumbal antara vertebra L2-3, L3-4, L4-5, untuk menghasilkan onset anestesi yang cepat dengan derajat kesuksesan yang tinggi. Walaupun teknik ini sederhana, dengan adanya pengetahuan anatomi, efek fisiologi dari anestesi spinal dan faktor-faktor yang mempengaruhi distribusi anestesi lokal di ruang intratekal serta komplikasi anestesi spinal akan mengoptimalkan keberhasilan terjadinya blok anestesi spinal.1,2,3
Kontra indikasi absolut anastesi spinal meliputi pasien menolak, infeksi di daerah penusukan, koagulopati, hipovolemi berat, peningkatan tekanan intrakranial, stenosis aorta berat dan stenosis mitral berat. Sedangkan kontraindikasi relatif meliputi pasien tidak kooperatif, sepsis, kelainan neuropati seperti penyakit demielinisasi sistem syaraf pusat, lesi pada katup jantung serta kelainan bentuk anatomi spinal yang berat. Ada juga menyebutkan kontraindikasi kontroversi yang meliputi operasi tulang belakang pada tempat penusukan, ketidakmampuan komunikasi dengan pasien serta komplikasi operasi yang meliputi operasi lama dan kehilangan darah yang banyak.1,2,3
Anestesi spinal dihasilkan oleh injeksi larutan anestesi lokal ke dalam ruang subarakhnoid lumbal. Larutan anestesi lokal dimasukkan ke dalam cairan serebrospinal lumbal, bekerja pada lapisan superfisial dari korda spinalis, tetapi tempat kerja yang utama adalah serabut preganglionik karena mereka meninggalkan korda spinal pada rami anterior. Karena serabut sistem saraf simpatis preganglionik terblokade dengan konsentrasi anestesi lokal yang tidak memadai untuk mempengaruhi serabut sensoris dan motoris, tingkat denervasi sistem saraf simpatis selama anestesi spinal meluas kira-kira sekitar dua segmen spinal sefalad dari tingkat anestesi sensoris. Untuk alasan yang sama, tingkat anestesi motorik rata-rata dua segmen dibawah anestesi sensorik.27
cara ini yaitu berupa komplikasi yang meliputi hipotensi, mual dan muntah, PDPH, nyeri pinggang dan lainnya.27,28
2.2 Anatomi Kolumna Vertebra
Pengetahuan yang baik tentang anatomi kolumna vertebralis merupakan salah satu faktor keberhasilan tindakan anestesi spinal. Di samping itu, pengetahuan tentang penyebaran analgesia lokal dalam cairan serebrospinal dan level analgesia diperlukan untuk menjaga keamanan tindakan anestesi spinal.3,4
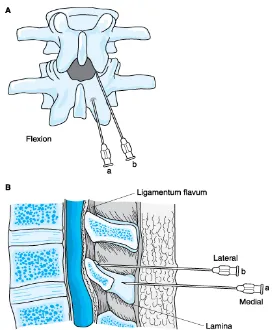
Vertebra lumbalis merupakan vertebra yang paling penting dalam spinal anestesi, karena sebagian besar penusukan pada spinal anestesi dilakukan pada daerah ini. Kolumna vertebralis terdiri dari 33 korpus vertebralis yang dibagi menjadi 5 bagian yaitu 7 servikal, 12 thorakal, 5 lumbal, 5 sakral dan 4 koksigeus. Kolumna vertebralis mempunyai empat lengkungan yaitu daerah servikal dan lumbal melengkung ke depan, daerah thorakal dan sakral melengkung ke belakang sehingga pada waktu berbaring daerah tertinggi adalah L3, sedang daerah terendah adalah L5.
Segmen medulla spinalis terdiri dari 31 segmen : 8 segmen servikal, 12 thorakal, 5 lumbal, 5 sakral dan 1 koksigeus yang dihubungkan dengan melekatnya kelompok-kelompok saraf. Panjang setiap segmen berbeda-beda, seperti segmen tengah thorakal lebih kurang 2 kali panjang segmen servikal atau lumbal atas. Terdapat dua pelebaran yang berhubungan dengan saraf servikal atas dan bawah. Pelebaran servikal merupakan asal serabut-serabut saraf dalam pleksus brakhialis. Pelebaran lumbal sesuai dengan asal serabut saraf dalam pleksus lumbosakralis. Hubungan antara segmen-segmen medulla spinalis dan korpus vertebralis serta tulang belakang penting artinya dalam klinik untuk menentukan tinggi lesi pada medulla spinalis dan juga untuk mencapainya pada pembedahan.
Lapisan yang harus ditembus untuk mencapai ruang subarakhnoid dari luar yaitu kulit, subkutis, ligamentum supraspinosum, ligamentum flavum dan duramater. Arakhnoid terletak antara duramater dan piamater serta mengikuti otak sampai medulla spinalis dan melekat pada duramater. Antara arakhnoid dan piamater terdapat ruang yang disebut ruang sub arakhnoid.
jaringan lemak, pembuluh darah dan serabut saraf spinal yang berasal dari medulla spinalis. Pada orang dewasa medulla spinalis berakhir pada sisi bawah vertebra lumbal.3,4,27
Gambar 1. Kolumna Vertebralis.3
2.3 Anestesi Lokal
Obat anestesi lokal adalah suatu senyawa amino organik. Pada pemakaian sehari-hari, obat ini dapat dibagi menjadi golongan amino ester dan golongan amino amida. Ikatan ester mempunyai sifat mudah dihidrolisis dalam hepar dan oleh plasma esterase, mula kerja lambat, lama kerja pendek dan hanya sedikit menembus jaringan. Sedangkan ikatan amida mudah menjadi tidak aktif oleh hepatic amidase, mula kerja cepat, lama kerja lebih lama dan lebih banyak menembus jaringan. Kelompok ester antara lain procaine, chloroprocaine dan tetracaine. Kelompok amida antara lain lidocaine, mepivacaine, bupivacaine dan etidocaine.2,29
2.3.1 Seleksi Barisitas Larutan Anestesi Lokal
Anestesi lokal yang sering dipakai adalah bupivakain. Lidokain 5% sudah
ditinggalkan karena mempunyai efek neurotoksisitas, sehingga bupivakain menjadi
pilihan utama untuk anestesi spinal saat ini. Anestesi lokal dapat dibuat isobarik,
hiperbarik atau hipobarik terhadap cairan serebrospinal. Barisitas anestesi lokal
mempengaruhi penyebaran obat tergantung dari posisi pasien. Larutan hiperbarik
disebar oleh gravitasi, larutan hipobarik menyebar berlawanan arah dengan gravitasi
dan isobarik menyebar lokal pada tempat injeksi.
Setelah disuntikkan ke dalam ruang intratekal, penyebaran zat anestesi lokal
akan dipengaruhi oleh berbagai faktor terutama yang berhubungan dengan, hukum
fisika dinamika dari zat yang disuntikkan, antara lain Barbotase (tindakan
menyuntikkan sebagian zat anestesi lokal ke dalam cairan serebrospinal, kemudian
dilakukan aspirasi bersama cairan serebrospinal dan penyuntikan kembali zat
anestesi lokal yang telah bercampur dengan cairan serebrospinal), volume, berat
jenis, dosis, tempat penyuntikan, posisi penderita saat atau sesudah penyuntikan.25
2.3.2 Dampak Fisiologis
Pada anestesi spinal tinggi terjadi penurunan aliran darah jantung dan
penghantaran (supply) oksigen miokardium yang sejalan dengan penurunan tekanan
arteri rata-rata. Penurunan tekanan darah yang terjadi sesuai dengan tinggi blok
simpatis, makin banyak segmen simpatis yang terblok makin besar penurunan
tekanan darah. Untuk menghindarkan terjadinya penurunan tekanan darah yang
hebat, sebelum dilakukan anestesi spinal diberikan cairan elektrolit NaC1 fisiologis
atau ringer laktat 10-20 ml/kgbb. Pada Anestesi spinal yang mencapai T4 dapat
terjadi penurunan frekwensi nadi dan penurunan tekanan darah dikarenakan
terjadinya blok saraf simpatis yang bersifat akselerator jantung.25
b. Terhadap sistem pernafasan :
Pada anestesi spinal blok motorik yang terjadi 2-3 segmen di bawah blok
sensorik, sehingga umumnya pada keadaan istirahat pernafasan tidak banyak
dipengaruhi. Tetapi apabila blok yang terjadi mencapai saraf frenikus yang
mempersarafi diafragma, dapat terjadi apnea.
c. Terhadap sistem pencernaan :
Oleh karena terjadi blok serabut simpatis preganglionik yang kerjanya
menghambat aktifitas saluran pencernaan (T4-5), maka aktifitas serabut saraf
parasimpatis menjadi lebih dominan, tetapi walapun demikian pada umumnya
peristaltik usus dan relaksasi spingter masih normal.
Pada anestesi spinal bisa terjadi mual dan muntah yang disebabkan karena
hipoksia serebri akibat dari hipotensi mendadak, atau tarikan pada pleksus terutama
2.4 BUPIVAKAIN HIDROKLORIDA
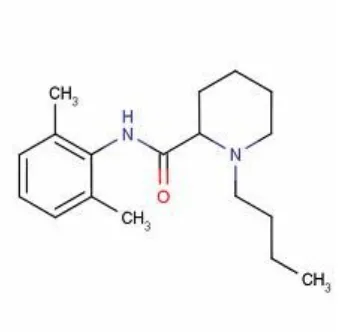
Gambar 3. Rumus bangun Bupivacaine HCl
Bupivakain hidroklorida adalah obat anestesi lokal golongan amida dengan
rumus kimianya 2-piperidine karbonamida, 1 butyl (2,6- dimethilfenil) monoklorida.
Oleh karena lama kerja yang panjang, maka sangat mungkin menggunakan obat
anestesi lokal ini dengan teknik satu kali suntikan. Untuk prosedur pembedahan yang
lebih lama dapat dipasang kateter dan obat diberikan kontinyu sehingga resiko
toksisitas menjadi berkurang oleh karena selang waktu pemberian obat yang cukup
lama.
Kerugian dari anestesi lokal ini adalah toksisitasnya sangat hebat, bahkan
mungkin sampai fatal. Bukti-bukti menunjukkan bahwa obat ini dapat menimbulkan
toksisitas pada jantung. Manifestasi utamanya adalah fibrilasi jantung. Oleh karena
itu pada pemakaian jenis obat ini untuk anestesi regional diperlukan pengawasan
yang sangat ketat.25
2.4.1 Farmakologi
Mekanisme kerjanya sama seperti anestesi lokal lain, yaitu menghambat
impuls saraf dengan cara :
Obat ini bekerja pada reseptor spesifik pada saluran sodium (sodium chanel).
Dengan demikian tidak terjadi proses depolarisasi dari membran sel saraf
sehingga tidak terjadi potensial aksi dan hasilnya tidak terjadi konduksi saraf.
b. Meninggikan tegangan permukaan selaput lipid monomolekuler. Obat ini bekerja
dengan meninggikan tegangan permukaan lapisan lipid yang merupakan
membran sel saraf, sehingga menutup pori-pori membran dengan demikian
menghambat gerak ion termasuk Na+ .
Sifat-sifat fisik yang mempengaruhi obat anestetika lokal adalah :
a. Ikatan protein :
Ikatan protein ini penting untuk persediaan dan pemeliharaan blokade saraf.
b. Konstanta disosiasi (pKa):
pKa adalah dimana 50% dari obat tersebut berada dalam bentuk terionisasi
dan 50% lainnya tidak terionisasi. Obat dengan pKa mendekati pH fisiologis
(7,4) akan memiliki bentuk ion-ion yang lebih banyak dibandingkan dengan
obat anestesi yang pKa nya lebih tinggi sehingga akan lebih mudah berdifusi
melalui membran, dengan demikian onsetnya lebih cepat. Bupivakain
mempunyai pKa lebih tinggi (8,1) sehingga mula kerja obat ini lebih lama
(5-10 menit) dan analgesia yang adekuat dicapai antara 15-20 menit.
c. Kelarutan dalam lemak
Obat anestesi lokal semakin tinggi kelarutan dalam lemak, maka semakin
poten dan semakin lama kerja obat tersebut. Struktur bupivakain identik
dengan mepivakain, perbedaannya terletak pada rantai yang lebih panjang
dengan tambahan tiga grup metil pada cincin piperidin. Tambahan struktur
ini menyebabkan peningkatan kelarutan bupivakain terhadap lemak serta
meningkatnya ikatan obat dengan protein. Potensi bupivakain 3-4 kali lebih
kuat dari mepivakain dan 8 kali dari prokain. Lama kerjanya 2-3 kali lebih
2.4.2 Metabolisme dan Ekskresi
Karena termasuk golongan amida, bupivakain dimetabolisme melalui proses
konjugasi oleh asam glukoronida di hati. Sebagian kecil diekskresi melalui urin
dalam bentuk utuh.
2.4.3 Bupivakain Hidroklorida Hiperbarik
Larutan bupivakain hidroklorida hiperbarik bupivakain adalah larutan
anestesi lokal bupivakain yang mempunyai berat jenis lebih besar dari berat jenis
cairan serebrospinal (1,003-1,008). Cara pembuatannya adalah dengan
menambahkan larutan glukosa kedalam larutan isobarik bupivakain.
Cara kerja larutan hiperbarik bupivakain adalah melalui mekanisme hukum
gravitasi, yaitu suatu zat/larutan yang mempunyai berat jenis yang lebih besar dari
larutan sekitarnya akan bergerak ke suatu tempat yang lebih rendah. Dengan
demikian larutan bupivakain hiperbarik yang mempunyai barisitas lebih besar akan
cepat ke daerah yang lebih rendah dibandingkan dengan larutan bupivakain yang
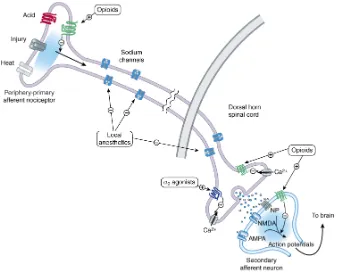
Gambar 4. Mekanisme Kerja Anestesi Lokal
Faktor-faktor yang mempengaruhi penyebaran larutan bupivakain hiperbarik
pada Anestesi spinal :
1. Gravitasi :
Cairan serebrospinal pada suhu 37°C mempunyai BJ 1,003-1,008. Jika
larutan hiperbarik yang diberikan kedalam cairan serebrospinal akan bergerak
oleh gaya gravitasi ke tempat yang lebih rendah, sedangkan larutan hipobarik
akan bergerak berlawanan arah dengan gravitasi seperti menggantung dan jika
larutan isobarik akan tetap dan sesuai dengan tempat injeksi.
2. Postur tubuh :
Makin tinggi tubuh seseorang, makin panjang medula spinalisnya dan
volume dari cairan serebrospinal di bawah L2 makin banyak sehingga penderita
yang lebih tinggi memerlukan dosis yang lebih banyak dari pada yang pendek.
Peningkatan tekanan intra abdomen menyebabkan bendungan saluran
pembuluh darah vena abdomen dan juga pelebaran saluran-saluran vena di ruang
epidural bawah, sehingga ruang epidural akan menyempit dan akhirnya akan
menyebabkan penekanan ke ruang subarakhnoid sehingga cepat terjadi
penyebaran obat anestesi lokal ke kranial. Perlu pengurangan dosis pada keadaan
seperti ini.
4. Anatomi kolumna vertebralis :
Anatomi kolumna vertebralis akan mempengaruhi lekukan-lekukan saluran
serebrospinal, yang akhirnya akan mempengaruhi tinggi anestesi spinal pada
penggunaan anestesi lokal jenis hiperbarik.
5. Tempat penyuntikan :
Makin tinggi tempat penyuntikan, maka analgesia yang dihasilkan makin
tinggi. Penyuntikan pada daerah L2-3 lebih memudahkan penyebaran obat ke
kranial dari pada penyuntikan pada L4-5.
6. Manuver valsava :
Setelah obat disuntikkan penyebaran obat akan lebih besar jika tekanan
dalam cairan serebrospinal meningkat yaitu dengan cara mengedan.
7. Volume obat :
Efek volume larutan bupivakain hiperbarik pada suatu percobaan yang
dilakukan oleh Anellson, 1984, dikatakan bahwa penyebaran maksimal obat
kearah sefalad dibutuhkan waktu kurang lebih 20 menit pada semua jenis volume
obat( 1,5 cc, 2 cc, 3 cc dan 4 cc). Mula kerja untuk tercapainya blok motorik
akan bertambah pendek waktunya dengan bertambahnya volume. Makin besar
volume obat makin tinggi level blok sensoriknya.
8. Konsentrasi obat :
Dengan volume obat yang sama ternyata bupivakain 0,75% hiperbarik akan
dibandingkan dengan bup
menit setelah obat disunt
sedangkan pada sisi atas
h panjang secara bermakna pada penambahan volum
emikian pula perubahan kardiovaskuler akan
kain 0,75% hiperbarik.
rcobaan oleh J.A.W. Wildsmith dikatakan tid
n obat jenis obat larutan isobarik pada perubahan
a jenis larutan hiperbarik akan dipengaruhi posis
rik posisi terlentang bisa mencapai level blok T4 sed
nya mencapai T8.
larutan anestetika lokal jenis hiperbarik dapat di
ng miring (lateral dekubitus). Pada percobaan oleh
n bahwa 5 menit setelah penyuntikan obat penyeba
h bawah mencapai T10, sedangkan sisi atas mencapa
untikkan, penyebaran obat pada sisi bawah menca
as mencapai T7.25
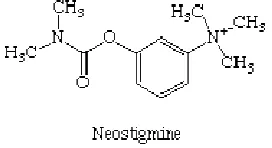
ulfate
r 5. Rumus Bangun Neostigmin Methylsulfate
an garam methylsulfate.
amonium kuarterner. Susunannya memberikan ikatan kovalen acetylcholinesterase. Molekul larut dalam lemak sehingga tidak bisa melewati sawar darah otak.
Neostigmin methylsulfate pertama kali dipergunakan pada tahun 1877 sebagai obat glaukoma dan pada tahun 1931 disintesis oleh Aeschliman dan Reinest pada tahun1931dalam bentuk Neostigmin methylsulfate sebagai stimulan pada traktus intestinal dan pengobatan miastenia gravis.
Neostigmin methylsulfate merupakan obat anti kolinesterase, termasuk golongan kolinergik yaitu obat yang mempengaruhi sistem saraf otonom yang bekerja pada reseptor. Terdapat 2 jenis reseptor kolinergik yaitu reseptor muskarinik dan nikotinik. Reseptor muskarinik ditemukan pada organ afektor otonom, kelenjar lakrimalis, pencernaan, gaster, dan otot polos. Sedangkan reseptor nikotinik terdapat pada susunan saraf pusat, medula adrenal, ganglia otonom (simpatik/parasimpatik) dan "neuromuscular junction". Obat anti kolinesterase bekerja pada kedua reseptor dengan menghambat degradasi asetilkolin.30,31,32
2.5.1. Farmakokinetik
Neostigmin kurang diserap melalui oral. Diberikan secara subkutan, intramuskular dan intravena. Karena struktur quartenary ammonium, neostigmin methylsulfate tidak melewati plasenta dan dalam dosis terapi juga tidak terdeteksi dalam susu manusia. Neostigmine methylsulfate 15-25 % terikat serum albumin. Volume distribusi besar karena lokalisasi jaringan yang luas. Neostigmin methylsulfate mengalami hidrolisis oleh kholinesterase menjadi 3 - hidroksi fenil trimetil amonium ( 3OH - PTM ) yang tidak aktif . Neostigmine methylsulfate juga dimetabolisme oleh enzim mikrosomal dalam hati . Neostigmin methylsulfate dan 3OH - PTM diekskresikan oleh ginjal ekskresi tubular dan proporsi yang sama dihancurkan oleh hati. Gagal ginjal memperlambat klirens plasma neostigmin methylsulfate. Waktu paruh plasma neostigmin methylsulfate adalah 30-50 menit.30,31,32
2.5.2. Farmakodinamik
Neostigmin methylsulfate adalah antikolinesterase yang menghambat hidrolisis asetilkolin melalui mekanisme kompetisi dengan asetilkolin untuk berikatan dengan asetilkolinesterase. Asetilkolin terakumulasi pada sinapsis kolinergik dan efeknya memanjang dan meningkat.
Sistem kardiovaskular : Biasanya mengurangi denyut jantung, cenderung untuk mengurangi tekanan darah karena vasodilatasi perifer dan menyebabkan bradikardia. Efek ini berlawanan dengan stimulasi ganglia simpatis.
Sistem pernapasan : menyebabkan penyempitan bronkiolus dan meningkatkan sekresi trakeobronkial.
GIT: Meningkatkan tonus dan motilitas usus dan meningkatkan produksi asam lambung. Eye: Menghasilkan miosis dan lakrimasi.
Kelenjar ludah : Meningkatkan sekresi saliva .
Efek Nikotinik
Otot rangka : Meningkatkan kekuatan otot dengan aksi antikolinesterase : 1.Dengan meningkatkan jumlah asetilkolin selama setiap impuls saraf.
2.Dengan langsung merangsang reseptor kholinoseptive pada motor end plate dengan menyerupai kesamaan struktural dengan asetilkolin.
Otonom ganglia : Dalam dosis kecil merangsang ganglia simpatis, sedangkan di dosis yang lebih besar itu menghambat simpatis . Obat ini tidak melewati sawar darah otak dan efeknya kurang pada SSP.
2.5.3. Neostigmin Methylsulfate Intratekal
Neostigmin methylsulfate intratekal menghambat hidrolisis asetilkolin dan menghasilkan analgesia pada hewan dan manusia.
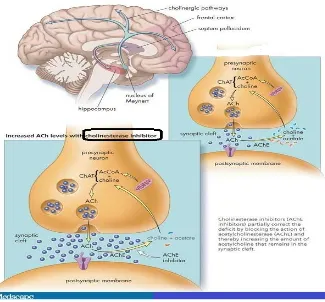
Gambar 6. Mekanisme Kerja Cholinesterase Inhibitor
Hood dkk membuktikan bahwa terjadi peningkatan kadar asetilkolin di cairan serebrospinal setelah penyuntikan neostigmin ke dalam rongga subarakhnoid, adanya penghambat asetilkolinesterase akan menyebabkan peningkatan tonus reseptor kolinergik, sehingga kadar asetilkolin meningkat.
Neostigmin methylsulfate mempunyai efek analgetik melalui keterikatannya pada reseptor muskarinik di substansia gelatinosa dan lamina III dan V substansia grisea medula spinalis. Derajat analgesia setelah pemberian neostigmin methylsulfate intratekal tergantung pada banyaknya asetilkolin yang dibebaskan di dalam susunan saraf pusat. Telah dibuktikan pula bahwa neostigmin methylsulfate tidak bersifat neurotoksik sehingga tidak membahayakan penderita. Efek samping seperti mual, muntah dan gejolak kardiovaskuler (hipotensi, bradikardi), timbul bila terjadi penyebaran obat ke batang otak.
Mual yang diinduksi neostigmin spinal adalah berhubungan dengan dosis, dan
apakah dosis kecil neostigmine spinal dapat menghasilkan analgesia berarti tanpa
mual menunggu uji klinis yang tepat. Karena opioid, biasanya diberikan pada
pasien paska operasi, juga menyebabkan mual, penelitian masa depan harus
menguji kemungkinan bahwa neostigmine spinal mungkin memperburuk mual
yang diinduksi reseptor opioid. Potensi neostigmin methylsulfate intratekal meningkat pada periode paska operasi, karena sistem saraf noradrenergik desenden atau sistem spinal antinosiseptif kolinergik diaktifkan oleh stimulus nyeri terus menerus menyebabkan peningkatan pelepasan asetilkolin yang menghasilkan neostigmine meningkatkan efek analgesia selektif.
Efek neurologis
bisa disebabkan stimulasi kolinergik sentral. Neostigmin methylsulfate intratekal bahkan tidak menyebabkan perubahan dalam perhatian, memori atau koordinasi motorik.
Efek gastrointestinal
Mual dan muntah terjadi dengan peningkatan dosis setelah pemberian neostigmin methylsulfate intratekal. Kemungkinan besar efek ini terjadi di batang otak, terlihat lambat 30-90 menit setelah injeksi spinal. Mual dan muntah adalah efek samping yang paling mengganggu yang dapat membatasi penggunaan neostigmin methylsulfate intratekal dalam praktek klinis. Mual yang diinduksi Neostigmin methylsulfate adalah bergantung dosis dan apakah dosis kecil neostigmin methylsulfate intratekal dapat menghasilkan efek analgesia bermakna dengan atau tanpa mual membutuhkan uji klinis yang tepat.
Sistem kardiovaskular
Berbeda dengan pemberian sistemik, dosis injeksi neostigmin methylsulfate intratekal yang relatif besar meningkatkan tekanan darah dan denyut jantung. Stimulasi kardiovaskular dari neostigmine methylsulfate disebabkan oleh rangsangan pada neuron simpatis preganglionik lebih jelas setelah injeksi langsung ke kolom sel interomediolateral, daripada setelah injeksi intratekal pada hewan dengan medulla spinalis yang ukurannya sama dengan manusia. Dosis obat yang lebih kecil dapat menjelaskan kurangnya stimulasi kardiovaskular yang diamati dengan dosis 500µg dari neostigmin methylsulfate.
Efek pernapasan
Diamati bahwa tidak ada efek neostigmin methylsulfate intratekal pada respirasi kecuali penurunan angka end-tidal CO2 setelah dosis besar 750µg dengan efek
hemodinamik .
Efek terhadap sistem urologi