BAB 2
TINJAUAN PUSTAKA
2.1 MALARIA
Malaria adalah penyakit infeksi yang disebabkan oleh protozoa parasit yang
merupakan golongan Plasmodium, dimana proses penularannya melalui gigitan
nyamuk jenis Anopheles.Protoza parasit jenis ini banyak tersebar di
wilayah-wilayah tropis,misalnya di Amerika,Asia dan Afrika.Bentuk yang paling banyak
dan serius disebabkan oleh P.falciparum dan P.vivax tetapi spesies yang lain
seperti P.malariae, P.ovale dan kadang-kala P.knowlesi juga mampu menjangkiti
manusia.Kumpulan pathogenic manusia spesies Plasmodium ini dirujuk sebagai
parasit malaria (Hadijaja,1994).
2.2 EPIDEMIOLOGI MALARIA
Malaria terjadi di lebih dari 90 negara dengan jumlah kejadian antara 300-500 juta
per tahun.Diperkirakan 40% dari penduduk dunia mempunyai resiko terhadap
jangkitan malaria.Penyakit malaria dapat ditemukan di daerah seperti tropis dan
subtropis,dan dapat menginfeksi lebih dari 300 juta pasien setiap tahun dan 1 juta
diantaranya meninggal dunia akibat malaria.Di Afrika khususnya kawasan Sahara
bagian selatan merupakan daerah yang paling riskan,dimana 90% dari kematian di
kawasan ini disebabkan malaria.Kebanyakan yang meninggal adalah anak-anak
yang daya tahan tubuhnya (imun) masih lemah.
Beberapa daerah yang bebas malaria yaitu Amerika
Syarikat,Israel,Singapura,Canada,Hongkong,Taiwan,Korea,Brunei,Negara di
Eropah (kecuali Rusia) dan Australia.Hal ini disebabkan vector kontrolnya yang
baik, walaupun demikian di negara tersebut makin banyak kejadian malaria yang
diimport karena pendatang dari negara malaria atau penduduknya mengunjungi
daerah-daerah malaria.P.falciparum dan P.malariae umumnya dijumpai pada
semua negara di Afrika,Haiti dan Papua Nugini umunya P.falciparum, P.vivax
banyak di negara Amerika Latin.Di Amerika Selatan,Asia Tenggara,Negara
Afrika.Di Indonesia kawasan Timur mulai dari Kalimantan,Sulawesi Tengah
sampai ke Utara,Maluku,Irian Jaya dan dari Lombor sampai Nusatenggara Timur
serta Timor Timur merupakan daerah endemis malaria dengan P.falciparum dan
P.vivax.Beberapa daerah di Sumatera mulai dari Lampung,Riau,Jambi dan Batam
merupakan kawasan kasus malaria cenderung meningkat.
2.3 Jenis-Jenis Malaria
Penyebab malaria adalah genus plasmodia family plasmodiidae dan ordo
coccidiidae.Di Indonesia dikenal 4 macam parasit malaria yaitu :
a) Plasmodium falciparum : penyebab malaria tropika yang sering
menyebabkan malaria berat.
b) Plasmodium vivax : penyebab malaria tertina.
c) Plasmodium malaria : penyebab malaria quartana
d) Plasmodium ovale : jarang sekali di Indonesia karena umumnya banyak
kasusnya terjadi di Afrika dan Pasific Barat.
Parasit malaria disebarkan oleh nyamuk Anopheles betina inaktif.Sebagian besar
nyamuk Anopheles menggigit pada malam hari, puncak gigitan nyamuk dari
malam sampai fajar (Hadijaja,1994).
Parasit membiak dalam sel darah merah menyebabkan symptom termasuk
anemia(kepala rasa ringan, sesak nafas) termasuk juga simptom umum lain seperti
demam, sejuk, mual,koma dan kematian.Penyebaran Malaria dapat dikurangi
dengan menghalang gigitan nyamuk melalui kelambu nyamuk dan penghalang
serangga atau melalui langkah pengawalan nyamuk seperti menyembur racun
serangga dalam rumah dan mengeringkan kawasan air bertakung di mana nyamuk
bertelur (Celestinus,2001).
Pada penderita penyakit malaria, penderita dapat dihinggapi lebih dari satu jenis
plasmodium.Infeksi tersebut dipanggil infeksi campuran (mixed infection).Dari
kejadian infeksi campuran ini biasanya paling banyak dua jenis parasit,seperti
Masa inkubasi malaria sekitar 7-30 hari tergantung spesiesnya.P. falciparum
melakukan waktu 7-14 hari,P.vivax dan P.ovale melakukan 8-14 hari,sedangkan
P.malaria melakukan waktu 7-30 hari. Masa inkubasi ini dapat memanjang
karena berbagai faktor seperti pengobatan dan pemberian profilaksis dengan dosis
yang tidak adekuat.
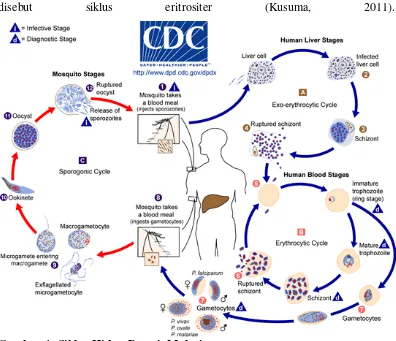
2.4 Siklus Hidup Parasit Malaria
Malaria adalah penyakit infeksi yang disebabkan parasit plasmodium yang
ditularkan ke manusia melalui gigitan nyamuk anopheles betina. Ada 4 spesies
plasmodium yang menyebabkan penyakit di manusia, yaitu P.falciparum, P.
vivax, P.ovale, dan P.Malaria(Wijaya, 2011).
Transmisi malaria dimulai ketika nyamuk anopheles betina menggigit manusia
yang sudah terinfeksi parasit malaria. Nyamuk mencerna darah yang mengandung
gamet jantan dan betina dari parasit malaria. Di dalam perut nyamuk, gamet itu
bergabung menjadi sel yang disebut zigot. Zigot menembus dinding lambung
nyamuk dan berkembang menjadi ookist. Ookist kemudian membelah dan
menghasilkan ribuan sel yang disebut sporozoit. Sporozoit meninggalkan dinding
lambungdan bermigrasi ke kelenjar saliva nyamuk (Wijaya, 2011).
Pada waktu nyamuk anopheles infektif menghisap darah manusia, sprozoit yang
berada di kelenjar liur nyamuk akan masuk ke dalam peredaran darah. Sporozoit
menginvasi sel parenkim hati dan menjadi tropozoit hati. Kemudian berkembang
menjadi skizon hati yang terdiri dari merozoit hati. Skizon hati akan pecah dan
melepaskan merozoit ke aliran darah, dimana sel darah merah dengan cepat
diinfeksi. Siklus ini disebut siklus ekso eritrositer. Pada P. vivax dan P.ovale,
sebagian tropozoit hati tidak langsung berkembang menjadi skizon, tetapi ada
yang menjadi bentuk dorman yang disebut hipnozoit. Hipnozoit tersebut dapat
tinggal di dalam sel hati selama berbulan-bulan sampai bertahun-tahun (Wijaya,
2011).
Di dalam sel darah merah, parasit tersebut berkembang dari stadium tropozoit
penyebab gejala dan tanda malaria. Parasit dalam eritrosit secara garis besar
mengalami 2 stadium, yaitu stadium cincin pada 24 jam pertama, dan stadium
matur pada 24 jam kedua. Permukaan parasit pada stadium cincin akan
menampilkan Ring - Erythrocyte Surface Antigen (RESA) yang menghilang
setelah parasit masuk stadium matur. Permukaan membran parasit stadium matur
akan mengalami penonjolan yang membentuk knob dengan Histidin rich protein 1
(HRP1) sebagai komponen utamanya. Selanjutnya eritrosit yang terinfeksi pecah
melepaskan merozoit yang akan menginfeksi sel darah merah lainnya. Siklus ini
disebut siklus eritrositer (Kusuma, 2011).
Gambar 1: Siklus Hidup Parasit Malaria
( Sumber : http://www.dpd.cdc.gov/dpdx)
2.5 Manifestasi Klinis
Manifestasi klinis penyakit malaria sangat khas dengan adanya serangan
demam yang intermitten, anemia sekunder dan splenomegali. Penyakit ini
akut terdapat masa demam yang intermitten.Selama stadium manahun berikutnya,
terdapat masa laten yang diselangi oleh relaps beberapa kali. Relaps ini sangat
mirip dengan serangan pertama (Anastasia, 2013).
Masa tunas dapat berbeda-beda antara 9 sampai 40 hari dan ini
menggambarkan waktu antara gigitan nyamuk yang mengandung sporozoit dan
permulaan gejala klinis.Selain itu, masa tunas infeksi P.vivax dapat lebih panjang
dari 6 sampai 12 bulan atau lebih. Infeksi P.malariae dan P.ovale sampai
bertahun-tahun. Karena itu di daerah beriklim dingin,infeksi P.vivax yang didapati
pada musim panas atau musim gugur mungkin tidak menimbulkan penyakit akut
sampai musim semi berikutnya. Malaria klinis dapat terjadi berbulan-bulan
setelah obat-obatan supresif dihentikan. Serangan pertama pada malaria akut
terdiri atas beberapa serangan dalam waktu 2 minggu atau lebih yang diikuti oleh
masa laten yang panjang dan diselingi oleh relaps pada malaria manahun.
Serangan demam ini berhubungan dengan penghancuran sel darah merah yang
progresif,badan menjadi lemah,dan limpa membesar. Tipe jinak biasanya
disebabkan oleh P.falciparum (Anastasia, 2013).
Dalam periode prodormal yang berlangsung satu minggu atau lebih, yaitu
bila jumlah parasit di dalam darah sedang bertambah selama permulaan siklus
aseksual, tidak tampak manifestasi klinis yang dapat menentukan diagnosis.
Gejala dapat berupa perasaan lemas, tidak nafsu makan,sakit pada tulang dan
sendi. Demam tiap hari atau tidur tidak teratur,mungkin sudah ada. Di daerah non
edemi diagnosis pertama seringkali ialah influenza. Serangan permulaan atau
pertama sangat khas oleh karena adanya serangan demam intermitten
yangberulang-ulang pada waktu berlainan, 48 jam untuk P.vivax, P.ovale,
P.falciparum dan 72 jam untuk P.malariae. Waktu yang sebenarnya pada
berbagai strain P.vivax berbeda-beda dari 43,6 jam sampai 45,1 jam. Serangan
dimulai dengan stadium dingin atau rigor yang berlangsung selama kurang lebih
satu jam. Pada waktu itu penderita menggigil,walaupun suhu badannya lebih
tinggi dari normal.Kemudian menyusul stadium panas yang berlangsung lebih
lama dan kulit penderita menjadi kering serta panas,muka menjadi merah,suhu
muntah,dan pada anak kecil timbul kejang-kejang.Kemudian penderita
berkeringat banyak,suhu badan turun,sakit kepala hilang,dan dalam waktu
beberapa jam penderita menjadi lelah.Serangan demam biasanya berlangsung 8
sampai 12 jam,dan pada infeksi P.falciparum berlangsung lebih lama (Anastasia,
2013).
Serangan ini sering dianggap disebabkan oleh hemolisis sel darah merah
atau disebabkan oleh syok karena adanya haemoglobin bebas atau adanya hasil
metabolisme. Virulensi sering berhubungan dengan intensitas parasitemia
(Anastasia, 2013).
Perioditas serangan berhubungan dengan berakhirnya skizogoni,apabila
skizon matang kemudian pecah,merozoit bersama pigmen dan benda residu keluar
dari sel darah merah memasuki aliran darah. Ini merupakan suatu infeksi protein
asing dan kemudian pada infeksi akut terdapat leukositosis sedang dengan
granulositosis tetapi dengan turunnya suhu badan maka timbul leukopenia dengan
monositosis relative dan limfositosis. Jumlah sel darah putih sebesar 3000 sampai
45.000 pernah dilaporkan. Pada permulaan infeksi dapat terjadi trombositopenia
jelas,tetapi hal ini bersifat sementara (Anastasia, 2013).
Apabila seseorang telah terinfeksi Plasmodium, gejalanya mulai timbul
dalam waktu 10 hingga 35 hari setelah parasit masuk ke dalam tubuh manusia
melalui gigitan nyamuk. Gejala awalnya sering kali berupa demam ringan yang
hilang-timbul, sakit kepala, sakit otot dan menggigil bersamaan dengan perasaan
tidak enak badan(malaise). Kadang gejalanya diawali dengan menggigil yang
diikuti oleh demam. Gejala ini berlangsung 2-3 hari dan sering diduga dengan
gejala flu. Pola penyakitnya pada keempat jenis malaria ini berbeda (Anastasia,
2013).
Pada malaria falciparum biasa terjadi kelainan fungsi otak, yaitu suatu komplikasi
yang disebut malaria serebral. Gejalanya adalah demam minimal 40°C,sakit
kepala hebat,mengantuk,delirium(mengigau). Malaria serebralbiasanya berakibat
fatal. Paling sering terjadi pada bayi,wanita hamil dan pelancong yang baru
datang dari daerah malaria. Pada malaria vivax,mengigau biasa terjadi jika
malaria,jumlah sel darah putih total biasanya normal tetapi jumlah limfosit dan
monosit meningkat. Jika tidak diobati,biasanya akan timbul jaundice ringan (sakit
kuning) serta pembesaran hati dan limpa. Kadar gula darah bahkan bisa turun
lebih rendah pada penderita yang diobati dengan kuinin. Jika sejumlah kecil
parasit menetap di dalam darah, kadang malaria bersifat menetap (Anastasia,
2013).
Gejala lain adalah apati,sakit kepala yang timbul secara periodik,merasa tidak
enak badan,nafsu makan berkurang,lelah disertai serangan menggigil dan demam.
Gejala tersebut sifatnya lebih ringan dan serangannya berlangsung lebih pendek
dariserangan pertama.Blackwater fever adalah suatu komplikasi malaria yang
jarang terjadi. Demam ini timbul akibat pecahnya sejumlah sel darah merah.Sel
yang pecah melepaskan pigmen merah (hemoglobin) ke dalam aliran darah.
Hemoglobin ini dibuang melalui air kemih dan berubah warna air kemih menjadi
gelap. Blackwater fever hampir selalu terjadi pada penderita malaria falciparum
manahun, terutama yang mendapatkan pengobatan kuinin (Anastasia, 2013).
2.6 PATOGENESIS DAN PATOLOGI
Selepas melalui jaringan hati,P.falciparum melepaskan 18 – 24 merozoit ke
dalam sirkulasi. Merozoit ini yang dilepaskan seterusnya masuk ke dalam sel
Retikulo-Endotelial Sistem (RES) di limpa akan mengalami fagositosis serta
filtrasi.Merozoit yang lolos dari filtrasi dan fagositosis di limpa akan menginvasi
eritrosit. Seterusnya parasit berkembang biak secara aseksual dalam eritrosit.
Bentuk eritrosit ini yang bertanggungjawab dalam proses patogenesa terjadinya
malaria pada manusia. Patogenesa malaria yang banyak diteliti adalah patogenesa
malaria yang disebabkan P.falciparum (Harijanto,2009).
Patogenesis malaria falsiparum dipengaruhi oleh factor parasit dan juga
faktor penjamu (host).Yang termasuk dalam faktor parasit adalah intensitas
transmisi, densitas parasit dan virulensi parasit. Yang masuk dalam faktor
penjamu adalah tingkat endemisitas daerah tempat tinggal,usia,genetik,status
mengalami 2 stadium yaitu stadium cincin pada 24 jam 1 dan matur pada 24 jam
ke 2. Permukaan EP stadium cincin akan menampilkan antigen Ring-erythrocyte
Surface Antigen(RESA) yang menghilang setelah parasit masuk stadium
matur.Permukaan membrane EP stadium matur kemudian akan mengalami
penonjolan dan membentuk knob dengan Histidin Rich-protein- 1 (HRP – 1)
sebagai komponen utamanya. Seterusnya bila EP tersebut mengalami
merogoni,akan dilepaskan toksin malaria berupa GPI yaitu
glikosilfosfatidilinositol yang akan merangsang pelepasan TNF-a dan
interleukin-1 (IL-1) dari makrofag (Harijanto,2009).
Sitoadherensi ialah perlekatan antara EP stadium matur pada permukaan
endotel vaskuler.Perlekatan terjadi dengan cara molekul adhesif yang terletak
dipermukaan knob EP melekat dengan molekul-molekul adhesif yang terletak
dipermukaan endotel vaskular.Molekul adhesif di permukaan knob EP secara
kolektif protein-1 disebut PfEMP-1, P.falciparum erythrocyte membrane protein
-1.Molekul adhesif di permukaan sel endotel vaskular adalah
CD36,trombospondin,intercellular-molecule-1 (ICAM-1),vascular cell adhesion
molecule-1(VCAM),endotel leucocyte adhession olecule-1 (ELAM-1) dan
glycosaminoglycan chondroitin sulfate A.PfEMP-1 adalah protein-protein hasil
ekspresi genetik oleh sekelompok gen yang berada di permukaan knob.Kelompok
gen ini disebut gen VAR.Gen VAR mempunyai kapasitas variasi antigenic yang
sangat besar (Harijanto,2009).
Sekuestras merupakan proses di mana sitoadheren menyebabkan EP matur tidak
untuk beredar kembali dalam sirkulasi. Parasit dalam eritrosit matur yang tinggal
dalam jaringan mikrovaskular disebut EP matur yang mengalami
sekuestrasi.Hanya P.falciparum yang mengalami sekuestrasi,karena pada
plasmodium lainnya seluruh siklus terjadi pada organ-organ vital dan hampir
semua jaringan di dalam tubuh manusia. Sekuestrasi paling tinggi terdapat di
otak,diikuti dengan hepar dan ginjal,paru jantung,kulit dan usus.Sekuestrasi
diduga memegang peranan utama dalam patofisiologi malaria berat.
Rosettingialah berkelompoknya EP matur yang diselebungi 10 atau lebih eritrosit
melakukan rosetting. Roseting menyebabkan obstruksi aliran darah local/dalam
jaringan sehingga mempermudah terjadinya sitoadheren.
Sitokin terbentuk dari sel endotel,monosit dan makrofag setelah mendapat
stimulasi dari malaria toksin (LPS,GPI). Sitokin ini antara lain TNF-a(tumor
necrosis factor-alpha, interleukin-1 1), interleukin-66), Interleukin-3
(IL-3),LT(lymphotoxin) dan interferon-gamma (INF-g). Beberapa penelitian
membuktikan bahwa penderita malaria serebral yang meninggal atau dengan
komplikasi berat seperti hipoglikemia mempunyai kadar TNF-a yang tinggi.
Begitu juga malaria tanpa komplikasi kadar TNF-a, IL-1,IL-6 lebih rendah dari
malaria selebral. Walaupun demikian hasil ini tidak konsisten karena juga
dijumpai penderita malaria yang mati dengan TNF normal/rendah atau pada
malaria serebral yang hidup dengan sitokin yang tinggi.Oleh karenanya diduga
adanya peran dari neurotransmitter yang lain sebagai free-radical dalam kaskade
ini seperti nitric-oxide sebagai faktor yang penting dalam patogenesa malaria
berat (Harijanto,2009).
2.7 Diagnosis Malaria
Diagnosis malaria ditegakkan berdasarkan gejala klinis, pemeriksaan
laboratorium, dan pemeriksaan penunjang.Diagnosis pasti akan dibuat dengan
ditemukannya parasit malaria dalam pemeriksaan mikroskopis (Hadijaja, 1994).
2.7.1 Anemnesis
Keluhan utama yang sering kali muncul adalah demam berkala disertai
menggigil,dan berkeringat (sering disebut dengan trias malaria). Demam pada
keempat jenis malaria berbeda sesuai dengan proses skizogoninya. Demam karena
demamnya terjadi pada hari ketiga sedangkan demam pada P.malariae terjadi
pada hari keempat.
Kecurigaan adanya tersangka malaria berat dapat dilihat dari adanya satu
gejala atau lebih, yaitu kelemahan atau kelumpuhan
otot,kejang-kejang,kekuningan pada mata atau kulit,adanya pendarahan hidung atau
gusi,hematemesis atau melena. Selain itu adalah keadaan panas yang sangat
tinggi,disertai muntah yang terjadi terus menerus.
2.7.2 Pemeriksaan fisik
Pasien mengalami demam berkala 37,5 – 40 °Cserta anemia yang
dibuktikan dengan konjungtiva palpebra yang pucat. Sering juga disertai dengan
pembesaran limpa (splenomegali) dan pembesaran hati (hepatomegali). Apabila
terjadi serangan malaria berat, gejala dapat disetai dengan syok yang ditandai
dengan menurunnya tekanan darah,nadi berjalan cepat dan lemah serta frekuensi
napas meningkat.
Pada penderita malaria berat, sering terjadi penurunan kesadaran,dehidrasi,
manisfestasi pendarahan, ikterik,gangguan fungsi ginjal,pembesaran hati dan
limpa, serta dapat dikuti dengan munculnya gejala neurologis(reflex patologis dan
kaku kuduk).
2.7.3 Pemeriksaan laboratorium
a.Pemeriksaan mikroskopis
Pemeriksaan ini meliputi pemeriksaan darah yang menurut teknis
pembuatannya dibagi menjadi preparat darah (sediaan darah) tebal dan preparat
darah tipis untuk menentukan ada tidaknya parasit malaria dalam darah. Melalui
pemeriksaan ini dapat dilihat jenis plasmodium dan stadiumnya (P.falciparum,
P.vivax, P.malariae, P.ovale, P.tropozoit,skizon, dan gametosit) serta kepadatan
Kepadatan parasit dapat dilihat melalui dua cara yaitu semi kuantitatif dan
kuantitatif. Metode semi-kuantitatif adalah menghitung parasit dalam Lapang
Pandang Besar(LPB) dengan rincian sebagai berikut :
(-) : Negatif (tidak ditemukan parasit dalam 100 LPB)
(+) : Positif 1 (ditemuka n 1-10 parasit dalam 100 LPB)
(++) : Positif 2 (ditemukan 11-100 parasit dalam 100 LPB)
(+++) : Positif 3 (ditemuka n 1- 10 parasit dalam 1 LPB)
(++++): Positif 4 (ditemukan 11-100 parasit dalam 1 LPB)
Penghitungan kepadatan parasti secara kuantitatif pada sediaan darah tebal adalah
menghitung jumlah parasit per 200 leukosit.Pada sediaan darah tipis,
penghitungan jumlah parasti per 1000 eritrosit.
2.7.4 Tes diagnostik cepat / RDT (rapid diagnostic test)
Seringkali pada Kejadian Luar Biasa (KLB), diperlukan tes yang cepat
untuk dapat menanggulangi malaria di lapangan dengan cepat. Metode ini
mendeteksi adanya antigen malaria dalam darah dengan cara imunokromatografi.
Dibandingkan uji mikroskopis, tes ini mempunyai kelebihan yaitu hasil pengujian
dengan cepat dapat diperoleh, tetapi lemah dalam hal spesitifitas dan sensitivitas.
2.7.5 Pemeriksaan penunjang
Pemeriksaan ini bertujuan untuk mengetahui kondisi umum penderita
meliputi pemeriksaan kadar haemoglobin, hematokrit, jumlah leuko sit, eritrosit,
dan trombosit. Bisa juga dilakukan pemeriksaan kimia darah
(gula,darah,SGOT,SGPT,tes fungsi ginjal), serta pemeriksaan lainnya sesuai
indikasi.
Komplikasi malaria umumnya disebabkan karena P.falciparum dan sering
disebut pernicious manifestasions. Sering terjadi mendadak tanpa gejala-gejala
sebelumnya,dan sering terjadi pada penderita yang tidak imun seperti pada orang
pendatang dan kehamilan. Komplikasi terjadi 5-10 % pada penderita yang dirawat
di RS dan 20% diantaranya merupakan kasus yang fatal (WHO, 2011).
Penderita malaria dengan komplikasi umunya digolongkan sebagai malaria
berat yang menurut WHO didefinisikan sebagai infeksi P.falciparum dengan satu
atau lebih komplikasi seperti berikut :
a) Malaria cerebral (coma) yang tidak disebabkan oleh penyakit lain atau
lebih dari 20 menit setelah serangan kejang, derajat penurunan kesadaran
harus dilakukan penilaian berdasar GSC ( Glascow Coma Scale) ialah
bawah 7 atau equal dengan kesadaran klinis soporous.
b) Acidemia/acidosis ; PH darah /distress respiratory.
c) Anemia berat (Hb < 10.000 /ul ; bila anemianya hipokromik atau
mikrositik harus dikesampingkan adanya gejala anemia defisiensi
besi,talasemia/hemoglobinopati lainnya.
d) Gagal ginjal akut (urine kurang dari 400 ml/24jam pada orang dewasa atau
12 ml/kg BB pada anak-anak) setelah dilakukan rehidrasi, disertai
kreatinin > 3 mg/dl.
e) Edema paru non-kardiogenik/ARDS (adult respiratory distress syndrome).
f) Hipoglikemi.
g) Gagal sirkulasi atau shock.
h) Pendarahan spontan dari hidung atau gusi,saluran cerna dan disertai
kelainan laboratorik adanya gangguan koagulasi intravaskuler.
i) Kejang berulang lebih dari 2 kali/24jam.
j) Makroskopik hemoglobinuri oleh karena infeksi malaria akut (bukan
karena obat anti malaria / kelainan eritrosit (kekurangan G6PD).
k) Diagnosis post-mortem dengan ditemukannya parasit yang padat pada
pembuluh kapiler pada jaringan otak.
Obat antimalaria dapat dibagi dalam 9 golongan yaitu :
a) Kuinin(kina)
b) Mepakrin
c) Klorokuin,amodiakuin
d) Proguanil,klorproguanil
e) Primakuin
f) Pirimetamin
g) Sunfon dan sulfonamide
h) Kuinolin methanol
i) Antibiotic
Berdasarkan susptiblitas berbagai macam stadium parasit malaria terhadap obat
antimalaria, maka obat antimalaria dapat dijuga menjadi dalam 5 golongan yaitu :
a) Skizontisida jaringan primer yang dapat membunuh parasit stadium
praeritrosiitik dalam hari sehingga mencegah parasit masuk dalam eritrosit
,jadi digunakan sebagai obat profilaksis kausal.Obat adalah
proguanil,pirimetamin.
b) Skizontisida jaringan sekunder dapat membunuh parasit siklus
eksoeritrositik P.vivax dan P.ovale dan digunakan untuk pengobatan
radikal sebagai obat anti relaps,obatnya adalah primakuin.
c) Skizontisida darah yang dapat membunuh parasit stadium eritrisitik yang
berhubungan engan penyakit akut disertai gejala klinik. Obat ini
digunakan untuk pengobatan supresif bagi keempat spesies Plasmodium
dan juga dapat membunuh stadium gametosit P.vivax, P.malariae, dan
P.ovale tetapi tidak efektif untuk gametosit P.falciparum. Obatnya adalah
kuinin, klorokuin, atau amodiakuin, atau proguanil dan pirimetamin yang
mempunyai efekterbatas.
d) Gametositosida yang menghancurkan semua bentuk seksual termasuk
untuk keempat spesies dan kuinin, klorokuin, atau amodiakuin sebagai
gametositosida untuk P.vivax,P.malariae dan P.ovale.
e) Sporontosida yang dapat mencegah atau menghambat gametosit dalam
darah untuk membentuk ookista dan sporozoit dalam nyamuk Anopheles.
Obat-obat yang termasuk golongan ini adalah primakuin dan proguanil.
2.9.1 Pengobatan malaria tanpa komplikasi
a.Pengobatan Malaria Falciparum
1)Pengobatan lini pertama malaria falciparum
i. Pengobatan lini pertama malaria falciparum adalah artesunat +
amodiakuin + primakuin.
ii. Pemberian artesunat dan amodiakuin bertujuan untuk membunuh parasit
stadium aseksual.
iii. Obat kombinasi diberikan peroral selama 3 hari dengan dosis tunggal
harian amodiakuin basa 10 mg/kg BB dan artesunat 4 mg/kg BB.
2) Pengobatan lini kedua malaria falciparum
i. Pengobatan linikedua menggunakan kina + doksisiklin atau tetrasiklin +
primakuin.
ii. Tablet kina diberikan peroral,3 hari sehari dengan dosis 10 mg/kg BB
selama 7 hari.
iii. Doksisiklin, dosis dewasa adalah 4 mg/kgBB/hari dibagi dalam 2 dosis
per hari selama 7 hari, dosis anak usia 8-14 tahun 2 mg/kgBB/hari.Tidak
boleh diberikan pada ibu hamil atau anak berusia kurang dari 8 tahun.Jika
tidak tersedia dapat menggunakan tetrasiklin.
iv. Tetrasiklin.Pemberian dibagi dalam 4 dosis selama 7 hari, dengan dosis
4-5 mg/kgBB/kali.
b.Pengobatan Malaria vivax dan malaria ovale
i. Lini pertama pengobatan malaria vivax dan ovale adalah Artemisin-based
Combination Therapy (ACT) yaitu artesunate + amodiaquin atau
Dihydroartemisin Piparaquin (DHP).Artesunate diberikan dengan dosis
sebesar 4 mg/kgBB,sedangkan amodiaquin sebesar 10mg/kgBB.
ii. Dosis obat untuk malaria vivax sama dengan malaria falciparum,dimana
perbedaannya adalah pemberian obat primakuin selama 14 hari dengan
dosis 0,25 mg/kgBB.
iii. Primakuin berfungsi untuk membunuh gametosit yang ada di dalam hati.
iv. Pengobatan efektif apabila sampai hari ke-28 setelah pemberian
obat,ditemukan keadaan sebagai berikut :klinis sembuh (sejak hari ke-4)
dan tidak ditemuka n parasit stadium aseksual sejak hari ke-7.
v. Pengobatan lini kedua diberikan bila pengobatan lini pertama tidak efektif.
2)Pengobatan lini kedua
i. Pengobatan lini kedua untuk malaria vivax dan malaria ovale adalah Kina
+ Primakuin.
ii. Primakuin tidak boleh diberikan kepada ibu hamil, bayi berumur kurang
dari 1 tahun, dan penderita defisiensi G6-PD.
3)Pengobatan malaria vivax yang relaps
i. Pengobatan malaria vivax yang relaps (kambuh) sama dengan regimen
sebelumnya hanya dosis primakuin ditingkatkan,primakuin diberikan
selama 14 hari dengan dosis 0,5 mg/kgBB/hari.
c.Pengobatan malaria malariae
1)Pengobatan malaria malariae adalah dengan pemberian ACT 1 kali perhari
selama 3 hari, dengan dosis sama dengan pengobatan malaria lainnya.
Malaria berat atau komplikasi adalah ditemukannya Plasmodium falciparum
stadium aseksual dengan satu atau beberapa keadaan di bawah ini ( WHO 1997) :
a) Malaria serebral (malaria dengan penurunan kesadaran).
b) Anemia berat ( Hb <5gr% atau Ht < 15 %).
c) Gagal ginjal akut.
d) Hipoglikemia (gula darah <40 mg%).
e) Kejang berulang.
f) Asidemia (pH <7,25).
g) Hemoglobinuria makroskopik.
Pemberian obat antimalaria pada penderita malaria berat.
a) Pilihan utama adalah artesunat intravena atau intramuscular dan artemeter
intramuscular.
b) Artesunat diberikan dengan loading dose secara bolus 2,4 mg/kgBB per
I.V. selama 2 menit dan diulang setelah 12 jam dengan dosis yang
sama.Selanjutnya artesunat diberika 2,4 mg/kgBB per I.V. 1 kali sehari
sampai penderita mampu minum obat.Bila penderita sudah mampu minum
obat,dilanjutkan dengan regimen artesunat + amodiakuin + primakuin,
yaitu pengobatan lini pertama malaria falciparum tanpa komplikasi.
c) Artemeter I.M. diberikan dengan loading dose 3,2 mg/kgBB
I.M.Selanjutnya,artemeter diberikan 1,6 mg/kgBB I.M. satu kali perhari
sampai penderita mampu minum obat.
d) Obat alternatif malaria berat adalah kina dihidroklorida parental.Obat ini
diberikan dengan dose 20 mg/kgBB dilarutkan dalam 500 mL dekstrosa
5% atau NaCl 0,9 % selama 4 jam pertama.Selanjutnya selama 4 jam
kedua,hanya diberikan cairan dektrosa 5% atau NaCl 0,9%.Dosis tersebut
diberikan sampai pasien dapat mengonsumsi kina peroral.
2.9.3 Pengobatan profilaksis
a) Bertujuan untuk mengurangi risiko terinfeksi malaria, sehingga bila
b) Ditujukan bagi orang yang berpergian ke daerah endemic malaria dalam
waktu yang tidak terlalu lama seperti turis, peneliti, pegawai kehutanan
dan lain-lain.
c) Untuk kelompok atau individu yang akan kepergian atau bertugas dalam
jangka waktu lama sebaiknya menggunakan personal protection seperti
memakai kelambu,repellent,dan lain-lain.
d) Disebabkan plasmodium falciparum yang merupakan spesies dengan
virulensi tinggi, maka kemoprofilaksis ditujukan pada infeksi ini.
e) Pengobatan profilaksis terhadap P.falciparum adalah pemberian
doksisiklin setiap hari dengan dosis 2 mg/kgBB selama tidak lebih dari 4 –
6 minggu.Doksisiklin tidak boleh dikonsumsi oleh ibu hamil dan anak
berusia kurang dari 8 tahun.
f) Pengobatan profilaksis terhadap P.vivax adalah pemberian klorokuin
dengan dosis 5 mg/kgBB setiap minggu.Obat tersebut diminum 1 minggu
sebelum masuk ke daerah endemis sampai 4 minggu setelah
kembali.Dianjurkan tidak menggunakan klorokuin lebih dari 3-6 bulan.
2.10.0 Pencegahan
Di Indonesia usaha pembasmian penyakit malaria belum mencapai hasil
yang optimal karena beberapa hambatan, yaitu tempat perindukan nyamuk
malaria yang tersebar luas, jumlah penderita yang sangat banyak, serta
keterbatasan sumber daya manusia, infastruktur, dan biaya. Oleh karena itu,
usaha yang paling mungkin di lakukan adalah usaha-usaha pencegahan dan
pemberantasan terhadap penularan parasit. Beberapa usaha yang dapat dilakukan
untuk mencegah dan memberantas penyakit malaria (Prabowo, 2004).
1. Menghindari gigitan nyamuk malaria
Di daerah yang jumlah penderitaannya sangat banyak, tindakan untuk
menghindari gigitan nyamuk sangat penting. Di daerah pedesaan atau pinggiran
perindukan nyamuk malaria), disarankan untuk memakai baju lengan panjang
dan celana panjang saat keluar rumah, terutama pada malam hari. Sebaiknya,
mereka yang tinggal di daerah endemis malaria memasang kawat kasa di jendela
dan ventilasi rumah, serta menggunakan kelambu saat tidur. Masyarakat juga
dapat memakai minyak anti nyamuk (mosquito repellent) saat tidur di malam hari
untuk mencegah gigitan nyamuk malaria.
2. Membunuh jentik dan nyamuk malaria dewasa
Untuk membunuh jentik dan nyamuk malaria dewasa, dapat dilakukan beberapa
tindakan berikut ini:
a. Penyemprotan rumah
Sebaiknya, penyemprotan rumah-rumah di daerah endemis malaria dengan
insektisida dilaksanakan dua kali dalam setahun dengan interval waktu enam
bulan.
b. Larvaciding
Larvaciding merupakan kegiatan penyemprotan rawa-rawa yang potensial sebagai
tempat perindukan nyamuk malaria.
c. Biological control
Biological control adalah kegiatan penebaran ikan kepala timah
(panchax-panchax) dan ikan guppy/wader cetul(Lebistus reticulatus) genangan-genangan
air yang mengalir dan persawahan. Ikan-ikan tersebut berfungsi sebagai pemangsa
jentik-jentik nyamuk malaria.
3. Mengurangi tempat perindukan nyamuk malaria
Tempat perindukan nyamuk malaria bermacam-macam, tergantung spesies
nyamuknya. Ada nyamuk malaria yang hidup di kawasan pantai, rawa-rawa,
empang, sawah, tambak ikan, atau hidup di air bersih pegunungan. Di daerah
endemis malaria, yaitu daerah yang langganan terjangkit penyakit malaria,
di pelihara harus di bersihkan, parit-parit di sepanjang pantai bekas galian yang
terisi air payau harus di tutup, persawahan dengan saluran irigasi, airnya harus
dipastikan mengalir dengan lancar, bekas roda yang tergenang air atau bekas jejak
kaki hewan pada tanah berlumpur yang berair harus segera di tutup untuk
mengurangi tempat perkembang biakan larva nyamuk malaria.
4. Pemberian obat pencegahan malaria.
Pemberian obat pencegahan (profilaksis) malaria bertujuan untuk mencegah
terjadinya infeksi, serta timbulnya gejala-gejala penyakit malaria. Orang yang
akan berpergian ke daerah-daerah endemis malaria harus minum obat antimalaria
sekurang-kurangnya seminggu sebelum keberangkatannya sampai empat minggu
setelah orang tersebut meninggalkan daerah endemis malaria. Wanita hamil yang
akan berpergian ke daerah endemis malaria harus di peringatkan tentang risiko
yang mengancam kehamilannya. Sebelum berpergian, ibu hamil disarankan untuk
berkonsultasi ke klinik atau ke rumah sakit dan mendapatkan obat antimalaria.
Bayi dan anak-anak yang berusia di bawah empat tahun dan hidup di daerah
endemis malaria harus mendapat obat antimalaria karena tingkat kematian pada
bayi/anak akibat infeksi malaria cukup tinggi.
5. Pemberian vaksin malaria
Pemberian vaksin malaria merupakan tindakan yang diharapkan dapat membantu
mencegah infeksi malaria sehingga dapat menurunkan angka kesakitan dan angka
kematian akibat infeksi malaria. Sampai saat ini, usaha untuk menemukan vaksin
malaria yang baik dan efektif masih berjalan dan dalam tahap penelitian