1
BAB I
PENDAHULUAN
Perdarahan postpartum merupakan penyebab utama kematian ibu pasca persalinan. Semua wanita yang melahirkan dengan usia kehamilan lebih dari 20 minggu beresiko untuk mengalami perdarahan post partum dan gejala sisanya. Meskipun angka kematian ibu telah sangat menurun di negara maju, kasus ini tetap menjadi penyebab utama kematian ibu di tempat lain.
Perdarahan postpartum adalah perdarahan atau hilangnya darah sebanyak lebih dari 500cc yang terjadi setelah anak lahir baik sebelum, selama, atau sesudah kelahiran plasenta. Menurut waktu kejadiannya, perdarahan postpartum sendiri dapat dibagi atas perdarahan postpartum primer yang terjadi dalam 24 jam setelah bayi lahir, dan perdarahan postpartum sekunder yang terjadi lebih dari 24 jam sampai dengan 6 minggu setalah kelahiran bayi.
Atonia uteri menjadi penyebab lebih dari 90% perdarahan pasca persalinan. Lebih dari separuh jumlah seluruh kematian ibu terjadi dalam waktu 24 jam setelah melahirkan, sebagian besar karena terlalu banyak mengeluarkan darah. Walaupun seorang perempuan dapat bertahan hidup setelah mengalami perdarahan setelah persalinan, namun ia akan menderita anemia berat.
Insidensi perdarahan postpartum pada negara maju sekitar 5% dari persalinan, sedangkan pada Negara berkembang bisa mencapai 28% dari persalinan dan menjadi masalah utama dalam kematian ibu. Penyebabnya 90% dari atonia uteri, 7% robekan jalin lahir, sisanya dikarenakan retensio plasenta dan gangguan pembekuan darah. Di Indonesia diperkirakan ada 14 juta kasus perdarahan dalam kehamilan. Setiap tahunnya paling sedikit 128.000 perempuan mengalami perdarahan sampai meninggal. Perdarahan pasca persalinan terutama perdarahan postpartum primer merupakan perdarahan yang paling banyak menyebabkan kematian ibu. Perdarahan postpartum primer yaitu perdarahan pasca persalinan yang terjadi dalam 24 jam pertama kelahiran.
Menurut Kementerian Kesehatan RI tahun 2010, tiga faktor utama kematian ibu melahirkan adalah perdarahan (28%), eklampsia (24%), dan infeksi (11%).
2 Anemia dan kekurangan energi kronis (KEK) pada ibu hamil menjadi penyebab utama terjadinya perdarahan dan infeksi yang merupakan faktor utama kematian ibu. Menurut data WHO, di berbagai negara paling sedikit seperempat dari seluruh kematian ibu disebabkan oleh perdarahan, proporsinya berkisar antara kurang dari 10 persen sampai hampir 60 persen (PP dan KPA, 2010).
Uterus atonia adalah suatu keadaan dimana rahim tidak berkontraksi atau berkontraksi lemah yang dapat disebabkan oleh overdistensi rahim dan kelelahan rahim. Overdistensi rahim merupakan faktor risiko utama untuk atonia dapat disebabkan oleh kehamilan multifetal, makrosomia janin, polihidramnion, atau kelainan janin (misalnya, hidrosefalus berat). Sementara kelelahan rahim dapat terjadi karena disebabkan oleh persalinan lama atau tenaga melahirkan yang kuat dan cepat, terutama jika dirangsang. Uterus atonia dapat menimbulkan komplikasi yang lebih berat yaang disebut uterus inversio, yaitu suatu keadaan dimana puncak uteri terbalik sebagian atau seluruhnya masuk ke dalam kavum uteri hingga keluar melewati vagina.
3
BAB II
LAPORAN KASUS
IDENTITAS PASIENNama Pasien : Ny. DSR
Usia : 27 Tahun
Tanggal lahir : 5 Juni 1990 Rekam Medis : 02337590 Status Pernikahan : Menikah
Pekerjaan : Ibu rumah tangga
Pendidikan : SMA
Agama : Islam
Alamat : Cakung
Tanggal Masuk : 10 Desember 2017 Tanggal Periksa : 10 Desember 2017
ANAMNESIS
a. Keluhan Utama
Pasien mengeluhkan Perdarahan dari jalan lahir
Pasien Rujukan Rumah Saskit Alvernia dengan Hemoragik Post Partum post SC pukul 02.00
b. Riwayat Penyakit Sekarang
Aa Pasien perdarahan sejak pukul 05.00 sebanyak 2 neirbeken post SC pukul 02.00. Direncanakan untuk histrektomi, namun tidak ada ketersediaan alat, dirujuk ke RS Persahabatan.
SC atas indkasi induksi gagal (pembukaan 6) jam 20.00. Evaluasi pukul 00.00 tidak ada kemajuan. SC pukul 02:00. Lahir bayi 3700 gram dengan apgar score 8/9.
Perdarahan intra operasi 300cc. Tidak terdapat penyulit. Perdarahan setelah operasi tidak ada. Sudah diberikan NaCL 2 kolf, RL 4 kolf. Hemacell 1 kolf, transamin 2 amp. Misoprostol 3 tab, oksitosin 10 iu IM. Metergin 2amp IV
4 c. Riwayat Penyakit Terdahulu
Riwayat hipertensi (-), DM (-), Asma (-) Alergi (-) Penyakit jantung (-) Gangguan Pembekuan Darah (-)
d. Riwayat Penyakit Keluarga
Hipertensi (-) DM (-) Asma (-) Alergi (-) Penyakit jantung (-) Gangguan Pembekuan Darah (-)
e. Riwayat Menstruasi
Menarche 13 tahun, siklus teratur 28 hari, lama sekitar 5-7 hari, ganti pembalut 4-5x/hari, nyeri haid tidak ada.
f. Riwayat menikah : 1x, tahun 2012, usia 22 tahun
g. Riwayat obstetri : P2A0
o Perempuan, 4 tahun, lahir spontan di Puskesmas dengan berat lahir 3300 gram.
o Perempuan, 0 hari, lahir SC di Rumah Sakit Alvernia dengan berat lahir 3700 gram
h. Riwayat kontrasepsi : Pasien memiliki riwayat menggunakan KB pil selama 10 bulan
i. Riwayat sosial ekonomi : pasien adalah ibu rumah tangga, suami bekerja karyawan swasta
5 PEMERIKSAAN FISIK
Keadaan umum : Lemah Suhu : 36.7°C
Kesadaran : Compos Mentis
Tekanan darah : 60/40 mmHg Berat Badan : 60 kg Frekuensi nadi : 143x/menit Tinggi Badan : 160 cm Frekuensi napas : 24x/menit IMT (23,43 Normoweight) Saturasi Oksigen : 95%
Status Generalis
Mata : Konjungtiva anemis (+/+) sklera tidak ikterik
Mulut : Bibir pucat (+)
THT : Tidak ada sekret, tidak ada mukus
Jantung : Bunyi jantung S1>S2 reguler, murmur (-), gallop (-) Paru : Vesikular, ronkhi basah halus (-/-), wheezing (-/-) Abdomen : Abdomen supel, bising usus positif
Ekstretnitas : Akral dingin, edema (-/-) CRT>2s
Status Obstetrik
Tinggi Fundus Uteri Sepusat, Kontraksi (+)
Inspeksi : Vulva uretra tenang, perdarahan aktif (+), stosel (+) Inspekulo: OUE tertutup, tampak darah mengalir
Pemeriksaan Penunjang
Laboratorium (20-12-2017)Jenis Pemeriksaan Hasil Nilai Rujukan
Hematologi Hemoglobin 5.4 L (duplo) 12.0-16.0 g/dl Hematokrit 17.0 L 37-47 % Eritrosit MCV 1.96 L 86.7 4.3-6.0 juta/µL
6 MCH MCHC 27.6 31.8 L Leukosit 30.010 H 4800-10800/µL Trombosit 162.000 150000-400000 /µL Hemostasis
Masa perdarahan Ivy Masa pembekuan Lee & White
3 menit 12 Menit 1.00-6.00 10-15 PT APTT 14.9 (H) 53.3 (H) 9.8-11.2 31.0-47.0 Jenis Pemeriksaan Hasil Nilai Rujukan
KIMIA KLINIK SGOT SGPT 12 <6 5-34 0-55 Albumin Ureum Kreatinin 1.70 L 15 27.6 3.5-5.2 15-40 0.6-1.2 Asam Urat 4.5 2.6-6.0 Glukosa sewaktu 168 70-200 LDH 210 H
7 Urinalisis
Warna Kuning Muda Kuning
Kejernihan Agak keruh Jernih
Berat Jenis 1.015 1.005-1030
pH 6.5 4.5-8.0
Albumin Negatif Negatif
Glukosa 3+ Negatif
Keton Negatif Negatif
Darah/Hb 3+ Negatif
Bilirubin Negatif Negatif
Urobilinogen 3.4 3.4-17.0 mg/dl
Nitrit Negatif Negatif
Leukosit Esterase 1+ Negatif
Sedimen Urin:
Leukosit 10-15 0-5/LPB
Eritrosit 25-50 0-2/LPB
Silinder Negatif Negatif
Epitel +1 +1 (ada) gepeng
Kristal Negatif Negatif
8 Analisa Gas Darah
pCO2 pO2 20.40 L 250.80 H 35-45 75-100 HCO3 Total CO2 Base Excess O2 Saturation Standard HCO3 12.30 L 12.90 L -12.90 L 98.80 H 15.5 L 21-25 21-27 -2.5-+2.5 95-98 22-24 Diagnosis
o Syok hipovolemik grade III ec HPP ec Atonia Uteri post SC 6jam yang lalu atas indikasi CPD, BSC1x
o Anemia ec perdarahan Planning
NRM 10lpm 4lpm
IVFD RL + Oxytocin 20IU / 8jam Ceftriaxone 1x2gr (IV)
Metronidazole 3 x 500mg (IV) SF 1x1
Resusitasi cairan -> Kristaloid & Koloid (loading 1000cc) Transfusi PRC 500cc
9
BAB III
TINJAUAN PUSTAKA
A. PERDARAHAN POST PARTUM
I. Definisi
Perdarahan post partum adalah perdarahan lebih dari 500 cc yang terjadi setelah bayi lahir pervaginam atau lebih dari 1.000 mL setelah persalinan abdominal. Kondisi dalam persalinan menyebabkan kesulitan untuk menentukan jumlah perdarahan yang terjadi, maka batasan jumlah perdarahan disebutkan sebagai perdarahan yang lebih dari normal dimana telah menyebabkan perubahan tanda vital, antara lain pasien mengeluh lemah, limbung, berkeringat dingin, menggigil, hiperpnea, tekanan darah sistolik < 90 mmHg, denyut nadi > 100 x/menit, kadar Hb < 8 g/dL.
Perdarahan post partum dibagi menjadi:
a) Perdarahan Post Partum Dini / Perdarahan Post Partum Primer (early postpartum hemorrhage) adalah perdarahan yang terjadi dalam 24 jam pertama setelah kala III.
b) Perdarahan pada Masa Nifas / Perdarahan Post Partum Sekunder (late postpartum hemorrhage). Perdarahan pada masa nifas adalah perdarahan yang terjadi pada masa nifas (puerperium) tidak termasuk 24 jam pertama setelah kala III.
II. Etiologi
Penyebab terjadinya perdarahan post partum antara lain: - Atonia uteri
- Luka jalan lahir - Retensio plasenta
10 III. Insidensi
Insidensi yang dilaporkan Mochtar, R. dkk. (1965-1969) di R.S. Pirngadi Medan adalah 5,1% dari seluruh persalinan. Dari laporan-laporan baik di negara maju maupun di negara berkembang angka kejadian berkisar antara 5% sampai 15%.
Berdasarkan penyebabnya diperoleh sebaran sebagai berikut: - Atonia uteri 50 – 60 %
- Sisa plasenta 23 – 24 % - Retensio plasenta 16 – 17 % - Laserasi jalan lahir 4 – 5 % - Kelainan darah 0,5 – 0,8 %
Tabel II.I. Penilaian Klinik untuk Menentukan Penyebab Perdarahan Post Partum
Gejala dan Tanda Penyulit Diagnosis Kerja
- Uterus tidak berkontraksi dan lembek.
Perdarahan segera setelah anak lahir
Syok
Bekuan darah pada serviks atau posisi telentang akan menghambat aliran darah keluar
Atonia uteri
Darah segar mengalir segera setelah bayi lahir
Uterus berkontraksi dan keras Plasenta lengkap
Pucat Lemah Menggigil
Robekan jalan lahir
Plasenta belum lahir setelah 30 menit
Perdarahan segera
Uterus berkontraksi dan keras
Tali pusat putus akibat traksi berlebihan Inversio uteri akibat tarikan
Perdarahan lanjutan
Retensio plasenta
Plasenta atau sebagian selaput tidak lengkap
Perdarahan segera
Uterus berkontraksi tetapi tinggi fundus tidak berkurang
11 Uterus tidak teraba
Lumen vagina terisi massa Tampak tali pusat (bila plasenta belum lahir)
Neurogenik syok Pucat dan limbung
Inversio uteri
Sub-involusi uterus
Nyeri tekan perut bawah dan pada uterus
Perdarahan sekunder
Anemia Demam
Endometritis atau sisa fragmen plasenta (terinfeksi atau tidak)
IV. Kriteria Diagnosis Pemeriksaan fisik:
Pucat, dapat disertai tanda-tanda syok, tekanan darah rendah, denyut nadi cepat, kecil, ekstremitas dingin serta tampak darah keluar melalui vagina terus menerus
Pemeriksaan obstetri
Uterus membesar bila ada atonia uteri. Bila kontraksi uterus baik, perdarahan mungkin karena luka jalan lahir
Pemeriksaan ginekologi:
Pemeriksaan ini dilakukan dalam keadaan baik atau telah diperbaiki, pada pemeriksaan dapat diketahui kontraksi uterus, adanya luka jalan lahir dan retensi sisa plasenta
V. Pemeriksaan Penunjang
a. Pemeriksaan laboratorium
Pemeriksaan darah lengkap harus dilakukan sejak periode antenatal. Kadar hemoglobin di bawah 10 g/dL berhubungan dengan hasil kehamilan yang buruk.
Pemeriksaan golongan darah dan tes antibodi harus dilakukan sejak periode antenatal.
Pemeriksaan faktor koagulasi seperti waktu perdarahan dan waktu pembekuan.
12 b. Pemeriksaan radiologi
Onset perdarahan post partum biasanya sangat cepat. Dengan diagnosis dan penanganan yang tepat, resolusi biasa terjadi sebelum pemeriksaan laboratorium atau radiologis dapat dilakukan. Pemeriksaan USG dapat membantu untuk melihat adanyagumpalan darah dan retensi sisa plasenta. USG pada periode antenatal dapat dilakukan untuk mendeteksi pasien
dengan resiko tinggi yang memiliki faktor predisposisi terjadinya perdarahan post partum seperti plasenta previa. Pemeriksaan USG dapat pula meningkatkan sensitivitas dan spesifisitas dalam diagnosis plasenta akreta dan variannya.
VI. Penatalaksanaan
Pasien dengan perdarahan post partum harus ditangani dalam 2 komponen, yaitu: (1) resusitasi dan penanganan perdarahan obstetri serta kemungkinan syok hipovolemik dan (2) identifikasi dan penanganan penyebab terjadinya perdarahan post partum.
Resusitasi cairan
Pengangkatan kaki dapat meningkatkan aliran darah balik vena sehingga dapat memberi waktu untuk menegakkan diagnosis dan menangani penyebab perdarahan. Perlu dilakukan pemberian oksigen dan akses intravena. Selama persalinan perlu dipasang paling tidak 1 jalur intravena pada wanita dengan resiko perdarahan post partum, dan dipertimbangkan jalur kedua pada pasien dengan resiko sangat tinggi.
Pada perdarahan post partum diberikan resusitasi dengan cairan kristaloid dalam volume yang besar, baik normal salin (NS/NaCl) atau cairan Ringer Laktat melalui akses intravena perifer. NS merupakan cairan yang cocok pada saat persalinan karena biaya yang ringan dan kompatibilitasnya dengan sebagian besar obat dan transfusi darah. Resiko terjadinya asidosis hiperkloremik sangat rendah dalam hubungan dengan perdarahan post partum. Bila dibutuhkan cairan kristaloid dalam jumlah banyak (>10 L), dapat dipertimbangkan pengunaan cairan Ringer Laktat.
Cairan yang mengandung dekstrosa, seperti D 5% tidak memiliki peran pada penanganan perdarahan post partum. Perlu diingat bahwa kehilangan I L darah perlu penggantian 4-5 L kristaloid, karena sebagian besar cairan infus tidak tertahan di ruang intravasluler, tetapi terjadi pergeseran ke ruang interstisial. Pergeseran ini
13 bersamaan dengan penggunaan oksitosin, dapat menyebabkan edema perifer pada hari-hari setelah perdarahan post partum. Ginjal normal dengan mudah mengekskresi kelebihan cairan. Perdarahan post partum lebih dari 1.500 mL pada wanita hamil yang normal dapat ditangani cukup dengan infus kristaloid jika penyebab perdarahan dapat tertangani. Kehilanagn darah yang banyak, biasanya membutuhkan penambahan transfusi sel darah merah.
Cairan koloid dalam jumlah besar (1.000 – 1.500 mL/hari) dapat menyebabkan efek yang buruk pada hemostasis. Tidak ada cairan koloid yang terbukti lebih baik dibandingkan NS, dan karena harga serta resiko terjadinya efek yang tidak diharapkan pada pemberian koloid, maka cairan kristaloid tetap direkomendasikan.
Transfusi Darah
Transfusi darah perlu diberikan bila perdarahan masih terus berlanjut dan diperkirakan akan melebihi 2.000 mL atau keadaan klinis pasien menunjukkan tanda-tanda syok walaupun telah dilakukan resusitasi cepat.
PRC digunakan dengan komponen darah lain dan diberikan jika terdapat indikasi. Tujuan transfusi adalah memasukkan 2 – 4 unit PRC untuk menggantikan pembawa oksigen yang hilang dan untuk mengembalikan volume sirkulasi. PRC bersifat sangat kental yang dapat menurunkan jumlah tetesan infus. Msalah ini dapat diatasi dengan menambahkan 100 mL NS pada masing-masing unit.
Tabel II.2. Jenis uterotonika dan cara pemberiannya Jenis dan Cara Oksitosin Ergometrin Misoprostol Dosis dan cara
pemberian awal IV: 20 U dalam 1 L larutan garam fisiologis dengan tetesan cepat IM: 10 U IM atau IV (lambat): 0,2 mg
Oral atau rektal 400 mg
Dosis lanjutan IV: 20 U dalam 1L larutan garam fisiologis dengan 40 tetes/menit Ulangi 0,2 mg IM setelah 15 menit Bila masih diperlukan, beri IM/IV setiap 2-4 400 mg 2-4 jam setelah dosis awal
14 jam
Dosis maksimal per hari
Tidak lebih dari 3 L larutan fisiologis Total 1 mg (5 dosis) Total 1200 mg atau 3 dosis Kontraindikasi atau hati-hati Pemberian IV secara cepat atau bolus Preeklampsia, vitium kordis, hipertensi Nyeri kontraksi Asma VII. Penyulit
Penyulit pada kasus perdarahan post partum adalah : Syok ireversibel
DIC
VIII. Pencegahan
Bukti dan penelitian menunjukkan bahwa penanganan aktif pada persalinan kala III dapat menurunkan insidensi dan tingkat keparahan perdarahan post partum. Penanganan aktif merupakan kombinasi dari hal-hal berikut:
Pemberian uterotonik (dianjurkan oksitosin) segera setelah bayi dilahirkan. Penjepitan dan pemotongan tali pusat dengan cepat dan tepat
Penarikan tali pusat yang lembut dengan traksi balik uterus ketika uterus berkontraksi dengan baik
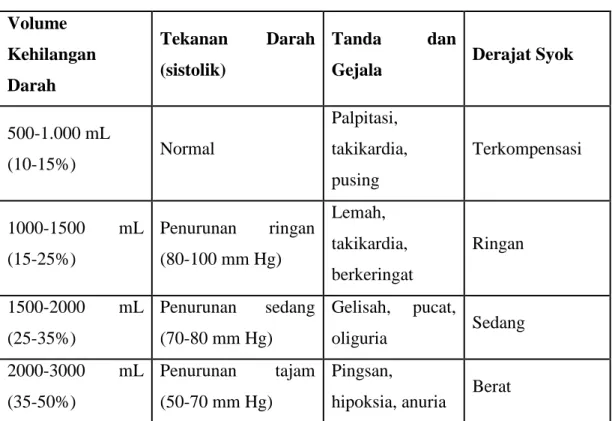
15 IX. Penilaian Klinik derajat syok
Tabel II.3. Penilaian Klinik untuk Menentukan Derajat Syok Volume Kehilangan Darah Tekanan Darah (sistolik) Tanda dan
Gejala Derajat Syok
500-1.000 mL (10-15%) Normal Palpitasi, takikardia, pusing Terkompensasi 1000-1500 mL (15-25%) Penurunan ringan (80-100 mm Hg) Lemah, takikardia, berkeringat Ringan 1500-2000 mL (25-35%) Penurunan sedang (70-80 mm Hg) Gelisah, pucat, oliguria Sedang 2000-3000 mL (35-50%) Penurunan tajam (50-70 mm Hg) Pingsan,
16 Grading Syok Hipovolemik
18 B. RETENSIO PLASENTA
I. Definisi
Retensio plasenta adalah tertahannya atau belum lahirnya plasenta hingga atau lebih dari 30 menit setelah bayi lahir. Hampir sebagian besar gangguan pelepasan plasenta disebabkan oleh gangguan kontraksi uterus
II. Klasifikasi
Retensio plasenta terdiri dari beberapa jenis, antara lain:
Plasenta adhesiva adalah plasenta yang melekat pada desidua endometrium lebih
dalam.sehingga menyebabkan kegagalan mekanisme separasi fisiologis. Plasenta akreta adalah implantasi jonjot korion plasenta hingga mencapai
sebagian lapisan miometrium sampai ke serosa
Plasenta inkreta adalah implantasi jonjot korion plasenta hingga mencapai/melewati lapisan miometrium
Plasenta perkreta adalah implantasi jonjot korion plasenta yang menembus lapisan miometrium hingga mencapai lapisan serosa dinding uterus
Plasenta inkarserata adalah tertahannya plasenta di dalam kavum uteri, disebabkan oleh konstriksi ostium uteri
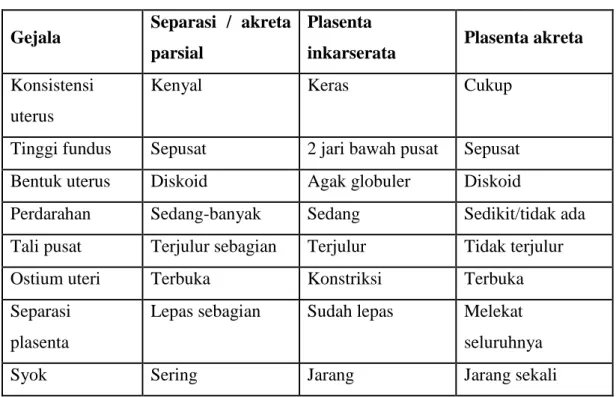
Tabel II.4. Gambaran dan dugaan penyebab retensio plasenta
Gejala Separasi / akreta parsial
Plasenta
inkarserata Plasenta akreta Konsistensi
uterus
Kenyal Keras Cukup
Tinggi fundus Sepusat 2 jari bawah pusat Sepusat Bentuk uterus Diskoid Agak globuler Diskoid
Perdarahan Sedang-banyak Sedang Sedikit/tidak ada Tali pusat Terjulur sebagian Terjulur Tidak terjulur
Ostium uteri Terbuka Konstriksi Terbuka
Separasi plasenta
Lepas sebagian Sudah lepas Melekat seluruhnya
19 III. Etiologi/Penyebab Retensio Plasenta
Sebab Fungsionil
1. Kontraksi uterus/His kurang kuat untuk melepaskan plasenta (plasenta adhesiva )
2. Plasenta sukar terlepas karena Tempatnya : insersi di sudut tuba
Bentuknya : plasenta membranacea , plasenta amularis Ukurannya plasenta sangat kecil
Plasenta yang sukar terlepas karna hal di atas disebut plasenta adhesive
Sebab Patologi-Anatomis 1. Plasenta accrete
2. Plasenta increta 3. Plasenta percreta
Plasenta melekat erat pada dinding uterus oleh sebab villi korialis menembus desidua sampai myometrium sampai di bawah peritoneum ( plasenta akreta-percreta)
Jika plasenta yang sudah lepas dari dinding uterus akan tetapi belum keluar disebabkan oleh tidak adanya usaha untuk melahirkan atau karena salah penanganan kala III ,akibatnya terjadi lingkaran kontriksi pada bagian bawah uterus yang menghalangi keluarnya plasenta ( inkarserasio plasenta )
1. Plasenta belum terlepas dari dinding rahim karena melekat dan tumbuh lebih dalam. Menurut tingkat perlekatannya :
Plasenta adhesiva : plasenta yang melekat pada desidua endometrium (basalis) lebih dalam dan Nitabuch layer.
Plasenta inkreta : vili khorialis tumbuh lebih dalam dan menembus desidua endometrium sampai ke miometrium.
Plasenta akreta : vili khorialis tumbuh menembus miometrium sampai ke serosa.
Plasenta perkreta : vili khorialis tumbuh menembus serosa atau peritoneum dinding rahim atau perimetrium.
20 2. Plasenta sudah terlepas dari dinding rahim namun belum keluar karena atoni uteri atau adanya lingkaran konstriksi pada bagian bawah rahim (akibat kesalahan penanganan kala III) yang akan menghalangi plasenta keluar (plasenta inkarserata).
3. Faktor maternal
Gravida berusia lanjut Multiparitas
4. Faktor uterus
Bekas sectio caesaria, sering plasenta tertanam pada jaringan cicatrix uterus Bekas pembedahan uterus
Anomali uterus
Tidak efektif kontraksi uterus Pembentukan contraction ring
Bekas curetage uterus, yang terutama dilakukan setelah abortus Bekas pengeluaran plasenta secara manual
Bekas ondometritis 4. Faktor placenta
Plasenta previa Implantasi cornual Plasenta akreta
Kelainan bentuk plasenta
Bila plasenta belum lepas sama sekali tidak akan terjadi perdarahan tetapi bila sebagian plasenta sudah lepas maka akan terjadi perdarahan. Ini merupakan indikasi untuk segera mengeluarkannya.
Plasenta mungkin pula tidak keluar karena kandung kemih atau rektum penuh. Oleh karena itu keduanya harus dikosongkan.
21 IV. Tanda Dan Gejala Retensio Plasenta
Gejala Separasi/akreta parsial Plasenta inkarserata Plasenta akreta Konsistensi uterus
Kenyal Keras Cukup
Tinggi fundus Sepusat 2 jari bawah pusat Sepusat Bentuk uterus Discoid Agak globuler Discoid
Perdarahan Sedang-banyak Sedang Sedikit/tidak ada Tali pusat Terjulur sebagian Terjulur Tidak terjulur Ostium uteri Terbuka Konstriksi Terbuka Separasi
plasenta
Lepas sebagian Sudah lepas Melekat seluruhnya
Syok Sering Jarang Jarang sekali
,kecuali akibat inversio oleh tarikan kuat pada tali pusat
Gejala dan tanda yang bisa ditemui adalah perdarahan segera, uterus berkontraksi tetapi tinggi fundus tidak berkurang.
a. Waktu hamil
Kebanyakan pasien memiliki kehamilan yang normal
Insiden perdarahan antepartum meningkat, tetapi keadaan ini biasanya menyertai plasenta previa
Terjadi persainan prematur, tetapi kalau hanya ditimbulkan oleh perdarahan
Kadang terjadi ruptur uteri b. Persalinan kala I dan II
Hampir pada semua kasus proses ini berjalan normal c. Persalinan kala III
22 2) Perdarahan post partum, jumlahnya perdarahan tergantung pada derajat perlekatan plasenta, seringkali perdarahan ditimbulkan oleh Dokter kebidanan ketika ia mencoba untuk mengeluarkan plasenta secara manual
3) Komplikasi yang serius tetapi jarang dijumpai yaitu invertio uteri, keadaan ini dapat tejadi spontan, tapi biasanya diakibatkan oleh usaha-usaha untuk mengeluarkan plasenta
4) Ruptura uteri, biasanya terjadi saat berusaha mengeluarkan plasenta
V. Penegakan Diagnosis
1. Anamnesis, meliputi pertanyaan tentang periode prenatal, meminta informasi mengenai episode perdarahan postpartum sebelumnya, paritas, serta riwayat multipel fetus dan polihidramnion. Serta riwayat pospartum sekarang dimana plasenta tidak lepas secara spontan atau timbul perdarahan aktif setelah bayi dilahirkan.
2. Pada pemeriksaan pervaginam, plasenta tidak ditemukan di dalam kanalis servikalis tetapi secara parsial atau lengkap menempel di dalam uterus
3. Pemeriksaan Penunjang
a. Hitung darah lengkap: untuk menentukan tingkat hemoglobin (Hb) dan hematokrit (Hct), melihat adanya trombositopenia, serta jumlah leukosit. Pada keadaan yang disertai dengan infeksi, leukosit biasanya meningkat. b. Menentukan adanya gangguan koagulasi dengan hitung protrombin
time (PT) dan activated Partial Tromboplastin Time (aPTT) atau yang sederhana dengan Clotting Time (CT) atau Bleeding Time (BT). Ini penting untuk menyingkirkan perdarahan yang disebabkan oleh faktor lain
Faktor Risiko
1. Plasenta akreta : plasenta previa, bekas SC, pernah kuret berulang, dan multiparitas.
2. Kelainan dari uterus sendiri, yaitu anomali dari uterus atau serviks; kelemahan dan tidak efektifnya kontraksi uterus; kontraksi yang tetanik dari uterus; serta pembentukan constriction ring.
23 3. Kelainan dari plasenta, misalnya plasenta letak rendah atau plasenta previa;
implantasi di cornu; dan adanya plasenta akreta.
4. Kesalahan manajemen kala tiga persalinan , seperti manipulasi dari uterus yang tidak perlu sebelum terjadinya pelepasan dari plasenta menyebabkan kontraksi yang tidak ritmik; pemberian uterotonik yang tidak tepat waktunya yang juga dapat menyebabkan serviks kontraksi dan menahan plasenta; serta pemberian anestesi terutama yang melemahkan kontraksi uterus.
VI. Patogenesis
Setelah bayi dilahirkan, uterus secara spontan berkontraksi. Kontraksi dan retraksi otot-otot uterus menyelesaikan proses ini pada akhir persalinan. Sesudah berkontraksi, sel miometrium tidak relaksasi, melainkan menjadi lebih pendek dan lebih tebal. Dengan kontraksi yang berlangsung kontinyu, miometrium menebal secara progresif, dan kavum uteri mengecil sehingga ukuran juga mengecil. Pengecian mendadak uterus ini disertai mengecilnya daerah tempat perlekatan plasenta.
Ketika jaringan penyokong plasenta berkontraksi maka plasenta yang tidak dapat berkontraksi mulai terlepas dari dinding uterus. Tegangan yang ditimbulkannya menyebabkan lapis dan desidua spongiosa yang longgar memberi jalan, dan pelepasan plasenta terjadi di tempat itu. Pembuluh darah yang terdapat di uterus berada di antara serat-serat oto miometrium yang saling bersilangan. Kontraksi serat-serat otot ini menekan pembuluh darah dan retaksi otot ini mengakibatkan pembuluh darah terjepit serta perdarahan berhenti.
Pengamatan terhadap persalinan kala tiga dengan menggunakan pencitraan ultrasonografi secara dinamis telah membuka perspektif baru tentang mekanisme kala tiga persalinan. Kala tiga yang normal dapat dibagi ke dalam 4 fase, yaitu:
1. Fase laten, ditandai oleh menebalnya duding uterus yang bebas tempat plasenta, namun dinding uterus tempat plasenta melekat masih tipis.
2. Fase kontraksi, ditandai oleh menebalnya dinding uterus tempat plasenta melekat (dari ketebalan kurang dari 1 cm menjadi > 2 cm).
3. Fase pelepasan plasenta, fase dimana plasenta menyempurnakan pemisahannya dari dinding uterus dan lepas. Tidak ada hematom yang terbentuk antara dinding
24 uterus dengan plasenta. Terpisahnya plasenta disebabkan oleh kekuatan antara plasenta yang pasif dengan otot uterus yang aktif pada tempat melekatnya plasenta, yang mengurangi permukaan tempat melekatnya plasenta. Akibatnya sobek di lapisan spongiosa.
4. Fase pengeluaran, dimana plasenta bergerak meluncur. Saat plasenta bergerak turun, daerah pemisahan tetap tidak berubah dan sejumlah kecil darah terkumpul di dalam rongga rahim. Ini menunjukkan bahwa perdarahan selama pemisahan plasenta lebih merupakan akibat, bukan sebab. Lama kala tiga pada persalinan normal ditentukan oleh lamanya fase kontraksi. Dengan menggunakan ultrasonografi pada kala tiga, 89% plasenta lepas dalam waktu satu menit dari tempat implantasinya.
Tanda-tanda lepasnya plasenta adalah sering ada pancaran darah yang mendadak, uterus menjadi globuler dan konsistensinya semakin padat, uterus meninggi ke arah abdomen karena plasenta yang telah berjalan turun masuk ke vagina, serta tali pusat yang keluar lebih panjang.
Sesudah plasenta terpisah dari tempat melekatnya maka tekanan yang diberikan oleh dinding uterus menyebabkan plasenta meluncur ke arah bagian bawah rahim atau atas vagina. Kadang-kadang, plasenta dapat keluar dari lokasi ini oleh adanya tekanan inter-abdominal. Namun, wanita yang berbaring dalam posisi terlentang sering tidak dapat mengeluarkan plasenta secara spontan. Umumnya, dibutuhkan tindakan artifisial untuk menyempurnakan persalinan kala tinggi. Metode yang biasa dikerjakan adalah dengan menekan dan mengklovasi uterus, bersamaan dengan tarikan ringan pada tali pusat.
Pada kondisi retensio plasenta,lepasnya plasenta tidak terjadi secra bersamaan dengan janin, karena melekat pada tempat implantasinya.menyebabkan terganggunya retraksi dan kontraksi otot uterus sehingga sebagian pembuluh darah tetap terbuka serta menimbulkan pendarahan
VII. Penatalaksanaan
Retensio plasenta dengan separasi parsial
Tentukan jenis retensio yang terjadi karena berkaitan dengan tindakan yang akan diambil
25 Regangkan tali pusat dan minta pasien untuk mengedan. Bila ekspulsi
plasenta tidak terjadi, coba traksi terkontrol tali pusat.
Pasang infus oksitosin 20 IU dalam 500 mL NS/RL dengan 40 tetes per menit. Bila perlu, kombinasikan dengan misoprostol 400 mg per rektal (sebaiknya tidak menggunakan ergometrin karena kontraksi tonik yang timbul dapat menyebabkan plasenta terperangkap dalam kavum uteri)
Bila traksi terkontrol gagal untuk melahirkan plasenta, lakukan manual plasenta secara hati-hati dan halus untuk menghindari terjadinya perforasi dan perdarahan
Lakukan transfusi darah apabila diperlukan
Beri antibiotika profilaksis (ampisilin 2 g IV / oral + metronidazol 1 g supositoria / oral)
Segera atasi bila terjadi komplikasi perdarahan hebat, infeksi, syok neurogenik
Plasenta inkarserata
Tentukan diagnosis kerja melalui anamnesis, gejala klinik dan pemeriksaan Siapkan peralatan dan bahan yang dibutuhkan untuk menghilangkan
konstriksi serviks dan melahirkan plasenta
Pilih fluethane atau eter untuk konstriksi serviks yang kuat, siapkan infus oksitosin 20 IU dalam 500 mL NS/RL dengan 40 tetes per menit untuk mengantisipasi gangguan kontraksi yang diakibatkan bahan anestesi tersebut Bila prosedur anestesi tidak tersedia dan serviks dapat dilalui cunam ovum,
lakukan manuver sekrup untuk melahirkan plasenta. Untuk prosedur ini berikan analgesik (Tramadol 100 mg IV atau Pethidine 50 mg IV) dan sedatif (Diazepam 5 mg IV) pada tabung suntik yang terpisah
Sisa Plasenta
Penemuan secara dini, hanya dimungkinkan dengan melakukan pemeriksaan kelengkapan plasenta setelah dilahirkan. Pada kasus sisa plasenta dengan perdarahan pasca persalinan lanjut, sebagian besar pasien akan kembali lagi ke tempat bersalin dengan keluhan perdarahan setelah beberapa hari pulang ke rumah dan subinvolusi uterus
26 Berikan antibiotika karena perdarahan juga merupakan gejala metritis. Antibiotika yang dipilih adalah ampisilin dosis awal 1 g IV dilanjutkan 3 x 1 g oral dikombinasi dengan metronidazol 1 g supositoria dilanjutkan 3 x 500 mg oral
Lakukan eksplorasi digital (bila serviks terbuka) dan mengeluarkan bekuan darah atau jaringan. Bila serviks hanya dapat dilalui oleh instrumen, lakukan evakuasi sisa plasenta dengan dilatasi dan kuretase
Bila kadar Hb < 8 g/dL berikan transfusi darah. Bila kadar Hb > 8 g/dL, berikan sulfas ferosus 600 mg/hari selama 10 hari
Plasenta akreta
Tanda penting untuk diagnosis pada pemeriksaan luar adalah ikutnya fundus atau korpus bila tali pusat ditarik. Pada pemeriksaan dalam sulit ditentukan tepi plasenta karena implantasi yang dalam
Upaya yang dapat dilakukan pada fasilitas kesehatan dasar adalah menentukan diagnosis, stabilisasi pasien dan rujuk ke rumah sakit rujukan karena kasus ini memerlukan tindakan operatif
27 Bagan II.3. Penilaian Klinik Plasenta Akreta
28
BAB IV
PEMBAHASAN
Berdasarkan rujukan dari RS Alvernia, pasien
Selama kehamilan pasien rutin kontrol di PKM Cakung Barat dan dikatakan bahwa kehamilan baik dan normal, tidak ada keluhan selama kehamilan. USG terakhir saat usia kehamilan 36 minggu dan dikatakan janin sehat serta plasenta baik. Informasi dari pasien menggambarkan bahwa keadaan janin dan plasenta baik selama masa kehamilan dan tidak adanya factor resiko untuk terjadinya retensio plasenta.
Pasien mengalami perdarahan karena terganggunya kontraksi uterus sehingga tatalaksananya adalah untuk mengatasi syok yang terjadi pada pasien akibat perdarahan. Resusitasi cairan berperan penting dalam manajemen syok, pasien mendapatkan loading cairan RL dan dipasang dua line untuk menangani hipovolemia pada pasien. Pasien kemudian diberikan oksitosin drip untuk meningkatkan kontraksi uterus. Karena tali pusat terputus, sulit untuk mengeluarkan plasenta sehingga dilakukan manual plasenta. Setelah plasenta keluar dipastikan bahwa plasenta lengkap dan tidak ada robekan jalan lahir yang dapat memicu kembali terjadinya perdarahan. Perdarahan dari jalan lahir semakin berkurang karena kontraksi uterus membaik setelah plasenta dikeluarkan.
Hasil laboratorium didapatkan hb pasien 7,1 yang menunjukkan adanya anemia pada pasien. Anemia yang terjadi pada pasien disebabkan oleh perdarahan sehingga pasien juga mendapatkan tatalaksana PRC 500 cc. selain itu pasien juga mendapatkan antibiotik untuk mengurangi terjadinya resiko infeksi pada pasien akibat tindakan yang dilakukan seperti manual plasenta.
29
BAB V
KESIMPULAN
1. Post partum haemorrhage adalah perdarahan pervaginam 500 cc atau lebih, sesudah anak lahir. Perdarahan pasca persalinan terbagi menjadi 2, yaitu ppp dini dan masa nifas
2. Perdarahan pasca persalinan Perdarahan pervaginam 500 ml atau lebih yang terjadi segera setelah bayi lahir sampai 24 jam kemudian.Perdarahan masa nifas adalah Perdarahan yang terjadi pada masa nifas 500 ml atau lebih setelah 24 jam bayi dan plasenta lahir.
3. Berdasarkan etiologinya, perdarahan post partum dapat disebabkan oleh Atonia uteri, Robekan (laserasi, luka) jalan lahir., retensio plasenta dan sisa plasenta, Gangguan pembekuan darah (koagulopati).
4. Gejala klinis yang ditemui adalah Perdarahan pervaginam yang terus-menerus setelah bayi lahir., Pucat, mungkin ada tanda-tanda syok, tekanan
30 darah menurun, denyut nadi cepat dan halus, ekstremitas dingin, gelisah, mual dan lain-lain.
5. Prinsip penanganan adalah menghentikan perdarahan, cegah/ atasi syok., dan ganti darah yang hilang
31
DAFTAR PUSTAKA
1. Komite Medik RSUP dr. Sardjito, 2000, Perdarahan Post Partum dalam Standar Pelayanan Medis RSUP dr. Sardjito, Yogyakarta: Penerbit Medika Fakultas Kedokteran Universitas Gadjah Mada
2. Saifuddin, A. B., Adriaansz, G., Wiknjosastro, G., H., Waspodo, G. (ed), 2002, Perdarahan Setelah Bayi Lahir dalam Buku Acuan Nasional Pelayanan Kesehatan Maternal dan Neonatal, Jakarta: JNPKKR – POGI bekerjasama dengan Yayasan Bina Pustaka Sarwono Prawirohardjo
3. Smith, J. R., Brennan, B. G., 2004, Postpartum Hemorrhage, http://www.emedicine.com
4. Rayburn, W. F., Carey, J. C., 2001, Obstetri & Ginekologi, Jakarta: Penerbit Widya Medika
5. Mochtar, R., Lutan, D. (ed),1998, Sinopsis Obstetri: Obstetri Fisiologi Obstetri Patologi, Jakarta: Penerbit Buku Kedokteran EGC
6. Angsar, M. D., 1999, Perlukaan Alat-alat Genital dalam Ilmu Kandungan, Jakarta: Yayasan Bina Pustaka Sarwono Prawirohardjo