1
BAB I PENDAHULUAN
Latar Belakang
Balita merupakan kelompok masyarakat yang rentan gizi. Kelompok tersebut mengalami siklus pertumbuhan dan perkembangan yang membutuhkan zat-zat gizi yang lebih besar dari kelompok umur yang lain sehingga balita paling mudah menderita kelainan gizi.1 Kejadian gizi buruk seperti fenomena gunung es dimana kejadian gizi buruk dapat menyebabkan kematian.2
Malnutrisi yaitu gizi buruk atau Kurang Energi Protein (KEP) dan defisiensi mikronutrien merupakan masalah yang membutuhkan perhatian khusus terutama di negara-negara berkembang, yang merupakan faktor risiko penting terjadinya kesakitan dan kematian pada ibu hamil dan balita.3 Menurut WHO lebih dari 50% kematian bayi dan anak terkait dengan gizi kurang.4
Kejadian gizi buruk perlu dideteksi secara dini melalui intensifikasi pemantauan pertumbuhan dan identifikasi faktor risiko yang erat dengan kejadian luar biasa gizi seperti campak dan diare melalui kegiatan surveilans. Deteksi dini anak yang kurang gizi (gizi kurang dan gizi buruk) dapat dilakukan dengan pemeriksaan BB/U untuk memantau berat badan anak. Selain itu pamantauan tumbuh kembang anak dapat juga menggunakan KMS (KartuMenuju Sehat).4
Di Indonesia KEP dan defisiensi mikronutrien juga menjadi masalah kesehatan penting dan darurat di masyarakat terutama anak balita.5 Berdasarkan Riset Kesehatan Dasar tahun 2010, sebanyak 13,0% berstatus gizi kurang, diantaranya 4,9% berstatus gizi buruk. Data yang sama menunjukkan 13,3% anak kurus, diantaranya 6,0% anak sangat kurus dan 17,1% anak memiliki kategori sangat pendek.6
Prevalensi gizi buruk di Indonesia terus menurun dari 9,7% di tahun 2005 menjadi 4,9% di tahun 2010. Prevalensi gizi buruk di Provinsi Aceh pada tahun 2010 adalah sebesar 7,1%. Nilai ini mengalami penurunan dibandingkan tahun 2007 yang mencapai sebesar 10,7%.6 Penurunan kasus gizi buruk ini belum dapat dipastikan karena penurunan kasus yang terjadi kemungkinan juga disebabkan oleh adanya kasus yang tidak terlaporkan (under reported).7
2 Pasien–pasien yang masuk ke rumah sakit dalam kondisi status gizi buruk juga semakin meningkat. Umumnya pasien–pasien tersebut adalah balita. Salah satu tanda gizi buruk balita adalah berat badan balita di bawah garis merah dalam Kartu Menuju Sehat (KMS) balita. Masalah gizi buruk balita merupakan masalah yang sangat serius, apabila tidak ditangani secara cepat dan cermat dapat berakhir pada kematian.7,2
Prosedur perawatan yang dilakukan balita di RS juga menyebabkan menurunnya status gizi pada balita. Pengobatan tersebut seperti mengharuskan balita berpuasa dan pengambilan darah yang terus menerus dalam prosedur diagnostik medik. Hal ini disebut sebagai malnutrisi rumah sakit. Sekitar 90% masa rawat lebih lama dibandingkan dengan balita tanpa malnutrisi rumah sakit.8
Gizi buruk merupakan masalah yang kompleks dan penyebab gizi buruk pada balita mempunyai peranan yang bervariasi. Salah satu cara untuk menanggulangi masalah gizi kurang dan gizi buruk adalah dengan menjadikan tatalaksana gizi buruk sebagai upaya menangani setiap kasus yang ditemukan.9
3
BAB II
TINJAUAN PUSTAKA
2.1 Definisi Gizi Buruk
Gizi buruk adalah kondisi seseorang yang nutrisinya di bawah rata-rata.10 Hal ini merupakan suatu bentuk terparah dari proses terjadinya kekurangan gizi menahun.2 Balita disebut gizi buruk apabila indeks Berat Badan menurut Umur (BB/U) < -3 SD.11
2.2 Pengukuran Gizi Buruk
Gizi buruk ditentukan berdasarkan beberapa pengukuran antara lain: a. Pengukuran klinis: metode ini penting untuk mengetahui status gizi balita
tersebut gizi buruk atau tidak. Metode ini pada dasarnya didasari oleh perubahan-perubahan yang terjadi dan dihubungkan dengan kekurangan zat gizi. Hal ini dapat dilihat pada jaringan epitel seperti kulit, rambut, atau mata. Misalnya pada balita marasmus kulit akan menjadi keriput sedangkan pada balita kwashiorkor kulit terbentuk bercak-bercak putih atau merah muda (crazy pavement dermatosis).12
b. Pengukuran antropometrik: pada metode ini dilakukan beberapa macam pengukuran antara lain pengukuran tinggi badan, berat badan, dan lingkar lengan atas. Beberapa pengukuran tersebut, berat badan, tinggi badan, lingkar lengan atas sesuai dengan usia yang paling sering dilakukan dalam survei gizi. Di dalam ilmu gizi, status gizi tidak hanya diketahui dengan mengukur BB atau TB sesuai dengan umur secara sendiri-sendiri, tetapi juga dalam bentuk indikator yang dapat merupakan kombinasi dari ketiganya.13
2.3 Klasifikasi Gizi Buruk
Gizi buruk berdasarkan gejala klinisnya dapat dibagi menjadi 3 : 2.3.1 Marasmus
Marasmus merupakan salah satu bentuk gizi buruk yang paling sering ditemukan pada balita. Hal ini merupakan hasil akhir dari tingkat keparahan gizi
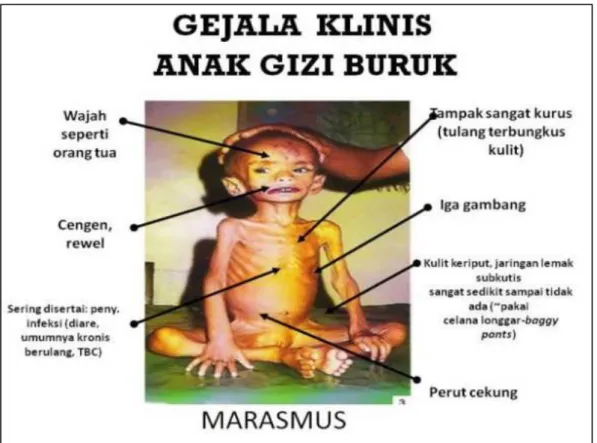
4 buruk. Gejala marasmus antara lain anak tampak kurus, rambut tipis dan jarang, kulit keriput yang disebabkan karena lemak di bawah kulit berkurang, muka seperti orang tua (berkerut), balita cengeng dan rewel meskipun setelah makan, bokong baggy pant, dan iga gambang.14,15
Gambar 1. Gejala klinis gizi buruk tipe marasmus
Pada patologi marasmus awalnya pertumbuhan yang kurang dan atrofi otot serta menghilangnya lemak di bawah kulit merupakan proses fisiologis. Tubuh membutuhkan energi yang dapat dipenuhi oleh asupan makanan untuk kelangsungan hidup jaringan. Untuk memenuhi kebutuhan energi cadangan protein juga digunakan. Penghancuran jaringan pada defisiensi kalori tidak hanya untuk memenuhi kebutuhan energi tetapi juga untuk sistesis glukosa.16
2.3.2 Kwashiorkor
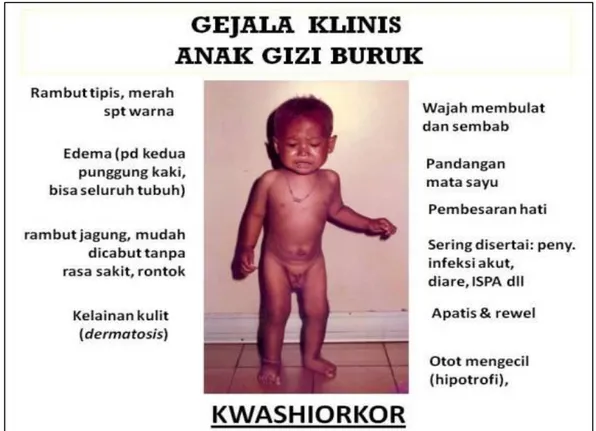
Kwashiorkor adalah suatu bentuk malnutrisi protein yang berat disebabkan oleh asupan karbohidrat yang normal atau tinggi dan asupan protein yang inadekuat. Hal ini seperti marasmus, kwashiorkor juga merupakan hasil akhir dari tingkat keparahan gizi buruk.14 Tanda khas kwashiorkor antara lain pertumbuhan
5 terganggu, perubahan mental, pada sebagian besar penderita ditemukan oedema baik ringan maupun berat, gejala gastrointestinal, rambut kepala mudah dicabut, kulit penderita biasanya kering dengan menunjukkan garis-garis kulit yang lebih mendalam dan lebar, sering ditemukan hiperpigmentasi dan persikan kulit, pembesaran hati, anemia ringan, pada biopsi hati ditemukan perlemakan.13
Gambar 2. Gejala klinis gizi buruk tipe kwashiorkor
Gangguan metabolik dan perubahan sel dapat menyebabkan perlemakan hati dan oedema. Pada penderita defisiensi protein tidak terjadi proses katabolisme jaringan yang sangat berlebihan karena persediaan energi dapat dipenuhi dengan jumlah kalori yang cukup dalam asupan makanan. Kekurangan protein dalam diet akan menimbulkan kekurangan asam amino esensial yang dibutuhkan untuk sintesis. Asupan makanan yang terdapat cukup karbohidrat menyebabkan produksi insulin meningkat dan sebagian asam amino dari dalam serum yang jumlahnya sudah kurang akan disalurkan ke otot. Kurangnya pembentukan albumin oleh hepar disebabkan oleh berkurangnya asam amino dalam serum yang kemudian menimbulkan oedema.16
6 2.3.3 Marasmik-Kwashiorkor
Marasmik-kwashiorkor gejala klinisnya merupakan campuran dari beberapa gejala klinis antara kwashiorkor dan marasmus dengan Berat Badan (BB) menurut umur (U) < 60% baku median WHO-NCHS yang disertai oedema yang tidak mencolok.14
Gambar 3. Gejala klinis gizi buruk tipe marasmik-kwashiorkor
2.4. Kriteria anak gizi buruk9
1. Gizi buruk tanpa komplikasi: a. BB/TB : < -3 SD dan atau; b. Terlihat sangat kurus dan atau; c. Adanya edema dan atau;
d. LiLA < 11,5 cm untuk anak 6-59 bulan 2. Gizi buruk dengan komplikasi
Gizi buruk dengan tanda-tanda tersebut di atas disertai salah satu atau lebih dari tanda komplikasi medis berikut:
7 a. Anoreksia
b. Pneumonia berat c. Anemia berat d. Dehidrasi berat e. Demam sangat tinggi f. Penurunan kesadaran
2.5. Tatalaksana gizi buruk
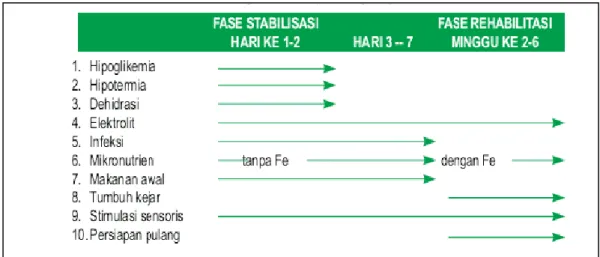
Masalah Gizi buruk tidak dapat diselesaikan sendiri oleh sektor kesehatan. Gizi buruk merupakan dampak dari berbagai macam penyebab, seperti rendahnya tingkat pendidikan, kemiskinan, ketersediaan pangan, transportasi, adat istiadat (sosial budaya), dan sebagainya. Oleh karena itu, pemecahannyapun harus secara komprehensip. Perawatan balita gizi buruk dilaksanakan di Puskesmas Perawatan atau Rumah Sakit setempat dengan Tim Asuhan Gizi yang terdiri dari dokter, nutrisionis/dietisien dan perawat, melakukan perawatan balita gizi buruk dengan menerapkan 10 langkah tata laksana anak gizi buruk meliputi fase stabilisas untuk mencegah/ mengatasi hipoglikemia, hipotermi dan dehidrasi, fase transisi, fase rehabilitasi untuk tumbuh kejar dan tindak lanjut.4
Gambar 4. Tatalaksana anak gizi buruk (10 langkah)
Nutrisi berperan penting dalam penyembuhan penyakit. Kesalahan pengaturan diet dapat memperlambat penyembuhan penyakit. Dengan nutrisi akan memberikan makanan-makanan tinggi kalori, protein dan cukup vitamin-mineral
8 untuk mencapai status gizi optimal. Nutrisi gizi buruk diawali dengan pemberian makanan secara teratur, bertahap, porsi kecil, sering dan mudah diserap. Frekuensi pemberian dapat dimulai setiap 2 jam kemudian ditingkatkan 3 jam atau 4 jam. Penting diperhatikan aneka ragam makanan, pemberian ASI, makanan, mengandung minyak, santan, lemak dan buah-buahan. Selain itu faktor lingkungan juga penting dengan mengupayakan pekarangan rumah menjadi taman gizi. Perilaku harus diubah menjadi Perilaku Hidup Bersih dan Sehat ( PHBS) dengan memperhatikan makanan gizi seimbang, minum tablet besi selama hamil, pemberian ASI eksklusif, mengkonsumsi garam beryodium dan memberi bayi dan balita kapsul vitamin A.
Pengaturan diet pada anak gizi buruk adalah sebagai berikut: a. Fase Stabilisasi
Pada fase ini, peningkatan jumlah formula diberikan secara bertahap dengan tujuan memberikan makanan awal supaya anak dalam kondisi stabil. Formula hendaknya hipoosmolar rendah laktosa, porsi kecil dan sering. Setiap 100 ml mengandung 75 kal dan protein 0,9 gram. Diberikan makanan formula 75 (F 75). ReSoMal dapat diberikan apabila anak diare/ muntah/ dehidrasi, 2 jam pertama setiap . jam, selanjutnua 10 jam berikutnya diselang seling dengan F75.
9 b. Fase Transisi
Pada fase ini anak mulai stabil dan memperbaiki jaringan tubuh yang rusak (cathup). Diberikan F-100, setiap 100 ml F-100 mengandung 100 kal dan protein 2,9 gram.
Tabel 2. Kebutuhan zat gizi fase transisi
c. Fase Rehabilitasi
Terapi nutrisi fase ini adalah untuk mengejar pertumbuhan anak. Diberikan setelah anak sudah bisa makan. Makanan padat diberikan pada fase rehabilitasi berdasarkan BB< 7 kg diberi MP-ASI dan BB ≥ 7 kg diberi makanan balita. Diberikan makanan formula 135 (F 135) dengan nilai gizi setiap 100 ml F135 mengandung energi 135 kal dan protein 3,3 gram.
10 Tabel 3. Kebutuhan zat gizi fase rehabilitasi
d. Fase Tindak Lanjut
Dilakukan di rumah setelah anak dinyatakan sembuh, bila BB/TB atau BB/PB ≥ -2 SD, tidak ada gejala klinis dan memenuhi kriteria selera makan sudah baik, makanan yang diberikan dapat dihabiskan, ada perbaikan kondisi mental, anak sudah dapat tersenyum, duduk, merangkak, berdiri atau berjalan sesuai umurnya, suhu tubuh berkisarantara 36,5 – 37,7 oC, tidak muntah atau diare, tidak ada edema, terdapat kenaikan BB sekitar 50g/kg BB/minggu selama 2 minggu berturut-turut.
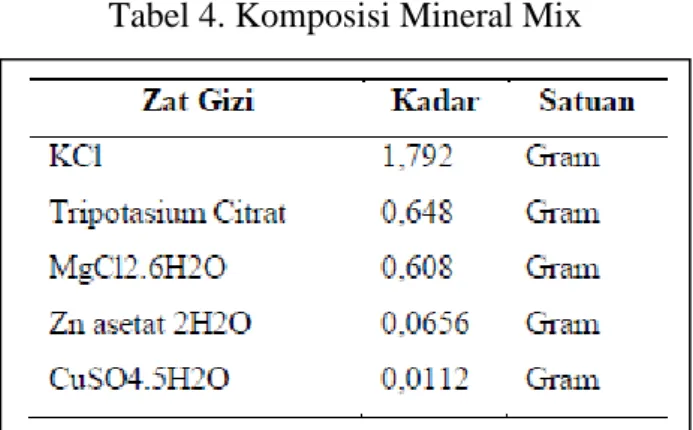
Mineral Mix dapat diberikan sebagai nutrisi gizi buruk yang terbuat dari bahan yang terdiri dari KCl, tripotasium citrat, MgCl2.6H2O, Zn asetat 2H2O dan CuSO4.5H2O, bahan ini dijadikan larutan. Mineral mix ini dikembangkan oleh WHO dan telah diadaptasi menjadi pedoman Tatalaksana Anak Gizi Buruk di Indonesia. Mineral mix digunakan sebagai bahan tambahan untuk membuat Rehydration Solution for Malnutrition (ReSoMal) dan Formula WHO.
11 Tabel 4. Komposisi Mineral Mix
Tiap kemasan dimaksudkan untuk membuat 20 ml larutan.
Tabel 5. Nilai Gizi Formula
Penting untuk menjalankan 10 langkah tatalaksana gizi buruk berikut ini: 1. Mencegah dan mengatasi hipoglikemi.
Hipoglikemi jika kadar gula darah < 54 mg/dl atau ditandai suhu tubuh sangat rendah, kesadaran menurun, lemah, kejang, keluar keringat dingin, pucat. Pengelolaan berikan segera cairan gula: 50 ml dekstrosa 10% atau gula 1 sendok teh dicampurkan ke air 3,5 sendok makan, penderita diberi makan tiap 2 jam, antibotik, jika penderita tidak sadar, lewat sonde. Dilakukan evaluasi
12 setelah 30 menit, jika masih dijumpai tanda-tanda hipoglikemi maka ulang pemberian cairan gula tersebut.
2. Mencegah dan mengatasi hipotermi.
Hipotermi jika suhu tubuh anak < 35oC , aksila 3 menit atau rectal 1 menit. Pengelolaannya ruang penderita harus hangat, tidak ada lubang angin dan bersih, sering diberi makan, anak diberi pakaian, tutup kepala, sarung tangan dan kaos kaki, anak dihangatkan dalam dekapan ibunya (metode kanguru), cepat ganti popok basah, antibiotik. Dilakukan pengukuran suhu rectal tiap 2 jam sampai suhu > 36,5oC, pastikan anak memakai pakaian, tutup kepala, kaos kaki.
3. Mencegah dan mengatasi dehidrasi.
Pengelolaannya diberikan cairan Resomal (Rehydration Solution for Malnutrition) 70-100 ml/kgBB dalam 12 jam atau mulai dengan 5 ml/kgBB setiap 30 menit secara oral dalam 2 jam pertama. Selanjutnya 5-10 ml/kgBB untuk 4-10 jam berikutnya, jumlahnya disesuaikan seberapa banyak anak mau, feses yang keluar dan muntah. Penggantian jumlah Resomal pada jam 4,6,8,10 dengan F75 jika rehidrasi masih dilanjutkan pada saat itu. Monitoring tanda vital, diuresis, frekuensi berak dan muntah, pemberian cairan dievaluasi jika RR dan nadi menjadi cepat, tekanan vena jugularis meningkat, jika anak dengan edem, oedemnya bertambah.
4. Koreksi gangguan elektrolit.
Berikan ekstra Kalium 150-300mg/kgBB/hari, ekstra Mg 0,4-0,6 mmol/kgBB/hari dan rehidrasi cairan rendah garam (Resomal)
5. Mencegah dan mengatasi infeksi.
Antibiotik (bila tidak komplikasi : kotrimoksazol 5 hari, bila ada komplikasi amoksisilin 15 mg/kgBB tiap 8 jam 5 hari. Monitoring komplikasi infeksi (hipoglikemia atau hipotermi)
6. Mulai pemberian makan.
Segera setelah dirawat, untuk mencegah hipoglikemi, hipotermi dan mencukupi kebutuhan energi dan protein. Prinsip pemberian makanan fase stabilisasi yaitu porsi kecil, sering, secara oral atau sonde, energy 100 kkal/kgBB/hari, protein 1-1,5 g/kgBB/hari, cairan 130 ml/kgBB/hari untuk
13 penderita marasmus, marasmik kwashiorkor atau kwashiorkor dengan edem derajat 1,2, jika derajat 3 berikan cairan 100 ml/kgBB/hari.
7. Koreksi kekurangan zat gizi mikro.
Berikan setiap hari minimal 2 minggu suplemen multivitamin, asam folat (5mg hari 1, selanjutnya 1 mg), zinc 2 mg/kgBB/hari, cooper 0,3 mg/kgBB/hari, besi 1-3 Fe elemental/kgBB/hari sesudah 2 minggu perawatan, vitamin A hari 1 (<6 bulan 50.000 IU, 6-12 bulan 100.000 IU, >1 tahun 200.000 IU)
8. Memberikan makanan untuk tumbuh kejar.
Satu minggu perawatan fase rehabilitasi, berikan F100 yang mengandung 100 kkal dan 2,9 g protein/100ml, modifikasi makanan keluarga dengan energi dan protein sebanding, porsi kecil, sering dan padat gizi, cukup minyak dan protein.
9. Memberikan stimulasi untuk tumbuh kembang.
Mainan digunakan sebagai stimulasi, macamnya tergantung kondisi, umur dan perkembangan anak sebelumnya. Diharapkan dapat terjadi stimulasi psikologis, baik mental, motorik dan kognitif.
10. Mempersiapkan untuk tindak lanjut di rumah.
Setelah BB/PB mencapai -1SD dikatakan sembuh, tunjukkan kepada orang tua frekuensi dan jumlah makanan, berikan terapi bermain anak, pastikan pemberian imunisasi boster dan vitamin A tiap 6 bulan.
14 BAB III LAPORAN KASUS I. Identitas pasien Nama : An. R A No. CM : 0-96-74-15 No. Reg : 0115472 Tanggal lahir : 8 Maret 2011
Usia : 3 tahun 8 bulan 11 hari Jenis kelamin : Laki-laki
Alamat : Syiah kuala Desa Lamgugop Tgl masuk : 19 November 2013 Jam : 14.20 Orang tua Ayah Nama : Tn. M Usia : 27 tahun
Alamat : Syiah kuala Desa Lamgugop Pendidikan : Strata-1 Pekerjaan : PNS No. Telp : 081269137686 Ibu Nama : Ny. A Usia : 25 tahun
Alamat : Syiah kuala Desa Lamgugop Pendidikan : SMA
15
II. Anamnesis
(Anamnesis dilakukan secara allo-anamnesis dengan orang tua pasien di ruang rawat Seurune I pada tanggal 19 November 2013)
KU : Mencret
RPS : Pasien datang diantar orang tuanya dengan keluhan mencret. Mencret dialami sejak ±2 minggu yang lalu. Dalam 1 hari os dapat mencret ±5 kali. Banyaknya tidak menentu (paling banyak 20cc tiap kali mencret). Ampas (+) namun lebih banyak air. BAB tidak berbau busuk. BAB berwarna kuning keputihan. Lendir (-), darah (-). Muntah (-). Sesak nafas (-), kejang (-). Menurut orang tuanya anaknya mulai tidak selera makan sejak 1 minggu yang lalu. Pasien juga cengeng.
RPD : Pasien menderita Hirsprung’s Disease dan sudah dioperasi sekitar 3 bulan yang lalu.
RPK : Disangkal
RPO : Obat diare (keluarga tidak ingat namanya) R. Kehamilan : Ibu pasien teratur ANC ke puskesmas
R. Persalinan : Lahir cukup bulan secara pervaginam ditolong bidan. BBL: 2800 gram R. Imunisasi : Ayah pasien tidak ingat riwayat imunisasi pasien
R. Makanan : 0-4 bulan : ASI
4-12 bulan : ASI + susu formula + MPASI 12-24 bln : Susu formula + Bubur tim 2 thn- sekarang : Makanan Keluarga
III. Vital sign
HR : 102x/menit RR : 22x/menit T : 36,6oC
IV. Data Antropometri
16 BB : 7,6 Kg TB : 86 cm LK : 45 cm LiLA : 9 cm V. Status gizi
BB/U : z score < -3 SD : Kesan gizi buruk TB/U : -3 SD < z score < -2 SD : Kesan pendek BB/TB : z score < -3 : Kesan sangat kurus LK/U : -2 SD < z score < +2 SD : Normocephali LiLA : 9 cm : Gizi buruk (merah)
VI. Pemeriksaan fisik
Kesadaran : E4M6V5 (Compos Mentis) Keadaan Umum : Tampak lemas dan sangat kurus Kepala : Normocephali
Rambut : Kemerahan, tipis, kering/ kusam, tidak mudah dicabut Mata : Konj. Palpebra Inferior anemis (-/-), sclera ikterik (-/-), mata
Cekung (-)
Telinga : Normotia, sekret (-) Hidung : NCH (-), sekret (-)
Mulut : Mukosa bibir kering, sianosis (-) Leher : Pembesaran KGB (-)
Thorax I : Simetris, retraksi (-) P : SF Ka = Ki
P : Sonor
A : Ves (+/+), Wh (-/-), Rh (-/-) Cor : BJ I > BJ II, Reguler, Bising (-)
17 Abdomen I : Simetris, distensi (-)
P : Turgor lambat, distensi (-) P : Timpani
A : Peristaltik (+), kesan meningkat
Ekstremitas : Edema (-/-), pucat (-/-), sianosis (-/-), akral hangat, CRT < 3’
Assessment:
Gizi buruk tipe Kwashiorkor
Terapi:
1. IVFD 4:1 4 gtt/I 2. Diet F75 125 ml/3 jam 3. Vit. A 200.000 SI
Kebutuhan cairan : 7600 cc/hari Kebutuhan kalori : 608 - 760 Kkal/hari Kebutuhan protein : 7,6 – 11,4 g/hari
Planning:
1. Cek Darah Rutin dan KGDs
18
FOLLOW UP PASIEN
TGL VITAL SIGN PEMERIKSAAN FISIK TERAPI
20/11/2013 H-1 KU : Mencret N : 128x/i RR : 23x/i T : 36.3O C BB : 7,6 Kg PB : 86 cm
Kepala : Normocephali, rambut hitam kering, distribusi merata, tidak mudah rontok Mata : Mata cekung, konj. Palpebra
inf anemis (-/-), sclera ikterik (-/-)
Telinga : Normotia, sekret (-) Hidung : NCH (-), Sekret (-),
epistaksis (-)
Mulut : Mukosa lembab, sianosis (-) Leher : Pembesaran KGB (-) Thorak :
I : Simetris, Retraksi intercostal (-), Retraksi Supraclavikular (-) P : Simetris, SF ka = SF ki P : Tidak dilakukan
A : ves (+/+), rh (-/-), wh (-/-) Cor : Bj I > BJ II, Reg, Bising
(-) Abd :
I : Simetris
P: Turgor kembali lambat, Nyeri Tekan (-), Hepar, Lien, Ginjal tidak teraba
P: Timpani A: Peristaltik
Extr : Sup : edema /-), pucat (-/-)
Sianosis (-/-)
Inf : edema (-/-), pucat (+/+)
Sianosis (-/-) Ass :GEA + Dehidrasi Ringan-sedang + Gizi buruk tipe marasmus
KPSP (Umur 30 bulan) : Jumlah jawaban “Ya” 5 P IVFD 4:1 20 gtt/i Inj. Ampicilin 200 mg/ 12 jam Diet F75 (130 ml/KgBB/hari) 988mL/hari 125 mL/3 jam Vit A 200.00 SI P/ Ulang KPSP saat berat badan mencapai 10 Kg
21/11/2013 H-2
KU = - N : 120x/i
Kepala : Normocephali, rambut hitam kering, distribusi merata, tidak mudah rontok
IVFD 4:1 20 gtt/i Inj. Ampicilin 200 mg/ 12 jam
19 RR : 24x/i
T : 36.9O C BB : 7,6 Kg PB : 86 cm
Mata : Mata cekung, konj. Palpebra inf anemis (-/-), sclera ikterik (-/-)
Telinga : Normotia, sekret (-) Hidung : NCH (-), Sekret (-),
epistaksis (-)
Mulut : Mukosa lembab, sianosis (-) Leher : Pembesaran KGB (-) Thorak :
I : Simetris, Retraksi intercostal (-), Retraksi Supraclavikular (-) P : Simetris, SF ka = SF ki P : Tidak dilakukan
A : ves (+/+), rh (-/-), wh (-/-) Cor : Bj I > BJ II, Reg, Bising
(-) Abd :
I : Simetris
P: Turgor kembali lambat, Nyeri Tekan (-), Hepar, Lien, Ginjal tidak teraba
P: Timpani A: Peristaltik
Extr : Sup : edema /-), pucat (-/-)
Sianosis (-/-)
Inf : edema (-/-), pucat (+/+)
Sianosis (-/-) Ass : Gizi buruk tipe marasmus
ml/KgBB/hari)
988mL/hari 125 mL/3 jam
P/
Ulang KPSP saat berat badan mencapai 10 Kg 22/11/2013 H-3 KU = - N : 110x/i RR : 22x/i T : 36.5O C BB : 7,7 Kg PB : 86 cm
Kepala : Normocephali, rambut hitam kering, distribusi merata, tidak mudah rontok Mata : Mata cekung, konj. Palpebra
inf anemis (-/-), sclera ikterik (-/-)
Telinga : Normotia, sekret (-) Hidung : NCH (-), Sekret (-),
epistaksis (-)
Mulut : Mukosa lembab, sianosis (-) Leher : Pembesaran KGB (-) Thorak : IVFD 4:1 20 gtt/i Inj. Ampicilin 200 mg/ 12 jam Diet F75 (130 ml/KgBB/hari) 988mL/hari 125 mL/3 jam P/ Ulang KPSP saat berat badan mencapai 10 Kg
20 I : Simetris, Retraksi intercostal (-),
Retraksi Supraclavikular (-) P : Simetris, SF ka = SF ki P : Tidak dilakukan
A : ves (+/+), rh (-/-), wh (-/-) Cor : Bj I > BJ II, Reg, Bising
(-) Abd :
I : Simetris
P: Turgor kembali cepat, Nyeri Tekan (-), Hepar, Lien, Ginjal tidak teraba
P: Timpani A: Peristaltik
Extr : Sup : edema /-), pucat (-/-)
Sianosis (-/-)
Inf : edema (-/-), pucat (+/+)
Sianosis (-/-) Ass : Gizi buruk tipe marasmus 23/11/2013 H4 KU = - N : 119x/i RR : 22x/i T : 36.6O C BB : 7,8 Kg PB : 86 cm
Kepala : Normocephali, rambut hitam kering, distribusi merata, tidak mudah rontok Mata : Mata cekung, konj. Palpebra
inf anemis (-/-), sclera ikterik (-/-)
Telinga : Normotia, sekret (-) Hidung : NCH (-), Sekret (-),
epistaksis (-)
Mulut : Mukosa lembab, sianosis (-) Leher : Pembesaran KGB (-) Thorak :
I : Simetris, Retraksi intercostal (-), Retraksi Supraclavikular (-) P : Simetris, SF ka = SF ki P : Tidak dilakukan
A : ves (+/+), rh (-/-), wh (-/-) Cor : Bj I > BJ II, Reg, Bising
(-) Abd :
I : Simetris
P: Turgor kembali cepat, Nyeri Tekan (-), Hepar, Lien, Ginjal tidak teraba IVFD 4:1 20 gtt/i Inj. Ampicilin 200 mg/ 12 jam Diet F75 (130 ml/KgBB/hari) 988mL/hari 125 mL/3 jam P/ Ulang KPSP saat berat badan mencapai 10 Kg
21 P: Timpani
A: Peristaltik
Extr : Sup : edema /-), pucat (-/-)
Sianosis (-/-)
Inf : edema (-/-), pucat (+/+)
Sianosis (-/-) Ass : Gizi buruk tipe marasmus 24/11/2013 H5 KU = Batuk, demam N : 118x/i RR : 26x/i T : 38.3O C BB : 8 Kg PB : 86 cm
Kepala : Normocephali, rambut hitam kering, distribusi merata, tidak mudah rontok Mata : konj. Palpebra inf anemis (-/-),
sclera ikterik (-/-) Telinga : Normotia, sekret (-) Hidung : NCH (+), Sekret (-),
epistaksis (-)
Mulut : Mukosa lembab, sianosis (-) Leher : Pembesaran KGB (-) Thorak :
I : Simetris, Retraksi intercostal (-), Retraksi Supraclavikular (-) P : Simetris, SF ka = SF ki P : Tidak dilakukan
A : ves (+/+), rh (-/-), wh (-/-) Cor : Bj I > BJ II, Reg, Bising
(-) Abd :
I : Simetris
P: Turgor kembali cepat, Nyeri Tekan (-), Hepar, Lien, Ginjal tidak teraba
P: Timpani A: Peristaltik
Extr : Sup : edema /-), pucat (-/-)
Sianosis (-/-)
Inf : edema (-/-), pucat (+/+)
Sianosis (-/-) Ass : Gizi buruk tipe marasmus
IVFD 4:1 20 gtt/i Inj. Ampicilin 200 mg/ 12 jam Diet F75 (130 ml/KgBB/hari) 988mL/hari 125 mL/3 jam P/ Ulang KPSP saat berat badan mencapai 10 Kg
22
BAB IV ANALISA KASUS
3.1 Penegakan Diagnosis
Diagnosis gizi buruk dapat diketahui melalui gejala klinis, antropometri dan pemeriksaan laboratorium. Gejala klinis gizi buruk berbeda-beda tergantung dari derajat dan lamanya deplesi protein dan energi, umur penderita, modifikasi disebabkan oleh karena adanya kekurangan vitamin dan mineral yang menyertainya. Gejala klinis gizi buruk ringan dan sedang tidak terlalu jelas, yang ditemukan hanya pertumbuhan yang kurang seperti berat badan yang kurang dibandingkan dengan anak yang sehat. Gizi buruk ringan sering ditemukan pada anak-anak dari 9 bulan sampai 2 tahun, akan tetapi dapat dijumpai pula pada anak yang lebih besar. Pertumbuhan yang terganggu dapat dilihat dari pertumbuhan linier mengurang atau terhenti, kenaikan berat badan berkurang, terhenti dan adakalanya beratnya menurun, ukuran lingkar lengan atas menurun, maturasi tulang terlambat, rasio berat terhadap tinggi normal atau menurun, tebal lipat kulit normal atau mengurang, anemia ringan, aktivitas dan perhatian berkurang jika dibandingkan dengan anak sehat, adakalanya dijumpai kelainan kulit dan rambut. Gizi buruk berat memberi gejala yang kadang-kadang berlainan, tergantung dari dietnya, fluktuasi musim, keadaan sanitasi dan kepadatan penduduk9.
Gizi buruk berat dapat dibedakan tipe kwashiorkor, tipe marasmus dan tipe marasmik-kwashiorkor. Tipe kwashiorkor ditandai dengan gejala tampak sangat kurus dan atau edema pada kedua punggung kaki sampai seluruh tubuh, perubahan status mental, rambut tipis kemerahan seperti warna rambut jagung, mudah dicabut tanpa rasa sakit, rontok, wajah membulat dan sembab, pandangan mata sayu, pembesaran hati, kelainan kulit berupa bercak merah muda yang meluas dan berubah warna menjadi coklat kehitaman dan terkelupas, cengeng dan rewel. Tipe marasmus ditandai dengan gejala tampak sangat kurus, wajah seperti orang tua, cengeng, rewel, kulit keriput, perut cekung, rambut tipis, jarang dan kusam, tulang iga tampak jelas, pantat kendur dan keriput. Tipe marasmik kwashiorkor merupakan gabungan beberapa gejala klinik kwashiorkor– marasmus17.
23 Pada pemeriksaan klinis kasus di atas didapatkan tampak sangat kurus, cengeng, rewel, kulit keriput, perut cekung, rambut tipis, jarang dan kusam, tulang iga tampak jelas, pantat kendur dan keriput. Tidak didapatkan edema pada pasien tersebut.
Selain dari pemeriksaan klinis, dapat juga dilakukan penilaian antropometrik. Pengukuran antropometrik lebih ditujukan untuk menemukan gizi buruk ringan dan sedang. Pada pemeriksaan antropometrik, dilakukan pengukuran-pengukuran fisik anak (berat, tinggi, lingkar lengan, dan lain-lain) dan dibandingkan dengan angka standar (anak normal). Untuk anak, terdapat tiga parameter yang biasa digunakan, yaitu berat dibandingkan dengan umur anak, tinggi dibandingkan dengan umur anak dan berat dibandingkan dengan tinggi/ panjang anak. Parameter tersebut lalu dibandingkan dengan tabel standar yang ada.
Berat badan saat masuk anak pada kasus di atas adalah 7,6 Kg. Anak umur 3 tahun 8 bulan harusnya memiliki Berat Badan Ideal sebesar 13 Kg. Artinya pasien hanya memenuhi 58,5% dari Berat Badan Idealnya. Dilihat dari grafik BB/U : Z-Score < -3SD, artinya pasien memiliki kesan gizi buruk.
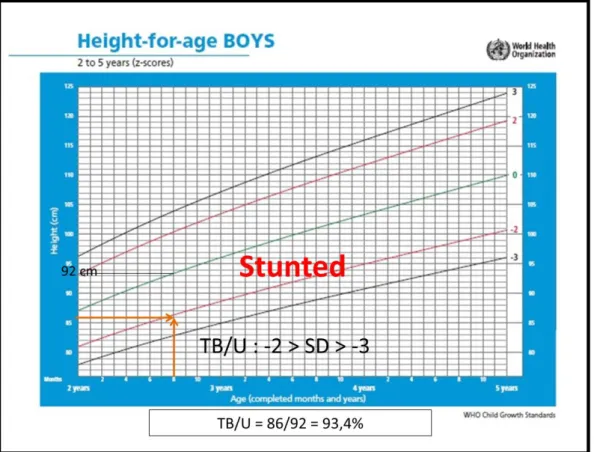
24 Panjang badan pasien pada kasus di atas adalah 86 cm. Anak umur 3 tahun 8 bulan harusnya memiliki tinggi badan sebesar 92 cm. Artinya pasien hanya memenuhi 93,4% dari tinggi badan yang seharusnya. Dilihat dari grafik TB/U : -2 SD > Z-Score > -3SD, artinya pasien memiliki kesan pendek.
Gambar 6. Grafik TB/U
Dinilai dari BB/TB maka pasien memiliki kesan sangat kurus karena BB/TB < -3SD. Seperti yang terlihat pada gambar 7. Didapatkan pula LiLA < 11,5 cm yakni sebesar 9 cm untuk anak 6-59 bulan yang makin mendukung diagnosis gizi buruk.
Cenderung terjadi diagnosis yang berlebihan dari dehidrasi dan estimasi yang berlebihan mengenai derajat keparahannya pada anak dengan gizi buruk. Hal ini disebabkan oleh sulitnya menentukan status dehidrasi secara tepat pada anak dengan gizi buruk, hanya dengan menggunakan gejala klinis saja. Anak gizi buruk dengan diare cair, bila gejala dehidrasi tidak jelas, anggap dehidrasi ringan.4 berdasarkan hal tersebut, maka penulis mendiagnosis kasus diatas dengan GEA + dehidrasi ringan-sedang + Gizi buruk tipe marasmus.
25 Gambar 7. Grafik BB/TB
3.2 Indikasi Rawat
Pada saat ini seiring dengan perkembangan ilmu dan teknologi tatalaksana gizi buruk menunjukkan bahwa kasus ini dapat ditangani dengan dua pendekatan. Gizi buruk dengan komplikasi (anoreksia, pneumonia berat, anemia berat, dehidrasi berat, demam tinggi dan penurunan kesadaran) harus dirawat di rumah sakit, Puskesmas perawatan, Pusat Pemulihan Gizi (PPG) atau Theurapeutic Feeding Center (TFC), sedangkan gizi buruk tanpa komplikasi dapat dilakukakan secara rawat jalan.9
Pada kasus di atas, keluarga pasien menyatakan bahwa anaknya mulai tidak selera makan sejak 1 minngu yang lalu. Artinya, dalam hal ini pasien dengan gizi buruk pada kasus tersebut dirawat karena pasien mengalami tanda-tanda berikut anak terlihat sangat kurus, BB/TB < -3 SD, LiLA < 11,5 cm, serta terdapat komplikasi berupa anoreksia.
26 Gambar 8. Alur pemeriksaan pasien gizi buruk
3.3 Diare
Gizi buruk lebih rentan pada penyakit akibat menurunnya daya tahan tubuh, pertumbuhan dan perkembangan yang tidak optimal, sampai pada kematian yang akan menurunkan kualitas generasi muda mendatang. Hal ini telah membukakan mata kita bahwa anak balita sebagai sumber daya untuk masa depan
27 mempunyai masalah yang sangat besar4. Apalagi penyakit penyerta yang sering pada gizi buruk seperti lingkaran setan, yaitu penyakit-penyakit penyerta justru menambah rendahnya status gizi anak. Penyakit-penyakit penyerta yang sering terjadi adalah Infeksi Saluran Pernafasan Akut (ISPA), diare persisten, cacingan, tuberculosis, malaria dan HIV/AIDS5.
3.4 Pengaruh gizi terhadap perkembangan (KPSP)
Gizi merupakan salah satu faktor penentu utama kualitas sumber daya manusia. Gizi buruk tidak hanya meningkatkan angka kesakitan dan angka kematian tetapi juga menurunkan produktifitas, menghambat pertumbuhan sel-sel otak yang mengakibatkan kebodohan dan keterbelakangan. Berbagai masalah yang timbul akibat gizi buruk antara lain tingginya angka kelahiran bayi dengan Berat Badan Lahir Rendah (BBLR) yang disebabkan jika ibu hamil menderita KEP akan berpengaruh pada gangguan fisik, mental dan kecerdasan anak, juga meningkatkan resiko bayi yang dilahirkan kurang zat besi. Bayi yang kurang zat besi dapat berdampak pada gangguan pertumbuhan sel-sel otak, yang dikemudian hari dapat mengurangi IQ anak. Faktor penyebab gizi buruk dapat berupa penyebab tak langsung seperti kurangnya jumlah dan kualitas makanan yang dikonsumsi, menderita penyakit infeksi, cacat bawaan, menderita penyakit kanker dan penyebab langsung yaitu ketersediaan pangan rumah tangga, perilaku dan pelayanan kesehatan. Sedangkan faktor-faktor lain selain faktor kesehatan, tetapi juga merupakan masalah utama gizi buruk adalah kemiskinan, pendidikan rendah, ketersediaan pangan dan kesempatan kerja. Oleh karena itu, untuk mengatasi gizi buruk dibutuhkan kerjasama lintas sektor.6
Selama perawatan di PPG anak diberi stimulasi tumbuh kembang dengan APE sesuai umur dan kondisi anak mulai dari fase stabilisasi, transisi maupun rehabilitasi, karena anak gizi buruk sering terjadi keterlambatan tumbuh kembang seperti gangguan motorik dan sensorik. Kegiatan ini mengacu padaa Buku Pedoman Pelaksanaan Stimulasi, Deteksi dan Intervensi Dini Tumbuh Kembang Annak di tingkat Pelayanan Kesehatan Dasar
28 3.5 Kriteria sembuh
Bila BB/TB atau BB/PB > -2 SD dan tidak ada gejala klinis dan memenuhi kriteria pulang sebagai berikut:
a. Edema sudah berkurang atau hilang, anak sadar dan aktif b. BB/PB atau BB/TB > -3 SD
c. Komplikasi sudah teratasi
d. Ibu telah mendapat konseling gizi
e. Ada kenaikan BB sekitar 50 g/KgBB/minggu selama 2 minggu berturut-turut
29
DAFTAR PUSTAKA
1. Notoatmodjo, S. Prinsip-Prinsip Dasar Ilmu Kesehatan Masyarakat. Jakarta: Rineka Cipta. 2003.
2. Pudjiadi, S. Ilmu Gizi Klinis Pada Anak. Jakarta: Gaya Baru. 2005.
3. Muller, Michael Krawinkel. Malnutrition and Health in Developing Countries. CMAJ • AUG. 2; 173 (3) 279. CMA Media Inc. or its licensors. 2005.
4. World Health Organisation.Pelayanan Kesehatan Anak di Rumah Sakit. Jakarta: WHO Indonesia ; 2009.
5. Departemen Kesehatan RI Direktorat Jenderal Bina KesehatanMasyarakat Direktorat Bina Gizi Masyarakat. Pedoman Respon Cepat Penanggulanngan Gizi Buruk , 2008.
6. Badan Penelitian dan Pengembangan Kesehatan Kementerian Kesehatan RI. Riset Kesehatan Dasar (RISKESDAS) 2010. Jakarta: Kementerian Kesehatan RI. 2010.
7. Krisnansari, Diah. Nutrisi dan Gizi Buruk. Mandala of Health. Vol.4 (1). Purwokerto, Mandala of Health. 2010.
8. Hartono A. Asuhan Nutrisi Rumah Sakit.Jakarta: EGC; 1997.
9. Kementerian Kesehatan Republik Indonesia. Pedoman Pelayanan Anak Gizi Buruk. Jakarta. Kementerian Kesehatan Republik Indonesia. 2011. 10. Almatsier S. Prinsip Dasar Ilmu Gizi. Jakarta: Gramedia Pustaka Utama;
2001.
11. Kementerian Kesehatan RI. Standar Antropometri Penilaian Status Gizi Anak.Jakarta: Direktorat Bina Gizi. 2011.
12. Paryanto E.Gizi Dalam Masa Tumbuh Kembang.Jakarta:EGC;1997. 13. Departemen Kesehatan RI. Pemantauan Pertumbuhan Balita. Jakarta:
Direktorat Gizi Departemen Kesehatan RI;2002.
14. Kliegman R.Nelson Textbook of Pediatrics. USA: Saunders Elsevier;2007. 15. Staf Pengajar Ilmu Kesehatan Anak FK Universitas Indonesia.Buku
Kuliah Ilmu Kesehatan Anak.Jakarta:Infomedika;2007.
16. Walker,Allan.Pediatric Gastrointertinal Disease.USA:DC Decker;2004. 17. Solihin Pudjiadi. Ilmu Gizi Klinis Pada Anak. Edisi keempat. 2000. FKUI.
30 18.
19. Notoatmodjo, S. 2003. Prinsip-Prinsip Dasar Ilmu Kesehatan Masyarakat.Jakarta: Rineka Cipta.
20. Pudjiadi, S. 2005. Ilmu Gizi Klinis Pada Anak. Jakarta: Gaya Baru. 21. Kementerian Kesehatan RI. 2011. Standar Antropometri Penilaian Status
Gizi Anak.Jakarta: Direktorat Bina Gizi.
22. Kumar, S. 2007. Global Database on Child Growth and Malnutrition [Internet]. 2007 [cited 2011 Desember 14]. Available from: http://Who.int//nutgrowthdb
23. Tropical Medicine Central Resource. 2008. Kwashiorkor (Protein – Calorie Malnutrition) [Internet]. [cited 2011 Desember 14]. Available from: http://tmcr.Usuhs.mil/tmcr/chapter16/Kwashiorkor.htm
24. Sekretariat Jenderal Kementerian Kesehatan RI. 2011. Anak dengan Gizi Baik Menjadi Aset dan Investasi Bangsa di Masa Depan[Internet]. [cited
2011 Desember 14]. Available from:
http://www.depkes.go.id/index.php/berita/press-release/1346-anak-dengan-gizi-baik-menjadi-aset-dan-investasi-bangsa-di-masa-depan.html 25. RISKESDAS. 2010.
26. Sudaryat S, Soetjiningsih.2000. Pedoman Diagnosis dan Terapi Ilmu Kesehatan Anak RSUP Sanglah.Denpasar: SMF Ilmu Kesehatan Anak FK Unud Denpasar.
27. World Health Organisation.Pelayanan Kesehatan Anak di Rumah Sakit. Jakarta: WHO Indonesia ; 2009.
28. Kusriadi.Analisis Faktor Risiko Yang Mempengaruhi Kejadian Kurang Gizi Pada Anak Balita Di Provinsi Nusa Tenggara Barat (NTB)[karya tulis ilmiah].Bogor: Institut Pertanian Bogor; 2010.
29. Anwar K,Juffrie M,Julia M.Faktor Risiko Kejadian Gizi Buruk di Kabupaten Lombok Timur, Propinsi Nusa Tenggara Barat.Jurnal Gizi Klinik Indonesia [Internet].2005[cited 2011 Desember 14]:2(3):81-85.Available from:http://ijcn.or.id/v2/content/view/33/40/
30. Effendi.Dasar-Dasar Keperawatan Kesehatan Masyarakat. Jakarta: EGC; 1998.
31. Hidayat AAA.Pengantar Ilmu Kesehatan Anak untuk Pendidikan Kebidanan.Jakarta:Salemba Medika;2008.
31
32. Razak AA,Gunawan IMA,Budiningsari RD. Pola Asuh Ibu Sebagai Faktor Risiko Kejadian Kurang Energi Protein (KEP) Pada Anak Balita.Jurnal Gizi Klinik Indonesia[Internet].2009[cited 2011 Desember 14]:6(2):95-103.
Available
from:http://www.i-lib.ugm.ac.id/jurnal/download.php?dataId=10761
33. Kosim, Sholeh M.Buku Ajar Neonatologi Edisi I.Jakarta: Badan Penerbit IDAI;2008.
34. Supartini Y.Buku Ajar Konsep Dasar Keperawatan Anak.Jakarta:EGC; 2002.
35. Mexitalia M. Air Susu Ibu dan Menyusui. Dalam: Sjarif DR, Lestari ED, Mexitalia M, Nasar SS, penyunting. Buku Ajar Nutrisi Pediatrik dan Penyakit Metabolik. Edisi ke-1.Jakarta: IDAI;2011. hal. 77-95.
36. Hartono A. Asuhan Nutrisi Rumah Sakit.Jakarta: EGC; 1997.
37. Wahyuni S, Julia M, Budiningsari D. Pengukuran Status Gizi Pasien Anak Menggunakan Metode SGNA Sebagai Prediktor Lama Rawat Inap, Status Pulang dan Kejadian Malnutrisi di Rumah Sakit.Jurnal Gizi Klinik Indonesia [Internet].2005 [cited 2012 Mei 25]: 2(1): 80-84. Available from: http://dc183.4shared.com/doc/gV1MYaob/preview
38. Lada C, Aspatria U, Jutomo L. Kajian Jenis-Jenis Penyakit Infeksi dan Lamanya Perawatan Bagi Balita Penderita Gizi Buruk di Panti Rawat Gizi Panite Kabupaten Timor Tengah Selatan.Jurnal Gizi Klinik Indonesia [Internet].2007 [cited 2012 Mei 25]: 2(2): 1-5. Available from: http://isjd.pdii.lipi.go.id/admin/jurnal/1109819_2085-9341.pdf
39. Almatsier S. Prinsip Dasar Ilmu Gizi. Jakarta: Gramedia Pustaka Utama; 2001.
40. Paryanto E.Gizi Dalam Masa Tumbuh Kembang.Jakarta:EGC;1997.
41. Soendjojo RD,Sritje H,Mien S.Menstimulasi Anak 0-1 Tahun.Jakarta:PT Elexmedia Komputindo.2000.
42. Departemen Kesehatan RI.Pemantauan Pertumbuhan Balita. Jakarta: Direktorat Gizi Departemen Kesehatan RI;2002.
43. Kliegman R.Nelson Textbook of Pediatrics. USA: Saunders Elsevier;2007.
44. Staf Pengajar Ilmu Kesehatan Anak FK Universitas Indonesia.Buku Kuliah Ilmu Kesehatan Anak.Jakarta:Infomedika;2007.
45. Walker,Allan.Pediatric Gastrointertinal Disease.USA:DC Decker;2004.
46. Dini L.Konsumsi Pangan Tingkat Rumah Tangga Sebelum dan Selama Krisis Ekonomi.Jakarta:PT Gramedia Pustaka;2000.
32
47. Soekirman.Ilmu Gizi dan Aplikasinya untuk Keluarga dan Masyarakat.Jakarta:EGC;2000.