BAB III
METODE PENELITIAN
III.1. TEMPAT DAN WAKTU
Penelitian dilakukan di Departemen Neurologi FK-USU / RSUP H.
Adam Malik Medan dari tanggal 22 Oktober 2015-12 Januari 2016
III.2. SUBJEK PENELITIAN
Subjek penelitian diambil dari populasi penderita rumah sakit.
Penentuan subjek penelitian dilakukan menurut metode consecutive
sampling.
III.2.1. Populasi Sasaran
Semua penderita stroke dan bukan stroke yang ditegakkan dengan
anamnesis, pemeriksaan fisik, dan pemeriksaan CT-Scan kepala.
III.2.2. Populasi Terjangkau
Semua penderita stroke dan bukan stroke yang berobat jalan di
poliklinik neurologi dan yang dirawat di ruang rawat inap FK USU/ RSUP
H. Adam Malik Medan.
III.2.3. Besar Sampel
n1=n2 ≥
Dimana :
= deviat baku alpha, untuk = 0,05 maka nilai baku normalnya
= deviat baku alpha, untuk β = 0,20 maka nilai baku normalnya 0,842.
= proporsi kejadian faktor risiko pada pasien stroke = 0,66 (66%)
(Sorganvi dkk, 2014).
= proporsi kejadian faktor risiko pada pasien bukan stroke = 0,46 (46%)
= beda proporsi yang bermakna ditetapkan sebesar = 0,20
Sehingga,
n1=n2 ≥
Maka sampel minimal untuk masing-masing kelompok sebanyak 95 orang
(Lemeshow dkk, 1990).
III.2.4. Kriteria Inklusi III.2.4.1. Penderita Stroke
1. Usia ≥ 30 tahun.
2. Semua penderita stroke berobat di poliklinik neurologi dan di ruang
rawat inap RSUP H. Adam Malik Medan.
3. Memberikan persetujuan ikut serta dalam penelitian ini.
III.2.4.2. Penderita Bukan Stroke 1. Usia ≥ 30 tahun.
2. Semua penderita yang bukan stroke berobat di poliklinik dan di
53
III.2.5. Kriteria Eksklusi III.2.5.1. Penderita Stroke
1. Penderita stroke yang tidak dikonfirmasi dengan pemeriksaan CT
scan kepala.
2. Penderita yang tidak memiliki faktor risiko hipertensi, dislipidemia,
merokok, asam urat, obesitas, diabetes mellitus, dan riwayat stroke
dalam keluarga.
III.2.5.2. Penderita Bukan Stroke
1. Penderita yang tidak memiliki faktor risiko hipertensi, dislipidemia,
merokok, asam urat, obesitas, diabetes mellitus, dan riwayat stroke
dalam keluarga.
III.3. BATASAN OPERASIONAL
1. Stroke adalah suatu episode disfungsi neurologi akut
disebabkan oleh iskemia atau perdarahan berlangsung ≥24 jam atau meninggal tetapi tidak memiliki bukti yang cukup untuk
diklasifikasikan (Sacco dkk, 2013).
2. Stroke berulang adalah peristiwa serebrovaskular baru yang
terjadi setelah stabilisasi stroke sebelumnya (Demerci dkk,
2010).
3. Bukan Stroke adalah penderita yang tidak mengalami stroke
yang di sepadankan umur dan jenis kelamin dengan penderita
stroke.
4. Transient Ischemic Attacts adalah disfungsi neurologi fokal
neurologi yang menetap (Sacco dkk, 2013).
5. Hipertensi adalah terjadi peningkatan rata-rata dua atau lebih
tekanan darah yang menetap di atas batas normal yang disepakati, yaitu Tekanan Darah Diastolik (TDD) ≥ 90 mmHg atau Tekanan Darah Sistolik (TDS) ≥ 140 mmHg (Chobanian
dkk, 2004) dan terdapat riwayat mengkonsumsi obat anti
hipertensi.
6. Dislipidemia adalah kelainan fraksi lipid yang utama adalah
kenaikan kadar kolesterol total, kolesterol Low Density
Lipoprotein (LDL), trigliserida, serta penurunan kadar kolesterol
High Density Lipoprotein (HDL) (Jellinger dkk, 2012).
Dengan kriteria penurunan kadar kolesterol HDL ≤ 40 mg/dl, peningkatan kadar kolesterol LDL ≥ 100 mg/dl, peningkatan kadar kolesterol total ≥ 200 mg/dl, peningkatan kadar trigliserida ≥ 150 mg/dl (Grundy, 2002) dan terdapat riwayat
mengkonsumsi obat dislipidemia.
7. Merokok adalah menghisap rokok, dimana rokok merupakan
salah satu produk tembakau yang dimaksudkan untuk dibakar
dan dihisap dan/atau dihirup asapnya, termasuk rokok kretek,
rokok putih, cerutu atau bentuk lainnya yang dihasilkan dari
tanaman nicotiana tabacum, nicotiana rustica, dan spesies
55
tar, dengan atau tanpa bahan tambahan (Peraturan Pemerintah
Republik Indonesia, 2012).
8. Asam urat adalah produk akhir degradasi nukleotida purin,
yang diproduksi melalui metabolisme purin, dimana konsentrasi
intraseluler dari 5-phosphoribosyl-1-pyrophosphate (PRPP)
menjadi determinan mayor biosintesis asam urat (Fauci dkk,
2009). Kadarnya normal bila dalam rentang 2,5-8 mg/dl pada
pria dan 1,5-6,0 mg/dl pada wanita (Kratz dkk, 2004). Belum
ada kadar yang diterima secara universal, namun biasanya
didefinisikan sebagai hiperurisemia bila kadar asam urat > 6,8
mg/dL (Kim dkk, 2009).
9. Diabetes Melitus adalah penderita dengan keluhan klasik DM
yang berupa : poliuria, polidipsia, polifagia, penurunan berat
badan yang tidak dapat dijelaskan sebabnya dan pemeriksaan kadar glukosa plasma sewaktu ≥ 200 mg/dL, kadar glukosa plasma puasa ≥ 126 mg / dL, HbA1c ≥ 6,5 % (Suyono dkk,
2011) dan terdapat riwayat mengkonsumsi obat anti diabetes.
10. Obesitas adalah apabila penderita dengan Indeks Massa Tubuh (IMT) ≥ 30 kg/m2 (Wadden dkk, 2002).
11. Riwayat stroke dalam keluarga adalah jika terjadinya stroke
akut pada satu atau lebih kerabat pertama (ibu, ayah, atau
saudara kandung), dua atau lebih kerabat kedua (bibi, paman,
lama berdasarkan anamnesis (Mvundura dkk, 2010).
III.4. RANCANGAN PENELITIAN
Penelitian ini bersifat deskriptif analitik dengan metode
pengumpulan data secara kasus kontrol dengan sumber data primer
diperoleh dari semua penderita stroke dan bukan stroke yang dirawat di
ruang rawat inap dan berobat jalan di poliklinik neurologi RSUP H. Adam
Malik Medan.
III.5. PELAKSANAAN PENELITIAN III.5.1. Instrumen
Computed Tomography (CT) scan kepala : CT scan yang
digunakan adalah X- Ray CT System, merk Hitachi seri W 450.
Pemeriksaan kadar profil lipid diukur dengan menggunakan alat
Cobas 6000.
Pengukuran kadar gula darah dengan alat Cobas 6000
Pengukuran kadar asam urat dengan menggunakan alat Cobas
6000
III.5.2. Pengambilan Sampel
Semua penderita stroke dan bukan stroke yang sudah di matching
(usia dan jenis kelamin) yang datang berobat ke poliklinik neurologi dan
masuk ke ruang rawat inap RSUP. H.Adam Malik Medan telah ditegakkan
dengan anamnesis, pemeriksaan neurologi dan pemeriksaan CT scan
kepala (bagi pasien dengan kelompok stroke) yang di ambil secara
57
darah vena ± 5 ml setelah berpuasa selama lebih kurang 8 jam. Darah
kemudian dikirim ke laboratorium Patologi Klinik RSUP.H.Adam Malik
untuk dilakukan pemeriksaan kolesterol total, kolesterol LDL, trigliserida,
kolesterol HDL, gula darah puasa, gula darah 2 jam post pandrial, HbA1c,
asam urat dan dilakukan pengukuran Indeks Massa Tubuh (IMT) ≥ 30 kg/m2.
Pengukuran tekanan darah dilakukan dengan menggunakan
tensimeter sfigmomanometer, yaitu melingkarkan manset pada lengan
kanan 1.5 cm (centimeter) di atas fossa kubiti anterior, kemudian tekanan
tensimeter dinaikkan sambil meraba denyut arteri radialis sampai kira-kira
20 mmHg di atas tekanan sistolik, kemudian tekanan diturunkan
perlahan-lahan sambil meletakkan stetoskop pada fossa kubiti anterior di atas arteri
brakialis, dengan menggunakan stetoskop.
III.5.3. Kerangka Operasional
Pasien yang datang ke RSUP H. Adam Malik, berobat jalan di poliklinik neurologi dan yang dirawat di ruang rawat inap
Anamnesis Pemeriksaan Fisik Pemeriksaan Penunjang
Stroke Bukan Stroke
Kriteria Inklusi Kriteria Eksklusi
a) Variabel Bebas : Hipertensi, dislipidemia, merokok, asam urat,
diabetes melitus, obesitas, riwayat stroke dalam keluarga.
b) Variabel Terikat : Kejadian stroke.
III.5.5. Analisa Statistik
Data hasil penelitian akan dianalisa secara statistik dengan
bantuan program computer Windows SPSS (Statistical Product and
Science Service). Analisa dan penyajian data dilakukan sebagai berikut :
1. Untuk melihat karakteristik demografi penderita stroke terhadap
faktor risiko hipertensi, dislipidemia, merokok, asam urat, obesitas,
diabetes melitus, dan riwayat stroke dalam keluarga di RSUP H.
Adam Malik Medan digunakan analisis deskriptif.
2. Untuk mengetahui besar risiko hipertensi terhadap kejadian stroke
di RSUP H. Adam Malik Medan digunakan uji regresi logistik.
3. Untuk mengetahui besar risiko dislipidemia terhadap kejadian
stroke di RSUP H. Adam Malik Medan digunakan uji regresi logistik.
4. Untuk mengetahui besar risiko merokok terhadap kejadian stroke di
RSUP H. Adam Malik Medan digunakan uji regresi logistik.
5. Untuk mengetahui besar risiko asam urat, terhadap kejadian stroke
di RSUP H. Adam Malik Medan digunakan uji regresi logistik.
6. Untuk mengetahui besar risiko diabetes melitus terhadap kejadian
stroke di RSUP H. Adam Malik Medan digunakan uji regresi logistik.
7. Untuk mengetahui besar risiko obesitas terhadap kejadian stroke di
59
8. Untuk mengetahui besar risiko antara riwayat stroke dalam
keluarga terhadap kejadian stroke di RSUP H. Adam Malik Medan
digunakan uji regresi logistik.
III.5.6. Jadwal Penelitian
Penelitian dilakukan pada tanggal 22 Oktober 2015-12 Januari 2016
atau sampai jumlah sampel sudah mencapai besar sampel. Dan jika
jumlah sampel belum terpenuhi dalam rentang waktu tersebut, penelitian
dilanjutkan sampai jumlah sampel terpenuhi sesuai dengan rumus
sampel.
Persiapan : 22 Oktober 2015s/d 10 November 2015
Pengumpulan data : 11 November 2015s/d 11 Desember 2015
Analisis data : 12 Desember 2015 s/d 22 Desember 2016
Penyusunan laporan : 23 Desember 2015 s/d 11 Januari 2016
Penyajian laporan : 12 Januari 2016.
III.5.7. Biaya Penelitian
Biaya pemeriksaan profil lipid 200 x @ Rp 150.000 : Rp 30.000.000
Biaya pemeriksaan gula darah 200 x @ 141.500 : Rp 28.300.000
Biaya pemeriksaan asam urat 200 x @ 23.500 : Rp 4.700.000
Biaya CT scan kepala 100 x @ Rp. 465.000 : Rp. 46.500.000
Biaya pencetakan lembaran pengumpulan data : Rp 100.000
Biaya penulisan laporan penelitian : Rp 500.000
1. Qarina El-Harizah Peneliti Utama
2. dr. Darlan Djali Chan, Sp.S Pembimbing I
BAB IV
HASIL PENELITIAN DAN PEMBAHASAN
IV.1. HASIL PENELITIAN
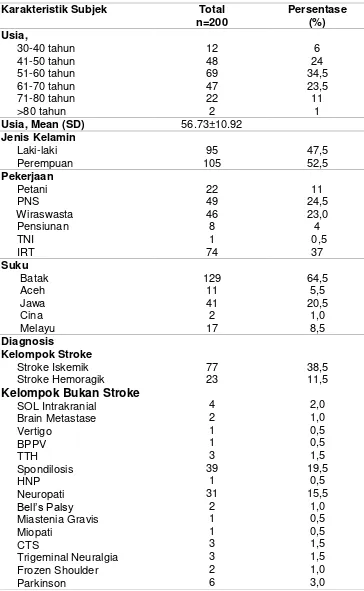
IV.1.1. Karakteristik Demografik Dan Diagnosis Subyek Penelitian Dari keseluruhan pasien stroke dan bukan stroke yang ditegakkan
dengan anamnesis, pemeriksaan fisik, dan pemeriksaan CT scan kepala
yang berobat jalan di poliklinik neurologi dan yang dirawat di ruang rawat
inap FK USU/ RSUP H. Adam Malik Medan pada periode Desember 2015
sampai April 2016, terdapat 200 subjek penelitian, terdiri dari 100 orang
kelompok stroke dan 100 orang kelompok bukan stroke yang memenuhi
kriteria inklusi dan eksklusi sehingga diikutsertakan dalam penelitian.
Pada pasien yang diikutsertakan dalam penelitian terdiri dari 95
orang (47,5%) laki-laki dan 105 orang (52,5%) perempuan. Usia termuda
adalah 30 tahun, usia tertua 86 tahun, dengan rerata usia adalah
56,73±10,92 tahun. Subjek penelitian paling banyak pada rentang usia
51-60 tahun sebanyak 69 orang (34,5%), sedangkan usia 30-40 tahun 12
orang (6,0%), 41-50 tahun 48 orang (24,0%), 61-70 tahun 47 orang
(23,5%), 71-80 tahun 22 orang (11,0%), dan >80 tahun 2 orang (1%).
Pekerjaan dari total 200 orang pasien yang diteliti adalah 74 orang
(37,0%) Ibu Rumah Tangga (IRT), 49 orang (24,5%) Pegawai Negeri Sipil
(PNS), 46 orang (23,0%) wiraswasta, 22 orang (9,1%) petani, 8 orang
Indonesia (TNI). Suku bangsa terbanyak pasien yang diteliti adalah Batak
sebanyak 129 orang (64,5%). Selebihnya, 41 orang (20,5%) Jawa, 11
orang (5,5%) Aceh, 17 orang (8,5%) suku Melayu, dan sisanya 2 orang
(1,0%) suku Cina.
Berdasarkan diagnosis utama pasien kelompok stroke adalah
stroke iskemik berjumlah 77 orang (38,5%) dan stroke hemoragik 23
orang (11,5%), sedangkan pada kelompok bukan stroke terdiri dari
spondilosis 39 orang (19,5%), neuropati 31 orang (15,5%), parkinson 6
orang (3,0%), SOL (Space Occupaying Lesion) intrakranial 4 orang
(2,0%), Tension Type Headache (TTH), Carpal Tunnel Syndrome (CTS),
dan trigeminal neuralgia masing-masing 3 orang (1,5%), Brain metastase,
Bell’s palsy, Frozen shoulder 2 orang (1,0%), vertigo, Benign Paroxismal
Positional Vertigo (BPPV), Hernia Nucleus Pulposus (HNP), miastenia
63
Tabel 7. Karakteristik Demografi Subjek Penelitian
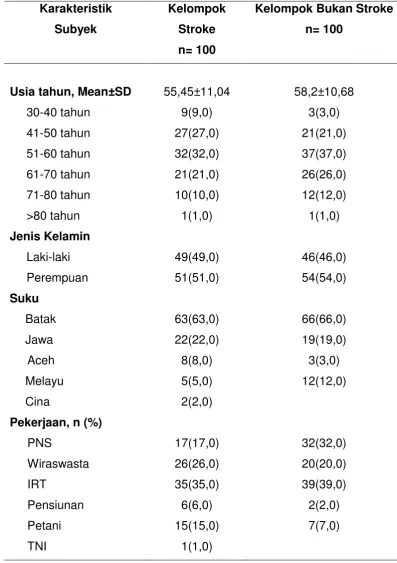
IV.1.1.1. Subjek Penelitian Stroke dan Bukan Stroke
Berdasarkan hasil penelitian dari seluruh penderita yang berobat
jalan di poliklinik neurologi dan yang dirawat di ruang rawat inap FK USU/
RSUP H. Adam Malik Medan didapatkan 100 pasien dengan stroke dan
100 pasien bukan stroke yang memenuhi kriteria inklusi.
Data karakteristik demografi menunjukkan, sebanyak 100 pasien
stroke dengan kelompok umur memiliki rentang usia rata-rata sebesar
55,45±11,04, sedangkan 100 pasien bukan stroke sebanyak 58,2±10,68.
Jenis kelamin perempuan pada kelompok stroke sebanyak 51
orang (51%) dan kelompok bukan stroke sebanyak 54 orang (54%),
sedangkan jenis kelamin laki-laki sebanyak 49 orang (49%) pada
kelompok stroke dan 46 orang (46%) pada kelompok bukan stroke. Suku
terbanyak pada kelompok bukan stroke adalah suku Batak sebanyak 66
orang (66%), sedangkan kelompok stroke tidak berbeda jauh sebanyak 63
orang (63%). Pekerjaan pada kelompok stroke dan bukan stroke
terbanyak adalah Ibu Rumah Tangga (IRT) masing-masing sebanyak 35
orang (35%) dan 39 orang (39%). Untuk lebih jelasnya dapat dilihat pada
65
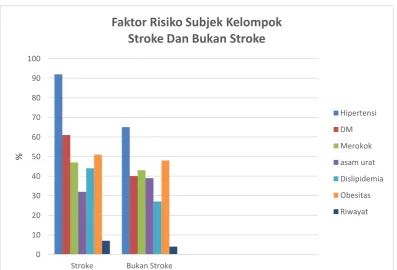
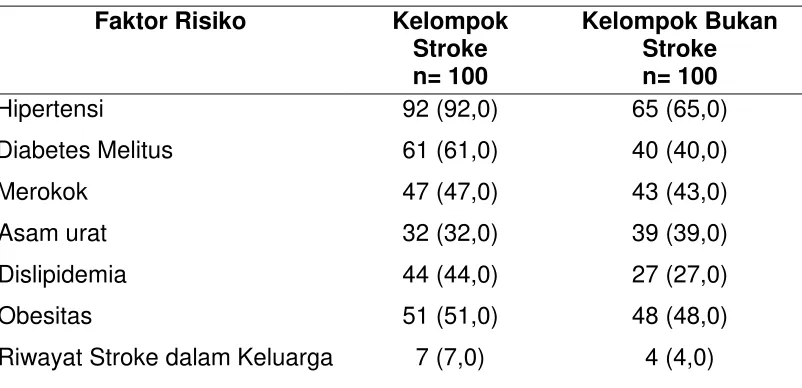
Kemudian, tabel 9 di bawah ini menunjukkan distribusi frekuensi
terbanyak pada pasien stroke, yaitu faktor risiko hipertensi 92 orang
(92%). Faktor risiko lain pada kelompok stroke adalah diabetes melitus
sebanyak 61 orang (61%), merokok 47 orang (47%), asam urat 32 orang
(32%), dislipidemia 44 orang (44%), obesitas sebanyak 51 orang (51%),
dan. Sedangkan faktor risiko riwayat stroke dalam keluarga hanya
sebanyak 7 orang (7%).
Pada kelompok bukan stroke yang memiliki faktor risiko hipertensi
65 orang (65%), diabetes melitus sebanyak 40 orang (40%), merokok
sebanyak 43 orang (43%), asam urat 39 orang (39%), dislipidemia 27
orang (27%), obesitas 48 orang (48%), riwayat stroke dalam keluarga 4
orang (4%).
Gambar 5. Faktor Risiko Subjek Kelompok Stroke Dan Bukan Stroke 0
10 20 30 40 50 60 70 80 90 100
Stroke Bukan Stroke
%
Faktor Risiko Subjek Kelompok
Stroke Dan Bukan Stroke
67
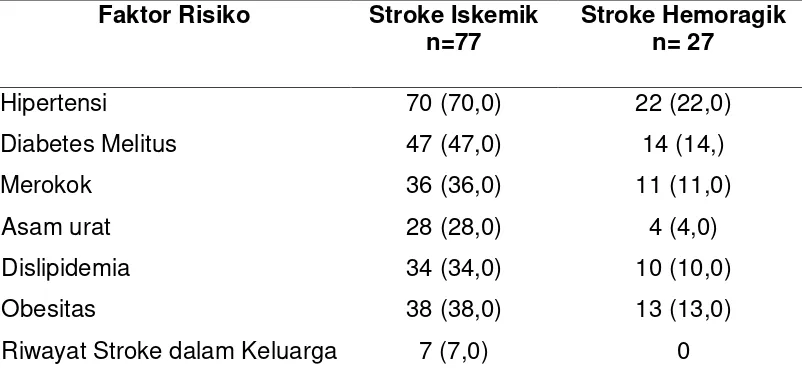
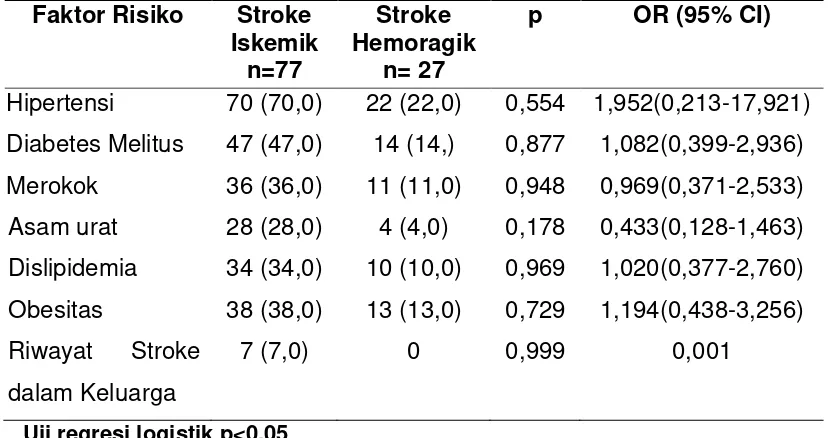
Tabel 9. Faktor Risiko Subjek Kelompok Stroke Dan Bukan Stroke.
Faktor Risiko Kelompok
Tabel 10 menunjukkan distribusi frekuensi terbanyak pada pasien
stroke iskemik, yaitu faktor risiko hipertensi 70 orang (70%). Faktor risiko
lain adalah diabetes melitus sebanyak 47 orang (47%), merokok 36 orang
(36%), asam urat 28 orang (28%), dislipidemia 34 orang (34%), obesitas
sebanyak 38 orang (38%), dan riwayat stroke dalam keluarga hanya
sebanyak 7 orang (7%).
Pada kelompok stroke hemoragik yang memiliki faktor risiko
hipertensi 22 orang (22%), diabetes melitus sebanyak 14 orang (14%),
merokok sebanyak 11 orang (11%), asam urat 4 orang (4%), dislipidemia
Tabel 10. Faktor Risiko Subjek Stroke Iskemik Dan Stroke Hemoragik Faktor Risiko Stroke Iskemik
n=77
IV.1.2. Besar Risiko Hipertensi, Diabetes Melitus, Merokok, Asam urat, Dislipidemia, Obesitas, Dan Riwayat Stroke Dalam Keluarga Terhadap Kejadian Stroke
Hasil analisa statistik menggunakan uji regresi logistik menunjukkan
hipertensi menunjukkan besar risiko kejadian stroke yang bermakna
dengan nilai (OR=6,192; CI 95% 2.697-14.217).
Tabel 11. Besar risiko hipertensi terhadap kejadian stroke Stroke
Hasil uji regresi logistik diabetes melitus menunjukkan besar risiko
kejadian stroke yang bermakna dengan nilai (OR=2,346; CI 95%
69
Tabel 12. Besar risiko diabetes melitus terhadap kejadian stroke Stroke
YA TIDAK p OR (95% CI)
DM n % N %
YA 61 61,0% 40 40,0% 0,003 2,346 (1,331-4,136) TIDAK 39 39,0% 60 60,0%
Total 100 100 % 100 100 %
Uji regresi logistikp<0,05
Hasil uji regresi logistik faktor risiko merokok menunjukkan besar
risiko kejadian stroke yang tidak bermakna dengan nilai (OR=1,176; CI
95% 0,673-2,053).
Tabel 13. Besar risiko merokok terhadap kejadian stroke Stroke
YA TIDAK p OR (95% CI)
Merokok n % N %
YA 47 47,0% 43 43,0% 0,570 1,176(0,673-2,053) TIDAK 53 53,0% 57 57,0%
Total 100 100 % 100 100 %
Uji regresi logistikp<0,05
Hasil uji regresi logistik faktor risiko asam urat terhadap kejadian
stroke menunjukkan besar risiko kejadian stroke yang tidak bermakna
dengan nilai (OR=0,736; CI 95% 0,412-1,316).
Tabel 14. Besar risiko asam urat terhadap kejadian stroke Stroke
YA TIDAK p OR (95% CI)
Asam urat n % n %
YA 32 32,0% 39 39,0% 0,302 0,736(0,412-1,316) TIDAK 68 68,0% 61 61,0%
Total 100 100% 100 100%
Hasil uji regresi logistik faktor risiko dislipidemia terhadap kejadian
stroke menunjukkan besar risiko kejadian stroke yang bermakna dengan
nilai (OR=2,124; CI 95% 1,175-3,841).
Tabel 15. Besar risiko dislipidemia terhadap kejadian stroke Stroke
YA TIDAK p OR (95% CI)
Dislipide mia
n % n %
YA 44 44,0% 27 27,0% 0,013 2,124(1,175-3,841) TIDAK 56 56,0% 73 73,0%
Total 100 100 % 100 100 %
Uji regresi logistikp<0,05
Hasil uji regresi logistik faktor risiko obesitas terhadap kejadian
stroke menunjukkan besar risiko kejadian stroke yang tidak bermakna
dengan nilai (OR=1,128; CI 95% 0,648-1,963).
Tabel 16. Besar risiko obesitas terhadap kejadian stroke Stroke
YA TIDAK p OR (95% CI)
Obesitas n % n %
YA 51 51,0% 48 48,0% 0,671 1,128(0,648-1,963) TIDAK 49 49,0% 52 52,0%
Total 100 100 % 100 100 %
Uji regresi logistikp<0,05
Hasil uji regresi logistik faktor risiko riwayat stroke dalam keluarga
menunjukkan besar risiko kejadian stroke yang tidak bermakna dengan
71
Faktor risiko hipertensi, diabetes melitus, merokok, asam urat,
dislipidemia, obesitas, dan riwayat stroke dalam keluarga memiliki risko
terjadinya stroke iskemik lebih besar daripada kejadian stroke hemoragik
tetapi hal ini tidak signifikan (tabel 18).
IV.2. PEMBAHASAN
Penelitian ini bersifat deskriptif analitik dengan metode
pengumpulan data secara kasus kontrol dengan sumber data primer
diperoleh dari semua penderita stroke dan bukan stroke yang dirawat di
ruang rawat inap dan berobat jalan di poliklinik neurologi RSUP H. Adam
Malik Medan dengan tujuan untuk mengetahui besar faktor risiko
hipertensi, dislipidemia, merokok, asam urat, obesitas, diabetes melitus,
dan riwayat stroke dalam keluarga pada penderita stroke.
Pada penelitian ini subjek penelitian adalah sebanyak 200 orang
yang terbagi atas 2 kelompok yaitu 100 orang subjek kelompok penderita
stroke dan 100 orang subjek kelompok penderita bukan stroke yang
memiliki faktor risiko hipertensi, dislipidemia, merokok, asam urat,
obesitas, diabetes melitus, dan riwayat stroke dalam keluarga.
IV.2.1 Karakteristik Subjek Penelitian
Rerata usia subjek penelitian kelompok stroke adalah 55,45±11,04
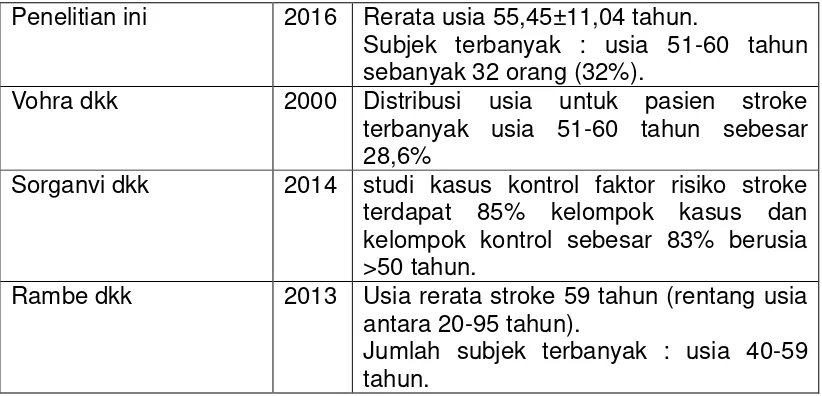
tahun dengan jumlah subjek terbanyak pada kelompok usia 51-60 tahun
sebanyak 32 orang (32%). Menurut Vohra dkk (2000) distribusi usia untuk
pasien stroke terbanyak usia 51-60 tahun sebesar 28,6%. Penelitian
Sorganvi dkk (2014) dalam studi kasus kontrol faktor risiko stroke terdapat
85% kelompok kasus dan kelompok kontrol sebesar 83% berusia >50%.
Usia rerata stroke dari penelitian Rambe dkk tahun 2013 adalah 59 tahun
(rentang usia antara 20-95 tahun), dan jumlah subjek terbanyak pada usia
73
Efek kumulatif penuaan pada sistem kardiovaskular dan
perkembangan secara progresif faktor risiko stroke selama jangka waktu
teretentu meningkatkan risiko stroke iskemik dan perdarahan
intraserebral. Risiko stroke iskemik dan perdarahan intraserebral
meningkat dua kali lipat setelah umur 55 tahun (Goldstein dkk, 2011).
Selain itu hubungan antara penuaan dan plastisitas pada hewan coba
diselidiki ulang dan ditemukan hubungan dimana terjadi penurunan
angiogenesis dan buruknya perbaikan defisit neurologi setelah stroke
(Durukan dan Tatlisumak, 2009).
Tabel 19. Insidensi Stroke Berdasarkan Usia
Penelitian ini 2016 Rerata usia 55,45±11,04 tahun.
Subjek terbanyak : usia 51-60 tahun sebanyak 32 orang (32%).
Vohra dkk 2000 Distribusi usia untuk pasien stroke terbanyak usia 51-60 tahun sebesar 28,6%
Sorganvi dkk 2014 studi kasus kontrol faktor risiko stroke terdapat 85% kelompok kasus dan kelompok kontrol sebesar 83% berusia >50 tahun.
Rambe dkk 2013 Usia rerata stroke 59 tahun (rentang usia antara 20-95 tahun).
Jumlah subjek terbanyak : usia 40-59 tahun.
Pada penelitian ini jenis kelamin terbanyak pada kelompok
penderita stroke adalah perempuan yaitu 51 orang (51%). Studi dari
Demerci dkk (2010) ditemukan 330 orang dari 631 pasien adalah
perempuan (52,3%) dan 301 pasien adalah laki-laki. Menurut Goldstein
umumnya 1 dari 6 perempuan meninggal karena stroke, dibandingkan
dengan 1 dari 25 yang meninggal karena kanker payudara. Sejalan
dengan penelitian Yikilkan dkk (2013) dari 112 pasien stroke didapatkan
perempuan sebanyak 67,9% (n = 76) dan laki-laki sebanyak 32,1% (n =
36). Penelitian terhadap pasien stroke yang menjalani perawatan pada 25
rumah sakit di Sumatera Utara yang dilakukan oleh Rambe dkk (2013)
dijumpai sebaran karakteristik demografik perempuan lebih banyak 52,7%
dari pada laki-laki.
Wanita berbeda dari laki-laki dalam berbagai faktor, termasuk
perbedaan fungsi koagulasi, faktor reproduksi hormonal, termasuk
kehamilan dan persalinan, serta faktor-faktor sosial, yang dapat
mempengaruhi risiko stroke dan outcome stroke (Bushnell dkk, 2014).
Petrea dkk (2009) menemukan bahwa kejadian stroke meningkat
pada setiap dekade kehidupan pada perempuan dan laki-laki. Di antara
mereka yang berusia 45-84 tahun, kejadian stroke lebih tinggi pada pria
dibandingkan pada wanita (p <0,001). Pengaruh jenis kelamin terbalik
pada kelompok tertua, dengan kejadian stroke lebih tinggi pada wanita
dibandingkan pada pria antara mereka yang berusia 85-94. Wanita lebih
tua secara signifikan menderita stroke pertama kalinya dengan usia
rata-rata 75 tahun pada wanita dibanding pada pria usia 71 tahun (p <0,001).
Pada penelitian dengan hewan coba, perbedaan jenis kelamin
mempengaruhi kejadian stroke. Dimana pada jenis kelamin betina dengan
75
kelamin jantan, selain itu percobaan kedua dengan melakukan
ovariektomi pada betina mengakibatkan peningkatan terjadinya oklusi
arteri serebri media. Penelitian telah menunjukkan bahwa bahkan dosis
rendah estradiol cukup untuk memberikan perlindungan dramatis dalam
otak (Wilson, 2013).
Tabel 20. Insidensi Stroke Berdasarkan Jenis Kelamin Penelitian ini 2016 Perempuan : 51 orang (51%)
Demerci dkk 2010 330 orang dari 631 pasien adalah perempuan (52,3%) dan 301 pasien adalah laki-laki
Goldstein dkk 2011 1 dari 6 perempuan meninggal karena stroke, dibandingkan dengan 1 dari 25 yang meninggal karena kanker payudara.
Yikilkan dkk 2013 112 pasien stroke : perempuan sebanyak 67,9% (n = 76) dan laki-laki sebanyak 32,1% (n = 36). Rambe dkk 2013 Sebaran karakteristik demografik perempuan
lebih banyak 52,7% dari pada laki-laki.
Sebagian besar pekerjaan subjek penelitian ini adalah IRT sebesar
35%. Hal ini sesuai dengan penelitian yang dilakukan Rambe dkk tahun
2013 bahwa pekerjaan yang terbanyak subjek penelitian adalah IRT
(35,6%). Menurut data RISKESDAS pada tahun 2013 prevalensi stroke
cenderung lebih tinggi pada masyarakat dengan pendidikan rendah baik
yang didiagnosis pelayanan kesehatan (16,5‰) maupun diagnosis pelayanan kesehatan atau gejala (32,8‰). Prevalensi stroke di kota lebih tinggi dari di desa, baik berdasarkan diagnosis pelayanan kesehatan (8,2‰) maupun berdasarkan diagnosis pelayanan kesehatan atau gejala (12,7‰). Prevalensi lebih tinggi pada masyarakat yang tidak bekerja baik
pelayanan kesehatan atau gejala (18‰). Prevalensi stroke berdasarkan diagnosis atau gejala lebih tinggi pada kuintil indeks kepemilikan terbawah
dan menengah bawah masing masing 13,1 dan 12,6 per mil.
Menurut Liao dkk tahun 2009, status sosioekonomi (tingkat
pendidikan dan pendapatan) mempunyai kontribusi yang potensial
terhadap kejadian stroke. Hal ini berhubungan dengan upaya pencegahan
stroke yaitu untuk mengontrol faktor risiko stroke.
Tabel 21. Insidensi Stroke Berdasarkan Pekerjaan
Penelitian ini 2016 Pekerjaan subjek penelitian ini adalah IRT sebesar 35%.
Rambe dkk 2013 Pekerjaan yang terbanyak subjek penelitian adalah IRT (35,6%).
RISKESDAS 2013 Prevalensi stroke cenderung lebih tinggi pada masyarakat dengan pendidikan rendah
Prevalensi stroke di kota > desa
Prevalensi > pada masyarakat yang tidak bekerja
Prevalensi stroke berdasarkan diagnosis atau gejala lebih tinggi pada kuintil indeks kepemilikan terbawah dan menengah bawah masing masing 13,1 dan 12,6 per mil.
Liao dkk 2009 Status sosioekonomi (tingkat pendidikan dan pendapatan) mempunyai kontribusi yang potensial terhadap kejadian stroke mengontrol faktor risiko stroke.
Pada penelitian ini suku Batak merupakan suku yang terbanyak
dari subjek penelitian yaitu sebesar 63%. Hal ini sesuai dengan penelitian
Rambe tahun 2013, pada kelompok stroke iskemik dijumpai 40,7% suku
Batak / Mandailing, 22,2% suku Karo, dan yang terkecil suku Minang
77
Tabel 22. Insidensi Stroke Berdasarkan Suku
Penelitian ini 2016 Batak merupakan suku yang terbanyak dari subjek penelitian yaitu sebesar 63%.
Rambe dkk 2013 Pada kelompok stroke iskemik dijumpai 40,7% suku Batak / Mandailing, 22,2% suku Karo, dan yang terkecil suku Minang (3,7%).
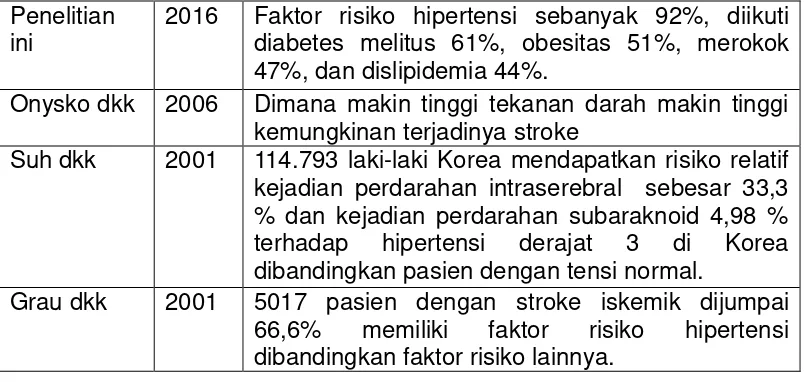
Faktor risiko subjek kelompok stroke pada penelitian ini terbanyak
dengan faktor risiko hipertensi sebanyak 92%, diikuti diabetes melitus
61%, obesitas 51%, merokok 47%, dislipidemia 44%. Dimana makin tinggi
tekanan darah makin tinggi kemungkinan terjadinya stroke (Onysko dkk,
2006). Penelitian yang dilakukan oleh Suh dkk (2001) pada 114.793
laki-laki Korea mendapatkan risiko relatif kejadian perdarahan intraserebral
sebesar 33,3 % dan kejadian perdarahan subaraknoid 4,98 % terhadap
hipertensi derajat 3 di Korea dibandingkan pasien dengan tensi normal.
Selain itu, penelitian Grau dkk (2001) terhadap 5017 pasien dengan stroke
iskemik dijumpai 66,6% memiliki faktor risiko hipertensi dibandingkan
faktor risiko lainnya.
Tabel 23. Insidensi Stroke Berdasarkan Faktor Risiko Penelitian
ini
2016 Faktor risiko hipertensi sebanyak 92%, diikuti diabetes melitus 61%, obesitas 51%, merokok 47%, dan dislipidemia 44%.
Onysko dkk 2006 Dimana makin tinggi tekanan darah makin tinggi kemungkinan terjadinya stroke
Suh dkk 2001 114.793 laki-laki Korea mendapatkan risiko relatif kejadian perdarahan intraserebral sebesar 33,3 % dan kejadian perdarahan subaraknoid 4,98 % terhadap hipertensi derajat 3 di Korea dibandingkan pasien dengan tensi normal.
Faktor risiko hipertensi, diabetes melitus, merokok, asam urat,
dislipidemia, obesitas, dan riwayat stroke dalam keluarga memiliki risko
terjadinya stroke iskemik lebih besar daripada kejadian stroke hemoragik
tetapi hal ini tidak signifikan.
Tabel 24. Faktor Risiko Subjek Stroke Iskemik Dan Stroke Hemoragik Penelitian ini 2016 Faktor risiko hipertensi, diabetes melitus,
merokok, asam urat, dislipidemia, obesitas, dan riwayat stroke dalam keluarga memiliki risko terjadinya stroke iskemik lebih besar daripada kejadian stroke hemoragik tetapi hal ini tidak signifikan
Lahano dkk 2014 Insiden diabetes, hipertensi, hiperkolesterolemia, merokok, dan obesitas paling sering ditemukan pada pasien dengan stroke iskemik daripada stroke hemoragik tetapi tidak signifikan.
Idris dkk 2006 Menurut studi dilakukan Idris dkk tahun 2006 yang disitasi Lahano dkk 2014 menunjukkan jauh lebih sedikit insiden diabetes pada stroke hemoragik daripada stroke iskemik.
Mahmood dkk
2010 Pasien stroke iskemik memiliki kadar lolesterol serum tinggi dan kolesterol HDL yang rendah dibandingkan pasien stroke hemoragik.
IV.2.2. Faktor Risiko Hipertensi, Diabetes Melitus, Merokok, Asam urat, Dislipidemia, Obesitas, Dan Riwayat Stroke Dalam Keluarga Sebagai Risiko Kejadian Stroke
IV.2.2.1. Hipertensi Sebagai Faktor Risiko Kejadian Stroke
Pada penelitian ini didapatkan bahwa faktor risiko hipertensi
menunjukkan 6 kali berisiko terhadap kejadian stroke, hal ini sesuai
dengan penelitian yang dilakukan The INTERSTROKE study
menunjukkan perempuan meningkatkan risiko terjadinya stroke pada
laki-79
laki (OR 3,88; 95% CI, 3,22–4,68) (Bushnell dkk, 2014). Penelitian kasus kontrol yang dilakukan Sorganvi, dkk (2014), hipertensi memiliki hubungan
yang signifikan sebagai risiko terjadinya stroke (OR = 3,807, 95% C.I.
2,114 -6,856).
Sebagian besar pasien di Pakistan dengan stroke memiliki
penyakit komorbiditas seperti hipertensi, diabetes melitus, merokok,
dislipidemia, dan obesitas. Sesuai dengan penelitian tersebut, tekanan
darah tinggi adalah faktor risiko untuk stroke iskemik yang lebih sering dari
stroke hemoragik. Namun hipertensi lebih sering terlihat dalam
penanganan pasien yang mengalami iskemik (Lahano dkk, 2014).
Hipertensi merupakan faktor risiko yang paling berkontribusi
terhadap terjadinya kecacatan, kematian, dan merupakan penyebab
utama terjadinya stroke. Dimana makin tinggi tekanan darah makin tinggi
kemungkinan terjadinya stroke (Onysko dkk, 2009).
Diperkirakan bahwa hipertensi meningkatan risiko berkembangnya
aterosklerosis. Hasil penelitian menunjukkan bahwa tekanan darah tinggi
berhubungan dengan peningkatan aterosklerosis pada hewan dan
manusia. Hipertensi salah satu faktor risiko terpenting karena
mempengaruhi hemodinamik arteri, pembentukan fibrous plak dan faktor
Tabel 25. Hipertensi Sebagai Faktor Risiko Kejadian Stroke
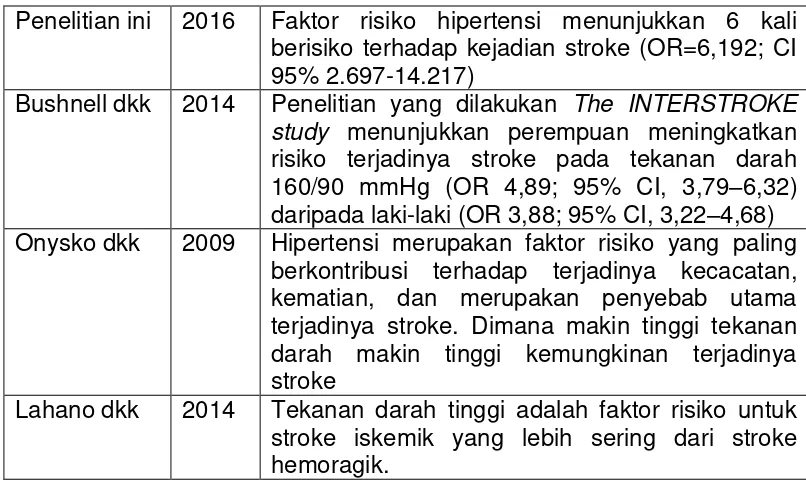
Penelitian ini 2016 Faktor risiko hipertensi menunjukkan 6 kali berisiko terhadap kejadian stroke (OR=6,192; CI 95% 2.697-14.217)
Bushnell dkk 2014 Penelitian yang dilakukan The INTERSTROKE study menunjukkan perempuan meningkatkan risiko terjadinya stroke pada tekanan darah 160/90 mmHg (OR 4,89; 95% CI, 3,79–6,32) daripada laki-laki (OR 3,88; 95% CI, 3,22–4,68) Onysko dkk 2009 Hipertensi merupakan faktor risiko yang paling
berkontribusi terhadap terjadinya kecacatan, kematian, dan merupakan penyebab utama terjadinya stroke. Dimana makin tinggi tekanan darah makin tinggi kemungkinan terjadinya stroke
Lahano dkk 2014 Tekanan darah tinggi adalah faktor risiko untuk stroke iskemik yang lebih sering dari stroke hemoragik.
IV.2.2.2. Diabetes Melitus Sebagai Faktor Risiko Kejadian Stroke Hasil uji regresi logistik diabetes melitus menunjukkan besar risiko
kejadian stroke sebesar 2,3 kali (OR=2,346; CI 95% 1,331-4,136).
Diabetes Melitus (DM) merupakan risiko mayor pada stroke dan
berhubungan dengan meningkatnya angka mortalitas. Telah dikemukakan
pada penelitian Framingham bahwa insiden stroke non hemoragik
didapatkan 2,5 - 3,5 kali lebih tinggi pada DM dibandingkan bukan DM dan
risiko relatif dari stroke pada pasien dengan DM mencapi maksimum pada
grup umur muda 40-55 tahun dan proporsi wanita lebih besar sehingga
sangat penting untuk mendeteksi dan mengobati pasien DM usia muda
dan wanita sedini mungkin (Basjiruddin, 2009).
Sesuai dengan penelitian Liao dkk (2009) mengamati faktor-faktor
81
melitus signifikan mempengaruhi kejadian stroke (95% CI 9,0–9,3, p<0.0001) sejalan dengan penelitian Sorganvi dkk (2014) faktor risiko
diabetes melitus berhubungan signifikan sebagai risiko terjadinya stroke
(OR= 3,473, 95% CI 1,757-6,866).
Pada penelitian berbasis populasi di Finlandia, DM merupakan
faktor risiko untuk infark serebri dengan RR 3,26 dengan topik di
subkortikal atau infark lakunar akibat kelainan vaskular yang kecil sesuai
dengan patofisiologi stroke pada DM, sedangkan perdarahan intraserebral
atau subaraknoid jarang dijumpai (Zafar dkk, 2007).
Hasil penelitian penelitian yang dilakukan oleh Barbara dkk, (2002)
mengenai kejadian stroke iskemik pada dewasa awal di Brazil yang
menemukan bahwa mereka yang tergolong dewasa awal yang memiliki
riwayat diabetes mellitus mempunyai risiko 1,10 kali lebih besar untuk
menderita stroke dibandingkan dengan orang yang tidak memiliki riwayat
diabetes mellitus.
Hormon insulin mungkin memainkan peran dalam terjadinya
hipertensi. Banyak orang dengan hipertensi, terutama mereka yang
mengalami obesitas atau memiliki diabetes melitus tipe 2, terdapat
kegagalan dalam transportasi insulin menjadi glukosa ke jaringan (disebut
resistensi insulin). Sebagai hasilnya, kadar glukosa serum naik,
merangsang pankreas untuk melepaskan insulin tambahan. Peningkatan
kadar insulin dapat berkontribusi untuk hipertensi melalui peningkatan
yang meningkatkan tahanan vaskular. Hipertrofi sel otot polos dapat
disebabkan oleh efek mitogenik langsung insulin atau melalui peningkatan
kepekaan terhadap platelet-derived growth factor (Lee dkk, 2011).
Kelaianan metabolik pada defisiensi insulin absolut atau relatif yang
tidak diterapi secara adekuat dalam waktu beberapa tahun akan
menyebabkan perubahan yang luas dan bersifat ireversibel di dalam
tubuh. Hiperglikemia memainkan peranan yang penting dalam hal ini.
Hiperglikemia meningkatkan pembentukan protein plasma yang mengandung gula, seperti fibrinogen, haptoglobin, makroglobulin α2 serta
faktor pembekuan V-VIII. Dengan cara ini pembekuan dan viskositas
darah meningkat sehingga risiko trombosis meningkat (Silbernagl, 2007).
Tabel 26. Diabetes Melitus Sebagai Faktor Risiko Kejadian Stroke Penelitian ini 2016 Diabetes melitus menunjukkan besar risiko
kejadian stroke 2,3 kali yang bermakna (OR=2,346; CI 95% 1,331-4,136).
Basjiruddin 2009 Telah dikemukakan pada penelitian Framingham bahwa insiden stroke non hemoragik didapatkan 2,5 - 3,5 kali lebih tinggi pada DM dibandingkan bukan DM dan risiko relatif dari stroke pada pasien dengan DM mencapi maksimum pada grup umur muda 40-55 tahun
Liao dkk 2009 Prevalensi stroke didapatkan faktor risiko diabetes melitus signifikan mempengaruhi kejadian stroke (95% CI 9,0–9,3, p<0.0001) Sorganvi dkk 2014 Diabetes melitus berhubungan signifikan sebagai
risiko terjadinya stroke (OR= 3,473, 95% CI 1,757-6,866).
83
IV.2.2.3. Merokok Sebagai Faktor Risiko Kejadian Stroke
Hasil uji regresi logistik faktor risiko merokok menunjukkan besar
risiko 1,2 kali terhadap kejadian stroke akan tetapi hal ini tidak signifikan
(OR=1,176; CI 95% 0,673-2,053). Penelitian yang dilakukan oleh Shah
dan Cole (2010) yang dilakukan pada seluruh etnis dan populasi
menunjukkan sebuah hubungan yang kuat antara merokok dan risiko
stroke, dimana perokok memiliki setidaknya dua sampai empat kali lipat
terjadinya risiko stroke dibandingkan dengan bukan perokok atau individu
yang telah berhenti merokok lebih dari 10 tahun sebelumnya.
Sejalan dengan penelitian Sorganvi dkk (2014) dari 100 pasien
stroke terdapat 49% adalah perokok dengan hasil yang signifikan
p<0,0060 dan besar risiko (OR= 2.42, 95% C.I 1.255 – 4.005). Dalam satu studi Zhang dkk (2005) pada 526 kasus stroke yang dilaporkan bahwa
wanita yang tinggal bersama suami yang merokok dapat meningkatkan
risiko terjadinya stroke dan prevalensi meningkat dengan peningkatan
intensitas dan durasi suami merokok. Suami merokok 1-9 batang per hari
adalah 1,28 (95% CI: 0,92-1,77), 10-19 batang per hari 1,32 (95% CI:
1,01-1,72), dan ≥20 batang per hari 1,62 (95% CI: 1,28-2,05).
Berdasarkan penelitian cross sectional yang dilakukan pada 91
pasien stroke pada tahun 2013, terdiri dari 71 perokok aktif dan 41 pasien
yang berhenti merokok. Didapatkan insiden terjadinya stroke iskemik
(n=46) lebih besar daripada stroke hemoragik (n=42), hal ini disebabkan
pembentukan bekuan dan risiko stroke berikutnya melalui fenomena
perlambatan aliran atau stasis (Lahano dkk, 2014).
Selain itu karboksihemoglobinemia, peningkatan agregasi
trombosit, peningkatan kadar fibrinogen, berkurangnya kolesterol HDL,
dan efek toksik langsung dari senyawa seperti 1,3-butadiena, dapat
mempercepat aterosklerosis dalam hewan model. Paparan asap
tembakau pada percobaan juga telah dikaitkan dengan perkembangan
aterosklerosis yang diukur dengan ultrasound model B pada dinding arteri
karotis, juga pada kerusakan awal arteri pada dilatasi endotelium arteri
brakialis. Pada akhirnya, patogenesis terjadinya stroke meningkat pada
populasi yang terpapar asap rokok disertai dengan proses aterogenesis
(Shah dan Cole, 2010).
Tabel 27. Merokok Sebagai Faktor Risiko Kejadian Stroke
Penelitian ini 2016 Merokok menunjukkan besar risiko 1,2 kali terhadap kejadian stroke akan tetapi hal ini tidak signifikan (OR=1,176; CI 95% 0,673-2,053).
Shah dan Cole
2010 Hubungan yang kuat antara merokok dan risiko stroke, dimana perokok memiliki setidaknya dua sampai empat kali lipat terjadinya risiko stroke dibandingkan dengan bukan perokok atau individu yang telah berhenti merokok lebih dari 10 tahun sebelumnya
Sorganvi dkk 2014 100 pasien stroke terdapat 49% adalah perokok dengan hasil yang signifikan p<0,0060 dan besar risiko (OR= 2.42, 95% C.I 1.255 – 4.005)
85
Perbedaan hasil penelitian ini dengan penelitian-penelitian tersebut
mungkin disebabkan oleh karena variabel rokok hanya berupa kategori ya
dan tidak merokok, tidak digolongkan berdasarkan banyaknya jumlah
rokok yang diisap perhari, lama terpapar, dan banyaknya sampel
perempuan yang tidak merokok dimana perempuan merokok sebanyak 3
orang dan laki-laki merokok sebanyak 88 orang.
IV.2.2.4. Asam urat Sebagai Faktor Risiko Kejadian Stroke
Hasil uji regresi logistik faktor risiko asam urat menunjukkan besar risiko
0,7 kali terhadap kejadian stroke akan tetapi hal ini tidak signifikan. Sesuai
dengan penelitian Conen dkk (2004) bahwa asam urat tidak berpengaruh
pada aliran darah dan tidak memiliki dampak langsung pada tonus
pembuluh darah atau lepasnya nitrit oksida.
Penelitian oleh Chen dkk (2009) pada pasien penyakit
kardiovaskular dan stroke iskemik dengan rata-rata usia ± 51,5-11,5
tahun. Hiperurisemia (kadar asam urat > 7 mg / dl) terlihat dalam 24.4%
dari peserta, dengan dominasi laki-laki (39,7% pria, wanita 11.3%). Kadar
asam urat serum meningkat seiring pertambahan usia pada wanita tetapi
tidak pada pria. Kadar asam urat meningkat pada 81.3% laki-laki antara 5
dan 9 mg/dl, tetapi kebanyakan wanita (88.8%) memiliki kadar asam urat
< 7 mg / dl.
Zhang dkk (2010) melakukan penelitian tentang hubungan antara
kadar asam urat dengan outcome klinis pada 585 pasien stroke dewasa
banyak dijumpai pada pasien stroke derajat berat (p=0,02). Pasien
dengan infark serebri yang disebabkan oleh sumbatan pada pembuluh
darah kecil memiliki kadar asam urat yang lebih tinggi (p=0,01) dan skor
mRS yang lebih rendah (p<0,01), dan sebaliknya kadar asam urat yang
paling rendah dan skor mRS yang tertinggi dijumpai pada pasien dengan
infark serebri kardiogenik.
Tabel 28. Asam urat Sebagai Faktor Risiko Kejadian Stroke
Penelitian ini 2016 Faktor risiko asam urat menunjukkan besar risiko 0,7 kali terhadap kejadian stroke akan tetapi hal ini tidak signifikan (OR=0,736, 95% CI 0,412-1,316).
Conen dkk 2004 Asam urat tidak berpengaruh pada aliran darah dan tidak memiliki dampak langsung pada tonus pembuluh darah atau lepasnya nitrit oksida. Chen dkk 2009 Kadar asam urat serum meningkat seiring
pertambahan usia pada wanita. Kadar asam urat meningkat pada 81.3% laki-laki antara 5 dan 9 mg/dl, tetapi kebanyakan wanita (88.8%) memiliki kadar asam urat < 7 mg / dl.
Zhang dkk 2010 Kadar asam urat yang rendah lebih banyak dijumpai pada pasien stroke derajat berat (p=0,02). Pasien dengan infark serebri yang disebabkan oleh sumbatan pada pembuluh darah kecil memiliki kadar asam urat yang lebih tinggi (p=0,01) dan skor mRS yang lebih rendah (p<0,01).
IV.2.2.5. Dislipidemia Sebagai Faktor Risiko Kejadian Stroke
Hasil uji regresi logistikfaktor risiko dislipidemia menunjukkan besar
risiko 2,1 kali terhadap kejadian stroke. Suatu studi kolesterol dan stroke
iskemik oleh Mirghani dan Zein (2009) menyebutkan bahwa
hiperkolesterolemia tidak ditemukan menjadi faktor risiko independen
87
dengan faktor risiko aterosklerosis lainnya, terutama hipertensi untuk
meningkatkan risiko stroke iskemik. Penelitian ini menunjukkan bahwa
hipertensi merupakan faktor risiko yang paling umum yang terkait dengan
strok iskemik.
Shahar dkk (2003) dan Bowman dkk (2003) melaporkan kurangnya
hubungan antara lipid dan stroke. Dari 296 penderita stroke dan kontrol,
menemukan bahwa kadar kolesterol total (OR=1,56; 95% CI, 0,84-2,92),
trigliserida (OR=1,07; 95% CI, 0,63-1,82) maupun kolesterol HDL
(OR=0,75; 95% CI, 0,43-1,30) dikaitkan dengan risiko stroke iskemik,
meskipun rasio kolesterol total terhadap HDL-kolesterol (OR=5.84; 95%
CI, 1,59-21,4) lebih informatif untuk menentukan risiko stroke iskemik
daripada kadar kolesterol total dan LDL (Bowman dkk (2003).
Di lain pihak, studi Sorganvi dkk pada tahun 2014 yang melihat
peran hiperkolesterolemia terhadap kejadian stroke iskemik menemukan
hasil yang jauh berbeda, peningkatan kadar kolesterol darah memberi
kontribusi kejadian stroke iskemik hingga 4 kali lipat dibandingkan
kelompok kontrol tanpa peningkatan kadar kolesterol.
Pada penelitian selama 10 tahun yang dilakukan di Jepang, pria
dan wanita menunjukkan bahwa kadar kolesterol HDL rendah (< 30 mg/dL
[0,78 mmol/L]) menyebabkan dan secara independen meningkatan risiko
stroke secara signifikan, terutama stroke iskemik. Selain itu, penelitian The
Copenhagen City Heart Study mengungkapkan bahwa kolesterol HDL
penurunan 10 mg/dL [0,26 mmol/L]). Pasien dengan rendahnya kadar
kolesterol HDL menunjukkan 3 kali risiko lebih tinggi pada semua stroke.
(Soyama dkk, 2003)
Low Density Lipoprotein (LDL) dianggap sebagai salah satu faktor
risiko kardiovaskular yang lebih penting, dan LDL dikenal memiliki potensi
stroke aterogenik. Kolesterol teroksidasi, terutama kolesterol LDL,
memulai peradangan dan pembentukan plak dalam dinding pembuluh
darah, yang menghambat aliran darah di arteri. Kolesterol LDL adalah
faktor yang kuat dalam reaki oksidasi daripada kolesterol total dan
kolesterol HDL, dimana mengendalikan kadar kolesterol LDL pada pasien
dengan stroke iskemik dapat memperbaiki prognosis mereka (Tian dkk,
2014).
Beberapa penelitian mengatakan bahwa kadar trigliserida tinggi
mendukung keadaan prothrombotik karena memiliki hubungan yang positif
dengan vitamin K bergantung faktor koagulasi VII dan IX, dan dengan
penghambatan aktivitas plasminogen dan viskositas darah (Wieberdink
89
Tabel 29. Dislipidemia Sebagai Faktor Risiko Kejadian Stroke
Penelitian ini 2016 Dislipidemia menunjukkan besar risiko 2,1 kali terhadap kejadian stroke (OR=2,124; CI 95% 1,175-3,841).
Mirghani dan Zein
2009 Hiperkolesterolemia tidak ditemukan menjadi faktor risiko independen untuk stroke aterotrombotik pada pasien di Emirat, tetapi bisa berinteraksi dengan faktor risiko aterosklerosis lainnya, terutama hipertensi untuk meningkatkan risiko stroke iskemik
Bowman dkk 2003 Kurangnya hubungan antara lipid dan stroke. Kolesterol total (OR=1,56; 95% CI, 0,84-2,92), trigliserida (OR=1,07; 95% CI, 0,63-1,82) maupun kolesterol HDL (OR=0,75; 95% CI, 0,43-1,30) dikaitkan dengan risiko stroke iskemik, meskipun rasio kolesterol total terhadap HDL-kolesterol (OR=5.84; 95% CI, 1,59-21,4) lebih informatif untuk menentukan risiko stroke iskemik daripada kadar kolesterol total dan LDL.
Soyama dkk 2003 HDL rendah (< 30 mg/dL [0,78 mmol/L]) menyebabkan dan secara independen meningkatan risiko stroke secara signifikan, terutama stroke iskemik. Pasien dengan rendahnya kadar kolesterol HDL menunjukkan 3 kali risiko lebih tinggi pada semua stroke.
Sorganvi dkk 2014 Peningkatan kadar kolesterol darah memberi kontribusi kejadian stroke iskemik hingga 4 kali lipat dibandingkan kelompok kontrol tanpa peningkatan kadar kolesterol
IV.2.2.6. Obesitas Sebagai Faktor Risiko Kejadian Stroke
Hasil uji regresi logistik faktor risiko obesitas menunjukkan besar
risiko 1,1 kali terhadap kejadian stroke akan tetapi hal ini tidak signifikan.
Hubungan antara obesitas dengan stroke masih kontroversial, dengan
beberapa penelitian menemukan hubungan yang positif sedangkan
beberapa penelitian lainnya menemukan hubungan yang negatif (Song
menyatakan bahwa obesitas (indeks massa tubuh > 30 kg/m2) tidak signifikan secara statistik dikarenakan adanya penyakit komorbiditas lain
yaitu merokok, hipertensi dan diabetes melitus.
Obesitas tidak secara langsung menyebabkan stroke karena
penderita obesitas biasanya akan terlebih dahulu mengalami diabetes
melitus dan diikuti dengan munculnya hipertensi dan kemudian
menimbulkan stroke, serta kemungkinan masih ada faktor lain yang lebih
berpengaruh terhadap stroke. Obesitas berkaitan dengan metabolisme
glukosa, resistensi insulin, dan hipertensi yang merupakan salah satu
faktor risiko terjadinya stroke. IMT lebih dari 30 merupakan salah satu
faktor risiko terjadinya stroke baik pada laki-laki maupun perempuan.
Sebagian besar penderita obesitas juga mengalami hiperinsulinemia dan
resistensi insulin. Selain itu, obesitas juga merupakan salah satu faktor
predisposisi meningkatnya faktor-faktor inflamasi (Caplan, 2009).
Setelah dilakukan penyesuaian pada data demografi, tingkat
keparahan stroke, dan faktor-faktor risiko stroke, serta Indeks Massa
Tubuh (IMT) < 31 kg/m2 memiliki hubungan positif dalam mencegah kematian sebesar 0,98 kali (95% CI, 0,96–1,01, sedangkan IMT > 38 kg/m2 dikaitkan dengan hubungan yang signifikan dengan besar risiko 1,04 kali terhadap terjadinya kematian pada pasien stroke (95% CI, 1.00– 1.08) (Skolarus dkk, 2014).
Jaringan adiposa mengandung banyak mediator proinflamasi yang
91
insulin dan aterogenesis. Yang termasuk adipositokin pro-inflamasi atau
adipokin diantaranya TNF-, IL-6, leptin, Plasminogen Activator Inhibitor-1
(PAI-1), angiotensinogen, resistin, dan C-Reactive Protein (CRP). Di sisi
lain, NO dan adiponektin memberikan perlindungan terhadap inflamasi
dan resistensi insulin yang berkaitan dengan obesitas (obesity-linked
insulin resistance) (Smith dan Minson, 2012).
Tabel 30. Obesitas Sebagai Faktor Risiko Kejadian Stroke
Penelitian ini 2016 Faktor risiko obesitas menunjukkan besar risiko 1,1 kali terhadap kejadian stroke akan tetapi hal ini tidak signifikan (OR=1,128; CI 95% 0,648-1,963).
Song dkk 2004 Hubungan antara obesitas dengan stroke masih kontroversial, dengan beberapa penelitian menemukan hubungan yang positif sedangkan beberapa penelitian lainnya menemukan hubungan yang negatif
Mitchell dkk 2015 Obesitas (indeks massa tubuh > 30 kg/m2) tidak signifikan secara statistik dikarenakan adanya penyakit komorbiditas lain yaitu merokok, hipertensi, dan diabetes melitus (OR, 1.21; 95% CI 0.96–1.51).
IV.2.2.7. Riwayat Stroke dalam Keluarga Sebagai Faktor Risiko Kejadian Stroke
Hasil uji regresi logistik faktor risiko riwayat stroke dalam keluarga
menunjukkan besar risiko 1,8 kali terhadap kejadian stroke akan tetapi hal
ini tidak signifikan. Mvundura dkk (2010) riwayat stroke dalam keluarga
merupakan faktor independen terjadinya stroke 4 kali lipat pada orang
dengan risiko dalam keluarga yang tinggi daripada orang dengan risiko
dalam keluarga sedang atau rendah.
Pada manusia, penelitian pada manusia kembar telah
menunjukkan bahwa riwayat keluarga positif stroke adalah faktor risiko
untuk stroke, kembar monozigot lebih cenderung menjadi penyerta
daripada kembar dizigot (OR 1,65; 95% CI: 1.2-2.3) (Flossmann dkk,
2004). Menurut penelitian Seshadri dkk (2010) penderita stroke usia
kurang dari 65 tahun meningkatkan risiko empat kali lipat terjadinya stroke
pada keturunannya (HR 3.79; 95% CI: 1.90–7.58) sedangkan penderita dengan stroke usia lebih dari 65 tahun meningkatkan risiko hanya dua kali
lipat (HR 2.21;95%CI:1.32–3.70).
Pada penelitiain ini, tidak ditemukan besar risiko yang signifikan
antara riwayat keluarga dengan stroke disebabkan oleh karena sampel
terbanyak adalah antara usia 51-60 tahun, sesuai dengan penelitian yang
dilakukan Shah dkk pada tahun 2013 menyatakan bahwa tidak
menemukan hubungan antara riwayat keluarga positif dan stroke karena
93
kelompok usia yang lebih rentan terhadap hasil dari genetika terhadap
stroke.
Tabel 31. Riwayat Stroke dalam Keluarga Sebagai Faktor Risiko Kejadian Stroke
Penelitian ini 2016 Faktor risiko riwayat stroke dalam keluarga menunjukkan besar risiko 1,8 kali terhadap kejadian stroke akan tetapi hal ini tidak signifikan (OR=1,806; CI 95% 0,512-6,376).
Flossmann dkk
2004 Penelitian pada manusia kembar telah menunjukkan bahwa riwayat keluarga positif stroke adalah faktor risiko untuk stroke, kembar monozigot lebih cenderung menjadi penyerta daripada kembar dizigot (OR 1,65; 95% CI: 1.2-2.3).
Seshadri dkk 2010 Penderita stroke usia kurang dari 65 tahun meningkatkan risiko empat kali lipat terjadinya stroke pada keturunannya (HR 3.79; 95% CI: 1.90–7.58) sedangkan penderita dengan stroke usia lebih dari 65 tahun meningkatkan risiko hanya dua kali lipat (HR 2.21;95%CI:1.32–3.70). Shah dkk 2013 Tidak menemukan hubungan antara riwayat
stroke pada keluarga dan stroke karena sebagian besar kasus berada di usia 50-an dan 60-an dan keluar dari kelompok usia yang lebih rentan terhadap hasil dari genetika terhadap stroke.
IV.3. KETERBATASAN PENELITIAN
1. Sedikitnya subjek penelitian sehingga hasil penelitian kurang
representatif.
2. Meskipun pada penelitian ini sudah disesuaikan untuk beberapa
faktor risiko, dengan fokus pada faktor-faktor risiko yang diketahui
mempengaruhi stroke pada populasi ini, mungkin ada faktor risiko
lain, misalnya peminum alkohol, hiperkoagulasi, terapi hormonal,
3. Pada penelitian ini, terdapat sampel yang memiliki lebih dari satu
faktor risiko yang lebih berpengaruh terhadap stroke sehingga
menyebabkan bias hasil penelitian.
4. Data mengenai pajanan faktor risiko diperoleh dengan
mengandalkan daya ingat atau catatan medis. Daya ingat responden
BAB V
KESIMPULAN DAN SARAN
V.1. KESIMPULAN
Berdasarkan analisa data yang diperoleh pada penelitian ini, maka
disimpulkan bahwa:
1. Dari 200 subjek penelitian kelompok stroke dan bukan stroke terdiri
dari 95 orang laki-laki (47,5%) dan 105 orang (52,5%) perempuan.
Dengan rerata usia adalah 56,73±10,92 tahun.
2. Wanita berbeda dari laki-laki dalam berbagai faktor, termasuk
perbedaan fungsi koagulasi, faktor reproduksi hormonal, termasuk
kehamilan dan persalinan, serta faktor-faktor sosial, yang dapat
mempengaruhi risiko stroke dan outcome stroke
3. Hasil uji regresi logistik faktor risiko hipertensi menunjukkan 6 kali
berisiko terhadap kejadian stroke (OR=6,192; CI 95%
2.697-14.217), diabetes melitus menunjukkan besar risiko kejadian stroke
sebesar 2,3 kali (OR=2,346; CI 95% 1,331-4,136), logistik faktor
risiko dislipidemia menunjukkan besar risiko 2,1 kali terhadap
kejadian stroke (OR=2,124; CI 95% 1,175-3,841).
4. Sesuai dengan penilitian sebelumnya bahwa hipertensi,
hiperkolesterolemia, dan diabetes melitus lebih erat kaitannya
dengan stroke. Hipertensi dan hiperkolesterolemia apabila terjadi
kadar lipid yang mempengaruhi aterosklerosis.
5. Hasil uji regresi logistik faktor risiko merokok menunjukkan besar
risiko 1,2 kali terhadap kejadian stroke (OR=1,176; CI 95%
0,673-2,053).
6. Hasil uji regresi logistik faktor risiko asam urat menunjukkan besar
risiko 0,7 kali terhadap kejadian stroke (OR=0,736, 95% CI
0,412-1,316).
7. Hasil uji regresi logistik faktor risiko obesitas menunjukkan besar
risiko 1,2 kali terhadap kejadian stroke (OR=1,128; CI 95%
0,648-1,963).
8. Hasil uji regresi logistik faktor risiko riwayat stroke dalam keluarga
menunjukkan besar risiko 1,8 kali terhadap kejadian stroke
(OR=1,806; CI 95% 0,512-6,376).
9. Variabel faktor risiko berupa merokok, asam urat, obesitas, dan
riwayat stroke dalam keluarga tidak signifikan sebagai faktor risko
karena variabel tersebut dinilai dengan menggunakan skala ukur
kategori nominal tanpa mempertimbangkan jumlah, lama paparan,
jenis kelamin, dan tidak secara langsung menyebabkan stroke
karena masih ada faktor lain yang lebih berpengaruh terhadap
97
V.2. SARAN
1. Penelitian ini hanya menggunakan sampel minimal sehingga masih
diperlukan penelitian lebih lanjut dengan jumlah sampel yang lebih
besar sehingga hasil pemeriksaan lebih representatif.
2. Penelitian ini hanya menggunakan beberapa faktor risiko, sehingga
perlu dipertimbangkan untuk menganalisis variabel berdasarkan
faktor risiko lain secara lebih terperinci untuk memperkecil bias
penelitian, sehingga hasil yang didapatkan menjadi lebih baik.
3. Perlu dilakukan penelitian lebih lanjut dengan menggunakan studi
kohort sehingga hubungan faktor risiko dengan kejadian stroke