Pengurus Besar Ikatan Dokter Indonesia
Abdul Razak Thaha Andi Khomeini Takdir
Ario Djatmiko Baety Adhayati
Fika Ekayanti Hadiwijaya Mahesa Paranadipa
Mariya Mubarika Muhammad Adib Khumaidi
Muhammad Akbar Purnawan Junadi Pranawa Martosuwignjo
Siti Fikriyah Khuriyati
Penyunting
Dian IP Nugrahari Dien Kuswardani Alfu Nikmatul Laily Purnawan Junadi
Foto
Foto foto sumbangan dari Anggota IDI
Hak Cipta Dilindungi Undang - Undang
Dilarang mengutip atau memperbanyak sebagian atau seluruh isi buku tanpa izin tertulis dari penerbit. ISBN 978-602-72055-5-0
ISBN 978-602-72055-5-0
Assalaamu’alaikum Warahmatullahi Wabarakatuh.
Puji dan syukur kami panjatkan kehadirat Allah SWT atas rahmat dan karunia-Nya atas selesainya “Buku Putih IDI Menolak Program Studi DLP: Sebuah Kajian Akademis”. Buku ini merupakan bahan kajian akademis dan refleksi Ikatan Dokter Indonesia (IDI) untuk menjelaskan sikap IDI terhadap istilah program studi dokter layanan primer setara spesialis yang saat ini masih terus menjadi masalah yang diperdebatkan antara IDI dan pemerintah (khususnya Kementerian Kesehatan RI dan Kementerian Ristek Dikti RI).
Istilah dokter layanan primer dikenal sejak terbitnya UU Nomor 20 Tahun 2013 Tentang Pendidikan Kedokteran. Pada awal pembahasan RUU Pendidikan Dokter, istilah dokter layanan ini tidak ditemukan, karena tujuan utama disusunnya UU Pendidikan Dokter ini adalah untuk mencegah komersialisasi pendidikan kedokteran dan adanya keberpihakan pada anak daerah untuk menjadi dokter. Namun pada UU tersebut tercantum dokter layanan primer (DLP) sebagai kelompok baru dalam dunia kedokteran Indonesia.
Ikatan Dokter Indonesia (IDI) sebagai organisasi profesi bagi dokter memang bukanlah suatu lembaga penyelenggara pendidikan, meski di dalamnya terdapat Kolegium yang memiliki wewenang mengampu keilmuan kedokteran berdasarkan Undang-Undang Nomor 29 Tahun 2004 Tentang Praktik Kedokteran. Namun IDI memiliki peran dan tanggung jawab dalam menjamin mutu pelayanan dokter yang dihasilkan dari proses pendidikan itu sendiri.
Di dalam Undang-Undang Nomor 20 Tahun 2013 Tentang Pendidikan Kedokteran peran dan fungsi IDI memang diperlihatkan hanya pada tataran koordinatif. Namun harus disadari bahwa proses pendidikan dan pelayanan kedokteran merupakan dua bagian yang tidak terpisahkan. Proses pendidikan kedokteran yang dilaksanakan di fasilitas kesehatan tentunya tidak lepas dari tanggung jawab menghadirkan mutu pelayanan yang baik. Para pendidik atau supervisor dalam proses pendidikan maupun internsip pun tidak lepas dari proses pelayanan kedokteran. Oleh karenanya IDI tidak dapat melepas diri atau dianggap bukan bagian dari proses menjaga mutu pendidikan kedokteran.
Dinamika lebih lanjut, seluruh jajaran IDI dan sebagian besar anggota menyatakan aspirasinya dalam aksi damai tanggal 24 Oktober 2016 berupa penolakan program studi DLP ini. Aspirasi ini tentunya menjadi amanah bagi IDI sebagai tempat berhimpun seluruh dokter Indonesia. Namun penolakan tentunya harus didasarkan kepada kajian komprehensif. Kajian terkait hal ini harus dilakukan dengan dasar ilmiah serta bukti yang jelas untuk meyakinkan semua pihak bahwa kebijakan tersebut layak dijalankan atau perlu dilakukan penyesuaian.
Atas dasar di atas, Pengurus Besar IDI sebagai badan ekeskutif IDI di tingkat pusat telah membentuk Tim Buku Putih PB IDI Tentang Penolakan Prodi DLP, yang merangkum semua data serta informasi yang dapat dipertanggungjawabkan baik secara akademik maupun organisasi terkait program dokter layanan primer yang termaktub dalam undang-undang pendidikan kedokteran. Dan Alhamdulillah tim telah menuntaskan amanah tersebut.
Dalam buku ini disusun kajian mulai dari kondisi pendidikan kedokteran di Indonesia, polemik DLP, rangkaian peristiwa mengenai DLP yang terjadi mulai dari awal hingga saat ini, analisis sikap IDI terhadap DLP, hingga kesimpulan dan rekomendasi yang diajukan oleh IDI. Buku ini diharapkan dapat membuka mata berbagai pihak dan memberikan pemahaman mengenai posisi IDI terhadap DLP dan bagaimana langkah perjuangan IDI patut terus dilanjutkan untuk memberikan kontribusi penyelesaian masalah kesehatan yang terjadi pada saat ini dengan cara yang lebih baik dan menyasar pada akar masalahnya.
Saya selaku Ketua Umum PB IDI mewakili segenap jajaran IDI mengucapkan terima kasih dan penghargaan setinggi-tingginya bagi Tim Buku Putih PB IDI tentang DLP, serta semua pihak yang terlibat dalam penyusunan Buku Putih PB IDI tentang Dokter Layanan Primer. Diharapkan dengan keberadaan buku ini dapat memberikan informasi dan penjelasan yang lengkap dan jelas terkait kebijakan IDI terhadap program DLP. Diharapkan juga buku ini dapat menyelesaikan polemik yang sangat menyita energi sehingga energi tersebut selanjutnya dapat dimanfaatkan secara konstruktif demi kemajuan bangsa khususnya mutu pendidikan kedokteran di masa yang akan datang.
Semoga Tuhan YME selalu memberikan kebijaksanaan dan rahmatNya kepada kita semua. Amin
Jakarta, Maret 2017 Ketua Umum PB IDI
Prof. Dr. I. Oetama Marsis,Sp.OG
Ketua Tim Buku Putih DLP IDI
Bermula dari gencarnya sosialisasi Prodi DLP oleh Pokjanas Percepatan RPP UU Pendidikan Dokter. Anggota IDI baik perorangan maupun kelembagaan, terutama IDI Wilayah dan Cabang mendesak PB IDI - yang juga menjadi anggota Pokjanas, untuk keluar dari keanggotaan Pokjanas dan dengan tegas menyatakan secara terbuka penolakan terhadap DLP. Gelombang desakan makin keras dan meluas akibat surat-surat Kemenkes ke berbagai daerah “mendesak” pemerintah daerah untuk membantu mempercepat pelaksanaan Prodi DLP. PB IDI ditengarai telah “bermain mata” dengan Kemenkes dan Kemristekdikti dan dengan sengaja melanggar amanah Muktamar yang jelas-jelas menolak Prodi DLP. Desakan-desakan memuncak dalam bentuk suara-suara yang mengusulkan pemakzulan Ketua Umum PB IDI.
PB IDI berpendapat bahwa IDI sebagai sebuah organisasi profesi yang selalu menjunjung tinggi nilai-nilai luhur profesi, dalam menerima atau menolak sebuah kebijakan dan atau program tidak boleh hanya melulu didasarkan pada desakan anggota seberapa besar dan luas pun desakan tersebut. Tetapi terutama harus didasarkan pada pertimbangan-pertimbangan ilmiah yang logis, rasional dan berbasis bukti.
Atas dasar pemikiran tersebut, PB IDI membentuk sebuah tim kerja yang diberi nama Tim Penyusun Buku Putih DLP. Tim diberi tugas untuk melakukan kajian akademik terhadap Kebijakan DLP dan menyusunnya dalam bentuk sebuah Buku Putih yang didasarkan pada alasan-alasan teoritik dan bukti-bukti yang valid. Tim mengalami kesulitan memulai tugas ini karena minimnya dokumen dan data pendukung. Namun melalui kerja keras dan cerdas dari semua anggota Tim, meski membutuhkan waktu yang relatif lama, dengan izin-Nya, akhirnya dokumen penting dan data valid yang diperlukan dapat juga terkumpul.
Alhamdulillah, hasilnya adalah buku yang berada di tangan pembaca. Buku ini adalah pertanggungjawaban ilmiah atas amanah yang dipercayakan oleh PB IDI kepada Tim Buku Putih DLP. Untuk itu, terima kasih diucapkan kepada PB IDI atas kepercayaan tersebut.
Terima kasih kepada semua pihak terutama pihak-pihak yang telah berbaik hati membantu dokumen dan data yang diperlukan. Terima kasih kepada setiap anggota Tim yang telah bekerja tanpa pamrih dan nyaris tanpa keluhan. Terima kasih kepada Tim Sekretarit PB IDI atas dukungan administrasi dan logistik. Terima kasih juga kepada para editor atas bantuannya yang sangat berharga.
oleh para pendahulu di tahun 1908 yang melahirkan Gerakan Kebangkitan Nasional sebagai cikal bakal perjuangan kemerdekaan Indonesia.
Semoga Allah SWT senantiasa melimpahkan rahmat dan perlindungan-Nya kepada kita semua. Amin.
Ketua Tim Buku Putih DLP IDI
Prof. Dr. Abdul Razak Thaha, MSc.
Sambutan Ketua PB IDI i
Kata Pengantar Ketua Tim Buku Putih DLP IDI iii
Daftar Isi v
Daftar Tabel vii
Daftar Singkatan viii
Prolog 1
I. Pendidikan Kedokteran dan Polemik DLP 4
A. Perkembangan Kurikulum Pendidikan Kedokteran Indonesia 4 B. Pelaksanaan Program Pendidikan Dokter 7
C. Polemik Dokter Layanan Primer 11
1. DLP Adalah Dokter yang Bekerja di FKTP 11
2. DLP: Kastanisasi Baru 12
D. Problematik Melahirkan Program Studi DLP 12
1. Syarat Membuka Program Studi 12
2. Standard Pendidikan Profesi 13
3. Kolegium DLP 13
4. Surat Tanda Registrasi 14
E. Peningkatan Kualitas Pelayanan melalui Modul Terstruktur 14
Klarifikasi buku “Sistem Pelayanan Kesehatan Nasional Berorientasi Pelayanan Primer”
15
II. Program Studi DLP: Pemborosan Dan Bukan Solusi 17
A. Isu Pertama: Memantapkan Sistem Pelayanan Kesehatan 17 B. Isu Kedua: Menuju Universal Coverage di 2019 18 C. Isu Ketiga: Menyelesaikan Disparitas Pelayanan Kesehatan 20 D. Isu Keempat: Menurunkan Angka Rujukan di FKTP 21
1. Fasilitas Kurang Memadai 22
2. Layanan Pengobatan Tidak Adekuat 23
III. DISHARMONI Undang-Undang AKIBAT Dokter layanan primer 26
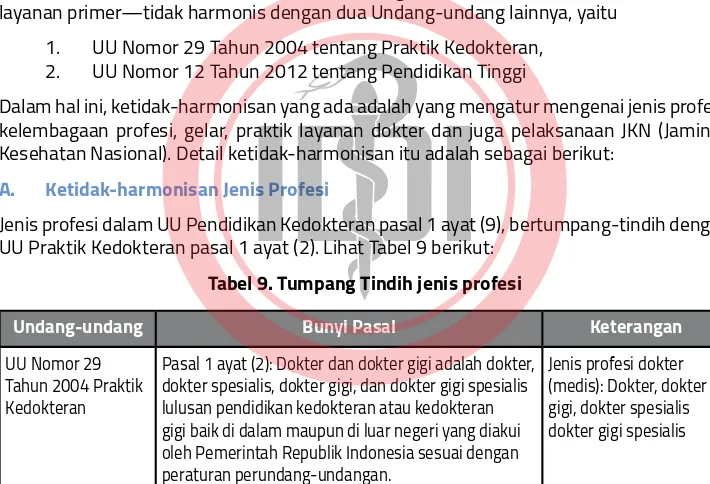
A. Ketidak-harmonisan Jenis Profesi 26
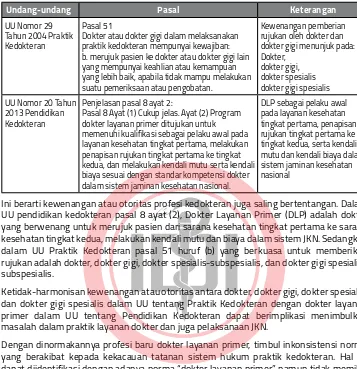
B. Ketidak-harmonisan Kewenangan 27
C. Ketidak-harmonisan Gelar Profesi 29
IV. Penyisipan Pasal DLP Dalam Pembahasan UU Pendidikan Kedokteran 31
A. DLP tidak ada dalam Naskah Akademik maupun RUU Uji Publik 31 B. Proses Pembahasan RUU Pendidikan Dokter di DPR 31
C. Penyisipan pasal DLP 34
1. Berubahnya jenis profesi kedokteran 35 2. Dokter Keluarga tidak ada dalam pembahasan Kurikulum
Pokok Pendidikan Kedokteran
36
D. Keterlibatan IDI dalam Pembahasan RUU Pendidikan Kedokteran 38
Aksi Damai IDI 24-10-2016 39
Aksi Damai Idi Menuntut Reformasi Sistem Pendidikan Kedokteran DKI Jakarta dan Berbagai Daerah Di Indonesia, Senin, 24 Oktober 2016
42
V. Upaya Metamorfosa Kedokteran Keluarga Menjadi DLP 51
A. Kilas balik IDI 51
B. Perkembangan Institusional Kedokteran Keluarga 54
C. Kegiatan-kegiatan Penting 54
VI. Kesimpulan dan Rekomendasi 56
Epilog 58
A. Advokasi Perubahan UU No 20 tahun 2013 Tentang Pendidikan Kedokteran
58
B. Advokasi Pembahasan Rancangan Peraturan Pemerintah Tentang Pendidikan Kedokteran
59
Perjalanan Perjuangan Revisi Undang-Undang No 20 Tahun 2013 Tentang Pendidikan Kedokteran
60
Tabel 1. Perbedaan KBK dan KBD 6 Tabel 2. Gambaran akreditasi Fakultas/Prodi Kedokteran (BAN PT, 2016) 7 Tabel 3. Persentase kelulusan UKMPPD tahun 2015 9 Tabel 4. Nama Praktisi yang bekerja di Layanan Primer 12 Tabel 5. Pertambahan Jumlah FKTP dan Peserta JKN 18 Tabel 6. Kecukupan Dokter Puskesmas Menurut Wilayah Tahun 2015 20 Tabel 7. Rasio Rujukan dan Kunjungan FKTP per Tahun 2015-Agustus 2016 21 Tabel 8. Rasio Rujukan Menurut Divisi Regional (Divre) 22
Tabel 9. Tumpang Tindih jenis profesi 26
Tabel 10. Ketidak-harmonisan Kewenangan 28
AD/ART : Anggaran Dasar/ Anggaran Rumah Tangga
ADB : Asian Development Bank
AIPKI : Asosiasi Institusi Pendidikan Kedokteran Indonesia
APS : Atas Permintaan Sendiri
ARSPI : Asosiasi Rumah Sakit Pendidikan Indonesia
AS : Amerika Serikat
ASEAN : Association of South East Asia Nations
Baleg : Badan Legislatif
BAN PT : Badan Akreditasi Nasional Perguruan Tinggi
Bappenas : Badan Perencanaan Pembangunan Nasional
BIDI : Berita Ikatan Dokter Indonesia
BME : Basic Medical Education
BPJS : Badan Penyelenggara Jaminan Sosial
CBT : Computer Based Testing
CHS : Consortium of Health Sciences
CMMAO : Confederation of Medical Associationin Asia and Oceania
Co-Ass : Coassistenschap
DHA : District Health Account
DIB : Dokter Indonesia Bersatu
DIM : Daftar Isian Masalah
Dirjen DIKTI : Direktorat Jenderal Pendidikan Tinggi
DLP : Dokter Layanan Primer
DPP : Dokter Pelayanan Primer
DPR RI : Dewan Perwakilan Rakyat Republik Indonesia
FK : Fakultas Kedokteran
FKTP : Fasilitas Pelayanan Kesehatan Primer
FPKS : Fraksi Partai Keadilan Sejahtera
Gerindra : Gerakan Indonesia Raya
Golkar : Golongan Karya
HAM : Hak Asasi Manusia
Hanura : Hati Nurani Rakyat
HPEQ : Health Professional Education Quality
IAKMI : Ikatan Ahli Kesehatan Masyarakat Indonesia
INA CBGs : Indonesia Case Base Groups
ISMKI : Ikatan Senat Mahasiswa Kedokteran Indonesia
JKN : Jaminan Kesehatan Nasional
KBD : Kurikulum Berbasis Disiplin Ilmu
KBK : Kurikulum Berbasis Kompetensi
Kemenristekdikti : Kementerian Riset Teknologi dan Pendidikan Tinggi
KIKKI : Kolegium Ilmu Kedokteran Keluarga Indonesia
KIPDI : Kurikulum Inti Pendidikan Dokter Indonesia
KIS : Kartu Indonesia Sehat
KKI : Konsil Kedokteran Indonesia
KKNI : Kerangka Kualifikasi Nasional Indonesia
Kodeki : Kode Etik Kedokteran Indonesia
KSDK : Kelompok Studi Dokter Keluarga
MASEAN : Medical Association of ASEAN
Menko PMK : Kementerian Koordinator Bidang Pembangunan Manusia dan Kebudayaan
MK : Mahkamah Konstitusi
MKI : Majalah Kedokteran Indonesia
MKKI : Majelis Kolegium Kedokteran Indonesia
Nasdem : Nasional Demokrat
NHA : National Health Account
OSCE : Objectives Structured Clinical Examination
P2KB : Program Pengembangan Pendidikan Keprofesian Berkelanjutan
PAN : Partai Amanat Nasional
Panja : Panitia Kerja
PB IDI : Pengurus Besar Ikatan Dokter Indonesia
PBL : Problem Based Learning
PBPU : Peserta Bukan Penerima Upah
PDGI : Persatuan Dokter Gigi Indonesia
PDI Perjuangan : Partai Demokrasi Indonesia Perjuangan
PDIB : Perhimpunan Dokter Indonesia Bersatu
PDKI : Perhimpunan Dokter Keluarga Indonesia
PDLP : Program Dokter Layanan Primer
PDSm : Perhimpunan Dokter Seminat
PDSp : Perhimpunan Dokter Spesialis
PDUI : Perhimpunan Dokter Umum Indonesia
Perthabin : Persatuan Thabib Indonesia
PGME : Post Graduate Medical Education
PKB : Partai Kebangkitan Bangsa
PKS : Partai Keadilan Sejahtera
PMDWNI : Penyelenggara Muktamar Dokter Warga Negara Indonesia
PMKS : Penyandang Masalah Kesehatan Sosial
Pokja : Kelompok Kerja
PPP : Partai Persatuan Pembangunan
Prolegnas : Program Legislasi Nasional
PTNBH : Perguruan Tinggi Negeri Badan Hukum
PTS : Perguruan Tinggi Swasta
Rakor : Rapat Koordinasi
RDP : Rapat Dengan Pendapat
RDPU : Rapat Dengar Pendapat Umum
RI : Republik Indonesia
RPP : Rencana Pelaksaan Pembelajaran
RUU : Rancangan Undang-undang
RUU Pendidikan Dokter : Rancangan Undang-Undang Pendidikan Dokter
SDM : Sumber Daya Manusia
SJKN : Sistem Jaminan Kesehatan Nasional
SK : Surat Keputusan
SKDI : Standar Kompetensi Dokter Indonesia
SKN : Sistem Kesehatan Nasional
SKPDI : Standar Kompetensi Pendidikan Dokter Indonesia
SKS : Satuan Kredit Semester
SPICES : Student-centred, Problem-based, Integrated, Community-based, Elective, dan Systematic
STR : Surat Tanda Registrasi
Timus : Tim Perumus
TOT : Training of Trainers
UC : Universal Coverage
UCSF : University of Carolina San Fransisco
UI : Universitas Indonesia
UK : United Kingdom
UKM : Upaya Kesehatan Masyarakat
UKP : Upaya Kesehatan Perorangan
UKT : Uang Kuliah Tunggal
UNICEF : United Nations International Children’s Fund
UU : Undang-undang
UUD 45 : Undang-Undang Dasar Negara Republik Indonesia Tahun 1945
VIG : Van Indonesische Genesjkundigen
WEF : World Economic Forum
WFME : World Federation on Medical Education
WHO : World Health Organization
WMA : World Medical Association
WONCA : World Organization of Family Doctors
Sistem Kesehatan Nasional (SKN) adalah usaha pengelolaan kesehatan yang diselenggarakan oleh semua komponen bangsa Indonesia secara terpadu dan saling mendukung guna menjamin tercapainya tujuan berbangsa, yaitu derajat kesehatan masyarakat yang setinggi-tingginya sesuai dengan amanat Undang-Undang Dasar Negara Republik Indonesia Tahun 1945 (UUD 45).
Landasan konstitusional dari SKN adalah UUD 45 khususnya Pasal 28A: ”Setiap orang berhak untuk hidup serta berhak mempertahankan hidup dan kehidupannya”. Pasal 28H ayat (1) ”Setiap orang berhak hidup sejahtera lahir dan batin, bertempat tinggal, dan mendapatkan lingkungan hidup yang baik dan sehat serta berhak memperoleh pelayanan kesehatan”. Pasal 34 ayat (2) ”Negara mengembangkan sistem jaminan sosial bagi seluruh rakyat dan memberdayakan masyarakat yang lemah dan tidak mampu sesuai dengan martabat kemanusiaan”, dan Pasal 34 ayat (3) ”Negara bertanggung jawab atas penyediaan fasilitas pelayanan kesehatan dan fasilitas pelayanan umum yang layak”1.
Kegagalan rakyat mendapatkan layanan kesehatan yang berkualitas, terjangkau secara geografis dan finansial adalah cerminan kegagalan negara. Pembangunan manusia bertumpu pada kesiapan layanan primer dengan mengedepankan kegiatan promotif dan preventif. Untuk itu, layanan primer harus dilaksanakan dengan sistematik, strategis dan senantiasa dipantau agar perjalanan kesehatan bangsa dapat terukur dan mencapai derajat kesehatan tertinggi
Sir Michael Marmot (WHO) menyatakan, sistem kesehatan nasional pada setiap negara adalah “kendaraan” bagi bangsa itu untuk meraih masa depan.2 Ditegaskan,
sistem kesehatan adalah kekuatan dan karakter bangsa yang mencakup keputusan politik, hukum, budaya, spiritual, solidaritas, pengelolaan ekonomi, teknologi, konsep, dan manajemen yang berfokus untuk membangun masa depan bangsa. Pencapaian setiap negara dalam membawa rakyatnya ke kehidupan yang lebih baik dapat terbaca dengan jelas dalam angka yang tertera dalam Human Development Index.
Melihat angka yang tertera dalam Human Development Index dari tahun ketahun, perkembangan derajat kesehatan rakyat Indonesia tidak menggembirakan. Bahkan dalam catatan Indeks Daya Saing Global 2016-2017 yang ditulis World Economic Forum (WEF), peringkat Indonesia menurun, dari peringkat 37 menjadi peringkat 41 dari 138 negara. Pilar kesehatan dan pendidikan (2014-2016) peringkat Indonesia
1 Undang-Undang Dasar Negara Republik Indonesia Tahun 1945, diakses dari https://portal. mahkamahkonstitusi.go.id/eLaw/mg58ufsc89hrsg/UUD_1945_Perubahan.pdf pada tanggal 22 Februari 2017, pukul 23.24
turun drastis 20 tingkat menjadi peringkat ke 100 dari 138 negara.3 Penurunan tajam
peringkat kesehatan dan pendidikan ini merupakan ”lampu merah” yang harus segera diantisipasi karena berkaitan langsung dengan perjalanan bangsa ini kedepan. WEF menyatakan, pembangunan pilar kesehatan Indonesia berjalan berbalikan dengan tren di negara-negara di kawasan ASEAN. Bahkan jelas dinyatakan bahwa derajat kesehatan bangsa Indonesia disebut sebagai yang terburuk diluar negara sub-Sahara Afrika.
Hal yang menjadi catatan khusus adalah penurunan tajam peringkat Indonesia di pilar kesehatan dan pendidikan justru terjadi saat Indonesia memulai Sistem Jaminan Kesehatan Nasional (SJKN) pada tahun 2014. Walaupun belum jelas mekanismenya, angka penurunan peringkat ini jelas merupakan cerminan kegagalan pelaksanaan Sistem Kesehatan Nasional di negeri ini. Kegaduhan pada pelaksanaan SJKN-BPJS yang terus berlanjut, beredarnya vaksin palsu dan banyak hal buruk lain di negeri ini, menunjukkan adanya benang kusut pada pelaksanaan SKN. Hal yang menjadi pertanyaan, apakah keputusan yang diambil pemerintah di masa kemelut ini merupakan sebuah terapi kausal? Mungkinkah keputusan yang tepat akan lahir dari sebuah kekusutan? Ikatan Dokter Indonsisa (IDI) melihat adanya bayang-bayang kegagalan kian menghantui Sistem Kesehatan Nasional. Disinilah awal polemik Dokter Layanan Primer (DLP) itu lahir dan terus berkepanjangan.
IDI sangat memahami bahwa layanan primer adalah tulang punggung Sistem kesehatan Nasional. IDI paham bahwa untuk mencapai tujuan kesahatan nasional penguatan layanan primer adalah harga mati. Persoalannya, benarkah pendidikan formal DLP yang memakan waktu 3 tahun dan membutuhkan biaya besar ini merupakan terapi kausal pada benang kusut yang terjadi di Sistem Kesehatan Nasional? Benarkah penyelenggaraan pendidikan DLP yang panjang dan mahal ini mampu mengangkat peringkat Indonesia dari keterpurukan? Apakah tidak ada cara lain yang lebih efektif dan efisien? Dalam situasi negara seperti ini, keputusan yang salah dapat membawa kerugian material, sosial, spiritual yang fatal sehingga dapat menyebabkan penderitaan masyarakat. Penurunan drastis pada produktivitas bangsa dan daya saing menjadikan cita-cita dan masa depan bangsa semakin menjauh sehingga perlu dilakukan usaha bermakna untuk mengatasi kegagalan ini, minimal dengan cara membuat keputusan yang tepat.
Berdasarkan latar belakang tersebut, setiap keputusan harus dilakukan berdasarkan
fakta dan studi lapangan yang seksama agar dapat memberi jawaban akurat atas kebutuhan riil masyarakat ditiap daerah. Situasi, ekologi, populasi, keadaan ekonomi dan pola penyakit disetiap negara tidak sama, sehingga keputusan yang baik bukan hanya berdasarkan telaah literatur saja atau mengadopsi keputusan negara lain. Negara Indonesia yang begitu luas dan beragam memerlukan solusi khusus dan tidak bisa disamakan dengan negeri Belanda. Sebagai organisasi profesional dan sekaligus pelaku lapangan terdepan yang selalu mengedepankan fakta lapangan dan kajian akademis, IDI meminta agar dilakukan studi (akademis) lapangan dalam pembuatan setiap keputusan agar kebutuhan masyarakat terpenuhi dan sistem dapat berjalan dengan efektif.
Sesuai yang tertulis dalam AD/ART, IDI hadir bukan untuk kepentingan golongan tetapi untuk kepentingan “perjalanan” bangsanya. Namun ironis, polemik DLP mengesankan adanya konflik kepentingan antara IDI dan pemerintah. Akibatnya, titik temu semakin jauh dan akan merugikan semua pihak terutama masyarakat.
IDI menolak Program Studi Dokter Layanan Primer (DLP). Dasar pendapat IDI adalah bahwa pendidikan dokter umum sudah memenuhi seluruh persyaratan sebagaimana yang diharapkan dalam Program Studi Dokter Layanan Primer, yaitu meliputi pemecahan masalah mulai dari promotif/preventif hingga kuratif menggunakan pendekatan individual, keluarga dan komunitas. Perbedaan yang ada sifatnya minor, yang bisa didekati melalui continuing professional education menggunakan modul terstruktur melalui P2KB (Program Pengembangan Pendidikan Keprofesian Berkelanjutan).
Selain itu IDI berpendapat untuk memperbaiki kualitas lulusan dokter umum, lebih baik memperbaiki dulu proses pendidikan dokter di hulu yang banyak bermasalah, daripada memperbaiki di hilir. Hal inilah yang dibahas mendalam dalam bab ini.
A. Perkembangan Kurikulum Pendidikan Kedokteran Indonesia
Pendidikan kedokteran adalah program studi yang sudah berevolusi sejak lama. Sebelum 1955 pendidikan berjalan lebih bebas dan mengikuti pendidikan dokter Belanda. Mahasiswa dapat menentukan sendiri mata kuliah dan praktikum yang akan diambilnya. Konsekuensi dari hal ini adalah lama pendidikan menjadi sangat beragam dan lebih panjang. Sulit untuk menentukan perkiraan jumlah lulusan per tahun, serta kesulitan untuk merancang pemenuhan kebutuhan dokter secara nasional.
Pada tahun 1955, Prof. Soetomo melakukan pendekatan dengan University of Carolina San Fransisco (UCSF) untuk membantu penyusunan kurikulum baru. Kurikulum ini memiliki lama studi selama 6 tahun yang disebut dengan studi terpimpin (guided study). Sistem pendidikan tersebut berlangsung selama 6 tahun, terdiri dari tahap preklinik yang lama pendidikannya adalah 4 tahun dengan gelar Doctorandus Medicus (Drs.Med) dan tahap klinik di Rumah Sakit (Coassistenschap) dan Puskesmas dengan sebutan Co-Ass selama 2 tahun. Tahap klinik, mahasiswa melakukan rotasi di berbagai departemen, yaitu: Ilmu Penyakit Dalam dan Ilmu Bedah masing-masing selama 12 minggu; Ilmu Kebidanan, Ilmu Kedokteran Anak dan Psikiatri-Neurologi masing-masing selama 8 minggu. Kurikulum dan metode pengajaran sejak tahun 1955 ini terus berjalan selama sekitar 26 tahun. Pada tahun 1981, kurikulum pendidikan kedokteran dimodifikasi merujuk pada Consortium of Health Sciences (CHS) melalui terbitnya Kurikulum Inti Pendidikan Dokter Indonesia (KIPDI) I. KIPDI I merupakan discipline based-curriculum dengan pendekatan aspek kognitif, psikomotor, dan perilaku (attitude) dan memenuhi kemampuan bidang medik, bedah, perilaku, dan kesehatan komunitas. Kurikulum yang menjadi acuan bagi Fakultas Kedokteran adalah minimal mengandung KIPDI I atau 80% KIPDI dengan 20% muatan lokal. KIPDI I ini berlaku hingga tahun 1993.
sehingga banyak yang kembali menggunakan metode pengajaran konvensional.
Pada tahun 2004, dibentuk tim untuk pembentukan KIPDI III yang terdiri dari Departemen Pendidikan Nasional, Departemen Kesehatan dan perhimpunan profesi yang diwakili oleh Kolegium Dokter Indonesia yang disebut dengan Tim Kurikulum Nasional Berbasis Kompetensi untuk Pendidikan Dokter Pelayanan Primer dengan pendekatan kedokteran keluarga. Sejak tahun ini, pendidikan dokter umum sudah secara eksplisit diarahkan sebagai dokter keluarga.
Dalam berjalannya proses pembentukan KIPDI III, kurikulum pada singkatan KIPDI, diganti menjadi “Standar Kompetensi”. Pada tanggal 27-28 April 2006, di Hotel Millenium Jakarta, dengan diprakarsai oleh Dirjen DIKTI diadakan lokakarya KIPDI III yang kemudian disebut dengan Standar Kompetensi Pendidikan Dokter Indonesia (SKPDI). Kurikulum pendidikan dokter menjadi Kurikulum Berbasis Kompetensi (KBK). Pendidikan ini terdiri dari tahap pendidikan kedokteran dasar dan internship.
SKPDI ini sebenarnya mengacu pada kebutuhan masyarakat yang indikatornya diformulasikan pada standar pelayanan minimal untuk mencapai Indonesia Sehat 2010 dan World Federation on Medical Education (WFME). WFME dalam konferensi yang dilaksanakan di Kopenhagen, Denmark (2002), menyatakan perlu adanya kompetensi yang wajib dikuasai dokter untuk menjamin mutu dan peningkatan pelayanannya kepada masyarakat. Kompetensi ini digunakan sebagai standar pendidikan dan mendasari proses pendidikan yang digunakan untuk mencapai kompetensi.
Kompetensi yang disusun dalam Standar Kompetensi Dokter Indonesia (SKDI) terdiri dari 7 area kompetensi dengan kompetensi inti dan komponen kompetensinya. Kompetensi ini telah difokuskan pada pendekatan kedokteran keluarga karena disesuaikan dengan hasil WHO-WONCA (Organisasi Dokter Keluarga Sedunia) tahun 1994, yang merekomendasikan penyelarasan program pendidikan kedokteran dasar untuk menanggapi kebutuhan masyarakat akan pelayanan kesehatan yang bermutu melalui konten pendekatan kedokteran keluarga di dalam kurikulumnya.Perbedaan antara Kurikulum Berbasis Disiplin Ilmu (KBD) dengan KBK antara lain tergambar dalam Tabel 1.
SKDI digunakan sebagai acuan bagi pengembangan kurikulum pendidikan kedokteran. SKDI terbaru yang digunakan adalah SKDI 2012 yang merupakan hasil dari dari evaluasi SKDI 2006. Pada saat ini, minimal lama pendidikan dokter adalah 7 semester untuk tahap akademik dan 4 semester untuk tahap profesi. SKDI 2012 ini adalah hasil kerjasama dari Konsil Kedokteran Indonesia, Ikatan Dokter Indonesia, Asosiasi Institusi Pendidikan Kedokteran Indonesia Kolegium Dokter, Kolegium-kolegium Dokter Spesialis, Asosiasi Rumah Sakit Pendidikan Indonesia, Kementerian Pendidikan dan Kebudayaan, dan Kementerian Kesehatan (2009-2012), Kelompok Kerja Ikatan Dokter Indonesia, 72 Fakultas Kedokteran/ Program Studi Kedokteran dan 36 Kolegium Kedokteran1.
Tabel 1. Perbedaan KBK dan KBD
Referensi KBK
1 KBD2
WFME Konvensional
Lama studi Min 7 + 4 semester Min 8 + 4 semester Proses Banyak metoda/ SPICES
“pasien bukan objek” Kuliah + Praktikum “pasien jadi objek”
Output Mencapai kompetensi Kompetensi ++
Internsip +
-Uji Kompetensi Sebelum internship Sesudah selesai proses pendidikan Penilaian Kinerja & Profesionalisme + -
SKDI ini berisi Daftar Pokok Bahasan untuk mencapai 7 area kompetensi, yaitu Daftar Masalah, berisikan berbagai masalah yang akan dihadapi dokter pada layanan primer, Daftar Penyakit, berisikan nama penyakit yang merupakan diagnosis banding dari masalah yang dijumpai pada daftar masalah dan Daftar Keterampilan Klinis, berisikan keterampilan klinis yang perlu dikuasai oleh dokter pada layanan primer di Indonesia2.
Dalam pemecahan masalah kesehatan, kurikulum SKDI 2012 sudah dirancang agar lulusan dokter mampu untuk:
1. Melaksanakan promosi kesehatan pada individu, keluarga dan masyarakat
2. Melaksanakan pencegahan dan deteksi dini terjadinya masalah kesehatan pada individu, keluarga dan masyarakat
3. Melakukan penatalaksanaan masalah kesehatan individu, keluarga dan masyarakat 4. Memberdayakan dan berkolaborasi dengan masyarakat dalam upaya meningkatkan
derajat kesehatan
5. Mengelola sumber daya secara efektif, efisien dan berkesinambungan dalam penyelesaian masalah kesehatan
6. Mengakses dan menganalisis serta menerapkan kebijakan kesehatan spesifik yang merupakan prioritas daerah masing-masing di Indonesia
Jelaslah bahwa pendidikan dokter umum di Indonesia sudah diarahkan untuk menjadi dokter pada layanan primer dengan pendekatan individual, keluarga dan masyarakat. Jika output nya masih belum sesuai dengan tujuan dalam SKDI ini, maka yang perlu diperbaiki adalah input dan proses pendidikan dari institusi pendidikannya, dan melalui pendidikan
profesi berkelanjutan, bukan diperbaiki di hilir melalui program studi DLP. Bagaimanakah kualitas proses pendidikannya, dibahas dalam seksi berikut.
B. Pelaksanaan Program Pendidikan Dokter
Dalam melaksanakan pendidikan kedokteran, terdapat standar yang perlu dipenuhi dan digunakan di berbagai negara di dunia. Standar tersebut bertujuan untuk menjaga kualitas produksi dokter agar dokter yang dihasilkan adalah dokter dengan kualitas terbaik. Standar tersebut mulai dari aspek masukan, proses dan luaran serta outcome-nya. Pada kualitas masukan perlu dipantau sistem penerimaan mahasiswa baru, staf pengajarnya dan fasilitas yang dimiliki Fakultas Kedokteran. Pada kualitas proses perlu dipantau mengenai kurikulum, proses belajar mengajar, dan sistem penilaian yang digunakan. Pada kualitas luaran perlu dipantau lulusan yang dihasilkan Fakultas Kedokteran apakah sesuai dengan kompetensi yang diharapkan, sedangkan pada aspek outcome perlu dipantau profesionalisme dokter setelah bekerja (pada tahap internship).
Proses penjaminan mutu ini melibatkan berbagai pemangku kebijakan, selain Fakultas Kedokteran terkait, pemerintah melalui Kementerian Riset Teknologi dan Pendidikan Tinggi dan Kementerian Kesehatan yang terutama terlibat dalam koordinasi kegiatan pendidikan tahap profesi, Konsil Kedokteran Indonesia, dan juga organisasi profesi. Pemantauan dilakukan pada berbagai aspek tersebut melalui akreditasi, uji kompetensi dan evaluasi KKI dan koordinasi dengan organisasi profesi terutama pada aspek luaran dan kualitas outcome.
Dari sisi masukan, hingga akhir tahun 2016, jumlah seluruh Fakultas Kedokteran di Indonesia saat ini mencapai 83 Fakultas Kedokteran, dengan tambahan 8 Fakultas Kedokteran baru yang telah diresmikan oleh pemerintah di tahun 2016. Namun mutu pendidikan dari 83 Fakultas Kedokteran di Indonesia masih belum optimal dengan adanya 37 Fakultas Kedokteran dengan akreditasi C (1 Fakultas Kedokteran belum terakreditasi) dan hanya 17 Fakultas Kedokteran yang terakreditasi A (Tabel 2).
Tabel 2. Gambaran akreditasi Fakultas/Prodi Kedokteran (BAN PT, 2016)3
Akreditasi Jumlah FK
A 17
B 28
C 37 (+ 1 Fakultas Kedokteran belum terakreditasi)
Jumlah 83
3 Tabel tersebut diambil dari presentasi Menteri Riset, Teknologi, dan Pendidikan Tinggi, Kebijakan Kemristekdik/Penjaminan Mutu Pendidikan Kedokteran, Kementerian Riset, Teknologi dan
Sejak tahun 2006, Fakultas Kedokteran di Indonesia menggunakan kurikulum berbasis kompetensi dengan menggunakan Problem Based Learning (PBL). PBL merupakan metode pendidikan yang membutuhkan sumber daya yang besar, baik dalam hal infrastruktur, fasilitas pendidikan maupun sumber daya manusia. Infrastruktur dan fasilitas pendidikan dibutuhkan ruang-ruang yang lebih banyak dan ruang untuk melakukan keterampilan klinis serta ruang ujian yang menjadi standar pendidikan dalam akreditasi. Dari sisi sumber daya, dibutuhkan 1:10 mahasiswa untuk tahap preklinik dan 1:5 mahasiswa untuk tenaga pengajarnya, belum lagi terdapat lebih dari 30 bidang ilmu di kedokteran yang harus dimiliki oleh institusi pendidikannya untuk dapat mencapai sasaran pembelajaran mahasiswa. Dari aspek masukan ini, KBK dengan metode PBL yang dilaksanakan pada Fakultas Kedokteran menuntut pula sumber daya yang besar. Pembiayaan pada tahap akademik semakin meningkat, demikian pula biaya yang besar terutama dikeluarkan institusi pendidikan pada tahap profesi. Pendidikan di Rumah Sakit melibatkan fasilitas pelayanan kesehatan dan sumber daya yang besar termasuk keselamatan pasien dan mahasiswa sendiri dalam melakukan praktik, karena fokus kegiatan di rumah sakit adalah pelayanan. Belum lagi adanya syarat bagi Fakultas Kedokteran untuk memiliki Rumah Sakit Pendidikan sendiri untuk menjalankan kegiatan pendidikannya. Pengelolaan Rumah Sakit membutuhkan juga biaya yang besar.
Pada beberapa pengelola institusi pendidikan, Fakultas Kedokteran ditempatkan juga sebagai institusi yang dapat memberikan keuntungan komersial. Adanya kriteria kelompok jalur penerimaan mahasiswa baru, seperti jalur penerimaan mandiri ataupun internasional, merupakan salah satu bentuk inovasi institusi pendidikan yang menunjukkan bentuk komersialisasi pendidikan kedokteran. Walaupun saat ini pemerintah sudah memberlakukan sistem pembiayaan melalui Uang Kuliah Tunggal (UKT), namun hal ini hanya berlaku untuk Fakultas Kedokteran negeri yang dikelola pemerintah. Pembiayaan untuk Fakultas Kedokteran tetap tertinggi di antara bidang ilmu lainnya.
Komersialisasi pendidikan kedokteran ini terlihat juga dari menjamurnya pembukaan Fakultas Kedokteran oleh perguruan-perguruan tinggi negeri dan swasta. Pada tahun 2007, Fakultas Kedokteran hanya berjumlah 35 Fakultas Kedokteran, pada tahun 2015 menjadi 75 Fakultas Kedokteran, kemudian pada tahun 2016, telah diresmikan oleh pemerintah 8 Fakultas Kedokteran baru, sehingga jumlah seluruh Fakultas Kedokteran di Indonesia saat ini mencapai 83 Fakultas Kedokteran yang terdiri dari 35 Fakultas Kedokteran di perguruan tinggi negeri (3 Fakultas Kedokteran di bawah Kementerian Agama) dan 46 Fakultas Kedokteran di perguruan tinggi swasta.
dengan 15 tahun lalu di saat negara masih bertanggungjawab terhadap pendidikan termasuk pendidikan kedokteran, sehingga biaya pendidikan kedokteran sangat murah dan terjangkau.
Dari sisi proses, pendidikan kedokteran di Indonesia yang berlangsung 10 semester, itu dianggap kurang cukup untuk membuat dokter mahir untuk berpraktik di layanan primer atau di Fasilitas Pelayanan Kesehatan Primer (FKTP). Karena itu untuk memahirkan perlu pembelajaran secara mandiri di bawah koordinasi Kementerian Kesehatan untuk 1 tahun internship.
Melalui KBK dan active learning, proses pendidikan dilewati oleh mahasiswa seharusnya lebih baik daripada pendidikan konvensional terutama dalam hal penguasaan keterampilan klinis, namun yang perlu dikaji apakah pelaksanaannya optimal. Sebagai contoh: mahasiswa membutuhkan diskusi kelompok yang dilaksanakan oleh 1 tutor untuk 10 mahasiswa, namun karena kendala pada prosesnya kegiatan ini terpaksa dilakukan secara bersamaan dengan 10 mahasiswa dari kelompok yang lain, dst.
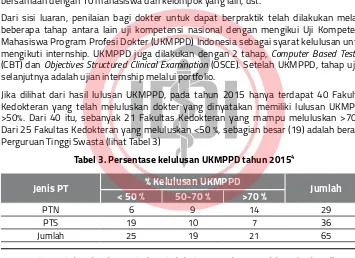
Dari sisi luaran, penilaian bagi dokter untuk dapat berpraktik telah dilakukan melalui beberapa tahap antara lain uji kompetensi nasional dengan mengikui Uji Kompetensi Mahasiswa Program Profesi Dokter (UKMPPD) Indonesia sebagai syarat kelulusan untuk mengikuti internship. UKMPPD juga dilakukan dengan 2 tahap, Computer Based Testing (CBT) dan Objectives Structured Clinical Examination (OSCE). Setelah UKMPPD, tahap ujian selanjutnya adalah ujian internship melalui portfolio.
Jika dilihat dari hasil lulusan UKMPPD, pada tahun 2015 hanya terdapat 40 Fakultas Kedokteran yang telah meluluskan dokter yang dinyatakan memiliki lulusan UKMPPD >50%. Dari 40 itu, sebanyak 21 Fakultas Kedokteran yang mampu meluluskan >70%). Dari 25 Fakultas Kedokteran yang meluluskan <50 %, sebagian besar (19) adalah berasal Perguruan Tinggi Swasta (lihat Tabel 3)
Tabel 3. Persentase kelulusan UKMPPD tahun 20154
Jenis PT % Kelulusan UKMPPD Jumlah < 50 % 50-70 % >70 %
PTN 6 9 14 29
PTS 19 10 7 36
Jumlah 25 19 21 65
Dari sisi luaran lainnya, yaitu jumlah dokter yang dibutuhkan berdasarkan jumlah penduduk Indonesia. Berdasarkan standar perbandingan jumlah dokter dan jumlah penduduk menurut WHO (40 dokter untuk 100.000 penduduk), jumlah dokter Indonesia telah mencukupi, yaitu 45 dokter untuk 100.000 penduduk (jumlah penduduk Indonesia sekitar 255.461.700 jiwa pada tahun 2015). Saat ini jumlah dokter berdasarkan data KKI, per tanggal 10 Februari 2017 tercatat telah terdaftar 149,479 dokter, terdiri atas 116,935 dokter dan 32,544 dokter spesialis di Indonesia (Bagan 1).
Dari Bagan 2 terlihat bahwa jumlah dokter yang mempunyai STR aktif adalah sebanyak 125,847 dokter, terdiri atas 96,298 dokter dan 29,549 dokter spesialis. Sehingga dari sekitar 150,000 dokter, ada sekitar 23,600 dokter dan 3000 dokter spesialis yang STR nya tidak aktif, bisa jadi karena belum diurus, bisa juga karena mereka berpindah ke tugas struktural atau berpindah bidang penelitian atau lainnya yang tidak memerlukan STR lagi.
Hingga kini, banyak daerah kekurangan dokter, sebaliknya di kota besar terjadi penumpukan dokter5. Kekurangan dokter di daerah tertentu dijadikan dalih oleh Pemda
dan perguruan tinggi setempat untuk mengajukan pembukaan Fakultas Kedokteran meskipun perguruan tinggi pengusul tidak mempunyai cukup kompetensi dan kapasitas untuk menyelenggarakan pendidikan dokter.
Sebenarnya persoalan ini jika dikaitkan dengan pendidikan kedokteran saat ini, banyak faktor yang menimbulkan masalah distribusi dokter, mulai dari tingginya biaya sekolah, rekruitmen calon dokter yang tidak sesuai, proses pendidikan yang kurang mengakrabkan mahasiswa dengan daerah, maupun insentif dan fasilitas yang tidak memadai untuk dokter bekerja di daerah. Peran pemerintah untuk melakukan affirmative action, merupakan antisipasi yang sangat baik bagi distribusi dokter di daerah, bukan dengan melalui ijin penambahan jumlah Fakultas Kedokteran-nya.
C. Polemik Dokter Layanan Primer
Pada saat diterbitkannya UU No 20 Tahun 2013 Tentang Pendidikan Kedokteran yang selanjutnya akan disebut denganUndang Undang no 20 tahun 2013 tentang Pendidikan Kedokteran, timbul nomenklatur baru yang tidak terdapat sebelumnya pada UU No 29 Tahun 2004 tentang Praktik Kedokteran, yaitu Dokter Layanan Primer (DLP).
DLP ini menjadi polemik bagi profesi dokter, karena dokter umum yang merupakan produk dari pendidikan profesi kedokteran yang tadinya sudah layak bekerja sebagai dokter di layanan primer atau FKTP (fasilitas kesehatan tingkat pertama, berdasarkan UU No 20 Tahun 2013 ini, dianggap masih belum kompeten dan dituntut untuk melanjutkan pendidikan DLP, agar memenuhi kualifikasi untuk melakukan praktik di pelayanan primer, sesuai penjelasan Undang undang itu pasal 8 ayat 2 : “Program dokter layanan primer ditujukan untuk memenuhi kualifikasi sebagai pelaku awal pada layanan kesehatan tingkat pertama, melakukan penapisan rujukan tingkat pertama ke tingkat kedua, dan melakukan kendali mutu serta kendali biaya sesuai dengan standar kompetensi dokter dalam sistem jaminan kesehatan nasional”6. Pemberlakuan undang undang itu otomatis
mengancam legalitas 100 ribu dokter umum yang bekerja di FKTP, baik Puskesmas, klinik maupun dokter praktik mandiri. Mereka bisa di pidanakan7.
Namun polemik DLP jauh lebih luas, karena persoalan yang ditimbulkan nya baik dari segi definisi, istilah setara spesialis, kesulitan profesi, maupun ketidak-harmonisan dengan Undang-undang lainnya. Di dalam bab ini, kita membahas berbagai masalah yang timbul, kecuali ketidak-harmonisannya dengan undang-undang lain yang dibahas pada bab lain.
1. DLP Adalah Dokter yang Bekerja di FKTP
Dokter layanan primer, adalah satu-satunya profesi yang disebut dalam undang-undang, namun definisinya tidak ada dari 24 istilah yang disebut dalam pasal 1 dalam Bab 1 Ketentuan Umum UU No 20 Tahun 2013 Tentang Pendidikan Kedokteran.
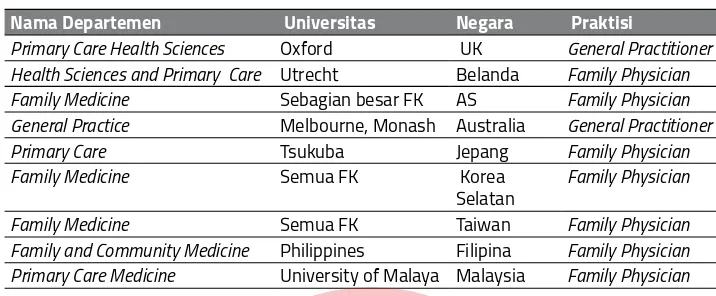
Di seluruh dunia tidak ada profesi dokter bergelar DLP atau dokter layanan primer. Karena memang dokter layanan primer adalah dokter yang bekerja di layanan primer. Dokter yang bekerja di layanan primer, pada umumnya disebut dokter umum, atau dokter keluarga, meskipun di Amerika Serikat ada dokter spesialis yang bekerja di layanan primer.
Biasanya di sebuah negara, dokter yang bekerja di layanan primer adalah dokter umum atau dokter keluarga (Lihat Tabel 4). Karena di manapun di dunia dokter umum adalah dokter keluarga. WONCA (World Organization of National Colleges, Academies and Academic Associations of General Practitioners/Family Physicians) juga menyebutkan dokter umum adalah dokter keluarga.
6 Banyak tafsir atas penjelasan itu. Tetapi justru itu masalahnya: ketidakpastian hukum. Undang Undang ini justru menimbulkan ketidakpastian hukum.
Karena itu IDI berpendapat bahwa DLP bukan profesi. DLP merupakan istilah untuk dokter yang bekerja di layanan primer atau di FKTP, apapun profesinya.
Tabel 4: Nama Praktisi yang bekerja di Layanan Primer8
Nama Departemen Universitas Negara Praktisi
Primary Care Health Sciences Oxford UK General Practitioner Health Sciences and Primary Care Utrecht Belanda Family Physician Family Medicine Sebagian besar FK AS Family Physician General Practice Melbourne, Monash Australia General Practitioner Primary Care Tsukuba Jepang Family Physician Family Medicine Semua FK Korea
Selatan
Family Physician
Family Medicine Semua FK Taiwan Family Physician Family and Community Medicine Philippines Filipina Family Physician Primary Care Medicine University of Malaya Malaysia Family Physician
2. DLP: Kastanisasi Baru
Dalam UU No 20 Tahun 2013 Tentang Pendidikan Kedokteran disebutkan bahwa dokter layanan primer adalah dokter setara spesialis, sebuah istilah yang juga tidak dijelaskan. Mengingat istilah setara spesialis tidak sama dengan spesialis, tidak perlak lagi dokter layanan primer menimbulkan kastanisasi baru, yaitu dokter umum, dokter layanan primer yang setara spesialis dan dokter spesialis. Karena model pendidikan kedokteran di Indonesia, jenjang spesialis diselenggarakan setelah sesorang selesai menempuh pendidikan dokter umum, maka dokter umum menjadi kasta yang paling rendah. Masalah ini tidak bisa selesai hanya dengan menghilangkan posisi dokter layanan primer, melainkan melalui reformasi sistem pendidikan kedokteran di Indonesia, agar posisi dokter umum sejajar dengan posisi spesialis, berbeda hanya karena lapangan kerjanya. Artinya revisi UU No 20 Tahun 2013 Tentang Pendidikan Kedokteran menjadi keharusan.
D. Problematik Melahirkan Program Studi DLP 1. Syarat Membuka Program Studi
Fakultas kedokteran yang akan melahirkan program studi dokter layanan primer akan menghadapi problem, karena kurikulum program studi adalah 80 % program studi dokter keluarga, 10 % kedokteran komunitas, dan 10 % kesehatan masyarakat. Program Studi baru hanya bisa disetujui oleh pemerintah bila berbeda signifikan (60%)9.
8 Tabel diambil dari Kelompok Kerja Percepatan Pendidikan Dokter Layanan Primer : Pendidikan Dokter Layanan Primer, Kementerian Pendidikan Tinggi & Ristek - Kementerian Kesehatan Republik Indonesia 2015 , dipotong sebagian.
Menurut UU No 12 Tahun 2012 Tentang Pendidikan Tinggi, Perguruan Tinggi Negeri yang sudah berbadan hukum (PTNBH) memiliki kewenangan untuk membuka, menyelenggarakan dan menutup program studi10. Demikian pula pada Peraturan
Pemerintah No 4 Tahun 2014 Tentang Penyelenggaraan Pendidikan Tinggi dan Pengelolaan Perguruan Tinggi, pasal 25 ayat a1.b. disebutkan juga kewenangan otonomi pengelolaan bidang akademik untuk pembukaan, perubahan dan penutupan program studi bagi PTNBH. Namun, sebagaimana diketahui untuk pembukaan program studi profesi, UU No 12 Tahun 2012 pasal 17 ayat 2 juga menegaskan bahwa penyelenggaraan pendidikan profesi dilakukan bekerja sama dengan Kementerian terkait dan Organisasi Profesi yang bertanggung jawab atas mutu layanan profesi tersebut. Pembukaan program studi profesi tidak dapat dibuka secara otonomi tanpa berkoordinasi dengan pihak lainnya.
Di samping itu, pada UU yang sama, dinyatakan pembukaan program studi harus memenuhi persyaratan minimum akreditasi11, sehingga pembentukannya tidak dapat dilakukan
semaunya. Program studi baru pun harus memiliki perbedaan signifikan, sebagaimana program studi baru pada umumnya. Apalagi program studi dokter layanan primer, jika pun ingin dibuka, perlu menunggu keluarnya peraturan pemerintah tentang hal itu terlebih dahulu sesuai amanat UU No 20 Tahun 2013 Tentang Pendidikan Kedokteran12.
2. Standard Pendidikan Profesi
Pendidikan profesi juga harus melalui berbagai ketentuan. Perlu ada standar pendidikan profesinya, yang harus ditetapkan bersama oleh Konsil Kedokteran Indonesia dengan Kolegium Kedokteran, assosiasi pendidikan kedokteran, dan asosiasi rumah sakit pendidikan13. Padahal sampai sekarang standar pendidikan profesinya belum pernah
ditetapkan.
3. Kolegium DLP
Profesi baru hanya ada bila ada kolegiumnya. Kolegium kedokteran Indonesia adalah badan yang dibentuk oleh organisasi profesi untuk masing-masing disiplin ilmu yang bertugas mengampu cabang disiplin ilmu tersebut14. Kolegium baru harus diusulkan melalui dan
disetujui oleh MKKI (Majelis Kolegium Kedokteran Indonesia). Dalam hal ini, Kolegium dokter layanan primer juga tidak mungkin disetujui, karena sudah ada Kolegium Ilmu Kedokteran Keluarga Indonesia (KIKKI). Kolegium Dokter Layanan Primer tidak mungkin terbentuk, karena keilmuannya praktis sama dengan Kedokteran Keluarga
10 UU No 12 Tahun 2012 Tentang Pendidikan Tinggi Pasal 65, ayat (3)g.
11 lihat UU No 12 Tahun 2012 pasal 33, ayat (3) Program studi diselenggarakan atas izin Menteri setelah memenuhi persyaratan akreditasi. PTNBH tidak perlu ijin menteri, namun tetap harus memenuhi persyaratan akreditasi.
12 UU No 20 Tahun 2013 Tentang Pendidikan Kedokteran pada Pasal 7 ayat (9) menyatakan “Ketentuan lebih lanjut mengenai program dokter layanan primer sebagaiamana dimaksud pada ayat (5) dan program internsip sebagaimana dimaksud pada ayat (7) dan ayat (8) diatur dalam Peraturan Pemerintah”
4. Surat Tanda Registrasi
Karena Kolegium Dokter Layanan Primer tidak ada, maka lulusan program studi DLP seperti yang diselenggarakan di universitas tertentu tidak mendapat sertifikat kompetensi15.
Tanpa sertifikat kompetensi, tidak mungkin mendapat STR (Surat Tanda Registrasi) dari KKI (Konsil Kedokteran Indonesia)16, sebagai syarat untuk bekerja di layanan primer. Artinya
3 tahun yang ditempuhnya akan mubadzir. Kedudukan MKKI dan KKI sebagai institusi terpisah dari MTKI (Majelis Tenaga Kesehatan Indonesia) menjadi kuat karena keputusan Mahkamah Konstitusi menyetujui Judicial Review UU Tenaga Kesehatan.
E. Peningkatan Kualitas Pelayanan melalui Modul Terstruktur
Melalui SKDI 2012, dokter umum sudah dipersiapkan melayani di FKTP. Dengan semangat KKNI, maka pencapaian pembelajaran bisa beragam, tidak harus melalui pendidikan formal17. IDI berpendapat, peningkatan kualitas pelayanan kesehatan di tingkat primer di
seluruh wilayah Indonesia dapat lebih efektif dan lebih efisien dilakukan melalui modul terstruktur, melalui program P2KB (Program Pendidikan Keprofesian Berkelanjutan), dengan pertimbangan sebagai berikut:
1. Pelaksanaan P2KB yang sangat fleksibel, karena IDI bisa bekerja sama baik dengan universitas, maupun dengan institusi pendidikan/pelatihan lainnya, melalui sertifikasi kelayakannya, sehingga bisa lebih merata ke seluruh provinsi, dengan daya tampung yang lebih besar. Artinya, peserta bisa melakukan pendidikannya pada wilayah yang lebih dekat.
2. P2KB memungkinkan IDI bekerja sama dengan 36 Kolegium yang ada, sehingga bisa lebih fleksibel menggunakan tenaga ahli yang keahliannya beragam.
3. Metode P2KB secara administratif lebih sederhana dibandingkan pendidikan formal, berupa pelatihan tatap muka dan e-learning sehingga bisa disusun modul yang kontekstual dengan kebutuhan sesuai dengan kebutuhan dokter di layanan primer di berbagai wilayah di Indonesia.
15 Pasal 29 ayat 3 Undang Undang No 29 Tahun 2004 Tentang Praktik Kedokteran 16 Pasal 29 ayat 2 Undang Undang No 29 Tahun 2004 Tentang Praktik Kedokteran
4. Dari segi waktu, 1 modul mungkin berkisar 1-2 bulan, sehingga memungkinkan peserta didik mencapai kompetensi yang lebih cepat dan sesuai, karena hanya mengambil modul sesuai kebutuhan saja.
Secara singkat P2KB memungkinkan kita untuk melaksanakan program peningkatan kualitas layanan di lebih banyak tempat, menjangkau lebih banyak dokter, membuat kurikulum yang lebih beragam, dengan waktu yang lebih singkat dan biaya yang lebih terjangkau.
Klarifikasi buku “Sistem Pelayanan Kesehatan Nasional
Berorientasi Pelayanan Primer”
Sebuah kontroversi yang beberapa kali disebut: mengapa IDI, yang menerbitkan buku “Sistem Pelayanan Kesehatan Nasional Berorientasi Pelayanan Primer” (lihat cover terlampir), yang didalamnya menjelaskan Dokter Layanan Primer, menolak Program Studi Dokter Layanan Primer? Bagian ini menjelaskan kontroversi tersebut.
Hasil kerja Pokja dilaporkan pada Rapat Pleno PB IDI tanggal 19 Maret 2015. Keputusan Rapat Pleno PB IDI menerima konsep yang ditawarkan oleh Pokja dengan pokok pikiran sebagai berikut:
1. Peningkatan kompetensi dokter yang bekerja di tingkat layanan primer mendesak untuk segera dilakukan.
2. Peningkatan kompetensi dilakukan melalui P2KB terstruktur
3. Disiapkan modul sesuai kebutuhan lapangan. Pada saat itu diidentifikasi telah tersedia 24 modul
Dalam ini Pokja ditugaskan untuk:
1. Merampungkan modul-modul yang tersedia dan menambah modul baru sesuai dengan kebutuhan
4. Penyiapan modul dilakukan dengan dukungan kolegium terkait
5. Menyiapkan metode belajar-mengajar dalam bentuk tatap muka dan jarak jauh.
6. Melakukan uji coba model P2KB terstruktur tersebut dalam bentuk riset operasional pada 3 kabupaten/kota dengan kriteria urban, suburban dan rural
7. Riset operasional bekerja sama dengan Asosiasi pemerintah kabupaten dan kota. Langkah pertama dilakukan dalam bentuk Semiloka Pelayanan Kesehatan Tingkat Primer.
Pleno juga merekomendasikan untuk melakukan lokakarya sebagai bentuk sosialisasi hasil kerja Pokja kepada semua pemangku kepentingan.
Lokakarya yang menjadi rekomendasi Pleno PB 19 Maret 2015 dilaksanakan pada tanggal 7 April 2015 yang dihadiri oleh Kementerian Kesehatan RI dalam hal ini Direktorat Jenderal Pelayanan Kesehatan dan Badan PPSDM Kesehatan, Direktorat Jenderal DIKTI, Bappenas, Bank Dunia, WHO, UNICEF, ADB, dll.
SOLUSI
Salah satu isu besar lainnya mengapa IDI menolak program studi DLP adalah ketidaksesuaiannya dengan konteks pelayanan kesehatan saat ini sehingga DLP dapat dikatakan pemborosan dan bukan solusi. Pemborosan menjadi krusial, apalagi saat negara menganjurkan berhemat yang ditandai dengan banyaknya pemotongan budget anggaran yang sudah disetujui dalam tahun 2016-2017. Pendirian program studi DLP ini juga bukan solusi atas berbagai masalah yang saat ini dihadapi. Pada bab ini akan diperjelas isu tersebut, dan akan digarisbawahi kontradiksinya dengan upaya pemerintah untuk mengatasi masalah pelayanan kesehatan saat ini.
A. Isu Pertama: Memantapkan Sistem Pelayanan Kesehatan
Salah satu fokus pengelolaan pelayanan kesehatan di Indonesia adalah pemantapan sistem pelayanan kesehatan. Secara legal, Sistem Kesehatan Nasional (SKN) diatur dalam Peraturan Presiden Nomor 72 Tahun 20121.
Menurut PP tersebut, pelayanan kesehatan terbagi dalam dua golongan besar, yaitu Upaya Kesehatan Perorangan (UKP) dan Upaya Kesehatan Masyarakat (UKM). Meskipun keduanya mempunyai spektrum pelayanan yang komprehensif, mulai dari promotif ke kuratif, namun fokus dari UKP adalah kuratif sedang fokus UKM adalah promotif (lihat gambar). Jika UKP melakukan pelayanan promotif, maka konteksnya adalah penjelasan atau konsultasi secara individu. Bila UKM melakukan kuratif, maka konteksnya adalah pengobatan massal, ataupun ketika menanggulangi wabah. Tentu diantaranya ada wilayah kerja yang beririsan, misalnya pendekatan ke keluarga, yang bisa didekati dari aspek anggota keluarga (UKP), maupun sebagai anggota masyarakat (UKM).
Karena UKP dan UKM memiliki spektrum pembelajaran yang lebar, maka dalam rangka memantapkan sistem pelayanan kesehatan perlu diperhatikan mengenai diversifikasi tenaga. Ada yang difokuskan untuk melakukan pelayanan UKP, seperti dokter, bidan dan perawat. Ada tenaga kesehatan yang memang berfokus untuk pengembangan UKM, seperti ahli promosi kesehatan, ahli gizi masyarakat, ahli sanitasi lingkungan, dan lain-lainnya yang dikenal dengan ahli kesehatan masyarakat2. Pemantapan SKN terjadi jika semua ahli
yang bergerak dalam UKP dan UKM bekerja sama secara harmonis. Dalam konteks ini, pendekatan DLP yang memperkuat fungsi promosi dan preventif, yang membuat dokter
menjadi “serba bisa”, adalah pemborosan3. Padahal tenaga ahli kesehatan masyarakat
lebih banyak jumlahnya (sekarang ini jumlah 700 ribu orang dibandingkan dengan jumlah dokter yang sekitar 180 ribu), namun jumlahnya di Puskesmas masih relatif kurang. Selama ini dari seluruh tenaga pelayanan kesehatan, perhatian pemerintah selama puluhan tahun selalu kepada tenaga UKP, misalnya tercermin dalam perencanaan maupun pendayagunaan tenaga kesehatan oleh pemerintah. Setelah keluar UU tenaga kesehatan, yang mengakui adanya tenaga kesehatan masyarakat4, dan juga ahli kesehatan
masyarakat diakui sebagai profesi, barulah tenaga UKM menjadi perhatian.
Ketidakseimbangan dalam SKN juga terjadi karena selama puluhan tahun, Kementerian Kesehatan fokus pada pelayanan kuratif (UKP). Informasi dari berbagai National Health Account (NHA) maupun District Health Account (DHA) yang melihat kategori pengeluaran pada tingkat nasional maupun kabupaten/kota selalu menunjukkan pengeluaran untuk kegiatan promotif dan preventif (atau UKM) yang kecil. Pada penelitian NHA tahun 2014 misalnya, selama 4 tahun terakhir, angka itu berkisar 10-15 %5. Dalam hal ini,
pengembangan program studi DLP adalah kontradiksi. Perhatian pemerintah mestinya adalah bagaimana meningkatkan pembiayaan UKM, misalnya melalui pengembangan dana pendayagunaan tenaga UKM.
B. Isu Kedua: Menuju Universal Coverage di 2019
Masalah kesehatan lain di Indonesia adalah adanya disparitas dalam layanan kesehatan. Untuk menjamin ekuitas penerima layanan kesehatan, program Jaminan Kesehatan Nasional (JKN) menjadi alternatif solusi pemecahan. Dengan adanya Kartu Indonesia Sehat (KIS) sebagai kartu identitas peserta JKN dan sekaligus berfungsi sebagai kartu peserta untuk Penyandang Masalah Kesehatan Sosial (PMKS), konsep pelayanan kesehatan yang berkualitas dan ekual dapat diterima oleh seluruh rakyat Indonesia tanpa melihat latar belakang sosial dan ekonomi. Pada tahun 2019, menurut road map seluruh rakyat Indonesia diharapkan sudah mempunyai KIS untuk menjamin Universal Coverage (UC).
Tabel 5. Pertambahan Jumlah FKTP dan Peserta JKN
Jumlah Peserta / FKTP 20141 20162 Estimasi 20193 Kebutuhan UC 2019
Jumlah Puskesmas 9,731 9,814 10,000 10,000 Jumlah Klinik 3,712 4,903 8,476 22000 Dokter Praktik 3,984 4,511 6,092 44000 Peserta 133,423,653 166,900,000 270,000,000
Peserta ideal4 77,085,000 84,862,500 107,610,000 270,000,000
3 lihat misalnya di http://www.depkes.go.id/article/view/16102300002/perkuat-upaya-promotif-preventif-melalui-DLP.html.
4 Lihat pasal 11 UU 36 tahun 2014 tentang tenaga kesehatan
Catatan:
1. Sumber: Kementerian Kesehatan RI: Profil Kesehatan Indonesia 2014 2. Sumber: Laporan BPJS, 2016
3. Estimasi linear, dari performa 2014-2016
4. Estimasi, setiap Puskesmas dan klinik memelihara kesehatan 5000 peserta, sedang dokter praktik memelihara 2500 peserta
Pada tahun 2014, ketika BPJS mulai berjalan, terdapat 133,5 juta peserta JKN. Pada tahun 2016, jumlah peserta sudah meningkat menjadi 167 juta orang. Pada tahun 2019, jumlah penduduk diperkirakan sebesar 270 juta orang, dan menurut road map karena pada tahun itu seluruh penduduk diharapkan seluruh penduduk dilindungi JKN, maka jumlah peserta sama dengan seluruh penduduk.
Dari Tabel 5 terlihat bahwa jika norma ideal digunakan untuk menjaga mutu pelayanan, yaitu agar Puskesmas dan klinik memelihara kesehatan maksimum 5000 peserta, dan dokter praktik maksimum 2500 peserta6, perkembangan jumlah FKTP yang bekerja sama
dengan BPJS sudah tidak bisa memenuhi kebutuhan pelayanan. Apalagi jika jumlah FKTP yang bekerja sama dengan BPJS diproyeksikan secara linear, maka tahun 2019 Indonesia akan banyak sekali kekurangan FKTP. Kekurangan ini belum menjadi masalah bermakna karena di sebagian besar wilayah padat penduduk, banyak Puskesmas memegang kapitasi lebih dari 5000 peserta. Di DKI Jakarta bahkan terjadi fenomena Puskesmas dengan kapitasi 100.000 peserta. Jumlah kunjungan rawat jalan di Puskesmas juga mencapai 60 % dari semua kunjungan FKTP7. Dampak yang terjadi adalah, karena kewalahan melakukan
pelayanan UKP, banyak Puskesmas yang mengenyampingkan tugas UKM. Padahal pelayanan UKM derajatnya sama atau bahkan lebih penting daripada pelayanan UKP karena pelayanan UKM yang paripurna dapat menjamin masyarakat tetap sehat sehingga jumlah kunjungan penduduk yang sakit akan berkurang.
Syarat pendirian klinik diberbagai wilayah sulit dan mahal, mencapai puluhan juta rupiah, diluar dari biaya investasi bangunan8. Belum lagi tambahan syarat bila FKTP ingin bekerja
sama dengan BPJS. Pemerintah mestinya memfasilitasi agar jumlah klinik dan dokter praktik yang bekerja sama dengan BPJS bisa bertambah. Sehingga, memaksakan dokter umum menempuh program studi DLP sebagai syarat agar bisa bekerja di FKTP cenderung, bersifat kontra produktif.9
6 lihat di “Kebijakan Akselerasi Pengembangan Pelayanan Dokter Keluarga”, Direktorat Bina Pelayanan Medik Dasar, Direktorat Jenderal Bina Pelayanan Medik, Departemen Kesehatan RI, Jakarta, 2007 7 data BPJS sd Agustus 2016, jumlah kunjungan puskesmas adalah 49 juta sedang total kunjungan
FKTP adalah 72 juta.
C. Isu Ketiga: Menyelesaikan Disparitas Pelayanan Kesehatan
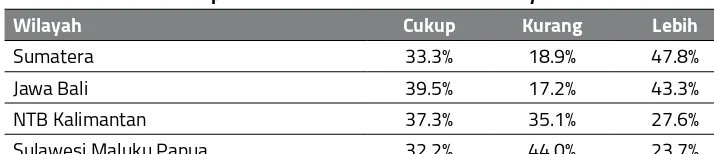
Selain kekurangan jumlah, maldistribusi dokter di Indonesia menyebabkan tidak meratanya pelayanan kesehatan. Di Sumatera dan Jawa Bali sekitar 18 % Puskesmas kekurangan dokter. Di wilayah Sulawesi Maluku Papua, hampir separuh Puskesmas kekurangan dokter. Tambahan lagi pada tahun 2015, sebanyak 10% Puskesmas di Indonesia tidak mempunyai dokter10. Sebaliknya pada tiap wilayah terdapat Puskesmas dengan kelebihan dokter.
Tabel 6. Kecukupan Dokter Puskesmas Menurut Wilayah Tahun 2015
Wilayah Cukup Kurang Lebih
Sumatera 33.3% 18.9% 47.8%
Jawa Bali 39.5% 17.2% 43.3%
NTB Kalimantan 37.3% 35.1% 27.6%
Sulawesi Maluku Papua 32.2% 44.0% 23.7%
Sumber: data Pusdatin Kemenkes 2015, diolah.
Program studi DLP mengharuskan seorang dokter untuk menempuh pendidikan tambahan setara spesialis selama 3 tahun sebelum bisa berpraktik di FKTP. Konsep ini tidak dapat menyelesaikan problematika kekurangan dan maldistribusi dokter. Saat pasukan dokter di butuhkan untuk berpraktik di FKTP demi mencapai Universal Coverage pada tahun 2019, penambahan masa studi dokter justru mempersulit pencapaian tujuan. Penambahan lama studi juga akan menambah parahnya maldistribusi, sebagaimana pengalaman pendidikan perawat dan bidan.
Isunya adalah untuk apa menambah lama pendidikan dokter umum, jika tidak menyelesaikan masalah kesehatan, dalam hal ini maldistribusi SDM kesehatan atau pengisian dokter di wilayah terpencil? Padahal tujuan Undang Undang no 20 tahun 2013 tentang pendidikan kedokteran adalah pemerataan persebaran lulusan dokter.
Yang diperlukan adalah reformasi pendidikan kedokteran, melalui subsidi biaya pendidikan, rekruitmen calon dokter, proses pendidikan yang membuat dokter terbiasa bekerja di pedesaan, dan lama pendidikan yang cost effective, bukan dengan memperpanjang masa pendidikan.
D. Isu Keempat: Menurunkan Angka Rujukan di FKTP
Asumsi selanjutnya yang tidak tepat mengenai Program studi DLP adalah tujuan pendiriannya untuk mengatasi tingginya rujukan ke rumah sakit11. Kontak pertama
pelayanan medis pada sistem JKN dilakukan di FKTP. Apabila FKTP tidak mampu memberikan pelayanan kesehatan, maka dapat melakukan rujukan ke jenjang lanjutan yaitu FKTL. Tingginya angka rujukan ke rumah sakit (FKTL) menjadi salah satu tolok ukur rendahnya kualitas layanan primer. Berdasarkan asumsi inilah Dokter Layanan Primer (DLP) diprediksi menjadi solusi dalam memperkuat pelayanan primer. Padahal Data Nasional Rasio Rujukan peserta BPJS dari FKTP, baik tahun 201512, maupun 2016 (s/d
bulan Agustus 2016)13 , menunjukkan bahwa angka rasio total rujukan dari FKTP masih di
bawah patokan BPJS 15%, yaitu 12%. Lihat misalnya rasio rujukan tahun 2016 pada Tabel 7 berikut.
Tabel 7. Rasio Rujukan dan Kunjungan FKTP per Tahun 2015-Agustus 2016
Jenis FKTP Kunjungan Rujukan Rasio
Dokter Praktik Perorangan 9.494.333 941.582 9.92%
Klinik TNI 946.395 216.458 22.87%
Klinik POLRI 677.352 112.554 16.62%
Klinik Pratama 19.229.082 2.226.405 11.58%
Puskesmas 48.000.905 5.871.107 12.23%
RS Tipe D Pratama 9.089 919 10.11%
Dokter Gigi Praktik Perorangan 705.479 24.544 3.48%
Total 79.062.635 9.393.569 11.88%
Sumber: laporan BPJS Agustus 2016
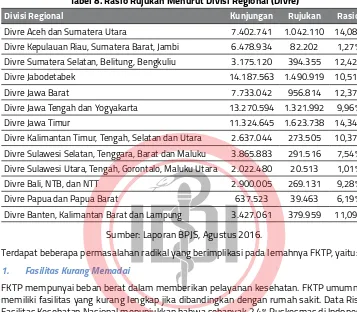
Gambaran rujukan pada tiap divisi regional (divre) juga masih dibawah 15 %, lihat Tabel 8 berikut.
Tingginya rasio rujukan terhadap kunjungan pada salah satu jenis FKTP diasumsikan merupakan sebab dari kurangnya kompetensi dokter di pelayanan primer sehingga cenderung untuk merujuk. Padahal tingginya angka rujukan pada beberapa lokasi
11 Contoh “Selama ini angka rujukan masih tinggi karena kompetensi dokter di layanan primer masih perlu ditingkatkan” - See more at: http://www.depkes.go.id/article/view/16102300002/perkuat-upaya-promotif-preventif-melalui-DLP.html#sthash.Wihin0b6.dpuf
12 Mundiharno, Direktur Perencanaan Pengembangan & MR, BPJS: Jaminan Kesehatan Nasional: Pencapaian & tantangan dari sudut pandang penyelenggara, Presentasi pada Kongres InaHEA ke-3 Yogyakarta, 28 Juli 2016
Puskesmas belum berarti kelemahan terletak pada dokter di pelayanan primer. Istilah yang tepat untuk masalah ini adalah ketidakmampuan FKTP, bukan ketidakmampuan dokter di layanan primer.
Tabel 8. Rasio Rujukan Menurut Divisi Regional (Divre)
Divisi Regional Kunjungan Rujukan Rasio
Divre Aceh dan Sumatera Utara 7.402.741 1.042.110 14,08% Divre Kepulauan Riau, Sumatera Barat, Jambi 6.478.934 82.202 1,27% Divre Sumatera Selatan, Belitung, Bengkuliu 3.175.120 394.355 12,42% Divre Jabodetabek 14.187.563 1.490.919 10,51% Divre Jawa Barat 7.733.042 956.814 12,37% Divre Jawa Tengah dan Yogyakarta 13.270.594 1.321.992 9,96% Divre Jawa Timur 11.324.645 1.623.738 14,34% Divre Kalimantan Timur, Tengah, Selatan dan Utara 2.637.044 273.505 10,37% Divre Sulawesi Selatan, Tenggara, Barat dan Maluku 3.865.883 291.516 7,54% Divre Sulawesi Utara, Tengah, Gorontalo, Maluku Utara 2.022.480 20.513 1,01% Divre Bali, NTB, dan NTT 2.900.005 269.131 9,28% Divre Papua dan Papua Barat 637.523 39.463 6,19% Divre Banten, Kalimantan Barat dan Lampung 3.427.061 379.959 11,09%
Sumber: Laporan BPJS, Agustus 2016.
Terdapat beberapa permasalahan radikal yang berimplikasi pada lemahnya FKTP, yaitu:
1. Fasilitas Kurang Memadai
FKTP mempunyai beban berat dalam memberikan pelayanan kesehatan. FKTP umumnya memiliki fasilitas yang kurang lengkap jika dibandingkan dengan rumah sakit. Data Riset Fasilitas Kesehatan Nasional menunjukkan bahwa sebanyak 2,4% Puskesmas di Indonesia mengalami rusak berat dan 9,9% mengalami rusak sedang. Puskesmas pada wilayah dengan rasio rujukan tinggi cenderung memiliki presentase tinggi Puskesmas dengan kerusakan sedang hingga berat.
Kelengkapan peralatan kesehatan menjadi salah satu kunci pelayanan kesehatan yang berkualitas. Poliklinik umum dan Puskesmas di Indonesia yang memiliki kelengkapan alat diatas 60% hanya sebesar 42,4%. Bahkan sebesar 3,7% dan 6,3% Puskesmas belum memiliki alat esensial pemeriksaan yaitu stetoskop dan tensimeter14.
Senada dengan itu, pada tahun 2016, berdasarkan hasil Diskusi Kelompok terfokus, DJSN telah mengidentifikasi bahwa beberapa daerah fasilitas pelayanan yang ada tidak memungkinkan dokter umum menangani jumlah kasus penyakit yang seharusnya 144 penyakit. Misalnya Jawa Tengah (Semarang) hanya 126 diagnosis; Bali (Denpasar) hanya 110 diagnosis; Sulawesi Selatan (Makasar) hanya 122 diagnosis; Kepulauan Riau (Batam) hanya 121 diagnosis; Kalimantan Tengah (Palangkaraya) hanya 97 diagnosis; Sumatera Barat (Padang) hanya 130 diagnosis; Kota Bekasi hanya 126 diagnosis; Kabupaten Bekasi hanya 122 diagnosis dan Klinik TNI hanya 115 diagnosis.
2. Layanan Pengobatan Tidak Adekuat
Sesuai dengan peraturan menteri kesehatan, biaya obat akan disokong oleh BPJS termasuk dalam biaya kapitasi,namun pembelanjaan dilakukan mandiri oleh FKTP atau tenaga kefarmasian dari Dinas Kabupaten15. Berdasarkan 144 diagnosis penyakit
yang dapat ditangani oleh FKTP, tentu harus dipersiapkan obat dengan kapasitas pasien yang datang. Data tahun 2011 menunjukkan sebanyak 74,6% Puskesmas tidak menerima pelatihan Penggunaan Obat Rasional. Selain itu, sebesar 44,2% Puskesmas tidak memiliki pedoman pengobatan dasar. Sedangkan supervisi Dinas Kesehatan dalam hal pengawasan, evaluasi dan bimbingan program pengobatan hanya berjalan pada 51,4% Puskesmas di Indonesia16. Dapat dimengerti mengapa penyediaan obat di Puskesmas masih banyak
masalah. Rata-rata Puskesmas hanya mempunyai 70 % obat yang diperlukan17.
Tenaga kesehatan penyelenggara pelayanan pengobatan ditangani oleh ahli kefarmasian. Jumlah presentase apoteker, S1 Farmasi dan D3 Farmasi pada seluruh Puskesmas di Indonesia secara berturut-turut adalah 14,3%, 7,5% dan 26,7%18. Keabsenan tenaga ahli
tersebut berimbas pada kualitas pelayanan pengobatan Puskesmas sehingga menjadikan lemahnya FKTP.
3. Biaya Pelayanan di Atas Biaya Penggantian
Sistem pelayanan JKN mengadopsi prinsip kapitasi dalam penerapannya. Badan Penyelenggara Jaminan Sosial (BPJS) menyokong dana kapitasi per kapita per bulan pada FKTP. Standar kapitasi untuk FKTP adalah Rp. 2000 – Rp. 10.000 per orang/per bulan. Kapitasi ini sebenarnya masih dibawah biaya pelayanan sebenarnya (real cost), yang diperkirakan sekitar 20.000 per orang19. Sebagai kontak pertama penyedia pelayanan
medis, FKTP cenderung mengeluarkan rujukan pada pasien dengan penyakit yang diperkirakan memakan biaya pelayanan yang tinggi untuk menghindari defisit internal.
15 PMK No. 28 Tahun 2014
16 Badan Penelitian dan Pengembangan Kesehatan, opcit. 17 ibid
18 ibid
4. Rujukan Atas Permintaan Sendiri (APS)
Sebagian masyarakat sakit yang bertempat tinggal dekat FKTL, ketika sakit akan lebih memilih berkunjung ke FKTL tersebut. Bagi sebagian masyarakat tersebut, FKTP merupakan kontak awal penanganan medis hanya untuk mendapatkan surat rujukan ke rumah sakit. Hal itunya yang menjadi penyebab tingginya data rujukan pada beberapa Puskesmas di berbagai wilayah. Misalnya di divisi regional Aceh angka rujukan APS relatif tinggi, yaitu 30-75% dari total rujukan.20 Pasien telah membayar premi JKN setiap bulannya,
sehingga mereka merasa memiliki hak untuk mendapatkan pelayanan kesehatan di lokasi yang menurut mereka lebih baik.
E. Isu Kelima: Mengurangi Biaya Katastrofik
Meroketnya biaya pelayanan kesehatan yang terjadi di banyak negara menjadi perhatian pemerintah terutama solusi penyelesaian tingginya biaya pelayanan tersebut. Hal yang sama terjadi di Indonesia. Biaya pelayanan kesehatan di FKTP dan FKTL meroket dari 46 Trilyun rupiah pada tahun 2014, menjadi 61 Trilyun rupiah pada tahun 2015, sebuah kenaikan 33 %21, jauh diatas inflasi keseluruhan yang dilaporkan oleh BPS, yaitu sebesar
3,35 % pada tahun 2015. Hal ini menjadikan pemerintah kawatir karena mempunyai target meningkatkan peserta JKN menjadi 100% dari 70%. Sekitar ¾ biaya pelayanan kesehatan tersebut terjadi di FKTL (INA CBGs), sehingga logis jika pemerintah berusaha meredam kenaikan biaya di FKTL. Namun solusi kementerian kesehatan, dengan program studi DLP, agar dokter yang menjadi pelaku awal dalam pelayanan kesehatan di layanan primer adalah solusi yang inadekuat. Meroketnya biaya pelayanan dalam 2 tahun terakhir ini karena adanya fenomena adverse selection dan penyakit katastrofik.
Pada periode sosialisasi menuju Universal Coverage, BPJS, sebagai asuransi sosial, mendorong setiap keluarga untuk menjadi peserta mandiri JKN (atau disebut juga PBPU, peserta bukan penerima upah), baik dalam kondisi sehat maupun sakit. Jika dibandingkan dengan asuransi komersial, jelas JKN lebih menguntungkan secara finansial karena tidak perlu membayar premi yang lebih tinggi atau biaya tambahan ketika mendaftar dalam keadaan sakit. Namun yang terjadi sekarang ini lebih banyak PBPU yang sakit dibanding yang sehat. Inilah yang disebut sebagai adverse selection, dengan dampaknya yang terlihat pada tahun 2015, yaitu dengan jumlah peserta 156,79 juta jiwa, jumlah premi yang didapat adalah sebesar 52,78 trilyun rupiah, namun biaya pelayanan kesehatan yang harus dikeluarkan mencapai 57,08 trilyun rupiah, sehingga terjadi defisit sekitar 4,4 trilyun rupiah. Setelah diamati lebih rinci menurut jenis peserta, maka peserta PBPU yang
20 Zahrawardi, “Analisis Pelaksanaan Rujukan Rawat Jalan Tingkat Pertama Peserta Wajib PT. Askes pada Puskesmas Mibo, Puskesmas Batoh dan Puskesmas Baiturahman di Kota Banda Aceh Tahun 2007. Skripsi. Medan: Universitas Sumatera Utara, 2007