BAB I PENDAHULUAN
Amyotrophic Lateral Sclerosis (ALS) adalah penyakit degeneratif yang paling umum dari sistem neuron motorik. ALS pertama kali dijelaskan pada 1869 oleh neurolog Perancis Jean-Martin Charcot dan oleh karena itu juga dikenal sebagai penyakit Charcot, namun memperoleh pengakuan populer dan eponim paling terkenal setelah pemain baseball Lou Gehrig didiagnosis dengan penyakit ALS pada tahun 1939. ALS juga dikenal sebagai penyakit neuron motorik (MND). (1)
Amyotrophic Lateral Sclerosis (ALS) adalah istilah yang digunakan untuk suatu sindrom neurodegeneratif yang ditandai dengan degenerasi progresif dari motor neuron .Bagaimanapun juga, ALS merupakan istilah yang digunakan dalam praktek klinis modern untuk menunjukkan bentuk paling umum dari penyakit Klasik (Charcot) ALS. Sindrom lain yang terkait dengan degenerasi motor neuron meliputi, Progressive Bulbar Palsy (PBP), Progressive muscular atrophy (PMA), Primer Lateral Sclerosis (PLS), Flail Arm Syndrome (Vulpian-Bernhardt Syndrome), Flail Leg Syndrome (Pseudo-Polyneuritic) dan ALS dengan keterlibatan multisistem (misalnya, ALS-Dementia). (2)
Penyebab ALS tidak diketahui, walaupun 5-10% dari kasus bersifat familial. Beberapa penelitian menunjukkan bahwa ALS mempunyai mekanisme biologis yang sama dengan penyakit Alzheimer, penyakit Parkinson, dan penyakit neurodegeneratif lain.(3). Dalam bentuk klasik, ALS mempengaruhi motor neuron di 2 tingkat atau lebih yang mempersarafi beberapa daerah tubuh. Hal ini mempengaruhi Lower Motor Neuron (LMN) yang berada di cornu anterior dari sumsum tulang belakang dan batang otak, jaras kortikospinalis Upper Motor Neuron (UMN) yang berada di gyrus precentral, dan bagian prefrontal motor neuron sering terlibat dalam perencanaan aktivitas UMN dan LMN.(1)
Pada penyakit ini susunan somatosensorik sama sekali tidak terganggu. Maka dari itu, manifestasinya terdiri atas gangguan gerakan, yang memperlihatkan tanda-tanda kelumpuhan UMN dan LMN secara bersamaan. Oleh karena itu tanda-tanda hiperefleksia, klonus dan reflex patologis dapat ditemukan secara bersamaan dengan atrofi otot dan arefleksia pada satu penderita yang sama.(4)
Bentuk klasik dari ALS sporadis biasanya dimulai sebagai disfungsi atau kelemahan di satu bagian tubuh dan menyebar secara bertahap di dalam bagian tubuh itu dan kemudian ke seluruh tubuh. Kematian dapat terjadi akibat kegagalan ventilasi, rata-rata 3 tahun setelah
timbulnya kelemahan fokal. Apabila sistem LMN yang terlibat, penyakit ini disebut Progressive Muscles Atrophy (PMA). Manakala, jika hanya sistem UMN yang mengalami kelainan maka keadaan ini disebut sebagai Primary lateral sclerosis (PLS). Diagnosis ALS terutama ditegakkan secara klinis. Pemeriksaan Electrodiagnostik memberikan kontribusi untuk ketepatan diagnosis.(2)
ALS adalah penyakit yang fatal, dengan kelangsungan hidup rata-rata 3-5 tahun. Aspirasi Pneumonia dan komplikasi medis lainnya dapat meningkatkan morbiditas pada pasien dengan ALS. Meskipun ALS tidak dapat disembuhkan, namun terdapat pengobatan yang dapat memperpanjang kualitas hidup pasien, oleh karena itu penegakkan diagnosis dini penting untuk pasien dan juga keluarga.(2)
BAB II
TINJAUAN PUSTAKA 2.1. Anatomi dan Fisiologi
Kontrol gerak oleh Sistem Saraf Pusat terbagi menjadi Sistem Saraf Somatis (SSS) dan Sistem Saraf Otonom (SSO). Sistem saraf somatis mengontrol kontraksi otot skelet secara sadar (volunter ). Sedangkan Sistem saraf otonom mengontrol gerak organ visceral secara tidak sadar (involunter)
Berdasarkan letak anatomis, motoneuron pada sistem saraf somatis terbagi menjadi dua, yakni Upper Motorneuron (UMN) dan Lower Motorneuron (LMN).(5,6)
2.1.1. Upper Motor Neuron
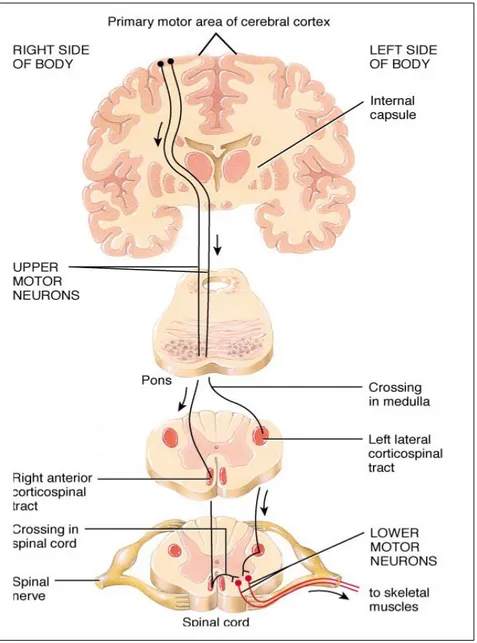
Upper Motor Neuron (UMN) adalah neuron-neuron motorik yang berasal dari korteks motorik serebri atau batang otak dengan serat saraf-sarafnya yang berada di dalam sistem saraf pusat. Berdasarkan perbedaan anatomi dan fisiologis, kelompok UMN dibagi dalam susunan/ traktus piramidal dan susunan ekstrapiramidal.
Susunan piramidal terdiri dari traktus kortikospinal dan traktus kortikobulbar. Traktus kortikobulbar berfungsi untuk gerakkan pada otot kepala dan leher, sedangkan traktus kortikospinal berfungsi untuk gerakan otot tubuh dan anggota gerak
Tractus extrapiramidal dibagi menjadi lateral pathway dan medial pathway. Lateral pathway terdiri dari tractus rubrospinal dan medial pathway terdiri dari tractus vestibulospinal, tractus tectospinal dan tractus retikulospinal. Medial pathway mengontrol tonus otot dan pergerakan kasar daerah leher, dada dan ekstremitas bagian proksimal. Lateral Pathway berfungsi sebagai kontrol tonus otot dan presisi pergerakan dari ekstremitas bagian distal. (5,6)
2.1.2. Lower Motor Neuron
Lower Motor Neuron (LMN) adalah neuron-neuron motorik yang berasal dari sistem saraf pusat tetapi serat-serat sarafnya keluar dari sistem saraf pusat dan membentuk sistem saraf tepi dan berakhir di otot rangka
LMN mempersarafi serabut otot dengan berjalan melalui radix anterior, nervus spinalis dan saraf tepi. LMN terdiri dari 2 tipe yakni, alfa-motorneuron memiliki akson yang besar, tebal dan menuju ke serabut otot ekstrafusal (aliran impuls saraf yang berasal dari otak/medulla spinalis menuju ke efektor), sedangkan gamma-motorneuron memiliki akson
yang ukuran kecil, halus dan menuju ke serabut ototintrafusal (aliran impuls saraf dari reseptor menuju ke otak/medulla spinalis).(5,6)
2.1.3. Jaras Motorik UMN dan LMN
Jaras motorik dari otot ke medula spinalis dan juga dari serebrum ke batang otak dibentuk oleh UMN. UMN bermula di dalam korteks pada sisi yang berlawanan di otak, menurun melalui kapsul internal, menyilang ke sisi berlawanan di dalam batang otak, menurun melalui traktus kortikospinal dan ujungnya berakhir pada sinaps LMN. LMN menerima impuls di bagian ujung saraf posterior dan berjalan menuju sambungan mioneural. Berbeda dengan UMN, LMN berakhir di dalam otot.(5,6)
2.2. Definisi
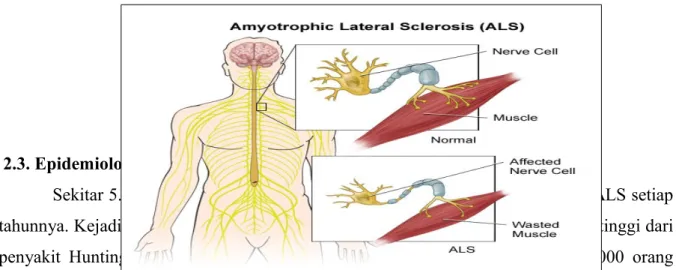
Amyotrophic Lateral Sclerosis (ALS) adalah suatu penyakit motor neuron yang mempengaruhi sel saraf otot rangka. Sebuah jaringan saraf membawa pesan dari otak, menuruni tulang belakang dan keluar ke berbagai bagian tubuh. Bagian yang termasuk dalam jaringan ini adalah motor neuron yang membawa pesan ke otot-otot rangka.
Pada ALS kemampuan sel saraf semakin berkurang dan akhirnya mati. Akibatnya,otot rangka tidak menerima sinyal dari saraf yang dibutuhkan untuk berfungsi dengan baik. Lama kelamaan akan terjadi atrofi otot karena kurangnya penggunaan otot sehingga berakhir dengan keadaan paralisis.(7)
Amyotrophic lateral sclerosis (ALS) adalah sindrom penurunan progresif yang melibatkan traktus kortikospinalis, batang otak, dan sel-sel tanduk anterior dari sumsum tulang belakang.(8)
Gambar 2.2. Amyotrophic Lateral Sclerosis (ALS)
2.3. Epidemiologi
Sekitar 5.600 orang di Amerika Serikat yang didiagnosis dengan penyakit ALS setiap tahunnya. Kejadian pertahun adalah 2-3 per 100.000 penduduk, hal ini 5 kali lebih tinggi dari penyakit Huntington dan Multiple Sclerosis. Diperkirakan bahwa sebanyak 16.000 orang Amerika kemungkinan menderita penyakit ini pada waktu decade tertentu.(7)
Di Amerika Serikat, kejadian ALS lebih banyak pada ras kulit putih daripada non-kulit putih, dengan rasio 1.6:1. Kelompok populasi kecil telah diidentifikasi memiliki tingkat kejadian ALS yang lebih tinggi. Penduduk Chamorro Guam dan Mariana Island, Semenanjung Kii Pulau Honshu, dan Auyu serta penduduk Jakai dari barat daya Nugini, memiliki insiden yang lebih tinggi ALS dibandingkan wilayah lain.(1)
Insiden ALS lebih tinggi pada pria dibandingkan pada wanita, dengan rasio secara keseluruhan 2:1. Onset ALS dapat terjadi pada usia remaja sampai usia 80 tahun, namun puncak usia saat onset terjadi pada umur 55-75 tahun (rata-rata 58 tahun). Rata-rata usia onset ALS sporadic adalah 65 tahun dan onset ALS familial adalah 46 tahun.(7)
Penyebab spesifik dari ALS belum diketahui. Sebanyak 5-10% penyebabnya adalah ALS familial dan selebihnya adalah sporadik.
2.4.1. ALS Familial
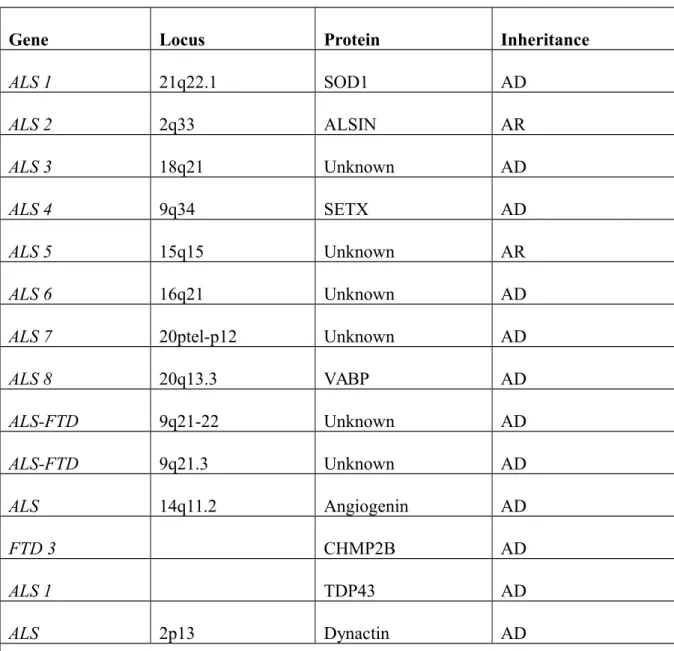
Penyakit ini merupakan penyakit genetik yakni lebih sering terjadi pada kasus dominan autosomal dibandingkan dengan resesif autosomal. Sebanyak 10-20% kasus ASL familial ini disebabkan karena mutasi pada gen SOD 1. Berikut merupakan tabel bentuk dari ALS Familial.(1)
Gene Locus Protein Inheritance
ALS 1 21q22.1 SOD1 AD ALS 2 2q33 ALSIN AR ALS 3 18q21 Unknown AD ALS 4 9q34 SETX AD ALS 5 15q15 Unknown AR ALS 6 16q21 Unknown AD
ALS 7 20ptel-p12 Unknown AD
ALS 8 20q13.3 VABP AD ALS-FTD 9q21-22 Unknown AD ALS-FTD 9q21.3 Unknown AD ALS 14q11.2 Angiogenin AD FTD 3 CHMP2B AD ALS 1 TDP43 AD ALS 2p13 Dynactin AD
AD –autosomal dominant; AR—autosomal recessive
2.4.1. ALS Sporadik
Hipotesis mengenai penyebab ALS sporadic yang paling banyak diterima adalah adanya interaksi antara faktor genetik, lingkungan dan faktor usia. Beberapa hipotesis telah diusulkan termasuk (1,9): Toksisitas Glutamat Stres Oksidatif Disfungsi mitokondria Penyakit autoimun Penyakit Infeksi
Paparan bahan kimia beracun
Logam berat seperti timbal, merkuri, aluminium, dan mangan
Defisiensi kalsium dan magnesium
Metabolisme Karbohidrat
Defisiensi faktor pertumbuhan
2.5. Patofisiologi
ALS merupakan nama penyakit yang didasari oleh patofisiologinya. Amyotrophy mengacu pada atrofi serat otot, yang mengalami denervasi bersamaan dengan degenerasi sel tanduk anterior. Lateral sclerosis mengacu pada pengerasan kolom anterior dan lateral dari sumsum tulang belakang sebagai motor neuron di daerah ini berdegenerasi dan digantikan oleh astrosit berserat (gliosis).(1)
Penelitian saat ini mengenai mekanisme terjadinya ALS jenis sporadis dan familial telah difokuskan pada excitotoxicity. Hal ini dapat terjadi secara sekunder akibat overactivation glutamate reseptor, proses autoimun pada saluran ion kalsium, stres oksidatif yang dikaitkan dengan pembentukan radikal bebas, atau bahkan kelainan cytoskeletal seperti akumulasi neurofilaments pada intraselular. Apoptosis telah muncul sebagai faktor patogen yang signifikan, dan bukti menunjukkan bahwa insufisiensi faktor pertumbuhan pada endotel pembuluh darah juga dapat menjadi faktor risiko untuk terjadinya ALS pada manusia. (1)
Namun, tidak ada mekanisme langsung terjadinya ALS yang dapat diidentifikasikan dan sebagian besar peneliti dan dokter setuju bahwa berbagai faktor penyebab, kemungkinan kombinasi dari beberapa atau semua proses di atas, dapat menyebabkan perkembangan penyakit ALS.(1)
Gambar 2.3. Patofisiologi ALS 2.4. Gejala Klinis
ALS biasanya dimulai secara fokal dengan kelemahan ringan dan pengecilan otot. Keterlibatan awal adalah asimetris, namun pengecilan otot dan kelemahan secara bertahap menjadi bilateral dan luas. gangguan fungsi mungkin pertama kali terlihat pada otot tangan atau kaki, atau dengan perubahan dalam berbicara atau menelan.(9)
Gejala ALS bervariasi dari satu orang ke orang lain sesuai dengan kelompok otot yang dipengaruhi oleh penyakit. Tersandung, menjatuhkan barang, kelelahan abnormal pada lengan dan/ atau kaki, kesulitan dalam berbicara, tertawa atau menangis yang tidak terkendali, kram otot dan berkedut merupakan gejala ALS.
Gejala ALS biasanya muncul pertama kalinya di tangan dan akan menyebabkan masalah dalam berpakaian, mandi, atau tugas-tugas sederhana lainnya dan dapat mengenai sisi tubuh lainnya. Jika bermula pada kaki maka berjalan akan menjadi sulit. ALS juga dapat bermula di tenggorokan yang menyebabkan kesulitan menelan. (9)
Orang yang menderita ALS tidak kehilangan kemampuan untuk melihat, mendengar, menyentuh, mencium, ataupun fungsi seksual. Gangguan perilaku yang ditunjukkan biasanya ringan, atau memang tidak ada.(9)
Tanda LMN harus jelas untuk diagnosis yang valid. Fasikulasi mungkin terlihat pada lidah meskipun tanpa disartia. Jika terdapat kelemahan dan otot tubuh yang mengecil fasikulasi biasanya sudah mulai terlihat. Refleks tendon mungkin meningkat atau menurun. Kombinasi dari reflex yang berlebihan dengan tanda Hoffman pada tangan dan lemah serta
otot yang fasikulasi sebenarnya merupakan tanda yang patognomonik dari ALS (kecuali untuk sidrom motor neuropati). Tanda tegas kelainan UMN adalah babinsky dan klonus. Kelainan berjalan yang spastic dapat terlihat tanpa tanda LMN pada kaki, kelemahan pada kaki mungkin tidak ditemukan, tetapi inkoordinasi terbukti dengan kecanggungan dan kejanggalan dalam penampilan ketika bergerak.(10)
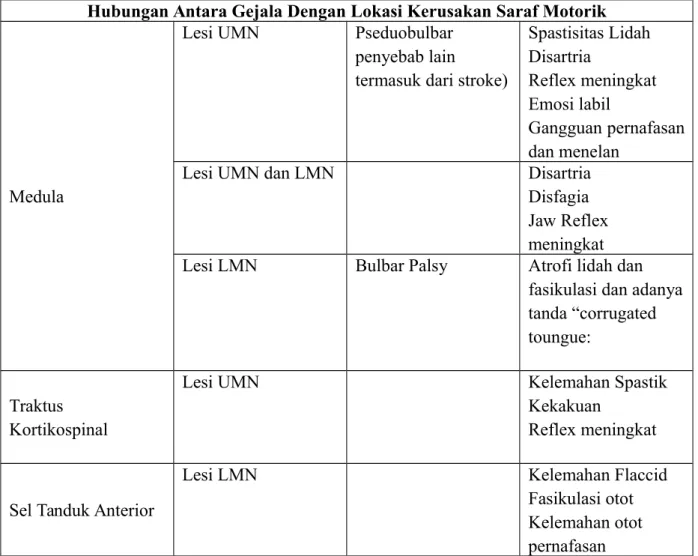
Tabel 2.2 Hubungan Antara Gejala Dengan Lokasi Kerusakan Saraf Motorik
Hubungan Antara Gejala Dengan Lokasi Kerusakan Saraf Motorik
Medula
Lesi UMN Pseduobulbar penyebab lain termasuk dari stroke)
Spastisitas Lidah Disartria Reflex meningkat Emosi labil Gangguan pernafasan dan menelan
Lesi UMN dan LMN Disartria
Disfagia Jaw Reflex meningkat Lesi LMN Bulbar Palsy Atrofi lidah dan
fasikulasi dan adanya tanda “corrugated toungue:
Traktus Kortikospinal
Lesi UMN Kelemahan Spastik
Kekakuan
Reflex meningkat
Sel Tanduk Anterior
Lesi LMN Kelemahan Flaccid
Fasikulasi otot Kelemahan otot pernafasan
2.5. Pemeriksaan Fisik
Melalui pemeriksaan fisik dapat dijumpai tanda-tanda sebagai berikut walaupun tidak semua pasien memiliki tanda seperti yang tertera di bawah ini: (1,9)
2.5.1. Disfungsi UMN/LMN
b) Kram otot.
c) Kesulitan berbicara dan mengunyah. d) Ketidakseimbangan
2.5.2. Disfungsi UMN a) Spastisitas.
b) Reflek tendon yang cepat atau menyebar secara abnormal. c) Adanya reflek patologis.
d) Hilangnya ketangkasan dengan kekuatan normal e) Kesuilitan bernafas f) Emosi labil 2.5.3. Disfungsi LMN a) Fasikulasi b) Atrofi c) Foot drop d) Kesulitan bernafas 2.6. Pemeriksaan Penunjang
Amyotrophic Lateral Sclerosis sulit untuk didiagnosa sejak awal karena manifestasi klinisnya mirip dengan beberapa penyakit neurologis lainnya. Pemeriksaan penunjang untuk mengesampingkan kondisi lain yang dapat dilakukan antara lain adalah: (11)
2.6.1. Elektrofisiologi
Terutama untuk mndeteksi adanya lesi LMN pada daerah yang terlibat. Dan untuk menyingkirkan proses penyakit lainnya:
a) Konduksi saraf motorik dan sensorik.
Konduksi saraf diperlukan untuk mendiagnosis dan mengecualikan gangguan lain dari saraf perifer dan neuromuscular junction.
b) Elektromiografi Konvensional
Konsentris jarum elektromiografi (EMG) memberikan bukti disfungsi LMN yang diperlukan untuk mendukung diagnosis ALS, dan harus ditemukan dalam setidaknya dua dari empat daerah SSP: Otak (bulbar / neuron motor tengkorak), leher rahim, toraks, atau lumbosakral sumsum tulang belakang (anterior tanduk motor neuron).
Untuk daerah batang otak itu sudah cukup untuk menunjukkan perubahan dalam satu EMG otot (misalnya lidah, otot-ototwajah, otot rahang). Untuk wilayah sumsum tulang belakang, region dada sudah cukup untuk menunjukkan perubahan
EMG baik dalam otot paraspinal pada atau di bawah tingkat T6 atau di otot perut. Untuk daerah leher rahim dan sumsum tulang belakang lumbosakral setidaknya dua otot dipersarafi oleh cabang yang berbeda dan saraf perifer harus menunjukkan perubahan EMG
c) Transcranial Magentic Stimulation and Central Motor Cunduction Time
Stimulasi Magnetik Transkranial (TMS) memungkinkan evaluasi non-invasif jalur motor kortikospinalis, dan memungkinkan deteksi lesi UMN pada pasien yang tidak memiliki tanda-tanda UMN.
Amplitudo motorik, ambang batas kortikal, waktu pusat konduksi motorik dan periode laten dapat dengan mudah dievaluasi dengan menggunakan metode ini. Central Motor Cunduction Time (CMCT) memberikan hasil konduksi yang lama pada setidaknya satu otot ekstremitas.
d) Elektromiografi kuantitatif
Motor Unit Number Estimation (MUNE) adalah teknik elektrofisiologi khusus yang dapat memberikan perkiraan kuantitatif dari jumlah akson yang mempersarafi otot atau kelompok otot.
2.6.2. Neuroimaging
Dilakukan MRI pada kepala/tulang belakang untuk menyingkirkan lesi structural dan diagnosis lain pada pasien yang dicurigai ALS (tumor, spondylitis, siringomielia, strokebilateral, dan Multiple Sclerosis).
2.6.3. Biopsi otot dan Neuropatologi
Pemeriksaan ini dilakukan pada pasien dengan presentasi klinis yang tidak khas, terutama dengan lesi UMN yang tidak jelas. Biopsi digunakan untuk menyingkirkan adanya miopati, seperti inclusion body myositis.
2.6.4. Pemeriksaan Laboratorium
Terdapat beberapa pemeriksaan lain yang dapat dianggap wajib dilakukan pada pasien ALS. Tes laboratorium klinis yang mungkin abnormal dalam kasus ALS dinyatakan khas yakni meliputi:
a) Serum kreatinin (terkait dengan hilangnya massa otot rangka)
2.7. Diagnosis
2.7.1. Kriteria El Escorial
Diagnosis ALS berdasarkan kriteria EL Escorial tertera pada tabel dan bagan seperti yang disajikan di bawah ini:(1,8)
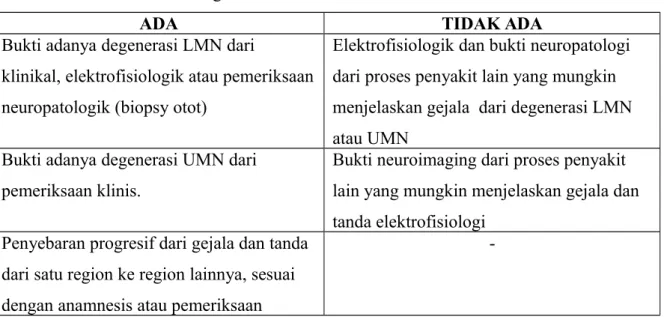
Tabel 2.3 Diagnosis ALS berdasarkan kriteria EL Escorial
ADA TIDAK ADA
Bukti adanya degenerasi LMN dari
klinikal, elektrofisiologik atau pemeriksaan neuropatologik (biopsy otot)
Elektrofisiologik dan bukti neuropatologi dari proses penyakit lain yang mungkin menjelaskan gejala dari degenerasi LMN atau UMN
Bukti adanya degenerasi UMN dari pemeriksaan klinis.
Bukti neuroimaging dari proses penyakit lain yang mungkin menjelaskan gejala dan tanda elektrofisiologi
Penyebaran progresif dari gejala dan tanda dari satu region ke region lainnya, sesuai dengan anamnesis atau pemeriksaan
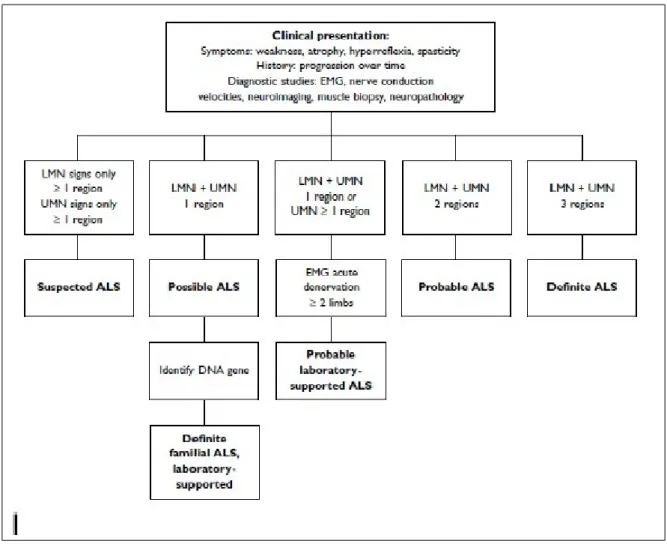
-Tabel 2.4 Kategori Diagnostik Klinis Pasti Pada Kriteria Klinis
Pasti ALS Tanda UMN dan LMN sedikitnya pada tiga bagian tubuh Kemungkinan Besar ALS Tanda UMN dan LMN setidaknya pada 2 bagian tubuh,
dengan beberapa tanda UMN Kemungkinan Besar ALS
didukung laboratorium
Tanda klinis disfungsi UMN dan LMN hanya pada satu bagian tubuh. Selain itu ada pada elektromiografi terdapat tanda degenerasi yang aktif dan kronis pada minimal 2 ekstremitas
Kemungkinan ALS Tanda klinis dari disfungsi UMN dan LMN ditemukan secara bersamaan pada satu bagian, atau tanda UMN ditemukan pada 2 atau lebih bagian tubuh
Gambar 2.4. Kriteria Diagnosa ALS berdasarkan kriteria EL Escorial
2.7.2. World Federation of Neurology (WFN)
Diagnosis ASL dapat juga menggunakan kriteria lain dari World Federation of Neurology (WFN), dimana harus terdapat:(12)
a) Bukti adanya lesi UMN b) Bukti adanya lesi LMN c) Bukti adanya progresifitas
Dalam menggunakan kriteria WFN, ada 4 regio tubuh yang harus diketahui yaitu sebagai berikut:(13)
a) Bulbar: Otot wajah, mulut, tenggorokan.
b) Cervical: Otot belakang kepala, leher, bahu, pundak, ekstrimitas atas. c) Thoracic: Otot dada dan abdomen, dan bagian tengah dari otot spinal.
Gambar 2.5. Empat Regio Tubuh (Kriteria WFN)
2.8. Diagnosis Banding(13)
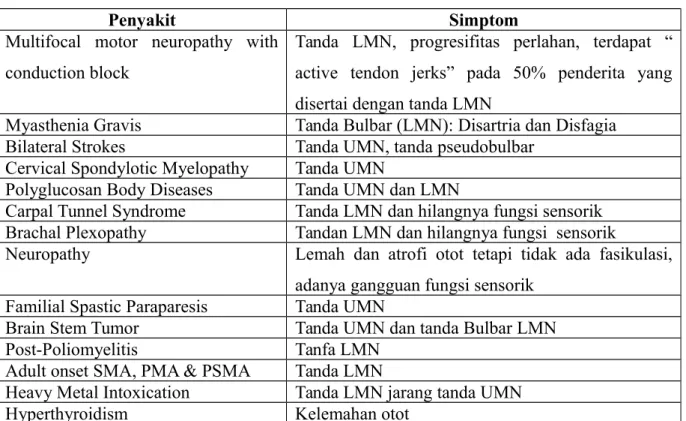
Tabel 2.5 Diagnosis Banding ALS
Penyakit Simptom
Multifocal motor neuropathy with conduction block
Tanda LMN, progresifitas perlahan, terdapat “ active tendon jerks” pada 50% penderita yang disertai dengan tanda LMN
Myasthenia Gravis Tanda Bulbar (LMN): Disartria dan Disfagia Bilateral Strokes Tanda UMN, tanda pseudobulbar
Cervical Spondylotic Myelopathy Tanda UMN
Polyglucosan Body Diseases Tanda UMN dan LMN
Carpal Tunnel Syndrome Tanda LMN dan hilangnya fungsi sensorik Brachal Plexopathy Tandan LMN dan hilangnya fungsi sensorik
Neuropathy Lemah dan atrofi otot tetapi tidak ada fasikulasi, adanya gangguan fungsi sensorik
Familial Spastic Paraparesis Tanda UMN
Brain Stem Tumor Tanda UMN dan tanda Bulbar LMN
Post-Poliomyelitis Tanfa LMN
Adult onset SMA, PMA & PSMA Tanda LMN
Heavy Metal Intoxication Tanda LMN jarang tanda UMN
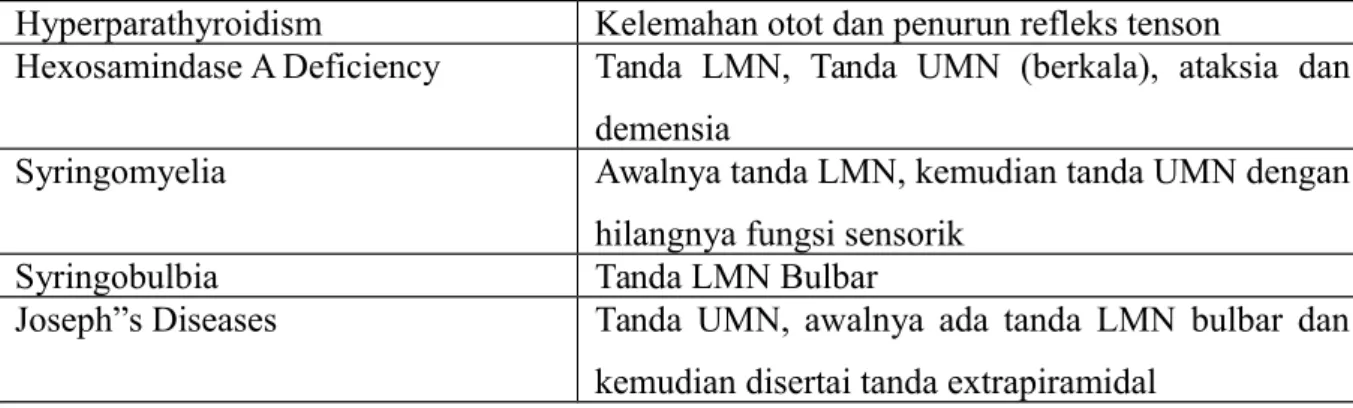
Hyperparathyroidism Kelemahan otot dan penurun refleks tenson
Hexosamindase A Deficiency Tanda LMN, Tanda UMN (berkala), ataksia dan demensia
Syringomyelia Awalnya tanda LMN, kemudian tanda UMN dengan hilangnya fungsi sensorik
Syringobulbia Tanda LMN Bulbar
Joseph”s Diseases Tanda UMN, awalnya ada tanda LMN bulbar dan kemudian disertai tanda extrapiramidal
2.9. Komplikasi(14)
2.9.1. Breathing problems
Pada ALS biasanya terjadi paralisis dari otot pernafasan. Pada ALS tahap lanjut, penderita perlu melakukan tindakan trakeostomi. Kegagalan pernafasan terutama terjadi dalam waktu 3 sampai 5tahun.
2.9.2. Eating problems
Ketika ALS menyerang otot pengunyah maka penderita dapat mengalami malnutrisi dan dehidrasi dan juga beresiko tinggi terjadinya aspirasi makanan, air, atau saliva ke paru yang akhirnya dapat menyebabkan pneumonia.
2.9.3. Dementia
Penderita ALS, beresiko tinggi untuk timbulnya dementia namun hal ini masih belum dapat dijelaskan secara terperinci. Dementia yang sering pada ALS:
a) Frontotemporal dementia b) Alzheimer's disease
2.10. Penatalaksanaan 2.10.1. Medikamentosa
Pengobatan ALS medikamentosa terdiri dari dua bagian yakni terapi kausatid dan juga terapi simptomatik seperti yang tertera di bawah ini: (13)
I. Terapi Kausatif
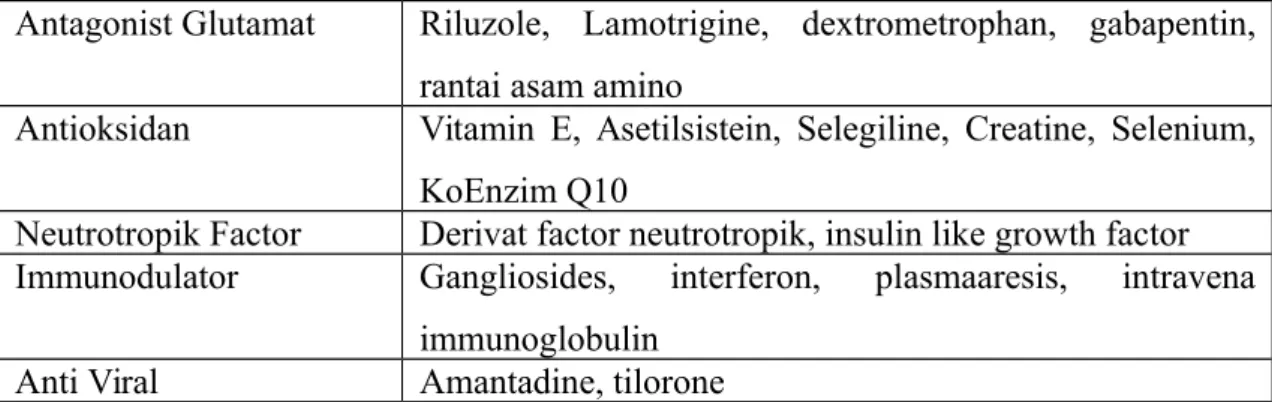
Antagonist Glutamat Riluzole, Lamotrigine, dextrometrophan, gabapentin, rantai asam amino
Antioksidan Vitamin E, Asetilsistein, Selegiline, Creatine, Selenium, KoEnzim Q10
Neutrotropik Factor Derivat factor neutrotropik, insulin like growth factor Immunodulator Gangliosides, interferon, plasmaaresis, intravena
immunoglobulin Anti Viral Amantadine, tilorone
II. Terapi Simptomatik
Tabel 2.7 Terapi Simptomatik ALS
Simptomatik Obat
Kram Karbamazepin, phenitoin
Spastisitas Baclofen, tizanidine, dantrolen
Peningkatan Sekresi Saliva Atropine, Hyoscine hydrobromide ,Hyoscine butylbromide, Hyoscinescopoderm,
Glycopyrronium, Amitriptyline Sekresi persisten dari saliva dan
bronchial
Carbocisteine, propanolol dan metroprolol
Laryngospasm Lorazepam
Nyeri Analgesic Non-steroidal, Opioid
Emosi yang labil Tricyclic antidepressant, Selectiveserotonin-reuptake inhibitor, Levodopa,
Dextrometorphan and quinidine
Depresi Amitriptyline, Citalopram
Insomnia Amitriptyline, Zolpidem
Ansietas Lorazepam
2.10.2. Non-Medikamentosa (lapan dalam scribd)
Beberapa terapi diluar medikamentosa yang dapat diberikan kepada pasien ALS adalah sebagai berikut:(9)
a) Terapi Fisik
Salah satu efek samping dari penyakit ini adalah spasme atau kontraksi otot yang tidak terkontrol. Terapi fisik tidak dapat mengembalikan fungsi otot normal, tetapi dapat membantu dalam mencegah kontraksi yang dapat menyebabkan nyeri pada otot dan mempertahankan fungsi kekuatan otot dalam.
Terapi bicara juga dapat membantu dalam mempertahankan kemampuan seseorang untuk berbicara. Terapi menelan juga penting, untuk membantu masalah menelan dan juga mencegah pasien agar tidak tersedak.
Disarankan kepada pasien pasien mengatur posisi kepala dan posisi lidah. Pasien dengan ALS juga harus mengubah konsistensi makanan untuk membantu proses menelan agar lebih mudah .
c) Terapi okupasi
Tujuannya adalah agar pasien dapat melakukan aktifitas/pekerjaan sehari-hari lebih mudah tanpa bantuan orang lain.
d) Terapi pernapasan
Ketika kemampuan untuk bernapas menurun, seorang terapis pernafasan dibutuhkan untuk mengukur kapasitas pernafasaan. Tes ini harus dilakukan secara teratur.
Beberapa anjuran yang dapat diberikan untuk mempermudah pasien dalam proses pernapasan adalah:
d.1. Tidak berbaring setelah makan
d.2. Tidak mengomsumsi makanan terlalu banyak karena hal ini dapat menyebabkan tekanan perut dan mencegah perkembangan diafragma.
d.3. Posisi kepala harus ditinggikan 15 sampai 30 derajat pada saat tidur supaya organ organ di dalam perut menjauh dari diafragma dan memudahkan diafragma untuk berkembang
2.11. Prognosis
ALS merupakan penyakit yang fatal. Rata-rata kehidupan adalah 3 tahun dari onset klinis. Namun, kelangsungan hidup yang lebih panjang tidak langka. Sekitar 15% dari pasien dengan ALS dapa hidup 5 tahun setelah didiagnosis dengan ASL , dan sekitar 5% bertahan selama lebih dari 10 tahun. Kelangsungan hidup jangka panjang dikaitkan dengan usia yang lebih muda saat onset, jenis kelamin laki-laki dan keterlibatan gejala anggota tubuh daripada bulbar. Remisi spontan pada penyakit ini jarang dilaporkan. (1)
DAFTAR PUSTAKA
1. Armon, C. 2011. Amyotrophic Lateral Sclerosis (ALS) . Available at: http://emedicine.medscape.com/article/1170097-overview#showall [Accessed: 7 July 2013]
2. Mahar, M dan Priguna, S. 2006. Neurologi Klinis Dasar. Jakarta. Penerbit Dian rakyat.
3. Armon C. 2003.Epidemiology of ALS/MND. In: Shaw P and Strong M, eds. Motor Neuron Disorders. Elsevier Sciences:
4. SILANI, V, MESSINA,S, POLETTI, B, et all. 2011. The diagnosis of Amyotrophic Lateral Sclerosis. Available at: http://www.neuro.it/documents/materiale %20didattico_Siena_2011/Silani_3.pdf [Accessed: 7 July 2013]
5. Anatomi dan Fisiologi Sistem Saraf. Diunduh dari: http://id.scribd.com/doc/92306009/Jaras-Piramidalis-Dan-Ekstramidalis [Diakses pada 7 Juli 2013]
6. Anatomi dan fisiologis sistem saraf. Diunduh dari: http://id.scribd.com/doc/24228214/Referat-neuro [Diakses pada 7 Juli 2013]
7. Farley, T. 2004. Amyothropic Lateral Sclerosis. Available at: http://www.spinalcord.ar.gov/Resources/ALS.pdf [Accessed: 7 July 2013]
8. Hardiman, Leonard, Kleman, M.C. 2011. Clinical diagnosis and management of
amyotrophic lateral sclerosis. Available at:
%20management%20of%20amyotrophic%20lateral%20sclerosis.pdf [Accessed: 7 July 2013]
9. A Guide To Alspatient Care For Primary Care Physician.2007. Available at: http://www.als.ca/sites/default/files/files/Physicians%20CD/A%20Guide%20to
%20ALS%20Patient%20Care%20For%20Primary%20Care%20Physicians %20English.pdf [Accessed: 7 July 2013]
10. Devi, U. 2007. Motor neuron disease. Available at: http://api.ning.com/files/gp8IzEL0no8oGkF9zBu5iRkW88cvXkLsDBZb8vlqZx0vYT q7MNMO-zHKVfMkNGA
VXQp2am0burGYCXNNer93f4DiehzFG/MOTORNEURONDISEASE.pdf .
[Accessed: 7 July 2013]
11. Sathasivam S. 2010. Motor Neurone Disease: Clinical Features, Diagnosis, Diagnostic Pitfalls And Prognostic Medical Journal. Singapore.
12. Cristini, J. 2006. Misdiagnosis And Missed Diagnoses In Patients With ALS.
Available at:
http://journals.lww.com/jaapa/Fulltext/2006/07000/misdiagnosis_and_missed_diagno ses_in_patients_with.6.aspx [Accessed: 7 Juy 2012]
13. Siddiq, MA. 2012. Amyothropic Lateral Sclerosis. FK Universitas Muhammadiyah. Diundu dari: http://id.scribd.com/doc/121340632/ALS . [Diakses pada 7 Juli 2013]
14. Kamaluddin,A. 2010. Amyothropic Lateral Sclerosis. FK Pelita Harapan. Diunduh dari: http://id.scribd.com/doc/45251391/Amyotropic-Lateral-Sclerosis. [Diakses pada: 7 Juli 2013]