BAB 2
TINJAUAN PUSTAKA
2.1 DM
DM merupakan suatu sindrom dengan terganggunya metabolisme
karbohidrat, lemak dan protein yang disebabkan oleh berkurangnya sekresi insulin
atau penurunan sensitivitas jaringan terhadap insulin (Guyton, Arthur, 2007).
DM merupakan penyakit sistemik, kronis, dan multifaktor yang dicirikan
dengan hiperglikemia dan hiperlipedemia. Gejala yang timbul adalah akibat
kurangnya sekresi insulin atau ada insulin yang tidak cakup tetapi tidak efektif.
Pada tahun 1997, Expert Comittee on the Diagnosis and Classification of DM
of the American DM Association menerbitkan klasifikasi baru DM : Tipe 1 adalah
insulin-dependent DM (IDDM) dan Tipe 2 non-insulin-dependent DM (NIDDN) (Baradero, 2009).
DM tpe 2 lebih sering dijumpai dari pada tipe 1, dan kira-kira ditemukan
sebanyak 90 persen dari seluruh kasus DM. Pada kebanyakan DM terjadi diatas umur
30 tahun, seringkali diantara usia 50 dan 60 tahun, dan ini timbul secara
berlahan-lahan. Oleh karena itu sindrom sering disebut sebagai DM onset-dewasa. Akan tetapi
akhir-akhir ini dijumpai peningkatan kasus yang terjadi pada individu yang berusia
lebih muda, sebagian berusia kurang dari 20 tahun dengan DM tipe 2. Tren tersebut
berkaitan dengan peningkatan prevalensi obesitas, yaitu faktor risiko terpenting untuk
2.1.1 Gejala DM
Gejala DM adalah rasa haus yang berlebihan, sering kencing terutama malam
hari, banyak makan serta berat badan yang turun dengan cepat. Disamping itu
kadang-kadang ada keluhan lemah, kesemutan pada jari tangan dan kaki, cepat lapar,
gatal-gatal, penglihatan jadi kabur, gairah seks menurun, luka sukar sembuh.
Kadang-kadang ada pasien yang sama sekali tidak merasakan adanya keluhan,
mereka mengetahui adanya DM hanya karena pada saat periksa kesehatan ditemukan
kadar glukosa darahnya tinggi dan jika kadar glukosa darah yang tinggi dalam jangka
panjang akan menimbulkan komplikasi. (Soegondo, dkk 2007).
2.1.2 Diagnosis DM
Cara yang umum dipakai untuk mendiagnosa penyakit DM didasarkan pada
tes kimiawi terhadap urin dan darah.
a. Glukosa Urin
Ada tes yang sederhana atau tes kuantitatif laboratorium yang lebih rumit, yang
mungkin dapat digunakan untuk menentukan jumlah glukosa yang hilang dalam urin.
Pada umumnya jumlah glukosa yang dikeluarkan dalam urin orang normal sukar
dihitung, sedangkan ada kasus DM, glukosa yang dilepaskan jumlahnya dapat sedikit
sampai banyak sekali, sesuai dengan berat penyakitnya dan asupan karbohidratnya
b. Kadar Glukosa Darah Puasa dan Kadar Insulin.
Kadar glukosa darah puasa sewaktu pagi hari normalnya adalah 80 sampai 90
mg/100 ml, dan nilai 110 mg/100 ml dipertimbangkan sebagai batas nilai kadar
penyakit DM atau setidaknya resistensi insulin. Pada DM tipe 2, konsentrasi insulin
plasma dapat beberapa kali lipat lebih tinggi dari nilai normal dan biasanya
meningkat lebih banyak bila pemberian sejumlah glukosa standar selama tes toleransi
glukosa.
Gambar 2.1 Kurva Toleransi Glukosa pada Orang yang Normal dan Orang dengan DM (Guyton, Arthur, 2007)
c. Tes Toleransi Glukosa
Gambar 2.1 yang disebut “kurva toleransi glukosa,” didapatkan bila orang
normal yang puasa memakan 1 gram glukosa per kilogram berat badan, kadar
glukosanya akan meningkat dari kadar kira-kira 90 mg/100 ml menjadi 120-140
mg/100 ml dan dalam waktu kira-kira dua jam kadar ini akan menurun lagi kenilai
normalnya.
Pada pasien DM konsentrasi glukosa darah puasa hampir selalu diatas 110
selalu abnormal. Sewaktu mencernakan glukosa, orang-orang ini memperlihatkan
peningkatan kadar glukosa darah yang jauh lebih besar daripada peningkatan yang
normal seperti yang ditunjukkan oleh kurva bagian atas pada gambar 2.1, dan kadar
glukosa kembali kenilai kontrol hanya setelah 4-6 jam; lebih lanjut glukosa darah
gagal untuk turun dibawah kadar kontrol.
Penurunan kurva yang lambat dan gagalnya glukosa turun dibawah kontrol
menunjukkan bahwa (1) peningkatan normal sekresi insulin setelah makan glukosa
tidak terjadi atau (2) adanya penurunana sensitivitas terhadap insulin.
Diagnosa DM biasanya dapat ditegakkan berdasarkan kurva tersebut, dan DM
tipe 2 menunjukkan insulin plasma yang meningkat.
d. Pernapasan Aseton
Aseton bersifat mudah menguap dan dikeluarkan dalam udara ekspirasi. Pada
tahap dini DM tipe 2, asam keto biasanya tidak diproduksi dalam jumlah berlebih.
Namun bila resistensi insulin sangat parah dan terdapat peningkatan penggunaan
lemak sebagai sumber energi, asam keto akan dihasilkan pada orang dengan DM tipe
2 (Guyton, Arthur, 2007).
2.1.3 Komplikasi DM
DM dapat menyerang hampir seluruh sistem tubuh manusia. Komplikasi DM
diklasifikasikan menjadi akut dan kronis. Yang termasuk dalam komplikasi akut
1. Komplikasi Akut
a. Hipoglikemia
Hipoglikemia adalah keadaan dengan kadar glukosa darah dibawah 60 mg/dl,
yang merupakan komplikasi potensial terapi insulin atau obat hipoglikemik oral.
Penyebab hipoglikemia pada pasien yang sedang menerima pengobatan insulin
eksogen atau hipoglikemikoral antara lain :
1) Regimen insulin yang tidak fisiologis
2) Overdosis insulin atau sulfonilurea
3) Tidak makan
4) Tidak mengonsumsi kudapan yang telah direncanakan
5) Gerak badan tanpa kompensasi makanan
6) Penyakit ginjal stadium akhir
7) Konsumsi alkohol
b. DM ketoasidosis
Ketoasidosis DM adalah akibat yang berat dari defisit insulin yang berat pada
jaringan adiposa, otot skletal, dan hepar. Jaringan tersebut sangat sensitif terhadap
kekurangan insulin. DM ketoasidosis dapat dicetuskan oleh infeksi (penyakit)
c. Hyperglicemic hyperosmolar nonketotic coma (HHNC).
Patofisiologi dan tanda-tanda klinis yang terjadi sama dengan DKA dengan
beberapa pengecualian. HHNC terdapat (Baradero, 2009)
1) Dehidrasi berat pasien bisa mengalami defisit cairan sebanyak 8-9 liter
3) Osmolaritas serum adalah 350 mOsm/L atau lebih
4) Tidak ada ketosis karena orang dengan DM tipe 2 mempunyai cukup insulin
5) Biasanya ada gangguan dasar pada sistem saraf sentral (serebrovaskular) yang
bisa mengganggu persepsi pasien terhadap rasa haus sehingga cairan yang hilang
tidak dapat diganti dan dehidrasi bertambah berat.
6) Biasanya ada infeksi atau penyakit.
2. Komplikasi Kronis
a. Retinopati diabetik, merupakan penyebab utama kebutaan dan cacat visual. Hal
ini disebabkan oleh kerusakan pembuluh darah kecil pada lapisan belakang mata,
retina, menyebabkan hilangnya progresif penglihatan, bahkan kebutaan.
b. Nefropati (penyakit ginjal) Penyakit ginjal DM juga disebabkan oleh kerusakan
pembuluh darah kecil dalam ginjal. Hal ini dapat menyebabkan gagal ginjal, dan
akhirnya menyebabkan kematian. Di negara maju, ini adalah penyebab utama
dialisis dan transplantasi ginjal.
c. Neuropati DM menyebabkan kerusakan saraf melalui mekanisme yang berbeda,
termasuk kerusakan langsung oleh hiperglikemia dan penurunan aliran darah ke
saraf dengan merusak pembuluh darah kecil. Kerusakan saraf dapat
menyebabkan hilangnya sensorik, kerusakan anggota badan, dan impotensi pada
pria DM. Ini adalah komplikasi yang paling umum dari DM. Gejalanya banyak,
tergantung pada saraf yang terkena: misalnya, mati rasa pada kaki, nyeri pada
menyebabkan pasien tidak merasakan luka dan mengembangkan infeksi kaki.
Jika tidak diobati dini, ini dapat menyebabkan amputasi (WHO, 2011).
d. Dislipidemia
Lima puluh persen individu dengan DM mengalami dislipidemia. Ada
peningkatan kolesterol LDL (low-density lipoprotein) dan trigleserida yang bisa mengakibatkan aterosklerosis. Karena resistensi insulin, profil lipid pasien
dengan DM tipe 2 adalah hipertrigliseridemia dan hiperkolesterolemia (Baradero,
2009).
e. Hipertensi
Sebanyak 60%-65% pasien dengan DM mengalami hipertensi. Pada pasien
dengan DM tipe 2, hipertensi bisa menjadi hipertensi esensial. Hiperteni harus
secepat mungkin diketahui dan ditangani secara agresif karena bisa memperberat
retinopati, nefropati, dan penyakit makrovaskular. Tujuan penangan hipertensi
adalah tekanan darah mencapai 130/85 mmHg (Baradero M, 2009).
f. Kaki diabetik
Seiring dengan meningkatnya angka kejadian DM, komplikasi DM pun kian
meningkat. Salah satu dampak buruk DM yang sering terjadi adalah kaki DM.
Gangguan pada kaki DM tidak hanya melibatkan unsur metabolik, tetapi juga
struktur vaskular, fungsional, perawatan, serta nutrisi. Selain itu, kaki DM
tercatat sebagai komplikasi penyebab morbiditas pada seorang DM. Di Amerika
nontraumatik. Oleh karena itu, pengelolaan kaki DM menjadi permasalahan yang
penting dalam menjaga kualitas hidup pasien (Perkeni, 2011).
g. Penyakit jantung koroner, kadar gula darah yang tidak terkontrol juga cenderung
menyebabkan kadar zat berlemak dalam darah meningkat, sehingga
mempercepat aterosklerosis (penimbunan plak lemak di dalam pembuluh darah).
Aterosklerosis ini 2-6 kali lebih sering terjadi pada penderita DM. Akibat
aterosklerosis akan menyebabkan penyumbatan dan kemudian menjadi penyakit jantung koroner (Waspadji, 2006).
2.1.4 Pengendalian DM
Secara umum, pengendalian DM dimaksudkan untuk mengurangi gejala,
membentuk berat badan ideal, dan mencegah akibat lanjut atau komplikasi. Prinsip
dasar manajemen pengendalian atau penanganan DM meliputi :
a. Pengaturan makanan; yang pertama dan kunci manajemen DM
b. Latihan jasmani
c. Obat antidiabetik
Prinsip pengobatan DM tipe 2 dengan obat hipoglikemik oral (OHO), insulin
dan terapi kombinasi (pemberian OHO dan insulin). Berdasarkan cara kerjanya OHO
dibagi menjadi 4 golongan :
1. Pemicu sekresi insulin : sulfonilurea dan glinid
2. Menambah sensitivitas terhadap insulin : metformin, tiazolidindion
3. Menghambat glukoneogenesis (metformin)
d. Intervensi bedah: sebagai pilihan terakhir, kalau memungkinkan dengan cangkok
pankreas (Bustan, 2007).
2.1.5 Pencegahan DM
Kunci utama pencegahan DM terletak pada tiga titik yang saling berkaitan
pengendalian berat badan, olahraga dan makanan sehat. Pencegahan DM meliputi :
a. Pencegahan premodial kepada masyarakat yang sehat, untuk berperilaku positif
mendukung kesehatan umum dan upaya menghindarkan diri dari risiko DM,
misalnya, berperilaku hidup sehat, tidak merokok, makanan bergizi dan
seimbang, ataupun diet, membatasi diri terhadap makanan tertentu, kegiatan
jasmani yang memadai.
b. Promosi kesehatan, ditujukan pada kelompok berisiko, untuk mengurangi atau
menghilangkan risiko yang ada. Dapat dilakukan penyuluhan dan penambahan
ilmu terhadap masyarakat.
c. Pencegahan khusus, ditujukan pada mereka yan mempunyai risiko tinggi untuk
melakukan pemeriksaan atau upaya sehingga tidak menjadi DM. Upaya ini dapat
berbentuk konsultasi gizi/diatetik.
d. Diagnosis awal, dapat dilakukan dengan penyaringan (screening), yakni pemeriksaan kadar gula darah kelompok risiko.
e. Pengobatan yang tepat, upaya pengobatan pada penderita DM agar tidak menjadi
komplikasi.
f. Disability limitation; pembatasan kecacatan yang ditujukan pada upaya maksimal
g. Rehabilitasi, sosial maupun medis. Memperbaiki keadaan yang terjadi akibat
komplikasi atau kecacatan yang terjadi karena DM. Upaya rehabilitasi fisik
berkaitan dengan akibat lanjut DM yang telah menyebabkan adanya amputasi
(Bustan, 2007).
2.2 Pola Makan untuk Penderita DM
Pola makan seseorang berkaitan erat dengan budaya. Ada beberapa faktor
yang mempengaruhi bagaimana seseorang memilih makanannya. Faktor-faktor
tersebut adalah kesenangan serta ketidaksenangan (food like and dislake), kebiasaan (food habit), daya beli serta ketersediaan makanan (purchasingpower and food availability), kepercayaan serta ketahyulan (food believe and food fadism), aktualisasi diri (self-actualization), faktor agama serta psikologis, dan pertimbangan gizi serta kesehatan.
Tujuan terapi nutrisi pada manajemen DM meliputi pengendalian gula darah
pada tingkat mendekati normal, pemeliharaan tekanan darah dan kadar kolesterol
yang sehat, dan pencapaian berat badan yang sehat. Pedoman saat ini dari American DM Association menganjurkan rencana makan dengan kalori terkontrol yang menggunakan daftar pergantian makanan agar asupan karbohidrat tetap stabil
sepanjang hari dan dari hari demi hari. Sehingga perubahan pola makan sangat
membantu untuk pasien dengan DM (Anonim, 2012)
India. Intervensi tersebut bertujuan untuk mencegah atau mengurangi risiko
perkembangan DM dan komplikasinya. Salah satu edukasi yang diberikan adalah
tentang diet. Perbaikan obesitas dan pola makan merupakan salah satu hasil intervensi
karena dari studi diketahui bahwa prevalensi DM dan praDM di desa tersebut
mengalami peningkatan.
Penatalaksanaan gizi pada penderita DM yaitu :
a. Nutrisi Preventif
Intervensi gizi yang bersifat preventif untuk mengurangi resiko terjadinya DM
tipe 2 harus berfokus pada :
a.1 Pencegahan obesitas pada pasien-pasien berisiko DM
a.2 Asupan serat pangan 25 gram/1000 kalori, khususnya serat larut atau solubel
dapat membantu mengendalikan kadar glukosa darah dan menambah rasa
kenyang
a.3 Menghindari asupan kalori yang berlebihan
a.4 Olahraga raga teratur (3 kali seminggu atau lebih selama waktu >30 menit
dengan intensitas 50-60% dari frekuensi jantung maksimal [120-usia]) ternyata
dapat mencegah atau menunda onset DM pada mereka yang mempunyai
predisposisi untuk terkena DM tipe 2
b. Nutrisi Kuratif
Intervensi diet untuk mengendalikan glukosa darah merupakan salah satu
b.1 Jadwal makan yang teratur; jumlah kalori dari makanan sesuai dengan
kebutuhan; dan jenis makanan dengan indeks glikemik yang tinggi harus dibatasi
b.2 Asupan kolesterol <300 mg/hari karena pasien DM tipe 2 menghadapi resiko
lebih tinggi untuk terkena penyakit kardiovaskuler. Pada pasien DM dengan
dislipidemia, asupan kolesterol bahkan harus <200 mg perhari.
b.3 Asupan serat 25 gram/hari; meningkatkan konsumsi serat pangan yang larut
maupun tak larut.
b.4 Menghindari suplemen niasin yang berlebihan karena dapat meningkatkan kadar
glukosa darah. Suplemen ini biasanya digunakan untuk mengendalikan kadar
kolesterol darah.
b.5 Pengendalian berat badan
b.6 Olehraga aerobik yang teratur
b.7 Pemantauan kadar glukosa darah.
c. Preskripsi Diet
c.1 Makan 3 kali makanan utama dan 2-3 kali camilan per hari dengan interval
waktu sekitar 3 jam
c.2 Makan camilan yang rendah kalori dengan indeks glikemik yang rendah dan
indeks kekenyangan yang tinggi, seperti kolang kaling, agar-agar, rumput laut,
pisang rebus, kacang hijau serta kacang-kacangan lainnya, sayuran rendah kalori
dan buah-buahan yang tidak manis (apel, belimbing, jambu) serta alpukat. Makan
buah berserat, seperti apel dengan kulitnya, setiap hari merupakan kebiasaan
c.3 Hindari kebiasaan minum sari buah secara berlebihan, khususnya pada pagi hari
dan gantikan dengan minuman berserat dari kelompok sayuran yang rendah
kalori seperti blender tomat, ketimun dan labu siam yang sudah direbus.
c.4 Sertakan rebusan buncis atau sayuran lain yang dapat membantu mengendalikan
glukosa darah dalam menu sayuran sedikitnya dua kali sehari. Buncis, bawang
dan beberapa sayuran lunak lainnya (pare, terong, gambas, labu siam) dianggap
dapat membantu mengendalikan kadar glukosa darah karenakandungan seratnya.
c.5 Biasakan sarapan dengan sereal serat tinggi, seperti kacang hijau, jagung rebus,
atau roti bekatul setiap hari.
c.6 Makanan pokok bisa bervariasi antara nasi (sebaiknya nasi beras merah/beras
tumbuk), kentang, roti (sebaiknya roti bekatul) dan jagung. Jangan
menggabungkan dua atau lebih makanan pokok seperti nasi dengan lauk mi
goreng dan perkedel kentang (karena ketiganya memiliki indeks glikemik yang
tinggi)
c.7 Hindari penambahan gula pasir pada minuman (kopi, teh) dan makanan sereal.
c.8 Makanan camilan dan minuman bebas gula yang tersedia dipasar seperti cookies diet, sirup diet, coke diet, dapat digunakan jika diinginkan tetapi jangan mengkonsumsinya secara berlebihan. Penyandang DM yang gemar memasak
dapat membuat kue-kue basah seperti wafel yang terdiri dari tepung gangum
c.9 Biasakan membuang lemak/gaji dari daging sebelum memasaknya. Kurangi
konsumsi daging merah yang dapat diganti dengan daging putih seperti ayam
atau ikan. Hindari kulit, kepala serta brutu ayam dan daging ikan yang berlemak
karena kandungan kolesterol yang tinggi dalam bahan makanan hewani. Daging
ikan yang berwarna gelap lebih banyak mengndung lemak dibandingkan dengan
daging ikan yang putih.
c.10 Gunakan minyak goreng dalam jumlah terbatas (kurang lebih setengah sendok
makan untuk sekali makan). Biasakan memasak dengan cara menumis, merebus,
memepes, memanggang, serta menanak, dan hindari kebiasaan menggoreng
makanan dengan banyak minyak.
c.11 Biasakan makan makanan vegetarian pada waktu santap malam
c.12 Dalam membuat menu yang menggunakan telur, setiap merah telur dapat diganti
dengan dua buah putih telur, santan dapat diganti dengan susu skim, dan minyak
dapat diganti dengan saus apel. Untuk menu yang menggunakan kecap diet
dalam jumlah terbatas.
c.13 Biasakan berjalan sedikitnya 3 kali dalam seminggu selama >30 menit (Hartono
A, 2006).
Menurut Waspadji (2007) mengutip pendapat Joslin dari Medical Centre Institute, dalam penatalaksanaan DM ada 3 (tiga) J yang harus diketahui dan dilaksanakan oleh penderita DM, yaitu jumlah makanan, jenis makanan, dan jadwal
1. Jumlah Makanan
Jumlah makanan yang diberikan disesuaikan dengan status gizi penderita DM,
bukan berdasarkan tinggi rendahnya gula darah. Jumlah kalori yang disarankan
berkisar 1100-2900 Kkal. Sebelum menghitung berapa kalori yang dibutuhkan
seorang pasien DM terlebih dahulu harus diketahui berapa berat badan ideal (idaman)
seseorang. Yang paling mudah adalah dengan rumus Brocca : Berat Badan Idaman : 90% x (tinggi badan dalam cm - 100) x 1 kg.
Tabel 2.1 Tingkat Kegiatan Sehari-hari untuk Perhitungan Kalori
Ringan Sedang Berat
Mengendarai mobil Kerja rumah tangga Aerobik
Memancing Bersepeda Bersepeda
Kerja laboratorium Bowling Memanjat
Kerja sekretaris Jalan cepat Menari
Mengajar Berkebun Lari
Sumber : Waspadji, 2007
Ada beberapa cara untuk menentukan jumlah kalori yang dibutuhkan seorang
pasien DM :
a. Menghitung kebutuhan basal dahulu dengan cara mengalikan berat badan idaman
dengan sejumlah kalori :
1) Berat badan idaman dalam kg x 30 Kkal untuk laki-laki
2) Berat badan idaman dalam kg x 25 Kkal untuk perempuan
Kemudian ditambahkan dengan jumlah kalori yang diperlukan untuk kegiatan
sehari-hari (lihat tabel 2.1). Tampak pada tabel itu ada tiga jenis kegiatan, dari
1) Kerja ringan : tambah 10% dari kalori basal
2) Kerja sedang : tmbah 20% dari kalori basal
3) Kerja berat : tambah 40-100% dri kalori basal
4) Tambah kalori sekitar 20-30% pada keadaan sbb :
- Pasien kurus
- Pasien masih tumbuh kembang
- Ada stres misalnya infeksi, hamil atau menyusui
5) Kurangi kalori bila gemuk sekitar 20-30% tergantung tingkat kegemukannya
b. Cara lain tertera pada tabel 2.2 yang tampaknya lebih mudah. Tampak pada tabel
itu bahwa seseorang dengan berat badan normal yang bekerja santai memerlukan
30 Kkal/kg BB idaman. Bagi orang yang kurus dan bekerja berat memerlukan
40-50 Kkal/kg BB idaman. Dengan cara ini tidak perlu ditambah-tambahkan lagi
c. Untuk gampangnya, secara kasar dapat dibuat suatu pegangan sbb :
- Pasien kurus : 2300-2500 Kkal
- Pasien berat normal : 1700-2100 Kkal
- Pasien gemuk : 1300-1500 Kkal
Tabel 2.2 Kebutuhan Kalori pada Pasien DM
Dewasa Kkal/kg BB Kerja
Santai Kerja Sedang Kerja Berat
Gemuk 20-25 30 35
Normal 30 35 40
Kurus 35 40 40-50
Diit tepat jumlah kalori memiliki peranan yang lebih signifikan terhadap
kadar gula darah karena metabolisme gula darah didalam tubuh tidak akan berjalan
baik jika gula atau kalori yang dikonsumsi terlalu besar dan terus menerus. Pada
penderita DM tipe 2 sebaiknya mengikuti diit sesuai dengan jumlah kalori yang
dikonsumsi dalam satu hari sesuai dengan aktivitas dan kebutuhan metabolisme tubuh
(Juwi P dan Suprihatin, 2012).
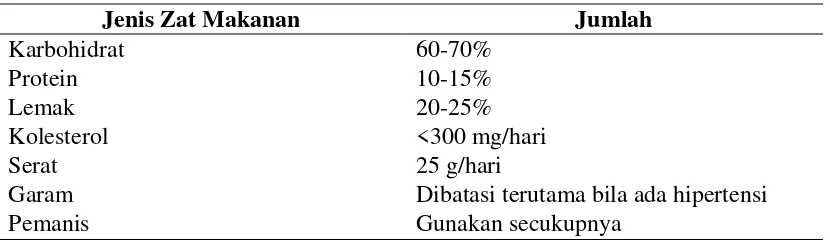
Perkumpulan Endrikonologi Indonesia (PERKENI) telah menetapkan standar
jumlah gizi pada diet DM, dimana telah ditetapkan proporsi yang ideal untuk zat
makanan seperti karbohidrat, protein, lemak, kolesterol, serat, garam dan pemanis
dalam satu porsi makanan utama. Pengaturan jumlah makanan yng harus dikonsumsi
oleh penderita DM adalah sebagai berikut :
a. Karbohidrat
Sampai saat ini sebagian orang berpendapat bahwa pasien DM harus
mengonsumsi makanan rendah krobohidrat. Namun belakangan banyak
dilakukan penelitian dan ditemukan bahwa justru diet tinggi karbohidrat dan
rendah lemak lebih unggul daripada diet rendah karbohidrat. Tetapi harus
diingat, walaupun pasien dianjurkan diet tinggi karbohidrat, pasien tersebut harus
menghindari karbohidrat yang mudah diserap tubuh seperti sirup, gula, sari buah
dan makanan lain yang manis atau mengandung gula. Selain itu penderita DM
harus mengetahui bahwa jumlah karbohidrat dalam makanan untuk setiap kali
makan harus diatur sedemikan rupa sehingga dapat memenuhi kebutuhan tubuh
b. Protein
Protein merupakan bahan dasar untuk zat pembangun, pertumbuhan, hormon dan
antibodi. Pada penderita DM kebutuhan protein akan meningkat akibat
digunakannya protein sebagai energi sedangkan karbohidrat sendiri tidak dapat
diserap oleh tubuh sehingga penderita merasa lemas. Berdasarkan hal terebut
maka seorang penderita DM memerlukan protein sebanyak 10-15% untuk
memenuhi kebutuhan tubuhnya.
c. Lemak
Pada penderita DM penggunaan lemak dibatasi, terutama lemak jenuh yang
secara tidak langsung dengan mekanisme tertentu dapat mempengaruhi kenaikan
kadar gula darah. Makanan yang mengandung lemak jenuh antara lain minyak
kelapa, margarin, santan, keju, dan lemak hewan. Sedangkan lemak tidak jenuh
efeknya jauh lebih kecil terhadap kadar gula darah daripada lemak jenuh.
d. Kolesterol
Kadar kolesterol yang tinggi dalam tubuh dapat menimbulkan
hiperkolesterolemia yang berkaiatan dengan terjadinya aterosklerosis. Pada
penderita DM, kadar kolesterol yang tinggi dapat memperberat penyakitnya.
Oleh karena itu konsumsi yang berkolesterol harus dibatasi, dengan perkiraan
jumlah dibutuhkan <300 mg per hari.
Mengonsumsi makanan yang mengandung kolesterol akan berpengaruh terhadap
terjadinya komplikasi Yanti, dkk meneliti tentang kadar kolesterol terhadap
1) Kadar kolesterol HDL ≤ 45 mg/dl, merupakan faktor risiko terjadinya PJK
pada penderita DM tipe 2
2) Penderita DM tipe 2 dengan kadar kolesterol total yang tidak terkontrol
secara baik mempunyai risiko terjadi PJK sebesar 2,313 kali lebih besar.
3) Penderita DM tipe 2 dengan kadar trigliserida yang tidak terkontrol secara
baik mempunyai risiko terjadi PJK sebesar 6,765 kali lebih besar.
4) Kadar kolesterol LDL tidak terkontrol secara baik menunjukkan ada
hubungan yang bermakna dengan kejadian PJK pada DM tipe 2 sebesar
2,530 kali dibandingkan dengan penderita DM tipe 2 dengan kadar
kolesterol terkontrol baik
5) Kadar kolesterol HDL tidak terkontrol menunjukkan ada hubungan dengan
kejadian PJK pada DM tipe 2 (P=0,0001) sebesar 9,877 kali daripada
penderita DM tipe 2 dengan kadar kolesterol HDL yang terkontrol baik.
Hastuti, (2008) meneliti faktor-faktor risiko ulkus diabetika pada penderita DM
(studi kasus di RSU dr.Moewardi Surakarta) dengan hasil penelitian bahwa tidak
patuh diet DM (kurang atau lebih 30 % dari diet DM) sehingga kadar glukosa
darah tidak terkontrol mempunyai risiko terjadi ulkus diabetika sebesar 6,2 kali
dibandingkan dengan yang patuh diet.
e. Serat
Serat yang dikonsumsi sebanyak 25 gram per hari akan mempercepat pergerakan
makanan disaluran pencernaan dan membentuk massa sehingga absorbsi glukosa
Diet kaya serat cenderung menghasilkan tingkat gula darah yang lebih rendah
setelah makan, dibandingkan dengan diet miskin-serat, dan diet tinggi serat telah
terbukti memperbaiki pengendalian gula darah dan kolesterol pada individu
dengan DM tipe 2 (Anonim, 2012).
f. Garam
Penggunaan garam yang tinggi dalam makanan dapat meningkatkan kerja
jantung. Oleh karena itu pada penderita DM dengan hipertensi pemakaian garam
dibatasi.
g. Pemanis
Selama ini pemanis yang ada dipasaran adalah sukrosa, fruktosa, sorbitol,
manitol, xylol, sakkarin, siklamat dan aspartam. Pemanis yang mengandung
kalori adalah sukrosa dan fruktosa. Berikut ini tabel perbandingan jumlah total
zat makanan yang terdapat dalam satu porsi makanan utama penderita DM.
Tabel 2.3 Jumlah Total Zat Makanan yang Dikonsumsi
Jenis Zat Makanan Jumlah
Karbohidrat 60-70%
Protein 10-15%
Lemak 20-25%
Kolesterol <300 mg/hari
Serat 25 g/hari
Garam Dibatasi terutama bila ada hipertensi
2. Jenis Makanan
Penderita DM harus mengetahui dan memahami jenis makanan apa yang
boleh dimakan secara bebas, makanan yang mana harus dibatasi dan makanan apa
yang harus dibatasi secara ketat. Makanan yang mengandung karbohidrat mudah
diserap seperti sirup, gula, sari buah harus dihindari. Sayuran dengan kandungan
karbohidrat tinggi seperti buncis, kacang panjang, wortel, kacang kapri, daun
singkong, bit, dan bayam harus dibatasi. Buah-buahan berkalori tinggi seperti pisang,
pepaya, mangga, sawo, rambutan, apel, duku, durian, jeruk dan nanas juga dibatasi.
Sayuran yang boleh dikonsumsi adalah sayuran dengan kandungan kalori rendah
seperti oyong, ketimun, kol, labu air, labu siam, lobak, sawi, rebung, selada, toge,
terong dan tomat (Waspadji, 2007).
Cukup banyak pasien DM mengeluh karena makanan yang tercantum dalam
daftar menu diet kurang bervariasi sehingga sering terasa membosankan. Untuk itu
agar ada variasi dan tidak menimbulkan kebosanan dapat diganti dengan makanan
penukar lain. Perlu diingat dalam penggunaan makanan penukar, kandungan zat
gizinya harus sama dengan makanan yang digantikannya (Suyono, 1996).
Contoh-contoh bahan makanan penukar adalah sebagai berikut :
a. Golongan I : Sumber Karbohidrat
Sumber bahan makanan penukar karbohidrat mempunyai takaran 1 satuan
Tabel 2.4 Bahan Makanan Penukar Karbohidrat
b. Golongan II : Sumber Protein Hewani
Sumber protein hewani ini dapat diperoleh dari bahan makanan yang lazim
dikonsumsi sehari-hari dengan takaran 1 satuan penukar = 95 kal, 10 gr protein, 6 gr
lemak. Adapun jenis makanan penukar protein hewani dapat dilihat pada tabel
dibawah ini.
Tabel 2.5 Bahan Makanan Penukar Protein Hewani
c. Golongan III : Sumber Protein Nabati
Sumber protein nabati mempunyai takaran 1 satuan penukar = 80 kal, 6 gr
protein, 3 gr lemak, 8 gr karbohidrat. Jenis bahan makanan penukar protein hewani
dapat dilihat pada tabel 2.6
Tabel 2.6 Bahan Makanan Penukar Protein Nabati
Bahan Makanan URT Berat (gr)
Pola makan nabati yang rendah lemak, dapat lebih efektif menurunkan berat
badan, pengendalian gula darah, dan pengurangan faktor risiko kardiovaskular,
terutama kolesterol darah. Diet seperti ini juga dapat lebih mudah bagi pasien untuk
mengikutinya. Pola makan nabati yang rendah lemak, bekerja dalam beberapa cara.
Pertama, karena diet tersebut rendah lemak, pola makan ini cenderung rendah kalori.
Dan karena pola makan ini tinggi serat, maka mengenyangkan (Anonim, 2012).
Penelitian yang dilakukan oleh Rahmawaty, dkk (2009) terdapat pengaruh
frekuensi konsumsi tinggi protein terhadap kejadian hiperglikemia. Nilai OR
didapatkan 0,440, yang berarti pada subjek dengan konsumsi tinggi protein
mempunyai risiko 0,44 kali terhadap kejadian hiperglikemi dibandingkan subjek
d. Golongan IV : Sayuran
Jenis sayuran yang dapat dijadikan bahan penukar adalah sayuran A dan
sayuran B bebas dimakan, seperti pada tabel 2.7
Tebel 2.7 Jenis Sayuran
Sumber bahan makanan bersumber dari buah-buahan mempunyai takaran 1
satuan penukar = 40 Kal, 40 gr karbohidrat, seperti pada tabel 2.8.
Tabel 2.8 Bahan Makanan Penukar Buah
Makanan rendah indeks glikemik cenderung memiliki lebih sedikit efek pada
sebagian besar sayuran dan buah-buahan. Memilih makanan rendah indeks glisemik
dapat membantu pengendalian glukosa darah dan juga dapat mengurangi trigliserida
(lemak darah) (Anonim, 2012).
f. Bahan Makanan Golongan Susu
Sumber bahan makanan golongan susu mempunyai takaran 1 satuan penukar
= 130 Kal, 7 gr protein, 7 gr lemak, 9 gr karbohidrat, seperti tabel 2.9
Tabel 2.9 Bahan Makanan Penukar Susu
Bahan Makanan URT Berat (gr)
Susu sapi 1 gelas 200
Tepung whole 5 sendok makan 25
Yogurt 1 gelas 200
Sumber : Suyono, 1996
g. Golongan VII : Minyak
Bahan makanan penukar minyak mempunyai takaran 1 satuan penukar = 45
Kal, 5 gr lemak, seperti pada tabel 2.10
Tabel 2.10 Bahan Makanan Penukar Minyak
Bahan Makanan URT Berat (gr)
Minyak kelapa ½ sendok makan 5
Margarin ½ sendok makan 5
Minyak kacang/kedelai/jagung ½ sendok makan 5
Kelapa parut 5 sendok makan 30
Santan ½ sendok makan 50
3. Jadwal Makan
Penderita DM harus membiasakan diri untuk makan tepat pada waktu yang
telah ditentukan. Penderita DM makan sesuai jadwal yaitu 3 kali makan utama, 3 kali
makan selingan dengan interval waktu 3 jam. Ini dimaksudkan agar terjadi perubahan
pada kandungan glukosa darah penderita DM, sehingga diharapkan dengan
perbandingan jumlah makanan dan jadwal yang tepat maka kadar glukosa darah akan
tetap stabil dan penderita DM tidak merasa lemas akibat kekurangan zat gizi. Jadwal
makan standar yang digunakan oleh penderita DM disajikan dalam tabel berikut :
Tabel 2.11 Jadwal Makan Penderita DM
Waktu Jadwal Total Kalori
Pukul 07.00 Makan Pagi 20%
Pukul 10.00 Selingan 10%
Pukul 13.00 Makan Siang 30%
Pukul 16.00 Selingan 10%
Pukul 19.00 Makan Malam 20%
Pukul 21.00 Selingan 10%
2.3 Kepatuhan Minum Obat
Menurut Organisasi Kesehatan Dunia (WHO), kepatuhan adalah sejauh mana
perilaku seseorang minum obat, mengikuti diet, dan / atau melaksanakan perubahan
gaya hidup yang disepakati dari penyedia perawatan kesehatan. Namun,
ketidakpatuhan pengobatan sangat umum di antara pasien dengan DM tipe 2 yang
menyebabkan peningkatan mortalitas dan morbiditas dengan biaya langsung dan
2.3.1 Tingkat Kepatuhan untuk DM tipe 2
Variabel yang telah dianggap berhubungan dengan kepatuhan pada DM dapat
akan dibagi dalam empat kelompok :
a. Pengobatan dan karakteristik penyakit.
Tiga unsur pengobatan dari penyakit telah dikaitkan dengan kepatuhan:
Kompleksitas pengobatan, durasi penyakit dan pemberian perawatan. Secara umum,
semakin kompleks rejimen pengobatan, semakin kecil kemungkinan pasien akan
mengikutinya. Indikator kompleksitas pengobatan termasuk frekuensi perilaku
perawatan diri yaitu jumlah kali per hari perilaku perlu dilakukan oleh pasien.
Kepatuhan terhadap hipoglikemik oral agen telah dikaitkan dengan frekuensi tingkat
kepatuhan dosis. Pasien diresepkan obat tunggal mempunyai tingkat kepatuhan yang
lebih baik dibandingkan pasien diresepkan dua atau lebih obat.
Durasi penyakit tampaknya memiliki hubungan negatif dengan kepatuhan:
semakin lama pasien menderita DM, semakin kecil kemungkinan untuk menjadi
patuh terhadap penatalaksaan DM. Pasien yang telah menderita DM selama 10 tahun
atau kurang dilaporkan lebih besar pengeluaran energi dalam kegiatan fisik, rekreasi,
dan olahraga pada hari-hari per minggu, dibandingkan dengan menderita DM lebih
dari 10 tahun dan makan makanan pantangan, yaitu mengonsumsi lemak jenuh lebih
besar dan kurang mengikuti diet yang telah disusun. Durasi penyakit juga dikaitkan
b. Faktor Intra-personal.
Tujuh variabel penting telah dikaitkan dengan kepatuhan: usia, jenis kelamin,
harga diri, self-efficacy, stres, depresi dan penyalahgunaan alkohol. Umur juga telah dikaitkan dengan kepatuhan terhadap pemberian insulin.
Dalam sebuah penelitian yang menilai kepatuhan terhadap pemantauan glukosa
darah, dewasa muda melaporkan pemantauan konsentrasi glukosa darah mereka
lebih sering daripada yang lebih tua. Orang dewasa muda juga bisa berlatih lebih baik
untuk perewatan diri daripada orang dewasa tua.
Jenis kelamin laki-laki juga telah dikaitkan dengan kepatuhan. Pasien laki-laki
dengan DM ditemukan menjadi lebih aktif secara fisik daripada wanita, tetapi mereka
mengkonsumsi lebih banyak kalori.
Harga diri telah dikaitkan dengan kepatuhan terhadap manajemen diri pada
pasien dengan DM. Harga diri tinggi berhubungan dengan tingkat kepatuhan yang
tinggi terhadap penyesuaian dosis insulin. Harga diri rendah pada dewasa dengan
DM dikaitkan dengan kurang sering kontrol glukosa darah.
Self-efficacy telah dipelajari dalam kaitannya dengan kepatuhan terhadap pengobatan yang diresepkan untuk DM, self-efficacy adalah prediktor kepatuhan terhadap perilaku perawatan DM
Stres dan masalah emosional juga berkorelasi dengan kepatuhan. Stres ringan
dikaitkan dengan tingkat yang lebih tinggi terhadap kepatuhan pemberian insulin dan
diet pada wanita dengan DM. Dalam sebuah penelitian yang menggunakan skala stres
ditemukan secara signifikan terkait dengan diet (jumlah dan jenis diet) ditandai
dengan kontrol metabolik yang buruk . Pasien yang memiliki rasa takut terhadap
suntikan insulin atau monitor glukosa darah memiliki tingkat kepatuhan yang rendah.
Depresi. Insiden depresi telah diamati dua kali lebih tinggi di antara
orang-orang dengan DM dibandingkan pada populasi umum. Pasien dengan depresi lebih
mungkin untuk mengalami komplikasi DM, memiliki kontrol glikemik buruk, dan
kurang patuh terhadap perilaku perawatan diri dibandingkan pasien yang tidak
depresi. Depresi juga berkaitan dengan biaya yang lebih tinggi dari perawatan medis
pada pasien dengan DM.
Penyalahgunaan alkohol. Pola penggunaan alkohol telah terkait dengan
kualitas manajemen diri pada DM Johnson, Bazargan & Bing yng dikutip oleh Tiv,
dkk (2012), mempelajari 392 pasien dengan DM tipe 2 dari kelompok etnis minoritas
di Los Angeles, dan menemukan bahwa konsumsi alkohol dalam 30 hari sebelumnya
dikaitkan dengan ketidakpatuhan terhadap diet, monitor glukosa darah, obat-obatan
oral.
c. Faktor Inter-personal.
Dua faktor penting antar-pribadi yang berhubungan dengan kepatuhan adalah
kualitas hubungan antara pasien dan penyedia perawatan, dan dukungan sosial.
Komunikasi yang baik antara pasien dan penyedia perawatan berkaitan dengan
peningkatan kepatuhan. Komunikasi yang baik dengan penyedia layanan di antara
pasien dengan DM tipe 2 berpengaruh secara singnifikan terhadap kepatuhan minum
keterlibatan orang tua dikaitkan dengan kepatuhan terhadap pemberian insulin dan
pemantauan glukosa darah.
d. Faktor-faktor lingkungan.
Dua faktor lingkungan telah dikaitkan dengan ketidakpatuhan pada pasien
dengan DM yaitu situasi berisiko tinggi dan lingkungan. Perilaku perawatan diri
terjadi dalam situasi lingkungan yang terus berubah di rumah, di tempat kerja, di
depan umum, dll, yang berhubungan dengan tuntutan dan prioritas yang berbeda.
Keadaan yang berubah, pasien ditantang untuk menyesuaikan dan memeliharan
perilaku perawatan diri mereka. Pasien memilih antara memberikan perhatian pada
manajemen DM atau beberapa prioritas kehidupan lainnya. Situasi terkait dengan
ketidakpatuhan tersebut disebut situasi "berisiko tinggi"
Dua belas kategori situasi makanan berisiko tinggi pada orang dewasa dengan
DM tipe 1 dan tipe 2: ini termasuk menolak godaan, makan di luar, tekanan waktu,
prioritas yang bersaing dan studi , faktor sosial juga menunjukkan bahwa hambatan
lingkungan merupakan prediksi kepatuhan terhadap berbagai aspek perawatan DM.
Banyak faktor lingkungan yang mempengaruhi perilaku orang. Sistem ini
meliputi lingkungan ekonomi, pertanian, politik, perawatan kesehatan, geografis,
sistem ekologi dan budaya . Perubahan lingkungan skala besar yang terjadi pada abad
kedua puluh menciptakan epidemi obesitas dan DM tipe 2. Perubahan ini termasuk
peningkatan ketersediaan makanan cepat, murah, tinggi lemak, garam dan kalori, dan
mekanisasi sistem transportasi. Perubahan dalam sistem ekonomi dan politik telah
telah mengubah komposisi keluarga dan cara di mana keluarga berurusan dengan
pilihan dan persiapan makanan.
Lingkungan saat ini dikatakan "beracun" untuk gaya hidup sehat. Kejadian
obesitas dan DM meningkat pesat di negara berkembang dan kemungkinan akan
terkait dengan urbanisasi, transportasi dan perubahan luas dalam penyediaan
makanan. Faktor yang sama mendorong gaya hidup menetap dan konsumsi makanan
berlebihan, dan mengarah pada obesitas dan DM, mungkin juga membuat sulit bagi
orang-orang yang menderita DM untuk mematuhi praktek yang baik.
Edukasi dan informasi yang tepat dapat meningkatkan kepatuhan penderita
dalam menjalani program pengobatan yang komprehensif, sehingga pengendalian
kadar glukosa darah dapat tercapai. Ada beberapa parameter laboratorium yang dapat
dilakukan untuk menilai tingkat kepatuhan berobat penderita DM, salah satunya
adalah hemoglobin A1c (HbA1c ), yaitu glukosa yang terikat pada N- terminal valin
hemoglobin rantai ß, yang terjadi melalui reaksi non enzymatik (Soegondo S, 2004)
Hemoglobin pada manusia terdiri dari HbA1, HbA2, HbF (fetus) Hemoglobin
A (HbA) terdiri atas 91 sampai 95 % dari jumlah hemoglobin total. Molekul glukosa
berikatan dengan HbA1 yang merupakan bagian dari hemoglobin A. Proses
pengikatan ini disebut glikosilasi atau hemoglobin terglikosilasi atau hemoglobin A. Dalam proses ini terdapat ikatan antara glukosa dan hemoglobin.
Hasil pemeriksaan hemoglobin A1c merupakan pemeriksaan tunggal yang
sangat akurat untuk menilai status glikemik jangka panjang dan berguna pada semua
“sewaktu” mencerminkan kadar glukosa pada waktu 3 bulan yang lampau (sesuai
dengan umur sel darah merah manusia kira-kira 100-120 hari), sehingga hal ini dapat
memberikan informasi seberapa tinggi kadar glukosa pada waktu 3 bulan yang lalu.
Dengan melakukan pemeriksaan ini kita juga dapat mengetahui seberapa besar
kepatuhan dalam berobat pada penderita DM.
Semakin tinggi HbA1c menunjukkan semakin buruk kepatuhan seorang
penderita dalam berobat. Peningkatan kadar HbA1c >8% mengindikasikan DM yang
tidak terkendali dan beresiko tinggi untuk menjadikan komplikasi jangka panjang
seperti nefropati, retinopati, atau kardiopati (Soewondo P, 2004)
Hasil dari Diabetes Control and Complication Trial (DCCT) menunjukkan bahwa pengendalian DM yang baik dapat mengurangi komplikasi kronik DM antara
20-30%, bahkan hasil dari United Kingdom Proporsive Diabetes Study (UKPDS) menunjukkan setiap penurunan 1% dari HbA1c akan menurunkan komplikasi sebesar
35%.
Wiyono (2004) menyatakan bahwa pengendalian glukosa darah penting
mengingat peranan hiperglikemia terhadap terjadinya komplikasi kronis dengan
pengukuran HbA1c yaitu pengukuran hemoglobin terglikosilasi dalam eritrosit
karena HbA1c terkandung dalam eritrosit yang hidup sekitar 100-120 hari, maka
HbA1c mencerminkan pengendalian metabolisme glukosa selama 3-4 bulan. Hal ini
lebih menguntungkan secara klinis karena memberikan informasi yang lebih jelas
tentang keadaan penderita dan seberapa efektif terapi diabetik yang diberikan. Target
(2008) meneliti pola makan dan kadar A1c di Fukuoka, Jepang. Pola makan subjek
diperoleh melalui analisis komponen utama terhadap konsumsi 49 jenis makanan
yang diketahui dari kuesioner frekuensi makanan hal ini untuk menilai odds ratio
(OR) peningkatan kadar A1c (≥5,5%) yang spesifik terhadap jenis kelamin. Pola
makan seperti negara Barat, dimana seafood memiliki hubungan positif dengan kadar
A1c hanya pada pria (p=0,01).
2.4 Epidemiologi DM 2.4.1 Distribusi DM
a) Orang (Person)
Berdasarkan proses timbulnya penyakit DM dapat disimpulkan bahwa orang
yang berisiko mengalami DM adalah mereka yang memiliki riwayat DM dari
keluarga. Pasien DM tipe 2 umumnya dewasa usia 40-an dan mengalami kegemukan
(obesitas) dan kurang aktif secara fisik.
Prevalensi dan insiden DM tipe 2 berfariasi antara jenis kelamin dari satu
populasi, namun perbedaan ini relatif kecil dan tampaknya dijelaskan oleh perbedaan
dalam faktor-faktor risiko lain seperti obesitas dan aktivitas fisik. Prevalensi DM tipe
2 meningkat dengan usia meskipun pola kejadian sangat bervariasi. Prevalensi dapat
meningkatkan nyata pada usia dewasa muda (20-35 tahun), sedangkan di kejadian
lain peningkatan prevalensi terutama pada orang tua (misalnya 55-74 tahun usia).
Penurunan prevalensi terlihat dalam kelompok usia tertua (misalnya 75 tahun) karena
relatif makmur biasanya berkembang di tengah kelompok usia yang lebih tua.
Dinegara berkembang, karena distribusi penduduk usia muda, banyak kasus terjadi
pada usia muda dan dewasa paruh baya (Steyn, dkk).
Amerika Serikat dan Eropa, prevalensi DM tipe 2 meningkat dengan usia
paling tidak ke umur 17 tahun. DM tipe 2 yang sebelumnya dianggap sebagai
penyakit dewasa. Dalam beberapa tahun terakhir, telah terjadi banyak laporan pada
masa kanak-kanak dan adolesence.
Disesuaikan menurut umur tingkat kematian di antara orang-orang dengan
DM 1,5-2,5 kali lebih tinggi dan lebih besar di kelompok usia yang lebih muda dan
berkurang di usia tua. Kematian pada wanita umumnya lebih rendah dari pada
laki-laki. Angka kematian meningkat pada pasien dengan DM tipe 2 adalah terlihat
terutama di antara mereka dengan komplikasi. Faktor risiko termasuk proteinuria dan
penyakit retina, dan faktor risiko penyakit jantung. Hiperlipidemia, hipertensi dan
merokok.
Diperkirakan bahwa pada tahun 2030 prevalensi DM (DM) di Indonesia
mencapai 21,3 juta orang (DM Care, 2004). Sedangkan hasil Riset kesehatan Dasar
(Riskesdas) tahun 2007, diperoleh bahwa proporsi penyebab kematian akibat DM
pada kelompok usia 45-54 tahun di daerah perkotaan menduduki ranking ke-2 yaitu
14,7%. Dan daerah pedesaan, DM menduduki ranking ke-6 yaitu 5,8%.
b) Tempat (Place)
Prevalensi dan insiden DM tipe 2 dalam beberapa dekade terakhir, dramatis
negara industri baru. Memang, mayoritas kasus DM tipe 2 di masa depan akan terjadi
di negara-negara berkembang seperti India dan China memiliki lebih banyak kasus
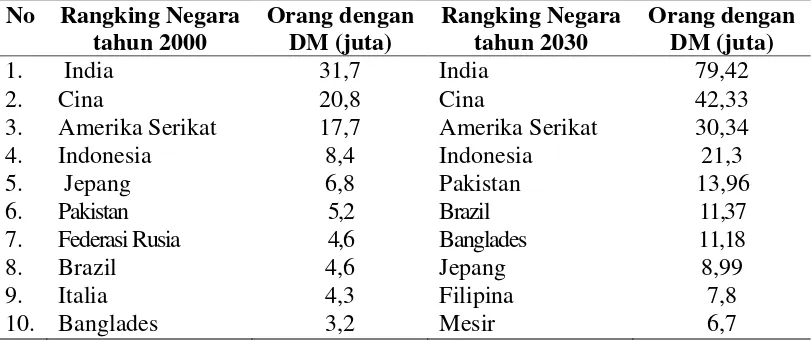
dibandingkan negara lain (Steyn, dkk). Pada Tabel 2.11 menunjukkan bahwa
Indonesia menempati peringkat keempat dengan penderita terbesar di dunia yaitu 8,4
juta orang pada tahun 2000 dan diperkirakan terus meningkat dari tahun ke tahun
yaitu sebanyak 21,3 juta orang penderita DM.
Tabel 2.12 Kejadian DM Di Beberapa Negara Tahun 2000 dan 2030 No Rangking Negara
NO NegaDM tipe 2 berhubungan dengan tingkat kematian terutama disebabkan oleh
komplikasi dari penyakit vaskular. Pada populasi Kaukasia Amerika, banyak
kematian disebabkan oleh penyakit kardiovaskular, terutama iskemik, tetapi di
negara lain seperti Asia dan Amerika, India disebabkan oleh penyakit ginjal. Di
beberapa negara berkembang, komponen terpenting adalah karena infeksi (Steyn,
Menurut penelitian epidemiologi yang sampai tahun delapan puluhan telah
dilaksanakan berbagai kota di Indonesia, prevalensi DM berkisar antara 1,5% s/d
2,3% kecuali di Manado yang agak tinggi sebesar 6%.
Hasil penelitian epidemiologis berikutnya tahun 1993 di Jakarta (daerah
urban) membuktikan adanya peningkatan prevalensi DM dari 1,7% pada tahun 1982
menjadi 5,7% pada tahun 1993, kemudian pada tahun 2001 di Depok, daerah sub
urban di Selatan Jakarta menjadi 12,8%. Demikian pula prevalensi DM di Ujung
Pandang (daerah urban), meningkat dari 1,5% pada tahun 1981 menjadi 3,5% pada
tahun 1998 dan terakhir pada tahun 2005 menjadi 12,5%.
Di daerah rural di suatu kota kecil di Jawa Barat angka itu hanya 1,1%. Di
suatu daerah terpencil di Tanah Toraja didapatkan prevalensi DM hanya 0,8%. Di sini
jelas ada perbedaan antara urban dengan rural, menunjukkan bahwa gaya hidup
mempengaruhi kejadian DM. Di Jawa Timur angka itu tidak berbeda yaitu 1,43% di
daerah urban dan 1,47% di daerah rural. ang
c) Waktu (Time)
Lamanya seseorang menderita penyakit dapat memberikan gambaran mengenai
tingkat patogenesitas penyakit tersebut. Peningkatan angka kesakitan DM dari waktu
ke waktu lebih benyak disebabkan oleh faktor herediter, life style (kebiasaan hidup)
dan faktor lingkungannya. Komplikasi DM dengan penyakit lain terkait dengan
lamanya seseorang menderita DM, semakin lama seseorang menderita DM maka
2.3.2 Determinan DM
Timbulnya suatu penyakit DM tipe 2 dapat diterangkan melalui konsep segitiga
epidemiologi, yaitu adanya faktor pejamu (host), penyebab (agent), dan lingkungan (environment).
a) Pejamu (Host)
Faktor-faktor pejamu yang mempengaruhi manusia sehingga menimbulkan
penyakit DM tipe 2 terdiri dari faktor genetik, umur, kelompok etnik, fisiologis,
imunologik, kebiasaan seseorang (makanan).
DM tipe 2 cenderung berusia > 25 tahun dan memiliki riwayat DM yang kuat dalam
keluarga dan 75% dari individu dengan tipe 2 adalah obesitas atau dengan riwayat
obesitas. Obesitas dapat juga dikaitkan dengan pola makan
b) Penyebab (Agent)
Menurut Muwarni (2009) Agent penyebab DM adalah gangguan metabolisme hidrat arang dalam tubuh dengan mekanismenya :
1. Akibat kekurangan insulin, maka glukosa tidak dapat diubah menjadi glycogen
sehingga kadar gula dalam darah meningkat, keadaan ini disebut hiperglikemi.
Ginjal tidak dapat menahan hiperglikemi, sehingga kelebihan dalam darah akan
keluar bersama urine (glukosuri)
2. Tubuh berusaha untuk mengeluarkan gula dari dalam tubuhnya, maka akan
mengeluarkan ekstra cairan, akibat dari polyurine, maka pasien merasa haus,
3. Akibat lain, karena glucose dikeluarkan semua, maka pembakaran didalam tubuh
dipakai lemak dan protein, maka orangnya kurus dan banyak makan
(polyphagia). Bila terlalu banyak lemak yang dibakar, maka akan menghasilkan
pula banyak aceton/zat keton yaitu ampas pembakaran lemak. Zat keton akan
meracuni tubuh, sehingga menyebabkan enek, vomitus, pusing, bingung dan
akhirnya dalam keadaan koma. Zat aceton ini dikeluarkan melalui urine dan
pernafasan.
4. Penumpukan aceton didalam darah menyebabkan acidosis (keasaman darah
meningkat) dan kalu tidak segera diobati, pasien dalam keadaan koma
diabeticum
c) Lingkungan (Environment)
Prevalensi DM pada orang dewasa bervariasi nyata antara populasi, misalnya
2,6% di Nigeria, 18% di Mauritius, dan lebih dari 50% di Pima Indian di AS.
Perbedaan-perbedaan ini telah dihubungkan dengan tren dalam faktor-faktor seperti
kelebihan berat badan dan interaksi antara lingkungan dan faktor genetik ketika
individu menjadi terpapar lingkungan obesogenic ini termasuk: karakteristik
metabolik kurang aktivitas fisik, kebiasaan asupan energi dalam kaitannya
makronutrien dan komposisi diet.
2.5 Landasan Teori
Teori segitiga epidemiologi model penyakit tidak menular memperlihatkan
penyebab penyakit terdiri dari banyak faktor. Selain itu, teori ini juga memperlihatkan
bahwa banyak faktor dan elemen yang berkontribusi dalam kejadian penyakit dan
kesakitan di masyarakat. Bila dibandingkan dengan segitiga epeidemiologi kalasik
dari Gordon, konsep agen digantikan dengan faktor resiko, yang mensiaratkan perlunya dilakukan identifikasi terhadap faktor penyebab atau faktor etiologi penyakit
(Timmreck, 2005).
Pada umumnya penyakit memiliki lebih dari satu penyebab (multikausal)
terutama pada penyakit non infeksi (Murti, 2005). Penyakit DM tipe 2 yang
mengalami hiperglikemik merupakan suatu penyakit atau kelainan yang disebabkan
oleh beberapa faktor. Pola makan yang tidak baik, juga dipengaruhi oleh
ketidakpatuhan minum obat.
FAKTOR RESIKO
HOST LINGKUNGAN Gambar 2.2. Model Segitiga Epidemiologi Mutakhir
Sumber : Timmreck, 2005
2.6 Kerangka Konsep
Kejadian hiperglikemik pada penderita DM tipe 2 merupakan suatu outcome
dari pola makan yang tidak sehat dan juga dipengaruhi oleh ketidakpatuhan minum
obat. Seorang penderita DM yang mengalami hiperglikemik yang sudah dinyatakan
oleh dokter yang didukung oleh pemeriksaan kadar gula darah tanpa memperhatikan
berapa lama menderita penyakit DM. Variabel pola makan dan kepatuhan minum
obat diduga akan menyebabkan kejadian hiperglikemik. Dengan demikian, kerangka
konsep dalam penelitian ini dapat dirumuskan sebagai berikut:
Variabel Independen Variabel Dependen
Gambar 2.3. Kerangka Konsep Penelitian Pola Makan Penderita
DM Tipe 2
1. Jumlah Kalori Makanan 2. Jenis Bahan Makanan 3. Jadwal Makan
Kejadian Hiperglikemik pada Penderita
DM Tipe 2