BUKU ACUAN
MODUL NEUROVASKULAR
KOLEGIUM NEUROLOGI INDONESIA
(KNI)
PERHIMPUNAN DOKTER SPESIALIS SARAF INDONESIA
(PERDOSSI)
BUKU ACUAN
MODUL NEUROVASKULAR
1. Stroke Iskemik (Trombosis, Emboli) 2. Stroke Perdarahan (Subarakhnoid, Intraserebral)
3. Trans Cranial Doppler (TCD) / Carotid Duplex Sonography (CDS)
PENYUSUN
Dr. Lyna Soertidewi Sp.S (K), M.Epid
PENYUSUN PEMBANTU
Prof. Dr. Yusuf Misbach Sp.S (K)
Dr. Salim Harris Sp.S (K)
Dr. Freddy Sitorus Sp.S (K)
Dr. Mursyid Bustami Sp.S (K)
Dr. Al Rasyid Sp.S
Dr. Silvia Lumempouw Sp.S (K)
DR. Jan Purba
Zr. Enny Mulyatsih
Modul ini telah dipresentasikan kepada seluruh Ketua Program Studi
Institusi Pendidikan Dokter Spesialis Saraf .
Para Ketua Program Studi tersebut adalah sebagai berikut :
Dr. Abdul Muis, Sp.S(K) - KPS Unhas Makassar
Dr. Ahmad Asmedi, Sp.S - KPS UGM Yogyakarta
Dr. Endang Koestiowati, Sp.S(K) - KPS Undip Semarang
Dr. Mohammad Saiful Islam, Sp.S(K) - KPS Unair Surabaya
Dr. Jofizal Jannis, Sp.S(K) - KPS UI Jakarta
Dr. Rusli Dhanu, Sp.S - KPS USU Medan
Dr. Alwi Shahab, Sp.S(K) - KPS Unsri Palembang
Dr. Thamrin Syamsudin, Sp.S(K),M.Kes - KPS Unpad Bandung
Dr. Yuliarni Syafrita, Sp.S - KPS Unand Padang
TUJUAN UMUM
1. Melaksanakan Tridharma Perguruan Tinggi yaitu dalam bidang pendidikan, penelitian dan pengabdian masyarakat
2. Mempersiapkan para kandidat dalam menangani masalah masalah penyakit secara klinis sehingga mampu mengatasi berbagai masalah dibidang neurologi terutama stroke yang akan dihadapi sesuai dengan kemajuan ilmu pengetahuan dan tehnologi, serta kompetensi sebagai spesialis saraf
TUJUAN KHUSUS
1. Mempunyai pengetahuan yang lebih mendalam mengenai penyakit terutama dari aspek ilmu-ilmu dasar untuk melaksanakan kegiatan promosi, prevensi, kurasi, rehabilitasi dan kegawatan.
2. Memiliki pengetahuan mendasar untuk melakukan analisis penyakit secara klinis. komunitas maupun science, dan mempunyai ketrampilan mengobati penderita sehingga menjadi lebih baik
3. Berpartisipasi aktif untuk mengembangkan pengetahuan dan mempunyai ketrampilan dalam penerapan ilmu pada penderita yang memerlukan pertolongan 4. Dapat bekerja sama dengan profesi lain demi kepentingan pasien dan ilmu
pengetahuan
5. Mampu menerapkan prinsip-prinsip dan metode berfikir ilmiah dalam menerapkan ilmu kedokteran, khususnya bidang neurologi
6. Mampu mengenal, merumuskan pendekatan penyelesaian dan menyusun prioritas masalah neurologi dengan cara penalaran ilmiah, melalui perencanaan, implementasi dan evaluasi terhadap upaya promotif, preventif, kuratif, rehabilitatif, dan kegawat daruratan neurologi khususnya stroke
7. Mampu menangani kasus kasus dengan kemampuan profesional yang tinggi melalui pendekatan Evidance Base Medicine
8. Mampu meningkatkan kuantitas dan kualitas penelitian dasar, klinis dan lapangan serta mempunyai motivasi mengembangkan pengalaman belajar sehingga dapat mencapai tingkat akademis lebih tinggi
9. Bersifat terbuka, tanggap terhadap perubahan dan kemajuan ilmu dan tehnologi atau masalah yang dihadapi masyarakat
REFERENSI
• Buku Standar Kompetensi Dokter Spesialis Saraf, Kolegium Neurologi Indonesia (KNI), PERDOSSI, 2006 • Konsensus Nasional Stroke, PERDOSSI
• Guidelines Nasional Stroke seri pertama, PERDOSSI, 2000 • Guidelines Nasional Stroke seri kedua, PERDOSSI, 2001 • Guidelines Nasional Stroke (revisi), PERDOSSI, 2004 • Gudelines Nasional Stroke, PERDOSSI, 2007
• Adams and Victors. Principles of Neurology. 8th ed, Mc Graw Hill, 2005
2nd ed, Blackwell Science, 2001
• Bennett HJM, Stein BM. Stroke. Pathophysiology, Diagnosis and Management. 2nd ed, Churchill Livingstone, 1991
• Fisher M, Bogousslausky J. Current Review of Cerebrovascular Disease. 3rd ed, Butterworth Heinemann, 1999.
• Perkin GD. Mosby’s Color Atlas and Text of Neurology 2nd ed, Elsevier Limited 2004
• McCartney RVT et al. Handbook of Transcranial Doppler, Spinger, 1997 • Aaslid R. Transcranial Doppler Sonography. Spinger-Verlag, New York,
1986 KOMPETENSI
Setelah menyelesaikan modul neurovaskular ini diharapkan para peserta didik memiliki kompetensi menyeluruh dan terpadu tentang stroke iskemik, stroke perdarahan intraserebral (stroke PIS), stroke perdarahan subarakhnoid (stroke SAH), TCD (Trans Cranial Doppler) / CDS (Carotid Duplex Sonography) yang mencakup pengetahuan dan ketrampilan tentang epidemiologi, anatomi vaskular dan sirkulasi darah serebral, patofisiologi, patogenesis, biomolekular, faktor risiko, karakteristik dan jenis stroke, pemeriksaan klinik dan penunjang yang diperlukan serta manajemennya. Pencapaian kompetensi ini diselaraskan dengan prinsip kompetensi (Bab II angka 1) dan ruang lingkup kompetensi (Bab II angka 9) yang tercantum didalam Standar Kompetensi Dokter Spesialis Saraf tahun 2006. Indikator hasil pembelajaran yang diharapkan setelah menyelesaikan modul ini tercantum di dalam Standar Kompetensi Dokter Spesialis Saraf, halaman 37 (2.1) tentang neurovaskular, halaman 84 (4.6.1) tentang Carotid Dopler, halaman 85 (4.6.2) tentang Transcranial Dopler, halaman 88 (4.9) tentang Trombolisis. GAMBARAN UMUM
Pelatihan dengan modul ini dimaksudkan untuk memberi bekal pengetahuan dan praktik ketrampilan dalam hal manajemen stroke secara komprehensif dengan memperhatikan azas cost-effectiveness dan evidence based medicine, melalui pendekatan pembelajaran berbasis kasus (case-based learning). Subyek yang dipelajari secara mandiri dan aktif oleh peserta didik adalah sebagai berikut :
Stroke (iskemik dan perdarahan) dasar dan klinik
Evaluasi diagnostik (pemeriksaan fisik umum, neurologik, evaluasi stroke siriradj skor, NIHSS, Bamford classification, pemeriksaan CDS / TCD, Neurobehavior dan pemeriksaan penunjang lainnya yang terkait dengan stroke seperti CT Scan, MRI, MRA, TEE, TTE dan Laboratorium klinik)
Evaluasi faktor risiko major dan minor
Terapi farmakologik, indikasi terapi operasi serta terapi lainnya (termasuk trombolisis, neurorestorasi-neurobehavior)
Preventif primer dan sekunder
Rencana pulang – KIE keluarga dan pasien tentang diet, neurorehabilitasi, kontrol, medikamentosa, persiapan rumah
TUJUAN PEMBELAJARAN
o Menegakkan diagnosis stroke dan membedakannya dengan TIA dan penyakit lainnya yang mirip dengan stroke dan mempergunakan Siriradj Score serta skening otak (CT Scan) untuk membedakan stroke iskemik dan stroke perdarahan serta analisa NIHSS untuk menilai beratnya stroke dan klasifikasi Bamford untuk menilai luas dan lokasi lesi yang sekaligus untuk penilaian tingkat emergensi.
o Mengidentifikasi faktor risiko stroke (modifiable-unmodifiable, mayor-minor, faktor risiko baru dan masih dipelajari)
o Menguasai pemeriksaan penunjang dengan transcranial doppler (TCD) / carotid duplex sonography (CDS)
o Menginterpretasi kembali sesuai dengan penilaian klinis hasil CT Scan, MRI, MRA, echocardiography, angiography, TTE dan TEE untuk membuat keputusan klinik
o Mengelola penderita stroke akut pada keadaan emergensi dan mahir untuk pemasangan intubasi sesuai indikasi
o Memberikan terapi trombolisis intravena pada stroke iskemik, terapi antikoagulan sesuai indikasi, nutrisi oral dan parenteral sesuai kebutuhan pasien
o Mengobati komplikasi yang timbul seperti kejang, tekanan intrakranial tinggi (TIK), infeksi paru, deep vein trombosis (DVT)
o Mempertimbangkan dan menganjurkan tindakan operasi dekompresi pada stroke sesuai dengan indikasi
o Menilai impairment, aktivitas harian, dan handicap pasien stroke termasuk Barthel Index, modified Rankin Scale, neurorestorasi dan neuro-rehabilitasi
o Melakukan tindakan pencegahan primer dan sekunder termasuk community stroke care
RANGKUMAN
a. Kompetensi pendekatan klinik dicapai dengan memperhatikan dan menilai hal hal tersebut dibawah ini :
• Anamnesis
• Pemeriksaan fisik / neurologik
• Diagnosis kerja dan Diagnosis banding
• Diagnosis (klinik, topik, etiologik, patologi-anatomik) • Pemeriksaan penunjang
• Konsultasi / Kerjasama antara departemental • Manajemen Komprehensif
• (Preventif - primer&sekunder, Kuratif – medikamentosa & operatif, Rehabilitatif – neuro restorasi dan neurobehavior serta tatalaksana neuroemergensi di UGD / ruang rawat)
• Prognosis – ad vitam, ad finctionam – ad sanationam • Rencana pulang termasuk KIE pada keluarga dan pasien
• Sistem rujukan b. Penilaian kompetensi
• Hasil observasi selama alih pengetahuan dan ketrampilan (dengan daftar tilik)
MATERI BAKU
EPIDEMIOLOGI STROKE
Epidemiologi adalah suatu studi di populasi manusia yang mempelajari tentang frekuensi distibusi dan determinan penyakit .
Epidemiologi stroke sendiri adalah suatu cabang ilmu yang mempelajari tentang distribusi stroke yang meliputi insiden penyakit, prevalensi dan hal hal yang menjadi perhatian khusus, dan mempelajari juga tentang determinan stroke yang meliputi kondisi predisposisi dan faktor faktor risiko. Oleh karena stroke mempunyai beberapa macam proses patologi, maka distribusi dan determinan spesifik dari sub sub tipe stroke sebaiknya harus dipelajari sendiri sendiri.
Di Amerika Serikat, stroke menempati urutan ketiga penyebab kematian setelah penyakit jantung dan kanker. Di Indonesia, data nasional epidemiologi stroke belum ada. Tetapi dari data sporadis di rumah sakit terlihat adanya tren kenaikan angka morbiditas stroke yang seiring dengan makin panjangnya life expentancy dan gaya hidup yang berubah. Karakteristik demografik yang umum dianalisa untuk stroke adalah usia dan gender.Dari berbagai studi yang dilakukan di berbagai belahan dunia, terlihat hal yang sama, yaitu adanya korelasi antara peningkatan kejadian stroke dengan pertambahan umur. Untuk gender, kejadian stroke lebih sering pada pria dibandingkan wanita di usia kuang dari 60 tahun dan relatif menjadi hampir sama di usia lebih dari 60 tahun.
Stroke mempunyi multifaktor risiko. Faktor risiko tersebut ada yang major dan minor, serta ada yang bersifat modifiable atau nonmodifiable. Faktor faktor risiko tersebut adalah hipetensi, diabetes melitus, atrial fibrilasi dan penyakit katup jantung, hematokrit, fibrinogen, polisitemia, hiperkolesterolemia, pil kontrasepsi, merokok, alkohol, obesitas dan riwayat stroke atau transient ischemic attack (TIA) baik untuk pasien ataupun keluarga
Data epidemiologi lain selain usia, faktor risiko, yang perlu untuk memperbaiki tatalaksana adalah tipe stroke (iskemik atau hemoragik), lokasi lesi, gejala klinis, terapi (obat dan operasi) yang dipakai / dilakukan serta hasil keluaran setelah perawatan di rumah sakit (outcome dan output).
ANATOMI PEMBULUH DARAH OTAK
Sirkulasi darah ke otak ada sirkulasi anterior dan sirkulasi posterior. Sirkulasi anterior adalah a.karotis komunis dengan cabang distalnya yaitu a.karotis internal, a. serebri media dan a. serebri anterior. Sirkulasi posterior adalah a.vertebrobasilar yang berasal dari a.vertebralis kanan dan kiri dan kemudian bersatu menjadi a.basilaris dan seluruh percabangannya termasuk cabang akhirnya yaitu a.serebri posterior kanan dan kiri
Ada tiga sirkulasi yang membentuk sirkulus Willisi di otak. Ketiga sirkulasi tersebut adalah : 1). sirkulasi anterior terdiri dari a.serebri media, a.serebri anterior dan a.komunikans anterior yang menghubungkan kedua arteri serebri anterior, 2). sirkulasi posterior yang terdiri dari a.serebri posterior dan 3). a.komunikans posterior yang
menghubungkan a. serebri media dengan a.serebri posterior. Kegunaan dari sirkulus Willisi ini adalah untuk proteksi terjaminnya pasokan darah ke otak, apabila terjadi sumbatan disalah satu cabang. Contohnya bila terjadi sumbatan parsial pada proksimal dari a. serebri anterior kanan, maka a. serebri kanan ini akan menerima darah dari a. karotis komunis lewat a.serebri anterior kiri dan a. komunikans anterior.
A.serebri anterior memperdarahi daerah medial hemisfer serebri, lobus frontal bagian superior dan lobus parietal bagian superior. A. serebri media memperdarahi daerah frontal inferior, parietal inferolateral dan lobus temporal bagian lateral. A.serebri posterior memperdarahi lobus oksipital dan lobus temporal bagian medial. Batang otak diperdarahi secara eksklusif dari sirkulasi posterior. Medula oblongata menerima darah dari a.vertebralis melalui a.perforating medial dan lateral, sedangkan pons dan midbrain (mesensefalon) menerima darah dari a.basilaris lewat cabangnya yaitu a.perforating lateral dan medial. Serebelum mendapat darah dari tiga pembuluh darah serebelar, yaitu 1). a.serebelar posterior inferior (PICA) yang merupakan akhir dari cabang a. vertebralis, 2). a. serebelar anterior inferior (AICA) yang merupan cabang pertama dari a.basilaris, dan 3). A.serebelar superior (SCA) yang merupakan cabang akhir dari a.basilaris. Basal ganglia diperdarahi oleh a.lentikulostriata kecil percabangan dari a.serebri media, talamus diperdarahi oleh a.perforating thalamogeniculata yang merupakan cabang dari a.serebri posterior. Genu internal capsula diperdarahi oleh a.lenticulostriate anteromedial atau disebut juga rekuren a.Heubneur.
Cabang intrakranial pertama dari arteri karotis internal adalah a.optalmika dan cabang pertama dari a.basilar adalah a. serebelar anterior inferior (AICA).
Pada bagian medial antara a.serebral posterior dan a.serebelar superior keluar saraf kranial III sedangkan dari bagian lateralnya keluar saraf kranial VI. Oleh karenya bila ada aneurisma dari pembuluh darah tersebut, akan mengganggu saraf kranial III atau VI itu. FISIOLOGI OTAK
Jumlah aliran darah ke otak (CBF) biasanya dinyatakan dalam cc/menit/100 gram otak. Nilainya tergantung pada tekanan perfusi otak (cerebral perfusion pressure / CPP) dan resistensi serebrovaskuler (cerebrovascular resistance / CVR)
Komponen CPP ditentukan oleh tekanan darah sistematik (mean arterial blood pressure / MABP) dikurangi dengan tekanan intrakranial (TIK), sedangkan komponen CVR ditentukan oleh beberapa faktor, yaitu :
1. Tonus pembuluh darah otak 2. Struktur dinding pembuluh darah
CBF = CPP = MABP - ICP
3. Viskositas darah yang melewati pembuluh darah otak
CBF dapat diukur dengan berbagai metode misalnya metode Kety Schmidt, atau metode lain yang menggunakan inhalasi gas radioaktif yang kemudian diukur dengan gamma counter. Dalam keadaan normal dan sehat, rata-rata aliran darah otak (hemispheric CBF) adalah 50,9 cc/100 gram otak/ menit.
Aliran darah otak merupakan patokan utama dalam menilai vaskularisasi regional di otak. Melalui pemeriksaan dengan menggunakan emisi sinar (Positron Emmision Tomography / PET) di ketahui bahwa aliran darah otak bersifat dinamis. Artinya, dalam keadaan istirahat nilainya stabil, tetapi pada saat melakukan kegiatan fisik maupun psikis, aliran darah regional pada daerah yang bersangkutan akan meningkat sesuai dengan aktivitasnya.
Dari percobaan pada hewan maupun manusia, ternyata derajat ambang batas aliran darah otak yang secara langsung berhubungan dengan fungsi otak, yaitu :
a. Ambang fungsional: adalah batas aliran darah otak (yaitu sekitar 50 – 60 cc/100 gram/menit), yang bila tidak terpenuhi akan menyebabkan terhentinya fungsi neuronal, tetapi integritas sel-sel saraf masih utuh.
b. Ambang aktivitas listrik otak (threshold of brain electrical activity), adalah batas aliran darah otak (sekitar 15 cc/100 gram/menit) yang bila tak tercapai, akan menyebabkan aktivitas listrik neuronal terhenti. Ini berarti, sebagian struktur intrasel telah berada dalam proses disintegrasi.
c. Ambang kematian sel (threshold of neuronal death), yaitu batas aliran darah otak yang bila tak terpenuhi, akan menyebabkan kerusakan total sel-sel otak (CBF kurang dari 15 cc/100/menit/gram).
CBF 50.9 CC/100 Daya cadang
gram/ menit serebrovaskuler 35-40cc/100 Kehilangan fungsi gram/menit
20 cc/100 Aktifitas listrik otak terhenti Gram /menit
(15-18 cc)
ASPEK BIOLOGI MOLEKULER
Perubahan-perubahan pada stadium sangat awal dari stroke sangat penting untuk diketahui oleh karena terjadi pada tingkat subseluler, yaitu pada integritas biomolekular sebagai penopang kehidupan sel-sel neuron. Pengetahuan dasar ini sangat penting dalam meletakkan dasar-dasar pengobatan intervensional, berdasarkan patofisiologi
Ada perbedaan mendasar pada kerusakan seluler pada stroke akibat perdarahan dan sumbatan (iskemik). Pada perdarahan intraserebral, kerusakan sel neuron dan struktur otak disebabkan oleh ekstravasasi darah ke massa otak, yang mengakibatkan nekrosis kimiawi oleh zat-zat proteolitik di dalam darah. Sebaliknya pada stroke iskemik, nekrosis pada neuron terutama akibat disintegrasi struktur sitoskeleton karena zat-zat neurotransmitter eksitotoksik yang bocor pada proses hipoksia akut. Selain itu, pada stroke iskemik, kerusakan yang terjadi lebih lambat, akibat berkurangnya energi yang berkepanjangan pada sel-sel otak menyebabkan apoptosis, yaitu kematian sel secara perlahan karena kehabisan energi pendukungnya.
Otak membutuhkan energi yang cukup besar untuk mempertahankan keseimbangan ion-ion yang berada di intra seluler seperti kalium (K+) dan ekstra seluler seperti natrium (Na+), kalsium (Ca++)
dan khlor (Cl). Keseimbangan ini dipertahankan melalui pompa ion aktif yang bergantung pada energi tinggi, yaitu adenosine triphosphate (ATP) dan adenosine diphosphate (ADP).
Iskemik dengan gangguan keseimbangan ion
Pada iskemik dibedakan dua daerah, yakni core (infark) penumbra. Daerah yang infark dan penumbra mempunyai karakteristik kematian sel yang berbeda yakni nekrosis dan apoptosis. Proses kerusakan awal pada stroke iskemik dimulai oleh adanya deplesi energi setempat pada inti daerah infark otak, akibat penurunan kadar oksigen dan glukosa secara drastis. Dalam keadaan iskemik, pompa ion tidak akan bekerja karena pompa ini tergantung pada aktivitas metabolisme sel, yakni energi dan oksigen. Akibatnya terjadi akumulasi intraseluler ion Na+ dan Cl- disertai
oleh masuknya H2O..Hal ini akan menyebabkan edema sel, baik neuron maupun glia. Mekanisme
edema akibat iskemik bisa diklasifikasikan atas edema sitotoksik dan edema vasogenik. Keadaan ini bisa tejadi dalam jangka waktu singkat, sekitar 5 menit setelah terjadinya iskemik. Jaringan yang edema sitotoksik ini bisa ditolong melalui tindakan dini terhadap reperfusi dan terapi sitoprotektif.
Metabolisme glukosa anaerob dapat muncul akibat dari iskemik. Akibat dari metabolisme ini adalah asidosis laktat yang akan memperburuk kondisi sel yang masih hidup. Penelitian pada hewan percobaan membuktikan bahwa kadar glukosa pre-iskemik akan mempengaruhi berat ringannya asidosis laktat, dan bahwa dengan peningkatan kadar glukosa darah pada iskemik justru akan mengakibatkan perburukan tanda-tanda klinik. Sementara reduksi energi tinggi akibat iskemik akan mempengaruhi pompa ion. Fenomena yang menarik dari hewan percobaan ini adalah bahwa kehabisan energi tidak berkorelasi secara langsung dengan kerusakan sel. Ini membuktikan bahwa pada awalnya, pengaruh konsentrasi ion dan pompa ion sangat berperan dalam menentukan ireversibilitas kerusakan sel.
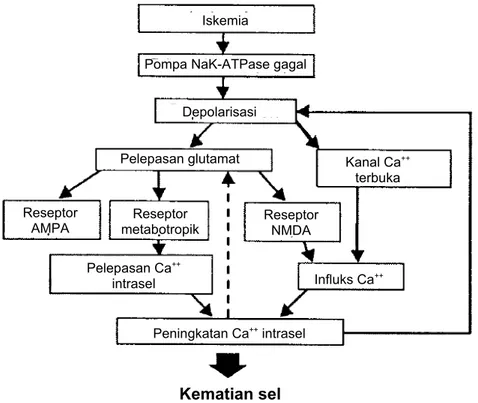
Diagram kaskade eksitatorik iskemik
(Lynden P and Wahlgren NG, National Stroke Association, 2000) Iskemik dan eksitatorik
Komunikasi interseluler secara normal bergantung pada keberadaan neurotransmiter serta energi di sinaps. Neurotransmiter ini secara difus akan berinteraksi dengan reseptor di post-sinaptik dan sebagai responnya, maka terjadi metabolisme sel. Neurotransmiter eksitatorik seperti glutamat dan aspartat akan menstimulasi sel post-sinapsis, sementara gamma-aminobutiric-acid (GABA) akan bekerja sebaliknya.
Keadaan defisit energi lokal seperti pada iskemik akan menyebabkan depolarisasi neuron dan glia yang kemudian memicu aktivasi dari kanal Ca++ serta sekresi asam amino eksitatorik glutamat di ekstrasel. Selain itu, sel yang iskemik tidak mempunyai kesanggupan untuk memetabolisme atau memecah neurotransmiter eksitatorik tersebut akibat terganggunya enzim pemecah pada iskemik, sehingga terjadi penumpukan glutamat di sinaps.
Glutamat yang berlebih akan berikatan dengan 3 reseptor glutamat, yaitu N-methyl-D-aspartate
(NMDA), α-amino-3-hydroxy-5-methyl-4-isoxazole propionic acid (AMPA), dan reseptor metabotropik. Ikatan dengan reseptor NMDA menyebabkan masuknya ion Na+ dan Ca++ ke dalam
sel melalui kanal ion. Meningkatnya ion Na+ dan Ca++ juga berakibat pada masuknya cairan H 2O
yang berlebihan karena dalam keadaan iskemik pompa ion juga tidak berfungsi. Aktivasi reseptor AMPA yang berlebihan juga menyebabkan gangguan homeostasis, dengan dibarengi masuknya cairan H2O ke dalam sel merupakan penyebab edema toksik, serta.merupakan faktor penyebab sel
lisis (nekrosis). Kejadian ini secara primer di temukan di daerah infark, berbeda dengan di penumbra yang kematian selnya sering akibat terjadinya apoptosis dan inflamasi.
Selanjutnya, reseptor metabotropik glutamat menjadi aktif dengan memblok induksi fosfolipase C dan inositol trifosfat serta diiringi oleh mobilisasi Ca++ yang tersimpan di dalam sel. Kondisi lain
adalah masuknya Ca++ melalui kanal ion akibat ikatan neurotransmiter eksitatorik dengan reseptor
Iskemia
Pompa NaK-ATPase gagal
Depolarisasi
Pelepasan glutamat Kanal Ca++
terbuka
Reseptor
AMPA metabotropikReseptor Reseptor NMDA
Pelepasan Ca++
intrasel Influks Ca++
Peningkatan Ca++ intrasel
NMDA. Keadaan ini diperburuk oleh kejadian iskemik, yaitu Ca++ akan keluar dari mitokondria dan retikulum endoplasmik sehingga secara substansial terjadi penumpukan kalsium di intraseluler yang menyebabkan kerusakan neuron yang ireversibel (lihat gambar).
Kalsium dan kematian sel
Kalsium berperan mengaktivasi enzim perusak asam nukleus, protein, dan lipid dengan target utama membran fosfolipid yang sangat sensitif. Seperti diketahui, konsentrasi Ca++ di ekstra sel
ditemukan sekitar 10.000 kali lebih besar dibanding intrasel. Keseimbangan ini dipertahankan melalui 4 mekanisme untuk menjaga tidak masuknya Ca++ ke intrasel, yaitu melalui pompa ATP
yang aktif; intaknya pertukaran Ca++ dan Na+ di membran oleh adanya pompa Na+-K+; pemisahan
Ca++ intraseluler di retikulum endoplasmik melalui proses penggunaan ATP yang aktif; serta
akumulasi dari Ca++ intraseluler melalui pemisahan Ca++ di mitokondria secara oksidatif.
Dalam keadaan iskemik tidak adanya bahan energi, akan terjadi kehilangan keseimbangan gradien antara Na+ dan K+ yang secara beruntun mengakibatkan gangguan keseimbangan Ca++.
Hal ini akan menyebabkan masuknya Ca++ kedalam sel secara masif17 yang selanjutnya
mengakibatkan beban mitokondria berlebihan. Kalsiumakan mengaktifkan fosforilase membran dan protein kinase. Akibatnya terbentuk asam lemak bebas (FFA) yang berpotensi menginduksi prostaglandin dan asam arakidonat. Metabolisme asam arakidonat ini akan membentuk radikal bebas seperti toxic oxygen intermediates, eikosanoid, dan leukotrin yang kesemuanya akan memacu agregasi platelet dan vasokonstriksi vaskuler. Selain itu, keberadaan Ca++ yang berlebihan dalam sel akan merusak beberapa jenis enzim termasuk protein kinase C, kalmodulin-protein kinase II, protease dan nitrik okside sintesase. Ca++ juga mengaktivasi enzim sitosolik dan
denukleasi yang mengakibatkan terjadinya apoptosis.
Dapat dikatakan bahwa kematian sel secara umum diakibatkan oleh tidak adanya energi berupa glukosa dan oksigen yang menyebabkan gangguan homeostasis sehingga terjadi kematian sel secara tidak langsung. Efek neurotransmiter eksitatorik yang berlebihan di daerah iskemik secara biokimiawi akan menyebabkan kerusakan sel yang lebih berat dibanding dengan dengan efek iskemik secara langsung. Oleh sebab itu prinsip penanggulangan melalui inhibisi ikatan eksitatorik dengan reseptor NMDA juga merupakan bagian dari strategi dalam mencegah proses biokimiawi sebagai perusak sel di daerah iskemik.
Mekanisme kematian sel dapat berupa nekrosis ataupun apoptosis, tergantung pada beratnya iskemik dan cepatnya kerusakan yang terjadi. Pada nekrosis, struktur sel menjadi hancur secara akut disertai dengan reaksi inflamasi, makrofag akan menyerbu dan menfagositasi sisa-sisa sel. Sedangkan pada apoptosis tidak terjadi reaksi inflamasi, melainkan struktur sel akan menciut (shrinkage). Selain proses kematian pada stroke akut, integrasi antara neuron-neuron dan matriks sekitarnya terutama sel-sel glia dan endotel kapiler juga berperan penting. Berbagai penelitian menunjukkan ada zat-zat aktif yang aktif berperan pada kematian beberapa jenis sel otak. Salah satunya adalah the stress-activated protein kinase p38 yang tidak hanya menstimulasi kematian neuronal, tetapi juga merangsang pembentukan enzim caspase 3 sebagai mediator kematian sel, di endotel serebral pada keadaan hipoksia serebal iskemik. Enzim lain adalah lipoksigenase 12/15 yang berperan pada glutamate-induced oxidative cell death pada proses kematian neuron dan oligodendrosit.
Iskemik dan angiogenesis
Pengaruh iskemik akut yang disebabkan oleh penurunan suplai sirkulasi ke otak (penurunan glukosa dan oksigen) akan berakibat pada perobahan tatanan biokimiawi di otak. Hal inilah yang merupakan penyebab kematian dari jaringan otak. Dalam pengamatan neovaskularisasi di daerah infark dan peri-infark berkaitan dengan survival penderita stroke membuktikan bahwa
angiogenesis merupakan proses kompensasi atau proteksi yang sekaligus merupakan target terapi stroke
Pada penelitian hewan model stroke ditemukan bahwa neovaskularisasi akan terbentuk dalam kurun waktu yang singkat yakni satu sampai tiga hari setelah terjadinya penyumbatan. Kejadian ini secara berbarengan akan meningkatkan ekspresi dari neuron, sel mikroglia, astrosit, dan molekul angiogenik, vascular endothel growth factor (VEGF). VEGF merupakan faktor angiogenesis yang berperan lewat reseptor VEGF tirosin kinase, VEGFR-1 dan 2, serta neurophilin-1 dan 2 (NP-1 dan NP-2).
Iskemik dan radikal bebas
Konsekuensi iskemik dan reperfusi adalah terbentuknya radikal bebas seperti superoksida, hidrogen peroksida, dan radikal hidroksil. Keberadaan nitric oxide (NO) sendiri adalah melalui aktivas inducible nitric oxide synthase (iNOS). Sumber lain akibat pemecahan produksi ADP melalui oksidasi xantine dan reaksi iron-catalysed Haber-Weiss. Radikal bebas yang bermacam-macam ini akan bereaksi dengan komponen seluler seperti karbohidrat, asam amino, DNA, dan fosfolipid sebagai korbannya sendiri.
Iskemik dan inflamasi
Tingkat awal dari inflamasi dimulai beberapa jam sesudah onset iskemik dengan karakteristik munculnya ekspresi adhesi molekul di endotel pembuluh darah dan adanya leukosit di sirkulasi. Leukosit bergerak melewati endotel keluar dari sirkulasi dan berpenetrasi ke jaringan parenkim otak yang mengakibatkan reaksi inflamasi. Bagian mayoritas dari inflamasi ditentukan oleh populasi dari sel mikroglia yang disebut juga efektor imun dari susunan saraf pusat (SSP). Mikroglia adalah fagosit aktif dan merupakan target utama yang sanggup menghasilkan sitokin dan enzim pro-inflamasi. Oleh sebab itu, inhibisi terhadap aktivitas mikroglia juga merupakan strategi protektif pada stroke eksperimental dan pemberian antagonis sitokin mengurangi volume infark pada hewan percobaan.
Kelompok sitokin anti-inflamasi seperti tumor growth factor-1 beta (TGF-1 beta) dan IL-10 yang bersifat sebagai neuroprotektif juga menjadi aktif terhadap stimulasi mikroglia. Secara klinis, kelompok sitokin yang domainnya terdiri dari 2 kelompok protein adalah iNOS dan kelompok
cyclo-oxygenase 2 (Cox-2). Pemberian iNOS inhibitor pada hewan percobaan akan dapat mengurangi volume infark sekitar 30%, walaupun pemberian dilakukan 24 jam setelah onset iskemik. Cox-2 secara umum ditemukan di penumbra serta bekerja melalui produksi oksigen radikal bebas dan prostanoid toksik Berdasar pada eksperimen Cox-2 dan iNOS akan memberi harapan dalam terapi stroke, karena ternyata masih efektif sampai 24 jam onset iskemik.
Pengobatan Stroke Iakemik Dimasa Mendatang
Berbagai penelitian telah membuka peluang pengobatan stroke iskemik di masa datang dengan kombinasi obat-obatan seperti trombolisis ditambah obat-obat neuroprotektif yang bekerja ganda melindungi neuron dan sel-sel serebral seperti sel glia dan endotel. Telah diidentifikasi bahwa zat eritropoetin (EPO) mempunyai sifat neuroprotektif tersebut. Selain itu, ditemukan juga zat peptida melanokortin, kumpulan ACTH serta α-melanocyte stimulating hormones (MSH), β -MSH< dan γ-MSH. Pada binatang percobaan, MSH menunjukkan efek neuroprotektif yang multipel terhadap mekanisme patologik yang memicu apoptosis dengan mensupresi tumor necrosis factor (TNF)- α, interleukin-1β, ICAM1, dan iNOS. Kemajuan di bidang penelitian biologi molekuler adalah mencari alternatif baru dalam terapi stroke akut dengan zat-zat neuroprotektif baru yang mempunyai efek supresi multipel terhadap proses nekrosis dan apoptosis sel neuron, glia, dan endotel. Selain itu, diusahakan agar terapi baru ini dapat dimulai pada masa terapeutik yang lebih lama, melebihi 3 jam seperti yang telah dicapai dengan terapi
PATOFISIOLOGI STROKE
Penyakit serebrovaskuler (cerebrovascular disease / CVD) atau stroke adalah setiap kelainan otak akibat proses patologi pada sistem pembuluh darah otak.
Proses patologi pada sistem pembuluh darah otak ini dapat berupa penyumbatan lumen pembuluh darah oleh trombosis atau emboli, pecahnya dinding pembuluh darah, perubahan permeabilitas dinding pembuluh darah dan perubahan viskositas maupun kualitas darah sendiri. Perubahan dinding pembuluh darah serta komponen lainnya dapat bersifat primer karena kelainan kongenital maupun degeneratif, atau sekunder akibat proses lain, seperti peradangan arteriosklerosis, hipertensi dan diabetes mellitus.
Proses primer yang terjadi mungkin tidak menimbulkan gejala (silent) dan akan muncul secara klinis jika aliran darah ke otak (cerebral blood flow /CBF) turun sampai ke tingkat melampaui batas toleransi jaringan otak, yang disebut ambang aktivitas fungsi otak (threshold of brain functional activity).. Keadaan ini menyebabkan sindrom klinik yang disebut stroke.
Gejala klinik stroke tergantung lokalisasi daerah yang mengalami iskemik ataupun perdarahan.
Patogenesis infark otak
Iskemik otak dapat bersifat fokal atau global. Terdapat perbedaan etiologi keduanya. Pada iskemik global, aliran otak secara keseluruhan menurun akibat tekanan perfusi (syok ireversible karena henti jantung, perdarahan sistemik yang masif, fibrilasi atrial berat dll). Sedangkan iskemik fokal terjadi akibat menurunnya tekanan perfusi otak karena ada sumbatan atau pecahnya salah satu pembuluh darah otak yang berakibat lumen pembuluh darah yang terkena akan tertutup sebagian atau seluruhnya.Tertutupnya lumen pembuluh darah oleh karena iskemik fokal, disebabkan antara lain :
Perubahan patologi pada dinding arteri pembuluh darah otak meniimbulkan trombusis. Adanya trombusis ini, diawali oleh proses arteriosklerosis di tempat tersebut. Pada arteriole dapat terjadi vaskulitis atau lipohialinosis yang akan menyebabkan stroke iskemik berupa infark lakunar.
Perubahan akibat proses hemodinamik dimana tekanan perfusi sangat menurun karena sumbatan di bagian proksimal pembuluh arteri seperti sumbatan arteri karotis atau vertebro-basilar.
Perubahan yang terjadi akibat dari perubahan sifat sel darah, misalnya: anemia sickle-cell, leukemia akut, polisitemia, hemoglobinopati dan makroglobulinemia.
Tersumbatnya pembuluh akibat emboli daerah proksimal misalnya: trombosis arteri– arteri, emboli jantung, dan lain-lain.
Sebagai akibat dari penutupan aliran darah ke bagian otak tertentu, maka terjadi serangkaian proses patologik pada daerah iskemi. Perubahan ini dimulai di tingkat seluler, berupa perubahan fungsi dan struktural sel yang diikuti kerusakan pada fungsi utama serta integritas fisik dari susunan sel, selanjutnya akan berakhir dengan kematian neuron.
Disamping itu terjadi pula perubahan-perubahan dalam milliu ekstra seluler, karena peningkatan pH jaringan serta kadar gas darah, keluarnya zat neurotransmiter (glutamat) serta metabolisme sel-sel yang iskemik, disertai kerusakan sawar darah otak. Seluruh proses ini merupakan perubahan yang terjadi pada stroke iskemik.
Perubahan fisiologi pada aliran darah otak
Pengurangan aliran darah yang disebabkan oleh sumbatan atau sebab lain, akan menyebabkan iskemia di suatu daerah otak. Terdapatnya kolateral di daerah sekitarnya disertai mekanisme kompensasi fokal berupa vasodilatasi, memungkinkan terjadinya beberapa keadaan berikut ini:
1. Pada sumbatan kecil, terjadi daerah iskemia yang dalam waktu singkat dikompensasi dengan mekanisme kolateral dan vasodilatasi lokal. Secara klinis gejala yang timbul adalah transient ischemic attack (TIA) yang timbul dapat berupa hemiparesis sepintas atau amnesia umum sepintas, yaitu selama <24 jam. 2. Bila sumbatan agak besar, daerah iskemia lebih luas. Penurunan CBF regional
lebih besar, tetapi dengan mekanisme kompensasi masih mampu memulihkan fungsi neurologik dalam waktu beberapa hari sampai dengan 2 minggu. Mungkin pada pemeriksaan klinik ada sedikit gangguan. Keadaan ini secara klinis disebut RIND (Reversible Ischemic Neurologic Deficit).
3. Sumbatan yang cukup besar menyebabkan daerah iskemia yang luas sehingga mekanisme kolateral dan kompensasi tak dapat mengatasinya. Dalam keadaan ini timbul defisit neurologis yang berlanjut.
Pada iskemia otak yang luas, tampak daerah yang tidak homogen akibat perbedaan tingkat iskemia, yang terdiri dari 3 lapisan (area) yang berbeda:
1. Lapisan inti yang sangat iskemik (ischemic-core) terlihat sangat pucat karena CBF-nya paling rendah. Tampak degenerasi neuron, pelebaran pembuluh darah tanpa adanya aliran darah. Kadar asam laktat di daerah ini tinggi dengan PO2 yang rendah. Daerah ini akan mengalami nekrosis.
2. Daerah di sekitar ischemic-core yang CBF-nya juga rendah, tetapi masih lebih tinggi daripada CBF di ischemic core . Walaupun sel-sel neuron tidak sampai mati, fungsi sel terhenti, dan menjadi functional paralysis. Pada daerah ini PO2 rendah, PCO2 tinggi dan asam laktat meningkat. Tentu saja terdapat
kerusakan neuron dalam berbagai tingkat, edema jaringan akibat bendungan dengan dilatasi pembuluh darah dan jaringan berwarna pucat. Astrup menyebutnya sebagai ischemic penumbra. Daerah ini masih mungkin diselamatkan dengan resusitasi dan manajemen yang tepat.
3. Daerah di sekeliling penumbra tampak berwarna kemerahan dan edema. Pembuluh darah mengalami dilatasi maksimal, PCO2 dan PO2 tinggi dan kolateral
maksimal. Pada daerah ini CBF sangat meninggi sehingga disebut sebagai daerah dengan perfusi berlebihan (luxury perfusion).
Konsep “penumbra iskemia” merupakan sandaran dasar pada pengobatan stroke, karena merupakan manifestasi terdapatnya struktur selular neuron yang masih hidup dan mungkin masih reversible apabila dilakukan pengobatan yang cepat.
Usaha pemulihan daerah penumbra dilakukan dengan reperfusi yang harus tepat waktunya supaya aliran darah kembali ke daerah iskemia tidak terlambat, sehingga neuron penumbra tidak mengalami nekrosis.
Komponen waktu ini disebut sebagai jendela terapeutik (therapeutic window) yaitu jendela waktu reversibilitas sel-sel neuron penumbra terjadi dengan melakukan tindakan resusitasi sehingga neuron ini dapat diselamatkan. Perlu diingat di daerah penumbra ini sel-sel neuron masih hidup akan tetapi metabolisme oksidatif sangat berkurang, pompa-pompa ion sangat minimal mengalami proses depolarisasi neuronal.
Perubahan lain yang terjadi adalah kegagalan autoregulasi di daerah iskemia, sehingga respons arteriole terhadap perubahan tekanan darah dan oksigen atau karbondioksida menghilang.
Mekanisme patologi lain yang terjadi pada aliran darah otak adalah, berkurangnya aliran darah seluruh hemisfer di sisi yang sama dan juga di sisi hemisfer yang berlawanan (diaskisis) dalam tingkat yang lebih ringan. Disamping itu, di daerah cermin (mirror area) pada sisi kontra lateral hemisfer mengalami proses diaskisis yang relatif paling terkena dibanding sisi lainnya, dan juga pada sisi kontralateral hemisfer serebral (remote area)
Perubahan aliran darah otak bersifat umum/global akibat stroke ini disebut diaskisis (Meyer et al.), yang merupakan reaksi global terhadap aliran darah otak, dimana seluruh aliran darah otak berkurang/menurun. Kerusakan hemisfer terutama lebih besar pada sisi yang tersumbat (ipsilateral dari sumbatan).
Proses ini diduga karena pusat di batang otak (yang mengatur tonus pembuluh darah di oatak) mengalami stimulasi sebagai reaksi terjadinya sumbatan atau pecahnya salah satu pembuluh darah sistem serebrovaskuler, didasari oleh mekanisme neurotransmiter dopamin atau serotonin yang mengalami perubahan keseimbangan mendadak sejak saat stroke.
Proses diaskisis berlangsung beberapa waktu (hari sampai minggu) tergantung luasnya infark. Mekanisme proses ini diduga karena perubahan global dan pengaturan neurotransmiter. Perubahan-perubahan ini tampak secara eksperimental maupun dengan
pemeriksaan PET scan, akan tetapi tidak ada manifestasi klinik sebagai akibat dari diasksis maupun iskemia pada daerah hemisfer kontralateral.
Perubahan pada tingkat seluler / mikro-sirkulasi
Perubahan yang kompleks terjadi pada tingkat seluler/mikro-sirkulasi yang saling berkaitan. Secara eksperimental perubahan ini telah banyak diketahui, akan tetapi pada keadaan sebenarnya pada manusia (in vivo) ketetapan ekstrapolasi sulit dipastikan. Astrup dkk (1981) menunjukkan bahwa pengaruh iskemia terhadap integritas dan struktur otak pada daerah penumbra terletak antara batas kegagalan elektrik otak (electrical failure) dengan batas bawah kegagalan ionik (ion-pump failure). Selanjutnya dikatakan bahwa aliran darah otak di bawah 17 cc/ 100 g otak / menit, menyebabkan aktifitas otak listrik berhenti walaupun kegiatan pompa ion masih berlangsung.
Sedangkan Hakim (1998) menetapkan bahwa neuron penumbra masih hidup jika CBF berkurang di bawah 20 cc/ 100 gram otak/ menit dan kematian neuron akan terjadi apabila CBF di bawah 10 cc/ 100 gram otak/ menit.
CBF 50 fungsi normal 40
30 gangguan fungsi Time mal EEG -EEG silence -Evoked Potensials
Membran dan kerusakan K++ reflux irreversible
Time Na+ influx
Ca 2+ influx
Hachinsky (1989)
Daerah penumbra pada misery perfusion ini, jika aliran darahnya dicukupi kembali sebelum jendela terapeutik, dapat kembali normal dalam waktu singkat. Sedangkan sebagian lesi tetap akan mengalami kematian setelah beberapa jam atau hari setelah iskemik otak temporer.
Dengan kata lain, di daerah ischemic core kematian sudah terjadi sehingga mengalami nekrosis akibat kegagalan energi (energy failure) yang secara dahsyat merusak dinding sel beserta isinya sehingga mengalami lisis (sitolisis). Sementara pada daerah penumbra jika terjadi iskemia berkepanjangan sel tidak dapat lagi mempertahankan integritasnya sehingga akan terjadi kematian sel, yang secara akut timbul melalui proses apoptosis, yaitu disintegrasi elemen-elemen seluler secara bertahap dengan kerusakan dinding sel yang disebut juga programmed cell death.
Kumpulan sel-sel ini disebut sebagai selectively vulnerable neuron, seperti pertama kali dilaporkan Kirino (1982) & Pulsmelli (1982), dan diuraikan oleh Kogure & Kato (1992) pada percobaan dengan binatang. Pada neuron-neuron tersebut terdapat hirarki sensitifitas terhadap iskemia diawali pada daerah hipokampus CA1 dan sebagian kolikulus inferior, kemudian jika iskemia lebih dari 5 menit (10-15 menit) akan diikuti oleh lapis 3 dan 5
neokortex striatum septum, hipokampus sektor CA 3, thalamus, korpus genikulatum medial, dan substania nigra.
Meskipun ditemukan pada binatang, kenyataan ini menunjukkan bahwa di daerah sistem limbik dan ganglia basal terdapat sel-sel yang sensitif terhadap iskemia. Keadaan ini penting dalam hubungannya dengan stroke yang disertai dengan demensia. Hal yang juga menarik adalah bahwa sel-sel yang sensitif terhadap iskemia terutama merupakan bagian dari serabut yang terisi glutamat. Iskemia menyebabkan aktifitas intra seluler Ca2+
meningkat hingga peningkatan ini akan menyebabkan juga aktifitas Ca2+ di celah sinaps
bertambah sehingga terjadi sekresi neutransmitter yang berlebihan, yaitu glutamat, aspartat dan kainat yang bersifat eksitotoksin.
Disamping itu Abe dkk (1987) yang diulas oleh Kogure (1992), membuktikan bahwa, akibat lamanya stimulasi reseptor metabolik oleh zat-zat yang dikeluarkan oleh sel, menyebabkan juga aktifitas reseptor neurotropik yang merangsang pembukaan kanal Ca2+
yang tidak tergantung pada kondisi tegangan potensial membran seluler (receptor-operated gate opening), disamping terbukanya kanal Ca2+ akibat aktivitas NMDA
reseptor “voltage operated gate opening” yang telah terjadi sebelumnya.
Kedua proses tersebut mengakibatkan masuknya Ca2+ ion ekstraseluler ke dalam ruang
intraseluler. Jika proses berlanjut, pada akhirnya akan menyebabkan kerusakan membrane sel dan rangka sel (sitoskeleton) melalui terganggunya proses fosforilase dari regulator sekunder sintesa protein, proses proteolisis dan lipolisis yang akan menyebabkan ruptur atau nekrosis.
Disamping neuron-neuron yang sensitif terhadap iskemia, kematian sel dapat langsung terjadi pada iskemia berat dengan hilangnya energi secara total dari sel karena berhentinya aliran darah. Disamping itu,desintegrasi sitoplasma dan disrupsi membran sel juga menghasilkan ion-ion radikal bebas yang dapat lebih memperburuk keadaan lingkungan seluler.
Edema serebral dan infark otak
Pada infark serebri yang cukup luas, edema serebri timbul akibat kegagalan energi dari sel-sel otak dengan akibat perpindahan elektrolit (Na+, K+) dan perubahan permeabilitas
membran serta gradasi osmotik. Akibatnya terjadinya pembengkakan sel (cytotoxic edema). Keadaan ini terjadi pada iskemia berat dan akut seperti hipoksia dan henti jantung. Selain itu edema serebri dapat juga timbul akibat kerusakan sawar otak yang mengakibatkan permeabilitas kapiler rusak, sehingga cairan dan protein bertambah mudah memasuki ruangan ekstraseluler sehingga menyebabkan edema vasogenik (vasogenic edema). (Klatzao 1967, diulas Bougainas dkk 1995).
Efek edema jelas menyebabkan peningkatan tekanan intrakranial dan akan memperburuk iskemia otak. Selanjutnya terjadi efek masa yang berbahaya dengan akibat herniasi otak.
Dampak lain stroke iskemik akut 1. Bocornya radikal bebas.
Jenis radikal bebas ini dalam tubuh kita terdiri atas : • Radikal bebas oksigen
• Radikal bebas oksida nitrit
Radikal bebas dalam keadaan normal, diproduksi tubuh dalam jumlah yang sangat sedikit sebagai bagian produk dari metabolisme oksidatif terutama dalam mitokondria.Pada keadaan iskemia fokal, peranan peroksidase-lipid sangat penting karena merupakan bagian dari patofisiologi iskemia fokal maupun global. Superoksida, radikal bebas oksigen telah ditemukan pada iskemia terutama pada periode referfusi jaringan, yang berasal dari proses alamiah maupun sebagai tindakan pengobatan. Radikal bebas oksigen dihasilkan dari proses lipolisis kaskade arakhidonat dalam sel-sel di daerah penumbra. Sumber lain dari superoksida ialah aktivitas enzimatik (monoaminoksidase) dalam otooksidase dari biologiamin (efinefrin, serotonin dan sebagainya).
Pada iskemia fokal, peroksidase lipid ini meningkat aktifitasnya karena:
1) Timbulnya edema otak vasogenik/seluler, telah diketahui bahwa endothelium memproduksi aksida nitrit (NO) dan pada keadaan patologi menghasilkan radikal bebas yang akan memperburuk timbulnya edema.
2) Pada proses disintegrasi pompa kalsium dan natrium kalium akibat kerusakan membrane sel yang berkaitan dengan pompa ion. Gangguan ini mempercepat masuknya kalsium dan natrium ke dalam sel.
3) Peroksida lipid juga terlihat pada mekanisme eksitatorik neurotransmitter glutamat. Meningkatnya aktifitas superoksida mempercepat dan memperbesar pengeluaran neurotransmitter eksitatorik glutamat dan aspartat. Usaha pengobatan dilakukan untuk menghambat akibat dari ekses superoksida dengan pemberian anti oksidan seperti glutation,vitamin E, dan L arginin. Meskipun secara eksperimental telah dibuktikan manfaat dari antioksidan dalam memperkecil daerah iskemik, tetapi dalam praktek sehari-hari evaluasi hasil terapi anti oksidan pada penderita stroke masih terus diteliti. 2.Eksitatorik neurotransmitter
Neurontransmitter glutamat banyak diimplikasikan dalam patofisiologi iskemik. Dalam keadaan normal, neurotransmitter glutamate terkonsentrasi dalam terminal saraf dan di dalam proses transisi neuronal yang bersifat eksitatorik. Glutamat diekspresikan di dalam ruangan ekstra seluler dengan cepat akan di ambil kembali (reuptake) ke dalam oleh sel. Pada keadaan patologis, dapat terjadi gangguan akibat disfungsi sel berupa ekses dari glutamat ini baik karena ambilan kembali, atau kerusakan karena sel neuron yang berisi glutamat juga mengalami gangguan. Selain itu dapat terjadi kebocoran glutamat akibat kerusakan dinding sel (sitolisis) dan nekrosis, serta apoptosis yang menimbulkan
masuknya ion kalsium ke dalam sel. Penumpukan neurotransmiter di dalam ruangan ekstraseluler menyebabkan proses eksitotoksisitas glutamat.
Seluruh keadaan ini mempengaruhi sel-sel neuron SSP yang berbeda sensitifitasnya. Sebetulnya yang terkena secara mudah adalah neuron hipokampus CA 3 sel-sel piramida. Selanjutnya akibat dari eksitotoksisitas terhadap neuron adalah timbilnya edema selular, degenerasi organel intraseluler serta degenerasi piknotik inti sel yang diikuti kematian sel. Usaha terapi pengobatan akibat stroke adalah menghambat stimulasi glutamate terhadap reseptor NMDA (N-Metil D Aspartate), AMPA (d amino 3-hidroksi-5-metil-4-isokasolopropionik acid) dan kainat yang berperan penting dalam pengaturan masuknya ion kalsium. Obat-obat tersebut mempunyai peranan untuk mencegah proses disintegrasi sel-sel.
Keberhasilan pengobatan NMDA reseptor antagonis saat ini sedang diteliti pada penderita stroke misalnya: serestat (abtiganel) yang hasilnya sampai saat ini belum meyakinkan.
Reperfusi
Meskipun aliran darah otak merupakan faktor penentu utama pada infark otak, pengalaman klinis serta penelitian pada hewan percobaan menunjukkan bahwa pada infark otak, pulihnya aliran darah otak ke taraf normal tidak selalu memberikan manfaat yang diharapkan, yaitu hilangnya gejala klinis secara total. Selain faktor lamanya iskemia, ada hal-hal mendasar lain yang harus diperhitungkan dalam proses pengobatan infark otak.
Dari percobaan pada hewan terbukti bahwa resusitasi atau reperfusi pada penutupan /penghentian aliran darah ke otak mencetuskan beberapa reaksi kompleks di tingkat mikrosirkulasi, iskemia berupa edema jaringan,vasospasme kapiler/arteriol, penggumpalan sel-sel darah merah, asidosis jaringan, aliran kalsium masuk ke dalam sel, dan dilepaskannya radikal bebas. Perubahan ini dapat demikian hebat sehingga disebut sebagai reperfusion injury yang berakibat munculnya gejala neurologik yang relatif menetap.
Pada dasarnya terjadi 2 perubahan sekunder pada periode reperfusi jaringan iskemia otak, yaitu:
a. Hiperemia pasca iskemik atau heperemia reaktif yang disebabkan oleh melebarnya pembuluh darah di daerah iskemia. Keadaan ini terjadi pada +20 menit pertama setelah penyumbatan pembuluh darah otak terutama pada iskemia global otak.
b. Hipoperfusi pasca-iskemik yang berlangsung antara 6-24 jam berikutnya. Keadaan ini ditandai dengan vasokonstriksi (akibat asidosis jaringan), naiknya produksi tromboksan A2 dan edema jaringan. Diduga proses ini yang akhirnya menghasilkan nekrosis dan kerusakan sel yang diikuti oleh munculnya gejala neurologik.
Ternyata secara eksperimental kerusakan sel-sel saraf dan jaringan otak tidak sesederhana yang dibayangkan, karena terdapat beberapa rantai proses yang memang hasil akhirnya adalah kematian sel.
Jadi, pada infark otak terjadi proses sekunder yang jauh lebih kompleks, bukan hanya terhentinya aliran darah otak. Sebagai konsekuensinya, pengetahuan mutakhir mengenai perubahan patologik mempunyai dampak pencegahan gejala sisa dan lanjutan pengobatan.
Patofisiologi Emboli Kardiak
Penelitian stroke yang berdasarkan populasi (population-based study) belum ada di Indonesia. Penelitian stroke di negara – negara ASEAN, yaitu ASNA Stroke Epidemiological Study 1996, yang merupakan penelitian prospektif berbasis rumah sakit menunjukkan bahwa pada 3.723 kasus yang diteliti, pemeriksaan CT scan dilakukan pada 2.801 kasus (74%), stroke iskemik ditemukan pada 51% kasus, sedangkan perdarahan 26%, sisanya 8% didapat gambaran CT Scan normal
Dari seluruh penderita yang diteliti, faktor risiko untuk stroke terbanyak adalah hipertensi pada 71%, riwayat stroke terdahulu/TIA. pada 25% kasus, merokok 19%, dan diabetes mellitus pada 22% kasus. Sedangkan penyakit jantung sebagai risiko adalah atrial fibrilasi pada 6% kasus; penyakit jantung iskemik 19% kasus; penyakit jantung katup mitral 3%, katup aorta 0,6% keduanya (mitral aorta) pada 0,2%, sedang penyakit jantung kongestif terjadi pada 4% kasus. Secara keseluruhan total kelainan jantung yang ditemukan pada penelitian ASNA ini adalah 32,8% atau hampir sepertiga dari total penelitian.
Angka – angka Indonesia merupakan bagian dari penelitian ASNA, penyakit jantung keseluruhan ditemukan pada 550 kasus dari total 2.065 pasien yang diteliti (27,5%). Temuan dari 20% penyakit jantung iskemik, didapat 4,5% penyakit katup jantung dan 4% penyakit jantung kongestif. Stroke iskemik ditemukan pada 42,5% kasus berdasarkan pemeriksaan CT scan otak. Untuk menentukan secara pasti apakah suatu stroke iskemik disebabkan akibat emboli kardiak diperlukan pemeriksaan khusus yang lebih mendalam, yaitu memastikan ada sumber emboli di jantung dan emboli tersebut menjalar ke otak secara sistemik.
Caplan (1993) meneliti susunan dari trombus yang terdapat pada otopsi jantung penderita stroke. Ditemukan bahwa susunannya bervariasi, terdiri dari red-fibrin dependent thrombi, white platelet fibrin particles, combined red and white plateled-fibrin particles, combined red and white thrombi, fragmen dari non-infected valve vegetation, elemen kalsifikasi dari calcified valves serta kalsifikasi annulus mitral, material fibromyzoma dari degenerasi mitral dengan prolaps dan sel-sel tumor dari tumor kardiak seperti myzoma.
Penyebab stroke embolik terbanyak adalah fibrilasi atrial. Yang dapat disebabkan oleh penyakit reumatik. Mural trombus pada dinding jantung kiri sering ditemukan pada otopsi penderita MCI (20 – 60%) dengan 3 – 10% diantaranya terjadi emboli sistemik (Castillo dan Bougousslausky,1997).
Protesis mekanik katup jantung merupakan penyebab tersering dari stroke embolik pasca operatif. Sedangkan prolaps mitrai jarang menyebabkan stroke emboli serebral, tetapi frekuensinya masih belum jelas (kontroversial) terutama pada katup yang redunden dan
menebal. Pada endokarditis bakterial, 3% terjadi emboli serebral disebabkan karena lepasnya elemen vegetasi septic katup jantung (Castillo dan Bougousslausky,1997). Penyebab lain dari emboli serebral adalah adanya trombosis arteri ke arteri, yaitu terjadi pelepasan elemen embolik dari pembuluh-pembuluh ekstra/intra kranial aterosklerotik yang lepas ke distal menutupi pembuluh distal yang lebih kecil. Lepasnya elemen yang berbentuk mural thrombus dari dinding pembuluh darah arterio-sklerotik di arteri karotis interna, bifurkasio karotis dan percabangan-percabangan arteri intrakranial.
Ulcerated plaque arteriosclerotic merupakan sumber emboli dan isinya juga bervariasi, yaitu red fibrin-dependent thrombi, white plateled-fibrin particles, kombinasi trombus merah dan putih, debris kristal kolesterol, plak atheroma, partikel kalsifikasi dari dinding arteri yang terkalsifikasi, dan zat-zat lain sperti lemak, udara dan tumor. Selama itu yang dapat menjadi sumber emboli adalah arkus aorta, yaitu atheroma yang menonjol dan bergerak (mobile) karena aliran darah yang cepat. Frekuensinya mulai sering ditemukan dan frekuensi ini meningkat dengan usia dan beratnya jantung (heart-weight).
Patogenesis Perdarahan Otak
Pendarahan otak merupakan penyebab stroke kedua terbanyak setelah infark otak, yaitu 20 – 30 % dari semua stroke di Jepang dan Cina. Sedangkan di Asia Tenggara (ASEAN), pada penelitian stroke oleh Misbach,1997 menunjukkan stroke perdarahan 26 %, terdiri dari lobus 10 %, ganglionik 9 %, serebellar 1 %, batang otak 2 % dan perdarahan sub arakhnoid 4 %.
Pecahnya pembuluh darah di otak dibedakan menurut anatominya atas perdarahan intraserebral dan perdarahan subarakhnoid. Sedangkan berdasarkan penyebab, perdarahan intraserebral dibagi atas perdarahan intra serebral primer dan sekunder.
Perdarahan intraserebral primer (perdarahan intraserebral hipertensif) disebabkan oleh hipertensif kronik yang menyebabkan vaskulopati serebral dengan akibat pecahnya pembuluh darah otak. Sedangkan perdarahan sekunder (bukan hipertensif) terjadi antara lain akibat anomali vaskuler kongenital, koagulopati, tumor otak, vaskulopati non hipertensif (amiloid serebral), vaskulitis, moya-moya, post stroke iskemik, obat anti koagulan (fibrinolitik atau simpatomimetik). Diperkirakan hampir 50 % penyebab perdarahan intraserebral adalah hipertensif kronik, 25 % karena anomali kongenital dan sisanya penyebab lain (Kaufman,1991).
Pada perdarahan intraserebral, pembuluh yang pecah terdapat di dalam otak atau pada massa otak, sedangkan pada perdarahan subarakhnoid, pembuluh yang pecah terdapat di ruang subarakhnoid, di sekitar sirkulus arteriosus willisi. Pecahnya pembuluh darah disebabkan oleh kerusakan dindingnya (arteriosklerosis), atau karena kelainan kongenital misalnya malformasi arteri-vena, infeksi (sifilis), dan trauma.
Perdarahan intraserebral
Perdarahan intraserebral biasanya timbul karena pecahnya mikroaneurisma (Berry aneurysm) akibat hipertensi maligna. Hal ini paling sering terjadi di daerah subkortikal, serebelum, pons dan batang otak. Perdarahan di daerah korteks lebih sering disebabkan oleh sebab lain misalnya tumor otak yang berdarah, malformasi pembuluh darah otak yang pecah, atau penyakit pada dinding pembuluh darah otak primer misalnya
Congophilic angiopathy, tetapi dapat juga akibat hipertensi maligna dengan frekuensi lebih kecil dari pada perdarahan subkortikal.
Hipertensi kronik menyebabkan pembuluh arteriola berdiameter 100 – 400 mikrometer mengalami perubahan patologi pada dinding pembuluh darah tersebut berupa hipohialinosis, nekrosis fibrinoid serta timbulnya aneurisma tipe Bouchard. Arteriol-arteriol dari cabang-cabang lentikulostriata, cabang tembus arteriotalamus (thalamo perforate arteries) dan cabang-cabang paramedian arteria vertebro-basilar mengalami perubahan-perubahan degeneratif yang sama. Kenaikan tekanan darah yang mendadak (abrupt) atau kenaikan dalam jumlah yang sangat mencolok dapat menginduksi pecahnya pembuluh darah terutama pada pagi hari dan sore hari (early afternoon). (Batytr, 1992 dikutip Falker & Kaufman,1997).
Jika pembuluh darah tersebut pecah, maka perdarahan dapat berlanjut sampai dengan 6 jam (Broderick et al,1990) dan jika volumenya besar akan merusak struktur anatomi otak dan menimbulkan gejala klinik.
Jika perdarahan yang timbul kecil ukurannya, maka massa darah hanya dapat merasuk dan menyela di antara selaput akson massa putih “dissecan spilitting” tanpa merusaknya. Pada keadaan ini absorpsi darah akan diikuti oleh pulihnya fungsi-fungsi neurologi. Sedangkan pada perdarahan yang luas terjadi destruksi massa otak, peninggian tekanan intrakranial dan yang lebih berat dapat menyebabkan hermiasi otak pada falks serebri atau lewat foramen magnum.
Kematian dapat disebabkan karena kompresi batang otak, hemisfer otak, dan perdarahan batang otak sekunder atau ekstensi perdarahan ke batang otak. Perembesan darah ke ventrikel otak terjadi pada 1/3 kasus perdarahan otak di nukleus kaudatus, thalamus dan pons. Selain kerusakan parenkim otak, akibat volume perdarahan yang relatif banyak akan mengakibatkan peninggian tekanan intrakranial yang menyebabkan menurunnya tekanan perfusi otak serta terganggunya drainase otak.
Elemen-elemen vasoaktif darah yang keluar serta kaskade iskemik akibat menurunnya tekanan perfusi, menyebabkan neuron-neuron di daerah yang terkena darah dan sekitarnya lebih tertekan lagi. Jumlah darah yang keluar menentukan prognosis. Apabila volume darah lebih dari 60 cc maka resiko kematian sebesar 93 % pada perdarahan dalam dan 71 % pada perdarahan lobar. Sedangkan bila terjadi perdarahan serebellar dengan volume antara 30 – 60 cc diperkirakan kemungkinan kematian sebesar 75 %, tetapi volume darah 5 cc dan terdapat di pons sudah berakibat fatal (Fayad dan Awad, 1998). Gejala neurologik timbul karena ekstravasasi darah ke jaringan otak yang menyebabkan nekrosis. Akhir-akhir ini para ahli bedah otak di Jepang berpendapat bahwa pada fase awal perdarahan otak ekstravasasi tidak langsung menyebabkan nekrosis. Pada saat-saat pertama, mungkin darah hanya akan mendesak jaringan otak tanpa merusaknya, karena saat itu difusi darah ke jaringan belum terjadi. Pada keadaan ini harus dipertimbangkan tindakan pembedahan untuk mengeluarkan darah agar dapat dicegah gejala sisa yang lebih parah. Absorpsi darah terjadi dalam waktu 3-4 minggu. Gejala klinik perdarahan di korteks mirip dengan gejala infark otak, tetapi mungkin lebih gawat apabila perdarahan sangat luas.
Perdarahan subarakhnoid
Perdarahan subarakhnoid (SAH) relatif kecil jumlahnya (< 0,01 % dari populasi di USA) sedangkan di ASEAN 4 % (hospital based) dan di Indonesia 4,2 % (hospital based, Misbach 1996). Meskipun demikian angka mortalitas dan disabilitas sangat tinggi, yaitu hingga 80 % (USA).
Perdarahan subarakhnoid terjadi karena pecahnya aneurisme sakuler pada 80 % kasus non traumatik. Aneurisma sakuler ini merupakan proses degenerasi vaskuler yang didapat (acquired) akibat proses hemodinamika pada bifurkasio pembuluh arteri otak. Terutama di daerah sirkulus Willisi (Meir B. 1987 ; Ratcheson and Wirth, 1994. Lokasi aneurisma intraserebral tersering adalah: di a.komunikans anterior (30%), di pertemuan antara a.komunikans posterior dengan a.karotis interna (25%), di bifurkasio dari a.karotis interna dan a.serebri media (20-25%). Anerisma ini adalah multipel pada sekitar 25% dari pasien. Sekitar 3% aneurisma berhubungan dengan adanya polikistik ginjal.
Penyebab lain adalah aneurisma fusiforra/aterosklerosis pembuluh arteri basilaris, aneurisme mikotik dan traumatik selain AVM. Perdarahan ini dapat juga disebabkan oleh trauma (tanpa aneurisma), arteritis, neoplasma dan penggunaan kokain / amfetamin berlebihan, hipertensi, perokok dan peminum alkohol.
Gejala yang karakteristik dari perdarahan subarakhnoid ini, adalah tiba-tiba sakit kepala hebat dan muntah muntah yang biasanya digambarkan sebagai ’sakit kepala terburuk yang pernah saya alami sepanjang hidup saya’. Dengan atau tanpa defisit neurologi dan sering disertai dengan perubahan mental status. Perdarahan subarakhnoid aneurisma, kadang ditandai dengan sakit kepala sedang berat bila disebabkan oleh ’sentinel bleed’ . Perburukan klinis dapat disebabkan karena perdarahan ulang akibat dari tidak terdiagnosa dini dan terlambat diterapi.
Dari CT Scan non kontras, terlihat gambaran adanya darah di cistern, fisura Sylvii atau sulci yang meliputi konveksitas. Terkadang terlihat juga darah di intraparenkimal. Bila secara klinis kuat duagaan kearah perdarahan subarakhnoid tetapi pada CT Scan tidak terlihat adanya darah, maka pemeriksaan selanjutnya adalah melakukan Lumbal Punksi. Darah yang masuk ke ruang subarakhnoid dapat menyebabkan komplikasi hidrosefalus karena gangguan absorpsi cairan otak di granulation Pacchioni. Komplikasi lain yang bisa terjadi adalah intraparenchymal extention yang menyebabkan edema otak, seizure, vasospasme.
Perdarahan subarakhnoid sering bersifat residif selama 24-72 jam pertama, dan dapat menimbulkan vasospasme serebral hebat disertai infark otak.
Pasien dengan perdarahan subarakhnoid dapat diklasifikasi dengan skala klinis I-IV berdasarkan tingkat kesadaran dan gejala fokal defisit neurologi yang berguna untuk menentukan prognosisnya.
Skala klinis tersebut adalah :
Grade I Sadar, tanpa gejala atau dengan sakit kepala ringan dan/atau ada kaku kuduk
Grade II Sadar, dengan sakit kepala sedang sampai berat dan ada kaku Kuduk
Grade III Mengantuk atau Bingung, dengan atau tanpa defisit fokal neurologi Grade IV Stupor dengan hemiparesis sedang sampai berat dan ada tanda dari peningkatan tekanan intra kranial
Grade V Koma dengan tanda peningkatan tekanan intrakranial berat
Klasifikasi dengan skala klinis ini menunjukkan bahwa bila pasien berada di Grade I atau II, maka pasien mempunyai prognosis baik dan dapat segera dilakukan angiografi serta tindakan intervensi sesuai dengan indikasinya. Bila pasien berada di grade IV dan V, maka pasien mempunyai prognosis buruk dan memerlukan terapi medikamentosa dulu sampai kondisi stabil dan baik, baru direncanakan dilakukan angiografi untuk
menentukan tindakan terapi lanjutan sesuai kebutuhan pasien
DIAGNOSIS STROKE
Proses gangguan pembuluh darah otak mempunyai beberapa sifat klinik yang spesifik : a. Timbulnya mendadak
b. Menunjukkan gejala-gejala neurologis kontralateral terhadap pembuluh yang tersumbat. Tampak sangat jelas pada penyakit pembuluh darah otak sistem karotis dan perlu lebih teliti pada observasi sistem vertebro-basilar, meskipun prinsipnya sama. Untuk sistem vertebro-basilar, gejala klinis paresis dikenal sebagai ‘alternans’, yaitu kelumpuhan nervi kranialis se sisi lesi dan kelumpuhan motorik kontralateral lesi.
c. Kesadaran dapat menurun sampai koma terutama pada perdarahan otak. Sedang pada stroke iskemik lebih jarang terjadi penurunan kesadaran.
Dikenal bermacam-macam klasifikasi stroke, berdasarkan atas gambaran klinik, patologi anatomi, sistem pembuluh darah, dan stadiumnya.
Dasar klasifikasi yang berbeda-beda ini perlu, sebab setiap jenis stroke mempunyai cara pengobatan, preventif dan prognosis yang berbeda, walaupun patogenesisnya serupa. Di klinik kami, digunakan klasifikasi modifikasi Marshall, yaitu:
a. Berdasarkan patologi anatomi dan penyebabnya 1) Stroke Iskemik
a. Serangan iskemik sepintas (Transient Ischemic Attack/TIA) b. Trombosis serebri
c. Emboli serebri
2) Stroke Hemoragik
a. Perdarahan intra serebral b. Perdarahan subarakhnoid
b. Berdasarkan stadium/pertimbangan waktu
1) TIA
2) Stroke-in-evolution 3) Completed stroke
c. Berdasarkan sistem pembuluh darah 1) Sistem karotis
2) Sistem vertebro-basilar
Stroke mempunyai tanda klinik spesifik, tergantung daerah otak yang mengalami iskemia atau infark. Serangan pada beberapa arteri akan memberikan kombinasi gejala yang lebih banyak pula.
Bamford (1992), mengajukan klasifikasi klinis saja yang dapat dijadikan pegangan, yaitu:
a. Total Anterior Circulation Infarct (TACI) Gambaran klinik :
• Hemiparesis dengan atau tanpa gangguan sensorik (kontralateral sisi lesi)
• Hemianopia (kontralateral sisi lesi)
• Gangguan fungsi luhur : missal, disfasia, gangguan visuo spasial, hemineglect, agnosia, apraxia.
Infark tipe TACI ini penyebabnya adalah emboli kardiak atau trombus arteri ke arteri, maka dengan segera pada penderita ini dilakukan pemeriksaan fungsi kardiak (anamnesia penyakit jantung, EKG,foto thorax) dan jika pemeriksan kearah emboli arteri ke arteri mendapatkan hasil normal (dengan bruit leher negatif, dupleks karotis normal), maka dipertimbangkan untuk pemeriksaan ekhokardiografi.
b. Partial Anterior Circulation Infarct (PACI)
Gejala lebih terbatas pada daerah yang lebih kecil dari sirkulasi serebral pada sistem karotis, yaitu:
• Defisit motorik/sensirik dan hemianopia.
• Defisit motorik/ sensorik disertai gejala fungsi luhur • Gejala fungsi luhur dan hemianopia
• Defisit motorik/sensorik murni yang kurang extensif dibanding infark lakunar (hanya monoparesis- monosensorik),
Gambaran klinis PACI terbatas secara anatomik pada daerah tertentu dan percabangan arteri serebri media bagian kortikal, atau pada percabangan arteri serebri media pada penderita dengan kolateral kompensasi yang baik atau pada arteri serebri anterior. Pada keadaan ini kemungkinan embolisasi sistematik dari jantung menjadi penyebab stroke terbesar dan pemeriksaan tambahan dilakukan seperti pada TACI.
c. Lacunar Infarct (LACI)
Disebabkan oleh infark pada arteri kecil dalam otak (small deep infarct) yang lebih sensitif dilihat dengan MRI dari pada CT scan otak.
Tanda-tanda klinis :
1) Tidak ada defisit visual
2) Tidak ada gangguan fungsi luhur 3) Tidak ada gangguan fungsi batang otak
4) Defisit maksimum pada satu cabang arteri kecil
5) Gejala :
Pure motor stroke (PMS)
Pure sensory stroke (PSS)
Ataksik hemiparesis (termasuk ataksia dan paresis unilateral, dysarthria-hand syndrome)
Jenis infark ini bukan disebabkan karena proses emboli karena biasanya pemeriksaan jantung dan arteri besar normal, sehingga tidak diperlukan pemeriksaan khusus untuk mencari emboli kardiak.
d. Posterior Circulation Infarct (POCI)
Terjadi oklusi pada batang otak dan atau lobus oksipitalis. Penyebabnya sangat heterogen dibanding dengan 3 tipe terdahulu.
Gejala klinis:
• Disfungsi saraf otak, satu atau lebih sisi ipsilateral dan gangguan motorik/sensorik kontralateral.
• Gangguan motorik/ sensorik bilateral.
• Gangguan gerakan konjugat mata (horizontal atau vertikal) • Disfungsi serebelar tanpa gangguan long-tract ipsilateral. • Isolated hemianopia atau buta kortikal.
Heterogenitas penyebab POCI menyebabkan pemeriksaan kasus harus lebih teliti dan lebih mendalam. Salah satu jenis POCI yang sering disebabkan emboli kardiak adalah gangguan batang otak yang timbulnya serentak dengan hemianopia homonym (Warlow et. al 1995).
Setiap penderita segera harus dirawat, karena umumnya pada masa akut akan terjadi perburukan akibat infark yang meluas atau terdapatnya edema serebri atau komplikasi-komplikasi lainnya. Diagnosis tegak berdasarkan anamnesis, pemeriksaan neurologik, dan penunjang.
DASAR DIAGNOSIS 1. Anamnesis
Pada anamnesis akan ditemukan kelumpuhan anggota gerak sebelah badan, mulut mencong atau bicara pelo, dan tidak dapat berkomunikasi dengan baik. Keadaan ini timbul sangat mendadak, dapat sewaktu bangun tidur, mau sholat, selesai sholat, sedang bekerja atau sewaktu beristirahat.
Selain itu perlu ditanyakan pula faktor-faktor risiko yang menyertai stroke misalnya penyakit kencing manis, darah tinggi dan penyakit jantung, serta obat-obat yang sedang dipakai. Selanjutnya ditanyakan pula riwayat keluarga dan penyakit lainnya.
Pada kasus-kasus berat, yaitu dengan penurunan kesadaran sampai koma, dilakukan pencatatan perkembangan kesadaran sejak serangan terjadi.
2. Pemeriksaan fisik
Setelah penentuan keadaan kardiovaskular penderita serta fungsi vital seperti tekanan darah kiri dan kanan, nadi, pernafasan, tentukan juga tingkat kesadaran penderita. Jika kesadaran menurun, tentukan skor dengan skala koma Glasgow agar pemantauan selanjutnya lebih mudah. Namun jika penderitanya sadar, tentukan berat kerusakan neurologis yang terjadi, disertai pemeriksaan saraf-saraf otak dan motorik apakah fungsi komunikasi baik atau adakah disfasia.
Penilaian klinis lainnya yang dilakukan untuk menilai beratnya stroke, dipergunakan National Institute Health Stroke Scale (NIHSS). Penilaian ini dilakukan dua kali, yaitu saat masuk dan saat pulang. Beda nilai saat masuk dan saat keluar dapat menjadi salah satu penilaian kinerja keberhasilan terapi. Tetapi untuk stroke pada sistem vertebro basilar, akurasi penilaian NIHSS kurang baik.
Stroke Siriradj Score, dilakukan bersama sama pemeriksaan fisik untuk membedakan antara stroke iskemik dan stroke perdarahan. Penilaian ini, dapat membantu bagi rumah sakit atau pusat pelayanan kesehatan yang tidak mempunyai alat bantu diagnosis CT Scan otak.
Skor Stroke Siriraj = (2,5 x S) + (2 x M) + (2 x N) + (0,1D) – (3 x A) – 12
Penilaiannya adalah sebagai berikut :
Skor > 1 : perdarahan supratentorial
Skor < -1 : infark serebri
Skor -1 s/d 1 : meragukan
Jika kesadaran menurun dan nilai skala koma Glasgow telah ditentukan, lakukan pemeriksaan refleks-refkles batang otak yaitu:
reaksi pupil terhadap cahaya