BAB II
TINJAUAN PUSTAKA
II.1. STROKE II.1.1. Definisi
Stroke adalah suatu episode disfungsi neurologi akut disebabkan oleh iskemik atau pendarahan berlangsung 24 jam atau meninggal, tapi tidak memiliki bukti yang cukup untuk diklasifikasikan (Sacco dkk, 2013).
Stroke iskemik adalah episode disfungsi neurologis disebabkan infark fokal serebral, spinal dan infark retinal. Dimana infark susunan saraf pusat adalah kematian sel pada otak, medula spinalis, atau sel retina akibat iskemia, berdasarkan
- Patologi, imaging atau bukti objektif dari focal injury iskemik pada serebral, medula spinalis atau retina pada suatu distribusi vaskular tertentu.
- Atau bukti klinis dari focal injury iskemik pada serebral, medula spinalis
atau retina berdasarkan simptom yang bertahan ≥ 24 jam atau meninggal
dan etiologi lainnya telah dieksklusikan (Sacco dkk, 2013).
Stroke hemoragik adalah disfungsi neurologis yang berkembang dengan cepat yang disebabkan oleh pendarahan di parenkim otak atau sistem ventrikel yang tidak disebabkan oleh trauma (Sacco dkk, 2013).
II.1.2. Epidemiologi
berdasarkan umur adalah : sebesar 15,9% (umur 45-55 tahun) dan 26,8% (umur 55-64 tahun) dan 23,5% (umur > 65 tahun). Kejadian stroke (insiden) sebesar 51,6/100.000 penduduk. Penderita laki –laki lebih banyak dari perempuan dan profil usia yaitu sebesar 11,8% (< 45 tahun) 54,2% (usia 45-64 tahun) dan 33,5% (> 65 tahun) (Misbach dkk, 2011).
Dari hasil Survei Kesehatan Rumah Tangga di Indonesia dilaporkan bahwa proporsi stroke di rumah sakit antara tahun 1984 sampai dengan tahun 1986 meningkat yaitu 0,72 per 100 penderita pada tahun 1984 dan naik menjadi 0,89 per 100 penderita pada tahun 1985 dan 0,96 per 100 penderita pada tahun 1986. Sedangkan di Jogyakarta pada penelitian Lamsudin dkk (1988) dilaporkan bahwa proporsi morbiditas stroke di rumah sakit di Jogyakarta tahun 1991 menunjukkan kecenderungan meningkat hampir 2 kali lipat (1,79 per 100 penderita) dibandingkan dengan laporan penelitian sebelumnya pada tahun 1989 (0,96 per 100 penderita) (Sjahrir, 2003).
Studi dari World Health Organization (WHO) menunjukkan bahwa dibandingkan dengan etnis Kaukasia, etnis Asia memiliki prevalensi stroke yang relatif tinggi. Insiden stroke di Asia sekitar 182 – 342 per 100.000 populasi. Kejadian stroke di Asia juga diprediksi akan meningkat dari tahun ke tahun disebabkan karena adanya perubahan gaya hidup dan peningkatan usia harapan hidup (Taqui dkk, 2007).
PCS. Pada penelitian Tao dkk. ditemukan 872 sampel untuk ACS dan 302 sampel untuk PCS. Dan pada penelitian Vallapil ditemukan 222 sampel untuk kelompok ACS dan 81 sampel untuk kelompok PCS (Osmani dkk, 200, Tao dkk, 2012 dan Vallapil dkk, 2013)
II.1.3. Klassifikasi Stroke
Dasar klassifikasi yang berbeda – beda diperlukan, sebab setiap jenis stroke mempunyai cara pengobatan, preventif dan prognosis yang berbeda, walaupun patogenesisnya serupa (Misbach dkk, 2011).
I. Berdasarkan patologi anatomi dan penyebabnya 1. Stroke Iskemik
a. Transient Ischemic Attack (TIA) b. Trombosis serebri
c. Emboli serebri 2. Stroke Hemoragik
a. Pendarahan intraserebral b. Pendarahan subaraknoid
II. Berdasarkan stadium / pertimbangan waktu 1. Transient Ischemic Attack (TIA)
2. Stroke in evolution 3. Completed Stroke
2. Sistem vertebro-basiler
IV. Berdasarkan tipe infark (Sjahrir, 2003)
1. Total Anterior Circulation Infarction (TACI)
Infark tipe TACI ini penyebabnya adalah emboli kardiak atau trombus arteri ke arteri. Gambaran klinisnya berupa : hemiparesis dengan atau tanpa gangguan sensorik (kontralateral sisi lesi), hemianopia (kontralateral sisi lesi) dan gangguan fungsi luhur (disfasia, gangguan visuo-spatial, hemineglek, agnosia, apraksia)
2. Partial Anterior Circulation Infarction (PACI)
Gejala lebih terbatas pada daerah yang lebih kecil dari sirkulasi serebral pada sistem karotis yaitu : defisit motorik / sensorik dan hemianopia, defisit motorik / sensorik disertai gejala fungsi luhur, gejala fungsi luhur dan hemianopia, defisit motorik / sensorik murni yang kurang ekstensif dibanding infark lakunar (hanya monoparesis – monosensorik), gangguan fungsi luhur saja.
3. Posterior Circulation Infarction (POCI)
Disebabkan infark pada arteri kecil di dalam otak (small deep infarct), dengan tanda - tanda klinis : tidak ada defisit visual, gangguan fungsi luhur dan gangguan fungsi batang otak, adanya defisit maksimum pada satu cabang arteri kecil ; dengan gejala dapat berupa : pure motor stroke, pure sensory stroke dan ataksik hemiparesis (termasuk ataksia dan paresis unilateral, dysarthria-hand syndrome)
V. Berdasarkan kriteria kelompok peneliti TOAST (Sjahrir, 2003) 1. Ateroskerosis arteri besar (Embolus / Trombosis)
Gejala klinik dan penemuan imejing otak yang signifikan (> 50%) stenosis atau oklusi arteri besar di otak atau cabang arteri di korteks disebabkan oleh proses aterosklerosis. Gambaran CT sken otak, MRI menunjukkan adanya infark di kortikal, serebellum, batang otak atau subkortikal yang berdiameter lebih dari 1,5 mm dan potensinya berasal dari aterosklerosis arteri besar.
2. Kardioembolisme (Resiko Tinggi / Resiko Sedang)
Oklusi arteri disebabkan oleh embolus dari jantung. Sumber embolus dari jantung terdiri dari :
a. Resiko tinggi
- Prostetik katub mekanik
- Mitral stenosis dengan atrial fibrilasi - Fibrilasi atrial
- Infark miokard baru (< 4 minggu) - Trombus ventrikel kiri
- Kardiomiopati dilatasi
- Segmen ventricular kiri akinetik - Atrial myxoma
- Infeksi endokarditis b. Resiko sedang
- Prolapsus katup mitral - kalsifikasi annulus mitral
- Mitral stenosis tanpa fibrilasi atrial - Turbulensi atrial kiri
- Aneurisma septal atrial - Paten foramen ovale - Atrial Flutter
- Lone atrial fibrillation - Katup kardiak bioprostetik
- Trombotik endokarditis non bacterial - Gagal jantung kongestif
Sering disebut juga infark lakunar, dimana pasien harus mempunyai satu gejala klinis sindrom lakunar dan tidak mempunyai gejala gangguan disfungsi kortikal serebral. Pasien biasanya mempunyai gambaran Computed Tomography (CT) Sken / MRI otak normal atau infark lakunar dengan diameter < 1,5 mm di daerah batang otak atau subkortikal.
4. Stroke akibat dari penyebab lain yang menentukan a. Non aterosklerosis vaskulopati
- Non inflamasi
- Inflamasi non infeksi - Infeksi
b. Kelainan hematologi atau koagulasi
5. Stroke akibat dari penyebab lain yang tak dapat ditentukan : a. Dua atau lebih penyebab teridentifikasi
b. Tidak ada evaluasi c. Evaluasi tidak lengkap
II.1.4. Faktor Resiko
Penelitian prospektif stroke telah mengidentifikasi berbagai faktor – faktor yang dipertimbangkan sebagai resiko yang kuat terhadap timbulnya stroke. Faktor resiko timbulnya stroke (Sjahrir, 2003)
b. Jenis kelamin c. Keturunan / genetik
2. Modifiable risk factors
a. Behavioral risk factors - Merokok
- Unhealthy Diet : lemak, garam berlebihan, asam urat, koleterol, kurang buah
- Alkoholik
-Obat–obatan : narkoba (kokain), antikoagulansia, antiplatelet, obat kontrasepsi
- Aktivitas yang rendah b. Physiological risk factors
- Penyakit hipertensi - Penyakit jantung - Diabetes melitus
- Infeksi / Lues, arthritis, traumatic, AIDS, lupus - Gangguan ginjal
- Kegemukan (obesitas)
- Polisitemia, viskositas darah yang meninggi & penyakit pendarahan
II.1.5. Patogenesis II.1.5.1. Stroke Iskemik
Secara umum daerah regional otak yang iskemik terdiri dari bagian inti (core) dengan tingkat iskemia terberat dan berlokasi di sentral. Daerah ini akan menjadi nekrotik dalam waktu singkat jika tidak ada reperfusi. Di luar daerah core iskemik terdapat daerah penumbra iskemik. Sel – sel otak dan jaringan pendukungnya belum mati akan tetapi sangat berkurang fungsi – fungsinya dan menyebabkan juga defisit neurologis. Tingkat iskemiknya makin ke perifer makin ringan. Daerah penumbra iskemik inilah yang menjadi sasaran terapi stroke iskemik akut supaya dapat direperfusi dan sel – sel otak berfungsi kembali. Reversibilitas tergantung pada faktor waktu dan jika tidak terjadi reperfusi, daerah penumbra dapat berangsur – angsur mengalami kematian (Misbach, 2007).
Iskemik otak mengakibatkan perubahan dari sel neuron otak secara bertahap, yaitu (Sjahrir, 2003) :
Tahap 1 :
turun dibawah 20 ml/100 gr/menit. Sel membran dan fungsi sel akan terganggu sangat parah bila CBF turun dibawah 10 ml/100 gr/menit.
b. Pengurangan O2. Cerebral Metabolic Rate for Oxygen normal adalah 3,5 cc/100 gr otak/menit. Keadaan hipoksia akan mengakibatkan produksi molekul oksigen tanpa pasangan elektron. Keadaan ini disebut oxygen-free radicals. Radikal bebas ini menyebabkan oksidasi asam lemak dalam organella sel dan plasma yang mengakibatkan disfungsi sel.
d. Terminal depolarisasi dan kegagalan hemostasis ion. Jika neuron iskemik, terjadi beberapa perubahan kimiawi yang berpotensi dan memacu peningkatan kematian sel, kalium akan bergerak pindah menembus sel membran ke ekstraseluler, dan kalsium akan bergerak ke dalam sel. Pada keadaan normal, sel membran mampu mengontrol keseimbangan ion intra dan ekstra sel.
Tahap 2
a. Eksitoksitas dan kegagalan hemostasis ion. Pada keadaan iskemik, aktivitas neurotransmitter eksitatori (glutamat, aspartat, asam kainat) meninggi di daerah iskemik tersebut. Keadaan hipoksia, hipoglikemia dan iskemik berkontribusi dalam menurunkan energi dan meninggikan pelepasan glutamat dan penurunan uptake glutamat. Peninggian pelepasan glutamat berakibat neuron lebih peka untuk rusak karena sifat toksik glutamat mengakibatkan kematian sel.
elektrik tanpa disertai kematian sel permanen. Daerah ini disebut iskemik penumbra, keadaan antara hidup dan mati, sel neuron keadaan paralisis / disfungsi menunggu aliran darah oksigen yang adekuat untuk suatu restorasi. Di sebelah luar daerah penumbra ada daerah yang disebut oligemia.
Tahap 3 : Inflamasi
Tahap 4 : Apoptosis
II.1.5.2. Stroke Hemoragik
Pecahnya pembuluh darah di otak dibedakan menurut anatominya yaitu pendarahan intraserebral dan subaraknoid, sedangkan berdasarkan penyebabnya, pendarahan intraserebral dibagi menjadi pendarahan intraserebral primer dan sekunder. Pendarahan intraserebral primer (hipertensif) disebabkan oleh hipertensi kronik yang menyebabkan vaskulopati serebral dengan akibat pecahnya pembuluh darah otak. Sedangkan pendarahan intraserebral sekunder (bukan hipertensi) terjadi antara lain akibat anomali vaskular kongenital, koagulopati, obat anti koagulan (Misbach dkk, 2011).
Diperkirakan hampir 50% penyebab pendarahan intraserebral adalah hipertensi kronik , 25% karena anomali kongenital dan sisanya penyebab lain. Pada pendarahan intraserebral, pembuluh darah yang pecah terdapat di dalam otak atau massa pada otak, sedangkan pada pendarahan subaraknoid, pembuluh yang pecah terdapat di ruang subaraknoid, di sekitar sirkulus arteriosus Willisi (Misbach dkk, 2011).
II.2. ANATOMI VASKULAR
substansi lainnya yang penting bagi otak dalam menjalankan fungsinya serta membawa keluar sisa hasil metabolisme. Penurunan kesadaran dapat terjadi kurang 15 detik setelah terjadinya penghentian aliran darah ke otak. Kerusakan jaringan otak setelah 5 menit tidak dapat diperbaiki lagi. Penyakit serebrovaskular atau stroke terjadi sebagai akibat gangguan aliran darah atau pendarahan, dan merupakan salah satu penyebab disabilitas neurologi yang paling sering ditemukan. Hampir 50 % dari seluruh penyakit neurologi yang dirawat, penyebabnya adalah stroke (Waxman, 2010)
Pada setiap sistem vaskularisasi otak terdapat 3 komponen yaitu : arteri – arteri ekstrakranial, arteri – arteri intrakranial berdiameter besar dan arteri – arteri perforantes berdiameter kecil, komponen – komponen arteri ini mempunyai struktur dan fungsi yang berbeda.
1. Pembuluh darah ektrakranial, misalnya arteri karotis komunis mempunyai struktur trilaminar (tunica intima, media dan adventisia) dan berperan sebagai pembuluh darah kapasitan. Pada pembuluh darah ini mempunyai anastomosis yang terbatas.
3. Arteri – arteri perforantes yang berdiameter kecil yang terletak superfisial maupun profunda, secara dominan merupakan end-artery dengan anastomosis yang sangat terbatas, merupakan pembuluh darah yang resisten (Gofir, 2009).
Terdapat 4 pembuluh darah besar yang memberi suplai darah ke otak yaitu : arteri karotis interna kanan dan kiri dan arteri vertebralis kanan dan kiri. Struktur fossa kranialis anterior dan media mendapatkan suplai darah yang utama dari arteri karotis interna (sehingga disebut sirkulasi anterior) sedangkan fossa kranialis posterior dan hemisfer serebri bagian posterior mendapatkan suplai darah yang utama dari arteri vertebralis (sehingga disebut sirkulasi posterior) (Baer dkk, 2005).
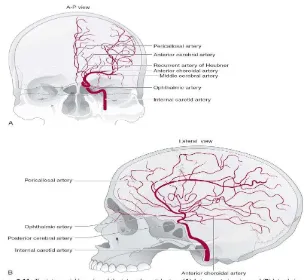
Sirkulus Willisi (diambil dari nama ahli neuroanatomi Inggris, Sir Thomas Willis) merupakan suatubentuk heksagon yang terdiri dari pembuluh darah yang memperdarahi otak. Sirkulus ini diperdarahi oleh arteri karotis interna dan arteri basiler. Pada sirkulus ini terdapat juga arteri komunikans anterior dan posterior. Sirkulus Willisi ini bervariasi pada masing – masing individu (Waxman, 2010). (Gambar 1)
Gambar 1. Sirkulus Willisi
Dikutip dari : Peron S. 2010. Vascular Ultrasound. Available from :
www.vacularultrasound.net
Gambar 2. Sistem Karotis dan Vertebrobasiler.
Dikutip dari : Matthew R. 2004. Peripheral Vascular Disease. Available from : www.rjmatthewsmd.com
Gambar 3. Percabangan Arteri Karotis Interna.
Dikutip dari : Caplan LR. 2009. Stroke A Clinical Approach. 4th ed. Elsevier.p.22-63.
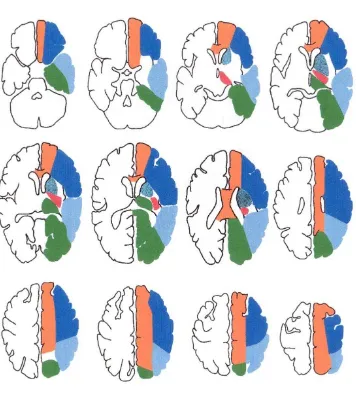
II.3. TERITORI VASKULAR
Gambar 4. Vaskularisasi Otak
Dikutip dari : Jichici D., Lutsep H. 2013. Anterior Circulation Stroke. Medscape. Available from
Pada beberapa penelitian didapatkan bahwa manifestasi klinis untuk infark di teritori anterior dan posterior hampir sama. Terdapat berbagai manifestasi klinis yang tidak spesifik antara ACI dan PCI. Manifestasi klinis yang paling sering ditemukan adalah defisit motorik / sensorik, parese nervus okulomotor, gangguan lapangan pandang dan sindrom Horner (Tao dkk, 2012).
Untuk keputusan yang penting seperti revaskularisasi, biasanya didasarkan pada hubungan antara gejala dan stenosis yang terjadi pada teritori vaskular yang spesifik, sehingga seorang klinisi harus yakin dengan letak lesi. Apabila dalam penentuan lokasi stroke, seorang klinisi hanya berpatokan pada gejala klinis saja, maka hasil yang didapatkan tidak akurat. Pemeriksaan neuroimaging sangat penting dalam penentuan lokasi (Tao dkk, 2012).
Anatomi vaskular otak dapat dibagi menjadi 2 bagian yaitu anterior (sistem karotis) dan posterior (sistem vertebrobasiler) (Gofir dkk, 2009 dan Jichici dkk, 2013). (Gambar 4)
II.3.1. Anterior Circulation Stroke
bercabang menjadi arteri koroidal anterior selanjutnya bercabang menjadi arteri serebri anterior dan arteri serebri media. Arteri serebri anterior dan media bertanggung jawab memvaskularisasi lobus frontalis, parietal dan sebagian temporal. Sedangkan arteri koroidal anterior memvaskularisasi pleksus koroid juga memberikan cabangnya ke globus palidus, hipokampus anterior, unkus, kapsula interna bagian posterior serta mesensefalon bagian anterior (Gofir dkk, 2009).
Oklusi arteri serebri media atau percabangannya merupakan bentuk yang paling sering ditemukan pada ACI, sekitar 90% dari seluruh ACI. Oklusi arteri serebri anterior jarang terjadi, sekitar 2 % dari keseluruhan ACI sedangkan oklusi arteri khoroidal anterior hanya sekitar 1 % dari seluruh kejadian ACI (Jichici dkk, 2013).
II.3.2. Posterior Circulation Stroke
Arteri yang memvaskularisasi serebellum terdiri dari arteri serebellaris superior, arteri serebellaris inferior anterior dan arteri serebellaris inferior posterior. Permukaan atas serebellum divaskularisasi oleh arteri serebellaris superior yang dipercabangkan oleh arteri basilaris tepat sebelum bercabang menjadi arteri serebri posterior. Arteri serebellaris inferior anterior memvaskularisasi permukaan anterior dipercabangkan oleh arteri basilaris bagian proksimal, tepat setelah dibentuk oleh arteri vertebralis kanan dan kiri. Arteri serebellaris inferior posterior memvaskularisasi permukaan inferior, dipercabangkan oleh arteri vertebralis tepat sebelum bergabung menjadi arteri basilaris (Gofir dkk, 2009).
Tabel 1. Gejala Klinis Posterior Circulation Ischaemic
Dikutip dari : Merwick A., Werring D. 2014. Posterior Circulation Ischaemic Stroke. BMJ;38:3175.
Dikutip dari : Merwick A., Werring D. 2014. Posterior Circulation Ischaemic Stroke. BMJ;38:3175.
II.4. OUTCOME STROKE
Memberikan prediksi outcome pada masing – masing individu berbeda cukup sulit. Hal ini diakibatkan prognostik seseorang berhubungan dengan tanda dan gejala klinis, waktu dan terapi yang diberikan serta saat dilakukannya penilaian outcome. Salah satu tugas penting seorang dokter adalah dapat memberikan prognosis yang akurat baik angka harapan hidup penderita maupun kualitas hidup penderita (Stone dkk, 2000).
Sejak Rankin memperkenalkan penelitiannya tentang prediksi outcome stroke, maka hal itu mempermudah seorang dokter dalam memberikan penilaian outcome. Pada penelitian Rankin ditemukan bahwa pada 3 minggu pertama terdapat pemulihan yang cepat atau sebaliknya merupakan periode dimana kematian paling sering terjadi. Pemulihan yang signifikan terjadi setelah 3 bulan pertama meskipun hal ini tidak signifikan secara statistik namun signifikan secara klinis (Stone dkk, 2000).
Tabel 3. Outcome Stroke Berdasarkan SubtipeStroke
Pada penelitian Oxford dan Copanhagen ditemukan bahwa dalam 6 bulan pertama sekitar 20% penderita stroke mengalami kematian, 50% penderita dapat mandiri dan 30 % tergantung pada orang lain. Oxford Community Stroke Projects melaporkan outcome stroke iskemik pada 6 bulan pertama berdasarkan klassifikasi neuro-anatomi LACI, TACI, PACI dan POCI serta penelitian Copanhagen yang mengklassifikasikan stroke menjadi mild, moderate, severe dan very severe menemukan bahwa 80 % pasien stroke mengalami perbaikan berturut turut pada minggu ke 3, 7, 12 dan 13 (Stone dkk, 2000).
Pada beberapa penelitian terdapat hasil yang berbeda dalam menilai outcome antara anterior circulation stroke dan posterior circulation stroke. Pada penelitian Boone dkk, ditemukan bahwa PCI memiliki outcome yang lebih buruk dibandingkan ACI. Dimana pada penelitiannya ditemukan bahwa pada pasien dengan PCI mempunyai skor NIHSS yang lebih tinggi serta disertai dengan komplikasi neurologis dan medis lainnya (Boone dkk, 2012).
secara signifikan dibandingkan dengan PCS (Vallapil ddk, 2013, Marchis dkk, 2011 dan Osmani dkk, 2010).
Modified Rankin Scale (mRS) merupakan suatu alat pengukuran keterbatasan fungsional pasca stroke. Alat ukur ini lebih global bila dibandingkan dengan Barthel Index (BI) dan mempunyai reliabilitas dan validitas yang cukup baik. Penilaiannya meliputi aspek kehidupan pribadi sehari – hari yaitu eating, toilet, daily higiene, walking, prepare meal, household expenses, local travel, local shopping dan kehidupan sosial yaitu bekerja, tanggung jawab keluarga, aktivitas sosial dan hiburan (Soertidewi, 2011).
Modified Rankin Scale memiliki realibilitas yang kuat dalam melakukan penilaian outcome. Berbagai penelitian menemukan bahwa validitas mRS berhubungan dengan berbagai indikator fisiologis seperti tipe stroke, lokasi lesi dan gangguan neurologi. Analisa saat ini ditemukan bahwa untuk penelitian terapi stroke akut yang dihubungkan dengan penilaian mRS membutuhkan jumlah sampel yang lebih kecil dibandingkan apabila menggunakan penilaian Barthel Index (BI) (Banks dkk, 2007).
Barthel Index diperkenalkan oleh Mahoney dan Barthel tahun 1965 untuk memeriksa status fungsional dan kemampuan pergerakan otot / ekstremitas pada pasien penyakit kronik di rumah sakit Maryland. Indeks ini direkomendasikan sebagai salah satu instrumen yang sering dipakai untuk menilai keterbatasan kegiatan keseharian kehidupan. Keunggulan BI mempunyai reliabilitas dan validitas yang tinggi, mudah dan cukup sensitif untuk mengukur perubahan fungsi serta keberhasilan rehabilitasi. Terdapat 2 versi yaitu Wade dan Collin (1988) dan Granger (1982). Versi Wade dan Collin memuat 10 penilaian dengan rentang nilai 0 – 100. Sedangkan versi Granger terdapat 15 penilaian dengan rentang nilai 0 – 100 juga. Namun yang terbanyak dipakai karena cukup sederhana adalah versi Wade dan Collin (Soertidewi, 2011).
II.5. KERANGKA TEORI lebih sering ditemukan pada
ACS.
Qureshi dkk, 2014 : stroke iskemik akibat
II.6. KERANGKA KONSEP
Outcome
STROKE AKUT
ANTERIOR CIRCULATION STROKE POSTERIOR CIRCULATION
STROKE
OUTCOME BAIK OUTCOME BURUK
OUTCOME PADA HARI KE 14
DAN 30 Faktor resiko Jenis kelamin