STUDI LITERATUR INTERAKSI OBAT PADA PERESEPAN PASIEN DIABETES MELITUS TIPE 2 DI INSTALASI RAWAT JALAN RSUD
PANEMBAHAN SENOPATI BANTUL YOGYAKARTA PERIODE DESEMBER 2013
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat
Memperoleh Gelar Sarjana Farmasi (S.Farm.)
Program Studi Farmasi
Oleh :
Pande Made Desy Ratna Sari
NIM : 118114080
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA YOGYAKARTA
STUDI LITERATUR INTERAKSI OBAT PADA PERESEPAN PASIEN DIABETES MELITUS TIPE 2 DI INSTALASI RAWAT JALAN RSUD
PANEMBAHAN SENOPATI BANTUL YOGYAKARTA PERIODE DESEMBER 2013
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat
Memperoleh Gelar Sarjana Farmasi (S.Farm.)
Program Studi Farmasi
Oleh :
Pande Made Desy Ratna Sari
NIM : 118114080
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA YOGYAKARTA
2014
Kupersembahkan buat :
Ida Sang Hyang Widhi penuntun, penjaga dan penolongku
Orang tuaku beserta keluargaku yang selalu menemani dalam suka dan duka
Adik-adikku dan Almamaterku
“ Selalu ada harapan saat
kita tak lelah
memperjuangkan sesuatu
yang akan terasa indah
pada waktunya ”
PRAKATA
Puji syukur kepada Ida Sang Hyang Widhi Wasa/ Tuhan Yang Maha Esa
yang telah memberikan rahmatNya, sehingga penulis dapat menyelesaikan penulisan
skripsi yang berjudul “Studi Literatur Interaksi Obat Pada Peresepan Pasien Diabetes
Melitus Tipe II Di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul
Yogyakarta Periode Desember Tahun 2013” sebagai salah satu syarat guna
memperoleh gelar Sarjana Farmasi pada Fakultas Farmasi Universitas Sanata Dharma
Yogyakarta.
Tersusunnya skripsi ini juga atas bimbingan dan bantuan berbagai pihak,
untuk itu penyusun mengucapkan terima kasih kepada :
1. Dekan Fakultas Farmasi Universitas Sanata Dharma atas bimbingan dan arahan
selama penulis melakukan pembelajaran di Fakultas Farmasi Universitas Sanata
Dharma.
2. Ibu Aris Widayati, M.Si., Ph.D., Apt sebagai dosen pembimbing utama yang telah
dengan sabar dalam memberikan arahan, membimbing dan memberikan
dukungan serta doa selama proses penyusunan skripsi.
3. Ibu Witri Susila Astuti, S.Si., Apt sebagai dosen pembimbing pendamping yang
telah dengan sabar dalam memberikan arahan, semangat dan dukungan serta doa
selama proses penyusunan skripsi.
4. Direktur RSUD Panembahan Senopati Bantul Yogyakarta, dr. I Wayan Sudana
yang telah memberikan izin kepada penulis dalam melakukan penelitian.
5. Ibu Maria Wisnu Donowati M.Si., Apt yang telah memberi dukungan, semangat
dan kesabarannya selama proses penyusunan skripsi ini.
6. Ibu Dita Maria Virginia M.Si., Apt yang telah memberi dukungan, semangat dan
kesabarannya selama proses penyusunan skripsi ini.
7. Kedua orang tuaku I Made Adi Palguna dan Pande Ketut Alit Rusmiyanti yang
selalu memberikan kasih sayang, dukungan dan semangat baik moral maupun
materi selama menjalani perkuliahan hingga terselesainya skripsi ini
8. I Putu Yuda Pratama yang selalu mendampingi dengan sabar, memberi semangat
dan dukungan dari awal hingga akhir proses penyusunan skripsi ini.
9. Kakak ku tersayang Pande Putu Indah Purnamayanti, Pande Putu Adhyka Sri
Dharma Sakti, Pande Made Satrya Dharma Pathni, Putu Padmaningsih dan I
Gede Wiwid Santika yang selalu memberi semangat dan dukungan dari mulai
penyusunan proposal skripsi hingga akhir proses penyusunan skripsi ini.
10.Niedia Happy, I Gusti Kade Permata Sari, Reby, Mitha, Risa Indriani Pardede
Bangkit, Uchi, Karina dan Teguh sebagai sahabat yang selalu mendampingi
dengan sabar, memberi semangat dan dukungan dari awal sampai akhir.
11.Sahabat Real friends yang kompak dan cetar yang selalu mendukung dan kompak
12.Rekan-rekan skripsi (Jono, Mochi, Chelsy) yang selalu mendukung dan kompak
dalam penyusunan skripsi dari awal sampai akhir.
DAFTAR ISI
HALAMAN JUDUL ... i
HALAMAN PERSETUJUAN PEMBIMBING ... ii
HALAMAN PENGESAHAN ... iii
HALAMAN PERSEMBAHAN ... iv
LEMBAR PERNYATAAN KEASLIAN KARYA ... v
LEMBAR PERNYATAAN PERSETUJUAN PUBLIKASI ... vi
PRAKATA ... vii
DAFTAR ISI ... x
DAFTAR TABEL ... xv
DAFTAR GAMBAR ... ... xvi
DAFTAR LAMPIRAN ... ... xvii
INTISARI ... xviii
ABSTRACT ... xix
BAB I PENGANTAR ... 1
A. Latar Belakang ... 1
1. Permasalahan ... 4
2. Keaslian Penelitian ... 5
3. Manfaat Penelitian ... 6
B. Tujuan Penelitian ... 7
1. Tujuan Umum ... 7
2. Tujuan Khusus ... 8
BAB II PENELAAH PUSTAKA ... 9
A. Diabetes Melitus ... 9
1. Pengertian diabetes melitus ... 9
2. Epidemiologi diabetes melitus ... 9
3. Klasifikasi diabetes melitus ... 10
B. Diabetes Melitus Tipe II ... 13
1. Pengertian diabetes melitus tipe II ... 13
2. Epidemiologi diabetes melitus tipe II ... 13
3. Etiologi diabetes melitus tipe II ... 13
4. Patofisiologi diabetes melitus tipe II ... 14
5. Diagnosis diabetes melitus tipe II ... 18
6. Manifestasi klinis diabetes melitus tipe II... 18
7. Faktor risiko diabetes melitus tipe II ... 19
8. Anatomi pankreas normal ... 20
9. Insulin ... 22
C. Manajemen Terapi Diabetes Melitus Tipe II ... 25
1. Tujuan terapi ... 25
2. Sasaran terapi ... 26
3. Strategi terapi ... 26
a. Algoritma terapi diabetes melitus tipe II... 27
b. Algoritma pemberian insulin ... 28
D. Obat-Obat Antidiabetik Oral ... 30
1. Biguanid ... 30
2. Sulfonilurea ... 31
3. Meglitinid ... 36
4. Thiazolidinedion ... 37
5. DPP-4 inhibitor ... 40
6. Inihibitor α-glukosidase ... 41
7. Agonis reseptor GLP-1 ... 42
8. Analog amilin ... 44
9. Sukuestran asam empedu ... 44
10.Insulin ... 45
E. Interaksi Obat ... 48
1. Pengertian interaksi obat ... 48
2. Prevalensi interaksi obat ... 49
3. Jenis interaksi obat ... 51
4. Interaksi obat hipoglikemik ... 62
5. Faktor dan penyebab terjadinya interaksi obat ... 64
6. Signifikansi klinis interaksi obat ... 65
7. Peran apoteker dalam interaksi obat ... 70
F. Keterangan Empiris ... 70
BAB III METODOLOGI PENELITIAN ... 71
A. Jenis dan Rancangan Penelitian ... 71
B. Variabel dan Definisi Operasional ... 71
C. Subyek dan Bahan Penelitian ... 73
D. Alat atau Instrumen Penelitian ... 74
E. Tata Cara Penelitian ... 74
1. Tahap analisis situasi ... 74
2. Tahap penentuan subyek penelitian ... 74
3. Tahap pengambilan data ... 76
F. Tata Cara Analisis dan Penyajian Hasil Data Penelitian ... 77
1. Tata cara analisis data penelitian ... 77
2. Penyajian hasil data penelitian ... 78
G. Keterbatasan Penelitian ... 78
BAB IV HASIL DAN PEMBAHASAN ... 71
A. Karakteristik pasien diabetes melitus tipe II ... 80
1. Umur pasien diabetes melitus tipe II ... 80
2. Jenis kelamin pasien diabetes melitus tipe II ... 82
B. Gambaran pola peresepan pada pasien diabetes melitus tipe II ... 84
1. Proporsi penggunaan obat hipoglikemik dan obat lain ... 84
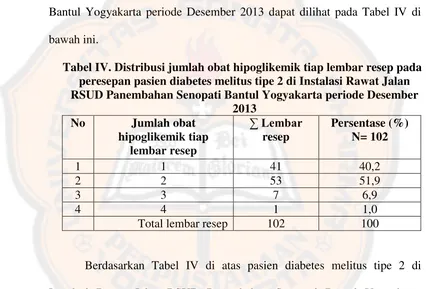
2. Jumlah obat tiap lembar resep ... 86
3. Cara pemberian obat hipoglikemi dan obat lain ... 91
4. Golongan obat hipoglikemik tiap lembar resep ... 93
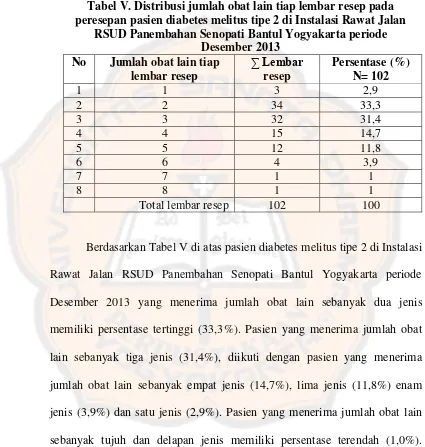
5. Jenis obat hipoglikemik tiap lembar resep ... 96
6. Kombinasi obat hipoglikemik ... 99
C. Studi literatur interaksi obat ... 102
1. Persentase interaksi obat ... 102
2. Persentase interaksi obat pada peresepan terhadap seluruh peresepan pasien di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul Yogyakarta periode Desember 2013 ... 104
3. Proporsi interaksi obat antara obat hipoglikemik dengan obat hipoglikemik dan antara obat hipoglikemik dengan obat lain ... 105
4. Proporsi jenis interaksi obat pada peresepan pasien ... 107
5. Persentase kategori signifikansi klinis interaksi obat ... 109
6. Mekanisme dan efek interaksi obat ... 112
D. Rangkuman Pembahasan ... 166
BAB V KESIMPULAN dan SARAN ... 169
A. Kesimpulan ... 169
B. Saran ... 170
DAFTAR PUSTAKA ... 171
LAMPIRAN ... 183
BIOGRAFI PENULIS ... 188
DAFTAR TABEL
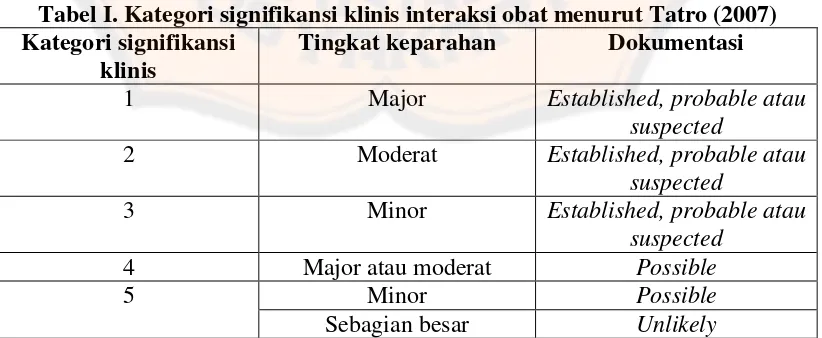
Tabel I. Kategori signifikansi klinis interaksi obat menurut Tatro ... 66
Tabel II. Distribusi persentase umur ... 81
Tabel III. Distribusi jumlah obat tiap lembar resep ... 86
Tabel IV. Distribusi jumlah obat hipoglikemik tiap lembar resep ... 88
Tabel V. Distribusi jumlah obat lain tiap lembar resep ... 90
Tabel VI. Distribusi golongan obat hipoglikemik tiap lembar resep ... 94
Tabel VIII. Distribusi kombinasi obat hipoglikemik tiap lembar resep ... 100
Tabel IX. Distribusi jumlah kategori signifikansi klinis interaksi obat ... 110
Tabel X. Mekanisme dan efek interaksi obat antara obat hipoglikemik dengan obat lain ... 114
Tabel XI. Mekanisme dan efek interaksi obat antara obat hipoglikemik dengan obat hipoglikemik ... 125
Tabel XII. Ringkasan kajian literatur interaksi obat yang menimbulkan efek hipoglikemia dan hiperglikemia... 168
DAFTAR GAMBAR
Gambar 1. Bagan algoritma terapi farmakologi diabetes melitus tipe II ... 27
Gambar 2. Bagan algoritma penggunaan insulin pada diabetes melitus tipe II .... 28
Gambar 3. Bagan algoritma penggunaan insulin pada diabetes melitus tipe II .... 29
Gambar 4. Mekanisme kerja sulfonilurea ... 32
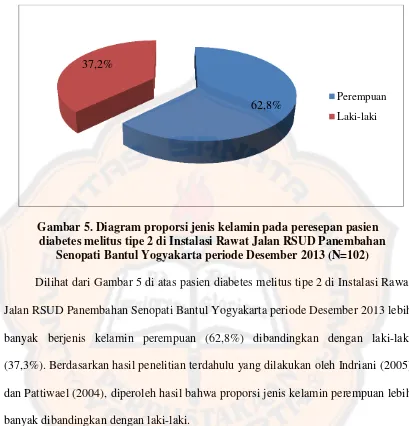
Gambar 5. Diagram proporsi jenis kelamin ... 83
Gambar 6. Diagram proporsi obat hipoglikemik dan obat lain ... 85
Gambar 7. Distribusi cara pemberian obat hipoglikemik ... 91
Gambar 8. Distribusi cara pemberian lain ... 93
Gambar 9. Diagram persentase interaksi obat ... 103
Gambar 10. Diagram persentase interaksi obat pasien diabetes melitus tipe II terhadap seluruh peresepan pasien di Instalasi Rawat Jalan ... 104
Gambar 11. Diagram proporsi interaksi obat ... 106
Gambar 12. Diagram proporsi jenis interaksi obat ... 108
DAFTAR LAMPIRAN
Lampiran 1 : Alat atau instrumen pengambilan data penelitian pada peresepan
pasien diabetes melitus tipe II Di Instalasi Rawat Jalan RSUD Panembahan
Senopati Bantul Yogyakarta Desember 2013 ... 184
Lampiran 2 : Surat keterangan permohonan ijin penelitian ... 185
Lampiran 3 : Surat keterangan permohonan ijin penelitian ... 186
Lampiran 4 : Surat keterangan telah melakukan penelitian di RSUD Panembahan
Senopati Bantul Yogyakarta ... 187
INTISARI
Penyakit Diabetes Melitus (DM) merupakan masalah kesehatan di dunia dan Indonesia. Sebesar 90-95% penderita DM merupakan penderita DM tipe 2 (DMT2). Pasien DMT2 dengan penyakit penyerta menerima obat lebih dari satu jenis baik obat hipoglikemik maupun obat lain, sehingga berpotensi terjadi interaksi obat yang tidak diinginkan.
Penelitian ini bertujuan untuk mengetahui karakteristik pasien, gambaran pola peresepan pasien, jumlah dan kategori signifikansi klinis interaksi obat pada peresepan pasien DMT2 di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul Yogyakarta periode Desember 2013. Penelitian ini termasuk jenis penelitian non eksperimental deskriptif evaluatif dengan data yang bersifat retrospektif. Pengambilan data berdasarkan rekam medis, data yang diambil adalah resep pada bulan Desember 2013 di Instalasi Rawat Jalan dan dikaji secara teoritis berdasarkan studi literatur.
Terdapat 102 kasus pasien DMT2, kasus terbanyak terdapat pada kelompok umur adult (60,8%) dan pada pasien perempuan (62,8%). Golongan obat hipoglikemik yang paling banyak digunakan adalah sulfonilurea (44,8%) sedangkan jenis obat yang paling sering digunakan adalah metformin (36,0%) dan rute pemberian obat yang paling banyak diberikan adalah secara per oral (96,8%). Terdapat 76 kasus peresepan pasien DMT2 yang mengalami interaksi obat dan 43 interaksi obat diantaranya termasuk dalam kategori signifikansi klinis yang signifikan.
Kata kunci : diabetes melitus, diabetes melitus tipe 2, obat hipoglikemik, interaksi obat, kategori signifikansi klinis interaksi obat
ABSTRACT
Diabetes Mellitus (DM) is one of the main health problems in the world including in Indonesia. There is 90-95% of Type 2 DM (T2DM). The T2DM patients with complications or comorbidities commonly receive more than one type of medicines either hypoglycemic or other medicine. Therefore, it is a possibility of undesired drug interactions.
This study is aimed to investigate the characteristics of the patient, the description of prescription patterns, the number and categories of the clinical significance level of drug interactions on patients with T2DM prescription in Outpatient of Panembahan Senopati Bantul Yogyakarta Hospital on December 2013.This type of research is non-experimental with descriptive research design and the data are retrospective. Data were collected from medical records of patients in Outpatient on December 2013 and were evaluated theoretically based on drug interaction literature.
There are 102 cases of T2DM. The most cases are adult (60,8%) and female (62,8%). Sulfonylureas (44.8%) is the most frequent of hypoglycemic class found in this study. The most type of hypoglycemic agent commonly prescribed is metformin (36.0%) and mostly they are administered orally (96.8%). There are 76 drug interaction cases of T2DM prescriptions (74.5%) and 43 out of them are categorized as clinically significant.
Keywords : type 2 diabetes mellitus, hypoglycemic agents, drug interactions, clinical significance
BAB I PENGANTAR
A. Latar Belakang
Diabetes melitus merupakan salah satu masalah utama kesehatan di dunia
yang dapat terjadi pada semua kelompok umur dan tingkat sosial ekonomi (Abebe,
2014). Diabetes melitus merupakan penyakit kelainan metabolik glukosa akibat
terjadinya penurunan sensitivitas insulin dan penurunan sekresi insulin, sehingga
kadar glukosa di dalam tubuh melebihi batas normal (Migdalis, 2014). Penyakit ini
memerlukan terapi dalam jangka waktu yang panjang dan seumur hidup, karena tidak
dapat sembuh secara total namun hanya dapat dikontrol (Sutedjo, 2010). Diabetes
melitus menyebabkan 4,6 juta kematian pada tahun 2011 (Abdulfatai, 2012).
Dalam Diabetes Atlas (International Diabetes Federation) edisi keenam pada
tahun 2011 terdapat 366 juta orang, tahun 2013 terdapat 382 juta orang di seluruh
dunia yang mengidap diabetes melitus dan akan meningkat pada tahun 2030 menjadi
552 juta orang dan pada tahun 2035 menjadi 592 juta orang (IDF, 2013). Perkiraan
penduduk indonesia yang mengidap diabetes melitus pada tahun 2007 adalah sebesar
2,9 juta orang, tahun 2013 sebesar 8,5 juta orang dan pada tahun 2035 terdapat 14,1
juta orang (IDF, 2013).
Kejadian diabetes melitus tipe 2 sembilan kali lebih banyak dibandingkan
diabetes melitus tipe I. Lima hingga sepuluh persen penderita diabetik adalah tipe I
sedangkan 90-95% penderita diabetik adalah tipe II (Klivert, 2010). Diabetes melitus
tipe 2 menduduki urutan kelima dalam sepuluh besar penyakit tidak menular yang
mendominasi di provinsi Daerah Istimewa Yogyakarta (DIY) (Dinkes Yogyakarta,
2012). Di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul Yogyakarta,
diabetes melitus tipe 2 menempati urutan kedua dalam sepuluh besar kejadian
penyakit tidak menular pada semua golongan umur pada tahun 2009, dengan jumlah
kasus 6.384 (10,3%) dan setiap tahunnya mengalami peningkatan (Dinkes Bantul,
2010).
Diabetes melitus tipe 2 dapat disebabkan karena terjadinya resistensi insulin
dan disfungsi sel beta pankreas yang menyebabkan glukosa tidak dapat masuk
kedalam sel-sel tubuh sehingga kadar glukosa di dalam darah akan mengalami
peningkatan atau terjadi hiperglikemia (Padberg et al., 2014). Pengelolaan diabetes
melitus tipe 2 dilakukan dengan cara pengaturan pola hidup sehat, terapi dengan
menggunakan insulin dan obat hipoglikemik oral (American Diabetes Association,
2013).
Dalam pengobatan diabetes melitus tipe 2 selain menerima obat hipoglikemik
yang digunakan untuk mengontrol kadar glukosa darah, pasien juga menerima obat
lain yang digunakan untuk mengobati penyakit komplikasi maupun penyakit
penyerta. Obat hipoglikemik oral dan insulin apabila diberikan bersamaan dengan
obat lain dapat menimbulkan interaksi obat (Tjay dan Rahardja, 2007). Interaksi obat
merupakan kerja atau efek suatu obat yang mengalami perubahan akibat dari obat lain
dapat berubah atau dapat menimbulkan suatu efek toksik. Efek yang ditimbulkan dari
interaksi obat dapat menguntungkan maupun merugikan (Syamsudin, 2011).
Berdasarkan pada penelitian terdahulu seperti yang dilakukan oleh Pattiwael
(2004), bahwa pasien diabetes melitus tipe 2 dengan komplikasi atau beberapa
penyakit penyerta menerima obat lebih dari satu jenis baik obat hipoglikemik maupun
obat lain. Kemungkinan interaksi obat dapat terjadi apabila pengobatan pada diabetes
melitus tipe 2 diberikan dalam dua jenis obat atau lebih sehingga terdapat
kemungkinan interaksi obat yang dapat mengurangi keefektifan obat lain,
meningkatkan toksisitas obat dan terjadi efek yang tidak diinginkan.
Keselamatan pasien menjadi tanggung jawab yang penting bagi tenaga
kesehatan seperti dokter, perawat, farmasis dan tenaga kesehatan lainnya (Syamsudin,
2011). Pharmaceutical care merupakan tanggung jawab farmasis dalam
memaksimalkan hasil terapi dan meminimalkan efek negatif terapi, sehingga
peningkatkan kualitas hidup pasien dapat tercapai (Sexton, 2006). Farmasis memilki
tanggung jawab dalam pengecekan kemungkinan ada tidaknya interaksi obat.
Interaksi obat perlu diperhatikan karena dapat mempengaruhi respon tubuh terhadap
pengobatan, menimbulkan risiko yang signifikan terhadap kesehatan pasien dan
meyebabkan beban ekonomi pada perawatan kesehatan pasien (Soherwardi, 2012).
Berdasarkan survei yang dilakukan oleh peneliti, RSUD Panembahan
Senopati Bantul Yogyakarta membutuhkan evaluasi mengenai interaksi obat pada
peresepan pasien diabetes melitus tipe 2 karena belum terdapat data kajian mengenai
berkaitan dengan peresepan yang diperoleh pasien diabetes melitus tipe 2, sehingga
tenaga kesehatan di rumah sakit tersebut dapat mengetahui apakah terdapat interaksi
obat pada peresepan diabetes melitus tipe 2 yang diberikan kepada pasien.
Hasil dari evaluasi yang diperoleh peneliti, nantinya akan dipergunakan oleh
tenaga kesehatan di RSUD Panembahan Senopati Bantul Yogyakarta untuk
melakukan suatu upaya pencegahan, apabila terjadi interaksi obat yang dapat
menimbulkan efek toksik dan merugikan bagi pasien. Berdasarkan hal-hal diatas
maka perlu dilakukan penelitian mengenai “Studi Literatur Interaksi Obat Pada
Peresepan Pasien Diabetes melitus tipe 2 Di Instalasi Rawat Jalan RSUD
Panembahan Senopati Bantul Yogyakarta Periode Desember Periode 2013”.
1. Perumusan masalah
Berdasarkan latar belakang yang dikemukakan di atas, maka dapat
dirumuskan permasalahan seperti yang dituliskan di bawah ini.
a. Seperti apa karakteristik pasien diabetes melitus tipe 2 di Instalasi Rawat
Jalan RSUD Panembahan Senopati Bantul Yogyakarta periode Desember
2013 yang meliputi umur dan jenis kelamin ?
b. Seperti apa gambaran umum pola peresepan pasien diabetes melitus tipe 2 di
Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul Yogyakarta
periode Desember 2013 yang meliputi golongan obat hipoglikemik, jenis obat
hipoglikemik, jumlah obat hipoglikemik dan cara pemberian obat
c. Berapa persentase interaksi obat pada peresepan pasien diabetes melitus tipe 2
di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul Yogyakarta
periode Desember 2013 yang dikaji berdasarkan studi literatur ?
d. Seperti apa kategori signifikansi klinis interaksi obat yang teridentifikasi pada
peresepan pasien diabetes melitus tipe 2 di Instalasi Rawat Jalan RSUD
Panembahan Senopati Bantul Yogyakarta Desember 2013 yang dikaji
berdasarkan studi literatur ?
2. Keaslian Penelitian
Terdapat beberapa penelitian serupa yang pernah dilakukan sebelumnya
sejauh penelusuran penulis antara lain seperti yang dituliskan di bawah ini.
a. Studi interaksi obat yang potensial terjadi pada peresepan pasien diabetes
melitus di Instalasi Rawat Jalan Rumah Sakit Bethesda Yogyakarta periode
Januari-Maret 2002 yang dilakukan oleh Pattiwael (2004).
b. Pola peresepan obat hipoglikemi dan studi literatur interaksi obat pada pasien
diabetes melitus Rawat Inap Rumah Sakit Bethesda Yogyakarta periode
Januari-April 2002 yang dilakukan oleh Suryawanti (2004).
c. Kajian pemilihan obat hipoglikemik oral pada terapi pasien diabetes melitus
tipe 2 di Instalasi Rawat Inap Rumah Sakit Panti Rapih Yogyakarta pada
periode November-Desember 2002 yang dilakukan oleh Wijoyo (2004).
d. Studi literatur efek samping dan interaksi obat pada penderita diabetes melitus
Rumah Sakit Dr. Sardjito Yogyakarta pada periode Januari-Oktober 2002
yang dilakukan oleh Susanti (2004).
e. Evaluasi Drug Therapy Problems (DRPs) pada pasien diabetes melitus tipe 2
non komplikasi di Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta
Periode Januari 2009-April 2010 yang dilakukan oleh Indriani (2010).
Perbedaan penelitian ini dengan beberapa penelitian yang disebutkan di atas
adalah terletak pada subyek penelitian yaitu spesifik pada pasien diabetes melitus tipe
2. Tempat pelaksanaan penelitian yaitu di Instalasi Rawat Jalan RSUD Panembahan
Senopati Bantul Yogyakarta. Periode pengambilan data penelitian yaitu pada bulan
Desember tahun 2013. Kajian pada penelitian ini yang terfokus pada interaksi obat
farmakokinetik dan farmakodinamik serta kategori signifikansi klinis interaksi obat
yang dikaji berdasarkan studi literatur.
Persamaan dengan penelitian terdahulu adalah terletak pada fokus kajian yaitu
penyakit diabetes melitus. Berdasarkan data-data tersebut penelitian mengenai “Studi
Literatur Interaksi Obat Pada Peresepan Pasien Diabetes melitus tipe 2 Di Instalasi
Rawat Jalan RSUD Panembahan Senopati Bantul Yogyakarta Periode Desember
Tahun 2013” belum pernah dilakukan.
3. Manfaat penelitian
Manfaat yang diharapkan dari penelitian ini adalah sebagai berikut ini.
a. Secara praktis.
1) Penelitian ini diharapkan dapat digunakan sebagai referensi untuk
Senopati Bantul Yogyakarta dan meningkatkan mutu pelayanan kefarmasian,
khususnya berkaitan dengan keamanan dan keselamatan pasien terutama pada
aspek interaksi obat pada peresepan pasien diabetes melitus tipe 2.
2) Penelitian ini diharapkan dapat mendukung dan meningkatkan peran farmasis
dalam mengidentifikasi secara lebih dini kejadian interaksi obat, sehingga
dapat meminimalkan kemungkinan terjadinya interaksi obat dengan efek yang
membahayakan khususnya pada pasien diabetes melitus tipe 2 di Instalasi
Rawat Jalan RSUD Panembahan Senopati Bantul Yogyakarta.
B. Tujuan Penelitian 1. Tujuan umum
Mengetahui interaksi obat yang terjadi berdasarkan peresepan pasien diabetes
melitus tipe 2 di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul
Yogyakarta periode Desember 2013 yang dikaji berdasarkan literatur.
2. Tujuan khusus
a. Mengetahui karakteristik pasien diabetes melitus tipe 2 di Instalasi Rawat
Jalan RSUD Panembahan Senopati Bantul Yogyakarta periode Desember
2013 yang meliputi umur dan jenis kelamin.
b. Mengetahui gambaran umum pola peresepan pasien diabetes melitus tipe 2 di
Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul Yogyakarta
hipoglikemik, jumlah obat hipoglikemik dan cara pemberian obat
hipoglikemik.
c. Mengetahui persentase interaksi obat pada peresepan pasien diabetes melitus
tipe 2 di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul
Yogyakarta periode Desember 2013 berdasarkan studi literatur.
d. Mengetahui kategori signifikansi klinis interaksi obat pada peresepan pasien
diabetes melitus tipe 2 di Instalasi Rawat Jalan RSUD Panembahan Senopati
BAB II
A. Diabetes Melitus 1. Pengertian diabetes melitus
Diabetes melitus adalah penyakit gangguan metabolik kronis yang ditandai
dengan hiperglikemia, yang berhubungan dengan abnormalitas metabolisme
karbohidrat, lemak dan protein karena terjadinya penurunan sekresi insulin, autoimun
dan berkurangnya sensitivitas insulin pada jaringan perifer (Amod et al., 2012).
Diabetes melitus merupakan penyakit kronis yang kompleks, memerlukan perawatan
medis secara terus-menerus dan dalam jangka waktu yang panjang untuk mengontrol
kadar glukosa di dalam tubuh (American Diabetes Association, 2014).
2. Epidemiologi diabetes melitus
Diabetes melitus menjadi masalah kesehatan global yang mempengaruhi lebih
dari 170 juta orang di seluruh dunia dan salah satu penyebab utama kematian dan
kecacatan. Pada tahun 2010 terdapat 285 juta orang dewasa dengan usia antara 20-79
tahun yang mengidap diabetes melitus di seluruh dunia dan akan meningkat menjadi
438 juta pada tahun 2030 (Qiao, 2012). Menurut International Diabetes Federation
edisi keenam pada tahun 2013 terdapat 382 juta orang di seluruh dunia yang
mengidap diabetes melitus dan akan meningkat pada tahun 2035 menjadi 592 juta
orang (IDF, 2013).
9
Mayoritas penderita diabetes melitus (90-95%) adalah diabetes melitus tipe 2
dibandingkan diabetes melitus tipe I (5-10%). Diabetes melitus dapat menyebabkan
komplikasi jangka panjang yang dapat dikategorikan menjadi dua yaitu komplikasi
makrovaskuler (penyakit arteri koroner, penyakit arteri perifer dan stroke) dan
komplikasi mikrovaskuler (nefropati diabetik, neuropati diabetik, dan retinopati
diabetik) (Soumya and Srilatha, 2011).
3. Klasifikasi diabetes melitus
Menurut American Diabetes Association, diabetes melitus dapat
diklasifikasikan menjadi empat tipe berdasarkan penyebab dan proses terjadinya
penyakit. Klasifikasi diabetes melitus terdiri dari diabetes melitus tipe I, diabetes
melitus tipe 2, diabetes melitus gestasional dan diabetes melitus tipe lain (American
Diabetes Association, 2014).
a. Diabetes melitus tipe I (Insulin Dependent Diabetes Mellitus/IDDM). Pada
penyakit diabetes melitus tipe I sel beta pankreas yang menghasilkan insulin
mengalami kerusakan, sehingga mengakibatkan sel beta pankreas tidak dapat
mensekresi insulin atau jika dapat mensekresi insulin hanya dalam jumlah
yang sangat kecil (Goldenberg and Punthakee, 2013). Terjadinya defisiensi
insulin absolut disebabkan karena proses autoimun, idiopatik, kerusakan islet
yang disebabkan oleh limfosit T yang bereaksi terhadap antigen sel beta dan
adanya faktor genetik (Robbins and Cotran, 2009).
Penyakit ini dapat menyerang segala usia, tetapi umumnya terjadi pada
penyakit diabetes melitus tipe I meliputi sering merasa haus (polidipsi), sering
buang air kecil (poliuri), sering merasa lapar (polifagia), mulut kering, sering
mengalami kelelahan, terjadinya penurunan berat badan, lama dalam
penyembuhan luka dan penglihatan kabur (IDF, 2013).
Penderita diabetes melitus tipe I selalu tergantung pada penggunaan
insulin dalam mengontrol kadar glukosa darah di dalam tubuh (Ransom,
2013). Pasien yang mengidap diabetes melitus tipe I dapat menjalani hidup
normal dan sehat melalui kombinasi terapi harian insulin, pemantauan kadar
glukosa darah secara ketat, pengaturan pola hidup sehat dan berolahraga
secara teratur (McGibbon, 2013). Dari hasil penelitian, persentase penderita
diabetes melitus tipe I sebesar 5-10% dari keseluruhan populasi penderita
diabetes melitus di dunia (Richardson, 2014).
b. Diabetes melitus tipe 2 (Non Insulin Dependent Diabetes Mellitus/NIDDM).
Diabetes melitus tipe 2 merupakan penyakit gangguan metabolik yang
ditandai dengan kadar glukosa darah yang tinggi atau hiperglikemia. Penyakit
ini disebabkan karena tubuh tidak mampu memenuhi kebutuhan insulin atau
sel tidak dapat merespon insulin yang diproduksi (Padberg et al., 2014).
Penyakit ini dapat menyerang segala umur, namun biasanya penderita
diabetes melitus tipe 2 adalah orang dewasa yang menderita obesitas diatas
umur 40 tahun (Hasaan et al., 2013).
c. Diabetes melitus saat kehamilan. Diabetes melitus saat kehamilan merupakan
kehamilan dan kembali normal setelah proses kehamilan. Diabetes melitus
gestational cenderung terjadi sekitar 24 minggu setelah kehamilan
(Thompson, 2013). Faktor risiko terjadinya diabetes gestational adalah
obesitas, usia lebih dari 25 tahun dan terdapat riwayat diabetes melitus dalam
keluarga (Ganong, 2006).
Seorang wanita hamil membutuhkan lebih banyak insulin untuk
mempertahankan metabolisme normal karbohidrat di dalam tubuh. Apabila
tidak mampu menghasilkan lebih banyak insulin, wanita hamil dapat
mengalami diabetes melitus yang mengakibatkan perubahan pada
metabolisme glukosa. Kadar glukosa dalam darah wanita hamil berpengaruh
pada konsistensi janin selama dalam kandungan, hal ini disebabkan oleh
glukosa yang dapat melintasi plasenta. Wanita hamil yang mengalami
diabetes melitus gestasional mengontrol kadar glukosa darah dengan cara
pengaturan pola makan, diet sehat, berolahraga ringan dan menggunakan
terapi insulin (IDF, 2013).
d. Diabetes tipe spesifik lain. Diabetes tipe spesifik lain merupakan diabetes
yang disebabkan oleh berbagai kelainan genetik spesifik seperti adanya
mutasi, abnormalitas, kerusakan genetik pada sel beta pankreas dan kerja
insulin (Scobie, 2007). Terdapat suatu penyakit yang terjadi pada pankreas,
penggunaan obat-obatan, bahan kimia dan terdapat infeksi pada pankreas
lain (American Diabetes Association, 2014). Diabetes tipe spesifik lain
biasanya terjadi pada usia kurang dari 25 tahun (Porth and Matfin, 2009).
B. Diabetes melitus tipe 2 1. Pengertian diabetes melitus tipe 2
Diabetes melitus tipe 2 merupakan diabetes melitus yang tidak tergantung
pada insulin atau non insulin dependent diabetes mellitus/NIDDM (Rosenthal, 2009).
Diabetes melitus tipe 2 adalah penyakit gangguan metabolik kronis yang ditandai
dengan adanya resistensi insulin dan disfungsi sel beta pankreas atau gabungan dari
keduanya. Insulin merupakan hormon yang berperan dalam metabolisme glukosa dan
disekresikan oleh sel beta pankreas (Defronzo. 2013).
2. Epidemiologi diabetes melitus tipe 2
Jumlah orang yang mengidap diabetes melitus tipe 2 berkembang pesat di
seluruh dunia (Shishikura, 2013). Hal ini terkait dengan adanya perubahan pola gaya
hidup (obesitas), faktor genetik dan aktivitas fisik yang berkurang atau jarang
berolahraga (Kumar, 2007). Kejadian penyakit diabetes melitus tipe 2 sembilan kali
lebih banyak terjadi daripada diabetes melitus tipe I yaitu sebesar 90-95% (Gonzalez,
2009).
3. Etiologi diabetes melitus tipe 2
Etiologi diabetes melitus tipe 2 disebabkan oleh multi faktor yang belum
terungkap dengan jelas sepenuhnya. Diabetes melitus tipe 2 merupakan bentuk
beta pankreas (Reinehr, 2013). Resistensi insulin merupakan resistensi terhadap efek
insulin pada penyerapan, metabolisme atau penyimpanan glukosa. Resistensi insulin
dapat menyebabkan berkurangnya penyerapan glukosa di jaringan lemak dan otot
serta ketidakmampuan hormon dalam menekan glukoneogenesis di hati (Ganda.
2010). Resistensi insulin ditandai dengan peningkatan lipolisis, peningkatan produksi
asam lemak bebas, peningkatan produksi glukosa di hati dan penurunan pengambilan
glukosa pada sel otot (Robbins and Cotran, 2009).
Disfungsi sel beta pankreas dapat menyebabkan ketidakmampuan sel-sel beta
pankreas dalam beradaptasi terhadap kebutuhan jangka panjang insulin pada jaringan
perifer (otot, hati dan lemak) (D’adamo and Caprio, 2011). Sel-sel beta pankreas
tidak mampu mengimbangi peningkatan kebutuhan akan insulin di dalam tubuh,
sehingga kadar glukosa akan meningkat dan mengakibatkan gangguan pada
pengontrolan glukosa di dalam darah (Sukandar, 2008).
4. Patofisiologi diabetes melitus tipe 2
Tubuh memiliki sistem yang dapat mengatur dan menyeimbangkan zat-zat
yang berada di dalamnya. Demikian pula halnya dengan glukosa di dalam tubuh yang
jumlahnya sangat terkontrol. Pada keadaan normal glukosa di dalam darah diatur oleh
hormon insulin yang diproduksi oleh sel-sel beta pankreas, sehingga kadar glukosa di
dalam darah selalu berada dalam batas aman, baik pada keadaan puasa maupun tidak.
Kadar glukosa darah normal di dalam tubuh berkisar antara 70-120 mg/dL (Ganong,
Insulin dalam keadaan normal berikatan dengan reseptor khusus pada
permukaan sel beta pankreas. Glukosa akan mengalami metabolisme di dalam sel
yang nantinya diubah menjadi energi untuk beraktivitas. Produksi dan sekresi insulin
di dalam tubuh dipengaruhi oleh jumlah glukosa di dalam darah. Apabila jumlah
glukosa telah mencapai kadar tertentu, insulin akan disekresikan dan membuka sel-sel
hati, otot dan lemak sehingga memungkinkan glukosa masuk ke dalam sel-sel
tersebut dan nantinya akan diubah menjadi energi untuk beraktivitas. Dengan
demikian jumlah glukosa di dalam darah tidak menumpuk dan kadar glukosa darah di
dalam tubuh tetap normal (Ganong, 2006).
Penyebab terjadinya diabetes melitus tipe 2 adalah disebabkan oleh
berkurangnya kemampuan jaringan perifer dalam merespon insulin atau resistensi
insulin dan disfungsi sel beta pankreas yang menyebabkan penurunan sekresi insulin
dalam menghadapi resistensi insulin dan hiperglikemia. Sebagian besar penderita
diabetes melitus tipe 2 mengalami obesitas, karena mengkonsumsi makanan secara
berlebihan. Hal tersebut dapat berakibat terhadap respon dari sel beta pankreas yang
meningkatkan produksi insulin, sehingga terjadi hiperinsulinemia (Huether and Mc
Cance, 2008).
Konsentrasi dari insulin yang melebihi jumlah normal di dalam tubuh tersebut
dapat menyebabkan reseptor insulin melakukan pengaturan sendiri dengan cara
menurunkan jumlahnya atau down regulation. Penurunan reseptor insulin tersebut
dapat menyebabkan resistensi insulin. Aktivasi reseptor insulin pada jaringan
GLUT-4 berfungsi dalam mengangkut glukosa dari ekstraseluler menuju ke
intraseluler, yang nantinya glukosa akan digunakan sebagai substrat energi atau
disimpan dalam bentuk glikogen (Nugroho, 2012).
Resistensi terhadap insulin terjadi pada penyerapan, penyimpanan dan
metabolisme glukosa. Resistensi insulin dapat menyebabkan peningkatan pada proses
glukoneogenesis dihati, penyerapan glukosa di jaringan lemak dan otot. Resistensi
insulin bersifat kompleks dan menimbulkan kelainan kualitatif dan kuantitatif pada
jalur pembentukan sinyal insulin, penurunan jumlah reseptor insulin, penurunan
fosforilasi dan aktivitas tirosin kinase reseptor insulin, gangguan translokasi dan fusi
vesikel yang mengandung GLUT-4 ke membran plasma (Feinglos and Bethel, 2008).
Terjadinya kelainan fungsi pada reseptor insulin merupakan faktor yang
berperan dalam resistensi insulin (Feinglos and Bethel, 2008). Kadar trigliserida
intrasel meningkat pada jaringan hati dan otot pada orang yang mengalami obesitas.
Trigliserida intrasel pada produk-produk metabolisme asam lemak merupakan
inhibitor kuat dalam pembentukan sinyal insulin dan menyebabkan resistensi insulin.
Lemak dapat berikatan dengan reseptor insulin sehingga dapat menghasilkan asam
lemak dan radikal bebas, radikal bebas yang dihasilkan dapat merusak reseptor
insulin. Efek lipotoksik asam lemak bebas dapat menyebabkan penurunan aktivitas
protein dalam pembentukan sinyal insulin (Tripathy, 2012).
Beberapa protein yang dibebaskan di sirkulasi sistemik oleh jaringan adiposa
secara kolektif disebut sebagai adipokin atau sitokin adiposa. Peran adipokin dalam
endokrin yang mengeluarkan hormon sebagai respon terhadap perubahan status
metabolik. Terjadinya disregulasi sekresi adipokin yaitu leptin, adiponektin dan
resistin baik meningkat ataupun menurun secara abnormal merupakan salah satu
mekanisme yang berkaitan dengan resistensi insulin dan obesitas (Tripathy, 2012).
Disfungsi sel beta pankreas dapat menyebabkan ketidakmampuan sel-sel
dalam beradaptasi pada kebutuhan jangka panjang terhadap resistensi insulin dan
peningkatan sekresi insulin. Hal yang mendasari terjadinya disfungsi sel beta
pankreas adalah efek samping dari kadar asam lemak bebas yang tinggi dalam darah
dan hiperglikemia kronik (Robbins and Cotran, 2009).
Manifestasi dari disfungsi sel beta pankreas dapat menyebabkan gangguan
kualitatif dan kuantitatif. Disfungsi sel beta pankreas secara kualitatif pada awalnya
muncul samar, lalu pada fase pertama sekresi insulin terjadinya peningkatan glukosa
plasma. Seiring dengan terjadinya gangguan pada fase sekresi insulin, meskipun pada
diabetes melitus tipe 2 tetap terjadi sekresi insulin namun kurang memadai untuk
mengatasi resistensi insulin (Robbins and Cotran, 2009).
Pada disfungsi sel beta secara kuantitatif terjadi penurunan massa sel beta
pankreas, degenarasi islet dan pengendapan amiloid di islet. Protein amiloid islet atau
amilin menyebabkan penurunan massa sel beta pankreas dan banyak ditemukan pada
pasien diabetes melitus tipe 2 (Robbins and Cotran, 2009). Pada kasus disfungsi sel
beta pankreas, glukosa tidak dapat masuk ke dalam sel-sel sehingga konsentrasi
glukosa di luar sel dan di dalam darah tidak dapat dimanfaatkan untuk menghasilkan
ekskresi melalui ginjal ke dalam urin sehingga terjadi glikosuria (glukosa dalam urin
atau kencing manis) (Ozougwu et al., 2013).
5. Diagnosis diabetes melitus tipe 2
Kriteria diagnosis diabetes melitus menurut American Diabetes Association
(ADA) 2013 adalah glukosa darah sewaktu (casual plasma glucose) ≥ 200 mg/dL,
kadar gula darah puasa (fasting plasma glucose) ≥ 126 mg/dL. Pada tes toleransi
glukosa oral (oral glucose toleransi test) kadar glukosa darah 2 jam post prandial
setelah pemberian 75 gram glukosa ≥ 200 mg/dL dan HbA1c ≥ 6,5% (American
Diabetes Association, 2013).
HbA1c merupakan suatu pengukuran terhadap hemoglobin yang terikat pada
glukosa atau mengalami proses glikosilasi. Proses glikasi hemoglobin tidak
dikatalisis oleh enzim, namun melalui reaksi kimia yang tergantung pada paparan sel
darah merah terhadap glukosa yang beredar di dalam darah (Gough, 2010).
Pengukuran HbA1c dapat mengukur kadar glukosa darah selama dua hingga tiga
bulan terakhir. Nilai normal HbA1c adalah 3,5-5,5%. Persentase hemoglobin yang
terikat pada glukosa memberikan perkiraan kadar glukosa darah rata-rata selama
umur sel darah merah (WHO, 2011).
6. Manifestasi klinis diabetes melitus tipe 2
Manifestasi klinis dari diabetes melitus tipe 2 tidak spesifik, biasanya terjadi
pada individu yang memiliki berat badan yang tinggi atau obesitas dan mengalami
yang lambat dan susah untuk dideteksi sehingga terjadi kesulitan dalam mendiagnosis
penyakit ini (Porth and Matfin, 2009).
Gejala dan tanda diabetes melitus yaitu poliuria (sering buang air kecil),
polidipsi (sering merasa haus), polifagia (sering merasa lapar), sering merasa lemas
dan kesemutan, berat badan turun tanpa penyebab yang jelas, infeksi yang sulit
sembuh dan penglihatan kabur (Linn, 2009). Diabetes melitus tipe 2 disebabkan oleh
kelebihan asupan kalori, obesitas, faktor genetik, pola hidup yang tidak sehat dan
kurang berolahraga (Sukandar, 2008).
7. Faktor risiko diabetes melitus tipe 2
Faktor risiko diabetes melitus dapat dibedakan menjadi 2 yaitu faktor risiko
yang dapat dimodifikasi dan faktor risiko yang tidak dapat dimodifikasi. Faktor risiko
yang dapat dimodifikasi meliputi obesitas, aktivitas fisik yang berkurang, merokok,
mengkonsumsi alkohol, pola makan, diet yang rendah serat dan kadar lemak jenuh
yang tinggi. Faktor risiko yang tidak dapat dimodifikasi meliputi usia, jenis kelamin
dan faktor genetik (Goldstein and Wieland, 2008).
Pola makan yang tidak baik seperti makan secara berlebihan dan melebihi
jumlah kadar kalori yang dibutuhkan oleh tubuh dapat memicu timbulnya diabetes
melitus tipe 2. Hal ini disebabkan oleh jumlah atau kadar insulin pada sel beta
pankreas memiliki kapasitas maksimum untuk disekresikan. Oleh karena itu
mengkonsumsi makanan secara berlebihan dan tidak diimbangi oleh sekresi insulin
dalam jumlah yang memadai dapat menyebabkan kadar glukosa dalam darah
Sebagian besar penderita diabetes melitus tipe 2 mengalami obesitas.
Seseorang dikatakan memiliki kelebihan berat badan apabila memiliki body mass
indeks (BMI) lebih dari 25 kg/m2, sedangkan seseorang dikatakan obesitas apabila
BMI lebih dari 30 kg/m2. Seseorang yang memiliki berat badan melebihi 90 kg
mempunyai kecendrungan yang lebih besar untuk terserang diabetes melitus (Qiao,
2012). Diabetes melitus tipe 2 dapat terjadi pada penderita obesitas karena adanya
resistensi insulin. Peningkatan berat badan dapat berakibat pada berkurangnya
sensitivitas tubuh terhadap efek insulin. Obesitas berhubungan dengan berkurangnya
reseptor insulin pada otot, hati dan permukaan sel lemak yang dapat memperparah
resistensi insulin (Abdullah, 2009).
Diabetes melitus tipe 2 dapat terjadi pada semua kelompok umur, namun
biasanya menyerang orang dewasa yang menderita obesitas diatas umur 40 tahun
(Rosenthal, 2009). Jenis kelamin perempuan memiliki risiko yang lebih tinggi
dibandingkan laki-laki untuk terkena diabetes melitus tipe 2 karena secara fisik
perempuan mempunyai peluang dalam peningkatan indeks masa tubuh yang lebih
besar. Perempuan mengalami sindroma siklus bulanan (premenstrual syndrome) dan
pasca menopause yang dapat mengakibatkan distribusi lemak di dalam tubuh menjadi
lebih mudah untuk terakumulasi akibat dari proses hormonal tersebut (Trisnawati dan
Setyorogo, 2013).
Faktor genetik merupakan salah satu penyebab terjadinya diabetes melitus tipe
2. Gen penyebab diabetes melitus tipe 2 dapat diturunkan dari orang tua kepada
menyebabkan peradangan pada pankreas. Peradangan pada pankreas dapat
menyebabkan pankreas tidak dapat berfungsi secara optimal dalam mensekresikan
hormon yang diperlukan untuk metabolisme dalam tubuh, termasuk hormon insulin
(Goldstein and Wieland, 2008).
Mikroorganisme seperti bakteri dan virus dapat menginfeksi pankreas
sehingga menimbulkan peradangan pada pankreas. Hal ini dapat menyebabkan sel
beta pada pankreas tidak dapat bekerja secara optimal dalam mensekresi insulin.
Beberapa penyakit tertentu seperti kolesterol tinggi dan dislipidemia dapat
meningkatkan risiko terkena diabetes melitus tipe 2 (Goldstein and Wieland, 2008).
Olahraga secara teratur dapat mengurangi terjadinya resistensi insulin
sehingga insulin dapat dipergunakan lebih baik oleh sel tubuh dan dosis
pengobatannya juga dapat diturunkan. Olahraga dapat digunakan sebagai usaha untuk
membakar lemak di dalam tubuh sehingga dapat mengurangi berat badan bagi orang
yang mengalami obesitas (Qiao, 2012).
Seseorang yang mengidap hipertensi memiliki risiko untuk terkena diabetes
melitus tipe 2. Hal ini disebabkan pada penderita hipertensi terjadi nekrosis pada
sel-sel beta pankreas yang diakibatkan karena terjadinya peningkatan tekanan darah
dalam waktu yang lama. Apabila hal ini terjadi secara terus-menerus maka sel-sel
beta pankreas akan mengalami kerusakan sehingga tidak mampu dalam menghasilkan
8. Anatomi pankreas normal
Pankreas normal di dalam tubuh manusia terdiri dari satu juta sel mikroskopik
yang disebut sebagai sel islet atau pulau-pulau Langerhans yang tersebar di seluruh
pankreas endokrin (Ganong, 2006). Berat sel islet pada orang dewasa yaitu 1 sampai
1,5 gram. Ukuran sel islet sebesar 100 hingga 200 mm dan terdiri dari empat tipe sel
mayor dan dua tipe sel minor. Empat tipe sel mayor terdiri dari sel β (beta), sel α
(alfa), sel D (δ) dan polipeptida pankreatik (PP atau sel F) (Robbins and Cotran,
2009).
Sel beta (β) memiliki fungsi untuk memproduksi insulin. Sel alfa (α)
berfungsi untuk menghasilkan glukagon yang memicu terjadinya hiperglikemia
melalui efek glikogenolisis pada sel hati. Sel D (δ) berfungsi untuk menghasilkan
somatostatin yang merupakan suatu hormon yang digunakan untuk menekan
pelepasan insulin dan glukagon. Sel polipeptida pankreatik (PP) mengandung suatu
polipeptida pankreatik yang memiliki efek pada saluran pencernaan yaitu stimulasi
sekresi enzim usus dan lambung serta penghambatan motilitas usus (Ganong, 2006).
Terdapat dua tipe sel minor yang terdiri dari sel D1 dan enterokromafin. Sel
D1 berfungsi untuk menghasilkan polipeptida usus vasoaktif yaitu suatu hormon yang
memicu glikogenolisis, hiperglikemia dan merangsang sekresi cairan gastrointestinal.
Sel enterokromafin berfungsi dalam mensintesis hormon serotonin (Robbins and
9. Insulin
a. Fisiologi insulin di dalam tubuh. Insulin adalah protein yang mengandung 51
asam amino yang terdiri dari dua rantai yaitu rantai A dan B yang
dihubungkan oleh jembatan disulfida dan memiliki berat molekul 5808 g/mol
(Yilmaz and Kadioglu, 2012). Insulin berperan penting dalam metabolisme
karbohidrat, protein dan lemak (American Diabetes Assosiation, 2004).
Manusia memiliki kadar insulin basal (saat tidur, puasa dan sebelum makan)
yaitu 5-15 µU/mL (30-90 pmol/L) dengan kadar puncak sebesar 60-90
µU/mL (360-540 pmol/L) pada waktu makan (Katzung, 2012).
Proses homeostatis glukosa normal di dalam tubuh diatur melalui tiga
proses yaitu pembentukan glukosa di hati, penyerapan dan pemakaian glukosa
oleh jaringan. Terdapat dua hormon yaitu insulin dan glukagon yang berperan
dalam proses homeostatis glukosa. Kedua hormon ini memiliki kerja yang
berlawanan dalam mempertahankan homeostatis glukosa dalam tubuh
(Ganong, 2006).
Dalam keadaan puasa jumlah glukosa di dalam tubuh mengalami
penurunan sehingga jumlah insulin rendah. Untuk mempertahankan kadar
glukosa di dalam darah maka jumlah glukagon di dalam tubuh meningkat.
Glukagon berfungsi untuk mengubah glikogen menjadi glukosa. Pada
keadaan setelah makan, jumlah glukosa di dalam tubuh mengalami kenaikan
sehingga jumlah insulin di dalam tubuh juga mengalami kenaikan sedangkan
menjadi glikogen yang disimpan dalam bentuk glukagon (Schwanstecher,
2011).
b. Pengendalian pelepasan insulin. Insulin dihasilkan oleh sel beta pankreas.
Praproinsulin disintesis di dalam retikulum endoplasma kasar, kemudian di
aparatus golgi dihasilkan insulin matur yang telah mengalami reaksi
proteolitik. Sintesis dan pelepasan insulin dipicu oleh metabolisme glukosa.
Glukosa di dalam tubuh mengalami proses metabolisme untuk diubah menjadi
energi melalui proses glikolisis. Proses glikolisis menghasilkan ATP yang
dapat menghambat aktivitas kanal ion K+ (kalium) sehingga menyebabkan
depolarisasi membran dan membuka kanal ion Ca2+ (kalsium). Peningkatan
jumlah ion Ca2+ akan merangsang sekresi insulin (Szablewski, 2011).
Setelah insulin dilepaskan ke dalam sirkulasi sitemik, kemudian
insulin dilepaskan ke beberapa jaringan seperti jaringan adiposa dan otot
skeletal. Insulin menyebabkan translokasi GLUT-4 dari intraseluler menuju
ke membran sel. GLUT-4 yang telah mengalami aktivasi kemudian akan
membantu transport glukosa dari sirkulasi sitemik menuju ke dalam sel. Di
dalam sel glukosa akan mengalami proses glikolisis untuk substrat
metabolisme energi melalui siklus Krebs atau disimpan dalam bentuk
glikogen (Nugroho, 2012).
c. Mekanisme kerja insulin. Insulin memiliki dua fungsi yaitu fungsi metabolik
dan anabolik. Fungsi metabolik insulin adalah meningkatkan kecepatan
insulin adalah peningkatan sintesis dan penurunan penguraian glikogen,
protein dan lemak (Robbins and Cotran, 2009).
Ketika memasuki sirkulasi darah, insulin berikatan dengan reseptor
khusus yaitu reseptor insulin. Reseptor insulin mengandung dua heterodimer
yang terikat secara kovalen, terdiri dari dua subunit beta (β) yang terdiri dari
tironin kinase dan dua subunit alfa (α) pada permukaan luar sel. Terikatnya
insulin pada reseptor insulin memicu terjadinya fosforilasi dan defosforilasi
protein. Pengikatan insulin pada subunit α akan mengaktifkan tirosin kinase
subunit β yang menyebabkan autofosforilasi reseptor dan fosforilasi elemen
-elemen sinyal (Katzung, 2012).
Terdapat dua jalur sinyal yaitu sinyal mitogenik dan sinyal metabolik.
Jalur mitogen-activated protein kinase berfungsi dalam efek mitogenik
insulin, mendorong proliferasi dan pertumbuhan sel. Efek metabolik
diperantarai oleh pengaktifan jalur fosfatidilinositol-3-kinase (PI-3K) yang
berperan dalam memperantarai efek insulin pada sel yaitu translokasi vesikel
yang mengandung GLUT-4 ke permukaan, peningkatan laju influks glukosa,
meningkatkan sintesis glikogen melalui pengaktifan glikogen sintase,
meningkatkan sintesis protein dan lipogenesis, meningkatkan kelangsungan
C. Manajemen Terapi Diabetes melitus tipe 2 1. Tujuan terapi
Tujuan terapi diabetes melitus dapat dibedakan menjadi dua yaitu tujuan
jangka pendek dan tujuan jangka panjang. Tujuan terapi jangka pendek diabetes
melitus tipe 2 adalah menghilangkan keluhan dan mempertahankan rasa nyaman
pasien seperti sering merasa haus, sering merasa lapar, sering berkemih, lelah dan
ketoasidosis. Tujuan jangka panjang adalah mengurangi risiko terjadinya komplikasi
makrovaskular dan mikrovaskular, memperbaiki gejala yang muncul, meningkatkan
kualitas hidup dan mengurangi angka kematian pasien (Tjay and Rahardja, 2007).
2. Sasaran terapi
Sasaran terapi diabetes melitus tipe 2 adalah metabolisme glukosa
dikembalikan menjadi senormal mungkin agar penderita merasa nyaman dan sehat.
Menjaga keseimbangan kebutuhan dan suplai oksigen, menjaga agar tidak terjadi
komplikasi, menjaga agar kadar glukosa darah terkontrol dengan baik dan pengaturan
pola hidup (Triplitt, 2008).
3. Strategi terapi
Strategi terapi yang dilakukan dalam penanganan diabetes melitus tipe 2
adalah dengan terapi non farmakologi dan terapi farmakologi. Terapi non
farmakologi berupa pengaturan pola makan (diet sehat), rajin berolahraga,
menghindari minuman beralkohol dan merokok, menjaga berat badan dan melakukan
perawatan kaki (NHS, 2010). Terapi farmakologi menggunakan obat hipoglikemik
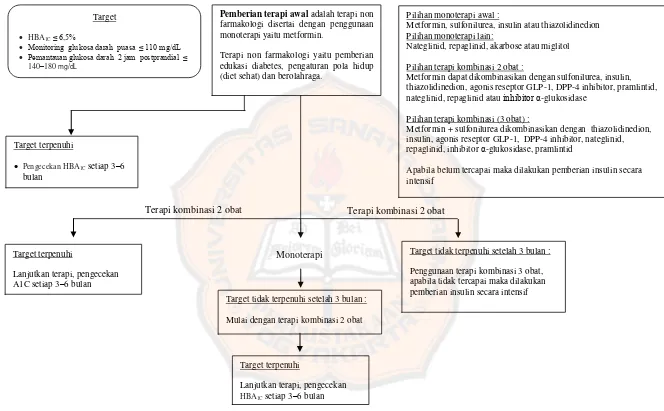
Metformin, sulfonilurea, insulin atau thiazolidinedion Pilihan monoterapi lain:
Nateglinid, repaglinid, akarbose atau miglitol Pilihan terapi kombinasi 2 obat :
Metformin dapat dikombinasikan dengan sulfonilurea, insulin, thiazolidinedion, agonis reseptor GLP-1, DPP-4 inhibitor, pramlintid, nateglinid, repaglinid atau inhibitor α-glukosidase
Pilihan terapi kombinasi (3 obat) :
Metformin + sulfonilurea dikombinasikan dengan thiazolidinedion, insulin, agonis reseptor GLP-1, DPP-4 inhibitor, nateglinid, repaglinid, inhibitor α-glukosidase, pramlintid
Apabila belum tercapai maka dilakukan pemberian insulin secara intensif
farmakologi disertai dengan penggunaan monoterapi yaitu metformin.
Terapi non farmakologi yaitu pemberian edukasi diabetes, pengaturan pola hidup (diet sehat) dan berolahraga.
HBA1C≤ 6,5%
Monitoring glukosa darah puasa ≤ 110 mg/dL Pemantauan glukosa darah 2 jam postprandial ≤
140–180 mg/dL
Target tidak terpenuhi setelah 3 bulan : Penggunaan terapi kombinasi 3 obat, apabila tidak tercapai maka dilakukan pemberian insulin secara intensif
Monoterapi
Target terpenuhi
Lanjutkan terapi, pengecekan A1C setiap 3–6 bulan
Target tidak terpenuhi setelah 3 bulan : Mulai dengan terapi kombinasi 2 obat
Target terpenuhi
Lanjutkan terapi, pengecekan
HBA1C setiap 3–6 bulan
HBA1C ≤ 6.5%
Monitoring glukosa darah puasa
≤ 110 mg/dL
Pemantauan glukosa darah 2 jam
post prandial ≤ 140–180 mg/dL
hipoglikemik oral dengan ≥ A1C 8,5% hipoglikemik oral, A1C diatas target namun
≤ 8,5%
Glukosa darah puasa ≥ 260 mg/dL pada
orang dewasa
A1C ≤ 10%, mengalami ketoasidosis dan penurunan berat badan pada anak-anak
Pilihan pemberian terapi :
1. Pemberian insulin satu kali sehari 2. Pemberian insulin lebih dari satu kali
sehari
3. Pemberian insulin secara intensif
Pilihan pemberian terapi :
1. Pemberian insulin satu kali sehari 2. Pemberian insulin lebih dari satu kali
sehari
3. Pemberian insulin secara intensif
Pilihan pemberian terapi :
1. Pemberian insulin satu kali sehari 2. Pemberian insulin lebih dari satu kali
sehari
3. Pemberian insulin secara intensif
Pemberian insulin satu kali sehari
Sebelum tidur : NPH(pen/vial)/hari atau insulin long-acting (pen/vial)/hari Sebelum makan malam : kombinasi NPH
dengan short-acting insulin dengan rasio 2:1 (vial) atau premix 70/30 or 75/25 pen/vial)
Dosis : 0.1-0.25 units/kg, atau 6-10 unit
Tingkatkan dosis setiap 2-3 hari untuk mencapai kadar glukosa darah puasa Dilakukan titrasi apabila kadar glukosa darah
puasa :
Rasio pemberian insulin secara bolus : basal (1:1) secara subkutan
Basal : NPH sebelum makan pagi atau sebelum tidur atau long-acting nsulin/ hari (pen/vial) Bolus: short-acting insulin pada saat makan
(Lispro/Aspart) (pen/vial)
Dosis insulin sebelum makan :
1. Insulin untuk pencernaan karbohidrat 2. Penambahan insulin untuk mengkoreksi monitoring kadar glukosa dengan menggunakan
short-acting insulin pada saat makan (Lispro/Aspart) (pen/vial)
(1 unit 1500/ total penggunaan insulin 1 hari atau insulin regular, 1800/ total penggunaan insulin 1 hari
Dosis awal : 0.3–0.5 units/kg/hari
Pemberian insulin lebih dari satu kali sehari
2 suntikan :
Membagi campuran NPH + short-acting
insulin (vial) dengan rasio 2:1 atau 1:1 atau premix 70/30; 75/25 or 50/50 (pen/vial) 3 suntikan :
Apabila hipoglikemia terjadi pada malam hari : diberikan short-acting insulin sebelum makan pagi dan sebelum makan malam
NPH: diberikan sebelum makan pagi dan sebelum tidur (pen/vial) atau long-acting insulin = glargine (pen/vial). Dosis : 0,3-0,5 unit/kg/ hari untuk mencapai target glikemik Target
glukosa darah tidak tercapai selama 6-12 minggu
Monitoring A1c setiap 3-6 bulan dan sesuaikan dosis untuk menjaga target glukosa darah
Pramlintid digunakan sebagai terapi tambahan terhadap insulin pada pasien yang tidak dapat menstabilkan glukosa darah setelah makan.
Target glukosa darah tidak tercapai selama 3-6 bulan
yang bekerja lama (long acting) sebelum tidur atau pagi hari (dosis 10 unit atau 0,2 unit/kg)
Jika terjadi efek hipoglikemia atau kadar glukosa puasa kurang dari 3,9 mmol/L atau 70 mg/dL maka dosis insulin sebelum tidur dikurangi 4 unit
AIC ≥ 6,5% setelah 2-3 bulan
AIC ≥ 6,5% setelah 3 bulan
Mengecek kadar glukosa puasa menggunakan finger stick setiap hari dan tingkatkan dosis sebanyak 2 unit setiap 3 hari sampai kadar glukosa puasa mencapai target yaitu 3,9-7,2 mmol/L atau 70-130 mg/dL. Dosis dapat ditingkatkan menjadi 4 unit setiap 3 hari apabila kadar glukosa puasa lebih besar dari 10 mmol/L atau 180 mg/dL
Jika kadar glukosa puasa tidak mencapai target yaitu 3,9-7,2 mmol/L atau 70-130 mg/dL, cek kadar glukosa darah sebelum makan, makan malam dan sebelum tidur. Tergantung pada hasil kadar glukosa darah tambahkan injeksi insulin kedua dengan dosis dimulai dari 4 unit selanjutnya 2 unit setiap 3 hari hingga kadar glukosa darah mencapai target
Kadar glukosa darah insulin NPH pada saat makan pagi atau insulin yang bekerja cepat pada saat makan siang Kadar glukosa darah
Mengecek kembali kadar glukosa sebelum makan dan jika tidak mencapai target maka memerlukan penambahan injeksi insulin lainnya. Jika AIC secara kontinu tidak mencapai target maka dilakukan pengecekan pada kadar glukosa darah dua jam setelah makan dan penambahan insulin yang bekerja cepat sebelum makan
D. Obat-Obat Antidiabetik Oral
Menurut American Diabetes Association terdapat 8 golongan obat
hipoglikemik oral yang digunakan pada pasien diabetes melitus tipe 2 yaitu
biguanid, insulin secretagogues (sulfonilurea dan meglitinid), thiazolidinedion,
inhibitor α-glukosidase, DPP-4 inhibitor, GLP-1 reseptor agonis, analog amilin dan
sekuestran pengikat asam empedu (Inzucchi et al., 2012) dan (Katzung, 2012).
Terdapat 5 golongan insulin yang tersedia yaitu rapid-acting insulin, short-acting
insulin, intermediate-acting insulin, long-acting insulin dan pre-mixed insulin
(Triplitt, 2008).
1. Biguanida
Metformin merupakan golongan obat biguanid yang digunakan sebagai
terapi lini pertama pada pengobatan diabetes melitus tipe 2. Selain metformin
terdapat fenformin yaitu golongan biguanid pertama yang dihentikan di Amerika
Serikat karena menimbulkan asidosis laktat dan manfaat pemakaiannya dalam
jangka waktu yang panjang belum terbukti (Boussageon et al., 2012). Mekanisme
kerja biguanid yaitu penurunan glukoneogenesis di hati dan ginjal, penurunan
absorbsi glukosa dari saluran cerna dengan peningkatan konversi glukosa menjadi
laktat oleh enterosit, stimulasi langsung glikolisis di jaringan dengan peningkatan
bersihan glukosa dari darah dan penurunan kadar glukagon plasma (Kandarakis,
Metformin merupakan contoh dari biguanid yang memiliki keuntungan tidak
menimbulkan efek hipoglikemia dibandingkan sulfonilurea dan insulin. Waktu
paruh metformin adalah 1,5 hingga 3 jam, dosis metformin yaitu 500 mg/hari,
maksimum 2,26 g/hari dan pemberian obat setelah makan (Irons and Minze, 2014).
Metformin digunakan sebagai pilihan terapi utama pada pasien diabetes melitus tipe
2 yang tidak dapat dikontrol dengan pengaturan pola gaya hidup dan diet sehat.
Metformin dapat dikombinasikan dengan obat hipoglikemik oral lainnya dan insulin
(Inzucchi et al., 2012).
Efek samping dari metformin adalah dapat mengakibatkan penurunan
glukoneogenesis sehingga menganggu metabolisme asam laktat di hati dan
menimbulkan risiko terjadinya asidosis laktat pada pasien yang mengalami
gangguan ginjal (Irons and Minze, 2014). Efek samping yang jarang terjadi di
saluran cerna seperti anoreksia, mual, muntah, rasa tidak nyaman di abdomen dan
diare (Mane et al, 2012). Biguanid dikontraindikasikan pada pasien dengan
gangguan fungsi ginjal, hati, gangguan jantung kongestif dan wanita hamil
(Ramachandran et al., 2014).
2. Sulfonilurea
a. Penggunaan terapeutik. Sulfonilurea merupakan obat hipoglikemik yang
pertama kali diperkenalkan dalam praktik klinis. Obat ini merupakan pilihan
terapi kedua pada penderita diabetes melitus tipe 2 setelah penggunaan
untuk mengendalikan hiperglikemia yang tidak dapat dikendalikan dengan
pola diet sehat dan memiliki kelenjar pankreas yang mampu memghasilkan
insulin (Hirst, 2013).
b. Mekanisme kerja. Sulfonilurea memilki mekanisme kerja utama yaitu
meningkatkan pelepasan sekresi insulin atau merangsang pelepasan insulin
dari sel-sel beta pankreas (Inzucchi et al., 2012). Mekanisme kerja dari
sulfonilurea berdasarkan Gambar 4 di bawah ini adalah sulfonilurea
berikatan dengan reseptor sulfonilurea dengan afinitas tinggi yang
berhubungan dengan kanal kalium yang sensitif terhadap ATP pada bagian
dalam sel beta pankreas. Pengikatan sulfonilurea akan menghambat efluks
ion kalium, sehingga menimbulkan depolarisasi yang dapat membuka kanal
ion kalsium dan menimbulkan influks kalsium. Terbukanya kanal ion
kalsium akan merangsang terjadinya pelepasan insulin (Verma, 2010).
Terdapat dua mekanisme kerja tambahan dari sulfonilurea yaitu
penurunan kadar glukagon serum dan penutupan kanal kalium di jaringan
selain pankreas. Jangka panjang pemberian sulfonilurea pada penderita
diabetes melitus tipe 2 adalah untuk mengurangi kadar glukagon serum yang
berperan menimbulkan efek hipoglikemia. Mekanisme penutupan kanal
kalium di jaringan selain pankreas yaitu sulfonilurea berikatan dengan
reseptor sulfonilurea di jaringan selain pankreas pada kanal kalium dengan
afinitas pengikatan yang bervariasi diantara golongan obat dan kurang kuat
dibandingkan pada reseptor sel beta pankreas (Katzung, 2012).
c. Klasifikasi sulfonilurea. Sulfonilurea dapat diklasifikasikan menjadi dua
yaitu generasi pertama dan generasi kedua. Sulfonilurea generasi pertama
yaitu tolbutamid, klorpropamid dan tolazamid, sedangkan sulfonilurea
generasi kedua terdiri dari glimepirid, gliburid atau glibenklamid, glipizid,
gliklazid dan gliquidon (Inzucchi et al., 2012). Sulfonilurea generasi pertama
memiliki durasi kerja yang lebih singkat yaitu kurang dari 12 jam
dibandingkan dengan sulfonilurea generasi kedua yaitu lebih besar dari 24
jam. Hal ini disebabkan karena perbedaan proses metabolisme, aktivitas
metabolit dan proses eliminasi (Linn, 2009).
Tolbutamid memiliki waktu paruh eliminasi 4 hingga 5 jam, paling
baik diberikan dalam dosis yang tinggi, dimetabolisme di hati, kerja dari obat
seperti dikumarol, fenilbutazon, sulfonamid dapat menghambat metabolisme
tolbutamid dan klorpropamid. Klorpropamid memiliki waktu paruh 32 jam,
dimetabolisme di hati, kontraindikasikan pada pasien dengan gangguan hati,
ginjal dan pasien lansia. Tolazamid memiliki kerja yang lebih pendek
dibandingkan klorpropamid dan memiliki waktu paruh sekitar 7 jam
(Katzung, 2012).
Penggunaan sulfonilurea generasi kedua lebih banyak digunakan
dibandingkan sulfonilurea generasi pertama karena memiliki efek samping
yang lebih jarang terjadi dan kurang berinteraksi dengan obat lain.
Penggunaan sulfonilurea generasi kedua harus digunakan secara hati-hati
pada pasien dengan penyakit kardiovaskuler dan lansia (Katzung, 2012).
Glimepirid memilki efek utama yaitu peningkatan pelepasan insulin
pada sel beta pankreas sebagai respon terhadap kadar glukosa serum (Mittal
and Juyal, 2012). Glimepirid juga meningkatkan ambilan glukosa dalam otot
dan jaringan adiposa dengan meningkatkan jumlah molekul transporter
glukosa dalam membran plasma otot perifer dan jaringan adiposa. Selain itu
glimepirid mengaktifkan insulin yang dimediasi oleh sintesis glikogen,
lipogenesis dan menghambat glukoneogenesis hepatik (Rani, 2013).
Glimepirid diberikan sebagai monoterapi pada pasien diabetes
melitus tipe 2 yang tidak dapat dikontrol dengan diet dan modifikasi gaya
Glimepirid harus digunakan hati-hati pada pasien lansia, penyakit ginjal dan
hati (Basit, 2012). Dosis awal yang diberikan adalah 1 mg/hari dan dosis
maksimal yang dianjurkan adalah 8 mg/hari. Obat ini bekerja dalam waktu
yang lama dan dimetabolisme di hati (BNF, 2011). Glimepirid di dalam
tubuh dimetabolisme oleh enzim CYP2C9 (Lacy, 2012).
Gliburid atau glibenklamid dimetabolisme dihati, dosis awal yang
diberikan adalah 2,5 mg/hari. Dosis pemeliharan yang diberikan yaitu 5-10
mg/hari diberikan sebagai dosis tunggal pada pagi hari. Gliburid memilki
efek samping dapat menimbulkan hipoglikemia dan dikontraindikasikan
pada pasien dengan gangguan fungsi hati dan ginjal (Pantaloneet al., 2010).
Glipizid memiliki kelarutan rendah, permeabilitas tinggi,
dimetabolisme di hati dan memiliki waktu paruh 2-4 jam. Glipizid harus
diberikan 30 menit sebelum makan pagi karena absorbsinya akan terhambat
bila diberikan secara bersamaan dengan makanan (Srilatha, 2013). Dosis
awal yang diberikan adalah 5 mg/hari secara dosis tunggal. Dosis maksimum
adalah 40 mg/hari, dikontraindikasikan pada pasien dengan gangguan hati
dan ginjal karena berisiko tinggi mengalami hipoglikemia (BNF, 2011).
Gliklazid memiliki efek anti agregasi trombosit yang poten. Dosis
terapi yang diberikan pada pasien adalah 40-80 mg/hari dalam dosis tunggal
pada saat makan pagi dan dosis maksimal gliklazid yaitu 320 mg/hari (BNF,