ASUHAN KEPERAWATAN MEDIKAL BEDAH II PADA GANGGUAN SISTEM PENCERNAAN : KANKER KOLOREKTAL, BURST ABDOMEN DAN BULIMIA NERVOSA
Disusun oleh: Kelompok 5
Alpian Umbu Dewa (131611123036)
Fatichul Muhtadi (131611123035)
Heny Suliatyarini (131611123040)
Titah Khalimatus Sya’diyah (131611123037) Muhammad Bagus Setyawan (131611123034)
Muhammad Tarmizi (131611123033)
Rina Afriani (131611123038)
Yumiati Tuwa Ringu (131611123039)
PROGRAM ALIH JENIS PENDIDIKAN NERS
FAKULTAS KEPERAWATAN UNIVERSITAS AIRLANGGA SURABAYA
KATA PENGANTAR
Puji syukur penulis panjatkan kehadirat Allah SWT yang telah melimpahkan rahmat dan hidayah-Nya sehingga penulis dapat menyelesaikan penyusunan makalah dengan judul “Asuhan Keperawatan Gangguan Sistem Pencernaan : Kanker Kolorektal, Burst Abdomen, dan Bulimia Nervousa”.
Dalam penyelesaian makalah ini, penulis banyak mengalami kesulitan dan hambatan, namun berkat bimbingan semua pihak akhirnya makalah ini dapat terselesaikan. Dengan kerendahan hati, perkenankanlah penulis menyampaikan rasa terima kasih kepada semua pihak yang telah memberikan bimbingan kepada penulis.
Penulis menyadari bahwa segala sesuatu di dunia ini tidak ada yang sempurna. Begitu pula dengan penyusunan makalah ini tidak luput dari kekurangan. Untuk itu penulis mengharapkan saran dan kritik yang membangun, guna memperbaiki makalah ini. Semoga makalah ini dapat berguna dan bermanfaat bagi pembaca.
Surabaya, 1 Mei 2017
DAFTAR ISI
KATA PENGANTAR...ii
DAFTAR ISI...iii
BAB I PENDAHULUAN...1
1.1 Latar Belakang...1
1.2 Rumusan Masalah...3
1.3 Tujuan...3
1.3.1 Tujuan Umum...3
1.3.2 Tujuan Khusus...3
BAB II TINJAUAN PUSTAKA...4
2.1 Definisi Gangguan Sistem Pencernaan...4
2.2 Klasifikasi Gangguan Sistem Pencernaan...4
2.3 Diagnosis Secara Umum...5
2.4 Tiga Masalah Besar Gangguan Sistem Pencernaan...5
2.5 Kanker Kolorektal...6
2.5.1 Definisi...6
2.5.2 Etiologi dan Faktor Risiko...6
2.5.3 Patofisiologi...11
2.5.4 Stadium...13
2.5.5 Manifestasi Klinis...15
2.5.7 Komplikasi...17
2.5.8 WOC...18
2.5.9 Pemeriksaan...21
2.5.10 Prognosis...24
2.5.12 Asuhan Keperawatan Kanker Kolorektal...27
2.6 Burst Abdomen...33
2.6.1 Definisi...33
2.6.2 Etiologi dan Faktor Risiko...34
2.6.3 Manifestasi Klinis...36
2.6.4 Patofisiologi...36
2.6.5 Pemeriksaan Diagnostik...37
2.6.6 Komplikasi...38
2.6.8 WOC Burst Abdomen...41
2.6.9 Prognosis...42
2.6.10 Penatalaksanaan...42
2.6.11 Asuhan Keperawatan Burst Abdomen...44
2.7 Bulimia Nervosa...51
2.7.1 Definisi...52
2.7.2 Etiologi dan Faktor Risiko...53
2.7.3 Manifestasi Klinis...55
2.7.4 Patofisiologi...62
2.7.5 Pemeriksaan Diagnostik...63
2.7.6 Komplikasi...64
2.6.7 WOC...72
2.6.8 Prognosis...72
2.6.9 Penatalaksanaan...73
2.6.10 Asuhan Keperawatan Bulimia...75
BAB III TINJAUAN KASUS...78
3.1 Kasus...78
3.3 Analisa Data...80
3.4 Diagnosa Keperawatan...83
3.5 Intervensi Keperawatan...83
BAB IV PENUTUP...86
4.1 Kesimpulan...86
4.2 Saran...87
BAB I PENDAHULUAN 1.1 Latar Belakang
Tubuh manusia terdiri dari berbagai macam sistem pendukung, salah satunya adalah sistem pencernaan. Sistem pencernaan adalah suatu sistem yang dimulai dari oral (mulut) sampai anus, melewati rongga dada dan rongga abdominalpelvis. Sistem ini memiliki 6 (enam) fungsi dasar, yaitu: ingesti, sekresi, mixing dan propulsi, digesti, absorpsi, dan defekasi [ CITATION Tor14 \l 1057 ].
Beberapa gangguan bisa terjadi pada sistem pencernaan yang bisa disebabkan oleh faktor fisik maupun psikologis. Faktor fisik seperti diet, alkohol, kafein dan rokok memberikan efek pada fungsi sistem pencernaan. Faktor psikologis atau emosional, seperti stress dan cemas mempengaruhi fungsi sistem gastrointestinal pada sebagian orang. Stres memberikan manifestasi pada kondisi anoreksia, nyeri pada lambung dan abdominal atau diare. Beberapa penyakit organik pada sistem gastrointestinal seperti ulkus peptikum dan kolitis ulceratif merupakan kondisi dari faktor fisik dan psikologis. Masih banyak lagi gangguan yang bisa terjadi pada sistem pencernaan, diantaranya adalah Karsinoma kolorektal, Burs abdomen yang merupakan komplikasi dari tindakan pembedahan dan Bulimia Nervosa. Karsinoma kolorectal merupakan kanker nomor tiga yang paling sering terjadi dan bertanggungjawab terhadap 9% kematian akibat kanker[ CITATION Lew11 \l 1057 ]. Di Amerika Serikat, karsinoma kolorektal merupakan penyebab kematian nomor dua akibat kanker di bawah kanker paru. 136.830 kasus kanker terjadi pada tahun 2014, dan 50.310 meninggal akibat karsinoma kolorektal[ CITATION Kas15 \l 1057 ].
Lebih dari 30% penyakit kanker dapat dicegah dengan cara mengubah faktor risiko perilaku dan pola makan penyebab penyakit kanker. Kanker yang diketahui sejak dini memiliki kemungkinan untuk mendapatkan penanganan lebih baik. Oleh karena itu, perlu dilakukan upaya pencegahan untuk meningkatkan kesadaran masyarakat dalam mengenali gejala dan risiko penyakit kanker sehingga dapat menentukan langkah-langkah pencegahan dan deteksi dini yang tepat [ CITATION Pus15 \l 1057 ].
Burst abdomen atau abdominal wound dehiscence adalah komplikasi post operasi dengan angka kematian mencapai 45% (Mohammed, 2013) pada tahun 1972 terdapat 18 (3%) kasus diantara 593 operasi yang terjadi pada anak-anak. Pada orang dewasa terdapat 45 kasus diantara 5156. Dari 45 kasus, 80% terjadi pada lansia. Lalu perbandingan untuk pria dan wanita adalah 2 : 1. Namun, saat ini insiden burst abdomen tidak berbeda jauh dengan tahun 1972. Insiden sebanyak 0,2% - 6% dengan tingkat kematian 10% - 30%.Apabila insiden ini terus berlanjut dan tidak ada perhatian dari masyarakat tentang kasus ini, maka akan ada kemungkinan bertambahnya pasien dengan burst abdomen setiap tahunnya. Biasanya burst abdomen terjadi pada minggu kedua, dengan puncaknya pada hari kesepuluh pasca-operasi, dan memiliki angka kematian sekitar 20. Burst abdomen merupakan komplikasi pasca operasi yang sangat serius yang berhubungan dengan morbiditas yang tinggi dan tingkat kematian (Parmar et all, 2008).
Pada kasus wound dehiscence post operasi dapat dilakukan tindakan operasi pembedahan, dilakukan untuk menutup lubang dan memperkuat bagian yang lemah, otot perut dirapatkan menutupi lubang yang ada. Namun kebanyakan untuk pasien akut atau baru saja terjadi luka disarankan untuk operasi kembali.Dampak terburuk dari kejadian di ini dapat memungkinkan untuk pembuatan colostomy temporer pada pasien dengan obstruksi usus[ CITATION Ric10 \l 1057 ].
all, 2005). Di Asia setengah dari pasien yang melaporkan perilaku makan menyimpang adalah penderita bulimia nervosa (Lee, 2005). Di Indonesia belum banyak penelitian mengenai perilaku makan menyimpang karena masih dianggap masyarakat masalah ynag sepele dan belum banyak terkuaknya kasus tersebut. Dalam studi kuantitatif mengenai kecenderungan perilaku makan menyimpang pada remaja di Jakarta disebutkan bahwa 34,8% remaja di Jakarta mengalami perilaku makan yang menyimpang dengan spesifikasi 11,6 % menderita anoreksia nervosa dan 27 % menderita bulimia nervosa (Syafiq & Tantiani in Press, 2009)
Prinsip Penatalaksanaan Bulimia Nevosa menurut Soetjiningsih (2010) ada beberapa hal yakni Fokus utama pengobatan adalah menurunkan pola makan ala bulimik, hindari makanan yang merangsang pola makan binge seperti es krim, Obati depresi yang biasanya menyertai bulimia, libatkan para remaja dalam psikoterapi individu dengan atau tanpa melibatkan keluarga.
1.2 Rumusan Masalah
1.2.1 Bagaimanakah konsep teori karsinoma kolorektal, burs abdomen dan bulimia nervosa?
1.2.2 Bagaimana pemberian asuhan keperawatan pada pasien karsinoma kolorektal,burs abdomen dan bulemia nervosa?
1.3 Tujuan
1.3.1 Tujuan Umum
Mahasiswa mampu menjelaskan tentang konsep dan pemberian asuhan keperawatan pada sistem pencernaan (karsinoma kolorektal, burs abdomen dan bulemia nervosa).
1.3.2 Tujuan Khusus
1. Mahasiswa mampu menjelaskan tentang definisi, etiologi, manifestasi klinis, dan penatalaksanaan sistem pencernaan (karsinoma kolorektal, burs abdomen dan bulemia nervosa).
BAB II
TINJAUAN PUSTAKA
2.1 Definisi Gangguan Sistem Pencernaan
Gangguan pencernaan merupakan masalah kesehatan yang mempengaruhi satu atau beberapa organ dari sistem pencernaan secara bersamaan, meliputi penyakit rongga mulut, kelenjar ludah, rahang esophagus, perut hingga gangguan pada kantung empedu, hingga saluran empedu .(Alodokter, 2016; WHO, 2016)
Penyakit gangguan saluran cerna merupakan penyakit yang sering di derita oleh orang dewasa. Sehingga pada umumnya masyarakat mengatakan bahwa saluran pencernaan merupakan organ yang sangat vital. Karena apabila system pencernaan terganggu, tubuh pun akan mengalami sakit. Bila hal tersebut terjadi, maka proses metabolisme tidak dapat berjalan dengan baik.
2.2 Klasifikasi Gangguan Sistem Pencernaan
Klasifikasi gangguan sistem pencernaan berdasarkan International Stastitical Classification of Disease (WHO, 2011) ada 10 sub unit :
1. K00-K14 Penyakit pada Rongga mulut, kelenjar ludah, dan rahang 2. K20-K31 Penyakit pada esophagus, perut, dan usus 12 jari
3. K35-K38 Penyakit pada Usus Buntu 4. K40-K46 Hernia
5. K50-K52 Non-infektif enteritis and colitis 6. K55-K64 Penyakit pada Intestine lain 7. K65-K67 Penyakit pada peritonium 8. K70-K77 Penyakit Liver
9. K80-K87 Gangguan pada kandung empedu, saluran empedu dan pangkreas
2.3 Diagnosis Secara Umum
Dalam penegakan diagnosis gangguan sistem pencernaan salah satunya menggunakan “Kriteria Roma” saat ini kriteria roma yang digunakan adalah kriteria roma III (Bender, 2017; Drossman, 2006):
Ada 6 domain utama pada anak meliputi 1. Gangguan Fungsi Esopagus 2. Gangguan Fungsi Gastroduodenal 3. Gangguan Fungsi Bowel
4. Sindrom Nyeri Abdomen
5. Gangguan Fungsi Kantung Empedu 6. Gangguan Fungsi Anorektal
Ada 7 domain Pada Neonatus/Toddler meliputi : 1. Infant regurgitation
2. Infant rumination syndrome 3. Cyclic vomiting syndrome 4. Infant colic
5. Functional diarrhea 6. Infant dyschezia
7. Functional constipation
Ada 3 domain pada remaja meliputi : 1. Muntah dan aerophagia
2. Nyeri perut
3. Konstipasi dan inkontinen
2.4 Tiga Masalah Besar Gangguan Sistem Pencernaan
meliputi nyeri abdomen, benjolan lipatan paha, perut membesar, diare, burst abdomen dan masih banyak lagi (Jamil, 2013). Sedangkan dalam sudut pandang masalah gaya hidup dalam pencernaan meliputi masalah makan anoreksia nervosa maupun bulimia nervosa(Matytsina MD, PhD, Greydanus MD, Dr HC, Babenko-Sorocopud MD, & Matytsina MD, 2014)
2.5 Kanker Kolorektal 2.5.1 Definisi
Kanker adalah sebuah proses penyakit yang ditandai dengan adanya sel abnormal yang ditransformasikan oleh mutasi genetik dari sel DNA (Smeltzer, et al., 2010). Kanker kolorektal merupakan kanker yang menyerang kolon atau rektum. Kanker ini juga dapat disebut kanker kolon atau kanker rektal, tergantung dimana kanker tersebut terjadi. Kanker kolon dan kanker rektal sering terjadi secara bersamaan karena mempunyai ciri-ciri yang sama (American Cancer Society, 2014).
Menurut Zhang (2008) mengatakan kanker kolorektal merupakan bentuk malignansi yang terdapat pada kolon asending, transversal, desending, sigmoid dan rektal. Kanker kolorektal dapat didefinisikan sebagai keganasan atau pertumbuhan sel abnormal pada area usus besar (kolon) dan rektum.
2.5.2 Etiologi dan Faktor Risiko
Penyebab utama dari kanker kolorektal belum diketahui secara pasti. Kejadian kanker kolorektal pada pria ataupun wanita tidak memiliki perbedaan yang signifikan, begitupun dengan etnik. Menurut Black & Hawks (2009). Sebagian besar kanker kolon muncul dari polip adenomatosa yang menutupi dinding sebelah dalam usus besar. Seiring waktu, pertumbuhan abnormal ini membesar dan akhirnya berkembang menjadi adenokarsinoma. Dalam kondisi ini banyak adenomatosa mengembangkan polip di kolon, yang pada akhirnya menyebabkan kanker usus besar.
Terdapat beberapa faktor pemicu kanker kolorektal yang secara garis besar dapat dibagi dua, yakni faktor yang tidak dapat dimodifikasi dan faktor yang dapat dimodifikasi.
a. Diet
Buah dan sayuran yang segar memiliki enzim aktif yang dapat memelihara dan meningkatkan pertumbuhan sel yang sehat. Feses yang mengandung banyak lemak dapat memicu sel kanker. Tingginya lemak dalam feses diakibatkan oleh konsumsi tinggi lemak seperti daging. Feses yang mengandung banyak lemak dapat mengubah flora dalam feses menjadi bakteri Clostrida & Bakteriodes yang mempunyai enzim 7-alfa dehidrosilase yang mencerna asam menjadi asam Deoxycholi dan Lithocholic (yang bersifat karsinogenik) meningkat dalam feses. Tidak hanya makanan tinggi lemak, tetapi makanan rendah serat juga dapat memicu terjadinya kanker kolorektal. Contoh makanan rendah serat yaitu daging merah dan daging putih serta lemak jenuh yang berasal dari hewani [ CITATION Vin15 \l 1033 ].
b. Aktivitas Fisik
Jika individu tidak aktif secara fisik, maka individu tersebut memilki kesempatan lebih besar terkena kanker kolorektal. Meningkatkan aktivitas fisik adalah salah satu upaya untuk mengurangi risiko terkena penyakit kanker ini. Aktivitas atau olahraga yang kurang teratur dan terukur dapat mengakibatkan feses menjadi lebih lama berada di kolon atau rektum, terlebih jika individu melakukan diet rendah serat. Kondisi ini dapat mengakibatkan toksin yang terdapat dalam feses mencetuskan pertumbuhan sel kanker [ CITATION Vin15 \l 1033 ].
c. Obesitas
Lebih dari 20 penelitian, mencakup lebih dari 3000 kasus secara konsisten mendukung bahwa terdapat hubungan yang positif antara obesitas dan kejadian karsinoma kolorektal. Salah satu penelitian kohort menunjukkan kenaikan resiko 15% karsinoma kolon pada orang yang overweight dibanding berat badan normal [ CITATION Vin15 \l 1033 ]. d. Merokok
termasuk produksi amina aromatic polycyclic beracun dan mekanisme angiogenic induksi akibat asap tembakau [ CITATION Vin15 \l 1033 ]. 2. Faktor risiko yang tidak dapat diubah
a. Usia
Individu dengan usia dewasa muda dapat terkena kanker kolorektal, dan mungkin akan meningkat tajam setelah usia 50 tahun. Sekitar 9 dari 10 orang didiagnosis dengan karsinoma kolorektal berusia minimal 50 tahun [ CITATION Vin15 \l 1033 ].
b. Polip Kolon
Polip adalah suatu massa seperti tumor yang menonjol ke dalam lumen usus. Polip dapat terbentuk akibat pematangan, peradangan atau arsitektur mukosa yang abnormal. Polip ini bersifat nonneoplatik dan tidak memiliki potensi keganasan. Polip yang terbentuk akibat proliferasi dan displasia epitel disebut polip adenomatosa atau adenoma [ CITATION Vin08 \l 1033 ].
Tabel 2.1 Klasifikasi Polip Kolon (Kumar, et al., 2008)
Polip Nonneoplastik Polip Neoplastik Polip hiperplastik
Polip Hemartomatosa -Polip Juvenilis -Polip Peutz-Jeghers Polip Inflamatorik
Adenoma
Polip hiperplastik merupakan polip kecil yang berdiameter 1-3 mm dan berasal dari epitel mukosa yang hiperplastik dan metaplastik. Umumnya, polip ini tidak bergejala tetapi harus dibiopsi untuk menegakkan diagnose histologic [ CITATION Vin08 \l 1033 ].
Polip juvenilis pada dasarnya adalah proliferasi hamartomatosa, terutama di lamina propia, yang membungkus kelenjar kistik yang terletak berjauhan. Polip ini paling sering terjadi pada anak berusia kurang dari 5 tahun. Polip ini tidak memiliki potensi keganasan [ CITATION Vin08 \l 1033 ].
jaringan ikat stroma. Pada kondisi polip demikian jarang ditemukan kanker. Akan tetapi semakin bertambah ukuran polip, risiko perubahan sel epitel mulai dari derajat atipik sampai anaplasia semakin tinggi. Pada polip dengan ukuran 1,2 cm atau lebih dapat dicurigai adanya kanker. Semakin besar diameter polip semakin besar kecurigaan keganasan. Perubahan dimulai di bagian puncak polip, baik pada epitel pelapis mukosa maupun pada epitel kelenjar, meluas ke bagian badan dan basis tangkai polip [ CITATION Vin08 \l 1033 ].
Polip adenomatosa merupakan polip asli yang bertangkai dan jarang ditemukan pada usia dibawah 21 tahun. Insidensinya meningkat sesuai meningkatnya usia. Letaknya 70% di sigmoid dan rektum. Polip ini bersifat pramaligna sehingga harus diangkat setelah ditemukan. Polip adenomatosa dibagi menjadi 3 subtipe berdasarkan struktur epitelnya: 1) Adenoma vilosum
Adenoma vilosum terbanyak dijumpai di daerah sigmoid dan biasanya berupa massa papiler, soliter, tidak bertangkai dan diameter puncak tidak jauh berbeda dengan ukuran basis polip. Pada kelainan ini risiko terhadap terjadinya kanker lebih sering di banding dengan polip adenomatosum. Kurang lebih 30% adenoma vilosum ditemukan area kanker. Adenoma dengan diameter lebih dari 2 cm, risiko menjadi kanker adalah 45%. Semakin besar diameter semakin tinggi pula insiden kanker [ CITATION Vin15 \l 1033 ].
Seperti juga pada polip adenomatosum perubahan dimulai di daerah permukaan, meluas pada daerah basis dan invasi pada submukosa kolon ataupun rektum. Neoplasma ini ditemukan biasanya karena banyak mengeluarkan lendir dengan atau tanpa darah [ CITATION Vin15 \l 1033 ].
2) Adenoma tubular
mengandung <25% komponen villi.(Fleming, Ravula, Tatishchev, & Wang, 2012)
3) Adenoma tubulovilosa
Karena polip adenomatosa dapat berkembang menjadi kelainan pramaligna dan kemudian menjadi karsinoma, maka setiap adenoma yang ditemukan harus dikeluarkan. Timbulnya karsinoma dari lesi adenomatosa disebut sebagai sekuensi/urutan adenoma kaesinoma [ CITATION Vin15 \l 1033 ].
Sindrom poliposis atau poliposis familial merupakan penyakit herediter yang jarang ditemukan. Bentuk polip ini biasanya mirip dengan polip adenomatosum bertangkai atau berupa polip sesil, akan tetapi multipel tersebar pada mukosa kolon. Dalam jangka waktu 10-20 tahun dapat mengalami degenerasi menjadi kanker kolon. Adanya kanker kolon pada usia muda kemungkinan berasal dari pertumbuhan poliposis. Sebagian dari poliposis ini asimtomatik dan sebagian disertai keluhan sakit di daerah abdomen, diare, sekresi lendir yang meningkat dan perdarahan kecil yang mengganggu penderita[ CITATION Vin15 \l 1033 ].
c. Inflammatory Bowel Disease 1) Ulseratif Kolitis
Ulseratif kolitis merupakan penyakit ulserasi dan inflamasi akut atau kronis dari rektum dan kolon dengan tanda-tanda yang khas yaitu adanya diare, perdarahan per-rektal, nyeri di abdomen, anoreksia dan penurunan berat badan [ CITATION Vin15 \l 1033 ].
yang sudah lama, berulang-ulang dan lesi luas disertai adanya pseudopolip merupakan risiko tinggi terhadap kanker [ CITATION Vin15 \l 1033 ].
2) Penyakit Crohn’s
Penyakit ini sering disebut kolitis granulomatosis atau kolitis transmural. Penyakit Crohn’s merupakan inflamasi granulomatois di seluruh dinding, sedangkan kolitis ulseratif secara primer merupakan inflamasi yang terbatas pada selaput lendir kolon. Resiko kejadian karsinoma kolon pada Crohn’s lebih besar [ CITATION Vin15 \l 1033 ]. d. Genetik
Kanker merupakan penyakit genetik. 5 dari 10 persen penderita kanker adalah karena pewarisan gen. Individu dengan riwayat keluarga memiliki resiko menderita karsinoma kolorektal 5 kali lebih tinggi dari pada individu pada kelompok usia yang sama tanpa riwayat penyakit tersebut [ CITATION Vin15 \l 1033 ].
Terdapat 2 kelompok pada individu dengan keluarga penderita karsinoma kolorektal, yaitu:
1) Individu yang memiliki riwayat keluarga dengan Hereditary Non-Polyposis Colorectal Cancer (HNPCC).
2) Individu yang didiagnosis secara klinis menderita Familial Adenomatous Polyposis (FAP) [ CITATION Vin15 \l 1033 ]
2.5.3 Patofisiologi
Keberadaan sel kanker pada seseorang tidak hanya berasal dari efek karsinogen seseorang, baik yang didapat dari luar ataupun dari dalam tubuh manusia itu sendiri. Kanker kolorektal khususnya, memiliki hubungan terhadap kondisi feses dari individu, serta riwayat penyakit yang diderita, dimana kondisi tersebut merupakan dampak dari faktor resiko yang ada pada individu seperti yang telah dijelaskan sebelumnya [ CITATION Eli07 \l 1033 ].
ganas tersebut akan menyerang dan menghancurkan sel yang normal dan meluas di jaringan sekitarnya [ CITATION Eli07 \l 1033 ].
Manusia pada dasarnya memiliki zat karsinogen atau zat pemicu kanker pada tubuh. Efek karsinogen akan semakin meningkat apabila mendapat penyebab kanker dari luar. Zat karsinogen juga berpotensi untuk menyebabkan proliferasi sel kanker. Menurut Corwin (2007), kurangnya asupan antioksidan dengan minimnya konsumsi buah dan sayuran yang mengandung antioksidan (seperti vitamin E, vitamin C, dan beta karoten) dapat mengurangi perlindungan sel terhadap efek karsinogen. Buah dan sayuran yang segar memiliki enzim aktif yang dapat memelihara dan meningkatkan pertumbuhan sel yang sehat.
Kondisi feses yang kurang baik juga dapat memicu terjadinya kanker kolon. Aktivitas atau olahraga yang kurang teratur dan terukur dapat mengakibatkan feses menjadi lebih lama berada di kolon atau rektum, terlebih jika individu melakukan diet rendah serat. Kondisi ini dapat mengakibatkan toksin yang terdapat dalam feses mencetuskan pertumbuhan sel kanker [ CITATION Eli07 \l 1033 ]. Feses yang mengandung banyak lemak juga dapat memicu sel kanker. Tingginya lemak dalam feses diakibatkan oleh konsumsi tinggi lemak seperti daging. Feses yang mengandung banyak lemak dapat mengubah flora dalam feses menjadi bakteri Clostrida & Bakteriodes yang mempunyai enzim 7-alfa dehidrosilase yang mencerna asam menjadi asam Deoxycholi dan Lithocholic (yang bersifat karsinogenik) meningkat dalam feses [ CITATION Eli07 \l 1033 ].
2.5.4 Stadium
Gambar 2.1. Stadium Kanker Kolorektal [ CITATION Ant091 \l 1033 ]
Klasifikasi karsinoma pertama kali diajukan oleh Dukes pada tahun 1930. Klasifikasi Dukes dibagi berdasarkan dalamnya infiltrasi karsinoma ke dinding usus [ CITATION RSj11 \l 1033 ].
Tabel 2.2 Klasifikasi karsinoma kolorektal (Dukes)
Dukes Dalamnya infiltrasi Prognosis hidupSetelah 5 tahun A
B C -C1 -C2 D
Terbatas di dinding usus
Menembus lapisan muskularis mukosa Metastasis kelenjar limfe
Beberapa kelenjar limfe dekat tumor primer Dalam kelenjar limfe jauh
Metastasis jauh
Tabel 2.3 Staging of Colorectal Cancer
Staging of Colorectal Cancer: Dukes’ Classification-Modified Staging System
Tumor limited to muscular mucosa and submucosa Tumor extends into mucosa
Tumor extends through entire bowel wall into serosa or pericolic fat, no nodal involvement
Positive nodes, tumor is limited to bowel wall
Positive nodes, tumor extends through entire bowell wall Advanced and metastasis to liver, lung, or bone. Another staging system, the TNM (tumor, nodal involvement, metastasis) classification, may be used to describe the anatomic extent of the primary tumor, dependingon:
. Size, invasion depth, and surface spread . Extend of nodal involvement
. Presence or absence of metastasis
The higher the score in each category, the worse the disease and prognosis
Klasifikasi Kanker Kolorektal (Dukes)[ CITATION Suz10 \l 1033 ]
Tabel 2.4 Klasifikasi karsinoma kolorektal menggunakan sistem klasifikasi TNM (tumor, nodus, metastase) menurut American Joint Committee on Cancer
Tis: Carsinoma in situ
T0: No evidence of primary
T1: Involving submokusa
T2: Involving muskularis propria
T3: Involving subserosa, non-peritoneal-ized pericolic/ perirectal tissues
T4: Other organs/ structures/ viseral peritoneum
N0: No regional lymphadenopathy
N1: 3 or fewer pericolic/ perirectal lymph nodes
N2: >3 pericolic/ perirectal lymph nodes
N3: Nodes on named vascular trunk/ aplical node(s)
M0: No distant metastase
M1: Distant metastase
2.5.5 Manifestasi Klinis
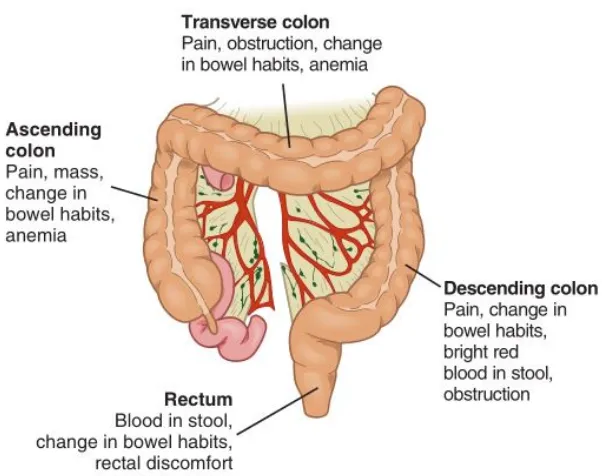
Tanda dan gejala dari kanker kolon bervariasi, tidak spesifik dan sering kali tidak didapatkan gejala dan tanda dini dari kanker kolorektal. Pada stadium awal yakni stadium 0 gejala yang dihasilkan seperti penyakit lambung biasa seperti mual, muntah, diare dan sembelit. Pada stadium 1 gejala yang muncul hampir sama dengan stadium 0 namun yang berbeda adalah penderita memiliki berat badan yang menurun secara drastis. Pada stadum 2 penderita akan merasakan sembelit, diare, mual dan muntah secara berkepanjangan, jika diraba di kolon akan terasa ada benjolan dan tinja akan bercampur dengan darah. Pada stadium 3 gejala hampir sama dengan stadium 2 ditambah penderita merasakan perut terasa kembung dan nyeri di bagian perut bawah. Pada stadium 4 gejala semakin berat, feses berwarna hitam, darah keluar bersama tinja, perut bagian bawah terasa nyeri dan perut terasa penuh. Keluhan utama pasien dengan kanker kolorektal juga berhubungan dengan besar dan lokasi dari tumor dan ada tidaknya metastasis. Gejala muncul pada kanker kolorektal yang terjadi sudah lama dan berprognosis buruk. Umumnya gejala pertama timbul karena penyulit yaitu gangguan faal usus, obstruksi, perdarahan atau akibat penyebaran [ CITATION RSj11 \l 1033 ].
penurunan berat badan dan anemia. Pada kanker di kolon kanan didapatkan masa di perut kanan bawah [ CITATION RSj11 \l 1033 ].
1. Kanker di sekum
Biasanya tanpa keluhan untuk waktu yang lama. Mungkin ada keluhan rasa tidak enak di perut kanan bawah untuk waktu yang lama. Terdapat massa di perut kanan bawah[ CITATION Vin15 \l 1033 ].
2. Kanker di kolon asendens
Biasanya mempuyai keluhan, misalnya mengeluh rasa nyeri. Mula-mula timbul sindroma dispepsi (gangguan pencernaan), rasa tidak enak pada perut kanan atas, yang kemudian disertai rasa penuh di perut, anoreksia, nausea. Kadang-kadang badan menjadi lemas. Berat badan mulai menurun dan semakin anemis yang mungkin karena adanya perdarahan. Darah biasanya bercampur dengan isi kolon[ CITATION Vin15 \l 1033 ].
3. Kanker di kolon transversum
Jarang menimbulkan keluhan , demikian pula fungsi kolon tidak terganggu, walaupun adanya melena yang periodik. Kalau ada keluhan biasanya telah mengalami metastase, misalnya metastase ke paru-paru dan hepar[ CITATION Vin15 \l 1033 ].
4. Kanker di kolon desendens
Keluhan nyeri di perut sering mendahului. Selain itu, ada perubahan kebiasaan defekasi, dengan konstipasi atau diare atau keduanya. Biasanya feses disertai darah[ CITATION Vin15 \l 1033 ].
5. Kanker di kolon sigmoid
Gejala-gejala yang sering yaitu perubahan kebiasaan defekasi, dengan konstipasi atau diare atau keduanya, dimana bentuk feses berlendir dan berdarah. Rasa nyeri timbul, sering dengan kolik terutama di abdomen kiri bawah. Sering terjadi obstruksi (penyumbatan)[ CITATION Vin15 \l 1033 ].
6. Kanker di rektum
kanker rektum. Kadang-kadang timbul tenesmi (keinginan defekasi disertai rasa sakit) dan bahkan sering merupakan gejala utama[ CITATION Vin15 \l 1033 ].
Gambar 2.2. Tanda dan Gejala Kanker Kolorektal Berdasarkan Lokasi Kanker [ CITATION Suz10 \l 1033 ]
2.5.7 Komplikasi
Komplikasi dari kanker kolorektal, diantaranya [ CITATION Suz10 \l 1033 ] :
1. Pertumbuhan tumor dapat menyebabkan obstruksi usus parsial atau lengkap.
2. Metastase ke organ sekitar, melalui hematogen, limfogen dan penyebaran langsung.
3. Pertumbuhan dan ulserasi dapat juga menyerang pembuluh darah sekitar kolon yang menyebabkan hemorragi.
2.5.9 Pemeriksaan
2.5.9.1 Pemeriksaan Fisik
Pemeriksaan fisik yang dapat dilakukan meliputi pemeriksaan abdomen daan colok dubur.
1. Pemeriksaan abdomen
Pemeriksaan abdomen dapat dilakukan dengan palpasi abdomen (tumor kecil atau tahap dini akan sulit teraba). Palpasi rektum atau vagina dilakukan pada pasien dengan perdarahan ataupun dengan simtom lainnya [ CITATION Ant091 \l 1033 ].
Palpasi abdomen dapat juga untuk memeriksa adanya manifestasi klinis konstipasi, distensi dan nyeri tekan abdominal. Pada tingkat pertumbuhan lanjut, palpasi dinding abdomen kadang-kadangteraba massa di daerah kolon kanan dan kiri. Palpasi rektum merupakan sarana diagnostik sederhana namun mempunyai nilai tinggi dalam diagnosis kanker di rektum dimana sekitar 50% kanker ditemukan dengan ujung jari[ CITATION Ant091 \l 1033 ].
2. Pemeriksaan colok dubur
Pemeriksaan colok dubur merupakan keharusan dan dapat disusul dengan pemeriksaan rektosigmoidoskopi [ CITATION RSj11 \l 1033 ]. Pemeriksaan colok dubur dilakukan untuk mengetahui langsung adanya massa pada rektum. Pemeriksaan ini biasanya akan terasa nyeri pada pasien, oleh karena itu pada saat pemeriksaan baiknya disertai dengan teknik relaksasi napas dalam pada pasien[ CITATION Ant091 \l 1033 ].
Pada pemeriksaan colok dubur ini yang harus dinilai adalah :
a. Keadaan tumor : ekstensi lesi pada dinding rektum serta le tak bagian terendah terhadap cincin anorektal, serviks uteri, bagian atas kelenjar prostat atau ujung os. coccygis[ CITATION Ant091 \l 1033 ].
dalam yang sudah mengalami ulserasi umumnya terjadi perlekatan dan fiksasi pada struktur ekstra-rektal [ CITATION Ant091 \l 1033 ]. Ekstensi penjalaran yang diukur dari besar ukuran tumor dan karakteristik pertumbuhan primer dan sebagian lagi dari mobilitas atau fiksasi lesi [ CITATION Ant091 \l 1033 ]
2.5.9.2 Pemeriksaan Diagnostik
Terdapat beberapa macam pemeriksaan penunjang yang terbukti efektif untuk diagnosis karsinoma kolorektal, yaitu endoskopi, CT Scan, MRI (Magnetic Resonance Imaging), barium enema, dan CEA (Carsinoma Embriogenic Antigen). (Komite Penanggulangan Kanker Nasional, 2015)
1. Endoskopi
Endoskopi merupakan prosedur diagnostik utama dan dapat dilakukan dengan sigmoidoskopi (>35% tumor terletak di rektosigmoid) atau dengan kolonoskopi total. Kolonoskopi memberikan keuntungan sebagai berikut:
Tingkat sensitivitas di dalam mendiagnosis adenokarsinoma atau
polip kolorektal adalah 95%
Kolonoskopi berfungsi sebagai alat diagnostik (biopsi) dan terapi
(polipektomi)
Kolonoskopi dapat mengidentifikasi dan melakukan reseksi
synchronous polyp
Tidak ada paparan radiasi.
Kelemahan kolonoskopi adalah:
Pada 5 – 30 % pemeriksaan tidak dapat mencapai sekum
Sedasi intravena selalu diperlukan
Lokalisasi tumor dapat tidak akurat
Tingkat mortalitas adalah 1: 5000 kolonoskopi.
2. Enema barium dengan kontras ganda
Sensitivitasnya untuk mendiagnosis KKR: 65-95%
Aman
Tingkat keberhasilan prosedur sangat tinggi
Tidak memerlukan sedasi
Telah tersedia di hampir seluruh rumah sakit.
Kelemahan pemeriksaan enema barium: Lesi T1 sering tak terdeteksi.
Rendahnya akurasi untuk mendiagnosis lesi di rekto-sigmoid
dengan divertikulosis dan di sekum.
Rendahnya akurasi untuk mendiagnosis lesi tipe datar.
Rendahnya sensitivitas (70-95 %) untuk mendiagnosis polip < 1
cm
Ada paparan radiasi
3. CT colonography (Pneumocolon CT)
Pemeriksaan CT kolonografi dipengaruhi oleh spesifikasi alat CT scan dan software yang tersedia serta memerlukan protokol pemeriksaan khusus. Modalitas CT yang dapat melakukan CT kolonografi dengan baik adalah modalitas CT scan yang memiliki kemampuan
rekonstruksi multiplanar dan 3D volume rendering. Kolonoskopi virtual juga memerlukan software khusus. Keunggulan CT kolonografi adalah:
Dapat digunakan sebagai skrining setiap 5 tahun sekali (
level of
evidence 1C, sensitivitas tinggi di dalam mendiagnosis KKR) Toleransi pasien baik,
Dapat memberikan informasi keadaan di luar kolon, termasuk
untuk menentukan stadium melalui penilaian invasi lokal, metastasis hepar, dan kelenjar getah bening.
Sedangkan kelemahannya adalah:
Tidak dapat mendiagnosis polip < 10 mm
Memerlukan radiasi yang lebih tinggi
Tidak dapat menetapkan adanya metastasis pada kelenjar getah
Jumlah spesialis radiologi yang berkompeten masih terbatas
Modalitas CT scan dengan perangkat lunak yang mumpuni masih
terbatas
Jika persiapan pasien kurang baik, maka hasilnya sulit
diinterpretasi
Permintaan CT scan abdomen dengan diagnosis klinis yang belum
terarah ke keganasan kolorektal akan membuat protokol CT scan abdomen tidak dikhususkan pada CT colonography
Tabel 2.5 Diagnosis pasti karsinoma kolorektal
Cara pemeriksaan Persentase (Sumber: Sjamsuhidayat & Win de Jong, 2011)
2.5.10 Prognosis
Skrining karsinoma kolorektal memegang peranan yang sangat penting. Pengalaman di berbagai negara memperlihatkan bahwa skrining yang adekuat terbukti menurunkan angka kematian akibat dari karsinoma kolorektal, Karena dengan program skrining yang baik akan lebih banyak ditemukan kasus dini sehingga terapi dapat secara kuratif. Terapi bedah paling efektif bila dilakukan pada penyakit yang masih terlokalisasi. Bila sudah terjadi metastasis, prognosis menjadi buruk dan angka survival menurun drastis.
Secara keseluruhan 5-year survival rates untuk kanker kolorektal menurut American Cancer Society (2009) adalah sebagai berikut:
Stadium I : 79%
Stadium II : 73%
Stadium IIIB : 15%
Stadium IV : 5%
50% dari seluruh pasien mengalami kekambuhan yang dapat berupa kekambuhan lokal, jauh maupun keduanya. Kekambuhan lokal lebih sering terjadi. Penyakit kambuh pada 5-30% pasien, biasanya pada 2 tahun pertama setelah operasi.
2.5.11 Penatalaksanaan
Penatalakasanaan pada pasien dengan kanker kolorektal meliputi penatalaksanaan medis, bedah dan keperawatan [ CITATION Suz10 \l 1033 ]. 1. Penatalaksanaan medis
a. Kemoterapi
Kemoterapi merupakan terapi modalitas untuk mengeliminasi sel kanker. Idealnya, agen kemoterapi akan menyerang dan menghentikan pertumbuhan sel tumor, namun pada kenyataannya sel yang sehat juga ikut dimatikan. Efek ini akhirnya menimbulkan rasa mual, muntah dan rambut rontok [ CITATION Ant091 \l 1033 ].
b. Terapi radiasi.
Terapi medis yang kedua yaitu terapi radiasi. Terapi radiasi menggunakan radiasi terionisasi seperti sinar-X atau gamma (). Terapi radiasi memiliki tingkat penyembuhan yang tinggi untuk kasus kanker. Sinar radiasi yang dikirimkan akan diabsorbsi oleh sel, sehingga akan terjadi kehancuran pada mutasi DNA. Dosis dari radiasi biasanya dihitung dengan jumlah energi yang diserap per unit massa dangan standar unit atau satuan gray (Gy), atau satu joule per kilogram[ CITATION Yaw08 \l 1033 ].
OH-dan atom hidrogen menjadi kelebihan elektron (H+). Ion ini bersifat tidak stabil dan berubah menjadi H radikal dan OH radikal. Ion-ion radikal ini bersifat menyebabkan kerusakan pada inti sel yang berujung pada kematian sel[ CITATION Vin15 \l 1033 ].
2. Penatalaksanaan bedah
Penatalaksanaan bedah terhadap pasien kanker kolorektal meliputi reseksi segmental dan pembuatan kolostomi.
a.
Reseksi segmentalGambar2.3. Reseksi Pembedahan [ CITATION Vin15 \l 1033 ]
b.
KolostomiGambar 2.4. Kolostomi [ CITATION Vin15 \l 1033 ] 2.5.12 Asuhan Keperawatan Kanker Kolorektal
Pengkajian 1. Identitas
Nama klien, umur, jenis kelamin, agama, pendidikan, pekerjaan, alamat, tanggal masuk rumah sakit, nomor register, tanggal pengkajian dan diagnosa medis.
2. Keluhan utama
Nyeri pada daerah abdomen atau rektal, kesulitan dalam melakukan buang air besar dan perdarahan pada anus.
3. Riwayat penyakit sekarang
nyeri, seberapa sering nyeri muncul. Dan apa yang dilakukan klien saat terjadi nyeri. Sampai akhirnya klien dibawa ke rumah sakit untuk di berikan perawatan lebih lanjut.
4. Riwayat penyakit dahulu
Apakah klien pernah mengalami nyeri pada abdomen sebelumnya atau penyakit yang berhubungan dengan penyakitnya (missal : Ca kolorektal, peritonitis, atau penyakit usus lainnya.
5. Riwayat penyakit keluarga
Faktor predisposisi Ca kolorektal dengan riwayat familier, terutama pada orang tua atau saudara kandung yang memiliki riwayat Ca kolorektal.
6. Pengkajian psikososial
Klien mengalami kecemasan berat setelah mengetahui kondisi penyakitnya. Pengkajian pengetahuan pasien tentang program pengobatan kanker meliputi radiasi, kemoterapi, dan pembedahan memberikan manifestasi klinik merencanakan tindakan yang sesuai dengan kondisi individu.
Pemeriksaan Fisik (Review of System) 1. B1 (Breathing)
Bentuk dada simetris, taktil fremitus kanan-kiri sama, suara nafas vesikuler, RR 16-20 kali/menit, tidak ada pernapasan cuping hidung, tidak ada penggunaan otot pernapasanz tambahan.
2. B2 (Blood)
Tekanan darah 120/80 mmHg, Nadi 60-80 kali/menit, nadi teraba kuat, akral teraba hangat, CRT <2 detik.
3. B3 (Brain)
Kesadaran composmentis dengan GCS 15, E= 4 V= 5 M= 6, reaksi pupil isokor 3/2 ( kanan ),3/ 2 ( kiri ), reflek cahaya + / + 4. B4 (Bladder)
5. B5 (Bowel)
Bentuk perut agak cembung, peristaltik permenit, terdapat konstipasi atau diare, bunyi redup atau sonor, dulnes, adanya nyeri tekan atau tidak.
6. B6 (Bone)
Ekstremitas atas : Kekuatan otot ka/ki : 6/6, ROM ka/ki : aktif/aktif Ekstremitas bawah : kekuatan otot ka/ki: 6/6, ROM ka/ki : aktif/aktif
Diagnosa Keperawatan
1. Konstipasi berhubungan dengan penurunan asupan cairan dan serat, kelemahan otot abdomen sekunder akibat Ca Colorectal.
2. Diare berhubungan dengan proses penyakit. 3. Nyeri akut berhubungan dengan proses penyakit.
4. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan dengan mual/muntah.
5. Ansietas berhubungan dengan proses penyakit
Intervensi Keperawatan
1. Konstipasi berhubungan dengan penurunan asupan cairan dan serat, kelemahan otot abdomen sekunder akibat Ca Kolorektal.
NOC:
a. Bowel elimination b. Hydration
Kriteria hasil:
a. Mempertahankan bentuk feses lunak setiap 1-3 hari b. Bebas dari ketidaknyamanan dan konstripasi
c. Mengidentifikasi indikator untuk mencegah konstipasi d. Feses lunak dan berbentuk
NIC:
a. Observasi warna dan konsistensi feses, frekuensi, keluarnya flatus, bising usus dan nyeri terkan abdomen
b. Pantau tanda gejala rupture usus dan/atau peritonitis. c. Observasi faktor penyebab konstipasi.
d. Ajarkan klien dalam bantuan eleminasi defekasi.
e. Anjurkan klien untuk menghindari mengejan selama defekasi.
f. Observasi bising usus dan peristaltic perut klien
g. Konsultasikan pada ahli gizi untuk meningkatkan serat dan cairan dalam diet.
h. Konsultasikan dengan dokter untuk memberikan bantuan eleminasi, seperti : diet, pelembut feses, enema dan laksatif.
2. Nyeri Akut berhubungan dengan proses penyakit NOC:
a. Pain level b. Pain control c. Comfort level Kriteria hasil:
a. Mampu mengontrol nyeri (tahu penyebab nyeri, mampu menggunakan tehnik nonfarmakologi untuk mengurangi nyeri, mencari bantuan)
b. Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen nyeri
c. Mampu mengenali nyeri (skala, intensitas, frekuensi dan tanda nyeri)
d. Menyatakan rasa nyaman setelah nyeri berkurang e. Tanda vital dalam rentang normal
f. Tidak mengalami gangguan tidur
NIC:
a. Lakukan pengkajian nyeri secara komprehensif termasuk lokasi, karakteristik, durasi, frekuensi, kualitas dan faktor presipitasi
b. Observasi reaksi nonverbal dari ketidaknyamanan
c. Bantu pasien dan keluarga untuk mencari dan menemukan dukungan
d. Kontrol lingkungan yang dapat mempengaruhi nyeri seperti suhu ruangan, pencahayaan dan kebisingan
e. Kurangi faktor presipitasi nyeri
f. Kaji tipe dan sumber nyeri untuk menentukan intervensi g. Ajarkan tentang teknik non farmakologi: napas dala,
relaksasi, distraksi, kompres hangat/ dingin
h. Berikan analgetik untuk mengurangi nyeri: ……... i. Tingkatkan istirahat
j. Berikan informasi tentang nyeri seperti penyebab nyeri, berapa lama nyeri akan berkurang dan antisipasi ketidaknyamanan dari prosedur
k. Monitor vital sign sebelum dan sesudah pemberian analgesik pertama kali
3. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan dengan mual/muntah.
NOC:
a. Nutritional status: Adequacy of nutrient b. Nutritional Status : food and Fluid Intake c. Weight Control
Kriteria hasil:
a. Adanya peningkatan berat badan sesuai dengan tujuan b. Berat badan ideal sesuai dengan tinggi badan
e. Menunjukkan peningkatan pengecapan dari menelan f. Tidak terjadi penurunan berat badan yang berarti
NIC:
Nutrition management
a. Observasi sejauh mana ketidakadekuatan nutrisi klien
b. Perkirakan/hitung pemasukan kalori, jaga komentar tentang nafsu makan sampai minimal.
c. Timbang berat badan sesuai indikasi. d. Anjurkan makan sedikit tapi sering. e. Anjurkan kebersihan oral sebelum makan.
f. Konsultasi tentang kesukaan/ketidaksukaan klien yang menyebabkan distres.
g. Kolaborasi ahli gizi pemberian makanan yang bervariasi. h. Kolaborasi dengan dokter dalam pemberian suplemen dan
obat-obatan, serta kebutuhan nutrisi parenteral dan pemasang pipa lambung.
4. Ansietas berhubungan dengan proses penyakit NOC:
a. Ansxiety self control b. Anxiety level
c. Coping Kriteria hasil:
a. Klien mampu mengidentifikasi dan mengungkapkan gejala cemas
b. Mengidentifikasi, mengungkapkan dan menunjukkan tehnik untuk mengontol cemas
c. Vital sign dalam batas normal
d. Postur tubuh, ekspresi wajah, bahasa tubuh dan tingkat aktivitas menunjukkan berkurangnya kecemasan
Anxiety reduction
1. Monitor tingkat ansietas klien
2. Berikan edukasi mengenai penyakit yang diderita. 3. Komunikasi terapeutik
4. Singkirkan stimulasi yang berlebihan (misal : tempatkan klien di ruangan yang lebih tenang)
5. Berikan latihan relaksasi, imajinasi terbimbing.
2.6 Burst Abdomen 2.6.1 Definisi
Wound Dehiscence atau Burst Abdomen merupakan komplikasi serius post operasiyang berhubungan dengan meningkatnya angka morbiditas dan mortalitas. Hal ini berdampak pada biaya perawatan kesehatan pasien dan rumah sakit. (Wael Lotfy, 2009)
Burst abdomen merupakan komplikasi post operasi yang berat yang dialami oleh ahli bedah dan ginekologis yang melakukan tindakan pembedahan. Frekuensi yang dapat digambarkan oleh data internasional berkisar dari 0.4% - 3.5% dan diasosiasikan dengan meningkat angka kematian pasien mencapai 45%. (Anil Haripriya, 2015).
Abdominal wound dehiscence merupakan salah satu komplikasi paling penting yang dialami ahli bedah. Hal ini terjadi pemisahan lapisan fasial baik secara sebagian maupun penuh. Hal ini juga digambarkan sebagai fasial dehiscence, eventerasi (usus menonjol kedepan dari dalam abdomen) post operasi, gangguan luka abdomen, broken-down wound abdomen, dan burst abdomen.. (Murali Krishna, Kumar, & Prasad, 2016)
2.6.2 Etiologi dan Faktor Risiko
Terjadinya burst abdomen dipengaruhi oleh banyak faktor. Faktor risiko akan dibedakan menjadi tiga bagian yaitu faktor pre-operative, operative, dan post-operative
a. Pre Operasi 1. Jenis kelamin
Kejadian pada pria dan wanita didapatkan perbedaan yang sedikit meningkat pada pria yang mana berbanding 3:1. (Gabrielle H. van Ramshorst, Jeroen Nieuwenhuizen, Wim C. J. Hop, Pauline Arends & Lange, Johannes Jeekel, 2010)
2. Umur
Kejadian burst abdomen meningkat dengan bertambahnya umur. Burst abdomen pada pasien yang berumur ,45 tahun sebesar 1.3%, sedangkan pada pasien >45 tahun sebesar 5.4% (Schwartz et al,Principles Of Surgery). Burst abdomen sering terjadi pada usia >60 tahun. Hal ini dikarenakan sejalan dengan bertambahnya umur, organ, dan jaringan tubuh mengalami proses degenerasi dan otot dinding melemah.(Wael Lotfy, 2009)
3. Anemia
Hemoglobin menyumbang oksigen untuk regenerasi jaringan granulasi dan penurunan tingkat hemoglobin mempengaruhi penyembuhan luka.(Anil Haripriya, 2015)
4. Hippoproteinemia
Hipoproteinemia adalah salah satu faktor yang penting dalam penundaan penyembuhan, seseorang yang memiliki tingkat protein serum dibawah 6g/dl memiliki risiko burst abdomen.(G Parmar, A Gohil, 2008)
5. Defisiensi vitamin C
van Ramshorst, Jeroen Nieuwenhuizen, Wim C. J. Hop, Pauline Arends & Lange, Johannes Jeekel, 2010)
6. Kortikosteroid
Steroid memiliki peranan dalam menghambat proses inflamasi, fungsi makrofag, proliferasi kapiler, dan fibroblast. Selain itu kortikosteroid juga dapat menurunkan sistem imun.(Gabrielle H. van Ramshorst, Jeroen Nieuwenhuizen, Wim C. J. Hop, Pauline Arends & Lange, Johannes Jeekel, 2010)
7. Merokok
Kebiasaan merokok sejak muda menyebabkan batuk-batuk yang persisten, batuk yang kuat dapat menyebabkan peningkatan tekanan intra abdomen.(Gabrielle H. van Ramshorst, Jeroen Nieuwenhuizen, Wim C. J. Hop, Pauline Arends & Lange, Johannes Jeekel, 2010)
8. Hypoalbuminanemia (serum albumin <3 mg%)
Keadaan hipoalbuminemia ini akan mengurangi sintesa komponen sulfas mukopolisarida dan kolagen yang merupakan bahan dasar penyembuhan luka. Defisiensi tersebut akan mempengaruhi proses fibroblasi dan kolagenisasi yang merupakan proses awal penyembuhan luka.(Gabrielle H. van Ramshorst, Jeroen Nieuwenhuizen, Wim C. J. Hop, Pauline Arends & Lange, Johannes Jeekel, 2010)
9. Operasi yang bersifat emergensi
Beberapa penelitian menunjukkan adanya hubungan dengan terjadinya burst abdomen. Hal ini mungkin lebih disebabkan karena keadaan hemodinamik pasien yang tidak stabil dibandingkan dengan persiapan operasi yang terencana.(Gabrielle H. van Ramshorst, Jeroen Nieuwenhuizen, Wim C. J. Hop, Pauline Arends & Lange, Johannes Jeekel, 2010)
10. Diabetes (GDP>140 mg/dl atau GDA>200 mg/dl)
berpengaruh pada daya tahan tubuh sehingga akan mengganggu proses penyembuhan luka operasi.(Anil Haripriya, 2015)
b. Operasi
Pada saat operasi meliputi tipe insisi, teknik Penutupan luka, bahan benang dan teknik jahitan. (Gabrielle H. van Ramshorst, Jeroen Nieuwenhuizen, Wim C. J. Hop, Pauline Arends & Lange, Johannes Jeekel, 2010)
c. Post Operasi
Pada faktor post operasi banyak dipengaruhi oleh peningkatan tekanan intra abdomen yang dipicu oleh batuk, muntah, retensi urin. Selain itu intra abdominal sepsis, infeksi luka, rterapi radiasi, dan terapi anti neo-plastik.
2.6.3 Manifestasi Klinis
Ada beberapa manifestasi klinis (Anil Haripriya, 2015; Gabrielle H. van Ramshorst, Jeroen Nieuwenhuizen, Wim C. J. Hop, Pauline Arends & Lange, Johannes Jeekel, 2010; Tita Puspita Ningrum, 2016) meliputi
1. Nyeri yang sangat bahkan sampai meledak-ledak
2. Luka yang dehiscence yang ditunjukkan pada 7-14 hari setelah operasi 3. Batuk yang berat disertai muntah-muntah
4. Adanya serosa kekuning- kuningan yang keluar dari luka
5. Perut yang distended (membesar dan tegang) yang menandai adanya infeksi di daerah tersebut
6. Keluar cairan merah pada bekas jahitan atau bahkan keluar nanah 7. Luka jahitan menjadi lembek dan merah (hiperemi)
8. Keadaan umum pasien juga menurun ditandai dengan wajah tampak anemis dan pasien tampak sangat kesakitan
2.6.4 Patofisiologi
Pada faktor pre operasi seperti merokok hal ini akan menyebabkan batuk, pada klien yang akan dilakukan tindakan operasi batuk dapat meningkatkan tekanan intra abdomen dan dapat membuat luka operasi menjadi banyak pergerakan sehingga proses penyembuhan luka menjadi lama.(Abbas & Hill, 2009) Selain itu pada kondisi pasien yang mengalami anemia terjadi penurunan kadar Hemoglobin dalam darah, hal ini menyebabkan suplai oksigen ke jaringan menurun sehingga memperlambat proses penyembuhan luka sehingga menyebabkan burst abdomen.
Pada faktor operasi hal-hal yang dapat mempengaruhi terjadinya busrt abdomen meliputi tipe insisi, tipe penjahitan, dan bahan benangnya. Pada tipe insisi garis tengah (midline) pada titik tengah dapat menjadi penyebab terbukanya luka insisi. Selain itu teknik penjahitan yang kurang rapi dan terlalu longgar dapat menjadi penyebab terbukanya luka jahitan.
Pada faktor post-operasi hal- hal yang dapat mempengaruhi burst abdomen meliputi batuk, muntah, retensi urin serta intra abdominal sepsis. Batuk, muntah serta retensi urin dapat memicu burst abdomen karena saat batuk maupun muntah, hal ini dapat meningkatkan tekanan intra abdominal. (Khan, Verma, Ahmad, & Ahmad, 2010)
2.6.5 Pemeriksaan Diagnostik
1. Sinar X Abdomen
Sinar X abdomen menunjukkan abnormalnya tinggi kadar gas dalam usus atau obstruksi usus.(G Parmar, A Gohil, 2008)
2. Laboratorium
Pemeriksaan ini dilakukan untuk mengetahui resiko yang dapat memperparah penyakit. Pemeriksaan laboratorium ini meliputi pemeriksaan darah lengkap dan kimia darah.(Indrawaty, Sosialine, Umar, Pahlemy, & Andrajati, 2011)
3. CT scan atau MRI
4. Tes BGA
Hemoglobin, serum protein, gula darah, serum kreatinin, dan urea. Hitung darah lengkap dan serum elekrolit dapat menunjukkan hemokonsentrasi (peningkatan hematokrit), peningkatan sel darah putuh, dan ketidakseimbangan elektrolit.(Indrawaty et al., 2011)
2.6.6 Komplikasi
1. Perdarahan di sekitar daerah jahitan
2. Peritonitis (infeksi ke seluruh dinding usus)
Peritonitis adalah peradangan yang biasanya disebabkan oleh infeksi pada selaput rongga perut (peritoneum). Peritoneum adalah selaput tipis dan jernih yang membungkus organ perut dan dinding perut sebelah dalam. Cedera pada kandung empedu, ureter,kandung kemih atau usus selama pembedahan dapat memindahkan bakteri ke dalam perut. Kebocoran juga dapat terjadi selama pembedahan untuk menyambungkan bagian usus.(G Parmar, A Gohil, 2008)
3. Infeksi luka bedah
Infeksi Luka Operasi ( ILO )/Infeksi Tempat Pembedahan (ITP)/Surgical Site Infection (SSI) adalah infeksi pada luka operasi atau organ/ruang yang terjadi dalam 30 hari paska operasi atau dalam kurun 1 tahun apabila terdapat implant. Sumber bakteri pada ILO dapat berasal dari pasien, dokter dan tim, lingkungan, dan termasuk juga instrumentasi.(Anil Haripriya, 2015)
Menurut The National Nosocomial Surveillence Infection (NNSI) (Goyal, Sandhu, Kumar, Kosey, & Mehra, 2015), kriteria jenis-jenis SSI ada tiga sebagai berikut :
a. Superficial Incision SSI ( ITP Superfisial )
Merupakan infeksi yang terjadi pada kurun waktu 30 hari pasca operasi dan infeksi tersebut hanya melibatkan kulit dan jaringan subkutan pada tempat insisi dengan setidaknya ditemukan salah satu tanda sebagai berikut :
2. Ditemukan kuman dari cairan atau tanda dari jaringan superfisial. 3. Terdapat minimal satu dari tanda-tanda inflammasi
4. Dinyatakan oleh ahli bedah atau dokter yang merawat. b. Deep Insicional SSI ( ITP Dalam )
Merupakan infeksi yang terjadi dalam kurun waktu 30 hari pasca operasi jika tidak menggunakan implan atau dalam kurun waktu 1 tahun jika terdapat implan dan infeksi tersebut memang tampak berhubungan dengan operasi dan melibatkan jaringan yang lebih dalam ( contoh, jaringan otot atau fasia )pada tempat insisi dengan setidaknya terdapat salah satu tanda :
1) Keluar cairan purulen dari tempat insisi.
2) Dehidensi dari fasia atau dibebaskan oleh ahli bedah karena ada tanda inflammasi.
3) Ditemukannya adanya abses pada reoperasi, PA atau radiologis. 4) Dinyatakan infeksi oleh ahli bedah atau dokter yang merawat. c. Organ/ Space SSI ( ITP organ dalam )
Merupakan infeksi yang terjadi dalam kurun waktu 30 hari paska operasi jika tidak menggunakan implan atau dalam kurun waktu 1 tahun jika terdapat implan dan infeksi tersebut memang tampak berhubungan dengan operasi dan melibatkan suatu bagian anotomi tertentu (contoh, organ atau ruang) pada tempat insisi yang dibuka atau dimanipulasi pada saat operasi dengan setidaknya terdapat salah satu tanda :
1) Keluar cairan purulen dari drain organ dalam 2) Didapat isolasi bakteri dari organ dalam 3) Ditemukan abses
4) Dinyatakan infeksi oleh ahli bedah atau dokter. 4. Hematoma
Hematoma pada luka biasanya disertai dengan adanya rasa nyeri, tekanan dan pembengkakan disekitar luka.
5. Seroma
Seroma adalah pengumpulan limfe yang disebabkan oleh robeknya pembuluh limfe saat operasi. Pembuluh limfe akan membengkak disertai dengan rasa nyeri. Seroma pada luka dapat diatasi dengan melakukan aspirasi dengan jarum, setelah diyakini tidak ada tanda peradangan. 6. Dehisensi luka operasi
2.6.9 Prognosis
Menurut Murali et al. (2016) dalam Jurnal of Dental dan Medical Sciences bahwa insiden rata-rata pada literature mencapai 0.4% – 3,5%. Apabila terpisahnya jahitan luka pada abdomen secara partial atau komplit salah satu atau seluruh lapisan dinding abdomen pada luka post operatif tidak segera ditangani maka pasien tersebut memiliki kemungkinan mortalitas 45%.
2.6.10 Penatalaksanaan
Pada burst abdomen, teknik jahitan ulangan tidak seluruhnya dilakukan. Dalam perencanaan jahitan ulangan perlu dilakukan pemeriksaan yang baik seperti laboratorium lengkap dan foto thoraks. Penatalaksanaan penderita dengan luka operasi terbuka tergantung pada keadaan umum penderita yang mana dibedakan atas penanganan operatif dan nonoperatif.(Gabrielle H. van Ramshorst, Jeroen Nieuwenhuizen, Wim C. J. Hop, Pauline Arends & Lange, Johannes Jeekel, 2010; Yao, Bae, & Yew, 2013)
1. Penatalaksanaan Operatif
Tindakan awal yang dilakukan adalah eksplorasi melalui luka jahitan secara hati-hati dan memperlebar sayatan jahitan kemudian mengidentifikasi sumber terjadinya burst abdomen. Tindakan eksplorasi dilakukan dalam 48-72 jam sejak diagnosis burst abdomen ditegakkan. Teknik yang sering digunakan adalah dengan melepas jahitan lama dan menjahit kembali lukaoperasi dengan cara satu lapisan sekaligus. Penjahitan ulang luka operasi dilakukan secara dalam, yaitu dengan menjahit seluruh lapisan abdomen menjadi satu lapis. Pastikan mengambil jaringan cukup dalam dan hindari tekanan berlebihan pada luka dan tutup kulit secara erat. Jika terdapat tanda-tanda sepsis akibat luka, buka kembali jahitan luka operasi dan lakukan perawatan luka operasi secara terbuka dan pastikan kelembaban jaringan terjaga.
2. Penatalaksanaan Non-operatif
dipertimbangkan untuk mengurangi perburukan luka operasi terbuka, namun jika keadaan umum penderita membaik, dapat dilakukan operasi ulang secara elektif. Jika pasien datang dengan burst abdomen dan ada eviserasi:
a. Inform Consent
d. Puasa dilakukan 4 jam sebelum pembedahaan, pemasangan NGT dekompresi. e. Pasang infus, bericairan standard N4 dengan tetesan sesuai kebutuhan.
f. Antibiotik pra bedah diberikan secara rutin.
g. Dilakukan rawat luka pada abdomen dengan teknik steril selama dua hari sekali.
h. Perlu diperhatikan juga tentang nutrisi pasien. Pemberian nutrisi tinggi protein dan serat pada pasien dengan burst abdomen membantu penyembuhan dan fungsi saluran cerna pasien.
Prinsip pemilihan benang untuk penjahitan ulang luka operasi terbuka adalah benang monofilament nonabsorbable yang besar. Penjahitan dengan teknik terputus sekurangnya 3 cm dari tepi luka dan jarak maksimal antara jahitan 3 cm, baik pada jahitan dalam ataupun pada kulit. Jaringan penguat dengan karet atau tabung plastik lunak (5-6 cm) dapat dipertimbangkan guna mengurangi erosi pada kulit. Jangan mengikat terlalu erat. Jahitan penguat luar diangkat setidaknya setelah 3 minggu.
Penumpukan Jahitan
Ada beberapa teknik penumpukan jahitan, tetapi pada prinsipnya adalah : a. Memakai jahitan luka yang padat dan tidak menyerap
c. Luas potongan paling tidak 3 cm dari tepi luka dan interval stik jahitan3 cm atau kurang
d. Salah satu dari eksternal (menggabungkan semua lapisan peritonium melewati kulit) atau (semua lapisan kecuali kulit) mungkin di gunakan
e. Penumpukan jahitan luka internal dapat menghindari pembentukanbekas luka yang tidak sedap dipandang akan tetapi luka itu tidak dapat dipindahkan pada waktu berikutnya (meningkatkan resiko infeksi)
f. Jangan mengikat terlalu kuat
Pada sebagian kecil pasien bisa mendapatkan penatalaksanaannya yang tepat. Teknik yang tidak aman terkadang tidak mungkin untuk menutup dinding perut dengan baik. Beberapa kondisi yang mungkin bisa menjadi faktor pada dinding perut yang tidak bisa menutup dengan baik adalah :
a. Trauma abdomen mayor b. Sepsis abdomen yang kasar c. Retro peritoneal hematom
d. Kehilangan jaringan pada dinding perut
Untuk mengatasi keluhan setelah operasi merasakan bagian yang dioperasi seperti tertarik dan nyeri, kini tersedia jala sintesis yang dikenal dengan “mesh”. Penutupan “mesh” pada insisi abdomen biasanya menujukkan :
a. Kerusakannya adalah penutupan dari satu atau dua lapisan pada lubang
b. Lubang adalah jahitan luka pada tempat dari jahitan luka yang menembus lapisan tebal dinding abdomen
c. Perubahan balutan dan granulasi bentuk jaringan berikutnya, akhirnya berpengaruh pada permukan yang bisa di bungkus dengan pemindahan robekan kulit.
2.6.11 Asuhan Keperawatan Burst Abdomen 1. Pengkajian
a. Identitas klien
Nama, umur, jenis kelamin, agama, pendidikan, pekerjaan, alamat, tanggal dan alasan MRS.
b. Keluhan utama
Keluhan yang sering muncul pada pasien burst abdomen adalah nyeri pada daerah sekitar luka operasi di perut akibat membukanya luka bekas operasi atau akibat perut distended dikarenakan adanya infeksi
c. Riwayat Penyakit sekarang
d. Riwayat Penyakit dahulu
Perlu dikaji apakah pasien mempunyai riwayat penyakit yang berhubungan dengan burst abdomen. Seperti anemia, DM, hipoproteinemia, defesiensi vitamin C, hipoalbumin, dan lain-lain.
e. Riwayat penyakit keluarga
Perlu dikaji apakah dalam keluarga ada yang memiliki gejala penyakit yang sama seperti pasien.
f. Pola Kebiasaan:
1) Pola Nutrisi : biasanya nafsu makan pasien menurun karena rasa nyaman saat makan terganggu akibat nyeri yang dirasakan, serta status nutrisi jelek.
2) Pola Tidur/ Istirahat : pasien tidak dapat tidur nyenyak akibat nyeri yang dirasakan.
3) Pola aktivitas : aktivitas pasien dan pergerakan pasien burst abdomen terbatas.
4) Pola eliminasi : biasanya tidak ditemukan gangguan eliminasi pada pasien burst abdomen.
5) Pola koping : koping individu maupun keluarga dalam mengatasi burst abdomen
6) Konsep diri : keadaan psikososial pasien terhadap burst abdomen yang dialaminya seperti ansietas akibat kurang pengetahuan terhadap proses penyakit
g. Pemeriksaan Fisik 1) B1 (Breath) :
Terdapat RR yang meningkat 2) B2 (Blood) :
Jika terjadi pendarahan bisa timbul tekanan darah menurun, nadi meningkat namun lemah, akral teraba basah, pucat dan dingin serta takikardia.
Nafsu makan turun, BB turun, pasien lemah, bibir kering. Dilanjutkan dengan memeriksa bagian perut dimulai dengan :
- Inspeksi : adakah pembesaran abdomen, peregangan atau tonjolan dan apakah ada distensi abdomen. Pada pasien hipertermi luka post operasi biasanya sedikit bengkak an terdapat rembesan darah.
- Palpasi : pada permukaan perut untuk menilai kekuatan otot-otot perut, nyeri 2 cm pada sekitar luka
- Perkusi : normal atau tidak normal - Auskultasi : bising usus normal
6) B6 (Bone) :
Lemah, turgor jelek h. Pemeriksaan Penunjang
Laboratorium (Hematologi) :
1. Hemoglobin< dari 13-18 gr / dl ( turun ) 2. Leukosit> 3,8 – 10,6 ribu mm3 (meningkat ) 3. Hematokrit< dari 40-52%
4. Trombosit normal 150 – 440 ribu mm3 5. Albumin normal dewasa (3,5-5,0) g/dl 2. Diagnosa Keperawatan
1. Nyeri akut (00132) berhubungan dengan agen cidera fisik 2. Ketidakefektifan pola napas (00032) berhubungan dengan nyeri
3. Hyperthermia (00007) berhubungan dengan adanya peningkatan laju metabolisme akibat respon inflamasi
4. Ketidakseimbangan nutrisi : kurang dari kebutuhan tubuh (00002) berhubungan dengan nyeri abdomen
3. Intervensi Keperawatan
Nyeri akut (00132) berhubungan dengan agen cidera fisik
Domain 12. Comfort Class 2. Physical comfort
NOC NIC
Setelah dilakukan asuhan keperawatan selama 1x24 jam nyeri klien dapat berkurang, dengan kriteria hasil:
Pain Control (1605)
1. Mengenali timbulnya nyeri (160502)
2. Menjelaskan faktor penyebab (160501)
3. Melaporkan nyeri yang terkontrol (160511)
Pain Management (1400)
1. Lakukan penilaian yang komprehensif terhadap nyeri termasuk lokasi, karakteristik, onset / durasi, frekuensi, kualitas, intensitas atau keparahan nyeri, dan faktor pencetus nyeri terhadap kualitas hidup (Misalnya, tidur, nafsu makan, aktivitas, kognisi, suasana hati, hubungan, kinerja kerja, dan peran tanggung jawab)
4. Membantu pasien dan keluarga untuk mencari dan memberikan dukungan 5. Mengurangi atau menghilangkan
faktor-faktor yang memicu atau meningkatkan pengalaman nyeri (misalnya, takut, kelelahan, monoton, dan kurangnya pengetahuan)
6. Pilih dan menerapkan berbagai
langkah-langkah (mis, farmakologi,
nonfarmakologi, interpersonal) untuk mengurangi rasa nyeri
kesehatan profesional lainnya untuk memilih dan menerapkan tindakan nonfarmakologi penghilang nyeri, yang sesuai
9. Memberikan pasien yang mengalami nyeri yang optimal dengan analgesik yang diresepkan
10.Ajarkan penggunaan teknik
nonfarmakologi (misalnya, hipnotis, relaksasi, terapi musik, terapi bermain, terapi aktivitas, akupresur, terapi kompres panas / dingin, dan pijat) sebelum, sesudah, dan, jika mungkin, selama terjadinya nyeri .
Ketidakefektifan pola napas (00032) berhubungan dengan nyeri
Definition: Inspiration and/or expiration that does not provide adequate dapat kembali normal, dengan kriteria hasil: 5. Sesak saat istirahat (041514)
Respiratory Status (3350)
1. Memantau kecepatan, irama, kedalaman, dan upaya pernapasan 2. Memantau pola pernapasan (mis,
bradypnea, takipnea, hiperventilasi, Cheyne-Stokes pernapasan, apneustic) 3. Memantau saturasi oksigen
5. Lakukan auskultasi bunyi nafas, mencatat daerah menurun atau tidak ada ventilasi dan adanya bunyi adventif
6. Pantau adanya dyspnea dan keadaan yang meningkatkan dan memperburuk pernapasan
7. Lakukan pengobatan terapi
pernapasan (misalnya, nebulizer), sesuai yang dibutuhkan
Hyperthermia (00007) berhubungan dengan adanya peningkatan laju metabolisme akibat respon inflamasi
Definition : Core body temperature above the normal diurnal range due to failure of thermoregulation.
Risk Control: Hyperthermia (1922)
1. Mengidentifikasi faktor risiko hipertermia
2. Mengidentifikasi tanda dan gejala hiperthermi
3. Mengidentifikasi kondisi kesehatan yang mempercepat peningkatan suhu
Hyperthermia Treatment (3786) 1. Memantau tanda-tanda vital
2. Mendapatkan nilai laboratorium untuk elektrolit serum, urinalisis, enzim jantung, enzim hati, dan hitung darah lengkap
3. Pantau komplikasi (misalnya, gangguan ginjal, ketidakseimbangan asam-basa)
Ketidakseimbangan nutrisi: kurang dari kebutuhan tubuh (00002) berhubungan dengan nyeri abdomen
Definition: Intake of nutrients insufficient to meet metabolic needs
Domain 2. Nutrition Class 1. Ingestion
NOC NIC
Setelah dilakukan asuhan keperawatan selama 1x24 jam kebutuhan nutrisi klien dapat terpenuhi, dengan kriteria hasil: 613
Nutritional Status (1004)
1. Asupan nutrisi 2. Asupan makanan
Nutrition Management (1100)
1. Menentukan status nutrisi klien dan kemampuan untuk memenuhi kebutuhan nutrisi
2. Mengidentifikasi alergi makanan pada klien atau intoleransi terhadap makanan
3. Monitor asupan kalori dan diet
4. Monitor pola penurunan atau peningkatan berat badan klien
2.7 Bulimia Nervosa
Orang yang mengalami ketidak puasan akan bentuk tubuh akibat persepsi yang negatif terhadap body image (citra tubuh) akan mempengaruhi tindakan seseorang untuk melakukan perilaku makan yang tidak tepat atau diit yang salah, guna mendapatkan bentuk tubuh yang ideal. Keadaan ini banyak terjai pada usia remaja awal, kecemasan akan bentuk tubuh membuat remaja sengaja tidak makan yang berujung pada eating disorder.(Aqmariya Syarafina, 2014)
Eating disorder adalah gangguan psikologis dan medis yang menyebabkan kelainan serius dalam perilaku makan untuk mengendalikan berat badan atau biasa disebut sebagai suatu gangguan mental yang dapat mempengaruhi remaja. Kategori penyimpangan perilaku makan dibagi menjadi empat bagian :
1. Anoreksia nervosa yaitu menurunnya nafsu makan dan ketakutan yang berlebihan pada kenaikan berat badan.
muntah yang dilakukan secara sengaja serta penyalahgunaan obat pencahar dan diuretik.
3. Binge eating disorder yaitu keadaan mengkonsumsi makanan dalam jumlah banyak dan disertai dengan kehilangan kontrol ketika makan dan terus berulang namun tidak disertai dengan pemuntahan. Setelah makan dalam jumlah yang besar biasanya penderita merasa bersalah dan malu dengan perilakunya. Oleh sebab itu, sebagian besar individu dengan binge eating disorder mengalami obesitas.
4. Eating disorder not otherwise specified (EDNOS) yaitu seseorang dengan EDNOS merupakan jenis penyimpangan perilaku makan yang lebih ringan dan tidak mempunyai kriteria diagnostik yang spesifik, baik anoreksia maupun bulimia nervosa. Seseorang yang memiliki gangguan makan dengan perilaku makan yang tidak teratur. Penderita EDNOS memiliki gejala yang hampir sama namun tidak seluruhnya menyerupai dengan penderita anoreksia dan bulimia. Data diperoleh dari wawancara langsung menggunakan kuesioner Eating Disorder Diagnostic Scale (EDDS). (Aqmariya Syarafina, 2014)
Dibawah ini akan dibahas secara detail tentang Bulimia Nervosa 2.7.1 Definisi
Klien dengan bulimia nervosa cenderung untuk menjaga berat badan yang relatif normal, tetapi melakukannya dengan cara makan berlebihan (bingeing) dan memuntahkan (purging) isi lambung untuk mencegah kenaikan berat badan. Telah dinyatakan bahwa bulimia nervosa adalah bentuk dari penyakit depresi (Black Joyce, 2014).
Bulimia nervosa adalah gangguan makan yang terjadi pada individual terutama wanita yang ditandai dengan pola makan binge (makan dalam jumlah lebih dari porsi normal individu) dan purge-eating (makanannya dimuntahkan kembali) (Junaidi, 2012; King, 2014).
![Gambar 2.1. Stadium Kanker Kolorektal [ CITATION Ant091 \l 1033 ]](https://thumb-ap.123doks.com/thumbv2/123dok/3981862.1925282/18.595.127.486.112.407/gambar-stadium-kanker-kolorektal-citation-ant-l.webp)


![Gambar 2.4. Kolostomi [ CITATION Vin15 \l 1033 ]](https://thumb-ap.123doks.com/thumbv2/123dok/3981862.1925282/33.595.217.451.265.441/gambar-kolostomi-citation-vin-l.webp)
