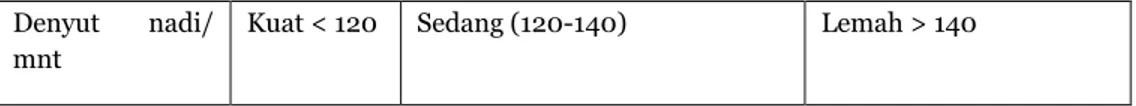BAB VI
DIARE AKUT
Bambang Subagyo & Nurtjahjo Budi Santoso
Ilustrasi Kasus
Seorang anak berumur 4 tahun diperiksa ke poliklinik karena mencret sejak dua hari yang lalu. BAB sehari 6 kali cair, tak ada darah, tak ada lendir, dan muntah 1 kali. Saat dilakukan pemeriksaan fisik anak tampak rewel, lahap ketika diberi minum. Mata tampak cekung, turgor kulit lemah. Di rumah diberi minum biasa ditambah sup asam, tanpa diberi obat.
Pendahuluan
Diare akut masih merupakan penyebab utama morbiditas dan mortalitas anak di negara berkembang. Terdapat banyak penyebab diare akut pada anak. Pada sebagian besar kasus penyebabnya adalah infeksi akut intestinum yang disebabkan oleh virus, bakteri atau parasit, akan tetapi berbagai penyakit lain juga dapat menyebabkan diare akut, termasuk sindroma malabsorpsi. Diare karena virus umumnya bersifat self limiting, sehingga aspek terpenting yang harus diperhatikan adalah mencegah terjadinya dehidrasi yang menjadi penyebab utama kematian dan menjamin asupan nutrisi untuk mencegah gangguan pertumbuhan akibat diare. Diare menyebabkan hilangnya sejumlah besar air dan elektolit dan sering disertai dengan asidosis metabolik karena kehilangan basa.1,2,3
Di Indonesia penyakit diare menjadi beban ekonomi yang tinggi disektor kesehatan oleh karena rata – rata sekitar 30 % dari jumlah tempat tidur yang ada di rumah sakit ditempati oleh bayi dan anak dengan penyakit diare selain itu juga di pelayanan kesehatan primer, diare masih menempati urutan kedua dalam urutan 10 penyakit terbanyak dipopulasi.4
Diare juga erat hubungannya dengan kejadian kurang gizi. Setiap episod diare dapat menyebabkan kekurangan gizi oleh karena adanya anoreksia dan berkurangnya kemampuan menyerap sari makanan, sehingga apabila episodnya berkepanjangan akan berdampak terhadap pertumbuhan dan kesehatan anak.5
Diare akut adalah buang air besar pada bayi atau anak lebih dari 3 kali perhari, disertai perubahan konsistensi tinja mejadi cair dengan atau tanpa lendir dan darah yang berlangsung kurang dari satu minggu. Pada bayi yang minum ASI sering frekuensi buang air besarnya lebih dari 3 – 4 kali per hari, keadaan ini tidak dapat disebut diare, tetapi masih bersifat fisiologis atau normal. Selama berat badan bayi meningkat normal, hal tersebut tidak tergolong diare, tetapi merupakan intoleransi laktosa sementara akibat belum sempurnanya perkembangan saluran cerna. Untuk bayi yang minum ASI secara eksklusif definisi diare yang praktis adalah meningkatnya frekuensi buang air besar atau konsistensinya menjadi cair yang menurut ibunya abnormal atau tidak seperti biasanya. Kadang – kadang pada seorang anak buang air besar kurang dari 3 kali perhari, tetapi konsistensinya cair, keadaan ini sudah dapat disebut diare.6,7,8
Epidemiologi
Diare masih menjadi masalah kesehatan masyarakat di negara berkembang termasuk di Indonesia dan merupakan salah satu penyebab kematian dan kesakitan tertinggi pada anak, terutama usia di bawah 5 tahun. Di dunia, sebanyak 6 juta anak meninggal tiap tahunnya karena diare dan sebagian besar kejadian tersebut terjadi di negara berkembang. Sebagai gambaran 17% kematian anak di dunia disebabkan oleh diare sedangkan di Indonesia, hasil Riskesdas 2007 diperoleh bahwa diare masih merupakan penyebab kematian bayi yang terbanyak yaitu 42% dibanding pneumonia 24%, untuk golongan 1-4 tahun penyebab kematian karena diare 25,2% dibanding pneumonia 15,5%.2,5,9
Cara Penularan dan Faktor Risiko
Cara penularan diare pada umumnya melalui cara fekal – oral yaitu melalui makanan atau minuman yang tercemar oleh enteropatogen, atau kontak langsung tangan dengan penderita atau barang-barang yang telah tercemar tinja penderita atau tidak langsung melalui lalat. ( melalui 4 F = finger, flies, fluid, field).10,11,12
Faktor resiko yang dapat meningkatkan penularan enteropatogen antara lain : tidak memberikan ASI secara penuh untuk 4 – 6 bulan pertama kehidupan bayi, tidak memadainya penyediaan air bersih, pencemaran air oleh tinja, kurangnya sarana kebersihan (MCK), kebersihan lingkungan dan pribadi yang buruk, penyiapan dan penyimpanan makanan yang tidak higienis dan cara penyapihan yang tidak baik. Selain hal-hal tersebut, beberapa faktor pada penderita dapat meningkatkan kecenderungan untuk dijangkiti diare antara lain : gizi buruk, imunodefisiensi, berkurangnya keasaman lambung, menurunnya motilitas usus, menderita campak dalam 4 minggu terakhir dan faktor genetik.8,11,13
1. Faktor umur
Sebagian besar episode diare terjadi pada 2 tahun pertama kehidupan. Insidensi tertinggi terjadi pada kelompok umur 6 – 11 bulan pada saat diberikan makanan pendamping ASI. Pola ini menggambarkan kombinasi efek penurunan kadar antibodi ibu, kurangnya
kekebalan aktif bayi, pengenalan makanan yang mungkin terkontaminasi bakteri tinja dan kontak langsung dengan tinja manusia atau binatang pada saat bayi mulai merangkak. Kebanyakan enteropatogen merangsang paling tidak sebagian kekebalan melawan infeksi atau penyakit yang berulang, yang membantu menjelaskan menurunnya insiden penyakit pada anak yang lebih besar dan pada orang dewasa.1,4,14
2. Infeksi asimtomatik
Sebagian besar infeksi usus bersifat asimtomatik dan proporsi asimtomatik ini meningkat setelah umur 2 tahun dikarenakan pembentukan imunitas aktif. Pada infeksi asimtomatik yang mungkin berlangsung beberapa hari atau minggu, tinja penderita mengandung virus, bakteri atau kista protozoa yang infeksius. Orang dengan infeksi asimtomatik berperan penting dalam penyebaran banyak enteropatogen terutama bila mereka tidak menyadari adanya infeksi, tidak menjaga kebersihan dan berpindah-pindah dari satu tempat ke tempat yang lain.7,14,15
3. Faktor musim
Variasi pola musiman diare dapat terjadi menurut letak geografis. Didaerah sub tropik, diare karena bakteri lebih sering terjadi pada musim panas, sedangkan diare karena virus terutama rotavirus puncaknya terjadi pada musim dingin. Didaerah tropik (termasuk Indonesia), diare yang disebabkan oleh rotavirus dapat terjadi sepanjang tahun dengan peningkatan sepanjang musim kemarau, sedangkan diare karena bakteri cenderung meningkat pada musim hujan.3,14,16
4. Epidemi dan pandemi
Vibrio cholera 0.1 dan Shigella dysentriae 1 dapat menyebabkan epidemi dan pandemi yang mengakibatkan tingginya angka kesakitan dan kematian pada semua golongan usia. Sejak tahun 1961, kolera yang disebabkan oleh V. Cholera 0.1 biotipe Eltor telah menyebar ke negara-negara di Afrika, Amerika Latin, Asia, Timur Tengah dan di beberapa daerah di Amerika Utara dan Eropa. Dalam kurun waktu yang sama Shigella dysentriae tipe 1 menjadi penyebab wabah yang besar di Amerika Tengah dan terakhir di Afrika Tengah dan Asia Selatan. Pada akhir tahun 1992, di kenal strain baru Vibrio cholera 0139 yang menyebabkan epidemi di Asia dan lebih dari 11 negara mengalami wabah.2,14,17
Etiologi
Pada saat ini, dengan kemajuan di bidang teknik laboratorium kuman-kuman patogen telah dapat diidentifikasikan dari penderita diare sekitar 80 % pada kasus yang datang disarana
kesehatan dan sekitar 50 % kasus ringan di masyarakat. Pada saat ini telah dapat diidentifikasi tidak kurang dari 25 jenis mikroorganisme yang dapat menyebabkan diare pada anak dan bayi. Penyebab infeksi utama timbulnya diare umumnya adalah golongan virus, bakteri dan parasit. Dua tipe dasar dari diare akut oleh karena infeksi adalah non inflammatory dan inflammatory.1,2,8
Enteropatogen menimbulkan non inflammatory diare melalui produksi enterotoksin oleh bakteri, destruksi sel permukaan villi oleh virus, perlekatan oleh parasit, perlekatan dan / atau translokasi dari bakteri. Sebaliknya inflammatory diare biasanya disebabkan oleh bakteri yang menginvasi usus secara langsung atau memproduksi sitotoksin.3,4,18
Beberapa penyebab diare akut yang dapat menyebabkan diare pada manusia adalah sebagai berikut :
Golongan Bakteri :
1. Aeromonas 8. Salmonella
2. Bacillus cereus 9. Shigella
3. Campylobacter jejuni 10. Staphylococcus aureus
4. Clostridium perfringens 11. Vibrio cholera
5. Clostridium defficile 12. Vibrio parahaemolyticus
6. Escherichia coli 13. Yersinia enterocolitica
7. Plesiomonas shigeloides Golongan Virus :
1. Astrovirus 5. Rotavirus
2. Calcivirus (Norovirus, Sapovirus) 6. Norwalk virus
3. Enteric adenovirus 7. Herpes simplex virus *
4. Coronavirus 8. Cytomegalovirus *
Golongan Parasit :
1. Balantidium coli 5. Giardia lamblia
2. Blastocystis homonis 6. Isospora belli
3. Cryptosporidium parvum 7. Strongyloides stercoralis
4. Entamoeba histolytica 8. Trichuris trichiura
Sumber = Nelson Textbook of Pediatric3
* umumnya berhubungan dengan diare hanya pada penderita imunocompromised
Di negara berkembang kuman patogen penyebab penting diare akut pada anak-anak yaitu: Rotavirus, Escherichia coli enterotoksigenik, Shigella, Campylobacter jejuni dan Cryptosporidium.
Patogenesis terjadinya diare yang disebabkan virus yaitu virus yang menyebabkan diare pada manusia secara selektif menginfeksi dan menghancurkan sel-sel ujung-ujung villus pada
usus halus. Biopsi usus halus menunjukkan berbagai tingkat penumpulan villus dan infiltrasi sel bundar pada lamina propria. Perubahan-perubahan patologis yang diamati tidak berkorelasi dengan keparahan gejala-gejala klinis dan biasanya sembuh sebelum penyembuhan diare. Mukosa lambung tidak terkena walaupun biasanya digunakan istilah “gastroenteritis”, walaupun pengosongan lambung tertunda telah didokumentasi selama infeksi virus Norwalk.
Virus akan menginfeksi lapisan epithelium di usus halus dan menyerang villus di usus halus. Hal ini menyebabkan fungsi absorbsi usus halus terganggu. Sel-sel epitel usus halus yang rusak diganti oleh enterosit yang baru, berbentuk kuboid yang belum matang sehingga fungsinya belum baik. Villus mengalami atrofi dan tidak dapat mengabsorbsi cairan dan makanan dengan baik. Selanjutnya, cairan dan makanan yang tidak terserap/tercerna akan meningkatkan tekanan koloid osmotik usus dan terjadi hiperperistaltik usus sehingga cairan beserta makanan yang tidak terserap terdorong keluar usus melalui anus, menimbulkan diare osmotik dari penyerapan air dan nutrien yang tidak sempurna.
Pada usus halus, enterosit villus sebelah atas adalah sel-sel yang terdiferensiasi, yang mempunyai fungsi pencernaan seperti hidrolisis disakharida dan fungsi penyerapan seperti transport air dan elektrolit melalui pengangkut bersama (kotransporter) glukosa dan asam amino. Enterosit kripta merupakan sel yang tidak terdiferensiasi, yang tidak mempunyai enzim hidrofilik tepi bersilia dan merupakan pensekresi (sekretor) air dan elektrolit. Dengan demikian infeksi virus selektif sel-sel ujung villus usus menyebabkan (1) ketidakseimbangan rasio penyerapan cairan usus terhadap sekresi, dan (2) malabsorbsi karbohidrat kompleks, terutama laktosa.
Pada hospes normal, infeksi ekstra-intestinal sangat jarang, walaupun penderita terganggu imun dapat mengalami keterlibatan hati dan ginjal. Kenaikan kerentanan bayi (dibanding dengan anak yang lebih tua dan orang dewasa) sampai morbiditas berat dan mortalitas gastroenteritis virus dapat berkaitan dengan sejumlah faktor termasuk penurunan fungsi cadangan usus, tidak ada imunitas spesifik, dan penurunan mekanisme pertahanan hospes nonspesifik seperti asam lambung dan mukus. Enteritis virus sangat memperbesar permeabilitas usus terhadap makromolekul lumen dan telah dirumuskan menaikkan risiko alergi makanan.6,8,10,13
Diare karena bakteri terjadi melalui salah satu mekanisme yang berhubungan dengan pengaturan transpor ion dalam sel-sel usus cAMP,cGMP, dan Ca dependen. Patogenesis terjadinya diare oleh salmonella, shigella, E coli agak berbeda dengan patogenesis diare oleh virus, tetapi prinsipnya hampir sama. Bedanya bakteri ini dapat menembus (invasi) sel mukosa usus halus sehingga depat menyebakan reaksi sistemik.Toksin shigella juga dapat masuk ke dalam serabut saraf otak sehingga menimbulkan kejang. Diare oleh kedua bakteri ini dapat menyebabkan adanya darah dalam tinja yang disebut disentri.7, 10, 12
Disamping itu penyebab diare non infeksi yang dapat menimbulkan diare pada anak antara lain : Kesulitan makan
Defek Anatomis - Malrotasi
- Penyakit Hirchsprung - Short Bowel Syndrome - Atrofi mikrovilli - Stricture
Malabsorpsi
- Defisiensi disakaridase
- Malabsorpsi glukosa – galaktosa - Cystic fibrosis - Cholestosis - Penyakit Celiac Endokrinopati - Thyrotoksikosis - Penyakit Addison - Sindroma Adrenogenital Keracunan makanan - Logam Berat - Mushrooms Neoplasma - Neuroblastoma - Phaeochromocytoma - Sindroma Zollinger Ellison Lain -lain :
- Infeksi non gastrointestinal - Alergi susu sapi
- Penyakit Crohn - Defisiensi imun - Colitis ulserosa
- Gangguan motilitas usus - Pellagra
Sumber : Nelson Textbook of Pediatric3
Anatomi a. Gaster
Sel-sel epitel di gaster adalah merupakan kelenjar gaster. Terdapat 3 tipe kelenjar yaitu : cardiac, oxyntic dan pyloric. Cardiac merupakan penghasil mukus yang terletak pada perbatasan cincin gaster sampai oesophagus. Oxyntic merupakan yang paling banyak dan didapatkan pada fundus. Tipe ketiga yaitu piloric merupakan 10% permukaan mukosa gaster, ditandai adanya pits yang dalam. Dua tipe sel yang utama adalah sel penghasil mukus dan sel penghasil gastrin.
Fungsi neuromuskuler gaster meliputi penyimpanan, mencampur, menggilas dan melakukan kontrol terhadap pengeluaran makanan ke dalam duodenum. Sekresi gaster terdiri dari asam hidroklorid (HCl), gastrin, pepsinogen, faktor intrinsik, lipase dan mukus. Asam hidroklorid (HCl)
Merupakan produksi sel tunggal dari berbagai spesies. HCl ini diproduksi oleh sel parietal. Pada bayi baru lahir, HCl diproduksi dengan cara mengubah-ubah bahan alkaline amnion yang ditelan hingga dapat mencapai pH lambung kurang dari 4. Konsentrasi HCl tertinggi terjadi pada hari ke-7 sampai hari ke-10 setelah lahir dan akan terus meningkat sampai mencapai kadar dewasa pada usia 60 sampai 90 hari. Pada bayi aterm 2 hari pertama setelah lahir, stimulasi sekresi tidak dapat meningkat dengan stimulasi pentagastrin, dan reaksi terhadap bahan-bahan histamin seperti betazole hidrochloride (histalog) tidak timbul sampai usia 1 bulan.
Pentagastrin akan meningkatkan sekresi HCl mulai usia 1 minggu dan lebih besar pada bayi-bayi aterm daripada yang preterm. Respon stimuli makanan pada bayi aterm oleh HCl lambung terjadi setelah 2 jam. Sekresi asam lambung dikendalikan oleh sistem sekresi dan inhibisi. Sistem persarafan gaster ada dua yaitu pleksus myenteric dan pleksus mukosal. Pleksus myenteric menginervasi lapisan otot dan melakukan regulasi fungsi motorik. Saraf-saraf ini terdiri atas 80 sampai 90 % Saraf-saraf afferen dan 10 sampai 20% Saraf-saraf efferen. Pleksus mukosal terdiri dari neuropeptide transmiter seperti acetylcholin, serotonin, dan GABA dan transmiter peptide seperti bombesin, vasoactive intestinal peptide (VIP) dan substansi kalium.
Gastrin
Disintesis dan dilepaskan oleh sel endokrin G yang terletak pada antrum gaster. Sekresi sel G yaitu gastrin secara lokal dihambat oleh somatostatin yang berasal dari sel D yang letaknya berdekatan dengan sel G. Terdapat 2 bentuk gastrin yaitu G-17 dan G-34 dimana G-34 mempunyai waktu paruh lebih panjang.
Peregangan ringan pada gaster terutama antrum akan mengaktifkan saraf VIP yang akan menghambat sekresi gastrin dengan cara melepaskan antral somatostatin dan prostaglandin E (PGE). Pada peregangan yang lebih besar terutama pada proksimal lambung akan menstimuli pelepasan cholinergic vagal gaster. Sebagian makanan dalam lambung dan protein duodenum terutama triptofan dan phenylalanin akan merangsang pelepasan gastrin. Hambatan pelepasan gastrin tidak hanya oleh somatostatin, tapi juga oleh sekretin, neurotensin, gastric inhibitory polypeptide (GIP) dan PGE.
Sel-sel somatostatin yang tersebar hingga melewati usus bekerja sebagai hormon endokrin seperti halnya parakrin yang menghambat sekresi sel G. Lemak usus merupakan
perangsang utama pelepasan somatostatin, sehingga terjadi penurunan gastrin dan perlambatan pengosongan lambung.
Sekretin terdapat nyata di usus halus proksimal dan dilepaskan karena pengasaman intraduodenal. Neurotensin disintesis di ileum untuk merespon lemak usus, menurunkan keasaman lambung. PGE seperti halnya somatostatin bekerja menurunkan produksi asam oleh sel parietal.
Pepsinogen
Diproduksi oleh sel kepala dan sel mukosa leher fundus, badan dan cardiac gaster. Fundus gaster memproduksi 4 proteinase acidic yaitu pepsinogen I atau A, pepsinogen II atau C, captensin D dan captensin A. Sekresi pepsinogen dipacu oleh stimuli cholinergic dan beta adrenergik. Perangsangan beta adrenergik diperantarai oleh cAMP dan dihambat dengan propanolol, tidak oleh atropin atau cimetidine. Stimuli cholinergic dihambat oleh atropin dan mengikuti perubahan Ca intrasel. Pepsinogen juga dirangsang secara langsung oleh histamin, cholesystokinin (CCK), sekretin dan VIP. CCK bekerja melalui pelepasan Ca intrasel, sedangkan sekretin dan VIP bekerja melalui cAMP. Somatostatin dan PGE menghambat sekresi pepsinogen dengan menurunkan cAMP.
Faktor intrinsik
Merupakan glikoprotein yang diproduksi oleh sel parietal di mukosa oxyntic badan dan fundus gaster. Faktor intrinsik didapatkan pada jaringan gaster fetus pada usia kehamilan 11 minggu. Sekresi kontinyu sedikit demi sedikit terjadi di bawah kondisi basal oleh transpor membran vesikuler. Peningkatan sekresi distimuli oleh agent penginduksi sekresi sel parietal seperti histamin, acetylcholin, dan gastrin. Puncak pelepasan terjadi 25 sampai 30 menit. Sekresi dihambat oleh H2 reseptor antagonis.
Pada bayi aterm atau pretem sekresi basal ini tidak tergantung sekresi asam gestasi atau kelebihan nutrisi enteral. Disosiasi stimuli pelepasan asam dan faktor intrinsik secara baik terdapat pada usia anak mulai berjalan. Sekresi faktor ini mendekati kadar dewasa pada usia 3 bulan.
Lipase gaster
Aktifitas lipase pada semua usia maksimal di badan gaster dan minimal di antrum. Meski pH optimun 5.5 tetapi lipase aktif bekerja dalam 1 jam setelah lahir, dan pelepaskan lipolytic intragaster merangsang sekresi CCK; pelepasan asam lemak rantai sedang menyebabkan absorbsi lemak langsung segera di gaster.4
Epitel gaster dan sekresi sel mukus pit merupakan gel mukus tak larut air yang membentuk lapisan kontinyu dan berfungsi protektif. Sintesis mucin dan volume total mukus meningkat dengan stimuli oleh histamin, acetylcholin dan gastrin. Mukus bekerja sebagai barier difusi terhadap pepsin luminal dan HCl. Kerusakan lapisan mukosa menyebabkan difusi kembali asam peptide dan kehilangan gradien pH bikarbonat, yang penting untuk mempertahankan integritas epitel dan pembentukan epitel yang baru.
b. Usus halus
Memanjang dari pilorus hingga cecum. Pada neonatus memiliki panjang 275 cm dan tumbuh mencapai 5 sampai 6 meter pada dewasa. Epitel usus halus tersusun atas lapisan tunggal sel kolumnar disebut juga enterosit. Permukaan epitel ini menjadi 300 kali lebih luas dengan adanya vilus dan kripta. Vilus berbeda dalam bentuk dan densitas pada masing-masing regio usus halus. Di duodenum vilus tersebut lebih pendek, lebih lebar dan lebih sedikit; menyerupai bentuk jari dan lebih tinggi pada jejunum; serta menjadi lebih kecil dan lebih meruncing di ileum. Densitas terbesar didapatkan di jejunum. Di antara vilus tersebut terdapat kripta (Lieberkuhn) yang merupakan tempat proliferasi enterosit dan pembaharuan epitel. Terdapat perbedaan tight junction antara jejunum dan ileum, tight junction ini berperan penting dalam regulasi permeabilitas epitel dengan melakukan kontrol terhadap aliran air dan solut paraseluler.
Sel goblet
Merupakan sel penghasil mukus yang terpolarisasi. Mukus yang disekresi sel goblet menghampar di atas glikokaliks berupa lapisan yang kontinyu, membentuk barier fisikokimia, memberi perlindungan pada epitel permukaan. Mukus ini paling banyak didapatkan pada gaster dan duodenum.
Sel kripta
Sel kripta yang tidak berdiferensiasi merupakan tipe sel yang paling banyak terdapat di kripta Lieberkuhn. Merupakan prekursor sel penyerap vilus, sel paneth, sel enteroendokrine, sel goblet dan mungkin juga sel M. Sel kripta yang tidak berdiferensiasi ini mensintesis dan mengekspresikan komponen sekretori pada membran basolateral, dimana molekul ini bertindak sebagai reseptor untuk sintesis IgA oleh lamina propria sel plasma.
Sel Paneth
Terdapat di basis kripte. Memiliki granula eosinophilic sitoplasma dan basophil. Granula lisosom dan zymogen didapatkan juga pada sitoplasma, meskipun fungsi sekretori sel panet
belum diketahui. Diduga berperan dalam membunuh bakteri dengan lisosom dan imunoglobulin intrasel, menjaga keseimbangan flora normal usus.
Sel enteroendokrin
Merupakan sekumpulan sel khusus neurosekretori, sel enteroendokrin terdapat di mukosa saluran cerna, melapisi kelenjar gaster, vilus dan kripta usus. Sel enteroendokrin mensekresi neuropeptide seperti gastrin, sekretin, motilin, neurotensin, glukagon, enteroglukagon, VIP, GIP, neurotensin, cholesistokinin dan somatostatin.
Sel M
Merupakan sel epitel khusus yang melapisi folikel limfoid.4,25
c. Usus besar
Terdiri atas sekum, appendik, kolon, rektum dan anus. Mukosa usus besar bertambah dengan adanya plika semilunar yang irreguler dan adanya kripta tubuler Lieberkuhn. Tidak terdapat vilus pada usus besar. Baik permukaan mukosa dan kripta dilapisi oleh sel epitel kolumnar (kolonosit) dan sel goblet yang membatasi dari jaringan mesenkim lamina propria. Kolonosit memiliki mikrovilus lebih sedikit dan lebih pendek daripada usus halus. Epitel bagian bawah kripta terdiri atas proliferasi sel kolumnar yang tidak berdiferensiasi, sel goblet dan sedikit sel endokrin. Morfologi sel goblet dan sel endokrin mirip seperti pada usus halus.
Sel kolumnar penyerap berasal dari sel imatur dari bagian bawah kripta yang berdiferensiasi dan bermigrasi ke bagian atas kripta, akhirnya akan dilepaskan dari permukaan mukosa ke dalam lumen. Proses siklus pembaharuan sel ini berlangsung 3 sampai 8 hari pada manusia. Kripta dikelilingi oleh sarung fibroblas dalam lamina propria, mengalami proliferasi dan migrasi secara sinkron dengan migrasi sel epitel. Jumlah total sel terbanyak pada kripta kolon desenden, menurun secara progresif di sepanjang kolon transversum dan kolon desenden dan meningkat lagi pada sekum.
Mekanisme Diare
1,4,6,7,10,11,12,13,15,18,26,27Secara umum diare disebabkan 2 hal yaitu gangguan pada proses absorbsi atau sekresi. Terdapat beberapa pembagian diare:
1. Pembagian diare menurut etiologi
2. Pembagian diare menurut mekanismenya yaitu gangguan a. Absorbsi
b. Gangguan sekresi.
3. Pembagian diare menurut lamanya diare
a. Diare akut yang berlangsung kurang dari 14 hari.
c. Diare persisten yang berlangsung lebih dari 14 hari dengan etiologi infeksi.
Kejadian diare secara umum terjadi dari satu atau beberapa mekanisme yang saling tumpang tindih. Menurut mekanisme diare maka dikenal:
Diare akibat gangguan absorpsi yaitu volume cairan yang berada di kolon lebih besar daripada kapasitas absorpsi. Disini diare dapat terjadi akibat kelainan di usus halus, mengakibatkan absorpsi menurun atau sekresi yang bertambah. Apabila fungsi usus halus normal, diare dapat terjadi akibat absorpsi di kolon menurun atau sekresi di kolon meningkat. Diare dapat juga dikaitkan dengan gangguan motilitas, inflamasi dan imunologi.
1. Gangguan absorpsi atau diare osmotik.
Secara umum terjadi penurunan fungsi absorpsi oleh berbagai sebab seperti celiac sprue, atau karena:
a. mengkonsumsi magnesium hidroksida
b. defisiensi sukrase-isomaltase adanya laktase defisien pada anak yang lebih besar c. adanya bahan yang tidak diserap, menyebabkan bahan intraluminal pada usus halus
bagian proksimal tersebut bersifat hipertonis dan menyebabkan hiperosmolaritas. Akibat perbedaan tekanan osmose antara lumen usus dan darah maka pada segmen usus jejenum yang bersifat permeabel, air akan mengalir ke arah lumen jejenum, sehingga air akan banyak terkumpul air dalam lumen usus. Na akan mengikuti masuk ke dalam lumen, dengan demikian akan terkumpul cairan intraluminal yang besar dengan kadar Na yang normal. Sebagian kecil cairan ini akan diabsorpsi kembali, akan tetapi lainnya akan tetap tinggal di lumen oleh karena ada bahan yang tidak dapat diserap seperti Mg, glukose, sukrose,laktose, maltose di segmen illeum dan melebihi kemampuan absorpsi kolon, sehingga terjadi diare. Bahan-bahan seperti karbohidrat dari jus buah, atau bahan yang mengandung sorbitol dalam jumlah berlebihan, akan memberikan dampak yang sama.
2. Malabsoprsi umum.
Keadaan seperti short bowel syndrom, celiac, protein, peptida, tepung, asam amino dan monosakarida mempunyai peran pada gerakan osmotik pada lumen usus. Kerusakan sel (yang secara normal akan menyerap Na dan air) dapat disebabkan virus atau kuman, seperti Salmonella, Shigella atau Campylobacter. Sel tersebut juga dapat rusak karena inflammatory bowel disease idiopatik, akibat toksin atau obat-obat tertentu. Gambaran karakteristik penyakit yang menyebabkan malabsorbsi usus halus adalah atropi villi. Lebih lanjut, mikororganisme tertentu (bakteri tumbuh lampau, giardiasis, dan enteroadheren E. coli) menyebabkan malabsorbsi nutrien dengan merubah faal membran brush border tanpa merusak susunan anatomi mukosa. Maldigesti protein lengkap, karbohidrat, dan trigliserid diakibatkan insuficiensi eksokrin pankreas menyebabkan malabsorbsi yang signifikan dan mengakibatkan diare osmotik.
Gangguan atau kegagalan ekskresi pankreas menyebabkan kegagalan pemecahan kompleks protein, karbohidrat, trigliserid, selanjutnya menyebabkan maldigesti, malabsorpsi dan akhirnya menyebabkan diare osmotik. Steatorrhe berbeda dengan malabsorpsi protein dan
karbohidrat dengan asam lemak rantai panjang intraluminal, tidak hanya menyebabkan diare osmotik, tetapi juga menyebabkan pacuan sekresi Cl- sehingga diare tersebut dapat disebabkan malabsorpsi karbohidrat oleh karena kerusakan difus mukosa usus, defisiensi sukrosa, isomaltosa dan defisiensi congenital laktase, pemberian obat pencahar; laktulose, pemberian Mg hydroxide (misalnya susu Mg), malabsorpsi karbohidrat yang berlebihan pada hipermotilitas pada kolon iritabel. Mendapat cairan hipertonis dalam jumlah besar dan cepat, menyebabkan kekambuhan diare. Pemberian makan/minum yang tinggi KH, setelah mengalami diare, menyebabkan kekambuhan diare. Infeksi virus yang menyebabkan kerusakan mukosa sehingga menyebabkan gangguan sekresi enzim laktase, menyebabkan gangguan absorpsi nutrisi laktose.
3. Gangguan sekresi atau diare sekretorik Hiperplasia kripta.
Teoritis adanya hiperplasia kripta akibat penyakit apapun, dapat menyebabkan sekresi intestinal dan diare. Pada umumnya penyakit ini menyebabkan atrofi vili.
Luminal secretagogues
Dikenal 2 bahan yang menstimulasi sekresi lumen yaitu enterotoksin bakteri dan bahan kimia yang dapat menstimulasi seperti laksansia, garam empedu bentuk dihydroxy, serta asam lemak rantai panjang.
Toksin penyebab diare ini terutama bekerja dengan cara meningkatkan konsentrasi intrasel cAMP, cGMP atau Ca++ yang selanjutnya akan mengaktifkan protein kinase. Pengaktifan protein kinase akan menyebabkan fosforilasi membran protein sehingga mengakibatkan perubahan saluran ion, akan menyebabkan Cl- di kripta keluar. Di sisi lain terjadi peningkatan pompa natrium, dan natrium masuk kedalam lumen usus bersama Cl-.
Bahan laksatif dapat menyebabkan bervariasi efek pada aktivitas NaK-ATPase. Beberapa diantaranya memacu peningkatan kadar cAMP intraseluler., meningkatkan permeabilitas intestinal dan sebagian menyebabkan kerusakan sel mukosa. Beberapa obat menyebabkan sekresi intestinal. Penyakit malabsorpsi seperti reseksi ileum dan penyakit Crohn dapat menyebabkan kelainan sekresi seperti menyebabkan peningkatan konsentrasi garam empedu, lemak.
Blood-Borne Secretagogues.
Diare sekretorik pada anak-anak di negara berkembang, umumnya disebabkan enterotoksin E coli atau Cholera. Berbeda dengan negara berkembang, di negara maju, diare sekretorik jarang ditemukan, apabila ada kemungkinan disebabkan obat atau tumor seperti ganglioneuroma atau neuroblastoma yang menghasilkan hormon seperti VIP. Pada orang dewasa, diare sekretorik berat disebabkan neoplasma pankreas, sel non-beta yang
menghasilkan VIP, Polipeptida pankreas, hormon sekretorik lainnya (sindroma watery diarrhe hypokalemia achlorhydria (WDHA). Diare yang disebabkan tumor ini termasuk jarang.5 Semua kelainan mukosa usus, berakibat sekresi air dan mineral berlebihan pada vilus dan kripta serta semua enterosit terlibat dan dapat terjadi mukosa usus dalam keadaan normal.
4. Diare akibat gangguan peristaltik
Meskipun motilitas jarang menjadi penyebab utama malabsorbsi, tetapi perubahan motilitas mempunyai pengaruh terhadap absorbsi. Baik peningkatan ataupun penurunan motilitas, keduanya dapat menyebabkan diare. Penurunan motilitas dapat mengakibatkan bakteri tumbuh lampau yang menyebabkan diare. Perlambatan transit obat-obatan atau nutrisi akan meningkatkan absorbsi. Kegagalan motilitas usus yang berat menyebabkan stasis intestinal berakibat inflamasi, dekonjugasi garam empedu dan malabsorbsi. Diare akibat hiperperistaltik pada anak jarang terjadi. Watery diare dapat disebabkan karena hipermotilitas pada kasus kolon iritable pada bayi. Gangguan motilitas mungkin merupakan penyebab diare pada thyrotoksikosis, malabsorbsi asam empedu dan berbagai penyakit lain.
5. Diare inflamasi
Proses inflamasi di usus halus dan kolon menyebabkan diare pada beberapa keadaan. Akibat kehilangan sel epitel dan kerusakan tight junction, tekanan hidrostatik dalam pembuluh darah dan limphatic menyebabkan air, elektrolit, mukus, protein dan seringkali sel darah merah dan sel darah putih menumpuk dalam lumen. Biasanya diare akibat inflamasi ini berhubungan dengan tipe diare lain seperti diare osmotik dan diare sekretorik. Bakteri enteral patogen akan mempengaruhi struktur dan fungsi tight junction, menginduksi sekresi cairan dan elektrolit, dan akan mengaktiflkan kaskade inflamasi. Efek infeksi bakterial pada tight junction akan mempengaruhi susunan anatomis dan fungsi absorpsi yaitu cytoskeleton dan perubahan susunan protein. Penelitian oleh Berkes J dkk. 2003 menunjukkan bahwa peranan bakteri enteral patogen pada diare terletak pada perubahan barrier tight junction oleh toksin atau produk kuman yaitu perubahan pada cellular cytoskeleton dan spesifik tight junction. Pengaruh itu bisa pada kedua komponen tersebut atau salah satu komponen saja sehingga akan menyebabkan hipersekresi chlorida yang akan diikuti natrium dan air. Sebagai contoh C. difficile akan menginduksi kerusakan cytoskeleton maupun protein,Bacteroides fragilis menyebabkan degradasi proteolitik protein tight junction, V cholera mempengaruhi distribusi protein tight junction, sedangkan EPEC menyebabkan akumulasi protein cytoskeleton.
6. Diare terkait imunologi
Diare terkait imunologi dihubungkan dengan reaksi hipersensitivitas tipe I, III dan IV. Reaksi tipe I yaitu terjadi reaksi antara sel mast dengan IgE dan alergen makanan. Reaksi tipe III misalnya pada penyakit gastroenteropati, sedangkan reaksi tipe IV terdapat pada
Coeliac disease dan protein loss enteropaties. Pada reaksi tipe I, alergen yang masuk tubuh menimbulkan respon imun dengan dibentuknya IgE yang selanjutnya akan diikat oleh reseptor spesifik pada permukaan sel mast dan basofil. Bila terjadi aktivasi akibat pajanan berulang dengan antigen yang spesifik, sel mast akan melepaskan mediator seperti histamin, ECF-A, PAF, SRA-A dan prostaglandin. Pada reaksi tipe III terjadi reaksi komplek antigen-antibodi dalam jaringan atau pembuluh darah yang mengaktifkan komplemen. Komplemen yang diaktifkan kemudian melepaskan Macrophage Chemotactic Factor yang akan merangsang sel mast dan basofil melepas berbagai mediator. Pada reaksi tipe IV terjadi respon imun seluler, disini tidak terdapat peran antibodi. Antigen dari luar dipresentasikan sel APC(Antigen Presenting Cell) ke sel Th1 yang MHC-II dependen. Terjadi pelepasan berbagai sitokin seperti MIF, MAF dan IFN-γ oleh Th1. Sitokin tersebut akan mengaktifasi makrofag dan menimbulkan kerusakan jaringan.
Berbagai mediator diatas akan menyebabkan luas permukaan mukosa berkurang akibat kerusakan jaringan, merangsang sekresi klorida diikuti oleh natrium dan air.
Manifestasi Klinis
Infeksi usus menimbulkan tanda dan gejala gastrointestinal serta gejala lainnya bila terjadi komplikasi ekstra intestinal termasuk manifestasi neurologik. Gejala gastrointestinal bisa berupa diare, kram perut dan muntah. Sedangkan manifestasi sistemik bervariasi tergantung pada penyebabnya.1,6,9
Penderita dengan diare cair mengeluarkan tinja yang mengandung sejumlah ion natrium, klorida, dan bikarbonat. Kehilangan air dan elektrolit ini bertambah bila ada muntah dan kehilangan air juga meningkat bila ada panas. Hal ini dapat menyebabkan dehidrasi, asidosis metabolik dan hipokalemia. Dehidrasi merupakan keadaan yang paling berbahaya karena dapat menyebabkan hipovolemia, kolaps kardiovaskuler dan kematian bila tidak diobati dengan tepat. Dehidrasi yang terjadi menurut tonisitas plasma dapat berupa dehidrasi isotonik, dehidrasi hipertonik (hipernatremik) atau dehidrasi hipotonik. Menurut derajat dehidrasinya bisa tanpa dehidrasi, dehidrasi ringan, dehidrasi sedang atau dehidrasi berat.4,8,11
Infeksi ekstraintestinal yang berkaitan dengan bakteri enterik patogen antara lain : vulvovaginitis, infeksi saluran kemih, endokarditis, osteomielitis, meningitis, pneumonia, hepatitis, peritonitis dan septik trombophlebitis. Gejala neurologik dari infeksi usus bisa berupa paresthesia (akibat makan ikan, kerang, monosodium glutamat) hipotoni dan kelemahan otot (C. botulinum).3,4,12
Manifestasi immun mediated ekstraintestinal biasanya terjadi setelah diarenya sembuh, contoh:
Tabel 6.1. Manifestasi immun mediated ekstraintestinal dan enteropatogen terkait
Reactive arthritis Salmonella, Shigella, Yersinia, Camphylobacter, Clostridium difficile
Guillain Barre Syndrome Camphylobacter
Glomerulonephritis Shigella, Camphylobacter, Salmonella
IgA nephropathy Camphylobacter
Erythema nodusum Yersinia, Camphylobacter, Salmonella
Hemolytic anemia Camphylobacter, Yersinia
Hemolytic Uremic Syndrome
S. dysentrie, E. coli
Sumber: Nelson Textbook of Pediatrics3
Bila terdapat panas dimungkinkan karena proses peradangan atau akibat dehidrasi. Panas badan umum terjadi pada penderita dengan inflammatory diare.. Nyeri perut yang lebih hebat dan tenesmus yang terjadi pada perut bagian bawah serta rektum menunjukkan terkenanya usus besar.14, 15, 17
Mual dan muntah adalah simptom yang non spesifik akan tetapi muntah mungkin disebabkan oleh karena organisme yang menginfeksi saluran cerna bagian atas seperti: enterik virus, bakteri yang memproduksi enterotoksin, Giardia, dan Cryptosporidium.
Muntah juga sering terjadi pada non inflammatory diare. Biasanya penderita tidak panas atau hanya subfebris, nyeri perut periumbilikal tidak berat, watery diare, menunjukkan bahwa saluran cerna bagian atas yang terkena. Oleh karena pasien immunocompromise memerlukan perhatian khusus, informasi tentang adanya imunodefisiensi atau penyakit kronis sangat penting.11, 16, 18
Tabel 16.2. Gejala khas diare akut oleh berbagai penyebab
Gejala klinik
Rotavirus Shigella Salmonella ETEC EIEC Kolera
Masa tunas Panas Mual muntah Nyeri perut 17-72 jam + Sering Tenesmus 24-48 jam ++ Jarang Tenesmus kramp 6-72 jam ++ Sering Tenesmus kolik 6-72 jam - + - 6-72 jam ++ - Tenesmus kramp - 48-72 jam - Sering Kramp
Nyeri kepala Lamanya sakit Sifat tinja Volume Frekuensi Konsistensi Darah Bau Warna Leukosit Lain-lain - 5-7 hari Sedang 5-10x/hr Cair - Langu Kuning hijau - Anorexia + > 7 hari Sedikit >10x/hr Lembek Sering Merah-hijau + Kejang + 3-7 hari Sedikit Sering Lembek Kadang Busuk Kehijauan + Sepsis - - 2-3 hari Banyak Sering Cair - + Tak berwarna - Meteorismus - Variasi Sedikit Sering Lembek + Tidak Merah-hijau - Infeksi sistemik - - 3 hari Banyak Terusmenerus Cair - Amis khas Seperti air cucian beras - Sumber : Sunoto 199117
Diagnosis
1. AnamnesisPada anamnesis perlu ditanyakan hal-hal sebagai berikut: lama diare, frekuensi, volume, konsistensi tinja, warna, bau, ada / tidak lendir dan darah. Bila disertai muntah: volume dan frekuensinya. Kencing: biasa, berkurang, jarang atau tidak kencing dalam 6 – 8 jam terakhir. Makanan dan minuman yang diberikan selama diare. Adakah panas atau penyakit lain yang menyertai seperti: batuk, pilek, otitis media, campak.
Tindakan yang telah dilakukan ibu selama anak diare: memberi oralit, membawa berobat ke Puskesmas atau ke Rumah Sakit dan obat-obatan yang diberikan serta riwayat imunisasinya.3, 10, 12
2. Pemeriksaan fisik
Pada pemeriksaan fisik perlu diperiksa: berat badan, suhu tubuh, frekuensi denyut jantung dan pernapasan serta tekanan darah. Selanjutnya perlu dicari tanda-tanda utama dehidrasi: kesadaran, rasa haus dan turgor kulit abdomen dan tanda-tanda tambahan lainnya :
ubun-ubun besar cekung atau tidak, mata : cowong atau tidak, ada atau tidak adanya air mata, bibir, mukosa mulut dan lidah kering atau basah.
Pernapasan yang cepat dan dalam indikasi adanya asidosis metabolik. Bising usus yang lemah atau tidak ada bila terdapat hipokalemi. Pemeriksaan ekstremitas perlu karena perfusi dan capillary refill dapat menentukan derajat dehidrasi yang terjadi.1, 3, 10
Penilaian beratnya atau derajat dehidrasi dapat ditentukan dengan cara: obyektif yaitu dengan membandingkan berat badan sebelum dan selama diare. Subyektif dengan menggunakan kriteria WHO, Skor Maurice King, kriteria MMWR dan lain-lain dapat dilihat pada tabel berikut.
Tabel 16.3. Penentuan derajat dehidrasi menurut MMWR 2003
Simptom Minimal atau tanpa dehidrasi kehilangan BB < 3% Dehidrasi Ringan - Sedang, Kehilangan BB 3 % - 9 % Dehidrasi Berat Kehilangan BB > 9%
Kesadaran Baik Normal, lelah,
gelisah, irritable
Apathis, letargi, tidak sadar
Denyut jantung
Normal Normal - meningkat Takikardi, bradikardia
pada kasus berat
Kualitas nadi Normal Normal – melemah Lemah, kecil, tidak
teraba
Pernapasan Normal Normal – cepat Dalam
Mata Normal Sedikit cowong Sangat cowong
Air mata Ada Berkurang Tidak ada
Mulut dan
lidah
Basah Kering Sangat kering
Cubitan kulit Segera kembali Kembali < 2 detik Kembali > 2 detik
Capillary refill Normal Memanjang Memanjang, minimal
Extremitas Hangat Dingin Dingin, mottled, sianotik
Kencing Normal Berkurang Minimal
Sumber : adapatasi dari Duggan C, Santosham M, Glaso RI, MMWR 1992 dan WHO 1995
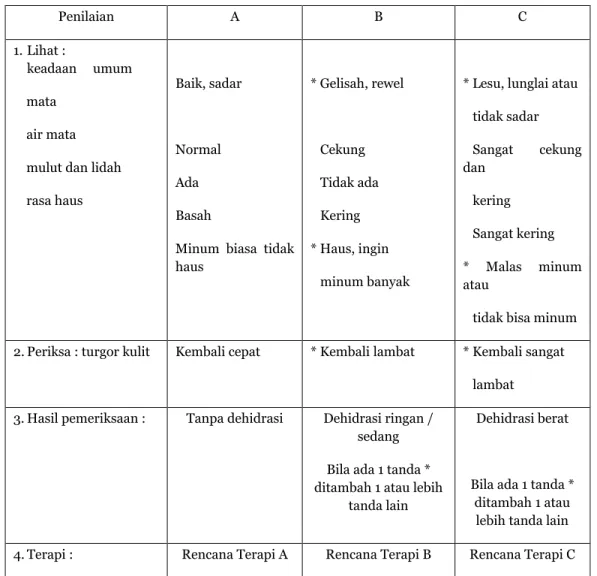
Penilaian A B C 1. Lihat :
keadaan umum mata
air mata mulut dan lidah rasa haus
Baik, sadar
Normal Ada Basah
Minum biasa tidak haus * Gelisah, rewel Cekung Tidak ada Kering * Haus, ingin minum banyak
* Lesu, lunglai atau tidak sadar Sangat cekung dan kering Sangat kering * Malas minum atau
tidak bisa minum 2. Periksa : turgor kulit Kembali cepat * Kembali lambat * Kembali sangat
lambat 3. Hasil pemeriksaan : Tanpa dehidrasi Dehidrasi ringan /
sedang Bila ada 1 tanda * ditambah 1 atau lebih
tanda lain
Dehidrasi berat
Bila ada 1 tanda * ditambah 1 atau
lebih tanda lain
4. Terapi : Rencana Terapi A Rencana Terapi B Rencana Terapi C
Sumber : adapatasi dari Duggan C, Santosham M, Glaso RI, MMWR 1992 dan WHO 1995
Tabel 16.5. Penentuan derajat dehidrasi menurut sistim pengangkaan – Maurice King (1974)
Bagian tubuh yang diperiksa
Nilai untuk gejala yang ditemukan
0 1 2
Keadaan umum Sehat Gelisah, cengeng, apatis, ngantuk
Mengigau, koma atau syok
Kekenyalan kulit Normal Sedikit kurang Sangat kurang
Mata Normal Sedikit cekung Sangat cekung
Ubun-ubun besar
Normal Sedikit cekung Sangat cekung
Denyut nadi/ mnt
Kuat < 120 Sedang (120-140) Lemah > 140
Sumber : Sunoto 199117
Hasil yang didapat pada penderita diberi angka 0, 1 atau 2 sesuai dengan tabel kemudian dijumlahkan.
Nilai: 0 – 2 = Ringan 3 – 6 = Sedang 7 – 12 = Berat
3. Laboratorium
Pemeriksaan laboratorium lengkap pada diare akut pada umumnya tidak diperlukan, hanya pada keadaan tertentu mungkin diperlukan misalnya penyebab dasarnya tidak diketahui atau ada sebab-sebab lain selain diare akut atau pada penderita dengan dehidrasi berat. Contoh : pemeriksaan darah lengkap, kultur urine dan tinja pada sepsis atau infeksi saluran kemih.
Pemeriksaan laboratorium yang kadang-kadang diperlukan pada diare akut :
Darah : darah lengkap, serum elektrolit, analisa gas darah, glukosa darah, kultur dan tes kepekaan terhadap antibiotika.
Urine : urine lengkap, kultur dan test kepekaan terhadap antibiotika. Tinja :
Pemeriksaan makroskopik:
Pemeriksaan makroskopik tinja perlu dilakukan pada semua penderita dengan diare meskipun pemeriksaan laboratorium tidak dilakukan. Tinja yang watery dan tanpa mukus atau darah biasanya disebabkan oleh enterotoksin virus, protozoa atau disebabkan oleh infeksi diluar saluran gastrointestinal.
Tinja yang mengandung darah atau mukus bisa disebabkan infeksi bakteri yang menghasilkan sitotoksin, bakteri enteroinvasif yang menyebabkan peradangan mukosa atau parasit usus seperti : E. histolytica, B. coli dan T. trichiura. Apabila terdapat darah biasanya bercampur dalam tinja kecuali pada infeksi dengan E. Histolytica darah sering terdapat pada permukaan tinja dan pada infeksi EHEC terdapat garis-garis darah pada tinja. Tinja yang berbau busuk didapatkan pada infeksi dengan Salmonella, Giardia, Cryptosporidium dan Strongyloides.2,7,17
Tabel 16.6. Test laboratorium tinja yang digunakan untuk mendeteksi enteropatogen
Mikroskopik : Lekosit pada tinja Invasive atau bakteri yang memproduksi sitotoksin Trophozoit, kista, oocysts, spora G. lamblia, E. histolytika, Cryptosporidium, I. belli,
Cyclospora
Rhabditiform lava Stongyloides
Spiral atau basil gram (-) berbentuk S
Camphylobacter jejuni
Kultur tinja: Standard Spesial
E. coli, Shigella, Salmonella, Camphylobacter jejuni Y. enterocolitica, V. cholerae, V. parahaemolyticus, C. difficile, E. coli, O 157 : H 7
Enzym imunoassay atau latex aglutinasi
Rotavirus, G. lamblia, enteric adenovirus, C. difficile
Serotyping E. coli, O 157 : H 7, EHEC, EPEC
Latex aglutinasi setelah broth
enrichment
Salmonella, Shigella
Test yang dilakukan di laboratorium riset
Bakteri yang memproduksi toksin, EIEC, EAEC, PCR untuk genus yang virulen
Sumber: Suparto10
Pemeriksaan mikroskopik:
Pemeriksaan mikroskopik untuk mencari adanya lekosit dapat memberikan informasi tentang penyebab diare, letak anatomis serta adanya proses peradangan mukosa. Lekosit dalam tinja diproduksi sebagai respon terhadap bakteri yang menyerang mukosa kolon. Lekosit yang positif pada pemeriksaan tinja menunjukkan adanya kuman invasif atau kuman yang memproduksi sitotoksin seperti Shigella, Salmonella, C. jejuni, EIEC, C. difficile, Y. enterocolitica, V. parahaemolyticus dan kemungkinan Aeromonas atau P. shigelloides. Lekosit yang ditemukan pada umumnya adalah lekosit PMN, kecuali pada S. typhii lekosit mononuklear. Tidak semua penderita kolitis terdapat lekosit pada tinjanya, pasien yang terinfeksi dengan E. histolytica pada umumnya lekosit pada tinja minimal. Parasit yang menyebabkan diare pada umumnya tidak memproduksi lekosit dalam jumlah banyak. Normalnya tidak diperlukan pemeriksaan untuk mencari telur atau parasit kecuali terdapat riwayat baru saja bepergian kedaerah resiko tinggi, kultur tinja negatif untuk enteropatogen, diare lebih dari 1 minggu atau pada pasien immunocompromised. Pasien yang dicurigai menderita diare yang disebabkan giardiasis, cryptosporidiosis, isosporiasis dan strongyloidiasis dimana pemeriksaan tinja negatif, aspirasi atau biopsi duodenum atau yeyunum bagian atas mungkin diperlukan. Karena organisme ini hidup di saluran cerna bagian atas, prosedur ini lebih tepat daripada pemeriksaan spesimen tinja. Biopsi duodenum adalah metoda yang spesifik dan sensitif untuk diagnosis giardiasis, strongylodiasis dan protozoa yang membentuk spora. E. hystolitica dapat didiagnosis
dengan pemeriksaan mikroskopik tinja segar. Trophozoit biasanya ditemukan pada tinja cair sedangkan kista ditemukan pada tinja yang berbentuk. Tehnik konsentrasi dapat membantu untuk menemukan kista amuba. Pemeriksaan serial mungkin diperlukan oleh karena ekskresi kista sering terjadi intermiten. Sejumlah tes serologis amubiasis untuk mendeteksi tipe dan konsentrasi antibodi juga tersedia. Serologis test untuk amuba hampir selalu positif pada disentri amuba akut dan amubiasis hati.
Kultur tinja harus segera dilakukan bila dicurigai terdapat Hemolytic Uremic Syndrome, diare dengan tinja berdarah, bila terdapat lekosit pada tinja, KLB diare dan pada penderita immunocompromised.
Oleh karena bakteri tertentu seperti : Y. enterocolitica, V. cholerae, V. Parahaemolyticus, Aeromonas, C. difficile, E. coli 0157: H7 dan Camphylobacter membutuhkan prosedur laboratorium khusus untuk identifikasinya, perlu diberi catatan pada label apabila ada salah satu dicurigai sebagai penyebab diare yang terjadi. Deteksi toksin C. difficile sangat berguna untuk diagnosis antimikrobial kolitis. Proctosigmoidoscopy mungkin membantu dalam menegakkan diagnosis pada penderita dengan simptom kolitis berat atau penyebab inflammatory enteritis syndrome tidak jelas setelah dilakukan pemeriksaan laboratorium pendahuluan.9, 10, 18
Terapi
Departemen Kesehatan mulai melakukan sosialisasi Panduan Tata Laksana Pengobatan Diare pada balita yang baru didukung oleh Ikatan Dokter Anak Indonesia, dengan merujuk pada panduan WHO. Tata laksana ini sudah mulai diterapkan di rumah sakit-rumah sakit. Rehidrasi bukan satu-satunya strategi dalam penatalaksanaan diare.28,29,30 Memperbaiki kondisi usus dan menghentikan diare juga menjadi cara untuk mengobati pasien. Untuk itu, Departemen Kesehatan menetapkan lima pilar penatalaksanaan diare bagi semua kasus diare yang diderita anak balita baik yang dirawat di rumah maupun sedang dirawat di rumah sakit, yaitu:
1. Rehidrasi dengan menggunakan oralit baru 2. Zinc diberikan selama 10 hari berturut-turut 3. ASI dan makanan tetap diteruskan
4. Antibiotik selektif
5. Nasihat kepada orang tua
Rehidrasi dengan oralit baru, dapat mengurangi rasa mual dan muntah.
Berikan segera bila anak diare, untuk mencegah dan mengatasi dehidrasi. Oralit formula lama dikembangkan dari kejadian luar biasa diare di Asia Selatan yang terutama disebabkan karena disentri, yang menyebabkan berkurangnya lebih banyak elektrolit tubuh, terutama natrium. Sedangkan diare yang lebih banyak terjadi akhir-akhir ini dengan tingkat sanitasi yang lebih banyak terjadi akhir-akhir ini dengan tingkat sanitasi yang lebih baik adalah disebabkan oleh karena virus. Diare karena virus tersebut tidak menyebabkan kekurangan elektrolit seberat pada disentri. Karena itu, para ahli diare mengembangkan formula baru oralit dengan tingkat osmolarits yang lebih rendah. Osmolaritas larutan baru
lebih mendekati osmolaritas plasma, sehingga kurang menyebabkan risiko terjadinya hipernatremia.
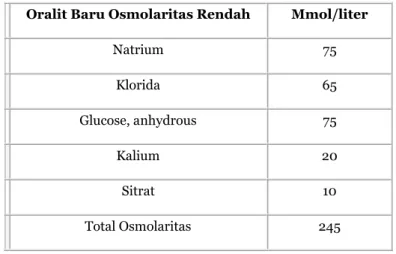
Oralit baru ini adalah oralit dengan osmolaritas yang rendah. Keamanan oralit ini sama dengan oralit yang selama ini digunakan, namun efektivitasnya lebih baik daripada oralit formula lama. Oralit baru dengan low osmolaritas ini juga menurunkan kebutuhan suplementasi intravena dan mampu mengurangi pengeluaran tinja hingga 20% serta mengurangi kejadian muntah hingga 30%. Selain itu, oralit baru ini juga telah direkomendasikan oleh WHO dan UNICEF untuk diare akut non-kolera pada anak.31, 32, 33
Tabel 16.7. Komposisi Oralit Baru
Oralit Baru Osmolaritas Rendah Mmol/liter
Natrium 75 Klorida 65 Glucose, anhydrous 75 Kalium 20 Sitrat 10 Total Osmolaritas 245 Sumber: WHO 200633
Ketentuan pemberian oralit formula baru: a. Beri ibu 2 bungkus oralit formula baru
b. Larutkan 1 bungkus oralit formula baru dalam 1 liter air matang, untuk persediaan 24 jam.
c. Berikan larutan oralit pada anak setiap kali buang air besar, dengan ketentuan sebagai berikut:
Untuk anak berumur < 2 tahun : berikan 50-100 ml tiap kali BAB Untuk anak 2 tahun atau lebih : berikan 100-200 ml tiap BAB
d. Jika dalam waktu 24 jam persediaan larutan oralit masih tersisa, maka sisa larutan harus dibuang.
Zinc diberikan selama 10 hari berturut-turut.
Zinc mengurangi lama dan beratnya diare. Zinc juga dapat mengembalikan nafsu makan anak.
Penggunaan zinc ini memang popular beberapa tahun terakhir karena memiliki evidence based yang bagus. Beberapa penelitian telah membuktikannya. Pemberian zinc yang dilakukan di awal masa diare selama 10 hari ke depan secara signifikan menurunkan morbiditas dan mortalitas pasien. Lebih lanjut, ditemukan bahwa pemberian zinc pada pasien anak penderita kolera dapat menurunkan durasi dan jumlah tinja/cairan yang dikeluarkan.
Zinc termasuk mironutrien yang mutlak dibutuhkan untuk memelihara kehidupan yang optimal. Meski dalam jumlah yang sangat kecil, dari segi fisiologis, zinc berperan untuk pertumbuhan dan pembelahan sel, anti oksidan, perkembangan seksual, kekebalan seluler, adaptasi gelap, pengecapan, serta nafsu makan. Zinc juga berperan dalam sistem kekebalan tubuh dan merupakan mediator potensial pertahanan tubuh terhadap infeksi.
Dasar pemikiran penggunaan zinc dalam pengobatan diare akut didasarkan pada efeknya terhadap fungsi imun atau terhadap struktur dan fungsi saluran cerna dan terhadap proses perbaikan epitel saluran cerna selama diare. Pemberian zinc pada diare dapat meningkatkan aborpsi air dan elektrolit oleh usus halus, meningkatkan kecepatan regenerasi epitel usus, meningkatkan jumlah brush border apical, dan meningkatkan respon imun yang mempercepat pembersihan patogen dari usus. Pengobatan dengan zinc cocok diterapkan di negara-negara berkembang seperti Indonesia yang memiliki banyak masalah terjadinya kekurangan zinc di dalam tubuh karena tingkat kesejahteraan yang rendah dan daya imunitas yang kurang memadai. Pemberian zinc dapat menurunkan frekuensi dan volume buang air besar sehingga dapat menurunkan risiko terjadinya dehidrasi pada anak.
Dosis zinc untuk anak-anak:
Anak di bawah umur 6 bulan : 10 mg (1/2 tablet) per hari Anak di atas umur 6 bulan : 20 mg (1 tablet) per hari
Zinc diberikan selama 10-14 hari berturut-turut meskipun anak telah sembuh dari diare. Untuk bayi, tablet zinc dapat dilarutkan dengan air matang, ASI, atau oralit. Untuk anak-anak yang lebih besar, zinc dapat dikunyah atau dilarutkan dalam air matang atau oralit.34, 35, 36
ASI dan makanan tetap diteruskan sesuai umur anak dengan menu yang sama pada waktu anak sehat untuk mencegah kehilangan berat badan serta pengganti nutrisi yang hilang. Pada diare berdarah nafsu makan akan berkurang. Adanya perbaikan nafsu makan menandakan fase kesembuhan.37
Antibiotik jangan diberikan kecuali ada indikasi misalnya diare berdarah atau kolera. Pemberian antibiotik yang tidak rasional justru akan memperpanjang lamanya diare karena akan mengganggu keseimbangan flora usus dan Clostridium difficile yang akan tumbuh dan menyebabkan diare sulit disembuhkan. Selain itu, pemberian antibiotik yang tidak rasional akan mempercepat resistensi kuman terhadap antibiotik, serta menambah biaya pengobatan yang tidak perlu. Pada penelitian multipel ditemukan bahwa telah terjadi peningkatan resistensi terhadap antibiotik yang sering dipakai seperti ampisilin, tetrasiklin, kloramfenikol, dan trimetoprim sulfametoksazole dalam 15 tahun ini. Resistensi terhadap antibiotik terjadi melalui mekanisme berikut: inaktivasi obat melalui degradasi enzimatik oleh bakteri, perubahan struktur bakteri yang menjadi target antibiotik dan perubahan permeabilitas membrane terhadap antibiotik.38
Nasihat pada ibu atau pengasuh: Kembali segera jika demam, tinja berdarah,berulang, makan atau minum sedikit, sangat haus, diare makin sering, atau belum membaik dalam 3 hari.28, 29
Infeksi usus pada umumnya self limited, tetapi terapi non spesifik dapat membantu penyembuhan pada sebagian pasien dan terapi spesifik, dapat memperpendek lamanya sakit dan memberantas organisme penyebabnya. Dalam merawat penderita dengan diare dan dehidrasi terdapat beberapa pertimbangan terapi :
1. Terapi cairan dan elektrolit 2. Terapi diit
3. Terapi non spesifik dengan antidiare 4. Terapi spesifik dengan antimikroba
Walaupun demikian, berdasarkan penelitian epidemiologis di Indonesia dan negara berkembang lainnya, diketahui bahwa sebagian besar penderita diare biasanya masih dalam keadaan dehidrasi ringan atau belum dehidrasi. Hanya sebagian kecil dengan dehidrasi lebih berat dan memerlukan perawatan di sarana kesehatan. Perkiraan secara kasar menunjukkan dari 1000 kasus diare yang ada di masyarakat, 900 dalam keadaan dehidrasi ringan, 90 dalam keadaan dehidrasi sedang dan 10 dalam keadaan dehidrasi berat, 1 diantaranya disertai komplikasi serta penyakit penyerta yang penatalaksanaannya cukup rumit. Berdasarkan data diatas, sesuai dengan panduan WHO, pengobatan diare akut dapat dilaksanakan secara sederhana yaitu dengan terapi cairan dan elektrolit per-oral serta melanjutkan pemberian makanan, sedangkan terapi non spesifik dengan anti diare tidak direkomendasikan dan terapi antibiotika hanya diberikan bila ada indikasi. Pemberian cairan dan elektrolit secara parenteral hanya untuk kasus dehidrasi berat.28, 29, 30
1. Pengobatan diare tanpa dehidrasi TRO (Terapi Rehidrasi Oral)
Penderita diare tanpa dehidrasi harus segera diberi cairan rumah tangga untuk mencegah dehidrasi, seperti: air tajin, larutan gula garam, kuah sayur-sayuran dan sebagainya. Pengobatan dapat dilakukan di rumah oleh keluarga penderita. Jumlah cairan yang diberikan adalah 10 ml/kgBB atau untuk anak usia < 1 tahun adalah 50 – 100 ml, 1 – 5 tahun adalah 100 – 200 ml, 5 – 12 tahun adalah 200 – 300 ml dan dewasa adalah 300 – 400 ml setiap BAB.
Untuk anak dibawah umur 2 tahun cairan harus diberikan dengan sendok dengan cara 1 sendok setiap 1 sampai 2 menit. Pemberian dengan botol tidak boleh dilakukan. Anak yang lebih besar dapat minum langsung dari cangkir atau gelas dengan tegukan yang sering. Bila terjadi muntah hentikan dulu selama 10 menit kemudian mulai lagi perlahan-lahan misalnya 1 sendok setiap 2 – 3 menit. Pemberian cairan ini dilanjutkan sampai dengan diare berhenti. Selain cairan rumah tangga ASI dan makanan yang biasa dimakan tetap harus diberikan. Makanan diberikan sedikit-sedikit tetapi sering (lebih kurang 6 kali sehari) serta rendah serat. Buah-buahan diberikan terutama pisang. Makanan yang merangsang (pedas, asam, terlalu banyak lemak) jangan diberikan dulu karena dapat menyebabkan diare bertambah berat. Bila dengan cara pengobatan ini diare tetap berlangsung atau bertambah
hebat dan keadaan anak bertambah berat serta jatuh dalam keadaan dehidrasi ringan-sedang, obati dengan cara pengobatan dehidrasi ringan – sedang.28, 29, 30
2. Pengobatan diare dehidrasi ringan – sedang : TRO (Terapi Rehidrasi Oral)
Penderita diare dengan dehidrasi ringan–sedang harus dirawat di sarana kesehatan dan segera diberikan terapi rehidrasi oral dengan oralit. Jumlah oralit yang diberikan 3 jam pertama 75 cc/kgBB. Bila berat badannya tidak diketahui, meskipun cara ini kurang tepat, perkiraan kekurangan cairan dapat ditentukan dengan menggunakan umur penderita, yaitu : untuk umur < 1 tahun adalah 300 ml, 1 – 5 tahun adalah 600 ml, > 5 tahun adalah 1200 ml dan dewasa adalah 2400 ml. Rentang nilai volume cairan ini adalah perkiraan, volume yang sesungguhnya diberikan ditentukan dengan menilai rasa haus penderita dan memantau tanda-tanda dehidrasi.
Bila penderita masih haus dan masih ingin minum harus diberi lagi. Sebaliknya bila dengan volume diatas kelopak mata menjadi bengkak, pemberian oralit harus dihentikan sementara dan diberikan minum air putih atau air tawar. Bila oedem kelopak mata sudah hilang dapat diberikan lagi.
Apabila oleh karena sesuatu hal pemberian oralit tidak dapat diberikan secara per-oral, oralit dapat diberikan melalui nasogastrik dengan volume yang sama dengan kecepatan 20 ml/kgBB/jam. Setelah 3 jam keadaan penderita dievaluasi, apakah membaik, tetap atau memburuk. Bila keadaan penderita membaik dan dehidrasi teratasi pengobatan dapat dilanjutkan dirumah dengan memberikan oralit dan makanan dengan cara seperti pada pengobatan diare tanpa dehidrasi. Bila memburuk dan penderita jatuh dalam keadaan dehidrasi berat, penderita tetap dirawat di sarana kesehatan dan pengobatan yang terbaik adalah pemberian cairan parenteral.28, 29, 30
3. Pengobatan diare dehidrasi berat TRP (Terapi Rehidrasi Parenteral)
Penderita diare dehidrasi berat harus dirawat di puskesmas atau Rumah Sakit. Pengobatan yang terbaik adalah dengan terapi rehidrasi parenteral.
Pasien yang masih dapat minum meskipun hanya sedikit harus diberi oralit sampai cairan infus terpasang. Disamping itu, semua anak harus diberi oralit selama pemberian cairan intravena ( 5 ml/kgBB/jam), apabila dapat minum dengan baik, biasanya dalam 3 – 4 jam (untuk bayi) atau 1 – 2 jam (untuk anak yang lebih besar). Pemberian tersebut dilakukan untuk memberi tambahan basa dan kalium yang mungkin tidak dapat disuplai dengan cukup dengan pemberian cairan intravena. Untuk rehidrasi parenteral digunakan cairan Ringer Laktat dengan dosis 100 ml/kgBB. Cara pemberiannya untuk < 1 tahun 1 jam
pertama 30 cc/kgBB, diLanjutkan 5 jam berikutnya 70 cc/kgBB. Diatas 1 tahun ½ jam pertama 30 cc/kgBB dilanjutkan 2 ½ jam berikutnya 70 cc/kgBB.
Lakukan evaluasi tiap jam. Bila hidrasi tidak membaik, tetesan I.V. dapat dipercepat. Setelah 6 jam pada bayi atau 3 jam pada anak lebih besar, lakukan evaluasi, pilih pengobatan selanjutnya yang sesuai yaitu : pengobatan diare dengan dehidrasi ringan sedang atau pengobatan diare tanpa dehidrasi.28, 29, 30
4. Cairan Rehidrasi Oral (CRO)
Pada tahun 1975 WHO dan Unicef menyetujui untuk mempromosikan CRO tunggal yang mengandung (dalam mmol/L) Natrium 90, Kalium 20, Chlorida 80, Basa 30 dan Glukosa 111 (2%).
Komposisi ini dipilih untuk memungkinkan satu jenis larutan saja untuk digunakan pada pengobatan diare yang disebabkan oleh bermacam sebab bahan infeksius yang disertai dengan berbagai derajat kehilangan elektrolit. Contoh diare Rotavirus berhubungan dengan kehilangan natrium bersama tinja 30 – 40 mEq/L, ETEC 50 – 60 mEq/L dan V. cholera > 90 – 120 mEq/L. CRO – WHO (Oralit) telah terbukti selama lebih dari 25 tahun efektif baik untuk terapi maupun rumatan pada anak dan dewasa dengan semua tipe diare infeksi.
Walaupun demikian, dari hasil-hasil riset klinik berikutnya, pada metaanalisa mendukung penggunaan CRO yang osmolaritasnya rendah. CRO dengan osmolaritasnya yang lebih rendah berkaitan dengan muntah lebih sedikit, keluaran tinja yang lebih sedikit, berkurangnya pemberian intravena dibandingkan dengan CRO standard, pada bayi dan anak non kolera.
Pada kolera tidak ada perbedaan klinik antara penderita yang diberi CRO osmolaritas rendah dengan CRO standard kecuali angka kejadian hiponatremi.
Atas dasar hasil tersebut WHO dan Unicef mengadakan konsultasi tentang penggunaan CRO dengan osmolaritas lebih rendah untuk digunakan secara global. Pada tahun 2002 WHO mengumumkan CRO formula baru yang sesuai dengan rekomendasi tersebut dengan 75 mEq/L Natrium, 75 mmol/L glucosa dan osmolaritas total 245 mOsm/L. CRO formula baru ini juga direkomendasikan untuk digunakan pada anak dan dewasa dengan kolera, meskipun post marketing surveilans sedang dilakukan untuk memastikan keamanan dan indikasinya.31, 32, 39
5. CRO baru
Resep untuk memperbaiki CRO antara lain menambahkan substrat untuk kotransport natrium (contoh : asam amino glycine, alanine dan glutamin) atau substitusi glukosa dengan komplek karbohidrat (CRO berbasis beras atau cereal). Asam amino tidak menunjukkan lebih efektif dari CRO tradisional dan lebih mahal. CRO berbasis beras dapat
direkomendasikan bila cukup latihan dan penyediaan dirumah dapat dilakukan, dan mungkin sangat efektif untuk mengobati dehidrasi karena kolera.
Walaupun demikian, kemudahan dan keamanan CRO paket dinegara berkembang dan secara komersial tersedia CRO dinegara maju, maka CRO standard tetap merupakan pilihan utama dari sebagian besar klinisi.
Potential aditive pada CRO termasuk mampu melepaskan SCFA (amylase resistent starch derivat dari jagung) dan partially hydrolized guar gum. Mekanisme kerja yang diharapkan adalah meningkatkan uptake natrium oleh kolon terikat pada transport SCFA. Kemungkinan lain dari perbaikan komposisi CRO masa depan adalah penambahan probiotik, prebiotik, seng dan protein polimer.3, 32, 34,
6. Seng (Zinc)
Defisiensi seng sering didapatkan pada anak-anak di negara berkembang dan dihubungkan dengan menurunnya fungsi imun dan meningkatnya kejadian penyakit infeksi yang serius. Seng merupakan mikronutrien komponen berbagai enzim dalam tubuh, yang penting antara lain untuk sintesis DNA. Pada sistematik review dari 10 RCT yang semuanya dilakukan di negara berkembang pada tahun 1999 didapatkan bahwa suplementasi seng dengan dosis minimal setengah dari RDA Amerika Serikat untuk seng, ternyata dapat menurunkan insiden diare sebanyak 15% dan prevalensi diare sampai 25%, kurang lebih sama dengan hasil yang dicapai upaya preventive yang lain seperti perbaikan higiene sanitasi dan pemberian ASI. Sejak tahun 2004, WHO dan UNICEF telah menganjurkan penggunaan seng pada anak dengan diare dengan dosis 20 mg perhari selama 10 – 14 hari, dan pada bayi <6 bulan dengan dosis 10 mg perhari selama 10 – 14 hari.40, 41, 42
7. Pemberian makanan selama diare
Pemberian makanan harus diteruskan selama diare dan ditingkatkan setelah sembuh. Tujuannya adalah memberikan makanan kaya nutrien sebanyak anak mampu menerima. Sebagian besar anak dengan diare cair, nafsu makannya timbul kembali setelah dehidrasi teratasi. Meneruskan pemberian makanan akan mempercepat kembalinya fungsi usus yang normal termasuk kemampuan menerima dan mengabsorbsi berbagai nutrien, sehingga memburuknya status gizi dapat dicegah atau paling tidak dikurangi. Sebaliknya, pembatasan makanan akan menyebabkan penurunan berat badan sehingga diare menjadi lebih lama dan kembalinya fungsi usus akan lebih lama. Makanan yang diberikan pada anak diare tergantung kepada umur, makanan yang disukai dan pola makan sebelum sakit serta budaya setempat. Pada umumnya makanan yang tepat untuk anak diare sama dengan yang dibutuhkan dengan anak sehat. Bayi yang minum ASI harus diteruskan sesering mungkin dan selama anak mau. Bayi yang tidak minum ASI harus diberi susu yang biasa diminum paling tidak setiap 3 jam. Pengenceran susu atau penggunaan susu rendah atau bebas laktosa secara rutin tidak diperlukan. Pemberian susu rendah laktosa atau bebas laktosa mungkin diperlukan untuk sementara bila pemberian susu menyebabkan diare timbul kembali atau bertambah hebat sehingga terjadi dehidrasi lagi, atau dibuktikan dengan pemeriksaan terdapat tinja yang asam (pH < 6) dan terdapat bahan yang mereduksi
dalam tinja > 0,5%,. Setelah diare berhenti, pemberian tetap dilanjutkan selama 2 hari kemudian coba kembali dengan susu atau formula biasanya diminum secara bertahap selama 2 – 3 hari.
Bila anak berumur 4 bulan atau lebih dan sudah mendapatkan makanan lunak atau padat, makanan ini harus diteruskan. Paling tidak 50% dari energi diit harus berasal dari makanan dan diberikan dalam porsi kecil atau sering (6 kali atau lebih) dan anak dibujuk untuk makan. Kombinasi susu formula dengan makanan tambahan seperti serealia pada umumnya dapat ditoleransi dengan baik pada anak yang telah disapih. Pada anak yang lebih besar, dapat diberikan makanan yang terdiri dari : makanan pokok setempat, misalnya nasi, kentang, gandum, roti, atau bakmi. Untuk meningkatkan kandungan energinya dapat ditambahkan 5 – 10 ml minyak nabati untuk setiap 100 ml makanan. Minyak kelapa sawit sangat bagus dikarenakan kaya akan karoten. Campur makanan pokok tersebut dengan kacang-kacangan dan sayur-sayuran, serta ditambahkan tahu, tempe, daging atau ikan. Sari buah segar atau pisang baik untuk menambah kalium. Makanan yang berlemak atau makanan yang mengandung banyak gula seperti sari buah manis yang diperdagangkan, minuman ringan, sebaiknya dihindari.43, 44, 45
8. Pemberian makanan setelah diare
Meskipun anak diberi makanan sebanyak dia mau selama diare, beberapa kegagalan pertumbuhan mungkin dapat terjadi terutama bila terjadi anoreksia hebat. Oleh karena itu perlu pemberian ekstra makanan yang kaya akan zat gizi beberapa minggu setelah sembuh untuk memperbaiki kurang gizi dan untuk mencapai serta mempertahankan pertumbuhan yang normal. Berikan ekstra makanan pada saat anak merasa lapar, pada keadaan semacam ini biasanya anak dapat menghabiskan tambahan 50% atau lebih kalori dari biasanya.4, 43
9. Terapi medikamentosa29, 30, 38
Berbagai macam obat telah digunakan untuk pengobatan diare seperti: antibiotika, antidiare, adsorben, antiemetik dan obat yang mempengaruhi mikroflora usus. Beberapa obat mempunyai lebih dari satu mekanisme kerja, banyak diantaranya mempunyai efek toksik sistemik dan sebagian besar tidak direkomendasikan untuk anak umur kurang dari 2 – 3 tahun. Secara umum dikatakan bahwa obat-obat tersebut tidak diperlukan untuk pengobatan diare akut.
Antibiotik
Antibiotika pada umumnya tidak diperlukan pada semua diare akut oleh karena sebagian besar diare infeksi adalah rotavirus yang sifatnya self limited dan tidak dapat dibunuh dengan antibiotika.
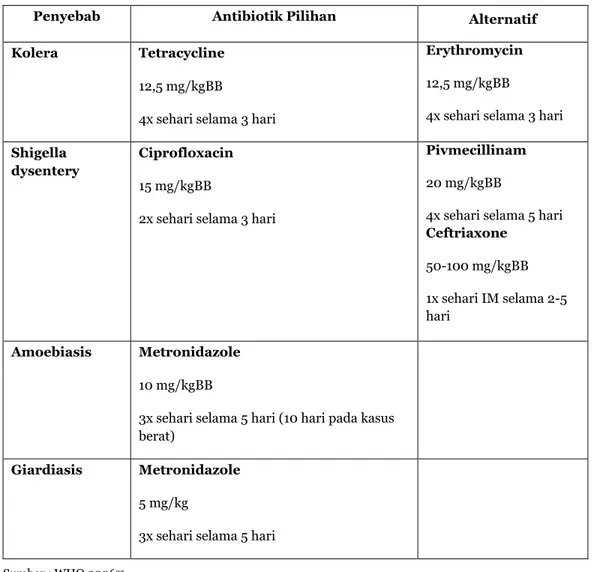
Hanya sebagian kecil (10 – 20%) yang disebabkan oleh bakteri patogen seperti V. cholera, Shigella, Enterotoksigenik E. coli, Salmonella, Camphylobacter dan sebagainya.
Tabel 16.8. Antibiotik pada diare
Penyebab Antibiotik Pilihan Alternatif
Kolera Tetracycline
12,5 mg/kgBB
4x sehari selama 3 hari
Erythromycin 12,5 mg/kgBB
4x sehari selama 3 hari Shigella
dysentery
Ciprofloxacin 15 mg/kgBB
2x sehari selama 3 hari
Pivmecillinam 20 mg/kgBB
4x sehari selama 5 hari Ceftriaxone 50-100 mg/kgBB 1x sehari IM selama 2-5 hari Amoebiasis Metronidazole 10 mg/kgBB
3x sehari selama 5 hari (10 hari pada kasus berat)
Giardiasis Metronidazole
5 mg/kg
3x sehari selama 5 hari
Sumber : WHO 200633
Obat antidiare
Obat-obat ini meskipun sering digunakan tidak mempunyai keuntungan praktis dan tidak diindikasikan untuk pengobatan diare akut pada anak. Beberapa dari obat-obat ini berbahaya. Produk yang termasuk dalam kategori ini adalah :
Adsorben
(Contoh: kaolin, attapulgite, smectite, activated charcoal, cholestyramine). Obat-obat ini dipromosikan untuk pengobatan diare atas dasar kemampuannya untuk mengikat dan menginaktifasi toksin bakteri atau bahan lain yang menyebabkan diare serta dikatakan mempunyai kemampuan melindungi mukosa usus. Walaupun demikian, tidak ada bukti keuntungan praktis dari penggunaan obat ini untuk pengobatan rutin diare akut pada anak.