3 Pencegahan
Primer : • Konsultasi gizi untuk menerapkan pola makan yang sehat
• Konsumsi makanan yang banyak mengandung zat besi, asam folat, vitamnin C dan B12.
• Hindari pemberian zat besi bersamaan dengan susu, teh, kopi, minuman ringan mengandung karbonat dan multivitamin mengandung phosphate dan kalium
4
5
Obat Rentang dosis Frekuensi Keterangan
Sulfas ferrosus Dosis 10 mg/KgBB/hari
Sediaan tablet 200 mg 3 kali sehari
Diminum saat sedang makan, lama pemberian 1-3 bulan. Efek
samping mual, muntah, heartburn, konstipasi, diare, BAB kehitaman
Cyanocobalamin 1000 mcg 1 kali
sehari
Absorbsi maksimal saat lambung kosong
Asam folat 1 mg 1-2 kali sehari
Terapi penunjang
Monitoring Pengobatan
Konsumsi makanan yang banyak mengandung zat besi, asam folat, vitamin C dan B12 secara rutin dan lakukan pemeriksaan darah yang berhubungan dengan anemia secara rutin agar anemia Anda terkontrol.
Komplikasi
• Pada anak tumbuh kembangnya terhambat
• Pada ibu hamil risiko prematur, pertumbuhan janin terhambat, BBLR, kematian janin
• Gagal jantung
• Gangguan sistem imun
• Mudah terinfeksi penyakit
Daftar Pustaka
1.Buku Ajar Ilmu Penyakit Dalam . Halaman 632-659. Jilid II, Edisi IV. Editor : Aru W. Sudoyo, Bambang Setiyohadi, Idrus Alwi, Marcellus Simadibrata, Siti Setiati.Pusat Penerbitan Ilmu Penyakit Dalam.FKUI-RSCM
6
II.
Asma Bronkhial
No. ICPC-2 : R96 Asthma No. ICD-10 : J45 Asthma
Definisi
Penyakit Asma adalah suatu penyakit inflamasi kronik jalan napas yang melibatkan berbagai sel inflamasi dan elemennya yang ditandai dengan obstruksi dan hipereaktivitas bronkus sehingga menyebabkan gejala episodik berulang namun biasanya dapat membaik secara spontan ataupun dengan pengobatan.
Etiologi
Faktor yang berperan terjadinya asma adalah faktor genetik dan faktor lingkungan. Ada beberapa proses sebelum terjadinya asma sebagai berikut: 1.Sensitisasi, yaitu seseorang dengan risiko genetik dan lingkungan apabila
terpajan dengan pemicu (inducer/ sensitisizer) maka akan timbul sensitisasi pada dirinya
2.Seseorang yang telah mengalami sensitisasi maka belum tentu menjadi asma. Apabila seseorang yang telah mengalami terpajan dengan pemicu (echancer) maka terjadi proses inflamasi pada saluran napasnya. Proses inflamasi yang berlangsung lama atau proses inflamasi yang berat secara klinis berhubungan dengan hiperaktivitas bronkus
3.Setelah mengalami inflamasi maka bila seseorang terpajan oleh pencetus (trigger) maka akan timbul serangan asma (mengi).
Berikut adalah pemicu terjadinya hiper-responsif pada penyandang asma: 1) Infeksi virus: rhinovirus, respiratory syncytial virus, virus influenza 2) Infeksi bakteri: Mycoplasma pneumonia, Chlamydia pneumonia 3) Bahan-bahan di dalam ruangan: tungau, debu rumah, binatang, kecoa 4) Bahan-bahan di luar ruangan: tepung sari bunga, jamur
5) Makanan-makanan tertentu: bahan pengawet, penyedap dan pewarna makanan
6) Obat-obatan tertentu: aspirin, NSAID, ß1 bloker (misalnya propanolol) 7) Iritan: parfum, bau-bauan merangsang
8) Ekspresi emosi yang berlebihan 9) Asap rokok
10) Polusi udara dari luar dan dalam ruangan
11) Exercise-induced asthma (asma kambuh ketika melakukan aktivitas fisik tertentu)
7 Penegakan Diagnosis
Diagnosis klinis berdasarkan gejala, riwayat, medis, dan pemeriksaan fisis sangat berarti dalam menegakkan diagnosis asma.
Anamnesis
Keluhan (Subjektif) : Lebih dari satu gejala berikut: batuk berulang, sesak napas, rasa berat di dada, napas berbunyi (mengi).
Gejala sering memburuk malam hari atau menjelang pagi,
Gejala bervariasi dari waktu ke waktu dan intensitasnya,
Ada faktor pencetus.
Faktor Risiko : Faktor genetik: alergi, riwayat asma dalam keluarga
Faktor lingkungan: allergen, infeksi pernapasan, pajanan di tempat kerja, polusi udara
Usia penderita : Bisa pada semua umur, biasanya anak-anak
Pemeriksaan Fisik
Pemeriksaan tanda vital : Frekuensi napas dan denyut nadi dapat normal pada saat stabil (tidak eksaserbasi) atau meningkat pada eksaserbasi akut.
Pemeriksaan respirasi 1. Dapat normal
2. Wheezing/mengi pada auskultasi, bilateral dan lebih terdengar pada fase ekspirasi saat terjadi eksaserbasi akut.
8 Pemeriksaan Penunjang
Pemeriksaan Arus puncak ekspirasi (APE)
menggunakan alat peak expiratory flow rate meter (PEFR)
: Perubahan (APE meningkat) ≥ 60 l/menit atau 20% setelah pemberian bronkodilator (short acting beta 2 agonis/ SABA, contoh: salbutamol) mengindikasikan terdapat respons bronkodilator atau kemungkinan diagnosis asma.
Pemeriksaan Spirometri (bila tersedia)
: Penilaian obstruksi jalan napas berdasarkan rasio Volume Ekspirasi Paksa detik pertama (VEP1) dan Kapasitas Vital Paksa (VEP1/KVP) yang normal di atas 75%. Di bawah nilai tersebut dinyatakan sebagai obstruksi jalan napas.
Pemeriksaan Radiologi : Foto toraks bisa tampak normal. Diindikasikan untuk mencari komplikasi saat eksaserbasi atau memastikan diagnosis banding lainnya.
Diagnosis Banding
Penyakit Paru Obstruktif Kronik (PPOK) Bronkitis kronik
Gagal jantung kongestif Batuk kronik akibat lain-lain Disfungsi larings
14
16 Rujukan
Bila pengobatan tidak berhasil, dirujuk ke Fasilitas Kesehatan Rujukan Tingkat Lanjut.
Kriteria pasien yang dirujuk adalah:
a. Pada serangan akut yang mengancam jiwa b.Tidak respons dengan pengobatan
c. Tanda dan gejala tidak jelas dalam diagnosis banding, atau adanya komplikasi atau penyakit penyerta (komorbid): seperti sinusitis, polip hidung, aspergilosis (ABPA), rhinitis berat, disfungsi pita suara, penyakit refluks gastroesofagus (PRGE) dan PPOK
19 Komplikasi
Pneumotoraks
Asma resisten terhadap steroid Atelektasis
Gagal napas
Pencegahan
Upaya pencegahan asma dapat dibedakan menjadi 3 (tiga) yaitu : a.Pencegahan Primer
Pencegahan primer ditujukan untuk mencegah sensitisasi pada bayi dengan orang tua penyandang asma dengan cara yaitu:
1)Penghindaran asap rokok dan polutan lain selama kehamilan dan masa perkembangan bayi/anak
2)Pemberian ASI eksklusif sampai 6 bulan b.Pencegahan Sekunder
Pencegahan sekunder ditujukan untuk mencegah inflamasi pada anak yang telah tersensitisasi dengan cara menghindar pajanan asap rokok, serta alergen dalam ruangan terutama tungau debu rumah.
c.Pencegahan Tersier
Pencegahan tersier ditujukan untuk mencegah manifestasi asma pada anak yang telah menunjukkan manifestasi penyakit dengan menghindari pencetus
Daftar Pustaka
1. Global initiative for asthma. Global Strategy for asma management and prevention (revised 2015).
2. Perhimpunan dokter paru Indonesia. Pedoman diagnosis dan penatalaksanaan asma di Indonesia. Jakarta: PDPI;2016
3. Pedoman Tatalaksana Asma. Dewan asma Indonesia. Jakarta. 2011. 4. Buku Pedoman Pengendalian Penyakit Asma di Fasilitas Kesehatan
Tingkat Pertama Kemenkes. 2015.
23 Obat-Obatan
Obat Rentang dosis Frekuensi Keterangan Antitusif hari, hati-hati penggunaan pada anak < 6 tahun, tidak diberikan pada penyandang asma, PPOK hari, hati-hati penggunaan pada anak < 6 tahun, tidak diberikan pada penyandang asma, PPOK
Expektorant dan Mukolitik Guaifenesin/ maksimal 600 mg/hari
3-4 kali sehari
Diberikan selama 5 hari, hati-hati penggunaan pada anak < 6 tahun
25 Monitoring
Biasanya jarang diperlukan karena bronkitis dapat sembuh dalam beberapa minggu. Pada pasien yang masih memberikan sisa gejala lakukan evaluasi kemungkinan adanya penyakit kronik seperti asma, GERD, PPOK, infeksi TB, dll.
Komplikasi Bronkitis Kronis Pneumonia Atelektasis
Daftar Pustaka
1. Balter MS, La Forge J, Low DE, Mandell L, Grossman RF. Canadian Guidelines for the
Management of acute exacerbations of chronics bronchitis; executive summary. Can Respir J. Aug 2003. 248-58.
2. Michigan manajement of uncomplicated acute bronchitis in adult. May 2016. Smith SM, Fahey T, Smucny J, Beckey LA. The Cochrane Collaboration, 2012, Issue 4; and inhaled corticosteroids for stable chronic obstructive pulmonary disease(review), Yang IA, Clarke MS, Sim EHA, Fong KM. The Cohrane Collaboration, 2012, Issue 7; 3. Knutson D, Braun C. Diagnosis and Management of acute bronchitis.
American Family Physician. Available at www.aafp.org/afp. May 2002. Vol65. 2039-44
4. Harris, AM, Hicks LA, Qaseem A. Appropriate Untibiotics Use for Acute Respiratory Tract Infection in Adults: Advice for High Value Care From the American College of Physicians and The Centers for Disease Control and Prevention. Ann Intern Med.2016;164:425-434 5. Keputusan Menteri Kesehatan Republik Indonesia Nomor 514 tahun
27 Pemeriksaan Fisik
Pemeriksaan Tanda Vital
: Tergantung dari luasnya lesi pada paru, bila kerusakan paru cukup luas maka pasien akan terlihat sesak dengan frekuensi napas dan frekuensi nadi meningkat
Pemeriksaan BMI Dapat ditemukan keadaan gizi kurang atau malnutrisi
Pemeriksaan paru : Kelainan pada pemeriksaan fisis tergantung dari luasnya kelainan atau kerusakan struktur paru. Pada permulaan penyakit umumnya tidak ditemukan kelainan. Kelainan paru umumnya pada daerah lobus superior
Dapat ditemukan suara napas bronkial, amforik, melemah, ronki basah
Pemeriksaan Penunjang
Pemeriksaan darah : Pemeriksaan darah rutin kurang menunjukkan indikator spesifik untuk TB. Laju endap darah (LED) yang meningkat kurang spesifik
Pemeriksaan bakteriologik : Bila ditemukan 1 spesimen BTA positif dari 2 atau 3 spesimen sputum
Pemeriksaan/tes uji cepat (bila ada fasilitas)
Xpert MTB/Rif: bila deteksi M.Tb positif : Pemeriksaan kutur M. Tb: tumbuh
kuman M. Tb Pemeriksaan radiologis
(foto toraks)
: Bayangan berawan/nodular di segmen apikal dan posterior lobus atas paru dan segmen superior lobus bawah Kavitas, dapat dikelilingi oleh
28 Catatan:
Garis putus-putus = bila terdapat fasilitas
Bila terdapat riwayat OAT sebelumnya, selain melakukan pemeriksaan sputum mikroskopis juga dilakukan pemeriksaan Xpert MTB/Rif, bila Xpert Rifampisin resisten dilanjutkan dengan pemeriksaan biakan M.Tb dan uji kepekaan obat lini 1 dan lini 2 (sesuai fasilitas yang tersedia).
Algoritme Diagnosis TB pada Pasien Dewasa
Obati sesuai kasus TB
Sputum mikroskopis (BTA)
BTA (+) BTA (-)
Foto toraks
Tidak sesuai TB
Kasus TB BTA (-)
Perbaikan Tidak perbaikan, klinis sesuai
TB
Kasus definitif TB BTA (+) Lihat klinis dan foto toraks
Antibiotik 2 minggu
29 Diagnosa Banding
PPOK (Penyakit Paru Obstruksi Kronik)
: Biasanya diderita usia > 50 tahun, perokok berat, barrel chest, mengi, hasil spirometry menunjukkan adanya perlambatan aliran udara atau obstruksi
Pneumonia komunitas Peradangan parenkim paru yang disebabkan oleh mikroorganisme yang ditandai dengan demam >40 °C, batuk dengan dahak purulen disertai dengan sesak napas atau nyeri dada Bronkiektasis Penyakit saluran nafas kronik yang ditandai dengan dilatasi abnormal permanen akibat rusaknya dinding bronkus. Gejala klinisnya batuk disertai dahak banyak yang purulen, dapat dijumpai sputum 3 lapis (lapisan busa, lapisan purulen, dan mukoid)
Kanker paru Didapatkan massa pada paru, biasanya pada pasien dengan risiko tinggi seperti perokok. Gejala klinis batuk dapat disertai darah, penurunan berat badan dan nyeri dada Abses paru Pengumpulan cairan terinfeksi dalam suatu
rongga. Gejala batuk berdahak biasanya berbau busuk
Pencegahan
Primer : Vaksinasi BCG
Skrining : Active case finding (terutama pada orang dengan risiko tinggi seperti HIV, pengguna narkoba suntik, kontak dekat pada orang dengan TB aktif) Sekunder : Hindari kontak langsung (pada orang yang mendapat pengobatan, setelah 2 minggu pengobatan efektif maka infeksius menjadi berkurang)
Menutup hidung & mulut saat bersin/batuk dengan sapu tangan, tisu atau masker
32 Evaluasi klinis
Pasien dievaluasi setiap 2 minggu pada 1 bulan pertama pengobatan selanjutnya setiap 1 bulan
Evaluasi: respons pengobatan dan ada tidaknya efek samping obat serta ada tidaknya komplikasi penyakit, bila terdapat efek samping berat Rujuk.
Evaluasi klinis meliputi keluhan, berat badan, pemeriksaan fisis
Evaluasi bakteriologi (0 - 2 - 6 /8 bulan pengobatan) Tujuan untuk mendeteksi ada tidaknya konversi dahak
Pemeriksaan dan evaluasi pemeriksaan mikroskopis: sebelum pengobatan, setelah 2 (dua) bulan pengobatan dan pada akhir pengobatan
Bila dahak tidak konversi Rujuk.
Evaluasi radiologi (0 - 2 – 6/8 bulan pengobatan)
Pemeriksaan dan evaluasi foto toraks dilakukan pada sebelum pengobatan, setelah 2 (dua) bulan pengobatan kecuali pada kasus yang dipikirkan terdapat keganasan dapat dilakukan 1 (satu) bulan pengobatan dan pada akhir pengobatan.
Bila tidak terdapat perbaikan atau terjadi perburukan secara radiologi Rujuk.
Evaluasi efek samping secara klinis
Bila mungkin sebaiknya dari awal diperiksa fungsi hati, fungsi ginjal dan darah lengkap
Fungsi hati: SGOT, SGPT, bilirubin, fungsi ginjal: ureum, kreatinin, dan gula darah, serta asam urat untuk data dasar penyakit penyerta atau efek samping pengobatan
Asam urat diperiksa bila menggunakan pirazinamid
Pemeriksaan visus dan uji buta warna bila menggunakan etambutol (bila ada keluhan)
Pasien yang mendapat streptomisin harus diperiksa uji keseimbangan dan audiometri (bila ada keluhan)
33 Komplikasi
Atelektasis Bronkiektasis Cor pulmonal Batuk darah masif Pneumotoraks Empyema TB
Daftar Pustaka
1. Keputusan Menteri Kesehatan Republik Indonesia Nomor 514 tahun 2015 tentang Panduan Praktik Klinis bagi Dokter di Fasilitas Pelayanan Kesehatan Primer, 2015.
2. Kemenkes RI. Panduan Penyusunan Kurikulum Pendidikan TB, 2013. 3. WHO. TB for Medical Student
4. WHO. International Standard for Tuberculosis Care. Diagnosis, treatment and public health.3rd ed.2013
5. Kemenkes RI. Pedoman Nasional Pengendalian Tuberkulosis. Jakarta: Kementerian Kesehatan Republik Indonesia;2014.
6. TBCTA (Tuberculosis Coalitionfor Technical Assistance).
37 Obat-Obatan Obat Rentang dosis
mg/hari
Frekuensi Keterangan Antipiretik
Paracetamol Dewasa : 4000 mg/hari
3-4 kali sehari Jika demam sudah turun stabil hentikan
Monitoring
Lakukan penilaian terhadap tanda bahaya hingga fase kritis dilewati. Sebaiknya lakukan pemeriksaan laboratorium darah rutin dan serum transaminase saat 4 minggu selesai perawatan untuk menilai adanya gejala sisa.
Komplikasi
Dengue Shock Syndrome Efusi pleura
Asites Sianosis
Syok irreversible
Daftar Pustaka
Keputusan Menteri Kesehatan Republik Indonesia Nomor 514 tahun 2015 tentang Panduan Praktik Klinis bagi Dokter di Fasilitas Pelayanan Kesehatan Primer, 2015
Sudoyo, A.W. Setiyohadi, B. Alwi, I. Simadibrata, M. Setiati, S.Eds. Buku ajar ilmu penyakit dalam. Ed 4. Vol. III. Jakarta: Pusat Penerbitan Departemen Ilmu Penyakit Dalam FKUI; 2006.
38
VI.
Demam Typhoid
No. ICPC-2:D70 Gastrointestinal infection No. ICD-10:A01.0 Typhoid fever
Definisi
Adalah penyakit yang disebabkan oleh infeksibakteri Salmonella enterica khususnya Salmonella typhiyang ditularkanmelaluifaecal-oral.
Etiologi
Salmonella typhi
Salmonella paratyphi A,B,C PenegakanDiagnosa
1. Diagnosis Kerja:
Diagnosis kerja ditegakkan bila terdapat hal-hal berikut ini: a. Demam ≥5 hari
b. Suhu ≥ 38,5 °C
Ditambah salah satu dari hal-hal berikut: a. Peningkatan LED atau CRP b. Leukosit normal atau leukopenia
c. Gejala gastrointestinal antara lain: mual muntah, nafsu makan berkurang, nyeri perut, diare, konstipasi
2. Faktor Risiko:
a. Proses mencuci tangan yang kurang baik b. Sanitasi lingkungan yang tidak bersih c. Penyediaan air bersih yang kurang baik
d. Makan dan minum ditempat jualan yang kurang bersih 3. Usia Penderita:
Bisa dialami semua usia 4. Pemeriksaan Penunjang:
a. Pemeriksaan darah tepi: Leukosit: normal, leukopeni b. Pemeriksaan CRP dan LED: meningkat
c. Pemeriksaan bakteriologis(isolasi & biakan kuman): Kultur darah : positif (negatif pada pemberian antibiotik) Feses: Positif (dilakukan setelah 1 minggu demam) d. Uji serologis:
Widal : (+) titer O≥1/320 atau H≥1/640 diagnosa pasti jika terjadi kenaikan widal 2-4 kali lipat pada pemeriksaan ulang 5-7 hari
39 5. Diagnosis Akhir:
a. Demam Tifoid Tanpa Penyulit
Widal meningkat 2-4 kali pada pemeriksaan serial Single Titer: Widal O ≥ 1/320; Widal H ≥ 1/640 Kultur Darah Positif
Respon pengobatan 3-5 hari setelah terapi empirik b. Demam Tifoid Dengan Penyulit:
Penurunan kesadaran Bronkopneumonia Diagnosa Banding
Demam berdarah dengue
: Demam tinggi mendadak terus menerus, ditularkan oleh nyamuk, trombositopeni, hemokonsentrasi.
Apendisitis : Disertai nyeri perut terutama dibagian kanan bawah, perut buncit, sulit buang angin Demam dengue : Demam tinggi mendadak disertai
trombositopeni dan hemokonsentrasi Influenza : Demam tinggi disertai batuk, pilek, sakit
tenggorokan, bersin
Malaria : Pola demam hilang timbul disertai keringat dingin berlebihan
Pencegahan
Primer : Jagalah kebersihan badan dan sekitar Anda Jagalah kebersihan sanitasi lingkungan Cucilah tangan sebelum makan
Hindari makan dan minum ditempat yang tidak terjaga kebersihannya
41 Monitoring Pengobatan
Lakukan kontrol 5 (lima) hari setelah pengobatan
Komplikasi Perforasi usus Ileus paralitik Syok
Anemia hemolitik Pleuritis
Hepatitis Pielonefritis Meningitis
Daftar Pustaka
Keputusan Menteri Kesehatan Republik Indonesia Nomor 514 tahun 2015 tentang Panduan Praktik Klinis bagi Dokter di Fasilitas Pelayanan Kesehatan Primer, 2015
Sudoyo, A.W. Setiyohadi, B. Alwi, I. Simadibrata, M. Setiati, S.Eds. Buku ajar ilmu penyakit dalam. Ed 4. Vol. III. Jakarta: Pusat Penerbitan Departemen Ilmu Penyakit Dalam FKUI; 2006.
42
VII.
Dermatitis
VII.1 Dermatitis
No. ICPC-2:S86 Dermatitis seborrhoeic No. ICD-10:L21 Seborrhoeic Dermatitis Tingkat Kemampuan 4A
Masalah Kesehatan
Dermatitis seboroik (DS) merupakan istilah yang digunakan untuk kelainan inflamasi kulit yang didasari oleh faktor konstitusi tertentu. Dermatitis seboroik berhubungan erat dengan keaktifan glandula sebasea, sehingga mempunyai predileksi di daerah seborea (kulit kepala, wajah, dada dan punggung atas).
Anamnesis (Subyektif)
Pasien datang dengan keluhan munculnya bercak merah dan kulit kasar pada daerah predileksi. Kelainan awal yang ringan hanya berupa ketombe pada kulit kepala (pitiriasis sika) sampai keluhan lanjut berupa keropeng yang berbau tidak sedap dan terasa gatal. Dermatitis bisa berkembang dan meluas menjadi eritroderma.
Faktor risiko di antaranya adalah genetik, kelelahan, stres emosional, infeksi, defisiensi imun, jenis kelamin pria lebih sering daripada wanita, usia bayi bulan 1 dan usia 18-40 tahun, dan kurang tidur.
Hasil Pemeriksaan Fisik dan Penunjang Sederhana (Objective) Pemeriksaan Fisik
Tanda-tanda patognomonis:
Papul sampai plak eritema
Skuama berminyak agak kekuningan Berbatas tidak tegas
Lokasi predileksi: kulit kepala, glabela, belakang telinga, belakang leher, alis mata, kelopak mata, liang telinga luar, lipat naso labial, sternal, areola mammae, lipatan bawah mammae pada wanita, interskapular, umbilikus, lipat paha, daerah angogenital.
Dermatitis seboroik ringan apabila lesi kulit terbatas dengan eritem ringan dan skuama sedikit. Dikatakan berat bila lesi luas dengan skuama tebal, sampai menjadi eritroderma.
43 Pemeriksaan Penunjang
Pada umumnya tidak diperlukan pemeriksaan penunjang.
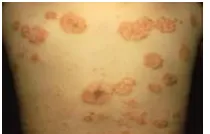
Dermatitis seboroik pada kulit kepala
Penegakan Diagnostik (Assessment)
Diagnosis ditegakkan berdasarkan anamnesis dan pemeriksaan fisik. Diagnosis banding: Psoriasis (skuamanya berlapis-lapis, tanda Auspitz, skuama tebal seperti mika), Kandidosis (pada lipat paha dan perineal, eritema bewarna merah cerah berbatas tegas dengan lesi satelit di sekitarnya), Otomikosis (untuk lesi di liang telinga).
Komplikasi
Pada bayi dan anak, lesi bisa meluas menjadi penyakit Leiner atau eritroderma.
Penatalaksanaan Komprehensif (Plan) Penatalaksanaan:
Pasien diminta untuk memperhatikan faktor predisposisi terjadinya keluhan, misalnya stres emosional dan kurang tidur. Diet juga disarankan untuk mengkonsumsi makanan rendah lemak.
Farmakoterapi dilakukan dengan: Topikal
44
Selama pengobatan, rambut harus tetap dicuci.
o Anak dan Dewasa: pada lesi di kulit kepala, diberikan shampo selenium sulfida 1,8 atau shampo ketokonazol 2%, zink pirition (shampo anti ketombe), atau pemakaian preparat ter (liquor carbonis detergent) 5 % dalam bentuk salep dengan frekuensi 2-3 kali seminggu selama 5-15 menit per hari.
o Pada lesi di badan diberikan kortikosteroid topikal lemah sampai sedang selama maksimal 2 minggu
o Pada kasus dengan manifestasi dengan inflamasi yang lebih berat diberikan kortikosteroid kuat misalnya betametason valerat krim 0,1%. (tidak boleh dipakai di wajah dan daerah lipatan dan pada pasien bayi)
o Pada kasus dengan infeksi jamur, perlu dipertimbangkan pemberian ketokonazol krim 2%.
Oral sistemik
o Antihistamin sedatif yaitu: klorfeniramin maleat 3 x 4 mg per hari selama 2 minggu atau setirizin 1 x 10 mg per hari selama 2 minggu, ATAU
o Antihistamin non sedatif yaitu: loratadin 1x10 mg selama maksimal 2 minggu.
Konseling dan Edukasi
o Memberitahukan kepada orang tua untuk menjaga kebersihan bayi dan rajin merawat kulit kepala bayi
o Memberitahukan kepada orang tua bahwa kelainan ini umumnya muncul pada bulan-bulan pertama kehidupan dan membaik seiring dengan pertambahan usia
o Memberikan informasi bahwa penyakit ini sukar disembuhkan tetapi dapat terkontrol dengan mengontrol emosi dan psikisnya.
Kriteria Rujukan: Pasien dirujuk apabila:
1. Tidak ada perbaikan dengan pengobatan standar selama 2 minggu 2. Pasien dengan komplikasi eritroderma
3. Dermatitis seboroik berat yang didasari penyakit tertentu, misalnya infeksi HIV/AIDS
Rujukan balik:
46 Referensi
1. Menaldi, S.L., Bramono, K., Indriatmi, W. 2015. Ilmu Penyakit Kulit dan Kelamin. Edisi ketujuh. Jakarta. Balai Penerbit Fakultas Kedokteran Universitas Indonesia.
2. James, W.D., Berger, T.G., Elston, D.M. 2000. Andrew’s Diseases
of the Skin: Clinical Dermatology. 10th Ed. Canada. Saunders Elsevier.
47 VII.2 Dermatitis Numularis
No. ICPC-2: S87 Dermatitis/atopic eczema No. ICD-10: L20.8 Other atopic dermatitis Tingkat Kemampuan: 4A
Masalah Kesehatan
Dermatitis numularis adalah dermatitis berbentuk lesi mata uang (koin) atau lonjong, berbatas tegas, dengan efloresensi berupa papulovesikel, biasanya mudah pecah sehingga basah (oozing/madidans). Penyakit ini pada orang dewasa lebih sering terjadi pada pria daripada wanita. Usia puncak awitan pada kedua jenis kelamin antara 55 dan 65 tahun, pada wanita usia puncak terjadi juga pada usia 15 sampai 25 tahun. Dermatitis numularis tidak biasa ditemukan pada anak, bila ada timbulnya jarang pada usia sebelum satu tahun.
Anamnesis (Subjective)
Keluhan:Bercak merah yang basah pada predileksi tertentu (kebanyakan di ekstremitas) dan sangat gatal. Keluhan hilang timbul dan sering kambuh.
Faktor Risiko: riwayat trauma fisis dan kimiawi (fenomena Kobner: gambaran lesi yang mirip dengan lesi utama), riwayat dermatitis kontak alergi, riwayat dermatitis atopik pada kasus dermatitis numularis anak, stress emosional, minuman yang mengandung alkohol, lingkungan dengan kelembaban rendah, riwayat infeksi kulit sebelumnya.
Hasil Pemeriksaan Fisik dan Penunjang Sederhana (Objective) Pemeriksaan Fisik
Tanda-tanda patognomonis:
48
2. Tanda eksudasi karena vesikel mudah pecah, kemudian mengering menjadi krusta kekuningan
3. Jumlah lesi dapat satu, dapat pula banyak dan tersebar, bilateral, atau simetris, dengan ukuran yang bervariasi.
Tempat predileksi terutama di tungkai bawah, badan, lengan, termasuk punggung tangan.
Gambar Dermatitis numularis
Pemeriksaan Penunjang Tidak diperlukan.
Penegakan Diagnostik (Assessment)
Diagnosis Klinis: diagnosis ditegakkan berdasarkan anamnesis dan pemeriksaan fisik.
Diagnosis Banding: Dermatitis kontak, Dermatitis atopik, Neurodermatitis sirkumskripta, Dermatomikosis
Penatalaksanaan Komprehensif (Plan) Penatalaksanaan
1. Pasien disarankan untuk menghindari faktor yang mungkin memprovokasi seperti stres dan fokus infeksi di organ lain 2. Farmakoterapi yang dapat diberikan, yaitu:
Topikal (2 kali sehari)
a. Kompres terbuka dengan larutan permanganas kalikus 1/10.000, menggunakan 3 lapis kasa bersih, selama masing-masing 15-20 menit/kali kompres (untuk lesi madidans/basah) sampai lesi mengering
49
c. Pada kasus dengan manifestasi klinis likenifikasi dan hiperpigmentasi, dapat diberikan golongan Betametason valerat krim 0,1% atau Mometason furoat krim 0,1%) d. Pada kasus infeksi sekunder, perlu dipertimbangkan
pemberian antibiotik topikal
Oral sistemik
a. Antihistamin sedatif: klorfeniramin maleat 3 x 4 mg per hari selama maksimal 2 minggu atau setirizin 1 x 10 mg per hari selama maksimal 2 minggu ATAU
b. Antihistamin non sedatif: loratadin 1x10 mg per hari selama maksimal 2 minggu
c. Jika ada infeksi bakteri dapat diberikan antibiotik.
Komplikasi: Infeksi sekunder dan dermatitis autosensitisasi
Konseling dan Edukasi
1. Memberikan edukasi bahwa kelainan bersifat kronis dan berulang sehingga penting untuk pemberian obat topikal rumatan
2. Mencegah terjadinya infeksi sebagai faktor risiko terjadinya relaps
3. Menganjurkan menghindari faktor risiko yang bisa dilakukan
Kriteria Rujukan
1. Apabila kelainan tidak membaik dengan pengobatan topikal standar selama 2 minggu
2. Terjadi komplikasi dermatitis autosensitisasi atau infeksi sekunder
50 Peralatan
Tidak diperlukan peralatan khusus untuk mendiagnosis penyakit dermatitis numularis.
Prognosis
Prognosis pada umumnya bonam apabila kelainan ringan tanpa penyulit, dapat sembuh tanpa komplikasi, namun bila kelainan berat dan dengan penyulit prognosis menjadi dubia ad bonam.
Referensi
Menaldi, S.L., Bramono, K., Indriatmi, W. 2015. Ilmu Penyakit Kulit dan Kelamin. Edisi ketujuh. Jakarta. Balai Penerbit Fakultas Kedokteran Universitas Indonesia.
Djuanda, A., Hamzah, M., Aisah, S. 2013. Ilmu Penyakit Kulit dan Kelamin. Edisi ke enam. Jakarta. Balai Penerbit Fakultas Kedokteran Universitas Indonesia.
James, W.D., Berger, T.G., Elston, D.M. 2000. Andrew’s Diseases
of the Skin: Clinical Dermatology. 10th Ed. Canada. Saunders Elsevier.
Perhimpunan Dokter Spesialis Kulit dan Kelamin. 2011. Pedoman Pelayanan Medik. Jakarta.
52 VII.3 Dermatitis Popok
Definisi:
Dermatitis yang terlokalisasi paling tidak pada awalnya, pada daerah yang tertutup popok. Keadaan ini hanya terjadi setelah pemakaian popok.
Etiologi:
Etiologi dermatitis popok multifaktorial. Faktor penyebab yang berperan antara lain: hidrasi kulit, peran feses, urin, friksi, suhu, iritan kimiawi and popok itu sendiri. Faktor yang mencetuskan pertama kali adalah peningkatan hidrasi kulit dalam jangka waktu lama. Keadaan ini akan memudahkan terjadinya kerusakan kulit akibat friksi, penurunan fungsi sawar kulit, dan meingkatkan reaksi terhadap bahan iritan. Fatkror lain yang berhubungan adalah kontak dengan urin dan feses, enzimproteolitik feses, enzim lipolitik pencernaan, peningkatan pH, serta superinfeksi dengan Candida spp. atau bakteri.
Manifestasi klinis:
Bentuk lesi: eritema konfluens, berkilat, disertai papul eritematosa multipel, edema dan skuama
Lokasi lesi: bagian cembung bokong, paha bagian dalam, mons pubis, skrotum dan labia mayora.
Dermatitis popok yang telah berlangsung lebih dari 3 hari, perlu dipertimbangkan adanya infeksi jamur (Candida spp). Lesi kulit berupa plak eritematosa, skuama, berbatas tegas, dan disertai lesi satelit berupa papul dan pustul. Diagnosis ditegakkan berdasarkan lesi yang khas dan dapat dikonfirmasi dengan pemeriksaan KOH dari kerokan kulit.
Komplikasi: indikasi rujuk ke PPK Sekunder (Dokter spesialis kulit dan kelamin)
- Dermatitis popok dengan infeksi sekunder (jamur)
Pengobatan: PPK Primer:
1. Edukasi:
a. perawatan kulit di area popok.
b. menggunakan popok sesuai daya tampungnya.
2. Kortikosteroid topikal potensi ringan dapat diberikan dan dioleskan 2 kali sehari.
54 Referensi
MIMS Dermatology. 2015. Disease Management Guidelines. Indonesia. MIMS.
James, W.D., Berger, T.G., Elston, D.M. 2000. Andrew’s Diseases of the Skin: Clinical Dermatology. 10th Ed. Canada. Saunders Elsevier. Perhimpunan Dokter Spesialis Kulit dan Kelamin. 2014. Panduan
56
2. Riwayat asma atau rhinitis alergi (atau riwayat atopi pada first degree relative pada anak usia < 4 tahun)
3. Riwayat kulit kering dalam satu tahun terakhir
4. Dermatitis pada daerah lipatan yang telihat (atau dermatitis pada pipi/dahi dan ekstensor ekstremitas pada anak usia < 4 tahun)
5. Awitan sebelum usia 2 tahun (tidak digunakan bila anak usia < 4 tahun).
Komplikasi: indikasi rujuk ke PPK Sekunder (Dokter spesialis kulit dan kelamin)
1. Infeksi sekunder 2. Eritroderma
3. DA berat dan rekalsitran
Pengobatan: PPK Primer: 1. Edukasi
2. Menghidari dan memodifikasi faktor pencetus: berdasarkan riwayat 3. Fungsi sawar kulit yang optimal:
a. Perawatan kulit:
i. Pembersih: sabun berpelembab, pH 5,5-6,0, surfaktan ringan. ii. Mandi: 1-2 kali/hari, air suam-suam kuku.
iii. Lama mandi:10-15 menit b. Memakai pelembap:
i. Tipe pelembap: humektan, emolien, oklusif, kombinasi humektan, emolien & seramid, atau kombinasi humektan, emolien, antiinflamasi dan antipruritus.
ii. Aplikasi: dalam waktu 3 menit setelah mandi. Penggunaannya bisa seluruh tubuh, dan dapat diulang kapan saja bila diperlukan.
4. Menghilangkan inflamasi: a. Kompres basah
b. Kortikosteroid topikal:
i. potensi terendah yang masih efektif. Dan pertimbangkan sesuai dengan fase, lesi, lokasi dan usia
57 5. Menghilangkan siklus gatal-garuk :
a. Antihistamin sistemik (sebagai ajuvan), intermiten, jangka pendek. AH1 atau AH2.
6. Tindak lanjut/Pengamatan : akut: 5 hari, dan kronik: 2 minggu.
60 Referensi
MIMS Dermatology. 2015. Disease Management Guidelines. Indonesia. MIMS.
James, W.D., Berger, T.G., Elston, D.M. 2000. Andrew’s Diseases of the Skin: Clinical Dermatology. 10th Ed. Canada. Saunders Elsevier. Perhimpunan Dokter Spesialis Kulit dan Kelamin. 2014. Panduan
66 Cefalexin 40-50 mg/kgBB/hari
terbagi dalam 4 dosis selama 5-7 hari
Sefuroxim Dewasa:
2x250 mg/hari sampai 2x500 mg/hari
Anak:
67 Monitoring Pengobatan
Pasien harus diperiksa 4 minggu setelah memulai pengobatan untuk memastikan bahwa pengobatan berhasil. Jika terjadi resistensi pengobatan maka regimen obat harus diganti.
Komplikasi
Scabies induced pioderma
o Impetigo sekunder dan glomerulonefritis poststreptococal o Sterptococcus pyogenes.
Scabies yang berkrusta
o Lymphangitis dan septicemia
Pemicu terjadinya bullous pemfigoid
Kriteria Rujuk Balik
Jika tidak ditemukan lagi kelainan fisis dan pada pemeriksaan mikroskop tidak ditemukan scabies maka dirujuk kembali ke PPK 1.
Referensi
MIMS Dermatology. 2015. Disease Management Guidelines. Indonesia. MIMS.
James, W.D., Berger, T.G., Elston, D.M. 2000. Andrew’s Diseases of the Skin: Clinical
Dermatology. 10th Ed. Canada. Saunders Elsevier.
Perhimpunan Dokter Spesialis Kulit dan Kelamin. 2014. Panduan Layanan Klinis Dokter Spesialis Dermatologi dan Venereologi. Jakarta. Keputusan Menteri Kesehatan Republik Indonesia Nomor 514 tahun
72
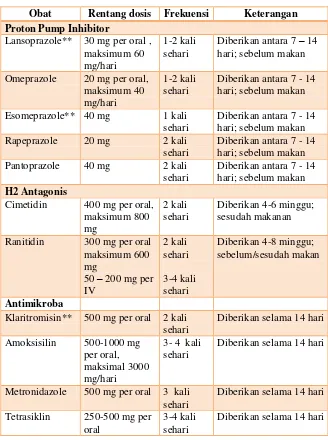
Tabel 1. Obat-Obatan
Obat Rentang dosis Frekuensi Keterangan Proton Pump Inhibitor
Lansoprazole** 30 mg per oral , hari; sebelum makan
Omeprazole 20 mg per oral, maksimum 40 mg/hari
1-2 kali sehari
Diberikan antara 7 - 14 hari; sebelum makan
Esomeprazole** 40 mg 1 kali sehari
Diberikan antara 7 - 14 hari; sebelum makan Rapeprazole 20 mg 2 kali
sehari
Diberikan antara 7 - 14 hari; sebelum makan Pantoprazole 40 mg 2 kali
sehari
Diberikan antara 7 - 14 hari; sebelum makan H2 Antagonis
Cimetidin 400 mg per oral, maksimum 800 mg
2 kali sehari
Diberikan 4-6 minggu; sesudah makanan
Ranitidin 300 mg per oral maksimum 600
Diberikan 4-8 minggu; sebelum/sesudah makan
Antimikroba
Klaritromisin** 500 mg per oral 2 kali sehari
Diberikan selama 14 hari
Amoksisilin 500-1000 mg per oral, maksimal 3000 mg/hari
3- 4 kali sehari
Diberikan selama 14 hari
Metronidazole 500 mg per oral 3 kali sehari
Diberikan selama 14 hari
Tetrasiklin 250-500 mg per oral
3-4 kali sehari
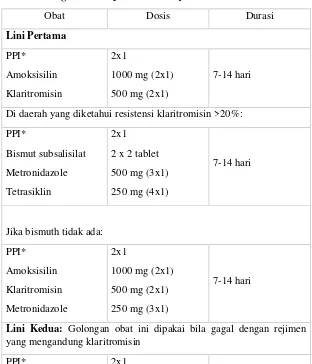
73 Tabel 2. Regimen Terapi Eradikasi Hp
Obat Dosis Durasi
Di daerah yang diketahui resistensi klaritromisin >20%: PPI*
Jika bismuth tidak ada: PPI* yang mengandung klaritromisin
75
Daftar Pustaka
1. Sudoyo, A.W. Setiyohadi, B. Alwi, I. Simadibrata, M. Setiati, S.Eds. Buku ajar ilmu penyakit dalam. Ed 4. Vol. III. Jakarta: Pusat Penerbitan Departemen Ilmu Penyakit Dalam FKUI; 2006.
2. Konsensus Nasional Penatalaksanaan Dispepsia dan Infeksi Helibacter Pylori. Perhimpunan Gastroenterologi Indonesia. 2014
3. Keputusan Menteri Kesehatan Republik Indonesia Nomor 514 tahun 2015 tentang Panduan Praktik Klinis bagi Dokter di Fasilitas Pelayanan Kesehatan Primer, 2015
4. Lee YY, Chua AS. Investigating functional dyspepsia in Asia. J Neurogastroenterol Motil 2012;18:239-45.
5. Miwa H, Ghoshal UC, Gonlachanvit S, et al. Asian consensus report on functional dyspepsia. J Neurogastroenterol Motil 2012;18:150-68. 6. Perkumpulan Gastroenterologi Indonesia. Konsensus Nasional
Penatalaksanaan Dispesia dan infeksi Helicobacter pylory. Simadibrata M. Makmun D, Abdullah M, Syam AF, Fauzi A, Renaldi K, Mauleha H, Utara AP. Editors. Perkumpulan Gastroenterologi Indonesia 2014.
7. Syam AF. Uninvestigated dyspepsia versus investigated dyspepsia. Acta Med Indones. 2005;37(2):113-5.
8. Malfertheiner P, Megraud F, O’Morain CA, et al. Management of
Helicobacter pylori infection--the Maastricht IV/ Florence Consensus Report. Gut 2012;61:646-64.
80
Risiko Kardiovaskular (CV) & Kerusakan Target Organ
Faktor Risiko Terkait Kardiovaskular
Laki-laki
Usia (laki ≥55 thn, wanita ≥ 65 thn)
Merokok Dislipidemia
CT > 190 mg/dL, dan/atau LDL > 115 mg/dL, dan/atau
HDL : laki< 40 mg/dL, wanita< 46 mg/dL TGL > 150 mg/dL
GDP (102 – 125 mg/dL) Abnormal GD2PP
Obesitas (BMI ≥ 30 kg/m2 )
Lingkar Pinggang (laki ≥102 cm, wanita ≥ 88 cm, pada ras Caucasian)
Riwayat keluarga mengalami premature CVD (laki <55 thn, wanita < 65 thn)
Kerusakan Organ Asimptomatik Tekanan nadi (pada lansia) ≥ 60 mmHg
EKG : LVH
PlaK pada arteri Karotis Carotid-femoral PWV >10 m/s Ankle-brachial index <0.9
CKD dengan eGFR 30-60 ml/min/1.73m2 (BSA) Mikroalbuminuria
Diabetes Mellitus
GDP ≥126 mg/dL pada 2 kali pengukuran, dan/atau HBA1C >7%, dan/atau
G2PP >198 mg/dL
Penyakit Jantung & Ginjal
CVD : stroke, TIA,
CHD : angina, MI, revaskularisasi miokard dengan PCI atau CABG Gagal jantung
83 Monitoring Efek Samping Pengobatan
1. Fungsi Ginjal 2. Hiperkalemia 3. Elektrolit 4. Batuk 5. Kaki edema Komplikasi
Hipertropi ventrikel kiri, proteinuria dan gangguan fungsi ginjal, aterosklerosis, retinopati, stroke, TIA, infark miokard, angina pektoris, gagal jantung.
Daftar Pustaka
1. Chobanian AV, Bakris GL, Black HR, et al; National Heart, Lung, and Blood Institute Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure; National High Blood Pressure Education Program Coordinating Committee. The seventh report of the Joint National Committee on Prevention,
Detection, Evaluation, and Treatment of High Blood Pressure: the JNC 7 report. JAMA. 2003;289(19):2560-2572.
2. Mancia G, Fagard R, Narkiewicz K, et al. 2013 ESH/ESC guidelines for the management of arterial hypertension: the Task Force for the
Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). Eur Heart J. 2013;34(28):2159-2219.
3. 2014 Evidence-Based Guideline for the Management of High Blood Pressure in Adults. JAMA. 2014;311(5):507-520.
85 • Konstipasi
• Riwayat keluarga ISK berulang atau penyakit ginjal
• Riwayat ditemukan kelainan ginjal pada janin saat ibu hamil
• Kehamilan
• Anomali struktur saluran kemih Usia penderita : Semua usia
Pemeriksaan Fisik PemeriksaanTanda Vital
: Suhu: normal atau meningkat (38.5°C-40°C), bisa takikardi
Pemeriksaan Abdomen
: 1. Nyeri tekan suprapubik
2. Nyeri ketok pada sudut kostovertebral (jarang) Pemeriksaan
2. Pembesaran kelenjar prostat (jarang)
PemeriksaanPenunjang Pemeriksaan urinalisis rutin
: Positif ,leukosituria: > 10 leukosit/mm3, bisa hematuri
Kultur urin (untuk ISK berulang)
: Positif ≥ 105 CFU/mL
Kriteria Diagnosis
Berdasarkan IDSA/ESCMID
Kategori Presentasi Klinis Laboratorium ISK-non komplikata
akut pada wanita; sistitis non komplikata akut pada wanita
Disuria, urgensi, frekuensi, nyeri suprapubik, tidak ada gangguan berkemih 4 minggu sebelumnya
Demam, menggigil, nyeri pinggang;diagnosis lainnya dieksklusikan; tidak ada riwayat atau bukti klinis kelainan
≥ 10 leukosit/mm3 ≥ 104
86 urologis (USG, radiografi)
ISK komplikata Kombinasi gejala ISK non-komplikata akut dan pielonefritis
non-komplikata akut; terdapat faktor yang berhubungan dengan ISK komplikata (ada kelainan struktur dan fungsi saluran kemih, laki-laki, wanita hamil)
> 10 leukosit/mm3 > 105 CFU/mL* pada wanita
> 104 CFU/mL* pada pria, atau urin kateter pada wanita
Bakteria asimtomatik
Tidak ada gangguan berkemih
> 10 leukosit/mm3 > 105 CFU/mL* pada 2 biakan urin porsi tengah yang berurutan > 24 jam
ISK
rekuren*uropatogen pada biakan urin porsi tengah
Minimal 3 episode infeksi non-komplikata pada kultur 12 bulan terakhir: hanya pada wanita; tidak ada kelainan
struktural/fungsional
< 103 CFU/mL*
89 Monitoring Pengobatan
Setelah selesai pengobatan dilakukan pemantauan terhadap resolusi gejala dalam waktu 2-4 minggu.
Komplikasi Prostatitis Pielonefritis Sepsis ISK Rekuren
Daftar Pustaka
1. Hooton T. Bacterial Urinary Tract Infections. In Johnson RJ, Feehally J, Floege J (eds): Comprehensive clinical nephrology, ed 4, Elsevier, Philadelphia, 2015, 632-43
91 Pemeriksaan Fisik
Pemeriksaan Telinga (otoskopi)
: Tampak serumen berwarna kuning kecoklatan atau kehitaman yang menutupi seluruh atau sebagian liang telinga, bisa keras/lunak, dan posisi bisa 1/3 luar atau 2/3 dalam liang telinga
Tes penala : Normal atau tuli konduktif
Diagnosa Banding Penyumbatan benda asing
: Benda kecil atau binatang masuk ke liang telinga
Kolesteatoma eksterna Keratosis obturans
Penyulit
Otitis Eksterna Otomikosis
Stenosis liang telinga Trauma liang telinga
Kriteria Merujuk
Serumen disertai penyulit Pasien tidak kooperatif
Curiga perforasi membran timpani dan atau adanya riwayat otore Riwayat operasi telinga sebelumnya
Pencegahan
Primer : Jaga kebersihan luar dan dalam telinga Membersihkan telinga harus hati-hati Jangan terlalu dalam membersihkan telinga Sekunder : Lakukan pemeriksaan rutin minimal tiap 6
93
4. Pengait serumen dimasukkan ke liang telinga, selanjutnya melewati celah antara serumen dan kulit liang telinga dengan posisi ujung pengait sejajar dengan bidang kulit liang telinga. Bila belum ditemukan celah antara serumen dan kulit (seperti pada serumen impaksi), maka harus dibuat celah terlebih dahulu. Selanjutnya ujung pengait dirotasikan sehingga berada di dalam serumen dan serumen ditarik keluar. Manipulasi dengan alat pengait tidak dianjurkan di daerah inferior dinding liang telinga disebabkan kemungkinan terpicunya refleks vagal yang ditandai dengan batuk
5. Evaluasi liang telinga dan membran timpani Cara Irigasi liang telinga
1. Pasien dalam posisi duduk stabil. Pada pasien anak harus dipangku oleh orang dewasa yang berperan memegang/ menahan kedua kaki, tangan kanan memegang kedua tangan pasien, dan tangan kiri memegang/menahan kepala pasien
2. Handuk diletakkan di pundak sisi telinga yang dibersihkan
3. Nierbekken diletakan dibawah telinga yang akan dibersihkan
4. Daun telinga ditarik ke arah superior dan posterior untuk pasien dewasa ATAU ke arah posterior untuk pasien anak
5. Cairan hangat suhu 37oC disemprotkan ke arah celah di antara serumen dan kulit liang telinga. Arah irigasi tidak dianjurkan ke arah inferior dinding liang telinga disebabkan kemungkinan terpicunya refleks vagal yang ditandai dengan batuk
6. Liang telinga dikeringkan dengan kapas/suction
7. Evaluasi liang telinga dan membran timpani Irigasi liang telinga kontraindikasi pada :
1. Perforasi membran timpani
2. Infeksi aktif kulit liang telinga (otitis eksterna)
94 Komplikasi
Perforasi membran timpani Tuli konduktif
Infeksi kulit liang telinga Pembentukan jaringan granulasi Otitis eksterna
Perikondritis Perikondritis
Daftar Pustaka
1. Chait T, Chai TC. Bactericidal Activity of Cerument. 1980;18(4):638– 41.
2. Guest JF, Greener MJ, Robinson AC, Smith AF. Impacted cerumen: Composition, production, epidemiology and management. QJM - Mon J Assoc Physicians. 2004;97(8):477–88.
3. Guidelines P. Practice Guidelines Diagnosis and Management of Cerumen Impaction. Am Fam Physician [Internet]. 2015;80(9):1–6. Available from: http://dx.doi.org/
4. Hanger HC, Mulley GP. Cerumen: its fascination and clinical importance: a review. J R Soc Med [Internet]. 1992;85(6):346–9. Available from:
http://www.ncbi.nlm.nih.gov/pubmed/1625268%5Cnhttp://www.pubm edcentral.nih.gov/articlerender.fcgi?artid=PMC1293500
5. Marchisio P, Pipolo C, Landi M, Consonni D, Mansi N, Di Mauro G, et al. Cerumen: A fundamental but neglected problem by pediatricians. Int J Pediatr Otorhinolaryngol [Internet]. 2016;87:55–60. Available from: http://dx.doi.org/10.1016/j.ijporl.2016.05.014
6. Memel D, Langley C, Watkins C, Laue B, Birchall M, Bachmann M. Effectiveness of ear syringing in general practice: a randomised controlled trial and patients’ experiences. Br J Gen Pract. 2002;52(484):906–11.
7. Olusanya BO. Hearing impairment in children with impacted cerumen. Ann Trop Paediatr. 2003;23(March):121–8.
95
10.Propst EJ, George T, Janjua A, James A, Campisi P, Forte V. Removal of impacted cerumen in children using an aural irrigation system. Int J Pediatr Otorhinolaryngol [Internet]. 2012;76(12):1840–3. Available from: http://dx.doi.org/10.1016/j.ijporl.2012.09.014
11.Roland PS, Smith TL, Schwartz SR, Rosenfeld RM, Ballachanda B, Earll JM, et al. Clinical practice guideline: Cerumen impaction. Otolaryngol - Head Neck Surg. 2008;139(3 SUPPL.2).
12.Soy FK, Ozbay C, Kulduk E, Dundar R, Yazici H, Sakarya EU. A new approach for cerumenolytic treatment in children: In vivo and in vitro study. Int J Pediatr Otorhinolaryngol [Internet]. 2015;79(7):1096–100. Available from: http://dx.doi.org/10.1016/j.ijporl.2015.04.039
97
Rhinosinusitis akut pada anak terdapat gejala akut :
- Gangguan prilaku
- Sumbatan , hambatan , kongesti hidung
- Perubahan warana sekret hidung
- Batuk pada siang/malam hari
Rhinosinusitis viral akut (Common cold) mempunyai durasi gejala < (kurang ) dari 10 hari
Rhinosinusitis akut post viral Gejala memburuk setelah hari ke 5 atau gejala menetap sampai 10 hari tetapi tidak lebih dari 12 minggu
Rhinosinusitis akut bacterial
- Perubahan warna sekret hidung anterior / posterior
- Nyeri hebat pada daerah wajah atau kepala
- Demam > 38 derajat
- CRP yang meningkat
- Perburukan gejala dengan adanya onset demam yang baru, nyeri kepala, sekkret hidung yang menetap selama 5 sampai 6 hari setelah gejala awal membaik, ( double sickening)
Hanya pada rhinosinusitis akut bakterial yang membutuhkan terapi antibiotik
Pemeriksaan Fisik Tanda vital
Telinga : membran tympani normal / retraksi/ hiperemis
: Normal
Hidung : Mukosa hidung tampak eritem dan edema. Tampak kavum nasi sempit, terdapat sekret
108 Mometasone
furoate
Dewasa: 55 µg/spray, 2 spray per lubang hidung
Anak 2-11 thn : 55 µg/spray, 1 spray per lubang hidung
27.5µg/spray, 2 spray per lubang hidung Anak 4-11 thn: 27.5µg/spray, 1 spray per lubang hidung
1 kali sehari
Oral Kortikosteroid
Prednison Dewasa: 20-60 mg per hari
Anak: 1-2 mg/kg BB/hari
3 kali sehari
Diberikan 3-5 hari , hanya untuk kasus edema mukosa hidung yang berat
Antikolinergik Ipratropium bromida nasal spray 0,06 %
Dewasa : 84 mcg (2 spray) per hidung Anak (5-11 thn) : 84
Montelukast Dewasa : 10 mg per oral (granul atau tablet kunyah)
6-15 tahun : 5 mg (tablet kunyah) >15 tahun : 10 mg
109 Monitoring Pengobatan
Monitoring pengobatan dilakukan setelah 2-4 minggu pemberian obat untuk menentukan respon terapi (gejala terkontrol atau tidak terkontrol). Jika gejala menetap meskipun pengobatan sudah adekuat maka perlu dipikirkan untuk pemeriksaan lanjutan.
Komplikasi/Komorbid
Rinosinusitis kronis dengan/tanpa polip hidung Otitis media efusi
Asma bronkial
Daftar Pustaka
Bosquet J, Cauwenberge P, Khaltaev N, Bachert C, Durham SR, Lund V, et al. Management of Allergic Rhinitis and Its Impact on Asthma (ARIA). ARIA Workshop Report. J All Clin Immunol (Suppl). 2001; 108(5)
Soepardi EA, Iskandar N, Bashiruddin J, Restuti RD. Buku Ajar Ilmu Kesehatan Telinga Hidung Tenggorok Kepala Leher. 7th ed. Jakarta. Balai Penerbit Fakultas Kedokteran Universitas Indonesia. 2012. Keputusan Menteri Kesehatan Republik Indonesia Nomor 514 tahun
112 Langkah ektirpasi lipoma :
Bersihkan daerah operasi dengan tindakan antiseptik
Anestesi field blok infiltrations di kedua sudut dengan lidocaine 2%, lalu menyebar ke tepi
Diseksi kedalam di tiap sisi, lalu diseksi tumpul dengan jari
Tarik tepi atas dengan klem sambil diseksi terus menelusuri tiap sisi
Angkat dan identifikasi dasar lipom
113
Setelah perdarahan diatasi, jahit subkutis sampai tepi insisi menyatu rapat dan kuat
Jahit bagian kutis dengan rapi dan kuat Monitoring Pengobatan
Disarankan untuk datang kembali jika ada timbul benjolan ditempat yang sama atau dibagian tubuh lain.
Komplikasi Infeksi Seroma Hematoma Cedera saraf Keloid
Daftar Pustaka
• Bland, K.I., Beenken, W.S., Copeland III , E.M. 2005. Dalam Schwartz, SpenserShires.Principle of Surgery. 8 Edition. New York : Mc Graw Hill Company. p. 463-466.
• De Jong, W, R. Sjamsuhidajat. 2004. Buku Ajar Ilmu Bedah Edisi Revisi. Jakarta : EGC.
• Iglehart, D.J., M.D. 2001. Disease of The Breast. Dalam Sabiston. Textbook of Surgery. 16thEdition. Philadelphia : W.B. Saunders Company.
115 4. Diagnosa banding
- Saluran susu terumbat: benjolan pada payudara tegang tidak disertai dengan gejala-gejala sistemik
- Pembengkakan payudara: biasanya bilateral, ketegangan seluruh payudara, sering terjadi 2-4 hari setelah melahirkan dan berhubungan dengan demam ringan.
- Inflamasi kanker payudara: suatu bentuk yang jarang dari kanker payudara yang hadir dengan payudara tegang dan perubahan kulit payudara.
- Abses payudara: terdapat benjolan yang membengkak yang sangat nyeri, dengan kemerahan, panas, dan edema pada kulit di atasnya. Pada kasus yang terlambat ditangani, benjolan menjadi berfluktuasi, dengan perubahan warna kulit dan nekrosis. Demam dapat ada atau tidak ada. Untuk mengkonfirmasi diagnosis, pus dapat diaspirasi dengan spuit dan jarum berlubang besar.
5. Pencegahan
- mulai menyusui dalam satu jam atau lebih setelah melahirkan (inisiasi menyusui dini)
- memastikan bahwa bayi mengisap payudara dengan baik;
- menyusui tanpa batas, dalam hal frekuensi atau durasi, dan membiarkan bayi selesai menyusui satu payudara dulu, sebelum memberikan yang lain;
- menyusui secara eksklusif selama minimal 4 bulan dan bila mungkin 6 bulan.
6. Terapi Analgesik
Ibuprofen lebih efektif dalam menurunkan gejala yang berhubungan dengan peradangan dibandingkan parasetamo. Ibuprofen sampai dosis 1,6 gram per hari tidak terdeteksi pada ASI sehingga direkomendasikan untuk ibu menyusui yang mengalami mastitis.
Antibiotik
116 7. Monitoring
Respon klinik terhadap penatalaksanaan di atas dibagi atas respon klinik cepat dan respon klinik dramatis. Jika gejalanya tidak berkurang dalam beberapa hari dengan terapi yang adekuat termasuk antibiotik, harus dipertimbangkan diagnosis banding. Pemeriksaan lebih lanjut mungkin diperlukan untuk mengidentifikasi kuman-kuman yang resisten, adanya abses atau massa padat yang mendasari terjadinya mastitis seperti karsinoma duktal atau limfoma non Hodgkin. Berulangnya kejadian mastitis lebih dari dua kali pada tempat yang sama juga menjadi alasan dilakukan pemeriksaan ultrasonografi (USG) untuk menyingkirkan kemungkinan adanya massa tumor, kista atau galaktokel.
8. Komplikasi
Penghentian menyusui dini
Mastitis dapat menimbulkan berbagai gejala akut yang membuat seorang ibu memutuskan untuk berhenti menyusui. Penghentian menyusui secara mendadak dapat meningkatkan risiko terjadinya abses. Abses
Abses merupakan komplikasi mastitis yang biasanya terjadi karena pengobatan terlambat atau tidak adekuat. Bila terdapat daerah payudara teraba keras , merah dan tegang walaupun ibu telah diterapi, maka kita harus pikirkan kemungkinan terjadinya abses. Cairan ini dapat dikeluarkan dengan aspirasi jarum halus yang berfungsi sebagai diagnostik sekaligus terapi, bahkan mungkin diperlukan aspirasi jarum secara serial. Pada abses yang sangat besar terkadang diperlukan tindakan bedah. Selama tindakan ini dilakukan ibu harus mendapat antibiotik. ASI dari sekitar tempat abses juga perlu dikultur agar antibiotik yang diberikan sesuai dengan jenis kumannya.
Mastitis berulang
Mastitis berulang biasanya disebabkan karena pengobatan terlambat atau tidak adekuat. Pada kasus mastitis berulang karena infeksi bakteri diberikan antibiotik dosis rendah (eritromisin 500 mg sekali sehari) selama masa menyusui.
Infeksi jamur
117 Daftar Pustaka
• Bland, K.I., Beenken, W.S., Copeland III , E.M. 2005. The Breast. Dalam Schwartz, SpenserShires.Principle of Surgery. 8 Edition. New York : Mc Graw Hill Company. p. 463-466.
• De Jong, W, R. Sjamsuhidajat. 2004. Buku Ajar Ilmu Bedah Edisi Revisi. Jakarta : EGC. p. 387-402.
119 Faktor risiko
1. Berat badan lebih (IMT ≥ 22,9-<25 kg/m2) dan obese (IMT ≥ 25 kg/m2)
2. Riwayat penyakit DM di keluarga
3. Mengalami hipertensi (TD ≥ 140/90 mmHg atau sedang dalam terapi hipertensi)
4. Riwayat melahirkan bayi dengan BBL > 4000 gram atau pernah didiagnosis DM Gestasional
5. Perempuan dengan riwayat PCOS (polycistic ovary syndrome)
6. Riwayat GDPT (Glukosa Darah Puasa Terganggu) / TGT (Toleransi Glukosa Terganggu)
7. Aktifitas jasmani yang kurang
Hasil Pemeriksaan Fisik dan penunjang sederhana (Objective) Pemeriksaan Fisik
1. Penilaian berat badan, tinggi badan indeks massa tubuh (IMT) 2. Mata : Kelainan pada retina, katarak dini.
3. Extremitas : Uji sensibilitas kulit dengan mikrofilamen
Pemeriksaan Penunjang 1. Gula Darah Puasa
2. Gula Darah 2 jam Post Prandial 3. Urinalisis
Penegakan Diagnosis (Assessment) Diagnosis Klinis
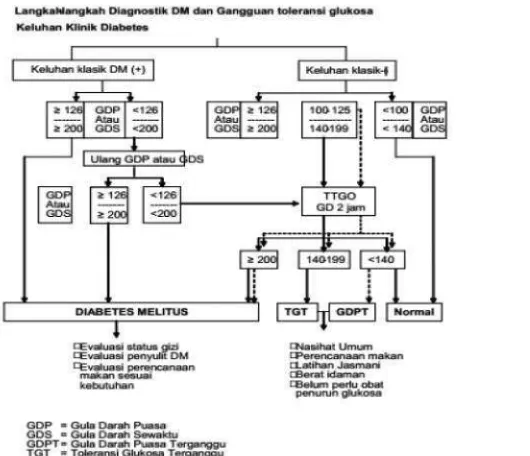
Kriteria diagnostik DM dan gangguan toleransi glukosa:
1. Gejala klasik DM (poliuria, polidipsia, polifagi) + glukosa plasma sewaktu ≥ 200 mg/dL. Glukosa plasma sewaktu merupakan hasil pemeriksaan sesaat pada suatu hari tanpa memperhatikan waktu makan terakhir ATAU
2. Gejala Klasik DM+ Kadar glukosa plasma puasa ≥ 126 mg/dl. Puasa diartikan pasien tidak mendapat kalori tambahan sedikitnya 8 jam ATAU
3. Kadar glukosa plasma 2 jam pada tes toleransi glukosa oral (TTGO)> 200 mg/dL TTGO dilakukan dengan standard WHO, menggunakan beban glukosa anhidrus 75 gram yang dilarutkan dalam air 200cc. 4. HbA1C > 6,4 % Apabila hasil pemeriksaan tidak memenuhi kriteria
120
Kriteria gangguan toleransi glukosa (pre diabetes):
1. GDPT: ditegakkan bila setelah pemeriksaan glukosa plasma puasa didapatkan antara 100–125 mg/dl
2. TGT : ditegakkan bila setelah pemeriksaan TTGO kadar glukosa plasma 140–199 mg/dl pada 2 jam sesudah beban glukosa 75 gram. 3. HbA1C : 5,7 -6,4%
Gambar 1. Algoritme Diagnosis Diabetes Mellitus Tipe 2
Komplikasi 1. Akut
Ketoasidosis diabetik, Hiperosmolar non ketotik, Hipoglikemia 2. Kronik
Makroangiopati, Pembuluh darah jantung, Pembuluh darah perifer, Pembuluh darah otak
Mikroangiopati: Pembuluh darah kapiler retina, pembuluh darah kapiler renal
3. Neuropati
121 Penatalaksanaan komprehensif (Plan) Penatalaksanaan
Terapi untuk Diabetes Melitus didahului dengan melakukan modifikasi gaya hidup, yang meliputi pengaturan makan dan aktivitas fisik dan dilanjutkan dengan pemberian obat-obatan jika diperlukan. (algoritma pengelolaan DM tipe 2)
Perencanaan Makan
Standar yang dianjurkan adalah makanan dengan komposisi: 1. Karbohidrat 45 – 65 %
2. Protein 15 – 20 % 3. Lemak 20 – 25 %
Jumlah kandungan kolesterol disarankan < 300 mg/hari. Diusahakan lemak berasal dari sumber asam lemak tidak jenuh (MUFA = Mono Unsaturated Fatty Acid, contoh: minyak zaitun, minyak biji bunga matahari), dan membatasi PUFA (Poly Unsaturated Fatty Acid) dan asam lemak jenuh. Jumlah kandungan serat + 25 g/hr, diutamakan serat larut.
Jumlah kalori basal per hari: 1. Laki-laki: 30 kal/kg BB idaman 2. Wanita: 25 kal/kg BB idaman
122 4. Aktifitas:
a. Ringan + 10 %
b. Sedang + 20 %
c. Berat + 30 %
5. Hamil:
a. trimester I, II + 300 kal b. trimester III / laktasi + 500 kal
Latihan Jasmani
Kegiatan jasmani sehari-hari dan latihan teratur (3-5 kali seminggu selama kurang lebih 30-60 menit minimal 150 menit/minggu intensitas sedang). Kegiatan sehari-hari seperti berjalan kaki ke pasar, menggunakan tangga, berkebun, harus tetap dilakukan.
Kriteria Rujukan
Untuk penanganan tindak lanjut pada kondisi berikut: 1. DM tipe 2 dengan komplikasi
123
124
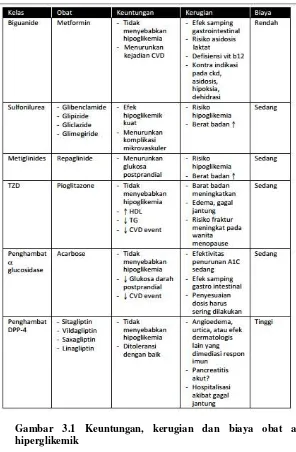
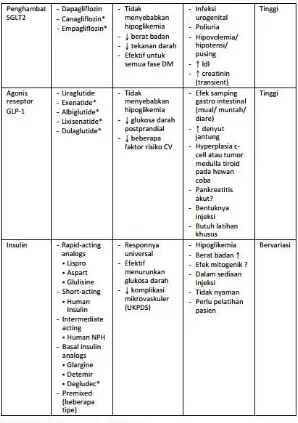
Gambar 3.1 Keuntungan, kerugian dan biaya obat anti hiperglikemik
125
126
127
128
Gambar 5.2 Obat antihiperglikemia oral
Catatan: Pemilihan jenis Obat Hipoglikemik oral (OHO) dan insulin bersifat individual tergantung kondisi pasien dan sebaiknya mengkombinasi obat dengan cara kerja yang berbeda.
Dosis OHO
Cara Pemberian OHO, terdiri dari:
129
2. Sulfonilurea: 15 –30 menit sebelum makan. 3. Metformin : sebelum/pada saat/sesudah makan.
4. Penghambat glukosidase (Acarbose): bersama makan suapan pertama. Penunjang
1. Urinalisis 2. Funduskopi
3. Pemeriksaan fungsi ginjal 4. EKG
5. Xray thoraks
Rencana Tindak Lanjut:
Tindak lanjut adalah untuk pengendalian kasus DM berdasarkan parameter berikut:
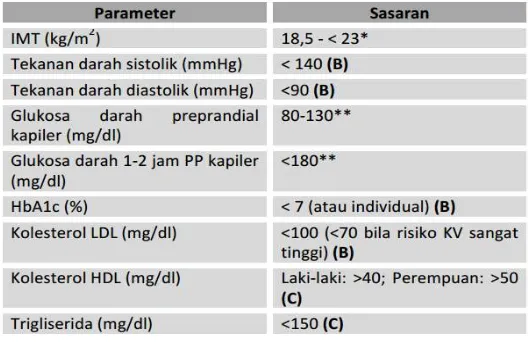
Table 1. Sasaran Pengendalian DM (berdasarkan konsensus DM 2015)
Konseling dan Edukasi
Edukasi meliputi pemahaman tentang:
1. Penyakit DM tipe 2 tidak dapat sembuh tetapi dapat dikontrol
2. Gaya hidup sehat harus diterapkan pada penderita misalnya olahraga, menghindari rokok, dan menjaga pola makan.
130 Peralatan
1. Laboratorium untuk pemeriksaan gula darah, darah rutin, urin rutin, ureum, kreatinin
2. Alat Pengukur berat dan tinggi badan anak serta dewasa 3. Monofilamen test
Prognosis
Prognosis umumnya adalah dubia. Karena penyakit ini adalah penyakit kronis, quo ad vitam umumnya adalah dubia ad bonam, namun quo ad fungsionam dan sanationamnya adalah dubia ad malam.
Daftar Pustaka
1.Sudoyo, A.W. Setiyohadi, B. Alwi, I. Simadibrata, M. Setiati, S.Eds.
Buku ajar ilmu penyakit dalam. Ed 4. Vol. III. Jakarta: Pusat Penerbitan Departemen Ilmu Penyakit Dalam FKUI; 2006.
2.Perkumpulan Endokrinologi Indonesia. Konsensus Pengelolaan dan
Pencegahan Diabetes Melitus Tipe 2 di Indonesia. 2015.
3.Departemen Ilmu Kedokteran Komunitas FKUI dan Persadia.
Penatalaksanaan Diabetes Mellitus pada Layanan Primer, ed.2, 2012. (Departemen Ilmu Kedokteran Komunitas Indonesia FKUI, 2012)
4.Keputusan Menteri Kesehatan Republik Indonesia Nomor 514 tahun