7 2.1 Psoriasis
2.1.1 Definisi
Psoriasis adalah penyakit inflamasi kronis pada kulit, ditandai dengan adanya plak eritema dan ditutupi skuama putih tebal, tanda auspitz, fenomena bercak lilin dan tanda koebner yang positif. (Gudjonsson dan Elder, 2012).
2.1.2 Sejarah psoriasis
Penyakit psoriasis sudah dikenal sejak jaman kuno, pada saat itu psoriasis, lepra dan kelainan inflamasi kulit lainnya merupakan suatu kelainan yang sama, penyakit ini masih belum dibedakan sampai dengan abad ke-19. Hipocrates pada 460-377 SM merupakan penulis pertama yang menulis tentang gambaran penyakit
kulit, beliau menggunakan kata lopoi untuk menerangkan psoriasis, lepra dan
penyakit inflamasi pada kulit lainnya, dijelaskan sebagai kulit kering dan bersisik. Pada tahun 1809, Willan mulai menggambarkan psoriasis secara lebih detail dan saat itu dikenal sebagai lepra vulgaris. Pada tahun 1835- 1886, Heinrich Auspitz mencatat adanya titik pendarahan pada saat dilakukan pengerokan sampai ke dasarnya pada skuama psoriasis yang saat ini dikenal sebagai tanda Auspitz. Pada tahun 1898, Munro menerangkan tentang adanya mikroabses pada psoriasis yang saat ini dikenal sebagai mikroabses munro. Pada tahun 1960 mulai digambarkan tentang histopatologi dari psoriasis dan tahun 1970 mulai didapatkan adanya
kejelasan tentang patofisiologi psoriasis tetapi banyak aspek dari penyakit yang masih belum diketahui (Cowden dan Voorhees, 2008).
2.1.3 Epidemiologi
Psoriasis dapat terjadi pada semua usia serta tidak didapatkan adanya perbedaan prevalensi pada kedua jenis kelamin. Prevalensi psoriasis didapatkan dalam jumlah yang bervariasi, di Amerika Serikat terdapat sekitar 2% psoriasis pada populasi, walaupun pernah dilaporkan angka kejadiannya mencapai 4,6%. Psoriasis dilaporkan dengan angka kejadian yang lebih tinggi terjadi pada 2,8% populasi di kepulauan Faroe, sedangkan prevalensi terjadinya psoriasis didapatkan rendah pada kelompok etnis seperti Jepang, suku aborigin di Australia, India dan Afrika Selatan (Basko dkk.,2012; Langley dkk.,2005).
Onset munculnya psoriasis dapat terjadi pada semua usia serta dengan karakteristik usia yang bervariasi. Sebagian besar kasus muncul sebelum usia 40 tahun yaitu pada sekitar 75% kasus dengan onset usia tertinggi didapatkan pada usia 20-30 tahun. Pasien dengan onset usia yang lebih awal cenderung memiliki riwayat psoriasis pada keluarga yang sering dihubungkan dengan HLA Cw6, serta memiliki derajat keparahan penyakit yang lebih tinggi (Langley dkk.,2005; Basko-Piluska dan Petronic-Rosic, 2012).
Psoriasis jarang terjadi pada usia dibawah 10 tahun, paling sering terjadi pada usia 15 tahun hingga 25 tahun (Kuchekar dkk., 2011). Psoriasis dibagi menjadi psoriasis tipe I dan psoriasis tipe II. Pada psoriasis tipe I dihubungkan dengan keterlibatan HLA dan onset munculnya psoriasis sebelum usia 40 tahun,
sedangkan psoriasis tipe II tidak berhubungan dengan HLA dan onset lebih dari 40 tahun (Rahman dan Elder, 2005 ; Kuchekar dkk., 2011).
2.1.4 Etiopatogenesis psoriasis
Psoriasis pada awalnya dianggap sebagai suatu penyakit primer akibat gangguan keratinosit, namun saat ini psoriasis dianggap sebagai kelainan kulit yang disebabkan oleh multifaktorial diantaranya predisposisi genetik, lingkungan, penyakit inflamasi yang dimediasi oleh imun, adanya beberapa faktor-faktor modifikasi yaitu kegemukan, trauma, infeksi, serta defisiensi vitamin D3. Bagian lainnya yang ikut berperan diantaranya limfosit T, antigen presenting sel,
keratinosit, sel langerhans, makrofag, sel natural killer, sitokin dari Th1, serta
growth factor dari vascular endothelial growth factor (VEGF), dan keratinosit growth factor (KGF) (El-Daruoti dan Hay, 2010 ; Monteleone dkk., 2011).
Psoriasis memiliki dasar genetika yang kompleks dan didapatkan adanya banyak keterlibatan gen, pada penelitian terhadap orang kembar didapatkan heritabilitas psoriasis sebesar 60-90% dan pada penelitian selanjutnya didapatkan sebesar 70% pada kembar monozigot. Lokus utama psoriasis didapatkan pada
kromosom 6p21 yang disebut sebagai psoriasis suceptibility (PSORS)1,
heritabilitas pada lokasi ini didapatkan sebesar 35-50%. Psoriasis pada lokus yang berbeda juga pernah dilaporkan terjadi pada kromosom 1p (PSORS7), 1q (PSORS4), 3q(PSORS5), 4q(PSORS3), 17q(PSORS2) dan 19q(PSORS6) Psoriasis terbanyak didapatkan dengan HLA Cw6 dan pada psoriasis tipe plak
dihubungkan dengan keterlibatan HLA-13, HLA B-17, HLA-B37 dan HLA Bw16 (Basko-Piluska dan Petronic-Rosic, 2012).
Faktor eksogen yang dapat mencetuskan munculnya psoriasis yaitu adanya faktor stres emosional, merokok, alkohol, kegemukan dan kurangnya aktifitas memberikan dampak yang buruk pada psoriasis (Griffiths dkk., 2010). Kepustakaan lain juga menyebutkan tentang faktor eksogen lainnya yaitu adanya trauma (fenomena koebner), paparan sinar ultraviolet dan infeksi fokal dapat mencetuskan munculnya psoriasis (Gudjonson dan Elder, 2012).
Hubungan antara stres dengan morbiditas psoriasis sudah diterima secara luas. Berdasarkan berbagai laporan, stres terjadi pada 37% sampai 80% pasien psoriasis dan interaksi psikologi seperti hipnosis dapat membantu dalam pengobatan psoriasis. Satu studi melaporkan bahwa pasien yang memiliki stres derajat tinggi memiliki lesi yang lebih berat dibandingkan dengan pasien yang memiliki derajat stres yang lebih rendah. Belum jelas diketahui hubungan antara stres dengan proses inflamasi pada psoriasis. Peranan neuropeptida dalam patogenesis psoriasis, dinyatakan karena terdapatnya peranan dari keluarnya substance P (SP) dan neuropeptida yang lain dari serat saraf sensorik yang tidak bermielin sehingga menimbulkan respon inflamasi neurogenik yang akan memicu
psoriasis pada orang rentan secara genetik (Griffiths dkk., 2010; Huerta dkk.,
2007)
Infeksi Streptococcus juga diduga berpengaruh terhadap terjadinya
psoriasis. Adanya infeksi Streptococcus pyogenes pada tonsil dihubungkan
salah satu penelitian didapatkan superantigen Streptococcus terisolasi sebanyak 17% dari 111 penderita psoriasis (Blok dkk., 2004). Penelitian lainnya terhadap
karier Staphylococcus aureus pada pasien psoriasis, tidak didapatkan hubugan
yang signifikan dengan derajat keparahan penyakit. Pada penelitian ini tidak didapatkan adanya perbedaan skor PASI secara signifikan pada pasien psoriasis
karier Staphylococcus dengan yang bukan karier (Sahidi-Dadras dkk.,2009).
Paparan sinar ultraviolet dapat mengakibatkan eksaserbasi psoriasis melalui reaksi koebner. Beberapa penelitian menyatakan terjadinya peningkatan keparahan penyakit seiring dengan meningkatnya paparan sinar matahari (Schon dan Boehncke, 2005 ; Gudjonsson dan Elder, 2012).
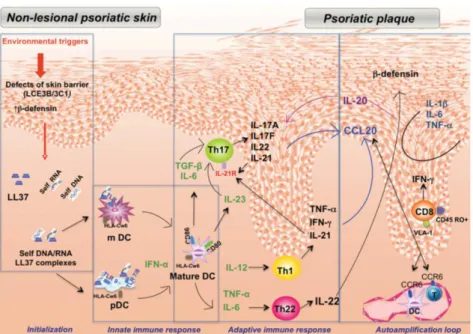
Faktor pencetus dari lingkungan seperti mikroorganisme, paparan sinar ultraviolet, stress, trauma pada individu yang memiliki kerentanan terhadap
psoriasis [PSORS1, late cornified envelope (LCE)-3C1, LCE-3B dan IL-23R, IL
-23A, IL-4/IL-13] akan memicu pembentukan komplek self-RNA/DNA-LL37.
Kompleks ini akan memicu sintesa IFN-α oleh sel dendritik plasmasitoid dan maturasi sel dendritik myeloid menjadi sel dendritik matur. Sel dendritik matur akan memproduksi berbagai sitokin yang akan memicu diferensiasi dan ekspansi sel Th1 (seperti 12), sel Th17 (6, TGF-β1 dan 23), sel Th22 (TNF-α, IL-6). Sitokin Th1 dan Th17 akan menstimulasi proliferasi keratinosit untuk
memproduksi CC chemokine ligan (CCL)-20, suatu kemokin atraktan yang
mengekspresikan CC chemokine reseptor (CCR)-6 dari sel dendritik dan sel T
(Cai dkk.,2012). Keratinosit memproduksi sitokin inflamasi seperti IL-1β, IL-6 dan TNF- α, yang berperan pada meningkatnya aktivasi sel dendritik dan ekspansi
inflamasi lokal (El-Daruoti dan Hay, 2010 ; Monteleone dkk., 2011). Patogenesis psoriasis dapat dijelaskan pada Gambar 2.1.
Gambar 2.1 Patogenesis Psoriasis (Monteleone dkk., 2011)
2.1.5 Interleukin dan growth factors pada psoriasis
Psoriasis terjadi karena adanya infiltrasi dari sel Th1 dan Th17 yang menstimulasi makrofag dan sel dendritik pada dermis untuk mengeluarkan mediator inflamasi sehingga terjadi proliferasi keratinosit yang abnormal. Mediator dari Th17 pada sistem imun meliputi IL-1, IL-6, IL-23 dan TGF-β (Annunziato dkk., 2007; Eijnden dkk., 2005).
Tumor necrosis factor α merupakan sitokin pada jalur Th1, berperan dalam mempengaruhi proliferasi, aktivasi dan diferensiasi beberapa jenis sel,
merangsang apoptosis, meningkatkan sintesis beberapa sitokin dan
mengekspresikan beberapa molekul adhesi. Netralisasi TNF-α merupakan dasar dari beberapa terapi psoriasis serta memperkuat peranan sitokin ini pada psoriasis. Konsentrasi TNF-α yang tinggi pada psoriasis aktif, memiliki korelasi positif
dengan skor PASI. Tumor necrosis factor α pada dasarnya diproduksi dan bereaksi secara lokal sehingga kadarnya dalam sirkulasi lebih rendah dibandingkan dengan pada tempat inflamasi (Pietrzak dkk., 2008).
Interferon (IFN)-γ penting pada tahap awal psoriasis, berperanan dalam meningkatkan migrasi sel imun ke dalam kulit dan aktivasi monosit, makrofag, sel
dendritik serta sel endotel. Interferon γ juga menghambat apoptosis dari
keratinosit, berperanan pada terjadinya hiperproliferasi keratinosit dan merangsang proliferasi sel epidermis. Kadar IFN-γ meningkat pada psoriasis aktif dan berkorelasi dengan skor PASI (Deeva dkk., 2010).
Interleukin-12 merupakan sitokin utama yang bertanggung jawab dalam menginduksi respon Th1, menyebabkan sekresi IFN-γ serta pemeliharaan pada respon Th1. Konsentrasi IL-12 dilaporkan meningkat pada pasien psoriasis dan berkorelasi dengan skor PASI (Gordon dkk, 2012).
Interleukin-18 penting pada adesi sel dan bekerja secara sinergis dalam merangsang pengeluaran IFN-γ. Kadar IL-18 juga didapatkan meningkat pada pasien psoriasis (Flisiak dkk., 2006).
Interleukin-23 penting dalam perekrutan neutrofil, merangsang produksi sitokin yang lain dan dapat bekerja langsung pada keratinosit dalam jalur regulasi TNF-α sehingga terjadi hiperplasi epidermis dan berperan dalam pengaturan diferensiasi keratinosit (Gordon dkk., 2012).
Interleukin-6 meningkat pada psoriasis, bekerja dengan cara memediasi aktivasi sel T, merangsang proliferasi keratinosit dan memediasi respon fase akut dan dilaporkan meningkat pada pasien psoriasis (Arican dkk., 2005).
Interleukin-17 diproduksi oleh sel-sel Th17 yang merupakan komponen
penting dalam pembentukan dan berlangsungnya inflamasi. Interleukin-17
merangsang produksi sitokin proinflamasi terutama oleh sel endotel dan makrofag, mengaktifkan keratinosit untuk menghasilkan interleukin seperti IL-18 (Pietrzak dkk., 2008).
Interleukin-21 memiliki peranan penting pada berbagai penyakit inflamasi seperti psoriasis. Pada penelitian terhadap tikus didapatkan bahwa interleukin ini banyak didapatkan pada plak psoriasis dan merangsang proliferasi sel epidermis (Sarra dkk., 2011). Kadar serum IL-21 dilaporkan meningkat pada psoriasis dan berkorelasi dengan skor PASI (He dkk., 2012).
Vascular endothelial growth factor berperanan dalam meningkatkan vaskularisasi lesi untuk merangsang hiperplasi epidermis, pertumbuhan pembuluh
darah dan infiltrasi leukosit pada kulit. Vascular endothelial growth factor
berperanan penting dalam mengatur aktivitas keratinosit pada psoriasis, untuk
meningkatkan permiabilitas endotel dan menginduksi vasodilatasi(Tammela dkk.,
2005).
2.1.6 Gambaran klinis psoriasis
Gambaran klasik lesi psoriasis berupa plak eritema dengan batas tegas dan ditutupi oleh skuama putih tebal. Lesi dapat bervariasi mulai dari papul kecil hingga plak yang menutupi sebagian besar permukaan tubuh. Terdapat tiga fenomena yang khas pada psoriasis diantaranya fenomena tetesan lilin ialah bila skuama dikerok, maka skuamanya menjadi putih seperti lilin. Kerokan yang
dilakukan sampai pada dasar skuama akan menimbulkan bintik-bintik perdarahan yang disebut sebagai tanda auspitz, tanda ini merupakan tanda yang mempunyai nilai diagnostik pada psoriasis dan dapat membedakan dengan kelainan kulit lainnya. Fenomena koebner yaitu bila kulit penderita psoriasis terkena trauma maka akan menyebabkan munculnya lesi psoriasis. Perubahan kuku sering terjadi
dan bervariasi mulai dari defek kecil pada lempeng kuku (pitting nail), sampai
perubahan yang berat dari kuku (onikodistrofi) dan hilangnya lempeng kuku (nail
bed). Perubahan kuku lebih sering terjadi pada pasien dengan psoriasis arthritis.
Pola gambaran klinis psoriasis dibagi menjadi beberapa tipe, yaitu (Gudjonsson dan Elder, 2012; Soung dan Lebwohl, 2004) :
2.1.6.1Psoriasis vulgaris
Psoriasis vulgaris merupakan bentuk psoriasis yang paling sering ditemukan, yaitu sekitar 90% pasien, ditandai oleh adanya plak eritema yang ditutupi oleh skuama tebal berwarna putih, tanda auspitz, fenomena bercak lilin dan tanda koebner yang positif. Tempat predileksi pada daerah ekstensor ekstremitas terutama pada siku dan lutut, dapat juga pada kulit kepala, daerah bawah lumbosakral, pantat dan genital. Lesi psoriasis juga dapat ditemukan pada tempat predileksi lainnya seperti pada umbilikus dan celah intergluteal. Lesi psoriasis yang kecil dapat bergabung menjadi satu membentuk geografika, girata atau anular, ditunjukkan oleh Gambar 2.2.
Gambar 2.2 Psoriasis Vulgaris (Gudjonsson dan Elder, 2012)
2.1.6.2Psoriasis gutata
Erupsi berupa papul kecil sampai dengan plak dengan ukuran diameter 0,5 sampai dengan 1,5 sentimeter pada badan bagian atas dan ekstremitas pada bagian proksimal. Lesi sering muncul pada usia muda dan paling sering ditemukan pada dewasa muda. Bentuk psoriasis ini memiliki hubungan yang paling kuat dengan HLA-Cw6 dan adanya infeksi streptokokal pada tenggorokan sering mendahului atau bersamaan dengan terjadinya psoriasis gutata.
2.1.6.3Psoriasis inversa
Lesi psoriasis muncul pada daerah lipatan kulit seperti aksila, regio genito-krural serta leher, dengan skuama yang lebih minimal atau tidak ada. Lesi berupa eritema batas tegas dan mengkilap dan selalu terletak pada daerah yang memiliki kontak antara kulit dengan kulit.
2.1.6.4Psoriasis eritroderma
Gambaran klinis berupa erupsi yang meluas hingga seluruh tubuh termasuk wajah, tangan, kaki, kuku, badan, serta ekstremitas dengan gambaran
klinis yang dominan adalah eritema dengan skuama superfisial dan tipis.
2.1.6.5Psoriasis pustulosa
Terdapat beberapa variasi klinis psoriasis pustulosa, diantaranya psoriasis pustulosa generalisata (tipe von zumbusch), psoriasis pustulosa anular, impetigo herpetiformis, dan dua varian psoriasis pustulosa lokalisata yaitu psoriasis pustulosa palmaris, plantaris dan akrodermatitis kontinua, dengan lesi utama
berupa pustul.
2.1.6.6Sebopsoriasis.
Gambaran klinis berupa plak eritema dengan skuama yang berminyak lokalisata pada daerah seboroik seperti kepala, glabela, lipatan nasolabial, perioral, dan area presternal serta area intertriginosa. Sebopsoriasis digambarkan sebagai modifikasi dermatitis seboroik dengan didasari oleh faktor genetika psoriasis dan relatif resisten terhadap pengobatan.
2.1.6.7Psoriasis popok.
Psoriasis popok biasanya muncul saat usia 3-6 bulan dan pertama kali muncul di daerah popok berupa area kemerahan yang konfluen dan beberapa hari kemudian diikuti dengan munculnya papul merah kecil pada badan dan ekstremitas serta skuama putih psoriasis yang tipikal. Lesi ini berespon baik terhadap pengobatan dan cenderung menghilang setelah usia setahun.
2.1.6.8Psoriasis linear.
Psoriasis linier merupakan bentuk yang jarang. Lesi psoriasis muncul berupa garis, biasanya pada ekstremitas tetapi dapat juga terbatas pada dermatom
di badan. Lesi dapat menyerupai nevus yaitu Inflamatory Linear Verrucous
Epidermal Nevus (ILVEN) dengan gambaran klinis dan histologi keduanya mirip.
2.1.7 Diagnosis
Penegakkan diagnosis psoriasis berdasarkan anamnesis dan gambaran klinis. Kasus-kasus tertentu, diperlukan pemeriksaan penunjang seperti pemeriksaan laboratorium darah dan histopatologis (Gudjonsson dan Elder, 2012).
Pemeriksaan penunjang yang paling umum dilakukan untuk
mengkonfirmasi psoriasis adalah pemeriksaan biopsi kulit dengan menggunakan pewarnaan Hematoksilin-Eosin. Pemeriksaan histopatologis akan tampak
penebalan epidermis atau akantosis serta elongasi rete ridges. Diferensiasi
keratinosit yang ditandai dengan hilangnya stratum granulosum. Stratum korneum juga mengalami penebalan dan terdapat retensi inti sel pada lapisan ini yang disebut parakeratosis. Neutrofil dan limfosit tampak bermigrasi dari dermis. Sekumpulan neutrofil dapat membentuk mikroabses Munro. Dermis akan tampak tanda-tanda inflamasi seperti hipervaskularisasi dan dilatasi serta edema papila dermis. Infiltrat dermis terdiri dari neutrofil, makrofag, limfosit, dan sel mast. Kelainan laboratorium pada psoriasis tidak spesifik kecuali pada kasus generalized pustular psoriasis dan psoriatic erythroderma (Bettina dkk., 2005).
2.1.8 Penatalaksanaan
Beberapa pilihan terapi psoriasis berspektrum luas baik secara topikal maupun sistemik telah tersedia saat ini. Regimen pengobatan dipilih berdasarkan penyesuaian terhadap luasnya penyakit dan penilaian keparahan penyakit. Psoriasis adalah suatu keadaan kronis, penting untuk mengetahui keamanan pengobatan untuk penggunaan jangka panjang. Durasi terapi dapat terbatas pada sebagian besar kasus karena potensi terjadinya akumulasi toksisitas serta dapat terjadinya pengurangan efikasi terapi seiring dengan waktu atau disebut sebagai takifilaksis (Gudjonsson dan Elder, 2012).
Terapi topikal pada psoriasis dapat digunakan pada pasien dengan psoriasis ringan sampai sedang. Terapi topikal yang dapat digunakan pada psoriasis adalah kortikosteroid topikal, analog vitamin D, antralin, asam salisilat, tar, tazaroten serta imunomodulator topikal (Gudjonsson dan Elder, 2012). Penelitian metaanalisis mendapatkan penggunaan steroid topikal pada pasien psoriasis akan memberikan efektivitas tinggi jika digunakan secara terus menerus selama 8 minggu dan digunakan secara intermiten selama 52 minggu (Samarasekera dkk.,2013). Penggunaan kortikosteroid topikal lebih efektif dibandingkan dengan penggunaan analog vitamin D topikal pada psoriasis tipe plak di kulit kepala (Mason dkk., 2013). Kortikosteroid topikal, ditranol, tar, fototerapi, kemoterapi dan siklosporin tidak diindikasikan untuk penggunaan jangka panjang yang terus menerus, dan disarankan untuk dikombinasikan atau dipakai bergantian (Gudjonsson dan Elder, 2012).
Terapi sistemik yang dapat digunakan pada pasien psoriasis adalah metotreksat, mikofenolat mofetil, sulfasalazin, steroid sistemik, ester asam
fumarat, 6-tioguanin, hidroksi urea dan siklosporin A. Steroid sistemik tidak
diberikan secara rutin sebagai terapi psoriasis, karena pada pemberian steroid sistemik didapatkan perbaikan yang cepat tetapi dapat muncul serangan mendadak dengan gejala yang lebih hebat dan membutuhkan dosis tinggi yang progresif untuk mengontrol keluhan. Steroid sistemik mempunyai peranan jika obat lain tidak efektif pada pengobatan eritroderma persisten yang sulit dikontrol dan psoriasis pustular tipe generalisata yang fulminan (tipe von Zumbusch). Sebagian terapi, seperti kalsipotriol, MTX dan asitretin, dianggap sesuai untuk penggunaan terus menerus. Terapi ini mempertahankan efikasi dan mempunyai potensi akumulatif toksisitas yang rendah (Gudjonsson dan Elder, 2012). Infliximab memiliki efikasi tertinggi dibandingkan agen biologi lainnya untuk terapi sistemik pada psoriasis sedang sampai berat (Mustafa dan Al-Hoqail, 2013). Pasien anak-anak dan remaja dengan psoriasis sedang sampai berat didapatkan perbaikan secara signifikan dengan pemberian etanercept (Paller dkk., 2008). Penggunaan etanercept juga dilaporkan efektif dan aman digunakan pada pasien psoriasis rekalsitran (Wu dkk., 2012).
Jenis-jenis fototerapi yang dapat digunakan pada psoriasis antara lain : sinar ultraviolet B dengan panjang gelombang 290-320 nm, psoralen dan sinar ultraviolet A, serta laser eksimer. Fototerapi pada psoriasis dengan penyinaran buatan sudah ada sejak 1925. Pada tahun 1970 diperkenalkan fotokemoterapi
narrow band ultraviolet B (NB-UVB) dengan panjang gelombang 311-313 nm. Cara kerja fototerapi dengan melibatkan pengurangan selektif dari sel T, terutama
yang terdapat pada epidermis (Gudjonsson dan Elder, 2012). Terapi psoriasis
dengan menggunakan NB-UVB, PUVA dan terapi topikal didapatkan adanya pengurangan dari TNF-α secara signifikan (Coimbra,dkk., 2010b).
2.1.9 Derajat keparahan psoriasis
Psoriasis area and severity index merupakan salah satu cara yang dapat digunakan untuk menilai derajat keparahan pada pasien psoriasis, cara ini telah digunakan untuk menilai derajat keparahan penyakit pada penelitian klinis karena memiliki beberapa keuntungan yaitu sensitif dalam menilai perubahan yang terjadi pada kulit, menilai keparahan dari lesi, serta perubahan pada nilai PASI menunjukkan adanya perbaikan atau perburukan dari penyakit. Fredrickson dan Petterson pertamakali merumuskan penilaian derajat keparahan psoriasis dengan menggunakan skor PASI, metode ini praktis dan cepat tetapi memiliki variabilitas intra dan antar pengamat yang tinggi (Langley dan Ellis, 2004). Metode ini dapat mengukur intensitas kuantitatif penderita berdasarkan gambaran klinis dan luas area yang terkena. Penggunaan skor PASI untuk penilaian derajat keparahan pasien psoriasis dilakukan dengan melihat adanya eritema, skuama dan ketebalan lesi, masing-masing diberikan rentang nilai antara 0-4. Penilaian dengan menggunakan skor PASI merupakan cara yang paling banyak digunakan dan merupakan baku emas dalam pengukuran derajat keparahan pada penderita
setiap penentuan keparahan psoriasis membutuhkan perhatian khusus pada pengaruhnya terhadap kualitas hidup penderita (Feldman dan Krueger, 2005). PASI dihitung dengan rumus ( Langley dan Ellis, 2004):
{0,1(Eh+Ih+Sh)Ah} + {0,2(Eul+Iul+Sul)Aul} + {0,3(Et+It+St)At} +
{0,4(Ell+Ill+Sll)All} Keterangan:
A (area) = luas daerah tubuh dalam 4 bagian yang terkena yaitu: kepala dan leher (h = head), badan (t = trunk), ekstremitas atas (ul = upper limb), ekstremitas
bawah (ll = lower limb); E = eritema; I = infiltrat; S = skuama
Penilaian persentase luas daerah tubuh (A) yang terkena:
<10% 1 10-29% 2 30-49% 3 50-69% 4 70-89% 5 90-100% 6
Penilaian derajat keparahan (E, I, S)
Tidak ada gejala 0
Ringan 1
Sedang 2
Berat 3
Hasil perhitungan PASI merupakan nilai tunggal dari 0-72. Pasien dinyatakan menderita psoriasis ringan bila skor PASI < 8, psoriasis sedang bila skor PASI 8-12, dan psoriasis berat bila skor PASI >12 (Schmitt dan Wozel., 2005).
Skor PASI jarang digunakan pada praktek klinis karena penggunaannya menimbulkan kompleksitas yang lebih besar dan skor ini merupakan suatu sistem penilaian yang digunakan untuk tujuan penelitian. Persentase perubahan PASI dapat digunakan sebagai titik akhir penilaian terapi psoriasis pada uji klinis (Feldman dan Krueger, 2005).
2.2 C-reactive Protein
2.2.1 Definisi
C-reactive protein adalah sebuah reaktan fase akut, meningkat pada respon
terhadap rangsangan yang dapat mengakibatkan cedera sel atau jaringan.
C-reactive protein pertamakali didefinisikan oleh Tillet dan Francis, pada mulanya ditemukan sebagai protein yang berperan melawan komponen karbohidrat dalam
kapsid Streptococcus pneumoniae yang terdapat pada serum pasien pneumonia
dan dinamakan sebagai karbohidrat reaktif protein (Steel dan Whitehead, 1994.). C-reactive protein merupakan protein pentamerik yang dibuat oleh hepatosit, memiliki berat molekul 118 kilodalton. Molekul CRP dikenal sebagai reaktan fase akut utama yang meningkat secara cepat setelah infeksi atau kerusakan jaringan, digunakan secara luas sebagai parameter laboratorium dalam mengikuti perkembangan pasien pada penyakit inflamasi dan infeksi serta diterima sebagai marker inflamasi yang paling sensitif (Blake dan Ridker, 2001; Choudhury dan
Leyva, 1999.). C-reactive protein merupakan marker inflamasi yang tidak spesifik sehingga peningkatan CRP tidak dapat membedakan secara spesifik tentang penyebab inflamasi yang disebabkan oleh proses autoimun ataukah oleh penyebab
lainnya, misalnya karena infeksi bakteri. Infeksi Streptococcus pyogenes pada
tonsil dihubungkan dengan kemampuan superantigen Streptococcus dalam
mengaktivasi sel T. Adanya infeksi bakteri streptococcus pyogenes yang terjadi
bersamaan dengan psoriasis sulit untuk dibedakan apakah peningkatan CRP terjadi akibat infeksi bakteri atau oleh karena proses inflamasi autoimun, sehingga perlu dilakukan pemeriksaan lebih lanjut dengan melakukan pemeriksaan terhadap marker infeksi lainnya seperti pemeriksaan leukosit, laju endap darah dan kultur darah (Blok dkk., 2004; Pepys, 2003).
2.2.2 Sintesis dan metabolisme CRP
Sintesis CRP awalnya terbatas pada hati tanpa didapatkan bukti lain tentang pembentukan CRP diluar sel hepatosit, tetapi pada pemeriksaan polymerase chain reaction (PCR) dan imunohistokimia belakangan ini didapatkan bahwa dalam menanggapi rangsangan terhadap interleukin-6, sel-sel epitel
korteks tubulus ginjal mengeluarkan messenger ribonucleic acid (mRNA) CRP.
Bagian ekstrahepatik lainnya yang mensintesis CRP atau mengekspresikan gen didapatkan pada sel epitel saluran pernafasan manusia dan sel limfosit T. Secara umum masih dapat diterima bahwa hati merupakan tempat utama untuk
memproduksi CRP secara de novo (Pepys, 2003). Sintesis CRP terutama dikontrol
dan mempengaruhi peningkatan kadar CRP dalam darah serta cairan tubuh
lainnya. C-reactive protein serum merupakan suatu penanda tidak langsung dari
aktivitas sitokin proinflamasi (Dogan dan Atakan, 2013).
Konsentrasi CRP dapat meningkat secara dramatis melebihi 1000 kali lipat pada respon terhadap fase akut, peningkatan terjadi dalam 24-48 jam setelah terjadinya stimulus inflamasi akut dan segera menurun mencapai kadar normal setelah mendapat terapi atau terjadi penyembuhan spontan (Pepys, 2003). Waktu paruh CRP adalah 19 jam dan tidak tergantung pada konsentrasi CRP yang beredar. Faktor utama yang menentukan kadar CRP serum adalah jumlah produksi dari CRP tersebut (Ablij dan Meinders, 2002). Respon CRP dapat berkurang pada kondisi gangguan hepatoseluler, tetapi disfungsi ginjal dapat menyebabkan terjadinya peningkatan konsentrasi CRP (Pravenec dkk., 2011).
Kadar CRP normal kurang dari 5 mg/l dengan nilai rata-rata pada populasi umum adalah 2 mg/l, tidak didapatkan adanya perbedaan konsentrasi antara pria dan wanita serta tidak didapatkan adanya variasi diurnal ataupun musiman (Pepys,
2003; Semple, 2006). Cut off points pada kadar hsCRP serum adalah ≤ 1 mg/l
(Callaghan, 2005). Kadar dalam serum tidak dipengaruhi oleh asupan makanan tetapi Church dkk. (2003) dalam penelitiannya menunjukkan bahwa kadar CRP pada pasien hepatoma dipengaruhi oleh kafein dan berkurang pada penggunaan multivitamin lebih dari 6 bulan.
C-reactive protein merupakan pertahanan tubuh utama pada manusia. Secara sederhana, kadar CRP diukur dengan nephelometri yang memiliki tingkat deteksi 6-10 mg/l dan merupakan pemeriksaan CRP secara konvensional.
Pemeriksaan CRP secara komersiil menggunakan alat imunoturbidimetrik dan dapat mendeteksi dengan batas pemeriksaan sekitar 0,15 mg/l disebut sebagai pemeriksaan hsCRP. Pemeriksaan ini telah digunakan secara luas untuk mendeteksi penyakit kardiovaskular, sebagai monitor pengobatan jantung serta memprediksi prognosis dari penyakit jantung (Kao dkk., 2006).
2.2.3 Struktur CRP
C-reactive protein termasuk dalam famili protein pentraksin dengan ikatan plasma ligan yang tergantung kalsium dan memilki bagian yang berbeda pada
manusia, disebut sebagai serum amyloid P component (SAP). Molekul CRP pada
manusia (Mr 115, 135) terdiri dari lima subunit non glikosilase dari pasangan
polipeptida yang identik (Mr 23, 027), masing-masing mengandung 206 residu
asam amino (Pepys, 2003). C-reactive protein memiliki struktur berupa cincin
simetris yang terdiri dari 5 pentomer (Gambar 2.3). Setiap pentomer memiliki 2 ion kalsium yang bertanggung jawab dalam pengikatan posfoklorin (Kao dkk., 2006 ; Agravaat dan Sirajwala, 2013).
2.2.4 Hubungan psoriasis dengan hsCRP
High sensitivity C-reactive protein adalah suatu reaktan fase akut yang merupakan biomarker pada penderita psoriasis serta dapat digunakan untuk menilai derajat keparahan psoriasis. Coimbra dan Santos dalam penelitiannya menyatakan bahwa hsCRP merupakan suatu biomarker pada penderita psoriasis. Sebagian besar data menunjukkan bahwa hsCRP merupakan marker yang potensial dalam menilai derajat keparahan psoriasis berdasarkan skor PASI (Coimbra dan Santos-Silva, 2014). Selain sebagai marker inflamasi pada psoriasis, hsCRP juga diyakini sebagai suatu marker inflamasi pada kondisi lainnya seperti artritis rematoid, tuberkulosis, kanker dan miokardia infark serta memiliki peranan terutama dalam mengenali zat toksik autogenus yang
dikeluarkan dari jaringan yang rusak (Isha dkk., 2011).
Penelitian tentang derajat keparahan psoriasis berdasarkan skor PASI dan kadar CRP, sebagian besar mendapatkan adanya hubungan yang positif antara skor PASI dengan kadar CRP. Rocha-Pierera dkk. (2004) melaporkan bahwa kadar CRP meningkat 97-100% pada lesi akut dari psoriasis sedang sampai psoriasis berat. Mereka juga menemukan kadar CRP meningkat secara signifikan pada pasien dengan lesi psoriasis aktif dibandingkan dengan pasien bukan dengan
lesi aktif. Coimbra dkk. (2010a) dalam penelitiannya menyatakan bahwa kadar
hsCRP pada pasien psoriasis kronis cenderung lebih tinggi dibandingkan dengan subyek bukan psoriasis dan skor PASI berhubungan secara signifikan dengan kadar hsCRP.
Kanellas dkk. (2011) melakukan penelitian terhadap 41 subyek dengan psoriasis vulgaris untuk mengetahui peranan dari marker inflamasi dalam menilai derajat keparahan psoriasis serta untuk mengetahui respon terapi pada subyek psoriasis. Penelitian tersebut menyimpulkan bahwa terdapat korelasi yang positif antara derajat keparahan dengan kadar hsCRP serum pada subyek psoriasis serta dipostulatkan bahwa hsCRP dapat digunakan sebagai marker inflamasi dalam menilai derajat keparahan psoriasis dan respon terapi pada pasien psoriasis. Yiu dkk. (2011) dalam penelitiannya terhadap 52 subyek psoriasis mendapatkan bahwa pasien dengan psoriasis memiliki kadar hsCRP yang lebih tinggi secara signifikan serta terdapat korelasi yang positif antara skor PASI dengan kadar hsCRP.
Agravatt dan Sirajwala (2013) dalam penelitiannya juga mendapatkan adanya korelasi positif antara kadar hsCRP serum penderita psoriasis dengan derajat keparahan penderita berdasarkan skor PASI. Pada penelitian tersebut
didapatkan mean kadar hsCRP serum pasien dengan psoriasis sedang sampai
psoriasis berat (PASI>10) adalah 6,26 mg/L, sedangkan pada pasien dengan
psoriasis ringan (PASI<10) didapatkan mean kadar hsCRP serum sebesar
1,34mg/L. Penelitian lainnya juga mendapatkan bahwa kadar hsCRP pada psoriasis dapat digunakan sebagai penanda terhadap prognosis dari psoriasis (Reshma dkk.,2011).
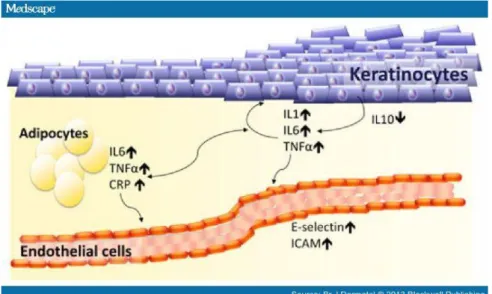
Pada psoriasis terdapat adanya pelepasan berbagai macam sitokin proinflamasi pada kulit maupun secara sistemik. Keratinosit pada psoriasis mampu memproduksi dan melepaskan IL-1α, IL-1β, IL-6, IL-15, IL-18 dan IL-20,
semuanya berperanan dalam perkembangan dan diferensiasi pada patogenesis psoriasis. Hiperproliferasi keratinosit pada plak psoriasis dan semua proses patogenetik pada psoriasis dimediasi oleh sitokin tersebut (Wojas-Pelc dkk., 2006). Peningkatan kadar hsCRP merupakan hasil interaksi dari sitokin
proinflamasi IL-6, IL-1β dan TNF α. Pada psoriasis, IL- 1β, IL-6 dan TNF- α
diproduksi pada keratinosit dan jaringan adiposa yang berperan dalam terjadinya proses inflamasi kulit serta diketahui memiliki sifat proatherogenik. (Gambar
2.4.), (Dowlatshahi dkk., 2013). Tumor necrosis factor α akan merangsang
sekresi dari IL-6 yang berperanan dalam merangsang produksi CRP di hati, produksi CRP juga dapat ditingkatkan oleh adanya peranan dari IL-1β. Pada lesi psoriasis psoriasis baru atau psoriasis lama dengan eksaserbasi akut, terjadi reaksi inflamasi yang dapat meningkatkan sekresi dari sitokin-sitokin proinflamasi seperti IL-6, IL-1β dan TNF α yang menyebabkan terjadinya peningkatan kadar CRP (Coimbra dan Silva, 2014).
Penelitian terbaru menunjukkan bahwa pada pasien psoriasis terjadi peningkatan kadar hsCRP serta penyakit psoriasis merupakan penyakit inflamasi sistemik yang merupakan lingkungan nyaman untuk terjadinya penyakit kardiovaskular dan penyakit penyerta lainnya (Lan dkk., 2004). Psoriasis dan penyakit kronis lainnya seperti artritis rematoid, lupus eritematosus sistemik
memiliki risiko terjadinya penyakit kardiovaskular. Rekomendasi Center for
Disease Control (CDC) dan American Heart Association (AHA) tentang cut off points risiko terjadinya penyakit kardiovaskular pada pasien psoriasis berdasarkan kadar hsCRP adalah < 1 mg/l merupakan risiko rendah, 1-3 mg/l merupakan risiko sedang dan >3 mg/l merupakan risiko tinggi (Callaghan, 2005).
Sel inflamasi dan sitokin proinflamasi berpengaruh terhadap terjadinya lesi psoriasis dan pembentukan plak aterosklerosis. Pada psoriasis dan aterosklerosis terjadi upregulasi dari sitokin Th1 dan Th17, aktivasi sel T, ekspresi molekul adesi dan endotelin secara lokal maupun sistemik. Aktivasi sel T pada area inflamasi akan mengaktivasi sitokin tipe 1 seperti IFN-α, IL-2 dan TNF-α. Interferon α menghambat terjadinya apoptosis sehingga berperanan dalam
terjadinya hiperproliferasi keratinosit. Interleukin-2 berperanan dalam
merangsang proliferasi sel T. Aktivasi TNF-α pada psoriasis akan meningkatkan proliferasi keratinosit (Ni dan Chiu, 2014).
Modalitas terapi pada psoriasis juga mulai diselidiki dalam efikasinya menurunkan kadar hsCRP. Metotreksat (MTX) ditemukan memiliki efikasi dalam terjadinya penurunan kadar hsCRP pada penderita artritis rematoid (Lan dkk., 2004). Pada pasien psoriasis atau artritis rematoid, terapi MTX dapat mengurangi
terjadinya insiden penyakit kardiovaskular yang disebabkan oleh efek antiinflamasi dari obat tersebut (Prodanovich dkk.,2005). Pada penderita psoriasis artritis juga didapatkan efisiensi dari siklosporin yang memiliki efek sama dengan