BAB II
TINJAUAN PUSTAKA
A. Sectio Caesarea 1. Pengertian
Sectio Caesarea adalah suatu pembedahan guna melahirkan
anak lewat insisi pada dinding abdomen dan uterus (Oxorn &
William, 2010).
Menurut Amru Sofian (2012) Sectio Caesarea adalah suatu cara
melahirkan janin dengan membuat sayatan pada dinding uterus
melalui dinding depan perut (Amin & Hardhi, 2013).
Sectio Caesarea didefinisikan sebagai lahirnya janin melalui
insisi pada dinding abdomen (laparatomi) dan dinding uterus
(histerektomi) (Rasjidi, 2009).
Dari beberapa pengertian tentang Sectio Caesarea diatas dapat
diambil kesimpulan bahwa Sectio Caesarea adalah suatu tindakan
pembedahan yang tujuannya untuk mengeluarkan janin dengan cara
melakukan sayatan pada dinding abdomen dan dinding uterus.
2. Etiologi
Menurut Amin & Hardi (2013) etiologi Sectio Caesarea ada dua
a. Etiologi yang berasal dari ibu
Yaitu pada primigravida dengan kelainan letak, primi para
tua disertai kelainan letak ada, disporporsi sefalo pelvik
(disproporsi janin/ panggul), ada sejarah kehamilan dan
persalinan yang buruk, terdapat kesempitan panggul, placenta
previa terutama pada primigravida, solutsio placenta tingkat I
-II, komplikasi kehamilan yaitu preeklampsi-eklampsia, atas
permitaan, kehamilan yang disertai penyakit (jantung, DM),
gangguan perjalanan persalinan (kista ovarium, mioma uteri dan
sebagainya).
b. Etiologi yang berasal dari janin
Fetal distress/ gawat janin, mal presentasi dan mal posisi
kedudukan janin, prolapsus tali pusat dengan pembukaan kecil,
kegagalan persalinan vakum atau forseps ekstraksi.
3. Komplikasi
Menurut Wikjosastro (2007) komplikasi Sectio Caesarea sebagai
berikut:
a. Komplikasi pada ibu
1) Infeksi puerperal
Komplikasi ini bisa bersifat ringan, seperti kenaikan suhu
selama beberapa hari dalam masa nifas; atau bersifat berat,
postoperatif terjadi apabila sebelum pembedahan sudah
ada gejala – gejala yang merupakan presdisposisi terhadap
kelainan itu (partus lama khususnya setelah ketuban
pecah, tindakan vaginal sebelumnya).
2) Perdarahan
Perdarahan banyak bisa timbul pada waktu pembedahan
jika cabang – cabang arteri uterina ikut terbuka, atau
karena atonia uteri.
3) Komplikasi – komplikasi lain seperti luka kandung
kencing, embolisme paru – paru, dan sebagainya sangat
jarang terjadi.
4) Suatu komplikasi yang baru kemudian tampak ialah
kurang kuatnya parut pada dinding uterus, sehingga pada
kehamilan berikutnya bisa terjadi ruptura uteri.
Kemungkinan peristiwa ini lebih banyak ditemukan
sesudah sectio caesarea klasik.
b. Komplikasi pada bayi
Nasib anak yang dilahirkan dengan Sectio Caesarea
banyak tergantung dari keadaan yang menjadi alasan untuk
4. Indikasi dan kontra Indikasi
Menurut Rasjidi (2009) indikasi dan kontra indikasi dari Sectio
Caesarea sebagai berikut:
a. Indikasi Sectio Caesarea
1) Indikasi mutlak
Indikasi Ibu
a) Panggul sempit absolut
b) Kegagalan melahirkan secara normal karena kurang
adekuatnya stimulasi
c) Tumor-tumor jalan lahir yang menyebabkan
obstruksi
d) Stenosis serviks atau vagina
e) Placenta previa
f) Disproporsi sefalopelvik
g) Ruptur uteri membakat
Indikasi janin
a) Kelainan letak
b) Gawat janin
c) Prolapsus placenta
d) Perkembangan bayi yang terhambat
e) Mencegah hipoksia janin, misalnya karena
2) Indikasi relatif
a) Riwayat Sectio Caesarea sebelumnya
b) Presentasi bokong
c) Distosia
d) Fetal distress
e) Preeklampsia berat, penyakit kardiovaskuler dan
diabetes
f) Ibu dengan HIV positif sebelum inpartu
3) Indikasi Sosial
a) Wanita yang takut melahirkan berdasarkan
pengalaman sebelumnya.
b) Wanita yang ingin Sectio Caesarea elektif karena
takut bayinya mengalami cedera atau asfiksia selama
persalinan atau mengurangi resiko kerusakan dasar
panggul.
c) Wanita yang takut terjadinya perubahan pada
tubuhnya atau sexuality image setelah melahirkan.
b. Kontra indikasi
Kontraindikasi dari Sectio Caesarea adalah:
1) Janin mati
2) Syok
3) Anemia berat
5) Infeksi piogenik pada dinding abdomen
6) Minimnya fasilitas operasi sectio caesarea.
B. Placenta Previa
1. Pengertian Placenta Previa
Placenta Previa adalah plasenta dengan implantasi di sekitar
segmen bawah rahim, sehingga dapat menutupi sebagian atau seluruh
Ostium Uteri Internum (Manuaba, 2002)
Menurut Winknjosastro(1999) placenta previa adalah plasenta
ada didepan jalan lahir (prae = didepan ; vias : jalan), di kutip dalam
buku (Rukiyah & yulianti, 2010).
Placenta previa adalah keadaan di mana implantasi plasenta
terletak pada atau didekat serviks (Saifuddin dkk, 2002).
Placenta Previa adalah keadaan dimana placenta berimplantasi
pada tempat abnormal, yaitu pada segmen bawah rahim sehingga
menutupi sebagaian atau seluruh pembukaan jalan lahir (Ostium Uteri
Internal) (Mochtar, 1998 : Nugraheny, 2010).
Dari beberapa pengertian placenta previa diatas dapat diambil
kesimpulan bahwa placenta previa adalah palcenta yang
implantasinya berada di depan jalan lahir sehingga menutupi seluruh
2. Etiologi
Etiologi placenta previa tidak diketahui namun lebih sering
dijumpai pada multipara dan kalau placentanya lebar serta tipis.
Diperkirakan kalau terdapat defisiensi endometrium dan decidua pada
segmen atas uterus, maka placenta akan meluas dalam upanyanya
untuk mendapatkan suplai darah yang lebih memadai (Oxorn &
William, 2010).
Sedangkan menurut Winkjosatro (1999) perdarahan tanpa alasan
dan tanpa rasa nyeri merupakan gejala utama dari placenta previa.
dengan bertambah tuanya kehamilan, segmen bawah uterus akan lebih
melebar lagi dan serviks akan lebih membuka. Darahnya berwarna
merah segar, berlainan dengan darah yang disebabkan solusio
placenta yang berwarna kehitam-hitaman (Rukiyah & Yulianti, 2010).
Faktor – faktor yang meningkatkan kejadian placenta previa
(Manuaba, 2010).
a. Umur penderita
1) Umur muda karena endometrium masih belum sempurna
2) Umur di atas 35 tahun karena tumbuh endometrium yang
kurang subur.
b. Paritas
Pada paritas yang tinggi kejadian placenta previa makin besar
karena endometrium belum sempat tumbuh.
d. Korpus luteum bereaksi lambat, dimana endometrium belum
siap menerima hasil konsepsi
e. Endometrium yang cacat
1) Bekas persalinan berulang dengan jarak pendek
2) Bekas operasi, bekas kuretase atau placenta manual
3) Perubahan endometrium pada mioma uteri atau polip
4) Pada keadaan mal nutrisi.
3. Manifestasi klinis
Keluhan utama atau keluhan satu-satunya adalah perdarahan
pervaginam tanpa rasa nyeri. Pada kebanyakan kasus, perdarahan
tidak diketahui sebabnya namun mungkin didahului oleh trauma atau
coitus. Perdarahan pertama hampir tidak pernah membawa kematian.
Perdarahan ini dapat berhenti dan kemudian mulai lagi.
Kadang-kadang darah menetes terus-menerus sehingga pasien menjadi anemis.
Keistimewaan pada placenta previa adalah bahwa derajat anemia atau
syok setara dengan jumlah darah yang hilang (Oxorn & William,
2010)
Perdarahan pada placenta previa terjadi tanpa rasa sakit pada
saat tidur atau sedang melakukan aktivitas. Mekanisme perdarahan
karena pembentukan segmen bawah rahim menjelang kehamilan
aterm sehingga placenta lepas dari implantasi dan menimbulkan
menimbulkan penyulit pada janin maupun ibu. Penyulit pada ibu dapat
menimbulkan anemia sampai syok sedangkan pada janin dapat
menimbulkan asfiksia sampai kematian janin dalam rahim. Implantasi
placenta di segmen bawah rahim menyebabkan bagian terendah tidak
mungkin masuk pintu atas panggul atau menimbulkan kelainan letak
janin dalam rahim (Manuaba, 2002).
4. Klasifikasi
Menurut Oxorn & William (2010) Klasifikasi placenta previa
sebagai berikut:
a. Totalis atau ventralis: keseluruhan Ostium Internum Cervix
ditutup oleh placenta
b. Partialis: sebagian Ostium Internum Cervix ditutup oleh
placenta.
c. Marginalis: Placenta membentang sampai tepi Cervix tapi tidak
terletak pada Ostium. Kalau Cervix menipis dan membuka pada
kehamilan lanjut, placenta previa dapat berubah menjadi jenis
partialis.
5. Komplikasi
Menurut Nugraheny (2010) komplikasi yang terjadi pada
placenta previa adalah:
b. Prolaps placenta
c. Placenta melekat, sehingga harus dikeluarkan manual dan kalau
perlu dibersihkan dengan kerokan.
d. Robekan – robekan jalan lahir karena tindakan
e. Perdarahan postpartum
f. Infeksi karena perdarahan yang banyak
g. Bayi prematur atau lahir mati.
6. Patofisiologi
Menurut sarwono (2005) sumber perdarahannya adalah sinus
uterus yang terobek karena terlepasnya placenta dari dinding uterus,
atau karena robekan sinus marginalis dari placenta. Perdarahannya
tidak dapat dihindarkan karena ketidakmampuan serabut otot segmen
bawah uterus untuk berkontraksi menghentikan perdarahan tersebut,
tidak sama dengan serabut otot uterus menghentikan perdarahan pada
kala III pada placenta yang letaknya normal. Semakin rendah letak
placenta, maka semakin dini perdarahan yang terjadi. Oleh karena itu,
perdarahan pada placenta previa totalis akan terjadi lebih dini
daripada placenta letak rendah yang mungkin baru berdarah setelah
persalinan mulai (Rukiyah & Yulianti, 2010).
Placenta previa adalah implantasi placenta di segmen bawah
rahim sehingga menutupi kanalis servikalis dan mengganggu proses
segmen bawah rahim dapat disebabkan oleh endometrium di fundus
uteri belum siap menerima implantasi, endometrium yang tipis
sehingga diperlukan perluasan placenta untuk mampu memberikan
nutrisi janin, vili korealis pada korion laeve yang persisten.
Pembagian placenta previa menurut tingkatannya:
a) Tingkat I
Placenta previa letak rendah (pada pembukaan 4 cm ujung jari
dapat meraba tepi plasenta).
b) Tingkat II
Placenta previa marginalis, tepi plasenta berimpitan dengan tepi
pembukaan, dulu dipergunakan pembukaan 4 cm.
c) Tingkat III
Placenta previa partialis, plasenta menutupi sebagian
pembukaan 4 cm.
d) Tingkat IV
Placenta previa totalis, seluruh osteum uteri internum tertutup
oleh plasenta, pada pembukaan 4 cm.
C. Masa Nifas
1. Pengertian masa nifas
Masa nifas (puerperium) adalah masa pulih kembali, mulai dari
persalinan selesai sampai alat-alat kandungan kembali seperti
Masa nifas adalah masa sesudah persalinan dan kelahiran bayi,
placenta serta selaput yang diperlukan untuk memulihkan kembali
organ kandungan seperti sebelum hamil dengan waktu kurang lebih 6
minggu (Saleha, 2009).
Dari pengertian diatas maka dapat di ambil kesimpulan bahwa
masa nifas adalah masa sesudah kelahiran bayi sampai alat-alat
kandungan kembali seperti sebelum hamil berlangsung kurang lebih
dalam 6 minggu setelah persalinan.
2. Tujuan perawatan masa nifas
Asuhan masa nifas bertujuan menjaga kesehatan ibu dan bayi
baik fisik maupun psikologis; melaksanakan skrining yang
komprehensif; mendeteksi masalah, mengobati atau merujuk bila
terjadi komplikasi pada ibu maupun bayinya; memberikan pendidikan
kesehatan tentang perawatan kesehatan diri, nutrisi, keluarga
berencana, menyusui, pemberian imunisasi, perawatan bayi agar tetap
sehat; memberikan pendidikan mengenai laktasi dan perawatan
payudara; dan memberikan pelayanan keluarga berencana (KB)
(Vivian & Sunarsih, 2011).
3. Perubahan fisiologis
Menurut Vivian & Sunarsih (2011) perubahan fisiolgis selama
a. Sistem reproduksi
1) Uterus
Pada kala tiga TFU setinggi pusat umbilikus dan beratnya
1000 gram. Selama 7-8 hari pertama mengalami involusi
dengan cepat. Post natal 12 hari sudah tidak dapat diraba
melalui abdomen, setelah 6 minggu ukuran seperti
sebelum hamil setinggi 8 cm dengan berat 50 gram.
2) Lochea
Yaitu pengeluaran darah dan jaringan desidua yang
nekrotik dari dalam uterus. Jenisnya:
a) Rubra (hari 1-4) jumlahnya sedang, berwarna merah,
terutama lendir dan darah.
b) Sanguinolenta berwarna coklat, lendir dari cairan
bercampur darah.
c) Serosa (hari 4-8) jumlah berkurang dan berwarna
merah muda.
d) Alba (8-14) jumlahnya sedikit, berwarna putih atau
hampir tidak berwarna.
3) Serviks
Setelah persalinan ostium eksterna dapat dimasuki 2-3 jari
4) Vulva dan vagina
Vulva dan vagina mengalami penekanan serta peregangan
yang sangat besar selama proses melahirkan bayi.
5) Perineum
Setelah melahirkan perineum menjadi kendur karena
sebelumnya teregang di tekanan kepala bayi yang
bergerak maju.
6) Dinding abdominal
Abdomen menonjol dan memberikan bentuk seperti masih
hamil selama 2 minggu pertama setelah persalinan
didinding abdominal berelaksasi, dibutuhkan waktu
kira-kira 6 minggu sebelum dinding abdominal kembali seperti
semula.
7) Payudara
Payudara tegang (bengkak), keras, perih dan hangat ketika
di sentuh. Pada hari ke 3 dan ke 4 payudara menjadi
penuh. Masa sebelum laktasi dimulai payudara terasa
lembut dan mengeluarkan cairan kekuningan yang disebut
kolostrum.
b. Sistem kardiovaskuler
1) Volume darah
Perubahan volume darah bergantung pada beberapa faktor,
mobilisasi, serta pengeluaran cairan ekstravaskuler (edema
fisiologis). Kehilangan darah merupakan akibat penurunan
volume darah total yang cepat, tetapi terbatas. Pada
minggu ke- 3 dan ke- 4 setelah bayi lahir, volume darah
biasanya menurun sampai mencapai volume darah
sebelum hamil. Perubahan terdiri atas volume darah dan
hematokrit (haemoconcentration). Pada persalinan
pervaginam, hematokrit akan naik, sedangkan pada Sectio
Caesarea, hematokrit cenderung stabil dan kembali
normal setelah 4-6 minggu (Vivian & Sutarsih, 2011).
2) Curah jantung
Denyut jantung, volume sekuncup, dan curang jantung
meningkat sepanjang masa hamil. Segera setelah
melahirkan, keadaan ini meningkat bahkan lebih tinggi
selama 30-60 menit karena darah yang bisanya melintasi
sirkulasi uteroplasenta tiba-tiba kembali ke sirkulasi
umum (Vivian & Sunarsih, 2011).
c. Perubahan tanda- tanda vital
1) Suhu
Suhu badan sesudah persalinan dapat naik ± 0,5 ºC dari
keadaan normal. Sesudah 12 jam pertama melahirkan,
2) Nadi
Dapat terjadi bradikardi biasanya 6-8 jam pertama setelah
persalinan.
3) Pernafasan
Respirasi akan menurun sampai pada keadaan normal
seperti sebelum keadaan hamil.
4) Tekanan darah
Hipotensi ortostatik yang diindikasikan dengan perasaan
pusing atau pening setelah berdiri dapat berkembang
dalam 48 jam pertama, sebagai akibat dari gangguan pada
daerah persyarafan yang mungkin terjadi setelah
persalinan.
d. Sistem urinaria
Buang air kecil sering sulit selama 24 jam pertama setelah
persalinan. Kemungkinan terdapat spasme sfingter dan edema
leher buli-buli sesudah bagian ini mengalami kompresi antara
kepala janin dan tulang pubis selama persalinan urine dalam
jumlah yang besar akan dihasilkan dalam waktu 12-36 jam
sesudah persalinan.
e. Sistem gastrointestinal
Setelah pemulihan yang sempurna dari analgetik, anestesi dan
kelelahan, kebanyakan ibu merasa lapar. Rasa sakit pada
4. Perubahan psikologis
Menurut Straight (2004) ada 3 tahap transisi ke peran menjadi
orang tua selama periode pascapartum, yaitu:
a. Periode Taking In
Selam 1-2 hari persalinan, sikap ibu pasif dan bergantung.
Kesehatan ibu tergantung pada tanggung jawab orang lain untuk
kebutuhan akan rasa nyaman, istirahat, makan, dan kedekatan
hubungan keluarga.
b. Periode Taking Hold
Periode ini berlangsung 3-4 hari setelah melahirkan. Ibu
menaruh perhatian pada kemampuannya untuk menjadi orang
tua yang berhasil dan menerima peningkatan tanggung terhadap
bayinya. Pada masa ini ibu menjadi sangat sensitif, sehingga
membutuhkan bimbingan dan dorongan perawat untuk
mengatasi kritikan ynag dialami ibu (Saleha, 2009).
c. Periode Letting Go
Setelah kembali serumah, ibu menerima tanggung jawab untuk
perawatan bayinya, ia harus beradaptasi terhadap kebutuhan
ketergantungan bayinya, dan beradaptasi terhadap penurunan
5. Penatalaksanaan post partum
a. Mobilisasi
Setelah periode istirahat pertama berakhir (biasanya sekitar 2
jam atau 8 jam). Dorong ibu untuk sering melakukan ambulasi
(Bobak, 2000). Sedangkan menurut wiknjosastro (2002) sesudah
8 jam ibu boleh miring ke kiri atau ke kanan.
b. Diet
Diet yang diberikan harus bermutu tinggi dengan cukup kalori,
mengandung cukup protein, cairan, serta banyak buah-buahan
karena wanita tersebut mengalami hemokonsentrasi
(Wiknjosastro, 2002).
c. Miksi
Ibu diminta untuk buang air kecil (miksi) 6 jam postpartum. Jika
dalam 8 jam postpartum belum dapat berkemih atau sekali
berkemih belum melebihi 100 cc, maka dilakukan kateterisasi.
Akan tetapi, kalau ternyata kandung kemih penuh, tidak perlu
menunggu 8 jam untuk kateterisasi (Saleha, 2009).
d. Defekasi
Ibu postpartum diharapkan dapat buang air besar (defekasi)
setelah hari kedua postpartum. Jika hari ketiga belum bab maka
perlu diberi obat pencahar, tetapi jika tidak bab juga maka
e. Perawatan payudara
Menurut Saifuddin (2002), apabila terjadi payudara
bengkak sangat baik untuk ASI dilakukan:
1) Mengompres payudara dengan menggunakan air basah
dan hangat selama 5 menit.
2) Urut payudara dari arah pangkal menuju putting, untuk
mengurut payudara dengan arah “Z” menuju puting.
3) Keluarkan ASI di bagian depan payudara sehingga putting
menjadi lunak
4) Susukan bayi pada setiap 2-3 jam sekali. Apabila tidak
dapat menghisap seluruh ASI dikeluarkan dengan tangan.
5) Letakkan kain dingin pada payudara setelah menyusui.
f. Kebersihan diri
Kebersihan diri pada ibu post partum menurut Saifuddin (2002):
1) Anjurkan kebersihan seluruh tubuh
2) Mengajarkan ibu bagaimana membersihkan daerah
kelamin dengan sabun dan air.
3) Sarankan ibu untuk mengganti pembalut atau kain
pembalut setidaknya dua kali sehari
4) Sarankan ibu untuk mencuci tangan dengan sabun dan air
5) Jika ibu mempunyai luka episiotomi atau laserasi,
sarankan pada ibu untuk menghindari menyentuh daerah
luka.
g. Pemeriksaan pasca persalinan
Pemeriksaan pasca persalinan adalah sebagai berikut:
1) Keadaan umum
2) Keadaan payudara dan putingnya
3) Dinding perut apakah ada hernia
4) Keadaan perineum
5) Kandung kencing, apakah ada sistokel dan retrokel
6) Rektum, apakah ada rektokel dan pemeriksaan tonus
muskulus sfingter ani.
7) Keadaan servik
h. Nasihat untuk ibu postnatal
Menurut Mochtar (1998) adalah:
1) Fisioterapi post natal sangat baik bila diberikan.
2) Sebaiknya bayi disusui.
3) Kerjakan gimnastik sehabis bersalin.
4) Untuk kesehatan ibu, bayi, dan keluarga sebaiknya
melakukan KB untuk menjarangkan kehamilan.
D. Konsep Nyeri
1. Pengertian nyeri
Nyeri adalah pengalaman sensori dan emosional yang tidak
menyenangkan akibat dari kerusakan jaringan yang aktual atau
potensial. Nyeri adalah alasan utama seseorang untuk mencari bantuan
perawatan kesehatan (Smeltzer & Bare, 2002).
Menurut The International Association For The Study
ofPain/IASP (1979) mendefinisikan nyeri sebagai sesuatu yang tidak
menyenangkan, bersifat subjektif dan berhubungan dengan
pancaindera, serta merupakan suatu pengalaman emosional yang
dikaitkan dengan kerusakan jaringan baik aktual maupun potensial,
atau digambarkan sebagai suatu kerusakan/ cedera (Potter & Perry,
2010).
2. Etiologi
a. Agen cedara fisik adalah penyebab nyeri karena trauma fisik.
b. Agen cedera biologi adalah penyebab nyeri karena kerusakan
fungsi organ atau jaringan tubuh.
c. Agen cedera psikologi adalah penyebab nyeri yang bersifat
psikologi seperti kelainan organic neurosis trumatik,
skizofreniad.
d. Agen cedera kimia adalah penyebab nyeri karena bahan zat
spesifik dan nyeri, tetapi nyeri memilki suatu etiologi
multimodal. Nyeri biasanya dihubungkan dengan beberapa
proses patologis spesifik. Kelainan yang mengakibatkan rasa
nyeri, mencangkup: infeksi, keadaan inflamasi, trauma, kelainan
degenerative, keadaan toksik metabolic atau neoplasma. Nyeri
dapat juga timbul karena distorsi mekanis ujung-ujung saraf
misalnya karena meningkatnya tekanan di dinding viskus/
organ.
c. Manifestasi klinis
Menurut Amin & Hardhi (2013):
a. Klien melaporkan nyeri secara verbal atau non verbal
b. Tingkat laku ekspresif (gelisah, merintih, menangis, waspada,
iritabel, nafas panjang, mengeluh).
c. Menunjukan kerusakan pada bagian tubuhnya.
d. Perubahan Posisi untuk menghindari nyeri
e. Sikap tubuh melindungi area nyeri
c. Perubahan tekanan darah
d. Tingkah laku berhati-hati
e. Fokus pada diri sendiri dan penurunan interaksi dengan
lingkungan
f. Perubahan dalam nafsu makan dan minum
4. Klasifikasi
a. Berdasarkan Durasi dan Lamanya
Nyeri dikatagorikan dengan durasi atau lamanya nyeri
berlangsung (akut atau kronis), atau dengan kondisi patologis
(contoh: kanker atau neuropatik) (Potter & Perry, 2010)
1) Nyeri akut
Pengalaman sensori dan emosional yang tidak
menyenangkan yang muncul akibat kerusakan jaringan
yang actual atau potensial atau digambarkan dalam hal
kerusakan sedemikian rupa (international Association for
the study of pain); awitan yang tiba-tiba atau lambat dari
intensitas ringan hingga berat dengan akhir yang dapat
diantisipasi atau prediksi dan berlangsung < 6 bulan
(Amin & Hardhi, 2013).
2) Nyeri kronis
Pengalaman sensorik dan emosional yang tidak
menyenangkan yang muncul akibat kerusakan jaringan
yang actual atau potensial atau digambarkan dalam hal
kerusakan sedemikian rupa (international Association for
the study of pain); awitan yang tiba-tiba atau lambat
dengan intesitas dari ringan hingga berat, terjadi secara
atau prediksi dan berlangsung > 6 bulan (Amin & Hardhi,
2013).
b. Berdasarkan intesitasnya (alat pengukur nyeri)
Terdiri dari nyeri berat, sedang, ringan. Masing- masing
diukur berdasarkan skala dan bersifat subyektif. Macam-macam
skala pengukuran nyeri:
1) Anak – anak
Gambar 2.1: Alat pengukuran skala nyeri pada anak-anak.
Sumber: Potter & Perry (2010)
2) Dewasa
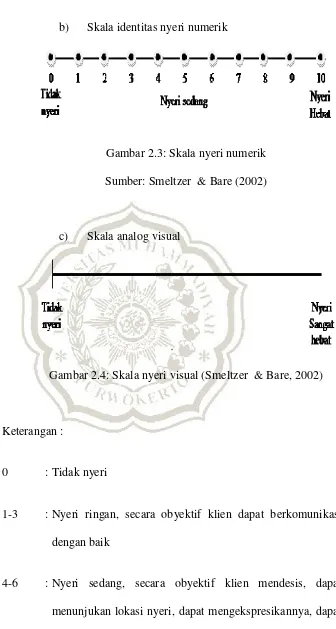
a) Skala intensitas nyeri deskritif
Gambar 2.2: Skala nyeri deskritif
b) Skala identitas nyeri numerik
Gambar 2.3: Skala nyeri numerik
Sumber: Smeltzer & Bare (2002)
c) Skala analog visual
Gambar 2.4: Skala nyeri visual (Smeltzer & Bare, 2002)
Keterangan :
0 : Tidak nyeri
1-3 : Nyeri ringan, secara obyektif klien dapat berkomunikasi
dengan baik
4-6 : Nyeri sedang, secara obyektif klien mendesis, dapat
menunjukan lokasi nyeri, dapat mengekspresikannya, dapat
7-9 : Nyeri berat, secara obyektif klien terkadang tidak dapat
mengikuti perintah tapi masih respon terhadap tindakan,
dapat menunjukkan lokasi nyeri, tidak dapat
mendeskripsikannya, tidak dapat diatasi dengan alih posisi
nafas panjang dan distraksi.
10 : Nyeri sangat berat, pasien sudah tidak mampu lagi.
e. Faktor – faktor yang mempengaruhi nyeri
Menurut Smeltzer & Bare (2002) adalah sebagai berikut:
1) Usia
2) Jenis kelamin
3) Kultur
4) Ansietas
5) Efek plasebo
6) Pengalaman masa lalu
7) Pola koping
8) Support keluarga dan social
D. Anatomi dan fisiologi
Organ reproduksi wanita yang biasa di sebut traktus genitalis terletak
dalam rongga panggul terbagi atas organ genitalia eksterna dan interna
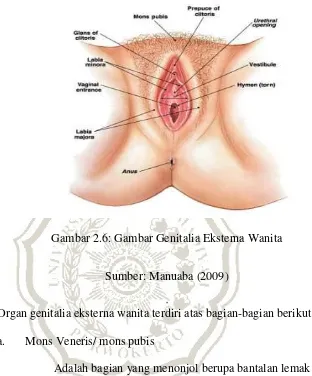
1. Organ Genetalia Eksterna
Gambar 2.6: Gambar Genitalia Eksterna Wanita
Sumber: Manuaba (2009)
Organ genitalia eksterna wanita terdiri atas bagian-bagian berikut:
a. Mons Veneris/ mons pubis
Adalah bagian yang menonjol berupa bantalan lemak yang
ditutupi oleh kulit, yang terletak di atas simfisis pubis. Setelah
pubertas, bagian ini akan ditumbuhi rambut (rambut pubis).
Pertumbuhan rambut kemaluan ini tergantung dari suku bangsa.
Pada wanita, umunya batas atasnya melintang sampai pinggir
atas simfisis, sedangkan ke bawah sampai ke sekitar anus atau
b. Labia mayora (bibir besar)
Merupakan dua lipatan membulat besar, terdiri atas bagian
kanan dan kiri, lonjong mengecil ke bawah, terisi oleh jaringan
lemak yang serupa dengan yang ada di mons veneris. Ke bawah
belakang kedua labia mayora bertemu dengan membentuk
komisura posterior. Permukaan sebelah dalam labia mayora
halus dan mengandung banyak kelenjar keringat (glandula
sudorifera) dan kelenjar minyak (glandula sebacea).
Sedangkan, permukaan luarnya setelah pubertas akan tertutup
oleh rambut.
c. Labia Minora (bibir kecil)
Dua lipatan kulit berwarna merah muda yang lebih kecil
terletak memanjang di bagian dalam labia mayora. Kedua labia
minora ini halus, tertutup oleh rambut, tetapi mengandung
sejumlah kelenjar keringat dan kelenjar minyak. Ke depan bibir
kecil bertemu dan membentuk klitoris preputium klitoridis (atas)
dan klitoris frenulum klitoridis (bawah). Ke belakang, kedua
bibir kecil menyatu dan membentuk fossa naviculare/ fourcette
di mana pada wanita yang belum pernah melahirkan tampak
masih utuh, cekung seperti perahu, pada wanita yang pernah
melahirkan kelihatan tebal dan tidak rata, serta dapat mengalami
robekan saat melahirkan. Ujung-ujung urat saraf menyebabkan
banyak pembuluh darah, serta beberapa otot polos yang
menyebabkan bibir kecil ini dapat mengembang.
d. Klitoris
Kira – kira sebesar kacang ijo, tertutup oleh preputium
klitoridis dan terdiri atas gland klitoridis, korpus klitoridis, dan 2
krura yang menggantungkan klitoris ke arah tulang pubis. Gland
klitoridis terdiri atas jaringan yang dapat mengembang, penuh
dengan urat saraf hingga amat sensitif. Klitoris dapat disetarakan
dengan penis pada pria.
e. Vestibulum/ vulva
Untuk memeriksa vestibulum, maka kedua lipatan labia
minora harus dibuka agar vestibulum tampak. Terdapat enam
muara pada vestibulum.
1) Orifisium uretra eksternum
2) 2 duktus skene
3) Introitus vagina
4) 2 duktus dan glandula bartholini
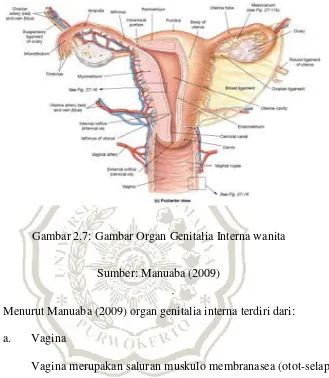
2. Organ Genitalia Interna
Gambar 2.7: Gambar Organ Genitalia Interna wanita
Sumber: Manuaba (2009)
Menurut Manuaba (2009) organ genitalia interna terdiri dari:
a. Vagina
Vagina merupakan saluran muskulo membranasea (otot-selaput)
yang menghubungkan rahim dengan dunia luar, bagian ototnya
berasal dari otot levator ani dan otot sfingter ani (otot dubur)
sehingga dapat dikendalikan dan dilatih.
b. Uterus
Bentuk rahim seperti buah pir, dengan berat sekitar 30 gram,
terletak di panggul kecil di antara rektum (bagian usus sebelum
c. Tuba fallopi
Tuba fallopi berasal dari ujung ligamentum latum, berjalan ke
arah lateral, dengan panjang sekitar 12 cm. fungsi tuba untuk
menangkap ovum yang dilepaskan saat ovulasi.
d. Ovarium
Berfungsi untuk menghasilkan sel telur kurang lebih sebesar ibu
jari tangan dengan ukuran panjang kira-kira 4 cm, lebar dan
tebal kira-kira 1,5 cm.
E. Pemeriksaan Penunjang
Menurut Wiknjosastro (2007) sebagai berikut:
1. Anamnesis
Perdarahan jalan lahir pada kehamilan setelah 22 minggu berlangsung
tanpa nyeri, tanpa alasan, terutama pada multigravida. Banyaknya
perdarahan tidak dapat dinilai dari anamnesis, melainkan dari
pemeriksaan hamatokrit.
2. Pemeriksaan luar
Bagian terbawah janin biasanya belum masuk pintu atas panggul, ada
kelainan letak janin.
3. Pemeriksaan inspekulo
Untuk mengetahui apakah pendarahan berasal dari ostium uteri
4. Penentuan letak placenta tidak langsung
Dilakukan dengan ultrasonografi, radiografi, dan radioisotopi.
5. Penentuan letak placenta secara langsung
a. Perabaan fornises
Bila janin presentasi kepala, sambil mendorong sedikit kepala
janin kearah pintu atas panggul perlahan-lahan raba seluruh
forniks dengan jari. Perabaan lunak bisa antar jari dan kepala
tidak terdapat placenta.
b. Pemeriksaan melalui kanalis servikalis
Setelah pada perabaan forniks dicurigai adanya placenta previa,
bila kanalis servikalis telah terbuka perlahan-lahan masukkan
jari telunjuk ke dalam kanalis servikalis untuk meraba kotiledon
plasenta jangan sekali-kali berusaha menyusuri pinggir plasenta
akan terlepas dari insersinya.
F. Penatalaksanaan
Menurut Oxorn & William (2010) penatalaksanaan placenta previa adalah:
1. Terapi menunggu (expectant management)
Karena episode perdarahan yang pertama kali jarang membawa
kematian dan karena janin masih terlampau prematur untuk dapat
hidup di luar kandunga, kehamilan diusahakan diperpanjang demi
keselamatan janin. Usia kehamilan ynag cukup layak untuk dicapai
a. Perawatan rumah sakit: saat dan derajat efisode perdarahan
berikutnya tidak bisa diramalkan. Karena itu, pasien harus
tinggal dirumah sakit.
b. Transfusi: sedikitnya harus tersedia dua unit darah
c. Anemia: transfusi dan tablet besi diberikan bila terdapat anemia.
d. Maturitas paru – paru: Ratio lecithin/ sphingomyelin (L/S)
cairan amnion membantu menentukan waktu optimal kelahiran
bayi.
2. Mangakhiri kehamilan
a. Perdarahan berlebihan, maturitas janin tidak usah dipikirkan.
b. Kehamilan telah mencapai 37 minggu sampai 38 minggu dan
maturitas paru – paru diyakini sudah tercapai.
c. Sectio Caesarea
Operasi ini dilaksanakan dengan indikasi berikut:
a. Perdarahan yang banyak tanpa henti-hentinya
b. Placenta previa totalis atau partialis: diagnosis pasti ditegakkan
dengan pemeriksaan ultrasound.
c. Gawat janin