KARAKTERISTIK PENDERITA KANKER SERVIKS DI RSUP HAJI ADAM MALIK MEDAN
PADA TAHUN 2016-2017
SKRIPSI
Oleh:
WARDATAN KADDIHAN 150100084
PROGRAM STUDI PENDIDIKAN DOKTER FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA MEDAN
2018
KARAKTERISTIK PENDERITA KANKER SERVIKS DI RSUP HAJI ADAM MALIK MEDAN
PADA TAHUN 2016-2017
SKRIPSI
Diajukan Sebagai Salah Satu Syarat untuk Memperoleh Gelar Sarjana Kedokteran
Oleh:
WARDATAN KADDIHAN 150100084
PROGRAM STUDI PENDIDIKAN DOKTER FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA MEDAN
2018
KATA PENGANTAR
Bismillahirrahmanirrahim
Alhamdulillahirabbil ‘alamin, segala puji bagi Allah SWT yang senantiasa memberikan rahmat dan hidayah-Nya yang begitu besar sehingga saya dapat menyelesaikan karya tulis ilmiah ini yang merupakan salah satu tugas akhir dalam menyelesaikan Pendidikan Sarjana Kedokteran di Fakultas Kedokteran Universitas Sumatera Utara. Shalawat serta salam juga tidak henti-hentinya dicurahkan kepada utusan-Nya, Nabi Muhammad SAW.
Selama melakukan penelitian dan penyusunan karya tulis ilmiah ini saya telah memperoleh banyak dukungan, baik secara moral, ide, dan saran dari berbagai pihak. Oleh karena itu, dalam kesempatan ini saya ingin menyampaikan ucapan terima kasih yang setulusnya kepada:
1. Dr. dr. Aldy Safruddin Rambe, Sp.S(K), selaku Dekan Fakultas Kedokteran Universitas Sumatera Utara.
2. dr. Feby Yanti Harahap M.ked(PA) Sp.PA yang telah meluangkan waktu, membimbing, mengarahkan, dan memberi berbagai masukkan serta saran yang begitu baik dari awal penyusunan proposal hingga terselesaikannya laporan hasil penelitian ini.
3. dr. Doddy Prabisma M.ked(Surg),Sp.B.TKV selaku Ketua Penguji dan dr.
Andre Marolop Pangihutan Siahaan, M.ked(BS) Sp.BS selaku Anggota penguji yang telah memberikan petunjuk-petunjuk serta nasihat-nasihat dalam penyempurnaan skripsi ini.
4. Seluruh pihak RSUP Haji Adam Malik Medan yang telah membantu penulis dari awal survey hingga selesainya penelitian ini.
5. Kepada keluarga saya yang telah memberikan dukungan doa dan semangat tiada henti kepada saya. Teruntuk kedua orangtua saya, Ayahanda H.Shafwan Hasyim dan Ibunda Hj.Pujiati lubis, dan adik saya Ananda Ibna Aufar.
6. Saudari-saudari sehati, Suci Amalia Nainggolan dan Kakanda Yayang Haslika Dasopang yang selalu mencurahkan perhatiannya selama proses penyelesaian skripsi ini.
7. Seluruh sahabat terbaik saya yang sudah saya anggap seperti saudara kandung Rondang DF Sihotang, Triska Putri Rahmayani, Sarah Davita Ramadhania Tambun, Dinta Nisainda, Fadilah Oliv Khairina, Hannan AB Zubaidi, Ridha Mutiara Indra, Gio Justisia Batubara, Muhammad Ade Indrawan, Bayu Agustian Hasibuan, Susanto Handoko Nasution, Agung Hamonangan Siboro, Steven Theo, Lukman Ashari, Josapat Bima Sakti Sitepu.
8. Keluarga besar Tim Bantuan Medis FK USU dan Seluruh teman-teman seperjuangan angkatan 2015 yang telah membantu, mendukung dan menyemangati saya dalam menyelesaikan penelitian ini.
9. Dan kepada partner terbaik saya Haris Maulana Apriansyah Harahap yang selalu memberikan semangat dalam proses penyelesaian penelitian ini.
Demikianlah laporan hasil penelitian ini saya selesaikan, Saya menyadari bahwa penulisan laporan hasil penelitian ini masih jauh dari sempurna, baik dari segi materi maupun tata cara penulisannya. Oleh karena itu, dengan segala kerendahan hati, saya mengharapkan kritik dan saran yang membangun untuk menyempurnakan laporan hasil penelitian ini. Semoga penelitian ini dapat bermanfaat bagi kita semua.
Medan, 05 Desember 2018 Penulis
Wardatan Kaddihan
DAFTAR ISI
Halaman
Halaman Pengesahan ... i
Kata Pengantar ... ii
Daftar Isi ... iv
Daftar Gambar ... vi
Daftar Tabel ... vii
Daftar Singkatan... viii
Daftar Lampiran ... ix
Abstrak ... x
Abstract ... xi
BAB I PENDAHULUAN ... 1
1.1 Latar Belakang ... 1
1.2 Rumusan Masalah ... 3
1.3 Tujuan... 3
1.3.1 Tujuan Umum ... 3
1.3.2 Tujuan Khusus... 3
1.4 Manfaat... 4
BAB II TINJAUAN PUSTAKA ... 5
2.1 Kanker serviks ... 5
2.1.1 Anatomi... 5
2.1.2 Histologi ... 6
2.1.3 Definisi ... 7
2.1.4 Epidemiologi ... 7
2.1.5 Etiologi ... 8
2.1.6 Faktor Resiko ... 9
2.1.7 Klasifikasi ... 13
2.1.8 Patogenesis ... 15
2.1.9 Diagnosis... 17
2.1.10 Tatalaksana ... 19
2.1.11Pencegahan ... 20
2.2 Kerangka Teori ... 23
2.3 Kerangka Konsep ... 24
BAB III METODE PENELITIAN ... 25
3.1 Jenis Penelitian ... 25
3.2 Lokasi dan waktu Penelitian ... 25
3.3 Populasi dan Subjek Penelitian ... 25
3.3.1 Populasi Penelitian ... 25
3.3.2 Subjek Penelitian ... 26
3.4 Metode Pengumpulan Data ... 26
3.5 Definisi Operasional ... 26
BAB IV HASIL PENELITIAN DAN PEMBAHASAN ... 28
4.1 Deskripsi lokasi penelitian ... 28
4.2 Distribusi karakteristik responden ... 28
BAB V KESIMPULAN DAN SARAN ... 35
5.1 Kesimpulan ... 35
5.2 Saran ... 36
DAFTAR PUSTAKA ... 37
LAMPIRAN ... 41
DAFTAR GAMBAR
Nomor Judul Halaman
2.1 Anatomi serviks... 5 2.2 Histologi serviks ... 7
DAFTAR TABEL
Nomor Judul Halaman
2.1 Pembagian stadium kanker serviks ... 14 3.1 Definisi operasional... 25 4.1 Distribusi frekuensi pasien berdasarkan usia ... 29 4.2 Distribusi frekuensi pasien berdasarkan usia pernikahan
pertama ... 29 4.3 Distribusi frekuensi pasien berdasarkan jumlah paritas ... 30 4.4 Distribusi frekuensi pasien berdasarkan penggunaan
kontrasepsi oral ... 30 4.5 Distribusi frekuensi pasien berdasarkan riwayat persalinan 31 4.6 Distribusi frekuensi pasien berdasarkan riwayat pendidikan 31 4.7 Distribusi frekuensi pasien berdasarkan riwayat keputihan . 32 4.8 Distribusi frekuensi pasien berdasarkan stadium ... 32 4.9 Distribusi frekuensi pasien berdasarkan histopatologi ... 34
DAFTAR SINGKATAN
AKDR : Alat kontrasepsi dalam Rahim CIN : Cervical intraepithelial neoplasia DNA : Deoxyribo Nucleat Acid
FIGO : Federation of ginecology and obstetrics HIV : Human immunodeficiency virus
HPV : Human papilloma virus IUD : Intra uterine device
IVA : Inspeksi visual asam asetat LEEP : Loop electrosurgical excision
LGGIL : Low grade squamous intraepithelial lesion KO : Kontrasepsi oral
pRb : Produk gen retinovastona RISKESDAS : Riset kesehatan dasar WHO : World health organization
DAFTAR LAMPIRAN
LAMPIRAN A Daftar Riwayat Hidup
LAMPIRAN B Surat Persetujuan Komisi Etik LAMPIRAN C Surat Izin Penelitian
LAMPIRAN D Surat Balasan Izin Penelitian LAMPIRAN E Data Induk
LAMPIRAN F Output SPSS
LAMPIRAN G Halaman Pernyataan Orisinalitas
ABSTRAK
Latar belakang. Kanker serviks adalah tumor ganas yang tumbuh pada serviks yang merupakan pintu masuk kearah rahim (uterus) yang terletak antara rahim dan liang senggama (vagina). Kanker ini biasanya terjadi pada wanita yang telah berumur diatas 30 tahun, tetapi bukti statistic menunjukan bahwa kanker serviks juga dapat terjadi pada wanita yang berumur antara 22 sampai 55 tahun dan merupakan kanker kedua didunia yang paling banyak diderita wanita setelah kanker payudara. Badan Organisasi Kesehatan Dunia/ World Health Organization (WHO) mengungkapkan, angka kesakitan akibat kanker di dunia pada tahun 2012 sekitar 14,1 juta dengan angka kematian 8,2 juta. Tujuan. Mengetahui karakteristik penderita kanker serviks di RSUP H Adam Malik Medan Tahun 2016 dan 2017 Metode. Jenis penelitian ini merupakan penelitian deskriptif untuk mengetahui karakteristik penderita kanker serviks di RSUP H. Adam Malik Medan.
Desain penelitian yang digunakan adalah studi cross-sectional, dimana data yang digunakan merupakan data sekunder yang diambil dari rekam medik dengan total sampel sebanyak 324 sampel dengan kriteria yang terpenuhi sebanyak 262 sampel. Hasil. Dari hasil penelitian mayoritas sampel berusia >50 tahun, usia pernikahan pertama ≤20 tahun, jumlah paritas >3 kali, tidak ada riwayat menggunakan kontrasepsi oral, riwayat persalinan PSP, riwayat pendidikan SMA, memiliki riwayat keputihan, stadium III B, dan histopatologi Non Keratinizing Squamous Cell Carcinoma.
Kesimpulan. Kanker serviks dengan gambaran histopatologi dan stadium terbanyak adalah Non Keratinizing Squamous Cell Carcinoma dan III B.
Kata kunci : kanker serviks
ABSTRACT
Background. Cervical cancer is a malignant tumor that grows on the cervix which is the entrance to the uterus which is located between the uterus and the vagina. This cancer usually occurs in women over 30 years old, but statistical evidence shows that cervical cancer can also occur in women aged between 22 to 55 years and is the second cancer in the world that most women suffer from after breast cancer. The World Health Organization (WHO) revealed that the number of cancer-related morbidity in the world in 2012 was around 14.1 million with a mortality rate of 8.2 million. Aim. To find out the characteristics of cervical cancer patients in RSUP H Adam Malik Medan in 2016 and 2017. Method. This study is a descriptive study to determine the characteristics of cervicajml cancer patient at RSUP H. Adam Malik Hospital Medan. The study design used is a cross-sectional study, the samples are secondary data taken from medical records with a total sample of 324 and fulfilling the inclusion criteria of 262 samples. Results: From the results of the study the majority of the samples were > 50 years old, the age of the first marriage ≤ 20 years, the number of parities > 3 times, not using oral contraception, childbirth PSP, last education at high school, having a history of vaginal discharge, stadium III B, and histopathology of Non Keratinizing Squamous Cell Carcinoma. Conclusion. Cervical cancer with the most histopathology and stages are non keratinizing cell carcinoma and III B.
Keywords: cancer cervix
BAB I PENDAHULUAN
1.1 LATAR BELAKANG
Kanker serviks adalah proses keganasan atau bisa disebut juga tumbuhnya tumor ganas pada leher rahim/serviks (bagian terendah dari rahim yang menempel pada puncak vagina) sehingga jaringan disekitarnya tidak dapat melaksanakan fungsi sebagaimana mestinya (Sukaca, 2009; Nugroho dan Utama, 2014). Kanker serviks adalah tumor ganas yang tumbuh pada serviks yang merupakan pintu masuk kearah rahim (uterus) yang terletak antara rahim dan liang senggama (vagina).
Kanker ini biasanya terjadi pada wanita yang telah berumur diatas 30 tahun, tetapi bukti statistik menunjukan bahwa kanker serviks juga dapat terjadi pada wanita yang berumur antara 22 sampai 55 tahun (Diananda, 2009).
Sampai saat ini, kanker serviks masih menjadi masalah kesehatan perempuan di negara-negara berkembang termasuk di Indonesia sehubungan dengan angka kejadian dan angka kematiannya yang tinggi (Rasjidi, 2009). Dan merupakan kanker kedua didunia yang paling banyak diderita wanita setelah kanker payudara.
Badan Organisasi Kesehatan Dunia/ World Health Organization (WHO) mengungkapkan, angka kesakitan akibat kanker di dunia pada tahun 2012 sekitar 14,1 juta dengan angka kematian 8,2 juta (WHO 2012). Sedangkan pada tahun 2018 kanker serviks adalah kanker keempat tersering yang terjadi pada wanita dengan perkiraan 530.000 kasus baru pada tahun 2012 yang mewakili 7,9% dari semua kanker wanita (WHO 2018).
Di Indonesia sendiri angka kejadian kanker masih dibilang cukup tinggi, berdasarkan Riset Kesehatan Dasar (Riskesdas) yang dilakukan pada tahun 2010 menyebutkan bahwa angka kejadian tumor maupun kanker di Indonesia sendiri mencapai 1,4 per 1000 penduduk (sekitar 330.000 orang) (Riskesdas, 2013). Di Indonesia, prevalensi kanker adalah sebesar 1,4 per 1.000 penduduk (Riskesdas 2013), serta merupakan penyebab kematian nomor 7 (5,7%) dari seluruh penyebab kematian (Riskesdas, 2013).
Meningkatnya jumlah kasus baru kanker serviks di Indonesia pada setiap tahunnya ini dapat menjadi ancaman besar bagi dunia kesehatan, karena mayoritas penderitanya baru terdeteksi dan datang pada stadium lanjut. Padahal kanker serviks dapat dicegah dan terdeteksi lebih awal jika wanita usia subur mempunyai pengetahuan yang baik dan kesadaran melakukan deteksi dini (Sulistiowati dan Anna, 2014).
Metode skrinning dapat menurunkan tingkat kematian pada kanker serviks (American Cancer Society, 2014). Beberapa metode deteksi dini yang dapat digunakan antara lain pemeriksaan Pap smear, Inspeksi visual asam asetat (IVA), Tes Human papilloma virus (HPV) dan kolposkopi. Namun, hanya Papsmear yang telah digunakan secara luas dalam deteksi dini kanker serviks (WHO 2013). Pap smear merupakan suatu pemeriksaan sitologi terhadap serviks uteri untuk mengamati sel-sel yang dieskfoliasi atau dikerok dari permukaan epitel serviks dan kanalis servikalis lalu dioleskan pada kaca objek kemudian dilihat di bawah mikroskop. Tujuan utama pemeriksaan ini adalah untuk menemukan lesi prakanker serviks sehingga dapat dilakukan pengobatan yang adekuat supaya tidak berkembang menjadi kanker serviks dikemudian hari (Haroon & Cui, 2012).
Program deteksi dini kanker serviks dengan Pap smear telah dilakukan di banyak negara maju dan berhasil menurunkan insiden kanker serviks sampai 70% (Bukhari et al., 2015). Sedangkan di negara berkembang, belum terlalu banyak wanita yang melakukan Pap smear yaitu hanya sekitar 5% dari seluruh populasi wanita. Menurut penelitian, hampir 60% dari kasus kanker serviks di Negara berkembang terjadi pada wanita yang tidak pernah melakukan Pap Smear (Mastutik et al., 2015).
Terjadinya kanker serviks ini sangat erat hubungannya dengan perilaku reproduksi, antara lain senggama dan perkawinan pada usia muda, berganti-ganti pasangan senggama, dan persalinan yang berulang-ulang, juga infeksi beberapa jenis virus, serta sosial ekonomi, higiene, dan sirkumsisi (Mardjikoen, 1990).
Berdasarkan uraian diatas, penelitian ini dilakukan untuk mengetahui bagaimanakah Karakteristik penderita kanker serviks di RSUP Haji Adam Malik Medan pada tahun 2016 dan 2017.
2
1.2 RUMUSAN MASALAH
Berdasarkan uraian ringkas dari latar belakang di atas maka rumusan masalah yang didapat adalah “Bagaimana karakteristik penderita kanker serviks di RSUP Haji Adam Malik Medan pada tahun 2016 dan 2017?”
1.3 TUJUAN PENELITIAN 1.3.1 Tujuan Umum
Mengetahui karakteristik penderita kanker serviks di RSUP H Adam Malik Medan Tahun 2016 dan 2017.
1.3.2 Tujuan Khusus
1. Mengetahui angka kejadian penderita kanker serviks di RSUP H Adam Malik Medan tahun 2016 dan 2017.
2. Mengetahui karakteristik penderita kanker serviks di RSUP H Adam Malik berdasarkan:
a. Usia penderita
b. Usia pernikahan pertama c. Jumlah paritas
d. Penggunaan kontrasepsi e. Riwayat persalinan f. Riwayat pendidikan g. Riwayat keputihan h. Stadium
i. Jenis sel
3. Mengetahui gambaran stadium kanker serviks, histopatologi pasien di RSUP H Adam Malik Medan pada tahun 2016 dan 2017.
3
1.4 MANFAAT PENELITIAN
1. Memberi tambahan informasi kepada petugas kesehatan dalam memahami faktor resiko terjadi kanker serviks.
2. Memberikan data perbandingan atas hasil-hasil penelitian sebelumnya.
3. Menambah wawasan penulis.
4. Hasil penelitian diharapkan dapat dipakai sebagai data dasar untuk penelitian lanjut.
4
BAB II
TINJAUAN PUSTAKA
2.1 KANKER SERVIKS 2.1.1 Anatomi Serviks
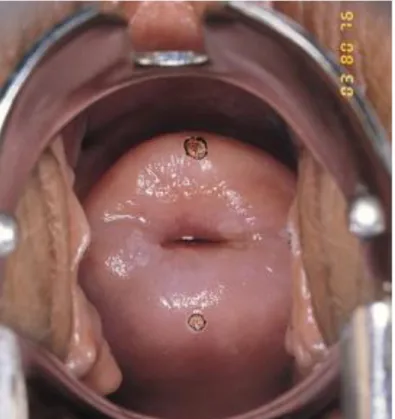
Gambar 2.1 Anatomi Serviks
(Sumber: Baggish, M. S., & Karram, M. M. (2011). Atlas of pelvic anatomy and gynecologic surgery. Elsevier/Saunders.).
Serviks uteri (serviks) adalah bagian terendah uterus. Serviks terdiri dari bagian bagian atas, supravaginal dan segmen bawah di vagina yang disebut portio vaginalis yang ukurannya kira-kira sama. (Baggish et al., 2011). Segmen supravaginal ditutupi oleh peritoneum posterior dan dikelilingi oleh jaringan ikat lemak yang longgar-parametrium-anterior dan lateral. Kanal serviks berbentuk fusiform, dengan diameter terlebar pada bagian tengah. Panjang dan lebar saluran endoserviks bervariasi; panjangnya biasanya 2,5 hingga 3 cmdan 7 hingga 8 mm pada titik terlebarnya. Lebar saluran bervariasi tergantung dengan paritas wanita
dan perubahan tingkat hormonal. Panjang serviks meningkat pada kehamilan, dengan panjang maksimal pada trimester kedua. Kanalis serviks membuka ke vagina pada ostium eksternal serviks. Pada sebagian besar wanita, os eksternal berkontak dengan dinding vagina posterior. Ostium eksternal berukuran kecil dan bulat pada wanita nulipara. Ostium lebih lebar dan menganga setelah persalinan pervaginam. Seringkali terdapat bekas sisa laserasi serviks sebelumnya (Lobo et al., 2016)
2.1.2 Histologi
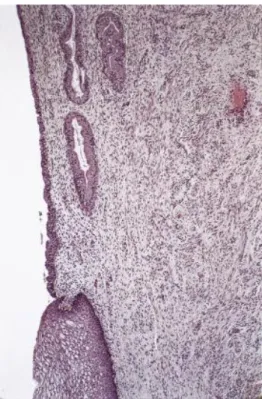
Epitel kolumnar selapis melapisi kanalis endoserviks dan struktur kelenjar di bawahnya. Epitel khusus ini mengeluarkan lendir, yang memfasilitasi transportasi sperma. Sebuah transformasi mendadak biasanya terlihat di persimpangan epitel kolumnar endoserviks dan epitel skuamosa berlapis nonkeratinisasi dari portio vaginalis. Epitel skuamosa berlapis dari eksoserviks identik dengan lapisan vagina (Lobo et al., 2016)
Bagian serviks yang ditutupi dengan epitel skuamosa berlapis-lapis memiliki penampilan merah muda. Kanal endoserviks yang dipagari oleh satu lapisan epitel sekresi kelenjar lendir memiliki warna merah. Kanal endoserviks sempit (0,5 cm) dan memanjang dari ujung vagina (os eksternal) ke titik masuk ke bagian bawah rongga uterus (os interna). Epitel mukosa membentuk banyak lipatan dan celah yang meluas ke dalam stroma pada bagian dasar (kolagen) dengan berbagai kedalaman. Tujuan adanya lipatan dan celah ini adalah untuk meningkatkan luas permukaan kanal endoserviks tanpa benar-benar meningkatkan panjang keseluruhannya (Baggish, 2011).
Terdapat sebuah hubungan antara epitel skuamosa pada vagina dan daerah ektoserviks dengan epitel kolumnar pada daerah kanalis endoserviks disebut hubungan skuamokolumnar original. Posisi sambungan skuamokolumnar original sangat bervariasi. 66% terletak di daerah ektoserviks, 30% di daerah forniks terutama pada bayi. Posisi sambungan skuamokolumnar menentukan daerah perluasan metaplasia skuamosa serviks. Metaplasia skuamosa adalah proses yang penting dalam terjadinya kanker pada serviks (Putra, 2006)
6
Gambar 2.2 Gambaran histologi serviks: squamocolumnar junction
(Sumber: Standring S, ed. Gray’s Anatomy. 39th ed. Edinburgh: Churchill Livingstone;
2005:1335.)
2.1.3 Definisi Kanker Serviks
Menurut National Comprehensive Cancer Network tahun 2017, kanker serviks adalah tumor ganas dari serviks uterus yang berasal dari sambungan squamocolumnar, yang mempengaruhi sel-sel skuamosa terluar atau sel-sel kelenjar di dalam. Faktor yang paling penting untuk perkembangan kanker serviks adalah infeksi persisten dengan Human papillomavirus (HPV).
Menurut Kementrian Kesehatan Republik Indonesia, kanker serviks merupakan keganasan yang berasal dari serviks. Serviks merupakan sepertiga bagian bawah uterus, berbentuk silindris, menonjol dan berhubungan dengan vagina melalui ostium uteri eksternum.
2.1.4 Epidemiologi
Menurut World Health Organization tahun 2018, kanker serviks adalah kanker keempat tersering yang terjadi pada wanita dengan perkiraan 530.000 kasus baru pada tahun 2012 yang mewakili 7,9% dari semua kanker wanita. Sekitar 90%
270.000 kematian akibat kanker serviks pada 2015 terjadi di negara-negara 7
berpenghasilan rendah dan menengah. Tingkat kematian yang tinggi dari kanker serviks secara global dapat dikurangi melalui pendekatan komprehensif yang mencakup pencegahan, diagnosis dini, skrining yang efektif dan program pengobatan. Saat ini ada vaksin yang melindungi terhadap jenis virus human papilloma yang disebabkan oleh kanker dan dapat secara signifikan mengurangi risiko kanker serviks.
2.1.5 Etiologi
Infeksi virus Human papillomavirus (HPV) merupakan penyebab utama kanker serviks. Virus ini bersifat spesifik dan hanya akan tumbuh di dalam sel manusia terutama pada epitel mulut rahim atau sel-sel lapisan permukaan. Virus HPV yang paling sering menyebabkan kanker serviks adalah virus HPV tipe 16 dan 18 yang mempunyai peranan penting dalam replikasi virus melalui sekuensi gen E6 dan E7 dengan mengkode pembentukan protein-protein yang penting.
Onkoprotein E6 akan berikatan dengan p53 (gen penekan tumor) menyebabkan p53 menjadi tidak aktif untuk menekan pertumbuhan tumor, sedangkan untuk E7 akan berikatan dengan pRb (produk gen retinoblastona) menjadi tidak aktif.
Human papillomavirus menempel pada reseptor permukaan sel dengan perantara virus attachment yang tersebar pada permukaan virus. Human papillomavirus yang menempel pada reseptor permukaan sel akan melakukan penetrasi, adanya luka mempermudah virus memasuki sel. Virus masuk dan mengeluarkan genom setelah itu kapsid dihancurkan. Setelah virus masuk ke dalam inti sel, virus melakukan transkripsi dengan dengan DNA-nya berubah menjadi MRNA.
Secara seluler, mekanisme terjadinya kanker serviks berhubungan dengan siklus sel yang diekspresikan oleh HPV. Protein utama yang terkait dengan karsinogen adalah E6 dan E7. Bentuk genom HPV sirkuler jika terintegrasi akan menjadi linier dan terpotong diantara gen E2 dan E1. Integrasi antara genom HPV dengan DNA manusia menyebabkan gen E2 tidak berfungsi sehingga akan merangsang E6 berikatan dengan p53 dan E7 berikatan dengan pRb.
Ikatan antara protein E6 dan gen p53 akan menyebabkan p53 tidak berfungsi sebagai gen supresi tumor yang bekerja di fase G1. Gen p53 akan menghentikan
8
siklus sel di fase G1 dengan tujuan penghentian siklus sel yaitu agar sel dapat memperbaiki kerusakan sebelum berlanjut ke fase S. Mekanisme kerja p53 adalah dengan menghambat kompleks cdk-cyclin yang akan merangsang sel memasuki fase selanjutnya. Sehingga jika E6 berikatan dengan p53 maka sel terus bekerja sehingga sel akan terus membelah dan menjadi abnormal.
Protein retinoblastoma (pRb) dan gen lain yang menyerupai pRb (p130 dan p107) berfungsi mengkontrol ekspresi sel yang diperantarai oleh E2F. Ikatan pRb dengan E2F akan menghambat gen yang mengatur sel keluar dari fase G1.
Jika pRb berikatan dengan protein E7 dari HPV maka E2F tidak terikat sehingga menstimulasi proliferasi sel yang melebihi batas normal sehingga sel tersebut menjadi sel karsinoma (Sinta et al,2010)
2.1.6 Faktor Risiko
Menurut American Cancer Society tahun 2018, beberapa faktor yang dapat meningkatkan risiko kanker serviks adalah :
a. Human papillomavirus (HPV)
Infeksi oleh HPV adalah faktor risiko paling penting untuk kanker serviks.
HPV adalah kelompok lebih dari 150 virus terkait. Beberapa dari mereka menyebabkan jenis pertumbuhan yang disebut papillomas, yang lebih dikenal sebagai kutil. HPV dapat menginfeksi sel-sel di permukaan kulit, dan mereka yang melapisi genital, anus, mulut dan tenggorokan, tetapi bukan darah atau organ internal seperti jantung atau paru-paru. HPV dapat menyebar dari satu orang ke orang lain selama kontak kulit-ke-kulit. Salah satu cara menyebar HPV adalah melalui aktivitas seksual, termasuk seks vagina, anal, dan bahkan oral.
Berbagai jenis HPV menyebabkan kutil pada bagian tubuh yang berbeda.
Beberapa menyebabkan kutil pada tangan dan kaki; yang lain cenderung menyebabkan kutil di bibir atau lidah. Jenis HPV tertentu dapat menyebabkan kutil pada atau di sekitar organ kelamin perempuan dan laki-laki dan di daerah anus. Ini disebut tipe HPV risiko rendah karena jarang dikaitkan dengan kanker. Jenis HPV lainnya disebut tipe risiko tinggi karena mereka sangat terkait dengan kanker, termasuk kanker serviks, vulva, dan vagina pada wanita,
9
10
kanker penis pada pria, dan kanker anus, mulut, dan tenggorokan pada pria dan wanita. Infeksi dengan HPV adalah umum, dan pada kebanyakan orang tubuh dapat membersihkan infeksi dengan sendirinya. Infeksi kronis, terutama ketika disebabkan oleh tipe HPV risiko tinggi tertentu, pada akhirnya dapat menyebabkan kanker tertentu, seperti kanker serviks.Meskipun saat ini tidak ada obat untuk infeksi HPV, ada cara untuk mengobati kutil dan pertumbuhan sel abnormal yang disebabkan oleh HPV.
b. Merokok
Ketika seseorang merokok, mereka dan orang-orang di sekitar mereka terpapar banyak bahan kimia penyebab kanker yang mempengaruhi organ selain paru-paru. Zat berbahaya ini diserap melalui paru-paru dan dibawa dalam aliran darah ke seluruh tubuh.
Perempuan yang merokok dua kali lebih mungkin sebagai non-perokok untuk mendapatkan kanker serviks. Produk sampingan tembakau ditemukan pada lendir serviks wanita yang merokok. Para peneliti percaya bahwa zat-zat ini merusak DNA sel leher rahim dan dapat berkontribusi pada perkembangan kanker serviks. Merokok juga membuat sistem kekebalan tubuh kurang efektif dalam melawan infeksi HPV.
c. Memiliki sistem kekebalan yang lemah.
Human Immunodeficiency Virus (HIV), virus yang menyebabkan AIDS, merusak sistem kekebalan wanita dan menempatkan mereka pada risiko tinggi untuk infeksi HPV. Sistem kekebalan tubuh penting dalam menghancurkan sel- sel kanker dan memperlambat pertumbuhan dan penyebarannya. Pada wanita dengan HIV, pra-kanker serviks dapat berkembang menjadi kanker invasif lebih cepat daripada biasanya.
Kelompok wanita lain yang berisiko untuk kanker serviks adalah mereka yang menggunakan obat untuk menekan respon kekebalan mereka, seperti mereka yang dirawat karena penyakit autoimun (di mana sistem kekebalan tubuh melihat jaringan tubuh sendiri sebagai asing dan menyerang mereka, karena akan menjadi kuman ) atau mereka yang telah melakukan transplantasi organ.
11 10
d. Infeksi Chlamydia
Infeksi Chlamydia adalah jenis bakteri yang relatif umum yang dapat menginfeksi sistem reproduksi. Itu disebarkan melalui kontak seksual. Infeksi Chlamydia dapat menyebabkan peradangan panggul, yang menyebabkan infertilitas.
Beberapa penelitian telah melihat risiko kanker serviks yang lebih tinggi pada wanita yang tes darah dan lendir serviksnya menunjukkan bukti infeksi klamidia masa lalu atau saat ini. Wanita yang terinfeksi klamidia sering tidak menunjukkan gejala. Bahkan, mereka mungkin tidak tahu bahwa mereka terinfeksi sama sekali kecuali mereka diuji untuk klamidia selama pemeriksaan panggul.
e. Diet rendah buah dan sayuran.
Wanita yang dietnya tidak termasuk buah dan sayuran yang cukup mungkin berisiko lebih tinggi untuk kanker serviks.
f. Penggunaan jangka panjang kontrasepsi oral (pil KB)
Ada bukti bahwa mengambil kontrasepsi oral (KO) untuk waktu yang lama meningkatkan risiko kanker serviks. Penelitian menunjukkan bahwa risiko kanker serviks meningkat semakin lama seorang wanita mengambil KO, tetapi resikonya kembali turun lagi setelah KO dihentikan, dan kembali normal sekitar 10 tahun setelah berhenti.
The American Cancer Society percaya bahwa seorang wanita dan dokternya harus mendiskusikan apakah manfaat menggunakan kontrasepsi oral lebih besar daripada risiko potensial.
g. Penggunaan alat kontrasepsi (IUD)
Beberapa penelitian menunjukkan bahwa wanita yang pernah menggunakan alat kontrasepsi Intra uterine device (IUD)/ alat kontrasepsi dalam rahim (AKDR) memiliki risiko lebih rendah terkena kanker serviks.
Efek pada risiko terlihat bahkan pada wanita yang memiliki IUD kurang dari setahun, dan efek perlindungan tetap setelah IUD dihapus. Menggunakan IUD
11
juga dapat menurunkan risiko kanker endometrium (uterus). Namun, IUD memang memiliki beberapa risiko. Seorang wanita yang tertarik menggunakan IUD harus terlebih dahulu mendiskusikan kemungkinan risiko dan manfaat dengan dokternya. Juga, seorang wanita dengan banyak pasangan seksual harus menggunakan kondom untuk menurunkan risikonya terhadap penyakit yang ditularkan secara seksual, tidak peduli apa pun bentuk kontrasepsi lain yang ia gunakan.
h. Memiliki riwayat keluarga kanker serviks
Kanker serviks dapat terjadi pada beberapa keluarga. Jika ibu atau saudara perempuan Anda mengidap kanker serviks, kemungkinan Anda terkena penyakit ini lebih tinggi daripada jika tidak ada seorang pun di keluarga itu yang mengalaminya. Beberapa peneliti menduga bahwa beberapa kejadian dari kecenderungan keluarga ini disebabkan oleh kondisi yang diwariskan yang membuat beberapa wanita kurang mampu melawan infeksi HPV daripada yang lain. Dalam kasus lain, wanita dalam keluarga yang sama dengan pasien yang sudah didiagnosis mungkin lebih cenderung memiliki satu atau lebih dari faktor risiko non-genetik lainnya yang dijelaskan sebelumnya di bagian ini.
Adapun faktor risiko lainnya adalah:
a. Paritas
Banyaknya anak yang dilahirkan berpengaruh dalam timbulnya penyakit kanker serviks. Paritas merupakan salah satu faktor risiko terjadinya kanker serviks dengan besar risiko 4,55 kali untuk terkena kanker serviks pada wanita dengan paritas >3 dibandingkan wanita dengan paritas 3 Hidayat dkk (2013).
b. Berganti-ganti pasangan
Berganti ganti pasangan seksual, memungkinkan tertularnya penyakit kelamin, salah satunya Human Papilloma Virus (HPV). Virus ini akan mengubah sel-sel di permukaan mukosa hingga membelah menjadi lebih banyak. Bila hal ini terus menerus terjadi, sel kanker pun akan terus berkembang. Perilaku berganti-ganti pasangan seksual akan meningkatkan
12
10 kali lipat pada wanita mempunyai teman seksual 6 orang atau lebih dibandingkan wanita yang mempunyai 1 pasangan seksual (Azis, 2008)
Partner sex >1 orang akan meningkatkan risiko 6,19 kali lebih besar untuk mengalami lesi prakanker serviks dibandingkan dengan wanita yang memiliki patner sex 1 orang saja (Wahyuni dan Mulyani,2014)
2.1.7 Klasifikasi
Menurut FIGO Committee on Gynecologic Oncology (2014) a. Klasifikasi berdasarkan tipe sel:
1. Karsinoma sel skuamosa: sekitar 70% hingga 80% kanker serviks 2. Glandular (adenocarcinoma): 20% hingga 25% dari kanker serviks 3. Tumor epitel lainnya: karsinoma adenoskuamosa, tumor neuroendokrin,
dan karsinoma tak terdiferensiasi.
b. Klasifikasi berdasarkan tahap klinis:
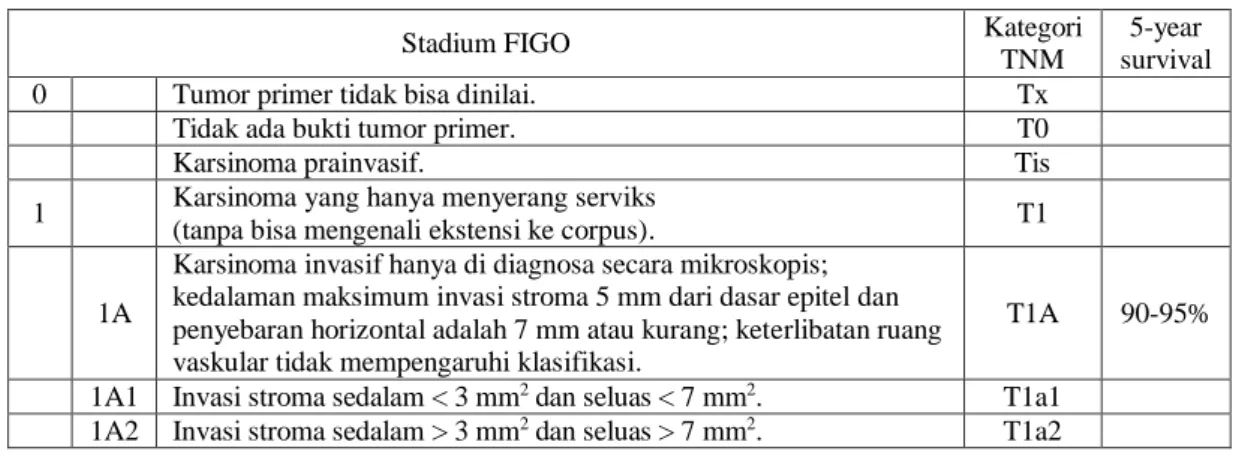
Di seluruh dunia, sistem klasifikasi International Federation of Gynecology and Obstetrics paling sering digunakan. Staging meliputi ukuran tumor, keterlibatan vagina atau parametrium, ekstensi kandung kemih / dubur, dan metastasis jauh.
Komite Bersama Amerika pada sistem Kanker TNM didasarkan pada ukuran tumor primer, dan ada atau tidak adanya kelenjar getah bening regional dan metastasis jauh.
Tabel 2.1 Pembagian stadium kanker serviks berdasarkan TNM FIGO.
Stadium FIGO Kategori
TNM
5-year survival
0 Tumor primer tidak bisa dinilai. Tx
Tidak ada bukti tumor primer. T0
Karsinoma prainvasif. Tis
1 Karsinoma yang hanya menyerang serviks
(tanpa bisa mengenali ekstensi ke corpus). T1
1A
Karsinoma invasif hanya di diagnosa secara mikroskopis;
kedalaman maksimum invasi stroma 5 mm dari dasar epitel dan penyebaran horizontal adalah 7 mm atau kurang; keterlibatan ruang vaskular tidak mempengaruhi klasifikasi.
T1A 90-95%
1A1 Invasi stroma sedalam < 3 mm2 dan seluas < 7 mm2. T1a1 1A2 Invasi stroma sedalam > 3 mm2 dan seluas > 7 mm2. T1a2
14 13
1B Lesi yang nampak secara klinis, terbatas pada serviks uteri atau
kanker preklinis yang lebih besar daripada stadium IA. T1b 80-85%
1B1 Lesi yang nampak < 4 cm. T1b1
1B2 Lesi yang nampak > 4 cm. T1b2
2 Karsinoma yang menginvasi dekat uterus, tapi tidak menginvasi
dinding pelvis atau sepertiga bawah vagina. T2
2A Tanpa invasi ke parametrium. T2a 50-65%
2A1 Lesi yang nampak < 4 cm.
2A2 Lesi yang nampak > 4 cm.
2B Nampak invasi ke parametrium. T2b 40-50%
3 Tumor meluas ke dinding pelvis dan/atau melibatkan sepertiga
bawah vagina dan/atau menyebabkan hidronefrosis atau merusak. T3 25-30%
3A Tumor melibatkan sepertiga bawah vagina, tanpa ekstensi ke
dinding pelvis. T3a
3B Ekstensi ke dinding pelvis dan/atau hidronefrosis atau merusak
ginjal. T3b
4 Karsinoma yang meluas ke pelvis sejati atau telah melibatkan
mukosa kandung kemih atau. T4 <5%
Nx Keterlibatan kelenjar getah bening regional tidak dapat dinilai.
N0 Tidak ada metastasis kelenjar getah bening regional.
N0 (i+)
Sel tumor yang terisolasi di kelenjar getah bening regional (s) tidak lebih besar dari 0,2 mm.
N1 Kehadiran metastasis kelenjar getah bening regional.
M0 Tidak ada metastasis jauh.
M1 Kehadiran ada metastasis jauh.
2.1.8 Patogenesis Kanker Serviks
Kausa utama karsinoma serviks adalah infeksi HPV yang onkogenik. Risiko terinfeksi HPV sendiri meningkat setelah melakukan aktivitas seksual. Pada kebanyakan wanita, infeksi ini akan hilang dengan spontan. Tetapi jika infeksi ini persisten maka akan terjadi integrasi genom dari virus ke dalam genom sel manusia, menyebabkan hilangnya kontrol normal dari pertumbuhan sel serta ekspresi onkoprotein E6 atau E7 yang bertanggung jawab terhadap perubahan maturasi dan differensiasi dari epitel serviks (WHO,2008;Deri,2006). Lokasi awal dari terjadinya karsinoma serviks biasanya pada atau dekat dengan pertemuan epitel kolumner di endoserviks dengan epitel skuamous di ektoserviks atau yang juga dikenal dengan squamocolumnar junction. Terjadinya karsinoma serviks yang invasif berlangsung dalam beberapa tahap. Tahapan pertama dimulai dari lesi pre- invasif, yang ditandai dengan adanya abnormalitas dari sel yang biasa disebut dengan displasia. Displasia ditandai dengan adanya anisositosis (sel dengan ukuran yang berbeda-beda), poikilositosis (bentuk sel yang berbeda-beda), hiperkromatik sel, dan adanya gambaran sel yang sedang bermitosis dalam jumlah yang tidak 14
jika abnormalitas tersebut mencapai setengah ketebalan sel, dinamakan displasia sedang. Displasia berat terjadi bila abnormalitas sel pada seluruh ketebalan sel, namun belum menembus membrana basalis. Perubahan pada displasia ringan sampai sedang ini masih bersifat reversible dan sering disebut dengan Cervical Intraepithelial Neoplasia (CIN) derajat 1-2. Displasia berat (CIN 3) dapat berlanjut menjadi karsinoma in situ. Perubahan dari displasia ke karsinoma in situ sampai karsinoma invasif berjalan lambat (10 sampai 15 tahun). Gejala pada CIN umumnya asimptomatik, seringkali terdeteksi saat pemeriksaan kolposkopi.
Sedangkan pada tahap invasif, gejala yang dirasakan lebih nyata seperti perdarahan intermenstrual dan post koitus, discharge vagina purulen yang berlebihan berwarna kekuning-kuningan terutama bila lesi nekrotik, berbau dan dapat bercampur dengan darah, sistisis berulang, dan gejala akan lebih parah pada stadium lanjut di mana penderita akan mengalami cachexia, obstruksi gastrointestinal dan sistem renal (Deri, 2006).
Bentuk ringan (displasia ringan dan sedang) mempunyai angka regresi yang tinggi. Waktu yang diperlukan dari displasia menjadi karsinoma insitu (KIS) berkisar antara 1 – 7 tahun, sedangkan waktu yang diperlukan dari karsinoma insitu menjadi invasif adalah 3 – 20 tahun (TIM FKUI, 1992). Proses perkembangan kanker serviks berlangsung lambat, diawali adanya perubahan displasia yang perlahan-lahan menjadi progresif. Displasia ini dapat muncul bila ada aktivitas regenerasi epitel yang meningkat misalnya akibat trauma mekanik atau kimiawi, infeksi virus atau bakteri dan gangguan keseimbangan hormon. Dalam jangka waktu 7 – 10 tahun perkembangan tersebut menjadi bentuk preinvasif berkembang menjadi invasif pada stroma serviks dengan adanya proses keganasan. Pada infeksi fase laten, terjadi terjadi ekspresi E1 dan E2 yang menstimulus ekspresi terutama terutama L1 selain L2 yang berfungsi pada replikasi dan perakitan virus baru. Virus baru tersebut menginfeksi kembali sel epitel serviks. Di samping itu, pada infeksi fase laten ini muncul reaksi imun tipe lambat dengan terbentuknya antibodi E1 dan E2 yang mengakibatkan penurunan ekspresi E1 dan E2. Penurunan ekspresi E1 dan E2 dan jumlah HPV lebih dari ± 50.000 virion per sel dapat mendorong terjadinya integrasi antara DNA virus dengan DNA sel penjamu untuk kemudian infeksi HPV memasuki fase aktif (Djoerban, 2000). Ekspresi E1 dan E2 rendah hilang pada pos 15
16
integrasi ini menstimulus ekspresi onkoprotein E6 dan E7. Selain itu, dalam karsinogenesis kanker serviks terinfeksi HPV, protein 53 (p53) sebagai supresor tumor diduga paling banyak berperan. Fungsi p53 wild type sebagai negative control cell cycle dan guardian of genom mengalami degradasi karena membentuk kompleks p53-E6 atau mutasi p53. Kompleks p53-E6 dan p53 mutan adalah stabil, sedangkan p53 wild type adalah labil dan hanya bertahan 20-30 menit. Apabila terjadi degradasi fungsi p53 maka proses karsinogenesis berjalan tanpa kontrol oleh p53. Oleh karena itu, p53 juga dapat dipakai sebagai indikator prognosis molekuler untuk menilai baik perkembangan lesi pre-kanker maupun keberhasilan terapi kanker serviks (Kaufman et al, 2000). Dengan demikian dapatlah diasumsikan bahwa pada kanker serviks terinfeksi HPV terjadi peningkatan kompleks p53-E6.
Dengan pernyataan lain, terjadi penurunan p53 pada kanker serviks terinfeksi HPV.
Dan, seharusnya p53 dapat dipakai indikator molekuler untuk menentukan prognosis kanker serviks. Bila pembuluh limfe terkena invasi, kanker dapat menyebar ke pembuluh getah bening pada servikal dan parametria, kelenjar getah bening obtupator, iliaka eksterna dan kelenjar getah bening hipogastrika. Dari sini tumor menyebar ke kelenjar getah bening iliaka komunis dan pada aorta. Secara hematogen, tempat penyebaran terutama adalah paru-paru, kelenjar getah bening mediastinum dan supravesikuler, tulang, hepar, empedu, pankreas dan otak (Prayetni, 1997).
2.1.9 Diagnosis
2.1.9.1 Skrining dan Biopsi Kanker Serviks
Perubahan dini pada serviks, khususnya CIN, bisa dideteksi sebelum berkembang menjadi kasus karsinoma invasive dengan cara skrining dengan menggunakan Pap Smear, tes HPV, dan skrining visual dengan mengunakan asam asetat atau larutan lugol iodin. WHO menganjurkan penggunaan tes Papanicolauo (Pap smear) sebagai skrining awal yang efektif untuk mendeteksi lesi pada serviks atau vgina. Hasil sediaan Pap smear yang representative untuk skrining adalah yang mengandung se yang mewakili squamocolumnair junction. Penafsiran hasil Pap smear dilakukan berdasar kriteria Bethesda tahun 2001.
Adapun cara pemeriksaan diatas menurut Kartikawati (2013) sebagai berikut:
16
1. Pemeriksaan Pap smear
Pap smear dapat mendeteksi sampai 90% kasus kanker serviks secara akurat dan dengan biaya yang tidak mahal, akibatnya angka kematian akibat kanker leher rahim pun menurun sampai lebih dari 50%. Setiap wanita yang telah aktif secara seksual sebaiknya menjalani pap smear secara teratur yaitu 1 kali setiap tahun. Apabila selama 3 kali berturut-turut menunjukkan hasil pemeriksaan yang normal, maka pemeriksaan pap smear bisa dilakukan setiap 2 atau 3 tahun sekali.
Hasil pemeriksaan pap smear adalah sebagai berikut:
a. Normal.
b. Displasia ringan (perubahan dini yang belum bersifat ganas).
c. Displasia berat (perubahan lanjut yang belum bersifat ganas).
d. Karsinoma in situ (kanker terbatas pada lapisan serviks paling luar) e. Kanker invasif (kanker telah menyebar ke lapisan serviks yang
lebih dalam atau ke organ tubuh lainnya) 2. Thin Prep
Metode ini lebih akurat dibanding pap smear. Jika pap smear hanya mengambil dari sebagian dari sel-sel di serviks atau leher rahim, maka metode ini metode inimemriksa seluruh bagian serviks atau leher rahim.
Hasilnya lebih tepat dan akurat
3. IVA (Inspeksi Visual Dengan Asam Asetat)
Metode pemeriksaan dengan mengoles serviks atau leher rahim dengan larutan asam asetat 3-5 % secara inspekulo. Kemudian diamati apakah ada kelainan seperti area berwarna putih. Dibutuhkan waktu 2-3 menit untuk melihat perubahan jaringan epitel. Jika tidak ada perubahan warna, maka dapat dianggap tidak ada insfeksi pada serviks.
4. Pemeriksaan DNA HPV
Pemeriksaan ini dimasukkan pada skrining bersama-sama dengan Pap’s smear untuk wanita dengan usia di atas 30 tahun. Penelitian dalam skala besar mendapatkan bahwa Pap’s smear negatif disertai DNA HPV yang negatif mengindikasikan tidak akan ada CIN 3 (Carsinoma Intraepithelial Neoplasia
17
3) sebanyak hampir 100%. Kombinasi pemeriksaan ini dianjurkan untuk wanita dengan umur diatas 30 tahun karena prevalensi infeksi HPV menurun sejalan dengan waktu.
Untuk mendapatkan diagnosis pasti keganasan dilakukan biopsy serviks.
Biopsy jaringan pada keganasan serviks dapat dipandu baik oleh suatu lesi yang jelas terlihat atau dengan kolposkopi. Indikasi dilakukannya kolposkopi adalah temuan HGSIL (High Grade Squamous Intraepithelial Lesion) pada Pap smear.
Termasuk di dalamnya displasia sedang, berat, dan karsinoma in situ. Indikasi lain untuk melakukan kolposkopi adalah adanya LGSIL (Low Grade Squamous Intraepithelial Lesion) yang persisten. Macam biopsi yang dapat dilakukan antara lain punch biopsy, incisional biopsy, LEEP (Loop Electrosurgical Excision Procedure), cold knife biopsy, dan laser cone biopsy15. Konisasi dapat digunakan juga untuk mengobati lesi pra-invasif serviks seperti displasia berat (CIN 3), terutama jika fungsi reproduksi masih dibutuhkan. Jenis histologik yang sering ditemukan (80%) pada sediaan biopsi adalah karsinoma sel squamosa dan sekitar 10-15 persennya adalah jenis adenokarsinoma.
Adapun cara pemeriksaan biopsy menurut Kartikawati (2013) sebagai berikut:
a. Kolposkopi
Jika semua tes sebelumnya menunjukkan adanya infeksi atau kejanggalan, prosedur koloskopi akan dilakukan dengan menggunakan alat yang dilengkapi lensa pembesar untuk mengamati bagian yang terinfeksi. Tujuannya untuk menentukan apakah ada lesi atau jaringan yang tidak normal pada serviks atau leher rahim. Jika ada yang tidak normal selanjutnya dilakukan tindakan biopsi.
b. Biopsi
Biopsi merupakan salah satu tindakan medis dimana pengambilan sel atau sebagian jaringan tubuh untuk dianalisa lebih lanjut. Misalnya untuk membedakan benjolan sebagai tumor jinak atau ganas (kanker). Biopsi dilakukan jika pada pemeriksaan panggul tampak suatu pertumbuhan atau luka pada serviks, atau jika hasil pemeriksaan pap smear menunjukkan suatu abnormalitas atau kanker.
18
2.1.10 TATALAKSANA
Penentuan terapi dapat dilakukan setelah diagnosis kanker ditegakkan. Secara umum, jenis terapi yang dapat diberikan tergantung pada usia, keadaan umum penderita, luasnya penyebaran, dan komplikasi yang menyertai (Chamim, 2006).
Pada stadium awal, terapi yang diberikan adalah pembedahan atau radiasi.
Sementara pada stadium lanjut (2B, 3, dan 4) dipilihradiasi intrakaviter (brakhiradiasi) dan eksternal. Penggunaan kemoterapi dapat diberikan pada pasien dengan stadium lanjut atau kasus berulang yang tidak mungkin dilakukan pembedahan atau radiasi (Chamim, 2006).
Menurut Petunjuk Teknis dan Prosedur Tetap Bagian Obstetri dan Ginekologi RSUP Dr. Kariadi tahun 2000 mengenai strategi pengobatan karsinoma serviks invasif dimulai dengan penentuan stadium. Jika ditemukan lesi mikroinvasif (lesi
≤3 mm) dilakukan konisasi atau histerektomi total. Pada stadium 1B atau 2A, dapat dilakukan histerektomi radikal atau menentukan terlebih dahulu skor prioritas kemoterapi apakah diberi terapi radiasi saja (intrakaviter atau eksternal) atau dikombinasi dengan pemberian regimen kemoterapi. Sementara pada stadium lanjut, dilakukan terapi radiasi eksernal (Duk-Soo B.,2008)
Untuk mencegah rekuren, umumnya pasien akan menjalani pemeriksaan rutin yang meliputi perabaan pembesaran kelenjar getah bening supraklavikula, pemeriksaan rekto-vaginal, dan sitologi setiap 3-4 bulan dalam dua tahun pertama.
Setelah dua tahun, pemeriksaan dapat dilakukan lebih jarang, enam bulan hingga lima tahun paska terapi, untuk selanjutnya satu tahun sekali (Obstetri Ginekologi FK UNDIP, 2000)
2.1.11 PENCEGAHAN
Menurut World Health Organization (WHO), ada dua buah tindakan yang dapat dilakukan untuk mencegah terjadinya kanker serviks, yaitu tindakan pencegahan primer (utama) dengan pemberian vaksin HPV dan tindakan pencegahan sekunder melalui deteksi dini dengan melakukan tes Pap.
Penyebaran kanker serviks juga dapat diketahui dengan tindakan sekunder yaitu melalukan deteksi dini dengan melakukan tes Pap. Tes Pap – atau dikenal juga sebagai Pap Smear – merupakan uji ginekologi yang membantu mendeteksi sel
19
abnormal pada lapisan serviks sebelum mereka memiliki kesempatan menjadi prakanker serviks dan selanjutnya berkembang menjadi kanker. Apabila hasil Tes Pap dinyatakan positif terhadap adanya sel abnormal pada lapisan serviks, maka tindakan terapi dapat dilakukan untuk mencegahnya menjadi kanker.
Tindakan pencegahan primer dengan pemberian Vaksin HPV
Tindakan primer atau yang terpenting untuk mencegah terjadinya kanker serviks adalah melalui vaksinasi HPV. Vaksinasi HPV membuat tubuh membentuk antibodi terhadap virus HPV, sehingga virus yang masuk akan mati dan tidak sampai menimbulkan kanker serviks.
Vaksin HPV dapat melindungi dari HPV tipe 6,11,16,18. HPV tipe 16 dan 18 penyebab 70% kanker serviks di seluruh dunia. HPV tipe 6 dan 11 menyebabkan kutil kelamin (genital warts). Vaksinasi HPV membuat tubuh membentuk antibodi terhadap virus HPV sehingga virus yang masuk akan mati dan tidak sampai menimbulkan kanker serviks serta kutil kelamin.
Vaksin HPV dapat diberikan kepada anak-anak laki dan perempuan mulai usia 9 tahun; bagi perempuan dewasa bahkan bisa diberikan sampai usia 55 tahun.
Dianjurkan untuk memberikan vaksin HPV pada anak sejak usia dini untuk mendapatkan hasil yang maksimal.
Mengingat bahwa penularan virus HPV bisa terjadi kapan saja dan kepada siapa saja, maka pemberian vaksin HPV sebaiknya diberikan segera kepada perempuan berusia 9 – 45 tahun. Namun demikian, vaksinasi yang diberikan pada remaja putri pada saat berusia 9 – 13 tahun dinilai paling efektif meskipun belum melakukan hubungan seksual. Rentang usia ini dinilai efektif karena pada masa inilah tubuh memberikan proteksi respon imun yang lebih baik dibanding usia di atasnya. Untuk perempuan berusia 13 – 45 tahun, vaksinasi masih tetap direkomendasikan untuk yang belum pernah divaksinasi atau yang belum menyelesaikan seri vaksinasi secara penuh.
Organisasi kesehatan internasional terkemuka di seluruh dunia termasuk World Health Organization (WHO), US Centers for Disease Control and Prevention (CDC), Health Canada, European Medicines Agency (EMEA), Australia Therapeutic Goods Administration (TGA) dan yang lainnya juga terus merekomendasikan penggunaan Vaksin HPV.
20
IVA.
Penyebaran kanker serviks juga dapat dicegah dengan tindakan pencegahan sekunder yaitu melalui deteksi dini dengan melakukan tes Pap. Deteksi dini melalui Tes Pap sebaiknya dilakukan seawal mungkin bagi para perempuan yang sudah pernah berhubungan seksual. Apabila hasil tes dinyatakan positif terhadap adanya sel abnormal pada lapisan serviks, maka tindakan terapi dapat dilakukan untuk mencegahnya menjadi kanker.
Tes Pap disarankan untuk dijalani hanya untuk perempuan yang sudah pernah berhubungan seksual, baik yang masih aktif ataupun tidak. Bagi yang sedang dalam kondisi tidak aktif berhubungan seksual disarankan untuk melakukan tes pap setiap 3 tahun sekali, sedangkan untuk yang masih aktif melakukan hubungan seksual dianjurkan untuk melakukan pemeriksaan tes Pap setiap 1 tahun sekali.
21
2.2 KERANGKA TEORI
II III IV
T 1. Karsinoma sel skuamosa
2. Glandular (adenocarsinoma) 3. Tumor epitel lainnya
TNM Stadium Histopatologi
Infeksi HPV
Merokok
Immunocompromised
Infeksi Klamidia
Diet Buah dan Sayur
Penggunaan pil KB
IUD
Riwayat keluarga
Klasifikasi Kanker Serviks
Stadium FIGO
22
2.3 KERANGKA KONSEP
Kanker Serviks Karakteristik Pasien
Penggunaan kontrasepsi
Riwayat persalinan Jumlah paritas Usia penderita
Jenis sel Stadium Riwayat keputihan
Riwayat pendidikan
Merokok Usia pernikahan
pertama
23
BAB III
METODE PENELITIAN
3.1 JENIS PENELITIAN
Jenis penelitian ini merupakan penelitian deskriptif untuk mengetahui karakteristik penderita kanker serviks di RSUP Haji Adam Malik Medan. Desain penelitian yang digunakan adalah studi cross-sectional, dimana data yang akan digunakan merupakan data sekunder yang diambil dari rekam medik.
3.2 LOKASI DAN WAKTU PENELITI
Penelitian ini dilakukan di Rumah Sakit Umum Pusat Haji Adam Malik Medan selama sembilan bulan, yaitu Maret sampai November 2018. Rumah Sakit Umum Pusat Haji Adam Malik Medan dipilih sebagai lokasi penelitian karena merupakan rumah sakit pusat dan rumah sakit rujukan di Provinsi Sumatera Utara.
3.3 POPULASI DAN SAMPEL PENELITIAN 3.3.1 Populasi Penelitian
Populasi penelitian ini adalah seluruh penderita kanker serviks di RSUP Haji Adam Malik Medan tahun 2016-2017 dan memiliki karakteristik dengan kriteria inklusi dan eksklusi sebagai berikut :
1. Kriteria Inklusi
Adapun kriteria inklusi yang ditentukan dalam penelitian ini adalah:
a. Seluruh pasien yang menderita kanker serviks 2. Kriteria Eksklusi
Adapun kriteria eksklusi yang ditentukan dalam penelitian ini adalah : a. Data rekam medis yang tidak lengkap.
24
3.3.2 Subjek Penelitian
Subjek penelitian adalah semua pasien yang mengalami kanker serviks di RSUP Haji Adam Malik Medan tahun 2016 sampai dengan tahun 2017.
3.4 METODE PENGUMPULAN DATA
Penelitian ini menggunakan data sekunder berupa rekam medis pasien gambaran Karakteristik penderita kanker serviks di RSUP H Adam Malik Medan tahun 2016 sampai dengan tahun 2017. Data dikelompokkan berdasarkan variabel yang telah ditentukan
3.5 DEFINISI OPERASIONAL
Adapun definisi operasional dari variabel yang diteliti meliputi variabel independen dan variabel dependen dapat dilihat pada tabel 3.1 berikut :
Tabel 3.1 Definisi Operasional Variabel yang Diteliti.
Variabel Definisi Hasil
Ukur
Skala Ukur Kanker
serviks
Pasien dengan diagnosis kanker serviks yang dijumpai pada rekam medis.
Positif, Negatif
Ordinal
Usia Usia adalah jumlah tahun hidup pasien sejak lahir sampai terdiagnosa menderita kanker serviks yang sesuai dengan rekam medis.
<30 tahun 31-35 tahun 36-40 tahun 41-45 tahun 46-50 tahun
>50 tahun
Ordinal
Usia Pernikahan pertama
Usia pertama kali menikah/melakukan hubungan seks adalah usia penderita saat melakukan pernikahan pertama yang sesuai dengan rekam medis
≤ 20 tahun,
>20 tahun
Nominal
Jumlah paritas
Jumlah persalinan yang pernah dialami penderita kanker serviks.
≤ 3
>3
Ordinal
Penggunaan Pasien dengan diagnosis kanker serviks yang Ya/Tidak Ordinal 25
kontrasepsi oral
dijumpai pada rekam medis menggunakan kontrasepsi oral.
Riwayat persalinan
Riwayat persalinan pasien dengan diagnosis kanker serviks.
Spontan/
Sectio caesarea
Ordinal
Riwayat pendidikan
Riwayat pendidikan terahir pasien dengan diagnosis kanker serviks.
SD/SMP/
SMA/
Perguruan tinggi
Ordinal 26
BAB IV
HASIL PENELITIAN DAN PEMBAHASAN
4.1 Deskripsi Lokasi Penelitian
Penelitian dilakukan di Rumah Sakit Umum Pusat Haji Adam Malik (RSUP. HAM) kota Medan Provinsi Sumatera Utara yang berlokasi di Jalan Bunga Lau no. 17, Kelurahan Kemenangan Tani, Kecamatan Medan Tuntungan dengan jarak sekitar 12 km dari Universitas Sumatera Utara. Rumah Sakit ini merupakan Rumah Sakit Pemerintah dengan Kategori Kelas A. Dengan predikat rumah sakit kelas A, RSUP HAM Medan telah memiliki fasilitas kesehatan yang memenuhi standar dan tenaga kesehatan yang kompeten.
Selain itu, RSUP HAM Medan juga merupakan rumah sakit rujukan kesehatan regional untuk wilayah Sumatera bagian utara dan tengah yang meliputi Nanggroe Aceh Darussalam, Sumatera Utara, Sumatera Barat dan Riau sehingga dapat dijumpai pasien dengan latar belakang yang sangat bervariasi.
Berdasarkan Keputusan Menteri Kesehatan RI No. 502/Menkes/IX/1991 tanggal 6 September 1991, RSUP Haji Adam Malik Medan ditetapkan sebagai rumah sakit pendidikan bagi mahasiswa Fakultas Kedokteran Universitas Sumatera Utara.
4.2 Distribusi Karakteristik Responden
Responden penelitian ini adalah data rekam medik pasien yang menderita kanker serviks di RSUP. H. Adam Malik Medan pada tahun 2016-2017, yang memenuhi kriteria inklusi maka responden yang didapat adalah 262 orang. Adapun karakteristik responden dalam penelitian ini meliputi usia penderita, usia pernikahan pertama, jumlah paritas, riwayat kontrasepsi, riwayat persalinan, riwayat pendidikan, riwayat keputihan, stadium dan histopatologi.
Tabel 4.1 Distribusi frekuensi pasien berdasarkan usia.
Kelompok Usia (tahun) Frekuensi (n) Persentase (%)
<30 8 3,1%
31-35 11 4,2%
36-40 25 9,5%
41-45 36 13,7%
46-50 58 22,1%
>50 124 47,3%
Total 262 100%
Pada tabel 4.1 di atas, diperoleh pasien kanker serviks berdasarkan rentang usia terbanyak adalah pada rentang usia >50 tahun yaitu sebanyak 124 orang (47,3%) dan penderita kanker serviks berdasarkan usia paling sedikit adalah pada rentang usia <30 tahun yaitu sebanyak 8 orang (3,1%).
Hasil ini sejalan dengan penelitian yang dilakukan oleh Susilawati (2013) di RSUP dr.
Sardjito Yogyakarta dengan penderita kanker serviks terbanyak pada rentang usia 50-64 tahun. Diikuti juga dengan penelitian Lasut et al., (2015) di BLU RSUP Prof. DR. R.D Kandou dengan penderita kanker serviks terbanyak pada rentang usia 55-59 tahun.
Sedangkan pada penelitian Pratama (2012) di RSUP dr.Kariadi semarang tahun 2010 menunjukkan hasil penderita kanker serviks terbanyak adalah pada rentang usia 41-50 tahun.
Tabel 4.2 Distribusi frekuensi pasien berdasarkan usia pernikahan pertama.
Usia Frekuensi (n) Persentase (%)
Tidak Menikah 3 1,1%
≤ 20 161 61,5%
> 20 98 37,4%
Total 262 100%
Pada tabel 4.2 di atas, diperoleh pasien kanker serviks terbanyak berdasarkan usia pernikahan pertama adalah pada rentang usia ≤ 20 tahun sebanyak 161 orang (61,5%) dan penderita kanker serviks berdasarkan usia pernikahan pertama paling sedikit adalah pada penderita yang belum menikah yaitu sebanyak 3 orang (1,1%).
Hasil ini sejalan dengan penelitian Setyarini (2009) di RSUP dr.Moewardi Surakarta dengan hasil terbanyak pada rentang usia ≤ 20 sebanyak 21 orang. Pada penelitian Sadewa (2014) di Fakultas Kedokteran Universitas Diponegoro Semarang juga menunjukkan hasil yang serupa yaitu penderita kanker serviks terbanyak pada usia pernikahan pertama dengan rentang usia ≤ 20 tahun sebanyak 45 orang.
Tabel 4.3 Distribusi frekuensi pasien berdasarkan jumlah paritas.
Jumlah Paritas Frekuensi (n) Persentase (%)
Tidak Menikah 12 4,6%
≤ 3 94 35,9%
> 3 156 59,5%
Total 262 100%
28
Pada tabel 4.3 di atas, diperoleh pasien kanker serviks berdasarkan jumlah paritas terbanyak adalah pada penderita dengan jumlah paritas >3 kali yaitu sebanyak 156 orang (59,5%) dan penderita kanker serviks berdasarkan jumlah paritas paling sedikit adalah pada penderita yang belum mengalami paritas yaitu sebanyak 12 orang (4,6%).
Hasil penelitian ini sejalan dengan penelitian dari Vijendran (2008-2009) di RSUP Haji Adam Malik Medan dengan hasil riwayat paritas terbanyak yang didapat >3: 56 orang (2008) dan >3: 52 orang (2009). Pada penelitian Pratama (2012) di RSUP dr.Kariadi semarang tahun 2010 juga menunjukkan hasil yang serupa, yaitu penderita kanker serviks terbanyak adalah pada penderita dengan jumlah paritas 3-5 kali sebanyak 66 orang (48,2%).
Hasil serupa juga didapati pada penelitian Setyarini (2009) di RSUP dr.Moewardi Surakarta dengan hasil terbanyak penderita kanker serviks dengan jumlah paritas >3 yaitu sebanyak 22 kali (57,9 %).
Tabel 4.4 Distribusi frekuensi pasien berdasarkan penggunaan kontrasepsi oral.
Penggunaan Kontrasepsi
Oral Frekuensi (n) Persentase (%)
Tidak 202 77,1%
Ya 60 22,9%
Total 262 100%
Pada tabel 4.4 di atas, diperoleh pasien kanker serviks berdasarkan riwayat penggunaan kontrasepei oral adalah pada penderita yang tidak menggunakan kontrasepsi oral yaitu sebanyak 202 orang (77,1%) dan penderira kanker serviks yang menggunakan kontrasepsi oral sebanyak 60 orang (22,9%).
Hasil ini berbeda dengan penelitian Nindrea (2016) di Fakultas Kedokteran Universitas Andalas Padang yang menyebutkan bahwa penderita kanker serviks terbanyak adalah pada penderita dengan riwayat penggunaan kontrasepsepsi oral, yaitu sebanyak 17 orang (56,7%).
29
Tabel 4.5 Distribusi frekuensi pasien berdasarkan riwayat persalinan.
Riwayat Persalinan Frekuensi (n) Persentase (%)
Abortus 1 4%
PSP 248 94,7%
SC 1 4%
Tidak 12 4,6%
Total 262 100%
Pada tabel 4.5 di atas, diperoleh hasil pasien yang menderita kanker serviks dengan riwayat persalinan terbanyak adalah pada riwayat persalinan PSP yaitu sebanyak 248 orang (94,7%).
Hasil ini sejalan dengan penelitian Chung et al. (2011) di Universitas Yonsei Korea yang menyebutkan bahwa penderita kanker serviks terbanyak berdasarkan riwayat persalinan adalah pada riwayat persalinan PSP yaitu sebanyak 23 orang (67,6%).
Tabel 4.6 Distribusi frekuensi pasien berdasarkan riwayat pendidikan.
Riwayat Pendidikan Frekuensi (n) Persentase (%)
SD 61 23,3%
SMP 25 9,5%
SMA 159 60,7%
S1 10 3,8
Tidak Sekolah 7 2,7%
Total 262 100%
Pada tabel 4.6 di atas, diperoleh hasil pasien yang menderita kanker serviks berdasarkan riwayat pendidikan terbanyak adalah pada riwayat pendidikan SMA yaitu sebanyak 159 orang (60,7%) dan yang paling sedikit adalah pada pasien yang tidak memiliki riwayat pendidikan yaitu sebanyak 7 orang (2,7%).
Hasil ini sejalan dengan penelitian Aida (2011) di RSUP Haji Adam Malik Medan yang juga menyebutkan penderita kanker serviks terbanyak pada riwayat pendidikan SMA yaitu sebanyak 78 orang (64,5%). Berbeda dengan penelitian Sadewa (2014) di Fakultas Kedokteran Universitas Diponegoro Semarang yang menyebutkan bahwa penderita kanker serviks terbanyak berdasarkan riwayat pendidikan adalah pada riwayat pendidikan SD yaitu sebanyak 33 orang (66%). Pada penelitian Watulingas et al., (2015) di RSUP Prof Dr.R.D Kandou Manado periode 1 Januari 2013-31 Desember 2015 menyebutkan bahwa penderita kanker serviks terbanyak adalah pada riwayat pendidikan SMA yaitu sebanyak 50 orang (56,83%).
30