2.1. Gerakan Masyarakat Hidup Sehat
Gerakan Masyarakat Hidup Sehat (Germas) merupakan suatu tindakan yang sistematis dan terencana yang dilakukan secara bersama-sama oleh seluruh komponen bangsa dengan kesadaran, kemauan dan kemampuan berperilaku sehat untuk meningkatkan kualitas hidup.
a. Tujuan Umum
a) menurunkan beban penyakit
b) menurunkan beban biaya pelayanan kesehatan; c) meningkatkan produktivitas penduduk; dan
d) menekan peningkatan beban finansial masyarakat untuk pengeluaran kesehatan
b. Tujuan Khusus
Tujuan khusus Germas adalah untuk menurunkan resiko utama penyakit menular dan tidak menular terutama melalui:
a)Intervensi gizi 1000 hari pertama kehidupan
b)Memperbaiki pola konsumsi gizi seimbang seluruh keluarga c)Meningkatkan aktifitas fisik teratur dan terukur
d)Meningkatkan pola hidup sehat e)Meningkatkan lingkungan sehat
f)Mengurangi konsumsi rokok dan alkohol
Seluruh lapisan masyarakat harus terlibat dalam kegiatan Gerakan Masyarakat Hidup Sehat
1.Pemerintah Pusat dan Daerah membuat kebijakan yang berwawasan kesehatan, mensosialisasikan ke jajarannya sekaligus melaksanakannya.
2.Di lingkup Akademisis, Dunia Usaha dan Organisasi Masyarakat harus dilibatkan untuk mensosialisasikan di lingkungannya dan jaringannya masingmasing serta melaksanakannya.
3.Sedangkan Individu, Keluarga dan Masyarakat, menerapkan Germas dengan berperilaku hidup sehat
2.1.1 Gambaran Pembangunan Kesehatan di Indonesia 1. Gambaran Umum dan Permasalahan Kesehatan
Kesehatan merupakan investasi untuk mendukung pembangunan ekonomi serta memiliki peran penting dalam upaya penanggulangan kemiskinan. Pembangunan kesehatan harus dipandang sebagai suatu investasi untuk meningkatkan kualitas sumber daya manusia sesuai dengan Undang-Undang Nomor 36 Tahun 2009 tentang Kesehatan. Pembangunan kesehatan pada hakekatnya adalahupaya yang dilaksanakan oleh semua komponen bangsa
Indonesia yang bertujuan untuk meningkatkan kesadaran, kemauan, dan kemampuan hidup sehat bagi setiap orang agar terwujud derajat kesehatan masyarakat yang setinggitingginya. Keberhasilan pembangunan kesehatan sangat ditentukan oleh kesinambungan antar-upaya program dan sektor, serta kesinambungan dengan upayaupaya yang telah dilaksanakan dalam
periode sebelumnya. a. Upaya Kesehatan
1) Kesehatan Ibu dan Anak.
Angka Kematian Ibu sudah mengalami penurunan, namun masih jauh dari target MDGs tahun 2015, meskipun jumlah persalinan yang ditolong oleh tenaga kesehatan mengalami peningkatan. Kondisi ini kemungkinan disebabkan antara lain oleh kualitas pelayanan kesehatan ibu yang belum memadai, kondisi ibu hamil yang tidak sehat dan faktor determinan lainnya. Penyebab utama kematian ibu adalah hipertensi dalam kehamilan dan perdarahan post partum. Penyebab ini dapat diminimalkan apabila kualitas antenatal care dilaksanakan dengan baik.
Beberapa keadaan yang dapat menyebabkan kondisi ibu hamil tidak sehat antara lain adalah penanganan komplikasi, anemia, ibu hamil yang menderita diabetes, hipertensi, malaria, dan empat terlalu (terlalu muda <20 tahun, terlalu tua >35 tahun, terlalu dekat jaraknya 2 tahun, dan terlalu banyak anaknya >3 orang). Sebanyak 54,2 per 1000 perempuan di bawah usia 20 tahun telah melahirkan, sementara perempuan yang melahirkan pada usia di atas 40 tahun sebanyak 207 per 1000 kelahiran hidup. Masalah ini diperberat dengan fakta masih adanya umur perkawinan pertama pada usia yang amat muda (<20 tahun) sebanyak 46,7% dari semua perempuanyang telah kawin.
2) Kematian Bayi dan Balita
Dalam 5 tahun terakhir, Angka Kematian Neonatal (AKN) tetap sama yakni 19/1000 kelahiran, sementara untuk Angka Kematian Paska Neonatal (AKPN) terjadi penurunan dari 15/1000 menjadi 13/1000 kelahiran hidup, dan angka kematian anak balita juga turun dari 44/1000 menjadi 40/ 1000 kelahiran hidup. Penyebab kematian pada kelompok perinatal adalah Intra Uterine Fetal Death (IUFD), yakni sebanyak 29,5% dan Berat Bayi Lahir Rendah (BBLR) sebanyak 11,2%. Hal ini berarti
faktor kondisi ibu sebelum dan selama kehamilan amat menentukan kondisi bayinya. Tantangan ke depan adalah mempersiapkan calon ibu agar benar-benar siap untuk hamil dan melahirkan serta menjaga agar terjamin kesehatan lingkungan yang mampu melindungi bayi dari infeksi. Untuk usia di atas neonatal sampai satu tahun, penyebab utama kematian adalah infeksi khususnya pnemonia dan diare. Ini berkaitan erat dengan perilaku hidup sehat ibu dan juga kondisi lingkungan setempat.
b. Gizi Masyarakat
Perkembangan masalah gizi di Indonesia semakin kompleks, sebab selain masih menghadapi masalah kekurangan gizi, masalah kelebihan gizi juga menjadi persoalan yang harus kita tangani dengan serius. Dalam Rencana Pembangunan Jangka Menengah Nasional 2010-2014, perbaikan status gizi masyarakat merupakan salah satu prioritas dengan menurunkan prevalensi balita gizi kurang (underweight) menjadi 15% dan prevalensi balita pendek (stunting) menjadi 32% pada tahun 2014. Hasil Riskesdas tahun 2007 dan tahun 2013 menunjukkan fakta yang memprihatinkan di mana underweight meningkat dari 18,4% menjadi 19,6%, stunting juga meningkat dari 36,8% menjadi 37,2%, sementara wasting (kurus) menurun dari 13,6% menjadi 12,1%. Riskesdas tahun 2010 dan tahun 2013 menunjukkan bahwa kelahiran dengan Berat Badan Lahir Rendah (BBLR) <2500 gram menurun dari 11,1% menjadi 10,2%. Tidak hanya terjadi pada usia balita, prevalensi obesitas
yang meningkat juga terjadi di usia dewasa. Hal ini terbukti dari peningkatan prevalensi obesitas sentral (lingkar perut >90 cm untuk laki2 dan >80 cm untuk perempuan) dari tahun 2007 ke tahun 2013. Untuk tahun 2013, prevalensi tertinggi di Provinsi DKI Jakarta (39,7%) yaitu 2,5 kali lipat dibanding prevalensi terendah di Provinsi NTT (15.2%). Prevalensi obesitas sentral naik di semua provinsi, namun laju kenaikan juga bervariasi, tertinggi di Provinsi DKI Jakarta, Maluku, dan Sumatera Selatan. Mencermati hal tersebut, pen-didikan gizi seimbang yang proaktif serta PHBS menjadi suatu kewajiban yang harus dilaksanakan di masyarakat.
Untuk penyakit menular,prioritas masih tertuju pada penyakit HIV/AIDS, tuberkulosis, malaria, demam berdarah, influenza dan flu burung. Di samping itu, Indonesia juga belum sepenuhnya berhasil mengendalikan penyakit neglected diseases seperti kusta, filariasis, leptospirosis, dan lainlain. Angka kesakitan dan kematian yang disebabkan oleh penyakit menular yang dapat dicegah dengan imunisasi seperti polio, campak, difteri, pertusis, hepatitis B, dan tetanus baik pada maternal maupun neonatal sudah sangat menurun, bahkan pada tahun 2014, Indonesia telah dinyatakan bebas polio.
Kecenderungan prevalensi kasus HIV Pada penduduk usia 15 - 49 tahun meningkat. Pada awal tahun 2009, prevalensi kasus HIV pada penduduk usia 15 - 49 tahun hanya 0,16% dan meningkat menjadi 0,30% pada tahun 2011, meningkat lagi menjadi 0,32% pada 2012, dan terus meningkat menjadi 0,43% pada 2013. Namun angka Case Fatality Rate (CFR) AIDS menurun dari 13,65% pada tahun 2004 menjadi 0,85 % pada tahun 2013.
d. Penyakit Tidak Menular
Penyakit tidak menular cenderung terus meningkat dan telah mengancam sejak usia muda. Selama dua dekade terakhir ini, telah terjadi transisi epidemiologis yang signifikan, yakni penyakit tidak menular telah menjadi beban utama, sementara beban penyakit menular masih berat juga. Indonesia sedang mengalami double burden diseases, yaitu beban penyakit tidak menular dan penyakit menular sekaligus. Penyakit tidak menular utama meliputi hipertensi, diabetes melitus, kanker dan Penyakit Paru Obstruktif Kronik (PPOK). Jumlah kematian akibat rokok terus meningkat dari 41,75% pada tahun 1995 menjadi 59,7% di 2007. Selain itu dalam survei ekonomi nasional 2006 disebutkan penduduk miskin menghabiskan 12,6% penghasilannya untuk konsumsi rokok. Oleh karena itu, deteksi dini harus dilakukan secara proaktif mendatangi sasaran, karena sebagian besar tidak mengetahui bahwa dirinya menderita penyakit tidak menular. Pengendalian Penyakit Tidak Menular (PTM) antara lain dilakukan melalui pelaksanaan Pos Pembinaan Terpadu Pengendalian Penyakit Tidak Menular (Posbindu-PTM) yang merupakan upaya monitoring dan deteksi dini faktor risiko penyakit tidak menular di masyarakat. Sejak mulai dikembangkan pada tahun 2011 Posbindu- PTM pada tahun 2013 telah bertambah jumlahnya menjadi 7225 Posbindu di seluruh Indonesia.
e. Kesehatan Jiwa
Permasalahan kesehatan jiwa sangat besar dan menimbulkan beban kesehatan yang signifikan. Data Riskesdas tahun 2013 menunjukkan prevalensi gangguan mental emosional (gejala-gejala depresi dan ansietas) sebesar 6% untuk usia 15 tahun ke atas. Hal ini berarti lebih dari 14 juta jiwa menderita gangguan mental emosional di Indonesia. Sedangkan untuk gangguan jiwa berat seperti gangguan psikosis, prevalensinya adalah 1,7 per 1000 penduduk. Ini berarti lebih dari 400.000 orang menderita gangguan jiwa berat (psikosis). Angka pemasungan pada orang dengan gangguan jiwa berat sebesar 14,3% atau sekitar 57.000 kasus.
Gangguan jiwa dan penyalahgunaan NAPZA juga berkaitan dengan masalah perilaku yang membahayakan diri, seperti bunuh diri. Berdasarkan laporan dari Mabes Polri pada tahun 2012 ditemukan bahwa angka bunuh diri sekitar 0.5 % dari 100.000 populasi, yang berarti ada sekitar 1.170 kasus bunuh diri yang dilaporkan dalam satu tahun. Prioritas untuk kesehatan jiwa adalah mengembangkan Upaya Kesehatan Jiwa Berbasis Masyarakat (UKJBM) yang ujung tombaknya adalah Puskesmasdan bekerja bersama masyarakat, mencegah meningkatnya gangguan jiwa masyarakat.
Selain permasalahan kesehatan di atas terdapat juga berbagai permasalahan yang masih perlu mendapatkan perhatian khusus, misalnya masalah kesehatan lingkungan, masalah penyakit tropis yang terabaikan, permasalahan SDM Kesehatan, pembiayaan di bidang kesehatan dan lain sebagainya.
Untuk mengatasi permasalahan kesehatan tersebut telah dilakukan berbagai upaya pendekatan program, misalkan dengan program peningkatan akses dan kualitas pelayanan kesehatan, program pemberdayaan masyarakat bidang kesehatan, program aksesibilitas serta mutu sediaan farmasi dan alat kesehatan, program penelitian dan pengembangan, program manajemen, regulasi dan sistem informasi kesehatan dan program kesehatan lainnya.
Sebagai upaya untuk mendukung program yang saat ini dirasakan kurang maka perlu dilakukan penetapan area prioritas yang dapat memberikan dampak yang signifikan dalam upaya peningkatan kesehatan masyarakat tanpa meninggalkan program diluar area prioritas.
2.2. Keluarga Sehat
Yang dimaksud satu keluarga adalah satu kesatuan keluarga inti (ayah, ibu, dan anak) sebagaimana dinyatakan dalam Kartu Keluarga. Jika dalam satu rumah tangga terdapat kakek dan atau nenek atau individu lain, maka rumah tangga tersebut dianggap terdiri lebih dari satu keluarga. Untuk menyatakan bahwa suatu keluarga sehat atau tidak digunakan sejumlah penanda atau indikator. Dalam rangka pelaksanaaan Program Indonesia Sehat telah disepakati adanya 12 indikator utama untuk penanda status kesehatan sebuah keluarga. Kedua belas indikator utama tersebut adalah sebagai berikut.
1.Keluarga mengikuti program Keluarga Berencana (KB) 2.Ibu melakukan persalinan di fasilitas kesehatan
3.Bayi mendapat imunisasi dasar lengkap 4.Bayi mendapat air susu ibu (ASI) eksklusif 5.Balita mendapatkan pemantauan pertumbuhan
6.Penderita tuberkulosis paru mendapatkan pengobatan sesuai standar 7.Penderita hipertensi melakukan pengobatan secara teratur
8.Penderita gangguan jiwa mendapatkan pengobatan dan tidak ditelantarkan 9.Anggota keluarga tidak ada yang merokok
10. Keluarga sudah menjadi anggota Jaminan Kesehatan Nasional (JKN) 11. Keluarga mempunyai akses sarana air bersih
12. Keluarga mempunyai akses atau menggunakan jamban sehat
2.2.1 Keluarga Mengikuti Program Keluarga Berencana 2.2.1.1 Keluarga Berencana
Keluarga berencana merupakan usaha untuk mengukur jumlah anak dan jarak kelahiran anak yang diinginkan. Maka dari itu, Pemerintah mencanangkan program atau cara untuk mencegah dan menunda kehamilan (Sulistyawati, 2013).
2.2.1.1 Tujuan Program Keluarga Berencana
Tujuan dilaksanakan program KB yaitu untuk membentuk keluarga kecil sesuai dengan kekuatan sosial ekonomi suatu keluarga dengan cara pengaturan kelahiran anak agar diperoleh suatu keluarga bahagia dan sejahtera yang dapat memenuhi kebutuhan hidupnya (Sulistyawati, 2013).
Tujuan program KB lainnya yaitu untuk menurunkan angka kelahiran yang bermakna, untuk mencapai tujuan tersebut maka diadakan kebijakaan yang
dikategorikan dalam tiga fase (menjarangkan, menunda, dan menghentikan) maksud dari kebijakaan tersebut yaitu untuk menyelamatkan ibu dan anak akibat melahirkan pada usia muda, jarak kelahiran yang terlalu dekat dan melahirkan pada usia tua (Hartanto, 2002).
Habibah (2012) mengatakan gerakan KB dan pelayanan kontrasepsi memiliki tujuan:
a. Tujuan demografi yaitu mencegah terjadinya ledakan penduduk dengan menekan laju pertumbuhan penduduk (LLP) dan hal ini tentunya akan diikuti dengan menurunnya angka kelahiran atau TFR (Total Fertility Rate) dari 2,87 menjadi 2,00per wanita. Pertambahan penduduk yang tidak terkendalikan akan mengakibatkan kesengsaraan dan menurunkan sumber daya alam serta banyaknya kerusakan yang ditimbulkan dan kesenjangan penyediaan bahan pangan dibandingkan jumlah penduduk. Hal ini diperkuat dengan teori Malthus (1766-1834) yang menyatakan bahwa pertumbuhan manusia cenderung mengikuti deret ukur, sedangkan pertumbuhan bahan pangan mengikuti deret hitung
b. Mengatur kehamilan dengan menunda perkawinan, menunda kehamilan anak pertama dan menjarangkan kehamilan setelah kelahiran anak pertama serta menghentikan kehamilan bila dirasakan anak telah cukup.
c. Mengobati kemandulan atau infertilitas bagi pasangan yang telah menikah lebih dari satu tahun tetapi belum juga mempunyai keturunan, hal ini memungkinkan untuk tercapainya keluarga bahagia
d. Married Conseling atau nasehat perkawinan bagi remaja atau pasangan yang akan menikah dengan harapan bahwa pasangan akan mempunyai pengetahuan dan pemahaman yang cukup tinggi dalam membentuk keluarga yang bahagia dan berkualitas.
e. Tujuan akhir KB adalah tercapainya NKKBS (Norma Keluarga Kecil Bahagia dan Sejahtera) dan membentuk keluarga berkualitas, keluarga berkualitas artinya suatu keluarga yang harmonis, sehat, tercukupi sandang, pangan, papan, pendidikan, dan produktif dari segi ekonomi.
2.2.1.2 Kontrasepsi
Kontrasepsi merupakan usaha-usaha untuk mencegah terjadinya kehamilan. Usaha-usaha itu dapat bersifat sementara dan permanen (Wiknjosastro, 2007). Kontrasepsi yaitu pencegahan terbuahinya sel telur oleh
sel sperma (konsepsi) atau pencegahan menempelnya sel telur yang telah dibuahi ke dinding rahim (Nugroho dan Utama, 2014).
1) Memilih Metode Kontrasepsi
Menurut Hartanto (2002), ada beberapa hal yang perlu dipertimbangkan dalam memilih kontrasepsi. Metode kontrasepsi yang baik ialah kontrasepsi yang memiliki syarat-syarat sebagai berikut:
Aman atau tidak berbahaya Dapat diandalkan
Sederhana Murah
Dapat diterima oleh orang banyak
Pemakaian jangka lama (continution rate tinggi) 2) Macam – macam Kontasepsi
a. Metode Kontrasepsi Sederhana b. Metode Kontrasepsi Hormonal
c. Metode Kontrasepsi dengan Alat Kontrasepsi Dalam Rahim (AKDR) d. Kontrasepsi Hormonal
Kontrasepsi Pil Kontrasepsi Suntik Kontrasepsi
Implant
2.2.2 Ibu melakukan persalinan di fasilitas kesehatan
1. Kunjungan Antenatal Care (ANC) bagi ibu hamil sesuai standar a. Pengertian Antenatal Care
Pelayanan antenatal merupakan pelayanan kesehatan oleh tenaga kesehatan terlatih untuk ibu selama masakehamilannya, dilaksanakan sesuai dengan standar pelayanan antenatal yang ditetapkan dalam Standar Pelayanan Kebidanan (SPK) (Depkes, 2010).Pengawasan sebelum lahir (antenatal) terbukti mempunyai kedudukan yang sangat penting dalam upaya meningkatkan kesehatan mental dan fisik kehamilan, untuk menghadapi persalinan. Dengan pengawasan hamil dapat diketahui berbagai komplikasi ibu yang dapat memengaruhi kehamilan atau komplikasi hamil sehingga segera dapat diatasi (Manuaba,1999).
b. Pelayanan Antenatal Care
Pelayanan antenatal adalah pelayanan kesehatan oleh tenaga profesional (dokter spesialis kebidanan, dokter umum, bidan, pembantu bidan dan perawat bidan) untuk ibu selama masa kehamilannya, sesuai
dengan standar minimal pelayanan antenatal (Rhezvolution, 2009). Pelayanan Antenatal sangat penting untuk mendeteksi sedini mungkin komplikasi-komplikasi yang mungkin terjadi pada ibu hamil selama kehamilan.
c. Tujuan Pelayanan Antenatal Care
Menurut Wiknjosastro (2005), tujuan pengawasan wanita hamil ialah menyiapkan ia sebaik-baiknya fisik dan mental, serta menyelamatkan ibu dan anak dalam kehamilan, persalinan dan masa nifas, sehingga keadaan postpartum sehat dan normal, tidak hanya fisik akan tetapi juga mental, ini berarti dalam antenatal care harus diusahakan agar :
a) Wanita hamil sampai akhir kehamilan sekurang kurangnya harus sama sehatnya atau lebih sehat.
b) Adanya kelainan fisik atau psikologi harus ditemukan dini dan diobati. c) Wanita melahirkan tanpa kesulitan dan bayi yang dilahirkan sehat pula
fisik dan mental.
Menurut Departemen Kesehatan RI (2002) tujuan pelayanan antenatal adalah: 1) Memantau kemajuan kehamilan untuk memastikan kesehatan ibu dan
tumbuh kembang janin.
2) Meningkatkan serta mempertahankan kesehatan fisik, mental, sosial ibu dan janin.
3) Mengenali secara dini adanya ketidaknormalan atau komplikasi yang mungkin terjadi selama hamil, termasuk riwayat penyakit secara umum, kebidanan dan pembedahan.
4) Mempersiapkan persalinan cukup bulan, melahirkan dengan selamat ibu maupun bayi dengan trauma seminimal mungkin.
5) Mempersiapkan ibu agar masa nifas berjalan normal dan pemberian ASI Eksklusif.
6) Mempersiapkan peran ibu dan kelurga dalam menerima kelahiran bayi agar dapat tumbuh kembang secara normal.
7) Menurunkan angka kesakitan dan kematian ibu dan perinatal. d. Standar Pelayanan Antenatal
Menurut Clinical Practice Guidelines yang dikutip oleh Nurmawati (2010),Standar adalah keadaan ideal atau tingkat pencapaian tertinggi dan sempurna sebagai batas penerimaan minimal. Standar pelayanan
kebidanan dapat digunakan untuk menentukan kompetensi yang diperlukan oleh bidan dalam menjalankan praktek sehari-hari.
Menurut Kemenkes RI (2011), pemeriksaan antenatal dilakukan dengan standar pelayanan antenatal dimulai dengan :
o Ukur tinggi badan
o Timbang berat badan dan Lingkar Lengan Atas (LILA) o Ukur Tekanan Darah
o Ukur Tinggi Fundus Uteri (TFU) o Imunisasi Tetanus Toxoid (TT) o Pemberian Tablet besi (fe) o Tanya/Temu wicara
Menurut Dewi dan Sunarsih (2011) terdapat enam standar dalam pelayanan asuhan antenatal. Standar tersebut merupakan bagian dari lingkup standar pelayanan kebidanan:
Standar 1 Identifikasi ibu hamil
Melakukan kunjungan rumah dan berinteraksi dengan masyarakat secara berkala untuk memberikan penyuluhan dan memotivasi ibu, suami, dan anggota keluarganya agar mendorong ibu untuk memeriksakan kehamilannya sejak dini secara teratur.
Standar 2 Pemeriksaan dan Pemantauan Antenatal
Memberikan sedikitnya 4 kali pelayanan antenatal. Pemeriksaan meliputi anamnesis, perkembangan janin, mengenal kehamilan resiko tinggi, imunisasi, nasihat, dan penyuluhan kesehatan.
Standar 3 Palpasi Abdominal
Melakukan palpasi untuk memperkirakan usia kehamilan, memeriksa posisi, bagian terendah janin, dan masuknya kepala janin ke dalam rongga panggul untuk mencari kelainan.
Standar 4 Pengelolaan Anemia pada Kehamilan
Melakukan tindakan pencegahan, penemuan, penanganan, dan/atau rujukan semua kasus anemia pada kehamilan.
Standar 5 Pengelolaan Dini Hipertensi pada Kehamilan
Menemukan secara dini setiap kenaikan tekanan darah pada kehamilan, mengenali tanda dan gejala preeklamsia lainnya, mengambil tindakan yang tepat, dan merujuknya.
Standar 6 Persiapan Persalinan
Memberikan saran yang tepat kepada ibu hamil, suami, dan keluarganya pada trimester ketiga untuk memastikan bahwa persiapan persalinan bersih dan aman, serta suasana yang menyenangkan. Pelayanan antenatal disebut lengkap apabila dilakukan oleh tenaga kesehatan serta memenuhi standar tersebut.
e. Kunjungan Pelayanan Antenatal Care
Menurut Manuaba (1999), kehamilan berlangsung dalam waktu 280 hari (40 minggu). Kehamilan wanita dibagi menjadi 3 yaitu :
a.Trimester pertama ( 0-12 minggu) b.Trimester kedua (13-28 minggu) c.Trimester ketiga (29-40 minggu)
Menurut Saifuddin (2002), setiap wanita hamil menghadapi risiko komplikasi yang bisa mengancam jiwanya. Oleh karena itu, setiap wanita hamil memerlukan sedikitnya 4 kali kunjungan selama periode antenatal, yaitu :
a. 1 kali kunjungan selama trimester pertama (sebelum minggu ke 14 ) b. 1 kali kunjungan selama trimester kedua (antara minggu 14-28) c. 2 kali kunjungan selama trimester ketiga (antara minggu 28-36 dan sesudah minggu
ke 36)
Menurut Departemen kesehatan RI (2002), kunjungan ibu hamil adalah kontak antara ibu hamil dengan petugas kesehatan yang memberikan pelayanan antenatal standar untuk mendapatkan pemeriksaan kehamilan. Hasil pencapaian program pelayanan kesehatan ibu hamil dapat dinilai dengan menggunakan indikator cakupan K1 dan K4, yaitu : a. Pemeriksaan kehamilan yang pertama (K1)
K1 adalah kontak ibu hamil yang pertama kali dengan petugas kesehatan untuk mendapatkan pemeriksaan kehamilan dan pelayanan kesehatan pada trimester 1, dimana usia kehamilan 1 sampai 12 minggu
b. Pemeriksaan kehamilan yang keempat (K4)
K4 adalah kontak ibu hamil yang keempat atau lebih dengan petugas kesehatan untuk mendapatkan pemeriksaan kehamilan dan pelayanan kesehatan pada trimester III, usia kehamilan > 24 minggu
f. Lokasi Pelayanan Antenatal Care
Menurut Dep Kes RI (1997), tempat pemberian pelayanan antenatal care dapat bersifat statis dan aktif meliputi :
a. Puskesmas/ puskesmas pembantu b. Pondok bersalin desa
c. Posyandu
d. Rumah Penduduk (pada kunjungan rumah) e. Rumah sakit pemerintah/ swasta
f. Rumah sakit bersalin
g. Tempat praktek swasta (bidan dan dokter)
2.2.3 Bayi mendapat imunisasi dasar lengkap 1. Pengertian Imunisasi Dasar
Imunisasi merupakan salah satu cara pencegahan penyakit serius yang paling efektif untuk bayi dari segi biaya (Wahab, 2000).
Imunisasi dasar adalah pemberian imunisasi awal pada bayi yang baru lahir sampai usia satu tahun untuk mencapai kadar kekebalan diatas ambang perlindungan.(Depkes RI, 2005).
Secara khusus, antigen merupakan bagian protein kuman atau racun yang jika masuk ke dalam tubuh manusia, maka sebagai reaksinya tubuh harus memiliki zat anti. Bila antigen itu kuman, zat anti yang dibuat tubuh manusia disebut antibody. Zat anti terhadap racun kuman disebut antitoksin. Dalam keadaan tersebut, jika tubuh terinfeksi maka tubuh akan membentuk antibody untuk melawan bibit penyakit yang menyebabkan terinfeksi. Tetapi antibody tersebut bersifat spesifik yang hanya bekerja untuk bibit penyakit tertentu yang masuk ke dalam tubuh dan tidak terhadap bibit penyakit lainnya (Satgas IDAI, 2008).
Pemerintah Indonesia sangat mendorong pelaksanaan program imunisasi sebagai cara untuk menurunkan angka kesakitan, kematian pada bayi, balita/ anak-anak pra sekolah. Adapun tujuan program imunisasi dimaksud bertujuan untuk menurunkan angka kesakitan dan kematian bayi akibat Penyakit Yang Dapat Dicegah Dengan Imunisasi (PD3I). Penyakit dimaksud antara lain, Difteri, Tetanus, Pertusis (batuk rejam), Measles (campak), Polio dan Tuberculosis.
3. Sasaran Program Imunisasi
Sasaran program imunisasi yang meliputi sebagai berikut:
a. Mencakup bayi usia 0-1 tahun untuk mendapatkan vaksinasi BCG, DPT, Polio, Campak dan Hepatitis B.
b. Mencakup ibu hamil dan wanita usia subur dan calon pengantin (catin) untuk mendapatkan imunisasi TT.
c. Mencakup anak-anak SD (Sekolah Dasar) kelas 1, untuk mendapatkan imunisasi DPT.
d. Mencakup anak-anak SD (Sekolah Dasar) kelas II s/d kelas VI untuk mendapatkan
imunisasi TT (dimulai tahun 2001 s/d tahun 2003), anak-anak SD kelas II dan kelas III mendapatkan vaksinasi TT (Depkes RI, 2005).
4. Manfaat Imunisasi
Pemberian imunisasi memberikan manfaat sebagai berikut :
a. Untuk anak, bermanfaat mencegah penderitaan yang disebabkan oleh penyakit menular yang sering berjangkit;
b. Untuk keluarga, bermanfaat menghilangkan kecemasan serta biaya pengobatan jika anak sakit;
c. Untuk negara, bermanfaat memperbaiki derajat kesehatan, menciptakan bangsa yang kuat dan berakal untuk melanjutkan pembangunan negara (Depkes RI, 2001).
5. Jenis Imunisasi a. Imunisasi Aktif
Imunisasi aktif adalah tubuh anak sendiri membuat zat anti yang akan bertahan selama bertahun-tahun (A.H Markum, 2002).
Imunisasi dasar yang dapat diberikan kepada anak adalah : - BCG, untuk mencegah penyakit TBC.
- DPT, untuk mencegah penyakit - Penyakit difteri, pertusis dan tetanus.
- Campak, untuk mencegah penyakit campak (measles). - Hepatitis B, untuk mencegah penyakit hepatitis. b. Imunisasi Pasif
Imunisasi pasif adalah pemberian antibodi kepada resipien, dimaksudkan untuk memberikan imunitas secara langsung tanpa harus memproduksi sendiri zat aktif tersebut untuk kekebalan tubuhnya. Antibodi yang diberikan ditujukan untuk upaya pencegahan atau pengobatan terhadap infeksi, baik untuk infeksi bakteri maupun virus (Satgas IDAI, 2008).
6. Jenis-Jenis Vaksin Imunisasi Dasar Dalam Program Imunisasi Vaksin BCG ( Bacillius Calmette Guerine )
Diberikan pada umur sebelum 3 bulan. Namun untuk mencapai cakupan yang lebih luas, Departemen Kesehatan Menganjurkan pemberian BCG pada umur antara 0-12 bulan.
Hepatit is B
Diberikan segera setelah lahir, mengingat vaksinasi hepatitis B merupakan upaya pencegahan yang sangat efektif untuk memutuskan rantai penularan melalui transmisi maternal dari ibu pada bayinya. DPT (Dhifteri Pertusis Tetanus)
Diberikan 3 kali sejak umur 2 bulan ( DPT tidak boleh diberikan sebelum umur 6 minggu ) dengan interval 4-8 minggu.
Polio
Diberikan segera setelah lahir sesuai pedoman program pengembangan imunisasi ( PPI ) sebagai tambahan untuk mendapatkan cakupan yang tinggi.
Campak
Rutin dianjurkan dalam satu dosis 0,5 ml secara sub-kutan dalam, pada umur 9 bulan
Tabel 2.2.3.1 Jadwal Imunisasi
Vaksin Pemberian
Imunisasi Selang Waktu Umur Ket
BCG 1X 0-2 bulan
Polio 4X(I,II,III,IV) 4 minggu 0-6 bulan
Campak 1X 9 bulan
Hepatitis B1 3X
(HepB1,II,III)
4 minggu 0-6 bulan Untuk bayi yang
lahir di
Puskesmas/RS. Hb, BCG dan polio dapat segera diberikan
2.2.4 Bayi mendapat air susu ibu (ASI) eksklusif 1. Definisi Asi Eksklusif
ASI eksklusif adalah pemberian ASI tanpa makanan dan minuman tambahan lain pada bayi berumur nol sampai enam bulan (Depkes RI, 2004).
Pemberian ASI eksklusif adalah bayi hanya diberikan ASI saja tanpa tambahan cairan lain seperti susu formula, jeruk, madu, air teh, air putih dan tanpa bubur nasi dan tim ( Roesli U, 2001 ).
Pada tahun 2001 World Health Organization / Organisasi Kesehatan Dunia menyatakan bahwa ASI eksklusif selama enam bulan pertama hidup bayi adalah yang terbaik. Dengan demikian, ketentuan sebelumnya (bahwa ASI eksklusif itu cukup empat bulan) sudah tidak berlaku lagi. (WHO, 2001).
2. Manfaat Asi Ekslusif 1) Bagi Bayi
ASI adalah makanan alamiah yang disediakan untuk bayi anda. Dengan komposisi nutrisi yang sesuai untuk perkembangan bayi sehat.
ASI mudah dicerna oleh bayi. Jarang menyebabkan konstipasi.
Nutrisi yang terkandung pada ASI sangat mudah diserap oleh bayi. ASI kaya akan antibodi (zat kekebalan tubuh) yang membantu tubuh bayi
untuk melawan infeksi dan penyakit lainnya..
ASI dapat mencegah karies karena mengandung mineral selenium. Dari suatu penelitian di Denmark menemukan bahwa bayi yang diberikan
ASI sampai lebih dari 9 bulan akan menjadi dewasa yang lebih cerdas. Hal ini diduga karena ASI mengandung DHA/AA. Hal ini ditunjukkan anak-anak yang tidak diberi ASI mempunyai IQ (Intellectual Quotient) lebih
rendah tujuh sampai delapan poin dibandingkan dengan anak-anak yang diberi ASI eksklusif.
Bayi yang diberikan ASI eksklusif sampai 6 bln akan menurunkan resiko sakit jantung bila mereka dewasa.
ASI juga menurunkan resiko diare, infeksi saluran nafas bagian bawah, infeksi saluran kencing, dan juga menurunkan resiko kematian bayi mendadak.
Memberikan ASI juga membina ikatan kasih sayang antara ibu dan bayi. 2) Bagi Ibu
Memberikan ASI segera setelah melahirkan akan meningkatkan kontraksi rahim, yang berarti mengurangi resiko perdarahan.
Memberikan ASI juga membantu memperkecil ukuran rahim ke ukuran sebelum hamil.
Menyusui (ASI) membakar kalori sehingga membantu penurunan berat badan lebih cepat.
Beberapa ahli menyatakan bahwa terjadinya kanker payudara pada wanita menyusui sangat rendah.
Menambah panjang kembalinya kesuburan pasca melahirkan, sehingga memberi jarak antar anak yang lebih panjang alias menunda kehamilan berikutnya
Karena kembalinya menstruasi tertunda, ibu menyusui tidak membutuhkan zat besi sebanyak ketika mengalami menstruasi (dr. Suririnah,2009)
3. Kandungan Asi Ekslusif ASI mengadung:
1) Laktosa yang lebih tinggi dibandingkan dengan susu buatan. Didalam usus laktosa akan dipermentasi menjadi asam laktat. yang bermanfaat untuk:
2) Menghambat pertumbuhan bakteri yang bersifat patogen.
3) Merangsang pertumbuhan mikroorganisme yang dapat menghasilkan asam organik dan mensintesa beberapa jenis vitamin.
4) Memudahkan terjadinya pengendapan calsium-cassienat.
5) Memudahkan penyerapan berbagai jenis mineral, seperti calsium, magnesium.
6) ASI mengandung zat pelindung (antibodi) yang dapat melindungi bayi selama 5-6 bulan pertama, seperti: Immunoglobin, Lysozyme,
Complemen C3 dan C4, Antistapiloccocus, lactobacillus, Bifidus, Lactoferrin.
7) ASI tidak mengandung beta-lactoglobulin yang dapat menyebabkan alergi pada bayi.
8) Komposisi ASI tiap 100ml dan perbandingannya dengan susu sapi. 4. Teknik Menyusui yang Benar
1) Cuci tangan sebelum menyusui dan mengajari ibu
2) Ibu duduk atau berbaring dengan santai (bila duduk lebih baik menggunakan kursi yang rendah agar kaki ibu menggantung dan punggung ibu bersandar pada sandaran kursi).
3) Mempersilahkan dan membantu ibu membuka pakaian bagian atas
4) Sebelum menyusui ASI dikeluarkan sedikit, kemudian dioleskan pada puting dan sekitar areola payudara (cara ini mempunyai manfaat sebagai desinfektan dan menjaga kelembaban puting susu).
5) Mengajari ibu untuk meletakkan bayi pada satu lengan, kepala bayi berada pada lengkung siku ibu dan bokong bayi berada pada lengan bawah ibu
6) Mengajari ibu untuk menempelkan perut bayi pada perut ibu dengan meletakkan satu tangan bayi di belakang badan ibu dan yang satu di depan, kepala bayi menghadap payudara
7) Mengajari ibu untuk memposisikan bayi dengan telinga dan lengan pada garis lurus
8) Mengajari ibu untuk memegang payudara dengan ibu jari diatas dan jari yang lain menopang dibawah serta jangan menekan puting susu dan areolanya
9) Mengajari ibu untuk merangsang membuka mulut bayi : Menyentuh pipi dengan puting susu atau menyentuh sudut mulut bayi
Cara yang benar
Cara yang salah
10) Setelah bayi membuka mulut (anjurkan ibu untuk mendekatkan dengan cepat kepala bayi ke payudara ibu, kemudian memasukkan puting susu serta sebagian besar areola ke mulut bayi)
11) Setelah bayi mulai menghisap, menganjurkan ibu untuk tidak memegang atau menyangga payudara lagi
12) Menganjurkan ibu untuk memperhatikan bayi selama menyusui
13) Mengajari ibu cara melepas isapan bayi (jari kelingking dimasukkan ke mulut bayi melalui sudut mulut atau dagu bayi ditekan ke bawah.
14) Setelah selesai menyusui, mengajarkan ibu untuk mengoleskan sedikit ASI pada puting susu dan areola. Biarkan kering dengan sendirinya
cara menyusui yang benar
15) Mengajari ibu untuk menyendawakan bayi :
Bayi digendong tegak dengan bersandar pada bahu ibu kemudian punggung ditepuk perlahan-lahan sampai bayi bersendawa (bila tidak bersendawa tunggu 10 – 15 menit) ATAU Bayi ditengkurapkan dipangkuan
2.2.5 Balita mendapatkan pemantauan pertumbuhan
Pertumbuhan adalah bertambahnya jumlah dan besar sel di seluruh bagian tubuh yang secara kuantitatif dapat diukur. Perkembangan adalah proses pematangan
fungsi organ tubuh. Proses tumbuh kembang balita merupakan proses yang penting untuk diketahui dan dipahami, karena proses tersebut menentukan masa depan anak baik fizik, jiwa maupun perilakunya.
Pertumbuhan pada balita merupakan gejala kuantitatif. Pada konteks ini, berlangsung perubahan ukuran dan jumlah sel, serta jaringan intraseluler pada tubuh anak. Dengan kata lain, berlangsung proses multiplikasi organ tubuh anak, disertai penambahan ukuran-ukuran tubuhnya. Penambahan ukuran-ukuran tubuh balita tidak harus drastis. Sebaliknya berlangsung perlahan-lahan, bertahap dan terpola secara proporsional pada tiap bulannya. Ketika didapati penambahan ukuran tubuhnya, artinya proses pertumbuhannya berlangsung baik. Sebaliknya jika yang terlihat gejala penurunan ukuran, itu sinyal terjadinya gangguan atau hambatan proses pertumbuhan.
Pertumbuhan merupakan parameter status gizi yang cukup untuk dipergunakan dalam menilai kesehatan anak. Parameter untuk mengukur kemajuan pertumbuhan yang biasa dipergunakan adalah Berat Badan menurut Umur (BB/U), Tinggi Badan menurut Umur (TB/U) dan Berat Badan menurut Tinggi Badan (BB/TB).
1. Faktor-Faktor yang Mempengaruhi Pertumbuhan Balita Faktor Internal (Genetik)
Soetjiningsih (1998) mengungkapkan bahwa faktor genetik merupakan modal dasar mencapai hasil proses pertumbuhan. Melalui genetik yang berada di dalam sel telur yang telah dibuahi, dapat ditentukan kualitas dan kuantitas pertumbuhan. Hal ini ditandai dengan intensitas dan kecepatan pembelahan, derajat sensitivitas jaringan terhadap rangsangan, umur pubertas dan berhentinya pertumbuhan tulang.
Faktor genetik dikaitkan dengan adanya kemiripan anak-anak dengan orangtuanya dalam hal bentuk tubuh, proporsi tubuh dan kecepatan perkembangan. Faktor ini cukup dominan dalam menentukan tinggi badan seseorang. Dan faktor ini sudah ada sejak lahir. Seorang anak yang memiliki ibu dan ayah yang berpostur tinggi biasanya nantinya akan tumbuh menjadi seorang dewasa yang berpostur tinggi pula. Begitupun sebaliknya. Jika ayah dan ibunya pendek, maka seringkali anaknya juga memiliki postur yang juga pendek.
Anda dapat mengamati bahwa orang-orang Afrika meskipun tidak mendapatkan gizi makanan yang baik, namun memiliki postur yang tinggi. Hal itu dapat terjadi lebih dikarenakan faktor keturunan atau genetik ini. Secara umum, faktor genetik ibu lebih berpengaruh ketimbang faktor genetik dari ayah. Ini berarti bahwa Si A yang memiliki ibu tinggi dan ayah pendek akan berpeluang memiliki tubuh yang lebih tinggi ketimbang si B yang memiliki ayah tinggi dan ibu pendek. Namun tentu saja hal itu bukanlah suatu kepastian, namun hanya kecenderungan medis (Supariasa, 2002).
Faktor Eksternal (Lingkungan)
Menurut Soetjiningsih (1995) secara garis besar lingkungan dibagi menjadi lingkungan pra natal dan lingkungan post natal.
1. Lingkungan Pra-Natal merupakan lingkungan yang ada pada saat ibu sedang hamil, yang berpengaruh terhadap tumbuh kembang janin mulai dari masa konsepsi sampai lahir seperti gizi ibu pada saat hamil menyebabkan bayi yang akan dilahirkan menjadi BBLR (Berat Badan Lahir Rendah) dan lahir mati serta jarang menyebabkan cacat bawaan. Selain dari pada itu kekurangan gizi dapat menyebabkan hambatan pertumbuhan pada janin dan bayi lahir dengan daya tahan tubuh yang rendah sehingga mudah terkena infeksi, dan selanjutnya akan berdampak pada terhambatnya pertumbuhan tinggi badan.
2. Lingkungan Post-Natal mempengaruhi pertumbuhan bayi setelah lahir antara lain lingkungan biologis, seperti ras/suku bangsa, jenis kelamin, umur, gizi, perawatan kesehatan, kepekaan terhadap penyakit infeksi & kronis, adanya gangguan fungsi metabolisme dan hormon. Selain itu faktor fisik dan biologis, psikososial dan faktor keluarga yang meliputi adat istiadat yang berlaku dalam masyarakat turut berpengaruh (Soetjiningsih, 1995).
2. Teknik Pemantauan Pertumbuhan
Pertumbuhan balita dapat juga diketahui apabila setiap bulan ditimbang, hasil penimbangan dicatat di KMS (Kartu Menuju Sehat), dan dihubungkan antara titik berat badan pada KMS dari hasil penimbangan bulan lalu dan hasil
penimbangan bulan ini. Rangkaian garis-garis pertumbuhan anak tersebut membentuk grafik pertumbuhan anak.
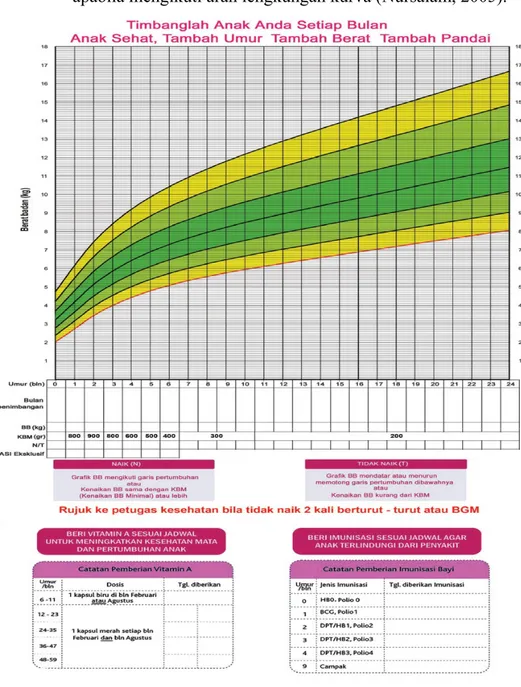
Kartu Menuju Sehat
Kartu Menuju Sehat (KMS) adalah suatu kartu/alat sederhana dan murah, penting digunakan untuk memantau pertumbuhan badan balita. KMS yang ada untuk saat ini yaitu kartu yang memuat grafik pertumbuhan serta indicator perkembangan yang bermanfaat untuk mencatat dan memantau tumbuh kembang balita setiap bulannya dari sejak lahir sampai berusia 5 (lima) tahun (Nursalam, 2005).
Tujuan penggunaan KMS yaitu:
a. Sebagai alat bantu bagi ibu untuk memantau pertumbuhan yang optimal
b. Sebagai alat bantu dalam menentukan tindakan yang diperlukan untuk mewujudkan tumbuh kembang yang optimal.
c. Mengetahui malnutrisi di masyarakat secara efektif dengan peningkatan pertumbuhan yang memadai.
Fungsi KMS balita yaitu:
a. Sebagai media mencatat riwayat kesehatan balita secara lengkap. b. Sebagai media penyuluhan bagi ibu mengenai kesehatan balita.
c. Sebagai sarana pemantauan yang dapat digunakan oleh petugas untuk menentukan tindakan pelayanan kesehatan dan gizi terbaik bagi balita.
Pada kartu tersebut terdapat grafik dengan latar belakang mulai hijau, hijau muda, kekuningan, kuning, jingga, dan merah. Apabila hasil penimbangan balita dibandingkan dengan umur berada dalam grafik dengan latar belakang kuning, maka area warna merah atau berada di Bawah garis Merah (BGM) maka termasuk gizi buruk.
Setelah dilakukan hasil pengukuran terhadap pertumbuhan badan pada balita didapat hasil sebagai berikut:
1. Pertumbuhan Normal
Pertumbuhan anak dikatakan normal apabila grafik berat badan anak berada pada jalur berwarna hijau pada kalender balita (KMS) atau sedikit diatasnya.
Pertumbuhan anak mengalami penyimpangan apabila grafik berat badan anak berada jauh diatas warna hijau atau berada dibawah jalur hijau, khususnya pada jalur merah. dan keterangan diatas dapat dihasilkan dari pertumbuhan Berat Badan.
3. Apabila pada pengukuran arah garis meningkat (mengikuti arah kurva) berarti pertumbuhan anak baik.
4. Apabila pada pengukuran arah garis mendatar berarti pertumbuhan kurang baik sehingga anak memerlukan perhatian khusus.
5. Apabila pada pengukuran arah garis menurun berart anak memerlukan tindakan segera. Dapat dijelaskan bahwa pertumbuhan anak baik apabila mengikuti arah lengkungan kurva (Nursalam, 2005).
Gambar 2.2.5.2. Gambar Kartu Menuju Sehat (KMS)
2.2.6 Penderita tuberkulosis paru mendapatkan pengobatan sesuai standar 1. Definisi TB
Tuberkulosis adalah penyakit menular langsung yang disebabkan oleh kuman TB (Mycobacterium Tuberculosis). Sebagian besar kuman TB menyerang paru, tetapi dapat juga mengenai organ tubuh lainnya.
2. Epidemiologi TB
WHO menyatakan bahwa dari sekitar 1,9 milyar manusia, sepertiga penduduk dunia ini telah terinfeksi oleh kuman tuberkulosis. Pada tahun 1993 WHO juga menyatakan bahwa TB sebagai reemerging disease. Angka penderita TB paru di negara berkembang cukup tinggi, di Asia jumlah penderita TB paru berkisar 110 orang penderita baru per 100.000 penduduk.
Gejala penyakit TBC dapat dibagi menjadi gejala umum dan gejala khusus yang timbul sesuai dengan organ yang terlibat. Gambaran secara klinis tidak terlalu khas terutama pada kasus baru, sehingga cukup sulit untuk menegakkan diagnosa secara klinik.
1) Gejala sistemik/umum:
Batuk-batuk selama lebih dari 3 minggu (dapat disertai dengan darah) Demam tidak terlalu tinggi yang berlangsung lama, biasanya dirasakan
malam hari disertai keringat malam. Kadang-kadang serangan demam seperti influenza dan bersifat hilang timbul.
Penurunan nafsu makan dan berat badan Perasaan tidak enak (malaise), lemah 2) Gejala khusus:
Tergantung dari organ tubuh mana yang terkena, bila terjadi sumbatan sebagian bronkus (saluran yang menuju ke paru-paru) akibat penekanan kelenjar getah bening yang membesar, akan menimbulkan suara “mengi”,suara nafas melemah yang disertai sesak.
Kalau ada cairan dirongga pleura (pembungkus paru-paru), dapat disertai dengan keluhan sakit dada.
Bila mengenai tulang, maka akan terjadi gejala seperti infeksi tulang yang pada suatu saat dapat membentuk saluran dan bermuara pada kulit diatasnya, pada muara ini akan keluar cairan nanah.
Pada anak-anak dapat mengenai otak (lapisan pembungkus otak) dan disebut sebagai meningitis (radang selaput otak), gejalanya adalah demam tinggi, adanya penurunan kesadaran dan kejang-kejang.
4. Diagnosis TB
Gejala utama pasien TB paru adalah batuk berdahak selama 2-3 minggu atau lebih. Batuk dapat diikuti dengan gejala tambahan yaitu dahak bercampur darah, batuk darah, sesak nafas, badan lemas, nafsu makan menurun, berat badan menurun, malaise, berkeringat malam hari tanpa kegiatan fisik, demam meriang lebih dari satu bulan. Gejala-gejala tersebut diatas dapat dijumpai pula pada penyakit paru selain TB, seperti bronkiektasis, bronkitis kronis, asma, kanker
paru, dan lain-lain. Mengingat prevalensi TB paru di Indonesia saat ini masih tinggi, maka setiap orang yang datang ke UPK dengan gejala tersebut diatas, dianggap sebagai seorang tersangka (suspek) pasien TB, dan perlu dilakukan pemeriksaan dahak secara mikroskopis langsung pada pasien remaja dan dewasa, serta skoring pada pasien anak. Pemeriksaan dahak berfungsi untuk menegakkan diagnosis, menilai keberhasilan pengobatan dan menentukan potensi penularan.
Pemeriksaan dahak untuk penegakan diagnosis pada semua suspek TB dilakukan dengan mengumpulkan 3 spesimen dahak yang dikumpulkan dalam dua hari kunjungan yang berurutan berupa dahak Sewaktu-Pagi-Sewaktu (SPS): 5. Pengobatan TB
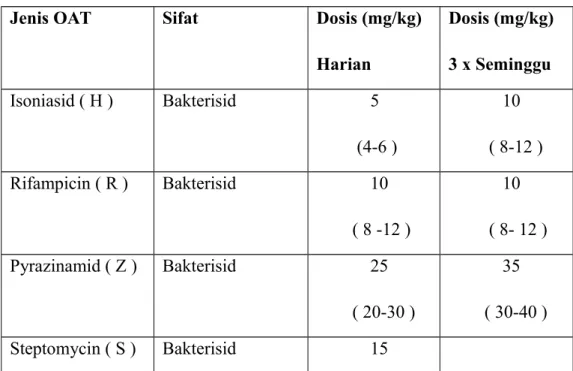
Tujuan pengobatan TB paru adalah untuk menyembuhkan pasien, mencegah kematian, mencegah kekambuhan, memutuskan mata rantai penularan dan mencegah terjadinya resistensi kuman terhadap OAT. Jenis, sifat dan dosis yang digunakan untuk TB paru sebagaimana tertera dalam tabel.
Tabel 2.2.6.1 Jenis, sifat dan dosis OAT
Jenis OAT Sifat Dosis (mg/kg)
Harian Dosis (mg/kg) 3 x Seminggu Isoniasid ( H ) Bakterisid 5 (4-6 ) 10 ( 8-12 ) Rifampicin ( R ) Bakterisid 10 ( 8 -12 ) 10 ( 8- 12 ) Pyrazinamid ( Z ) Bakterisid 25 ( 20-30 ) 35 ( 30-40 ) Steptomycin ( S ) Bakterisid 15
( 12-18 ) Etambutol ( E ) Bakteriostatik 15
( 15-20 )
30 ( 20-35 )
Pengobatan TB paru menurut Depkes RI (2002) dilakukan dengan prinsip prinsip sebagai berikut :
1. OAT harus diberikan dalam bentuk kombinasi beberapa jenis obat, dalam jumlah cukup dan dosis tepat sesuai kategori pengobatan.
2. Untuk menjamin kepatuhan pasien menelan obat, dilakukan pengawasan langsung oleh seorang Pengawas Menelan Obat ( PMO ).
3. Pengobatan TB paru diberikan dalam dua tahap, yaitu tahap awal (intensif) dan lanjutan.
6. Pencegahan TB
Tindakan pencegahan dapat dikerjakan oleh penderitaan, masayrakat dan petugas kesehatan.
Pengawasan Pederita, kontak dan lingkungan
Oleh penderita, dapat dilakukan dengan menutup mulut sewaktu batuk dan membuang dahak tidak disembarangan tempat.
Oleh masyarakat dapat dilakukan dengan meningkatkan dengan terhadap bayi harus diberikan vaksinasi BCG.
Oleh petugas kesehatan dengan memberikan penyuluhan tentang penyakit TB yang antara lain meliputi gejala bahaya dan akibat yang ditimbulkannya.
Isolasi, pemeriksaan kepada orang–orang yang terinfeksi, pengobatan khusus TBC. Pengobatan mondok dirumah sakit hanya bagi penderita yang kategori berat yang memerlukan pengembangan program pengobatannya yang karena alasan – alasan sosial ekonomi dan medis untuk tidak dikehendaki pengobatan jalan.
Des-Infeksi, Cuci tangan dan tata rumah tangga keberhasilan yang ketat, perlu perhatian khusus terhadap muntahan dan ludah (piring, hundry, tempat tidur, pakaian) ventilasi rumah dan sinar matahari yang cukup. Imunisasi orang–orang kontak. Tindakan pencegahan bagi orang–orang
sangat dekat (keluarga, perawat, dokter, petugas kesehatan lain) dan lainnya yang terindikasinya dengan vaksi BCG dan tindak lanjut bagi yang positif tertular.
Penyelidikan orang–orang kontak. Tuberculin-test bagi seluruh anggota keluarga dengan foto rontgen yang bereaksi positif, apabila cara–cara ini negatif, perlu diulang pemeriksaan tiap bulan selama 3 bulan, perlu penyelidikan intensif.
Pengobatan khusus. Penderita dengan TBC aktif perlu pengobatan yang tepat obat–obat kombinasi yang telah ditetapkan oleh dokter di minum dengan tekun dan teratur, waktu yang lama (6 atau 12 bulan).
Diwaspadai adanya kebal terhadap obat-obat, dengan pemeriksaaan penyelidikan oleh dokter.
Tindakan Pencegahan.
Status sosial ekonomi rendah yang merupakan faktor menjadi sakit, seperti kepadatan hunian, dengan meningkatkan pendidikan kesehatan.
Tersedia sarana-sarana kedokteran, pemeriksaan pnderita, kontak atau suspect gambas, sering dilaporkan, pemeriksaan dan pengobatan dini bagi penderita, kontak, suspect, perawatan.
Pengobatan preventif, diartikan sebagai tindakan keperawatan terhadap penyakit inaktif dengan pemberian pengobatan INH sebagai pencegahan. BCG, vaksinasi diberikan pertama-tama kepada bayi dengan perlindungan
bagi ibunya dan keluarganya. Diulang 5 tahun kemudian pada 12 tahun ditingkat tersebut berupa tempat pencegahan.
Memberantas penyakit TBC pada pemerah air susu dan tukang potong sapi dan pasteurisasi air susu sapi .
Tindakan mencegah bahaya penyakit paru kronis karena menghirup udara yang tercemar debu para pekerja tambang, pekerja semen dan sebagainya. Pemeriksaan bakteriologis dahak pada orang dengan gejala TBC paru. Pemeriksaan screening dengan tuberculin test pada kelompok beresiko
tinggi seperti para emigrant, orang–orang kontak dengan penderita, petugas dirumah sakit, petugas/guru disekolah, petugas foto rontgen.
Pemeriksaan foto rontgen pada orang–orang yang positif dari hasil pemeriksaan tuberculin test.
2.2.7 Penderita hipertensi melakukan pengobatan secara teratur 1. Definisi Hipertensi
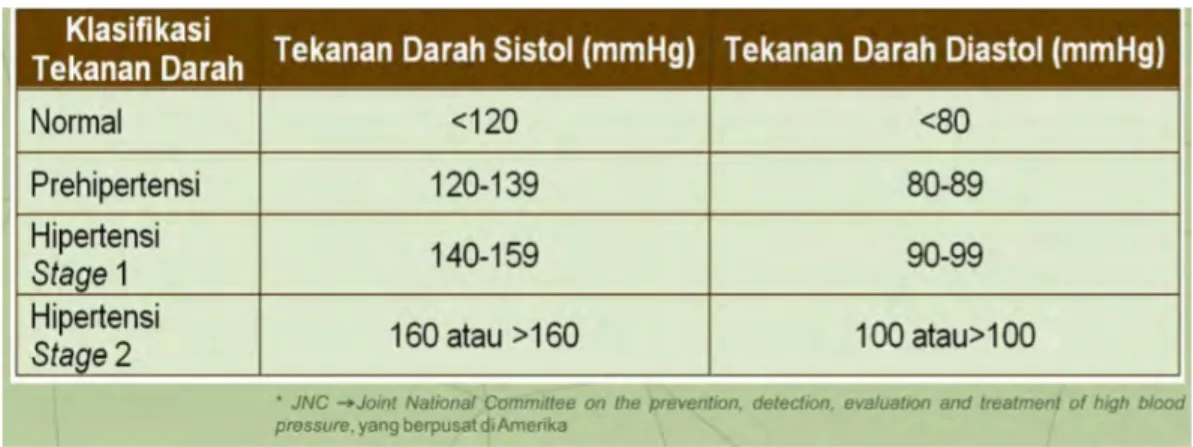
Definisi Hipertensi atau tekanan darah tinggi adalah peningkatan tekanan darah sistolik lebih dari 140 mmHg dan tekanan darah diastolik lebih dari 90 mmHg pada dua kali pengukuran dengan selang waktu lima menit dalam keadaan cukup istirahat/tenang. Peningkatan tekanan darah yang berlangsung dalam jangka waktu lama (persisten) dapat menimbulkan kerusakan pada ginjal (gagal ginjal), jantung (penyakit jantung koroner) dan otak (menyebabkan stroke) bila tidak dideteksi secara dini dan mendapat pengobatan yang memadai. Banyak pasien hipertensi dengan tekanan darah tidak terkontrol dan jumlahnya terus meningkat. Oleh karena itu, partisipasi semua pihak, baik dokter dari berbagai bidang peminatan hipertensi, pemerintah, swasta maupun masyarakat diperlukan agar hipertensi dapat dikendalikan.
2. Epidemiologi
Sampai saat ini, hipertensi masih merupakan tantangan besar di Indonesia. Betapa tidak, hipertensi merupakan kondisi yang sering ditemukan pada pelayanan kesehatan primer kesehatan. Hal itu merupakan masalah kesehatan dengan prevalensi yang tinggi, yaitu sebesar 25,8%, sesuai dengan data Riskesdas 2013. Di samping itu, pengontrolan hipertensi belum adekuat meskipun obat-obatan yang efektif banyak tersedia.
Menurut American Heart Association {AHA}, penduduk Amerika yang berusia diatas 20 tahun menderita hipertensi telah mencapai angka hingga 74,5 juta jiwa, namun hampir sekitar 90-95% kasus tidak diketahui penyebabnya. Hipertensi merupakan silent killer dimana gejala dapat bervariasi pada masing-masing individu dan hampir sama dengan gejala penyakit lainnya. Gejala-gejalanya itu adalah sa kit kepala/rasa berat di tengkuk, mumet (vertigo), jantung berdebar-debar, mudah Ieiah, penglihatan kabur, telinga berdenging (tinnitus), dan mimisan.
3. Faktor Resiko Hipertensi
Faktor resiko Hipertensi adalah umur, jenis kelamin, riwayat keluarga, genetik (faktor resiko yang tidak dapat diubah/dikontrol), kebiasaan merokok,
konsumsi garam, konsumsi lemak jenuh, penggunaan jelantah, kebiasaan konsumsi minum-minuman beralkohol, obesitas, kurang aktifitas fisik, stres, penggunaan estrogen.
4. Klasifikasi Hipertensi
Tabel 2.2.7.1. Klasifikasi Hipertensi Menurut JNC* VII, 2003
Ada pun klasifikasi hipertensi terbagi menjadi: 1 Berdasarkan penyebab
a Hipertensi Primer/Hipertensi Esensial
Hipertensi yang penyebabnya tidak diketahui (idiopatik), walaupun dikaitkan dengan kombinasi faktor gaya hid up seperti kurang bergerak (inaktivitas) dan pola makan. Terjadi pada sekitar 90% penderita hipertensi.
b Hipertensi Sekunder/Hipertensi Non Esensial
Hipertensi yang diketahui penyebabnya. Pada sekitar 5-10% penderita hipertensi, penyebabnya adalah penyakit ginjal. Pada sekitar 1-2%, penyebabnya adalah kelainan hormonal atau pemakaian obat tertentu (misalnya pil KB).
2 Berdasarkan bentuk Hipertensi
Hipertensi diastolik (diastolic hypertension), Hipertensi campuran (sistol dan diastol yang meninggi), Hipertensi sistolik (isolated systolic hypertension).
Terdapat jenis hipertensi yang lain: 1 Hipertensi Pulmonal
Suatu penyakit yang ditandai dengan peningkatan tekanan darah pada pembuluh darah arteri paru-paru yang menyebabkan sesak nafas, pusing dan pingsan pada saat melakukan aktivitas. Berdasar penyebabnya hipertensi
pulmonal dapat menjadi penyakit berat yang ditandai dengan penurunan toleransi dalam melakukan aktivitas dan gagal jantung kanan. Hipertensi pulmonal primer sering didapatkan pada usia muda dan usia pertengahan, lebih sering didapatkan pada perempuan dengan perbandingan 2:1, angka kejadian pertahun sekitar 2-3 kasus per 1 juta penduduk, dengan mean survival / sampai timbulnya gejala penyakit sekitar 2-3 tahun.
Kriteria diagnosis untuk hipertensi pulmonal merujuk pada National Institute of Health; bila tekanan sistolik arteri pulmonalis lebih dari 35 mmHg atau "mean"tekanan arteri pulmonalis lebih dari 25 mmHg pada saat istirahat atau lebih 30 mmHg pada aktifitas dan tidak didapatkan adanya kelainan katup pada jantung kiri, penyakit myokardium, penyakit jantung kongenital dan tidak adanya kelainan paru.
2 Hipertensi Pada Kehamilan
Pada dasarnya terdapat 4 jenis hipertensi yang umumnya terdapat pada saat kehamilan, yaitu:
a. Preeklampsia-eklampsia atau disebut juga sebagai hipertensi yang diakibatkan kehamilan/keracunan kehamilan ( selain tekanan darah yang meninggi, juga didapatkan kelainan pada air kencingnya ). Preeklamsi adalah penyakit yang timbul dengan tanda-tanda hipertensi, edema, dan proteinuria yang timbul karena kehamilan.
b. Hipertensi kronik yaitu hipertensi yang sudah ada sejak sebelum ibu mengandung janin.
c. Preeklampsia pada hipertensi kronik, yang merupakan gabungan preeklampsia dengan hipertensi kronik.
d. Hipertensi gestasional atau hipertensi yang sesaat.
Penyebab hipertensi dalam kehamilan sebenarnya belum jelas. Ada yang mengatakan bahwa hal tersebut diakibatkan oleh kelainan pembuluh darah, ada yang mengatakan karena faktor diet, tetapi ada juga yang mengatakan disebabkan faktor keturunan, dan lain sebagainya.
5. Penatalaksanaan Hipertensi
Penatalaksanaan hipertensi dapat dilakukan dengan menggunakan obat-obatan ataupun dengan cara modifikasi gaya hidup. Modifikasi gaya hidup dapat dilakukan dengan membatasi asupan garam tidak lebih dari 6 gram/hari, menurunkan berat badan, menghindari minuman berkafein, rokok, dan minuman beralkohol. Olah raga juga dianjurkan bagi penderita hipertensi,
dapat berupa jalan, lari, jogging, bersepeda selama 20-25 menit dengan frekuensi 3-5 x per minggu. Penting juga untuk cukup istirahat (6-8 jam) dan mengendalikan stress. Untuk pemilihan serta penggunaan obat-obatan hipertensi disarankan untuk berkonsultasi dengan dokter keluarga anda.
Ada pun makanan yang harus dihindari atau dibatasi oleh penderita hipertensi adalah:
1 Makanan yang berkadar lemak jenuh tinggi (otak, ginjal, paru, minyak kelapa, gajih).
2 Makanan yang diolah dengan menggunakan garam natrium (biscuit, crackers, keripik dan makanan kering yang asin).
3 Makanan dan minuman dalam kaleng (sarden, sosis, korned, sayuran serta buah-buahan dalam kaleng, soft drink).
4 Makanan yang diawetkan (dendeng, asinan sayur/buah, abon, ikan asin, pindang, udang kering, telur asin, selai kacang).
5 Susu full cream, mentega, margarine, keju mayonnaise, serta sumber protein hewani yang tinggi kolesterol seperti daging merah (sapi/kambing), kuning telur, kulit ayam).
6 Bumbu-bumbu seperti kecap, maggi, terasi, saus tomat, saus sambal, tauco serta bumbu penyedap lain yang pada umumnya mengandung garam natrium.
7 Alkohol dan makanan yang mengandung alkohol seperti durian, tape. Di Indonesia terdapat pergeseran pola makan, yang mengarah pada makanan cepat saji dan yang diawetkan yang kita ketahui mengandung garam tinggi, lemak jenuh, dan rendah serat mulai menjamur terutama di kota-kota besardi Indonesia.
Dengan mengetahui gejala dan faktor risiko terjadinya hipertensi diharapkan penderita dapat melakukan pencegahan dan penatalaksanaan dengan modifikasi diet/gaya hidup ataupun obat-obatan sehingga komplikasi yang terjadi dapat dihindarkan.
2.2.8 Penderita gangguan jiwa mendapatkan pengobatan dan tidak ditelantarkan 1. Pengertian Gangguan Jiwa
Gangguan jiwa atau gangguan mental ialah sindrom atau pola perilaku, atau psikologik seseorang, yang secara klinik cukup bermakna, dan secara khas berkaitan dengan suatu gejala penderitaan (distress) atau hendaya (impairment /disability) di dalam satu atau lebih fungsi yang penting dari
manusia. Sebagai tambahan bahwa disfungsi itu adalah disfungsi dari segi perilaku, psikologik,biologik, dan gangguan itu tidak semata-mata terletak dalam hubungan antara orang itu dengan masyarakat (PPDGJ-III, 2003).
Dari beberapa penjelasan diatas maka dapat dirumuskan bahwa didalam konsep gangguan jiwa terdapat beberapa butir pengertian menurut (PPDGJ-III,2003).
1. Adanya gejala klinis yang bermakna, berupa : - Sindrom atau pola perilaku
- Sindrom atau pola psikologik
2. Gejala klinis tersebut menimbulkan ”penderitaan” (distress) antara lain dapat berupa : rasa nyeri, tidak nyaman, tidak tentram, terganggu, disfungsi organ tubuh, dll.
3. Gejala klinis tersebut menimbulkan ”disabilitas” (disability) dalam aktifitas kehidupan sehari-hari yang biasa dan diperlukan untuk perawatan diri dan kelangsungan hidup (mandi, berpakaian, makan,kebersihan diri, buang air besar dan kecil).
2. Gejala-gejala Gangguan Jiwa
Gejala Gangguan Psikologis Pada KESADARAN & KOGNISI Gejala Gangguan Psikologis Pada EMOSI / PERASAAN Gejala Gangguan Psikologis Pada PERILAKU MOTORIK Gejala Gangguan Psikologis Pada PROSES BERPIKIR 3. Penanganan Gangguan Jiwa
a. Terapi psikofarmaka
Psikofarmaka atau obat psikotropik adalah obat yang bekerja secara selektif pada Sistem Saraf Pusat (SSP) dan mempunyai efek utama terhadap aktivitas mental dan perilaku, digunakan untuk terapi gangguan psikiatrik yang berpengaruh terhadap taraf kualitas hidup klien (Hawari, 2001).
Obat psikotropik dibagi menjadi beberapa golongan,diantaranya: antipsikosis, anti-depresi, anti-mania, anti-ansietas, antiinsomnia, anti-panik, dan anti obsesif-kompulsif,. Pembagian lainnya dari obat psikotropik antara lain: transquilizer, neuroleptic,antidepressants dan psikomimetika (Hawari, 2001). b. Terapi somatic
Terapi ini hanya dilakukan pada gejala yang ditimbulkan akibat gangguan jiwa sehingga diharapkan tidak dapat mengganggu sistem tubuh lain. Salah satu bentuk terapi ini adalah Electro Convulsive Therapy.
Terapi elektrokonvulsif (ECT) merupakan suatu jenis pengobatan somatik dimana arus listrik digunakan pada otak melalui elektroda yang ditempatkan
pada pelipis. Arus tersebut cukup menimbulkan kejang grand mal, yang darinya diharapkan efek yang terapeutik tercapai. Mekanisme kerja ECT sebenarnya tidak diketahui, tetapi diperkirakan bahwa ECT menghasilkan perubahan-perubahan biokimia di dalam otak (Peningkatan kadar norepinefrin dan serotinin) mirip dengan obat anti depresan. (Townsend alih bahasa Daulima,2006).
c. Terapi Modalitas
Terapi modalitas adalah suatu pendekatan penanganan klien gangguan yang bervariasi yang bertujuan mengubah perilaku klien gangguan jiwa dengan perilaku maladaptifnya menjadi perilaku yang adaptif.
Ada beberapa jenis terapi modalitas, antara lain: 1) Terapi Individual
Terapi individual adalah penanganan klien gangguan jiwa dengan pendekatan hubungan individual antara seorang terapis dengan seorang klien. Suatu hubungan yang terstruktur yang terjalin antara perawat dan klien untuk mengubah perilaku klien. Hubungan yang dijalin adalah hubungan yang disengaja dengan tujuan terapi, dilakukan dengan tahapan sistematis (terstruktur) sehingga melalui hubungan ini terjadi perubahan tingkah laku klien sesuai dengan tujuan yang ditetapkan di awal hubungan.
Hubungan terstruktur dalam terapi individual bertujuan agar klien mampu menyelesaikan konflik yang dialaminya. Selain itu klien juga diharapkan mampu meredakan penderitaan (distress) emosional, serta mengembangkan cara yang sesuai dalam memenuhi kebutuhan dasarnya.
2) Terapi Lingkungan
Terapi lingkungan adalah bentuk terapi yaitu menata lingkungan agar terjadi perubahan perilaku pada klien dari perilaku maladaptive menjadi perilaku adaptif. Perawat menggunakan semua lingkungan rumah sakit dalam arti terapeutik. Bentuknya adalah memberi kesempatan klien untuk tumbuh dan berubah perilaku dengan memfokuskan pada nilai terapeutik dalam aktivitas dan interaksi.
3) Terapi Kognitif
Terapi kognitif adalah strategi memodifikasi keyakinan dan sikap yang mempengaruhi perasaan dan perilaku klien. Proses yang diterapkan adalah membantu mempertimbangkan stressor dan kemudian dilanjutkan dengan mengidentifikasi pola berfikir dan keyakinan yang tidak akurat tentang stressor tersebut. Gangguan perilaku terjadi akibat klien mengalami pola keyakinan dan berfikir yang tidak akurat. Untuk itu salah satu memodifikasi perilaku adalah
dengan mengubah pola berfikir dan keyakinan tersebut. Fokus asuhan adalah membantu klien untuk reevaluasi ide, nilai yang diyakini, harapan-harapan, dan kemudian dilanjutkan dengan menyusun perubahan kognitif.
4) Terapi Keluarga
Terapi keluarga adalah terapi yang diberikan kepada seluruh anggota keluarga sebagai unit penanganan (treatment unit). Tujuan terapi keluarga adalah agar keluarga mampu melaksanakan fungsinya. Untuk itu sasaran utama terapi jenis ini adalah keluarga yang mengalami disfungsi; tidak bisa melaksanakan fungsi-fungsi yang dituntut oleh anggotanya.
Dalam terapi keluarga semua masalah keluarga yang dirasakan diidentifikasi dan kontribusi dari masing-masing anggota keluarga terhadap munculnya masalah tersebut digali. Dengan demikian terlebih dahulu masing-masing anggota keluarga mawas diri; apa masalah yang terjadi di keluarga, apa kontribusi masingmasing terhadap timbulnya masalah, untuk kemudian mencari solusi untuk mempertahankan keutuhan keluarga dan meningkatkan atau mengembalikan fungsi keluarga seperti yang seharusnya.
5) Terapi Kelompok
Terapi kelompok adalah bentuk terapi kepada klien yang dibentuk dalam kelompok, suatu pendekatan perubahan perilaku melalui media kelompok. Dalam terapi kelompok perawat berinteraksi dengan sekelompok klien secara teratur. Tujuannya adalah meningkatkan kesadaran diri klien, meningkatkan hubungan interpersonal, dan mengubah perilaku maladaptive. Terapi Perilaku Anggapan dasar dari terapi perilaku adalah kenyataan bahwa perilaku timbul akibat proses pembelajaran. Perilaku sehat oleh karenanya dapat dipelajari dan disubstitusi dari perilaku yang tidak sehat. Teknik dasar yang digunakan dalam terapi jenis ini adalah: Role model, Kondisioning operan, Desensitisasi sistematis, Pengendalian diri dan Terapi aversi atau rileks kondisi.
6) Terapi Bermain
Terapi bermain diterapkan karena ada anggapan dasar bahwa anak-anak akan dapat berkomunikasi dengan baik melalui permainan dari pada dengan ekspresi verbal. Dengan bermainperawat dapat mengkaji tingkat perkembangan, status emosional anak, hipotesa diagnostiknya, serta melakukan intervensi untuk mengatasi masalah anak tersebut.
Dalam satu batang rokok mengandung sekitar 7.000 zat kimia, 200 jenis diantaranya bersifat karsinogenik, yaitu zat yang merusak gen dalam tubuh sehingga memicu terjadinya kanker, seperti kanker paru, emfisema, dan bronkitis kronik. Atau juga kanker lain, seperti kanker nasofaring, mulut, esofagus, pankreas, ginjal, kandung kemih, dan rahim. Aterosklerosis atau pangerasan pembuluh darah bisa menyebabkan penyakit jantung, hipertensi, risiko stroke, menopause dini, osteoporosis, kemandulan, dan impotensi.
1. Zat – zat yang Terkandung Dalam Rokok 2) Nikotin
Zat ini mengandung candu bisa menyebabkan seseorang ketagihan untuk trus menghisap rokok. Pengaruh bagi tubuh manusia :
Menyebabkan kecanduan / ketergantungan Merusak jaringan otak
Menyebabkan darah cepat membeku Mengeraskan dinding arteri
3) Tar
Bahan dasar pembuatan aspal yang dapat menempel pada paru-paru dan bisa menimbulkan iritasi bahkan kanker. Pengaruh bagi tubuh manusia :
Membunuh sel dalam saluran darah Meningkatkan produksi lendir diparu-paru Menyebabkan kanker paru-paru
4) Karbon Monoksida
Gas yang bisa menimbulkan penyakit jantung karena gas ini bisa mengikat oksigen dalam tubuh. Pengaruh bagi tubuh manusia :
Mengikat hemoglobin, sehingga tubuh kekurangan oksigen Menghalangi transportasi dalam darah
5) Zat Karsinogen
Pengaruh bagi tubuh manusia :
Memicu pertumbuhan sel kanker dalam tubuh 6) Zat Iritan
Mengotori saluran udara dan kantung udara dalam paru-paru Menyebabkan batuk
Zat-zat asing berbahaya tersebut adalah zat yang terkandung dalam dalam ASAP ROKOK, dan ada 4000 zat kimia yang terdapat dalam sebatang ROKOK, 40 diantaranya tergolong zat yang berbahaya misalnya : hidrogen sianida (HCN) , arsen, amonia, polonium, dan karbon monoksida (CO).
2. Jenis Perokok
Perokok Pasif
Perokok pasif adalah asap rokok yang di hirup oleh seseorang yang tidak merokok (Pasive Smoker). Asap rokok merupakan polutan bagi manusia dan lingkungan sekitarnya. Asap rokok lebih berbahaya terhadap
perokok pasif daripada perokok aktif. Asap rokok sigaret kemungkinan besar berbahaya terhadap mereka yang bukan perokok, terutama di tempat tertutup. Asap rokok yang dihembusan oleh perokok aktif dan terhirup oleh perokok pasif, lima kali lebih banyak mengandung karbon monoksida, empat kali lebih banyak mengandung tar dan nikotin.
Perokok Aktif
Menurut (Bustan,M.N., 2000) rokok aktif adalah asap rokok yang berasal dari asapan perokok atau asap utama pada rokok yang dihisap (mainstream). Dari pendapat diatas dapat ditarik kesimpulan bahwa perokok aktif adalah orang yang merokok dan langsung menghisap rokok serta bias mengakibatkan bahaya bagi kesehatan diri sendiri maupun lingkungan sekitar.
3. Akibat dari Merokok
Dampak langsung dan dampak tak langsung :
1. Merokok bisa menyebabkan menopause dini.
2. Merokok bisa berdampak pada bayi dalam kandung yaitu bisa melahirkan bayi yang cacat.
3. Bagi ibu hamil yang merokok bisa menyebabkan keguguran.
4. Merokok dapat menyebabkan sesak napas. 5. Bisa menyebabkan batuk.
6. Jika terlalu sering menghisap rokok akan menderita penyakit gusi.
7. Dapat menyababkan kerusakan mata.
8. Rokok juga bisa menyebabkan kanker perut.
9. Pada perempuan, asap rokok dapat menyebabkan Kanker Usus dan Rahim.
10. Dapat menyebabkan kanker mulut.
11. Rokok dapat juga menyebabkan kanker Esofogus.
12. Kanker Pankreas.
13. Rokok adalah salah satu penyebab kanker payudara pada perempuan.
14. Menyebabkan kanker paru.
16. Dapat menyebabkan stroke.
17. Dapat menyebabkan tulang menjadi kropos.
18. Hipertensi.
19. Kemandulan
4. Penyakit yang Ditimbulkan Oleh Rokok 1. Bronkitis 2. Emfisema 3. Ca. Paru 4. Ca. Mulut 5. Ca. Pankreas 6. Ca. Mamae 7. Ca. Esopagus 8. Stroke 9. Impoten 10. Osteoporosis 11. Dll.
5. Cara Berhenti Merokok
1. Niat yang sungguh-sungguh untuk berhenti merokok. 2. Belajar membenci rokok.
3. Bergaulah dengan orang yang tidak merokok.
4. Sering-sering pergi ke tempat yang ruangannya ber-AC.
5. Pindahkan semua barang-barang yang berhubungan dengan rokok. 6. Jika ingin merokok, tundalah 10 menit lagi.
7. Beri tau teman dan orang terdekat kalau kita ingin berhenti merokok. 8. Kurangi merokok sedikit demi sedikit.
9. Hilangkan kebiasaan melamun atau menunggu.
10. Sering mencari informasi tentang bahaya rokok terhadap kesehatan. 11. Cari pengganti rokok, misalnya permen dan lain – lain.
12. Coba lagi jika masih gagal.
2.2.10 Keluarga sudah menjadi anggota Jaminan Kesehatan Nasional (JKN) 1. Pengertian
Jaminan Kesehatan Nasional (JKN) yang dikembangkan di Indonesia merupakan bagian dari Sistem Jaminan Sosial Nasional (SJSN). Sistem Jaminan Sosial Nasional ini diselenggarakan melalui mekanisme Asuransi Kesehatan Sosial yang bersifat wajib (mandatory) berdasarkan Undang-Undang No.40 Tahun 2004 tentang Sistem Jaminan Sosial Nasional. Tujuannya adalah agar semua penduduk Indonesia terlindungi dalam sistem asuransi, sehingga mereka dapat memenuhi kebutuhan dasar kesehatan masyarakat yang layak (Kemenkes-RI, 2014)
Kepersertaan dalam Program Jaminan Kesehatan Nasional dijelaskan dalam Peraturan Presiden No. 12 Tahun 2013 tentang Jaminan Kesehatan yang kemudian dilakukan perbaikan penjelasan dalam Peraturan Presiden Nomor 111 tahun 2013. Kepersertaan Jaminan Kesehatan bersifat wajib dan mencakup seluruh penduduk Indonesia. Kepesertaan Jaminan Kesehatan Nasional dilakukan secara bertahap, yaitu tahap pertama mulai 1 Januari 2014 hingga mencakup seluruh penduduk Indonesia paling lambat 1 Januari 2019. Beberapa penjelasan lain mengenai kepesertaan berdasarkan Perpres tersebut antara lain adalah:
1) Peserta
Peserta adalah setiap orang, termasuk orang asing yang bekerja paling singkat 6 (enam) bulan di Indonesia, yang telah membayar Iuran.
2) Pekerja
Pekerja adalah setiap orang yang bekerja dengan menerima gaji, upah, atau imbalan dalam bentuk lain.
3) Pemberi Kerja
Pemberi kerja adalah orang perseorangan, pengusaha, badan hukum, atau badan lainnya yang mempekerjakan tenaga kerja, atau penyelenggara negara yang mempekerjakan pegawai negeri dengan membayar gaji, upah, atau imbalan dalam bentuk lainnya.
Peserta yang mengikuti program JKN terbagi dalam dua golongan yaitu : 1. Peserta Penerima Bantuan Iuran (PBI) Jaminan Kesehatan meliputi
orang yang tergolong fakir miskin dan orang tidak mampu.
2. Peserta bukan PBI adalah Peserta yang tidak tergolong fakir miskin dan orang tidak mampu yang terdiri atas:
A. Pekerja Penerima Upah dan anggota keluarganya, yaitu: Pegawai Negeri Sipil
Anggota TNI Anggota Polri Pejabat Negara
Pegawai Pemerintah Non Pegawai Negeri
Pegawai Swasta dan Pekerja yang tidak termasuk huruf a sampai dengan huruf f yang menerima Upah.