i
GAMBARAN PELAKSANAAN
PELAYANAN FARMASI KLINIK DI RUMAH SAKIT X
TAHUN 2017
SKRIPSI
Diajukan Untuk Memenuhi Persyaratan Gelar Sarjana Kesehatan
Masyarakat (S.K.M.)
Oleh:
Erika Hidayanti
1112101000069
MANAJEMEN PELAYANAN KESEHATAN PROGRAM STUDI KESEHATAN MASYARAKAT FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN UNIVERSITAS ISLAM NEGERI SYARIF HIDAYATULLAH
iv FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN MASYARAKAT PROGRAM STUDI KESEHATAN MASYARAKAT
PEMINATAN MANAJEMEN PELAYANAN KESEHATAN Skripsi, Februari 2017
Erika Hidayanti, NIM: 1112101000069
GAMBARAN PELAKSANAAN PELAYANAN FARMASI KLINIK DI
RUMAH SAKIT X TAHUN 2017
xii + 193 halaman, 11 tabel, 2 bagan, 6 lampiran
ABSTRAK
Standar pelayanan farmasi klinik di rumah sakit menentukan kualitas pelayanan dan menjaga keselamatan pasien. Standar pelayanan farmasi klinik rumah sakit di Indonesia mengacu pada standar nasional seperti SPM dan PMK. Di Indonesia standar mengacu pada PMK nomor 58 tahun 2014 tentang Standar Pelayanan Farmasi di Rumah Sakit.
Penelitian ini merupakan penelitian dengan pendekatan kualitatif dan kuantitatif. Pendekatan kualitatif dilakukan dengan wawancara mendalam, observasi, dan telaah dokumen terkait kegiatan farmasi klinik di RS X berdasarkan pada PMK nomor 58 tahun 2014. Informan pada penelitian ini adalah apoteker dan asisten apoteker yang terlibat kegiatan pelayanan farmasi klinik. Pendekatan kuantitatif dilakukan dengan mengambil sampel resep sebanyak 295 resep untuk dianalisis kelengkapannya.
Berdasarkan hasil penelitian didapatkan pelayanan farmasi klinik di RS X terdiri dari pengkajian dan pelayanan resep, penelusuran riwayat penggunaan obat, rekonsiliasi obat, pelayanan informasi obat, pemantauan terapi obat, monitoring efek samping obat, dan dispensing sediaan steril. Sedangkan yang belum dilakukan adalah, konseling, visite, evaluasi penggunaan obat, dan pemantauan kadar obat dalam darah. Dari 11 kegiatan RS X hanya melaksanakan 7 kegiatan saja. Kesalahan dalam kegiatan farmasi klinik di RS X yang sering terjadi adalah pada saat pembacaan resep oleh tenaga kefarmasian karena tak terbaca atau tak jelasnya tulisan dokter.
Maka dari itu RS X disarankan untuk berupaya membuat standar untuk rumah sakit sesuai dengan kemampuannya, lalu untuk mengurangi kesalahan pembacaan resep maka disarankan RS X untuk menggunakan sistem electronic prescribing. Selain itu, dibuat aturan atau SOP yang jelas untuk petugas kefarmasian agar tidak terjadi kesalahpahaman antar-petugas.
v FACULTY OF MEDICINE AND HEALTH SCIENCE
PUBLIC HEALTH STUDY PROGRAM
HEALTH CARE MANAGEMENT DEPARTMENT Undergraduate Thesis, February 2017
Erika Hidayanti, NIM: 1112101000069
DESCRIPTION OF IMPLEMENTATION OF CLINICAL
PHARMACY IN X HOSPITAL, 2017
xii+193 pages, 11 tables, 2 charts, 6 attachments
ABSTRACT
Standard of clinical pharmacy services in hospitals are determine the quality of service and maintain patient safety. Standard of clinical pharmacy services in hospital in Indonesia based on national regulations such as SPM and PMK. For clinical pharmacy services the standard refers to PMK number 58 in 2014 about Standards of Pharmaceutical Services at the Hospital.
This research use qualitative and quantitative approach. The qualitative approach is done by in-depth interviews, observation, and documents study related to clinical pharmacy activities in X Hospital based on the PMK number 58 in 2014. The informant in this study is a pharmacist and assistant pharmacists who involved in clinical pharmacy service activities. Quantitative approaches is done prescription samples analyzed of 295 recipes.
Based on the results, clinical pharmacy services in X Hospitals consists of assessment and prescription services, search history of drug use, medication reconciliation, drug information services, monitoring drug therapy, monitoring of drug side effects, and dispensing sterile preparations. But this hospital not apllied the counseling, visite, drug use evaluation, and monitoring of drug levels in blood. From 11 activities, X Hospital only applied 7 activities. Errors event in clinical pharmacy activities in X Hospital that often occurs when reading prescriptions by pharmacy officers because of illegible recipes from the doctor.
Thus, X Hospital advisable to make its own policy or standar about clinical pharmacy based on its own capability, and to reduce precribing errors in X Hospital, it is advisable to use electronic prescribing systems. In addition, X hospital also should make a clear rules for pharmacy officers to avoid misunderstandings between them.
Keywords: clinical pharmacy services, medication errors, assessment recipe
vi
RIWAYAT HIDUP
DATA PRIBADI
Nama lengkap : Erika Hidayanti
Jenis kelamin : Perempuan
Tempat, Tanggal Lahir : Bandung, 2 Agustus 1994
Agama : Islam
Alamat tinggal : Jln. SD Inpres No.1001 Cireunde – Ciputat,
Tangerang Selatan
No. Hp/telpon : 087882387507
E-mail : [email protected]
RIWAYAT PENDIDIKAN
1. 2000-2006 : SDN Citrasari Lembang – Bandung
2. 2006-2009 : SMPN 1 Lembang – Bandung
3. 2009-2012 : SMAN 1 Bandung
4. 2012- 2017 : Kesehatan Masyarakat FKIK UIN Jakarta
PENGALAMAN ORGANISASI
1. Ketua Biro Humaas dan Media PAMI Nasional 2016-2017
2. Pemimpin Umum Lembaga Pers Mahasiswa (LPM) Institut 2016 3. Pemimpin Litbang Lembaga Pers Mahasiswa (LPM) Institut 2015 4. Wakil Ketua (Pergerakan Anggota Muda IAKMI) PAMI Jakarta Raya
2014-2015
5. Pemimpin Redaksi Himpunan Jurnalis Independen SMAN 1 Bandung 2010-2012
vii
KATA PENGANTAR
Puji syukur kehadirat Allah SWT atas rahmat dan karunia-Nya kepada kita semua sehingga saya dapat menyusun skripsi yang berjudul ―Gambaran Pelaksanaan Standar Pelayan Farmasi Klinik di Rumah Sakit X Tahun 2017‖. Penulisan skripsi ini disusun sebagai salah satu syarat untuk kelulusan untuk mendapat gelar Sarjana Kesehatan Mayarakat (S.K.M.).
Sungguh Maha Sempurna itu adalah Allah SWT, kekurangan dan kekhilafan terdapat pada penulis maka dari pada itu penulis menyadari bahwa laporan ini tidak lebih dari ketidak sempurnaan. Kritik dan saran yang membangun sangat diharapkan untuk kokohnya skripsi ini. Ucapan terimakasih penulis tuturkan secara ikhlas dan penuh dengan kerendahan hati atas terselasaikannya skripsi ini kepada :
1. Ibu, Bapak, Mas Erlangga, Tante Nana, Eyang Uti, dan seluruh keluarga besar yang telah membantu kelancaran saya dalam menyelesaikan skripsi ini mulai dari bantuan finansial hingga semangat dan doa yang tiada henti
2. Ibu Fase Badriah, Ph.D selaku pembimbing I dan Ibu Lilis Muchlisoh, SKM, MKM selaku pembimbing II yang selalu siap memberikan bimbingan dan pengarahan membangun dalam proses pembuatan skripsi ini.
3. Bapak Dr. Farid Hamzens, M.Si selaku pembimbing akademik penulis. 4. Bapak Prof. Dr. H. Arif Sumantri, SKM, M.Kes selaku Dekan Fakultas Kedokteran dan Ilmu Kesehatan Universitas Islam Negeri Syarif Hidayatullah Jakarta.
5. Ibu Fajar Ariyanti, M.Kes, Ph.D selaku Ketua Program Studi Kesehatan Masyarakat Universitas Islam Negeri Syarif Hidayatullah Jakarta.
viii seluruh petugas kefarmasian RS X yang sudah membantu berjalan lancarnya proses pengambilan data.
7. Dr. Risnita, Dr. Fitriyanti, dan seluruh petugas di Manajemen Risiko yang membantu saya saat proses magang dan berbagi cerita di rumah sakit serta tentang skripsi saya. Tak lupa, bagian Diklat RS X yang membantu perizinan saya dalam melakukan penelitian di RS X.
8. Sahabat-sahabat saya sejak hampir 10 tahun, Delia, Dwi, Olga, Yosan, Syauqina, dan Refy yang meski jauh tapi selalu memberi semangat dan tempat berbagi segala cerita.
9. Sahabat-sahabat saya semasa kuliah Paramita, Nova, Farras, Dwi, Arina, dan Atthina, juga Halida, Vira, Tantri, Ayu Fita, Nuril, Ica, dan seluruh keluarga besar MPK 2012 dan Kesmas 2012 yang tak bisa disebutkan satu per satu.
10.Tempat segala curahan suka dan duka yang menemani perjalanan skripsi ini mulai dari penulisan, studi pendahuluan, hingga hasil, Singgih A. Dani.
11.Sahabat-sahabat seperjuangan di Lembaga Pers Mahasiswa (LPM) Institut, Maulia, Nur Hamidah, Syah Rizal, dan Thohirin yang sudah susah senang bersama. Tak lupa seluruh Pengurus LPM Institut 2016, yang membantu saya menyelesaikan tugas sebagai Pemimpin Umum LPM Institut 2016 dan seluruh Keluarga Besar Institut (KBI).
12.Teman berbagi cerita yang sabar jadi pelampiasan cerita sedih dan mengesalkan, sekaligus yang selalu mau diajak jalan-jalan, Fathra. 13.Teman-teman seperjuangan di Unit Kegiatan Mahasiswa (UKM) UIN
Jakarta, PAMI Jakarta Raya, dan PAMI Nasional yang selalu kritis dan kreatif.
14.Semua pihak yang membantu kelancaran skripsi ini yang tak bisa saya sebut satu persatu.
ix
DAFTAR ISI
PERNYATAAN PERSETUJUAN ... ii
LEMBAR PERNYATAAN ... iii
ABSTRAK ... iv
ABSTRACT ... v
RIWAYAT HIDUP ... vi
KATA PENGANTAR ... vii
DAFTAR ISI ... ix
DAFTAR TABEL ... xiii
DAFTAR SINGKATAN ... xiv
BAB I ... 1
PENDAHULUAN ... 1
1.1 Latar Belakang ... 1
1.2 Rumusan Masalah ... 7
1.3 Pertanyaan Penelitian ... 8
1.4 Tujuan Penelitian ... 9
1.4.1 Tujuan Umum ... 9
1.4.2 Tujuan khusus ... 9
1.5 Manfaat Penelitian ... 10
1.5.1 Bagi Rumah Sakit ... 10
1.5.2 Bagi Peneliti ... 11
1.5.3 Bagi Institusi ... 11
1.6 Ruang Lingkup ... 11
BAB II ... 12
TINJAUAN PUSTAKA ... 12
2.1 Pelayanan Farmasi Klinik Rumah Sakit ... 12
2.1.1 Pengkajian dan pelayanan Resep ... 13
2.1.2 Penelusuran Riwayat Penggunaan Obat... 17
2.1.3 Rekonsiliasi Obat ... 19
2.1.4 Pelayanan Informasi Obat (PIO) ... 22
2.1.5 Konseling ... 25
x
2.1.7 Pemantauan Terapi Obat (PTO) ... 32
2.1.8 Monitoring Efek Samping Obat (MESO) ... 34
2.1.9 Evaluasi Penggunaan Obat (EPO) ... 35
2.1.10 Dispensing Sediaan Steril ... 35
2.1.11 Pemantauan Kadar Obat dalam Darah (PKOD)... 36
2.2 Medication Error ... 37
2.3 Pencegahan Medication Error ... 41
2.4 Kerangka Teori ... 42
BAB III ... 44
KERANGKA PIKIR DAN DEFINISI ISTILAH ... 44
3.1 Kerangka Pikir ... 44
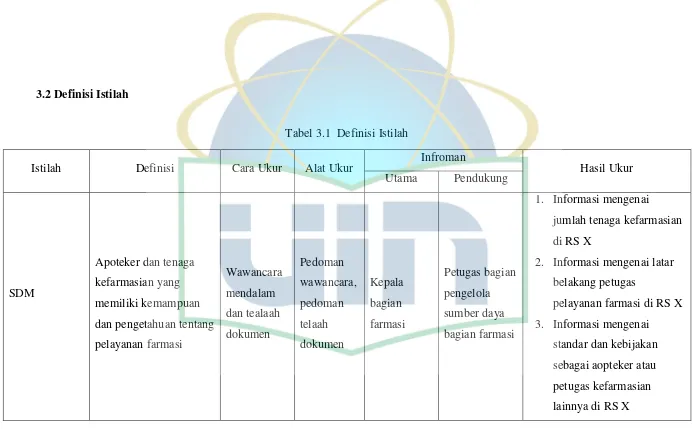
3.2 Definisi Istilah ... 46
BAB IV METODE PENELITIAN ... 58
4.1 Desain Penelitian ... 58
4.1.1 Substansi Kualitatif ... 58
4.1.2 Variabel Kuantitatif ... 59
4.2 Waktu dan Tempat Penelitian ... 59
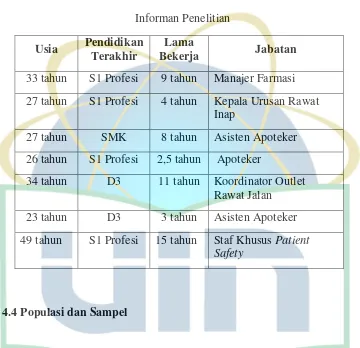
4.3 Informan Penelitian ... 59
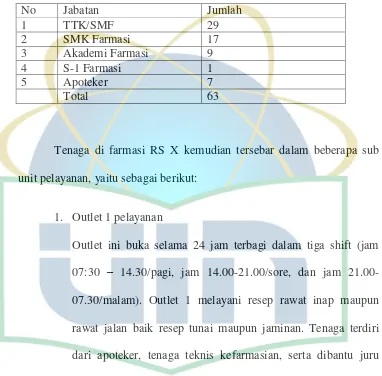
4.4 Populasi dan Sampel ... 60
4.5 Instrumen Penelitian ... 61
4.6 Sumber Data ... 61
4.7 Pengumpulan Data ... 62
4.7.1 Pengumpulan Data Kuaitatif ... 62
4.7.2 Pengumpulan Data Kuantitatif ... 62
4.8 Pengolahan Data ... 63
4.8.1 Pengolahan Data Kualitatif ... 63
4.8.2 Pengolahan Data Kuantitatif ... 64
4.9 Analisis Data ... 65
4.9.1 Analisis Data Kualitatif ... 65
4.9.2 Analisis Data Kuantitatif ... 65
4.10 Triangulasi Data ... 66
xi
HASIL PENELITIAN ... 68
5.1 Gambaran Umum Rumah Sakit X ... 68
5.1.1 Gambaran Sumber Daya Manusia Farmasi di Rumah Sakit X ... 69
5.1.2 Gambaran Sarana Prasarana Farmasi di Rumah Sakit X ... 72
5.1.3 Gambaran Kebijakan Pelayanan Farmasi Klinik di Rumah Sakit X . 75 5.2 Gambaran Pelaksanaan Pelayanan Farmasi Klinik di Rumah Sakit X .. 76
5.2.1 Gambaran Pengkajiaan dan Pelayanan Resep di RS X ... 77
5.2.2 Gambaran Rekonsiliasi Obat di RS X ... 89
5.2.3 Gambaran Pelayanan Informasi Obat di RS X ... 92
5.2.4 Gambaran Konseling di RS X ... 96
5.2.5 Gambaran Visite di RS X ... 97
5.2.6 Gambaran Pemantauan Terapi Obat di RS X ... 98
5.2.7 Gambaran Monitoring Efek Samping Obat (MESO) di RS X ... 100
5.2.8 Gambaran Dispensing Sedian Steril di RS X ... 101
5.3 Gambaran Pencapaian Pelaksanaan Pelayanan Farmasi Klinik di Rumah Sakit X ... 105
BAB VI ... 107
PEMBAHASAN ... 107
6.1 Keterbatasan Penelitian ... 107
6.2 Analisis Input Pelayanan Farmasi Klinik ... 107
6.3 Analisis Pelaksanaan Pelayanan Farmasi Klinik di Rumah Sakit X .... 108
6.3.1 Analisis Pengkajiaan dan Pelayanan Resep di RS X ... 109
6.3.2 Analisis Rekonsiliasi Obat di RS X ... 117
6.3.3 Analisis Pelayanan Informasi Obat di RS X ... 119
6.3.4 Analisis Konseling di RS X ... 122
6.3.5 Analisis Visite di RS X ... 124
6.3.6 Analisis Pemantauan Terapi Obat di RS X ... 127
6.3.7 Analisis Monitoring Efek Samping Obat (MESO) di RS X ... 128
6.3.8 Analisis Dispensing Sediaan Steril di RS X ... 129
6.4 Analisis Pencapaian Pelaksanaan Pelayanan Farmasi Klinik ... 130
BAB VII ... 134
xii
7.1 Simpulan ... 134
7.1 Saran ... 136
DAFTAR PUSTAKA ... 138
xiii
DAFTAR TABEL
Tabel 3.1 Definisi Istilah ... 46
Tabel 4.1 Informan Penelitian ...46
Tabel 4.2 Validitas Data ... 66
Tabel 5.1 Ketenagakerjaan ...54
Tabel 5.2 Ketenagakerjaan Famasi ... 70
Tabel 5.3 Sarana dan Prasarana ... 72
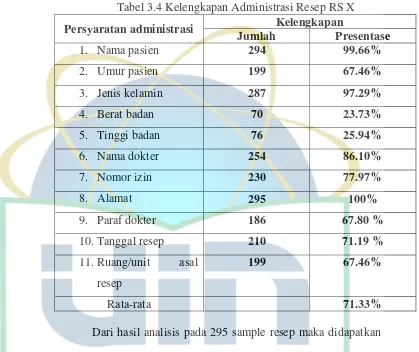
Tabel 5.4 Kelengkapan Administrasi Resep RS X ... 85
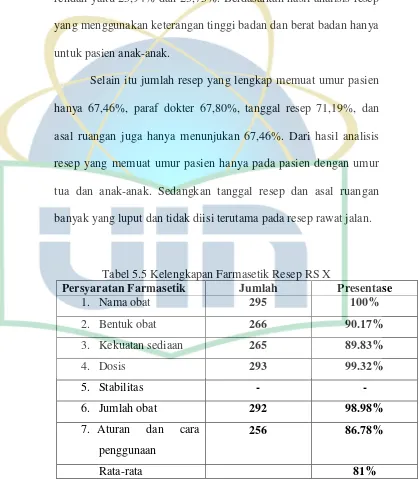
Tabel 5.5 Kelengkapan Farmasetik Resep RS X ... 86
Tabel 5.6 Kelengkapan Persyaratan Klinis Resep RS X ... 87
xiv DAFTAR SINGKATAN
ACCP : American College of Clinical Pharmacy
ASHP : American Society of Health-System Pharmacists
Binfar : Bina Farmasi
BPJS : Badan Penyelenggara Jaminan Kesehatan
BPOM : Badan Pengawas Obat dan Makananan
CDC : Centers for Disease Control and Prevention
EPO : Evaluasi Penggunaan Obat
IGD : Instalasi Gawat Darurat
Kepmenkes : Keputusan Menteri Kesehatan
KIE : Komunikasi, Informasi, Edukasi
MCNZ : Medical Council of New Zealand
MESO : Monitoring Efek Samping Obat
Permenkes : Peraturan Menteri Kesehatan
PIO : Pelayanan Informasi Obat
PMK : Peraturan Menteri Kesehatan
PTO : Pemantauan Terapi Obat
ROTD : Reakdi Obat yang Tidak Dikehendaki
SMF : Sekolah Menegah Farmasi
TTK : Tenaga Teknis Kefarmasian
1
BAB I
PENDAHULUAN
1.1 Latar BelakangFarmasi klinik merupakan perluasan peran profesi petugas farmasi
yang tidak hanya berorientasi kepada obat namun juga kepada pasien dan
bertujuan untuk meningkatkan kualitas terapi obat. Aktifitas farmasi klinik
terpusat kepada pasien, bekerjasama dan berkolaborasi antar profesi
dengan dokter dan perawat dalam tim pelayanan kesehatan (Hepler,
2004;Miller, 1981) dalam Restriyani (2016).
Farmasi klinik bertujuan mengidentifikasi, mencegah, dan
menyelesaikan masalah terkait obat. Tuntutan masyarakat terkait
pelayanan kefarmasian di Rumah Sakit mengharuskan adanya perluasan
dari paradigma lama yang berorientasi kepada produk (drug oriented)
menjadi paradigma baru yang berorientasi pada pasien (patient oriented) dengan filosofi Pelayanan Kefarmasian (Pharmaceutical Care) (Prayitno, 2003).
Pelayanan farmasi klinik pun terbukti efektif dalam menangani terapi
pada pasien. Selain itu, pelayanan tersebut juga efektif untuk mengurangi
biaya pelayanan kesehatan dan meningkatkan kualitas pelayanan
kesehatan. Hal itu terutama diperoleh dengan melakukan pemantauan
resep dan pelaporan efek samping obat. Pelayanan ini terbukti dapat
menurunkan angka kematian di rumah sakit secara signifikan (Ikawati,
2 Beberapa studi menggambarkan sikap dokter terhadap peran
farmasi klinik. Di Sudan, dokter menjadi tidak nyaman dengan adanya
apoteker yang merekomendasikan peresepan obat untuk pasien meskipun
jenis pengobatan tersebut untuk penyakit minor. Sedangkan, di Jordan
terdapat 63% dokter mengharapkan apoteker untuk mengajari pasien
mereka mengenai keamanan dan ketepatan penggunaan obat. Di samping
itu, sebagian dokter menyetujui bahwa apoteker selalu dapat diandalkan
sebagai sumber informasi obat (Abu-Garbieh, et al., 2010).
Namun, sebanyak 48,2% dokter-dokter di Kuwait tetap kurang
nyaman dalam menyusun resep pasien bersama dengan apoteker. Di Libya
dan United Arab Emirates (UAE) diketahui sedikit sekali interaksi antara dokter dan apoteker. Berdasarkan temuan dari salah satu penelitian
menunjukkan hampir 70- 60% dokter di Libya dan UAE berturut-turut
jarang atau tidak pernah melakukan diskusi dengan apoteker mengenai
terapi obat yang diperolah pasien. Selanjutnya terlihat kurangnya
kepercayaan dokter terhadap apoteker dalam memonitor tekanan darah dan
menyediakan terapi pengganti (Abu-Garbieh, et al., 2010).
Di sisi lain, pada farmasi klinik, apoteker didefinisikan terlibat dalam
merawat pasien pada semua fase perawatan kesehatan. Mereka harus
memiliki pengetahuan yang mendalam tentang obat yang terintegrasi
dengan pemahaman yang mendasar dari biomedis, farmasi, kehidupan
3 berkembang, teknologi terbaru, dan prinsip-prinsip hukum, etika, sosial,
budaya, ekonomi, serta profesional yang relevan (ACCP, 2008)
Di Indonesia, Berdasarkan PMK No.58 tahun 2014 tentang Standar
Pelayanan Farmasi Rumah Sakit, pelayanan farmasi klinik merupakan
pelayanan langsung yang diberikan apoteker kepada pasien dalam rangka
meningkatkan efek terapi dan meminimalkan risiko terjadinya efek
samping karena obat, untuk tujuan keselamatan pasien (patient safety) sehingga kualitas hidup pasien (quality of life) terjamin
Pelayanan farmasi klinik yang harus diselenggarakan menurut
PMK No.58 Tahun 2014 di antaranya adalah pengkajian dan pelayanan
resep, penelusuran riwayat obat, rekonsiliasi obat, pelayanan informasi
obat, konseling, visite, pematauan terapi obat, monitoring efek samping
obat, evaluasi penggunaan obat, dan dispening sediaan steril.
Penelitian di beberapa RS di Yogyakarta dan sekitarnya
menujukkan bahwa rata-rata rumah sakit melaksanakan standar pelayanan
farmasi klinik sebesar 74,5%. Beberapa rumah sakit yang termasuk dalam
penelitian ini yang berpengaruh terhadap penyebab tidak terlaksananya
pelayanan farmasi klinik adalah kurangnya tenaga kerja, terutama tenaga
kerja yang berkompeten untuk melakukan kegiatan farmasi klinik.
Kurangnya sarana dan prasaran juga sangat berpengaruh terhadap
pelaksanaan pelayanan 44 farmasi klinik, contohnya dispensing sediaan
4 Studi yang berbeda menunjukan tentang pelayanan resep yang
termasuk dalam kegiatan farmasi klinik di RS Y di yang masih terdapat
kesalahan. Pada tahap prescibring potensi kesalahan terjadi karena tulisan resep tidak terbaca 0,3%, nama obat berupa singkatan 12%, tidak ada dosis
pemberian 39%, tidak ada jumlah pemberian 18%, tidak ada aturan pakai
34%, tidak menuliskan satuan dosis 59%, tidak ada bentuk sediaan 84%,
tidak ada rute pemberian 49%, tidak ada tanggal permintaan resep 16%,
tidak lengkap identitas pasien (tidak ada nomor rekam medik 62%, usia
87%, berat badan 88%, tinggi badan 88%, jenis kelamin pasien 76%, dan
no kamar pasien 77%). Selain itu pada tahap transcribing potensi kesalahan terjadi karena tidak ada dosis pemberian obat 89%, tidak ada
rute pemberian 21%, tidak ada bentuk sediaan 14%. Lalu, pada tahap
penyiapan (dispensing) kesalahan terjadi karena pemberian etiket yang tidak lengkap 61% (Susanti, 2013).
Ada pun penelitian lain terkait standar pelayanan farmasi adalah
salah satunya rekonsiliasi obat. Penelitian yang dilakukan Eko Setiawan,
dkk, di Dinas Kesehatan Jawa Timur, pada tahun 2015 menunjukkan
bahwa kecenderungan petugas termasuk apoteker mau terlibat dalam
proses rekonsiliasi. Mereka pun menganggap penting proses rekonsiliasi
obat ini (Setiawan, et al. 2015).
Studi lain menunjukan kegiatan visite pada farmasi klinik berhasil
menurunkan angka kesalahan pengobatan. Kegiatan pendampingan
5 peresepan yang ditemukan (11,31%). Jumlah rekomendasi yang diberikan
oleh apoteker berpengaruh signifikan terhadap jumlah kesalahan peresepan
di ruang perawatan intensif (Turnodihardjo, Hakim, dan
Kartikawatiningsi, 2016).
Studi ini selaras dengan sebuah studi di Massachusetts General
Hospital, Boston, yang mengatakan partisipasi farmasis dalam kunjungan
ke bangsal perawatan ICU dapat mengurangi hingga 60% kejadian efek
samping obat yang disebabkan oleh kesalahan dalam perintah pengobatan
(Ikawati, 2010).
Seperti yang disebutkan dalam PMK 58 tahun 2014, kegiatan
farmasi klinik dilakukan untuk meningkatkan jaminan keselamatan pasien.
Berdasarkan Laporan Peta Nasional Insiden Keselamatan Pasien
(Konggres PERSI Sep 2007), kesalahan dalam pemberian obat menduduki
peringkat pertama (24.8%) dari 10 besar insiden yang dilaporkan. Jika
disimak lebih lanjut, dalam proses penggunaan obat yang meliputi
peresepan (prescibing), membaca resep (transcribing), penyiapan
(dispensing) dan administrasi (administration), penyiapan (dispensing)
menduduki peringkat pertama (Depkes, 2008).
Sedangkan berdasarkan Kepmenkes No.129 Tahun 2008 tetang
Standar Pelayanan Minimal (SPM) di Rumah Sakit salah satu indikator
SPM adalah tidak adanya kesalahan pemberian obat dengan standar yang
6 dalam memberikan jenis obat, salah dosis, salah jumlah, hingga salah
orang atau pasien. Standar pelayanan farmasi lainnya pun diatur dalam
SPM, seperti kepuasan pelanggan dengan standar ≥ 80%, penulisan sesuai
formalium 100%, waktu tunggu pelayanan obat jadi ≤30%, dan waktu
tunggu pelayanan obat racikan ≤60%.
Penyebab terjadinya kesalahan obat (medication error) di antaranya karena informasi mengenai pasien yang tidak jelas, misalnya
tidak ada riwayat alergi yang diinformasikan. Lalu, tidak mendapat
penjelasan mengenai obat seperti apa cara pakai, frekuensi pemakaian, dan
lain sebaginya. Kemudian komunikasi yang buruk dalam peresepa seperti
dalam membaca resep, menulis resep, dan resep tidak terbaca. Setelah itu,
salah menuliskan etiket/label pada obat serta suasana lingkungan kerja
yang tidak nyaman dan kondusif (Badriah, 2015).
Sedangkan studi lain terhadap beberapa penelitian dan litelatur
mengenai faktor penyebab kesalahan obat (medication error) di antaranya lingkungan pekerjaan perawat yang kurang mendukung, tingkat jabatan
perawat, usia pasien yang sudah tua, rekonsiliasi obat pra-masuk rumah
sakit, kurangnya pengetahuan tentang obat-obatan (dosis, mendeteksi
interaksi obat), pengkajian yang kurang lengkap tentang riwayat alergi dan
kurangnya pemantauan klinis terhadap pasien (Muladi, 2012).
Berdasarkan latar belakang tersebut, peneliti ingin mengetahui
7 pelayanan farmasi klinik diterapkan dengan tujuan untuk meningkatkan
keselamatan pasien.
1.2 Rumusan Masalah
Berdasarkan studi litelatur yang dilakukan standar pelayan farmasi
klinik di rumah sakit menentukan kualitas pelayanan. Sehingga seharusnys diterapkan dengan sebaik mungkin oleh rumah sakit demi menjaga
kualitas dan keselamatan pasien.
. Standar pelayanan farmasi di rumah sakit tentu harus mengacu
pada standar nasional seperti SPM dan PMK. Namun, pada kenyataannya
pada penelitian sebelumnya yang dilakukan Indah dan Utami, 2016 dari 4
rumah sakit yang diteliti di Yogyakarta belum ada satu pun rumah sakit
yang mampu menerapkan seluruh kegiatan farmasi klinik sesuai PMK
No.58 Tahun 2014.
Di RS X sendiri penelitian dan evaluasi terkait pelayanan farmasi
klinik belum pernah dilakukan. Di samping itu, laporan kesalahan pengobatan
masih terjadi di RS X. Selain itu, menurut hasil wawancara belum sepenuhnya
kegiatan pelayanan farmasi klinik pada PMK No.58 Tahun 2014 dapat
dilakukan. Di antaranya yang belum dilakukan adalah konseling dan visite
bersama.
Oleh karena itu, perlu dilakukan penelitian terhadap pelayanan farmasi
klinik di RS X berdasarkan PMK nomor 58 tahun 2014 tentang standar
8 1.3 Pertanyaan Penelitian
1. Bagaimana gambaran SDM pada pelayanan farmasi klinik di
RS X
2. Bagaimana gambaran sarana dan prasarana pada pelayanan
farmasi klinik di RS X
3. Bagaimana gambaran kebijakan pada pelayanan farmasi klinik
di RS X
4. Bagaimana gambaran proses pelaksanaan pelayanan resep pada
pelayanan farmasi kilinik di RS X?
5. Bagaimana gambaran proses pelaksanaan rekonsiliasi obat
pada pelayanan farmasi kilinik di RS X?
6. Bagaimana gambaran proses pelaksanaan Pelayanan Informasi
Obat (PIO) pada pelayanan farmasi kilinik di RS X?
7. Bagaimana gambaran proses pelaksanaan konseling pada
pelayanan farmasi kilinik di RS X?
8. Bagaimana gambaran proses pelaksanaan visite pada pelayanan farmasi kilinik di RS X?
9. Bagaimana gambaran proses pelaksanaan Pemantauan Terapi
Obat (PTO) pada pelayanan farmasi kilinik di RS X?
10.Bagaimana gambaran proses pelaksanaan Monitoring Efek
Samping Obat (MESO) pada pelayanan farmasi kilinik di RS
9 11.Bagaimana gambaran proses pelaksanaan Evaluasi Penggunaan
Obat (EPO) pada pelayanan farmasi kilinik di RS X?
12.Bagaimana gambaran proses pelaksanaan dispensing sediaan
steril pada pelayanan farmasi kilinik di RS X?
13.Bagaimana gambaran pencapaian pelaksanaan pelayanan
farmasi klinik di RS X?
1.4 Tujuan Penelitian
1.4.1 Tujuan Umum
Diketahuinya gambaran pelaksanaan standar pelayanan farmasi
klinikdi RS X sesuai dengan PMK No. 58 Tahun 2014.
1.4.2 Tujuan khusus
1. Diketahuinya gambaran SDM pada pelayanan farmasi klinik di
RS X
2. Diketahuinya gambaran sarana dan prasarana pada pelayanan
farmasi klinik di RS X
3. Diketahuinya gambaran kebijakan pada pelayanan farmasi
klinik di RS X
4. Diketahuinya gambaran proses pelaksanaan pelayanan resep
pada pelayanan farmasi klinik di RS X
5. Diketahuinya gambaran proses pelaksanaan rekonsiliasi obat
10 6. Diketahuinya gambaran proses pelaksanaan Pelayanan
Informasi Obat (PIO) pada pelayanan farmasi klinik di RS X
7. Diketahuinya gambaran proses pelaksanaan konseling pada
pelayanan farmasi klinik di RS X
8. Diketahuinya gambaran proses pelaksanaan visite pada pelayanan farmasi klinik di RS X
9. Diketahuinya gambaran proses pelaksanaan Pemantauan Terapi
Obat (PTO) pada pelayanan farmasi klinik di RS X
10.Diketahuinya gambaran proses pelaksanaan Monitoring Efek
Samping Obat (MESO) pada pelayanan farmasi klinik di RS X
11.Diketahuinya gambaran proses pelaksanaan Evaluasi
Penggunaan Obat (EPO) pada pelayanan farmasi klinik di RS X
12.Diketahuinya gambaran proses pelaksanaan dispensing sediaan
steril pada pelayanan farmasi klinik di RS X
13.Diketahuinya gambaran pencapaian pelaksanaan pelayanan
farmasi klinik di RS X
1.5 Manfaat Penelitian
1.5.1 Bagi Rumah Sakit
Dapat menjadi tambahan salah satu referensi bagi rumah sakit
11 1.5.2 Bagi Peneliti
Dapat mengaplikasikan teori pelayanan pelaksanaan standar
farmasi klinis yang telah dipelajari ke kondisi sebenarnya.
1.5.3 Bagi Institusi
Hasil penelitian dapat dijadikan referensi yang dapat diteliti
lebih lanjut. Serta dapat dijadikan informasi dan dokumentasi
di kampus UIN Syarif Hidayatullah Jakarta.
1.6 Ruang Lingkup
Penelitian ini dilakukan untuk mengetahui gambaran
pelaksanaan standar pada pelayanan farmasi klinis di Rumah Sakit
X tahun 2017 yang akan diteliti oleh mahasiswa Kesehatan
Masyarakat Universitas Islam Negeri Syarif Hidayatullah Jakarta
pada bulan Juli 2016-Januari 2017. Penelitian ini dilakukan untuk
di ketahuinya pelaksanaan standar pelayanan farmasi klinik di RS
X. Penelitian ini bersifat kualitatif, yaitu penelitian deskriptif
dengan menggunakan desain studi kasus dan metode pendekatan
sistem. Penelitian ini merupakan penelitian yang akan
mengeskplorasi permasalahan mengenai gambaran pelaksanaan
standar pada pelayanan farmasi di rumah sakit. Sumber data yang
digunakan dalam penelitian ini adalah menggunakan data primer
12
BAB II
TINJAUAN PUSTAKA
2.1 Pelayanan Farmasi Klinik Rumah SakitFarmasi klinik merupakan bagian yang tidak terpisahkan dari sistem
pelayanan kefarmasian di rumah sakit yang berorientasi pada pelayanan pasien.
Farmasi klinik bertujuan mengidentifikasi, mencegah, dan menyelesaikan masalah
terkait obat. Tuntutan masyarakat terkait pelayanan kefarmasian di Rumah Sakit
mengharuskan adanya perluasan dari paradigma lama yang berorientasi kepada
produk (drug oriented) menjadi paradigma baru yang berorientasi pada pasien (patient oriented) dengan filosofi Pelayanan Kefarmasian (Pharmaceutical Care) (Prayitno, 2003).
Farmasi klinik merupakan perluasan peran profesi petugas farmasi yang
tidak hanya berorientasi kepada obat namun juga kepada pasien dan bertujuan
untuk meningkatkan kualitas terapi obat. Aktifitas farmasi klinik terpusat kepada
pasien, bekerjasama dan berkolaborasi antar profesi dengan dokter dan perawat
dalam tim pelayanan kesehatan (Hepler, 2004;Miller, 1981) dalam (Restriyani,
2016).
Berdasarkan PMK No.58 tahun 2014 tentang Standar Pelayanan Farmasi
Rumah Sakit, pelayanan farmasi klinik merupakan pelayanan langsung yang
13 keselamatan pasien (patient safety) sehingga kualitas hidup pasien (quality of life) terjamin. Pelayanan farmasi klinik yang dilakukan meliputi:
1. Pengkajian dan Pelayanan Resep;
2. Penelusuran Riwayat Penggunaan Obat;
3. Rekonsiliasi Obat;
4. Pelayanan Informasi Obat (PIO);
5. Konseling;
6. Visite;
7. Pemantauan Terapi Obat (PTO);
8. Monitoring Efek Samping Obat (MESO);
9. Evaluasi Penggunaan Obat (EPO);
10.Dispensing Sediaan Steril; Dan
11.Pemantauan Kadar Obat Dalam Darah (PKOD)
2.1.1 Pengkajian dan pelayanan Resep
Dalam PMK No. 58 tahun 2014, pelayanan resep dimulai dari penerimaan,
pemeriksaan ketersediaan, pengkajian resep, penyiapan sediaan farmasi, alat
kesehatan, dan bahan medis habis pakai termasuk peracikan obat, pemeriksaan,
penyerahan disertai pemberian informasi. Pada setiap tahap alur pelayanan resep
dilakukan upaya pencegahan terjadinya kesalahan pemberian obat (medication error).
Kegiatan ini untuk menganalisa adanya masalah terkait obat, bila
14 resep. Apoteker harus melakukan pengkajian resep sesuai persyaratan
administrasi, persyaratan farmasetik, dan persyaratan klinis baik untuk pasien
rawat inap maupun rawat jalan.
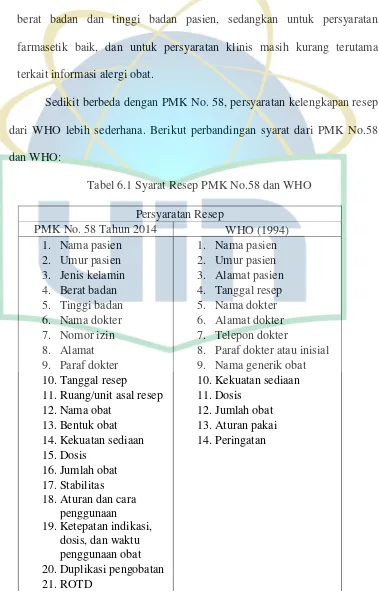
Persyaratan administrasi meliputi:
a. nama, umur, jenis kelamin, berat badan dan tinggi badan pasien;
b. nama, nomor ijin, alamat dan paraf dokter;
c. tanggal Resep; dan
d. ruangan/unit asal Resep.
Persyaratan farmasetik meliputi:
a. nama obat, bentuk dan kekuatan sediaan;
b. dosis dan jumlah obat;
c. stabilitas yaitu derajat degradasi suatu obat dipandangdari segi
kimia. Stabilitas obat dapat diketahui dari ada tidaknyapenurunan
kadar selama penyimpanan; dan
d. aturan dan cara penggunaan.
Persyaratan klinis meliputi:
a. ketepatan indikasi, dosis dan waktu penggunaan obat;
b. duplikasi pengobatan;
c. alergi dan Reaksi Obat Yang Tidak Dikehendaki (ROTD);
d. kontraindikasi; dan
15 Penulisan resep sendiri memiliki standar yang berbeda di setiap
negara. Namun, yang terpenting resep yang ditulis harus jelas. Beberapa
resep masih ditulis dalam bahasa latin dibeberapa negara, meski bahasa
lokal lebih banyak ditemukan. Setidaknya dalam resep memuat informasi
ini maka kemungkinan kecil terjadi kesalahan (WHO, 1994):
a. Nama dan alamat prescriber, dengan nomor telepon (jika mungkin)
Hal ini biasanya pra-dicetak pada formulir. Jika apoteker memiliki
pertanyaan tentang resep ia dapat dengan mudah menghubungi prescriber
tersebut.
b. Tanggal resep
Di banyak negara validitas resep tidak memiliki batas waktu, tetapi
di beberapa negara apoteker tidak memberikan obat resep lebih dari tiga
sampai enam bulan. Maka tanggal resep penting untuk mengetahui
vaiditas obat yang disediakan itu sendiri.
c. Nama dan kekuatan obat
R/ (tidak Rx) berasal dari Resep (Latin untuk 'mengambil'). Setelah
R/ harus ditulis nama obat dan kekuatan. Sangat dianjurkan untuk
menggunakan nama generik obat. Hal ini menandakan penulis resep tdak
cenderung pada salah satu merk obat yang bisa saja mahal bagi pasien.
Namun, jika ada alasan khusus untuk meresepkan merek khusus, nama
16 Kekuatan obat menunjukkan berapa miligram kandungan obat
dalam setiap tablet, supositoria, atau mililiter cairan. Singkatan yang
diterima secara internasional harus digunakan: g untuk gram, ml untuk
mililiter. Cobalah untuk menghindari desimal dan, jika perlu, menulis
kata-kata penuh untuk menghindari kesalahpahaman. Misalnya, menulis
Levotiroksin 50 mikrogram, bukan 0.050 miligram atau 50 ug. Dalam
resep untuk obat yang diawasi atau yang berpotensi disalahgunakan lebih
aman untuk menulis kekuatan dan jumlah total dalam kata-kata, untuk
mencegah terjadinya penyalahgunaan. Instruksi penggunaan harus jelas
dan dosis harian maksimum disebutkan. Gunakan tinta tak terhapuskan.
d. Bentuk sediaan dan jumlah total
Hanya menggunakan singkatan standar yang akan diketahui
apoteker.
e. Informasi untuk label paket
S singkatan Signa (Latin untuk 'menulis'). Semua informasi berikut
S atau kata 'Label' harus disalin oleh apoteker ke label paket. Termasuk
berapa banyak obat yang harus diambil, seberapa sering, dan setiap
instruksi dan peringatan tertentu. Semuanya harus diberikan dalam bahasa
awam. Jangan gunakan singkatan atau pernyataan seperti 'seperti
sebelumnya' atau 'seperti yang diarahkan'.
f. Inisial atau tanda tangan prescriber
17 2.1.2 Penelusuran Riwayat Penggunaan Obat
Dalam PMK No.58 Tahun 2014, penelusuran riwayat penggunaan obat
merupakan proses untuk mendapatkan informasi mengenai seluruh obat/sediaan
farmasi lain yang pernah dan sedang digunakan, riwayat pengobatan dapat
diperoleh dari wawancara atau data rekam medik/pencatatan penggunaan obat
pasien. Adapun tahapan penelusuran riwayat penggunaan obat sebagai berikut:
a. Membandingkan riwayat penggunaan obat dengan data rekam
medik/pencatatan penggunaan obat untuk mengetahui perbedaan
informasi penggunaan obat;
b. Melakukan verifikasi riwayat penggunaan obat yang diberikan oleh
tenaga kesehatan lain dan memberikan informasi tambahan jika
diperlukan;
c. Mendokumentasikan adanya alergi dan Reaksi Obat yang Tidak
Dikehendaki (ROTD);
d. Mengidentifikasi potensi terjadinya interaksi obat;
e. Melakukan penilaian terhadap kepatuhan pasien dalam menggunakan
obat;
f. Melakukan penilaian rasionalitas obat yang diresepkan;
g. Melakukan penilaian terhadap pemahaman pasien terhadap obat yang
digunakan;
h. Melakukan penilaian adanya bukti penyalahgunaan obat;
18 j. Memeriksa adanya kebutuhan pasien terhadap obat dan alat bantu
kepatuhan minum obat (concordance aids);
k. Mendokumentasikan obat yang digunakan pasien sendiri tanpa
sepengetahuan dokter; dan
l. Mengidentifikasi terapi lain, misalnya suplemen dan pengobatan
Informasi yang harus didapatkan menurut PMK No.58 Tahun 2014 dalam
penelusuran riwayat penggunaan obat di antaranya adalah nama obat (termasuk
obat non resep), dosis, bentuk sediaan, frekuensi penggunaan, indikasi dan lama
penggunaan obat; reaksi obat yang tidak dikehendaki termasuk riwayat alergi; dan
kepatuhan terhadap regimen penggunaan obat (jumlah obat yang tersisa).
Riwayat penggunaan obat adalah hal yang penting dalam mencegah
kesalahan peresepan serta pengurangan risiko untuk pasien. Di samping itu,
riwayat penggunaan obat yang akurat juga berguna untuk mendeteksi hubungan
terapi obat atau perubahan tanda-tanda klinis yang mungkin akibat dari
penggunaan obat. Riwayat penggunaan obat uang baik harus mencakup semua
obat yang sedang dan telah diresepkan pada pasien, reaksi obat sebelumnya
termasuk kemungkinan reaksi hipersensitif, dan obat-obat yang tak menggunakan
resep, termasuk pengobatan herbal atau alternatif, serta kepatuhan terhadap terapi
(FitzGerald, 2009).
Bagian penting dari riwayat penggunaan obat sering tidak lengkap dan
tidak akurat. Penelitian menunjukan hal ini merupakan salah satu kebiasaan yang
19 kesalahan ini dengan terlibat dalam memperoleh riwayat penggunaan obat setelah
adanya perpindahan pasien (FitzGerald, 2009).
Riwayat penggunaan obat yang hati-hati merupakan hal penting. Hal ini
dilakukan untuk menilai penyebab dari efek obat. Karena bisa berisi keterangan
alergi pasien sebelumnya (Ritter, et al, 2008).
2.1.3 Rekonsiliasi Obat
Rekonsiliasi obat merupakan suatu proses yang menjamin informasi
terkait penggunaan obat yang akurat dan komprehensif dikomunikasikan secara
konsisten setiap kali terjadi perpindahan pemberian layanan kesehatan seorang
pasien. Pengertian rekonsiliasi obat tersebut menyiratkan beberapa elemen
penting yang mendasari keberhasilan implementasi program tersebut, yaitu: 1)
proses rekonsiliasi obat merupakan proses formal; 2) proses rekonsiliasi obat
merupakan proses dengan pendekatan multisiplin; 3) penyedia layanan kesehatan
harus dapat bekerja sama dengan pasien dan keluarga pasien/penjaga pasien.
Proses perpindahan pemberian layanan kesehatan dapat terjadi pada setting
berikut: 1) saat pasien Masuk Rumah Sakit (MRS); 2) pasien mengalami
perpindahan antar bangsal atau unit layanan dalam suatu instansi rumah sakit
yang sama (misalnya dari bangsal rawat inap menuju intensive care unit); 3)
perpindahan dari suatu instansi rumah sakit menuju: rumah, layanan kesehatan
primer (antara lain: puskesmas, praktek pribadi dokter yang bekerja sama dengan
20 Dalam PMK No.58 Tahun 2014 rekonsiliasi obat merupakan proses
membandingkan instruksi pengobatan dengan obat yang telah didapat pasien.
Rekonsiliasi dilakukan untuk mencegah terjadinya kesalahan obat (medication error) seperti obat tidak diberikan, duplikasi, kesalahan dosis atau interaksi obat. Kesalahan obat (medication error) rentan terjadi pada pemindahan pasien dari satu rumah sakit ke rumah sakit lain, antar ruang perawatan, serta pada pasien
yang keluar dari rumah sakit ke layanan kesehatan primer dan sebaliknya.
Tujuan dilakukannya rekonsiliasi obat adalah:
a. Memastikan informasi yang akurat tentang obat yang digunakan
pasien;
b. Mengidentifikasi ketidaksesuaian akibat tidak terdokumentasinya
instruksi dokter; dan
c. Mengidentifikasi ketidaksesuaian akibat tidak terbacanya instruksi
dokter.
Sedangkan setelah itu diatur pula tahap proses rekonsiliasi obat yang
terdiri dari pengumpulan data, komparasi, melakukan konfirmasi kepada dokter
apabila terjadi kesalahan, dan komunikasi. Berikut penjelasan masing-masing
tahap:
a. Pengumpulan data
Mencatat data dan memverifikasi obat yang sedang dan akan
digunakan pasien, meliputi nama obat, dosis, frekuensi, rute, obat mulai
21 samping obat yang pernah terjadi. khusus untuk data alergi dan efek samping
obat, dicatat tanggal kejadian, obat yang menyebabkan terjadinya reaksi alergi
dan efek samping, efek yang terjadi, dan tingkat keparahan.
Data riwayat penggunaan obat didapatkan dari pasien, keluarga pasien,
daftar obat pasien, obat yang ada pada pasien, dan rekam medik/medication chart. Data obat yang dapat digunakan tidak lebih dari 3 (tiga) bulan sebelumnya. Semua obat yang digunakan oleh pasien baik Resep maupun obat
bebas termasuk herbal harus dilakukan proses rekonsiliasi.
b. Komparasi
Petugas kesehatan membandingkan data obat yang pernah, sedang dan
akan digunakan. Discrepancy atau ketidakcocokan adalah bilamana ditemukan ketidakcocokan/perbedaan diantara data-data tersebut.
Ketidakcocokan dapat pula terjadi bila ada obat yang hilang, berbeda,
ditambahkan atau diganti tanpa ada penjelasan yang didokumentasikan pada
rekam medik pasien. Ketidakcocokan ini dapat bersifat disengaja (intentional) oleh dokter pada saat penulisan Resep maupun tidak disengaja (unintentional) dimana dokter tidak tahu adanya perbedaan pada saat menuliskan Resep.
c. Melakukan konfirmasi kepada dokter jika menemukan
ketidaksesuaian dokumentasi.
Bila ada ketidaksesuaian, maka dokter harus dihubungi kurang dari 24
jam. Hal lain yang harus dilakukan oleh Apoteker adalah menentukan bahwa
22 mendokumentasikan alasan penghentian, penundaan, atau pengganti; dan
memberikan tanda tangan, tanggal, dan waktu dilakukannya rekonsilliasi
obat.
d. Komunikasi
Melakukan komunikasi dengan pasien dan/atau keluarga pasien atau
perawat mengenai perubahan terapi yang terjadi. Apoteker bertanggung
jawab terhadap informasi obat yang diberikan.
2.1.4 Pelayanan Informasi Obat (PIO)
Rata-rata, 50% pasien tak menggunakan obat yang diresepkan dengan benar,
meminumnya tidak teratur, atau tidak sama sekali. Alasan yang paling umum
adalah karena gejala telah berhenti, efek samping yang terjadi, obat tidak
dianggap efektif, atau jadwal dosis rumit bagi pasien, terutama orang tua. Tidak
patuhnya pasien terhadap pengobatan mungkin tidak memiliki konsekuensi serius
bagi sebagian obat, namun pada sebagin lainnya, obat menjadi tidak efektif atau
beracun jika digunakan tidak teratur (WHO, 1994).
Kepatuhan pasien terhadap pengobatan dapat ditingkatkan dengan tiga cara
yaitu, pemilihan terapi obat yang baik. menciptakan hubungan dokter-pasien yang
baik, atau meluangkan waktu untuk memberikan informasi yang diperlukan,
seperti petunjuk dan peringatan. Terapi obat yang baik terdiri dari sedikitnya obat
yang diresepkan, dengan tindakan cepat, sedikit efek samping sesedikit mungkin,
dalam bentuk sediaan yang tepat, jadwal dosis sederhana (satu atau dua kali
23 Pelayanan Informasi Obat (PIO) adalah salah satu untuk mengurangi
ketidapatuhan tersebut. Pasien membutuhkan informasi, petunjuk dan peringatan
agar mereka memiliki pengetahuan untuk menerima dan mengikuti pengobatan
serta mendapat keterampilan yang diperlukan untuk menggunkaa obat dengan
tepat. Dalam beberapa studi, kurang dari 60% pasien telah memahami bagaimana
menggunakan obat yang mereka terima. Informasi harus diberikan yang jelas,
menggunakan bahasa umum dan meminta pasien untuk mengulang kata-kata yang
diucapkan petugas oleh dirinya sendiri terkait beberapa informasi inti, untuk
memastikan bahwa infromasi terlah dipahami (WHO, 1994).
Dalam memberikan infromasi terkait obat apoteker harus memberikan
informasi obat untuk pasien yang akurat dan komprehensif . Infromasi terrapi obat
juga diinformasikan untuk profesional kesehatan, pasien, dan perawat pasien yang
sesuai. Tanggapan terhadap permintaan informasi obat umum dan pasien-spesifik
harus disediakan secara akurat dan tepat waktu oleh apoteker, dan harus ada
penilaian untuk memastikan kualitas tanggapan yang diberikan (ASHP, 2013).
Apoteker juga harus menginformasikan pada staf dan penyedia layanan
kesehatan rumah sakit tentang penggunaan obat secara berkelanjutan melalui
publikasi yang tepat, presentasi, dan program terterntu. Apoteker harus
memastikan penyebaran informasi produk obat secara tepat waktu (misalnya,
ingat pemberitahuan, perubahan pelabelan, dan perubahan ketersediaan produk).
Infromasi pun dapat diberikan dengan komunikasi elektronik (misalnya, situs
web, newsletter email, intranet posting), cara ini lebih efektif dan lebih mudah
24 Menurut PMK No. 58 Tahun 2014 PIO merupakan kegiatan penyediaan dan
pemberian informasi, rekomendasi obat yang independen, akurat, tidak bias,
terkini dan komprehensif yang dilakukan oleh Apoteker kepada dokter, apoteker,
perawat, profesi kesehatan lainnya serta pasien dan pihak lain di luar Rumah
Sakit. PIO bertujuan untuk:
a. Menyediakan informasi mengenai obat kepada pasien dan tenaga kesehatan
di lingkungan rumah sakit dan pihak lain di luar rumah sakit;
b. Menyediakan informasi untuk membuat kebijakan yang berhubungan
dengan obat/sediaan farmasi, alat kesehatan, dan bahan medis habis pakai,
terutama bagi tim farmasi dan terapi;
c. Menunjang penggunaan obat yang rasional.
Kegiatan PIO berupa penyediaan dan pemberian informasi obat yang
bersifat aktif atau pasif. Pelayanan bersifat aktif apabila apoteker pelayanan
informasi obat memberikan informasi obat dengan tidak menunggu pertanyaan
melainkan secara aktif memberikan informasi obat, misalnya penerbitan buletin,
brosur, leaflet, seminar dan sebagainya. Pelayanan bersifat pasif apabila apoteker
pelayanan informasi obat mernberikan informasi obat sebagai jawaban atas
pertanyaan yang diterima (Dirjen Pelayanan Farmasi dan Alat Kesehatan, 2006).
Sedangkan dalam PMK No.58 Tahun 2014 kegiatan tersebut, meliputi :
a. Menjawab pertanyaan;
25 c. Menyediakan informasi bagi tim farmasi dan terapi sehubungan dengan
penyusunan formularium rumah sakit;
d. Bersama dengan tim Penyuluhan Kesehatan Rumah Sakit (PKRS)
melakukan kegiatan penyuluhan bagi pasien rawat jalan dan rawat inap;
e. Melakukan pendidikan berkelanjutan bagi tenaga kefarmasian dan tenaga
kesehatan lainnya; dan
f. Melakukan penelitian.
2.1.5 Konseling
Konseling berasal dari kata counsel yang artinya memberikan saran,
melakukan diskusi dan pertukaran pendapat. Konseling adalah suatu kegiatan
bertemu dan berdiskusinya seseorang yang membutuhkan (klien) dan
seseorang yang memberikan (konselor) dukungan dan dorongan sedemikian
rupa sehingga klien memperoleh keyakinan akan kemampuannya dalam
pemecahan masalah. Konseling pasien merupakan bagian tidak terpisahkan
dan elemen kunci dari pelayanan kefarmasian, karena Apoteker sekarang ini
tidak hanya melakukan kegiatan compounding dan dispensing saja, tetapi juga
harus berinteraksi dengan pasien dan tenaga kesehatan lainnya dimana
dijelaskan dalam konsep Pharmaceutical Care. Dapat disimpulkan bahwa pelayanan konseling pasien adalah suatu pelayanan farmasi yang mempunyai
tanggung jawab etikal serta medikasi legal untuk memberikan informasi dan
edukasi mengenai hal-hal yang berkaitan dengan obat (Dirjen Bina
26 Apoteker harus berpartisipasi dalam konseling pasien. Apoteker harus
membantu untuk memastikan bahwa semua pasien diberikan informasi yang
memadai tentang obat yang mereka terima untuk membantu pasien
berpartisipasi dalam keputusan perawatan kesehatan mereka sendiri dan
mendorong kepatuhan terhadap pengobatan. Kegiatan konseling pasien harus
dikoordinasikan dengan keperawatan, medis, dan staf klinis lainnya yang
diperlukan. Materi terkait obat yang dikembangkan oleh layanan lain dan
departemen serta sumber komersial harus ditinjau oleh staf farmasi (ASHP,
2013).
Konseling obat dalam PMK No.58 Tahun 2014 adalah suatu aktivitas
pemberian nasihat atau saran terkait terapi obat dari apoteker (konselor)
kepada pasien dan/atau keluarganya. Konseling untuk pasien rawat jalan
maupun rawat inap di semua fasilitas kesehatan dapat dilakukan atas inisitatif
apoteker, rujukan dokter, keinginan pasien atau keluarganya. Pemberian
konseling yang efektif memerlukan kepercayaan pasien dan/atau keluarga
terhadap apoteker.
Pemberian konseling obat bertujuan untuk mengoptimalkan hasil
terapi, meminimalkan risiko reaksi obat yang tidak dikehendaki (ROTD), dan
meningkatkan cost-effectiveness yang pada akhirnya meningkatkan keamanan penggunaan obat bagi pasien (patient safety).
Secara khusus konseling obat ditujukan untuk:
27 b. Menunjukkan perhatian serta kepedulian terhadap pasien;
c. Membantu pasien untuk mengatur dan terbiasa dengan obat;
d. Membantu pasien untuk mengatur dan menyesuaikan penggunaan
obat dengan penyakitnya;
e. Meningkatkan kepatuhan pasien dalam menjalani pengobatan;
f. Mencegah atau meminimalkan masalah terkait obat;
g. Meningkatkan kemampuan pasien memecahkan masalahnya dalam
hal terapi;
h. Mengerti permasalahan dalam pengambilan keputusan; dan
i. Membimbing dan mendidik pasien dalam penggunaan obat sehingga
dapat mencapai tujuan pengobatan dan meningkatkan mutu
pengobatan pasien.
Dalam PMK No.58 Tahun 2014 pun diatur mengenai kriteria pasien
yang harus diberikan konseling, di antaranya adalah pasien kondisi khusus
(pediatri, geriatri, gangguan fungsi ginjal, ibu hamil dan menyusui), pasien
dengan terapi jangka panjang/penyakit kronis (TB, DM, epilepsi, dan
lain-lain), pasien yang menggunakan obat-obatan dengan instruksi khusus
(penggunaan kortiksteroid dengan tappering down/off), pasien yang menggunakan obat dengan indeks terapi sempit (digoksin, phenytoin), pasien yang menggunakan banyak obat (polifarmasi).
28 2.1.6 Visite
Visite dalam PMK No. 58 Tahun 2014 merupakan kegiatan kunjungan ke pasien rawat inap yang dilakukan apoteker secara mandiri atau bersama tim
tenaga kesehatan untuk mengamati kondisi klinis pasien secara langsung, dan
mengkaji masalah terkait obat, memantau terapi obat dan ROTD, meningkatkan
terapi obat yang rasional, dan menyajikan informasi obat kepada dokter, pasien
serta profesional kesehatan lainnya.
Visite juga dapat dilakukan pada pasien yang sudah keluar rumah sakit baik atas permintaan pasien maupun sesuai dengan program rumah sakit yang
biasa disebut dengan Pelayanan Kefarmasian di Rumah (Home Pharmacy Care). Sebelum melakukan kegiatan visite apoteker harus mempersiapkan diri dengan mengumpulkan informasi mengenai kondisi pasien dan memeriksa terapi obat
dari rekam medik atau sumber lain.
Kegiatan visite dapat dilakukan oleh apoteker secara mandiri atau
kolaborasi dengan tenaga kesehatan lain sesuai dengan situasi dan kondisi.
Keduanya memiliki kelebihan dan kekurangan masing-masing (lihat tabel) yang
perlu diperhatikan dalam melakukan kegiatan visite dan menetapkan rekomendasi
(Dirjen Bina Farmasi dan Alat Kesehatan, 2011).
Dalam pelaksanaan visite kolaborasi banyak kendala yang dialami
petugas. Beberapa studi menggambarkan sikap dokter terhadap peran farmasi
klinik khususnya pendampingan apoteker. Di Sudan, dokter menjadi tidak
29 pasien meskipun jenis pengobatan tersebut untuk penyakit minor. Sedangkan, di
Jordan terdapat 63% dokter mengharapkan apoteker untuk mengajari pasien
mereka mengenai keamanan dan ketepatan penggunaan obat. Di samping itu,
sebagian dokter menyetujui bahwa apoteker selalu dapat diandalkan sebagai
sumber informasi obat (Abu-Garbieh, et al., 2010).
a. Visite Mandiri
Pada kegiatan visite mandiri, apoteker harus memperkenalkan diri kepada
pasien dan keluarganya agar timbul kepercayaan mereka terhadap profesi apoteker
sehingga mereka dapat bersikap terbuka dan kooperatif. Apoteker berkomunikasi
efektif secara aktif untuk menggali permasalahan pasien terkait penggunaan obat
(lihat informasi penggunaan obat di atas). Respon dapat berupa keluhan yang
disampaikan oleh pasien, misalnya: rasa nyeri menetap/bertambah, sulit buang air
besar; atau adanya keluhan baru, misalnya: gatal-gatal, mual, pusing. Apoteker
harus melakukan kajian untuk memastikan apakah keluhan tersebut terkait dengan
penggunaan obat yang telah diberitahukan sebelumnya, misalnya urin berwarna
merah karena penggunaan rifampisin; mual karena penggunaan siprofloksasin
atau metformin (Dirjen Bina Farmasi dan Alat Kesehatan, 2011).
Setelah bertemu dengan pasien berdasarkan informasi penggunaan yang
diperoleh, apoteker dapat (i) menetapkan status masalah (aktual atau potensial),
dan (ii) mengidentifikasi adanya masalah baru. Pada visite mandiri, rekomendasi
lebih ditujukan kepada pasien dengan tujuan untuk meningkatkan kepatuhan
30 diperhatikan selama menggunakan obat. Rekomendasi kepada pasien yang
dilakukan oleh apoteker dapat berupa konseling, edukasi, dan pendampingan cara
penggunaan obat. (Dirjen Bina Farmasi dan Alat Kesehatan, 2011)
Setelah pelaksanaan visite mandiri, apoteker dapat menyampaikan
rekomendasi kepada perawat tentang jadwal dan cara pemberian obat, misalnya:
obat diberikan pada waktu yang telah ditentukan (interval waktu pemberian yang
sama), pemberian obat sebelum/sesudah makan, selang waktu pemberian obat
untuk mencegah terjadinya interaksi, kecepatan infus, jenis pelarut yang
digunakan, stabilitas dan ketercampuran obat suntik. Rekomendasi kepada
perawat yang dilakukan oleh apoteker dapat berupa konseling, edukasi, dan
pendampingan cara penyiapan obat. Rekomendasi yang diberikan harus
berdasarkan pada bukti terbaik, terpercaya dan terkini agar diperoleh hasil terapi
yang optimal. Rekomendasi kepada apoteker lain dapat dilakukan dalam proses
penyiapan obat, misalnya: kalkulasi dan penyesuaian dosis, pengaturan jalur dan
laju infus. Rekomendasi kepada dokter yang merawat yang dilakukan oleh
apoteker dapat berupa diskusi pembahasan masalah dan kesepakatan keputusan
terapi. Apoteker juga harus memantau pelaksanaan rekomendasi kepada pasien,
perawat, atau dokter. Jika rekomendasi belum dilaksanakan maka apoteker harus
menelusuri penyebab tidak dilaksanakannya rekomendasi dan mengupayakan
31 b. Visite Kolaborasi
Pada kegiatan visite bersama dengan tenaga kesehatan lain, perkenalan
anggota tim kepada pasien dan keluarganya dilakukan oleh ketua tim visite. Pada
saat mengunjungi pasien, dokter yang merawat akan memaparkan perkembangan
kondisi klinis pasien berdasarkan pemeriksaan fisik, pemeriksaan penunjang, dan
wawancara dengan pasien; hal ini dapat dimanfaatkan apoteker untuk
memperbarui data pasien yang telah diperoleh sebelumnya atau mengkaji ulang
permasalahan baru yang timbul karena perubahan terapi. Apoteker harus
berpartisipasi aktif dalam menggali latar belakang permasalahan terkait
penggunaan obat (Dirjen Bina Farmasi dan Alat Kesehatan, 2011)
Sebelum memberikan rekomendasi, apoteker berdiskusi dengan anggota
tim secara aktif untuk saling mengklarifikasi, mengkonfirmasi, dan melengkapi
informasi penggunaan obat, Pada visite tim, rekomendasi lebih ditujukan kepada
dokter yang merawat dengan tujuan untuk meningkatkan hasil terapi, khususnya
dalam pemilihan terapi obat, misalnya pemilihan jenis dan rejimen antibiotika
untuk terapi demam tifoid, waktu penggantian antibiotika injeksi menjadi
antibiotika oral, lama penggunaan antibiotika sesuai pedoman terapi yang berlaku.
Rekomendasi yang diberikan harus berdasarkan informasi dari pasien,
pengalaman klinis (kepakaran) dokter dan bukti terbaik yang dapat diperoleh.
Rekomendasi tersebut merupakan kesepakatan penggunaan obat yang terbaik agar
diperoleh hasil terapi yang optimal. Pemberian rekomendasi kepada dokter yang
32 sensitif (dapat menimbulkan kesalahpahaman) diberikan secara pribadi (tidak di
depan pasien/perawat (Dirjen Bina Farmasi dan Alat Kesehatan, 2011).
Setelah rekomendasi disetujui dokter yang merawat untuk
diimplementasikan, apoteker harus memantau pelaksanaan rekomendasi
perubahan terapi pada rekam medik dan catatan pemberian obat. Jika rekomendasi
belum dilaksanakan maka apoteker harus menelusuri penyebabnya dan
mengupayakan penyelesaian masalah (Dirjen Bina Farmasi dan Alat Kesehatan,
2011).
2.1.7 Pemantauan Terapi Obat (PTO)
Pemantauan Terapi Obat (PTO) dalam PMK No.58 Tahun 2014
merupakan suatu proses yang mencakup kegiatan untuk memastikan terapi obat
yang aman, efektif dan rasional bagi pasien. Tujuan PTO adalah meningkatkan
efektivitas terapi dan meminimalkan risiko ROTD. Pasien yang mendapatkan
terapi obat mempunyai risiko mengalami masalah terkait obat. Kompleksitas
penyakit dan penggunaan obat, serta respons pasien yang sangat individual
meningkatkan munculnya masalah terkait obat. Hal tersebut menyebabkan
perlunya dilakukan PTO dalam praktek profesi untuk mengoptimalkan efek terapi
dan meminimalkan efek yang tidak dikehendaki.
Hasil meta-analisis yang dilakukan di Amerika Serikat pada pasien rawat
inap didapatkan hasil angka kejadian ROTD yang serius sebanyak 6,7% dan
ROTD yang fatal sebanyak 0,32%. Sementara penelitian yang dilakukan di rumah
33 lain: pemberian obat yang kontraindikasi dengan kondisi pasien (21,3%), cara
pemberian yang tidak tepat (20,6%), pemberian dosis yang sub terapeutik
(19,2%), dan interaksi obat (12,6%).1 Data dari penelitian yang dilakukan di satu
rumah sakit di Indonesia menunjukkan 78,2% pasien geriatri selama menjalani
rawat inap mengalami masalah terkait obat. Beberapa masalah yang ditemukan
dalam praktek apoteker komunitas di Amerika Serikat, antara lain: efek samping
obat, interaksi obat, penggunaan obat yang tidak tepat.3 Sementara di Indonesia,
data yang dipublikasikan tentang praktek apoteker di komunitas masih terbatas
(Dirjen Bina Farmasi dan Alat Kesehatan, 2009).
Keberadaan apoteker memiliki peran yang penting dalam mencegah
munculnya masalah terkait obat. Apoteker sebagai bagian dari tim pelayanan
kesehatan memiliki peran penting dalam PTO. Pengetahuan penunjangdalam
melakukan PTO adalah patofisiologi penyakit; farmakoterapi; serta interpretasi
hasil pemeriksaan fisik, laboratorium dan diagnostik. Selain itu, diperlukan
keterampilan berkomunikasi, kemampuan membina hubungan interpersonal, dan
menganalisis masalah. Proses PTO merupakan proses yang komprehensif mulai
dari seleksi pasien, pengumpulan data pasien, identifikasi masalah terkait obat,
rekomendasi terapi, rencana pemantauan sampai dengan tindak lanjut. Proses
tersebut harus dilakukan secara berkesinambungan sampai tujuan terapi tercapai
(Dirjen Bina Farmasi dan Alat Kesehatan, 2009).
34 a. Pengkajian pemilihan obat, dosis, cara pemberian obat, respons terapi,
Reaksi Obat yang Tidak Dikehendaki (ROTD);
b. Pemberian rekomendasi penyelesaian masalah terkait obat; dan
c. Pemantauan efektivitas dan efek samping terapi obat.
2.1.8 Monitoring Efek Samping Obat (MESO)
Monitoring Efek Samping Obat (MESO) merupakan kegiatan pemantauan
setiap respon terhadap obat yang tidak dikehendaki, yang terjadi pada dosis lazim
yang digunakan pada manusia untuk tujuan profilaksis, diagnosa dan terapi. Efek
Samping obat adalah reaksi obat yang tidak dikehendaki yang terkait dengan kerja
farmakologi.
Monitoring efek samping obat yang benar adalah dicatat pada lembar
MESO yang kemudian akan ditandatangani oleh dokter, kemudian akan
dikirimkan secara ke pusat MESO Indonesia, yaitu Badan Pengawas Obat dan
Makanan (BPOM) di Jakarta (Purwantiastuti, 2015).
Pengawalan dan pemantauan aspek keamanan obat pascapemasaran
dilakukan untuk mengetahui efektifitas (efectiveness) dan keamanan penggunaan obat pada kondisi kehidupan nyata atau praktik klinik yang sebenarnya. Banyak
bukti menunjukkan bahwa sebenarnya Efek Samping Obat (ESO) dapat dicegah,
dengan pengetahuan yang bertambah, yang diperoleh dari kegiatan pemantauan
aspek keamanan obat pasca pemasaran (atau yang sekarang lebih dikenal dengan
35 penting dalam sistem regulasi obat, praktik klinik dan kesehatan masyarakat
secara umum.
2.1.9 Evaluasi Penggunaan Obat (EPO)
Evaluasi Penggunaan Obat (EPO) dalam PMK No. 58 Tahun 2014 merupakan
program evaluasi penggunaan Obat yang terstruktur dan berkesinambungan secara
kualitatif dan kuantitatif.
Tujuan EPO yaitu:
j. Mendapatkan gambaran keadaan saat ini atas pola penggunaan obat;
k. Membandingkan pola penggunaan obat pada periode waktu tertentu;
l. Memberikan masukan untuk perbaikan penggunaan obat; dan
h. Menilai pengaruh intervensi atas pola penggunaan obat.
2.1.10 Dispensing Sediaan Steril
Pencampuran sediaan steril harus dilakukan secara terpusat di instalasi
farmasi rumah sakit untuk menghindari infeksi nosokomial dan terjadinya
kesalahan pemberian obat. Pencampuran sediaan steril merupakan rangkaian
perubahan bentuk obat dari kondisi semula menjadi produk baru dengan proses
pelarutan atau penambahan bahan lain yang dilakukan secara aseptis oleh
apoteker di sarana pelayanan kesehatan (ASHP, 1985) dalam (Dirjen Bina
Farmasi dan Alat Kesehatan, 2009).
Aseptis berarti bebas mikroorganisme. Teknik aseptis didefinisikan
36 dapat mengurangi risiko paparan terhadap petugas. Kontaminan kemungkinan
terbawa ke dalam daerah aseptis dari alat kesehatan, sediaan obat, atau petugas
jadi penting untuk mengontrol faktor-faktor ini selama proses pengerjaan produk
aseptis.. Pencampuran sediaan steril harus memperhatikan perlindungan produk
dari kontaminasi mikroorganisme; sedangkan untuk penanganan sediaan
sitostatika selain kontaminasi juga memperhatikan perlindungan terhadap petugas,
produk dan lingkungan (Dirjen Bina Farmasi dan Alat Kesehatan, 2009).
Sedangkan menurut PMK No. 58 Tahun 2014 dispensing sediaan steril
harus dilakukan di Instalasi Farmasi Rumah Sakit dengan teknik aseptik untuk
menjamin sterilitas dan stabilitas produk dan melindungi petugas dari paparan zat
berbahaya serta menghindari terjadinya kesalahan pemberian obat.
Dispensing sediaan steril dalam PMK No.58 Tahun 2014 bertujuan:
a. Menjamin agar pasien menerima obat sesuai dengan dosis yang
dibutuhkan;
b. Menjamin sterilitas dan stabilitas produk;
c. Melindungi petugas dari paparan zat berbahaya; dan
d. Menghindari terjadinya kesalahan pemberian obat.
2.1.11 Pemantauan Kadar Obat dalam Darah (PKOD)
Pemantauan Kadar Obat dalam Darah (PKOD) merupakan interpretasi hasil
pemeriksaan kadar Obat tertentu atas permintaan dari dokter yang merawat karena
indeks terapi yang sempit atau atas usulan dari Apoteker kepada dokter. Kegiatan
37 a. Melakukan penilaian kebutuhan pasien yang membutuhkan PKOD
b. Mendiskusikan kepada dokter untuk persetujuan melakukan PKOD
c. Menganalisis hasil pemeriksaan kadar
2.2 Medication Error
Kesalahan obat (medication error) adalah setiap kejadian yang sebenarnya dapat dicegah yang dapat menyebabkan atau membawa kepada
penggunaan obat yang tidak layak atau membahayakan pasien, ketika obat
dalam kontrol petugas kesehatan, pasien, atau konsumen (NCCMERP)
(Cahyono, 2008).
Kejadian kesalahan obat (medication error) merupakan salah satu ukuran pencapaian keselamatan pasien. Medicaton error dapat terjadi pada tahap peresepan (precribing), penyiapan (dispensing), dan pemberian obat (drug administrastion) . Kesalahan pada salah satu tahap dapat menimbulkan kesalahan pada tahap selanjutnya. Kejadian kesalahan obat
(medication error) terkait dengan praktisi, produk obat, prosedur, lingkungan atau sistem yang melibatkan peresepan (prescibing) ,
penyiapan (dispensing), dan administrasi (administration) (Tajuddin, et al. 2012)
Berdasarkan keputusan Menteri Kesehatan
No.1027/MENKES/SK/IX/2004 tentang standar pelayanan kefarmasian di
38 kesehatan yang sebenarnya dapat dicegah. Kesalahan pengobatan biasa
terjadi di rumah sakit dan kesalahan dapat terjadi pada setiap tahap dari
peresepan (dokter) melalui dispensing (apoteker atau staf dispensing)
untuk administrasi (keperawatan atau pasien sendiri) (Depkes, 2006).
Leape, et. Al (1995) mengidentifikasi penyebab kesalahan antara
lain 1) Kurangnya diseminasi pengetahuan, terutama para dokter yang
merupakan 22 % penyebab kesalahan, 2) Tidak cukupnya informasi, 14%
dari kesalahan mengenai pasien seperti halnya data uji laboratorium, 3)
Sebanyak 10% kesalahan dosis yang kemungkinan disebabkan oleh tidak
diikutinya SOP pengobatan, 4) 9% Lupa, 5) 9% kesalahan dalam
membaca resep seperti tulisan tidak terbaca, interprestasi perintah dalam
resep, dan singkatan dalam resep, 6) Salah mengerti perintah lisan, 7)
Pelabelan dan kemasan, 8) Stok dan penyimpanan obat yang tidak baik,
9) Masalah dengan standard an distribusi, 10) Assesment alat penyampai
obat yang tidak baik saat membeli dan penggunaan, 11) Stress di
lingkungan kerja, dan 12) Ketidaktahuan pasien.
Ada pun menurut Kepmenkes tahun 2004 tentang standa
pelayanan kefarmasian di apotek faktor-faktor lain yang berkontribusi
pada kesalahan obat (medication error) antara lain:
1. Komunikasi atau kegagalan berkomunikasi
Hal ini merupakan suber utama terjadinya kesalahan. Institusi pelayanan