KORELASI KUALITAS TIDUR DENGAN NYERI
KEPALA PRIMER PADA SISWA-SISWI SEKOLAH
MENENGAH ATAS NEGERI 1 AMLAPURA
KABUPATEN KARANGASEM
AGUS ANTARAPROGRAM PASCASARJANA
UNIVERSITAS UDAYANA
DENPASAR
2015
i
KORELASI KUALITAS TIDUR DENGAN NYERI
KEPALA PRIMER PADA SISWA-SISWI SEKOLAH
MENENGAH ATAS NEGERI 1 AMLAPURA
KABUPATEN KARANGASEM
AGUS ANTARA NIM : 1014068103
PROGRAM MAGISTER
PROGRAM STUDI ILMU BIOMEDIK
PROGRAM PASCASARJANA
UNIVERSITAS UDAYANA
DENPASAR
ii
MENENGAH ATAS NEGERI 1 AMLAPURA
KABUPATEN KARANGASEM
Tesis untuk Memperoleh Gelar Magister
pada Program Magister, Program Studi Ilmu Biomedik Program Pascasarjana Universitas Udayana
AGUS ANTARA NIM : 1014068103
PROGRAM MAGISTER
PROGRAM STUDI ILMU BIOMEDIK
PROGRAM PASCASARJANA
UNIVERSITAS UDAYANA
DENPASAR
iii
TESIS INI TELAH DISETUJUI TANGGAL 3 MARET 2015
Pembimbing I,
dr. I Made Oka Adnyana, Sp. S (K) NIP 195610101983121001
Pembimbing II,
Dr. dr. D. P. G. Purwa Samatra, Sp. S (K) NIP 195503211983031004
Mengetahui
Ketua Program Magister Ilmu Biomedik Program Pascasarjana
Universitas Udayana,
Prof. Dr. dr. Wimpie Pangkahila, Sp. And, FAACS NIP 194612131971071001
Direktur
Program Pascasarjana Universitas Udayana,
Prof. Dr. dr. A. A. Raka Sudewi, Sp. S (K) NIP 195902151985102001
iv
Panitia Penguji Tesis Berdasarkan SK Rektor
Universitas Udayana, No.: 402/UN 14.4/HK/2015, Tanggal 3 Februari 2015
Ketua : dr. I Made Oka Adnyana, Sp. S (K)
Anggota : 1. Dr. dr. D. P.G. Purwa Samatra, Sp. S (K) 2. Prof. Dr. dr. A. A. Raka Sudewi, Sp. S (K) 3. Dr. dr. A. A. A. Putri Laksmidewi, Sp. S (K) 4. dr. I Putu Eka Widyadharma, M. Sc, Sp. S (K)
vi
Puji syukur penulis panjatkan ke hadapan Ida Sang Hyang Widhi Wasa/Tuhan Yang Maha Esa, karena hanya atas berkat dan karunia-Nya sehingga penulis dapat menyelesaikan karya akhir ini.
Pada kesempatan ini penulis ingin mengucapkan terima kasih kepada semua pihak yang telah berperan besar sehingga penulis dapat menyelesaikan Program Pendidikan Dokter Spesialis (PPDS) I Neurologi dan Program Magister Program Studi Ilmu Biomedik Program Pasca Sarjana Universitas Udayana.
Terima kasih yang tak terhingga penulis ucapkan kepada pembimbing karya akhir ini, dr. I Made Oka Adnyana, Sp. S (K) dan Dr. dr. D. P. G. Purwa Samatra, Sp. S (K) atas segala bimbingan, masukan dan sarannya khususnya terkait penyusunan karya akhir ini. Kepada dr. I Putu Eka Widyadharma, M. Sc, Sp. S (K) penulis mengucapkan terima kasih atas bantuan dan bimbingannya khususnya yang berkenaan dengan statistik.
Terima kasih penulis ucapkan kepada Rektor Universitas Udayana Prof. Dr. dr.
Ketut Suastika, Sp. PD-KEMD dan Dekan Fakultas Kedokteran Universitas Udayana
Prof. Dr. dr. Putu Astawa, M. Kes, Sp. OT (K) atas izin dan fasilitas yang diberikan
kepada penulis untuk mengikuti Pendidikan Dokter Spesialis I Ilmu Penyakit Saraf FK
UNUD/RSUP Sanglah.
Ucapan terima kasih juga penulis sampaikan kepada Prof. Dr. dr. A. A. Raka Sudewi, Sp. S (K), selaku Direktur Program Pascasarjana Universitas Udayana dan kepada Prof. Dr. dr. Wimpie Pangkahila, Sp. And, FAACS selaku Ketua Program
vii
Neurologi FK UNUD/RSUP Sanglah dan Program Magister Program Studi Ilmu Biomedik Program Pascasarjana Universitas Udayana FK UNUD/RSUP Sanglah.
Penulis juga menyampaikan terima kasih kepada Direktur Utama RSUP Sanglah
Denpasar dr. Anak Ayu Sri Saraswati, MARS dan mantan Direktur Utama RSUP
Sanglah Denpasar, dr.Wayan Sutarga, MPHM atas izin, tempat dan fasilitas yang
sudah diberikan. Terima kasih sebesar-besarnya penulis sampaikan kepada Ketua TKP
PPDS I FK UNUD/ RSUP Sanglah, dr. Nyoman Semadi, Sp. BTKV dan mantan
Ketua TKP PPDS I FK UNUD/RSUP Sanglah, dr. I Wayan Kondra, Sp. S (K) atas
kesempatan mengikuti pendidikan ini.
Penulis juga mengucapkan terima kasih yang sebesar-besarnya kepada para
penguji, dr. I Made Oka Adnyana, Sp. S (K), Dr. dr. D. P. G. Purwa Samatra, Sp. S
(K), Prof. Dr. dr. A. A. Raka Sudewi, Sp. S (K), dr. I. G. N. Purna Putra, Sp. S (K),
Dr. dr. A. A. A. Putri Laksmidewi, Sp. S (K) dan dr. I Putu Eka Widyadharma, M. Sc,
Sp. S(K) atas bimbingan, saran dan koreksi dari tahap praproposal, ujian proposal,
seminar hasil penelitian, ujian hasil penelitian dan ujian akhir tesis.
Terima kasih penulis ucapkan kepada Dr. dr. D. P. G. Purwa Samatra, Sp. S (K) selaku Kepala Bagian/SMF Neurologi FK UNUD/RSUP Sanglah pada periode 2006-2014 dan dr. A. A. B. N. Nuartha Sp. S (K) selaku Kepala Bagian/SMF Neurologi FK UNUD/RSUP Sanglah periode 2014-2019, yang telah memberikan kesempatan untuk mengikuti dan menyelesaikan pendidikan ini. Kepada dr. I Made Oka Adnyana, Sp. S
viii
Neurologi dan Dr. dr. A. A. A. Putri Laksmidewi, Sp. S (K) selaku Plt. Ketua Program Studi Pendidikan Dokter Spesialis I Neurologi Fakultas Kedokteran Universitas Udayana, atas kesempatan, fasilitas yang diberikan serta dorongan yang tiada henti kepada penulis untuk mengikuti dan segera menyelesaikan pendidikan ini. Kepada dr. Desak Ketut Indrasari Utami, Sp. S sebagai pembimbing akademik, penulis ucapkan terima kasih yang tak terhingga atas segala bimbingan, didikan, nasehat, motivasi dan petunjuk yang diberikan selama proses pendidikan.
Kepada seluruh supervisor sekaligus guru penulis di Bagian/SMF Neurologi FK UNUD/RSUP Sanglah, dr. I Wayan Kondra, Sp. S (K), dr. A. A. B. N. Nuartha, Sp. S (K), Dr. dr. D. P. G. Purwa Samatra, Sp. S (K), dr. I. G. N. Budiarsa, Sp. S, dr. I Made Oka Adnyana, Sp. S (K), Prof. Dr. dr. A. A. Raka Sudewi, Sp. S (K), Dr. dr. Thomas Eko Purwata, Sp. S (K), dr. I. G. N. Purna Putra, Sp. S (K), Dr. dr. A. A. A. Putri Laksmidewi, Sp. S (K), Dr. dr. Anna Marita G. Sinardja, Sp. S (K), dr. A. A. A. Meidiary, Sp. S, dr. I Komang Arimbawa, Sp. S, dr. I. B. Kusuma Putra, Sp. S, dr. Desak Ketut Indrasari Utami, Sp. S, dr. I Putu Eka Widyadharma, M. Sc, Sp. S (K), dr. Kumara Tini, Sp. S, FINS, dr. Ketut Widyastuti, Sp. S, dr. Ni Made Susilawathi, Sp. S, dr. I. A. Sri Indrayani, Sp. S, dr. Ni Putu Witari, Sp. S, dr. I. A. Sri Wijayanti, M. Biomed, Sp. S dan dr. Sri Yenni Trisnawati, M. Biomed, Sp. S penulis ucapkan terima kasih tak berhingga atas segala bimbingan dan saran selama penulis mengikuti pendidikan.
ix
S, dr. Desie Yuliani, Sp. S dan dr. I Gusti Martin Widanta, M. Biomed, Sp. S yang
selalu memberi bimbingan dan dorongan semangat kepada penulis untuk
menyelesaikan karya akhir ini. Terima kasih kepada semua teman sejawat PPDS I
Neurologi FK UNUD/RSUP Sanglah Denpasar atas kerjasama, dorongan semangat,
dan pengertian teman-teman selama penulis mengikuti pendidikan ini, khususnya
kepada dr. I Nyoman Darsana, M. Biomed, Sp. S, dr. Bhaskoro A. W. Nugroho, dr I.
A. Sri Wijayanti, M. Biomed, Sp. S, dr. Sri Yenni Trisnawari, M. Biomed, Sp. S dan
dr. I Wayan Widyantara, M. Biomed, Sp. S. Terima kasih kepada dr. Octavianus
Darmawan, dr. Ni Made Dwita Pratiwi, dr. Ni Putu Ayu Putri Mahadewi dan dr. Putri
Ayuna Sundari atas bantuannya dalam karya akhir ini. Terima kasih kepada tenaga
administrasi Bagian/SMF Ilmu Penyakit Saraf FK UNUD/RSUP Sanglah I Wayan
Sika Priantha, Ni Putu Oka Swardani, Ni Kadek Arie Ardhiani, Amd, Akun., Ni Made
Febriyanti, S. E. dan Ni Wayan Ayu Sukyartini, S. E. atas kerjasama dan bantuannya
selama penulis mengikuti pendidikan.
Pada kesempatan ini secara khusus penulis menyampaikan ucapan terima kasih
kepada seluruh siswa-siswi SMA Negeri 1 Amlapura dan Bapak Wakasek Drs. I
Nyoman Kanten atas bantuan dan kerjasamanya selama melaksanakan karya akhir ini.
Akhirnya penulis menyampaikan terima kasih yang tidak ternilai kepada kedua
x
Penulis menyadari bahwa karya akhir ini jauh dari kata sempurna baik dari aspek
materi maupun penyajiannya, sehingga tetap mengharapkan kritik dan saran dalam
perbaikan karya akhir ini.
Terakhir penulis menyampaikan permohonan maaf kepada semua pihak, bila
dalam proses pendidikan maupun dalam pergaulan sehari-hari ada tutur kata dan sikap
yang kurang berkenan dihati. Semoga Tuhan Yang Maha Pengasih selalu
melimpahkan berkat dan karunia-Nya kepada semua pihak yang telah membantu
pelaksanaan dan penyelesaian karya akhir ini.
“Ilmu pengetahuan adalah antidot dari segala ketakutan”
Denpasar, Februari 2015
xi ABSTRAK
Nyeri kepala primer (NKP) dan gangguan tidur merupakan penyakit yang sering dijumpai pada remaja. Keduanya berhubungan secara resiprokal. Prevalesi NKP pada remaja cukup tinggi. Beberapa faktor yang berhubungan dengan timbulnya NKP antara lain kualitas tidur yang buruk, obesitas, depresi, kecemasan, stres dan kelelahan. Gangguan tidur pada remaja sering dikaitkan dengan penurunan prestasi belajar di sekolah dan rendahnya angka kelulusan siswa. Kabupaten Karangasem menempati peringkat kedua tertinggi angka ketidaklulusan siswa dari seluruh kabupaten/kota di Bali. Masih sedikitnya data mengenai hubungan gangguan tidur dengan NKP khususnya di Bali melatarbelakangi dilakukannya penelitian ini. Penelitian ini merupakan analitik observasional potong lintang dengan pengambilan sampel secara simple random sampling. Kualitas tidur dinilai dengan The Pitssburg Sleep Qualiy Index (PSQI). Analisis deskriptif untuk menentukan karakteristik subyek sedangkan korelasi antara kualitas tidur dengan NKP dilakukan dengan uji koefisien kontingensi. Data dianalisis dengan program SPSS 16.0 for windows. Sampel sebanyak 96 orang siswa ini diambil pada bulan September 2014 di SMA Negeri 1 Amlapura didapatkan proporsi kualitas tidur buruk dan NKP yang tinggi (71,87% dan 85,41%) sedangkan kualiatas tidur yang buruk dengan NKP berkorelasi sedang (p< 0,01 dan r = 0,421). Berdasarkan penelitian ini dapat disimpulkan bahwa kualitas tidur buruk akan meningkatkan kemungkinan menderita NKP.
xii ABSTRACT
Primary headache and sleep disturbance are common in adolescent. This two phenomenon has resiprocal relationship. Primary headache prevalence in adolescent is high. There are several factor related to primary headache such as: poor sleep quality, obesity, depression, anxiety, psychological stress and fatique. Sleep disturbance in adolescent assosiated with their low achievement and take an efect to low passing grade in school. The rate of high school unpassing grade students in Karangasem Regency taking second place in Bali. There are lack of data about the correlation between sleep disturbance and primary headache in adolescent especially in Bali. This research background is to determine relationship between sleep quality and primary headache. This is an observasional study with cross sectional design and use simple random sampling. Sleep quality has been assessed by The Pitssburg Sleep Qualiy Index (PSQI). Descriptive analysis was performed to determine the correlation between sleep quality and primary headache. We collected data from 96 students in Amlapura1st Public Senior High School during September 2014. The reseach found that high proportion of poor sleep quality and primary headache (71,87% and 85,41%), showing significantly moderate positive correlation between poor sleep quality and primary headache (p<0,01; r = 0,421). This study showed that subject with poor sleep quality more likely suffering primary headache.
xiii
HALAMAN SAMPUL DALAM... i
PRASYARAT GELAR... ii
LEMBAR PENGESAHAN... iii
PENETAPAN PANITIA PENGUJI... ... iv
SURAT PERNYATAAN BEBAS PLAGIAT... v
UCAPAN TERIMA KASIH ... vi
ABSTRAK ... xi
ABTRACT ... xii
DAFTAR ISI... xiii
DAFTAR GAMBAR ... xvi
DAFTAR SINGKATAN... xvii
DAFTAR TABEL... xx
DAFTAR LAMPIRAN ... xxi
BAB I PENDAHULUAN ... 1 1.1. Latar Belakang ... 1 1.2. Rumusan Masalah ... 7 1.3. Tujuan Penelitian ... 7 1.3.1. Tujuan Umum ... 7 1.3.2. Tujuan Khusus ... 7 1.4. Manfaat Penelitian ... 7 1.4.1. Manfaat Akademis... .... 7 1.4.2. Manfaat Praktis... 8
BAB II KAJIAN PUSTAKA.. ... 9
2.1. Kronobiologi dan Irama Sirkadian... 9
2.2. Arsitektur, Anatomi dan Fisiologi Tidur... 12
xiv
2.3.1 Prevalensi dan insidensi gangguan tidur pada remaja... 20
2.3.2 Pola dan kualitas tidur remaja……….. 22
2.4 Hubungan NKP dengan Gangguan Tidur………... 29
2.4.1 Faktor-faktor pencetus dan prevalensi NKP pada remaja 29 2.4.2 Prevalensi gangguan tidur pada remaja penderita NKP.. 34
2.4.3 Peranan SCN dan melatonin pada patofisiologi NKP…. 37 BAB III KERANGKA BERPIKIR, KERANGKA KONSEP, DAN HIPOTESIS PENELITIAN ... 46
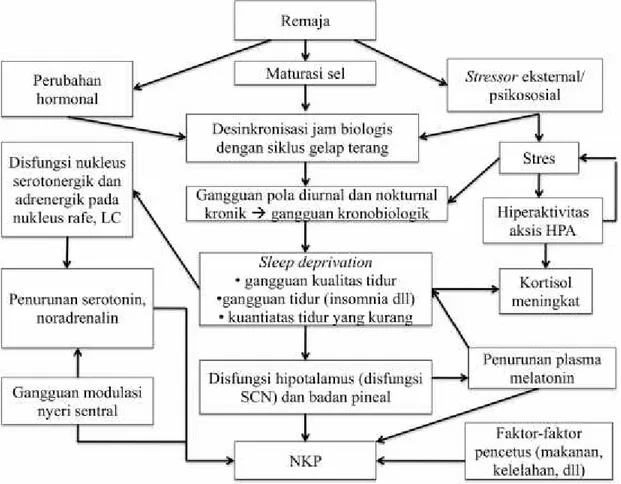
3.1. Kerangka Berpikir ... 46
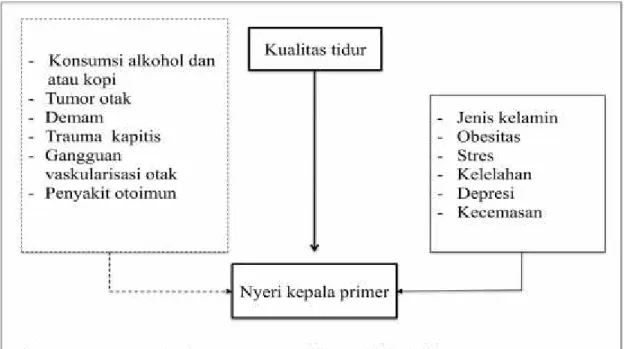
3.2. Konsep Penelitian ... 48
3.3. Hipotesis Penelitian ... 48
BAB IV METODE PENELITIAN ……….. 49
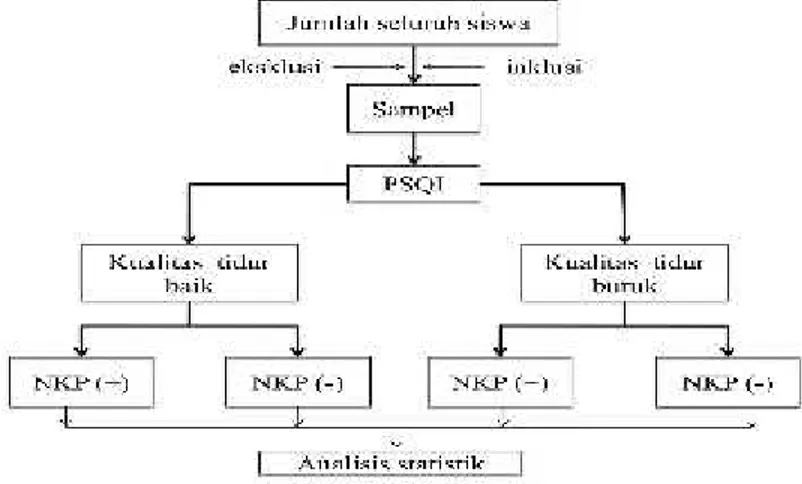
4.1. Rancangan Penelitian ……….. 49
4.2. Tempat dan Waktu Penelitian ………. 49
4.3. Ruang Lingkup Penelitian ……….. 49
4.4. Penentuan Sumber Data ... 50
4.4.1. Populasi target ... 50 4.4.2. Populasi terjangkau ... 50 4.4.3. Kriteria inklusi ... 50 4.4.4. Kriteria eksklusi ... .... 50 4.5. Sampel ... .... 51 4.5.1. Besar sampel ... 51
4.5.2. Teknik pengambilan sampel ... .... 51
4.6. Variabel Penelitian ... .... 51
4.6.1. Identifikasi variabel ... .... 51
4.6.2. Definisi operasional variabel ... 52
4.7. Instrumen Penelitian ... 57
xv
BAB VI PEMBAHASAN... 67
6.1 Karakteristik Subyek Penelitian ... 67
6.2 Prevalensi NKP dan Kualitas Tidur Remaja ... 69
6.3 Korelasi Kualitas Tidur dengan NKP ... 74
6.4 Korelasi Faktor-Faktor Lain dengan NKP... 78
6.5 Limitasi dan Kelebihan Penelitian ... 80
BAB VII SIMPULAN DAN SARAN ... 81
DAFTAR PUSTAKA... 83
xvi
Halaman
2.1 Substrat anatomi pada fisiologi tidur …………... 15
2.2 Sirkuit bangun-tidur : (A) jalur dorsal dan ventral ARAS; (B) jalur inhibisi ARAS………... 17
2.3 Skema sirkadian manusia……….. 18
2.4 Jalur antara retina, SCN dan badan pineal…... 19
2.5 Patofisiologi sistem trigeminovaskular... 34
3.1. Bagan kerangka berpikir... 46
3.2. Bagan konsep penelitian... 48
4.1. Bagan rancangan penelitian... 49
xvii
ARAS : Ascending Reticular Activating System
ATP : Adenosin Triphosphat
cAMP : cyclic Adenosin Monophosphat BPS : Badan Pusat Statistik
CDH : Chronic Daily Headache
CGRP : Calcitonin Gene Related Peptide
CSD : Cortical Spreading Depression
DASS : Depression Anxiety Stress Scale
Disdikpora : Dinas Pendidikan dan Olahraga
DMH : Dorsomedial Hypothalamic
DSM : Diagnostic and Statistical Manual of Mental Disorder
DSP : Delayed Sleep Phase
DSPS : Delayed Sleep Phase Syndrome
EDS : Excessive Daytime Sleepiness
EEG : Elektroensefalografi
EOG : Elektrookulografi
EMG : Elektromiografi
xviii HPA : Hypothalamus Pituitary Adrenal
ICSD : International Classification of Sleep Disorder
IL : Interleukin
IMT : Indeks massa tubuh
LC : Locus Coeruleus
LDT : Lateral Dorsal Tegmental
MCH : Melanin Concentrating Hormone
MSLT : Multiple Sleep Latency Test
NKK : Nyeri kepala klaster
NKP : Nyeri kepala primer
NREM : Non Rapid Eye Movement
OSA : Obstructive Sleep Apnea
PAG : Periaquductal Greymatter
PP : Pedunculopontine Tegmental
PSQI : Pittsburg Sleep Quality Index
REM : Rapid Eye Movement
NPRS : Numeric Pain Rating Scale
NREM : Non Rapid Eye Movement
SCN : Suprachiasmatic Nucleus
xix SPDH : Skala Penilaian Pepresi Hamilton
SPZ : Subparaventrikular Zone
STIKES : Sekolah Tinggi Ilmu Kesehatan
SST : The Subjective Symptoms Test
SWA : Slow Wave Activity
SWS : Slow Wave Sleep
TMN : Tuberomamillary Nucleus
TNC : Trigeminal Nucleus Caudalis
TTH : Tension Type Headache
VBM : Voxel Based Morphometry
VIP : Vasoactive intestinal polypeptide
VLPAG : Ventrolateral Peri-aquaductal Graymatter
xx
Halaman
2.1. Kriteria tingah laku dan fisiologi fase bangun dan tidur….. 14 2.2. Faktor-faktor yang mencetuskan NKP……….. ……. 31 2.3. Struktur anatomi yang terlibat dalam nyeri kepala... 32 2.4 Klasifikasi nyeri kepala terkait dengan komponen tidur ... 36 2.5 Beberapa peranan melatonin dalam patofisiologi NKP... 43 5.1 Karakteristik subyek penelitian ………. 61 5.2 Kualitas tidur berdasarkan jenis kelamin ………. 62 5.3 Kualitas tidur berdasarkan IMT ………. 63 5.4 Proporsi NKP berdasarkan jenis kelamin ……….. 63 5.5 Korelasi kualitas tidur dengan NKP ……….. 64 5.6 Korelasi faktor-faktor lain dengan NKP... 65
xxi
Halaman
Lampiran 1 Kelaikan Etik... 92 Lampiran 2 Surat Izin Penelitian... 93 Lampiran 3 Amandemen Perubahan Judul... 94 Lampiran 4 Informasi Pasien... 95 Lampiran 5 Formulir Persetujuan Tertulis... 97 Lampiran 6 Lembar Pengumpulan Data... 98 Lampiran 7 Hasil Penelitian... 107
1
1.1 Latar Belakang
Nyeri kepala primer (NKP) dan gangguan tidur merupakan dua fenomena yang
sering dialami pada segala usia dalam praktik sehari-hari.
Gangguan tidur dan nyeri kronik, salah satunya nyeri kepala, telah lama
mendapatkan perhatian. Kedua hal tersebut berhubungan secara resiprokal. Nyeri
kepala dapat timbul karena pola tidur yang tidak sehat, sedangkan gangguan tidur bisa
terjadi karena nyeri kepala (Doufas dkk., 2012).
Data prevalensi NKP di Indonesia menunjukkan bahwa NKP merupakan salah
satu keluhan tersering yang dialami di praktik klinik. Adapun pengamatan terhadap
jenis penyakit pasien yang berobat jalan di praktik klinik selama tahun 2003, nyeri
kepala menempati peringkat teratas dengan proporsi sekitar 42% dari seluruh pasien
neurologi (Sjahrir, 2009).
Jumlah penduduk Indonesia tahun 2010 sebanyak 237,6 juta jiwa dengan 26,67%
di antaranya adalah remaja. Sedangkan berdasarkan data Badan Pusat Statistik (BPS)
tahun 2010 di daerah Bali sendiri jumlah penduduk remaja adalah sekitar 611,03 ribu
dari 3.890.757 juta jiwa (atau sekitar 15,70%). Kabupaten Karangasem merupakan
wilayah dengan luas daerah nomor tiga di Bali dan memiliki penduduk 408,7 ribu
jiwa. Besarnya penduduk remaja akan berpengaruh pada pembanguan dari aspek
sosial, ekonomi maupun demografi pada saat ini dan yang akan mendatang. Remaja
kerja serta berisiko terhadap masalah-masalah kesehatan dan sosial (BPS, 2010;
Wahyuni dan Rahmadewi, 2011).
Masalah kesehatan yang sering dialami remaja adalah nyeri kepala. Pada
penelitian besar berbasis populasi anak dan remaja menunjukkan tingginya prevalensi
nyeri kepala pada golongan tersebut, yaitu sekitar 23-51%. Tingginya prevalensi nyeri
kepala pada remaja tentunya berdampak pada kehidupan remaja tersebut dan pada
akhirnya menurunkan kualitas hidup. Salah satu indikator yang dapat dinilai pada
remaja adalah dengan melihat prestasi belajar di sekolah (Falafigna dkk., 2010; King
dkk., 2011).
Lewis (2002) melakukan penelitian epidemiologi terhadap 9000 orang anak-anak
dan remaja, mendapatkan prevalensi nyeri kepala anak usia 7 tahun sekitar 37%-51%
dan prevalensi pada remaja usia 15 tahun sekitar 57%-82%.
Suatu penelitian observasional mengenai chronic daily headache (CDH) di
Kanada terhadap 70 orang remaja laki-laki dan perempuan berusia kurang dari 18
tahun menunjukkan bahwa 77% mengalami rekurensi nyeri kepala sebelum
berkembang menjadi CDH. Migren dan tension tipe headache (TTH) kronik
merupakan 2 jenis NKP terbanyak dialami pada penelitian tersebut (Seshia dkk.,
2008).
Penelitian mengenai nyeri kepala pada usia remaja yang dilakukan di Medan oleh
Sjahrir dan Nasution (2003) terhadap mahasiswa Fakultas Kedokteran Universitas
Sumatera Utara menunjukkan perempuan lebih banyak dibandingkan laki-laki (88%
Prevalensi migren mahasiswa Sekolah Tinggi Ilmu Kesehatan (STIKES) di Bali
adalah 23,7%, lebih tinggi daripada prevalensi nyeri kepala pada populasi umum
(Adnyana, 2012).
Nyeri kepala primer pada remaja dapat bersifat kronik dan berkaitan dengan luaran
yang tidak menguntungkan. Suatu studi kohort yang dilakukan terhadap 103 subjek
dengan waktu pengamatan selama 8 tahun menyimpulkan bahwa remaja yang
mengalami perubahan menjadi CDH memiliki angka disabilitas lebih tinggi (Wang
dkk., 2009).
Penelitian di Denmark memberikan data mengenai faktor-faktor yang
mencetuskan migren dan TTH diantaranya awitan umur, menstruasi, kehamilan,
penggunaan obat-obat kontrasepsi hormonal, gaya hidup yang meliputi aktivitas fisik,
merokok, konsumsi kopi, alkohol, stres mental dan pola tidur. Pada penelitian tersebut
stres mental, konsumsi alkohol dan pola tidur berkorelasi sangat signifikan dengan
timbulnya migren dan TTH. Sedangkan studi di Brazil pada 200 orang responden yang
mengalami kekambuhan migren, sekitar 81% memiliki masalah tidur (Rassmusen,
1993; Fukui dkk., 2008).
Tidur merupakan salah satu kebutuhan fisiologis manusia. Tidur yang tidak
adekuat dan berkualitas buruk dapat menyebabkan gangguan keseimbangan fisiologis
dan psikologis (Craven dan Hirnle, 2000).
Dampak fisiologis dan psikologis yang muncul akibat buruknya kualitas tidur
meliputi penurunan aktivitas sehari-hari, kelelahan, respon motorik terganggu,
Gangguan tidur sudah lama dikaitkan dengan nyeri, termasuk nyeri kepala.
Namun demikian belum banyak penelitian yang memberikan informasi mengenai
prevalensi gangguan tidur pada penderita NKP (Houle dkk., 2012).
Sancisi dkk. (2010) melakukan penelitian kasus kontrol terhadap 105 orang
dengan NKP episodik. Prevalensi gangguan tidur terutama insomnia cukup tinggi pada
penderita nyeri kepala tersebut.
Beberapa penelitian menunjukkan hubungan antara gangguan tidur dan nyeri
kepala pada populasi umum. Namun penelitian yang memberikan informasi mengenai
hubungan gangguan tidur dengan NKP pada populasi remaja masih terbatas.
Tidur yang tidak adekuat merupakan masalah kompleks yang dialami oleh remaja.
Tidur yang tidak adekuat meliputi berkurangnya durasi tidur, kualitas dan konsistensi
tidur yang rendah. Berdasarkan penelitian mengenai kecukupan tidur pada anak dan
remaja, waktu tidur yang adekuat untuk usia remaja adalah sekitar 9-10 jam tiap
malamnya untuk mendapatkan fungsi optimal di sekolah, regulasi mood, proses
kognitif yang meliputi ketangkasan reaksi dan atensi serta kesehatan secara
menyeluruh (Moran dan Everhart, 2012).
Dampak dari tidur yang tidak adekuat apabila berlangsung terus menerus dapat
menurunkan prestasi belajar dan angka kelulusan remaja di sekolah.
Berdasarkan data ujian akhir nasional dari Disdikpora pada tahun 2014,
Kabupaten Karangasem menempati peringkat kedua setelah Kabupaten Buleleng
Faktor psikososial pada pubertas merupakan stresor eksternal yang mempengaruhi
kehidupan usia remaja misalnya meningkatnya keinginan untuk mandiri, tanggung
jawab akademik dan meningkatnya aktivitas sosial pada remaja akan menyebabkan
pengurangan durasi tidur. Secara internal, terjadi pula perubahan biologis yang
mempengaruhi durasi tidur remaja. Keterlambatan fase sirkadian selama
perkembangan usia remaja menyebabkan memanjangnya latensi tidur remaja
(Carskadon dkk., 1998; Moran dan Everhart, 2012).
Inkonsistensi dan pengurangan durasi tidur pada remaja mengakibatkan gangguan
sosial, pekerjaan dan fungsi lain sehingga dapat digolongkan sebagai suatu Delayed
Sleep Phase Syndrome (DSPS) yang merupakan gangguan irama sirkadian menurut International Classification of Sleep Disorder (ICSD-Revised). Akibat durasi tidur tidak adekuat dan kualitas tidur buruk akan menyebabkan berbagai efek mulai dari
rasa kantuk, berkurangnya kewaspadaan dan kesulitan untuk mempertahankan
perhatian, kemampuan kognitif menurun khususnya untuk melakukan aktivitas yang
kompleks. Beberapa penelitian mengatakan menurunnya fungsi eksekutif terjadi pada
remaja yang lebih sering mengalami rasa kantuk. Pembatasan durasi tidur dan
buruknya kualitas tidur yang kronik dapat berpengaruh buruk pada kesehatan remaja
secara menyeluruh selain dampaknya pada fungsi kognitif (El Gendy dkk., 2009;
Moran dan Everhart, 2012).
Nyeri kepala dan gangguan tidur sering terjadi pada usia remaja dan bisa muncul
bersamaan pada satu individu. Nyeri kepala bisa timbul saat tidur maupun setelah tidur
dikutip oleh Linawaty dkk. (2013) menunjukkan anak-anak dan remaja dengan migren
diketahui memiliki kualitas tidur yang lebih buruk dibandingkan dengan anak-anak
dan remaja yang tidak menderita migren. Hubungan antara kedua fenomena ini
membuat beberapa peneliti mengajukan hipotesis peranan faktor kronobiologis pada
nyeri kepala khususnya migren. Keterlibatan hipotalamus diduga sangat berperan
dalam hubungan keduanya. Serangan migren dapat berpola sesuai dengan perubahan
waktu sirkadian. Hal tersebut yang melandasi kemungkinan keterlibatan mekanisme
kronobiologi pada migren.
Beberapa instrumen pengukuran telah digunakan untuk menilai kualitas tidur pada
berbagai kelompok populasi. Salah satu yang lazim digunakan adalah The Pittsburg
Sleep Quality Index (PSQI) dengan pemeriksaan 7 komponen tidur yaitu latensi, durasi, kualitas, efisiensi kebiasaan tidur, gangguan tidur, penggunaan obat tidur, dan
gangguan fungsi tubuh di siang hari. Instrumen ini mengukur kualitas tidur secara
subjektif dan memberikan dua luaran yaitu kualitas tidur baik dan buruk (Buysse,
1989).
Berdasarkan data yang telah disebutkan sebelumnya, maka perlunya dilakukan
suatu penelitian untuk mencari masalah kesehatan yang mungkin menjadi salah satu
faktor yang berkaitan dengan menurunnya prestasi belajar remaja di Karangasem.
Terlebih lagi, daerah Bali, khususnya Karangasem, belum memiliki data mengenai
masalah kesehatan pada remaja. Tingginya prevalensi nyeri kepala dan gangguan tidur
hubungan tidur dengan nyeri kepala primer melatarbelakangi dilakukannya penelitian
ini.
1.2 Rumusan Masalah
Berdasarkan uraian di atas, maka rumusan masalah pada penelitian ini adalah
sebagai berikut :
1.2.1 Apakah terdapat korelasi antara kualitas tidur dengan NKP pada remaja?
1.3 Tujuan Penelitian 1.3.1 Tujuan umum
Mengetahui adanya korelasi kualitas tidur dengan NKP pada remaja.
1.3.2 Tujuan khusus
1. Mengetahui proporsi NKP siswa-siswi SMA Negeri 1 Amlapura.
2. Mengetahui proporsi kualitas tidur siswa-siswi SMA Negeri1 Amlapura.
3. Mengetahui korelasi kualitas tidur dengan NKP siswa-siswi SMA Negeri 1
Amlapura.
4. Mengetahui korelasi faktor-faktor lain dengan NKP siswa-siswi SMA Negeri 1
Amlapura.
1.4 Manfaat Penelitian 1.4.1 Manfaat akademis
Penelitian ini diharapkan dapat memberikan data dasar proporsi kualitas tidur dan
NKP pada remaja, korelasi antara keduanya serta faktor-faktor lain yang berhubungan
dengan NKP, sehingga dapat diketahui besarnya masalah untuk pengembangan
1.4.2 Manfaat praktis
Dengan mengetahui adanya korelasi antara kualitas tidur dan faktor-faktor lain
dengan NKP pada remaja diharapkan dapat membantu tenaga kesehatan khususnya
dokter dalam menangani NKP yang berhubungan dengan masalah tidur dengan jalan
memberikan informasi kepada remaja mengenai pola tidur yang baik. Dalam bidang
pendidikan dapat dipakai sebagai data dasar untuk mengambil kebijakan dalam rangka
9
2.1 Kronobiologi dan Irama Sirkadian
Setiap makhluk hidup, termasuk manusia, memiliki mekanisme jam biologis.
Irama biologis tidak hanya meliputi waktu istirahat dan waktu beraktivitas makhluk
hidup tersebut, namun kehidupan itu sendiri merupakan proses fisiologi yang
memainkan peranan penting dalam proses tersebut (Bohm, 2012).
Kronobiologi menjelaskan mengenai ritme biologi dan meliputi irama atau siklus
tahunan, siklus lunar atau 29,5 hari, siklus harian atau pun siklus yang berulang di
bawah 24 jam. Tubuh manusia memiliki kemampuan internal mengukur waktu dalam
tubuh. Sistem sirkadian ini terorganisasi secara pola hirarki dan pacemaker sentral
yang mensinkronisasi osilator sirkadian seluler pada badan-badan sel paling perifer.
Jam biologis ini meliputi pengaturan irama fungsi-fungsi tubuh seperti tekanan darah,
kadar hormonal, temperatur tubuh, dan tentu saja siklus bangun tidur. Osilator
sirkadian terdiri dari kurang lebih 20.000 neuron-neuron jam biologis yang terletak di
daerah ventrolateral suprachiasmatic nucleus (SCN). Nukleus ini merupakan “master
clock” dalam tubuh manusia yang berlokasi secara bilateral di bagian anterior hipotalamus, di atas kiasma optikum. Bila terjadi kerusakan pada SCN maka irama
sirkadian bangun tidur menjadi tidak teratur lagi (Mahdi dkk, 2011; Bohm, 2012).
Selain berfungsi sebagai pengatur fungsi-fungsi fisiologis, SCN juga berperanan
penting dalam mensinkronisasi tubuh dengan waktu eksternal, memberikan respon
Setiap manusia memiliki waktu tersendiri, yaitu waktu sirkadian endogen yang
mengalami sinkronisasi dengan waktu harian selama 24 jam. Hal ini disebut sebagai
kronotipe dan dipengaruhi oleh faktor genetik serta karakteristik individu, misalnya
umur dan jenis kelamin. Penting untuk diketahui bahwa kronotipe masing-masing
individu menentukan durasi tidur seseorang, sehingga sering didapati orang dengan
waktu tidur lama atau sebaliknya. Siklus gelap terang, irama biologis tubuh, dan
lingkungan sangat berpengaruh terhadap kronotipe seseorang (Bohm, 2012).
Fungsi sistem waktu sirkadian adalah untuk mengkoordinasikan mekanisme
humoral, fisiologis, dan tingkah laku tidur-bangun. Regulasi ini dimodulasi oleh 2
faktor yang saling bertolak belakang, yaitu : (1) drive homeostatik untuk tidur yang
meningkatkan kecenderungan untuk mengantuk dan (2) irama sirkadian yang
mempromosikan status terjaga (wakefulness). Faktor sirkadian berarti variasi fisiologis
dalam hal tidur-bangun (waktu, durasi, dan karakteristik lain) menurut siklus tertentu
seharian. Pada pagi hari setelah bangun pagi, drive homeostatik untuk tidur, secara
nyata menjadi sangat rendah bahkan nol, luaran SCN rendah seperti yang terlihat
dalam rekaman intracerebral firing rate. Drive homeostatik secara gradual meningkat
sepanjang hari dan perkembangannya dihambat oleh meningkatnya luaran SCN. Saat
pagi, drive homeostatik yang mulai menurun dibatasi oleh pengaruh circadian arousal
yang menyebabkan kita terbangun. Terdapat dua periode yang sangat rentan untuk
mengantuk yaitu pukul 2 dini hari sampai pukul 6 pagi dan pukul 2 siang sampai
pukul 6 sore. Periode yang pertama jauh lebih kuat daripada yang kedua (Chokroverty,
Cahaya mempengaruhi tubuh untuk memproduksi berbagai substansi yang erat
kaitannya dengan dengan pola sirkadian tubuh seperti misalnya kortisol, serotonin dan
terutama melatonin. Kortisol adalah hormon penanda stres yang produksinya
mengikuti irama sirkadian. Kortisol meningkat saat pagi hari dan menurun di malam
hari. Namun dengan adanya perubahan fungsi aksis hypothalamus-pituitary-adrenal
(HPA) berpengaruh terhadap produksi kortisol. Pada beberapa keadaan gangguan
aksis HPA, misalnya fibromyalgia, produksi kortisol diurnal cenderung tidak
mengalami peningkatan namun terjadi lonjakan kadar kortisol pada malam harinya.
Sedangkan pada sleep deprivation (SD) juga terjadi perubahan kadar kortisol. Kadar
kortisol meningkat secara perlahan sepanjang paruh kedua tidur dengan kenaikan
tajam sebelum waktu bangun fisiologis (Mahdi dkk, 2011, Bohm, 2012).
Beberapa sitokin dihasilkan secara konsisten mengikuti irama diurnal dengan
kadar puncak sepanjang malam terutama dini hari, kadar kortisol saat itu paling rendah
dan melatonin dalam kadar paling tinggi. Interleukin (IL)-6 merupakan sitokin
proinflamasi yang kadarnya meningkat pada orang dengan kualitas tidur yang buruk.
Kualitas tidur yang buruk dapat menyebabkan aktivitas inflamasi melalui reaktivasi
stres. Gangguan fungsi aksis HPA menyebabkan peningkatann kadar IL-6. Sleep
deprivation yang terjadi selama 36 jam meningkatkan kadar IL-6. Peningkatan kadar sitokin ini diduga berhubungan dengan kondisi mengantuk dan kelelahan setelah SD
(Mahdi dkk, 2011; Prather dkk., 2014).
Produksi melatonin biasanya terjadi di malam hari. Produksi melatonin
oreksin, dua substansi yang meningkatkan kewaspadaan. Melatonin merupakan
mediator antara stimulus cahaya eksternal dengan adaptasi fisilogis tubuh sepanjang
siang dan malam serta memfasilitasi kecenderungan untuk tidur pada malam hari dan
terbangun pada siang hari (Mahdi dkk, 2011).
Kronotipe remaja cenderung terlambat untuk memulai tidur. Remaja yang
berumur 12 tahunan, yang memulai awitan akil balik, mulai mengalami keterlambatan
fase tidur dan akan mencapai puncak keterlambatan saat berumur 20 tahun.
Roennerberg dan Kuehnle (2004) memperkirakan perubahan irama internal ini sebagai
suatu “marker biologis pertama yang menunjukkan akhir fase remaja”. Remaja
perempuan cenderung mengalami puncak keterlambatan tidur saat berusia sekitar 19,
5 tahun, sedangkan remaja laki-laki saat umur 20, 9 tahun. Keterlambaan fase tidur
laki-laki dibandingkan perempuan akan terjadi sampai umur 50 tahunan.
2.2 Arsitektur, Anatomi dan Fisiologi Tidur 2.2.1 Arsitektur tidur
Tidur merupakan proses aktif, repetitif, dan reversibel yang dibutuhkan oleh
berbagai fungsi seperti misalnya untuk perbaikan dan pertumbuhan, konsolidasi
memori, dan proses restoratif. Proses tingkah laku (behavioral), fisiologi, dan
neurokognitif terlibat dalam tidur, seperti halnya fungsi imunologis (Curcio dkk, 2006;
Lange dan Born, 2011).
Pada saat tidur terdapat pergeseran antara keseimbangan sintesis dan degradasi
di seluruh tubuh, dan sintesis adenosin triphosphate (ATP) mencapai tingkat yang
lebih tinggi pada saat tidur (Lumbantobing, 2008).
Mitosis sel aktif, termasuk ginjal, usus, dan kulit terjadi secara aktif saat tidur.
Hormon anabolik (hormon pertumbuhan, kortikosteroid, gonadotropin) lebih banyak
dijumpai saat tidur (Lumbantobing, 2008).
Berdasarkan tiga rekaman fisiologis yang dilakukan sewaktu tidur, yaitu
elektroensefalografi (EEG), elektrookulografi (EOG), dan elektromiografi (EMG),
tidur dibagi menjadi 2 tahapan nyata yang berlangsung sesuai dengan pola siklus,
yaitu :
1. Tidur Non- Rapid Eye Movement (REM), dibagi menjadi 4 stadium, yaitu :
- Tingkat 1 (tidur ringan)
- Tingkat 2 (tidur terkonsolidasi)
- Tingkat 3 dan 4 (tidur dalam atau tidur gelombang lambat)
2. Tidur REM
Siklus akan berulang sebanyak 4-6 kali tiap tidur secara normal pada orang
dewasa, dan setiap siklus berlangsung sekitar 90-110 menit (Lumbantobing, 2008;
Chokroverty, 2010).
Pada manusia dewasa, sepertiga bagian awal tidur didominasi oleh tidur
gelombang lambat atau slow wave sleep (SWS) sedangkan sepertiga bagian akhir tidur
didominasi oleh tidur REM. Tidur NREM berlangsung sekitar 75%-80 % dari setiap
waktu tidur pada orang dewasa dan dibagi menjadi 4 stadium, stadium 1-4 sesuai
berdasarkan rekaman EEG, stadium tidur dibagi menjadi 3, yaitu N1, N2 dan N3.
Waktu tidur REM berkisar antara 20%-25% dari total waktu tidur keseluruhan.
Petanda spesifik tidur REM adalah adanya gerakan mata cepat ke segala arah dan
ketiadaan aktivitas otot yang dapat direkam oleh EMG (Chokroverty, 2010).
Tabel 2.1 berikut ini menunjukkan kriteria spesifik tingkah laku dan fisiologi yang terjadi sepanjang fase terjaga, tidur NREM, dan REM.
Tabel 2.1
Kriteria Tingah Laku dan Fisiologi Fase Bangun Tidur (Chokroverty, 2010)
Kriteria Fase Bangun Tidur NREM Tidur REM
Postur Mobilitas Respon terhadap stimulasi Tingkat kewaspadaan Kelopak mata Gerakan mata EEG
EMG (tonus otot)
EOG Berdiri, duduk Normal Normal Waspada Terbuka Waking eye movement Gelombang alfa, desinkronisasi Normal Waking eye movement Berbaring Postural shift, immobile Menurun
Tidak sadar tapi reversibel Tertutup
Slow rolling eye movement Sinkronisasi
Sedikit menurun
Slow rolling eye movement Berbaring Immobile, myoclonic jerks Menurun, bahkan tidak berespon Tidak sadar tapi reversibel Tertutup Rapid eye movement
Thetha, saw tooth wave Desinkronisasi Menurun bahkan tidak ada, Rapid eye movement
2.2.2 Substrat anatomi yang terlibat dalam fisiologi tidur
Temuan-temuan genetik terbaru mengindikasikan bahwa mekanisme
molekulerlah yang mengontrol irama sirkadian dan mengatur stadium tidur
terkonservasi secara filogenetik. Gangguan tidur dalam jangka lama mempengaruhi
manusia, instruksi genetik diekspresikan secara progresif pada level transkripsi
genetik yang lebih tinggi, sintesis protein dan hubungan dinamis antar bagian neuronal
subkortikal yang terlibat dalam membentuk substrat anatomi tidur seperti yang
dijelaskan oleh gambar dibawah ini (Pace-Schott dan Hobson, 2002).
Gambar 2.1
Substrat Anatomi pada Fisiologi Tidur (Pace-Schott dan Hobson, 2002) Jam sirkadian molekuler secara genetik diekspresikan oleh 20.000 sel-sel SCN
yang berlokasi secara bilateral di hipotalamus, tepat di atas kiasma optikum. Sel-sel
tersebut mengandung mekanisme “master clock” yang mengatur ritme fisiologis tubuh
terhadap siklus siang malam selama 24 jam (Pace-Schott dan Hobson, 2002).
Setelah lama ditemukannya sirkadian spesifik dan mekanisme kontrol
berlokasi dekat dengan nukleus tersebut. Struktur tersebut antara lain nukleus
paraventrikular pada subparaventrikular zone (SPZ), daerah hipotalamus yang
menerima sebagian besar proyeksi dari SCN, dan nukleus dorsomedial hypothalamic
(DMH) yang menerima proyeksi dari SPZ (Pace-Schott dan Hobson, 2002).
Substrat neuroanatomi tidur dan fisiologi bangun tidur terdiri dari mekanisme
kompleks yaitu jalur aktivasi dan inhibisi yang bersifat umpan balik antara berbagai
pusat yang terletak di rostral batang otak dan korteks seperti yang dijelaskan pada
gambar 2.2 di bawah. Mekanisme bangun tidur dimediasi oleh ascending reticular activating system (ARAS) dan jalur inhibisinya yang berproyeksi melalui nukleus-nukleus formasio retikularis batang otak dan rostral batang otak ke talamus dan basal
forebrain (BF). Terdapat dua jalur proyeksi yang terlibat dalam mekanisme tersebut. Jalur pertama melalui bagian dorsal, yaitu neuron-neuron kolinergik pedunculopontine
tegmental atau lateral dorsal tegmental (PPT/LDT) yang mengeksitasi neuron-neuron retikular dan talamokortikal. Jalur kedua adalah melalui bagian ventral yang meliputi
hipotalamus dan BF. Proyeksi jalur tersebut bermula dari nukleus locus coeruleus
(LC) yang bersifat noradrenergik, nukleus rafe dorsalis yang bersifat serotonergik,
nucleus di daerah ventral periaquductal greymatter (PAG) yang bersifat dopaminergik, tuberomamillary nucleus (TMN) yang bersifat histaminergik, serta
hipotalamus bagian lateral yang menghasilkan oreksin dan melanin-concentrating
hormone (MCH). Kelompok neuron-neuron tersebut lebih aktif saat fase bangun dibandingkan tidur non-REM dan tidak menunjukkan aktivitas selama tidur REM
Ventrolateral preoptic nucleus (VLPO) diperkirakan berperanan dalam sirkuit inhibisi ARAS. Mekanisme inhibisi oleh nukleus preoptik dan aktivasi oleh ARAS
disebut “flip-flop switch design”. Sistem ini secara indirek distabilisasi oleh
neuron-neuron oreksin dan neuron-neuron yang mengandung MCH di daerah lateral hipotalamus,
yang mencegah mekanisme aktivasi atau inhibisi secara spontan, seperti halnya pada
kondisi narkolepsi. Neuron-neuron VLPO yang aktif saat tidur menghasilkan
neurotransmiter gamma-aminobutyric acid (GABA) dan galanin (gambar 2.2 B)
(Saper dkk., 2005, Fuller dkk., 2006).
Gambar 2.2
Sirkuit Bangun Tidur : (A) Jalur Dorsal dan Ventral ARAS, (B) Jalur Inhibisi ARAS (Fuller dkk., 2006)
Lesi eksitotoksik pada SPZ menyebabkan gangguan irama sirkadian tidur,
aktivitas lokomotor dan temperatur tubuh. Proyeksi SPZ adalah pada VLPO yang
berperan dalam regulasi tidur NREM. Target proyeksi SPZ yang lain adalah DMH
VLPO. Lesi pada daerah DMH menyebabkan penurunan amplitudo sirkadian dan
temperatur tubuh pada binatang coba. Hal ini menimbulkan dugaan bahwa terdapat
hubungan daerah tersebut dengan SCN. Terdapat aliran impuls transinaptik retrograd
yang menunjukkan adanya proyeksi indirek dari SCN melalui DMH. Proyeksi ini
kemudian diteruskan ke nukleus VLPO di hipotalamus kemudian ke nukleus
noradrenergik di LC. Oreksin meningkat pada aktivitas LC (Pace-Schott dan Hobson,
2002).
Gambar 2.3 dan 2.4 di bawah ini menunjukkan skema sirkadian manusia saat siang dan malam serta jalur yang terlibat dalam pengontrolan bangun-tidur mulai dari
retina ke hipotalamus (traktus retinohipotalamus).
Gambar 2.3
Skema Sirkadian Manusia (Culebras dkk., 2007)
Serat-serat saraf retinal postgalionik membentuk traktus retinohipotalamik menuju
pineal. Sistem neuronal di retina distimulasi oleh situasi gelap dan dapat diinhibisi
oleh cahaya (Culebras dkk., 2007).
Gambar 2.4
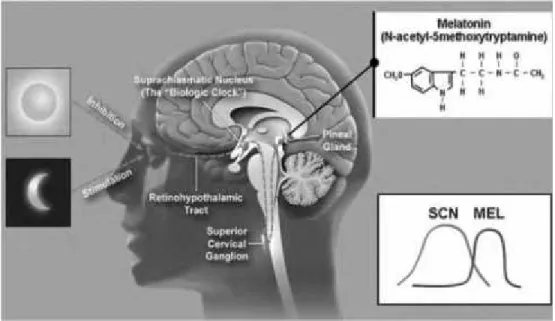
Jalur antara Retina, SCN dan Badan Pineal (Shneerson, 2005)
Impuls lainnya dari sel ganglion retina mencapai daerah pretektum, kolikulus
superior, dan SPZ. Nukleus kolinergik PPT atau LDT juga berproyeksi ke SCN. Jalur
ini dipengaruhi oleh melatonin yang menginhibisi aktivitas SCN dan menyebabkan
tidur (Shneerson, 2005).
Aktivasi reseptor α-1 dan β-1 adrenergik di badan pineal meningkatkan
konsentrasi cyclic adhenosin monophosphat (c-AMP) dan kalsium serta mengaktivasi
arylalkilamine N-acetyltransferase yang mengawali sintesis dan produksi melatonin. Irama harian sekresi melatonin dikontrol oleh “master pacemaker” endogen yang
berlokasi di SCN. Gambar 2.3 juga menjelaskan hubungan temporal antara aktivitas
Substrat neuroanatomi tidur REM dan NREM berlokasi pada bagian susunan saraf
pusat yang berbeda. Tidak ada pemisahan antara keduanya dengan pusat pengaturan
bangun tidur, namun kedua fase tidur ini dihasilkan oleh perubahan pada sistem
interkoneksi neuronal yang dimodulasi oleh neurotransmiter dan neuromodulator.
Substrat neuroanatomi tidur REM diperkirakan adalah pada area kecil di tegmentum
pontin dorsolateral yaitu sublaterodorsal (SLD) yang berhubungan dengan dorsal
subcoeruleus atau perilocus coeruleus alpha. Selama tidur NREM dan fase terjaga, neuron pada SLD akan diinhibisi (hiperpolarisasi) oleh input GABA-ergik dari neuron
REM-off GABA-ergik REM yang berlokasi di SLD, mesensefalon dan nukleus
retikularis pontin, serta ventrolateral periaquaductal graymatter (VLPAG) seperti
halnya dengan neuron REM-off monoaminergik. Neuron-neuron GABA-ergik dan
glutaminergik memainkan peranan penting dalam tidur REM. Neuron GABA-ergik
bertanggung jawab terhadap inaktivasi neuron monoaminergik selama tidur REM.
Neuron kolinergik tidak memainkan peranan dalam aktivasi REM (Chokroverty,
2010).
2.3 Gangguan Tidur pada Remaja
2.3.1 Prevalensi dan insidensi gangguan tidur pada remaja
Fase remaja adalah fase tumbuh kembang dengan karakteristik berupa perubahan
penting dalam fungsi kognitif, perilaku, sosial, emosional sesuai perkembangan
biologis serta adanya fungsi dan tuntutan baru dalam lingkungan keluarga maupun
sosial. Pada remaja terdapat perubahan besar dalam pola bangun-tidur meliputi durasi
akhir pekan sehingga kualitas tidur remaja cenderung berkurang (Mindell dan Owens,
2003).
Dalam beberapa dekade terakhir, penelitian epidemiologi menunjukkan bahwa
jumlah remaja yang mengalami gangguan tidur semakin meningkat. Ohida dkk.
(2004) menunjukkan prevalensi gangguan tidur pada siswa sekolah menengah
bervariasi yaitu 15,3%-39,2%. Sedangkan menurut hasil penelitian Bruni dkk. (1996),
prevalensi gangguan tidur pada remaja adalah 73,4%.
Uji tapis gangguan tidur pada anak dilakukan oleh Haryono dkk. (2009) pada
remaja usia 12-15 tahun di Jakarta Timur mendapatkan prevalensi gangguan tidur
sebesar 62,9% dengan jenis gangguan berupa gangguan transisi bangun-tidur.
Suatu analisis terhadap 28 studi epidemiologi menunjukkan bahwa insomnia
berhubungan dengan gangguan psikologis yang menjadi faktor risiko untuk terjadinya
depresi, gangguan cemas, alkohol, penyalahgunaan obat, penurunan imunitas tubuh
dan percobaan bunuh diri. Gangguan tidur bahkan disebutkan merupakan faktor risiko
penyakit kardiovaskuler (Leger dkk., 2008).
Gangguan tidur pada remaja dapat berupa kurangnya durasi, kualitas dan
kuantitas tidur. Terdapat kesepakatan antara peneliti mengenai kebutuhan tidur remaja
yaitu kurang lebih 9-10 jam setiap malam agar tercapai fungsi biologis tubuh yang
optimal seperti misalnya regulasi mood dan fungsi kognitif yang baik. Menurut suatu
survei nasional mengenai pola tidur remaja di Amerika Serikat, ternyata hanya 20%
remaja berumur 11-17 tahun yang memenuhi kebutuhan tidur malam selama 9 jam
Suatu penelitian epidemiologi skala besar yang dilakukan di Eropa menunjukkan
bahwa 30% remaja berumur 15-18 tahun mengeluhkan setidaknya satu keluhan
gangguan tidur. Hampir 20% mengeluh mengantuk sepanjang siang hari (daytime
sleepiness), 13,8% mengalami tidur non restoratif, 12,4% mengeluh sulit untuk jatuh tertidur, sedangkan 9,25% mengeluh kesulitan mempertahankan tidur (Moran dan
Everhart, 2012).
Studi epidemiologi memperkirakan bahwa 14%-33% remaja mengalami masalah
tidur, sedangkan 10%-40% siswa Sekolah Menengah Atas (SMA) mengalami SD
sesaat dan SD skala menengah (Liu dkk., 2008).
Kebiasaan tidur erat kaitannya dengan transmisi genetik. Penelitian mengenai
berbagai aspek tidur yang dilakukan pada populasi anak kembar, memberikan hasil
yang menarik. Heritabilitasnya diperkirakan 20%-57% dalam aspek waktu mulai tidur
malam, durasi tidur, kualitas tidur secara menyeluruh dan parameter polisomnografi.
Kontribusi genetik diperkirakan sekitar 40%-70% (Liu dkk., 2008).
2.3.2 Pola dan kualitas tidur remaja
Masa remaja ditandai dengan adanya perubahan biologis, kognitif dan emosional.
Perubahan waktu tidur yang nyata misalnya, tidur malam terlambat, bangun terlalu
cepat, pola tidur yang tidak teratur, insufisiensi tidur dan mengantuk di siang hari.
Remaja juga rentan terhadap gangguan tidur seperti insomnia, excessive daytime
sleepiness (EDS), dan gangguan irama sirkadian (Liu dkk., 2008).
Remaja (usia 12-17 tahun) sangat rentan mengalami gangguan tidur yang pada
dalam menentukan pola tidur remaja. Fase pubertas yang dialami remaja secara
biologis akan menyebabkan perubahan fase sirkadian yang cenderung akan terjadi
keterlambatan waktu tidur dan onset bangun. Secara fisiologis remaja memang
mengalami kesulitan untuk tidur lebih awal. Beberapa faktor ekternal seperti
kebiasaan minum kopi, penggunaan alat elektronik pada saat malam hari membuat
keterlambatan fase tidur lebih berat. Demikin pula dengan kegiatan sosial remaja di
sekolah yang membutuhkan waktu bangun lebih cepat menyebabkan kecenderungan
remaja untuk mengantuk pada siang harinya lebih besar (Lund dkk., 2010).
Perkembangan tidur pada remaja tidak terlalu pesat jika dibandingkan pada
anak-anak. Perubahan pola tidur pada remaja disebabkan oleh perubahan hormonal dan
pergeseran irama sirkadian. Rata-rata durasi tidur harian menurun dari 11 jam di usia 6
tahun menjadi 10 jam di usia 9 tahun dan sekitar 8-9 jam saat usia 16 tahun. Maturasi
arsitektur tidur ditandai dengan penurunan secara bertahap proporsi tidur dalam
NREM dan sebagai kompensasi adalah meningkatnya proporsi stadium tidur ringan
NREM. Kantuk di siang hari yang dialami remaja dapat diukur dengan multiple sleep
latency test (MSLT). Hasilnya adalah meningkatnya nilai MLST yang mencerminkan adanya efek berkurangnya durasi tidur secara relatif terhadap kebutuhan tidur remaja.
Terlebih lagi, kebanyakan remaja sehat menunjukkan tendensi keterlambatan fase
sirkadian, yaitu waktu tidur malam mengalami keterlambatan secara progresif (Hoban,
2010).
Lingkungan sosial sangat berpengaruh terhadap perubahan pola tidur remaja. Para
menyebabkan terjadinya pola tidur yang tidak teratur dan insufisiensi tidur kronik.
Penggunaan komputer atau internet, game video dan telepon, lazim digunakan oleh
remaja, mengganggu waktu tidur dan meningkatkan risiko mengantuk pada saat siang
hari. Paparan media elektronik seperti televisi (3 jam per hari), penggunaan fasilitas
internet (2,5 jam per hari) akan meningkatkan latensi tidur dan mengurangi waktu
tidur anak dan remaja (Hoban, 2010; Schochat dkk., 2010).
Pola tidur remaja dipengaruhi juga dengan erat oleh keterlambatan fase tidur
sirkadian secara alami. Seseorang didiagnosis mengalami gangguan irama sirkadian
terutama tipe delayed sleep phase (DSP) apabila tendensi ini mengakibatkan gangguan
memulai tidur dan bangun pada saat yang tepat. Kebiasaan untuk tidur larut malam
dan bangun terlambat saat waktu libur sekolah menyebabkan kecenderungan
terjadinya DSP (Hoban, 2010).
Kualitas tidur merupakan gambaran secara subjektif yang menjelaskan tentang
kemampuan untuk mempertahankan waktu tidur serta tidak adanya gangguan yang
dialami selama periode tidur. Komponen-komponen kualitas tidur dapat diukur secara
objektif dengan polisomnografi, sedangkan pengukuran kualitas tidur secara subjektif
dapat dilakukan dengan beberapa kuesioner misalnya dengan menggunakan PSQI
(Pilcher dkk., 1997).
Kualitas tidur meliputi beberapa aspek kebiasaan tidur seseorang, termasuk
kuantitas tidur, latensi tidur, efisiensi tidur, dan gangguan tidur. Penurunan kualitas
tidur berkorelasi dengan perasaan cemas, depresi, marah, kelelahan, kebingungan,
tidur yang diukur melalui instrumen PSQI berkorelasi dengan kualitas hidup
dibandingkan dengan kuantitas tidur semata (Pilcher dkk., 1997).
Menurut Grose dan Engelke, seperti dikutip oleh Arifin (2011), SD merupakan
gangguan tidur atau keadaan tidur dengan jumlah waktu normal tapi kualitas tidur
tidak adekuat yang ditandai dengan tidur sering terbangun.
Gangguan ini dapat mempengaruhi aktivitas fungsi sistem saraf pusat yang selama
periode tidur. Dampak dari SD dapat bersifat individual. Gangguan yang berlangsung
dalam waktu lama dapat mempengaruhi respon emosional, kemampuan kognitif, daya
ingat, perhatian, pemecahan masalah dan proses pengambilan keputusan (Dinges dkk.,
2011).
Bila SD terjadi dalam 60-200 jam, manusia akan tambah mengantuk, lelah, lekas
marah, sulit berkonsentrasi dan berkurangnya kemampuan aktivitas motorik terutama
yang membutuhkan kecepatan. Ekskresi katekolamin sebagai hormon katabolik
meningkat karena SD. Keseimbangan nitrogen yang negatif berarti bahwa kekurangan
tidur menyebabkan hilangnya protein atau pergeseran ke arah katabolisme
(Lumbantobing, 2008).
Tanda dan gejala neurologi yang dapat tercapai bila SD terjadi secara persisten
adalah adanya nistagmus ringan, gangguan gerak bola mata sakadik, gangguan
akomodasi, tremor di tangan, ptosis, wajah tanpa ekspresi, bicara pelo, pengucapan
salah dan memilih kata yang salah (Lumbantobing, 2008).
Sleep deprivation memberikan konsekuensi berat terhadap perkembangan fisik dan mental remaja. Suatu penelitian berbasis populasi dilakukan terhadap anak
sekolah yang tergolong remaja (usia 11-17) tahun menilai kualitas tidur dan
faktor-faktor prediktor gangguan tidur pada remaja menggunakan beberapa parameter yaitu
PSQI dan Epworth Sleepness Scale (ESS) dan lain-lain. Hasil penelitian tersebut
menunjukkan hubungan yang kuat antara restriksi tidur kronik dengan kecemasan,
depresi, kelelahan dan nyeri somatik. Penelitian tersebut menyebutkan bahwa rata-rata
waktu tidur anak sekolah adalah sekitar 7,02 jam. Hanya 29,4% dari responden
penelitian yang tidur lebih dari 8 jam dalam sehari. Kualitas tidur yang buruk (skor
PSQI ≥8) berhubungan signifikan dengan peningkatan mood negatif (kemarahan,
kecemasan, depresi, kelelahan dan ketegangan). Responden dengan kualitas tidur
buruk juga berkorelasi signifikan dengan penyakit fisik. Faktor-faktor predisposisi
kualitas tidur yang buruk pada remaja yang ditunjukkan oleh penelitian tersebut antara
lain mood (ketegangan dan stres), konsumsi alkohol dan kopi, keteraturan jadwal tidur
dan paparan alat-alat elektronik seperti telepon, televisi dan komputer atau internet
(Lund dkk., 2010; Dinges dkk., 2011; Moran dan Everhart, 2012).
Stres merupakan faktor predisposisi yang paling signifikan mempengaruhi
kualitas tidur remaja. Terdapat beberapa alasan mengenai hal tersebut. Pertama, gaya
hidup remaja merupakan faktor presipitasi yang meningkatkan tekanan pada mental
remaja. Kedua, adanya perubahan karena maturasi neuroendokrin. Perkembangan
aksis HPA saat remaja menyebabkan sekresi kortisol sepanjang waktu tidur
meningkat. Hiperaktivitas neuroendokrin berperan terhadap kondisi hyperarousal
remaja. Ketiga, remaja belum memiliki strategi “coping” untuk mengelola
kejadian-kejadian pemicu stres (Lund dkk., 2010; Moran dan Everhart, 2012).
Gangguan tidur irama sirkadian tipe DSP merupakan tipe gangguan tidur yang
paling sering dialami oleh remaja. Gejala sindrom DSP berupa adanya keterlambatan
waktu tidur sebanyak 2 jam atau lebih dari waktu tidur yang diinginkan dan adanya
pertentangan dengan aktivitas harian remaja (sekolah, pekerjaan dan jadwal aktivitas
lain). Gejala klinis sindrom DSP yang paling utama adalah adanya keluhan terbangun
terlalu dini yaitu sekitar pukul 3 atau 4 dini hari dan kemudian sangat sulit untuk
bangun saat pagi hari. Keluhan kesulitan tidur sebelum tengah malam dan sangat sulit
bangun sebelum pukul 10 di pagi hari juga sering dialami. Hal ini terjadi akibat waktu
tidur remaja yang tidak konsisten dengan waktu biologis internalnya. Sindrom DSP
merupakan gangguan multi komponen yang dipengaruhi oleh faktor genetik, biologis
dan psikososial (Mindell dan Meltzer, 2008).
Stadium tidur yang mengalami perubahan sesuai umur adalah stadium SWS.
Stadium tidur ini maksimal pada usia anak-anak dan menurun sekitar 40% saat dekade
kedua dalam kehidupan. Remaja umur 11-17 tahun mengalami penurunan gelombang
delta dan teta pada stadium tidurnya dan secara simultan tidur stadium 2 meningkat.
Penurunan gelombang EEG pada seluruh stadium tidur terjadi secara signifikan.
Perubahan pola ini diperkirakan disebabkan oleh reorganisasi atau maturasi otak
Keterbatasan data dan penelitian mengenai DSP menyebabkan prevalensi
sindroma DSP tidak diketahui secara pasti namun diperkirakan antara 7%-16% pada
populasi remaja (Tikotzky dan Sadeh, 2012).
Remaja dengan sindrom DSP mengalami SD secara kronik dan akan
menimbulkan “mabuk tidur” pada pagi hari yang ditandai dengan kesulitan untuk
bangun secara cepat dan kebingungan. Sekresi melatonin yang terlambat pada fase ini
merupakan salah satu faktor yang diperkirakan mendasari sindrom ini, disamping
adanya disregulasi sistem waktu sirkadian endogen dengan lingkungan. Remaja
dengan DSP gagal mensinkronisasikan waktu sirkadian internal karena penurunan
sensitivitas terhadap siklus gelap terang (Tikotzky dan Sadeh, 2012).
Gangguan tidur yang dialami remaja selain DSP adalah insomnia. Menurut
Diagnostic and Statistical Manual (DSM)-V seperti yang dikutip oleh Tikotzky dan Sadeh (2012), insomnia ditandai dengan adanya kesulitan memulai tidur,
mempertahankan tidur atau tidur nonrestoratif yang berlangsung minimal satu bulan
dan menyebabkan gangguan harian dan distres yang signifikan. Suatu penelitian
berbasis populasi menunjukkan bahwa sekitar 10,7% remaja usia 13-16 tahun pernah
mengalami insomnia sepanjang hidupnya dan 9,4% masih tetap mengalami insomnia.
Insomnia juga disebutkan sebagai faktor paling berpengaruh dari kualitas tidur yang
buruk. Selain faktor genetik, faktor psikososial remaja juga berperan menimbulkan
Berbagai gangguan tidur pada remaja seperti sindrom DSP, insomnia dan
sleep-related breathing disorder berkorelasi kuat dengan timbulnya nyeri kepala saat pagi hari (Calhoun dan Ford, 2007).
2.4 Hubungan NKP dengan Gangguan Tidur
2.4.1 Faktor-faktor pencetus dan prevalensi NKP pada remaja
Nyeri kepala adalah suatu rasa nyeri atau rasa tidak mengenakkan pada daerah kepala termasuk meliputi daerah wajah, tengkuk dan leher (PERDOSSI, 2013).
Beberapa bentuk nyeri kepala yang digolongkan sebagai NKP adalah migren
(umum dan aura), TTH, nyeri kepala klaster (NKK), dan yang tergolong NKP lainnya
(PERDOSSI, 2013):
Beberapa mekanisme dikemukakan sebagai dasar patofisiologi migren kronik
meliputi inflamasi neurogenik kronik, sensitisasi sentral, defek pada modulasi nyeri
sentral, disfungsi hipotalamus dan kombinasi keempat mekanisme tersebut (Gilman
dkk., 2007).
Insiden NKP meningkat dan mencapai puncak di usia 13 tahun pada kedua jenis
kelamin. Pada penelitian berbasis populasi pada remaja umur 11-12 tahun, lebih dari
90% mengalami keluhan NKP jenis apapun dalam setahun (Gilman dkk., 2007).
Nyeri kepala merupakan keluhan yang paling sering dialami pada populasi umum,
demkian pula pada anak dan remaja. Prevalensi nyeri kepala pada populasi usia
sekolah berdasarkan 50 penelitian berbasis populasi di Amerika dan Eropa bahwa
sekitar 58,7% anak sekolah mengalami nyeri kepala dalam satu bulan. Terdapat
17 tahun yaitu 45,2%-78,7%. Nyeri kepala primer yang dialami oleh remaja usia
sekolah menunjukkan prevalensi yang tinggi, yaitu sebanyak 66%-71% mengalami
NKP sebanyak satu kali dalam seminggu (Straube dkk., 2013).
Prevalensi migren pada mahasiswa Sekolah Tinggi Ilmu Kesehatan (STIKES)
Bali adalah 23,7%, lebih tinggi daripada prevalensi nyeri kepala yang didapatkan pada
populasi umum (Adnyana, 2012).
Berbagai laporan mengenai faktor predisposisi timbulnya NKP yaitu stres,
kecemasan, kelelahan, menstruasi, gangguan tidur, relaksasi setelah stres, melewatkan
waktu makan, perubahan cuaca, kelembaban yang tinggi, ketinggian, paparan sinar
yang berkedip atau cahaya yang benderang, suara yang keras, aroma minyak wangi
dan bahan kimia, perubahan postural, aktivitas fisik, batuk, faktor makanan (coklat,
keju, minuman beralkohol khususnya anggur merah, jeruk, makanan yang
mengandung monosodium glutamat, nitrat atau aspartat), pemakaian dan efek putus
obat kokain (Silberstein, 2002; Fragoso, 2003).
Menurut Kutlu dkk. (2010) yang meneliti faktor-faktor pencetus NKP terutama
migren di Turki, terdapat berbagai faktor lain sebagai pencetus. Faktor stres
psikologis, suara, gangguan tidur dan kelelahan merupakan faktor pencetus NKP yang
paling umum.
Tidur merupakan faktor pencetus yang unik karena di satu sisi kekurangan tidur
dapat memprovokasi nyeri kepala, di sisi lain tidur dapat meredakan nyeri kepala.
Kualitas tidur yang menurun berhubungan langsung dengan timbulnya serangan
seperti depresi atau gangguan cemas pada individu yang sama. Terbangun saat malam
hari yang terjadi secara kronik dan pola timbulnya nyeri kepala saat pagi hari
merupakan hal yang mendasari pemikiran bahwa gangguan tidur memicu timbulnya
nyeri kepala. Hipotalamus sebagai pusat otonom mengatur homeostatik tubuh dan
mengontrol nyeri. Hipotalamus dan area pada batang otak yang terhubung secara
anatomi berperan terhadap gejala kronobiologi pada beberapa jenis nyeri kepala
primer. Pada penelitian di Turki ini, gangguan tidur merupakan faktor pemicu NKP
tersering setelah stres psikologis dan faktor lingkungan (Alstadhaug, 2006).
Tabel berikut ini mengklasifikasikan faktor-faktor pencetus timbulnya NKP.
Tabel 2.2
Faktor-Faktor yang Mencetuskan NKP (Silberstein, 2002) Faktor-Faktor Pencetus Nyeri Kepala Primer
1. Faktor internal : - Genetik - Hormonal - Stres - Kecemasan - Kelelahan - Gangguan tidur
- Perubahan pola atau kebiasaan (misalnya pola makan, kebiasaan kerja)
- Perubahan postural - Aktivitas fisik - Batuk
2. Faktor eksternal :
- Makanan (coklat, keju, jeruk, alkohol) dan rokok - Perubahan cuaca
- Kelembaban yang tinggi - Ketinggian
- Paparan cahaya yang berkedip dan benderang - Suara keras
Beberapa teori telah dikemukakan para ahli untuk menjelaskan patofisiologi nyeri
kepala primer khususnya migren. Demkian pula perubahan NKP episodik yang
berkembang menjadi NKP kronik. Adapun mekanisme yang diperkirakan mendasari
proses ini yakni inflamasi neurogenik kronik, sensitisasi sentral, gangguan modulasi
nyeri sentral, disfungsi hipotalamus dan kombinasi seluruh mekanisme tersebut (Peres
dkk., 2001).
Keterlibatan hipotalamus dalam patofisiologi NKK telah diketahui sejak lama.
Hipotalamus diperkirakan pula memiliki peranan dalam terjadinya NKP lainnya
seperti migren terutama dalam bentuk migren kronik. Beberapa jalur dan sistem
seperti jalur hipotalamik-tuberoinfundibular (prolaktin dan hormon pertumbuhan),
aksis HPA yang memproduksi kortisol dan peranan badan pineal dalam patofisiologi
migren (Peres dkk., 2001).
Secara umum struktur neuroanatomi yang terlibat dalam patofisiologi NKP dapat
dilihat pada tabel berikut ini.
Tabel 2.3
Struktur Anatomi yang Terlibat dalam Nyeri Kepala (Silberstein dkk., 2002)
Orde Struktur Keterangan
Pertama Ganglion trigeminalis Berlokasi di fossa cranii
media Kedua Kompleks trigeminoservikal (melalui
traktus kuintotalamik)
Trigeminal Nucleus Caudalis (TNC) dan kornu dorsal C1, C2 medula spinalis servikalis (lamina I/II)
Ketiga Talamus Kompleks ventrobasal dan
nukleus medialis
Selama serangan migren, serabut saraf sensoris melepaskan peptida-peptida yang
menyebabkan vasodilatasi dan peningkatan permeabilitas pembuluh darah. Serabut
saraf yang berasal dari ganglion trigeminovaskular mengandung substansi P,
calcitonin gene-related peptide (CGRP) dan neurokinin A yang diproduksi apabila sistem trigeminovaskular distimulasi. (Silberstein dkk, 2002).
Peptida-peptida ini muncul sebagai respon inflamasi steril pada duramater dan
menyebabkan sensitisasi pada serabut saraf sensoris terhadap stimulus nonnoksius
terdahulu (misalnya pulsasi pembuluh darah atau perubahan tekanan vena). Sensitisasi
tersebut bermanifestasi sebagai peningkatan mekanosensitivitas intrakranial dan
hiperalgesia yang diperberat dengan batuk atau gerakan kepala yang mendadak. Kadar
CGRP ditemukan meningkat pada vena jugularis selama serangan migren berlangsung
dan normal kembali setelah pemberian sumatriptan yang kemudian meredakan nyeri
kepala. Vasoactive intestinal polypeptide (VIP) dan CGRP merupakan petanda
aktivasi saraf parasimpatis intrakranial yang banyak ditemukan pada penderita NKP
kronik (Silberstein dkk., 2002).
Nukleus batang otak termasuk di antaranya PAG, LC, dan nukleus rafe dorsalis
tidak aktif sebagai respon terhadap timbulnya nyeri kepala. Nukleus noradrenergik dan
serotonergik berpartisipasi dalam respon stres, kecemasan dan depresi. Pada penderita
migren menunjukkan terjadinya hipersensitivitas sentral terhadap stimulasi
dopaminergik yang berhubungan dengan tingkah laku yang terjadi selama serangan
migren (menguap, iritabilitas, hipereaktivitas, gastroparesis, mual dan muntah)
Berikut ini adalah ilustrasi secara anatomi sistem trigeminovaskular yang terlibat
dalam patofisiologi nyeri kepala primer dalam hal ini migren.
Gambar 2.5
Patofisiologi Sistem Trigeminovaskular Nyeri Kepala (Silberstein dkk., 2002) Disamping teori vaskuler dan inflamasi steril tersebut, serotonin diduga
memainkan peranan penting pada patofisiologi migren. Metabolit utama serotonin,
5-hydroxyindoleacetic ditemukan meningkat dalam urin penderita migren. Pada kondisi lain, kadar serotonin platelet menurun dengan cepat pada serangan migren akut.
Penurunan kadar serotonin diduga justru dapat memicu serangan migren (Silberstein
dkk., 2002).
2.4.2 Prevalensi gangguan tidur pada remaja penderita NKP
Beberapa perbedaan jenis hubungan antara tidur dan nyeri kepala yang biasa