1 BAB I
PENDAHULUAN
1.1. Latar Belakang
Salah satu target Millenium Development Goals (MDG) tahun 2015 dan Program Nasional bagi Anak Indonesia (PNBAI) adalah untuk menurunkan angka kematian balita di Indonesia. Target MDG yang ingin dicapai pada tahun 2015 adalah mengurangi tingkat kematian balita hingga dua per tiganya dari kondisi tahun 1990. Salah satu indikator keberhasilan target ini adalah : Angka Kematian Bayi (AKB) dan Angka Kematian Balita (AKBAL). AKB di Indonesia pada tahun 1990 sebesar 68/1000 Kelahiran Hidup sedangkan AKBAL di Indonesia pada tahun 1990 sebesar 91/1000 Kelahiran Hidup. Berdasarkan perhitungan target yang ingin dicapai sesuai MDG ke-4 adalah menurunkan AKB dan AKBAL sebesar 2/3-nya dari kondisi tahun 1990, maka Pemerintah telah menetapkan target yang ingin dicapai pada tahun 2015 yaitu AKB turun menjadi 23/1000 Kelahiran Hidup dan AKBAL turun menjadi 32/1000 Kelahiran Hidup.1
Menurut Riskesdas 2007, 77% kematian Balita terjadi pada 1 tahun pertama kehidupan, 55% kematian Bayi terjadi pada 1 bulan pertama, dan 80% kematian Neonatus terjadi pada 7 hari pertama kehidupan. Sejak tahun 2003 pencapaian ini cenderung menetap (Gambar 1), oleh karena itu diperlukan upaya-upaya tambahan untuk mencapai target MDG pada tahun 2015.
Arah MDG 2015 ini dituangkan ke Rencana Pembangunan Jangka Menengah Nasional (RPJMN) tahun 2009-2014, berupa upaya-upaya yang dilakukan untuk menurunkan AKB dan AKBAL. Program-program yang dilakukan diantaranya program peningkatan kualitas dan akses pelayanan kesehatan, peningkatan manajemen program kesehatan, peningkatan kemitraan serta pemberdayaan keluarga dan masyarakat dalam perawatan dan pengenalan tanda bahaya pada bayi baru lahir, bayi dan balita.1
Beberapa penyakit utama yang menjadi penyebab kematian bayi dan balita menurut data Riset Kesehatan Dasar (Riskesdas) tahun 2007 pada kelompok bayi (0-11 bulan), dua penyakit terbanyak sebagai penyebab kematian bayi adalah penyakit diare sebesar 31,4% dan pneumonia 24%, sedangkan untuk balita (0-59
2 bulan), kematian akibat diare sebesar 25,2%, pneumonia 15,5%, Demam Berdarah Dengue (DBD) 6,8% dan campak 5,8%.2
Berdasarkan data laporan tahunan program KIA Puskesmas Ambacang pada tahun 2011, angka kematian untuk bayi (0-11 bulan) di Puskesmas Ambacang yaitu 24 per 738 jumlah sasaran bayi dengan sebaran BBLR 29,2%, penyakit jantung bawaaan 8,3%, infeksi saluran nafas akut 16,7%, asfixia berat 8,3%, ikterik 4,2%, observasi demam 29,2%, diare 8,3%, meningitis 4,2% dan lahir mati 16,7%. Angka kematian anak balita (12-59 bulan) sebanyak 6 kasus per 3687 jumlah sasaran dengan sebaran diare 50%, penyakit jantung bawaan 16,7% dan aspirasi karena tenggelam 33,3%.3
Data 10 penyakit terbanyak balita di wilayah kerja Puskesmas Ambacang tahun 2011 berturut-turut yakni ISPA sebanyak 2819 kasus, Infeksi kulit 734 kasus, observasi demam 391 Kasus, diare 391 kasus, alergi kulit 138 kasus, pneumonia 93 kasus, penyakit telinga 85 kasus, penyakit mata 75 kasus, varicella 66 kasus dan kecacingan 22 kasus. Pada kenyataan yang terjadi di Puskesmas Ambacang, penyakit-penyakit tersebut belum dikelola dengan menggunakan Manajemen Terpadu Balita Sakit (MTBS), sehingga pelayanan kesehatan di Puskesmas Ambacang untuk bayi dan anak balita belum terlaksana secara optimal.3
Untuk meningkatkan kualitas dan akses pelayanan kesehatan balita di Puskesmas Ambacang, secara ideal melalui penerapan MTBS berupa program intervensi secara rinci dalam penanganan penyakit pada balita. Proses manajemen kasus MTBS dilaksanakan pada anak umur 2 bulan sampai 5 tahun pada balita yang sakit dan pedoman ini telah diperluas mencakup manajemen terpadu bayi muda (MTBM) bagi bayi umur 1 hari sampai 2 bulan baik dalam keadaan sehat maupun sakit. Penanganan balita ini menggunakan suatu bagan yang memperlihatkan langkah langkah dan penjelasan cara pelaksanannya, sehingga dapat mengklasifikasikan penyakit yang dialami oleh balita, melakukan rujukan secara cepat apabila diperlukan, melakukan penilaian status gizi dan memberikan imunisasi kepada balita yang membutuhkan, konseling ibu tentang tata cara
3 memberi obat di rumah serta pemberian nasihat mengenai makanan yang seharusnya kembali untuk mendapatkan pelayanan tindak lanjut.4,5
MTBS sudah mulai dikembangkan sejak tahun 1996 oleh Departemen Kesehatan yang bekerjasama dengan WHO dalam bentuk pelatihan pada tenaga kesehatan di Indonesia. Tujuan dari pelatihan ini yaitu menghasilkan petugas kesehatan yang terampil menangani bayi dan balita sakit dengan menggunakan tatalaksana MTBS. Sasaran utama pelatihan MTBS ini adalah perawat dan bidan, akan tetapi dokter Puskesmas pun perlu terlatih MTBS agar dapat melakukan supervisi penerapan MTBS di wilayah kerja Puskesmas.4
Berdasarkan kuesioner tentang pengetahuan petugas Puskesmas Ambacang mengenai MTBS (lampiran 2), didapatkan hasil hanya 2 petugas yang pernah mendapat pelatihan MTBS dari 21 responden. Dari wawancara pada kedua petugas yang pernah mendapat pelatihan tersebut, didapatkan informasi bahwa tidak adanya penyegaran tentang perkembangan terbaru serta review dari Dinas Kesehatan Kota (DKK), sehingga pelayanan kesehatan bagi balita melalui penerapan MTBS tidak pernah terlaksana hingga saat ini. Hal tersebut menunjukkan bahwa sumber daya dan proses pelayanan yang berhubungan dengan MTBS belum sesuai dengan kaidah pelayanan prima, dimana konsep pelayanan prima Departemen Kesehatan dimaknai sebagai pelayanan terbaik dan yang memenuhi standar pelayanan, dipandang dari perspektif pengguna atau donor, perspektif proses pelayanan dan perspektif keuangan. Pelayanan prima ini baru dapat dicapai jika kualitas sumber daya manusianya cukup profesional, inilah yang membuat penulis mengangkat permasalahan mengapa belum terlaksananya pelayanan kesehatan dengan MTBS di Puskesmas Ambacang sebagai sebuah Plan
Of Action.5,6
1.2. Perumusan Masalah
1. Apa penyebab tingginya angka kematian balita di Puskesmas Ambacang? 2. Bagaimana metode pelayanan kesehatan balita di Puskesmas Ambacang? 3. Kenapa metode pelayanan kesehatan dengan MTBS belum terlaksana di
4 4. Upaya apa saja yang dapat dilakukan untuk terlaksananya metode
pelayanan kesehatan MTBS di Puskesmas Ambacang?
1.3. Tujuan Penulisan 1.3.1. Tujuan umum
Meningkatkan kualitas dan akses pelayanan kesehatan bagi balita melalui penerapan Manajemen Terpadu Balita Sakit (MTBS) untuk menurunkan angka kematian dan kesakitan balita di wilayah kerja Puskesmas Ambacang.
1.3.2. Tujuan khusus
1. Mengidentifikasikan masalah yang ada di Puskesmas Ambacang.
2. Menetapakan prioritas masalah penyebab tingginya angka kematian balita yang ada di wilayah kerja Puskesmas Ambacang.
3. Menganalisis penyebab tingginya angka kematian balita di wilayah kerja Puskesmas Ambacang melalui pendekatan peningkatan kualitas pelayanan kesehatan, peningkatan manajemen program kesehatan, serta pemberdayaan keluarga dan masyarakat dalam perawatan dan pengenalan tanda bahaya pada bayi dan anak balita.
4. Mencarikan alternatif solusi untuk menurunkan angka kematian dan kesakitan balita melalui penerapan metode pelayanan kesehatan MTBS di Puskesmas Ambacang.
1.4. Manfaat Penulisan
Dengan penulisan makalah ini diharapkan dapat memberikan masukan kepada pihak puskesmas dalam memecahkan permasalahan mengenai tingginya angka kematian dan kesakitan balita melalui impementasi MTBS di wilayah kerja Puskesmas Ambacang.
5 BAB II
GAMBARAN UMUM
PUSKESMAS AMBACANG KURANJI
2.1. Sejarah Puskesmas3
Puskesmas Ambacang terletak di salah satu Kelurahan di Kecamatan Kuranji Kota Padang yaitu Kelurahan Pasar Ambacang. Oleh karena terletak di Kelurahan tersebutlah maka nama puskesmas pun diberikan dengan nama yang sama yaitu Puskesmas Ambacang yang untuk selanjutnya sesuai dengan masukan dari berbagai pihak antara lain dari Kepala Dinas Kesehatan Kota Padang disebut dengan ”Puskesmas Ambacang” saja. Puskesmas ini pada awalnya merupakan bagian dari Pusat Pelayanan Kesehatan Masyarakat terbatas dalam bentuk Puskesmas Pembantu yang berinduk ke Puskesmas Kuranji, dan sejak 5 Juli 2006 dikembangkan menjadi Pusat Kesehatan Masyarakat dengan pelayanan penuh dan terlepas dari Puskesmas Kuranji sendiri.
2.2. Kondisi Geografi3
Secara geografis wilayah kerja Puskesmas Ambacang berbatasan kecamatan dan kelurahan yang menjadi tanggung jawab wilayah Puskesmas Ambacang. Batas - batas wilayah kerja Puskesmas Ambacang yaitu :
Utara : Kelurahan Korong Gadang Kec. Kuranji. Timur : Kecamatan Pauh.
Selatan : Kecamatan Pauh dan Lubuk Begalung.
Barat : Kecamatan Padang Timur dan Kecamatan Nanggalo.
Puskesmas Ambacang terletak pada 0° 55' 25.15", Lintang Selatan dan +100° 23' 50.14" Lintang Utara dengan luas wilayah kerja Puskesmas Ambacang sekitar 12 Km2. Wilayah kerja Puskesmas Ambacang terdiri dari 4 Kelurahan yaitu :
1. Kelurahan Pasar Ambacang, 2. Kelurahan Anduring,
3. Kelurahan Ampang 4. Kelurahan Lubuk Lintah
6
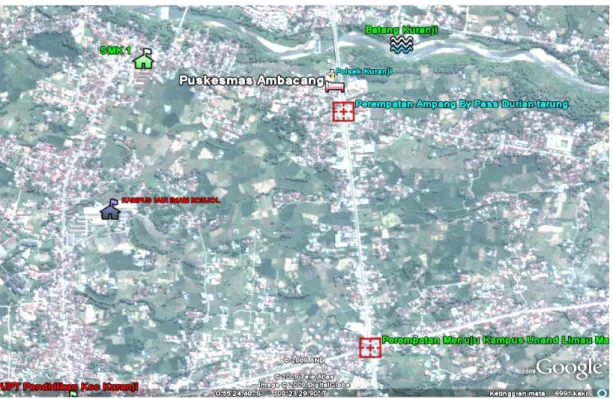
Gambar 2.1. Wilayah kerja Puskesmas berdasarkan Google Satelit Secara sketsa, wilayah kerja Puskesmas dapat digambarkan sebagai berikut:
7 Gambar 2.2. Geomapping sarana kesehatan wilayah kerja Puskesmas Ambacang
2.3. Kondisi Demografis3
Jumlah penduduk yang menjadi tanggung jawab wilayah Puskesmas Ambacang selama tahun 2011 adalah 46.900 jiwa dengan distribusi
kependudukan menurut kelurahan sebagai berikut: Kelurahan Pasar ambacang : 16.818 Kelurahan anduring : 13.412 Kelurahan lubuk lintah : 9.737 Kelurahan ampang : 6.933
Tabel 2.1 Daftar Sasaran Kesehatan Puskesmas Ambacang Tahun 2011
2.4. Sarana dan Prasarana serta Sasaran Kesehatan
Puskesmas Ambacang pada saat ini telah memiliki prasarana dan sarana yang relatif lebih baik bila dibandingkan dengan tahun sebelumnya. Prasarana gedung dengan 2 lantai mampu dimanfaatkan untuk pelayanan dan kegiatan administarsi/manajemen, begitu pula prasarana kendaraan roda 4 dan roda 2 telah mampu menjangkau pelayanan terutama luar gedung seperti posyandu,UKS dan UKGS serta pembinaan desa siaga.
Data sarana kesehatan Puskesmas Ambacang terdiri dari : a. Bangunan Puskesmas Induk : 2 Unit
b. Bangunan Puskesmas Pembantu : 1 Unit c. Rumah Para medis : 2 Unit Data UKBM (Upaya Kesehatan Berbasis Masyarakat)
Kelurahan Penduduk Bayi Balita Bumil Bulin Buteki WUS Lansia Ps. Ambacang 15.461 265 1.614 363 346 659 3.386 1.144 Anduring 12.391 211 1.287 210 276 526 2.700 912 Lubuk lintah 12.737 153 934 210 200 382 1.960 662 Ampang 6.371 109 665 149 143 272 1.396 472 Jumlah 46.900 738 4.500 1.011 1578 1679 9.442 3.190
8 a. Posyandu Balita : 28 Buah
b. Posyandu Lansia : 6 Buah
c. Batra : 32 Buah d. Poskesren : 1 Buah e. Toga : 49 Buah f. UKK : 143 Buah g. Poskeskel : 4 Buah 2.5. Ketenagaan
Sarana tenaga Puskesmas Ambacang berjumlah 49 orang, terdiri dari : a. Dokter Umum : 4 orang
b. Dokter Gigi : 3 orang
c. SKM : 2 orang
d. Perawat ( Akper ) : 6 orang e. Perawat SPK : 1 orang f. Bidan D III : 10 orang g. Bidan D I : 7 orang h. Kesling/AKL : 3 orang i. Analis D III : 1 orang j. Perawat gigi : 2 orang k. Asisten Apoteker : 3 orang
l. SLTA : 2 orang
m. Sopir : 1 orang
n. Tenaga Sukarela : 4 orang
2.6. Sasaran pelayanan kesehatan
Daftar sasaran kesehatan puskesmas ambacang tahun 2011
a. Penduduk : 46.900 orang
b. Ibu hamil : 1047 orang
c. Ibu bersalin : 976 orang
d. Bayi : 738 orang
e. Balita : 3678 orang
9 g. Wanita usia subur : 13.270 orang
h. TK : 7 buah
i. SD : 22 buah
j. SMP/MTSN : 5 buah
k. SMA/SMK : 3 buah
l. Rumah ibadah : 65 buah
m. Panti Asuhan : 2 buah
n. Restoran / rumah makan : 18 buah o. Sarana air bersih : 6728 buah
2.7. Kondisi Sosial,Budaya dan Ekonomi Penduduk
Penduduk wilayah kerja Puskesmas Ambacang Kuranji sebagian besar beragama Islam,dengan mata pencarian:
a. Tani : 45%
b. Pegawai Negeri : 20%
c. ABRI : 2%
d. Buruh : 15%
10
STRUKTUR ORGANISASI PUSKESMAS AMBACANG 2011
KET: KEPALA PUSKESMAS Dr.Hj.MAY HAPPY.M. Pp PUSKEL KAINI TATA USAHA
HASRI AMRA, Amd KL
SP2TP ASWITHA.D PERENCANAAN Ka Pusk/TU UMUM/KEPEG NENI INDRIANI DARWINA BENDAHARA BOK MARDALENA APBD/ASKES/DA BISMATULLAH BISMATULLAH B O K MARDALENA.SKM UPAYA KESEHATAN PERORANGAN DR DIAN UPAYA KESEHATAN MASYARAKAT DR.AZISRI BOESTARI BP UMUM YANTRI NORA BP GIGI DDDDrgD rg.UCHIRI A.H KIA SRI HILDA.SKM LABOR MEINI ELFIZA APOTIK DARYATI PROMKES YENI ASTUTI Amdkeb aaaaaaakeK EB KESLING HASRI AMRA P2P/SURVAILENT SURYA.SKM GIZI MARDALENA.SKM PENGOBATAN ….. PUSTU L .LINTAH MAHYUNI ANDURING WAHYUNI LUBUK LINTAH FITRA SURYANI PS AMBACANG ZAMLISMI AMPANG RAADSMA.D IBU SRI.SKM ANAK GADIS.V KB NURHAYATI GUDANG DARWINA IMUNISASI DEVI.S P M S Linda Astuti LANSIA Linda Astuti POSKESKEL 4 C A M A T KURANJI BADAN PENYANTUN PUSKESMAS P3K PIKET I S P A gadis MALARIA sasrawati sasrawatis asrawati SASRAWA TI D B D .H ASRI.A PUSKEL KARTINI k DIARE FILARIASIS OLAH RAGA NURMAYAN TI JAMPERSA L
Gambar 2.3. Struktur Organisasi Puskesmas Ambacang Garis Komando:
11 2.9 Analisis Situasi
2.9.1 Program Puskesmas
Puskesmas Ambacang Kuranji memiliki 6 program dasar ( Basic Six) yang merupakan program pokok kerja puskesmas, yaitu :
1. Promosi Kesehatan,meliputi kegiatan sebagai berikut : a. Peran Serta Masyarakat
Tabel 2.2 Pencapaian Program UKBM di Wilayah Kerja Puskesmas Ambacang Tahun 2011
No .
Program Target % Pencapaian % Kesenjangan
1. Posyandu Balita 28 10 0 28 100 - 2. Posyandu Lansia 6 10 0 6 100 - 3. Kader Aktif 112 10 0 97.5 87 13 4. TOGA 20 10 0 20 100 - 5. BATRA 23 10 0 23 100 - 7. POSBINDU 4 10 0 - - 100 8. Poskestren 1 10 0 1 100 - 9. Poskeskel 4 10 0 4 100 - 10. UKS 22 10 0 20 91 9
b. Penyuluhan Kesehatan Masyrakat
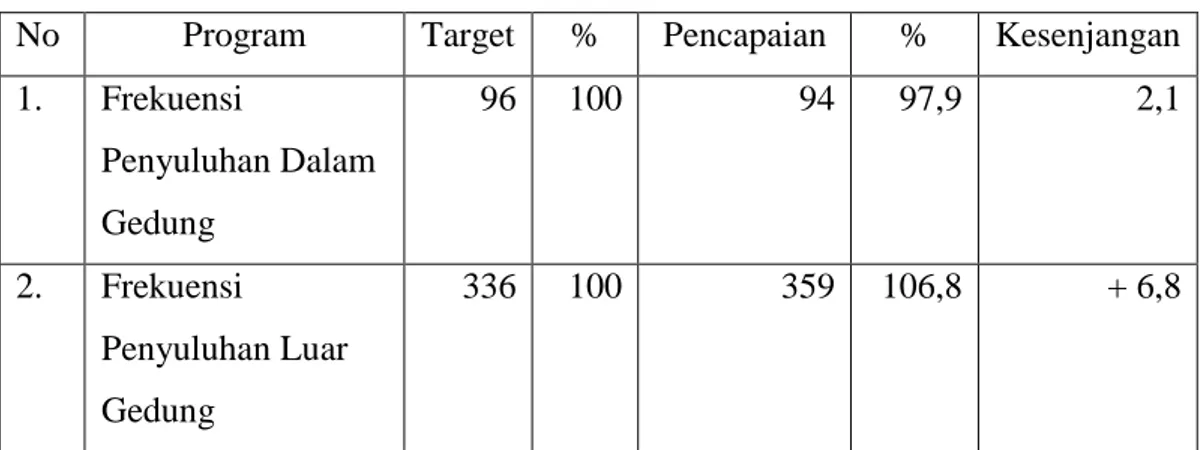
Tabel 2.3. Penyuluhan Kesehatan Masyarakat di dalam Gedung dan di Luar Gedung di Wilayah Kerja Puskesmas Ambacang Tahun 2011
12
No Program Target % Pencapaian % Kesenjangan
1. Frekuensi Penyuluhan Dalam Gedung 96 100 94 97,9 2,1 2. Frekuensi Penyuluhan Luar Gedung 336 100 359 106,8 + 6,8 2. KIA dan KB
Jumlah ibu hamil yang ada pada wilayah kerja Puskesmas Ambacang sebanyak 1047 orang, sedangkan bayi berjumlah 738 orang.
a. Cakupan KN1 dan KN lengkap
Tabel 2.4. Target dan Hasil Pencapaian Program KN1 dan KN Lengkap per Kelurahan Puskesmas Ambacang Tahun 2011
No. Kelurahan Sasaran Bayi KN 1 % KN Lengkap % 1 Ps.Ambacang 265 257 97,1 242 94,1 2 Anduring 211 196 93,2 185 94,5 3 Lubuk Lintah 153 143 93,6 137 95,7 4 Ampang 109 100 91,7 88 87,8 Jumlah 738 696 94,5 642 93,2
Kesimpulan yang dapat diambil dari tabel di atas adalah pencapaian KN 1 melebihi dari target yang ditetapkan, di mana target yang harus dicapai ialah 88 %, baik KN 1, maupun KN lengkap.
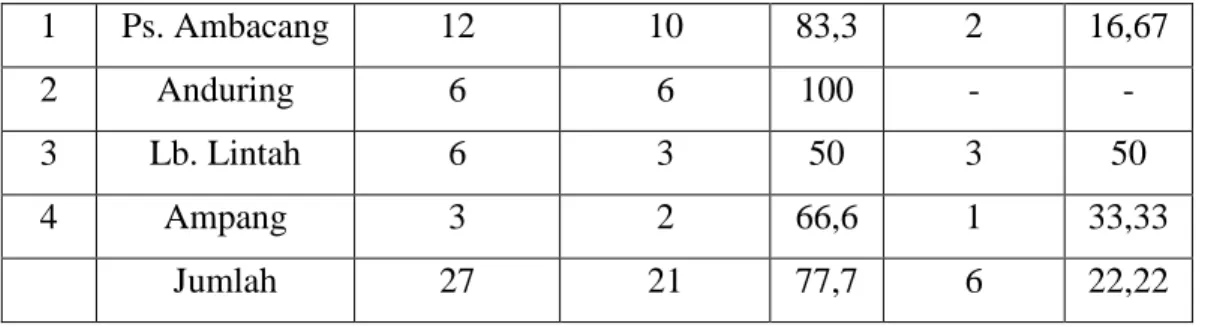
b. Jumlah kasus BBLR, cakupan BBLR ditangani dan dirujuk
Tabel 2.5. Jumlah Kasus BBLR, Cakupan BBLR Ditangani dan Dirujuk per Kelurahan Puskesmas Ambacang Tahun 2011
No Kelurahan Jml BBLR BBLR
Ditangani
% BBLR
Dirujuk
13 1 Ps. Ambacang 12 10 83,3 2 16,67 2 Anduring 6 6 100 - - 3 Lb. Lintah 6 3 50 3 50 4 Ampang 3 2 66,6 1 33,33 Jumlah 27 21 77,7 6 22,22
Pencapaian kasus BBLR yang ditangani melebihi dari target yang ditetapkan di mana target yang diberikan, yaitu 60%, sedangkan target yang dicapai yaitu 77,7%.
c. Data 10 penyakit terbanyak pada balita
Tabel 2.6. Data 10 Penyakit Terbanyak pada Balita per Kelurahan Puskesmas Ambacang Tahun 2011
No. Penyakit Kelurahan Jumlah
Ps. Ambacang Anduring Lb Lintah Ampang 1 ISPA 1025 728 586 480 2819 2 Infeksi Kulit 274 186 166 108 734 3 Obs Demam 141 96 78 76 391 4 Diare 103 86 71 40 300 5 Alergi Kulit 58 32 28 20 138 6 Pneumoni 35 23 18 17 93 7 Penyakit Telinga 36 17 16 16 85 8 Penyakit Mata 27 16 17 15 75 9 Varicella 18 17 16 15 66 10 Kecacingan 10 5 4 3 22 Jumlah 1727 1206 1000 790 3823
Penyakit ISPA menempati urutan pertama dan kecacingan menempati urutan terakhir dari sepuluh penyakit pada anak yang ditemukan di KIA selama tahun 2011. DKK memberikan target penemuan kasus pneumonia pada tahun 2011 yaitu 86% (387 orang) dari 10% jumlah balita yang menjadi sasaran
14 pneumoni. Sedangkan jumlah yang ditemukan di Puskesmas Ambacang selama tahun 2011 berjumlah 93 kasus dengan pencapaian 24,03%, sedangkan target yang belum tercapai yaitu 61,97%.
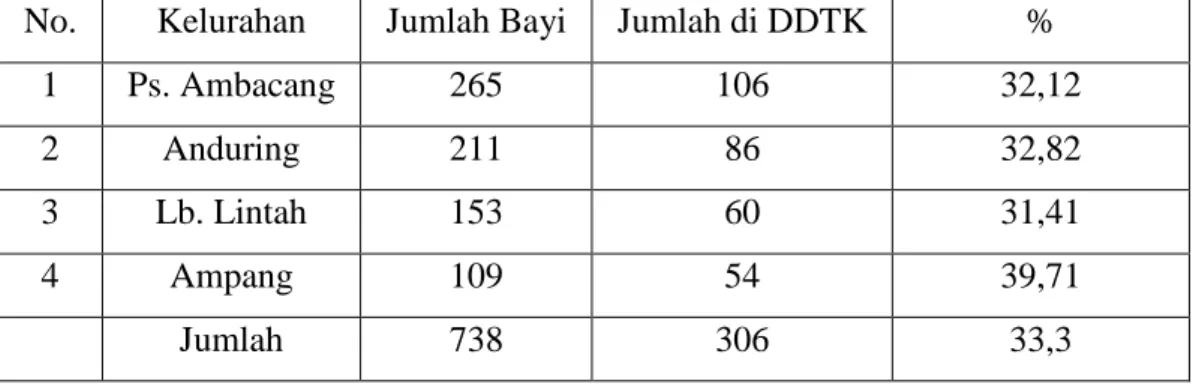
d. Cakupan DDTK Balita Per Kelurahan
Tabel 2.7. Hasil Pencapaian DDTK Bayi per Kelurahan Puskesmas Ambacang Tahun 2011
No. Kelurahan Jumlah Bayi Jumlah di DDTK %
1 Ps. Ambacang 265 106 32,12
2 Anduring 211 86 32,82
3 Lb. Lintah 153 60 31,41
4 Ampang 109 54 39,71
Jumlah 738 306 33,3
Tabel 2.8. Hasil Pencapaian DDTK Anak Balita per Kelurahan Puskesmas Ambacang Tahun 2011
No. Kelurahan Jumlah Anak Balita Jumlah di DDTK % 1 Ps. Ambacang 1322 388 30,22 2 Anduring 1054 298 29,07 3 Lb. Lintah 766 319 42,93 4 Ampang 545 109 20,6 Jumlah 3687 1114 31,11
Tabel 2.9. Hasil Pencapaian DDTK Anak Prasekolah per Kelurahan Puskesmas Ambacang Tahun 2011
No. Kelurahan Jumlah Anak Pra Sekolah Jumlah di DDTK % 1 Ps. Ambacang 132 60 45,45 2 Anduring 58 15 25,86
15
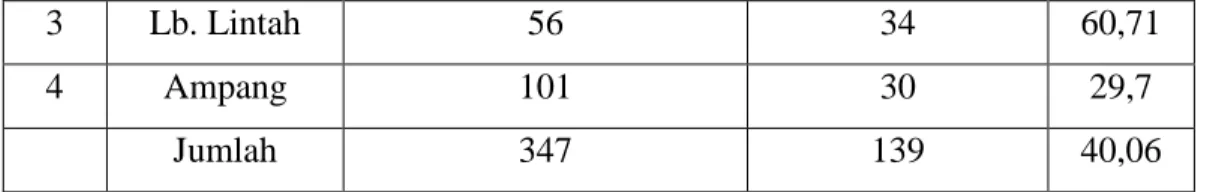
3 Lb. Lintah 56 34 60,71
4 Ampang 101 30 29,7
Jumlah 347 139 40,06
Pencapaian DDTK belum mencapai target sesuai dengan yang ditetapkan yaitu 80%. Pencapaian DDTK masih bayi masih kurang sebanyak 46,7%, pencapaian DDTK anak balita masih kurang sebanyak 46,7% dan pencapaian DDTK anak pra sekolah masih kurang sebanyak 39,94% lagi.
e. Cakupan neonatus resti / komplikasi yang ditangani dan dirujuk
Tabel 2.10. Cakupan Neonatus Resti / Komplikasi yang Ditangani dan Dirujuk per Kelurahan Puskesmas Ambacang Tahun 2011
No. Kelurahan Jumlah Neonatus Resti Neonatus Resti Ditangani % Neonatus Resti Dirujuk % 1 Ps. Ambacang 7 7 100 3 23,08 2 Anduring 3 3 100 0 0 3 Lubuk Lintah 1 1 100 3 42,86 4 Ampang 2 2 100 1 33,33 Jumlah 13 13 100 7 24,14
Pencapaian neonatus resti yang ditangani melebihi dari target yang ditentukan, di mana target yang ditetapkan adalah 60%, maka pencapaian lebih dari target sebanyak 24,14%.
f. Cakupan kunjungan bayi (29 hari dan 11 bulan)
Tabel 2.11. Cakupan Kunjungan Bayi (29 Hari dan 12 Bulan) per Kelurahan Puskesmas Ambacang Tahun 2011
No. Kelurahan Jumlah Bayi Jumlah Kunjungan Bayi
%
1 Pasar Ambacang 265 244 92,3
16
3 Lubuk Lintah 153 121 81,68
4 Ampang 109 83 80,88
Jumlah 738 616 81,39
Pencapaian kunjungan bayi masih belum mencapai target, di mana target yang seharusnya dicapai pada tahun 2011 adalah 85%.
g. Cakupan ASI Eksklusif
Tabel 2.12. Cakupan ASI Eksklusif per Kelurahan Puskesmas Ambacang Tahun 2011
No. Kelurahan Jumlah Bayi 0-6 Bulan ASI Eksklusif %
1 Pasar Ambacang 132 111 84,09
2 Anduring 105 53 50,48
3 Lubuk Lintah 76 42 55,26
4 Ampang 54 34 62,96
Jumlah 367 240 65,4
Pencapaian cakupan ASI eksklusif baru mencapai 65,4% di mana yang dimaksud adalah pemberian ASI saja pada bayi sampai bayi berusia 6 bulan. Sedangkan target pencapaiannya adalah 100%, jadi pencapaian di wilayah kerja Puskesmas Ambacang masih kurang 34,6% lagi.
h. Data kematian bayi berdasarkan penyebab
Tabel 2.13. Data Kematian Bayi Berdasarkan Penyebab per Kelurahan Puskesmas Ambacang Tahun 2011
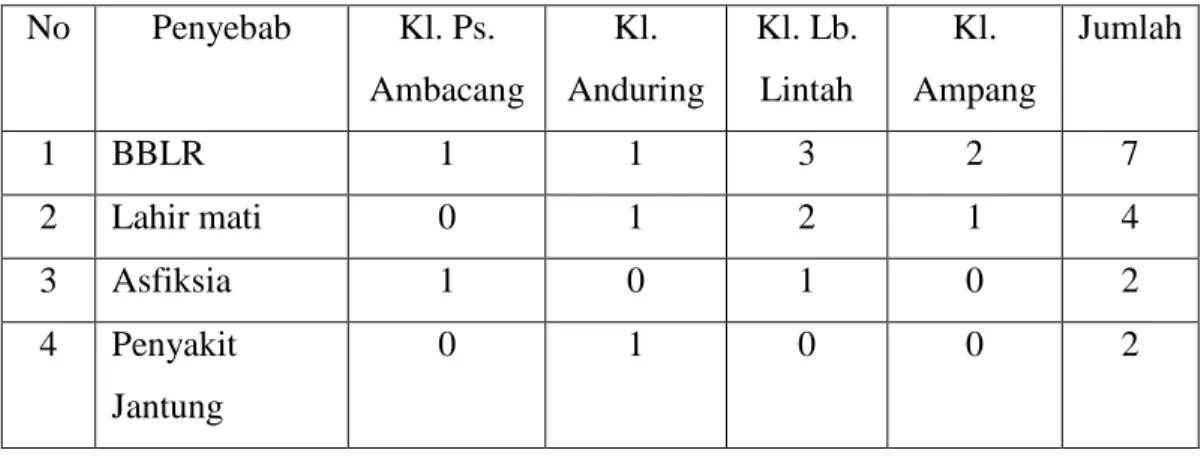
No Penyebab Kl. Ps. Ambacang Kl. Anduring Kl. Lb. Lintah Kl. Ampang Jumlah 1 BBLR 1 1 3 2 7 2 Lahir mati 0 1 2 1 4 3 Asfiksia 1 0 1 0 2 4 Penyakit Jantung 0 1 0 0 2
17 Bawaan 5 Inf paru 0 0 1 1 4 6 Ikterik 1 0 0 0 1 7 Obs demam 1 1 2 1 7 8 Diare 0 0 1 0 2 9 Meningitis 0 1 0 0 1 Jumlah 4 5 10 5 24
Lokasi terjadinya kematian bayi yang terbanyak adalah di kelurahan Lubuk Lintah.
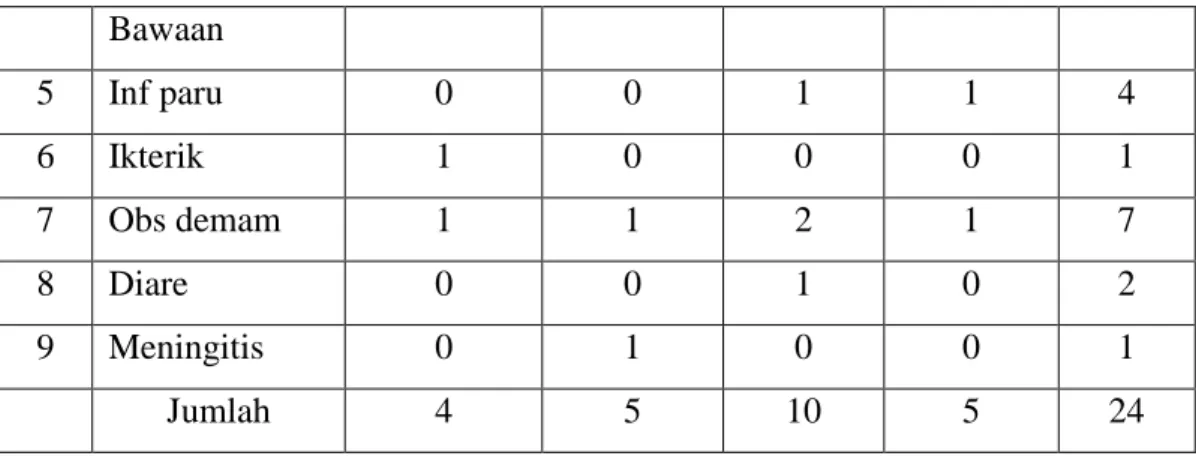
i. Data kematian anak balita berdasarkan penyebab
Tabel 2.14. Data Kematian Anak Balita Berdasarkan Penyebab per Kelurahan Puskesmas Ambacang Tahun 2011
No. Kelurahan Diare
dengan Dehidrasi Penyebab Gagal Jantung e.c. Peny. Jantung Bawaan Aspirasi Tenggelam Jumlah Kematian 1 Ps. Ambacang 0 0 1 1 2 Anduring 1 0 0 1 3 Lb. Lintah 1 1 1 3 4 Ampang 1 0 0 1 Jumlah 3 1 2 6
Kematian anak balita terbanyak disebabkan diare, yaitu 3 dari 6 orang anak balita meninggal.
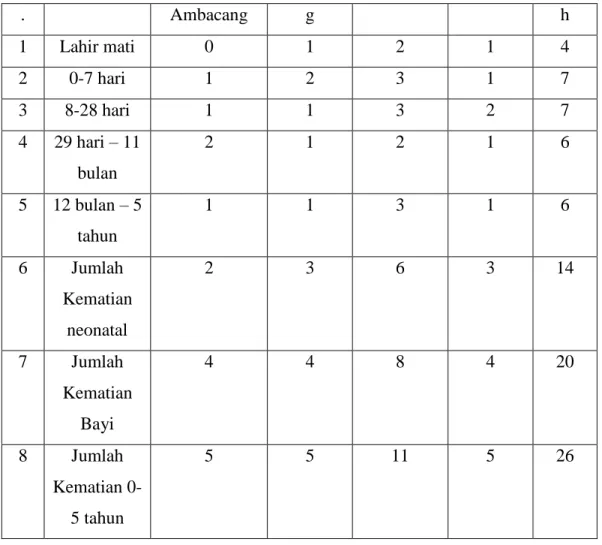
j. Data kematian bayi dan balita
Tabel 2.15. Data Kematian Bayi dan Balita per Kelurahan Puskesmas Ambacang Tahun 2011
18 . Ambacang g h 1 Lahir mati 0 1 2 1 4 2 0-7 hari 1 2 3 1 7 3 8-28 hari 1 1 3 2 7 4 29 hari – 11 bulan 2 1 2 1 6 5 12 bulan – 5 tahun 1 1 3 1 6 6 Jumlah Kematian neonatal 2 3 6 3 14 7 Jumlah Kematian Bayi 4 4 8 4 20 8 Jumlah Kematian 0-5 tahun 5 5 11 5 26
k. Data bayi lahir prematur per kelurahan Puskesmas Ambacang Tahun 2011 Kelurahan Pasar Ambacang : 1 orang
Kelurahan Anduring : 1 orang
Kelurahan Lubuk Lintah : 3 orang
Kelurahan Ampang : 2 orang
l. Data bayi dan anak balita yang punya buku KIA
Tabel 2.16. Data Bayi dan Anak Balita yang Punya Buku KIA Per Kelurahan Puskesmas Ambacang Tahun 2011
No. Kelurahan Bayi Anak Balita Jumlah
1 Pasar Ambacang 302 900 1202
2 Anduring 272 850 1122
19
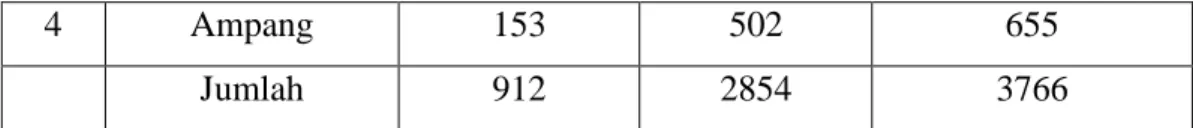
4 Ampang 153 502 655
Jumlah 912 2854 3766
m. Data sasaran ibu balita per kelurahan Puskesmas Ambacang tahun 2011 Kelurahan Pasar Ambacang : 1480 orang
Kelurahan Anduring : 1152 orang
Kelurahan Lubuk Lintah : 820 orang
Kelurahan Ampang : 630 orang
Jumlah : 4082 orang
n. Data bayi dan anak balita yang kelainan tumbuh kembang
Tabel 2.17. Data Bayi dan Anak Balita yang Kelainan Tumbuh Kembang Per Kelurahan Puskesmas Ambacang Tahun 2011
No. Kelurahan Bayi Anak Balita Jumlah
1 Pasar Ambacang 0 3 3
2 Anduring 0 0 0
3 Lubuk Lintah 0 1 1
4 Ampang 1 0 1
Jumlah 1 4 5
Tabel 2.18. Data Sasaran Laki-Laki dan Perempuan Per Kelurahan Puskesmas Ambacang Tahun 2011
No. Kelurahan Bayi Laki-laki Bayi Perempuan Anak Balita Laki-laki Anak Balita Perempuan Jumlah 1 Ps.Ambacang 160 170 640 644 1614 2 Anduring 130 132 513 512 1287 3 Lubuk Lintah 95 96 370 373 934 4 Ampang 68 68 265 264 665 Jumlah 453 466 1788 1793 4500
20 Tabel 2.19. Pelayanan Kesehatan Anak Balita Per Kelurahan Puskesmas Ambacang Tahun 2011
No. Kelurahan Sasaran Jumlah % Target
1 Ps.Ambacang 1284 1042 81,15 78 2 Anduring 1025 667 65,07 78 3 Lb. Lintah 743 514 69,18 78 4 Ampang 529 475 89,79 78 Jumlah 3581 2698 75,34 78 3. Gizi
Wilayah Kecamatan Kuranji merupakan daerah yang rawan masalah gizi terutama gizi buruk.Puskesmas Ambacang memiliki 1 buah Pojok Gizi sebagai salah satu upaya untuk mengurangi angka kejadian masyarakat kurang gizi.Akan tetapi pada pelaksanaan Pojok Gizi belum maksimal dilihat dari angka kunjungan yang rendah jika dibandingkan dengan jumlah pasien yang datang berobat ke Puskesmas yang seharusnya datang ke pojok gizi.
Beberapa kegiatan yang dilakukan adalah:
Pelaksanaan penimbangan balita dan penimbangan massal sekaligus pemberian vitamin A pada bulan Februari dan Agustus.
Pemberian tablet Fe pada ibu hamil (bumil) dan vitamin A pada ibu nifas (bufas).
Pemantauan garam beryodium dilaksanakan 2 x 1 tahun
Penjaringan status gizi dari bayi sampai anak sekolah (murid baru).
a. Pencapaian D/S, N/D, BMG/D
Tabel 2.20. Pencapaian D/S Balita di Wilayah Kerja Puskesmas Ambacang tahun 2011 No. Kelurahan Sasaran Balita 2011 Jumlah Rata-rata Balita ditimbang/Th (Tahun 2011) Pencapaian D/S Balita Tahun 2011 Tahun 2010 Tahun 2009
21 1. Ps.Ambacang 1722 1089 63,22 70,15 43,93 2. Anduring 1374 822 59,23 48,47 26,92 3. Lubuk Lintah 997 539 54,06 48,69 46,33 4. Ampang 710 430 60,56 67,54 44,28 Puskesmas 4803 2880 59,96 59,26 39,28
Berdasarkan tabel di atas dapat di lihat kesenjangan antara pencapaian D/S balita dengan target D/S balita (target=65 %).
Tabel 2.21. Pencapaian N/D Balita di Wilayah Kerja Puskesmas Ambacang Tahun 2011 No . Kelurahan Sasara n Balita Th 2011 Jumlah Rata-rata D’ Jumlah Rata-rata Balita yg naik Berat badannya/Th Pencapaian N/D Balita 2011 2010 2009 1. Ps.Ambacang 1722 781 578 74,00 89,6 4 76,5 0 2. Anduring 1374 411 360 87,59 84,8 2 70,1 1 3. Lubuk Lintah 997 275 228 82,90 86,2 7 77,6 9 4. Ampang 710 343 301 87,87 91,4 5 74,7 6 Puskesmas 4803 1650 1467 85,77 87,7 7 75,3 0
Berdasarkan tabel di atas dapat di lihat tahun 2011 kesenjangan antara pencapaian N/D balita dengan target N/D balita (target= 89 %) adalah 3,23%
Tabel 2.22. Pencapaian BGM/D Balita di Wilayah Kerja Puskesmas Ambacang Tahun 2011
22 No. Kelurahan Cakupan BGM/D Balita Tahun 2011 Tahun 2010 1. Ps.Ambacang 0,79 1,08 2. Anduring 0,80 0,84 3. Lubuk Lintah 0,66 1,56 4. Ampang 0,45 0,91 Puskesmas 0,71 1,10
Rata-rata jumlah balita yang BGM pada tahun 2011 sebanyak 18 anak dari rata-rata jumlah balita yang ditimbang yaitu sebanyak 2692 anak atau berkisar 0,71%.
b. Cakupan Distribusi pemberian kapsul vitamin A Pada bayi dan balita
Tabel 2.23. Cakupan Pendistribusian Kapsul Vitamin A Bayi dan Anak Balita Bulan Februari 2011 di Wilayah Kerja Puskesmas Ambacang
No .
Kelurahan
Bayi Anak Balita
Sasaran 2011 Pencapaian Sasaran 2011 Pencapaian Abs % Abs % 1. Pasar Ambacang 210 180 85,71 1372 1225 89,28 2. Anduring 167 148 88,62 1095 965 88,12 3. Lubuk Lintah 122 108 88,52 794 699 88,03 4. Ampang 86 78 90,69 566 502 88,69 Puskesmas 585 514 87,86 3827 3391 88,60
Berdasarkan tabel di atas dapat di lihat kesenjangan antara pencapaian distribusi kapsul vitamin A bulan Februari pada bayi dan balita dengan target (target= 94 %) tidak terlalu mencolok.
Tabel 2.24. Cakupan Pendistribusian Kapsul Vitamin A Bayi dan Anak Balita Bulan Agustus 2011 di Wilayah Kerja Puskesmas Ambacang
23 Sasaran 2011 Pencapaian Sasaran 2011 Pencapaian Abs % Abs % 1. Pasar Ambacang 210 148 70,47 1372 1217 88,70 2. Anduring 167 105 62,87 1095 725 66,21 3. Lubuk Lintah 122 112 91,80 794 660 83,12 4. Ampang 86 80 93,02 566 525 92,75 Puskesmas 585 445 76,06 3827 3127 81,70
Berdasarkan table di atas dapat di lihat kesenjangan yang di dapat antara pencapaian distribusi kapsul vitamin A pada bayi dan balita bulan Agustus dengan target( target=94 %) di bandingkan bulan Februari mengalami peningkatan sekitar 7%.
Walau distribusi Vitamin A di bulan Februari dan Agustus tahun 2011 masih belum mencapai target. Akan tetapi bila kita lihat pencapaian distribusi vitamin A di tahun-tahun sebelumnya yaitu tahun 2008 (41,7 %), 2009 (54,2 %) , 2010 (60,7%), dan 2011 (83,5%) pencapaiannya mengalami peningkatan.
Tabel 2.25. Cakupan Distribusi Kapsul Vitamin A dan Tablet Fe pada Ibu Nifas di Wilayah Kerja Puskesmas Ambacang Tahun 2011
No. Kelurahan Sasaran
Jumlah Ibu Nifas dapat Kapsul Vitamin A dan Tablet Fe Abs % 1. Ps. Ambacang 346 346 100 2. Anduring 276 264 95,65 3. Lubuk Lintah 200 185 92,5 4. Ampang 143 138 96,50 Puskesmas 965 933 96,68
Berdasarkan tabel di atas terlihat bahwa distribusi kapsul vitamin A dan tablet Fe pada ibu nifas telah melebihi target (target=80%)
24 c. Cakupan Distribusi Tablet Fe pada Ibu Hamil
Tabel 2.26. Cakupan Distribusi Tablet Fe 1 dan Fe 3 pada Ibu Hamil di Wilayah Kerja Puskesmas Ambacang Tahun 2011
No. Kelurahan
Sasaran Bumil
2011
Jumlah Ibu Hamil dapat Talet Fe
Fe 1 Fe 3 Abs % Abs % 1. Pasar Ambacang 385 376 97,52 339 87,33 2. Anduring 307 289 93,77 247 82,69 3. Lubuk Lintah 223 214 95,71 192 85,24 4. Ampang 159 159 100 140 87,25 Puskesmas 1074 1038 96,44 918 85,56
Target Distribusi Tablet Fe 1 dan Fe 3 bumil : 85 % dan 84 %
Berdasarkan tabel di atas terlihat bahwa distribusi tablet Fe1 dan Fe3 pada ibu nifas telah mencapai target Fe1(target=85%) dan target Fe3 (target=84%).
d. Kunjungan Pasien ke POZI (Pojok Gizi)
Pasien yang datang ke POZI (Pojok Gizi) merupakan pasien rujukan dari BP, KIA, keinginan sendiri dan posyandu. Mereka datang dengan berbagai macam penyakit/keluhan yang berbeda. Kegiatan POZI berupa konsultasi ataupun arahan tentang makanan/diet sesuai penyakit/keluhan yang dirasakan. Kunjungan POZI yang terbanyak berasal dari penyakit diabetes melitus sejumlah 55 dari 169 kunjungan sekitar 32,5 %.
e. Kegiatan penimbangan massal
Pencapaian penimbangan massal sudah mencapai target yaitu 76,89 % (target > 70 %). Ditemukan kasus gizi buruk sebanyak 3 anak. Tetapi setelah dilakukan validasi data penimbangan massal ternyata hanya ditemukan 1 kasus gizi buruk yang merupakan kasus lama yang ditemukan di tahun 2010.
25
f. PSG dan Kadarzi
Sasarannya adalah keluarga yang memiliki balita. Pengumpulan data dilaksanakan tanggal 3 s.d 7 Mei 2011 di 4 kelurahan yaitu Pasar Ambacang, Anduring, Lubuk Lintah dan Ampang dengan jumlah sampel masing-masing adalah 30 KK, 30 KK, 30 KK dan 30 KK. Teknik pengambilan sampel secara random.
Hasil dari pengumpulan data tersebut adalah sebagai berikut : Tabel 2.27. Hasil Rekapitulasi Data PSG Kadarzi Tahun 2011
No . Indikator Kadarzi Ps.Ambacang (30 KK) Anduring (30 KK) Lubuk Lintah (30 KK) Ampang (30 KK)
Hasil % Hasil % Hasil % Hasil % 1. Timbang BB teratur 15 50 18 60 26 87 6 20 2. ASI Ekslusif 3 10 24 80 21 70 4 13 3. Kons. Aneka ragam mkn 29 97 30 10 0 30 10 0 30 10 0 4. Kons.Garam beryodium 30 10 0 30 10 0 30 10 0 30 10 0 5. Konsumsi Suplemen Gizi 30 10 0 30 10 0 30 10 0 30 10 0
Permasalahan yang dapat simpulkan daritabel di atas adalah angka warga yang menimbang berat badan secara teratur rendah dan pemberian ASI ekslusif yang rendah
4. Kesehatan Lingkungan
Tabel 2.28 Data Pemeriksaan Kesehatan Lingkungan Puskesmas Ambacang 2011
No. Program Sasaran Diperiksa Memenuhi
Syarat
26 1 Tempat Penyimpanan dan
penjualan pestisida 3 2 1 50% 2 Tempat Penjualan Makanan 79 54 34 62,9% 3 Tempat-tempat Umum 89 53 33 62,3% 4 Rumah 2798 693 249 35,9% 5 Industri 1 1 1 100%
6 Sarana air bersih 6728 674 335
(risiko rendah)
4,9 %
7 Sekolah 22 6 2 33,3 %
8 Sampel air yang diperiksa kimiawi
- - -
9 Sampel air yang diperiksa bakteriologi
- - -
10 Sistem Pembuangan Air Limbah (SPAL) 2867 624 371 59,4% 11 Jamban Keluarga 1876 575 300 52,17% 12 Tempat Pembuangan Sementara (TPS) 723 610 361 59,1% 13 Ttempat Pembuangan Akhir (TPA) 211 118 3 25,4%
Berdasarkan Tabel di atas terlihat bahwa pencapaian program kesehatan lingkungan di wilayah kerja Puskesmas Ambacang masih banyak yang belum mencakup seluruh sasaran. Program kesehatan lingkungan juga membentuk klinik sanitasi di Puskesmas Ambacang sebagai upaya pencegahan penyakit menular. Namun, program ini belum terlaksana secara efektif. Dibuktikan dari kasus diare dengan jumlah kasus 778, namun yang berkunjung ke klinik sanitasi hanya 220 orang atau sekitar 28,3%.
27 Pemberian imunisasi lengkap pada bayi, wanita usia subur dan anak sekolah, serta pelaksanaan surveilens merupakan usaha yang telah dilakukan oleh Puskesmas Ambacang untuk melaksanakan program pencegahan dan pemberantasan penyakit.
a. Cakupan imunisasi bayi
Tabel 2.29. Target dan Hasil Pencapaian Program Imunisasi Bayi Puskesmas Ambacang Tahun 2011
No. Antigen Jumlah Sasaran % target Jumlah Pencapaian % Pencapaian % Kesenjangan 1 BCG 976 95 897 91,9 -3,1 2 HB Uni Jek 976 95 910 95,7 +0,7 3 Polio 1 976 95 921 94,4 -0,6 4 DPT / HB 1 976 95 922 94,5 -0,5 5 DPT / HB 3 976 85 846 86,4 +1,4 6 Campak 976 85 834 85,5 +0,5
Berdasarkan tabel di atas terlihat bahwa program imunisasi bayi telah mencapai target.
b. Cakupan imunisasi ibu hamil
Tabel 2.30 Target dan Hasil Pencapaian Program Imunisasi Ibu Hamil di Puskesmas Ambacang Tahun 2011
No. Antigen Jumlah Sasaran % Target Jumlah Pencapaian % Pencapaian % Kesenjangan 1 TT 2 Plus 1074 80 638 58,6 -21,4
Berdasarkan tabel di atas terlihat bahwa program imunisasi ibu hamil belum mencapai target, terdapat kesenjangan 16,1%
28 c. Cakupan imunisasi anak sekolah
Tabel 2.31. Target dan Hasil Pencapaain Program Imunisasi Anak Sekolah di Puskesmas Ambacang Tahun 2011
No Antigen Jumlah Sasaran % Target Jumlah Pencapaian % Pencapaian % Kesenjangan 1 BIAS Campak 739 100 683 92,4 -7,6 2 BIAS DT / TT 2240 100 2059 90,5 -9,5
Berdasarkan tabel di atas terlihat bahwa program imunisasi anak sekolah belum mencapai target, terdapat kesenjangan 7,2 % untuk imunisasi campak dan kesenjangan 5,2 % untuk imunisasi TT.
d. Cakupan imunisasi pasca gempa
Tabel 2.32. Target dan Hasil Pencapaian Program Imunisasi Pasca Gempa di Puskesmas Ambacang Tahun 2011
No Antigen Jumlah Sasaran % Target Jumlah Pencapaian % Pencapaian % Kesenjangan 1 PIN Campak 3526 95 2894 82,07 -12,93 2 PIN Polio 4359 95 3435 78,8 -16,2
Berdasarkan tabel di atas terlihat bahwa program imunisasi pasca gempa belum mencapai target, terdapat kesenjangan.
6. Pengobatan
Puskesmas Ambacang adalah Puskesmas rawat jalan yang melayani pasien untuk berobat. Puskesmas Ambacang kuranji memiliki sebuah puskesmas pembantu, yang terletak dikelurahan Lubuk Lintah. Rata-rata pasien yang datang berobat per-bulannya adalah ± 2200 orang.
29 0 5 10 15 20 25 30
Diagram 2.1 Penyakit Terbanyak (Dalam Persen) Dari Bulan Januari Sampai Bulan Desember Selama Tahun 2011
Diagram 2.2 Sepuluh Penyakit Terbanyak (Dalam Persen) di Wilayah Kerja Puskesmas Ambacang Tahun 2011
2.8.2. Kerjasama Lintas Program dan Lintas Sektoral 1. Kerjasama Lintas Program
30 Kerjasama lintas program merupakan bentuk kerjasama yang dilakukan antar program dalam ruang lingkup puskesmas itu sendiri. Kerjasama lintas program sifatnya saling melengkapi demi tercapainya tujuan program itu sendiri.
2. Kerjasama Lintas Sektoral
Kerjasama lintas sektoral merupakan kerjasama yang dilakukan oleh puskesmas dengan pihak lain diluar puskesmas. Kerjasama lintas sektoral biasanya dilakukan ketika ada program yang sifatnya lebih besar dan memerlukan peranan pihak lain.
2.8.3. Sarana dan Prasarana
Puskesmas Ambacang terdiri dari satu bagian utama dan satu bagian paviliun. Bagian utama terdiri dari dua lantai, pada lantai dasar terdiri dari beberapa ruangan yang digunakan untuk IGD, BP, KIA/KB, konseling TB dan imunisasi, Apotik, Gigi, dan ruangan rekam medis yang sekaligus menjadi ruangan loket. Sedangkan pada lantai atas, terdapat ruangan gizi yang bergabung dengan promosi kesehatan dan surveilens, ruang pertemuan, dan klinik sanitasi. Kemudian pada paviliun, digunakan sebagai ruangan tata usaha, ruang staf administrasi, ruang kepala puskesmas serta laboratorium.
2.8.4. Ketenagaan dan Struktur Organisasi
Puskesmas Ambacang yang diresmikan pada hari Rabu tanggal 5 Juli 2006 memiliki 43 orang staf dengan cakupan wilayah kerja Puskesmas Ambacang yang memiliki jumlah penduduk 43. 114 jiwa, angka ini didapatkan dari empat kelurahan yang menjadi tanggung jawab Puskesmas ini dari sembilan kelurahan yang berada di Kecamatan Kuranji, dengan rincian sebagai berikut:
Kelurahan Pasar Ambacang : 15.461 Jiwa Kelurahan Anduring : 12.329 Jiwa Kelurahan Ampang : 6.373 Jiwa Kelurahan Lubuk Lintah : 8.951 Jiwa
32 BAB III
TINJAUAN PUSTAKA
3.1 Definisi Manajemen Terpadu Balita Sakit8
Manajemen Terpadu Balita Sakit (MTBS) merupakan suatu pendekatan terhadap balita sakit dengan menggunakan suatu algoritme yang dilakukan secara terpadu dengan memadukan pelayanan promosi, pencegahan, serta pengobatan terhadap lima penyakit penyebab utama kematian pada bayi dan balita di negara berkembang, yaitu pneumonia, diare,campak, dan malaria serta malnutrisi.
3.2 Konsep MTBS8,9
MTBS digagas World Health Organization (WHO) dan the United
Nations International Children's Emergency Fund (UNICEF) untuk menyiapkan
petugas kesehatan melakukan penilaian, membuat klasifikasi serta memberikan tindakan kepada anak terhadap penyakit-penyakit yang umumnya mengancam jiwa. MTBS bertujuan untuk meningkatkan keterampilan petugas, memperkuat sistem kesehatan serta meningkatkan kemampuan perawatan oleh keluaran praktik MTBS di Puskesmas. Indonesia telah mengadopsi pendekatan MTBS sejak tahun 1996 dan implementasi MTBS dimulai tahun 1997. Salah satu kegiatan awal yang penting pada waktu itu adalah mengadaptasi modul MTBS WHO melalui kerjasama dengan WHO dan Ikatan Dokter Anak Indonesia (IDAI) sehingga menghasilkan 1 set generik Modul MTBS versi Indonesia. Modul MTBS mengalami revisi beberapa kali sesuai dengan perkembangan situasi penyakit dan kebijakan pengobatan di Indonesia. Modul MTBS yang dipakai sekarang (last
update) adalah modul revisi tahun 2008.
3.2.1 Alur Pelayanan MTBS
Pasien balita sakit dibawakan kartu status dan formulir pencatatan MTBS setelah mendaftar di loket . Hal ini yang membedakan pelayanan tanpa MTBS di mana formulir MTBS tidak disertakan. Pasien kemudian dibawa ruang MTBS untuk diperiksa oleh Case Manager. Case manager adalah bidan yang telah dilatih MTBS yang bertanggung jawab terhadap kelangsungan kegiatan MTBS.
33 Pemeriksaan dimulai dengan melakukan penilaian yang dilanjutkan dengan pembuatan klasifikasi yang diikuti dengan pemberian tindakan. Cara penilaian bergantung pada masalah yang dikerjakan yaitu dengan mengisi format pencatatan MTBS yang meliputi bertanya, melihat, memeriksa, mendengar, melihat dan meraba dan sebagainya. Klasifikasi ditetapkan setelah melihat hasil gejala dan tanda yang ditemukan pada penilaian dan akan diteruskan dengan melakukan tindakan yang sesuai. Tindakan ini juga mengacu pada buku bagan MTBS. Adapun permasalahan yang dinilai meliputi tanda bahaya umum, batuk atau sukar bernapas, diare, demam, masalah telinga, gizi buruk dan anemia, status imunisasi, pemberian kapsul vitamin A serta pemberian makan dan konseling.
Konseling menjadi langkah selanjutnya dan menjadi bagian tak terpisah dari alur MTBS. Case manager menentukan konseling yang diperlukan saat pemeriksaan, misalnya perlu diberikan konseling kesehatan lingkungan, gizi atau imunisasi dan juga berhak meminta petugas yang bersangkutan untuk melakukan konseling. Pasien disuruh kembali ke case manager untuk dilakukan penulisan resep. Case manager kemudian meminta ibu bayi atau balita sakit untuk mengambil obat lebih dahulu ke apotek. Ibu balita diminta kembali ke petugas tersebut untuk selanjutnya dijelaskan dosis, lama pemberian, waktu pemberian, cara pemberian cara memberikan obat kepada balita sakit dengan meminumkan dosis pertama di depan petugas.
Pemeriksaan balita sakit di puskesmas ditangani oleh tim yang dipimpin oleh pengelola MTBS yang berfungsi sebagai case manager. Semua kegiatan pemeriksaan dan konseling tersebut dilakukan di ruang khusus MTBS.
3.2.2 Fungsi dan Kedudukan Case Manager
Kedudukan case manager tidak ada dalam struktur organisasi puskesmas. Pemilihannya dilakukan oleh kepala puskesmas berdasarkan pertimbangan pernah mengikuti pelatihan dan sanggup untuk mengelola MTBS. Dalam keseharian, pengelola bertanggung jawab kepada koordinator KIA. Case manager bertanggung jawab melakukan penilaian berdasarkan klasifikasi, mengambil tindakan serta melakukan konseling dengan dipandu buku bagan dan tercatat dalam formulir pemeriksaan.
34 Case manager mendistribusikan tugas serta pekerjaan kepada anggota tim yaitu petugas gizi untuk menangani konseling gizi, petugas imunisasi untuk pemberian imunisasi yang dibutuhkan anak pada saat pemeriksaan serta petugas kesehatan lingkungan yang menangani penyuluhan berkenaan dengan penyakit yang diakibatkan oleh perilaku dan lingkungan. Kejelasan tugas dalam pembagian kerja menyebabkan penanganan kasus lebih efektif. Masing-masing petugas bisa mengerti pekerjaan dan tugas-tugas yang lain sehingga ketika petugas lain yang diperlukan tidak ada, petugas yang ada bisa mengambil alih. Sifat yang fleksibel antar anggota tim akan membantu dalam praktik MTBS sehingga pekerjaan terus berlangsung walaupun ada anggota tim yang tidak ada
3.3. Perbedaan Pelayanan dengan MTBS dan tanpa MTBS
Pendekatan program perawatan balita sakit di negara-negara berkembang termasuk Indonesia,yang dipakai selama ini adalah program intervensi secara terpisah untuk masing-masing penyakit. Program intervensi dilaksanakan secara terpisah, antara lain program pemberantasan penyakit infeksi saluran pernafasan akut (ISPA), program pemberantasan penyakit diare, program pemberantasan penyakit malaria, dan penanggulangan kurang gizi. Penanganan yang terpisah seperti ini akan menimbulkan masalah kehilangan peluang (missed opportunity)
dan putus pengobatan pada pasien yang menderita penyakit lain selain penyakit
yang dikeluhkan dengan gejala yang sama atau hampir sama.8
Untuk mengatasi kelemahan program atau metode intervensi tersebut, WHO dan UNICEF mengembangkan suatu paket yang memadukan pelayanan terhadap balita sakit dengan cara memadukan intervensi yang terpisah tersebut menjadi satu paket tunggal yang disebut Integrated Management of Childhood
Illness (IMCI) atau di Indonesia dikenal dengan nama MTBS. Pendekatan yang
terintegrasi dalam pemeriksaan balita sakit yaitu memadukan antara pengobatan, promosi dan pencegahan dalam waktu yang bersamaan. Pengobatan diberikan sesuai dengan klasifikasi, promosi ditekankan pada peningkatan pemberian makan pada balita sakit sesuai umur yang dilakukan di tingkat rumah tangga, sedangkan pencegahan penyakit ditekankan pada pemberian imunisasi, konseling pemberian
35 ASI dan makanan tambahan, pemberian suplemen kapsul vitamin A dosis tinggi sesuai yang telah ditetapkan.9
Manfaat Keterpaduan Intervensi dalam praktek MTBS ini adalah mencegah kasus kehilangan kesempatan (missed opportunity) pada balita. Petugas kesehatan selalu menanyakan status imunisasi serta sudah diberikan kapsul vitamin A. Untuk langkah selanjutnya apabila disimpulkan pasien memerlukan imunisasi serta kapsul vitamin A maka akan diberikan apabila tidak ada kontra indikasi pemberian imunisasi. Dengan demikian, balita tidak kehilangan kesempatan untuk mendapatkan imunisasi serta cakupan imunisasi akan bertambah. Intervensi integrasi diharapkan dapat meningkatkan tumbuh kembang anak, mencegah penyakit dan merespon terhadap penyakit yang diderita anak. Intervensi dilaksanakan pada tingkat rumah tangga dan saat di puskesmas yaitu dengan memberi penekanan pada penyuluhan pemberian makan dan penggunaan kelambu di daerah malaria serta mencegah suatu penyakit dengan cara pemberian imunisasi dan kapsul vitamin A.8
Intervensi berupa pengobatan (kuratif), penyuluhan (promotif) dan pencegahan (preventif). Intervensi bisa dilaksanakan di rumah pasien dan juga bisa dilakukan di fasilitas kesehatan. Secara rinci bisa dilihat pada table 3.1. Tabel 3.1. Intervensi Integrasi 8
Jenis Intervensi Tujuan Intervensi
Dilaksanakan di rumah penderita : 1) Intervensi berupa konseling
kepada keluarga untuk meningkatkan gizi ( promosi ). 2) pemberian oralit di rumah untuk
kasus diare (kuratif)
3) intervensi untuk meningkatkan keoatuhan terhadap pengobatan (promosi).
4) Intervensi untuk meningkatkan kepatuhan terhadap pengobatan ( promosi ).
Cara memberikan makanan secara benar
Intervensi untuk meningkatkan pengobatan awal di rumah tangga. keluarga lebih peduli terhadap penyakit yang di derita anak.
Keluarga patuh dalam mengontrol dan memberikan obat pada anak.
36 Dilakasanakan di Puskesmas :
1) Manajemen kasus pneumonia, diare, campak, masalah telinga, anemia, BGM ( kuratif ).
2) Konseling pemberian ASI dan makanan tambahan ( promosi dan pencegahan ).
3) Pemberian imunisasi.
4) Pemberian suplemen vitamin A dosis tinggi ( pencegahan ). 5) Pemberian terapi besi ( kuratif ). 6) Pemberian obat cacing
(kuratif).
pemberian antibiotika dan preparat yang tepat
anak tidak jatuh dalam status gizi buruk
anak terhindar dari penyakit yang dapat dicegah dengan imunisasi dan pemberian vitamin A
anemia dapat teratasi
penyebab anemia dapat dihilangkan.
Tabel 3.1 menjelaskan intervensi yang bisa dilaksanakan di rumah dan di puskesmas. Harapan agar keluarga ikut terlibat dalam proses pengobatan balita sakit yaitu keluarga berdaya untuk menangani perawatan anak di rumah, mengenali tanda-tanda yang membahayakan jiwa anak serta mematuhi perintah dalam pemberian obat.8
Pemberian konseling menjadi unggulan dan sekaligus pembeda dari alur pelayanan sebelum MTBS. Materi meliputi kepatuhan minum obat, cara minum obat, menasehati cara pemberian makanan sesuai umur, memberi nasehat kapan melakukan kunjungan ulang atau kapan harus kembali segera. Dengan pemberian konseling diharapkan pengantar atau ibu balita mengerti penyakit yang diderita anaknya, cara penanganan anak di rumah, memperhatikan perkembangan penyakit anaknya sehingga mampu mengenali kapan harus segera membawa anaknya ke petugas kesehatan serta diharapkan memperhatikan tumbuh kembang anak dengan cara memberikan makanan sesuai umurnya. Semua pesan tersebut tercermin dalam Kartu Nasihat Ibu (KNI) yang biasanya diberikan setelah ibu atau pengantar balita sakit mendapatkan konseling.9
Perbedaan penanganan balita sakit dengan dan tanpa MTBS bisa dilihat pada Tabel 3.2.
37 Tabel 3.2. Perbedaan Pelayanan Sebelum MTBS dan Pelayanan dengan MTBS
Rincian Pemeriksaan sebelum
MTBS
Pemeriksaan dengan MTBS
Pelaksana Dokter atau perawat /
bidan
Tim atau perorangan yang telah dilatih MTBS, atau paling tidak sudah mengenal MTBS yang terdiri dari bidan/perawat, petugas kesling, petugas gizi, petugas imunisasi.
Proses 1. Menggunakan kartu
status.
2. Tidak selalu
menimbang dan
mengukur suhu tubuh. 3. Pemeriksaan
tergantung pada pemeriksa
4. Tidak selalu
memeriksa status gizi,
imunisasi, dan
pemberian kapsul vitamin A.
1. menggunakan formulir pencatatan MTBS
2. selalu memeriksa berat dan suhu badan.
3. apabila batuk, selalu menghitung nafas, melihat tarikan dinding dan mendengar stidor. 4. apabila diare, selalu memeriksa kesadaran balita, mata cekung, member minum anak untuk melihat apakah tidak bisa minum atau malas minum atau mencubit kulit perut untuk memeriksa turgor. 5. selalu memeriksa status gizi, status imunisasi dan pemberian kapsul vitamin A.
38 tergantung pemeriksa. dikonversikan menjadi diagnosa, tindakan berupa pemberian terapi dan konseling berupa nasehat pemberian
makan, nasehat
kunjungan ulang, nasehat kapan harus kembali segera.
Waktu yang diperlukan Kurang lebih 5 menit 10-15 menit
3.4. Keterampilan yang harus dimiliki petugas MTBS11
Untuk menjaga kualitas pelayanan dan meningkatkan keterampilan, petugas kesehatan dilatih standarisasi MTBS dengan mempelajari materi dasar dan materi inti yang memberikan pengetahuan dan ketrampilan klinis dalam Manajemen Terpadu Balita Sakit (MTBS) yang terdiri dari : penilaian dan klasifikasi anak sakit umur 2 bulan sampai 5 tahun, menentukan tindakan, pengobatan, konseling bagi Ibu, tindak lanjut serta tatalaksana bayi muda umur 1 hari sampai 2 bulan (Manajemen Terpadu Bayi Muda/ MTBM).
Pelatihan MTBS yang dianjurkan WHO adalah pelatihan dengan metode generik selama 11 hari efektif tanpa sesi malam. Pelatihan dilakukan dengan metode demonstrasi, pembacaan modul, diskusi kelompok, latihan kelompok, latihan perorangan, latihan lisan, latihan dengan gambar foto, latihan dengan video, dan latihan kasus yang dibimbing oleh instruktur klinik Spesialis Anak yang sudah mengenali metode kerja MTBS.
Kompetensi yang diharapkan dari pelatihan MTBS adalah petugas kesehatan bisa melaksanakan proses manajemen kasus penanganan balita sakit dan bayi muda di fasilitas pelayanan kesehatan dasar seperti puskesmas, puskesmas pembantu, pondok bersalin , klinik, balai pengobatan maupun melalui kunjungan rumah. Dengan berpedoman pada buku bagan, petugas menangani balita sakit dan bayi muda, diantaranya dengan melakukan :
39 1. Menilai tanda tanda dan gejala penyakit, status imunisasi, status gizi dan
pemberian vitamin A 2. Membuat klasifikasi
3. Menentukan tindakan sesuai dengan klasifikasi anak dan memutuskan apakah seorang anak perlu dirujuk
4. Memberi pengobatan pra rujukan yang penting, seperti dosis pertama antibiotik, vitamin A, suntikan kinin dan perawatan anak untuk mencegah turunnya gula darah serta merujuk anak.
5. Melakukan tindakan di fasilitas kesehatan (kuratif dan preventif) seperti pemberian oralit, vitamin A dan imunisasi.
6. Mengajari ibu cara memberi obat di rumah (seperti antibiotik oral atau obat anti malaria) dan asuhan dasar bayi muda
7. Memberi konseling kepada ibu mengenai pemberian makan pada anak termasuk pemberian ASI dan kapan harus kembali ke fasilitas kesehatan. 8. Melakukan penilaian ulang dan memberi perawatan yang tepat pada saat
anak datang kembali untuk pelayanan tindak lanjut
Dalam melakukan proses manajemen kasus ini, terdapat dua kelompok umur yaitu apabila anak umur 2 bulan sampai 5 tahun , menggunakan bagan “penilaian dan klasifikasi anak sakit umur 2 bulan sampai 5 tahun”. Sampai 5 tahun berarti anak belum mencapai ulang tahunnya yang kelima. Kelompok ini termasuk balita umur 4 tahun 11 bulan, akan tetapi tidak termasuk anak yang sudah berumur 5 tahun. Seorang anak yang berumur 3 bulan akan masuk dalam kelompok umur 2 bulan sampai 5 tahun, dan bukan dalam kelompok 1 hari sampai 2 bulan (Proses manajemen kasus dengan formulir MTBS). Apabila anak belum genap berumur 2 bulan, maka ia tergolong bayi muda. Bagan yang digunakan adalah “Penilaian, klasifikasi dan pengobatan bayi muda umur 1 hari sampai 2 bulan” khusus mengenai bayi muda, bagan berlaku untuk bayi muda sakit maupun sehat (Proses manajemen kasus menggunakan formulir MTBM).
Dengan menggunakan buku bagan penilaian & klasifikasi anak umur 2 bulan sampai 5 tahun, petugas mempraktikkan ketrampilan sebagai berikut :
1. Menanyakan kepada ibu mengenai masalah yang dihadapi 2. Memeriksa tanda bahaya umum
40 3. Menanyakan kepada ibu mengenai empat keluhan utama :
a. Batuk atau sukar bernafas b. Diare
c. Demam
d. Masalah telinga
Apabila ada keluhan utama tersebut diatas maka dilanjutkan dengan : 1. Melakukan penilaian lebih lanjut gejala lain yang berhubungan dengan
gejala utama
2. Membuat klasifikasi penyakit anak berdasarkan gejala yang ditemukan. 3. Memeriksa dan mengklasifikasikan status gizi anak dan anemia.
4. Memeriksa status imunisasi dan pemberian vitamin A pada anak dan menentukan apakah anak membutuhkan imunisasi dan atau vitamin A pada saat kunjungan tersebut.
5. Menilai masalah / keluhan lain yang dihadapi anak
Keterampilan selanjutnya adalah menentukan tindakan dan memberi pengobatan yang dibutuhkan. Pengobatan pada anak sakit dapat dimulai di klinik dan diteruskan dengan pengobatan lanjutan di rumah. Pada beberapa keadaan , anak yang sakit berat perlu di rujuk ke rumah sakit untuk perawatan lebih lanjut. Dalam hal ini, perlu dilakukan tindakan pra rujukan sebelum anak di rujuk.
Pada bagian ini petugas mempunyai ketrampilan untuk : 1. Menentukan perlunya dilakukan rujukan segera
2. Menentukan tindakan dan pengobatan pra rujukan
3. Merujuk anak, menjelaskan perlunya rujukan, menulis surat rujukan 4. Menentukan tindakan dan pengobatan untuk anak yang tidak memerlukan
rujukan segera
5. Memilih obat yang sesuai dan menentukan dosis dan jadwal pemberian 6. Memberi cairan tambahan untuk diare dan melanjutkan pemberian makan. 7. Memberi imunisasi setiap anak sakit sesuai kebutuhan.
8. Memberi suplemen vitamin A
9. Menentukan waktu untuk kunjungan ulang.
Petugas kesehatan harus menyediakan waktu untuk menasehati ibu dengan cermat dan menyeluruh. Pola perawatan di rumah yang benar merupakan
41 indikator keberhasilan petugas dalam memberikan konseling mengenai masalah kesehatan anak ibu. Penggunaan kartu nasehat ibu (KNI) / Buku KIA akan membantu petugas untuk mempraktikkan konseling pada ibu.
Petugas akan mempraktikkan tugas konseling ini antara lain : 1. Menggunakan keterampilan komunikasi yang baik
2. Mengajari ibu cara memberikan obat oral dirumah 3. Mengajari ibu cara mengobati infeksi lokal di rumah 4. Mengajari ibu cara pemberian cairan di rumah
5. Melakukan penilaian pemberian ASI dan makanan anak 6. Menentukan masalah pemberian ASI dan makanan anak
7. Konseling bagi ibu tentang masalah pemberian ASI dan makanan 8. Menasehati ibu tentang :
a) Kapan kembali untuk kunjungan ulang
b) Kapan kembali segera untuk perawatan lebih lanjut c) Kapan kembali untuk imunisasi dan pemberian vitamin A d) Kesehatannya sendiri
9. Menentukan prioritas nasehat.
Petugas memiliki tugas menjelaskan kapan harus kunjungan ulang pada tiap akhir kunjungan.
Tabel 3.3. Jadwal Kunjungan Ulang Balita 2 Bulan Sampai 5 Tahun11
Anak dengan Kunjungan Ulang
Pneumonia Disentri
Malaria, jika tetap demam
Campak dengan komplikasi pada mata atau mulut
Mungkin DBD, jika tetap demam Demam: mungkin bukan DBD, jika tetap demam
2 hari
Diare persisten Infeksi telinga akut
42 Infeksi telinga menahun
Masalah pemberian makan
Penyakit lain, jika tidak ada perbaikan
Anemia 4 minggu (1 bulan)
Berat badan menurut umur sangat rendah (BGM)
4 minggu (1 bulan)
Ada beberapa kunjungan ulang yang berbeda untuk masalah gizi yaitu : 1. Anak yang mempunyai masalah pemberian makan, dan ibu balita telah
dianjurkan untuk melakukan perubahan dalam hal pemberian makan, kunjungan ulang dalam waktu 5 hari adalah untuk melihat apakah ibu telah melakukan perubahan itu.
2. Anak yang tampak pucat (anemia),kunjungan ulang dalam 4 minggu untuk memberi tambahan zat besi (yang penting anak dengan anemia akan mendapat zat besi dengan total pemberian untuk 1 bulan dan mendapat tindak lanjut setelah 1 bulan tersebut )
3. Anak yang menderita BGM, kunjungan ulang dalam waktu 4 minggu / 1 bulan untuk menimbang anak, menilai ulang pemberian makan dan memberi nasehat lebih lanjut sesuai kartu Nasehat Ibu/ KIA.
Jadwal kunjungan ulang ini terdapat dalam Kartu Nasehat IKbu, bersama nasehat kapan harus kembali segera. Bagian terpenting dari kapan harus kembali ini, petugas dilatih untuk selalu mengecek pemahaman ibu sebelum ibu meninggalkan klinik. Dalam memberikan nasehat itu petugas dapat menggunakan istilah istilah lokal yang mudah dimengerti ibu . Kartu nasehat ibu menampilkan tanda tanda tersebut dalam bentuk kalimat maupun dalam gambar. Petugas akan melingkari tanda-tanda yang harus diingat ibu. Petugas harus selalu menyadari bahwa kata kata dan nasehat tersebut dimengerti oleh ibu. Jika ibu tidak mengerti, mungkin ibu tidak akan kembali. Jika ibu tidak kembali pada saat anak menderita pneumonia anak mungkin dapat meninggal.
Tabel 3.4. Kapan Harus Segera Kembali pada Balita 2 Bulan Sampai 5 Tahun11
Kunjungan Ulang Tanda-tanda
43 2. Bertambah parah
3. Timbul demam Anak dengan batuk: bukan pneumonia,
juga kembali jika:
1. Nafas cepat 2. Sukar bernafas
Jika anak diare juga kembali jika; 1. Berak bercampur darah 2. Malas minum
Jika anak, mungkin DBD atau demam: Mungkin bukan DBD, juga kembali jika:
1. Ada tanda-tanda perdarahan 2. Ujung ekstremitas dingin 3. Nyeri ulu hati atau gelisah 4. sering muntah
Dengan demikian, konseling yang baik diharapkan akan memberikan pemahaman kepada ibu balita akan perawatan balita yang benar dirumah, yang pada akhirnya meningkatkan pengetahuan dan ketrampilan ibu akan perawatan yang benar bagi balitanya.
Tabel 3.5. Jadwal Kunjungan Ulang Bayi 1 Hari Sampai dengan 2 Bulan11 Bayi dengan klasifikasi Waktu kunjungan ulang
Infeksi bakteri
Gangguan pemberian ASI
Luka atau bercak putih di mulut (thrust) Hipotermi sedang
Diare dehidrasi ringan/ sedang
2 hari
Ikterus fisiologis Berat badan rendah
7 hari
44 Petugas harus memastikan bahwa setiap ibu yang bayinya sakit perlu diberitahu kapan harus membawa bayinya untuk kunjungan ulangan kapan harus segera dibawa ke petugas kesehatan :
1. Segera membawa bayinya ke petugas kesehatan jika timbul tanda penyakitnya bertambah parah
2. Membawa bayinya untuk kunjungan ulang pada kurun waktu tertentu untuk mengecek kemajuan pengobatan dengan antibiotik atau untuk pemberian imunisasi berikutnya (kunjungan bayi sehat).
Tabel 3.6. Menasehati Ibu Kapan Harus Segera Dibawa ke Petugas Kesehatan11 Segera dibawa ke petugas kesehatan jika bayi menunjukkan salah satu gejala berikut :
a. Gerakan bayi berkurang b. Nafas cepat
c. Sesak nafas
d. Perubahan warna kulit (kebiruan, kuning) e. Malas atau tidak bisa menetek atau minum f. Badan teraba dingin atau panas
g. Beraknya bercampur darah (ada darah dalam tinja) h. Jika kulit kuning bertambah
i. Bertambah parah
Bayi dibawa ke petugas kesehatan segera jika menunjukkan salah satu gejala berikut :
1. Gerakan bayi berkurang 2. Nafas cepat
3. Sesak nafas
4. Perubahan warna kulit ( kebiruan, kuning ) 5. Malas / tidak bisa menetek atau minum 6. Badan teraba dingin atau panas
7. Beraknya campur darah ( ada darah dalam tinja ) 8. Jika kulit kuning bertambah
45 9. Bertambah parah
Seperti halnya pada balita umur 2 bulan sampai 5 tahun , petugas kesehatan dilatih untuk mempraktekkan ketrampilannya pada bayi 1 hari sampai 2 bulan sebagai berikut :
1. Menanyakan kepada ibu mengenai masalah yang dihadapi bayi muda 2. Memeriksa dan mengklasifikasi bayi muda untuk masalah :
a. Kejang
b. Gangguan nafas
c. Kemungkinan infeksi bakteri d. Ikterus
e. Gangguan saluran cerna f. Diare
g. Kemungkinan berat badan rendah h. Masalah pemberian ASI
3. Menentukan status imunisasi pada bayi muda
4. Menilai masalah/ keluhan lain pada bayi muda maupun ibu
5. Menentukan tindakan (termasuk rujukan) dan memberi pengobatan pada bayi muda
6. Memberikan konseling bagi ibu
7. Memberikan pelayanan tindak lanjut pada bayi muda.
Pada waktu kunjungan ulang , petugas kesehatan dapat menilai apakah anak membaik setelah diberi obat atau diperlukan diberi tindakan lainnya. Sebagai contoh, beberapa anak mungkin tidak bereaksi atas pemberian antibiotika tertentu atau obat malaria, sehingga diperlukan obat pilihan kedua. Anak dengan diare persisten membutuhkan tindak lanjut untuk memastikan bahwa diare telah berhenti sama sekali. Anak dengan demam atau infeksi mata perlu dilihat jika keadaanya tidak membaik. Anak dengan masalah pemberian ASI dan makanan memerlukan tindak lanjut untuk memastikan bahwa mereka telah mendapat cukup ASI/ makanan sehingga berat badannya bertambah.
Tindak lanjut merupakan hal yang penting. Petugas dianjurkan membuat alur pelayanan khusus untuk kunjungan ulang. Karena petugas telah dilatih untuk
46 menangani apabila bayi atau balita berkunjung ulang ,maka apabila bayi atau balita berkunjung ulang akan dilakukan sebagai
berikut, Petugas akan :
1. Menentukan apakah kunjungan anak adalah kunjungan ulang
2. Jika merupakan kunjungan ulang, menilai tanda tanda yang sesuai dengan petunjuk dalam kotak tindak lanjut (dalam buku bagan) untuk klasifikasi anak sebelumnya.
3. Memilih tindakan dan pengobatan berdasarkan tanda-tanda yang ada pada anak saat kunjungan ulang. .
4. Jika anak mempunyai masalah baru, menilai dan mengklasifikasikan anak seperti anak pada kunjungan pertama
Pada penanganan balita umur 2 bulan sampai 5 tahun, tindakan yang dilakukan sesuai kotak tindak lanjut pada buku bagan dan ini hampir sama dengan pada bayi muda. Beberapa klasifikasi untuk dilakukan tindak lanjut pada tabel adalah sebagai berikut :
Tabel 3.7. Klasifikasi Untuk Dilakukan Tindak Lanjut11
Anak umur 2 bulan sampai 5 tahun Anak umur 1 hari sampai 2 bulan Kunjungan ulang pneumonia
Kunjungan ulang diare persisten Kunjungan ulang disentri Kunjungan ulang malaria
Kunjungan ulang demam mungkin bukan malaria
Kunjungan ulang campak dengan komplikasi mata atau mulut
Kunjungan ulang untuk mungkin DBD dan demam: mungkin bukan DBD Kunjungan ulang infeksi telinga
Kunjungan ulang masalah pemberian makan
Kunjungan ulang hipotermia sedang Kunjungan ulang infeksi bakteri lokal Kunjungan ulang ikterus fisiologis Kunjungan ulang diare dehidrasi ringan/ sedang
Kunjungan ulang berat badan rendah Kunjungan ulang masalah pemberian ASI
Kunjungan ulang luka atau bercak putih (thrusth) di mulut
47 Petugas telah dilatih keterampilan untuk mengetahui sebagai berikut : 1. Jika menemukan klasifikasi kuning berubah menjadi hijau, artinya
keadaan bayi muda membaik.
2. Kalsifikasi yang tetap kuning berarti keadaan bayi muda tetap. 3. Jika klasifikasi kuning menjadi merah, keadaan bayi muda memburuk
Bayi muda sakit yang tidak sembuh setelah diobati, mungkin saja ada keadaan atau penyakit lain yang tidak diberikan saat pelatihan dan memerlukan pengobatan lebih lanjut. Petugas akan merujuk bayi muda sakit jika :
1. Keadaan bayi memburuk atau
2. Keadaan bayi tetap dan obat pilihan kedua tidak tersedia atau 3. Petugas khawatir tentang keadaan bayi muda atau
48 BAB IV
IDENTIFIKASI MASALAH
4.1. Identifikasi masalah7
Banyaknya masalah yang ditemukan dalam program Puskesmas tidak memungkinkan untuk diselesaikan sekaligus atau seluruhnya, sehingga perlu dilakukan penentuan prioritas masalah. Dalam hal ini metode yang kami gunakan adalah teknik scoring. Dari masalah tersebut akan dibuat Plan of Action untuk meningkatkan dan memperbaiki mutu pelayanan. Dari hasil pengamatan dan wawancara langsung dengan pimpinan dan staf puskesmas, ada beberapa potensi masalah yang didapatkan di Puskesmas Ambacang Kuranji, yaitu:
1. Belum terlaksananya Pos Pembinaan Terpadu di wilayah kerja Puskesmas ambacang kuranji
Pada wilyah kerja Puskesmas Ambacang Kuranji, sejak tahun 2010 beberapa PTM masuk dalam 10 penyakit terbanyak berdasarkan jumlah kunjungan. PTM tersebut berupa rematik, hipertensi, gastritis, penyakit kulit alergi. PTM ini dari tahun 2010 ke tahun 2011 mengalami peningkatan. Peningkatan tersebut dapat dilihat dalam table berikut
Tabel 4.1. PTM Tahun 2010 dan 2011 No Penyakit tidak menular Tahun 2010 Tahun 2011 Jumlah kasus % kasus Jumlah kasus % kasus 1. Rematik 3504 12,67 3474 14,07 2. Gastritis 2976 10,76 2866 11,60 3. Hipertensi 2002 7,24 2337 9,46
4. Penyakit kulit alergi 1047 3,78 1325 5,36
Namun, usaha pemberdayaan masyarakat untuk PTM belum ada. Untuk itulah diperlukan pemberdayaan UKBM, yaitu Posbindu sebagai upaya promotif dan preventif dalam menangani masalah PTM. Belum terbentuknya Posbindu di wilayah kerja Puskesmas Ambacang Kuranji sampai saat ini, karena PTM belum menjadi perhatian pada tahun
49 sebelumnya dan posbindu tidak termasuk dalam 6 program pokok puskesmas.
2. Belum optimalnya kinerja dari Klinik Sanitasi dalam pencegahan penyakit berbasis lingkungan di Puskesmas Ambacang Kuranji pada tahun 2011. Berdasarkan laporan surveilans, jumlah penderita penyakit berbasis lingkungan selama tahun 2011 di empat kelurahan di wilayah kerja Puskesmas Ambacang Kuranji, adalah sebagai berikut:
Tabel 4.2. Jumlah Penderita Penyakit Berbasis Lingkungan di Puskesmas Ambacang Kuranji Tahun 2011
Kelurahan Diare Ispa Malaria DBD TB paru Campak Chikungunya Ps. Ambacang 286 747 3 14 10 3 28 Lb.Lintah 168 561 - 8 9 3 1 Anduring 159 379 - 7 5 3 3 Ampang 165 721 - 7 7 4 4 Total 778 2408 3 36 31 13 36
Sedangkan berdasarkan laporan pencapaian klinik sanitasi program kesehatan lingkungan, diperoleh data pada table
Tabel 4.3. Jumlah Pasien yang Berkunjung ke Klinik Sanitasi Puskesmas Ambacang Kuranji Tahun 2011
No Bulan Penyakit Berbasis Lingkungan
Diare ISPA Malaria DBD Tb Paru Campak
1 Januari s/d Juni 123 - 2 7 30 2 2 Juli 8 9 1 2 2 - 3 Agustus 17 9 - 1 4 1 4 September 11 3 - - 4 6 5 Oktober 27 5 - - 2 - 6 November 22 7 - - - 5 7 Desember 12 9 - 1 - -