BAB II
TINJAUAN PUSTAKA
2.1 Need terhadap Pelayanan KesehatanNeed (kebutuhan) adalah keinginan masyarakat untuk memperoleh dan mengkonsumsi barang dan jasa yang dibedakan menjadi keinginan yang disertai kemampuan untuk membeli barang dan jasa dan keinginan yang tidak disertai kemampuan untuk membeli barang dan jasa (Tjiptoherijanto dan Soesetyo, 2008).
Kebutuhan seseorang terhadap pelayanan kesehatan adalah sesuatu yang subjektif, karena merupakan wujud dari masalah-masalah kesehatan yang ada di masyarakat yang tercermin dari gambaran pola penyakit. Dengan demikian untuk menentukan perkembangan need terhadap pelayanan kesehatan dapat mengacu pada perkembangan pola penyakit di masyarakat.
Need terhadap pelayanan kesehatan dapat didasari kepada pengertian tentang merit goods. Margolis (1982) dalam Tjiptoherijanto dan Soesetyo (2008) mengatakan merit goods ini adalah setiap bentuk pengeluaran masyarakat yang nampaknya secara umum dapat dipahami akan tetapi sulit untuk diperhitungkan dengan menggunakan teori permintaan yang biasa. Diargumentasikan bahwa need terhadap pelayanan kesehatan merupakan fungsi dari need terhadap kesehatannya sendiri, dengan didasari oleh pengalaman masa lalunya.
kemungkinan untuk memenuhi suatu need merupakan fungsi dari biaya dan manfaat yang terkandung dibelakangnya.
Need bukan merupakan sesuatu yang absolut maupun terbatas. Need adalah sesuatu yang dinamis dan cenderung untuk terus tumbuh bersama dengan berjalannya waktu dan dalam kasus ini pertumbuhan need tersebut akan bisa dilihat merupakan sebagian dari perkembangan penawaran fasilitas pelayanan kesehatan (Tjiptoherijanto dan Soesetyo, 2008).
Konsep need merangkum beberapa penilaian efektifitas, potensi untuk mempertimbangkan berbagai cara untuk memenuhi need (dengan segala akibat yang ditimbulkannya) dan pengakuan akan adanya keterbatasan sumber daya serta dapat juga merupakan bentuk dasar bagi alokasi sumber daya.
Pada umumnya akan lebih baik untuk memasukkan sekaligus need ketika melakukan pengujian beroperasinya suatu pelayanan kesehatan tertentu. Mengingat need dapat memberikan dasar yang cukup bagi pengambilan keputusan yang tepat. Alokasi sumber daya sektor kesehatan tetap kurang efisien tanpa adanya beberapa koreksi yang menyangkut, pertama penyatuan kesepakatan tentang benefits value yang sering masih berbeda antara satu orang dan yang kedua menyangkut informasi yang benar tentang segi biayanya.
a. Normative Need terjadi manakala masyarakat memiliki standar pelayanan kesehatan yang berada di bawah definisi desirable oleh para ahli. (standar desirable disini bisa saja bervariasi antara satu ahli dengan yang lain). Kebutuhan ini dipengaruhi faktor nilai, lingkungan sosial, dan hukum.
b. Felt/Perceived Need terjadi manakala masyarakat menghendaki pelayanan kesehatan (sesuai kebutuhan yang dirasakan), hal ini berkaitan dengan persepsi perorangan tentang pelayanan kesehatan, sehingga dengan jelas akan berbeda dengan persepsi orang lainnya.
c. Expressed Need adalah need yang dirasakan tadi kemudian dikonversikan ke dalam permintaan pelayanan. Misalnya mencari pelayanan kesehatan ke dokter puskesmas (permintaan disini tidak harus selalu seperti apa yang didefinisikan oleh para ekonom yang mencakup persoalan wiilingness to pay dan ability to pay terhadap pelayanan kesehatan). Expressed Need biasanya disebut Demand atau permintaan yang efektif.
d. Comparative Need terjadi manakala satu kelompok orang di masyarakat dengan status kesehatan tertentu tidak mendapatkan pelayanan kesehatan sedangkan kelompok yang lain dengan status kesehatan yang identik itu ternyata mendapatkan pelayanan kesehatan (Tjiptoherijanto dan Soesetyo, 2008).
2.2 Demand (Permintaan) 2.2.1 Demand Kesehatan
mengingat terdapat berbagai hal dalam sektor kesehatan yang berbeda dengan sektor lainnya.
Dalam pemikiran rasional, semua orang ingin menjadi sehat. Kesehatan merupakan modal untuk bekerja dan hidup mengembangkan keturunan, sehingga timbul keinginan yang bersumber dari kebutuhan hidup manusia. Demand untuk menjadi sehat tidak sama antar manusia. Seseorang yang kebutuhan hidupnya sangat tergantung pada kesehatannya tentu akan mempunyai demand yang lebih tinggi akan status kesehatannya.
Pendekatan ekonomi menekankan bahwa kesehatan merupakan suatu modal untuk bekerja. Pelayanan kesehatan merupakan salah satu input dalam proses menghasilkan hari-hari sehat. Dengan berbasis pada konsep produksi, pelayanan kesehatan merupakan salah satu input yang digunakan untuk proses produksi yang akan menghasilkan kesehatan. Demand terhadap pelayanan kesehatan tergantung terhadap demand akan kesehatan (Trisnantoro, 2009).
1. Yang diinginkan masyarakat atau konsumen adalah kesehatan bukan pelayanan kesehatan. Pelayanan kesehatan merupakan derived demand sebagai input untuk menghasilkan kesehatan.
2. Masyarakat tidak membeli kesehatan dari pasar secara pasif. Masyarakat menghasilkannya, menggunakan waktu untuk mengusahakan peningkatan kesehatan, disamping menggunakan pelayanan kesehatan.
3. Kesehatan dapat dianggap sebagai bahan investasi karena tahan lama dan tidak terdepresiasi dengan segera.
4. Kesehatan dapat dianggap sebagai bahan konsumsi sekaligus sebagai bahan investasi.
Untuk lebih memahami demand terhadap kesehatan dapat dilakukan dengan memahami pengertian tentang keinginan (wants), permintaan (demand) dan kebutuhan (needs), sebagaimana digambarkan model dari Cooper yang dikutip oleh Trisnantoro (2009) di bawah ini :
Gambar 2.1 Konsep Keinginan (Wants), Permintaan (Demand), dan Kebutuhan (Needs)
Secara umum keadaan demand dan need pelayanan kesehatan dapat dilukiskan sebagai fenomena gunung es, dimana yang benar merupakan
Keinginan seseorang untuk menjadi lebih sehat dalam hidup.
Keinginan ini didasarkan pada penilaian diri terhadap status
Keinginan untuk lebih sehat diwujudkan dalam perilaku mencari pertolongan tenaga kedokteran
yang sedikit puncaknya terlihat sebagai demand. Sedikit tersebut bersifat variatif. Pada negara maju, puncak gunung es akan terlihat lebih besar dibanding negara yang miskin (Trisnantoro, 2009).
2.2.2 Demand Masyarakat terhadap Pelayanan Kesehatan
Berdasarkan pendapat Grossman yang dikutip oleh Tjiptoherijanto dan Soesetyo (2008) bahwa konsumen sebenarnya mempunyai cukup informasi yang memungkinkannya melakukan pemilihan kondisi kesehatannya secara rasional baik pada masa sekarang maupun mendatang. Teorinya mendasar kepada argumentasi bahwa permintaan seseorang akan pelayanan kesehatan diderivasikan dari persepsinya akan tingkat (Level) kesehatannya sendiri yang optimal.
Menurut Tjiptoherijanto dan Soesetyo (2008) menyatakan bahwa terdapat dua pendekatan yang digunakan untuk membahas permintaan masyarakat terhadap pelayanan kesehatan, yaitu:
a. The Agency Relationship atau Supplier Induced Demand Model.
Untuk menunjang hubungan tersebut secara efisien menurut Artells dalam Tjiptoherijanto dan Soesetyo (2008), diperlukan tiga kelompok informasi, yakni: pengetahuan dasar medis untuk melakukan penilaian status kesehatan dan perawatan yang tersedia, keterangan tentang keadaan pasien (symptom dan keadaan lingkungan), serta informasi tentang penilaian pasien mengenai penyakit yang dideritanya.
b. Investment Model oleh Grossman (1972)
Model Grossman mengatakan bahwa pasien memiliki informasi dan kebebasan dalam menentukan permintaannya terhadap pelayanan kesehatan. Model ini mengasumsikan bahwa masing-masing individu melakukan penilaian manfaat atas pengeluaran untuk kesehatan dalam rangka memutuskan status kesehatannya dan fungsi produksi yang mengaitkan antara perbaikan kesehatan dengan pengeluaran untuk pelayanan kesehatan. Dalam hal ini pasien diasumsikan mempunyai pengetahuan tentang status kesehatannya, sehingga permintaan akan pelayanan kesehatan sangat ditentukan oleh pasien itu sendiri (Tjiptoherijanto dan Soesetyo, 2008).
yang terkait dengan timbulnya rasa puas terhadap pelayanan kesehatan (Azwar, 1996).
Menurut Fuchs (1998), Dunlop dan Zubkoff (1981) dalam Trisnantoro (2009), faktor-faktor di bawah ini memengaruhi demand pelayanan kesehatan antara lain:
1) Kebutuhuan berbasis Fisiologis
Kebutuhan berbasis pada aspek fisiologis, menekankan pentingnya keputusan petugas medis yang menentukan perlu tidaknya seseorang mendapatkan pelayanan medis. Keputusan ini akan memengaruhi penilaian seseorang akan status kesehatannya. Berdasarkan situasi ini, demand terhadap pelayanan kesehatan dapat ditingkatkan atau dikurangi.
2) Penilaian Pribadi akan Status Kesehatan
Secara sosio-antropologis, penilaian pribadi akan status kesehatan dipengaruhi oleh kepercayaan, budaya dan norma-norma sosial di masyarakat. Disamping itu, masalah persepsi mengenai resiko sakit merupakan hal penting sehingga mengakibatkan sebagian masyarakat sangat memperhatikan status kesehatannya, sebagian lain, tidak memperhatikannya.
3) Variabel-variabel Ekonomi
inelastis. Sebagai contoh: operasi segera akibat kecelakaan lalu lintas, apabila tidak ditolong segera, korban dapat meninggal dunia atau cacat seumur hidup. 4) Penghasilan Masyarakat
Kenaikan penghasilan keluarga akan meningkatkan demand untuk pelayanan kesehatan. Untuk pelayanan kesehatan yang bersifat barang inferior, adanya kenaikan penghasilan masyarakat, akan menyebabkan penurunan konsumsi. Hal ini terjadi pada rumah sakit/puskesmas di berbagai kota/kabupaten. 5) Asuransi Kesehatan dan Jaminan Kesehatan
Adanya asuransi dan jaminan kesehatan dapat meningkatkan demand terhadap pelayanan kesehatan. Asuransi kesehatan bersifat mengurangi efek faktor tarif sebagai hambatan. Semakin banyak penduduk yang tercakup oleh asuransi, maka demand akan pelayanan kesehatan semakin tinggi. Peningkatan demand ini dipengaruhi pula oleh faktor moral hazard. Seseorang yang tercakup oleh asuransi kesehatan akan terdorong menggunakan pelayanan sebanyak-banyaknya.
6) Variabel-variabel Demografis dan Umur
Faktor umur sangat memengaruhi demand terhadap pelayanan preventif dan kuratif. Semakin tua seseorang, akan meningkatkan demandnya terhadap pelayanan kuratif, sementara demand terhadap pelayanan kesehatan preventif akan menurun.
7) Jenis Kelamin
rendah, sehingga kesediaan untuk meluangkan waktu untuk pelayanan kesehatan lebih besar dibanding laki-laki. Pada kasus darurat, perbedaan ini tidak nyata.
8) Pendidikan
Seseorang dengan pendidikan tinggi cenderung mempunyai demand yang lebih tinggi. Pendidikan yang lebih tinggi cenderung meningkatkan kesadaran status kesehatan dan konsekuensinya untuk menggunakan pelayanan kesehatan. 9) Faktor-faktor lain
Berbagai faktor lain yang memengaruhi demand pelayanan kesehatan yaitu pengiklanan, tersedianya dokter dan fasilitas pelayanan kesehatan, serta inflasi. Iklan merupakan faktor yang sangat lazim digunakan dalam bisnis komoditas ekonomi untuk meningkatkan demand. Pelayanan kesehatan tradisional seperti para tabib, dukun dan pengobatan alternatif sudah lazim melakukan iklan di surat kabar dan majalah. Berbagai rumah sakit di Indonesia, telah memperhatikan faktor pengiklanan sebagai salah satu cara peningkatan demand. Tersedianya dokter dan fasilitas pelayanan kesehatan merupakan faktor lain yang meningkatkan demand. Efek inflasi terhadap demand terjadi melalui perubahan-perubahan pada tarif pelayanan rumah sakit, jumlah relatif pendapatan keluarga dan asuransi kesehatan (Trisnantoro, 2009).
1) Model Demografi (Kependudukan)
Dalam model ini tipe variabel-variabel yang dipakai adalah umur, jenis kelamin, status perkawinan dan jumlah anggota keluarga. Asumsi penggunaan pelayanan kesehatan sedikit banyak akan berhubungan dengan variabel demografi tersebut. Karakteristik demografi ini juga mencerminkan atau berhubungan dengan karakteristik tipe dan ciri sosial
2) Model Struktur Sosial (Sosial Structur Models)
Pemanfaatan pelayanan model ini didominasi oleh faktor pendidikan, pekerjaan dan kebangsaan. Variabel-variabel ini mencerminkan keadaan sosial dan individu atau keluarga di dalam masyarakat. Mereka mengingatkan akan berbagai gaya kehidupan yang diperlihatkan dari kedudukan sosial tertentu (Notoatmodjo, 2009). Penggunaan pelayanan kesehatan adalah salah satu aspek dari gaya hidup ini, yang ditentukan oleh lingkungan sosial, fisik dan psikologis. Pendekatan struktur sosial didasarkan pada asumsi bahwa orang-orang dengan latar belakang struktur sosial yang bertentangan akan menggunakan pelayanan kesehatan dengan cara yang tertentu pula.
3) Model Sosial Psikologis (Psychological Models)
4) Model Sumber Keluarga (Family Resouce Models)
Variabel yang dipakai adalah pendapatan keluarga, cakupan asuransi keluarga, dan pihak yang membiayai pelayanan kesehatan keluarga dan sebagainya. Karakteristik ini untuk mengukur kesanggupan dari individu atau keluarga untuk memperoleh pelayanan kesehatan mereka.
5) Model Sumber Daya Masyarakat
Tipe yang digunakan adalah penyediaan pelayanan kesehatan dan sumber-sumber di dalam masyarakat, dan ketercapaian dari pelayanan kesehatan yang tersedia dan sumber-sumber di dalam masyarakat. Model ini memindahkan pelayanan kesehatan dari tingkat individu atau keluarga ke tingkat masyarakat. 6) Model Organisasi
Variabel yang dipakai adalah pencerminan perbedaan bentuk-bentuk sistem pelayanan kesehatan, seperti : gaya praktik pengobatan (sendiri, rekanan atau grup), Sifat (nature) dari pelayanan tersebut (membayar langsung atau tidak), letak dari pelayanan (tempat pribadi, rumah sakit, atau klinik), petugas kesehatan yang pertama kali kontak dengan pasien (dokter, perawat, asisten dokter).
7) Model Kepercayaan Kesehatan (The Health Belief Models)
Lewin (1954) dalam Notoatmodjo (2003) menjadi model kepercayaan kesehatan (health belief model).
Ada empat variabel kunci yang terlibat di dalam tindakan seseorang apabila bertindak melawan atau mengobati penyakitnya, yaitu :
a. Kerentanan yang dirasakan (Perceived susceptibility)
Agar seseorang bertindak untuk mengobati atau mencegah penyakitnya, ia harus merasakan bahwa ia rentan (suceptible) terhadap penyakit tersebut. b. Keseriusan yang dirasakan (Perceived seriousness)
Tindakan seseorang untuk mencari pengobatan dan pencegahan penyakit akan didorong pula oleh persepsi keseriusan atau beratnya penyakit tersebut.
d. Isyarat atau tanda-tanda (Cues)
Untuk mendapatkan tingkat penerimaan yang benar tentang kerentanan, kegawatan dan keuntungan tindakan, maka diperlukan isyarat-isyarat yang berupa faktor-faktor eksternal. Faktor-faktor tersebut misalnya, pesan-pesan media massa, nasihat atau anjuran kawan-kawan atau anggota keluarga lain dari si sakit, dan sebagainya.
8) Model Sistem Kesehatan (Health System Model)
Anderson menggambarkan model sistem kesehatan berupa model kepercayaan kesehatan. Dalam model ini terdapat tiga kategori utama dalam pelayanan kesehatan, yaitu:
a. Karakteristik predisposisi (Predisposing characterictics)
Masing-masing individu memiliki kecenderungan yang berbeda dalam memanfaatkan pelayanan kesehatan. Hal ini dapat diramalkan dengan karakteristik pasien yag telah ada sebelum timbulnya episode sakit. Karakteristik ini meliputi: ciri demografi (umur, jenis kelamin), struktur sosial (pendidikan, pekerjaan, suku, ras), dan kepercayaan tentang kesehatan (sikap dan kemampuan petugas, fasilitas kesehatan, pengetahuan dan nilai terhadap penyakit).
b. Karakteristik pendukung (Enabling characterisrics)
c. Karakteristik Kebutuhan (Need characteristics)
Faktor yang menunjukkan kemampuan individu untuk menggunakan pelayanan kesehatan yang ditunjukkan dengan adanya kebutuhan karena alasan yang kuat seperti penyakit yang dirasakan serta adanya jawaban atas penyakit tersebut dengan cara mencari pelayanan kesehatan. Kebutuhan merupakan dasar stimulus langsung untuk menggunakan pelayanan kesehatan, bilamana tingkat predisposing dan enabling itu ada.
Kebutuhan diukur dengan perceived need (kebutuhan yang dirasakan) dan
”evaluated need (kebutuhan dari diagnisis klinis) melalui jumlah hari individu
tidak bisa bekerja, gejala yang dialaminya, penilaian individu tentang status kesehatannya.
Menurut Fauriza (2014), salah satu faktor dalam karakteristik predisposisi yang menentukan perilaku dalam pemanfaatan pelayanan kesehatan adalah kepercayaan tentang kesehatan (health beliefs model). Kepercayaan tentang kesehatan terkait dengan aspek persepsi, sikap dan pengetahuan tentang penyakit dan pelayanan kesehatan. Intinya, perilaku pada saat mengalami gejala penyakit dipengaruhi secara langsung oleh persepsi individu mengenai ancaman penyakit dan keyakinannya terhadap nilai manfaat dari suatu tindakan kesehatan.
2.3 Persepsi
2.3.1 Pengertian Persepsi
oleh setiap orang didalam memahami informasi tentang lingkungan baik lewat penglihatan, pendengaran, penghayatan, perasaan dan penciuman. Kunci untuk memahami persepsi terletak pada pengenalan bahwa persepsi merupakan penafsiran yang unik terhadap situasi dan bukannya suatu pencatatan yang benar terhadap situasi.
Persepsi dapat didefinisikan sebagai proses yang ditempuh individu untuk mengorganisasikan dan menafsirkan kesan-kesan indera yang dimiliki agar memberikan makna bagi lingkungan (Robbins, 2001).
Persepsi dinyatakan sebagai proses menafsir sensasi-sensasi dan memberikan arti kepada stimuli. Persepsi merupakan penafsiran realitas masing-masing orang memandang realitas dari sudut perspektif yang berbeda. Persepsi dapat diartikan juga sebagai proses seorang individu memilih, mengorganisasi dan menafsirkan masukan-masukan informasi untuk menciptakan sebuah gambar yang bermakna tentang dunia.
2.3.2 Reaksi Persepsi terhadap Stimulus
Menurut Sudjana dalam Bukit (2010), reaksi persepsi terhadap suatu stimulus (ransangan) dapat terjadi dalam bentuk :
1. Reciving/attending, yaitu semacam kepekaan menerima stimulus dari luar dalam bentuk masalah, situasi, gejala. Dalam tipe ini termasuk kesadaran keinginan untuk menerima stimulus, kontrol dan seleksi gejala atau ransangan luar.
2. Responding (Jawaban), yaitu reaksi yang diberikan oleh seseorang terhadap stimulus yang datang dari luar, hal ini mencakup ketepatan reaksi, perasaan, keputusan dalam menjawab stimulus dari luar dirinya.
3. Valuing (Penilaian), yaitu berkenaan dengan nilai dan kepercayaan terhadap gejala atau stimulus yang diterima, termasuk kesediaan menerima nilai, latar belakang atau pengalaman untuk menerima nilai kesepakatan nilai tersebut. 4. Organisasi, yaitu pengembangan dan nilai ke dalam suatu sistem organisasi,
termasuk hubungan suatu nilai dengan nilai lain, pemantapan dan prioritas nilai yang dimilikinya termasuk konsep tentang nilai dan organisasi sistem nilai. 5. Karakteristik nilai atau internalisasi nilai, yaitu keterpaduan semua sistem yang
dimiliki seseorang yang memengaruhi pola kepribadian dan tingkah lakunya, termasuk keseluruhan nilai dan karakteristiknya.
2.3.3 Faktor-Faktor yang Memengaruhi Persepsi
dan pengalaman yang tidak menyenangkan. Rakhmat mengklasifikasikan ada dua faktor yang memengaruhi persepsi :
1. Faktor Fungsional
Faktor fungsional berasal dari kebutuhan, pengalaman masa lalu dan lain-lain yang termasuk dengan apa yang disebut sebagai faktor-faktor personal. Yang menentukan persepsi bukan jenis atau bentuk rangsangan, tetapi karakteristik orang yang memberikan respon terhadap rangsangan tersebut.
2. Faktor Struktural
Faktor struktural berasal semata-mata dari sifat rangsangan fisik dan efek-efek saraf yang ditimbulkannya pada sistem saraf individu. Jika kita mempersepsikan sesuatu, kita mempersepsikannya sebagai suatu keseluruhan, ketikapun kita tidak melihatnya tidak secara keseluruhan maka kita yang akan mengisinya dengan interpretasi yang konsisten dengan rangkaian stimuli yang kita persepsi.
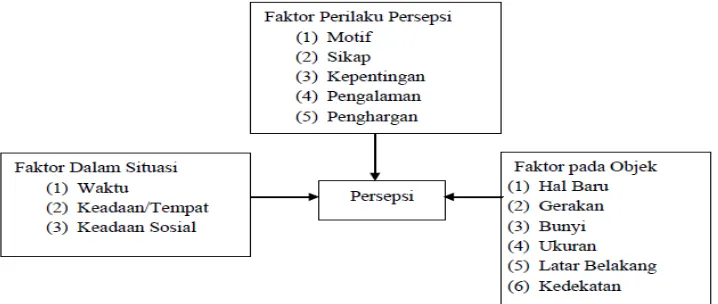
Sedangkat menurut pendapat Robbins (2001) menyatakan ada tiga faktor yang memengaruhi terjadinya suatu persepsi, yaitu :
1. Pelaku persepsi
2. Target/Objek
Karakteristik-karakteristik dalam target yang akan diamati dapat memengaruhi apa yang dipersepsikan. Apa yang kita lihat bergantung bagaimana kita memisahkan suatu bentuk dari dalam latar belakangnya yang umum. Objek-objek yang berdekatan satu sama lain akan cenderung dipersepsikan bersama-sama, bukan secara terpisah. Faktor target mencakup hal yang baru yaitu gerakan, bunyi, latar belakang dan kedekatan.
3. Situasi
Dalam melihat objek atau peristiwa, unsur-unsur lingkungan sekitar juga memengaruhi persepsi. Waktu, keadaan atau tempat kerja, dan keadaan sosial objek yang dilihat dapat memengaruhi persepsi.
Menurut Robbins (2001), faktor yang memengaruhi terjadinya suatu persepsi secara skematis dapat dilihat pada bagan berikut ini.
Gambar 2.2 Faktor-Faktor yang Memengaruhi Persepsi 2.4 HIV/AIDS
Immunodeficiency Virus). Beberapa penelitian telah mengidentifikasi dua jenis HIV: HIV-1 dan HIV-2. HIV-1 menyumbang sebagian besar infeksi di dunia dan memiliki setidaknya 10 subtipe genetik. HIV-2 ditemukan terutama di Afrika Barat, tampaknya sulit menular dan berkembang lebih lambat untuk AIDS daripada HIV-1 (Lamptey, 2004).
HIV hanya ditularkan dari satu orang kepada yang lainnya melalui pertukaran cairan tubuh seperti darah, air mani, cairan vagina, dan air susu ibu. Virus HIV menyerang dan merusak sel-sel limfosit T CD4+ sehingga kekebalan penderita rusak dan rentan terhadap berbagai infeksi. (Murtiastutik, 2008).
Ketika infeksi HIV berkembang dan menyebabkan menurunnya sistem kekebalan tubuh si penderita, ia akan lebih rentan terkena Infeksi Opportunistik, seperti: TB, IMS lain, Septicemia, Pneumocystis carinii, Infeksi jamur di mulut dan tenggorokan, Meningitis, serta Sarkoma Kaposi (Lamptey, 2004).
Orang yang terinfeksi HIV tidak akan menunjukkan gejala apapun dalam jangka waktu yang relatif lama. Bisa terjadi 5 sampai 10 tahun setelah orang tersebut tertular HIV, baru terlihat adanya gejala pada penderita. Masa periode inilah disebut sebagai masa inkubasi. Selama kurun waktu tersebut, orang tertular HIV masih tampak kelihatan sehat baik sadar maupun tidak, mereka berpotensi sebagai sumber yang dapat menularkan HIV kepada orang lain. Oleh karena itu, untuk mengetahui adanya HIV dalam darah seseorang, perlu dilakukan tes HIV.
antibodi HIV sebenarnya baru muncul 2-3 bulan setelah orang tersebut terinfeksi HIV. Jangka waktu terbentuknya antibodi ini disebut periode jendela, dan dalam masa ini tes ELISA belum tentu menghasilkan hasil positif. Terapi untuk pengidap HIV bisa dilakukan dengan pendampingan obat Antiretroviral Virus (ARV) (Yatim, 2006).
Reaksi pertama kali yang ditunjukkan setelah seseorang didiagnosis mengidap HIV adalah penolakan dan terkejut/syok atau tidak percaya. Pasien beranggapan bahwa sudah tidak ada harapan lagi sepanjang hidup mereka. Apabila secara fisiologis HIV menyerang sistem kekebalan tubuh penderitanya, jika ditambah dengan stres psikososial-spiritual yang berkepanjangan pada pasien terinfeksi HIV, maka akan mempercepat terjadinya AIDS bahkan meningkatkan kematian (Nursalam dan Kurniawati, 2009).
2.5 Konseling dan Test HIV (KTHIV) dan AIDS Sukarela (KTS/VCT) 2.5.1 Pengertian KTHIV dan AIDS Sukarela (KTS/VCT)
VCT adalah suatu pembinaan dua arah atau dialog yang berlangsung tak terputus antara konselor dan kliennya dengan tujuan untuk mencegah penularan HIV, memberi dukungan moral, informasi, serta dukungan lainnya kepada ODHA, keluarga, dan lingkungannya (Nursalam dan Kurniawati, 2009).
dari klien yang dilakukan oleh seorang konselor, membahas perihal keinginan klien untuk menjalani tes HIV dan strategi untuk mengurangi risiko tertular HIV.
Landi dan Bokhari (2001) berpendapat bahwa VCT sebagai titik kunci masuk untuk pencegahan, perawatan dan dukungan layanan untuk orang yang hidup dengan HIV/AIDS (ODHA). Ini termasuk akses ke intervensi untuk mengurangi penularan HIV dari ibu ke bayi; intervensi untuk mencegah Infeksi Oportunistik (misalnya Tuberkulosis dan Profilaksis untuk infeksi lain); layanan medis dan pendukung lainnya, serta mengurangi stigma dan diskriminasi yang dapat membantu orang HIV positif untuk hidup lebih lama dan sehat.
KPA Sumut (2007) mendefinisikan Voluntary Counseling Test (VCT) yaitu proses konseling pra testing, konseling post testing, dan testing HIV secara sukarela yang bersifat confidential dan secara lebih dini membantu orang mengetahui status HIV. Konseling pra testing memberikan pengetahuan tentang HIV & manfaat testing, pengambilan keputusan untuk testing, dan perencanaan atas issue HIV yang akan dihadapi. Konseling post testing membantu seseorang untuk mengerti & menerima status (HIV +) dan merujuk pada layanan dukungan.
Konseling dan Tes HIV telah mulai dilaksanakan di Indonesia sejak tahun 2004, yaitu dengan pendekatan atas inisiatif klien (konseling dan tes HIV sukarela /KTS). Konseling dilaksanakan oleh tenaga yang terlatih. Kualitas konseling perlu dipantau dengan mentoring dan pembinaan teratur (Permenkes No.74 tahun 2014).
VCT telah menjadi alat paling penting dengan biaya efektif untuk mencegah dan mengendalikan HIV/AIDS di berbagai negara (Landi dan Bokhari, 2001).
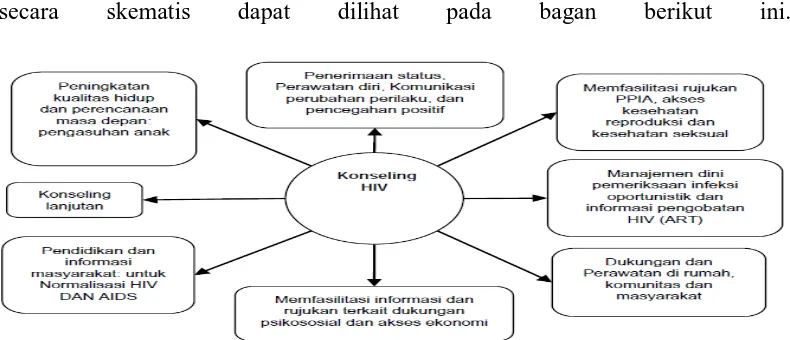
2.5.2 Peran Konseling dalam Tes HIV/AIDS
Menurut Permenkes No.74 tahun 2014, peran konseling dalam tes HIV secara skematis dapat dilihat pada bagan berikut ini.
Gambar 2.3 Bagan Peran Konseling dalam Tes HIV
Lamptey (2004) menyatakan bahwa konseling HIV memainkan dua peran penting yaitu mencegah infeksi HIV dengan mempromosikan perubahan perilaku, dan memberikan dukungan psikososial kepada orang-orang yang terinfeksi dan terkena HIV.
2.5.3 Prinsip Dasar KTHIV dan AIDS
Dalam kebijakan dan strategi nasional telah dicanangkan konsep akses universal untuk mengetahui status HIV, akses terhadap layanan pencegahan, perawatan, dukungan dan pengobatan HIV dengan visi getting to zero, yaitu zero new HIV infection, zero discrimination, dan zero AIDS related death.
Dalam pelaksanaanya, tes HIV harus mengikuti prinsip yang telah disepakati secara global yaitu 5 komponen dasar yang disebut 5C (informed consent, confidentiality, counseling, correct test results, connections to, care, treatment and prevention services).
mendapatkan dan memahami penjelasan yang diberikan secara lengkap oleh petugas kesehatan tentang tindakan medis yang akan dilakukan terhadap pasien/klien tersebut.
b. Confidentiality adalah semua isi informasi atau konseling antara klien dan petugas pemeriksa atau konselor dan hasil tes laboratoriumnya tidak akan diungkapkan kepada pihak lain tanpa persetujuan pasien/klien. Menurut UNAIDS (2002), apabila klien ingin mengijinkan mitra kerja, wakil relativitas, teman, atau orang lain di dalam proses konseling haruslah menjadi kerahasiaan bersama.
c. Counselling yaitu proses dialog antara konselor dengan klien bertujuan untuk memberikan informasi yang jelas dan dapat dimengerti klien atau pasien. Konselor memberikan informasi, waktu, perhatian dan keahliannya, untuk membantu klien mempelajari keadaan dirinya, mengenali dan melakukan pemecahan masalah terhadap keterbatasan yang diberikan lingkungan. Layanan konseling HIV harus dilengkapi dengan informasi HIV dan AIDS, konseling pra-Konseling dan Tes pascates yang berkualitas baik.
d. Correct test results. Hasil tes harus akurat. Layanan tes HIV harus mengikuti standar pemeriksaan HIV nasional yang berlaku. Hasil tes harus dikomunikasikan sesegera mungkin kepada pasien/klien secara pribadi oleh tenaga kesehatan yang memeriksa.
pengobatan HIV yang didukung dengan sistem rujukan yang baik dan terpantau.
Prinsip 5C tersebut harus diterapkan pada semua model layanan Konseling dan Tes HIV (Permenkes No.74 tahun 2014).
Prinsip dasar Konseling dan Tes HIV menurut Lamptey (2004), tes HIV harus bersifat sukarela (tes yang bersifat wajib tidak efektif dan tidak etis); kerahasiaan harus dilindungi; Informed consent harus diperoleh meskipun mungkin bervariasi dalam konteks dan pengaturan yang berbeda; serta dukungan post-test dan layanan yang diperlukan bagi klien.
2.5.4 Penyelenggaraan Konseling dan Tes HIV
Layanan Konseling dan Tes HIV (KTHIV) diselenggarakan di fasilitas pelayanan kesehatan. KTHIV didahului dengan dialog antara klien/pasien dan konselor/petugas kesehatan dengan tujuan memberikan informasi tentang HIV/AIDS dan meningkatkan kemampuan pengambilan keputusan berkaitan dengan tes HIV (Kemenkes RI, 2013).
Gambar 2.4 Bagan Alur KTS di Fasilitas Kesehatan
Alur VCT menurut KPA Sumut (2007) yaitu: konseling individual pra testing - periksa darah dengan Rapid Testing - terima hasil & konseling pasca tes - konseling dukungan dan rujukan pelayanan kesehatan & manajemen kasus - rujukan untuk dukungan proses yang sedang berjalan, termasuk support group.
Layanan TKHIV di fasilitas pelayanan kesehatan dapat diberikan di berbagai tatanan di komunitas, baik dengan cara menjangkau klien potensial dan mendorong mereka datang ke layanan, atau dengan menyelenggarakan layanan ke tempat mereka berada (bergerak/mobile). Model layanan bergerak ini dapat bersifat sementara tetapi dilaksanakan secara berkala/reguler di tempat komunitas berada (Kemenkes, 2013).
TB, Hepatitis, napza dan rehabilitasi di wilayah epidemi rendah atau terkonsentrasi. Sedangkan untuk wilayah dengan epidemi meluas, KTHIV terintegrasi dengan seluruh layanan di fasilitas layanan kesehatan (Permenkes No.74 tahun 2014).
MenurutLandi dan Bokhari (2001), tempat yang tepat untuk menawarkan layanan VCT bisa dalam bentuk situs VCT yang berdiri bebas, tempat diintegrasikan ke dalam pelayanan kesehatan primer seperti ANC, tempat diintegrasikan ke dalam layanan pemerintah dan non-pemerintah berbasis rumah sakit dan klinik, klinik kerja, layanan kesehatan sekolah, layanan transfusi darah.
Pelayanan KTHIV secara terintegrasi maupun mandiri, dilaksanakan di setiap fasilitas pelayanan kesehatan, termasuk fasilitas pelayanan kesehatan di lingkungan TNI/POLRI, lapas/rutan, tempat kerja, dan yang ditujukan untuk tenaga kerja migran (Calon TKI). Hal ini karena ada kaitannya dengan pekerjaan atau mobilisasi dan kondisi keberadaan kelompoknya yang memiliki risiko relatif lebih besar untuk tertular HIV (Permenkes No.74 tahun 2014).
Berdasarkan Pedoman Pelayanan Konseling dan Testing HIV/AIDS Secara Sukarela, Lokasi layanan VCT hendaknya perlu petunjuk atau tanda yang jelas hingga mudah diakses dan mudah diketahui oleh klien VCT. Nama klinik cukup mudah dimengerti sesuai dengan etika dan budaya setempat dimana pemberian nama tidak mengundang stigma dan diskriminasi.
serta dengan jaringan ODHA. Sebuah sistem rujukan yang efisien akan memungkinkan pusat VCT untuk merujuk klien yang membutuhkan perawatan medis ke rumah sakit dan klinik. Pusat VCT juga harus merujuk klien saat konseling HIV/AIDS berlangsung, bimbingan pangan dan gizi, perawatan di rumah, dan dukungan sosial (Landi dan Bokhari, 2001).
2.5.5 Sasaran Penerima Konseling dan Tes HIV/AIDS Sukarela (VCT) Masyarakat yang datang dan mencari pelayanan VCT disebut dengan klien. Sebutan klien dan bukan pasien merupakan salah satu pemberdayaan dimana klien akan berperan aktif didalam proses konseling. Tanggung jawab klien dalam konseling adalah bersama mendiskusikan hal-hal yang terkait dengan informasi akurat dan lengkap tentang HIV/AIDS, perilaku berisiko, testing HIV dan pertimbangan yang terkait dengan hasil negatif atau positif (Depkes RI, 2006).
Menurut Lamptey (2004), konseling HIV/AIDS sering ditujukan pada segmen yang lebih luas dari populasi seperti pada pasangan dan individu "kelompok berisiko tinggi" misalnya: pengguna narkoba, laki-laki yang berhubungan seks dengan laki-laki, pekerja seks komersial, supir truk, dan populasi migran. Konseling HIV juga sangat cocok untuk orang-orang yang sedang diuji untuk IMS lain atau TB (apakah mereka terinfeksi HIV).
khusus juga diperlukan, seperti: di kalangan TNI/POLRI; layanan bagi WBP di lapas/ rutan; layanan di tempat kerja (Kemenkes RI, 2013). Selain itu menurut Zein (2006), orang yang merasa memiliki perilaku beresiko untuk tertular HIV dan petugas kesehatan yang dalam pekerjaannya memiliki resiko untuk tertular HIV termasuk ke dalam orang yang memerlukan VCT.
2.5.6 Sumber Daya Manusia VCT
Layanan VCT harus mempunyai sumber daya manusia yang sudah terlatih dan kompeten. Petugas pelayanan VCT terdiri dari: (a) Kepala klinik VCT; (b) Dua orang konselor VCT terlatih sesuai dengan standar WHO atau lebih sesuai dengan kebutuhan; (c) Petugas manajemen kasus; (d) Seorang petugas laboratorium dan atau seorang petugas pengambil darah yang berlatarbelakang perawat; (e) Seorang dokter yang bertanggungjawab secara medis dalam penyelenggaraan layanan VCT; (f) Petugas administrasi untuk data entry yang sudah mengenal ruang lingkup pelayanan VCT; (g) Petugas jasa kantor atau pekarya kantor; (h) Petugas keamanan yang sudah mengenal ruang lingkup pelayanan VCT; (i) Tenaga lain sesuai kebutuhan, misalnya relawan.
Orang yang termasuk dalam konselor HIV menurut KPA Sumut (2007) yaitu konselor penuh waktu yang berlatar belakang psikologi & ilmuwan psikologi (psychiatrists, family therapist, psikologi terapan) yang sudah mengikuti pelatihan VCT dengan standart WHO; kalangan profesional dari perawat, pekerja sosial, & dokter; serta pemberdayaan masyarakat dan ODHA yang sudah terlatih.
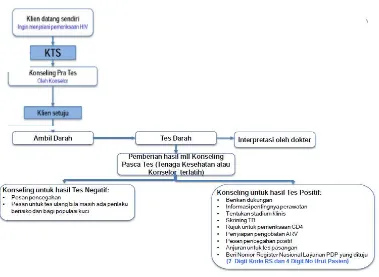
Semua petugas layanan VCT bertanggung jawab atas konfidensialitas klien. Klien akan menandatangani dokumen konfidensialitas terlebih dahulu yang memuat perlindungan dan kerahasiaan klien. Pendokumentasian data harus dipersiapkan secara tepat dan cepat agar memudahkan pelayanan dan rujukan. 2.5.7 Proses Konseling dan Tes HIV Sukarela (KTS/VCT)
Gambar 2.5 Bagan Tahapan VCT 2.5.7.1 Konseling Pra Tes
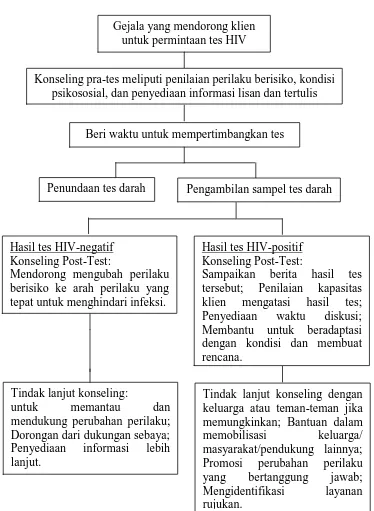
Konseling pra-tes merupakan konseling yang dijalani klien sebelum dilakukan pemeriksaan laboratorium untuk mengetahui status HIVnya (Zein, 2006). Dalam konseling pra-tes harus seimbang antara pemberian informasi, penilaian risiko dan respon kebutuhan emosi klien. Masalah emosi yang menonjol
Beri waktu untuk mempertimbangkan tes
Penundaan tes darah Pengambilan sampel tes darah
Hasil tes HIV-negatif
Tindak lanjut konseling dengan keluarga atau teman-teman jika memungkinkan; Bantuan dalam
adalah rasa takut melakukan tes HIV karena berbagai alasan termasuk ketidaksiapan menerima hasil tes, perlakuan diskriminasi, stigmatisasi masyarakat dan keluarga.
Ruang lingkup konseling pra-tes pada KTS adalah: (a) Alasan kunjungan, informasi dasar tentang HIV dan klarifikasi tentang fakta dan mitos tentang HIV; (b) Penilaian risiko untuk membantu klien memahami faktor risiko; (c) Menyiapkan klien untuk pemeriksaan HIV; (d) Memberikan pengetahuan tentang implikasi terinfeksi HIV dan memfasilitasi diskusi cara menyesuaikan diri dengan status HIV; (e) Melakukan penilaian sistem dukungan termasuk penilaian kondisi kejiwaan jika diperlukan; (f) Meminta informed consent sebelum dilakukan tes HIV; dan (g) Menjelaskan pentingnya menyingkap status untuk kepentingan pencegahan, pengobatan dan perawatan (Permenkes No.74 tahun 2014).
Konselor perlu mengetahui latar belakang kedatangan klien untuk mengikuti konseling HIV dan memfasilitasi kebutuhan agar proses tes HIV dapat memberikan penguatan untuk menjalani hidup lebih sehat dan produktif serta melakukan komunikasi perubahan perilaku.
a) Peningkatan penerimaan status HIV dan kemampuan untuk mengatasinya. b) Pemberdayaan, termasuk keterlibatan yang lebih besar dalam perawatan dan
dukungan kepada ODHA.
c) Probabilitas yang lebih tinggi dari perubahan perilaku. d) Mengurangi risiko penularan ibu ke anak.
e) Manajemen awal infeksi oportunistik dan informasi perilaku seks aman dan penggunaan alat kontrasepsi.
f) Penyediaan dukungan sosial dan peer awal. g) Normalisasi dan mengurangi stigma HIV/AIDS.
h) Menanamkan harapan dan mengatasi masalah kualitas hidup bagi ODHA. i) Merencanakan perawatan masa depan, membuat surat wasiat
mempertimbangkan anaknya di masa depan.
Setiap konselor harus memiliki bentuk checklist untuk setiap klien untuk memastikan bahwa semua isu yang relevan telah dibahas. Menurut Lamptey (2004), tahap akhir dalam konseling pra-tes untuk menentukan apakah ia ingin di tes antibodi terhadap HIV sambil mengatur tanggal dan waktu untuk wawancara tindak lanjut atau konseling pasca tes.
2.5.7.2 Deteksi HIV Melalui Pemeriksaan Laboratorium/Tes HIV
atau pemeriksaan antigen (penggunaan metode Polymerase Chain Reaction) yang mendeteksi adanya virus itu sendiri atau komponennya (Kemenkes RI, 2013).
Berdasarkan Permenkes RI No.21/2013 Pasal 25 Ayat 1-3 menyatakan bahwa tes HIV untuk diagnosis dilakukan oleh Tenaga Medis dan/atau Teknisi Laboratorium yang terlatih. Jika salah satu atau kedua tenaga tersebut tidak ada, bidan atau perawat terlatih dapat melakukan tes HIV. Tes HIV dilakukan dengan metode Rapid Diagnostic Test (RDT) atau Enzyme Immuno Assay (EIA).
Lamptey (2004) membedakan ada dua jenis utama dari tes HIV: tes antibodi (misalnya: tes ELISA, sederhana/cepat, air liur dan urin, serta Western Blot) dan tes virologi (misalnya: tes antigen HIV, Polymerase Chain Reaction, dan kultur virus).
Tes antibodi yang paling umum digunakan adalah enzim uji kekebalan tubuh atau ELISA, termasuk tes HIV cepat (hasil tes hanya 5-30 menit). Penggunaan metode Tes Cepat HIV/Rapid Diagnostic Test memungkinkan klien mendapatkan hasil testing pada hari yang sama. Menurut UNAIDS (2002), tes HIV cepat seharusnya dilakukan di masa depan, yang juga akan mengurangi biaya transportasi ke laboratorium.
antibodi yang digunakan ketika antibodi sangat rendah atau sulit untuk dideteksi, ataupun tidak pasti. RIPA adalah tes mahal, membutuhkan waktu dan keahlian.
Tes Virologi digunakan dalam keadaan khusus, misalnya individu yang baru terinfeksi, selama periode jendela (munculnya antibodi terhadap HIV 1-6 bulan), atau dalam kasus seorang bayi lahir (umur kurang dari 18 bulan) yang HIV-positif dari ibunya. Tes virologi menentukan Infeksi HIV dengan mendeteksi virus itu sendiri. Ada tiga macam:
1. Tes deteksi antigen virus (tes antigen P24);
2. Tes berdasarkan asam nukleat (tes khusus yang terlihat untuk informasi genetik HIV menggunakan Polymerase Chain Reaction atau PCR);
3. Budaya/kultur virus yang mengisolasi virus.
Tes virologi jarang digunakan untuk mendiagnosis HIV dalam suatu negara karena mereka memerlukan laboratorium yang canggih. Tapi tes ini dapat digunakan untuk memantau kemajuan infeksi atau respon terhadap terapi (misalnya, dengan mengukur viral load) (Lamptey, 2004). Tes virologi HIV DNA kualitatif dianjurkan untuk diagnosis bayi dan anak umur kurang dari 18 bulan dan perempuan HIV positif yang merencanakan kehamilan dan persalinan.
pasien yang banyak.Tes Enzyme ImmunoAssay (EIA) biasanya dilakukan dengan sarana laboratorium yang lengkap dan petugas yang terlatih dengan jumlah pasien yang lebih banyak (Permenkes No.74 tahun 2014).
Pemilihan antara menggunakan tes cepat HIV atau tes ELISA harus mempertimbangkan faktor tatanan tempat pelaksanaan tes HIV, biaya dan ketersediaan perangkat tes, reagen dan peralatan; pengambilan sampel, transportasi, SDM serta kesediaan pasien untuk kembali mengambil hasil (Kemenkes RI, 2013).
Secara umum, pemeriksaan HIV dilakukan untuk tujuan penapisan darah donor dan transplantasi, surveilans, dan penegakan diagnosis. Strategi pemeriksaan laboratorium yang digunakan untuk ketiga tujuan tersebut berbeda satu sama lain.
Strategi tes HIV bervariasi dari satu negara dengan negara lainnya yang tergantung pada gejala atau tanda klinis, estimasi prevalensi HIV dan tersedianya teknologi. Biasanya itu adalah tanggung jawab peraturan Pemerintah melalui Kementerian Kesehatan, Program Pengendalian HIV/AIDS Nasional, atau Sumber Laboratorium Nasional untuk merumuskan paling layak menguji strategi untuk suatu negara tertentu.
hari yang sama vs perjanjian datang kembali); Biaya tes vs dana yang tersedia (Lamptey, 2004).
Di Indonesia, pemeriksaan HIV untuk uji penapisan darah donor dan transplantasi, dilakukan dengan Strategi I (pemeriksaan dengan satu metode), pemeriksaan HIV untuk surveilans dilaksanakan dengan strategi II (pemeriksaan dengan dua metode), dan pemeriksaan HIV untuk diagnosis dilaksanakan dengan strategi III (pemeriksaan dengan tiga metode) (Permenkes No.74 tahun 2014). Prevalensi HIV dibawah 10% harus menggunakan strategi III dengan tiga jenis reagen yang berbeda sensitifitas dan spesifitas-nya (Kemenkes RI, 2013).
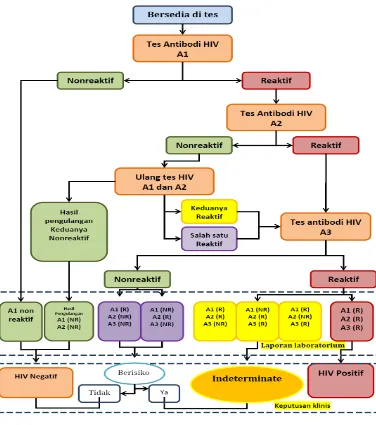
Semua hasil tes positif HIV harus dikonfirmasi oleh setidaknya satu tes lainnya, baik algoritma/alur tes paralel atau seri dapat digunakan oleh penyedia layanan KTS, tergantung pada keadaan tes (NASCOP, 2008).
Dalam melaksakan tes HIV, perlu merujuk pada alur tes yang dianjurkan menggunakan alur serial karena lebih murah dan tes kedua hanya diperlukan bila tes pertama memberi hasil reaktif saja.
Gambar 2.6 Alur Diagnosis HIV Keterangan :
1) A1, A2 dan A3 merupakan tiga jenis tes antibodi HIV yang berbeda. 2) Positif : Bila hasil A1, A2, dan A3 reaktif
Penawaran tes HIV secara rutin di layanan kesehatan akan menormalisasi tes HIV dan tidak hanya mengandalkan motivasi individu dalam mencari layanan tes tersebut, karena masih adanya ketakutan akan stigma dan diskriminasi. Meskipun demikian, tes HIV tidak boleh memeriksa pasien/klien secara paksa tanpa menginformasikannya kepada pasien/klien terlebih dahulu (Permenkes RI No.74 tahun 2014).
Tes HIV selalu mengikuti alur atau algoritma yang sudah ditentukan dan harus disertai dengan sistem jaminan dan perbaikan mutu yang tidak hanya diterapkan pada pemeriksaan laboratorium saja tetapi juga perlu untuk proses konselingnya (Kemenkes RI, 2013).
2.5.7.3 Konseling Pasca Tes HIV
Semua klien/pasien yang menjalani tes HIV perlu menerima konseling pasca tes tanpa memandang apapun hasilnya. Menurut Permenkes RI No.74 tahun 2014, konseling pasca tes adalah konseling untuk menyampaikan hasil pemeriksaan kepada klien secara individual guna memastikan klien/pasien mendapat tindakan sesuai hasil tes terkait dengan pengobatan dan perawatan selanjutnya. Proses ini membantu klien/pasien memahami penyesuaian diri dengan hasil pemeriksaan.
jendela) dan mengurangi risiko perilakunya jika ia menerima hasil tes negatif (Lamptey, 2004).
Petugas yang memberikan konseling pasca-tes sebaiknya orang yang sama dengan orang yang memberikan konseling atau informasi pra tes. Dalam hal konseling tidak dapat diberikan oleh orang yang sama maka dapat ditawarkan petugas pengganti (Kemenkes RI, 2013). Hasil dari konseling pasca tes yang dilakukan konselor mendokumentasikan dalam buku kunjungan klien, formulir ini dapat dibuat oleh masing-masing layanan VCT.
Menurut Permenkes RI No.74 tahun 2014, proses konseling pasca tes tetap dilanjutkan dengan konseling lanjutan yang sesuai dengan kondisi klien/pasien yaitu antara lain: konseling HIV pada ibu hamil, konseling pencegahan positif, konseling adherence pada kepatuhan minum obat, konseling HIV pada pengguna napza, konseling pasangan, konseling keluarga, konseling pada klien/pasangan dengan gangguan jiwa, konseling pada warga binaan pemasyarakatan, konseling pengungkapan status, konseling gizi, konseling yang berkaitan dengan isu gender, konseling paliatif dan dukacita, konseling pada gay, waria, lesbian, dan PSK. 2.6 Lelaki Seks Lelaki (LSL)
menganggap hubungan seksual mereka dengan laki-laki lain dalam terminologi identitas atau orientasi seksual. Banyak yang berhubungan seks dengan laki-laki mengidentifikasi diri sebagai heteroseksual bukannya homoseksual atau biseksual, terutama bila mereka juga berhubungan seks dengan perempuan, menikah, hanya memainkan peran sebagai pihak yang penetratif dalam anal seks, dan/atau berhubungan seks dengan laki-laki demi uang atau kesenangan (Demartoto, 2010).
Laki-laki yang berhubungan seks dengan laki-laki menjadi terminologi yang populer dalam konteks HIV dan AIDS dimana ia digunakan karena menggambarkan perilaku yang menempatkan mereka dalam risiko terinfeksi. Telah menjadi perdebatan bahwa terminologi tersebut terlalu terfokus pada perilaku seksual dan tidak mencukupi pada aspek lain seperti emosi, hubungan, dan identitas seksual diantara mereka yang juga merupakan determinan dari infeksi.
banyak konteks sosial-budaya tidak dikenal, tidak berarti, sulit diterjemahkan dan dalam lapangan HIV dan AIDS cenderung menstigma kelompok tertentu.
LSL dapat termasuk yang berikut ini:
1. Laki-laki yang secara eksklusif berhubungan seks dengan laki-laki lain.
2. Laki-laki yang berhubungan seks dengan laki-laki lain tapi sebagian besarnya berhubungan seks dengan perempuan.
3. Laki-laki yang berhubungan seks baik dengan laki-laki maupun perempuan tanpa ada perbedaan kesenangan.
4. Laki-laki yang berhubungan seks dengan laki-laki lain untuk uang atau karena mereka tidak mempunyai akses untuk seks dengan perempuan, misalnya di penjara, ketentaraan (Demartoto, 2010).
Beberapa laki-laki yang mengidentifikasi diri sebagai heteroseksual atau biseksual kadang-kadang berhubungan seks dengan laki-laki untuk kesenangan, biasanya karena sulit mengakses perempuan. Ini bisa disebabkan karena masyarakat yang konservatif yang dengan ketat membatasi segregasi antara laki-laki dan perempuan, atau berada pada lingkungan yang seluruhnya laki-laki-laki-laki dalam waktu yang lama, seperti di penjara, lingkungan militer, lingkungan buruh migran laki-laki, dan institusi pendidikan khusus laki-laki. Karena sulit mengakses perempuan, laki harus menyalurkan kebutuhan seksual mereka dengan laki-laki lain, tanpa membuat mereka mengidentifikasi diri sebagai gay atau homoseksual (Demartoto, 2010).
berhubungan seks dengan perempuan. Sebagian lebih dengan laki-laki tetapi tidak menolak perempuan dan sebaliknya. Yang lain lebih senang berhubungan seks hanya dengan perempuan tetapi harus berhubungan seks dengan laki-laki karena uang atau karena mereka tidak bisa mendapat akses ke perempuan (Demartoto, 2010).
Perbedaan antara Lelaki Seks Lelaki dengan gay dan waria dapat diamati. Sebenarnya orientasi seksual mereka tidak memiliki perbedaan, mereka tertarik pada sesama jenis. Hanya saja ada beberapa hal yang membuat ketiganya berbeda satu sama lain. Menurut Maryani (2014), Lelaki Suka Lelaki atau sering disebut juga Gay adalah istilah laki-laki yang mengarahkan orientasi seksualnya kepada sesama laki-laki atau disebut juga laki-laki yang mencintai laki-laki secara fisik, seksual, emosional ataupun secara spiritual. Secara psikologis, gay adalah seorang laki-laki yang penuh kasih. Mereka juga rata-rata mempedulikan penampilan, dan sangat memperhatikan apa-apa saja yang terjadi pada pasangannya. Ciri-ciri gay menurut Ardiana (2012) yaitu:
1) Umumnya mereka merupakan golongan yang tertutup, hanya sedikit dari mereka yang mengakui identitasnya sebagai gay. Mereka cenderung terbuka hanya dalam kalangan tertentu saja, misalnya sesama homoseks, keluarga, atau teman dekat.
2) Umumnya mereka sudah memiliki pasangan tetap masing-masing.
4) Biasanya kaum gay memiliki gaya metroseksual.
Berbeda halnya dengan kaum waria di kota-kota besar pada umumnya sudah tidak tertutup lagi. Menurut Ardiana (2012), adapun ciri-ciri umum dari seorang waria adalah:
1) Memiliki peran sebagai seorang perempuan (partner reseptif) dalam melakukan hubungan seksual.
2) Berdandan layaknya seorang perempuan.
3) Memiliki sifat feminin layaknya seorang perempuan.
4) Melakukan hubungan seks dengan laki-laki demi mendapatkan uang (pekerja seks). Selain itu seorang waria umumnya sudah memiliki pelanggan tetap.
Menurut Susanti (2014), perilaku seksual yang dilakukan oleh LSL yaitu: 1. Oral erostism : segala sesuatu yang berkaitan dengan mulut misalnya
memasukkan penis kedalam mulut dan menggunakan bibir atau lidah dan mulut untuk menggelitik.
2. Anal erotism : berhubungan segala sesuatu dengan anus atau dubur yaitu bergantian melalukan senggama melalui dubur.
2.7 Kerangka Pikir
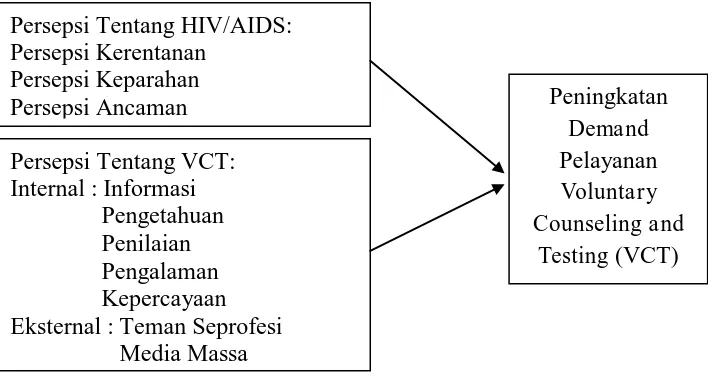
Kerangka pikir dalam penelitian ini adalah sebagai berikut :
Gambar 2.7 Kerangka Pikir
Persepsi HIV/AIDS dan persepsi pelayanan VCT merupakan dua faktor yang termasuk dalam aplikasi teori Andersen mengenai perilaku konsumen/pasien yang melakukan permintaan dalam pemanfaatan pelayanan di bidang kesehatan. Variabel yang digunakan bersifat tunggal yaitu persepsi, namun persepsi yang ditujukan informan lebih kepada dua objek atau sasaran yaitu: HIV/AIDS dan pelayanan VCT di Puskesmas Teladan. Variabel tersebut bukan berarti mencari atau menjelaskan variabel independen maupun dependen seperti halnya pada penelitian bersifat analitik (Explanatory Research).