EVALUASI DRUG RELATED PROBLEMS (DRPs) PADA PASIEN ANAK DENGUE SHOCK SYNDROME (DSS) DI INSTALASI RAWAT INAP
RSUP. DR. SARDJITO YOGYAKARTA TAHUN 2008
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S. Farm)
Program Studi Ilmu Farmasi
Oleh :
Bernadetta Ayu Wulandari NIM : 05 8114 071
FAKULTAS FARMASI UNIVERSITAS SANATA DHARMA
ii
EVALUASI DRUG RELATED PROBLEMS (DRPs) PADA PASIEN ANAK DENGUE SHOCK SYNDROME (DSS) DI INSTALASI RAWAT INAP
RSUP. DR. SARDJITO YOGYAKARTA TAHUN 2008
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S. Farm)
Program Studi Ilmu Farmasi
Oleh :
Bernadetta Ayu Wulandari NIM : 05 8114 071
FAKULTAS FARMASI UNIVERSITAS SANATA DHARMA
v
!
"
#
$% & &'(
) ! ! %
* + !,
!
-.
viii
PRAKATA
Puji dan syukur penulis panjatkan kepada Tuhan Yesus, karena atas
berkat dan perlindunganNya penulis dapat menyelesaikan skripsi yang berjudul
“Evaluasi Drug Related Problems (DRPs) Pada Pasien Anak Dengue Shock
Syndrome Di Instalasi Rawat Inap RSUP. Dr. Sardjito Yogyakarta Tahun 2008”
sebagai salah satu syarat untuk menyelesaikan pendidikan di Fakultas Farmasi
Universitas Sanata Dharma Yogyakarta.
Penulis mengucapkan terima kasih kepada semua pihak yang telah
memberikan motivasi, bimbingan, perhatian, saran, kritik, dan bantuan materi
hingga selesainya skripsi ini, terutama kepada:
1. Rita Suhadi, M.Si., Apt selaku Dekan Fakultas Farmasi dan dosen penguji
yang telah memberikan ijin penulis untuk melakukan penelitian serta
memberikan kritik dan saran pada skripsi ini.
2. dr. Fenty M.Kes., Sp.PK, selaku dosen pembimbing yang telah
membimbimbing, memberi saran, kritik, dan motivasi selama penyusunan
skripsi ini.
3. Yosef Wijoyo M.Si., Apt selaku dosen penguji yang telah memberi saran dan
kritik pada skripsi ini.
4. Direktur RSUP. Dr. Sardjito Yogyakarta yang telah memberikan kesempatan
untuk melakukan penelitian dan mengambil data yang diperlukan.
5. dr. Endang Suparniati selaku pembimbing medis, Ibu Budi Kuswandari selaku
ix
kerja samanya dalam membimbing dan mempersiapkan catatan medik yang
dibutuhkan penulis.
6. Bapak Paul Harry Priyosusanto di surga dan Ibu Ignatia Dayati, terimakasih
atas doa, dukungan, cinta, kesabaran, dan harapan selama penulisan skripsi ini.
7. Adik-adik penulis Catrin, Yaya, Gusti, terimakasih untuk kebersamaan dan
dukungan selama ini.
8. Pakdhe Madji Dan Budhe Tutik terimakasih atas dukungannya sehingga
penulis dapat menempuh bangku kuliah.
9. Eyang, mbak Reni, dan keluarga di Manokwari, terimakasih untuk doanya
selama ini.
10.Gregorius Ryan Mario, terimakasih untuk kesetiaan dan kesabaran
mendampingi dalam setiap kesulitan yang dialami penulis.
11.Sahabat-sahabat penulis Kaka, Hesti, Putri terimakasih untuk kebersamaan
dan kisah yang telah dilalui.
12.Linna Ferawati Gunawan teman berjuang dari awal penyusunan skripsi ini.
13.Teman-teman penulis selama pengambilan data di instalasi catatan medis
x
16.Teman-teman KKN Caben, Sophie, Andre, Yaya, Putri, Ditya, Datia, Diah,
Jimmy, Yoyok, terima kasih atas dukungan selama persiapan penulisan skripsi
ini.
17.Teman-teman farmasi FKK 2005 terimakasih atas suka duka yang kita alami
bersama.
18.Teman-teman kelas B angkatan 2005 terimakasih untuk cerita yang pernah
kita lalui bersama.
19.Semua pihak yang tidak dapat disebutkan satu persatu, baik secara langsung
dan tidak langsung telah membantu terselesaikannya skripsi ini.
Penulis menyadari bahwa tidak ada yang sempurna di dunia ini, oleh
karena itu penulis mengharapkan kritik dan saran yang membangun. Akhir kata,
penulis mengharapkan agar skripsi ini dapat bermanfaat bagi para pembaca.
xi
INTISARI
Demam berdarah dengue (DBD) adalah penyakit febris akut yang ditemukan di daerah tropis dan subtropik. Selama tahun 2008, jumlah kasus DBD di Yogyakarta adalah 1.952 kasus, dan yang meninggal dunia sebanyak 20 kasus. Salah satu manifestasi dari DBD adalah dengue shock syndrome (DSS). Penentu keberhasilan terapi DBD adalah pemilihan obat dan cairan intravena yang tepat. Dalam pemberian terapi obat sering timbul berbagai masalah. Masalah yang timbul dalam pemberian terapi obat atau drug related problems (DRPs) merugikan pasien. Tujuan penelitian ini untuk mengevaluasi DRPs pada terapi DSS anak di RSUP. Dr. Sardjito tahun 2008.
Penelitian ini merupakan jenis penelitian observasional dengan rancangan penelitian deskriptif evaluatif yang bersifat retrospektif. Drug related
problems dievaluasi dengan melihat terapi yang dilakukan dan dibandingkan
dengan standar pelayanan medis RSUP. Dr. Sardjito, IONI, MIMS, dan DIH. Hasil penelitian ini adalah kasus DSS anak paling banyak diderita laki-laki (59,26%), adanya hemokonsentrasi dan trombositopenia pada pasien DSS. Sebanyak 11 kelas terapi diberikan dan yang terbanyak adalah rehidrasi (100%), analgesik-antipiretik (88,89%), dan diuretik (40,74%). Analisis DRPs didapat 3 pasien mengalami DRPs dari total 27 pasien yang diteliti yaitu DRP tidak perlu obat. Hasil pengobatan 59,26 % pasien pulang keadaan sembuh, dan 40,74% pulang keadaan membaik.
xii
ABSTRACT
Dengue Hemorrhagic Fever (DHF) is an acute febrile viral disease that found in tropic and subtropic areas. During 2008, there were 1952 cases of DHF in Yogyakarta. Among them, 20 cases were fatal. One of the manifestation of DHF is dengue shock syndrome (DSS). A factor determining success of DHF therapy is the way in choosing drugs and the proper intravenous fluid. There are problems often occurring in giving drugs therapy called drug related problems (DRPs), which harm the patients. The aim of this research is to evaluate DRPs on children DSS therapy in hospitalized unit of RSUP Dr. Sardjito Yogyakarta..
This research is a kind of observational research with evaluative descriptive research plan which is retrospective. Drug Related Problems were evaluated by observing therapy which was done and compared with standard of medical service of RSUP. Dr. Sardjito, IONI, MIMS, and DIH.
The result of this research is children DSS cases the greatest number suffered by males (59,26 %), presence of hemoconcetration and thrombocytopenia on DSS patients. There were 11 therapeutic classes given and most of them were rehydration (100%), analgesic-antipiretic (88,89%), and diuretic (40,74%). DRPs analysis was got 3 cases have been experienced DRPs from total 27 cases. This is drug related problems unnecessary drug. The outcomes were 59,26% patients got recovery and 40,74% got better condition.
xiii
DAFTAR ISI
Halaman
HALAMAN JUDUL ... i
HALAMAN PERSETUJUAN PEMBIMBING... ii
HALAMAN PENGESAHAN ... iii
HALAMAN PERSEMBAHAN ... iv
PERNYATAAN KEASLIAN KARYA ... v
xiv
1. Definisi, Gejala, dan Tanda Demam Berdarah Dengue ... 7
2. Patofisiologi Demam Berdarah Dengue ... 8
3. Diagnosis dan Klasifikasi Demam Berdarah Dengue ... 10
B. Dengue Shock Syndrome (DSS) ... 11
1. Definisi dan Gejala Dengue Shock Syndrome ... 11
2. Diagnosis Dengue Shock Syndrome ... 12
C. Terapi Dengue Shock Syndrome ... 15
D. Pengobatan Pada Anak ... 19
E. Drug Related Problems (DRPs) ... 20
F. Keterangan Empiris ... 23
BAB III METODOLOGI PENELITIAN ... 24
A. Jenis Rancangan Penelitian ... 24
B. Definisi Operasional ... 24
C. Subjek Penelitian ... 25
D. Bahan Penelitian ... 26
E. Lokasi Penelitian ... 26
xv
BAB IV HASIL PENELITIAN DAN PEMBAHASAN ... 28
A. Gambaran Profil Kasus Dengue Shock Syndrome Pada Anak ... 28
1. Gambaran Berdasarkan Jenis Kelamin ... 29
2. Gambaran Berdasarkan Nilai Hematokrit Ketika Masuk Rumah Sakit ... 30
3. Gambaran Berdasarkan Nilai Trombosit Ketika Masuk Rumah Sakit ... 31
B. Gambaran Umum Pola Pengobatan Pada Pasien Anak Dengue Shock Syndrome ... 31
C. Analisis Drug Related Problems ... 39
D. Outcome Pasien Dengue Shock Syndrome Anak ... 42
E. Rangkuman Pembahasan ... 43
BAB V KESIMPULAN DAN SARAN ... 44
DAFTAR PUSTAKA ... 46
LAMPIRAN ... 50
xvi
DAFTAR TABEL
Halaman
Tabel I. Klasifikasi Derajat Demam Berdarah Dengue ... 11
Tabel II. Drug Related Problems dan Penyebab Umum Terjadinya
DRPs ... 21
Tabel III. Distribusi Kelas Terapi Obat pada Kasus DSS Anak Di
Instalasi Rawat Inap RSUP. Dr. Sardjito Yogyakarta Tahun
2008 ... 31
Tabel IV. Distribusi Jenis Cairan pada Terapi DSS Anak Di Instalasi
Rawat Inap RSUP. Dr. Sardjito Yogyakarta Tahun 2008 ... 32
Tabel V. Golongan dan Jenis Obat Antitukak yang Digunakan pada
Pasien Anak DSS Di RSUP. Dr. Sardjito Yogyakarta Tahun
2008 ... 35
Tabel VI. Golongan dan Jenis Obat Amina Simpatomimetika yang
Digunakan pada Pasien Anak DSS Di RSUP. Dr. Sardjito
Yogyakarta Tahun 2008 ... 35
Tabel VII. Golongan dan Jenis Antibiotik pada Pasien Anak DSS Di
RSUP. Dr. Sardjito Yogyakarta Tahun 2008 ... 36
Tabel VIII. Golongan dan Jenis Obat Pencahar yang Digunakan pada
Pasien Anak DSS Di RSUP. Dr. Sardjito Yogyakarta Tahun
2008 ... 38
Tabel IX. Hasil Analisis DRPs Pasien Anak DSS Di Instalasi Rawat
xvii
Tabel X. Drug Related Problems Tidak Perlu Obat pada Pasien Anak
DSS Di Instalasi Rawat Inap RSUP. Dr. Sardjito Yogyakarta
xviii
DAFTAR GAMBAR
Halaman
Gambar 1. Gambaran Skematis Kebocoran Plasma pada DBD ... 9
Gambar 2. Alur Terapi Pemberian Cairan Dengue Shock Syndrome ... 19
Gambar 3. Distribusi Usia pada Kasus DBD Anak Di Instalasi Rawat
Inap RSUP. Dr. Sardjito Yogyakarta Tahun 2008 ... 28
Gambar 4. Distribusi Jenis Kelamin pada Kasus DSS Anak Di
Instalasi Rawat Inap RSUP. Dr. Sardjito Yogyakarta Tahun
2008 ... 30
Gambar 5. Presentase Outcome Pasien DSS Anak Di Instalasi Rawat
xix
DAFTAR LAMPIRAN
Halaman
Lampiran 1. Analisis SOAP Pasien Anak DSS Di Instalasi Rawat Inap
RSUP. Dr. Sardjito Yogyakarta Tahun 2008 ... 51
1 BAB I PENGANTAR
A. Latar Belakang
Dengue Hemorrhagic Fever (DHF) atau dikenal sebagai penyakit demam
berdarah dengue (DBD) adalah penyakit febris akut yang ditemukan di daerah
tropis dan subtropis. Penyakit disebabkan oleh virus family flaviviridae dan
disebarkan oleh nyamuk Aedes. Penyakit demam berdarah dengue ditandai oleh
empat diagnosa klinis utama yaitu demam tinggi, fenomena hemoragik, sering
dengan hepatomegali dan pada kasus berat sering terjadi tanda-tanda kegagalan
sirkulasi (Anonim, 1999).
Frekuensi penyakit demam dengue di dunia pertahun mencapai 100 juta
kasus dan 250.000 kasus diantaranya adalah DBD dengan angka kematian
mencapai 25.000 per tahun. Banyak kasus demam berdarah dengue dilaporkan
berasal dari Asia dan menyebabkan kematian terutama pada anak-anak
(Wilder-Smith dan Schwartz, 2005), selain itu menurut WHO (2007) di Asia Tenggara
dengan angka kematian sebesar 20 kasus (Anonim, 2009), dan selama semester
pertama tahun 2008 di RSUP. Dr. Sardjito Yogyakarta kasus DBD menempati
urutan ketiga dari 10 besar kasus penyakit di Instalasi Rawat Inap.
Demam berdarah dengue dapat mempengaruhi orang pada semua area
dalam daerah endemik dengue dan kebanyakan kasus DBD terutama terjadi pada
anak-anak dengan usia kurang dari 15 tahun, karena anak-anak memiliki sistem
kekebalan tubuh yang rendah dibanding orang dewasa (Anonim,1999).
Salah satu manifestasi dari DBD adalah dengue shock syndrome (DSS).
Dengue shock syndrome ditandai dengan kegagalan sirkulasi, yaitu nadi cepat
dan lemah, tekanan nadi menyempit (< 20 mmHg), hipotensi, sianosis di sekitar
mulut, kulit dingin dan lembab serta gelisah. Gejala tersebut dapat semakin parah
menjadi tekanan darah tidak dapat diukur dan nadi tidak dapat diraba apabila tidak
mendapat penanganan yang tepat (Anonim, 1999).
Angka kejadian DSS pada anak di RSUD. Dr. Abdul Aziz Singkawang
tahun 2005 sebesar 6,56% (Siregar, 2005),di RS. Wahidin Sudirohusodo Makasar
selama tahun 1998-2005 sebanyak 40% dari total 1157 kasus DBD adalah DSS
(Ganda dan Bombang, 2005), sedangkan angka kematian pasien DSS anak di RS.
Dr. Kariadi Semarang pada tahun 1996 adalah 26%, tahun 1998 mengalami
peningkatan menjadi 51,2 % dan pada tahun 2002 menurun menjadi 12% (Setiati,
2004). Angka kejadian dan angka kematian DSS yang dilaporkan tersebut menjadi
bukti bahwa DSS merupakan masalah serius pada anak karena apabila tidak
Proses terapi DBD membutuhkan waktu yang panjang dan melibatkan
banyak pihak antara lain dokter, apoteker, perawat, pasien, dan keluarga pasien.
Salah satu penentu keberhasilan terapi DBD adalah pemilihan obat-obatan dan
cairan intravena yang tepat (Anonim, 1999).
Dalam penanganan terutama pemberian terapi obat sering timbul
berbagai masalah. Masalah yang sering timbul dalam pemberian terapi obat atau
drug related problems (DRPs) adalah tidak perlu obat, butuh obat, obat tidak
efektif, dosis kurang, dosis berlebih, efek samping obat, dan ketidaktaatan pasien
(Cipolle, Strand, dan Morley, 2004). Adanya DRPs akan merugikan pasien karena
dapat mengakibatkan penurunan kualitas hidup pasien, meningkatkan biaya
pengobatan yang dikeluarkan oleh pasien, serta meningkatkan rata-rata angka
kematian pada pasien (Nguyen, 2000).
Tingginya angka kejadian DBD pada anak dan pentingnya terapi dalam
mengatasi DSS terutama pada ketepatan pemilihan obat untuk anak, dianggap
menjadi alasan perlunya dilakukan penelitian mengenai evaluasi DRPs pada
pasien anak DSS. Pemilihan obat-obatan yang sesuai dapat membantu mengatasi
syok dan menghindarkan pasien dari komplikasi lain yang mungkin terjadi. Selain
itu kerasionalan terapi akan mempengaruhi mutu pelayanan kesehatan yang
diberikan kepada pasien.
1. Perumusan Masalah
Berdasarkan latar belakang yang telah diuraikan, dapat dirumuskan
beberapa masalah mengenai evaluasi DRPs pada pasien anak DSS di Instalasi
a. Seperti apakah gambaran profil pasien anak DSS di Instalasi Rawat Inap
RSUP. Dr. Sardjito Yogyakarta tahun 2008?
b. Seperti apakah pola pengobatan pada pasien anak DSS di Instalasi Rawat
Inap RSUP. Dr. Sardjito Yogyakarta tahun 2008?
c. Apakah muncul DRPs pada pengobatan pasien anak DSS di Instalasi Rawat
Inap RSUP. Dr. Sardjito Yogyakarta periode tahun 2008 yang meliputi :
butuh obat (need for additional drug therapy), tidak perlu obat (unnecessary
drug therapy), obat tidak efektif (ineffective drug), dosis terlalu rendah
(dosage too low), dosis terlalu tinggi (dosage too high), reaksi efek samping
obat (adverse drug reaction)?
d. Seperti apakah outcome pasien anak DSS yang dirawat di RSUP. Dr. Sardjito
Yogyakarta tahun 2008?
2. Keaslian Penelitian
Berdasarkan hasil penelusuran pustaka yang dilakukan penulis, beberapa
penelitian yang pernah dilakukan di Universita Sanata Dharma Yogyakarta dan
berhubungan dengan DBD antara lain.
a. Pola Peresepan DBD Dewasa Non Komplikasi di Instalasi Rawat Inap RS.
Sardjito Yogyakarta Tahun 2002 oleh Setyoputranto (2005).
b. Kajian pengobatan pasien Anak DBD Non Komplikasi di Instalasi Rawat Inap
RS. Panti Rapih Yogyakarta Periode Januari-Juni 2001 oleh Sapury (2003).
c. Pola Peresepan Obat DBD Tanpa Komplikasi pada Anak di Instalasi Rawat
d. Pola Pengobatan Penyakit DBD pada Pasien Rawat Inap RS. Panti Rini tahun
1999 oleh Arianto (2001).
e. Pola Pengobatan Penyakit DBD Tanpa Komplikasi pada Pasien Di Instalasi
Rawat Inap RS. Panti Rapih Yogyakarta Periode Juli-Desember 1998 oleh
Lisnawati (2000).
Perbedaan antara penelitian ini dengan penelitian terdahulu adalah pada
penelitian ini lebih spesifik pada DBD grade III dan IV atau biasa disebut DSS
pada anak dengan rentang usia 6-12 tahun, serta adanya evaluasi pengobatan
menggunakan drug related problems (DRPs).
3. Manfaat Penelitian
Penelitian ini diharapkan dapat memberikan manfaat sebagai berikut.
a. Manfaat Teoritis
Hasil dari penelitian diharapkan dapat menjadi sumber informasi dan
wacana tentang DRPs dalam evaluasi pengobatan pasien anak DSS dan dapat
digunakan untuk mengembangkan konsep pelayanan farmasi klinik
khususnya mengenai DSS.
b. Manfaat Praktis
Hasil dari penelitian ini diharapkan dapat menjadi masukan bagi
RSUP. Dr. Sardjito Yogyakarta untuk meningkatkan mutu pelayanan dan
menerapkan konsep farmasi klinik dalam pengobatan DSS terutama pada
B. Tujuan Penelitian 1. Tujuan Umum
Memberikan gambaran profil pasien anak DSS di Instalasi Rawat
Inap RSUP. Dr. Sardjito Yogyakarta tahun 2008.
2. Tujuan Khusus
Tujuan khusus dari penelitian ini adalah :
a. Memberikan gambaran pola pengobatan pada pasien anak DSS di
Instalasi Rawat Inap RSUP. Dr. Sardjito Yogyakarta periode tahun 2008.
b. Mengevaluasi dan mengetahui ada atau tidak DRPs pada pengobatan
pasien anak DSS yang meliputi butuh obat (need for additional drug
therapy), tidak perlu obat (unnecessary drug therapy), obat tidak efektif
(ineffective drug), dosis terlalu rendah (dosage too low), dosis terlalu
tinggi (dosage too high), reaksi efek samping obat (adverse drug
reaction).
c. Mendeskripsikan outcome pasien anak DSS yang dirawat di Instalasi
7
BAB II
PENELAAHAN PUSTAKA
A. Demam Berdarah Dengue 1. Definisi, Gejala, dan Tanda Demam Berdarah Dengue
Penyakit Demam Berdarah Dengue (DBD) atau Dengue Hemorrhagic
Fever (DHF) ialah penyakit yang disebabkan oleh virus dengue yang ditularkan
melalui gigitan nyamuk Aedes aegypti dan Aedes albopictus. Kedua jenis nyamuk
ini terdapat hampir di seluruh pelosok Indonesia, kecuali di tempat-tempat dengan
ketinggian lebih dari 1000 meter di atas permukaan air laut (Kristina, Isminah,
dan Wulandari, 2004).
Demam berdarah dengue dapat menyerang semua orang dan dapat
menyebabkan kematian terutama pada anak, serta sering menimbulkan kejadian
luar biasa atau wabah (Anonim, 2005 b). Gejala pada penyakit DBD diawali
dengan demam tinggi yang mendadak 2-7 hari (380C-400C), manifestasi
pendarahan (dengan bentuk : uji torniquetpositif, purpura, epitaksis, hematemesis
atau melena), hepatomegali, syok (tekanan nadi menurun menjadi 20 mmHg atau
kurang, tekanan sistolik sampai 80 mmHg atau lebih rendah), trombositopenia
(pada hari ke tujuh ditemukan penurunan trombosit kurang dari 100.000/ mm3),
hemokonsentrasi atau meningkatnya nilai hematokrit, rasa sakit pada otot dan
persendian, dan juga gejala-gejala klinik lainnya yang dapat menyertai seperti
anoreksia, lemah, mual, muntah, sakit perut, diare, dan sakit kepala (Kristina dkk,
2. Patofisiologi Demam Berdarah Dengue
Ada dua perubahan patofisiologis utama terjadi pada DBD. Perubahan
pertama adalah peningkatan permeabilitas vaskular yang menyebabkan hilangnya
plasma dari kompartemen vaskular. Keadaan tersebut mengakibatkan
hemokonsentrasi, tekanan nadi rendah dan bahkan syok bila kehilangan plasma
sangat banyak. Perubahan kedua adalah gangguan pada hemostasis yang
mencangkup perubahan vaskular, trombositopenia, dan koagulopati (Anonim,
1999).
Mekanisme sebenarnya tentang patofisiologi, hemodinamika, dan
perubahan biokimia pada DBD hingga kini belum diketahui secara pasti karena
sulit mendapat model binatang percobaan yang dapat digunakan untuk
menimbulkan gejala klinis DBD seperti pada manusia. Sebagian besar ahli masih
menganut the secondary heterologous infection hypotesis yaitu bahwa DBD dapat
terjadi apabila seseorang setelah terinfeksi dengan virus dengue pertama kali
kemudian mendapat infeksi ulangan dengan tipe virus dengue yang berbeda
(Soedarmo, Garna, dan Hadinegoro, 2002).
Secara teoritis tahapan perubahan permeabilitas dinding vaskuler dan
pengaruhnya terhadap perbedaan tekanan osmotik cairan intravaskuler dan
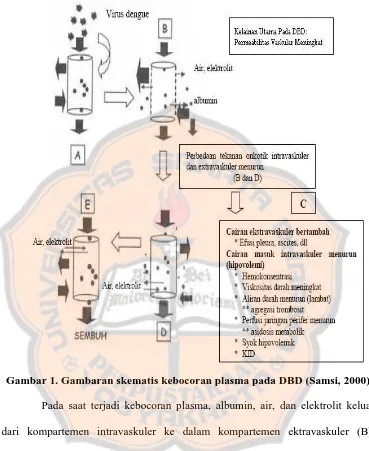
Gambar 1. Gambaran skematis kebocoran plasma pada DBD (Samsi, 2000)
Pada saat terjadi kebocoran plasma, albumin, air, dan elektrolit keluar
dari kompartemen intravaskuler ke dalam kompartemen ektravaskuler (B).
Dengan adanya protein dalam kompartemen ektravaskuler tekanan osmotik cairan
ekstravaskuler meningkat dan perbedaan tekanan osmotik intravaskuler dan
esktravaskuler menurun. Akibatnya cairan yang masuk ke dalam intravaskuler
berkurang (Samsi, 2000).
Berkurangnya cairan yang masuk kembali ke kompartemen intravaskuler
darah meningkat, aliran darah menurun, perfusi jaringan berkurang, dan mungkin
terjadi syok dengan komplikasi yang berat yaitu disseminated intravascular
coagulation (DIC). Manifestasi dari terkumpulnya cairan di kompartemen
ektravaskuler dapat berupa efusi pleura dan asites. Pada fase penyembuhan
permeabilitas dinding vaskuler membaik, kebocoran plasma berhenti, akan tetapi
sebagian albumin atau protein masih ada di kompartemen ekstravaskuler.
Sehingga perbedaan tekanan intravaskuler dan ekstravaskuler belum kembali
normal dan masih mungkin terjadi ketidakseimbangan antara cairan yang keluar
dan yang masuk kembali kedalam kompartemen intravaskuler (D). Pada saat
semua sisa protein atau albumin ekstravaskuler telah dimetabolisme maka
perbedaan tekanan osmotik intravaskuler dan ekstravaskuler menjadi normal
kembali (E). Cairan ekstravaskuler (efusi pleura, asites dll) diresorpsi kembali
dan menghilang (Samsi, 2000).
3. Diagnosis dan Klasifikasi Demam Berdarah Dengue
Berdasarkan kriteria WHO 1999 diagnosis demam berdarah dengue
ditegakan bila semua hal dibawah ini dipenuhi
a. Demam atau riwayat demam akut, antara 2-7 hari.
b. Terdapat minimal satu dari manifestasi berikut: uji torniquet positif, ptekie,
ekimosis, purpura, perdarahan mukosa, hematemesis, atau melana.
c. Trombositopenia (jumlah trombosit <100.000/mm3).
d. Terdapat minimal satu dari tanda kebocoran plasma berikut ini : peningkatan
hematokrit >20% dibandingkan standar sesuai umur dan jenis kelamin,
nilai hematokrit sebelumnya, efusi pleura, asites, hipoproteinemia, atau
hiponatremia (Anonim, 2005 a)
Pada pemeriksaan laboratorium sebaiknya juga dilakukan pemeriksaan
Rumpel Leede (RL) serta darah lengkap selain trombosit dan hematokrit, yaitu
hemoglobin, leukosit, hitung jenis, dan hapusan darah serta pemeriksaan enzim
hati. Bila virus dengue menginfeksi hepatosit di hepar maka enzim hati akan
meningkat kadarnya (Aryati, 2008).
Berdasarkan kriteria klinis dan laboratorium DBD diklasifikasikan oleh
WHO menjadi empat tingkatan keparahan berikut ini.
Tabel I. Klasifikasi Derajat Demam Berdarah Dengue (Anonim, 2005 b)
Derajat Gejala Laboratorium
I Demam disertai dua atau lebih
II Gejala diatas ditambah perdarahan spontan
Trombositopenia
(<100.000/mm3), bukti ada kebocoran plasma
III Gejala diatas ditambah kegagalan sirkulasi (kulit dingin dan lembab darah dan nadi tidak terukur
Trombositopenia
(<100.000/mm3), bukti ada kebocoran plasma
B. Dengue Shock Syndrome (DSS) 1. Definisi dan Gejala Dengue Shock Syndrome
Dengue shock syndrome atau DBD grade III dan IV adalah kondisi
syok hipovolemik atau kegagalan sirkulasi yang dialami oleh penderita DBD
ditambah perdarahan dan kegagalan sirkulasi. Tanda kegagalan sirkulasi adalah
nadi cepat dan lemah, tekanan nadi menurun (<20 mmHg), hipotensi, kulit lembab
atau dingin, serta gelisah (Anonim, 2005 b).
Fase syok merupakan fase kritis DSS. Pada saat itu suhu badan
cenderung turun, penderita terlihat lemah, gelisah dan berkeringat. Kaki tangan
terasa dingin dan denyut nadi sukar diraba. Syok pada DSS terjadi karena
kebocoran pembuluh darah sehingga cairan plasma darah dapat merembes keluar
dari pembuluh darah dan berkumpul di rongga-rongga tubuh seperti rongga perut
dan rongga dada. Syok yang tidak teratasi dapat menimbulkan komplikasi seperti
sepsis, pneumonia, infeksi pada luka, dan hidrasi berlebihan (Anonim, 1999).
Pemulihan pada pasien DSS teratasi singkat dan tidak rumit. Pada kasus
syok berat, begitu masa kritis dilewati maka kebocoran pembuluh darah akan
membaik dan cairan plasma kembali masuk ke pembuluh darah (Rampengan dan
Laurentz, 1993), dan pasien yang bertahan akan membaik dalam 2-3 hari,
meskipun efusi pleura dan asites masih tampak. Tanda prognosis yang baik adalah
ekskresi urine adekuat dan kembali mempunyai nafsu makan (Anonim, 1999).
2. Diagnosis Dengue Shock Syndrome
Kriteria diagnosis dari DSS sama seperti kriteria penegakan diagnosis
pada DBD ditambah dengan bukti adanya kegagalan sirkulasi. Untuk memastikan
diagnosis DSS diperlukan bukti-bukti penunjang yang lain seperti pemeriksaan
a. Pemeriksaan Darah
Pemeriksaan darah lengkap yang rutin dilakukan untuk menapis
pasien tersangka DBD adalah melalui pemeriksaan.
1) Leukosit, jumlahnya dapat normal atau menurun. Mulai hari ke-3 dapat
ditemui limfositosis relatif (>45% dari total leukosit) disertai adanya
limfosit plasma biru (LPB) >15% dari jumlah total leukosit yang pada
fase syok dapat meningkat.
2) Trombosit, umumnya terdapat trombositopenia pada hari ke 3-8.
3) Hematokrit, kebocoran plasma dibuktikan dengan ditemukannya
peningkatan hematokrit ≥20% dari hematokrit awal. Peningkatan
hematokrit biasanya ditemukan mulai hari ketiga.
4) Hemostasis, dilakukan pemeriksaan PT, APTT, fibrinogen, dan D Dimer
pada keadaan yang dicurigai terjadi perdarahan atau kelainan pembekuan
darah.
5) Protein atau albumin, karena dapat terjadi hipoproteinemia akibat
kebocoran plasma.
6) SGOT/ SGPT, nilainya dapat meningkat bila virus dengue telah
menginfeksi hepatosit di hepar (Anonim, 2005 a).
b. Uji Serologi
Pemeriksaan serologi yang biasa dilakukan antara lain.
1)Uji Hemaglutinasi Inhibisi (HI)
Diantara uji serologi yang ada uji ini dipakai sebagai baku emas. Uji HI
Hasil uji dikatakan positif apabila terjadi proses aglutinasi oleh virus.
Dinyatakan DBD positif akut apabila titer antibodi pada uji HI empat
kali atau lebih dari titer spesimen pertama dan salah satu spesimen
titernya menunjukan >1280 (Anonim, 2005 b).
2)Ig M/Ig G ELISA
Saat ini banyak dikembangkan uji serologi dengan menentukan besarnya
IgM dan IgG secara ELISA. Pada infeksi primer diharapkan akan
terdeteksi IgM sedang pada infeksi sekunder IgG akan lebih diharapkan.
Pada hari ke 4-5 infeksi primer virus dengue akan timbul IgM yang
kemudian diikuti oleh IgG (Anonim, 2005 b).
c. Pemeriksaan Radiologis
Pemeriksaan radiologis yang dapat dilakukan adalah foto dada dan
USG abdomen. Pada kasus DSS, foto dada yang dilakukan akan tampak
efusi pleura, terutama pada hemitoraks kanan, tetapi apabila terjadi
perembesan plasma hebat, efusi pleura dapat dijumpai pada kedua
hemitoraks. Asites dan efusi pleura juga dapat dideteksi dengan pemeriksaan
USG (Anonim, 2005 a).
d. Isolasi Virus
Isolasi virus yang terbaik adalah pada saat stadium viremia, yang
berlangsung dalam waktu yang cukup singkat (optimal 3 hari) diluar waktu
tersebut jumlah virus sudah berkurang atau tidak ada sama sekali (Anonim,
C. Terapi Dengue Shock Syndrome
Pada dasarnya pengobatan DBD bersifat suportif, yaitu mengatasi
kehilangan cairan plasma sebagai akibat peningkatan permeabilitas kapiler dan
sebagai akibat perdarahan (Soedarmo dkk, 2002). Tata laksana DBD dengan syok
harus agresif dan simultan. Hal yang perlu dilakukan saat menangani kasus DSS
sebagai berikut.
1. Penimbangan berat badan untuk menentukan semua dosis cairan atau obat
yang akan diberikan.
2. Memastikan keterbukaan jalan nafas dan kecukupan oksigen. Bila pasokan
oksigen dirasa kurang maka dapat dilakukan oksigenasi dengan dosis 1-2 liter
per menit. Dosis jangan terlalu tinggi karena akan merusak alveoli paru.
3. Meningkatkan preload dengan cairan intravaskuler yang diberikan secepatnya
dan jika penderita masih dapat minum maka berikan minuman.
4. Bila permasalahan hanya syok, obat lain pada umumnya tidak diperlukan
(Sutaryo, 2004).
Secara klinis gejala sebelum syok dan pada saat syok penanganannya
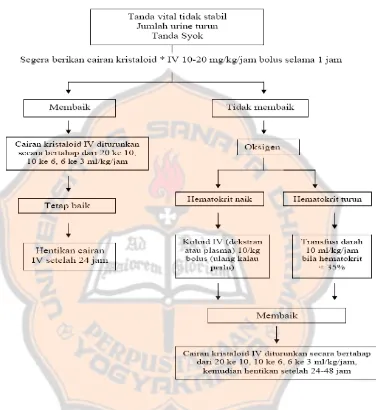
sama saja. Cairan kristaloid diberikan pertama kali dengan dosis 20 cc/kgBB/jam.
Dosis ini dapat dipertahankan hingga 2-4 jam kemudian. Setelah syok teratasi,
cairan kristaloid dapat diberikan dengan dosis 10 cc/kgBB selama 4-8 jam.
Apabila keadaan umum penderita tetap stabil, hematokrit masih dapat ditoleransi
perubahannya, penurunan cairan kristaloid menjadi 6 cc/kgBB selama 4-8 jam
dapat dilakukan dan kemudian diturunkan kembali menjadi 3 cc/kgBB hingga
Syok yang tidak teratasi 1 jam setelah resusitasi maka segera lagi
diberikan cairan koloid 20 cc/kgBB perjam dan dopamin 5-8 mcg/kg/menit.
Cairan koloid yang paling baik fresh plasma atau fresh frozen plasma (FFP).
Apabila tidak tersedia dapat diberikan Hydroxy Ethyl Starch (HES) steril.
Evaluasi dilakukan sama seperti langkah-langkah sebelumnya dan bila syok
teratasi dalam 1 jam, cairan koloid dipertahankan sampai 4-8 jam. Kemudian
cairan dapat diganti dengan kristaloid dosis 10 cc/kgBB, lalu diturunkan menjadi
6 cc/kgBB, dan dilanjutkan cairan rumatan 3 cc/kgBB hingga kondisi pasien
stabil. Dopamin diturunkan dosisnya secara bertahap dan dihentikan apabila
tekanan darah dan nadi stabil (Sutaryo, 2004).
Transfusi darah dapat diberikan pada pasien apabila terdapat tanda-tanda
berikut ini, perdarahan saluran cerna yang berat (melena), kehilangan volume
darah yang banyak misalnya >10% dari volume darah total (total volume darah
adalah 80 ml/kg), penurunan hematokrit, dan tanda vital yang tidak stabil
walaupun telah diberi cairan pengganti dengan volume yang cukup banyak
(Anonim, 2005 a).
Komponen darah FFP dan trombosit dapat diberikan bila terjadi
perdarahan hebat atau nyata dan nilai APTT >1,5 kali normal, komponen darah
diberikan hingga perdarahan berhenti (Anonim, 2005 a). Keuntungan pemberian
plasma atau FFP disini adalah untuk mempertahankan volume intravaskuler lebih
lama, memberikan tambahan faktor koagulasi, komplemen dan immunoglobulin.
transfusi seperti demam, syok anafilaksis, koagulopati dan sebagainya (Anonim,
2005 b).
Perawatan DSS harus hati-hati untuk mencegah komplikasi iatrogenik.
Komplikasi iatrogenik termasuk sepsis, pneumonia, infeksi luka, dan hidrasi
berlebihan. Penggunaan jalur intravena terkontaminasi dapat menyebabkan sepsis
Gram-negatif yang disertai dengan demam, syok dan perdarahan berat (Anonim,
1999). Penatalaksanaan sepsis mempunyai tujuan utama untuk menghilangkan
sumber infeksi. Pemilihan antibiotik tidak perlu menunggu hasil biakan bakteri
dan pada awalnya dapat diberikan antibiotik spektrum luas. Pemilihan antibiotika
ditentukan oleh lokasi dan hasil terbaik secara empirik dari dugaan bakteri
penyebab. Bila sumber infeksi tidak jelas, semua dugaan bakteri yang dapat
menimbulkan sepsis harus dilenyapkan (Soegijanto, 2001).
Panduan pemilihan antibiotik pada pneumonia dan sepsis pada anak.
1. Pneumonia
a. Ringan : ampisilin, amoksisilin
b. Berat : sefalosporin generasi ketiga
c. Nosokomial : sefalosporin generasi ketiga atau penisilin ditambah
aminoglikosida
2. Sepsis
a. Sefalosporin generasi ketiga ditambah aminoglikosida
Pada terapi DSS digunakan beberapa macam cairan, dibawah ini terdapat
macam cairan dan sifat-sifat cairan untuk resusitasi volume.
1. Kristaloid : Ringer Laktat (RL), Ringer Asetat (RA), NaCl 0,9%. Sifat-sifat
yang dimiliki adalah.
a. Efektif untuk mengisi kompartemen ekstravaskuler (intersisisal).
Diperlukan volume yang banyak untuk memperbaiki intravaskuler dan
tidak bertahan lama di dalam intravaskuler (hanya ¼ nya dari kristaloid
yang bertahan di dalam intravaskuler).
b. Meningkatkan volume intersisial dan menyebabkan edema intersisial
sehingga transport oksigen jaringan terganggu.
c. Meningkatkan aktivitas koagulasi (Setiati, 2008).
2. Koloid : Hydroxy Ethyl Starch (HES), Gelatin, Albumin 5%, Dextran, Plasma
Protein Fraction (PPF). Sifat-sifat yang dimiliki adalah.
a. Mempunyai efek intravaskuler yang baik, karena mempunyai berat
molekul besar sehingga bertahan lebih banyak dalam intravaskuler.
b. Memperbaiki hemoreologi.
c. Memperbaiki makrosirkulasi dan mikrosirkulasi.
d. Mempunyai efek menyumpal atau sealing effect (HES dengan berat
molekul 100.000-300.000 Dalton).
e. Memperpanjang waktu perdarahan dan mengganggu fungsi trombosit,
terutama pada penggunaan dekstran dosis tinggi.
Gambar 2. Alur Terapi Pemberian Cairan Dengue Shock Syndrome (Anonim, 2005 b)
D. Pengobatan Pada Anak
Anak terutama neonatus mempunyai respon yang berbeda terhadap obat
dibanding orang dewasa. Perhatian khusus diberikan pada masa neonatal yaitu
usia 0-30 hari, karena dosis harus selalu dihitung dengan cermat. Pada usia
defisiensi relatif enzim, sensitifitas organ target yang berbeda, dan belum
adekuatnya sistem detoksifikasi yang menyebabkan lambatnya ekskresi obat
(Anonim, 2000 b).
Dosis untuk anak bisa dihitung dari dosis dewasa berdasarkan umur,
berat badan, luas permukaan badan, atau kombinasi dari faktor-faktor tersebut.
Sedangkan metode yang paling akurat adalah berdasarkan luas permukaan badan
(Anonim, 2000 b).
Agar dapat menentukan dosis obat disarankan beberapa penggolongan
untuk membagi masa anak-anak.
1. Neonatus : awal kelahiran sampai usia 1 bulan
2. Bayi : 1 bulan sampai 1 tahun
3. Anak : 1 sampai 12 tahun
4. Remaja : 13 sampai 17 tahun
5. Dewasa : 18 tahun keatas (Anonim, 2000 a).
E. Drug Related Problems (DRPs)
Drug Related Problems (DRPs) adalah sebuah kejadian atau
permasalahan yang melibatkan terapi obat pada penderita yang mempengaruhi
pencapaian outcome. Drug related problems terdiri dari aktual DRP dan potensial
DRPs. Aktual DRPs adalah masalah yang sedang terjadi berkaitan dengan terapi
obat yang sedang diberikan pada penderita. Sedangkan potensial DRPs adalah
masalah yang diperkirakan akan terjadi berkaitan dengan terapi obat yang sedang
Masalah-masalah yang dibahas dalam DRPs dan penyebabnya dijelaskan
dalam tabel berikut.
Tabel II. Drug Related Problems dan Penyebab Umum Terjadinya DRPs (Cipolle dkk, 2004)
Drug Related Problems Penyebab Umum Terjadinya DRP
1. Tidak perlu obat (Unnecessary drug Therapy)
a. Obat yang diberikan tidak ada indikasi pada saat itu.
b. Pemberian obat kombinasi yang seharusnya cukup
dengan satu obat saja.
a. Kondisi baru yang membutuhkan obat.
b. Kondisi yang memiliki risiko kejadian efek samping dan
membutuhkan obat untuk mencegahnya.
c. Kondisi yang membutuhkan kombinasi obat.
3. Obat tidak efektif
c. Cara pemberian obat yang tidak sesuai.
4. Dosis kurang (Dosage too low)
a. Dosis yang digunakan terlalu rendah untuk
menimbulkan respon.
b. Interval pemberian kurang untuk menimbulkan respon
yang diinginkan.
a. Dosis yang digunakan pasien terlalu tinggi.
b. Frekuensi pemberian obat terlalu pendek.
c. Durasi terapi obat terlalu lama.
d. Pemberian obat dilakukan terlalu cepat.
6. Efek obat yang tidak
d. Regimen dosis yang diberikan atau diganti terlalu cepat.
e. Obat yang diberikan menimbulkan reaksi alergi.
f. Obat yang diberikan kontraindikasi karena ada faktor
risiko.
7. Ketidaktaatan Pasien (Noncompliance)
a. Pasien tidak mengerti instruksi yang diberikan.
b. Pasien lebih memilih tidak meminum obat.
c. Pasien lupa meminum obat.
d. Obat terlalu mahal bagi pasien.
e. Pasien tidak dapat meminum atau menggunakan sendiri
obat dengan tepat.
Tugas seorang farmasis adalah untuk selalu memastikan bahwa setiap
obat yang diberikan pada penderita memiliki indikasi yang tepat dan digunakan
oleh penderita dengan cara yang tepat, sehingga tercapailah tujuan akhir terapi.
Identifikasi DRPs adalah area utama, dimana farmasis dapat memberikan
kontribusinya bagi penderita (Seto dkk, 2004).
Ketika sebuah DRPs terdeteksi, maka sangat penting untuk
merencanakan bagaimana cara mengatasinya. Kita harus memberikan skala
prioritas untuk DRP tersebut, yang manakah yang harus diselesaikan terlebih
dahulu. Prioritas masalah tersebut didasarkan pada risiko yang mungkin timbul
pada penderita. Hal-hal yang harus diperhatikan dalam menentukan skala prioritas
dalam menangani DRPs adalah:
1. Permasalahan manakah yang dapat diselesaikan atau hindari dengan segera
dan manakah yang dapat diselesaikan kemudian.
2. Permasalahan manakah yang merupakan bagian dari tugas atau tanggung
jawab seorang farmasis.
3. Permasalahan manakah yang dapat diselesaikan dengan cepat oleh seorang
farmasis dan penderitanya.
4. Permasalahan manakah yang dalam penyelesaiannya, memerlukan bantuan
dari tenaga kesehatan lain (dokter, perawat, keluarga penderita, dan lain-lain)
F. Keterangan Empiris
Penelitian ini dilakukan untuk mengetahui ada atau tidaknya drug related
problems (DRPs) pada pengobatan pasien anak dengue shock syndrome (DSS) di
24 BAB III
METODOLOGI PENELITIAN
A. Jenis Rancangan Penelitian
Penelitian mengenai evaluasi DRPs pada pasien anak DSS di Instalasi
Rawat Inap RSUP. Dr. Sardjito Yogyakarta merupakan jenis penelitian non
eksperimental (observasional) dengan rancangan penelitian deskriptif evaluatif
yang bersifat retrospektif. Penelitian ini termasuk penelitian observatif karena
peneliti tidak memberikan perlakuan terhadap subjek uji dan hanya melakukan
pengamatan atau observasi. Rancangan penelitian deskrisptif evaluatif karena
penelitian ini dilakukan hanya bertujuan melakukan eksplorasi deskriptif dari
fenomena kesehatan yang terjadi dan kemudian mengevaluasi data dari rekam
medis. Penelitian bersifat retrospektif karena data berasal dari lembar rekam
medis pasien anak DSS di Instalasi Rawat Inap RSUP. Dr. Sardjito Yogyakarta
tahun 2008.
B. Definisi Operasional
1. Evaluasi DRPs adalah melihat kembali serta mengumpulkan tindakan
pengobatan dengan obat (drug therapy) kemudian menyesuaikan dengan
standar pelayanan medis RSUP. Dr. Sardjito dan pustaka lain yang sesuai.
2. Tipe drug related problems dalam penelitian ini adalah:
a. tidak perlu obat (unnecessary drug therapy)
b. butuh obat (need for additional drug therapy)
d. dosis terlalu rendah (dosage too low)
e. dosis terlalu tinggi (dosage too high)
f. reaksi efek samping obat (adverse drug reaction)
3. Rekam medis adalah catatan yang berisi data klinis dari pasien yang dirawat di
RSUP. Dr. Sardjito Yogyakarta yang meliputi nomor rekam medis, nomor
pendaftaran, nama pasien, umur pasien, jenis kelamin pasien, diagnosis,
pengobatan yang diterima, dan sebagainya.
4. Pola pengobatan adalah terapi yang dilakukan pada pasien DSS anak selama
dirawat di Instalasi Rawat Inap RSUP. Dr. Sardjito Yogyakarta.
5. Golongan obat adalah kelompok obat yang dikelompokan berdasarkan efek
terapi dari setiap kelas terapi yang diberikan kepada pasien DSS anak.
6. Jenis obat adalah nama obat (nama generik) yang diberikan kepada pasien
DSS anak selama dirawat di Instalasi Rawat Inap RSUP. Dr. Sardjito
Yogyakarta.
7. Outcome adalah kondisi pasien setelah menjalani perawatan di Instalasi Rawat
Inap RSUP. Dr. Sardjito Yogyakarta (sembuh, membaik, atau meninggal
dunia).
C. Subjek Penelitian
Subjek dalam penelitian ini adalah pasien usia 6-12 tahun dengan
diagnosis DSS yang dirawat di Instalasi Rawat Inap RSUP. Dr. Sardjito
Yogyakarta selama tahun 2008. Berdasarkan data di instalasi catatan medis
terdapat 28 pasien dengan diagnosis DSS, tetapi 1 pasien tidak ditemukan lembar
D. Bahan Penelitian
Bahan penelitian berupa data rekam medis pasien anak DSS yang dirawat
di Instalasi Rawat Inap RSUP. Dr. Sardjito Yogyakarta selama tahun 2008.
E. Lokasi Penelitian
Lokasi penelitian mengenai evaluasi DRPs pada pasien anak DSS
dilakukan di instalasi catatan medik RSUP. Dr. Sardjito Yogyakarta Jalan
Kesehatan 01 Sekip Yogyakarta 58733.
F. Tata Cara Penelitian
Proses penyelesaian penelitian ini dilakukan dalam beberapa tahapan
yaitu:
1. Persiapan
Pada tahap ini dilakukan survei jumlah pasien demam berdarah dengue
(DBD) di Instalasi Rawat Inap RSUP. Dr. Sardjito Yogyakarta tahun 2008.
Kemudian dilakukan pembuatan proposal untuk mendapatkan ijin untuk
melakukan penelitian di RSUP. Dr. Sardjito Yogyakarta.
2. Pengambilan Data
Proses pengambilan data meliputi tahap-tahap sebagai berikut.
a. Penelusuran data
Dilakukan dengan cara melihat print out dari instalasi catatan medik
RSUP. Dr. Sardjito Yogyakarta. Dari print out tersebut diketahui jumlah
kasus dan nomor rekam medis, selanjutnya nomor rekam medis tersebut
digunakan untuk menelusuri lembar catatan medis keseluruhan. Selama satu
ditemukan catatan rawat inapnya sehingga total kasus yang diteliti sebanyak
27.
b. Pengambilan data
Pengambilan data dilakukan dengan menyalin data yang terdapat
dalam rekam medis subjek penelitian. Data yang dicatat meliputi nomor rekam
medis, usia, jenis kelamin, diagnosis, komplikasi, penyakit penyerta, lama
perawatan, outcome, terapi yang diberikan, data vital, data laboratorium,
perkembangan pasien selama menjalani perawatan.
3. Analisis Data
Data yang telah dikumpulkan dan dicatat kemudian dianalisis dengan
cara memberikan gambaran profil pasien (umur, jenis kelamin, outcome), profil
hasil laboratorium, profil pengobatan (jenis obat, golongan obat, dan kelas terapi
obat), dan identifikasi DRPs (menghitung jumlah kasus yang mengalami DRPs
dan pengelompokan berdasarkan jenis DRPs). Hasil analisis kemudian disajikan
dalam bentuk tabel dan uraian penjelasan.
4. Pembahasan Data
Kasus yang diperoleh dibahas berdasarkan metode SOAP (Subjective,
Objective, Assesment, Plan) kemudian dibandingkan dengan standar pengobatan
28
BAB IV
HASIL PENELITIAN DAN PEMBAHASAN
A. Gambaran Profil Kasus Dengue Shock Syndrome (DSS) Pada Anak
Penelitian mengenai “Evaluasi DRPs Pada Pengobatan Pasien Anak DSS
di Instalasi Rawat Inap RSUP Dr. Sardjito Yogyakarta Tahun 2008” dilakukan
dengan menelusuri data rekam medis pasien anak dengan diagnosis DSS (DBD
grade III dan DBD grade IV).
Berdasarkan data di instalasi catatan medis diperoleh 157 kasus DBD.
Gambaran mengenai distribusi usia pasien anak DBD di Instalasi Rawat Inap
RSUP. Dr. Sardjito Yogyakarta tahun 2008 dapat dilihat pada gambar 3 berikut.
Gambar 3. Distribusi Usia pada Kasus DBD Anak Di Instalasi Rawat Inap RSUP. Dr. Sardjito Yogyakarta Tahun 2008
Pada gambar 3 tersebut tampak bahwa kasus DBD paling banyak diderita
oleh anak pada rentang usia 6-12 tahun. Hasil yang didapat sesuai dengan
RS. Panti Rapih Yogyakarta paling banyak pada rentang usia >5-12 tahun,
Kurniandari (2003) penderita DBD di RSUP. Dr. Sardjito Yogyakarta paling
banyak pada rentang usia 6-12 tahun, dan Gunardi (2006) juga menyatakan pada
Januari hingga Juni 2006 penderita DSS di RS. Cipto Mangunkusumo Jakarta
paling banyak pada rentang usia 6-10 tahun.
Pemilihan rentang usia 6-12 tahun karena anak dalam rentang usia
tersebut mulai memasuki masa sekolah dan mulai banyak melakukan aktivitas di
luar rumah yang meningkatkan risiko tergigit nyamuk Aedes aegypti. Selain itu
anak dalam rentang usia 6-12 tahun mulai banyak melakukan interaksi dengan
orang lain sehingga potensial tertular virus dengue dari orang lain yang telah
terinfeksi virus dengue.
1. Gambaran Berdasarkan Jenis Kelamin
Pengelompokan pasien anak DSS berdasarkan jenis kelamin dapat dilihat
pada gambar 4 berikut ini.
Dari gambar tersebut dapat dilihat bahwa pasien anak DSS di Instalasi
Rawat Inap RSUP Dr. Sardjito Yogyakarta lebih banyak yang berjenis kelamin
laki-laki dengan presentase 59,3 % dari keseluruhan pasien anak DSS. Namun
presentase tersebut tidak dapat dijadikan ukuran bahwa prevalensi DSS lebih
banyak terjadi pada laki-laki. Sebab pada dasarnya DSS dapat diderita oleh siapa
saja baik laki-laki maupun perempuan.
2. Gambaran Berdasarkan Nilai Hematokrit Ketika Masuk Rumah Sakit
Peningkatan nilai hematokrit merupakan salah satu manifestasi dari
kebocoran plasma yang terjadi pada kasus DBD. Kebocoran plasma dibuktikan
dengan peningkatan ≥ 20% dari hematokrit awal. Range nilai normal hematokrit
pada anak-anak adalah 36,0-44,0 %. Peningkatan ≥ 20% dari nilai hematokrit
awal berada dalam range 43,4-52,8%.
Dari 27 kasus yang diteliti nilai rata-rata hematokrit pasien ketika masuk
adalah 44,2% ±SD (SD=6,3). Berarti dapat diperoleh gambaran bahwa pasien
yang didiagnosis DSS mengalami kebocoran plasma yang ditandai dengan adanya
hemokonsentrasi.
3. Gambaran Berdasarkan Nilai Trombosit Ketika Masuk Rumah Sakit
Penurunan nilai trombosit dibawah normal atau disebut trombositopenia
biasa terjadi pada penderita DSS. Keadaan trombositopenia ini yang dianggap
menjadi penyebab utama dari terjadinya perdarahan pada kasus DSS.
Nilai normal trombosit pada anak yang diacu oleh RSUP. Dr. Sardjito
adalah 150-450 (x103/µl). Rata-rata nilai trombosit pada pasien DSS anak adalah
range normal tersebut dapat menggambarkan bahwa pasien yang didiagnosis DSS
mengalami trombositopenia. Sehingga ada beberapa dari pasien yang didiagnosis
DSS mendapat transfusi trombosit.
B. Gambaran Umum Pola Pengobatan Pada Pasien Anak Dengue Shock Syndrome
Pengobatan pada pasien anak DSS dilakukan terutama untuk mengatasi
kehilangan cairan plasma sebagai akibat peningkatan permeabilitas kapiler dan
sebagai akibat perdarahan. Pada kasus DSS permasalahan yang terjadi tidak hanya
syok tetapi juga manifestasi syok lainnya seperti ensefalopati, udem paru, DIC,
asites, perdarahan gastrointestinal, bahkan adanya infeksi bakteri. Sehingga pada
beberapa kasus yang diteliti pengobatan tidak hanya dengan resusitasi cairan
tetapi juga dengan penggunaan obat dari beberapa kelas terapi untuk mengatasi
manifestasi-manifestasi yang terjadi. Distribusi kelas terapi yang diberikan pada
pada pasien anak DSS dapat dilihat pada tabel III.
Tabel III. Distribusi Kelas Terapi Obat Pada Pasien Anak DSS Di Instalasi Rawat Inap RSUP. Dr. Sardjito Yogyakarta Tahun 2008
No Kelas Terapi Jumlah Kasus
(n=27)
Presentase (%)
1 Rehidrasi 27 100,0
2 Analgesik-Antipiretik 24 88,9
Dari tabel III dapat diketahui bahwa rehidrasi dilakukan pada semua
kasus. Hal ini sesuai dengan prinsip penanganan pada syok yaitu penggantian
cairan plasma yang hilang akibat peningkatan permeabilitas kapiler dan
perdarahan. Terapi paling banyak kedua yang diberikan pada pasien anak DSS
adalah analgesik-antipiretik dengan presentase 88,89 % kemudian setelah itu
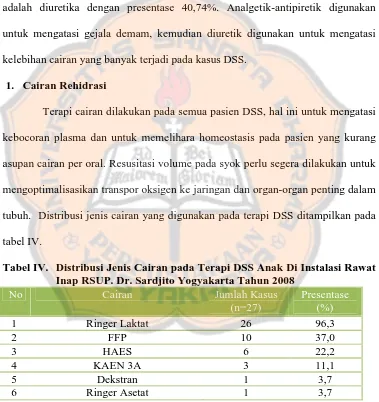
adalah diuretika dengan presentase 40,74%. Analgetik-antipiretik digunakan
untuk mengatasi gejala demam, kemudian diuretik digunakan untuk mengatasi
kelebihan cairan yang banyak terjadi pada kasus DSS.
1. Cairan Rehidrasi
Terapi cairan dilakukan pada semua pasien DSS, hal ini untuk mengatasi
kebocoran plasma dan untuk memelihara homeostasis pada pasien yang kurang
asupan cairan per oral. Resusitasi volume pada syok perlu segera dilakukan untuk
mengoptimalisasikan transpor oksigen ke jaringan dan organ-organ penting dalam
tubuh. Distribusi jenis cairan yang digunakan pada terapi DSS ditampilkan pada
tabel IV.
Tabel IV. Distribusi Jenis Cairan pada Terapi DSS Anak Di Instalasi Rawat Inap RSUP. Dr. Sardjito Yogyakarta Tahun 2008
No Cairan Jumlah Kasus
Ringer laktat paling banyak digunakan karena kelebihannya yaitu lebih
imunologik. Kelemahan dari ringer laktat adalah tidak efektif untuk memperbaiki
volume intravaskular, oleh karena itu HAES atau dekstran biasa digunakan karena
lebih lama bertahan diintravaskular dan memiliki efek mengurangi kebocoran
kapiler. Cairan koloid biasanya digunakan pada awal terapi untuk mengatasi
kebocoran plasma agar syok segera teratasi, setelah itu akan terapi dilanjutkan
dengan cairan kristaloid.
2. Analgesik – Antipiretik
Pada penelitian ini analgetik-antipiretik digunakan pada 88,9 % pasien
anak DSS. Hal ini karena kasus DBD selalu diawali dengan fase demam, biasanya
fase demam akan berlangsung selama 2-7 hari, oleh sebab itu pemberian
analgesik-antipiretik digunakan untuk mengatasi demam, serta nyeri kepala dan
perut yang sering muncul pada pasien DBD (Anonim, 2005 a).
Analgesik-antipiretik yang digunakan untuk mengatasi demam pada kasus DSS adalah
parasetamol karena tidak menimbulkan efek samping yang dapat memperparah
perdarahan yang sering terjadi pada kasus DSS dibandingkan dengan
analgesik-antipiretika lainnya.
Salisilat dan ibuprofen merupakan analgesik-antipiretika yang tidak
boleh diberikan pada penderita DSS. Salisilat tidak boleh diberikan karena dapat
mengganggu agregasi trombosit, mengganggu koagulasi darah. Bila salisilat
diberikan pada pasien DSS dikawatirkan akan timbul perdarahan atau
memperparah perdarahan yang telah terjadi, sedangkan ibuprofen walaupun
memiliki efek antipiretik lebih cepat dari parasetamol tetap tidak boleh diberikan
perdarahan gastrointestinal, dan trombositopenia. Efek samping tersebut dapat
memperparah gejala-gejala yang timbul pada DSS.
3. Diuretika
Diuretika yang digunakan pada terapi DSS dalam penelitian ini adalah
diuretika golongan diuretik kuat yaitu furosemid. Furosemid digunakan pada
40,7% kasus DSS yang diteliti. Furosemid pada kasus DSS digunakan untuk
mengatasi tanda-tanda kelebihan cairan, seperti asites (pengumpulan cairan di
rongga abdomen) dan udem paru (pengumpulan cairan dalam pleura). Furosemid
digunakan untuk segera mengeluarkan cairan tersebut agar tidak timbul
komplikasi lain yang membahayakan seperti sesak nafas atau infeksi bakterial.
Pada terapi DSS furosemid juga dapat digunakan untuk mempertahankan
urin output di atas 20 ml/jam dan mencegah timbulnya edema paru setelah
pemberian cairan berlebih (Suharto, 2008), seperti saat pemberian fresh frozen
plasma (FFP) agar jangan sampai terjadi kelebihan cairan dalam tubuh.
4. Antitukak
Manifestasi yang sering muncul pada pasien anak DSS adalah perdarahan
gastrointestinal, oleh sebab itu obat antitukak diperlukan untuk melindungi
lambung dari asam yang dapat menimbulkan tukak lambung yang parah, akibat
kondisi mukus lambung yang rusak akibat adanya perdarahan, serta untuk
mengatasi keluhan nyeri lambung yang dialami pada pasien DSS. Antitukak yang
Tabel V. Golongan Dan Jenis Obat Antitukak yang Digunakan pada Pasien Anak DSS Di RSUP. Dr. Sardjito Yogyakarta Tahun 2008
No Golongan Obat Jenis Obat Jumlah Kasus
(n=27)
Presentase (%)
1 Antagonis reseptor H2 ranitidin 7 25,9
2 Khelator dan senyawa komplek sukralfat 5 18,5
Berdasarkan tabel V diketahui bahwa ranitidin paling banyak digunakan
sebagai obat antitukak. Ranitidin bekerja dengan cara menghambat reseptor H2
sehingga sekresi asam lambung berkurang, sedangkan sukralfat bekerja dengan
cara melindungi mukosa dari serangan peptin asam.
5. Amina Simpatomimetika
Obat simpatomimetika digunakan untuk mengatasi gangguan
hemodinamik pada syok yang tidak teratasi hanya dengan pemberian cairan saja.
Gambaran penggunaan amina simpatomimetika yang sering digunakan tampak
dalam tabel VI.
Tabel VI. Golongan Dan Jenis Obat Amina Simpatomimetika yang Digunakan pada Pasien Anak DSS Di RSUP. Dr. Sardjito Yogyakarta Tahun 2008
No Golongan Obat Jenis Obat Jumlah Kasus
(n= 27)
Presentase (%)
1 Amina simpatomimetika dopamin 9 33,3
dobutamin 3 11,1
Berdasarkan data pada tabel V obat golongan amina simpatomimetika
yang sering digunakan pada pasien anak di RSUP. Dr. Sardjito adalah dopamin
dan dobutamin. Dopamin bekerja dengan cara merangsang reseptor beta,
meningkatkan cardiac output sehingga perfusi jaringan dapat meningkat.
Dobutamin memiliki efek chronotropic (gangguan terhadap keteraturan gerak
periodik seperti denyut jantung) lebih kecil daripada dopamin, tetapi efek lainnya
6. Antibiotik
Pada saat terkena DSS pertahanan tubuh menurun yang ditandai dengan
leukopenia. Pada kondisi seperti itu tubuh rentan terkena infeksi bakterial. Infeksi
dapat terjadi saat proses transfusi, melalui cairan, jarum, botol infus yang
terkontaminasi, bahkan luka tusukan di kulit. Bila timbul luka atau tromboflebitis
pada bekas infus, maka potensi terinfeksi bakteri akan semakin besar, sehingga
diperlukan antibiotik.
Pada kasus DSS juga sering muncul infeksi yang berpotensi
menimbulkan komplikasi yang berupa sepsis. Sepsis merupakan respon sistemik
inflamasi tubuh karena adanya infeksi. Infeksi ini juga harus segera diatasi, salah
satunya dengan pemberiaan antibotik. Pemberian antibiotik harus dilakukan
dengan segera tanpa harus menunggu hasil biakan kuman, antibiotik yang dipilih
untuk penanganan awal adalah antibiotik dengan spektrum luas (Soegijanto,
2001). Gambaran golongan antibiotik yang digunakan pada kasus DSS anak di
RSUP. Dr. Sardjito dapat dilihat pada tabel VII.
Tabel VII. Golongan Dan Jenis Antibiotik yang Digunakan pada Pasien Anak DSS Di RSUP. Dr. Sardjito Yogyakarta Tahun 2008
No Golongan Obat Jenis Obat Jumlah
dan ampisilin), dan golongan polimiksin (collistin). Golongan sefalosporin paling
sering digunakan karena paling aktif terhadap bakteri gram negatif yang
merupakan penyebab dari kebanyakan infeksi yang dialami pasien DSS.
Polimiksin digunakan apabila pasien diketahui telah resisten dengan antibiotik
golongan penisilin, sefalosporin, maupun aminoglikosida.
7. Vitamin
Vitamin yang digunakan pada pasien anak DSS di RSUP. Dr. Sardjito
adalah vitamin B1 atau tiamin. Vitamin B1 membantu tubuh dalam
memetabolisme karbohidrat. Pemberian vitamin bagi penderita DSS merupakan
terapi yang bersifat suportif untuk membantu pemulihan kondisi pasien.
8. Kortikosteroid
Kortikosteroid yang banyak digunakan adalah deksametason.
Deksametason pada pasien DSS digunakan untuk mengatasi udem otak pada
ensefalopati dengue yang merupakan manifestasi dari syok yang berkepanjangan,
selain itu deksametason dapat digunakan sebagai antiinflamasi sistemik saat
transfusi trombosit atau FFP. Fungsi lain dari kortikosteroid adalah untuk
mengatasi reaksi alergi pada kulit akibat injeksi ataupun transfusi (misalnya
gatal-gatal dan kemerahan pada kulit).
9. Pencahar
Pencahar digunakan pada beberapa pasien yang mengeluh tidak dapat
buang air besar. Kesulitan buang air besar ini bukan manifestasi langsung dari
DSS. Pasien DSS yang harus istirahat dan tidak melakukan aktifitas dalam waktu
timbul keluhan konstipasi. Gambaran golongan obat pencahar yang digunakan
pada pasien DSS tampak pada tabel VIII.
Tabel VIII. Golongan Dan Jenis Obat Pencahar yang Digunakan pada Pasien Anak DSS Di RSUP Dr. Sardjito Yogyakarta Tahun 2008
No Golongan obat Jenis Obat Jumlah Kasus
(n= 27)
Presentase (%)
1 Pencahar Osmotik laktulosa 2 7,4
2 Pelunak Tinja paraffin cair 1 3,7
Pencahar yang diberikan baik yang berasal dari golongan pencahar
osmotik (laktulosa) maupun golongan pelunak tinja (paraffin cair) diberikan
dalam bentuk sediaan per oral.
10.Obat Topikal untuk Peredaran Darah Di Kulit
Pada pasien DSS sering sekali dilakukan transfusi baik transfusi darah
maupun cairan. Salah satu reaksi alergi yang muncul pada beberapa orang adalah
thromboflebitis di bekas tusukan jarum. Hal ini diatasi dengan pemberian zat
bekuan darah. Heparin bekerja dengan cara memperbaiki sirkulasi pada daerah
yang mengalami thromboflebitis.
11.Obat Asma
Pada pasien DSS sering terjadi overloading atau kelebihan volume darah
dalam sirkulasi pulmonal dimana jaringan paru tidak dapat menampung lebih
banyak lagi. Gejala yang timbul akibat adanya kelebihan cairan antara lain sesak
nafas, dada terasa terikat, batuk non produktif, dan sianosis. Obat asma dalam
terapi DSS digunakan untuk mengatasi simptom sesak nafas yang timbul akibat
overloading. Obat asma yang digunakan di RSUP. Dr. Sardjito adalah salbutamol.
Salbutamol termasuk stimulan adrenoseptor B2 selektif, yang memiliki efek
C. Analisis Drug Related Problems (DRPs)
Pasien anak DSS yang menjalani perawatan di Instalasi Rawat Inap
RSUP Dr. Sardjito tidak hanya mengalami syok saja. Namun juga mengalami
manifestasi dari syok sendiri seperti DIC, udem paru, ensefalopati dan juga
manifestasi dari perdarahan seperti nyeri lambung. Dengan demikian dapat terjadi
setiap pasien tidak hanya menerima satu jenis obat saja, tetapi lebih dari itu. Hal
ini dapat menimbulkan suatu masalah yang berkaitan dengan obat yang disebut
drug related problems (DRPs). Padahal untuk mencapai tujuan terapi pengobatan
harus dilakukan secara rasional. Pengobatan rasional adalah pengobatan yang
tepat indikasi, tepat dosis, tepat aturan pemakaian dan ketaatan pasien, oleh sebab
itu diperlukan analisis untuk mengetahui masalah apa yang muncul atau mungkin
muncul dalam pengobatan pasien DSS anak di Instalasi Rawat Inap RSUP. Dr.
Sardjito tahun 2008.
Analisis dilakukan dengan melihat satu persatu kasus dalam penelitian
ini. Terapi yang dilakukan kemudian disesuaikan dengan hasil laboratorium dan
dibandingkan dengan standar pelayanan medis RSUP Dr. Sardjito, IONI, MIMS,
dan DIH.
Hasil evaluasi mengenai pengobatan DSS pada pasien anak di Intalasi
Rawat Inap RSUP Dr. Sardjito tahun 2008 disajikan dalam tabel V berikut ini.
Tabel IX. Hasil Analisis DRPs Pasien Anak DSS Di Instalasi Rawat Inap RSUP Dr. Sardjito Yogyakarta Tahun 2008.
Jenis DRPs Jumlah Kasus
DRP tidak perlu obat 3
Dari 27 kasus yang dianalisis, 24 kasus tidak terdapat DRPs dan 3 kasus
Rangkuman mengenai jumlah kasus, nomor kasus, masalah, penilaian, dan
rekomendasi dari setiap jenis DRPs terdapat dalam uraian berikut.
1. Drug Related Problems Tidak Perlu Obat (Unnecessary Drug Therapy) Pada kasus nomor 1 pasien mendapatkan salbutamol yang menurut IONI
memiliki sifat sebagai bronkhodilator dan indikasi untuk asma dan kondisi lain
yang berkaitan dengan obstruksi saluran nafas yang reversibel. Namun pada saat
tanggal pemberian salbutamol pasien tidak memiliki keluhan asma maupun
obstruksi saluran nafas seperti batuk yang membutuhkan bronkhodilator, sehingga
pemberian salbutamol tidak diperlukan.
Pada kasus nomor 24 pasien tidak menunjukan keluhan konstipasi
sehingga tidak ada indikasi pemberian obat pencahar. Tidak ada keluhan
konstipasi tetapi pasien tetap diberi pencahar dapat berpotensi menyebabkan
timbulnya diare pada pasien. Namun pada catatan harian pasien selanjutnya tidak
muncul masalah diare, sehingga ada kemungkinan keluhan konstipasi sebenarnya
ada tetapi tidak tercatat dalam rekam medis. Hal seperti inilah yang merupakan
salah satu kelemahan penilaian retrospektif yaitu tidak dapat mengamati secara
langsung kondisi pasien.
Pada kasus nomor 23, pasien mendapatkan deksametason padahal
berdasarkan standar pelayan medik RSUP. Dr. Sardjito Yoyakarta deksametason
diberikan bila terjadi edema otak. Pemberian deksametason diduga untuk
mengatasi trombositopenia. Pemberian steroid untuk mengatasi trombositopenia
pada DBD masih menjadi kontroversi, berikut ini merupakan hasil dari beberapa
steroid pada demam < 5 hari dapat mencegah penurunan tajam jumlah trombosit
dan memperpendek lama trombositopenia, tetapi pada demam ≥ 5 hari steroid
hanya mencegah penurunan tajam dari jumlah trombosit. Penelitian Budianto
(2008) menyatakan pemberian steroid pada penderita DBD derajat I dan II
berpengaruh memperkecil kenaikan trombosit pada hari ke lima demam.
Berdasarkan hasil penelitian yang telah dilakukan sebelumnya dan berdasarkan
standar pelayanan medik RSUP. Dr. Sardjito Yoyakarta, maka pemberian
deksametason dianggap tidak perlu.
Tabel X. Tidak Perlu Obat Pada Pasien Anak DSS Di RSUP. Dr. Sardjito Yogyakarta Tahun 2008
No Jumlah
Kasus dan Nomor
Kasus
Masalah Penilaian Rekomendasi
1 1 kasus (1)
Pasien mendapat salbutamol yang bekerja sebagai bronkhodilator. Namun pasien tidak memiliki keluhan sesak nafas, batuk, (parafin cair) sebagai pelunak tinja padahal pasien tidak memiliki keluhan konstipasi. Sehingga pemberian laxadine tidak memiliki indikasi
Pasien mendapat deksametason, padahal tidak terdapat edema otak yang menurut standar pelayanan medik RSUP. Dr. Sardjito
D. Outcome Pasien DSS Anak
Tujuan akhir dari terapi kasus DSS adalah penanganan syok dan