BAB II
TINJAUAN PUSTAKA
2.1 Pankreas
Pankreas adalah sebuah kelenjar yang letaknya di belakang lambung. Di dalamnya terdapat kumpulan sel yang berbentuk seperti pulau pada peta, karena itu disebut pulau-pulau Langerhans yang berisi sel beta yang mengeluarkan
hormon insulin, yang sangat berperan dalam mengatur kadar glukosa darah. Tiap pankreas mengandung lebih kurang 100.000 pulau Langerhans dan tiap pulau
berisi 100 sel beta. Disamping sel beta ada juga sel alfa yang memproduksi glukagon yang bekerja sebaliknya dari insulin yaitu meningkatkan kadar glukosa darah. Juga ada sel delta yang menghasilkan somastostatin. Dan yang terakhir
adalah sel pancreatic polypeptide yang mungkin berperan sebagai penghambat sekresi endokrin dan empedu (Tjay dan Rahardja, 2007; Soegondo, dkk., 2004).
2.2 Insulin
Insulin merupakan hormon polipeptida yang terdiri dari 51 asam amino yang tersusun dalam 2 rantai; rantai A terdiri dari 21 asam amino dan rantai B
mempunyai 30 asam amino. Antara rantai A dan rantai B terdapat 2 gugus disulfida yaitu antara A-7 dengan B-7 dan A-20 dengan B-19. Selain itu masih
terdapat gugus disulfida antara asam amino ke-6 dan ke-11 pada rantai A (Departemen Farmakologi dan Terapeutik, 2009).
Tubuh dengankondisi normal, insulin yang dihasilkan sel beta pankreas
mengatur glukosa sedemikian rupa, sehingga kadarnya didalam darah selalu dalam batas aman, baik pada keadaan puasa maupun setelah makan. Kadar
Insulin yang dikeluarkan sel beta dapat diibaratkan sebagai sel kunci yang
dapat membuka pintu masuknya glukosa ke dalam sel, untuk kemudian glukosa dalam sel tersebut dimetabolisme menjadi tenaga. Bila insulin tidak ada, maka
glukosa tidak masuk ke dalam sel dengan akibat glukosa akan tetap berada di dalam pembuluh darah yang artinya kadarnya di dalam darah meningkat. Dalam keadaan seperti ini badan akan menjadi lemah karena tidak ada sumber energi di
dalam sel. Inilah yang terjadi pada DM tipe 1. Sedangkan pada DM tipe 2 jumlah insulin normal tetapi jumlah reseptor insulin yang terdapat pada permukaan sel
yang kurang maka glukosa yang masuk sel akan sedikit, sehingga sel akan kekurangan glukosa sebagai bahan bakar dan glukosa di dalam pembuluh darah meningkat. Dengan demikian keadaan seperti ini hampir sama dengan DM tipe 1.
Perbedaan pada DM tipe 2 disamping kadar glukosa tinggi, insulin juga berada kadar yang tinggi atau normal tetapi reseptor insulin pada permukaan sel yang jumlahnya tidak mencukupi dan respon kerja kurang sensitif (Soegondo, dkk.,
2004).
2.3 Resistensi Insulin
Resistensi insulin adalah ketika konsentrasi normal dari insulin yang dihasilkan kurang dari respon biologis. Pada manusia, resistensi insulin biasanya didefinisikan dengan hyperinsulinemia pada keadaan normal atau keadaan kadar
gula tinggi atau karena resisten terhadap insulin eksogen (Gupta, 1984). Penyebab resistensi insulin pada diabetes mellitus tipe 2, yaitu :
c. Kurang gerak badan
d. Faktor keturunan (herediter) (Soegondo, dkk., 2004).
2.4 Diabetes Mellitus
Diabetes Mellitus ditandai dengan adanya kenaikan konsentrasi glukosa yang dikaitkan dengan tidak normalnya metabolisme dari karbohidrat, protein, dan lemak serta sebuah variasi komplikasi mikrovaskular dan makrovaskular.
Diabetes Mellitus bukan penyakit tunggal, tetapi merupakan kelompok gangguan heterogen yang berhubungan satu sama lain dimana penyebabnya hanya karena
manifestasi utamanya: hiperglikemia dan komplikasi pembuluh darah yang dihasilkan (Ellenberg and Rifkin’s, 2005).
Pada keadaan diabetes mellitus, tubuh relatif kekurangan insulin sehingga
pengaturan kadar glukosa darah menjadi kacau. Walaupun kadar glukosa darah sudah tinggi, pemecahan lemak dan protein menjadi glukosa (glukoneogenesis) dihati tidak dapat dihambat (karena insulin kurang/relatif kurang) sehingga kadar
glukosa darah dapat semakin meningkat. Akibatnya terjadi gejala khas Diabetes Mellitus yaitu poliuria, polidipsi, lemas, berat badan menurun. Kalau hal ini
dibiarkan berlarut-larut, dapat berakibat terjadinya kegawatan Diabetes Mellitus, yaitu ketoasidosis diabetik yang sering mengakibatkan kematian (Soegondo, dkk., 2004).
Diabetes Mellitus yang tidak dikelola dengan baik akan mengakibatkan berbagai penyakit menahun, seperti penyakit serebro- vaskular,penyakit jantung
Insulin-Resistant Diabetes Mellitus, injeksi insulin biasanya tidak diperlukan; dan Diabetes sekunder (disebabkan oleh kerusakan pankreas atau kelenjar yang terlalu aktif seperti kelenjar pituitary ataupun kelenjar adrenal) (Soegondo, dkk., 2004;
Gutrhie W. D, 2004).
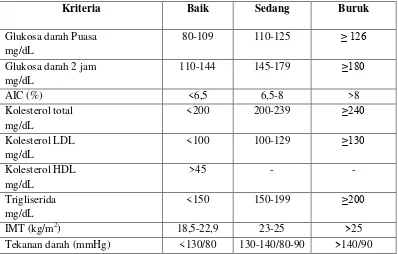
Pengendalian kriteria Diabetes Mellitus dapat dilihat dalam Tabel 2.1
Tabel 2.1 Kriteria Pengendalian Diabetes Mellitus(Soegondo, dkk., 2004).
Kriteria Baik Sedang Buruk
Glukosa darah Puasa mg/dL
80-109 110-125 ≥ 126
Glukosa darah 2 jam mg/dL
110-144 145-179 ≥180
AIC (%) <6,5 6,5-8 >8
Tekanan darah (mmHg) <130/80 130-140/80-90 >140/90
2.4.1 Diabetes Mellitus tipe 1
Diabetes Mellitus tipe 1 terjadi kerusakan pada sistem imun di sel beta
pankreas yang memproduksi insulin. Hal ini ditandai dengan adanya kekurangan insulin dan biasanya disertai gejala karakteristik seperti : rasa haus, banyak
untuk kelangsungan hidup mereka. Jumlah penderita DM tipe 1 ada sekitar 15%
dari seluruh total penderita diabetes (Steele et al., 2008).
2.4.2 Diabetes Mellitus tipe 2
Dalam Diabetes Mellitus tipe 2 yang menjadi masalah utama adalah resistensi insulin dan disfungsi sel beta pankreas. Biasanya memiliki gejala yang berbahaya dan orang-orang yang menderita akan mengalami komplikasi. Diabetes
Mellitus tipe 2 memiliki persentase sebesar 85% dari total jumlah populasi penderita Diabetes. Diabetes Mellitus tipe 2 sering dikaitkan dengan kelebihan
berat badan dan obesitas. Pada kenyataanya ada sekitar 85% penderita DM tipe 2 mengalami obesitas atau kelebihan berat badan (Steele et al., 2008).
2.4.3 Diabetes sekunder (tipe spesifik lain) a. Cacat genetik fungsi sel beta :
i. Chromosome 12, HNF-1 alpha (sebelumnya MODY3) ii. Chromosome 7, glucokinase (sebelumnya MODY2) iii. Chromosome 20, HNF-4 alpha (sebelumnya MODY1) b. Cacat genetik aksi insulin :
i. Type A resistensi insulin ii. Leprechaunism
iii. Rabson-Mendenhall syndrome iv. Lipoatophic diabetes
c. Penyakit karena eksokrin pankreas :
i. Pancreatitis
iii. Neoplasia
iv. Cystic fibriosis v. Hemochromatosis
vi. Fibrocalculous pancreatopathy d. Endocrinopathies :
i. Akromegali
ii. Cushing’s syndrome iii. Glucagonoma
iv. Pheochromocytoma v. Hiperthiroidisme vi. Somatostatinoma
vii. Aldosteronoma
e. Obat atau zat kimia yang diinduksi : i. Vacor
ii. Pentamidine iii. Asam nikotinik
iv. Glukokortikoid v. Hormon tiroid vi. Diazoxide
vii. Antagonist beta adrenergik viii. Thiazide
f. Infeksi :
i. Congenital rubella ii. Citomegalovirus
g. Bentuk umum dari diabetes imun : i. “stiff-man” syndrome
ii. Anti-insulin receptor antibodies (Gutrhie W. D, 2004).
2.4.4. Diabetes kehamilan a. Diabetes Gestasional
Diabetes yang timbul saat hamil dan menghilang setelah melahirkan. b. Diabetes Pregestasional
Diabetes mulai sejak sebelum hamil dan berlanjut sampai setelah hamil
c. Diabetes Pregestasional dengan komplikasi
Diabetes mulai sejak sebelum kehamilan dan berlanjut sampai setelah hamil disertai dengan komplikasi penyakit pembuluh darah panggul dan pembuluh
darah perifer (Soegondo, dkk., 2004).
2.5Komplikasi diabetes dan penyakit penyerta
Komplikasi dan penyakit penyerta yang diakibatkan diabetes mellitus
kerap muncul dengan gejala yang bervariasi. Hal ini menunjukan bahwa diabetes mellitus merupakan penyakit pemicu yang menyebabkan timbulnya
keluhan-keluhan lain dan penyakit baru (Gutrhie W. D, 2004). Ada banyak penyakit penyerta yang sering muncul pada pasien DM tipe 2, contoh yang paling sering timbul adalah TB paru. Pasien DM yang telah lama mengidap diabetes akan
diserang oleh bakteri. Kondisi kadar gula darah yang diatas normal dalam jangka
waktu yang lama dapat memperburuk kesehatan paru-paru penderita DM (Andreani,1988).
Ada tiga bagian komplikasi yang terjadi pada pasien Diabetes yaitu komplikasi akut, komplikasi menengah, dan komplikasi kronis. Beberapa komplikasi akut yang terjadi pada pasien diabetes adalah diabetes ketoasidosis,
hipoglikemia, dan hiperglikemia hiperosmolar nonketotik syndrome. Komplikasi menengah adalah yang melibatkan rasa sakit, operasi, kehamilan. Komplikasi
kronis dapat dilihat dengan gejala rasa nyeri yang timbul, mati rasa, dan ketidakmampuan untuk melihat serta gangguan fungsi organ lainnya yang menyebabkan sulit untuk bergerak atau beraktivitas. Komplikasi kronis dibagi
menjadi beberapa bagian lagi yaitu : a. Mikrovaskuler/Mikroangiopati :
i. Ginjal (Diabetes Nefropati
ii. Mata (Diabetes Retinopati) iii. Saraf (Diabetes Neuropati)
b. Makrovaskuler /Makroangipati : i. Penyakit jantung koroner ii. Pembuluh darah perifer
iii. Pembuluh darah otak iv. Hipertensi
2.5.1 Hipertensi
Hipertensi merupakan kelainan atau gejala dari gangguan pada mekanisme regulasi tekanan darah (Tjay dan Rahardja, 2007).
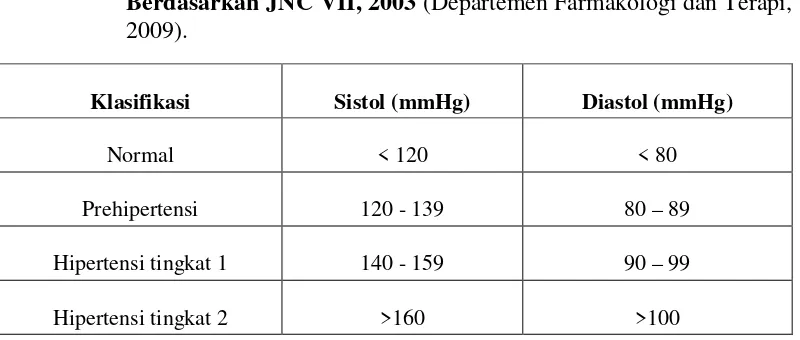
Pembagian tekanan darah pada usia dewasa dapat dilihat pada Tabel 2.2 Tabel 2.2 Klasifikasi Tekanan Darah Untuk Usia 18 Tahun atau Lebih
Berdasarkan JNC VII, 2003 (Departemen Farmakologi dan Terapi, 2009).
Klasifikasi Sistol (mmHg) Diastol (mmHg)
Normal < 120 < 80
Prehipertensi 120 - 139 80 – 89
Hipertensi tingkat 1 140 - 159 90 – 99
Hipertensi tingkat 2 >160 >100
a. Epidemiologi
Hipertensi merupakan kejadian yang ditandai dengan meningkatnya
tekanan darah baik sistole maupun distole yang memberi gejala lanjut ke organ tertentu. Semakin tinggi populasi usia lanjut maka semakin banyak pasien hipertensi. Hipertensi sebesar 80% terjadi di negara berkembang (Genest, 1983).
b. Etiologi
i. Hipertensi primer/essensial yaitu hipertensi yang tidak diketahui dengan jelas apa penyebabnya biasanya diakibatkan oleh abnormalitas karbohidrat,
natrium, dan kalsium.
ii. Hipertensi sekunder yaitu hipertensi yang penyebabnya diketahui. Misalnya
c. Patofisiologi
Mekanisme hipertensi disebabkan oleh terbentuknya Angiotensin II dari Angiotensin I oleh Angiotensin Converting Enzym. Dimana peningkatan jumlah AII menyebabkan jumlah Anti Diuretic Hormone meningkat menyebabkan urin pekat (osmolalitas tinggi) dan untuk mengencerkannya ditarik cairan intrasel menuju cairan ekstrasel sehingga cairan ekstrasel meningkat dan menyebabkan
volume darah meningkat dengan demikian tekanan darah meningkat pula. Peningkatan AII juga menstimulasi aldosteron, dimana dalam mengatur cairan
ekstrasel, aldosteron menurunkan ekskresi NaCl dengan mereabsorbsi di tubulus ginjal sehingga konsentrasi NaCl meningkat yang mengakibatkan cairan ekstrasel meningkat karena pengenceran. Cairan ekstrasel yang meningkat menyebabkan
volume darah meningkat dan tekanan darah juga ikut meningkat (Genest, 1983). d. Manifestasi klinis
i. Susah tidur
ii. Pusing iii. Lemah
iv. Pucat
v. Suhu tubuh rendah
vi. Tekanan darah lebih besar dari 140/90 mmHg (Genest, 1983).
Hipertensi dan diabetes sering hidup berdampingan, sebagian besar karena obesitas yang mendasari. Juga dengan resiko untuk mengembangkan diabetes
hampir dua kali lipat oleh adanya hipertensi, bahkan di antara orang-orang non obesitas dengan tekanan darah 135/85mmHg. Ketika diabetes dan hipertensi
jauh lebih tinggi setidaknya dua kali lipat atas semua dan untuk nefropati
(Andreani et al., 1988).
Dalam studi prospektif hubungan hipertensi dengan morbiditas dan
mortilitas kardiovaskular telah dibuktikan dengan persamaan diantara kedua subjek yaitu diabetes dan non diabetes, dalam setiap level tekanan darah mordibitas dan kardiovaskular lebih tinggi pada Diabetes dibandingkan dengan
yang non diabetes (Andreani et al., 1988).
Ada juga penelitian yang menunjukan bahwa kejadian diabetes retinopati
lebih tinggi pada pasien diabetes dengan hipertensi. Meskipun informasi dasar tentang terjadinya hipertensi pada diabetes belum diketahui dengan jelas bagaimana mekanismenya. Terdapat beberapa ulasan yang berkaitan dengan
aspek hipertensi pada diabetes (faktor yang terkait dengan peningkatan kejadian hipertensi pada diabetes) yaitu :
a. Diabetes nefropati merupakan fakor penting terjadinya hipertensi terutama
IDDM (Diabetes Mellitus tipe 1) dan tipe hipertensinya adalah essensial. Sementara pada pasien NIDDM (Diabetes Mellitus tipe 2), hipertensi tidak
terlalu berkaitan dan sering terjadi sebelum diabetes didiagnosis.
b. Metabolisme sodium, peningkatan kadar sodium juga berpengaruh terhadap hipertensi pada penderita diabetes. Penderita diabetes memilki gangguan untuk
mengekskresikan intravena saline load dan gagal untuk menambahkan sodium kedalam urin untuk di ekskresikan.
d. Katekolamin mungkin terlibatdalampeningkatantekanan darah.
e. Glukosa darah, seperti yang disebutkan sebelumnya bahwa terdapat hubungan antara tekanan darah dengan glukosa darah.
f. Insulin, studi secara umum menunjukan bahwa ada hubungan antara kadar insulin dalam plasma dengan tekanan darah.
Insulin, selain bekerja untuk merubah glukosa menjadi glikogen (yang akan
disimpan di jaringan perifer tubuh) dapat mengakibatkan peningkatan retensi natrium di ginjal dan meningkatkan aktivitas sistem syaraf simpatik.
Meningkatnya retensi natrium dan aktivitas sistem syaraf simpatik merupakan dua hal yang berpengaruh terhadap meningkatnya tekanan darah. Lebih lanjut, insulin juga dapat meningkatkan konsentrasi kalium di dalam sel, yang
mengakibatkan naiknya resistensi pembuluh, yang merupakan salah satu faktor naiknya tekanan darah(Andreani et al., 1988).
2.5.1.1Penatalaksanaan terapi pada diabetes mellitus tipe 2 dengan komplikasi hipertensi
a. Terapi Non Farmakologi
Tujuan pengobatan hipertensi pada diabetes adalah untuk mengurangi morbiditas dan mortalitas akibat diabetes sendiri dan akibat hipertensinya. Dalam penanganan diabetes dengan komplikasi hipertensi, diperlukan perhatian khusus
seperti nefropati, retinopati, gangguan serebrovaskular, obesitas, hiperinsulinemia, hipokalemia, hiperkalemia, impotensi penyakit vaskuler perifer, neuropati
a. Penuruan berat badan
Penurunan berat badan setidaknya akan membuat tekanan darah menurun dan mengakibatkan peningkatan sensitivitas insulin.
b. Olahraga
Berjalan dapat menurunkan resiko diabetes dan menurunkan tekanan darah. Olahraga dapat meningkatkan pengambilan glukosa kedalam otot skeletal
dengan membuat insulin semakin sensitif. Selain itu olahraga juga meningkatkan kontrol glukosa, penurunan level trigliserida yang mengandung
banyak very-low-density lipoprotein (VLDL), meningkatkan aktivitas fibrinolitik, dan menurunkan resiko kardiovaskular.
c. Pengurangan asupan garam
Pengurangan asupan garam secukupnya aman dan efektif, mungkin bahkan lebih banyak pada pasien diabetes dengan komplikasi hipertensi yang terkait untuk perkembangan jumlah melemahnya ginjal pada kasus nefropati. Selain
itu, efek antiproteinurik dari angiotensin-converting enzym (ACE) inhibitorsditingkatkan secara nyata dengan penurunan pengambilan sodium. Sekalipun tanpa nefropati, semua pasien dengan diabetes harus menurunkan pengambilan sodium, sejak pelaku insulin resisten mengalami gangguan respon natriuetic terhadap pengambilan sodium yang tinggi.
d. Pengurangan atau berhenti mengkonsumsi rokok dan alkohol
Rokok mengandung 4000 jenis racun kimia yang berbahaya yang bahan
keasaman darah. Darah akan menjadi kental sehingga jantung akan dipaksa
bekerja lebih kuat lagi agar darah sampai ke jaringan. Konsumsi alkohol diakui sebagai salah satu faktor penting yang memiliki hubungan dengan tekanan
darah. Semakin banyak alkohol yang diminum, maka semakin tinggi pula tekanan darah peminumnya (Steele et al., 2005).
b. Terapi Farmakologi
Penanggulangan farmakologi dilakukan secara individual dengan memperhatikan berbagai aspek pasien. Oleh karena penyandang diabetes mellitus mempunyai kelainan metabolik, hal ini harus diperhatikan dalam pemilihan obat.
Obat antihipertensi yang ideal untuk penyandang diabetes mellitus sebaiknya memenuhi syarat-syarat sebagai berikut:
a. Efektif menurunkan tekanan darah.
b. Tidak mengganggu toleransi glukosa atau mengganggu respons terhadap hipo-hiperglikemia.
c. Tidak mempengaruhi fraksi lipid.
d. Tidak menyebabkan hipotensi postural, tidak mengurangi aliran darah tungkai, tidak meningkatkan risiko impotensi.
e. Bersifat kardio-protektif dan reno-protektif (Saseen dan Carter, 2005).
Untuk melaksanakan terapi farmakologi pada pasien diabetes mellitus tipe
2 dengan kompliksi hipertensi, tekanan darah minimal pasien adalah 130/80 mmHg(Steele et al., 2005).
a. Untuk kondisi diabetes hipertensi tanpa proteinuria, diuretik lemah seperti
b. Kombinasi Angiotensin-converting enzym (ACE) inhibitors dan Angiotensin II-receptor blocker (ARB) sebagai pilihan kedua.
c. Long-acting calcium antagonist (CA) sebagai pilihan ketiga. Dapat juga diberikan Beta blockers dan Alfa blockers.
d. Untuk kondisi dengan proteinuria diwajibkan menggunakan angiotensin -converting enzym (ACE) inhibitorsatau Angiotensin II-receptor blocker (ARB) sebagai lini pertama pengobatan (Steele et al., 2005).
2.5.2 Diabetes Retinopati a. Epidemiologi
i. Terjadi pada usia di atas 40 tahun ii. Pada ras kulit hitam lebih sering terjadi
iii. Prevalensi diabetes retinopati pada DM tipe 1 dengan jangka waktu 15 tahun sebesar 50% (Steele et al., 2008).
b. Etiologi
i. Hipertensi yang terjadi pada penderita diabetes menyebabkan pembuluh darah retina mengalami perubahan. Dinding pembuluh
darah retina lama kelamaan akan mengalami penebalan dan mempersempit pembuluh darah terbuka pada retina. Hal tersebut akan menyebabkan menurunnya suplai darah ke retina dimana dapat
menimbulkan potongan kecil pada retina rusak dan darah bisa bocor ke retina. Hal itu akan menyebabkan hilangnya pengelihatan secara
bertahap pada penderita.
c. Patofisiologi
Terjadi perubahan pada pembuluh darah retina, yaitu terjadi spasme arterioles dan kerusakan endothelial pada tahap akut. Sementara pada tahap kronis
terjadi hialinisasi pembuluh darah yang menyebabkan elastisitas pembuluh darah berkurang (Steele et al., 2008).
Diabetes retinopati adalah kerusakan progresif pembuluh darah di retina
yang disebabkan oleh kadar gula darah tinggi (hiperglikemia). Sebagai komplikasi umum dari diabetes mellitus, penyakit ini dapat menyebabkan kebutaan dan
gangguan penglihatan lainnya. Diabetes retinopati secara jelas berpotensi memiliki hubungan dengan komplikasi hiperglikemia kronis dan kelainan sistemik.Microaneurismamerupakan ciri khasdariretinopati diabetespada tahap
awal, tetapi initidak pernahterjadi kecualibeberapakapileryangtersumbat. Penyumbatankapilerdapatjugaditunjukkanpadafluoreseinangiogram. Bahkan sebelumkapilermenyumbat jalanada perubahanstruktur jaringan.Awal dari ini
adalah penebalan dasar membran dimana dicatat banyak terjadidi dasar kapiler. Stadium lanjut diabetes retinopati ditandai oleh pertumbuhan pembuluh darah
retina yang abnormal dimana selanjutnya menyebabkan iskemia retina. Pembuluh darah ini tumbuh dalam upaya untuk mensuplai darah beroksigen ke retina yang mengalami hipoksia. Setiap saat selama perkembangan diabetes retinopati, pasien
dengan diabetes juga dapat menjadi penderita diabetes makulopati, yang melibatkan penebalan retina di daerah makula (Steele et al., 2008; Andreani et al.,
1988).
didiagnosissebelum usia30tahun, mengalami diabetesretinopati setelah15-20
tahunmengalamidiabetes. Pada merekayang didiagnosissetelah usia30tahunkehadiran diabetesretinopatilebih rendahhanya sekitar60%(Andreani
et al., 1988).
Diabetes retinopati adalah penyakit progresif yang mencakup beberapa tahapan sebagai berikut :
a. Retinopatinonproliferatif terdiridariperdarahanintraretinasertapreretina, eksudasi, edema, penebalankapiler retina danmikroaneurisma
b. Retinopatiproliferative merupakan prosesneovaskularisasidan fibrosis pada retina dengankecenderungan yang tinggiuntukmenimbulkankebutaan(Steele et al., 2008).
2.5.2.1Penatalaksanaan terapi pada diabetes mellitus tipe 2 dengan komplikasi diabetes retinopati
a. Terapi Non Farmakologi i. Fotokoagulasi laser
Fotokoagulasi lasertelah memberikanhasil yang baikpada diabetes
retinopati yang disertaiclinically significant macular edema (CSME), neovaskularisasipada retina danpadapenderitadenganresikotinggi penyakit proliferatif.Denganfotokoagulasi laser, progesifitas diabetes
retinopatidapatditurunkansecaraefektifyaitusekitar 90%, sehinggakehilangantajampenglihatan yang beratdapatdihindari. Terapi
sinar dari alat tersebut ditembakan secara tidak langsung sehingga menimbulkan
jaringan parut di khorioretina, sehingga mengurangi kebutuhan metabolisme dan berakibat regresinya neovaskularisasi (Ellenberg and Rifkin’s, 2005).
Ada tiga metode fotokoagulasi laser pada diabetes retinopati yaitu :
a. Scatter (panretinal) yang dapat memperlambat perkembangan serta meregresi neovaskularisasi pada diskus optikus dan permukaan retina
b. Fotokoagulasi fokal yang ditujukan langsung kepada kebocoran di fundus posterior retina untuk mengurangi edema makula.
c. Fotokoagulasi grid yang ditujukan untuk daerah edema yang terjadi akibat kebocoran kapiler yang difus (Ellenberg and Rifkin’s, 2005).
Tujuan dari fotokoagulasi ini adalah menutup kebocoran, merangsang
penyerapan cairan, mengurangi neovaskularisasi, mencegah timbulnya ablasi retina, dengan harapan dapat menghambat menurunnya visus (Ellenberg and Rifkin’s, 2005).
ii. Vitrektomi
Vitrektomi adalah prosedur bedah mata di mana cairan seperti agar-agar (jeli) yang bening dihapus dari ruang posterior mata (vitreous body) dan diganti
dengan minyak silikon bening untuk mendorong kembali bagian retinayang terpisah ke tempat perlekatannya agar ablasi retina diperbaiki. Vitrektomi
direkomendasikan dilakukan jika belum terjadi pembersihan vitreous hemorrhage setelah beberapa bulan pada penderita diabetes tipe 1 atau setelah 6-12 bulan pada
b. Terapi Farmakologi
Sebuah penelitian epidemiologi menunjukan dengan jelas bahwa penurunan hiperglikemia akan memberikan penurunan secara signifikan kejadian
dan perkembangan diabetes retinopati (Ellenberg and Rifkin’s, 2005).
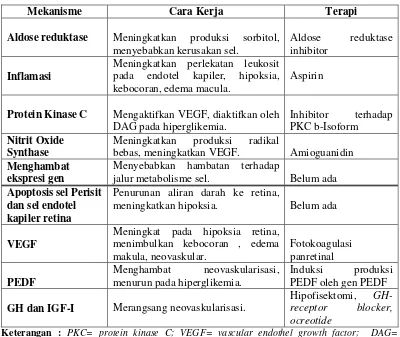
Tabel 2.3Hipotesis Mengenai Mekanisme Diabetes Retinopati dan Terapi Farmakologi (Pandelaki, 2007).
Mekanisme Cara Kerja Terapi
Aldose reduktase Meningkatkan produksi sorbitol, menyebabkan kerusakan sel.
Aldose reduktase inhibitor
Inflamasi
Meningkatkan perlekatan leukosit pada endotel kapiler, hipoksia, kebocoran, edema macula.
Aspirin
Protein Kinase C Mengaktifkan VEGF, diaktifkan oleh DAG pada hiperglikemia.
bebas, meningkatkan VEGF. Amioguanidin
Menghambat ekspresi gen
Menyebabkan hambatan terhadap
jalur metabolisme sel. Belum ada
Apoptosis sel Perisit dan sel endotel kapiler retina
Penurunan aliran darah ke retina,
meningkatkan hipoksia. Belum ada
VEGF
Meningkat pada hipoksia retina, menimbulkan kebocoran , edema makula, neovaskular. PEDF oleh gen PEDF
GH dan IGF-I Merangsang neovaskularisasi.
Hipofisektomi,
GH-receptor blocker, ocreotide
Keterangan : PKC= protein kinase C; VEGF= vascular endothel growth factor; DAG= diacylglycerol; ROS= reactive oxygen species; AGE= advanced glycation end-product; PEDF= pigment-epithelium-derived factor; GF= growth factor; IGF-I= insulin-like growth factor I .
2.6 Drug Related Problems (DRPs) 2.6.1 Definisi DRPs
berpengaruh pada outcome yang diinginkan pasien. Suatu kejadian dapat disebut
DRPs apabila terdapat dua kondisi, yaitu:
a. adanya kejadian tidak diinginkan yang dialami pasien, kejadian ini dapat
berupa keluhan medis, gejala, diagnosa penyakit, ketidakmampuan (disability) yang merupakan efek dari kondisi psikologis, fisiologis, sosiokultur atau ekonomi
b. adanya hubungan antara kejadian tersebut dengan terapi obat (Strand, et al., 1990).
2.6.2 Klasifikasi DRPs
Jenis-jenis DRPs dan penyebabnya menurut Cipolle, et al. (2004) disajikan sebagai berikut:
a. Membutuhkan terapi tambahan obat
i. Pasien mempunyai kondisi medis baru yang membutuhkan terapi awal pada obat.
ii. Pasien mempunyai penyakit kronik yang membutuhkan terapi obat berkesinambungan.
iii. Pasien mempunyai kondisi kesehatan yang membutuhkan farmakoterapi kombinasi untuk mencapai efek sinergisme atau potensiasi.
iv. Pasien dalam keadaan resiko pengembangan kondisi kesehatan baru yang
b. Terapi obat yang tidak tepat indikasi
i. Pasien yang sedang mendapatkan pengobatan yang tidak tepat indikasi pada waktu itu.
ii. Pasien yang tidak sengaja maupun sengaja menerima sejumlah racun dari obat atau bahan kimia, sehingga menyebabkan rasa sakit pada waktu itu. iii. Pengobatan pada pasien pengkonsumsi obat, alkohol, dan rokok.
iv. Kondisi kesehatan pasien lebih baik diobati dengan terapi tanpa obat.
v. Pasien yang mendapatkan beberapa obat untuk kondisi yang mana
hanyasatuterapi obat yang terindikasi.
vi. Pasien yang mendapatkan terapi obat yang tidak tepat dihindarkan dari reaksi efek samping yang disebabkan oleh pengobatan lainnya.
c. Terapi obat salah
i. Pasien menerima obat yang paling tidak efektif untuk indikasi pengobatan. ii. Pasien menjadi sulit disembuhkan dengan terapi obat yang digunakan.
iii. Bentuk sediaan obat tidak tepat.
d. Dosis terlalu rendah
i. Dosis yang digunakan terlalu rendah untuk memberikan respon kepada
pasien.
ii. Konsentrasi obat dalam darah pasien di bawah batas terapetik yang
diharapkan.
e. Reaksi obat yang merugikan
i. Pasien memperoleh reaksi alergi dalam pengobatan.
ii. Ketersediaan obat dapat menyebabkan interaksi dengan obat lain atau
makanan pasien.
iii. Penggunaan obat menyebabkan terjadinya reaksi yang tidak dikehendaki yang tidak terkait dengan dosis.
iv. Penggunaan obat yang kontraindikasi.
f. Dosis terlalu tinggi
i. Dosis terlalu tinggi untuk memberikan respon kepada pasien.
ii. Pasien dengan konsentrasi obat di dalam darah di atas batas teurapetik obat yang diharapkan.
iii. Obat, dosis, rute atau perubahan formulasi tidak tepat untuk pasien. iv. Dosis dan frekuensi pemberian tidak tepat untuk pasien.
g. Kepatuhan
i. Pasien tidak menerima aturan pemakaian obat yang tepat (penulisan, pengobatan, pemberian atau pemakaian).
ii. Pasien tidak patuh dengan aturan yang diberikan untuk pengobatan. iii. Pasien tidak mengambil obat yang diresepkan karena harganya mahal.
iv. Pasien tidak mengambil beberapa obat yang diresepkan karena kurang