BAB II
TINJAUAN PUSTAKA
2.1. EPIDEMIOLOGI
Saat ini penyakit paru obstruksi kronik (PPOK ) merupakan masalah kesehatan global.
Data prevalensi, morbiditas, dan mortalitas berbeda tiap negara namun secara umum terkait
langsung dengan prevalensi merokok dan pada beberapa negara dengan polusi udara akibat
pembakaran kayu, gas dan partikel berbahaya.2,3,4
GOLD memperkirakan PPOK sebagai penyebab kematian ke-6 pada tahun 1990, akan
meningkat menjadi penyebab kematian ke-3 pada 2020 di seluruh dunia.1 PPOK menjadi salah satu gangguan kualitas hidup pada usia lanjut. Meningkatnya polusi udara dan pencemaran lingkungan oleh industri serta kebiasaan merokok merupakan penyebab utama PPOK sehingga
membutuhkan perhatian khusus dalam penatalaksanaan dan pencegahan terhadap penurunan progresifitas paru.2,4,5
Pada tahun 1990 PPOK merupakan penyebab ke-12 hilangnya Disability Adjusted Life
Years (DALYs). Diperkirakan pada tahun 2020, PPOK menduduki urutan kelima hilangnya
DALYs. PPOK mengenai lebih dari 16 juta orang Amerika Serikat, lebih dari 2,5 juta orang di
Italia, lebih dari 30 juta di seluruh dunia dan menyebabkan 2,74 juta kematian pada tahun 2000.
Total biaya akibat keadaan ini lebih dari 30 juta milyar dolar di Amerika Serikat. Angka
darurat dan rawat inap. Kesakitan yang diakibatkan oleh PPOK juga dipengaruhi oleh
penyakit-penyakit penyerta (komorbid) yang secara tidak langsung berhubungan dengan PPOK.2,4,5
Di Indonesia, PPOK merupakan masalah kesehatan umum dan menyerang sekitar 10%
penduduk usia 40 tahun ke atas. Jumlah kasus PPOK memiliki kecenderungan untuk meningkat.
Berdasarkan pada Survei Kesehatan Rumah Tangga (SKRT) 1986, PPOK menduduki peringkat
ke-5 sebagai penyebab kesakitan terbanyak dari 10 penyebab kesakitan utama SKRT Depkes RI
1992 menunjukkan angka kematian karena asma, bronkitis kronik dan emfisema menduduki
peringkat ke-6 dari 10 penyebab tersering kematian di Indonesia. Faktor yang berperan dalam
peningkatan penyakit tersebut,yaitu kebiasaan merokok yang masih tinggi (laki-laki di atas 15
tahun 60-70%), pertambahan penduduk, meningkatnya usia rata-rata penduduk dari 54 tahun
pada 1960-an menjadi 63 tahun pada tahun 1990-an, industrialisasi, polusi udara di kota besar, di
lokasi industri, dan di pertambangan.2,4,5
Berbeda dengan definisi PPOK sebelumnya yang hanya lebih menekankan pada
inflamasi kronik jalan napas dan pengaruhnya secara sistemik, definisi terbaru 2014 yang
dikembangkan oleh Global Initiative for Chronic Obstructive Lung Disease (GOLD)
menekankan pengaruh eksaserbasi dan penyakit komorbid pada keparahan penyakit secara
individual. Dengan demikian pendalaman tentang eksaserbasi pada PPOK menjadi sangat
penting.1,2
Revisi GOLD 2014 terdapat perbedaan yang mendasar dibandingkan dengan publikasi
PPOK dengan skala besar selama 10 tahun terakhir. Perubahan paradigma pendekatan
pengelolaan PPOK diharapkan dapat memberikan hasil maksimal berdasarkan hasil penelitian
yang ada, sehingga lebih ilmiah dan berbasis bukti.1,2
2.2. DEFINISI PPOK
Penyakit Paru Obstruksi Kronis (PPOK) adalah penyakit yang dapat dicegah dan diob
ati, dengan ciri adanya hambatan aliran udara yang menetap (persisten) yang biasanya progresif
dan disertai peningkatan respon inflamasi yang kronik pada paru dan saluran pernapasan
terhadap gas atau partikel yang berbahaya (noxious). Eksaserbasi dan komorbiditi
mengakibatkan keseluruhan keparahan pada penderita. Definisi yang baru ini tidak lagi
menyebut hambatan aliran udara yang reversibel sebagian.1,2
Sedangkan menurut ATS/ERS (American Thoracic Society/ Europen Respiratry Society)
mendefinisikan PPOK sebagai suatu penyakit yang ditandai dengan adanya obstruksi saluran
napas yang umumnya bersifat progresif, berhubungan dengan bronkitis kronis atau emfisema,
dan dapat disertai dengan hiperaktivitas dari saluran napas yang reversibel. PPOK adalah
kelainan spesifik dengan perlambatan arus udara ekspirasi maksimal yang terjadi akibat
kombinasi penyakit jalan napas dan emfisema, umumnya perjalanan penyakit kronik progresif
dan irreversibel serta tidak menunjukan perubahan yang berarti dalam pengamatan beberapa
2.3. PATOLOGI PPOK
Perubahan-perubahan patologik yang khas untuk PPOK dijumpai disaluran napas
proksimal, saluran napas perifer, parenkim paru dan vaskular paru. Perubahan tersebut tersebut
berupa inflamasi kronik dengan peningkatan jumlah sel-sel inflamasi di berbagai bagian paru
yang menimbulkan kerusakan dan perubahan struktural akibat cedera dan perbaikan
berulang.13,14,15
Saluran napas proksimal (trakea, bronkus diameter >2 mm), sel inflamasi yaitu terjadi
peningkatan makrofag dan limfosit T CD8+ (sitotoksik), sedangkan neutrofil atau eosinofil
sedikit. Perubahan yang terjadi yaitu peningkatan sel goblet, pembesaran kelenjar submukosa
dan metaplasia sel epitel skuamosa. Saluran napas perifer (bronkiolus diameter < 2 mm), sel
inlamasi yang berperan yaitu terjadi peningkatan makrofag, limfosit T (CD 8+> CD 4+), limfosit
B, folikel limfoid, fibroblast, dan sedikit peningkatan netrofil dan eosinofil.13,14,16
Parenkim paru (bronkiolus pernapasan dan alveolus), sel inflamasi yang berperan yaitu
terjadi peningkatan makrofag dan limfosit T (CD8+). Perubahan struktur yang terjadi yaitu
kerusakan alveolus, apoptosis sel epitel dan endotel. Emfisema sentrilobular yaitu dilatasi dan
kerusakan alveolus dan bronkiolus; paling sering terlihat pada perokok. Emfisema panasinar
yaitu kerusakan alveolus dan bronkiolus; paling sering terlihat pada kekurangan alfa-1
antitripsin. Pembuluh darah paru, sel inflamasi yang berperan yaitu peningkatan makrofag dan
limfosit.Perubahan struktur berupa penebalan intima, disfungsi sel endotel, penebalan otot polos
2.4. PATOGENESIS PPOK
Patogenesis PPOK sangat kompleks, yang disebabkan oleh inflamasi kronik akibat
pajanan zat toksik, disregulasi oksidan dan anti oksidan, ketidakseimbangan protease dan
antiprotease. Merokok adalah faktor risiko utama PPOK walaupun partikel nuxious inhalasi lain
dan berbagai gas juga memberikan kontribusi.3,4,5
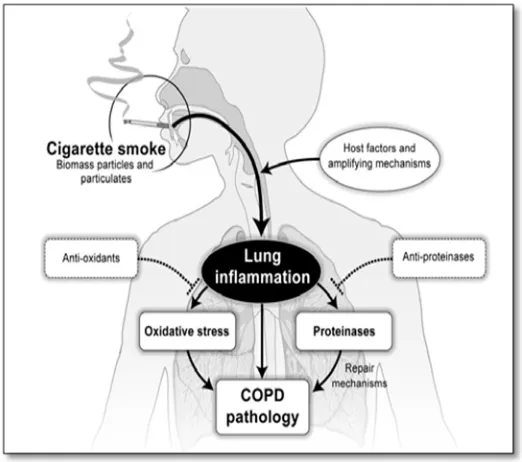
Gambar 1. Patogenesis PPOK3,4
Pajanan gas beracun mengaktifkan makrofag alveolar dan sel epitel jalan napas dalam
membentuk faktor kemotaktik, penglepasan faktor kemotaktik menginduksi mekanisme infiltrasi
sel-sel hematopoetik pada paru yang dapat menimbulkan kerusakan struktur paru. Infiltrasi sel
ini dapat menjadi sumber faktor kemotaktik yang baru dan memperpanjang reaksi inflamasi paru
menjadi penyakit kronik dan progresif.15,16 Ketidakseimbangan proteinase dan antiproteinase
menginduksi inflamasi paru, destruksi parenkim dan perubahan struktur paru. Kim & Kadel.
menemukan peningkatan jumlah neutrofil yang nekrosis di jalan napas penderita PPOK dapat
menyebabkan penglepasan elastase dan reactive oxygen species (ROS) yang menyebabkan
hipersekresi mukus.14,15,16
Respons epitel jalan napas terhadap pajanan gas atau asap rokok berupa peningkatan
jumlah kemokin seperti IL-8, macrophage inflamatory protein-1 α (MIP1-α) dan monocyte
chemoattractant protein-1 (MCP-1). Peningkatan jumlah Limfosit T yang didominasi oleh CD8+
tidak hanya ditemukan pada jaringan paru tetapi juga pada kelenjar limfe paratrakeal. Sel
sitotoksik CD8+ menyebabkan destruksi parenkim paru dengan melepaskan perforin dan
granzymes. CD8+ pada pusat jalan napas merupakan sumber IL-4 dan IL-3 yang menyebabkan
hipersekresi mukus pada penderita bronkitis kronik.13,15,16
2.5. PATOFISIOLOGI PPOK
Saat ini telah diketahui dengan jelas tentang mekanisme patofisiologis yang mendasari
PPOK sampai terjadinya gejala yang khas. Misalnya penurunan VEP1 yang disebabkan
peradangan dan penyempitan dan pada saluran napas besar, dan saluran napas perifer,
sementara transfer gas menurun terjadi akibat kerusakan parenkim paru pada emfisema.
Tingkat peradangan, fibrosis dan cairan eksudat di lumen saluran napas kecil
berkorelasi dengan penurunan VEP1 dan rasio VEP1/KVP .Penurunan VEP1 merupakan gejala
yang khas pada PPOK, obstruksi jalan napas perifer ini menyebabkan udara terperangkap dan
mengakibatkan hiperinflasi. Hiperinflasi mengurangi kapasitas inpirasi seperti peningkatan
keterbatasan kapasitas latihan. Hiperinflasi yang berkembang pada awal penyakit merupakan
mekanisme utama timbulnya sesak napas pada aktivitas.16,17
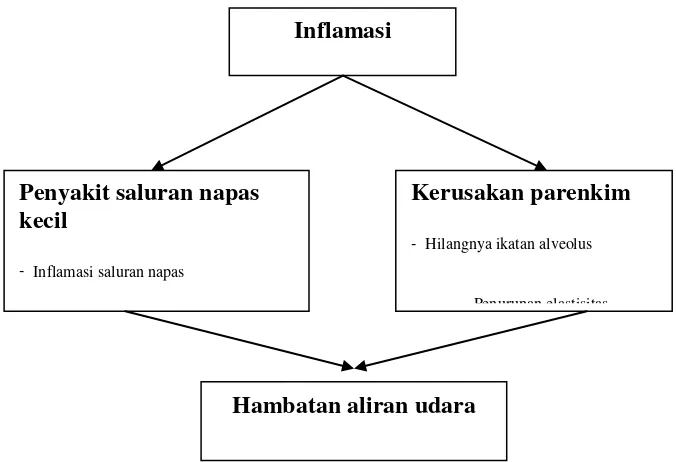
Gambar 2. Mekanisme hambatan aliran udara pada PPOK2
2.5.1.Mekanisme Pertukaran gas
Pada PPOK yang lanjut kombinasi dari obstruksi saluran napas perifer, destruksi
parenkim dan kelainan pembuluh darah pulmonal mengurangi kapasitas paru untuk pertukaran
gas, menyebabkan hipoksemia pada tahap lanjut penyakit juga menyebabkan hiperkapni.
Korelasi antara tes fungsi paru rutin dan gas darah arteri memburuk. Ketidaksamaan rasio
ventilasi/perfusi merupakan mekanisme utama yang menyebabkan hipoksemia pada PPOK,
dengan tanpa melihat tingkatan penyakit. Hiperkapnia kronik biasanya menunjukkan disfungsi
otot inspirasi dan hipoventilasi alveolar.13,14,16
2.5.2. Hipertensi Pulmonal
Inflamasi
Penyakit saluran napas kecil
- Inflamasi saluran napas
Kerusakan parenkim - Hilangnya ikatan alveolus
Penurunan elastisitas
Hipertensi pulmonal ringan sampai menengah dapat terjadi pada PPOK karena
vasokrintiksi yang diakibatkan hipoksia dari arteri pulmonal yang kecil, yang mengakibatkan
perubahan struktural termasuk hiperplasia intima dan selanjutnya hipertropi otot polos dan
hiperplasia. Adanya respon inflamasi dalam pembuluh darah sering terlihat di saluran napas dan
merupakan bukti dari disfungsi sel endotel. Hilangnya kapiler pulmonal pada emfisema dapat
menyebabkan peningkatan tekanan sirkulasi pulmonal. Progresitas hipertensi pulmonal dapat
menyebabkan hipertropi ventrikel kanan dan biasanya menjadi gagal jantung kanan14,.15,16
2.6. DIAGNOSIS
Penderita dengan keluhan sesak napas, batuk kronis atau berdahak serta riwayat paparan
faktor risiko perlu dicurigai menderita PPOK. Gejala utamanya adalah sesak napas, batuk,
wheezing dan peningkatan produksi sputum. Gejala bisa tidak tampak sampai kira-kira 10 tahun sejak awal merokok.2,6 Pada penderita dini, pemeriksaan fisik umumnya tidak dijumpai
kelainan, sedangkan pada inspeksi biasanya terdapat kelainan, berupa 3,4,5 1. Pursed-lips breathing (mulut setengah terkatup/mencucut).
2. Barrel chest (diameter anteroposterior dan transversal sebanding).
3. Penggunaan otot bantu napas. 4. Hipertrofi otot bantu napas.
5. Pelebaran sela iga.
6. Bila telah terjadi gagal jantung kanan terlihat denyut vena jugularis di leher dan edema tungkai.
Pada palpasi biasanya ditemukan fremitus melemah, sedangkan pada perkusi hipersonor dan letak diafragma rendah, auskultasi suara pernapasan vesikuler melemah, normal atau
atau pada ekspirasi paksa. Diagnosis PPOK juga pada gambaran radiologis foto toraks penderita PPOK ditemukan salah satu gambaran berupa :diafragma mendatar, corakan bronkovaskular
meningkat, hiperinflasi, sela iga melebar atau jantung pendulum. Diagnosis harus dikonfirmasi dengan spirometri. Nilai VEP1/KVP setelah pemberian bronkodilator < 0.70 menunjukkan adanya keterbatasan aliran udara persisten.2,4,5
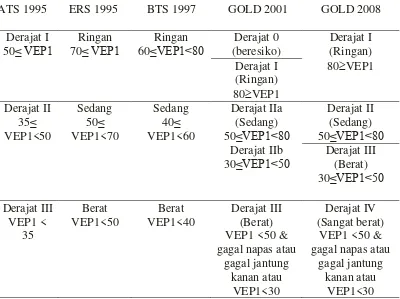
Tabel 1. Klasifikasi Derajat Keparahan PPOK dari Beberapa Panduan5
ATS 1995 ERS 1995 BTS 1997 GOLD 2001 GOLD 2008 gagal napas atau
gagal jantung gagal napas atau
gagal jantung kanan atau
VEP1<30
2.6.1. Penilaian Spirometri
Spirometri merupakan baku emas untuk mendiagnosa PPOK. Spirometri merupakan
alat yang sangat penting dalam mendiagnosa dan mengetahui tingkat keparahan dari penderita
PPOK. Pada pengukuran spirometri penderita PPOK, didapat penurunan volume ekspirasi paksa
70% nilai normal. VEP1 merupakan parameter yang paling umum dipakai untuk menilai
beratnya PPOK dan memantau perjalanan penyakit. Pemeriksaan VEP1 dan rasio VEP1 dan
KVP merupakan pemeriksaan yang standar, sederhana, dapat diulang dan akurat untuk menilai
obstruksi saluran napas.3,4,5 Nilai dasar dari diagnosis PPOK dengan spirometri adalah
perbandingan volume ekspirasi paksa detik pertama ( VEP1) dengan kapasitas vital paksa (KVP)
dibawah 0.70 ( VEP1 / KVP < 0.70 ) dan beratnya PPOK dari nilai VEP1 < 80, 50, atau 30%
dari nilai prediksi.
Tabel 2. Klasifikasi derajat hambatan aliran udara pada PPOK (berdasarkan VEP1 paska bronkodilator)1
Pada pasien dengan VEP1/ KVP < 0.70
GOLD 1:
GOLD 2:
GOLD 3:
GOLD 4:
Ringan Sedang Berat
Sangat Berat
VEP1 ≥ 80 % prediksi
50 % ≤ VEP1 < 80 % prediksi 30 % ≤ VEP1 < 50 % prediksi VEP1 < 30 % prediksi
Menurut penelitian Hurst dkk. pada tahun 2010 didapatkan eksaserbasi akan lebih
sering terjadi dengan semakin meningkatnya tingkat keparahan PPOK, dengan angka eksaserbasi
pada tahun pertama pengamatan adalah 22% pada pasien PPOK derajat- 2, pada derajat -3,
2.6.2. COPD Assesment Test (CAT )
Kualitas hidup adalah kebahagian dan kepuasaan yang dialami setiap individu dengan
pertimbangan aspek kehidupan yang penting, dimana kebahagian dan kepuasan mengarah
kepada bagaimana individu merasakan mutu dari status fungsional fisik sehari hari dan
perspektif psikologis.25
Menurut WHO mendefinisikan kualitas hidup sebagai persepsi individu akan posisinya
dalam konteks kehidupan sistem nilai dan budaya dalam hal kehidupannya yang berhubungan
dengan tujuan, harapan, standard dan kepentingan, dimana mencakup secara luas dan kompleks
seperti kesehatan fisik, status psikologis, tingkat kemandirian, hubungan sosial, keyakinan
pribadi dan hubungan dengan lingkungannya.26 Kualitas hidup bidang kesehatan telah menjadi
target penting pada pasien-pasien PPOK.
Beberapa instrument yang dapat digunakan dalam menilai kualitas hidup pada penderita
PPOK cukup banyak, diantaranya adalah : St George’s Respiratory Questionaire (SGRQ),
Clinical COPD Questionnaire (CCQ), Chronic Respiratory Disease Questionnaire (CRQ), SF-36
Health Survey, dan CAT (COPD assessment Test). Menurut GOLD 2011 kualitas hidup
penderita PPOK dinilai dengan CAT. Menurut Jones dkk. tahun 2009 CAT merupakan lembar
penilaian yang mudah dan ringkas, dapat dipergunakan dalam praktik kedokteran sehari-hari,
merupakan lembar penilaian yang dapat digunakan untuk menilai seluruh aspek pada penderita
PPOK.30 Validasi terhadap CAT telah dilakukan di Amerika Serikat dan di beberapa negara di
Eropa, diharapkan juga efektif di Asia. 25,26,28
Kuesioner CAT terdiri dari 8 butir pertanyaan . Skor 0-40, sesuai dengan St George Respiratory Questionaire (SGRQ). Setiap pertanyaan memiliki nilai dari 0 sampai 5, 0 artinya
tidak memberikan nilai ukur terhadap skor 0-5 untuk setiap pertanyaan yang sudah ada, oleh
karena itu untuk memudahkan proses pengisian lembar CAT, maka peneliti memberi penjelasan
terhadap makna skor 0-5 dari setiap lembar penilaian CAT. 27,28,29
Delapan pertanyaan tersebut adalah 25,26,27
1. Kondisi batuk penderita
2. Kondisi dahak penderita
3. Apakah ada rasa berat di dada
4. Bagaimana kondisi sesak napas saat mendaki/naik tangga
5. Apakah ada keterbatasan dalam aktivitas sehari-hari
6. Apakah ada kekhawatiran untuk keluar dari rumah akibat penyakit yang dideritanya
7. Apakah penderita dapat tidur dengan nyenyak atau tidak
Tabel 3. Lembar Praktis Penggunaan COPD Assessment Test (CAT)28
Skor
CAT
Level Gambaran Klinis
Terhadap
Pada kondisi ini pasien
sangat sulit untuk
melakukan aktifitasnya,
setiap hari ia akan
tergangggu akan
penyakit PPOK nya.
Pasien juga akan sulit
walau hanya melakukan
aktifitas seperti mandi,
atau sekedar keluar dari
rumah. Bahkan
terkadang pasien akan
sulit untuk
meninggalkan tempat
tidur atau kursinya.
Pada kondisi ini, pasien
sering merasa telah
menjadi manusia yang
tidak berguna
Pasien harus mendapat
perhatian yang serius.
- Harus mendapat
pengobatan dari
spesialis
- Pertimbangkan
akan merasa sesak
walau hanya mandi,
memakai baju atau
berjalan di sekitar
rumahnya. Pasien juga
terkadang merasa sesak
saat berbicara. Pasien
sering merasa lelah dan
merasa nyeri di dada
yang dapat mengganggu
tidur mereka. Pada
keadaan ini pasien
merasa semua aktifitas
memerlukan tenaga
yang besar. Terkadang
pasien juga merasa
stress dan panik
terhadap keadaan
masalah utama pasien
ini. Mereka kadang
memiliki beberapa hari
yang baik dalam satu
minggu, tetapi tetap
mengeluhkan selalu
adanya batuk disertai
dahak setiap hari, dan
mengalami satu atau
lebih eksaserbasi setiap
- Periksa pengobatan
yang telah diberikan
selama ini. Sudah
optimal atau belum.
tahunnya. Pasien sering
terbangun dari tidur
karena keluhan sesak
nafas. Pasien hanya
dapat melakukan
aktifitas harian dengan
perlahan-lahan
- Periksa faktor
pemberat. Apakah
pasien masih
merokok?
< 10 Renda h
Pasien tidak terlalu mengeluhkan gejala batuk dalam beberapa hari setiap minggunya, dan mengalami sesak
napas ketika berolahraga atau
bekerja keras. Pasien juga mudahmengalami kelelahan.
- Berhenti merokok - Vaksinasi
influenza setiap tahun
- Cegah terpapar dengan faktor
Berdasarkan hasil penelitian Shafig dkk. menyatakan bahwa nilai CAT bisa digunakan
untuk memantau perkembangan eksaserbasi dan membantu memulangkan pasien PPOK yang
dirawat di rumah sakit.11
2.6.3. Modified Medical Research Council (mMRC)
Mekanisme sesak napas pada PPOK oleh karena kebutuhan ventilasi yang meningkat
akibat peningkatan ruang rugi fisiologi, hipoksia, hiperkapnia, onset awal asidosis laktat,
penekanan pergerakan saluran napas, hiperinflasi, kelemahan otot napas dan kelemahan otot
Terdapat banyak skala untuk menilai sesak seperti skala sesak napas menurut ATS, Transient Dyspneu Index, Baseline Dyspneu index, dan skala besar Borg. 21,22,23 Menurut
Bestall JC dkk. pada tahun 1999 modifikasi skala sesak napas mMRC merupakan skala yang
mudah dan validasinya telah dibuktikan di Inggris. Skala ini terdiri atas lima poin.11 Skala ini
berdasarkan satu pandangan tentang tindakan yang bisa menimbulkan sesak napas, seperti
berjalan. mMRC dikembangkan oleh Mahler DA pada tahun 2006 sebagai pengukuran untuk
sesak napas. Skala mMRC telah terbukti mampu mengklassifikasikan keparahan sesak
napas.18,19
Berdasarkan GOLD 2014 parameter yang dipakai untuk sesak napas yang berasal dari Modified Medical Research Council for Dyspneu (mMRC) dengan alasan skor mMRC dapat
memperkirakan kemungkinan ketahanan hidup diantara penderita-penderita PPOK. Sesak napas diukur berdasarkan skor dari skala Modified Medical Research Council Dyspneu scale (mMRC
Scale), dilakukan dengan wawancara dan mengisi kuisioner, yaitu : 28 Tabel.4 Modified Medical Research Council Dyspneu score.28 Derajat Deskripsi
0 Tidak bermasalah dengan sesak, kecuali dengan latihan berat
1 Sesak napas apabila terburu-buru atau menaiki bukit yang agak tinggi 2 Berjalan pelan atau berhenti sejenak untuk bernapas.
3 Berhenti untuk bernapas setelah berjalan selama 100 meter
2.6.4. Penilaian Risiko Eksaserbasi
PPOK sering disertai eksaserbasi, suatu peristiwa yang dialami diperjalanan alamiah
penyakit. PPOK eksaserbasi didefinisi sebagai peristiwa akut yang ditandai perburukan keluhan
respirasi di luar variasi dari hari ke hari yang dan memerlukan perubahan terapi. Dampak
eksaserbasi mempunyai efek negatif pada kualitas hidup, selain itu eksaserbasi mempercepat
penurunan faal paru, dikaitkan dengan mortalitas terutama yang memerlukan rawat inap
Eksaserbasi yang terjadi sangat menurunkan kualitas hidup dan derajat kesehatan pasien
PPOK, oleh karena itu penatalaksanaan dan evaluasi yang tepat sangatlah penting untuk
mencegah terjadinya eksaserbasi.1,28,33 Eksaserbasi pada PPOK berarti timbulnya perburukan
dibandingkan dengan kondisi sebelumnya. Eksaserbasi dapat disebabkan infeksi atau faktor
lainnya seperti polusi udara, kelelahan, atau timbulnya komplikasi.2,5
.1,32
Gejala eksaserbasi adalah sebagai berikut:2,5
1. Sesak napas bertambah
2. Produksi sputum meningkat
3. Perubahan warna sputum (sputum menjadi purulen)
Eksaserbasi akut dibagi menjadi tiga:
1. Tipe I ( eksaserbasi berat ), memiliki 3 gejala di atas
2. Tipe II (eksaserbasi sedang ), memiliki 2 gejala di atas
3. Tipe III (eksaserbasi ringan ), memiliki 1 gejala di atas ditambah infeksi saluran napas
atau peningkatan frekuensi pernapasan > 20% nilai dasar, atau frekuensi nadi > 20 %
nilai dasar.2,3,5
Menurut penelitian Seemungal dkk. pada tahun 1998 efek dari eksaserbasi yang sering akan menurunkan kualitas hidup yang dinilai melalui St George’s Respiratory Questionaire
(SGRQ) yang relevan dengan nilai CAT. Menurut penelitian Donaldson dkk. pada tahun 2002 dijumpai hubungan antara frekuensi eksaserbasi dengan penurunan fungsi faal paru, dimana
pasien-pasien PPOK yang sering masuk rawatan rumah sakit akan terjadi penuran faal paru yang signifikan. 33,34
Menurut GOLD 2014 penilaian gabungan didasarkan pada jumlah eksaserbasi selama 12
bulan sebelumnya: 0 atau 1,tidak rawat inap masuk risiko rendah, 2 atau lebih rawat inap masuk kategori risiko tinggi. Eksaserbasi terbukti berpengaruh buruk pada kualitas hidup pasien.1
2.6.5. Penilaian Kombinasi PPOK
Menurut GOLD 2014 penilaian didasarkan derajat keluhan, derajat abnormal
Gambar 3. Hubungan antara penilaian gejala, klasifikasi spirometri dan risiko eksaserbasi.1
Dampak PPOK pada pasien secara individu diperoleh dengan menggabungkan penilaian gejala, klasifikasi spirometri dan risiko eksaserbasi. Pertama tentukan skor gejala dengan mMRC
atau CAT, apabila masuk kotak kiri berarti gejala sedikit, apabila masuk kotak kanan berarti gejala banyak. Kemudian tentukan skor risiko eksaserbasi, apabila masuk kotak bawah berarti risiko rendah, kotak atas berarti risiko tinggi.1 Kesimpulan penilaian sebagai berikut:
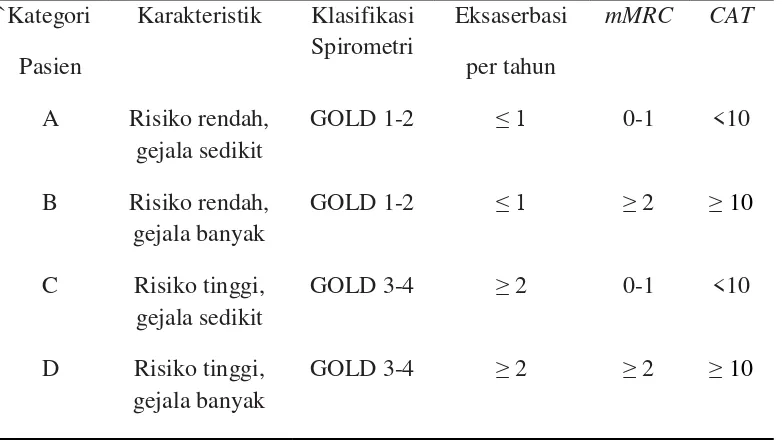
Tabel 5. Penilaian kombinasi PPOK1
`Kategori
Pasien
Karakteristik Klasifikasi
Spirometri
Eksaserbasi
per tahun
mMRC CAT
A Risiko rendah,
gejala sedikit
GOLD 1-2 ≤ 1 0-1 <10
B Risiko rendah,
gejala banyak
GOLD 1-2 ≤ 1 ≥2 ≥ 10
C Risiko tinggi,
gejala sedikit
GOLD 3-4 ≥2 0-1 <10
D Risiko tinggi,
gejala banyak
Tujuan dari penilaian PPOK adalah untuk menentukan terapi, keparahan penyakit, dampaknya
terhadap status kesehatan pasiendan risiko kejadian eksaserbasi.1,5
1.7. KERANGKA KONSEP
Asap Rokok
Inflamasi kronis
Risiko Eksaserbasi
PPOK
Hambatan aliran udara PPOK Stabil
Sesak Napas Penurunan
kualitas Hidup Penurunan Faal
Paru (VEP1)
mMRC CAT
Uji Spirometri Derajat obstruksi :
- GOLD 1 (ringan)
- GOLD 2 (sedang)
Kelompok PPOK
Kelompok A
Kelompok B PPOK