BAB I PENDAHULUAN
1.1 Latar Belakang
Visi Indonesia sehat 2020 yang pada hakekatnya adalah untuk mencapai derajat kesehatan masyarakat yang sehat di seluruh lapisan masyarakat merupakan titik tolak di galakannya berbagai upaya kesehatan (Netty, 2009).
Seiring dengan kemajuan teknologi dan peningkatan status sosial ekonomi yang semakin meningkat, masalah kesehatan juga muncul di masyarakat yang disebabkan kurangnya pengetahuan terutama tentang pola hidup yang tidak sehat sehingga menyebabkan berbagai penyakit, salah satunya penyakit pada saluran pencernaan diantaranya penyakit appendiksitis (Netty, 2009).
Appendisitis merupakan penyakit bedah mayor yang paling sering terjadi. Walaupun apendisitis dapat terjadi pada setiap usia, namun paling sering terjadi pada remaja dan dewasa muda. Angka kejadian penyakit ini tinggi sebelum era antibiotik. Bila pembedahan dilakukan sebelum terjadi ruptur dan tanda peritonitis, perjalanan pascabedah umumnya tanpa disertai penyulit. Pemberian antibiotik biasanya diindikasikan. Waktu pemulangan pasien bergantung pada seberapa dini penegakan diagnosis apendisitis, derajat inflamasi, dan penggunaan metode bedah terbuka atau laparoskopi (Price & Wilson, 2006).
kehidupan; jarang terjadi pada usia sangat muda atau tua. Namun, perforasi sering terjadi pada anak-anak dan umur lanjut, dimana periode ini merupakan angka tertinggi pada mortalitas. Pria dan wanita sama-sama dapat terkena, kecuali pada antara umur pubertas dan umur 25 tahun, dimana pria dominan dengan rasio 3:2. Insiden appendisitis cenderung stabil di Amerika Serikat selama 30 tahun terakhir, sementara insiden appendisitis lebih rendah pada negara berkembang dan negara terbelakang, terutama negara-negara Afrika, dan lebih jarang pada kelompok ekonomi rendah (Akbar, 2008).
Menurut Erita dalam Netty (2004), berdasarkan penelitian yang dilakukan oleh Douglas et al terdapat 302 pasien yang terkena suspek appendiksitis setelah dilakukan pemeriksaan ultrasonografi. Dan untuk mengatasi appendiksitis tersebut telah dilakukan apendiktomi dengan angka kegagalan sekitar 9 – 11%, dan 89% berhasil untuk mengatasi apendiksitis. Dan penelitian lain yang dilakukan oleh Zielke et al, sekitar 2000 pasien mengatakan, bahwa sekitar 6% ultrasonografi mendetaksi appendiksitis
Oeh karena itu perawatan luka post operasi harus memperhatikan prinsip sterilisasi, dan dilakukan secara benar atau tepat sehingga komplikasi pasca bedah dapat di minimalkan atau bahkan tidak ada.
Berdasarkan uraian diatas penulis tertarik untuk menjadikan penyakit Appendisitis sebagai makalah ilmiah, agar penulis lebih memahami bagaimana proses keperawatan yang dilakukan pada klien dengan penyakit Appendisitis.
1.2 Tujuan penulisan
1.2.1 Tujuan Umum
Mahasiswa mampu melakukan Asuhan Keperawatan secara komprehensif dan memiliki keterampilan dasar praktik klinik ”ganti balutan” pada klien dengan appendicitis perporasi post op laparatomi dengan menggunakan pendekatan proses keperawatan.
1.2.2 Tujuan Khusus
a. Mahasiswa mampu melakukan pengkajian pada klien dengan Post Op Laparatomi Ec App Perforasi
b. Mahasiswa mampu menentukan diagnosa keperawatan pada klien dengan Post Op Laparatomi Ec App Perforasi
c. Mahasiswa mampu menentukan intervensi keperawatan pada klien dengan Post Op Laparatomi Ec App Perforasi
e. Mahasiswa mampu melakukan evaluasi pada klien dengan Post Op Laparatomi Ec App Perforasi
f. Mahasiswa mampu mendemonstrasikan keterampilan dasar praktik klinik ”ganti balutan” pada klien dengan Post Op Laparatomi Ec App Perforasi .
1.3 TEMPAT DAN WAKTU PELAKSANAAN
Tempat pelaksanaan Asuhan Keperawatan dan demonstrasi keterampilan dasar praktik klinik ”ganti balutan” pada klien dengan Post Op Laparatomi Ec App Perforasi di ruang perawatan bedah Rumah Sakit Umum Daerah Palembang BARI pada tanggal 22 September - 27 September 2015.
1.4 MANFAAT
1.4.1 Bagi RSUD Palembang Bari
Hasil penelitian ini diharapkan dapat memberikan sumbangan pemikiran dan acuan kepada para perawat dalam memberikan Asuhan Keperawatan secara komprehensif pada pasien appendicitis perporasi post op laparatomi.
1.4.2 Bagi Stikes Muhammadiyah Palembang
sebagai bahan pemikiran dan acuan bagi mahasiswa dalam memberikan asuhan sejenis dimasa yang akan datang.
1.4.3 Bagi Mahasiswa
Hasil penelitian ini sebagai penerapan teori yang didapat dibangku kuliah dan mengaplikasinya di lapangan yang kemudian berguna dan bermanfaat serta dapat menambahkan wawasan dan pengetahuan.
1.5 Metode Penulisan
Metode yang digunakan dalam penulisan makalah ilmiah ini menggunakan metode deskritif, adapun pendekatan yang digunakan adalah studi kasus dengan teknik :
a. Wawancara dengan melakukan pengkajian langsung melalui pertanyaaan pada keluarga tentang masalah pasien.
b. Observasi dan pemeriksaan fisik dengan pengamatan secara langsung pada klien tentang hal yang berkaitan dengan masalah pasien.
c. Studi dokumentasi dilakukan dengan cara mencari sumber informasi yang didapat dari status pasien dan hal yang berhubungan dengan masalah pasien.
1.5 Ruang Lingkup
BAB II
KONSEP DASAR
2.1 PROFIL RSUD PALEMBANG BARI
2.1.1 Selayang Pandang RSUD Palembang BARI
Rumah Sakit Umum Palembang BARI merupakan unsur penunjang pemerintahan daerah dibidang pelayanan kesehatan yang merupakan satu satunya rumah sakit umummilik pemerintah kota palembang, rumah sakit umum palembang bari terletak dijalan panca usaha No. 1 kelurahan ulu Darat Kecamatam Seberang ulu 1. Dan berdiri diatas tanahnya seluas 5,5 Hk.
Bangunan berada lebih kurang 800 m dari jalan raya jurusan Kertapati. Sejak tahun 2001 dibuat jalan alternatif dari jalan poros Jakabaring.
2.1.2 Visi Misi Dan Moto RSUD Palembang BARI
a. Visi
Menjadi rumah sakit unggul, amanah, dan terpercaya diindonesia b. Misi
1) Meningkatkan kualitas pelayanan kesehatan prima dengan berorientasi pada kesembuhan dan ketetapan, sesuai standar mutu pada etika dan profesionalisme yang menjangkau seluruh masyarakat.
3) Menjadikan RSUD Palembang BARI sebagai rumah sakit pendidikan dan pelatihan di indonesia.
c. Moto
‘’Kesembuhan dan Kepuasan pelanggan adalah kebahagiaan kami”
2.1.3 Sejarah
a. Sejarah Berdirinya RSUD Palembang Bari
1) Pada tahun 1985 sampai tahun 1994 RSUD Palembang BARI merupakam gedung poliklinik / Puskesmas panca usaha. 2) Pada tanggal 19 juni sampai dengan 1995 diresmikan menjadi
RSUD Palembang BARI dengan SK Depkes No. 1326/menkes/XI/ 1997. Tanggal 10 November 1997ditetapkan menjadi RSUD kelas C.
3) Kepmenkes RI No. HK.00.06.3.3.4646 tentang pemberian status akreditasi penuh tingkat dasar Rumah Sakit Umum Daerah Palembang BARI. Tanggal 7 November 2003.
4) Kepmenkes RI No. YM.01.10/111/334/08/4646 tentang pemberian status akreditasi penuh tingkat dasar Rumah Sakit Umum Daerah Palembang BARI. Tanggal 5 Februari 2008.
5) Kepmenkes RI No. 241/MENKES/SK/IV/2009 tentang
6) Ditetapkan sebagai BLUD-SKPD RSUD Palembang BARI
berdasarkan keputusan Walikota Palembang No. 195B tahun 2008, tentang penetapan RSUD Palembang BARI sebagai SKPD
palembang yang menerapkan pola pengelola keuangan BLUD (PPK-BLUD) secara penuh.
b. Sejarah Pemegang Jabatan Direktur
1) Tahun 1986 s/d 1995 : dr. Jane Lidia Yitaheiu, sebagai kepala poliklinik/Puskesmas panca usaha
2) Tanggal1 Juli1996 s/d Juni 2000 : dr. H. Edy Zakarty Monasir. SpOG. Sebagai DirekturRSUD Palembang BARI
3) Bulan Juli 2000 s/d November 2000 pelaksana tugas : dr. H. Dachlan Abbas.S.PB bulan Desember 2000 s/d Februari 2001 : pelaksana tugas : dr. M. Faisal Soleh. SpPD.
4) Tanggal 14 November 2000 s/d Januari 2012 : dr. Hj. Indah Puspita. H.A.MARS sebagai Direktur RSUD Palembang BARI 5) Bulan Februari 2012 s/d sekarang : dr. Hj.MAKIANI,
2.1.4 Fasilitas dan Pelayanan
Dalam memberikan kesehatan terhadap masyarakat RSUD Palembang BARI Mempunyai pelayanan sebagai berikut :
a. Fasilitas
1) Instalasi Gawat Darurat 24 Jam 2) Farmasi/Apotik 24 Jam
3) Rawat jalan/Poliklinik 4) Rawat Inap
5) Bedah Sentral 6) Rehabilitas Medic 7) Radiologi 24 Jam 8) Laboratorium 24 Jam 9) Patologi Anatomi 10) Bank Darah 11) Hemodialisa 12) Medical Chech Up 13) ECG/EEG
b. Pelayanan
1) Poliklinik penyakit dalam 2) Poloklinik Bedah
3) Poliklinik kebidanan dan penyakit kandungan 4) Poliklinik Anak
5) Poliklinik Mata 6) Poliklinik THT 7) Poliklinik Syaraf
8) Poliklinik Kulit dan Kelamin 9) Poliklinik Jiwa
10) Poliklinik Rehabilitas Klinik 11) Poliklinik Jantung
12) Poliklinik Gigi 13) Poliklinik Psikologi
14) Poliklinik tumbuh kembang c. Instalasi Gawat Darurat
1) Dokter Jaga 24 Jam 2) Ambulance 24 Jam d. Pelayanan Rawat Inap
1) Perawatan VVIP Dan VIP 2) Perawatan Kelas I,II,III
6) Perawatan Bedah 7) Perawatan ICU 8) Perawatan Kebidanan
9) Perawatan Neonatus Dan NICU e. Pelayanan penunjang
1) Instalasi Laboratorium Klinik 2) Instalasi Radiologi
2.2 LANDASAN TEORI
2.2.1 Pengertian
Apendisitis adalah peradangan pada apendiks vermiformis dan merupakan penyebab abdomen akut yang paling sering. Penyakit ini mengenai semua umur baik laki-laki maupun perempuan, tetapi lebih sering menyerang laki-laki berusia 10 sampai 30 tahun (Mansjoer, 2000).
Sedangkan menurut Smeltzer C. Suzanne (2001), Apendisitis adalah penyebab paling umum inflamasi akut pada kuadran bawah kanan dari rongga abdomen dan merupakan penyebab paling umum untuk bedah abdomen darurat.
Apendisitis merupakan indikasi tersering pengangkatan apendiks, walaupun pembedahan ini dapat juga dilakukan untuk tumor, misalnya karsinoid atau adenokarsinoma (Sylvia A. Price, 2006).
Apendiktomi adalah pembedahan dengan cara pengangkatan apendiks Pembedahan adalah suatu penanganan medis secara invasif yang dilakukan untuk mendiagnosa atau mengobati penyakit, injuri, atau deformitas tubuh (LeMone & Burke, 2003).
2.2.2 Klasifikasi Appendisistis
Klasifikasi apendisitis terbagi menjadi dua yaitu, apendisitis akut dan apendisitis kronik (Sjamsuhidayat, 2005).
1 Apendisitis akut.
Apendiksitis akut adalah jenis apendiksitis yang paling sering memerlukan pembedahan dan paling sering menimbulkan kesukaran dalam memastikan diagnosanya, karena banyak kelainan menunjukkan tanda –tanda seperti apendiksitis akut. Terdapat tiga jenis apendiksitis akut, yaitu :
a. Apendiksitis akut fokalis (segmentalis) Peradangan biasanya terjadi pada bagian distal yang berisi nanah. Dari luar tidak terlihat adanya kelianan, kadang hanya hiperemi ringan pada mukosa, sedangkan radang hanya terbatas pada mukosa.
b. Apendiksitis akut purulenta (supuratif), disertai pembentukan nanah yang berlebihan.
c. apendiksitis ganggrenosa terjadi jika radangnya lebih mengeras, dapat terjadi nekrosis dan pembusukan disebut.
Apendiksitis akut dapat disebabkan oleh trauma, misalnya pada kecelakaan atau operasi, tetapi tanpa lapisan eksudat dalam rongga maupun permukaan apendiks. Apendisitis akut sering tampil dengan gejala khas yang didasari oleh radang mendadak umbai cacing yang memberikan tanda setempat, disertai maupun tidak disertai rangsang peritonieum lokal.
mual dan kadang muntah. Umumnya nafsu makan menurun. Dalam beberapa jam nyeri akan berpindah ketitik mcBurney. Disini nyeri dirasakan lebih tajam dan lebih jelas letaknya sehingga merupakan nyeri somatik setempat.
2 Apendisitis kronik.
Gejala umumnya samar dan lebih jarang. Apendiksitis akut jika tidak mendapat pengobatan dan sembuh dapat menjadi apendiksitis kronis. Terdapat dua jenis apendiksitis, yaitu :
a. Apendiksitis kronik focalis, Peradangan masih bersifat local, yaitu fibrosis jaringan sub mukosa, gejala klinis pada umumnya tidak tampak b. Apendiksitis kronis obliteratif : Terjadi fibrosis yang luas sepanjang
apendiks pada jarigan mukosa, hingga terjadi obliterasi (hilangnya lumen), terutama pada bagian distal dengan menghilangnya selaput lendir pada bagian itu
Diagnosis apendisitis kronis baru dapat ditegakkan jika ditemukan adanya : riwayat nyeri perut kanan bawah lebih dari 2 minggu, radang kronik apendiks secara makroskopik dan mikroskopik. Kriteria mikroskopik apendisitis kronik adalah fibrosis menyeluruh dinding apendiks, sumbatan parsial atau total lumen apendiks, adanya jaringan parut dan ulkus lama dimukosa , dan adanya sel inflamasi kronik. Insiden apendisitis kronik antara 1-5%.
namun elasitas dinding apendiks mempunyai keterbatasan sehingga menyebabkan peningkatan tekanan intra lumen. Tekanan tersebut akan menghambat aliran limfe yang mengakibatkan edema dan ulaserasi mukosa. Pada saat itu terjadi apendiksitis akut fokal yang ditandai dengan nyeri epigastrium.
2.2.3 Stadium Appendisitis
a. apendiksitis supuratif akut terjadi apabila sekresi mukus berlanjut, tekanan akan terus meningkat. Hal tersebut akan menyebabkan obstruksi vena, edema bertambah dan bakteri akan menembus dinding sehingga peradangan yang timbul meluas dan mengenai peritoneum yang dapat menimbulkan nyeri pada abdomen kanan bawah.
b. apendiksitis ganggrenosa, Apabila aliran arteri terganggu maka akan terjadi infrak dinding appendiks yang diikuti ganggren.
c. apendiksitis perforasi. dinding apendiks menjadi rapuh dan akan terjadi perforasi.
d. infiltrat apendikularis. Terjadi apabila proses peradangan berjalan lambat, omentum dan usus yang berdekatan akan bergerak ke arah apendiks
2.2.4 Anatomi Fisiologi
a. Anatomi Usus Besar
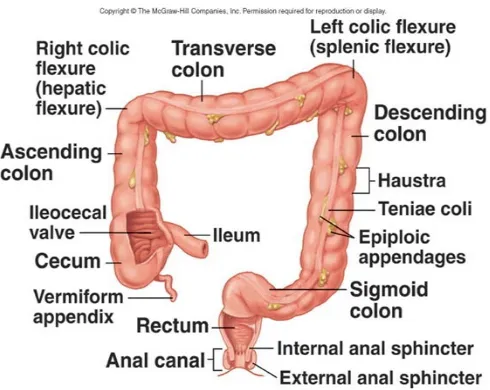
Gambar 1.1 anatomi usus besar
Usus besar terdiri dari : 1. Sekum
Sekum adalah kantung tertutup yang menggantung dibawah area katup ileosekal. Apendiks vermiformis merupakan suatu tabung buntu yang sempit, berisi jaringan limfoid, menonjol dari ujung sekum.
2. Kolon
Kolon adalah bagian usus besar, mulia dari sekum sampai rektum. Kolon memiliki tiga bagian, yaitu :
3. Kolon asenden
Merentang dari sekum sampai ke tepi bawah hatti sebelah kanan dan membalik secara horizontal pada fleksura hepatika.
4. Kolon transversum
Merentang menyilang abdomen dibawah hati dan lambung sampai ke tepi lateral ginjal kiri, tempatnya memutar kebawah pada flkesura splenik. 5. Kolon desenden
Merentang ke bawah pada sisi kiri abdomen dan menjadi kolon sigmoid berbentuk S yang bermuara di rektum.
6. Rektum
b. Anatomi Apendiks
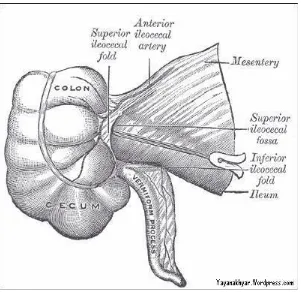
Gambar 2.1 anatomi letak apendiks
apendikularis, sedangkan persarafan simpatis berasal dari nervus torakalis X. Oleh karena itu, nyeri viseral pada apendisitis bermula disekitar umbilikus.
c. Fisiologi Apendiks
Apendiks menghasilkan lendir 1-2 ml per hari. Lendir itu normalnya dicurahkan kedalam lumen dan selanjutnya mengalir ke sekum. Lendir dalam apendiks bersifat basa mengandung amilase dan musin. Immunoglobulin sekretoar yang dihasilkan oleh GALT (Gut Associated Lymphoid Tissue) yang terdapat disepanjang saluran cerna termasuk apendiks ialah IgA.
Immunoglobulin tersebut sangat efektif sebagai perlindungan terhadap infeksi. Namun demikian, pengangkatan apendiks tidak mempengaruhi sistem imun tubuh karena jumlah jaringan limfa disini kecil sekali jika dibandingkan dengan jumlahnya disaluran cerna dan diseluruh tubuh.
Apendiks berisi makanan dan mengosongkan diri secara teratur kedalam sekum. Karena pengosongannya tidak efektif dan lumennya cenderung kecil, maka apendiks cenderung menjadi tersumbat dan terutama rentan terhadap infeksi ( Sjamsuhidayat, 2005).
2.2.5 Etiologi dan Predisposisi
lain yang diduga dapat menimbulkan apendisitis adalah erosi mukosa apendiks karena parasit seperti E.histolytica. Penelitian epidemiologi menunjukkan peran kebiasaan makan makanan rendah serat dan pengaruh konstipasi terhadap timbulnya apendisitis. Konstipasi akan menaikkan tekanan intrasekal yang berakibat timbulnya sumbatan fungsional apendiks dan meningkatnya pertumbuhan kuman flora kolon biasa. Semuanya ini mempermudah timbulnya apendisitis akut. (Sjamsuhidayat, 2005).
2.2.6 Patofisiologi
Apendisitis biasanya disebabkan oleh penyumbatan lumen apendiks oleh hiperplasia folikel limfoid, fekalit, benda asing, striktur karena fibrosis akibat peradangan sebelumnya, atau neoplasma. Obstruksi tersebut menyebabkan mukus yang diproduksi mukosa mengalami bendungan. Semakin lama mukus tersebut semakin banyak, namun elastisitas dinding apendiks mempunyai keterbatasan sehingga menyebabkan peningkatan tekanan intralumen. Tekanan yang meningkat tersebut akan menghambat aliran limfe yang mengakibatkan edema, diapedesis bakteri, dan ulserasi mukosa. Pada saat inilah terjadi apendisitis akut lokal yang ditandai oleh nyeri epigastrium. Bila sekresi mukus terus berlanjut, tekanan akan terus meningkat.
terganggu akan terjadi infark dinding apendiks yang diikuti dengan gangren. Stadium ini disebut dengan apendisitis gangrenosa. Bila dinding yang telah rapuh itu pecah, akan terjadi apendisitis perforasi.
Bila semua proses diatas berjalan lambat, omentum dan usus yangberdekatan akan bergerak kearah apendiks hingga timbul suatu massa lokal yang disebut infiltrate apendikularis. Peradangan pada apendiks tersebut dapat menjadi abses atau menghilang. Pada anak-anak, kerena omentum lebih pendek dan apendiks lebih panjang, maka dinding apendiks lebih tipis. Keadaan tersebut ditambah dengan daya tahan tubuh yang masih kurang sehingga memudahkan terjadinya perforasi. Sedangkan pada orang tua, perforasi mudah terjadi karena telah ada gangguan pembuluh darah (Mansjoer, 2000).
2.2.7 Manifestasi Klinik
Nyeri pada defekasi menunjukkan ujung apendiks berada dekat rektum. nyeri pada saat berkemih menunjukkan bahwa ujung apendiks dekat dengan kandung kemih atau ureter. Adanya kekakuan pada bagian bawah otot rektus kanan dapat terjadi. Tanda rovsing dapat timbul dengan melakukan palpasi kuadran bawah kiri yang secara paradoksial menyebabkan nyeri yang terasa dikuadran kanan bawah. Apabila apendiks telah ruptur, nyeri menjadi menyebar. Distensi abdomen terjadi akibat ileus paralitik dan kondisi pasien memburuk.
Pada pasien lansia, tanda dan gejala apendisitis dapat sangat bervariasi. Tanda-tanda tersebut dapat sangat meragukan, menunjukkan obstruksi usus atau proses penyakit lainnya. Pasien mungkin tidak mengalami gejala sampai ia mengalami ruptur apendiks. Insidens perforasi pada apendiks lebih tinggi pada lansia karena banyak dari pasien-pasien ini mencari bantuan perawatan kesehatan tidak secepat pasien-pasien yang lebih muda (Smeltzer C. Suzanne, 2002).
2.2.8 Penatalaksanaan
terbaru yang sangat efektif. Bila apendiktomi terbuka, insisi Mc.Burney banyak dipilih oleh para ahli bedah.
Pada penderita yang diagnosisnya tidak jelas sebaiknya dilakukan observasi dulu. Pemeriksaan laboratorium dan ultrasonografi bisa dilakukan bila dalam observasi masih terdapat keraguan. Bila terdapat laparoskop, tindakan laparoskopi diagnostik pada kasus meragukan dapat segera menentukan akan dilakukan operasi atau tidak (Smeltzer C. Suzanne, 2002).
2.2.9 Komplikasi
Komplikasi utama apendisitis adalah perforasi apendiks yang dapat berkembang menjadi peritonitis atau abses. Insidens perforasi adalah 10% sampai 32%. Insidens lebih tinggi pada anak kecil dan lansia. Perforasi secara umum terjadi 24 jam setelah awitan nyeri. Gejala mencakup demam dengan suhu 37,70C atau lebih tinggi, penampilan toksik, dan nyeri atau nyeri tekan abdomen yang kontinyu (Smeltzer C.Suzanne, 2002).
2.3 MENGGANTI BALUTAN (Universitas Andalas, 2012)
a. Pengertian Balutan
b. Tujuan Balutan
1. Meningkatkan penyembuhan luka dengan mengabsorpsi dan menjaga kebersihan luka
2. Melindungi luka dari kontaminasi
3. Rasa aman dan nyaman bagi klien dan orang lain di sekitarnya 4. Menutupi keadaan luka yang tidak menyenangkan
c. Balutan Luka
Menggunakan balutan yang tepat perlu disertai pemahaman tentang penyembuhan luka. Apabila balutan tidak sesuai dengan karakteristik luka, maka balutan tersebut dapat mengganggu penyembuhan luka. Pilihan jenis balutan dan metode pembalutan luka akan mempengaruhi kemajuan penyembuhan luka. Karakteristik balutan luka yang ideal :
1. Dapat menyerap drainase untuk mencegah terkumpulnya eksudat 2. Tidak melekat
3. Impermeable terhadap bakteri
4. Mampu mempertahankan kelembaban yang tinggi pada luka 5. Penyekat suhu
6. Non toksik dan non alergenik 7. Nyaman dan mudah disesuaikan
8. Mampu melindungi luka dari trauma lebih lanjut 9. Biaya ringan
11.Pada luka operasi dengan penyembuhan primer, umumnya balutan dibuka segera setelah drainase berhenti. Sebaliknya pada penyembuhan skunder, balutan dapat menjadi sarana untuk memindahkan eksudat dan jaringan nekrotik secara mekanik.
d. Memfiksasi Balutan
Perawat dapat menggunakan plester, tali atau perban, atau balutan skunder dan pengikat kain untuk memfiksasi balutan pada luka. Pilihannya tergantung dari ukuran luka, lokasi, ada tidaknya drainase, frekuensi penggantian balutan, dan tingkat aktifitas pasien. Perawat paling sering menggunakan plester untukmemfiksasi balutan jika klien tidak alergi terhadap plester. Kulit yang sensitive terhadapplester perekat dapat mengalami inflamasi dan ekskoriasi yang sangat berat dan bahkan dapat terlepas dari kulit ketika plester diangkat.
e. Alat Dan Bahan
1. peralatam steril, dalam tempatnya: pinset anatomis, chirugis, gunting, kapas lidi, kassa steril, deppers, kom, handscun, steril
f. Persiapan Pasien
1. beri tahu informasi tentang rencana tindakan dengan komunoikasi teurapetik
2. atur posisi pasien sesuai kebutuhan dengan memperhatikan kenyamanan dan privacy klien.
g. Prosedur Kerja
1. Jelaskan prosedur pada klien 2. Cuci tangan
3. Gunakan sarung tangan steril
4. Plester dan balutan di buka dengan menggunakan pinset apabila luka tertutup oleh balutan
5. Lakukan pembersiahn luka di mulai dengan kaji status luka , apabila luka kotor atau bersih serta jenisnya :
- Perawatan luka kotor
Gunakan kasa steril yang di pegang dengan pinset , di celupkan atau di berikan larutan savlon dan lakukan pembersih pada luka . bila perlu bersihkan H2O2 (bila ada jaringan mati dan sulit di angkat) . lanjutkan pembersihan dengan boorwater (BWC) hingga bersih.
- Perawatan luka bersih
bersih dan lanjutkan dengan pengobatan luka menggunakan betadine atau sejenisnya
6. Cuci tangan setelah prosedur di lakukan
7. Catat tindakan , respon pasien dan kondisi luka
h. Evaluasi
1. Mengevaluasi adanya tanda-tanda infeksi dan adanya cairan luka 2. Mengevaluasi respon serta toleransi klien selama dan sesudah
prosedur
3. Mengevaluasi adanya tanda-tanda alergi
2.4 Pengkajian Fokus
Dalam melakukan asuhan keperawatan, pengkajian merupakan dasar utama dan hal yang penting di lakukan baik saat pasien pertama kali masuk rumah sakit maupun selama pasien dirawat di rumah sakit.
1. Biodata
Identitas klien : nama, umur, jenis kelamin, status perkawinan, agama, suku/ bangsa, pendidikan, pekerjaan, alamat dan nomor register.
2. Lingkungan
3. Riwayat kesehatan a. Keluhan utama
Nyeri pada daerah kuadran kanan bawah, nyeri sekitar umbilikus. b. Riwayat kesehatan dahulu
Riwayat operasi sebelumnya pada kolon. c. Riwayat kesehatan sekarang
Sejak kapan keluhan dirasakan, berapa lama keluhan terjadi, bagaimana sifat dan hebatnya keluhan, dimana keluhan timbul, keadaan apa yang memperberat dan memperingan.
4. Pemeriksaan fisik a. Inspeksi
Pada apendisitis akut sering ditemukan adanya abdominal swelling, sehingga pada pemeriksaan jenis ini biasa ditemukan distensi abdomen. b. Palpasi
c. Pemeriksaan colok dubur
Pemeriksaan ini dilakukan pada apendisitis untuk menentukkan letak apendiks apabila letaknya sulit diketahui. Jika saat dilakukan pemeriksaan ini terasa nyeri, maka kemungkinan apendiks yang meradang di daerah pelvis. Pemeriksaan ini merupakan kunci diagnosis apendisitis pelvika. d. Uji psoas dan uji obturator
Pemeriksaan ini dilakukan juga untuk mengetahui letak apendiks yang meradang. Uji psoas dilakukan dengan rangsangan otot psoas mayor lewat hiperekstensi sendi panggul kanan, kemudian paha kanan ditahan. Bila apendiks yang meradang menempel pada m.psoas mayor, maka tindakan tersebut akan menimbulkan nyeri. Sedangkan pada uji obturator dilakukan gerakan fleksi dan andorotasi sendi panggul pada posisi terlentang. Bila apendiks yang meradang kontak dengan m.obturator internus yang merupakan dinding panggul kecil, maka tindakan ini akan menimbulkan nyeri. Pemeriksaan ini dilakukan pada apendisitis pelvika (Akhyar Yayan, 2008 ).
5. Perubahan pola fungsi
Data yang diperoleh dalam kasus apendisitis menurut Doenges (2000) adalah sebagai berikut :
a. Aktivitas / istirahat Gejala : Malaise. b. Sirkulasi
c. Eliminasi
Gejala : Konstipasi pada awitan awal. Diare (kadang-kadang). Tanda : Distensi abdomen, nyeri tekan/ nyeri lepas, kekakuan.
: Penurunan atau tidak ada bising usus. d. Makanan / cairan
Gejala : Anoreksia. : Mual/muntah. e. Nyeri / kenyamanan
Gejala : Nyeri abdomen sekitar epigastrium dan umbilikus yang meningkat berat dan terlokalisasi pada titik Mc.Burney (setengah jarak antara umbilikus dan tulang ileum kanan), meningkat karena berjalan, bersin, batuk, atau napas dalam (nyeri berhenti tiba-tiba diduga perforasi atau infark pada apendiks).
Keluhan berbagai rasa nyeri/ gejala tak jelas (berhubungan dengan lokasi apendiks, contoh : retrosekal atau sebelah ureter).
Tanda : Perilaku berhati-hati ; berbaring ke samping atau telentang dengan lutut ditekuk. Meningkatnya nyeri pada kuadran kanan bawah karena posisi ekstensi kaki kanan/ posisi duduk tegak.
: Nyeri lepas pada sisi kiri diduga inflamasi peritoneal. f. Pernapasan
Tanda : Takipnea, pernapasan dangkal. g. Keamanan
6. Pemeriksaan Diagnostik
Laboratorium : terdiri dari pemeriksaan darah lengkap dan test protein reaktif (CRP).
Pada pemeriksaan darah lengkap ditemukan jumlah leukosit antara 10.000-20.000/ml (leukositosis) dan neutrofil diatas 75%. Sedangkan pada CRP ditemukan jumlah serum yang meningkat.
7. Pathways
Apendiks
Hyperplasia folikel Benda asing Erosi mukosa Striktur Tumor
Limfoid apendiks
Ulserasi dan invasi bakteri pada dinding apendiks
Appendicitis
Ke peritoneum Thrombosis pada vena intramural
Peritonitis Pembengkakan dan iskemia
Stimulus nyeri menstimulasi nosiseptor di perifer
Impuls nyeri diteruskan oleh serabut saraf afferen (A-delta & C) ke medulla spinalis
melalui dorsal horn
Impuls bersinapsis di substansia gelatinosa (lamina II dan III)
Peningkatan paparan lingkungan patogen
Keterbatasaan Mobilitas fisik
Impuls melewati traktus spinothalamus.
Impuls masuk ke formation retikularis Impuls langsung masuk ke thalamus
Sistem limbik Fast pain
Slow pain
- Timbul respon emosi
- Respon otonom: TD meningkat, keringat dingin
J. Diagnosa yang mungkin muncul
1. Nyeri akut b/d terputusnya kontinuitas jaringan kulit. 2. Resiko Infeksi b/d Luka insisi.
No Diagnosa keperawatan Tujuan dan Kriteria Hasil Intervensi
a. Resiko Infeksi b/d luka insisi
Definisi : Peningkatan resiko masuknya organisme patogen
Faktor-faktor resiko :
- Prosedur Infasif
- Ketidakcukupan pengetahuan untuk menghindari paparan patogen
- Trauma
- Kerusakan jaringan dan peningkatan paparan lingkungan
- Ruptur membran amnion - Agen farmasi (imunosupresan) - Malnutrisi
NOC :
Immune Status
Knowledge : Infection control Risk control
Kriteria Hasil :
Klien bebas dari tanda dan gejala infeksi
Mendeskripsikan proses penularan penyakit, factor yang mempengaruhi penularan serta penatalaksanaannya,
Menunjukkan kemampuan untuk mencegah timbulnya infeksi Jumlah leukosit dalam batas
normal
Menunjukkan perilaku hidup sehat
NIC :
Infection Control (Kontrol infeksi)
Bersihkan lingkungan setelah dipakai pasien lain Pertahankan teknik isolasi
Batasi pengunjung bila perlu
Instruksikan pada pengunjung untuk mencuci tangan saat berkunjung dan setelah berkunjung meninggalkan pasien
Gunakan sabun antimikrobia untuk cuci tangan Cuci tangan setiap sebelum dan sesudah
tindakan kperawtan
Gunakan baju, sarung tangan sebagai alat pelindung
Pertahankan lingkungan aseptik selama pemasangan alat
Ganti letak IV perifer dan line central dan dressing sesuai dengan petunjuk umum
lingkungan patogen - Imonusupresi
- Ketidakadekuatan imum buatan
- Tidak adekuat pertahanan sekunder (penurunan Hb, Leukopenia, penekanan respon inflamasi)
- Tidak adekuat pertahanan tubuh primer (kulit tidak utuh, trauma jaringan, penurunan kerja silia, cairan tubuh statis, perubahan sekresi pH, perubahan peristaltik) - Penyakit kronik
Berikan terapi antibiotik bila perlu
Infection Protection (proteksi terhadap infeksi)
Monitor tanda dan gejala infeksi sistemik dan lokal
Monitor hitung granulosit, WBC Monitor kerentanan terhadap infeksi Batasi pengunjung
Saring pengunjung terhadap penyakit menular Partahankan teknik aspesis pada pasien yang
beresiko
Pertahankan teknik isolasi k/p
Berikan perawatan kuliat pada area epidema Inspeksi kulit dan membran mukosa terhadap
kemerahan, panas, drainase Ispeksi kondisi luka / insisi bedah Dorong masukkan nutrisi yang cukup Dorong masukan cairan
Dorong istirahat
Instruksikan pasien untuk minum antibiotik sesuai resep
Laporkan kecurigaan infeksi Laporkan kultur positif
a. Nyeri akut b/d terputusnya kontinuitas jaringan. Definisi :
Sensori yang tidak menyenangkan dan pengalaman emosional yang muncul secara aktual atau potensial kerusakan jaringan atau
menggambarkan adanya kerusakan (Asosiasi Studi Nyeri Internasional): serangan mendadak atau pelan intensitasnya dari ringan sampai berat yang dapat diantisipasi dengan akhir yang dapat diprediksi dan dengan durasi kurang dari 6 bulan.
Batasan karakteristik :
- Laporan secara verbal atau
NOC :
nonfarmakologi untuk mengurangi nyeri, mencari bantuan)
Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen
Tanda vital dalam rentang normal
Pain Management
Lakukan pengkajian nyeri secara komprehensif termasuk lokasi, karakteristik, durasi, frekuensi, kualitas dan faktor presipitasi
Observasi reaksi nonverbal dari ketidaknyamanan
Gunakan teknik komunikasi terapeutik untuk mengetahui pengalaman nyeri pasien
Kaji kultur yang mempengaruhi respon nyeri Evaluasi pengalaman nyeri masa lampau Evaluasi bersama pasien dan tim kesehatan lain
tentang ketidakefektifan kontrol nyeri masa lampau
Bantu pasien dan keluarga untuk mencari dan menemukan dukungan
Kontrol lingkungan yang dapat mempengaruhi nyeri seperti suhu ruangan, pencahayaan dan kebisingan
Kurangi faktor presipitasi nyeri
- Fakta dari observasi - Posisi antalgic untuk
menghindari nyeri - Gerakan melindungi - Tingkah laku berhati-hati - Muka topeng
- Gangguan tidur (mata sayu, tampak capek, sulit atau gerakan kacau, menyeringai) - Terfokus pada diri sendiri - Fokus menyempit (penurunan
persepsi waktu, kerusakan proses berpikir, penurunan interaksi dengan orang dan lingkungan)
- Tingkah laku distraksi, contoh : jalan-jalan, menemui orang lain dan/atau aktivitas, aktivitas berulang-ulang)
- Respon autonom (seperti diaphoresis, perubahan tekanan darah, perubahan nafas, nadi dan dilatasi pupil) - Perubahan autonomic dalam tonus otot (mungkin dalam
intervensi
Ajarkan tentang teknik non farmakologi Berikan analgetik untuk mengurangi nyeri Evaluasi keefektifan kontrol nyeri
Tingkatkan istirahat
Kolaborasikan dengan dokter jika ada keluhan dan tindakan nyeri tidak berhasil
Monitor penerimaan pasien tentang manajemen nyeri
Analgesic Administration
Tentukan lokasi, karakteristik, kualitas, dan derajat nyeri sebelum pemberian obat
Cek instruksi dokter tentang jenis obat, dosis, dan frekuensi
Cek riwayat alergi
Pilih analgesik yang diperlukan atau kombinasi dari analgesik ketika pemberian lebih dari satu Tentukan pilihan analgesik tergantung tipe dan
beratnya nyeri
Tentukan analgesik pilihan, rute pemberian, dan dosis optimal
Pilih rute pemberian secara IV, IM untuk pengobatan nyeri secara teratur
- Tingkah laku ekspresif (contoh : gelisah, merintih, menangis, waspada, iritabel, nafas panjang/berkeluh kesah) - Perubahan dalam nafsu
makan dan minum
Faktor yang berhubungan :
Agen injuri (biologi, kimia, fisik, psikologis)
nyeri hebat
Evaluasi efektivitas analgesik, tanda dan gejala (efek samping)
b. Intoleransi aktivitas b/d keterbatasan aktivitas fisik
Definisi : Ketidakcukupan energu secara fisiologis maupun psikologis untuk meneruskan atau
menyelesaikan aktifitas yang diminta atau aktifitas sehari hari.
Batasan karakteristik :
a. melaporkan secara verbal adanya kelelahan atau
NOC :
Energy conservation Self Care : ADLs
Kriteria Hasil :
Berpartisipasi dalam aktivitas fisik tanpa disertai peningkatan tekanan darah, nadi dan RR Mampu melakukan aktivitas sehari hari (ADLs) secara mandiri
NIC :
Activity Therapy
Kolaborasikan dengan Tenaga Rehabilitasi Medik dalammerencanakan progran terapi yang tepat.
Bantu klien untuk mengidentifikasi aktivitas yang mampu dilakukan
Bantu untuk memilih aktivitas konsisten yangsesuai dengan kemampuan fisik, psikologi dan social
Bantu untuk mengidentifikasi dan mendapatkan sumber yang diperlukan untuk aktivitas yang diinginkan
Bantu untuk mendpatkan alat bantuan aktivitas seperti kursi roda, krek
b. Respon abnormal dari tekanan darah atau nadi terhadap aktifitas c. Perubahan EKG yang
menunjukkan aritmia atau iskemia
d. Adanya dyspneu atau ketidaknyamanan saat beraktivitas.
Faktor factor yang berhubungan :
Tirah Baring atau imobilisasi Kelemahan menyeluruh Ketidakseimbangan antara
suplei oksigen dengan kebutuhan
Gaya hidup yang dipertahankan.
Bantu klien untuk membuat jadwal latihan diwaktu luang
Bantu pasien/keluarga untuk mengidentifikasi kekurangan dalam beraktivitas
Sediakan penguatan positif bagi yang aktif beraktivitas
Bantu pasien untuk mengembangkan motivasi diri dan penguatan
Monitor respon fisik, emoi, social dan spiritual
Energy Management
Observasi adanya pembatasan klien dalam melakukan aktivitas
Dorong anal untuk mengungkapkan perasaan terhadap keterbatasan
Kaji adanya factor yang menyebabkan kelelahan Monitor nutrisi dan sumber energi tangadekuat Monitor pasien akan adanya kelelahan fisik dan
emosi secara berlebihan
Monitor respon kardivaskuler terhadap aktivitas Monitor pola tidur dan lamanya tidur/istirahat
BAB III
Asuhan Keperawatan Pada Tn.”A” dengan post op laparatomi ec App Perforasi Di Ruang Bedah
Rumah Sakit Bari Palembang 4.1 Pengkajian
Tgl masuk : 20- September- 2015
Tgl Operasi : 21- September- 2015
Tgl pengkajian : 22- September- 2015 Waktu Pengkajian
Nama pengkaji
: 08.00 Wib Br. Alif
4.1.1 Identitas klien
Nama : Tn. A
Usia : 48 Tahun
Jenis kelamin : Laki- laki
Alamat : Pemulutan
Status : Menikah
Agama : Islam
Suku : Komering
No RM : 505900
Sumber informasi : Istri dan Anak Pasien Keluarga terdekat : Ny “E”
Status : Istri Alamat : Pemulutan
Pendidikan : SMA
Pekerjaan : IRT
a. Status penyakit saat ini
1. Keluhan Saat masuk rumah sakit
Keluarga mengatakan pasien mengeluh nyeri perut ± sejak 3 hari sebelum masuk rumah sakit, nyeri hilang timbul menjalar ke pinggang, mual dan muntah. Pasien muntah setiap kali makan, BAB cair ± 4 kali sehari.
2. Keluhan saat pengkajian
Klien mengatakan Nyeri didaerah operasi. 3. Riwayat penyakit saat ini
Klien mengatakan nyeri didaerah perut atau luka operasi, nyeri bertambah saat klien bergerak. Nyeri berkurang saat klien tidur, nyeri seperti tertusuk-tusuk hilang timbul dari daerah luka operasi menyebar kedaerah sekitarnya, dengan skala nyeri 4 (0-10), dengan rentang waktu 1-2 menit.
b. Riwayat kesehatan terdahulu
Klien pernah mengalami gangguan gastritis, keluarga klien tidak pernah mengalami penyakit yang sama seperti yang klien alami saat ini.
1. Data Umum
Keadaan Umum : Lemah
Kesadaran : Compos Mentis (Eye : 4, Verbal: 5 , Motorik : 6) TD : 110/80 mmHg
RR : 24x/ Menit N : 90x/ Menit T : 36 0 C
Skala nyeri : 4 (0-10) MK : Nyeri Akut
2. Sistem Respirasi
Frekuensi pernafasan 24 x/ menit dengan irama teratur dan bentuk dada simetris, suara nafas vesikuler dan tidak ada suara nafas tambahan, tidak ada nyeri dan suara paru sonor.
MK: Tidak ada masalah keperawatan
3. Sistem Kardiovaskuler
Frekuensi denyut nadi 90x /menit, irama teratur tidak terdapat mur-mur, denyut nadi kuat dan CRT < 2 detik.
MK : tidak ada masalah keperawatan
4. Sistem Perkemihan
Volume urine 950 ml/ 24 jam tidak terdapat distensi bladder MK : Tidak ada masalah Keperawatan.
5. Sistem Pencernaan
MK : Nyeri Akut
6. Sistem Muskuloskeletal
R L
a. Pemeriksaan Fisik 3 3
2 2
ket:
2 Otot tidak mampu bergerak
3 Ada kontraksi namun tidak dapat bergerek
4 Dapat menggerakan otot dibagian yang lemah sesuai perintah namun jika ditahan otot tidak mampu bergerak
5 Dapat menggerakan otot dengan tahanan minimal
6 Dapat bergerak dan dapat melawan hambatan yang ringan 7 Bebas bergerak dan dapat melawan tahanan yang setimpal MK : intoleransi aktivitas b.d keterbatasan aktivitas fisik
7. Sistem Integumen
Terdapat luka bekas operasi di bagian abdomen dibalut perban, dan adanya nyeri operasi pada garis tengah operasi.
MK : Resiko infeksi b.d Luka Insisi
8. Sistem Endokrin
Tidak terdapat pembesaran kelenjar tiroid.
MK : Tidak ada masalah
b. Penglihatan
mata bersih , bentuk normal, lensa mata jernih
c. Pendengaran
Bentuk simetris kanan dan kiri. Tidak ada seruman. Lubang telinga tampak bersih., Tidak menggunakan alat bantu pendengaran.
d. Penghidu
Tidak terlihat akumulasi secret, bentuk hidung simetris
10. Pengkajian Psikososial
a. Persepsi klien terhadap klien : b. Reaksi saat interaksi
Kooperatif ( +) Tidak kooperatif ( )
c. Status emosional
Tenang ( ) Cemas ( + ) Marah ( )
Menarik Diri ( ) Tidak Sabar ( ) dan lainnya ( )
a. Hasil laboratorium tanggal 21 september 2015
No Nilai Hasil Nilai normal
Hemoglobin 14,8 13,2-17,3 g/dl
Leukosit 6200 4000-11000/ Cmm
Trombosit 283.000 150.000-400.000
Sel/Mm3
Hematokrit 43% 40 – 48 %
Basofil 0 0-1 %
Eosinofil 3 1-3%
Batang 2 2-6%
Segmen 70 50-70%
Limfosit 20 20-40%
Monosit 5 2-8%
b. Hasil laboratorium tanggal 23 september
2015
Hemoglobin 12,9 13,2-17,3 g/dl
Leukosit 7000 4000-11000/ Cmm
Trombosit 379.000 150.000-400.000
Tanggal 22 september 2015 - Jam 14.00
No Jenis Indikasi Cara
pemberian
Dosis
1. Metrodinazol Mencegah infeksi IVFD 500 mg
2. Ringer laktat Mengembalikan
elektrolirt pada dehidrasi
IVFD 500 mg
3. Inj. Ceftiaxone Mencegah infeksi pada intra abdomen
IV 2x1 gr
No Analisa data Etiologi Masalah 1 Data Subyektif :
- klien mengatan nyeri di daerah operasi.
Data Obyektif :
- Saat pengkajian dari hasil observasi
- terpasang Naso Gastric Tube di hidung sebelah kanan. (jumlah cairan - IVFD RL gtt 20x/Menit - T: 37,40C.
- RR: 20x/m,
- Tekanan Darah: 140/90 - Nadi: 87x/m.
- Nyeri Skala 5 rentang dari 1 sampai 10
Stimulus nyeri menstimulasi nosiseptor di perifer
Impuls nyeri diteruskan oleh serabut saraf afferen (A-delta & C) ke
medulla spinalis melalui dorsal horn
Impuls bersinapsis di substansia gelatinosa (lamina II dan III)
Impuls melewati traktus spinothalamus.
Impuls masuk ke formation retikularis
Nyeri
Nyeri
2 Data Subyektif :
- Klien mengatakan terdapat terdapat luka post laparatomi
Data Obyektif :
- Saat pengkajian dari hasil
Pembedahan operasi
Luka Insisi
Peningkatan paparan patogen dari lingkungann
Jalan masuk Patogen
observasi
- terpasang Naso Gastric Tube di hidung sebelah kanan.
- Luka bekas Operasi daerah abdomen.
- IVFD RL gtt 20x/Menit - T: 37,40C.
- RR: 20x/m,
- Tekanan Darah: 140/90 - Nadi: 87x/m.
- Nyeri Skala 5 - Tanda Infeksi:
Rubor (-), color(-), dolor (+), tumor (-)
Resiko Infeksi
3 Data Subyektif :
- Klien mengatakan lesu dan lemas.
Data Obyektif :
- Keadaan Umum : Lemah, os Nampak tirah baring dan
tirah baring dan nyeri abdomen
intoleransi aktivitas
- IVFD RL gtt 20x/Menit - T: 37,40C.
- RR: 20x/m,
- Tekanan Darah: 140/90 - Nadi: 87x/m.
Tingkat ketergantungan : III (Total care)
Skala ROM : 3 (Rentang 1-5)
4.3 Masalah keperawatan
1. Nyeri Akut berhubungan dengan Agens cidera Biologis (luka Insisi). 2. Resiko Infeksi berhubungan dengan Insisi bedah
3. Intoleransi aktivitas berhubungan dengan agens cidera
3.4 Prioritas masalah keperawatan
3.5 Diagnosa keperawatan
1. Nyeri Akut berhubungan dengan Agens cidera Biologis (luka Insisi). 2. Resiko Infeksi Berhubungan dengan pasca operasi.
3.6 Nursing Care Planning
No Diagnosa keperawatan Tujuan dan Kriteria Hasil Intervensi
1. Nyeri akut b/d Agens cidera Biologis (luka Insisi).
Definisi :
Sensori yang tidak menyenangkan dan
pengalaman emosional yang muncul secara aktual atau potensial kerusakan jaringan atau menggambarkan adanya kerusakan (Asosiasi Studi Nyeri Internasional)
Mampu mengontrol nyeri (tahu penyebab nyeri, mampu menggunakan tehnik
nonfarmakologi untuk mengurangi nyeri, mencari bantuan)
Melaporkan bahwa nyeri berkurang dengan
menggunakan manajemen nyeri
Mampu mengenali nyeri (skala, intensitas, frekuensi dan tanda nyeri)
Menyatakan rasa nyaman
Pain Management
Lakukan pengkajian nyeri secara komprehensif termasuk lokasi,
karakteristik, durasi, frekuensi, kualitas dan faktor presipitasi
Observasi reaksi nonverbal dari ketidaknyamanan
Kaji kultur yang mempengaruhi respon nyeri
Bantu pasien dan keluarga untuk mencari dan menemukan dukungan Kontrol lingkungan yang dapat
mempengaruhi nyeri
Pilih dan lakukan penanganan nyeri (farmakologi, non farmakologi dan inter personal)
Kaji tipe dan sumber nyeri untuk menentukan intervensi
setelah nyeri berkurang Tanda vital dalam rentang
normal
nyeri
Evaluasi keefektifan kontrol nyeri Tingkatkan istirahat
Kolaborasikan dengan dokter jika ada keluhan dan tindakan nyeri tidak berhasil
Monitor penerimaan pasien tentang manajemen nyeri
Analgesic Administration
Cek instruksi dokter tentang jenis obat, dosis, dan frekuensi
Tentukan analgesik pilihan, rute pemberian, dan dosis optimal
Pilih rute pemberian secara IV untuk pengobatan nyeri secara teratur
Monitor vital sign sebelum dan sesudah pemberian analgesik pertama kali Evaluasi efektivitas analgesik, tanda dan
gejala (efek samping) 2. Resiko Infeksi b/d luka insisi
Definisi : Peningkatan resiko
NOC :
Immune Status
Knowledge : Infection control
NIC :
Infection Control (Kontrol infeksi)
masuknya organisme patogen
Faktor-faktor resiko : - Prosedur Infasif - Ketidakcukupan
pengetahuan untuk menghindari paparan patogen
- Kerusakan jaringan dan peningkatan paparan lingkungan
Risk control Kriteria Hasil :
Klien bebas dari tanda dan gejala infeksi
Mendeskripsikan proses penularan penyakit, factor yang mempengaruhi penularan serta penatalaksanaannya, Menunjukkan kemampuan
untuk mencegah timbulnya infeksi
Jumlah leukosit dalam batas normal
Menunjukkan perilaku hidup sehat
Batasi pengunjung bila perlu
Instruksikan pada pengunjung untuk mencuci tangan saat berkunjung dan setelah berkunjung meninggalkan pasien
Cuci tangan setiap sebelum dan sesudah tindakan kperawtan
Gunakan baju, sarung tangan sebagai alat pelindung
Pertahankan lingkungan aseptik selama pemasangan alat
Berikan terapi antibiotik.
Infection Protection (proteksi terhadap infeksi)
Monitor tanda dan gejala infeksi sistemik dan lokal
Monitor kerentanan terhadap infeksi Batasi pengunjung
Saring pengunjung terhadap penyakit menular
Pertahankan teknik isolasi k/p Berikan perawatan kuliat pada area
epidema
Inspeksi kulit dan membran mukosa terhadap kemerahan, panas, drainase Inspeksi kondisi luka / insisi bedah Dorong istirahat
Ajarkan pasien dan keluarga tanda dan gejala infeksi
Laporkan kecurigaan infeksi Laporkan kultur positif
3. Intoleransi aktivitas b/d keterbatasan aktivitas fisik.
Definisi : Ketidakcukupan energu secara fisiologis maupun psikologis untuk meneruskan atau
menyelesaikan aktifitas yang diminta atau aktifitas sehari hari.
NOC :
Energy conservation Self Care : ADLs Kriteria Hasil :
Berpartisipasi dalam aktivitas fisik tanpa disertai peningkatan tekanan darah, nadi dan RR
Mampu melakukan
aktivitas sehari hari (ADLs)
NIC :
Activity Therapy
Bantu untuk memilih aktivitas konsisten yangsesuai dengan kemampuan fisik, psikologi dan social
Bantu klien untuk membuat jadwal latihan diwaktu luang
Bantu pasien/keluarga untuk
mengidentifikasi kekurangan dalam beraktivitas
Sediakan penguatan positif bagi yang aktif beraktivitas
Batasan karakteristik :
4. melaporkan secara verbal adanya kelelahan atau kelemahan.
5. Respon abnormal dari tekanan darah atau nadi terhadap aktifitas
6. Perubahan EKG yang menunjukkan aritmia atau iskemia
7. Adanya dyspneu atau ketidaknyamanan saat beraktivitas.
Faktor factor yang berhubungan :
a. Tirah Baring atau imobilisasi
b. Kelemahan menyeluruh c. Ketidakseimbangan
antara suplei oksigen dengan kebutuhan
secara mandiri motivasi diri dan penguatan
Monitor respon fisik, emoi, social dan spiritual
Energy Management
Observasi adanya pembatasan klien dalam melakukan aktivitas
Dorong anal untuk mengungkapkan perasaan terhadap keterbatasan
Kaji adanya factor yang menyebabkan kelelahan
Monitor nutrisi dan sumber energi tangadekuat
Monitor pasien akan adanya kelelahan fisik dan emosi secara berlebihan Monitor respon kardivaskuler terhadap
aktivitas
d. Gaya hidup yang dipertahankan.
IMPLEMENTASI & EVALUASI 4.1 Implementasi
Implementasi tanggal 22 September 2015
Jam Implementasi Respon No.
Diagnosa
2. Memonitor vital sign
3. Melakukan pengkajian nyeri
4. Mengajarkan tentang teknik relaksasi nafas dalam
5. Mengajarkan pasien untuk belajar miring kiri miring kanan
6. Mendorong keluarga untuk membantu pasien makan
1. Klien mengeluh susah tidur karena nyeri hilang timbul di daerah operasi 2. TD: 150/100 mmhg RR: 24x/M
N: 79x/M T: 36 3. Skala nyeri: 4 (rentang 0-10) 4. Klien mampu melakukan relaksasi
Nafas dalam
5. Klien belum mampu melakukan miring kanan/kiri
6. Keluarga klien mengerti dan membantu klien.
Implementasi 23 September 2015
Diagnosa
2. Memonitor vital sign
3. Melakukan pengkajian Nyeri
4. Mengajarkan pasien tehnik relaksasi nafas dalam
5. Mengganti balutan
6. Mengkaji tanda-tanda infeksi
7. Mengajarkan pasien untuk belajar miring kiri miring kanan
8. Mendorong keluarga untuk membantu pasien makan 9. Memberikan order obat (metronidazole IVFD gtt 30x/
menit)
1. Klien mengeluh susah tidur karena nyeri hilang timbul di daerah operasi 2. TD 130/90 mmhg RR: 22
T:36 N: 74 3. Skala nyeri : 4 (rentang 0-10) 4. Klien mengerti dan mampu
melakukan relaksasi nafas dalam 5. Klien mampu mengontrol nyeri dan
tenang selama prosedur dan setelah prosedur
6. Terdapat salah satu tanda infeksi Rubor (-), color(-), dolor (+), tumor (-)
7. Klien belum mampu melakukan miring kanan/kiri
8. Keluarga membantu klien makan 9. Klien mengerti dan memahami
2.00 10. Observasi TTV/ 60 menit
Implementasi tanggal 24 September 2015
Jam Implementasi Respon No.
Diagnosa
08.00
1. Melakukan pengkajian nyeri
2. Menganjurkan pasien untuk relaksasi nafas dalam saat nyeri muncul.
3. Memonitor vital sign
4. Mengajarkan tentang teknik relaksasi nafas dalam
5. Mengajarkan pasien untuk belajar miring kiri miring kanan
6. Mendorong keluarga untuk membantu pasien makan
1. Skala nyeri: 4 (rentang 0-10) 2. Klien mengerti tujuan dan manfaat
relaksasi nafas dalam.
3. TD: 150/100 mmhg RR: 24x/M N: 79x/M T: 36 4. Klien mampu melakukan relaksasi
Nafas dalam
5. Klien belum mampu melakukan miring kanan/kiri
6. Keluarga klien mengerti dan membantu klien.
7. Klien tampak tenang dan tertidur
Implementasi tanggal 25 September 2015
Jam Implementasi Respon No.
Diagnosa
Paraf
08.00
10.00
11.20 11.35
14.30
1. Mengobservasi pasien
2. Memonitor vital sign
3. Melakukan pengkajian nyeri
4. Mengajarkan tentang teknik relaksasi nafas dalam
5. Mengajarkan pasien untuk belajar miring kiri miring kanan
1. Klien mengeluh susah tidur karena nyeri hilang timbul di daerah operasi 2. TD: 150/100 mmhg RR: 24x/M
N: 79x/M T: 36 3. Skala nyeri: 4 (rentang 0-10) 4. Klien mampu melakukan relaksasi
Nafas dalam
5. Klien belum mampu melakukan miring kanan/kiri
1
1
1 1
19.00 6. Mendorong keluarga untuk membantu pasien makan 6. Keluarga klien mengerti dan membantu klien.
3
4.2 Evaluasi
Evaluasi Tgl 22 september 2015 jam 08.00 s/d 08-00 tgl 23 september 2015
No. Diagnosa
Evaluasi
1 S: klien mengatakan nyeri berkurang O:
- KU Lemah - Muntah +
- RR: 24 - T:36 - N: 79
- Skala 5 rentang dari 1 sampai 10 A: Masalah teratasi sebagian
P: Intervensi dilanjutkan
2 Evaluasi
S: klien Mengatakan lesu dan lemas O:
- Tidak terdapat tanda infeksi (kemerahan, pus) - TD 150/100 mmhg
- RR: 24 - T:36 - N: 79
-A: Masalah Belum teratasi P: Intervensi dilanjutkan
S: klien mengatakan susah bergerak O: KU Lemah
- Muntah +
- IVFD RL terpasang Baik - TD 150/100 mmhg - RR: 24
- T:36 - N: 79
A : masalah belum teratasi P : intervensi dilanjutkan
Evaluasi Tgl 23 september 2015 jam 08.00 s/d 08-00 tgl 24 september 2015
No DX Evaluasi
1 S: klien mengatakan nyeri berkurang O:
- KU Lemah - Muntah +
- TD 130/90 mmhg - RR: 22
- T:36 - N: 74
- Skala 5 rentang dari 1 sampai 10 A: Masalah teratasi sebagian
P: Intervensi dilanjutkan
2 Evaluasi
S: klien Mengatakan lesu dan lemas O:
- Tidak terdapat tanda infeksi (kemerahan, pus) - TD 130/90 mmhg
- RR: 22 - T:36 - N: 74
3 Evaluasi S: klien mengatakan susah bergerak
O: KU Lemah - Muntah +
- IVFD RL terpasang Baik - TD 130/90 mmhg
- RR: 22 - T:36 - N: 74
A : masalah belum teratasi P : intervensi dilanjutkan
Evaluasi Tgl 24 september 2015 jam 08.00 s/d 03-00 tgl 25 september 2015
No DX Evaluasi
1 S: klien mengatakan nyeri berkurang O:
- IVFD RL terpasang Baik - TD 150/100 mmhg - RR: 24
- T:36 - N: 79
- Skala 5 rentang dari 1 sampai 10 A: Masalah teratasi sebagian
P: Intervensi dilanjutkan
- Anjurkan melakukan relaksasi nafas dalam jika nyeri muncul - Kolaborasi pemberian analgesik
2 Evaluasi
S: klien Mengatakan lesu dan lemas O:
- Terdapat salah satu tanda infeksi
Rubor (-), color(-), dolor (+), tumor (-) - TD 150/100 mmhg
- RR: 24 - T:36 - N: 79
P: Intervensi dilanjutkan - Ganti balutan
- Batasi jumlah pengunjung
- Anjurkan pengunjung mencuci tangan sebelum dan setelah kunjungan - Kolaborasi pemberian antibiotik
3 Evaluasi
S: klien mengatakan susah bergerak O: KU Lemah
- Muntah +
- IVFD RL terpasang Baik - TD 150/100 mmhg - RR: 24
- T:36 - N: 79
A : masalah belum teratasi P : intervensi dilanjutkan
PEMBAHASAN
5.1 Perbandingan antara teori dan praktik ganti balutan
Teori Praktik
Alat:
1. 1 gunting verban 2. 1 gunting nekrotomi 3. 1 pinset anatomi steril 4. 1 pinset cherugis 5. 1 bak instrument steril 6. Kassa steril secukupnya 7. Kassa penekan (deppers)
steril secukupnya
8. 1 pasang hanscone steril dan bersih
9. Perlak pengalas 10. 2 bengkok
11. Kom berisi betadin 12. Baki dan alas baki 13. Plester
1. 1 gunting verban 2. 1 pinset anatomi steril 3. 1 pinset sirugis steril 4. 1 bak instrumen steril 5. Kassa steril secukupnya
6. 1 pasang hanscone steril dan bersih
7. 1 bengkok
8. Kom berisi betadin 9. Plester
mengangkat jaringan mati, sedangkan pada praktinya ganti verban tidak menggunakan gunting tersebut karena tidak terdapat jaringan yang mati. 2. Kassa penekan atau deppers.
Yaitu kassa yang digunakan untuk menekan luka, akan tetapi pada praktinya kassa ini tidak digunakan karena mengganti balutan cukup dengan kassa steril saja.
3. H2O2
Penggunaan H2O2 tidak dilakukan pada ganti verban luka bersih.
Perbedaan teori dan praktik pelaksanaan ganti verban
Teori Praktik
4. Menanyakan kesiapan pasien 5. Dekatkan alat-alat ke pasien 6. Menjaga privasi pasien 7. Perawat cuci tangan
8. Pasang masker dan hanscone 9. Atur posisi pasien sesuai
dengan kebutuhan
10. Letakan perlak di bawah area luka
2. Jelaskan kepada pasien tentang tindakan yang akan dilakukan 3. Dekatkan alat-alat ke pasien 4. Pasang masker dan hanscone 5. Atur posisi pasien sesuai pasien menarik nafas dalam. 8. Siapkan larutan pencuci luka
dan obat luka
9. Membersihkan luka dengan Nacl
jaringan dibawah jangan dibasahi tapi angkat balutan perlahan
13. Siapkan larutan pencuci luka dan obat luka
14. Membersihkan luka dengan Nacl
15. Lakukan nekrotomi jika ada jaringan nekrotik
16. Keringkan luka dengan kassa kering
17. Berikan obat pada area luka sesuai dengan therapy
18. Menutup luka dengan balutan kering, basah kering atau
Ada perbedaan pelaksanaan ganti balutan antara teori dan praktik, dimana ada beberapa tahapan yang tidak dilakukan sesuai dengan tahapan teoritis,
1. Pada teori perawat harus menanyakan kesiapan pasien sebelum melakukan tindakan, sedangkan pada pelaksanaan dilapangan, mengingat tugas dan perbandingan jumlah perawat dengan pasien hal ini jarang dilakukan.
PENUTUP
6.1 Kesimpulan
Apendisitis adalah peradangan pada apendiks vermiformis dan merupakan penyebab abdomen akut yang paling sering. Penyakit ini mengenai semua umur baik laki-laki maupun perempuan, tetapi lebih sering menyerang laki-laki berusia 10 sampai 30 tahun. Apendiksitis terbagi menjadi 2 yaitu apendiksitis akut dan apendisitis kronik. Apendiksitis akut dapat disebabkan oleh trauma, misalnya pada kecelakaan atau operasi, tetapi tanpa lapisan eksudat dalam rongga maupun permukaan apendiks. Apendiksitis kronik biasanya disebabkan oleh penyumbatan lumen apendiks. Obstruksi tersebut menyebabkan mukus yang diproduksi mukosa apendiks mengalami bendungan.
Semakin lama mukus tersebut semakin banyak, namun elasitas dinding apendiks mempunyai keterbatasan sehingga menyebabkan peningkatan tekanan intra lumen. Oleh karena itu perlu perhatian khusus yang memiliki penyakit apendisitis untuk Melakukan perawatan pada luka dengan cara mamantau keadaan luka, melakukan penggatian balutan (ganti verban) dan mencegah terjadinya infeksi. Penggunaan therapy antibiotic topical pada luka apendisitis seperti metrodinazole sangat efektif untuk membunuh bakteri yang dapat menimbulkan bau (Gitaraja, 2004).
merawat luka apendisitis.
Perawatan GV yang dilakukan pada Tn”A” yang bertujuan untuk melindungi luka dari kontaminasi, meningkatkan penyembuhan luka dan menjaga kebersihan luka dengan mengganti balutan yang kotor dengan balutan yang baru, sehingga Tn”A” merasa nyaman dengan balutan yang bersih dan tidak takut akan terjadinya kontaminasi.
6.2 Saran
6.2.1 Saran Bagi Mahasiswa
Bagi system keilmuan khususnya bagi ilmu keperawatan diharapkan dapat meningkatkan ketersediaan teori-teori mengenai asuhan keperawatan pada klien dengan luka apendisitis. Hal ini diharapkan dapat mrnjadi sumber informasi untuk dijadikan pedoman bagi pelaksanaan asuhan keperawatan apendisitis perforasi dan bermanfaat untuk meningkatkan mutu pelayanan keperwatan dimasa yang akan datang.
6.2.2 Saran Bagi Pelayanan
Baradero, M., Drayit, M. W., dan Siswandi, Y. S. (2009). Prinsip & Praktek Keperawatan Perioperatif, Jakarta: EGC.
Departemen Kesehatan RI, 2013 “Riset Kesehatan dasar” Depkes.go.id diakses tanggal 2 februari 2015
FK Universitas Andalas, 2012 “ Penuntun skill lab Gangguan Sistem Pencernaan Revisi III” FIK Andalas: Padang
Masjoer, A. (2001). Kapita Selekta Kedokteran. Jakarta : FKUI.
Potter, P. A. & Perry, A.G. (2006). Buku Ajar Fundamental Keperawatan: Konsep, Proses, dan Praktik. Edisi 4. Vol 2. Jakarta : EGC.
Sjamsuhidajat , R & Jong, W. D. (2005). Buku Ajar Ilmu Bedah Edisi Ke 2. Jakarta: EGC.