BAB 2
TINJAUAN PUSTAKA 2.1. Sepsis
2.1.1. Definisi
Systemic Inflammatory Response Syndrome (SIRS) adalah respon tubuh secara klinis terhadap inflamasi, yang termasuk dua atau lebih dari gejala
berikut: Temperatur >38° C atau <36° C, Denyut jantung >90x/menit, Laju
pernafasan >20x/menit atau Pa02 <32 mmHG, Hitung lekosit >12.000/mm3
atau <4.000/mm3, atau >10% neutrofil yang imatur (Tazbir, 2012; Perman,
Goyal, & Gaieski, 2012). Sepsis adalah respon tubuh terhadap adanya infeksi
yang timbul bersama dengan manifestasi klinis dari suatu infeksi sistemik.
Sepsis berat (severe sepsis) didefinisikan sebagai sepsis dengan disfungsi organ
atau hipoperfusi jaringan (Dellinger, et al., 2013), sedangkan dikatakan syok
septik (septic shock) apabila hipotensi tidak dapat dikompensasi setelah
dilakukan resusitasi cairan (Napitupulu, 2010).
Tubuh memiliki respon terhadap invasi terhadap mikroba, respon ini
dapat berupa respon lokal atau respon sistemik. Respon sistemik ini disebut
SIRS (Systemic Inflammatory Response Syndrome), yang memiliki ciri-ciri klasik berupa: demam atau hipotermi, leukositosis atau leukopenia, takipnu dan
takikardi. SIRS dengan infeksi (yang dicurigai atau terbuktikan) disebut sebagai
sepsis (Munford dalam Fauci, 2008).
2.1.2. Epidemiologi dan Faktor Resiko
Menurut sebuah tinjauan tahun 2009, dari data pasien internasional yang
menderita sepsis, dengan data lebih dari 11.000 pasien dari 37 negara. Dari
pasien tersebut, 57% mengalami infeksi bakteri gram negatif, 44% mengalami
infeksi bakteri gram positif, dan 11% mengalami infeksi jamur (beberapa
mengalami infeksi campuran, maka totalnya adalah >100%)
Paru-paru adalah sumber utama daripada infeksi pada 47% pasien,
diikuti dengan abdomen 23%, saluran kemih 8%. Sebagian pasien memiliki
komorbiditas (comorbidities), termasuk diabetes (24%), penyakit paru kronis atau kanker (16%), gagal jantung kongestif (congestive heart failure) (14%), dan penurunan fungsi ginjal (11%). Mortalitas daridatabaseadalah mendekati 50%, yang menunjukkan sepsis masih bertahan sebagai sindroma yang
mematikan (Stearns-Kurosawa, et al., 2013).
Faktor resiko untuk mengembangkan sepsis bergantung pada
munculnya kondisi komorbiditas yang berasosiasi dengan penurunan sistem
imun dan atau dengan terapi imunosupresif. Tempat terjadinya infeksi primer
dan jenis mikroba tertentu yang menginfeksi memainkan peran tambahan,
dimana faktor genetik mungkin jugalah penting. Usia lanjut, penurunan fungsi
limpa, alkoholisme dengan penyakit hati yang signifikan, penyakit ginjal kronik,
penggunaan obat secara intravena, malnutrisi, infeksi HIV, diabetes mellitus
dan keganasan merupakan predisposisi untuk infeksi spesifik, sering dengan
peningkatan keparahan. Kemoterapi kanker, terapi imunosupresif setelah
transplantasi organ dan terapi pengguanaan steroid yang lama juga
meningkatkan resiko terjadinya sepsis (Taljaard, 2010).
2.1.3. Etiologi
Sepsis dapat disebabkan oleh infeksi bakteri, virus, jamur, protozoa,
atau riketsia (Powell dalam Behrman, 1996). Menurut Uthman (1997), sepsis
dapat disebabkan oleh bakteri, virus, jamur dan parasit.
Menurut Munford dalam Fauci (2008), kultur darah dapat mendeteksi
bakteri atau jamur pada 40-70% kasus syok septik dan 20-40% pada kasus
sepsis berat. Bakteri gram negatif atau gram positif mencakup 70% dari kasus
sepsis jika gagal terdeteksi, harus dilakukan tes mikroskopik pada jaringan lokal.
Sehingga terkadang sulit untuk mendeteksi bakteri dalam darah pada kasus
2.1.4. Patogenesis
Sekarang diduga bahwa SRRS (Sindrom Respon Radang Sistemik)
disebabkan oleh sepsis, akibat dari cedera jaringan pasca-respons hospes
terhadap produk-produk bakteri misalnya endotoksin dari bakteri gram-negatif
dan kompleks asam lipoteikoat-peptidoglikan dari bakteri gram-positif.
Manifestasi kardiopulmonal pada sepsis gram-negatif (H.influenza, N.meningitidis, E.coli, Pseudomonas) dapat ditiru dengan injeksi endotoksin atau faktor nekrosis tumor (FNT). Hambatan kerja FNT oleh antibodi
monoclonal anti-FNT sangat memperlemah manifestasi syok septik pada model
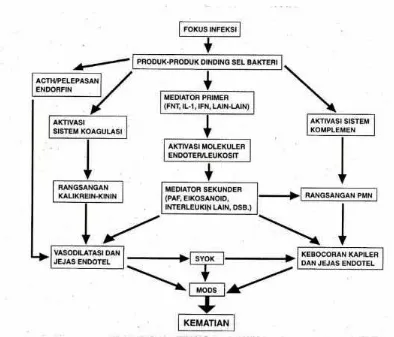
percobaan. Bila komponen dinding sel bakteri dilepaskan ke dalam aliran darah,
sitokin teraktivasi, dan selanjutnya dapat menyebabkan kekacauan fisiologis
lebih lanjut. (Gambar 2.1). Jumlah sitokin yang terkait dengan SRRS terus
bertambah dan sekarang mencakup faktor nekrosis tumor (FNT), interleukin
(IL)-1, -6 dan -8, faktor pengaktif-trombosit (platelet-activating factor= PAF) dan interferon (Powell dalam Behrman, 1996).
Baik sendirian ataupun dalam kombinasi, produk-produk bakteri dan
sitokin proradang memicu respons fisiologis untuk menghentikan penyerbu
(invader) mikroba. Respons ini adalah:
1. Aktivasi sistem komplemen
2. Aktivasi faktor Hageman (faktor XII), yang kemudian mencetuskan
tingkatan-tingkatan koagulasi
3. Pelepasan hormon adrenokortikotropin dan beta-endorfin,
4. Rangsangan neutrofil polimorfonuklear
5. Rangsangan sistem kalikrein-kinin.
FNT dan mediator radang lain meningkatkan permeabilitas vaskuler,
menimbulkan kebocoran kapiler difus, mengurangi tonus vaskuler, dan
jaringan. Aktivitas mediator radang atau respons yang berlebihan berperan
dalam pathogenesis sepsis (Powell dalam Behrman, 1996).
2.1.5. Manifestasi Klinis
Manifestasi klinis sepsis meliputi tiga dari kriteria SIRS, suhu tubuh
>38.0°C atau <36.0°C, takikardi (denyut jantung lebih dari 90x/menit), dan
takipnu (laju pernafasan lebih dari 20x/menit, hasil hitung leukosit lebih
dari 12.000/mm3 atau kurang dari 4.000/mm3 atau lebih dari 10% sel yang
imatur yang merupakan kriteria dari SIRS yang keempat (Perman, Goyal,
& Gaieski, 2012).
Dari skenario sebelumnya, ditambah dengan tanda-tanda disfungsi
organ tingkat akhir yang diakibatkan oleh ketidakmampuan dari
mikrovaskular dan perfusi yang miskin, mendefinisikan sepsis berat.
Dimanfaatkan teknik pencitraan polarisasi spektral orthogonal menetapkan
bahwa mikrosirkulasi sublingual pada pasien septik terganggu
dibandingkan dengan relawan yang sehat dan pasien kritis non-septik.
Selain itu, proporsi perfusi pembuluh darah kecil langsung berkorelasi
dengan kelangsungan hidup, di mana pasien yang selamat memiliki tingkat
perfusi yang lebih tinggi. Perfusi yang buruk di otak dapat mengakibatkan
perubahan status mental, perfusi yang buruk di ginjal dapat menyebabkan
oliguria atau anuria, perfusi jantung yang buruk dapat mengakibatkan
depresi miokard, penurunan curah jantung, dan hipotensi atau tanda-tanda
kegagagalan jantung, kulit mungkin berbintik-bintik, disfungsi paru dapat
mengakibatkan cedera paru akut atau sindroma gangguan pernapasan akut
(Perman, Goyal, & Gaieski, 2012).
Syok septik adalah bagian dari sepsis berat yang ditandai oleh
hipotensi yang tidak responsif terhadap resusitasi cairan. Sepsis yang
diinduksi hipotensi didefinisikan sebagai tekanan darah sistolik (Systolic Blood Pressure) yaitu kurang dari 90 mmHg atau pengurangan yang lebih besar dari 40 mmHg dari baseline. Meskipun disfungsi organ tingkat akhir
meninggal karena sepsis masih tidak diketahui dengan jelas (Perman, Goyal,
& Gaieski, 2012).
2.1.6. Diagnosis
Tidak ada uji diagnostik yang khusus untuk respon septik. Parameter
klasik septik adalah temuan klinis sensitif untuk infeksi dan termasuk
demam atau hipotermi, takipnu, takikardi, dan lekositosis atau leukopenia.
Dalam status mental akut, trombositopenia, peningkatan serum laktat dan
hipotensi meningkatkan kecurigaan klinis terhadap sepsis. Respon septik
bisa bervariasi dan pasien dengan sepsis mungkin saja tidak disertai dengan
beberapa temuan klinis yang khas. Sebaliknya, pasien mungkin disertai
dengan semua gejala klinis dari inflamasi sistemik, tapi tidak disetai dengan
penyebab infeksi (Taljaard, 2010).
SIRS Non Infeksi dapat terjadi dengan beberapa etiologi, sebagai
berikut: pankreatitis, terbakar, trauma, infark miokardiak, emboli paru,
aneurisma pembedahan aorta, cardiac tamponade, insufisiensi adrenal, anafilaksis, dan overdosis obat-obatan (Taljaard, 2010).
Diagnosis etiologi pasti membutuhkan isolasi dari mikroorganisme.
Setidaknya 2 sampel kultur darah harus diperoleh dari vena yang berbeda.
Invasi mikroba pada aliran darah tidaklah selalu harus ada untuk
berkembang menjadi sepsis, karena infeksi lokal juga dapat menyebabkan
respon inflamasi sistemik dengan disfungsi organ. Oleh karena itu sangatlah
penting untuk melakukan kultur dengan bahan kultur didapat dari tempat
infeksi utama atau dari lesi kulit yang terinfeksi. Hasil kultur sering
menunjukkan hasil negatif, meskipun tanda infeksi bersifat pasti. Kultur
negatif dapat terjadi karena penggunaan antibiotika belakangan ini, dengan
pertumbuhan yang lambat atau tidak adanya invasi pada aliran darah
(Taljaard, 2010).
Kriteria diagnostik untuk sepsis dapat dibagi dalam beberapa bagian,
disfungsi organ, dan variabel perfusi jaringan. Pada variabel umum, terdapat
demam (> 38°C), hipotermi (temperatur inti < 36°C), denyut jantung >
90x/menit, takipnu, perubahan status mental, edema signifikan atau
keseimbangan cairan positif (> 20mL/kg melebihi 24 jam), hiperglikemi
(glukosa plasma > 140mg/dL atau 7.7 mmol/L) tanpa diabetes. Pada
variabel inflamasi, terdapat leukositosis (hitung lekosit > 12000 μ L),
leukopenia (hitung lekosit < 4000μ L), hitung lekosit normal dengan lebih
dari 10% bentuk yang imatur, plasmaC-Reactive Proteinlebih dari dua sd diatas nilai normal, plasma procalcitonin lebih dari dua sd diatas nilai
normal. Pada variabel hemodinamik, terdapat hipotensi arterial (SBP < 90
mmHg, MAP < 70 mmHg, atau SBP berkurang > 40 mmHg pada dewasa
atau kurang dari dua sd. Pada variabel disfungsi organ, terdapat hipoksia
arterial (PaO2/FiO2 < 300), oligouria akut (output urine < 0,5 mL/kg/hari
minimal 2 jam meskipun resusitasi cairan adekuat), peningkatancreatinine
(> 0.5 mg/dL atau 44,2 μ mol/L), abnormalitas koagulasi (INR > 1.5 atau
aPTT > 60 detik), ileus, trombositopenia (< 100.000μ L), hiperbilirubinemia
(bilirubin plasma total > 4 mg/dL atau 70 μ mol/L). Pada variabel perfusi
jaringan, terdapat hiperlaktatnemia (> 1 mmol/L) dan penurunan pengisian
kapiler atau bintik-bintik (Dellinger et al., 2013)
2.1.7. Hasil Pemeriksaan Laboratorium
Abnormalitas awal termasuk leukositosis atau leukopenia,
trombositopenia (sampai dengan 30% pasien), dan proteinuria. Neutrofil
mungkin mengandung granulasi beracun atau vakuola sitoplasma. Dengan
progresi dari respon septik, trombositopenia menjadi lebih berat (<50.000)
dan jika disertai dengan perpanjangan waktu trombin (thrombin time), penurunan fibrinogen dan peningkatan D-dimer adalah sugestif dari DIC. Hemolisis aktif dengan fragmen pada hapusan darah memperkuat diagnosis
DIC. Enzim hati yang abnormal adalah manifestasi awal yang umum dari
berkepanjangan dapat menyebabkan elevasi yang ditandai dengan
transaminase karena nekrosis hepatosit iskemik (Taljaard, 2010).
Selama respon septik, jaringan tidak dapat mengekstraksi oksigen
dari darah seperti biasa, yang kemudian mengakibatkan metabolisme
anerobik. Kadar laktat darah meningkat pada awal dan akhirnya berlanjut
menjadi asidosis metabolik. Hiperglikemi sering muncul, kebanyakan pada
penderita diabetes, dan mungkin juga memicu ketoasidosis diabetik.
Hiperventilasi selama awal sepsis bisa menyebabkan alkalosis respiratorik,
tetapi ini akan segera diganti dengan asidosis metabolik (dengan
peningkatan anion gap) dikarenakan kelelahan pernafasan dan
hiperlaktatnemia (Taljaard, 2010).
Hasil respon fase akut menunjukkan peningkatan produksi dari
C-reactive protein, ferritin, fibrinogen dan komponen komplemen. Temuan
foto polos dada bervariasi dari normal sampai konsolidasi pneumonia ke
kelebihan cairan dan infiltrat difus dari sindroma gangguan pernapasan akut
(Acute Respiratory Distress Syndrome), tergantung pada proses penyakit yang mendasari. EKG biasanya menunjukkan sinus takikardi dan terkadang
beberapa kelainan gelombang ST-T nonspesifik (Taljaard, 2010).
2.2. Jenis bakteri penyebab infeksi
2.2.1. Cara untuk membedakan jenis bakteri
Kriteria yang sesuai dengan tujuan untuk mengklasifikasi bakteri
meliputi banyak cara. Informasi bernilai dapat didapatkan melalui
mikroskop, yaitu mengobservasi bentuk sel dan ada atau tidaknya struktur
spora ataupun flagella. Prosedur pewarnaan seperti pewarnaan Gram bisa
menjadi penaksiran yang dapat diandalkan dari lapisan sel yang alamiah.
Sebagian bakteri memproduksi pigmen-pigmen ber-karakteristik tertentu,
dan sebagian dapat dideferensiasikan menurut basis dari komplemen dari
zona yang bebas dari kumpulan koloni yang tumbuh di substrat yang tak
larut (Morse dalam Brooks, 2007).
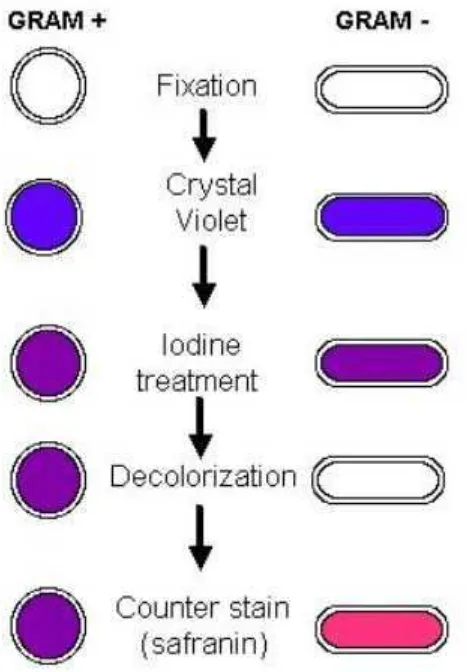
Prosedur pewarnaan Gram pada awalnya dikembangkan oleh dokter
dari Denmark. Hans Christian Gram membedakan pneumokokus dengan
Klebsiella pneumonia. Secara singkat, prosedur melibatkan penerapan
larutan yodium ke sel yang sebelumnya diwarnai dengan kristal violet atau
gentian violet. Prosedur ini menghasilkan "ungu berwarna kompleks yodium" dalam sitoplasma bakteri. Sel-sel yang sebelumnya diwarnai
dengan kristal violet dan yodium yang selanjutnya diperlakukan dengan
agen peluntur warna seperti etanol 95% atau campuran aseton dan alcohol
(Gram stain Technique,2001).
Perbedaan antara bakteri Gram-positif dan Gram-negatif adalah
dalam permeabilitas dinding sel, dengan "ungu berwarna kompleks
yodium" ketika diberikan dengan pelarut peluntur warna. Sementara
bakteri Gram-positif mempertahankan ungu kompleks iodin setelah
diberikan dengan agen peluntur warna, bakteri Gram-negatif tidak dapat
mempertahankan kompleks warna ketika dilunturkan. Untuk
memvisualisasikan bakteri gram negatif yang tak mempertahankan warna,
pewarna kontra merah seperti safranin digunakan setelah dilakukan
Gambar 2.2 Gambaran kokus gram positif dan basil gram negatif pada pewarnaan Gram (Gram Stain Technique, 2001)
2.2.2. Bakteri Gram Positif
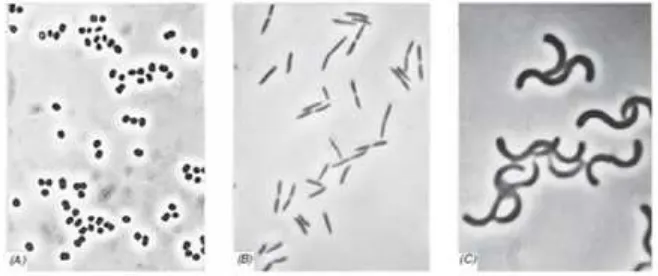
Kelompok bakteri ini memiliki profil dinding sel tipe gram positif.
Sel mungkin berbentuk bulat, batang, atau filamen (Gambar 2.3); batang
dan filamen mungkin saja tidak bercabang, atau mungkin saja menunjukkan
percabangan. Reproduksi umumnya dengan cara pembelahan biner.
Beberapa bakteri dalam kategori ini menghasilkan spora sebagai bentuk
2.2.3. Bakteri Gram Negatif
Kelompok bakteri heterogen yang memiliki amplop sel kompleks
yang terdiri dari membran luar, dalam, dan peptidoglikan tipis (yang
mengandung asam muramik dan terdapat di semua, namun beberapa
organisme telah kehilangan bagian dari amplop sel ini), dan sebuah
membran sitoplasma. Bentuk sel (Gambar 2.3) bisa bulat, oval, lurus atau
batang melengkung, heliks, atau filamen; beberapa bentuk ini mungkin
memiliki sarung atau kapsul. Reproduksi adalah dengan cara pembelahan
biner, tetapi beberapa kelompok bereproduksi dengan carabudding(Morse dalam Brooks, 2007)
(A) Kokus, (B) Batang, (C) Spiral
Gambar 2.3 Bentuk dari Bakteri (Morse, 2007)
2.3. PROCALCITONIN
2.3.1. Biokimia dan Patofisologi 2.3.1.1.Biokimia
Procalcitonin pertama kali disebutkan sebagai protein yang
diasosiasikan dengan sepsis pada tahun 1993. Protein ini terdiri dari 116 asam
amino dan dapat dideteksi didalam plasma ketika sepsis, infeksi, dan reaksi
inflamasi yang berat. Rantai asam amino ini identik dengan protein prekursor
hormon calcitonin. Kedua protein ini (PCT dan calcitonin) berasal dari gen yang
juga berasal dari sel-sel yang berbeda, yaitu sintesis primernya oleh C-cellsdi kelenjar adrenal dan sebagian oleh hormon aktif neuroendrokrin di organ-organ
lain. Selain prohormon yang lengkap (116 asam amino), fragmen dari
procalcitonin yang berbeda juga muncul di plasma. Pertama, didalam plasma
terdapat bentuk N-terminal yang terdiri dari 2 sampai 114 asam amino dengan
enzym dipeptidyl peptidase IV, yang bersifat tidak aktif. Kedua, fragmen procalcitonin dengan panjang yang bervariasi, termasuk rangkaian calcitonin
yang berhubungan dengan ujung terminal dari molekul N- atau C- (Meisner,
2010).
2.3.1.2.Mekanisme induksi PCT
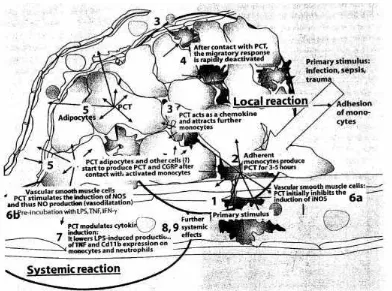
Induksi dari PCT diatur dengan sangat teliti, memerlukan tahap-tahap
yang berbeda untuk aktivasi (gambar 2.4). Tidak seperti sitokin-sitokin, proses
untuk pelekatan dan komunikasi antara sel memegang peran, bersamaan dengan
progresi pengaktifan yang tergantung waktu. Regulasi yang sangat teliti dari
induksi bisa menjadi salah satu sebab untuk tingginya spesifisitas dari marker,
yang korelasi antara konsentrasi plasma dengan tingkat keparahan atau derajat
inflamasi yang baik (Meisner, 2010).
Monosit yang disirkulasi juga memproduksi PCT setelah stimulasi dari
endotoksin konsentrasi tinggi. Hanya sel-sel yang melekat memperlihatkan
produksi PCT yang signifikan. Ini hanya berlangsung selama beberapa jam.
Hanya kontak langsung dari sel-sel monosit dengan sel-sel parenkim,
menunjukkan sampai saat ini hanya untuk adiposity, mengarah untuk
memproduksi PCT di sel-sel tersebut dengan komunikasi antar sel (Meisner,
Gambar 2.4. Induksi dan efek biologis dari PCT (Meisner, 2010)
2.3.2. Stabilitas PCT
PCT memiliki beberapa karakteristik yang mendukung
kegunaannya dibeberapa prosedur rutin. Contohnya, PCT di sampel darah
adalah protein yang relatif stabil, juga dapat diambil menjadi sampel untuk
pengukuran bersama dengan pemeriksaan darah rutin lainnya. Di dalam
tubuh, waktu paruh dari protein yang tidak aktif dalam sirkulasi dapat
dideteksi lebih kurang 24 sampai 35 jam. Waktu induksi yaitu 4 sampai 12
jam, yaitu lebih lama daripada sitokin, tetapi lebih singkat secara signifikan
daripada CRP (Meisner, 2010).
2.3.3. Metode pengukuran kadar PCT
Ada beberapa uji imunologi yang tersedia, termasuk yang otomatis,
untuk pengukuran kuantitatif atau semikuantitatif dari procalcitonin.
Tergantung dengan metodenya, pengukuran dapat dilakukan dengan
menggunakan serum ataupun plasma, dan tergantung pada test yang
dibutuhkan sampai hasil PCT keluar adalah 19 menit sampai 2,5 jam
(Meisner, 2010).
2.3.4. Sifat Induksi dan Eliminasi PCT
Induksi PCT sangatlah cepat, dapat dideteksi didalam sirkulasi
hanya dalam waktu 2 sampai 6 jam setelah stimulus yang adekuat.
Konsentrasi plasma yang signifikan secara umum dicapai setelah kira-kira
6 jam, dengan kadar puncak setelah terjadi 12 sampai 48 jam. Dengan
waktu paruh sekitar 20 sampai 30 jam, berkurang lagi setelah beberapa hari.
Perbandingan induksi dan waktu pengurangan PCT dengan marker lain
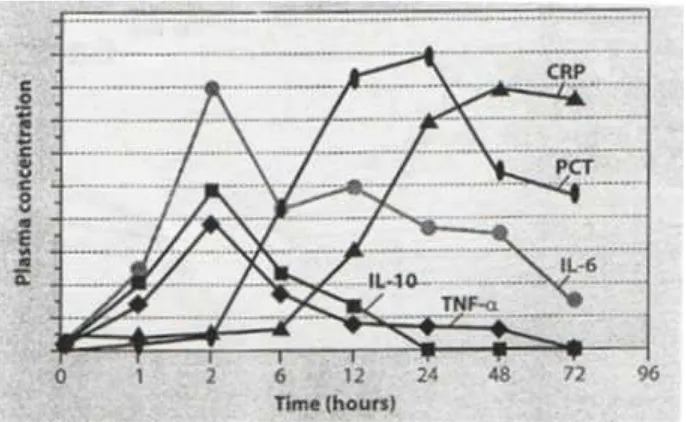
dapat dilihat di gambar 2.5 (Meisner, 2010).
Gambar 2.5 Perbandingan induksi dan waktu pengurangan PCT dengan marker lain (Meisner, 2010)
2.3.5. Apa saja yang menyebabkan PCT meningkat 2.3.5.1.Infeksi bakteri dan sepsis
Infeksi bakteri menginduksi PCT dalam konsentrasi yang
terukur sesaat setelah respon inflamasi (lokal ataupun sistemik) terjadi,
dan respon ini dapat mencapai tingkat keparahan tertentu. Ini
menunjukkan bahwa apabila PCT meningkat, dapat diasumsikan telah
inflamasi sistemik. Peningkatan kadar PCT mengindikasikan resiko
yang nyata pada pasien. Infeksi bakteri lokal yang sederhana,
dibeberapa kasus, mungkin saja tidak selalu menginduksi PCT, dan
apabila ada, hanya menginduksi kadar PCT dalam jumlah yang sangat
sedikit (Meisner, 2010).
2.3.5.2.Peningkatan PCT dengan penyebab non Bakteri
PCT dapat diinduksi tanpa adanya infeksi bakteri, ini dapat
terjadi pada kejadian traumatis parah atau di situasi, terlepas dari
fokus bakteri spesifik, dibebani oleh endotoxin didalam tubuh,
misalnya setelah prosedur operasi abdomen, trauma abdomen,
masalah sirkulasi mikro umum yang berat dengan persyaratan
katekolamin tinggi, pankreatitis berat, atau kerusakan hepar yang
berat. Bahkan infeksi jamur yang berat juga dapat menginduksi PCT.
Dengan contoh, candidiasis dengan kadar PCT lebih dari 5ng/mL.
Apabila kadar PCT tidak memberikan respon terhadap terapi
antibiotik, maka bisa diindikasikan sebagai suatu infeksi jamur