Cases
Lampiran 1. Hasil analisis hubungan beberapa variabel bebas terhadap potensi
interaksi obat antidiabetes dengan menggunakan analisis
Chi Square pada program IBM SPSS 20
Crosstabs Usia – Potensi Interaksi Obat
Case Processing Summary
Value df Asymp. Sig. (2-sided)
Jumlah Obat * Frekuensi
Potensi 165 100.0% 0 0.0% 165 100.0%
Frekuensi Potensi Total
tidak ada ada
% within Jumlah Obat
13 6 19
a. 5 cells (41.7%) have expected count less than 5. The minimum expected count is .30.
Crosstabs Jumlah Obat – Potensi Interaksi Obat
Case Processing Summary
Value df Asymp. Sig. (2-sided)
Exact Sig. (2- sided)
Exact Sig. (1- sided)
Pearson Chi-Square
Continuity Correctionb Likelihood Ratio Fisher's Exact Test
Linear-by-Linear Association N of Valid Cases
14.772a 12.803 13.435
14.683 165
1 1 1
1
.000 .000 .000
.000
.000 .000
Lampiran 1. (lanjutan)
Chi-Square Tests
Lampiran 2. Data potensi interaksi obat antidiabetes pada pasien rawat inap
diabetes melitus Tipe 2 di RSUD Dr. Pirngadi Medan Juli-Desember 2014
No Nama Obat Pola mekanisme
interaksi
Insulin Aspart farmakodinamik Minor 9
Amitriptilin
Insulin Aspart farmakodinamik Moderate 28
Lampiran 2. (Lanjutan)
No Nama Obat Pola mekanisme
interaksi
Insulin Aspart farmakodinamik Minor 3
budesonid
Insulin Aspart farmakodinamik Moderate 7
Captopril
+ Glimepirid farmakodinamik Moderate 2
Lampiran 2. (Lanjutan)
No Nama Obat Pola mekanisme
interaksi
+ Metformin farmakodinamik Moderate 8
Lampiran 2. (Lanjutan)
No Nama Obat Pola mekanisme
interaksi
pembasaan (kationik)
obat untuk klirens
Insulin Aspart farmakodinamik Moderate 2
Lampiran 2. (Lanjutan)
No Nama Obat Pola mekanisme
interaksi
Insulin Aspart farmakodinamik Moderate 3
Glimepirid, insulin efek yang lain melalui
sinergisme
Insulin Aspart unknown moderate 1
Lampiran 2. (Lanjutan)
No Nama Obat Pola mekanisme
interaksi
+ Metformin farmakodinamik Minor 8
Lampiran 2. (Lanjutan)
No Nama Obat Pola mekanisme
interaksi
+ Glimepirid farmakodinamik Moderate 2
Levofloxacin
+ Metformin farmakodinamik Moderate 2
levofloxacin
Insulin Aspart farmakodinamik Moderate 2
Lampiran 2. (Lanjutan)
No Nama Obat Pola mekanisme
interaksi
Insulin Aspart farmakodinamik Minor 1
maprotilin
Insulin Aspart farmakodinamik Moderate 3
Metformin dapat atau efek pada reaksi
biokimia atau efek pada reaksi
Lampiran 2. (Lanjutan)
No Nama Obat Pola mekanisme
interaksi atau efek pada reaksi
biokimia
+ Glimepirid farmakokinetik Moderate 2
Lampiran 2. (Lanjutan)
No Nama Obat Pola mekanisme
interaksi
Insulin Aspart unknown Moderate 1
DAFTAR PUSTAKA
American Diabetes Association (ADA). (2012). Diagnosis and Classification of Diabetes Mellitus. Diabetes Care. 35: 64-71.
American Diabetes Association (ADA). (2015). Classification and Diagnosis of Diabetes Mellitus. Diabetes Care. 38(1):8-13, 42-44.
Ameri, M. , Emad, M., Umniya, A., Anil K., dan Padmo, R.. (2014). Prevalence of Poly-pharmacy in the Elderly: Implications of Age, Gender, Co- morbidities and Drug Interactions. SOJ Pharm Pharm Sci. 1(3): 1-7.
American College of Clinical Pharmacy (ACCP). (2013). Pharmacotherapy
Review Program for Advance Clinical Pharmacy Practice United State of
America: American College of Clinical Pharmacy. Halaman 4.
Anonim. (2009). Undang Undang Republik Indonesia No. 44 Tahun 2009 Tentang Rumah Sakit. Jakarta. Halaman 2,4, 43.
Arvind, K., Umesh, dan Shobha, M.. (2011). Assessment of Drug-Drug Interactions in Hospitalised Patients in India. Asian J Pharm Clin
Res. 2011;4:62–5.
Badan Penelitian dan Pengembangan Kesehatan Kementerian Kesehatan RI. (2013). Riset Kesehatan Dasar: Riskesdas 2013. Jakarta: Kementerian Kesehatan Republik Indonesia. Halaman 86-89.
Blix, H.S., Viktil, K.K., Reikvam, A., Moger, T.A., Hjemaas, B.J., dan Pretsch, P.. (2004). The majority of Hospitalised Patients Have Drug-Related Problems: Results From A Prospective Study In General Hospitals. Eur J
Clin Pharmacol 2004. 60(9):651–658.
BNF. (2014). British National Formulary 67. London: BMJ Group dan Pharmaceutical Press. Halaman 866.
Charles, J., dan Ivar, F.. (2011). Relationship Polychlorinated Byphenyls with Diabetes Tipe 2 and Hipertesion. Environmental Monitoring of The
Journal. 13(4): 241-251.
Deliana, M., Wisman, Hakimi, dan Siregar, C.D.. (2007). Pemberian Insulin pada Diabetes Melitus Tipe-1. Sari Pediatri. 9(1):49-50.
Departemen Kesehatan Republik Indonesia. (2005). Pharmaceutical Care Untuk
Penyakit Diabetes Mellitus. Jakarta: Direktorat Bina Farmasi Komunitas
Drugs.com. Drug Interaction Checke
Fradgley, S. (2003). Interaksi obat. Dalam: Aslam M., Tan C.K, Prayitno, A.
Farmasi Klinis (Clinical Pharmacy) Menuju Pengobatan Rasional dan Penghargaan Pilihan Pasien. Jakarta: PT. Elex Media Komputindo
Kelompok Gramedia. Halaman 119–134.
Harugeri, A., Joseph, J., Parthasarathi, G., Ramesh, dan M., Guido, S.. (2010). Prescribing Patterns and Predictors of High-Level Polypharmacy in the Elderly Population: A Prospective Surveillance Study from Two Teaching Hospitals in India. The American Journal Geriatric Pharmacotherapy. 8 (3): 271-280.
Huri, H.Z., dan Hoo, F.W.. (2013). Drug Related Problems In Type 2 Diabetes Patients with Hypertension: A Cross-Sectional Retrospective Study. BMC
Endocrine Disorders 2013. 13(2):1.
Istiqomatunnisa. (2014). Rasionalitas Penggunaan Obat Antidiabetes dan Evaluasi Beban Biaya Perbekalan Farmasi pada Pasien Rawat Inap Kartu Jakarta Sehat di Rumah Sakit TNI Angkatan Laut Dr. Mintohardjo. Skripsi. Jakarta: UIN Syarif Hidayatullah FKIK Prodi Farmasi. Halaman 51.
Kekenusa, J.S., Budi, T.R., dan Gloria, W.. (2013). Analisis Hubungan antara Umur dan Riwayat Keluarga Menderita DM dengan Kejadian Penyakit DM Tipe 2 pada Pasien Rawat Jalan di Poliklinik Penyakit Dalam BLU RSUPProf. Dr. R.D Kandou Manado. Skripsi. Manado: Fakultas Kesehatan Masyarakat Universitas Sam Ratulangi. Halaman 1.
Kementerian Kesehatan RI (2014). Profil Kesehatan Indonesia 2013. Jakarta: Kementerian Kesehatan Republik Indonesia. Halaman 167.
Koh, Y., Kutty, F.B., dan Li, M.. (2005). Drug-Related Problems in Hospitalized Patients on Polypharmacy: The Influence of Age and Gender. Ther Clin
Risk Manag 2005. 1(1):39–48.
Maryam, R.S., Mia, F.E., Rosidawati, Ahmad, J., dan Irwan B. (2008). Mengenal
Usia Lanjut dan Perawatannya. Jakarta: Salemba Medika. Halaman 128.
Mateti, U.V., Rajakannan, T., Nekkanti, H., Rajesh, V., Mallaysamy, S.R., dan Ramachandran, P.. (2009). Drug-Drug Interaction in Hospitalized Cardiac
Patients. Journal of Young Pharmacists. 3(4): 329.
Medscape.com. Medscape Drug Interaction
Checker
Juni-Juli 2015).
Murtaza, G., Yasir, G.K., Saira, A., Shujaat, A.K., dan Tahir, M.K.. (2015). Assessment of potential drug–drug interactions and its associated factors in the hospitalized cardiac patients. Saudi Pharmaceutical Journal
(2015
Shastry, R., Ullal, S., Sowjanya, Yugandhar, B., dan Jammula, U.K.. (2015). Cost Analysis of Drugs Used In Elderly Patients with Cardiovascular Disorder. Department of Pharmacology, Katsurba Medical College, Manipal University, India. Research Journal of Pharmaceutical, Biological, and . (Diakses: 6 Juli 2015). Nolte, M.S. dan Karam, J.H.. (2012). Hormon Pankreas dan Obat Antidiabetes.
Dalam: Katzung, B.G. Farmakologi Dasar dan Klinik. Edisi 10. Jakarta: EGC. Halaman 705-707.
Ogbonna, B.O., Ezenduka, C.C., Opara, C.A., dan Ahara, L.G.. (2015). Drug Therapy Problems in Patients with Type-2 Diabetes in a Tertiary Hospital in Nigeria. Nigeria: International Journal of Innovative Research and
Development. 3 (1): 494-502.
Parthasarathi, G., Karin, N.Y., dan Milap, C.N.. (2005). Clinical Pharmacy
Practice. Chennai: Orient Longman Private Ltd. Halaman 222.
PERKENI. 2011. Konsensus Pengelolaan dan Pencegahan Diabetes Melitus Tipe
2 di Indonesia. Jakarta: PERKENI. Halaman 1, 3, 7, 11, 12.
Purnamasari, D.. (2009). Diagnosis dan Klasifikasi Diabetes Melitus. Dalam: Sudoyo, A.W., Setyohadi, B., Alwi I., K. Simardibrata M., Setiati S. Ilmu
Penyakit Dalam Jilid III, Edisi Kelima. Jakarta : Interna Publishing.
Halaman 1880-1881.
Rambhade, S., Anup, C., Anand, S., Umesh, K., dan Ashish, R.. (2012). A Survey on Polypharmacy and Use of Inappropriate Medications. Toxicology
International Journal. 19(1). Halaman 68-73.
Sari, S. P., Mahdi, J., dan Dini, P.S.. (2008). Analisis Interaksi Obat Antidiabetik Oral Pada Pasien Rawat Jalan Di Rumah Sakit X Depok. Departemen Farmasi FMIPA Universitas Indoneisa. Jurnal Farmasi Indonesia. 4(1): 8. Setiawati, A.. (2013). Interaksi Obat. Dalam: Gunawan, S.E. Farmakologi dan
Terapi. Edisi 5. Jakarta: Badan Penerbit FKUI. Halaman 862.
Sevilla. C.G., Jesus, A.O., Twila, G.P., Bella, P.R., dan Gabriel, G.U.. (2007).
Research Methods Revised Edition. Quezon city, Philippines: Rex Printing
Sivva, D., U.V. Mateti., V.M. Neerati., M.S. Thiruthopu., Martha, S.. (2015). Assessment of drug-drug interactions in hypertensive patients at a superspeciality hospital. Avicenna J Med. 2015 Apr-Jun. 5(2): 29–35. Soegondo, S.. (2009). Farmakoterapi pada Pengendalian Glikemia Diabetes
Melitus Tipe 2. Dalam; Sudoyo, A.W., Setyohadi, B., Alwi I., K. Simardibrata M., Setiati S. Ilmu Penyakit Dalam Jilid III, Edisi Kelima. Jakarta : Interna Publishing. Halaman 1884-1890.
Soewondo, P.. (2009). Ketoasidosis Diabetik. Dalam; Sudoyo, A.W., Setyohadi, B., Alwi I., K. Simardibrata M., Setiati S. Ilmu Penyakit Dalam Jilid III, Edisi Kelima. Jakarta : Interna Publishing. Halaman 1906.
Soewondo, P. dan Hendarto, H.. (2009). Asidosis Laktat. Dalam; Sudoyo, A.W., Setyohadi, B., Alwi I., K. Simardibrata M., Setiati S. Ilmu Penyakit Dalam Jilid III, Edisi Kelima. Jakarta : Interna Publishing. Halaman 1921.
Stockley, I.H.. (2008). Stockley’s Drug Interaction. Edisi kedelapan. Great Britain: Pharmaceutical Press. Halaman 1-9, 485.
Tatro, D.S.. (2009). Drug Interaction Facts, San Carlos, California: A Wolters Kluwer Health Inc.
Triplitt, C.L., Reasner, C.A., dan Isley, W.L. (2008). Diabetes Mellitus. Editor: Dipiro, J.T., Talbert, R.L., Yee, G.C., Matzke G.R., Wells, B.G., dan Posey, L.M. Pharmacotherapy: A Pathophysiologic Approach. Seventh edition. United State of America: The McGraw-Hill Companies, Inc. Halaman 1207-1208, 1217, 1220-1226.
Utami, M.G.. (2013). Analisis Potensi Interaksi Obat Antidiabetik Oral Pada Pasien Di Instalasi Rawat Jalan Askes Rumah Sakit Dokter Soedarso Pontianak. Periode Januari- Maret 2013. Skripsi. Pontianak: Prodi Farmasi Fakultas Kedokteran Universitas Tanjungpura. Halaman 17-28.
Utami, P. dan Tim Lentera. (2003). Tanaman Obat Untuk Mengatasi Diabetes
Mellitus. Tangerang: Agromedia Pustaka. Halaman: 13-14.
World Health Organization (WHO). (2011). Noncommunicable Desease Country
BAB III
METODE PENELITIAN
3.1 Jenis Penelitian
Metode penelitian yang digunakan adalah metode penelitian deskriptif dilakukan dengan survei. Menurut Travers (1978) yang dikutip oleh Sevilla, et al. (2007) penelitian deskriptif merupakan rancangan penelitian yang digunakan untuk mengumpulkan informasi dari kondisi yang ada. Dalam hal ini penelitian dilakukan dengan menggunakan data sekunder pasien penderita diabetes melitus tipe 2 yang memenuhi kriteria inklusi dengan pendekatan secara retrospektif, dalam hal ini adalah rekam medik dan laporan pemakaian obat pasien rawat inap diabetes melitus di RSUD Dr. Pirngadi Medan Juli-Desember 2014.
3.2 Lokasi dan Waktu Penelitian
3.2.1 Lokasi Penelitian
Penelitian dilakukan di RSUD Dr. Pirngadi Medan yang berlokasi di Jl. Prof. H. M. Yamin, SH No. 47 Medan. Lokasi ini dipilih karena berdasarkan pertimbangan RSUD Dr. Pirngadi Medan merupakan rumah sakit rujukan dan merupakan rumah sakit kelas B.
3.2.2 Waktu Penelitian
=
3.3 Populasi dan Sampel
3.3.1 Populasi
Populasi adalah kumpulan dari keseluruhan pengukuran, objek, atau individu yang akan dikaji yang menjadi fokus perhatian suatu kajian (Harinaldi, 2005). Populasi dalam penelitian ini adalah data rekam medik pasien rawat inap diabetes melitus tipe 2 di RSUD Dr. Pirngadi Medan Juli-Desember 2014. Populasi target diperoleh dari rekam medik pasien rawat inap diabetes melitus tipe 2 di RSUD Dr. Pirngadi Medan Juli-Desember 2014 sejumlah 840.
3.3.2 Sampel
Sampel merupakan sebagian, atau subset (himpunan bagian), dari suatu populasi (Harinaldi, 2005). Sampel yang digunakan dalam penelitian ini adalah data rekam medik pasien rawat inap diabetes melitus tipe 2 di RSUD Dr. Pirngadi Medan Juli-Desember 2014 yang memenuhi kriteria inklusi. Sampel diambil secara acak sederhana dihitung berdasarkan rumus sampel minimal Slovin. Rumus sampel minimal Slovin merupakan salah satu metode yang digunakan untuk menentukan jumlah sampel minimal yang diambil bila diketahui jumlah populasinya (Sevilla, 2007).
Rumus sampel minimal Slovin sebagai berikut: N
n = 1 + N(e)²
840 n =
1 + 840. (0,1)
840 1 + 840(0,01)
840
= 1 + 8,4 = 840 9,4 = 89,36
Keterangan:
n : Jumlah Sampel
N : Jumlah Populasi (840)
Dengan jumlah populasi sebesar 840 dan batas toleransi kesalahan 10% maka diperoeh besar sampel minimal 89,36.
Sampel yang dipilih harus memenuhi kriteria inklusi . Kriteria inklusi:
a. rekam medik atau laporan pemakaian obat pasien yang dirawat di instalasi rawat inap RSUD Dr. Pirngadi Medan dengan diagnosis penyakit diabetes melitus tipe 2 pada bulan Juli-Desember 2014.
b. data rekam medik pasien lengkap, memuat: data pasien (nama, jenis kelamin, usia, tanggal masuk rumah sakit), diagnosis penyakit, data penggunaan obat antidiabetes.
c. kategori semua gender dan usia. d. mendapat terapi ≥ 2 obat. Kriteria eksklusi:
a. Data rekam medik pasien lengkap tetapi tidak dapat dibaca.
3.4 Definisi Operasional
a. subyek penelitian adalah rekam medik atau laporan pemakaian obat pasien rawat inap dengan diagnosis penyakit diabetes melitus tipe 2 di RSUD Dr. Pirngadi Medan Juli-Desember 2014.
c. rekam medik adalah berkas yang berisikan catatan dan dokumen tentang identitas pasien, pemeriksaan, pengobatan, tindakan dan pelayanan lain kepada pasien pada sarana pelayanan kesehatan.
d. data laporan pemakaian obat per pasien adalah berkas yang berisikan data tentang pemakaian obat pada pasien rawat inap dengan diagnosis diabetes melitus tipe 2 yang dirawat inap di RSUD Dr. Pirngadi Medan pada periode Juli-Desember 2014.
e. periode pengamatan adalah suatu rentang waktu untuk menentukan besarnya insidensi pada periode tersebut.
f. potensi interaksi obat antidiabetes adalah potensi obat antidiabetes dengan obat antidiabetes atau dengan obat lain untuk berinteraksi sedemikian rupa sehingga efektivitas atau toksisitas salah satu atau lebih obat berubah.
g. persentase kejadian potensi interaksi antidiabetes adalah persentase potensi interaksi obat antidiabetes yang ditemukan pada subjek penilitian.
h. usia subjek dihitung sejak tahun lahir sampai dengan ulang tahun terakhir, kelompok usia ditentukan menjadi tahun, 25-34 tahun, 35-44 tahun, 45-54 tahun, 55- 64 tahun, 65-74 tahun, dan ≥75 tahun.
i. jenis obat adalah obat antidiabetes yang berpotensi interaksi.
j. mekanisme interaksi adalah bagaimana interaksi obat terjadi apakah secara farmakokinetik, farmakodinamik atau unknown.
k. tingkat keparahan interaksi obat adalah minor, moderate, atau major.
m. interaksi farmakodinamik adalah interaksi dimana suatu obat menginduksi perubahan respon pasien terhadap obat lain tanpa mengubah farmakokinetik obat lain.
n. unknown adalah kejadian interaksi obat yang telah tercatat dalam literatur tetapi mekanisme interaksinya belum diketahui secara jelas.
o. tingkat keparahan minor memiliki efek ringan, kemungkinan dapat mengganggu tetapi seharusnya tidak secara signifikan mempengaruhi hasil terapi. Pengobatan tambahan biasanya tidak diperlukan.
p. tingkat keparahan moderate menyebabkan penurunan status klinis pasien. Pengobatan tambahan, rawat inap, atau diperpanjang dirawat di rumah sakit mungkin diperlukan.
q. Tingkat keparahan major secara potensial mengancam jiwa atau dapat menyebabkan kerusakan permanen.
3.5 Instrumen Penelitian
3.5.1 Sumber Data
Sumber data dalam penelitian ini yaitu rekam medik dari pasien rawat inap diabetes melitus tipe 2 di RSUD Dr. Pirngadi Medan Juli-Desember 2014.
3.5.2 Teknik Pengumpulan Data
retrospective yaitu berupa pengamatan atau gambaran mengenai subjek penelitian
yang meneliti data kebelakang. Data yang dikumpulkan merupakan data resep pengobatan dari rekam medik pasien rawat inap diabetes melitus tipe 2 di RSUD Dr. Pirngadi Medan Juli -Desember 2014 berdasarkan jenis kelamin, Usia, diagnosis penyakit, jumlah obat per pasien, jenis obat di RSUD Dr. Pirngadi Medan. Data interaksi obat antidiabetes yang diambil dari data obat yang diberikan pada pasien dari awal masuk hingga keluar rumah sakit, dimana pada resep terdapat obat antidiabetes, jika terdapat keberulangan resep maka diambil satu jenis.
3.6 Analisis Data
Evaluasi data interaksi obat antidiabetes dilakukan secara teoritik berdasarkan studi literatur seperti buku Drug Interaction Fact, drug interaction
checker medscape
interaction checker webmd
interaction checker drugs.com
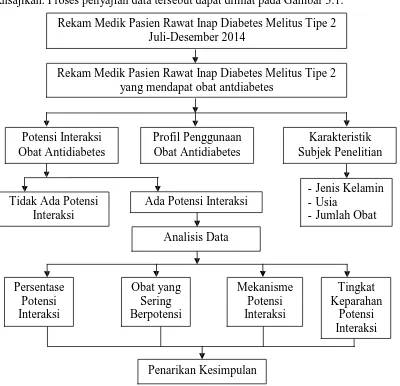
3.7 Bagan Alur Penelitian
Dalam penelitian ini, terdapat beberapa proses sebelum pada akhirnya data disajikan. Proses penyajian data tersebut dapat dilihat pada Gambar 3.1.
Rekam Medik Pasien Rawat Inap Diabetes Melitus Tipe 2 Juli-Desember 2014
Rekam Medik Pasien Rawat Inap Diabetes Melitus Tipe 2 yang mendapat obat antdiabetes
Potensi Interaksi
Gambar 3.1 Bagan alur penelitian potensi interaksi obat antidiabetes pada
pasien rawat inap diabetes melitus tipe 2 di RSUD Dr. Pirngadi Medan Juli-Desember 2014.
3.8 Prosedur Penelitian
Adapun cara kerja dalam penelitian ini sebagai berikut: a. Pengurusan izin
Utama RSUD Dr. Pirngadi Medan untuk mendapatkan izin penelitian dan pengambilan data, dengan membawa surat rekomendasi dari fakultas.
b. Survei awal
Proses survei ini dimulai dari observasi laporan di Sub Bagian Rekam Medik untuk kasus-kasus dengan diagnosis diabetes melitus tipe 2 di RSUD Dr. Pirngadi Juli-Desember 2014. Dari data Sub Bagian Rekam Medik digunakan untuk mengumpulkan rekam medik pasien.
c. Pembuatan lembar pengumpulan data
Pembuatan lembar pengumpulan data ini bertujuan untuk memudahkan pengumpulan data dari rekam medik. Lembar pengumpulan data berisikan: no rekam medik, nama pasien, umur pasien, jenis kelamin, tanggal masuk rumah sakit, tanggal keluar rumah sakit, diagnosis, data obat yang digunakan.
d. Pelaksanaan pengambilan data
Proses pengambilan data dilakukan dengan cara mencatat data-data yang dibutuhkan dari rekam medik dan laporan pemakaian obat per pasien yang telah meemnuhi kriteria inklusi ke lembar pengumpul data.
e. Analisis Data
BAB IV
HASIL DAN PEMBAHASAN
Berdasarkan hasil pengamatan rekam medik pada pasien rawat inap diabetes melitus tipe 2 periode Juli-Desember 2014 yang memenuhi kriteria inklusi dan tidak memenuhi kriteria eksklusi diperoleh 90 rekam medik yang terdapat 165 resep.
4.1 Karakteristik Umum Subjek Penelitian
4.1.1 Usia
Berdasarkan sampel yang diambil dari 90 rekam medik (165 resep) yang menggunakan obat antidiabetes dalam resepnya, diperoleh gambaran umum karakteristik subjek yang dominan antara lain 56,67% perempuan; 41,11% usia 55-64 tahun. Karakteristik umum subjek mengenai usia dan jenis kelamin yang diteliti secara garis besar ditunjukkan pada Tabel 4.1.
Tabel 4.1 Karakteristik subjek penelitian jenis kelamin dan usia
Karakteristik Subjek Jumlah RM (n=90) %
Kekenusa, et al. (2006) juga menunjukkan bahwa pasien diabetes melitus tipe 2 didominasi kelompok usia ≥45 tahun. Usia ≥45 tahun memiliki resiko 8 kali lebih besar terkena penyakit diabetes melitus tipe 2 dibandingkan usia <45 tahun. Hal ini dapat terjadi karena pada lansia terjadi perubahan fisik dan penurunan fungsi tubuh yang mempengaruhi kemampuan fisik dan menurunkan kekebalan tubuh, serta proses metabolisme yang menurun yang tidak diimbangi dengan peningkatan aktivitas fisik (Maryam, et al., 2008).
4.1.2 Jumlah Obat
Berdasarkan sampel yang berjumlah 90 rekam medik (165 resep) yang menggunakan obat antidiabetes dalam resepnya, diperoleh 88,48% jumlah obat dalam resep yakni ≥5.
Tabel 4.2 Karakteristik subjek penelitian jumlah obat
Karakteristik Subjek Jumlah Resep (n=165) %
Jumlah Obat <5
≥5 146 19
11,52 88,48
memerlukan terapi kombinasi untuk mendapatkan kontrol yang baik (Shastry, et al., 2015).
4.2 Profil Penggunaan Obat Antidiabetes pada Pasien Rawat Inap Diabetes Melitus Tipe 2 di RSUD Dr. Pirngadi Medan Juli-Desember 2014
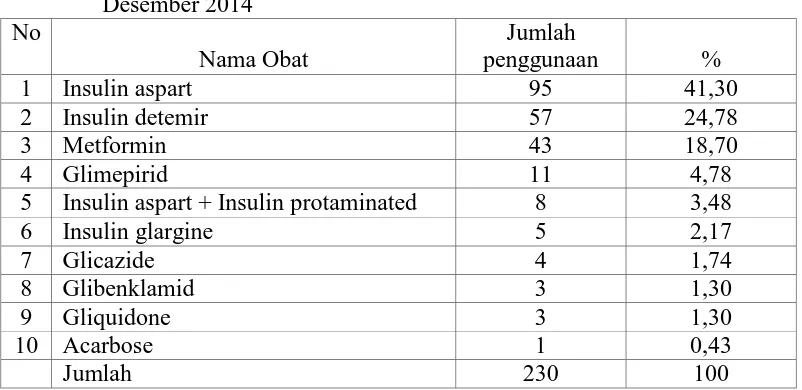
Persentase penggunaan obat antidiabetes di RSUD Dr. Pirngadi Medan Juli-Desember 2014 yang diambil dari 165 resep dimana terdapat 230 penggunaan obat antidiabetes ditunjukkan oleh Tabel 4.3.
Tabel 4.3 Persentase tingkat penggunaan obat antidiabetes pasien rawat inap
diabetes melitus tipe 2 di RSUD Dr. Pirngadi Medan Juli- Desember 2014
No
Nama Obat
Jumlah
penggunaan %
1 Insulin aspart 95 41,30
2 Insulin detemir 57 24,78
3 Metformin 43 18,70
4 Glimepirid 11 4,78
5 Insulin aspart + Insulin protaminated 8 3,48
6 Insulin glargine 5 2,17
7 Glicazide 4 1,74
8 Glibenklamid 3 1,30
9 Gliquidone 3 1,30
10 Acarbose 1 0,43
Jumlah 230 100
Insulin aspart banyak digunakan karena memiliki kerja onset kerja cepat dan menurunan kadar glukosa postprandial lebih cepat dibandingkan insulin regular (ACCP, 2013). Penderita DM Tipe 2 tertentu kemungkinan juga membutuhkan terapi insulin apabila terapi lain yang diberikan tidak dapat mengendalikan kadar glukosa darah. Selain itu ketika penderita mengalami stress berat, seperti pada infeksi berat, tindakan pembedahan, infark miokard akut atau stroke, ketoasidosis diabetik. Penderita DM yang mendapat nutrisi parenteral atau yang memerlukan suplemen tinggi kalori untuk memenuhi kebutuhan energi yang meningkat, secara bertahap memerlukan insulin eksogen untuk mempertahankan kadar glukosa darah mendekati normal ketika terjadi peningkatan kebutuhan insulin (Depkes RI, 2005).
4.3 Persentase Frekuensi Potensi Interaksi Obat Antidiabetes Subjek Penelitian
4.3.1 Kriteria Usia
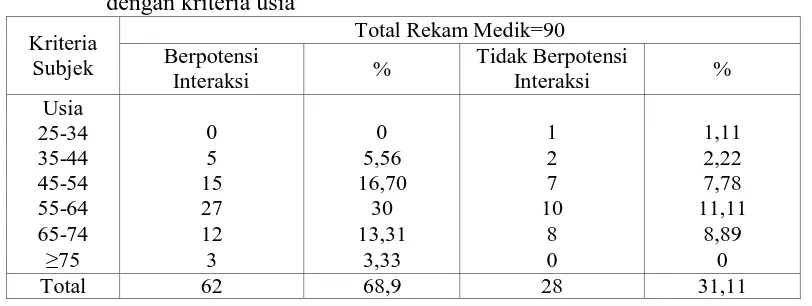
Berdasarkan analisis terhadap 90 rekam medik, ditemukan adanya potensi interaksi obat antidiabetes sebesar 68,9%. Gambaran umum kejadian potensi interaksi obat kriteria usia ditunjukkan pada Tabel 4.4.
Tabel 4.4 Persentase potensi interaksi obat antidiabetes pada subjek penelitian
dengan kriteria usia
Penelitian terhadap 90 rekam medik pasien mengenai kejadian potensi interaksi obat antidiabetes menggambarkan bahwa potensi interaksi obat terjadi pada kelompok usia 55-64 tahun (30%). Hasil penelitian yang dilakukan oleh Sivva, et al. (2015) juga menunjukkan hal serupa, kelompok usia 50-60 tahun adalah usia yang terbanyak mengalami interaksi obat, secara umum pasien lansia memiliki resiko terjadinya interaksi obat karena mereka kebanyakan memiliki banyak penyakit dan polifarmasi yang biasanya muncul dengan meningkatnya durasi dari kondisi penyakit dan perubahan fisiologi (Arvind, et al., 2011).
Persentase potensi interaksi obat antidiabetes terdapat pada 62 rekam medik dari 90 total rekam medik (68,90%) (Tabel 4.4), angka ini cukup tinggi dan tentunya perlu mendapat perhatian farmasis. Adanya ditemukan potensi interaksi obat ini dapat berhubungan dengan penurunan efek terapi atau bahkan semakin meningkatnya efek oleh karena semakin meningkatnya konsentrasi suatu obat (drugs.com, 2015). Monitoring terkait efek yang mungkin ditimbulkan oleh interaksi obat ini sangat diperlukan.
4.3.2 Kriteria Jumlah Obat
Analisis terhadap 165 resep, ditemukan adanya potensi interaksi obat pada 115 resep (69,7%). Gambaran umum kejadian potensi interaksi obat kriteria usia ditunjukkan pada Tabel 4.5.
Tabel 4.5 Persentase potensi interaksi obat antidiabetes pada subjek penelitian
dengan kriteria jumlah obat
Kriteria Subjek
Total Resep=165
Berpotensi interaksi % Tidak Berpotensi
Interaksi %
Jumlah Obat < 5 obat
≥ 5 obat
6 109
3,64 66,06
13 37
7,88 22,42
Penelitian terhadap 165 resep mengenai kejadian potensi interaksi obat antidiabetes menggambarkan bahwa potensi interaksi obat terjadi pada pasien yang menerima ≥5 obat memiliki persentase sebesar 66,06%. Potensi interaksi obat Antidiabetes terdapat pada 115 resep dari 165 total resep (69,70%) (Tabel 4.5). Persentase ini cukup tinggi dan tentunya perlu mendapat perhatian farmasis. Adanya ditemukan potensi interaksi obat ini dapat berhubungan dengan penurunan efek terapi atau bahkan semakin meningkatnya efek oleh karena semakin meningkatnya konsentrasi suatu obat (drugs.com, 2015). Monitoring terkait efek yang mungkin ditimbulkan oleh interaksi obat ini sangat diperlukan.
4.4 Gambaran Kejadian Potensi Interaksi Obat Antidiabetes Subjek Penelitian
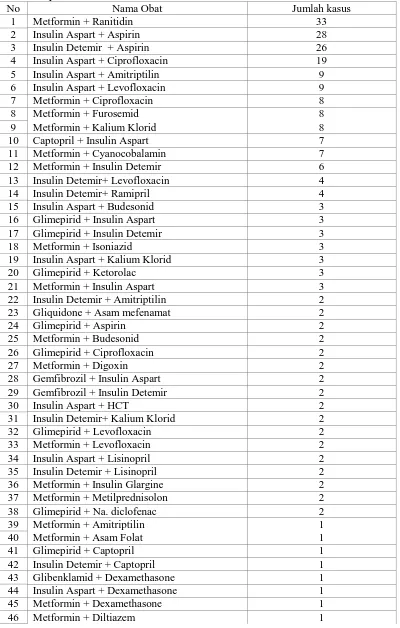
Analisis terhadap 90 rekam medik menunjukkan hasil persentase potensi interaksi obat antidiabetes yaitu 68,90%, dari 165 resep ditemukan 115 resep memiliki potensi interaksi dengan 250 kali kasus potensi, terdiri dari 57 jenis kasus potensi interaksi obat antidiabetes (Tabel 4.6). Obat yang paling sering mengalami potensi interaksi adalah insulin aspart 38,40%, metformin 32%, dan insulin detemir 20,80% (Tabel 4.7), dengan mekanisme interaksi farmakodinamik 72%, farmakokinetik 17,2%, dan unknown 10,80% (Tabel 4.9). Tingkat keparahan potensi interaksi obat antara lain minor 17,60%, Moderate 82,40%, dan major 0% (Tabel 4.11).
4.4.1 Obat Antidiabetes yang Sering Mengalami Potensi Interaksi pada Subjek Penelitian
Tabel 4.6 Jenis kejadian potensi interaksi obat antidiabetes pada subjek
penelitian
No Nama Obat Jumlah kasus
1 Metformin + Ranitidin 33
2 Insulin Aspart + Aspirin 28
3 Insulin Detemir + Aspirin 26
4 Insulin Aspart + Ciprofloxacin 19
5 Insulin Aspart + Amitriptilin 9
6 Insulin Aspart + Levofloxacin 9
7 Metformin + Ciprofloxacin 8
8 Metformin + Furosemid 8
9 Metformin + Kalium Klorid 8
10 Captopril + Insulin Aspart 7
11 Metformin + Cyanocobalamin 7
12 Metformin + Insulin Detemir 6
13 Insulin Detemir+ Levofloxacin 4
14 Insulin Detemir+ Ramipril 4
15 Insulin Aspart + Budesonid 3
16 Glimepirid + Insulin Aspart 3
17 Glimepirid + Insulin Detemir 3
18 Metformin + Isoniazid 3
19 Insulin Aspart + Kalium Klorid 3
20 Glimepirid + Ketorolac 3
21 Metformin + Insulin Aspart 3
22 Insulin Detemir + Amitriptilin 2
23 Gliquidone + Asam mefenamat 2
24 Glimepirid + Aspirin 2
25 Metformin + Budesonid 2
26 Glimepirid + Ciprofloxacin 2
27 Metformin + Digoxin 2
28 Gemfibrozil + Insulin Aspart 2
29 Gemfibrozil + Insulin Detemir 2
30 Insulin Aspart + HCT 2
31 Insulin Detemir+ Kalium Klorid 2
32 Glimepirid + Levofloxacin 2
33 Metformin + Levofloxacin 2
34 Insulin Aspart + Lisinopril 2
35 Insulin Detemir + Lisinopril 2
36 Metformin + Insulin Glargine 2
37 Metformin + Metilprednisolon 2
38 Glimepirid + Na. diclofenac 2
39 Metformin + Amitriptilin 1
40 Metformin + Asam Folat 1
41 Glimepirid + Captopril 1
42 Insulin Detemir + Captopril 1
43 Glibenklamid + Dexamethasone 1
44 Insulin Aspart + Dexamethasone 1
45 Metformin + Dexamethasone 1
Tabel 4.6 (lanjutan) Kejadian potensi interaksi obat antidiabetes pada subjek
Penelitian
No Nama Obat Jumlah kasus
47 Glimepirid + Ibuprofen 1
48 Insulin Aspart + Isoniazid 1
49 Gliquidone + Ketorolac 1
50 Glibenklamid + Levofloxacin 1
51 Insulin Aspart + Maprotilin 1
52 Glimepirid + Meloxicam 1
53 Insulin Aspart + Metilprednisolon 1
54 Insulin Glargine + Metilprednisolon 1
55 Metformin + Nifedipin 1
56 Insulin Aspart + Prednisolone 1
57 Insulin Aspart + Risperidone 1
Berikut adalah persentase obat antidiabetes yang memiliki potensi interaksi.
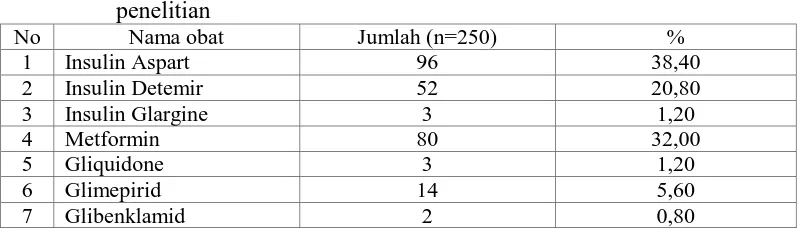
Tabel 4.7 Obat antidiabetes yang memiliki potensi interaksi pada subjek
penelitian
No Nama obat Jumlah (n=250) %
1 Insulin Aspart 96 38,40
2 Insulin Detemir 52 20,80
3 Insulin Glargine 3 1,20
4 Metformin 80 32,00
5 Gliquidone 3 1,20
6 Glimepirid 14 5,60
7 Glibenklamid 2 0,80
Berdasarkan hasil penelitian diperoleh obat antidiabetes yang sering memiliki potensi interaksi obat adalah insulin aspart 38,40%, metformin 32%, dan insulin detemir 20,80% (Tabel 4.7). Hasil yang diperoleh dipengaruhi dari tingginya peresepan obat yang melibatkan obat-obat tersebut di RSUD Dr. Pirngadi Medan salah satunya yaitu pada pasien rawat inap diabetes melitus tipe 2, terutama insulin aspart yang penggunaannya paling tinggi. Sivva, et al. (2015) juga menyatakan bahwa insulin merupakan obat yang paling sering mengalami interaksi obat pada pasien hipertensi.
interaksi paling banyak melibatkan metformin adalah metformin + ranitidin (33 kali) dan untuk insulin detemir adalah insulin detemir + aspirin (26 kali). Mekanisme interaksi dari aspirin dan insulin aspart ataupun detemir adalah aspirin dapat meningkatkan efek insulin aspart dan insulin detemir melalui sinergisme farmakodinamik (medscape.com, 2015). Salisilat seperti aspirin secara signifikan meningkatkan sekresi basal insulin, respon insulin akut terhadap beban glukosa, dan pelepasan insulin sekunder pada subjek normal maupun pada pasien dengan diabetes tipe 2. Efeknya berhubungan dengan penurunan konsentrasi glukosa pada pasien dengan diabetes, sementara toleransi glukosa secara umum tidak diubah pada individu normal (Tatro, 2009). Tanda-tanda hipoglikemia termasuk sakit kepala, pusing, kantuk, kegugupan, bingung, tremor, nausea, lapar, lemah, perspirasi, palpitasi, dan detak jantung cepat. Penyesuaian dosis dan monitoring kadar glukosa darah secara ketat diperlukan pada pasien yang menerima terapi aspirin dan insulin aspart atau insulin detemir (drugs.com, 2015).
4.4.2 Mekanisme Potensi Interaksi Obat Antidiabetes pada Subjek Penelitian
Mekanisme potensi interaksi yang ditemukan pada penelitian ini yakni farmakodinamik, farmakokinetik, dan unknown ditunjukkan pada Tabel 4.8.
Tabel 4.8 Mekanisme potensi interaksi pada jenis kejadian potensi interaksi
obat antidiabetes pada subjek penelitian
No Nama Obat
mekanisme interaksi
obat Jumlah kasus
1 Insulin aspart + Aspirin farmakodinamik 28
2 Insulin Detemir + Aspirin farmakodinamik 26
3 Insulin Aspart + Ciprofloxacin farmakodinamik 19
4 Insulin Aspart + Amitriptilin farmakodinamik 9
5 Insulin Aspart + Levofloxacin farmakodinamik 9
6 Metformin + Ciprofloxacin farmakodinamik 8
7 Metformin + Kalium Klorid farmakodinamik 8
8 Captopril + Insulin Aspart farmakodinamik 7
9 Metformin + Insulin Detemir farmakodinamik 6
10 Insulin Detemir + Levofloxacin farmakodinamik 4
11 Insulin Detemir + Ramipril farmakodinamik 4
12 Insulin Aspart + Budesonid farmakodinamik 3
13 Glimepirid + Insulin Aspart farmakodinamik 3
14 Glimepirid + Insulin Detemir farmakodinamik 3
15 Insulin Aspart + Kalium Klorid farmakodinamik 3
16 Metformin + Insulin Aspart farmakodinamik 3
17 Insulin Detemir + Amitriptilin farmakodinamik 2
18 Metformin + Budesonid farmakodinamik 2
19 Glimepirid + Ciprofloxacin farmakodinamik 2
20 Insulin Aspart + HCT farmakodinamik 2
21 Insulin Detemir+ Kalium Klorid farmakodinamik 2
22 Glimepirid + Levofloxacin farmakodinamik 2
23 Metformin + Levofloxacin farmakodinamik 2
24 Insulin Aspart + Lisinopril farmakodinamik 2
25 Insulin Detemir + Lisinopril farmakodinamik 2
26 Metformin + Insulin Glargine farmakodinamik 2
27 Metformin + Metilprednisolon farmakodinamik 2
28 Metformin + Amitriptilin farmakodinamik 1
29 Glimepirid + Captopril farmakodinamik 1
30 Insulin Detemir + Captopril farmakodinamik 1
31 Glibenklamid + Dexamethasone farmakodinamik 1
32 Insulin Aspart + Dexamethasone farmakodinamik 1
33 Metformin + Dexamethasone farmakodinamik 1
34 Glibenklamid + Levofloxacin farmakodinamik 1
35 Insulin Aspart + Maprotilin farmakodinamik 1
36 Insulin Aspart + Metilprednisolon farmakodinamik 1
37
Insulin Glargine +
Tabel 4.8 (lanjutan) Mekanisme potensi interaksi pada jenis kejadian potensi
interaksi obat antidiabetes pada subjek penelitian
No Nama Obat
Mekanisme interaksi
obat Jumlah kasus
38 Insulin Aspart + Prednisolone farmakodinamik 1
39 Metformin + Ranitidin farmakokinetik 33
40 Glimepirid + Aspirin farmakokinetik 2
41 Metformin + Digoxin farmakokinetik 2
42 Metformin + Diltiazem farmakokinetik 1
43 Metformin + Nifedipin farmakokinetik 1
44 Metformin + Furosemid unknown 8
45 Metformin + Cyanocobalamin unknown 7
46 Metformin + Isoniazid unknown 3
47 Glimepirid + Ketorolac unknown 3
48 Gliquidone + Asam mefenamat unknown 2
49 Gemfibrozil + Insulin Aspart unknown 2
50 Gemfibrozil + Insulin Detemir unknown 2
51 Glimepirid + Na. diclofenac unknown 2
52 Metformin + Asam Folat unknown 1
53 Glimepirid + Ibuprofen unknown 1
54 Insulin Aspart + Isoniazid unknown 1
55 Gliquidone + Ketorolac unknown 1
56 Glimepirid + Meloxicam unknown 1
57 Insulin Aspart + Risperidone unknown 1
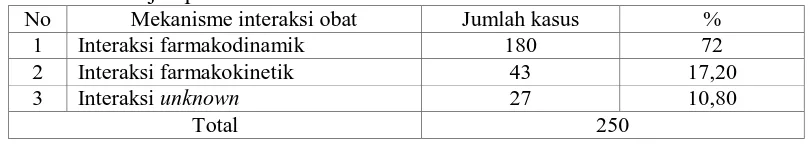
Berdasarkan hasil penelitian diperoleh persentase mekanisme interaksi obat mekanisme interaksi farmakodinamik 72%, farmakokinetik 17,2%, dan
unknown 10,2% (Tabel 4.9).
Tabel 4.9. Persentase mekanisme potensi interaksi obat antidiabetes pada
subjek penelitian
No Mekanisme interaksi obat Jumlah kasus %
1 Interaksi farmakodinamik 180 72
2 Interaksi farmakokinetik 43 17,20
3 Interaksi unknown 27 10,80
Total 250
a. Mekanisme Farmakodinamik
aspart dan insulin detemir melalui sinergisme farmakodinamik (medscape.com, 2015). Salisilat seperti aspirin secara signifikan meningkatkan sekresi basal insulin, respon insulin akut terhadap beban glukosa, dan pelepasan insulin sekunder pada subjek normal maupun pada pasien dengan diabetes tipe 2. Efeknya berhubungan dengan penurunan konsentrasi glukosa pada pasien dengan diabetes, sementara toleransi glukosa secara umum tidak diubah pada individu normal (Tatro, 2009). Tanda-tanda hipoglikemia termasuk sakit kepala, pusing, kantuk, kegugupan, bingung, tremor, nausea, lapar, lemah, perspirasi, palpitasi, dan detak jantung cepat. Penyesuaian dosis dan monitoring kadar glukosa darah secara ketat diperlukan pada pasien yang menerima terapi aspirin dan insulin aspart atau insulin detemir (drugs.com, 2015).
Untuk mekanisme insulin aspart dan ciprofloxacin, diketahui ciprofloxacin dapat meningkatkan efek insulin aspart melalui sinergime farmakodinamik, antibiotik quinolon dapat mengganggu efek terapi insulin. Hipoglikemia dan, dalam frekuensi rendah, hiperglikemia telah dialaporkan selama penggunan quinolon, monitor kadar glukosa darah dengan hati-hati diperlukan (medscape.com, 2015).
b. Mekanisme Farmakokinetik
laktat seperti malaise, myalgia, gangguan pernapasan, hiperventilsi, detak jantung lambat atau tidak normal, kantuk, tidak nyaman pada perut, atau tanda-tanda tidak biasa lainnya (drugs.com, 2015).
4.4.3 Tingkat Keparahan Potensi Interaksi Obat Antidiabetes pada Subjek Penelitian
Tingkat keparahan yang ditemukan dalam penelitian ini adalah minor dan
moderate seperti ditunjukkan pada Tabel 4.10.
Tabel 4.10 Tingkat keparahan pada jenis kejadian potensi interaksi obat
antidiabetes pada subjek penelitian
No Nama Obat Tingkat keparahan
interaksi obat Jumlah kasus
1 Insulin Aspart + Amitriptilin minor 9
2 Metformin + Furosemid minor 8
3 Metformin + Kalium Klorid minor 8
4 Metformin + Cyanocobalamin minor 7
5 Insulin Aspart + Budesonid minor 3
6 Metformin + Isoniazid minor 3
7 Insulin Aspart + Kalium Klorid minor 3
8 Insulin Detemir + Amitriptilin minor 2
9 Metformin + Budesonid minor 2
10 Insulin Aspart + HCT minor 2
11 Insulin Detemir+ Kalium Klorid minor 2
12 Metformin + Metilprednisolon minor 2
13 Metformin + Amitriptilin minor 1
14 Metformin + Asam Folat minor 1
15 Glibenklamid + Dexamethasone minor 1
16 Insulin Aspart + Dexamethasone minor 1
17 Metformin + Dexamethasone minor 1
18 Metformin + Diltiazem minor 1
19 Insulin Aspart + Isoniazid minor 1
20 Insulin Aspart + Maprotilin minor 1
21 Insulin Aspart + Metilprednisolon minor 1
22 Insulin Glargine + Metilprednisolon minor 1
23 Metformin + Nifedipin minor 1
24 Insulin Aspart + Prednisolone minor 1
25 Metformin + Ranitidin moderate 33
26 Insulin aspart + Aspirin moderate 28
27 Insulin Detemir + Aspirin moderate 26
28 Insulin Aspart + Ciprofloxacin moderate 19
29 Insulin Aspart + Levofloxacin moderate 9
30 Metformin + Ciprofloxacin moderate 8
31 Captopril + Insulin Aspart moderate 7
Tabel 4.10 (lanjutan) Tingkat keparahan pada jenis kejadian potensi interaksi
obat antidiabetes pada subjek penelitian
No Nama Obat Tingkat keparahan
interaksi obat Jumlah kasus
33 Insulin Detemir+ Levofloxacin moderate 4
34 Insulin Detemir+ Ramipril moderate 4
35 Glimepirid + Insulin Aspart moderate 3
36 Glimepirid + Insulin Detemir moderate 3
37 Glimepirid + Ketorolac moderate 3
38 Metformin + Insulin Aspart moderate 3
39 Gliquidone + Asam mefenamat moderate 2
40 Glimepirid + Aspirin moderate 2
41 Glimepirid + Ciprofloxacin moderate 2
42 Metformin + Digoxin moderate 2
43 Gemfibrozil + Insulin Aspart moderate 2
44 Gemfibrozil + Insulin Detemir moderate 2
45 Glimepirid + Levofloxacin moderate 2
46 Metformin + Levofloxacin moderate 2
47 Insulin Aspart + Lisinopril moderate 2
48 Insulin Detemir + Lisinopril moderate 2
49 Metformin + Insulin Glargine moderate 2
50 Glimepirid + Na. diclofenac moderate 2
51 Glimepirid + Captopril moderate 1
52 Insulin Detemir + Captopril moderate 1
53 Glimepirid + Ibuprofen moderate 1
54 Gliquidone + Ketorolac moderate 1
55 Glibenklamid + Levofloxacin moderate 1
56 Glimepirid + Meloxicam moderate 1
57 Insulin Aspart + Risperidone moderate 1
Persentase tingkat keparahan potensi interaksi obat dalam penelitian ini ditunjukkan pada Tabel 4.11.
Tabel 4.11 Tingkat keparahan potensi interaksi obat pada subjek penelitian
No Tingkat keparahan potensi interaksi Jumlah kasus %
1 Minor 44 17,60
2 Moderate 206 82,40
3 Major 0 0
Total 250
dihindari (Tatro, 2009). Dalam penelitian ini ditemukan tingkat keparahan antara lain minor 17,60%, Moderate 82,40%, dan major 0% (Tabel 4.11).
Suatu interaksi termasuk kedalam tingkat keparahan minor efeknya biasanya ringan, konsekuensinya dapat mengganggu atau tidak terlihat tetapi seharusnya tidak mempengaruhi keberhasilan terapi secara signifikan. Perlakuan tambahan biasanya tidak diperlukan (Tatro, 2009). Kejadian potensi interaksi kategori minor yang banyak ditemukan pada penelitian ini adalah insulin aspart + amitriptilin (9 kali). Diketahui amitriptilin dapat meningkatkan efek insulin aspart melalui sinergisme farmakodinamik. Namun interaksi ini tidak signifikan dan manajemen dari interaksi ini belum tersedia. (medscape.com, 2015).
4.5 Hubungan Karakteristik Subjek Penelitian dengan Kejadian Potensi Interaksi Obat Antidiabetes
Hasil analisis Chi Square menunjukkan tidak adanya hubungan yang bermakna antara variabel usia dan kejadian potensi interaksi obat antidiabetes dan antara variabel jumlah obat dan kejadian potensi interaksi obat antidiabetes terdapat hubungan bermakna.
4.5.1 Faktor Usia
Kejadian potensi interaksi obat antidiabetes banyak terjadi pada pasien usia 55-64 tahun sebesar 30%.
Tabel 4.12 Frekuensi potensi interaksi obat antidiabetes berdasarkan usia
Usia (Tahun)
Potensi Interaksi Obat
Nilai p
Ada Tidak Ada
Jumlah % terhadap total
usia Jumlah
% terhadap total usia
25-34 0 0 1 0,61
0,215
35-44 8 4,85 2 1,21
45-54 28 16,97 14 8,48
55-64 43 26,06 23 13,94
65-74 29 17,58 10 6,06
≥75 7 4,24 0 0
Total 115 69,70 50 30,30
P
Seperti penelitian pada pasien rawat inap dari berbagai departemen kesehatan internal menemukan bahwa usia bukan faktor resiko DRP (Blix, et al., 2004). Koh et al. (2005) juga tidak melaporkan adanya hubungan signifikan antara dua hal
25-34 tahun 35-44 tahun 45-54 tahun 55-64 tahun 65-74 tahun ≥75 tahun
Gambar 4.1 Hubungan usia dengan potensi interaksi obat
Gambar 4.1 menunjukkan bahwa pada penelitian ini frekuensi potensi interaksi obat paling banyak terjadi pada pasien berusia 55-64 tahun. Hasil penelitian yang dilakukan oleh Sivva, et al. (2015) juga menunjukkan hal serupa, kelompok usia 50-60 tahun adalah usia yang terbanyak mengalami interaksi obat, secara umum pasien yang lebih tua memiliki resiko terjadinya interaksi obat karena mereka kebanyakan memiliki banyak penyakit dan polifarmasi yang biasanya muncul dengan meningkatnya durasi dari kondisi penyakit dan perubahan fisiologi (Arvind, et al., 2011).
4.5.2 Faktor Jumlah Obat
Pe
Tabel 4.13 Frekuensi potensi interaksi obat antidiabetes berdasarkan jumlah
obat
Total 115 69,70 50 30,30
80
Gambar 4.2 Hubungan jumlah obat dengan potensi interaksi obat
BAB V
KESIMPULAN DAN SARAN
5.1 Kesimpulan
Dari hasil penelitian yang telah dilakukan di RSUD Dr. Pirngadi Medan dapat disimpulkan antara lain:
a. profil penggunaan obat antidiabetes pada pasien rawat inap diabetes tipe 2 Juli- Desember 2014 tertinggi adalah insulin aspart 41,30%, insulin detemir 24,78%, dan metformin 18,70%.
b. persentase frekuensi potensi interaksi obat antidiabetes adalah 68,90%.
c. obat antidiabetes yang sering berpotensi interaksi adalah insulin aspart 38,40%, metformin 30%, dan insulin detemir 20,80%, mekanisme potensi interaksi obat antidiabetes tertinggi adalah farmakodinamik 72%, tingkat keparahan potensi interaksi obat antidiabetes yang teringgi adalah moderate 82,40%.
d. tidak terdapat hubungan bermakna antara usia dengan potensi interaksi obat dan ada hubungan bermakna antara jumlah obat dengan potensi interaksi obat.
5.2 Saran
Berdasarkan hasil dan kesimpulan dari penelitian ini maka disarankan:
a. kepada dokter dan farmasis untuk lebih waspada terhadap potensi terjadinya interaksi obat antidiabetes.
c. kepada Instansi Farmasi RSUD Dr. Pirngadi Medan untuk dapat menjalankan
monitoring ketat terkait obat antidiabetes yang digunakan secara bersamaan
BAB II
TINJAUAN PUSTAKA
2.1 Interaksi Obat
Di antara berbagai faktor yang mempengaruhi respon tubuh terhadap pengobatan terdapat faktor interaksi obat. Obat dapat berinteraksi dengan makanan, zat kimia yang masuk dari lingkungan, atau dengan obat lain. Pengobatan dengan beberapa obat sekaligus memudahkan terjadinya interaksi obat (Setiawati, 2013).
2.1.1 Definisi Interaksi Obat
Interaksi obat didefinisikan ketika obat bersaing satu dengan yang lainnya, atau yang terjadi ketika satu obat hadir bersama dengan obat yang lainnya (Stockley, 2008). Interaksi obat-obat dapat didefinisikan sebagai respon farmakologis atau klinis terhadap kombinasi obat berbeda ketika obat-obat tersebut diberikan tunggal (Tatro, 2009). Dua atau lebih obat yang diberikan pada waktu yang bersamaan dapat menghasilkan efeknya secara bebas atau dapat berinteraksi. Interaksinya bisa bersifat potensiasi atau antagonis dari satu obat oleh obat lainnya, atau adakalanya beberapa efek lainnya (BNF, 2014).
2.1.2 Mekanisme Interaksi Obat
Mekanisme interaksi obat adalah bagaimana interaksi itu muncul. Ada dua macam mekanisme interaksi obat yakni interaksi farmakokinetik dan interaksi farmakodinamik.
2.1.2.1 Interaksi Farmakokinetik
Interaksi farmakokinetik adalah ketika obat diberi bersamaan obat yang satu mengubah absorpsi, distribusi, metabolisme atau ekskresi obat lain. Hal ini paling sering diukur dengan perubahan dalam satu atau lebih parameter kinetik, seperti konsentrasi serum puncak, area di bawah kurva, konsentrasi waktu paruh, jumlah total obat yang diekskresikan dalam urin (Tatro, 2009). Interaksi farmakokinetik terdiri dari beberapa tipe :
a. Interaksi pada absorbsi obat
i. Efek perubahan pH gastrointestinal
Obat melintasi membran mukosa dengan difusi pasif tergantung pada apakah obat terdapat dalam bentuk terlarut lemak yang tidak terionkan. Absorpsi ditentukan oleh kelarutannya dalam lemak, pH isi usus dan sejumlah parameter yang terkait dengan formulasi obat. Sebagai contoh adalah absorpsi asam salisilat oleh lambung lebih besar terjadi pada pH rendah daripada pada pH tinggi (Stockley, 2008).
ii. Adsorpsi, khelasi, dan mekanisme pembentukan komplek
contoh, antibakteri tetrasiklin dengan kalsium, bismut aluminium, dan besi, membentuk kompleks yang kurang diserap sehingga mengurangi efek antibakteri (Stockley, 2008).
iii. Perubahan motilitas gastrointestinal
Karena kebanyakan obat sebagian besar diserap di bagian atas usus kecil, obat-obatan yang mengubah laju pengosongan lambung dapat mempengaruhi absorpsi. Misalnya metoklopramid mempercepat pengosongan lambung sehingga meningkatkan penyerapan parasetamol (asetaminofen) (Stockley, 2008).
iv. Malabsorbsi dikarenakan obat
Neomisin menyebabkan sindrom malabsorpsi dan dapat mengganggu penyerapan sejumlah obat-obatan termasuk digoksin dan metotreksat (Stockley, 2008).
b. Interaksi pada distribusi obat i. Interaksi ikatan protein
Setelah absorpsi, obat dengan cepat didistribusikan ke seluruh tubuh oleh sirkulasi. Beberapa obat secara total terlarut dalam cairan plasma, banyak yang lainnya diangkut oleh beberapa proporsi molekul dalam larutan dan sisanya terikat dengan protein plasma, terutama albumin. Ikatan obat dengan protein plasma bersifat reversibel, kesetimbangan dibentuk antara molekul-molekul yang terikat dan yang tidak. Hanya molekul tidak terikat yang tetap bebas dan aktif secara farmakologi (Stockley, 2008).
ii. Induksi dan inhibisi protein transport obat
membawa obat keluar dari sel-sel ketika obat berdifusi secara pasif. Obat yang termasuk inhibitor transporter dapat meningkatkan penyerapan substrat obat ke dalam otak, yang dapat meningkatkan efek samping Central Nervous System (CNS) (Stockley, 2008).
c. Interaksi pada metabolisme obat
i. Perubahan pada metabolisme fase pertama
Meskipun beberapa obat dikeluarkan dari tubuh dalam bentuk tidak berubah dalam urin, banyak diantaranya secara kimia diubah menjadi yang lebih mudah diekskresikan oleh ginjal. Jika tidak demikian, banyak obat yang akan bertahan dalam tubuh dan terus memberikan efeknya untuk waktu yang lama. Perubahan kimia ini disebut metabolisme, biotransformasi, degradasi biokimia, atau kadang-kadang detoksifikasi. Beberapa metabolisme obat terjadi di dalam serum, ginjal, kulit dan usus, tetapi proporsi terbesar dilakukan oleh enzim yang ditemukan di membran retikulum endoplasma sel-sel hati. Ada dua jenis reaksi utama metabolisme obat. Yang pertama, reaksi tahap I (melibatkan oksidasi, reduksi atau hidrolisis) obat-obatan menjadi senyawa yang lebih polar. Sedangkan, reaksi tahap II melibatkan terikatnya obat dengan zat lain (misalnya asam glukuronat, yang dikenal sebagai glukuronidasi) untuk membuat senyawa yang tidak aktif. Mayoritas reaksi oksidasi fase I dilakukan oleh enzim sitokrom P450 (Stockley, 2008).
ii. Induksi Enzim
sama, alasannya bahwa barbiturat meningkatkan aktivitas enzim mikrosom sehingga meningkatkan laju metabolisme dan ekskresinya (Stockley, 2008). iii. Inhibisi enzim
Inhibisi enzim menyebabkan berkurangnya metabolisme obat, sehingga obat terakumulasi di dalam tubuh. Jalur metabolisme yang paling sering dihambat adalah fase oksidasi oleh isoenzim sitokrom P450. Signifikansi klinis dari banyak interaksi inhibisi enzim tergantung pada sejauh mana tingkat kenaikan serum obat. Jika serum tetap berada dalam kisaran terapeutik interaksi tidak penting secara klinis (Stockley, 2008).
iv. Interaksi isoenzim sitokrom P450 dan obat yang diprediksi
Siklosporin dimetabolisme oleh CYP3A4, rifampisin menginduksi isoenzim ini, sehingga tidak mengherankan bahwa rifampisin mengurangi efek siklosporin (Stockley, 2008).
d. Interaksi pada ekskresi obat i. Perubahan pH urin
ii. Perubahan ekskresi aktif tubular renal
Obat yang menggunakan sistem transportasi aktif yang sama di tubulus ginjal dapat bersaing satu sama lain dalam hal ekskresi. Sebagai contoh, probenesid mengurangi ekskresi penisilin dan obat lainnya (Stockley, 2008). iii. Perubahan aliran darah renal
Aliran darah melalui ginjal dikendalikan oleh produksi vasodilator prostaglandin ginjal. Jika sintesis prostaglandin ini dihambat, ekskresi beberapa obat dari ginjal dapat berkurang (Stockley, 2008).
2.1.2.2 Interaksi farmakodinamik
Interaksi farmakodinamik adalah interaksi yang mana satu obat menginduksi perubahan respon pasien terhadap obat tanpa mengubah farmakokinetik objek obat. Artinya, seseorang dapat melihat perubahan kerja obat tanpa perubahan konsentrasi plasma. Interaksi farmakologis yaitu penggunaan bersamaan dari dua atau lebih obat dengan aksi farmakologis yang sama atau berbeda, misalnya penggunaan alkohol dengan obat anti ansietas dan hipnotik atau antihistamin. Beberapa dokter mengatakan bahwa reaksi tersebut bukan interaksi obat dan memang sebagian besar tanpa kecuali reaksi yang dilaporkan merugikan (Tatro, 2009).
a. Interaksi aditif atau sinergis
kadang efek aditif menyebabkan toksik misalnya aditif ototoksisitas, nefrotoksisitas dan depresi sumsum tulang (Stockley, 2008).
b. Interaksi antagonis atau berlawanan
Berbeda dengan interaksi aditif, ada beberapa pasang obat dengan aktivitas yang bertentangan satu sama lain. Misalnya efek penurunan glukosa dari antidiabetes akan ditentang oleh kortikosteroid dengan aktivitas glukokortikoid (hiperglikemik) dan hiperglikemia yang signifikan telah terlihat dengan kortikosteroid sistemik. Contonnya adalah penggunaan dosis tinggi fluticasone inhalasi dengan glibenklamid dan metformin (Stockley, 2008).
2.1.3 Tingkat keparahan interaksi obat
Tingkat keparahan interaksi sangat penting dalam menilai risiko dibandingkan dengan manfaat terapi alternatif. Dengan penyesuaian dosis yang tepat atau modifikasi jadwal penggunaan obat, efek negatif dari kebanyakan interaksi dapat dihindari. Tiga derajat keparahan didefinisikan sebagai berikut: a. Keparahan minor
Sebuah interaksi termasuk ke dalam keparahan minor jika efek yang ditimbulkan biasanya ringan; konsekuensi mungkin mengganggu atau tidak terlalu mencolok tapi tidak signifikan mempengaruhi hasil terapi. Pengobatan tambahan biasanya tidak diperlukan (Tatro, 2009).
b. Keparahan moderate
c. Keparahan major
Sebuah interaksi termasuk ke dalam keparahan major jika terdapat probabilitas yang tinggi, berpotensi mengancam jiwa atau dapat menyebabkan kerusakan permanen (Tatro, 2009).
Profesional perawatan kesehatan perlu menyadari sumber interaksi obat yang mengidentifikasi kedekatan dan tingkat keparahan interaksi, dan mampu menggambarkan hasil potensi interaksi dan menyarankan intervensi yang tepat. Hal ini juga tugas bagi profesional kesehatan untuk dapat menerapkan literatur yang tersedia untuk setiap situasi. Profesional harus mampu untuk merekomendasi secara individual berdasarkan parameter-pasien tertentu. Meskipun beberapa pihak menyarankan efek samping yang dihasilkan dari interaksi obat mungkin kurang sering daripada yang dipercaya, profesional perawatan kesehatan harus melindungi pasien terhadap efek berbahaya dari obat-obatan, terutama ketika interaksi tersebut dapat diantisipasi dan dicegah (Tatro, 2009).
Strategi pelaksanaan interaksi obat meliputi (Fradgley, 2003): a. Menghindari kombinasi obat yang berinteraksi
Jika risiko interaksi pemakaian obat lebih besar daripada manfaatnya maka harus dipertimbangkan untuk memakai obat pengganti. Pemilihan obat pengganti tergantung pada apakah interaksi obat tersebut merupakan interaksi yang berkaitan dengan kelas obat tersebut atau merupakan efek obat yang spesifik. b. Penyesuaian dosis obat
kenaikan atau penurunan efek obat tersebut. Penyesuaian dosis diperlukan pada saat mulai atau menghentikan penggunaan obat yang berinteraksi.
c. Pemantauan pasien
Jika kombinasi yang saling berinteraksi diberikan, maka diperlukan pemantauan pasien. Keputusan untuk memantau atau tidak tergantung pada berbagai faktor, seperti karakteristik pasien, penyakit lain yang diderita pasien, waktu mulai menggunakan obat yang menyebabkan interaksi dan waktu timbulnya reaksi interaksi obat.
d. Melanjutkan pengobatan seperti sebelumnya
Jika interaksi obat tidak bermakna klinis atau jika kombinasi obat yang berinteraksi tersebut merupakan pengobatan optimal, pengobatan pasien dapat diteruskan.
2.2 Diabetes Melitus
Diabetes melitus (DM) adalah suatu penyakit atau gangguan metabolisme kronis dengan multi etiologi yang ditandai dengan tingginya kadar glukosa darah disertai dengan gangguan metabolisme karbohidrat, lipid dan protein sebagai akibat insufisiensi fungsi insulin (Depkes RI, 2005).
2.2.1 Klasifikasi Diabetes Melitus
Menurut American Diabetes Association (2015), terdapat 4 klasifikasi diabetes melitus, yaitu:
a. Diabetes melitus tipe 1
kanak-kanak atau remaja (juvenile-onset diabetes) (ADA, 2015). Walaupun bentuk diabetes ini biasanya muncul pada anak-anak dan remaja, ini juga dapat muncul pada usia berapa saja. (Triplitt, et al., 2008).
Kasus DM tipe 1 berkisar antara 5-10% dari seluruh populasi penderita diabetes. Diabetes tipe ini terjadi dikarenakan destruksi autoimun dari sel β pankreas. Namun beberapa bentuk diabetes tipe 1 tidak diketahui etiologinya (idiophatic diabetes). Pasien dengan diabetes bentuk ini memiliki insulinopenia permanen dan cenderung terjadi ketoasidosis episodik dan menunjukkan berbagai tingkat defisiensi insulin antara episodenya. Tidak ada bukti dari autoimunitas untuk bentuk diabetes ini dan kurangnya bukti mengenai imunologi autoimunitas sel β. Diabetes tipe ini biasanya diturunkan dan insulin mutlak dibutuhkan oleh penderita diabetes tipe ini (ADA, 2015).
b. Diabetes melitus tipe 2
Diabetes melitus tipe 2 sebelumnya dikenal dengan istilah diabetes yang tidak tergantung insulin (non-insulin-dependent diabetes) atau diabetes yang muncul setelah dewasa (adult-onset) (ADA, 2015). Penderita DM tipe 2 mencapai sekitar 90-95% dari seluruh populasi penderita diabetes (Depkes RI, 2005). Diabetes jenis ini dikarakterisasi oleh resistensi insulin dan berkurangnya sensitivitas insulin. Timbulnya DM tipe 2 dikaitkan dengan pola gaya hidup yang buruk, seperti: kurangnya olahraga, obesitas, dan diet tinggi lemak dan rendah serat (Triplitt, et al., 2008).
c. Diabetes Melitus Gestasional (Gestational Diabetes Mellitus/GDM)
diklasifiksikan memiliki diabetes tipe 2. GDM adalah diabetes yang didiagnosa pada trimester kedua atau ketiga kehamilan yang tidak jelas-jelas diabetes. (ADA, 2015). Sekitar 7% dari seluruh wanita hamil menderita GDM. Deteksi klinis penting sebagai terapi untuk menurunkan morbiditas dan mortalitas perinatal (Triplitt, et al., 2008)
d. Diabetes tipe spesifik
Tipe spesifik diabetes dikarenakan oleh penyebab lain seperti sindrom monogenik diabetes (seperti neonatal diabetes dan maturity-onset diabetes of the
young {MODY}), penyakit eksokrin pankreas (seperti fibrosis sistik), dan obat
atau bahan kimia yang menginduksi diabetes (seperti pada pengobatan HIV/AIDS atau setelah transplantasi organ) (ADA, 2015).
2.2.2 Diagnosis Diabetes Melitus
Diagnosis Diabetes melitus (DM) harus didasarkan atas pemeriksaan konsentrasi glukosa darah. Dalam menentukan diagnosis DM harus diperhatikan asal bahan darah yang diambil dan cara pemeriksaan yang dipakai. Untuk diagnosis dapat digunakan darah utuh (whole blood), vena ataupun kapiler dengan memperhatikan angka-angka kriteria diagnostik yang berbeda sesuai pembakuan oleh WHO. Untuk pemantauan hasil pengobatan dapat diperiksa glukosa darah kapiler. Uji diagnostik DM dilakukan pada mereka yang menunjukkan gejala/tanda DM. (Purnamasari, 2009).
a. Pemeriksaan glukosa plasma sewaktu ≥200mg/dL sudah cukup untuk menegakkan diagnosis DM.
b. Pemeriksaan glukosa plasma puasa ≥126mg/dL
c. Tes toleransi glukosa oral (TTGO). Kadar gula plasma 2 jam pada TTGO
≥200mg/dL (11,1 mmol/L) TTGO yang dilakukan dengan standar WHO, menggunakan beban glukosa yang setara dengan 75 g glukosa anhidrus yang dilarutkan ke dalam air. Meskipun TTGO dengan beban 75 g glukosa lebih sensitif dan spesifik dibanding dengan pemeriksaan gukosa plasma puasa, namun pemeriksaan ini memiliki keterbatasan tersendiri. TTGO sulit dilakukan berulang-ulang dan dalam praktek sangat jarang dilakuakan karena membutuhkan persiapan khusus.
d. Pemeriksaan HbA1c (≥6,5%) oleh ADA (2015) sudah dimasukkan menjadi salah satu kriteria diagnosis DM, jika dilakukan pada sarana laboratorium yang telah terstandardisasi dengan baik.
Diabetes yang tidak terkontrol dengan baik akan menimbulkan komplikasi akut dan kronis. Menurut PERKENI (2011) komplikasi DM dapat dibagi menjadi dua kategori, yaitu :
a. Komplikasi akut i. Hipoglikemia
yang terlalu rendah menyebabkan sel-sel otak tidak mendapat pasokan energi sehingga tidak berfungsi bahkan dapat mengalami kerusakan (Depkes RI, 2005). ii. Ketoasidosis Diabetik
Hiperglikemia adalah apabila kadar gula darah meningkat secara tiba-tiba. Gejala hiperglikemia adalah poliuria, polidipsia, polifagia, kelelahan yang parah, dan pandangan kabur. Hiperglikemia yang berlangsung lama dapat berkembang menjadi keadaan metabolisme yang berbahaya, antara lain ketoasidosis diabetik (Depkes RI, 2005). Ketoasidosis diabetik adalah keadaan dekompensasi- kekacauan metabolik yang ditandai oleh trias hiperglikemia, asidosis dan ketosis, terutama disebabkan oleh defisiensi insulin absolut atau relatif (Soewondo, 2009). Kebutuhan tubuh terpenuhi setelah sel lemak pecah dan membentuk senyawa keton, keton akan terbawa dalam urin dan dapat dicium baunya saat bernafas. Akibat akhir adalah darah menjadi asam, jaringan tubuh rusak, tak sadarkan diri dan mengalami koma (Utami dan Tim Lentera, 2003).
iii. Koma Hiperosmoler Non Ketotik (KHNK)
iv. Kemolakto Asidosis/Asidosis Laktat
Kemolakto asidosis/asidosis laktat terjadi akibat peningkatan konsentrasi asam laktat darah, yang disebabkan gangguan perfusi dan hipoksemia. Tingginya konsentrasi asam laktat dapat dipakai sebagai prediktor kegagalan metabolise karbohidrat dan berat penyakikit/kematian (Seowondo dan Hendarto, 2009). Gejala yang muncul biasanya berupa stupor hingga koma. Pemeriksaan gula darah biasanya hanya menunjukkan hiperglikemia ringan (glukosa darah dapat normal atau sedikit turun) (Utami dan Tim Lentera, 2003).
b. Komplikasi kronis
i. Komplikasi makrovaskuler
Tiga jenis komplikasi makrovaskuler yang umum berkembang pada penderita DM adalah penyakit jantung koroner, penyakit pembuluh darah dan otak, dan penyakit pembuluh darah perifer. Walaupun komplikasi makrovaskuler dapat juga terjadi pada DM tipe 1, namun yang lebih sering merasakan komplikasi makrovaskuler ini adalah penderita DM tipe 2 yang umumnya menderita hipertensi, dislipidemia dan/atau kegemukan. Kombinasi dari penyakit-penyakit makrovaskuler dikenal dengan berbagai nama antara lain Insulin Resistance
Syndrome, Hyperinsulinemic Syndrome, Syndrome X (Depkes RI, 2005).
ii. Komplikasi mikrovaskuler
komplikasi-komplikasi mikrovaskuler seperti retinopati, nefropati, dan neuropati (Depkes RI, 2005).
2.2.3 Penatalaksanaan Diabetes Melitus
Penatalaksanaan diabetes menurut (Depkes RI, 2005) memiliki tujuan akhir untuk menurunkan morbiditas dan mortalitas DM, yang secara spesifik ditujukan untuk mencapai 2 target utama, yaitu:
a. Menjaga agar kadar glukosa plasma berada pada kisaran normal
b. Mencegah atau meminimalkan kemungkinan terjadinya komplikasi diabetes
2.2.3.1 Terapi Non Farmakologi
a. Pengaturan diet
Diet yang baik merupakan kunci keberhasilan penatalaksanaan diabetes. Diet yang dianjurkan adalah makanan dengan komposisi yang seimbang dalam hal karbohidrat, protein dan lemak. Jumlah kalori disesuaikan dengan pertumbuhan, status gizi, umur, stress akut dan kegiatan fisik, yang pada dasarnya ditujukan untuk mencapai dan mempertahankan berat badan ideal. Penurunan berat badan telah dibuktikan dapat mengurangi resistensi insulin dan memperbaiki respon sel-sel β terhadap stimulus glukosa. Selain jumlah kalori, pilihan jenis bahan makanan dan masukan serat juga sebaiknya diperhatikan (Depkes RI, 2005).
b. Olahraga
Beberapa contoh olahraga yang disarankan, antara lain jalan atau lari pagi, bersepeda, berenang, dan lain sebagainya. Olahraga akan memperbanyak jumlah dan juga meningkatkan penggunaan glukosa (Depkes RI, 2005).
2.2.3.2 Terapi Farmakologi
Apabila penatalaksaan terapi obat (pengaturan diet dan olahraga) belum berhasil mengendalikan kadar glukosa darah penderita, maka perlu dilakukan langkah berikutnya berupa penatalaksaan terapi obat, baik dalam bentuk terapi obat hipoglikemik oral, terapi insulin, atau kombinasi keduanya.
a. Insulin
Insulin merupakan protein kecil yang mengandung 51 asam amino tersusun dalam 2 rantai (A dan B) yang dihubungkan oleh jembatan disulfida. Insulin dilepaskan dari sel β pankreas dengan laju basal yang rendah dan dengan laju yang jauh lebih tinggi bila terstimulasi sebagai respon terhadap berbagai rangsangan, terutama glukosa. Insulin meningkatkan simpanan lemak dan glukosa di dalam sel target khusus dan mepengaruhi pertumbuhan sel dan fungsi metabolik berbagai jaringan (Nolte dan Karam, 2012).
Sediaan insulin yang beredar di pasaran mengandung hanya peptida aktif insulin. Ada empat jenis sediaan insulin injeksi antara lain:
i. Insulin kerja ultra pendek (rapid acting Insulin),
5-6 jam. Insulin lispro dengan onset 15-30 menit dan masa kerja maksimum 4-6 jam (Triplitt, et al., 2008).
ii. Insulin kerja pendek (short acting insulin)
Potensi dan efek hipoglikemia insulin kerja pendek atau insulin regular, hampir sama dengan insulin kerja ultra pendek. Selain dapat diberikan subkutan, insulin regular adalah insulin yang dapat diberikan secara intra vena, oleh karena itu insulin ini biasa dipakai untuk mengatasi keadaan akut seperti ketoasidosis, pasien baru, dan tindakan bedah (Deliana, et al., 2007). Contohnya adalah insulin regular yang memiliki onset 0,5-1 jam dengan masa kerja maksimum 6-8 jam (Triplitt, et al., 2008).
iii. Insulin kerja menengah (intermediate insulin)
Insulin kerja menengah mempunyai onset yang lambat dan masa kerja yang panjang tetapi masih kurang dari 24 jam. Insulin jenis ini dapat digunakan dua kali sehari (Deliana, et al., 2007). Contohnya adalah insulin NPH (Neutral
Protamine Hagedorn) dengan onset 2-4 jam dan masa kerja maksimum 14-18 jam
(Triplitt, et al., 2008).
iv. Insulin kerja panjang (long acting insulin)
Mengingat masa kerja yang panjang, maka pemakaian insulin ini cukup diberikan satu kali dalam satu hari. Penggunaan insulin kerja panjang secara bermakna mengurangi kejadian hipoglikemia pada malam hari (nocturnal
hypoglycemia). Penggunaan insulin ini juga secara bermakna dapat menurunkan