LAPORAN KASUS
SKROFULODERMA
DERYNE ANGGIA PARAMITA
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
M E D A N
DAFTAR ISI
Daftar Isi ... 1
I. Pendahuluan ... 2
II. Epidemiologi ... 2
III. Etiologi ... 2
IV. Manifestasi Klinis ... 2
V. Histopatologi ... 3
VI. Diagnosis ... 3
VII. Diagnosis Banding ... 3
VIII.Prognosis ... 3
IX. Penatalaksanaan ... 4
X. Laporan Kasus ... 4
XI. Diskusi ... 6
I. PENDAHULUAN
Skrofuloderma ( tuberculosis colliquativa cutis) adalah tuberkulosis subkutaneus yang
dikarakteristikkan dengan pembentukan abses dingin dan secara sekunder menyebabkan
rusaknya formasi kulit dibawahnya. Merupakan perjalanan perkontinuitatum dari organ
dibawah kulit yang telah diserang penyakit tuberkulosis. 1,2 II. EPIDEMIOLOGI
Tuberkulosis kulit hanya sebagian kecil dari semua kasus tuberkulosis (<1 %- 2%) yang
lebih kurang terdapat 8.417.00 kasus baru secara global.3
Di negara-negara barat tuberkulosis kutis dengan frekuensi terbanyak adalah bentuk
lupus vulgaris, sedangkan didaerah tropis termasuk Indonesia, skrofuloderma dan tuberkulosis
kutis verukosa merupakan bentuk yang paling sering dijumpai. .
1-4
III. ETIOLOGI
Penyebab dari skrofuloderma adalah Mycobacterium tuberculosis. M.tuberculosis
merupakan kuman aerob, patogen pada manusia, bersifat tahan asam dan hidupnya intraseluler
fakultatif. Bakteri ini merupakan kuman bentuk batang yang lebih halus daripada M. leprae,
memiliki panjang 2-4 µm dan lebar 0,3-1,5 µm, tidak bergerak, sedikit bengkok, dan biasanya
tersusun satu-satu atau berpasangan. Sifat tahan asam kuman ini lebih baik daripada kuman
leprae. Suhu optimal pertumbuhan kuman pada 370C.
Tuberkulosis kutis dapat ditularkan melalui inhalasi, ingesti, dan inokulasi langsung
pada kulit dari sumber infeksi. Selain manusia, sumber infeksi kuman tuberkulosis adalah
anjing, kera, atau kucing.
1,3,4
1
IV. MANIFESTASI KLINIS
Skrofuloderma paling sering terjadi pada daerah parotid, submandubular,
supraklavikular dan dapat terjadi bilateral. Jika terjadi dalam bentuk nodul subkutaneus yang
dan melunak. Setelah beberapa bulan, timbul cairan, dan menyebabkan terbentuknya ulkus
dan sinus. Ulkus tampak seperti satu garis atau serpiginous dengan batas yang meninggi,
bewarna kebiruan dengan dasar yang lembut dan bergranular. Terdapat jalur sinusoidal
dibawah kulit. Celah ulkus berselang-seling dengan nodul yang lunak. Terbentuk jalur parut
dan daerah jembatan ulseratif bahkan sampai membuat kulit tertarik. Sensitivitas tuberkulin
biasanya terjadi.2-7 V. HISTOPATOLOGI
Nekrosis yang masif dan pembentukan abses pada tengah daripada lesi adalah tidak
spesifik. Tetapi bagian perifer daripada lesi atau batas sinusnya mangandung granuloma
tuberkuloid. Struktur tuberkel dengan kaseasi berat dijumpai pada bagian dalam dermis,
disertai dengan banyak sel raksasa Langhans. Banyak dijumpai basil tahan asam. Semakin tua
lesi, basil semakin sulit ditemukan.1,2 VI. DIAGNOSIS
Diagnosis klinis tergantung evaluasi yang hati-hati pada keadaan klinisnya. Bukti yang
mendukung termasuk data epidemiologi, riwayat kontak atau penyakit tuberkulosis
sebelumnya, dan hasil dari reaksi tuberkulin.
Biopsi kulit perlu dilakukan pada semua kasus dan pewarnaan spesimen dan kultur
untuk bakteri tahan asam. Jika terdapat limfadenitis tuberkulosis yang mendasarinya atau
tulang dan penyakit sendi, diagnosis tidak sulit untuk ditegakkan.
3
2
VII. DIAGNOSIS BANDING
Skrofuloderma perlu dibedakan dengan aktinomikosis, hidradenitis supuratif,
limfogranuloma venereum, blastomikosis, sporotrikosis dan akne konglobata.1-2 VIII. PROGNOSIS
Penyembuhan spontan dapat terjadi, tetapi hal ini sangat lama terjadi, memakan waktu
IX. PENATALAKSANAAN
Karena hampir sebagian kasus tuberkulosis pada kulit berhubungan dengan penyakit
tuberkulosis pada organ lain dan jumlah basil pada kulit biasanya lebih sedikit dibandingkan
tempat lain, regimen pengobatan, seperti yang digunakan untuk pengobatan tuberkulosis paru,
dapat mencukupi.2-3
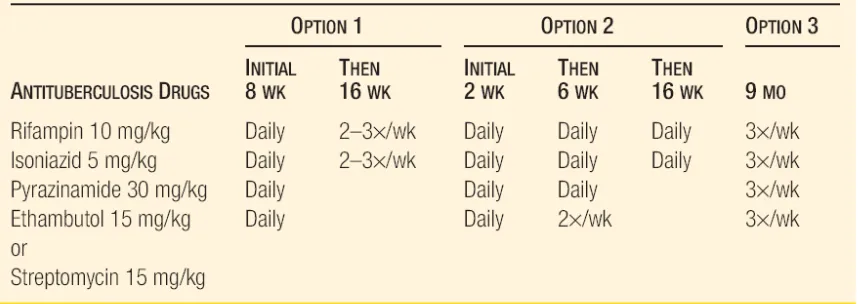
Regimen terapi standar meliputi 2 bulan pengobatan quadrupel (isoniazid, rifampisin,
pyrazinamid, etambutol) diikuti 4 bulan isoniazid dan rifampisin. Pengobatan yang lebih lama
biasanya karena adanya keterlibatan organ lain seperti sistem saraf pusat atau tulang atau pada
pasien dengan HIV.
3
Kriteria penyembuhan pada skrofuloderma ialah semua fistel dan ulkus telah menutup,
seluruh kelenjar getah bening mengecil (kurang dari 1 cm dan berkonsistensi keras), dan
sikatriks yang semula eritematosa menjadi tidak eritematosa lagi. Laju endap darah (LED)
dapat dipakai sebagai pegangan untuk menilai penyembuhan pada penyakit tuberkulosis. Jika
terjadi penyembuhan, LED akan menurun dan menjadi normal.
4,5
Tabel 1. Pedoman pengobatan tuberkulosis kutis2 X. LAPORAN KASUS
Seorang laki-laki berusia 23 tahun, pekerjaan buruh, datang ke poliklinik Ilmu
mengeluarkan cairan pada ketiak kanan dan sisi tubuh kanan sejak 1 bulan terakhir. Dua
bulan sebelumnya pasien telah didiagnosis dengan efusi pleura dan telah dilakukan
penyedotan cairan pleura.
Pada pemeriksaan dermatologis tampak ulkus dangkal, berbatas tegas, pinggir
menggaung, warna livid (biru keungguan), multipel, ukuran 4 cm x 3 cm, 1,5 cm x 2 cm dan 1
cm x 2,5 cm dikelilingi krusta dan sikatriks pada bagian lateral dekstra setentang iga 7-8, dan
ulkus, batas tegas, pinggir menggaung dan bewarna kebiruan dengan ukuran 2 cm x 3 cm yang
ditutupi krusta dan sikatrik pada regio aksila dekstra. Nyeri dan gatal tidak dijumpai. (Gbr 1)
Pada pemeriksaan foto thoraks tampak efusi pleura dengan penebalan pleura kanan
(pleuritis) dan konsolidasi peradangan pada paru kanan e.c sugestif TB dan pemeriksaan tes
mantoux positif dengan indurasi 30 x 30 mm.
Pada pemeriksaan biopsi dari kerokan kulit tampak sel datia, dengan latar belakang
sel-sel limfosit dan PMN. Tidak dijumpai tanda-tanda keganasan. Kesimpulan suatu radang kronis
spesifik yang lazim dijumpai pada tuberkulosis. (Gbr 2)
Gbr 1. Ulkus pada lateral dekstra dan regio aksila dekstra
Pasien di diagnosis banding dengan skrofuloderma, blastomikosis, hidraadenitis
supuratif. Dengan diagnosis kerja skrofuloderma.
Pasien diterapi dengan regimen multidrug therapy tuberculosis yaitu ripamfisin 450 mg,
isoniazid (INH) 300 mg, pirazinamid 1000 mg, dan etambutol 1000 mg. Dan perawatan luka
untuk ulkus dengan kompres NaCl 0,9 % selama 15 menit sebanyak 4-5 xperhari dan
GBr 2. Gambaran Sitologi
XI. DISKUSI
Skrofuloderma atau yang disebut juga tuberculosis colliquativa cutis merupakan salah
satu bentuk tuberkulosis kutis sekunder yang timbul karena perluasan langsung dari
tuberkulosis kelenjar limfe, tulang atau sendi. Perjalanan penyakitnya kronis dan sering
kambuh.
Pada kasus, tampak ulkus dangkal, berbatas tegas, pinggir menggaung, warna livid (biru
keungguan), multipel, ukuran 4 cm x 3 cm, 1,5 cm x 2 cm dan 1 cm x 2,5 cm dikelilingi krusta
dan sikatriks pada bagian lateral dekstra setentang iga 7-8, dan ulkus, batas tegas, pinggir
menggaung dan bewarna kebiruan dengan ukuran 2 cm x 3 cm yang ditutupi krusta dan
sikatrik pada regio aksila dekstra. Nyeri dan gatal tidak dijumpai. Sebelumnya pasien telah
didiagnosis dengan efusi pleura kanan. Ini dapat menegakkan diagnosis skrofuloderma,
dimana skrofuloderma merupakan akibat perjalanan perkontinuitatum dari organ dibawah kulit
yang telah diserang penyakit tuberkulosis.
1,2
Pada pemeriksaan biopsi dari kerokan kulit tampak sel datia, dengan latar belakang
sel-sel limfosit dan PMN. Tidak dijumpai tanda-tanda keganasan. Ini merupakan gambaran yang
mengarah ke suatu tuberkulosis, dimana pada tuberkulosis akan banyak dijumpai sel raksasa
Langhans.
1,2
DAFTAR PUSTAKA
1. Soebono H. Penyakit kulit oleh mikobakteria. In : Harahap M. editor. Ilmu penyakit
kulit. Jakarta: Hipokrates; 2000. p. 272-6.
2. Tappeiner G. Tuberculosis and infection with atypical Mycobacteria. In : Wolff K,
Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ, editors. Fitzpatrick’s
dermatology in general medicine. 7th
3. Bravo FG, Gotuzzo E. Cutaneous Tuberculosis . Clinics in Dermatology. 2007;
25(2):173-180
ed. New York: McGraw-Hill; 2008. p.1927-40.
4. Djuanda A. Tuberkulosis kutis. In : Djuanda A, Hamzah M, Aisah S, editors. Ilmu
penyakit kulit dan kelamin. 4th
5. Scrofuloderma. Available from: URL: HYPERLINK
ed. Jakarta: Fakultas Kedokteran Universitas Indonesia;
2005. p. 64-72.
6. Meltzer MS, Nacy CA. Cutaneous tuberculosis. Available from: URL: HYPERLINK
7. Tuberculosis cutis. Available from: URL: HYPERLINK