PENGARUH PEMBERIAN PENDIDIKAN KESEHATAN
PRAOPERASI TERHADAP TANDA VITAL PASIEN
DI RSUP. H. ADAM MALIK MEDAN
SKRIPSI
Oleh
Herma Lumban Gaol
091121076
FAKULTAS KEPERAWATAN
UNIVERSITAS SUMATERA UTARA
PRAKATA
Puji dan syukur penulis panjatkan kehadirat Tuhan Yang Maha Esa yang
telah memberikan rahmat-Nya, sehingga penulis dapat menyelesaikan skripsi ini
dengan judul ”Pengaruh Pemberian Pendidikan Kesehatan Praoperasi Terhadap
Tanda Vital Pasien di RSUP. H. Adam Malik Medan”.
Ucapan terima kasih penulis sampaikan kepada pihak yang telah
memberikan bantuan, bimbingan dan dukungan dalam proses penyelesaian skripsi
ini, sebagai berikut:
1. Bapak dr. Dedi Ardinata M. Kes, selaku Dekan Fakultas Keperawatan
Universitas Sumatera Utara Medan.
2. Bapak Dr. Djamaluddin Sambas, MARS selaku Direktur RSUP. Haji
Adam Malik Medan
3. Ibu Rika Endah N. S.Kp., M.Pd. selaku pembimbing I yang selama ini
telah membimbing dan selalu memotivasi penulis dalam menyelesaikan
penyusunan skripsi ini
4. Bapak Dudut Tanjung S.Kp., M.Kep, selaku pembimbing II proposal yang
telah membimbing penulis dalam penyusunan proposal.
5. Bapak Achmad Fathi S.Kep, Ns, MNS selaku pembimbing II skripsi yang
telah banyak memberikan saran dan motivasi dalam penyusunan skripsi ini
7. Teristimewa buat orang tua dan saudara-saudara penulis yang telah
memberikan dukungan spiritual maupun materil dan memberikan
dorongan semangat selama penyusunan skripsi ini
8. Buat seseorang yang telah banyak membantu, memberi dukungan dan
semangat kepada penulis selama penyusunan skripsi ini.
9. Teman-teman seperjuangan ’nine bie’ atas kerja sama dan dorongan
semangat yang diberikan kepada penulis, terutama Titin, Ririn, K’ Noni,
Tere, K’ Elsa, Ratna dan Juju. Kepada semua pihak yang telah membantu
baik secara moril atau materil, penulis ucapkan terima kasih.
Medan, 10 Januari 2011
DAFTAR ISI
Halaman Judul
Lembar Persetujuan Skripsi
Prakata ... i
Daftar Isi ………... iii
Daftar Tabel……….. vi
Daftar Skema ... vii
Abstrak ……… viii
BAB 1 PENDAHULUAN 1. Latar Berlakang ... 1
2. Perumusan Masalah ... 3
3. Tujuan Penelitian ... 4
4. Manfaat Penelitian ... 4
BAB 2 TINJUAAN PUSTAKA 1. Pendidikan Kesehatan Praoperasi ... 7
1.1. Pendidikan Kesehatan……….. 7
1.2. Keperawatan Praoperasi ... 7
1.3. Pengkajian Keperawatan Praoperasi ... 13
1.4. Diagnosis Keperawatan Praoperasi ... 15
1.5. Intervensi Keperawatan Praoperasi ... 15
2. Tanda Vital ... 22
2.1. Tekanan Darah ... 22
2.2. Denyut Nadi ... 26
2.3. Pernapasan... 29
2.4. Suhu ... 32
BAB 3 KERANGKA KONSEPTUAL 1. Kerangka Konsep ... 37
2. Definisi Operasional……….. 38
3. Hipotesa ... 38
BAB 4 METODOLOGI PENELITIAN 1. Desain Penelitian ... 39
2. Populasi dan Sampel ... 39
3. Lokasi dan Tempat Penelitian ... 41
4. Pertimbangan Etik Penelitian ... 41
5. Instrumen Penelitian ... 42
6. Uji Validitas dan Realibilitas Instrumen ... 42
7. Pengumpulan Data ... 43
8. Analisa Data ... 44
BAB 5 HASIL DAN PEMBAHASAN 1. Hasil Penelitian ... 46
2. Pembahasan ... 51
BAB 6 KESIMPULAN DAN SARAN 1. Kesimpulan ... 56
DAFTAR PUSTAKA LAMPIRAN
1. Lembar Persetujuan Responden 2. Instrumen Penelitian
3. Leaflet
4. Uji Realibilitas 5. Uji Hipotesa
DAFTAR TABEL
Tabel 1 : Tekanan darah normal rata-rata ……… 23
Tabel 2 : Faktor yang mempengaruhi tekanan darah ……… 24
Tabel 3 : Frekuensi jantung normal ……….. 27
Tabel 4 : Kontraksi saat inspirasi dan ekspirasi ……… 29
Tabel 5 : Frekuensi pernapasan rata-rata normal ……….. 31
Tabel 6 : Suhu normal ……… 34
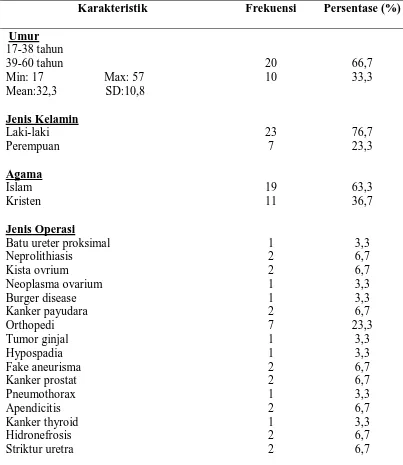
Tabel 7 : Distribusi frekuensi dan persentase karakteristik responden ... 47
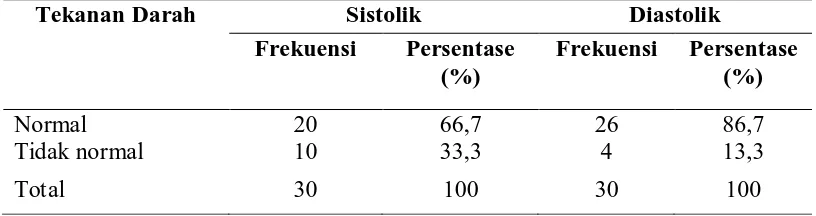
Tabel 8 : Distribusi frekuensi tekanan darah responden sebelum perlakuan .. 48
Tabel 9 : Distribusi frekuensi tekanan darah responden setelah perlakuan ... 48
Tabel 10 : Distribusi frekuensi denyut nadi responden ... 49
Tabel 11 : Distribusi frekuensi pernapasan responden ... 49
DAFTAR
SKEMA
Skema 1 : Kerangka Penelitian……… 37
ABSTRAK
Judul : Pengaruh Pemberian Pendidikan Kesehatan Praoperasi terhadap Tanda Vital Pasien di RSUP. Haji Adam Malik Medan
Nama Mahasiswa : Herma Lumban Gaol
NIM : 091121076
Jurusan : Sarjana Keperawatan (S.Kep)
Tahun : 2010
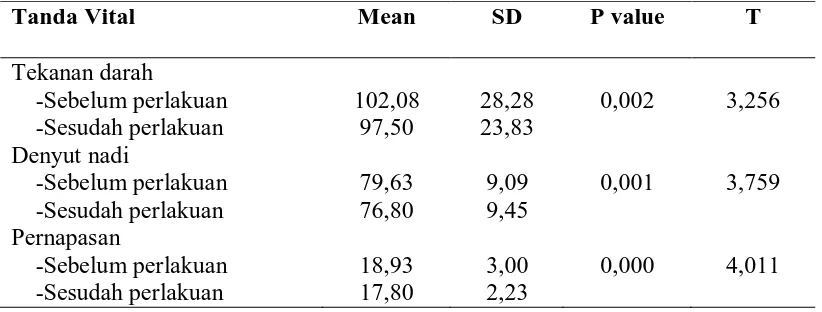
Pendidikan kesehatan adalah hal yang sangat penting diberikan pada pasien yang akan menjalani tindakan operasi. Pemberian pendidikan kesehatan praoperasi berkaitan dengan kesiapan dan ketenangan pasien dalam menerima proses dan hasil operasi. Desain penelitian menggunakan pre-eksperimental dengan one-group pre-post test design yang bertujuan untuk mengidentifikasi tanda vital pasien praoperasi. Jumlah sampel 30 orang dengan menggunakan teknik purposive. Hasil penelitian menunjukkan bahwa Sebelum perlakuan, pemeriksaan tanda vital untuk tekanan darah terdapat sebanyak 33,3% memiliki sistolik yang tidak normal dan 13,3 memiliki diastolik yang tidak normal. Setelah perlakuan maka diperoleh hasil sebanyak 83,3% memiliki sistolik yang normal dan 96,7% memiliki diastolik yang normal. Pada pemeriksaan denyut nadi sebelum perlakuan terdapat 3,3% yang memiliki pola denyut nadi yang tidak normal dan setelah perlakuan, seluruh responden memiliki pola denyut nadi yang normal. Pada pemeriksaan pernapasan, sebelum diberikan perlakuan 26,7% memiliki pola pernapasan yang tidak normal, setelah perlakuan didapat bahwa 90% responden memiliki pola pernapasan yang normal. Hasil diuji dengan Paired
Sample t-test, diperoleh ρ (2-tailed) untuk tekanan darah=0,002, untuk denyut
nadi=0,001 dan pernapasan=0,000 dengan α=0,05. Hal ini menunjukkan bahwa
hipotesa penelitian Ha diterima (gagal ditolak) yang berarti ada pengaruh pemberian pendidikan kesehatan terhadap tanda vital pasien praoperasi. Oleh karena itu disarankan sebelum menjalani tindakan operasi, pasien harus diberikan pendidikan kesehatan untuk meningkatkan kesiapan dan kenyamanan pasien.
ABSTRAK
Judul : Pengaruh Pemberian Pendidikan Kesehatan Praoperasi terhadap Tanda Vital Pasien di RSUP. Haji Adam Malik Medan
Nama Mahasiswa : Herma Lumban Gaol
NIM : 091121076
Jurusan : Sarjana Keperawatan (S.Kep)
Tahun : 2010
Pendidikan kesehatan adalah hal yang sangat penting diberikan pada pasien yang akan menjalani tindakan operasi. Pemberian pendidikan kesehatan praoperasi berkaitan dengan kesiapan dan ketenangan pasien dalam menerima proses dan hasil operasi. Desain penelitian menggunakan pre-eksperimental dengan one-group pre-post test design yang bertujuan untuk mengidentifikasi tanda vital pasien praoperasi. Jumlah sampel 30 orang dengan menggunakan teknik purposive. Hasil penelitian menunjukkan bahwa Sebelum perlakuan, pemeriksaan tanda vital untuk tekanan darah terdapat sebanyak 33,3% memiliki sistolik yang tidak normal dan 13,3 memiliki diastolik yang tidak normal. Setelah perlakuan maka diperoleh hasil sebanyak 83,3% memiliki sistolik yang normal dan 96,7% memiliki diastolik yang normal. Pada pemeriksaan denyut nadi sebelum perlakuan terdapat 3,3% yang memiliki pola denyut nadi yang tidak normal dan setelah perlakuan, seluruh responden memiliki pola denyut nadi yang normal. Pada pemeriksaan pernapasan, sebelum diberikan perlakuan 26,7% memiliki pola pernapasan yang tidak normal, setelah perlakuan didapat bahwa 90% responden memiliki pola pernapasan yang normal. Hasil diuji dengan Paired
Sample t-test, diperoleh ρ (2-tailed) untuk tekanan darah=0,002, untuk denyut
nadi=0,001 dan pernapasan=0,000 dengan α=0,05. Hal ini menunjukkan bahwa
hipotesa penelitian Ha diterima (gagal ditolak) yang berarti ada pengaruh pemberian pendidikan kesehatan terhadap tanda vital pasien praoperasi. Oleh karena itu disarankan sebelum menjalani tindakan operasi, pasien harus diberikan pendidikan kesehatan untuk meningkatkan kesiapan dan kenyamanan pasien.
BAB 1
PENDAHULUAN
1. Latar Belakang
Salah satu tantangan terbesar yang dihadapi keperawatan dewasa ini adalah
memenuhi kebutuhan kesehatan bagi masyarakat. Menanggapi hal ini,
keperawatan telah memberikan penekanan lebih pada peran perawat sebagai
pendidik. Pengajaran, sebagai fungsi dari keperawatan, telah dimasukkan dalam
undang-undang praktik perawat dan dalam American Nurses Association
Standards of Nursing Practice. Dengan demikian, pendidikan kesehatan dianggap
menjadi fungsi mandiri dari praktik keperawatan dan merupakan tanggung jawab
utama dari profesi keperawatan (Brunner & Suddart, 2002).
Dalam keperawatan pendidikan kesehatan merupakan bentuk intervensi
keperawatan yang mandiri untuk membantu klien baik individu, kelompok,
maupun masyarakat (Suliha, 2002). Tujuan dari intervensi mandiri ini antara lain:
membantu pasien dan keluarga untuk mengatasi masalah kesehatan,
memaksimalkan fungsi dan peran pasien selama sakit, mempertahankan derajat
kesehatan yang sudah ada, mencegah timbul penyakit atau bertambahnya masalah
kesehatan serta meningkatkan status kesehatan.
Salah satu tindakan peningkatan kesehatan adalah pembedahan. Rondhianto
(2008) mengatakan bahwa tindakan operasi atau pembedahan merupakan
pengalaman yang sulit bagi hampir semua pasien. Berbagai kemungkinan buruk
seringkali pasien dan keluarga menunjukkan sikap yang agak berlebihan dengan
kecemasan yang dialami. Kecemasan yang dialami biasanya terkait dengan segala
macam prosedur asing yang harus dijalani pasien dan juga ancaman terhadap
keselamatan jiwa berhubungan dengan proses pembedahan dan tindakan
pembiusan. Perawat mempunyai peranan yang sangat penting dalam setiap
tindakan pembedahan baik pada masa sebelum, selama maupun setelah operasi.
Intervensi keperawatan yang tepat diperlukan untuk mempersiapkan klien baik
secara fisik maupun psikis. Tingkat keberhasilan pembedahan sangat tergantung
pada setiap tahapan yang dialami dan saling ketergantungan antara tim kesehatan
yang terkait (dokter bedah, dokter anastesi dan perawat) di samping peranan
pasien yang kooperatif selama proses perioperatif.
Selain kesiapan fisik, seorang pasien yang ingin dioperasi juga harus siap
secara mental, karena apabila tidak siap kondisi mental yang labil mampu
mempengaruhi kondisi fisik pasien tersebut. Menurut Long, B.C. (1996) tindakan
pembedahan juga merupakan ancaman potensial aktual terhadap integritas
seseorang yang dapat membangkitkan reaksi stres fisiologis maupun psikologis.
Berbagai alasan yang dapat menyebabkan ketakutan pasien menghadapi
pembedahan seperti: takut nyeri setelah pembedahan, takut terjadinya perubahan
fisik, takut mengalami kondisi yang sama dengan orang lain yang mempunyai
penyakit yang sama, takut menghadapi ruang operasi, takut tidak sadar lagi akibat
pembiusan, takut operasi yang akan dijalani tidak berhasil.
Ketakutan dan kecemasan yang mungkin dialami pasien dapat dideteksi
pernapasan, gerakan-gerakan tangan yang tidak terkontrol, telapak tangan yang
lembab, selalu bertanya dengan pertanyaan yang sama, sulit tidur dan sering
berkemih (Robby, 2009). Ada yang mampu mengekspresikan ketakutannya dan
ada yang tidak. Untuk itu diperlukan perawat yang mempunyai kepekaan terhadap
berbagai respon klien, mempunyai kemampuan analisis yang cukup tinggi dan
menghadapi respons tersebut. Apabila ketakutan klien tidak dapat ditenangkan,
maka sistem fisiologis tubuh akan terganggu hingga seringkali terjadi penundaan
bahkan gagal operasi. Untuk mencegah hal tersebut, perawat harus mampu
memberikan ketenangan dan menjelaskan prosedur tindakan yang akan dijalani
klien, sebab dengan memberikan pendidikan kesehatan, klien akan merasa lebih
tenang dan siap menjalani tindakan pengobatan, termasuk pembedahan. Oleh
karena itu, peneliti tertarik untuk meneliti pengaruh pemberian pendidikan
kesehatan praoperasi terhadap tanda vital pasien di RSUP. H. Adam Malik
Medan. Namun dalam penelitian ini, tanda vital yang diteliti hanya mencakup;
tekanan darah, denyut nadi dan pernapasan, hal ini disebabkan karena perubahan
yang sering terjadi lebih tampak pada tanda vital tersebut.
2. Rumusan Masalah
Berdasarkan uraian dalam latar belakang di atas rumusan masalah penelitian
ini adalah Adakah Pengaruh Pemberian Pendidikan Kesehatan Praoperasi
Terhadap Tekanan Darah, Pernapasan dan Denyut Nadi Pasien di RSUP. H.
3. Tujuan Penelitian
3.1. Tujuan Umum
Mengetahui pengaruh pemberian pendidikan kesehatan praoperasi terhadap
tanda vital pasien di RSUP. H. Adam Malik Medan.
3.2. Tujuan Khusus
a. Mengetahui tekanan darah pasien sebelum dan sesudah pemberian
pendidikan kesehatan praoperasi
b. Mengetahui pernapasan pasien sebelum dan sesudah pemberian
pendidikan kesehatan praoperasi
c. Mengetahui denyut nadi pasien sebelum dan sesudah pemberian
pendidikan kesehatan praoperasi
4. Manfaat Penelitian
4.1. Pendidikan Keperawatan
Dengan penelitian ini diharapkan dapat meningkatkan pendidikan
keperawatan khususnya bagian promosi kesehatan praoperasi. Selain itu juga
menyediakan informasi untuk mahasiswa profesi keperawatan mengenai
pemberian pendidikan kesehatan pada pasien praoperasi.
4.2. Pelayanan keperawatan
Hasil penelitian yang diperoleh diharapkan dapat dijadikan sebagai bahan
pemberian pendidikan kesehatan praoperasi yang lebih baik pada pasien yang
akan menjalani tindakan operasi.
4.3. Penelitian Keperawatan
Dengan adanya penelitian ini nantinya diharapkan dapat digunakan sebagai
data dasar bagi pengembangan penelitian selanjutnya yang berkaitan dengan
BAB 2
TINJAUAN PUSTAKA
Konsep-konsep yang terkait dengan penelitian ini dikelompokkan menjadi
dua bagian yaitu:
1. Pendidikan kesehatan praoperasi
1.1. Pendidikan kesehatan
1.2. Keperawatan praoperasi
1.3. Pengkajian keperawatan praoperasi
1.4. Diagnosa keperawatan praoperasi
1.5. Intervensi keperawatan praoperasi
2. Tanda vital
2.1. Tekanan darah
2.2. Denyut nadi
2.3. Pernapasan
1. Pendidikan Kesehatan Praoperasi
1.1.Pendidikan Kesehatan
Pendidikan kesehatan merupakan serangkaian upaya yang ditujukan untuk
mempengaruhi orang lain, mulai dari individu, kelompok, keluarga dan
masyarakat agar terlaksananya perilaku hidup sehat. Sama halnya dengan proses
pembelajaran pendidikan kesehatan memiliki tujuan yang sama yaitu terjadinya
perubahan perilaku yang dipengaruhi banyak faktor diantaranya adalah sasaran
pendidikan, pelaku pendidikan, proses pendidikan dan perubahan perilaku yang
diharapkan (Setiawati, 2008).
Tujuan pendidikan kesehatan dalam keperawatan adalah untuk
meningkatkan status kesehatan, mencegah timbul penyakit dan bertambahnya
masalah kesehatan, mempertahankan derajat kesehatan yang sudah ada,
memaksimalkan fungsi dan peran pasien selama sakit, serta membantu pasien dan
keluarga untuk mengatasi masalah kesehatan.
1.2. Keperawatan Praoperasi
1.2.1. Pengertian
Keperawatan perioperatif adalah istilah yang digunakan untuk
menggambarkan keragaman fungsi keperawatan yang berkaitan dengan
pengalaman pembedahan pasien. Kata ”perioperatif” adalah suatu istilah
gabungan yang mencakup tiga fase pengalaman pembedahan yaitu praoperatif,
intraoperatif dan pascaoperatif. Masing-masing dari fase ini dimulai dan berakhir
pada waktu tertentu dalam urutan peristiwa yang membentuk pengalaman bedah,
luas yang dilakukan oleh perawat dengan menggunakan proses keperawatan dan
standart praktik keperawatan. Fase praoperasi dari peran keperawatan perioperatif
dimulai ketika keputusan untuk intervensi bedah dibuat dan berakhir ketika pasien
dikirim ke meja operasi. Lingkup aktivitas keperawatan selama waktu tersebut
dapat mencakup penetapan pengkajian dasar pasien di tatanan klinik atau di
rumah, menjalani wawancara praoperatif, dan menyiapkan pasien untuk anastesi
yang diberikan dan pembedahan (Brunner & Suddart, 2002).
Fase intraoperatif dimulai ketika pasien dipindahkan ke meja operasi. Tahap
ini berakhir ketika pasien dipindahkan ke post anesthesia care unit (PACU) atau
yang dahulu disebut ruang pemulihan (recovery room, RR). Dalam tahap ini,
tanggung jawab perawat terfokus pada kelanjutan dari pengkajian fisiologis,
psikologis, merencanakan dan mengimplementasikan intervensi untuk keamanan
dan privasi pasien, mencegah infeksi luka, dan mempercepat penyembuhan.
Termasuk intervensi keperawatan yang spesifik adalah memberi dukungan
emosional ketika anastesia dimulai (induksi anastesia) dan selama prosedur
pembedahan berlangsung, mengatur dan mempertahankan posisi tubuh yang
fungsional, mempertahankan asepsis, melindungi pasien dari bahaya arus listrik
(dari alat-alat yang dipakai seperti electrocautery), membantu mempertahankan
keseimbangan cairan dan elektrolit, menjamin ketepatan hitungan kasa dan
instrumen, membantu dokter bedah, mengadakan komunikasi dengan keluarga
pasien dan anggota tim kesehatan yang lain. Fase pascaoperatif dimulai dengan
pemindahan pasien ke PACU dan berakhir pada waktu pasien dipulangkan dari
fisik dan psikologis; memantau kepatenan jalan napas, tanda-tanda vital, dan
status neurologis secara teratur; mempertahankan keseimbangan cairan dan
elektrolit; mengkaji secara akurat serta haluaran dari semua drain (Baradero, dkk.,
2009).
1.2.2. Pertimbangan khusus pasien bedah
Pembedahan adalah suatu pengalaman yang unik untuk setiap pasien,
bergantung pada faktor psikososial dan fisiologis yang ada. Sekalipun
pembedahan tersebut dianggap minor oleh tenaga kesehatan profesional, perlu
diingat bahwa pembedahan apapun selalu dianggap sebagai sesuatu yang besar
oleh pasien dan keluarganya. Pembedahan termasuk suatu stresor yang bisa
menimbulkan stres fisiologis (respon neuroendokrin) dan stres psikososial (cemas
dan takut). Pembedahan juga menimbulkan stres sosial yang mengharuskan
keluarga beradaptasi terhadap perubahan peran. Perubahan peran ini bisa
sementara atau permanen (Baradero, dkk., 2009).
(1) Respon neuroendokrin. Pada dasarnya pembedahan yang akan
dilaksanakan dapat memicu respon neuroendokrin. Respon terdiri dari sistem
saraf simpati dan respon hormon yang berfungsi melindungi tubuh dari ancaman
cidera. Respon sistem saraf simpati dengan vasokontriksi berguna untuk
mempertahankan tekanan darah agar cukup aliran darah ke jantung dan otak.
Kenaikan cardiak output dan pengurangan aktifitas gastrointestinal berguna untuk
mempertahankan tekanan darah, namun memiliki efek negatif: anoreksia, nyeri
akibat gas dan konstipasi. Pada respon hormonal, peningkatan sekresi
volume darah: katabolisme protein dan lemak untuk penyembuhan menyebabkan
peningkatan energi, tersedianya asam amino sehingga efek negatifnya
menyebabkan penurunan berat badan, kemungkinan pembentukan trombus,
kenaikan sekresi ADH menyebabkan peningkatan volume darah, namun bisa
memungkinkan kelebihan cairan.
Efek sistemik dari respon neuroendokrin tampak pada perubahan yang
kompleks dalam tubuh. Manifestasi perubahan fisiologis antara lain: denyut
jantung meningkat, tekanan darah meningkat, suplai darah ke otak dan organ vital
meningkat, suplai darah ke gastrointestinal dan motilitas gastrointestinal menurun,
produksi asam lambung meningkat, kecepatan pernapasan meningkat, glukosa
darah meningkat, diaforesis dan piloereksi, dilatasi pupil, agregasi trombosit
(Baradero, dkk., 2009).
(2) Respons psikologis. Ansietas (cemas) merupakan respon adaptif yang
normal terhadap stres karena pembedahan. Pasien yang akan dioperasi biasanya
menjadi agak gelisah dan takut. Perasaan gelisah dan takut kadang-kadang tidak
tampak jelas, tetapi kadangkala dapat terlihat dalam bentuk lain. Pasien yang
gelisah dan takut akan sering bertanya, walaupun pertanyaannya telah dijawab
sebelumnya (Oswari, 2005). Contoh perubahan fisiologis yang muncul akibat
ketakutan antara lain: Pasien dengan riwayat hipertensi jika mengalami
kecemasan sebelum operasi dapat mengakibatkan pasien sulit tidur dan tekanan
darahnya akan meningkat sehingga operasi bisa dibatalkan, Pasien wanita yang
terlalu cemas menghadapi operasi dapat mengalami menstruasi lebih cepat dari
Berbagai alasan yang dapat menyebabkan ketakutan pasien: (a) takut nyeri
setelah pembedahan; (b) takut terjadi perubahan fisik, menjadi buruk rupa dan
tidak berfungsi normal (body image); (c) takut keganasan (bila diagnosa yang
ditegakkan belum pasti); (d) takut mengalami kondisi yang sama dengan orang
lain yang mempunyai penyakit yang sama; (e) takut menghadapi ruang operasi,
peralatan pembedahan dan petugas; (f) takut mati saat dibius/ tidak sadar lagi; (g)
takut gagal operasi. Menurut Robby (2009) ketakutan dan kecemasan yang
mungkin dialami pasien dapat dideteksi dengan adanya perubahan-perubahan fisik
seperti: meningkatnya frekuensi nadi dan pernapasan, gerakan-gerakan tangan
yang tidak terkontrol, telapak tangan yang lembab, gelisah, menanyakan
pertanyaan yang sama berulang kali, sulit tidur, sering berkemih. Perawat perlu
mengkaji mekanisme koping yang biasa digunakan oleh pasien dalam menghadapi
stres. Selain itu perawat perlu mengkaji hal-hal yang bisa digunakan untuk
membantu pasien dalam menghadapi masalah ketakutan dan kecemasan tersebut,
seperti adanya orang terdekat, tingkat perkembangan pasien dan faktor pendukung
(support system).
(3) Respons sosial. Terjadi perubahan pada peran dan fungsi pasien yang
akan dibedah. Perubahan ini bisa sementara atau permanen. Rutinitas hidup
keluarga dapat juga terganggu. Karena itu, harus ada yang menemani pasien di
rumah sakit. Misalnya: pasien seorang ibu dengan anak kecil, untuk sementara
anak harus diasuh orang lain; jika individu yang bekerja, harus meninggalkan
pekerjaannya. Di samping mengambil alih fungsi dan perannya, keluarga juga
menimbulkan stres pada keluarganya, yang dapat juga ditimbulkan oleh
ketidakpastian mengenai hasil pembedahan (Baradero, dkk., 2009).
1.2.3. Informed consent
Hak pasien untuk menentukan intervensi pembedahan yang akan
dilaksanakan dilindungi oleh proses informed consent. Izin tertulis yang dibuat
secara sadar dan sukarela dari pasien diperlukan sebelum suatu pembedahan
dilakukan, izin ini untuk melindungi pasien terhadap pembedahan yang lalai dan
melindungi ahli bedah terhadap tuntutan dari suatu lembaga hukum. Demi
kepentingan semua pihak yang terkait, perlu mengikuti prinsip medikolegal yang
baik. Tanggung jawab perawat adalah untuk memastikan bahwa informed consent
telah didapat secara sukarela dari pasien oleh dokter. Sebelum pasien
menandatangani formulir consent, ahli bedah harus memberikan penjelasan yang
jelas dan sederhana tentang apa yang akan diperlukan dalam pembedahan. Ahli
bedah juga harus menginformasikan pasien tentang alternatif-alternatif yang ada,
kemungkinan resiko, komplikasi, perubahan bentuk tubuh, menimbulkan
kecacatan, ketidakmampuan, dan pengangkatan bagian tubuh, juga tentang apa
yang diperkirakan terjadi pada periode pascaoperasi awal dan lanjut (Brunner &
Suddart, 2001).
Klien yang menolak pembedahan atau tindakan medis lainnya harus
diinformasikan tentang apapun konsekuensi bahayanya. Jika klien terus menolak,
penolakan harus ditulis, ditandatangani, dan disaksikan. Orang tua biasanya wali
legal dari klien anak-anak dan dengan demikian ada orang yang menandatangani
persetujuan tindakan diperolah dari seseorang yang secara legal disahkan untuk
memberikan persetujuan atas nama klien. Jika orang yang cedera telah
diumumkan secara legal tidak mampu, persetujuan harus diperoleh dari wali legal
orang tersebut (Potter & Perry, 2005).
1.3. Pengkajian Keperawatan Praoperasi
1.3.1. Riwayat keperawatan
Pengumpulan data subjektif praoperasi meliputi usia, alergi (iodin,
medikasi, lateks, larutan antiseptic), obat dan zat yang digunakan, tinjauan sistem
tubuh, pengalaman pembedahan yang dulu dan yang sekarang, latar belakang
kebudayaan (termasuk kepercayaan, keyakinan, agama), dan psikososial
(Yenichrist, 2008).
1.3.2. Pemeriksaan fisik dan sirkulasi
Perawat melakukan pemeriksaan “head to toe” (dari kepala sampai ke ibu
jari kaki). Schrock, T. (1995) mengatakan sistem jantung dan pernapasan harus
mendapat perhatian yang seksama. Perawat tidak boleh mengabaikan denyut nadi
perifer, pemeriksaan rektal, dan pelvis. Pada tahap preoperatif, data objektif
dikumpulkan dengan dua tujuan, yaitu memperoleh data dasar untuk digunakan
sebagai pembanding data pada tahap intraoperatif dan tahap pascaoperatif dan
mengetahui masalah potensial yang memerlukan penanganan sebelum
pembedahan dilaksanakan. Kelainan yang ditemukan (suhu meningkat, batuk,
dilapor ke dokter bedah dan ahli anastesi untuk evaluasi selanjutnya. Pembedahan
dapat ditunda sesuai beratnya kelainan yang ditemukan (Baradero, dkk., 2009).
1.3.3. Pemeriksaan penunjang
Persiapan penunjang merupakan bagian yang tidak dapat dipisahkan dari
tindakan pembedahan. Tanpa adanya hasil pemeriksaan penunjang, maka dokter
bedah tidak mungkin bias menentukan tindakan operasi yang harus dilakukan
pada pasien. Pemeriksaan penunjang yang dimaksud adalah berbagai pemeriksaan
radiologi dan diagnostik seperti: foto thoraks, abdomen, USG, CT scan, MRI,
renogram, cytoscopy, mammografi, colon in loop, EKG, ECHO, Electro
Enchelophalo Grafi. Pemeriksaan laboratorium, berupa pemeriksaan darah
seperti: hemoglobin, angka leukosit, limfosit, LED (laju endap darah), jumlah
trombosit, protein total (albumin dan globulin), elektrolit, ureum, kreatinin.
Biopsi, yaitu tindakan sebelum operasi berupa pengambilan bahan jaringan tubuh
untuk memastikan penyakit pasien sebelum dioperasi. Pemeriksaan kadar gula
darah (KGD), yaitu untuk mengetahui apakah kadar gula darah pasien dalam
rentang normal atau tidak. Khususnya untuk proses anastesi, biasanya dibutuhkan
berbagai macam pemeriksaan laboratorium terutama pemeriksaan masa
perdarahan (bledding time) dan masa pembekuan (clotting time) darah pasien,
elektrolit serum, hemoglobin, protein darah dan hasil pemeriksaan radiologi
1.4. Diagnosis Keperawatan Praoperasi
Diagnosis keperawatan yang mungkin muncul pada pasien praoperasi,
meliputi:
a. Defisit pengetahuan yang berhubungan dengan tidak ada informasi
mengenai rutinitas perioperatif.
b. Cemas yang berhubungan dengan perubahan citra tubuh, perubahan
status kesehatan, financial, tidak terlindung oleh asuransi.
c. Resiko ketidakefektifan bersihan jalan napas yang berhubungan dengan
prosedur bedah, anastesia, sedasi, dan banyaknya sekresi.
d. Resiko perubahan perfusi perifer, thrombosis vena profunda yang
berhubungan dengan statis vena, peningkatan pembekuan darah.
e. Resiko infeksi yang berhubungan dengan persiapan kulit yang tidak
adekuat, luka terkontaminasi.
f. Gangguan pola tidur yang berhubungan dengan rasa cemas dan
lingkungan.
1.5. Intervensi Keperawatan Praoperasi
1.5.1. Penyuluhan
Tujuan penyuluhan praoperasi adalah: memenuhi kebutuhan individu
tentang pengetahuan praoperasi; meningkatkan keamanan pasien; meningkatkan
kenyamanan psikologis dan fisiologis; meningkatkan keikutsertaan pasien dan
keluarga dalam perawatannya; meningkatkan kepatuhan terhadap instruksi yang
sebelum pembedahan. Riset menunjukkan bahwa penyuluhan praoperasi dikaitkan
dengan penurunan tingkat kecemasan, ambulansi yang cepat, dan keikutsertaan
dalam aktivitas perawatan diri. Informasi penting yang perlu dijelaskan kepada
pasien adalah prosedur praoperasi, pembedahan itu sendiri, dan apa yang
diharapkan dari pembedahan. Kebanyakan pasien merasa kecemasannya menjadi
lebih ringan apabila ia mengetahui apa tujuan pemeriksaan, dan prosedur
praoperasi yang akan dilaksanakan (Baradero, dkk., 2009). Materi penyuluhan
praoperasi antara lain: informed consent; skrining praoperasi (laboratorium, uji
diagnostik, riwayat keperawatan, pengkajian fisik); rutinitas praoperasi
(pencukuran, persiapan kulit, pemeriksaan tanda-tanda vital, penggunaan pakaian
praoperasi dan pelepasan perhiasan); status puasa; medikasi praoperasi;
pemindahan ke ruang tunggu di kamar operasi (lamanya menunggu, lamanya
prosedur pembedahan); rutinitas di unit pasca anastesia; adanya slang intravena,
kateter foley, slang nasogastrik, drain, luka insisi; rutinitas praoperasi (latihan
batuk efektif, napas dalam, mobilisasi di tempat tidur dan pergerakan sendi).
1.5.2. Peningkatan kenyamanan
Pembedahan mengakibatkan rasa cemas karena dikaitkan dengan takut akan
sesuatu yang belum diketahui, nyeri, perubahan citra tubuh, perubahan fungsi
tubuh, kehilangan kendali dan kematian. Joint Commision on Accreditation of
Health Care Organizations (JCAHO) menyatakan bahwa perawat profesional
mempunyai tanggung jawab membantu pasien dan keluarganya atau orang yang
penting untuk mengidentifikasi sumber rasa cemas dan membantu mereka
akan mempengaruhi kemampuannya untuk mengerti instruksi praoperasi. Cemas
ringan bisa mempertajam penangkapan penjelasan, tetapi cemas berat bisa
membuat pasien tidak mampu menangkap instruksi yang diberikan (Baradero,
dkk., 2009). Pemberdayaan pasien dengan memulihkan kemampuannya dalam
mengendalikan situasi dapat mengurangi rasa cemas. Dengan melibatkan pasien
untuk mengambil keputusan atau berpartisipasi dalam perawatannya akan
membuat pasien merasa bisa mengendalikan situasi. Pasien juga bisa dibantu
dalam memilih kegiatan atau latihan yang bisa mengurangi rasa cemas. Misalnya,
memilih dan mendengarkan lagu-lagu (terapi musik), relaksasi progresif,
imajinasi terbimbing, dan sebagainya. Menurut Rodhianto (2008) selain itu
perawat perlu mengkaji hal-hal yang bisa digunakan untuk membantu pasien
dalam menghadapi masalah ketakutan dan kecemasannya , seperti adanya orang
terdekat, tingkat perkembangan pasien, faktor pendukung.
1.5.3. Pemeliharaan fungsi paru
Penyuluhan praoperasi ternasuk menjelaskan pada pasien tentang
pentingnya latihan napas dalam dan batuk efektif. Napas dalam dapat
memperbaiki oksigenasi, mengeluarkan anestetik inhalan yang tertinggal dalam
paru, mencegah kolaps alveolar yang bisa menimbulkan atelektasis. Batuk efektif
dapat mengeluarkan sekresi yang bisa menghambat saluran pernapasan, ketika
dilakukan napas dalam sebelum batuk, refleks batuk dirangsang. Jika pasien tidak
dapat batuk secara efektif, pneumonia hipostatik dan komplikasi paru lainnya
dapat terjadi. Latihan ini perlu dijelaskan dan didemonstrasikan, kemudian pasien
penyuluhan pada pasien setelah pembedahan ternyata tidak efektif karena efek
anastesi, rasa nyeri dan rasa tidak nyaman bisa menganggu konsentrasi pasien
(Brunner & Suddarth, 2001).
Latihan napas dalam dapat dilakukan dengan cara sebagai berikut: Pasien
tidur dengan posisi duduk atau setengah duduk (semifowler) dengan lutut ditekuk
dan perut tidak boleh tegang. Meletakkan tangan di atas perut, menghirup udara
sebanyak-banyaknya dengan menggunakan hidung dalam kondisi mulut tertutup
rapat, kemudian menahan napas beberapa saat (3-5 detik), secara perlahan-lahan,
udara dikeluarkan sedikit demi sedikit melalui mulut. Latihan ini dilakukan
berulang kali (15 kali) dan dua kali sehari preoperatif. Sedangkan teknik batuk
efektif dapat dilatih dengan cara: pasien condong ke depan dari posisi semifowler,
sarankan untuk menjalin jari-jari tangan dan diletakkan melintang di atas insisi
sebagai bebat ketika batuk. Kemudian pasien napas dalam seperti cara napas
dalam (3-5 kali), segera lakukan batuk spontan, harus dipastikan rongga
pernapasan terbuka dan tidak hanya batuk dengan mengandalkan kekuatan
tenggorokan saja karena bisa terjadi luka pada tenggorokan. Hal ini dapat
menimbulkan ketidaknyamanan, namun tidak berbahaya terhadap insisi. Teknik
ini dapat dilakukan sesuai kebutuhan. Jika selama batuk daerah operasi terasa
nyeri, pasien bisa menambahkan dengan menggunakan bantal kecil atau gulungan
handuk yang lembut untuk menahan daerah operasi dengan hati-hati sehingga
dapat mengurangi guncangan tubuh saat batuk (Rondhianto, 2008).
Selain latihan napas dalam dan batuk efektif, dapat juga diberikan latihan
sehingga setelah operasi, pasien dapat segera melakukan berbagai pergerakan
yang diperlukan untuk mempercepat proses penyembuhan. Pergerakan setelah
operasi akan mempercepat rangsang peristaltik usus, menghindari penumpukan
lendir pada saluran pernapasan dan terhindar dari kontraktur sendi dan terjadinya
dekubitus. Selain itu akan memperlancar sirkulasi untuk mencegah statis vena dan
menunjang fungsi pernapasan optimal. Intervensi ditujukan pada perubahan posisi
tubuh dan juga Range Of Motion (ROM). Latihan perpindahan posisi dan ROM
ini pada awalnya dilakukan secara pasif namun kemudian seiring dengan
bertambahnya kekuatan tonus otot maka pasien diminta melakukan secara
mandiri.
1.5.4. Pencegahan infeksi
Lambung dan kolon harus dibersihkan terlebih dahulu. Intervensi
keperawatan yang dapat diberikan diantaranya pasien dipuasakan dan dapat juga
dengan pemberian enema. Enema biasanya diberikan untuk pembedahan pada
gastrointestinal, pelvis, perineal, atau perianal. Tujuan dari pengosongan lambung
dan kolon adalah untuk menghindari aspirasi (masuknya cairan lambung ke
paru-paru) dan menghindari kontaminasi feses di area pembedahan sehingga
menghindarkan terjadinya infeksi pasca pembedahan dan dapat juga memberi
visualisasi yang baik untuk dokter bedah. Persiapan kulit juga sangat penting
dilakukan untuk mengurangi resiko infeksi luka setelah pembedahan. Menurut
Baradero (2009) beberapa rekomendasi persiapan kulit antala lain; (a) daerah
yang akan dibedah dan daerah sekitarnya harus bersih. Kegiatan membersihkan
mencuci kulit dan segera memberi agens antimikroba di kamar operasi. (b) daerah
yang akan dibedah harus dikaji sebelum kulit disiapkan. Trauma kulit pada area
pembedahan memungkinkan mikroorganisme berkembang di tempat tersebut.
Apabila perlu mencukur rambut, gunakan kliper elektrik atau krim depilatori
daripada pencukur pisau. Pencukuran rambut dilakukan karena rambut yang tidak
dicukur dapat menjadi tempat bersembunyi kuman dan juga menghambat proses
penyembuhan dan perawatan luka.
Pengosongan kandung kemih juga dilakukan dengan pemasangan kateter.
Selain untuk mencengah infeksi, diperlukan untuk mengobservasi keseimbangan
cairan.
1.5.5. Persiapan akhir pembedahan
Pada tahap akhir praoperatif, perawat bertanggung jawab atas kesiapan dan
keamanan pemindahan pasien ke ruang bedah. Semua barang milik pasien harus
diidentifikasi dan diamankan. Pasien memakai pakaian rumah sakit khusus untuk
pembedahan, semua pakaian pribadi dilepas, apabila pasien memakai cat kuku
(kutek), cat kuku harus dihapus agar dapat mengkaji pengisian kapiler dengan
akurat, melepas perhiasan, kaca mata, semua prostesis (gigi, bola mata,
tangan/kaki palsu) diidentifikasi dan diamankan. Perawat harus memeriksa apakah
pasien menggunakan gigi palsu. Gigi palsu yang tidak dilepas bisa
membahayakan saluran napas karena bisa menghambat saluran napas apabila
terlepas ketika induksi anestesi.
Obat-obat premedikasi. Sebelum premedikasi diberikan, perawat harus
ditandatangani. Formulir informed consent diletakkan paling depan pada status
pasien. Tujuan dari premedikasi adalah mengurangi rasa cemas dan memberikan
sedatif atau hipnotik, mengurangi sekresi saliva dan sekresi gaster, mengurangi
nyeri dan rasa tidak nyaman (narkotik). Obat-obat premedikasi yang diberikan
biasanya adalah agens anti ansietas (diazepam, midazolan, lorazepam), narkotik
(morfin, meperidine), anti kolinergik (atropin, glikopirolat). Antibiotik profilaksis
biasanya diberikan sebelum pasien dioperasi. Antibiotik profilaksis yang
diberikan dengan tujuan untuk mencegah terjadinya infeksi selama tindakan
operasi, antibiotika profilaksis biasanya diberikan 1-2 jam sebelum operasi
dimulai dan dilanjutkan pasca operasi 2-3 kali. Antibiotik yang dapat diberikan
adalah ceftriakson 1 gram dan lain-lain sesuai indikasi pasien (Robby, 2009).
Premedikasi dapat diberikan ”on call to the O.R” (kamar operasi memberi tahu
untuk diberikan premedikasi) atau dapat juga diberikan di kamar operasi sebelum
induksi anastesi. Setelah premedikasi diberikan, pasien tidak boleh lagi turun dari
tempat tidur.
Daftar periksa praoperasi (checklist praoperatif), adalah ringkasan persiapan
pasien sebelum pembedahan. Tanda-tanda vital preoperasi harus
didokumentasikan. Data ini bisa dijadikan sebagai data dasar untuk
mengidentifikasi perubahan yang dapat timbul pada tahap intraoperasi dan
pascaoperasi. Apabila kateter folay tidak dipasang, pasien diminta untuk
berkemih, dan jumlah urine dicatat pada statusnya. Pasien dipindahkan ke kamar
operasi bersama dengan statusnya yang lengkap dan dokumen lain yang
2. Tanda Vital
Pengukuran yang paling sering dilakukan oleh praktisi kesehatan adalah
pengukuran tekanan darah, denyut nadi, frekuensi pernapasan, suhu dan saturasi
oksigen. Sebagai indikator dari status kesehatan, ukuran-ukuran ini menandakan
keefektifan sirkulasi, respirasi, fungsi neural, dan endokrin tubuh. Karena sangat
penting, maka disebut dengan tanda vital. Banyak faktor seperti suhu lingkungan,
latihan fisik, dan efek sakit yang menyebabkan perubahan tanda vital,
kadang-kadang di luar batas normal. Pengukuran tanda vital memberi data untuk
menentukan status kesehatan klien yang lazim (data dasar), seperti respons
terhadap stres fisik dan psikologis, terapi medis dan keperawatan, perubahan
tanda vital, dan menandakan perubahan fungsi fisiologis. Perubahan pada tanda
vital dapat juga menandakan kebutuhan dilakukannya intervensi keperawatan dan
medis (Potter & Perry, 2005).
2.1. Tekanan Darah
2.1.1. Fisiologi
Tekanan darah merupakan kekuatan lateral pada dinding arteri oleh darah
yang didorong dengan tekanan dari jantung. Tekanan sistemik atau arteri darah,
tekanan darah dalam sistem arteri tubuh adalah indikator yang baik tentang
kesehatan kardiovaskuler. Aliran darah mengalir pada sistem sirkulasi karena
perubahan tekanan. Darah mengalir dari daerah yang tekanannya tinggi ke daerah
yang tekanannya rendah. Kontraksi jantung mendorong darah dengan tekanan
tinggi ke aorta. Puncak dari tekanan maksimum saat ejeksi terjadi adalah tekanan
menimbulkan tekanan diastolik atau minimum. Tekanan diastolik adalah tekanan
minimal yang mendesak dinding arteri setiap waktu. Unit standar untuk
pengukuran tekanan darah adalah milimeter air raksa (mmhg). Tekanan darah
menggambarkan interelasi dari curah jantung, tahanan vaskuler perifer, volume
darah, viskositas darah dan elastisitas arteri. Curah jantung adalah volume darah
yang dipompa jantung (volume sekuncup) selama 1 menit (frekuensi jantung):
Curah jantung = Frekuensi jantung x Volume sekuncup
Tekanan darah (TD) bergantung pada curah jantung dan tahanan vaskuler perifer:
Tekanan darah = curah jantung x tahanan vaskular perifer
2.1.2. Faktor yang mempengaruhi
Usia. Tingkat normal tekanan normal darah bervariasi sepanjang kehidupan.
Meningkat pada masa anak-anak. Tingkat tekanan darah anak-anak atau remaja
dikaji dengan memperhitungkan ukuran tubuh dan usia (Task Force on Blood
Pressure Control in Children, 1987). Tekanan darah bayi berkisar antara
65-115/42-80. Tekanan darah normal anak usia 7 tahun adalah 87-117/48-64.
Tekanan darah dewasa cenderung meningkat seiring dengan pertambahan usia.
Standar normal untuk remaja yang tinggi dan diusia baya adalah 120-80. Namun,
National High Blood Pressure Education Program (1993) mendaftarkan
[image:33.595.111.516.664.756.2]<130/<85 merupakan nilai normal yang dapat diterima.
Tabel 1. Tekanan darah normal rata-rata
Usia Tekanan darah (mmhg)
Bayi baru lahir (300 g) 1 bulan
1 tahun
6 tahun 10-13 tahun 14-17 tahun Dewasa tengah Lansia 105/65 110/65 120/75 120/80 140/90
Tabel 2. Faktor yang mempengaruhi tekanan darah
Faktor Efek
Kecemasan, ketakutan, nyeri, dan stres emosi
Jenis kelamin
Obat-obatan
Ras
Obat-obatan • Diuretik
• Bloker
beta-adrenergik
• Vasodilator • Variasi diurnal
Stimulasi saraf simpatetik meningkatkan tekanan darah karena peningkatan frekuensi denyut jantung dan peningkatan tahanan pembuluh perifer.
Setelah pubertas, karena variasi hormonal tekanan darah pada anak laki-laki meningkat; setelah menopause tekanan darah pada wanita meningkat. Tekanan darah diturunkan dengan anti hipertensi dan agen diuretik, anti aritmia tertentu, analgesik narkotik dan anastetik umum.
Frekuensi hipertensi lebih tinggi pada urban Amerika Afrika daripada Amerika Eropa.
Menurunkan tekanan darah
Menghalangi respon penerimaan saraf simpatetik, mengurangi frekuensi denyut jantung dan curah jantung
Mengurangi tahanan pembuluh perifer
Tekanan darah secara umum meningkat sepanjang pagi dan siang dan menurun selama sore sampai malam hari; secara individu tekanan darah bervariasi secara bermakna.
Adapun alat yang digunakan antara lain: sphygmomanometer air raksa
lengkap dengan manset, stetoskop, antiseptik. Persiapan pasien dapat dilakukan
dengan menjelaskan tentang perlunya pemeriksaan tekanan darah dan
menjelaskan bahwa lengan akan dipasang manset yang bila dipompa akan
menekan, sehingga terasa tidak enak/ kesemutan.
Cara pemeriksaan meliputi: pemeriksa mencuci tangan. Menyarankan
pasien untuk membuka bagian lengan atas yang akan diperiksa, sehingga tidak
ada penekanan pada arteri brachialis. Posisi pasien bisa berbaring, setengah duduk
atau duduk yang nyaman dengan lengan bagian volar di atas. Kemudian
memasang manset yang sesuai dengan ukuran lengan pasien. Pemasangan manset
melingkar pada lengan tempat pemeriksaan setinggi jantung, dengan bagian
bawah manset 2-3 cm di atas fossa kubiti dan bagian balon karet yg menekan
tepat diatas arteri brachialis. Pemeriksa harus memastikan pipa karet tidak terlipat
atau terjepit manset. Pasien dapat diistirahatkan sedikitnya 5 menit sebelum
pengukuran dan perlu dipastikan pasien merasa santai dan nyaman. Manset
dihubungkan dengan sphymomanometer air raksa , posisi tegak dan level air raksa
setinggi jantung. Kemudian pemeriksa meraba denyut arteri brachialis pada fossa
kubiti dan arteri radialis dengan jari telunjuk dan jari tengah (untuk memastikan
tidak ada penekanan). Penting diperhatikan bahwa mata pemeriksa harus sejajar
dengan permukaan air raksa (agar pembacaan hasil pengukuran tepat). Menutup
katup pengontrol pada pompa manset, stetoskop digunakan masuk tepat ke dalam
telinga pemeriksa, dan meraba denyut arteri brachialis. Pemeriksa memompa
lagi sampai 20-30 mmhg (tetapi tidak lebih tinggi, sebab akan menimbulkan rasa
sakit pada pasien, rasa sakit akan meningkatkan tensi). Pemeriksa meletakkan
kepala stetoskop di atas arteri brachialis. Katup pengontrol dapat dilepaskan
secara pelan-pelan sehingga air raksa turun dengan kecepatan 2-3 mmhg per detik
atau 1 skala per detik. Perlu dipastikan tinggi air raksa saat terdengar detakan
pertama arteri brachialis (korotkoff I), detakan tersebut adalah tekanan sistolik.
Memastikan tinggi air raksa pada saat terjadi perubahan suara yang tiba-tiba
melemah (korotkoff IV), suara tersebut adalah tekanan diastolik. Pemeriksa dapat
melepaskan stetoskop dari telinga pemeriksa dan manset dari lengan pasien dan
membersihkan earpiece dan diafragma stestokop dengan desinfektan. Apabila
ingin melakukan pemeriksaan ulang dapat dilakukan setelah minimal 30 detik.
Hasil pemeriksaan dapat dicatat dan diinformasikan pada pasien.
2.2. Denyut Nadi
2.2.1. Anatomi fisiologi
Aliran darah mengaliri tubuh dalam sirkuit yang kontinu. Impuls elektris
berasal dari noduls sinoatrial (AV) berjalan melalui otot jantung untuk
menstimulasi kontraksi jantung. Pada setiap kontraksi ventrikel, darah yang
masuk ke aorta sekitar 60-70 ml (volume sekuncup). Pada setiap ejeksi volume
sekuncup, dinding aorta berdistensi, menciptakan gelombang denyut yang dengan
cepat berjalan melalui bagian akhir arteri. Gelombang denyut bergerak 15 kali
lebih cepat melalui aorta dan 100 kali lebih cepat melalui arteri kecil daripada
volume darah yang diejeksikan. Pada saat nadi mencapai arteri perifer, dapat
Nadi adalah aliran darah yang menonjol pada arteri perifer yang dapat diraba.
Jumlah denyut yang terjadi dalam satu menit adalah kecepatan nadi (Potter &
Perry, 2005).
2.2.2. Karakter nadi
(1) Frekuensi. Pada saat mengkaji nadi, pemeriksa harus
mempertimbangkan perbedaan faktor yang mempengaruhi frekuensi nadi, seperti:
perubahan postur (berdiri atau duduk) menyebabkan perubahan frekuensi nadi
karena perubahan volume darah dan aktivitas simpatik, latihan fisik jangka
pendek, demam, panas, nyeri akut, ansietas, hemoragi dan penyakit yang
mengakibatkan oksigenisasi buruk akan dapat meningkatkan frekuensi nadi.
Sedangkan faktor yang dapat mempengaruhi penurunan frekuensi nadi antara lain:
[image:37.595.119.516.469.670.2]hipotermia, nyeri berat atau kronis dan posisi berbaring (Potter, 1996).
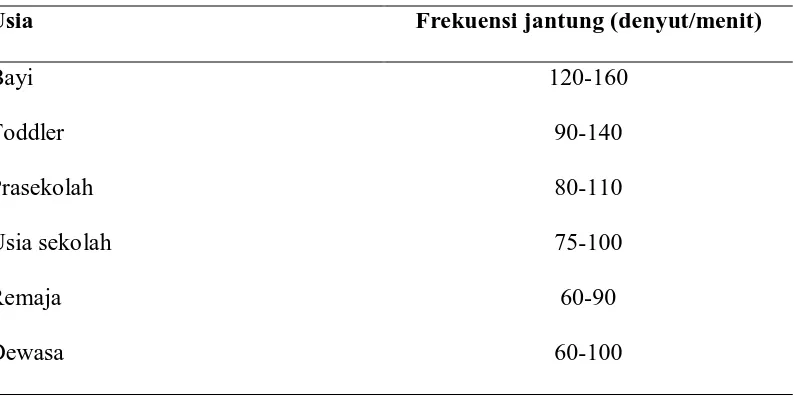
Tabel 3. Frekuensi jantung normal
Usia Frekuensi jantung (denyut/menit)
Bayi
Toddler
Prasekolah
Usia sekolah
Remaja
Dewasa
120-160
90-140
80-110
75-100
60-90
60-100
(2) Irama. Secara normal irama merupakan interval reguler yang terjadi
atau di akhir atau tidak ada denyut menandakan irama yang tidak normal atau
disritmia. (3) Kekuatan. Kekuatan atau amplitudo dari nadi menunjukkan volume
darah yang diejeksikan ke dinding arteri pada setiap kontraksi jantung dan kondisi
sistem pembuluh darah arterial yang mengarah pada nadi. Secara normal,
kekuatan nadi tetap sama pada setiap denyut jantung. Kekuatan nadi dapat
dikelompokkan atau digambarkan dengan kuat, lemah, berurutan atau bersamaan.
2.2.3. Pengukuran
Persiapan alat untuk pemeriksaan denyut nadi antara lain: alat pengukur
waktu (jam tangan dengan jarum detik, stop watch), buku catatan nadi (kartu
status) dan alat tulis. Menjelaskan pada pasien perlunya pemeriksaan yang akan
dilakukan dan tetap mempertahankan posisi rileks dan nyaman. Cara
pemeriksaan: terlebih dahulu pemeriksa mencuci tangan, meminta pasien untuk
menyingsingkan baju yang menutupi lengan bawah. Pada posisi duduk, tangan
diletakkan pada paha dan lengan ekstensi. Pada posisi tidur terlentang, kedua
lengan ekstensi dan menghadap atas. Selanjutnya melakukan palpasi ringan arteri
radialis dengan menggunakan jari telunjuk dan jari tengah, melakukan palpasi
sepanjang lekuk radial pada pergelangan tangan dan pemeriksa merasakan denyut
arteri radialis dan irama yang teratur, serta menghitung denyut tersebut selama
satu menit, kemudian informasikan ke pasien dan mencatat hasil pemeriksaan
pada buku (Wulandari, 2009).
Pernapasan adalah mekanisme tubuh menggunakan pertukaran udara antara
atmosfir dengan darah serta darah dengan sel. Pernapasan termasuk ventilasi
(pergerakan udara masuk dan keluar dari paru), difusi (pergerakan oksigen dan
karbondioksida antar alveoli dan sel darah merah) dan perfusi (distribusi sel darah
merah ke dan dari kapiler paru).
2.3.1. Anatomi fisiologi
Mekanisme pernapasan melibatkan otot-otot inspirasi dan ekspirasi. Pada
inspirasi, impuls dari pusat respirasi ke saraf frenik di diafragma merangsang
kontraksi diafragma. Bersamaan dengan kontraksi diafragma, organ abdomen ke
bawah dan ke depan dan tulang-tulang iga ke atas dan ke luar untuk
memungkinkan pengembangan paru. Pada ekspirasi, suatu proses pasif, paru-paru,
[image:39.595.109.494.472.697.2]dinding dada, organ abdominal dan diafragma kembali ke posisi rileks.
Tabel 4. Kontraksi saat inspirasi dan ekspirasi
Struktur Inspirasi Ekspirasi
Diafragma
Tulang iga(costae)
Tulang dada
Rongga dada
Paru-paru
Kontraksi (tampak datar)
Bergerak ke atas dan
ke luar
Bergerak ke luar
Membesar
Mengembang
Relaksasi
(melengkung ke atas)
Bergerak ke bawah dan
ke dalam
Bergerak ke dalam
Mengecil
Mengempis
(1) Olahraga meningkatkan frekuensi dan kedalaman untuk memenuhi
kebutuhan tubuh untuk menambah oksigen. (2) Nyeri akut meningkatkan
frekuensi dan kedalaman sebagai akibat dari stimulasi simpatik. Klien dapat
menghambat dan membebat pergerakan dinding dada jika nyeri pada area dada
atau abdomen, napas akan menjadi dangkal. (3) Ansietas meningkatkan frekuensi
dan kedalaman sebagai akibat stimulasi simpatik. (4) Merokok kronik mengubah
jalan arus udara paru, mengakibatkan peningkatan frekuensi. (5) Anemi,
penurunan kadar hemoglobin menurunkan jumlah pembawa O2 dalam darah.
Individu bernapas dengan lebih cepat untuk meningkatkan penghantaran O2. (6)
Posisi tubuh, postur tubuh yang lurus dan tegak, meningkatkan ekspansi penuh
paru. Posisi yang bungkuk dan telungkup mengganggu pergerakan ventilasi. (7)
Medikasi, analgesik narkotik dan sedatif menekan frekuensi dan kedalaman.
Amfetamin dan kokain dapat meningkatkan frekuensi dan kedalaman. (8) Cedera
batang otak. Cedera pada batang otak mengganggu pusat pernapasan dan
menghambat frekuensi dan irama pernapasan.
2.3.3. Karakter pernapasan
Frekuensi pernapasan. Parawat mengobservasi inspirasi dan ekspirasi penuh
pada saat menghitung frekuensi ventilasi dan pernapasan. Frekuensi pernapasan
bervariasi sesuai dengan usia. Frekuensi pernapasan normal turun sepanjang
hidup. Alat monitor pernapasan yang membantu pengkajian perawat adalah
monitor apnea. Alat tersebut menggunakan led yang dikaitkan pada dinding dada
klien yang merasakan gerakan.Tidak adanya gerakan dinding dada diterjemahkan
Tabel 5. Frekuensi pernapasan rata-rata normal
Usia Frekuensi (x/menit)
Bayi baru lahir
Bayi (6 bulan)
Toddler (2 tahun)
Anak-anak
Remaja
Dewasa
35-40
30-50
25-32
20-30
16-19
12-20
Kedalaman pernapasan dikaji dengan mengobservasi derajat penyimpangan
atau gerakan dinding dada. Perawat menggambarkan secara subjektif gerakan
ventilator sebagai dalam, normal dan dangkal. Pernapasan yang dalam melibatkan
ekspansi penuh paru dengan ekshalasi penuh. Pernapasan dangkal bila udara yang
melewati paru hanya sedikit kuantitasnya dan pergerakan ventilator sulit untuk
dilihat. Irama pernapasan juga harus diperhatikan. Dengan bernapas normal
interval reguler terjadi setelah setiap siklus pernapasan. Perawat harus dapat
menetapkan interval waktu setelah setiap siklus pernapasan, irama pernapasan
teratur atau tidak.
2.3.4. Pengukuran
Persiapan alat terdiri dari: alat pengukur waktu (jam, stopwatch), buku dan
pena. Persiapan pasien yaitu menjelaskan pentingnya pemeriksaan frekuensi napas
dan menyarankan posisi pasien berbaring, kecuali dalam kondisi tertentu. Cara
pemeriksaan dengan menempatkan satu telapak tangan pasien di atas dada,
dengan melihat gerakan dada/tangan yang naik turun. Gerakan naik (inhalasi) dan
turun (ekhalasi) dihitung 1 frekuensi napas. Kemudian menghitung frekuensi
napas selama satu menit dan menginformasikan hasil pemeriksaan dan mencatat
pada status.
Pengukuran saturasi oksigen arteri. Perkembangan terakhir dari alat yang
dapat diandalkan, oksimeter nadi, memungkinkan pengukuran tidak langsung
terhadap saturasi oksigen pada dasar data tanda vital klien. Oksimeter nadi adalah
alat dengan dioda pemancar cahaya (LED) dan foto detektor yang dihubungkan
dengan kabel ke oksimeter. LED memancarkan cahaya gelombang panjang yang
diserap oleh molekul hemoglobin yang dioksigenasi dan dideoksigenasi. Cahaya
yang direfleksikan dari molekul hemoglobin diproses oleh oksimeter, yang
menghitung saturasi nadi (SpO2), SpO2 taksiran yang dapat diandalkan terhadap
SaO2. Pengukuran SpO2 dipengaruhi oleh faktor-faktor yang mempengaruhi
transmisi cahaya dari pulsasi arteri perifer. Kesadaran terhadap faktor-faktor ini
memungkinkan interpretasi akurat perawat terhadap pengukuran SpO2 abnormal
(Potter & Perry, 2005).
2. 4. Suhu
2.4.1. Fisiologi
Suhu tubuh merupakan hasil keseimbangan antara produksi panas dan
hilangnya panas dari tubuh ke lingkungan. Produksi panas yang dihasilkan tubuh
antara lain berasal dari: Metabolisme dari makanan (Basal Metabolic Rate),
tiroksin (meningkatkan metabolisme seluler), proses penyakit infeksi,
termogenesis kimiawi (rangsangan langsung dari norepinefrin dan efinefrin atau
dari rangsangan langsung simpatetik). Sedangkan hilangnya panas tubuh terjadi
melalui beberapa proses yaitu: Radiasi adalah pemindahan panas dari satu benda
ke benda lain tanpa melalui kontak langsung, misalnya orang berdiri di depan
lemari es yang terbuka. Konduksi adalah pemindahan panas dari satu benda ke
benda lainnya melalui kontak langsung, misalnya kontak langsung dengan es.
Konveksi adalah pemindahan panas yang timbul akibat adanya pergerakan udara,
misalnya udara yang berdekatan dengan badan akan menjadi hangat. Evaporisasi
adalah pemindahan panas yang terjadi melalui proses penguapan, misalnya
pernafasan dan perspiration dari kulit. Misalnya keringat meningkatkan
pengeluaran panas tubuh. Suhu tubuh terjaga konstan meskipun adanya perubahan
kondisi lingkungan. Hal ini disebabkan karena adanya proses pengaturan suhu
melalui negatif feedback system (mekanisme umpan balik). Organ pengatur suhu
yang utama adalah hipotalamus. Untuk regulasi panas tubuh diperlukan
konsentrasi sodium dan kalsium yang cukup, terutama di dalam dan di sekitar
hipotalamus posterior (Allau, 2009).
2.4.2. Faktor-faktor yang mempengaruhi suhu
Faktor-faktor yang mempengaruhi suhu tubuh yaitu antara lain: (1) Umur,
bayi yang baru lahir sangat dipengaruhi keadaan lingkungan sekitarnya, maka
harus dilindungi dari perubahan iklim yang dapat berubah dengan cepat. Anak-
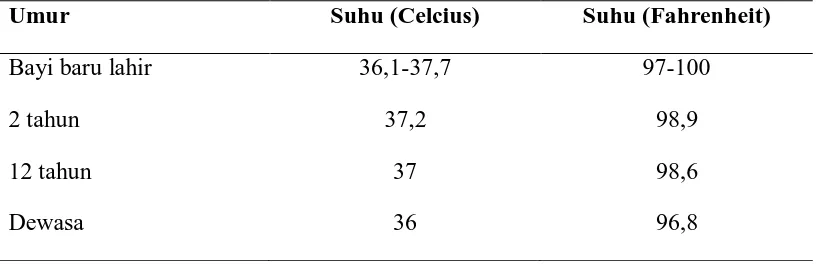
Tabel 6. Suhu normal
Umur Suhu (Celcius) Suhu (Fahrenheit)
Bayi baru lahir
2 tahun
12 tahun
Dewasa
36,1-37,7
37,2
37
36
97-100
98,9
98,6
96,8
(2) Aktifitas tubuh. Aktifitas otot dan proses pencernaan sangat
mempengaruhi suhu tubuh. Pada pagi hari jam 04.00-06.00 suhu tubuh paling
rendah, sedangkan sore hari sekitar jam 16.00-20.00 yang paling tinggi,
perubahan suhu berkisar antara 1,1-1,6°C. (3) Jenis Kelamin. Wanita lebih efisien
dalam mengatur suhu internal tubuh daripada pria, hal ini disebabkan karena
hormon estrogen dapat meningkatkan jaringan lemak. Meningkatnya progesteron
selama ovulasi akan meningkatkan suhu wanita sekitar 0,3-0,5°C, sedangkan
estrogen dan testosteron dapat meningkatkan Basal Metabolic Rate. (4) Perubahan
emosi. Emosi yang meningkat akan menambah kadar adrenalin dalam tubuh
sehingga metabolisme meningkat dan suhu tubuh menjadi naik. (5) Perubahan
Cuaca, Iklim, atau musim mempengaruhi evaporasi, radiasi, konveksi, konduksi,
sehingga mempengaruhi metabolisme dan suhu tubuh. (6) Makanan, minuman,
rokok, dan lavemen dapat merubah suhu oral, misalnya minum air es dapat
menurunkan suhu oral sekitar 0,9°C. Untuk itu dianjurkan mengukur suhu oral
sekitar 30 menit setelah makan, minum atau merokok, sedangkan temperatur
2.4.3. Pengukuran
Secara umum pengukuran suhu tubuh menggunakan termometer kaca (glass
thermometers). Skala yang sering digunakan adalah termometer skala celcius
(centigrade) yang mempunyai skala dengan titik beku air 0 derajat celcius dan
titik didih 100 derajat celcius, juga digital termometer yang mempunyai kepekaan
tinggi dan waktu pemeriksaan hanya beberapa detik, banyak dipakai pada kondisi
kegawatan. Pengukuran suhu tubuh dapat dilakukan di beberapa tempat yaitu di
mulut, anus, ketiak dan telinga. Masing- masing tempat mempunyai variasi suhu
yang berlainan. Suhu rektal biasanya berkisar 0,4°C lebih tinggi dari suhu oral dan
suhu aksila lebih rendah 0,6°C dari pada oral. Pengukuran suhu aksila dianggap
paling mudah dan aman, namun kurang akurat. Penggunaan sering dilakukan
pada; anak, pasien dengan radang mulut, pasien yang bernapas dengan mulut atau
menggunakan alat bantu napas.
Persiapan peralatan antara lain; pemeriksa mencuci tangan, menyiapkan
tissue atau lap bersih, buku, alat tulis dan sebuah handuk bersih untuk
membersihkan keringat pasien. Persiapan pasien meliputi; menjaga privasi pasien
dengan tirai atau pintu tertutup, menjelaskan kepada pasien tentang pentingnya
pemeriksaan suhu aksila dan melepaskan baju pasien dan bagian lain ditutup
dengan selimut. Cara pemeriksaan yaitu pemeriksa memegang termometer pada
bagian ujung yang tumpul.
Sebelum penggunaan perlu dibersihkan dengan soft tissue atau mencuci
dalam air dingin bila disimpan dalam desinfektan serta membersihkan dengan lap
tingkat air raksa diturunkan sampai angka 35 derajat celsius, kemudian membuka
lengan pasien dan mersihkan keringat pasien dengan handuk yang kering/ tissue.
Selanjutnya termometer ditempelkan di ketiak, lengan diturunkan dan
menyilangkan lengan bawah pasien ke atas dada, sedangkan pada anak-anak
pemeriksa dapat memegang tangan klien dengan lembut. Pemeriksa dapat
membiarkan selama 5-10 menit untuk hasil yang baik. Kemudian termometer
diangkat dan dibersihkan dengan tissue/lap bersih dengan gerak rotasi. Pembacaan
hasil pemeriksaan harus dengan cara, tingkat air raksa sejajar dengan mata
pemeriksa. Setelah hasil diketahui tingkat air raksa diturunkan 0°C. Kemudian
termometer dikembalikan ke tempat penyimpanan. Pemeriksa dapat mencuci
tangan dan menginformasikan hasil ke pasien dan mencatat hasil pemeriksaan
BAB 3
KERANGKA KONSEPTUAL
1. Kerangka Konsep
Dari hasil penelitian kepustakaan yang telah diuraikan serta masalah
penelitian yang telah dirumuskan perlu dikembangkan suatu kerangka konsep
penelitian. Kerangka konsep ini bertujuan untuk mengidentifikasi bagaimana
kestabilan tanda vital pasien praoperasi sebelum dan sesudah diberikan
pendidikan kesehatan. Penelitian ini terdiri dari satu kelompok intervensi yang
akan dilakukan test awal (pre test) yaitu pemeriksaan tanda vital kemudian akan
diberikan (perlakuan) pendidikan kesehatan tentang praoperasi dan mengevaluasi
hasil dengan menilai kembali tanda vital pasien (post test). Hasil yang diharapkan
adalah stabilnya tanda vital pasien praoperasi. Pemeriksaan test awal dilakukan
ketika pasien akan dipindahkan ke ruang operasi, kemudian diberikan pendidikan
kesehatan dan mengukur kembali tanda vital pasien.
Test awal Test akhir
Skema 1 : Kerangka Penelitian
Pendidikan kesehatan preoperasi
Tanda vital: - Tekanan darah - Pernapasan - Denyut nadi
- Normal - Tidak normal
- Normal
- Tidak normal Tanda vital: - Tekanan darah - Pernapasan - Denyut nadi
Pendidikan kesehatan praoperasi
Tanda vital: - Tekanan darah - Pernapasan - Denyut nadi
- Normal - Tidak normal
- Normal
- Tidak normal
Faktor-faktor yang mempengaruhi: Usia, jenis kelamin, obat-obatan, riwayat kesehatan
2. Defenisi Operasional
2.1. Pendidikan Kesehatan Praoperasi
Pendidikan kesehatan praoperasi merupakan pemberian segala
informasi/penyuluhan oleh perawat sebelum dilakukan pembedahan agar pasien
mengetahui persiapan dan gambaran proses operasi yang akan dijalaninya
sehingga dapat meningkatkan kenyamanan dan mengerti pentingnya ketenangan
dan kesiapan fisik serta mental dalam menghadapi pembedahan.
2.2. Tanda Vital
Tanda vital merupakan pemeriksaan fisik untuk menentukan status dan
respon klien terhadap stres fisiologi. Pada pasien yang akan menjalani tindakan
operasi harus dilakukan pemeriksaan tanda vital, perubahan dari tanda vital
menandakan terjadinya gangguan fungsi tubuh atau perubahan dari kondisi
pasien. Pada tindakan pembedahan dapat dilakukan penundaan atau gagal
pembedahan karena adanya perubahan hasil pemeriksaan tanda vital yang
tiba-tiba.
2.4. Tekanan Darah
Tekanan darah merupakan kekuatan lateral pada dinding arteri oleh darah
yang didorong dengan tekanan dari jantung. Pemeriksaan tekanan darah pada
pasien praoperasi menunjukkan sistem perubahan fungsi fisiologis terutama
sistem peredaran darah dalam tubuh.
2.5. Denyut Nadi
Denyut nadi merupakan aliran darah yang menonjol pada arteri perifer yang
mendukung pemeriksaan tanda vital untuk mengetahui status fisiologis sistem
peredaran darah dalaam tubuh.
2.6. Pernapasan
Pernapasan merupakan mekanisme tubuh menggunakan pertukaran udara
antara atmosfir dengan darah serta darah dengan sel. Pemeriksaan laju penapasan
menunjukkan pemenuhan oksigen dalam tubuh.
3. Hipotesa
Penelitian ini menggunakan 2 hipotesa yaitu:
3.1. Hipotesa Alternatif (Ha)
Ada pengaruh pemberian pendidikan kesehatan praoperasi terhadap tanda
vital pasien sebelum dan sesudah diberikan penyuluhan.
3.2. Hipotesa Null (Ho)
Tidak adanya pengaruh pemberian pendidikan kesehatan praoperasi
terhadap tanda vital pasien sebelum dan sesudah penyuluhan
Dengan diberikannya penyuluhan tentang pendidikan kesehatan praoperasi
maka hasil pemeriksaan tanda vital ke arah yang normal. Hipotesa alternatif (Ha)
gagal ditolak jika α yang diperoleh dari hasil perhitungan uji statistik (P value)
BAB 4
METODOLOGI PENELITIAN
1. Desain Penelitian
Penelitian ini menggunakan desain penelitian pre-eksperimental dengan
one-group pre-post test design untuk mengidentifikasi tanda vital pasien
praoperasi. Penelitian ini dilakukan satu hari sebelum responden menjalani
tindakan operasi (H-1). Desain ini menggunakan satu kelompok intervensi.
Kelompok ini dilakukan pretest (T1) dan setelah diberikan perlakuan (pemberian
pendidikan kesehatan praoperasi), maka tanda vital dikaji kembali dengan
melakukan pemeriksaan (T2).
Kelompok Pre-test Intervensi Post-test
K1 T1 X T2
Skema 2. Desain penelitian
2. Populasi dan Sampel
2.1. Populasi
Populasi adalah sekelompok individu yang tinggal di wilayah yang sama,
atau sekelompok individu atau objek yang memiliki karakteristik yang sama
(Chandra, B. 2008). Populasi dari penelitian ini adalah pasien yang akan
pasien setiap bulan yang menjalani tindakan operasi periode tahun 2009 adalah
175 orang (Rekam Medik RSUP.Haji Adam Malik Medan).
2.2.Sampel
Sampel terdiri dari bagian populasi yang dapat dipergunakan sebagai subjek
penelitian melalui sampling. Sedangkan sampling adalah proses menyeleksi porsi
dari populasi yang dapat mewakili populasi yang ada (Nursalam, 2008).
Pengambilan sampel yang digunakan dalam penelitian ini dengan menggunakan
teknik purposive yaitu suatu teknik penetapan sampel dengan cara memilih
sampel di antara populasi sesuai dengan yang dikehendaki peneliti
(tujuan/masalah dalam penelitian) sehingga sampel tersebut dapat mewakili
karakteristik populasi yang telah dikenal sebelumnya. Adapun kriterianya yaitu:
a. Pasien yang akan menjalani tindakan operasi.
b. Dewasa.
c. Pasien yang tidak mengalami gangguan orientasi realita (compos mentis).
d. Bersedia menjadi responden dalam penelitian ini.
Jumlah sampel dalam penelitian menurut Arikunto (2006) jika populasinya
kurang kurang dari 100 sebaiknya diambil semua sehingga penelitian merupakan
penelitian populasi. Tetapi jika jumlah subjeknya besar, dapat diambil 10-15%
atau 10-25%, karena tergantung dari kemampuan peneliti dilihat dari waktu,
tenaga dan dana, maka jumlah sampel yang diambil yaitu 15% dari populasi,
3. Lokasi dan Waktu Penelitian
Penelitian ini dilaksanakan di RSUP. H. Adam Malik Medan. Karena
kemampuan peneliti yang terbatas maka tempat penelitian dibatasi yaitu ruang
perawatan Rindu B. Rumah sakit tersebut dipilih sebagai tempat penelitian karena
di rumah sakit tersebut telah banyak dilakukan tindakan pembedahan, juga
merupakan rumah sakit pendidikan dan rujukan dari sekitar Sumatera Utara,
sehingga mudah dalam mendapatkan subjek penelitian. Penelitian ini dilakukan
pada bulan Agustus 2010.
4. Pertimbangan Etik Penelitian
Pertimbangan etik dalam penelitian ini bertujuan agar peneliti dapat
menjaga dan menghargai hak responden penelitian, dimana subjek harus
diperlakukan secara manusiawi dalam memutuskan mereka menjadi subjek atau
tidak, dan peneliti dapat menjamin kerahasiaan indentitas responden dengan tanpa
menggunakan nama dan rahasia pada hasil pemeriksaan. Responden terlebih
dahulu diberikan penjelasan mengenai manfaat dan tujuan penelitian. Selanjutnya
responden diminta untuk membaca dan memahami isi surat persetujuan
responden. Pasien yang bersediamenjadi responden maka responden diminta
5. Instrumen Penelitian
Instrumen yang digunakan dalam penelitian ini adalah:
1. Kuesioner demografi. Kuesionar mengenai data demografi meliputi: kode
penomoran, umur, jenis kelamin, agama, operasi yang akan dijalani dan tabel
hasil pemeriksaan tanda vital.
2. Alat pemeriksaan tanda vital. Untuk pemeriksaan tekanan darah yaitu
menggunakan sphygmomanometer air raksa (tensimeter) lengkap dengan
manset, stetoskop. Pemeriksan denyut nadi dan pernapasan yaitu
menggunakan arloji atau stopwatch.
3. Leaflet sebagai alat penyampaian materi pendidikan kesehatan.
6. Uji Validitas dan Realibilitas Instrumen
Prinsip validitas adalah pengukuran dan pengamatan yang berarti prinsip
keandalan instrumen dalam mengumpulkan data. Instrumen harus dapat mengukur
apa yang seharusnya diukur (Nursalam, 2003). Alat ukur yang baik adalah alat
ukur yang memberikan hasil yang sama bila digunakan beberapa kali pada
kelompok sample (Ritonga,1997). Dalam penelitian ini digunakan uji validitas isi
yang mana materi penyuluhan dan instrumen pemeriksaan tanda vital terlebih
dahulu diperiksa oleh tenaga kesehatan yang paham tentang alat pemeriksaan
tanda vital. Semua peralatan yang digunakan dalam penelitan ini (tensimeter,
stetoskop, thermometer, dan jam) telah diperiksa oleh salah satu dosen Fakultas
Keperawatan USU dan juga seorang yang pakar alat-alat kesehatan dan telah diuji