BAB II
TINJAUAN PUSTAKA
2.1 Definisi dan Klasifikasi Sindroma Koroner Akut
Sindroma koroner akut adalah istilah yang digunakan untuk mendeskripsikan simptom yang disebabkan oleh iskemik miokard akut. Sindroma koroner akut (SKA) yang menyebabkan nekrosis miokardium disebut dengan infark miokard (Thygensen dkk, 2007; Bender dkk, 2011; Antmann dkk, 2008).
SKA secara klinis dapat bermanifestasi sebagai angina pektoris tak stabil, IMA NSTE maupun IMA STE (Bender dkk, 2011).
Diagnosis IMA STE ditegakkan apabila dijumpai kriteria berikut, yaitu ; adanya nyeri dada khas infark, dijumpai elevasi segmen ST yang persisten atau adanya left bundle branch block (LBBB) yang dianggap baru, peningkatan marker (enzim jantung) serial akibat nekrosis miokard (CKMB dan troponin), serta dijumpainya abnormalitas wall motion regional yang baru pada pemeriksaan ekokardiografi (Van de Werf dkk, 2008)
SKA yang tidak disertai dengan elevasi segmen ST digolongkan ke dalam angina pektoris tak stabil dan IMA NSTE. Apabila dijumpai peningkatan enzim jantung, maka penderita digolongkan ke dalam IMA NSTE, sedangkan jika enzim jantung normal maka kondisi ini disebut angina pektoris tak stabil (Van de Werf dkk, 2008; Bender dkk, 2011; Antmann dkk, 2008).
2.2 Definisi dan epidemiologi Peripheral Arterial Disease (PAD)
Terminologi peripheral arterial disease (PAD) secara umum merujuk kepada gangguan yang merusak atau menghambat aliran darah ke ekstremitas atas maupun bawah yang biasanya disebabkan oleh proses aterosklerosis namun dapat juga akibat proses trombosis, emboli, vaskulitis dan displasia fibromuskular (Greager dkk, 2009)
tahun dan meningkat menjadi 15 sampai 20% pada kelompok usia di atas 65 tahun dan lebih sering diderita laki-laki dibandingkan perempuan.
Sebuah metaanalis sistematik yang mencakup berbagai studi baik yang bersifat cross sectional, retrospektif dan prospektif (cohort) melaporkan bahwa 62-90% pasien dengan PAD ternyata juga memiliki keterlibatan koroner (Golomb dkk, 2006). Penelitian lain juga menunjukkan bahwa 50% dari pasien PAD memiliki gejala yang mengarah pada PJK dan 90% diantaranya memiliki kelainan pada rekaman EKG (Tierney, 2000).
Kondisi yang serupa juga ditemukan pada populasi penderita PJK, dimana ternyata 40% diketahui memiliki bukti gejala PAD yang signifikan (Dieter dkk, 2003). Penelitian lain memperlihatkan bahwa 42% pasien PJK diketahui memiliki keterlibatan PAD walaupun separuh diantaranya ternyata tidak bergejala (Poredos dkk, 2007).
Tabel 1. Ko-prevalensi antara kejadian CAD, PAD dan CVD
2.3 Faktor resiko PAD
Study, the Framingham Heart Study, dan the Cardiovascular Heart Study)
membuktikan peningkatan resiko PAD sebesar dua hingga tiga kali lipat pada kelompok perokok. Merokok bahkan terbukti meningkatkan resiko terkena PAD lebih besar dari pada PJK.
Pasien dengan DM sering memiliki obstruksi PAD yang luas dan berat serta kecenderungan yang tinggi untuk mengalami kalsifikasi arteri terutama di area distal seperti arteri peroneal dan tibialis. Resiko terkena PAD meningkat dua sampai empat kali lipat pada penderita DM dengan kecenderungan amputasi yang lebih tinggi.
Kelainan metabolisme lipid juga dikaitkan dengan prevalensi PAD dimana peningkatan kolesterol total dan LDL menimbulkan keluhan klaudikasio intermitten dan gejala PAD. Analisa dari Framingham Heart Study menyimpulkan bahwa rasio timbulnya gejala klaudikasio meningkat seiring dengan kenaikan 40 mg/dl total kolesterol.
PAD memiliki korelasi yang kuat terhadap resiko kejadian kardiovaskular mayor karena sering dikaitkan dengan proses aterosklerosis baik di serebral maupun koroner.
2.4 Patogenesis disfungsi endotel sebagai penanda resiko aterosklerosis
Tabel 2. Fungsi normal lapisan endotel dalam mempertahankan homeostasis pembuluh darah
Namun, adanya faktor-faktor resiko tradisional penyakit kardiovaskular seperti merokok, hipertensi, hiperkolesterolemia, diabetes dan penuaan terbukti berkaitan dengan produksi berlebihan dari Reactive Oxygen Species (ROS) atau stres oksidatif yang dapat mengurangi ketersediaan NO yang dapat mencetus kerusakan di tingkat sel. Akibatnya efek vasodilatasi endotel akan menghilang sehingga dimulailah proses inflamasi kronik yang ditandai dengan berkurangnya faktor-faktor antitrombotik dan meningkatnya produk vasokonstriktor sehingga lapisan endotel berubah menjadi lapisan yang pro-trombotik (Tomasian dkk, 2000 ;Cai dkk, 2000 )
Munculnya disfungsi endotel dapat dianggap sebagai sindroma klinis yang dapat meramalkan angka kejadian kardiovaskular (Zeiher dkk, 1991).
aterosklerosis biasanya mengenai pembuluh darah sedang dan besar sehingga sering menimbulkan kejadian iskemik pada otak, ekstremitas dan bahkan infark jantung.
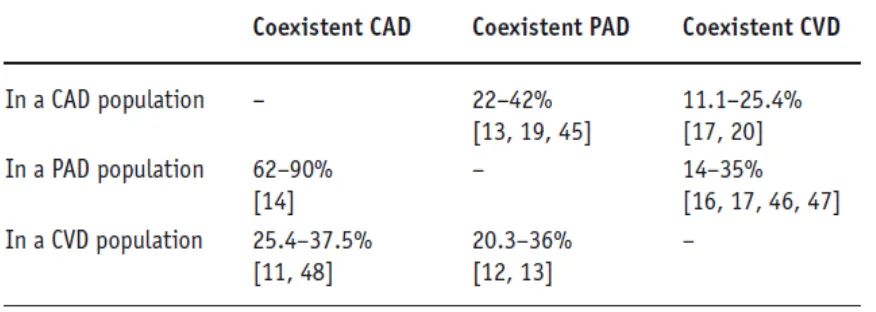
Gambar 2.1. Disfungsi endotel pada lesi atherosklerotik
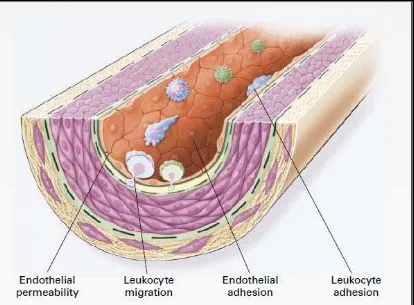
Lesi aterosklerotik yang paling awal biasanya disebut dengan fatty streak, murni merupakan lesi inflamasi karena hanya terdiri dari makrofag dan limfosit-T, dan sudah dijumpai pada usia balita dan anak-anak. Lesi aterosklerosis pada tempat-tempat tertentu pada pembuluh darah seperti percabangan, cabang-cabang utama ataupun area lekukan dapat menyebabkan gangguan pada aliran darah sehingga meningkatkan turbulensi aliran. Gangguan aliran ini merupakan faktor penting yang dapat merangsang ekspresi gen seperti Intercelluler Adhesion Molecule 1 (ICAM-1), platelet derived growth factor dan tissue factor.
Fatty streak awalnya hanya terdiri dari makrofag, monosit yang
sel T yang diperantarai oleh Tumor Necrosis Factor α , IL-2 dan Granulocyte-macrophage colony stimulating factor.
Gambar 2.2 Pembentukan fatty-streak pada proses atherosklerotik
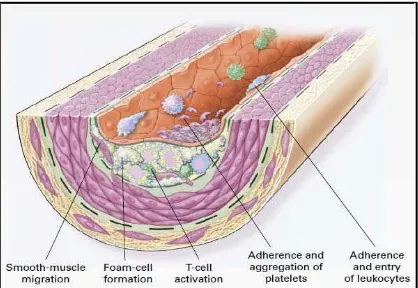
Gambar 2.3. Pembentukan tahap akhir lesi aterosklerotik
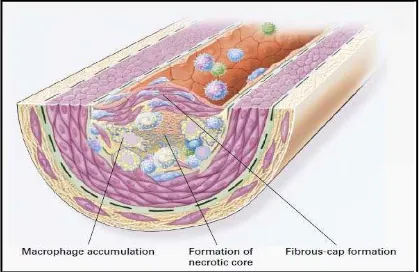
Gambar 2.4. Patofisiologi dan mekanisme terjadinya disfungsi endotel
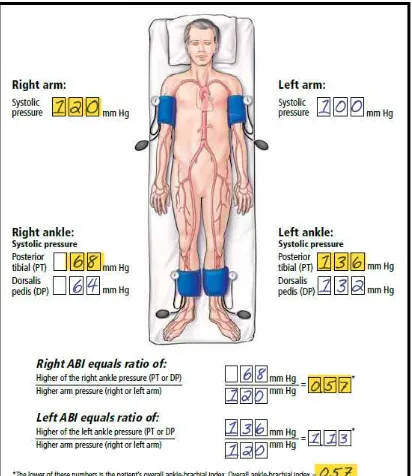
2.5 Ankle Brachial Index (ABI) 2.5.1 Definisi ABI
Ankle Brachial Index (ABI) merupakan rasio atau perbandingan antara
tekanan darah sistolik yang diukur pada pergelangan kaki dengan arteri brachialis. Pertama kali diperkenalkan oleh Winsor pada tahun 1950 yang kemudian diusulkan sebagai metode diagnosis PAD yang bersifat non-invasif. Kemudian dari studi-studi yang terus dikembangkan dalam beberapa dekade terakhir telah berhasil membuktikan bahwa ABI bukan hanya sekedar metode diagnostik, namun juga sebagai salah satu indikator aterosklerosis sistemik dan juga sebagai penanda prognostik untuk kejadian kardiovaskular dan gangguan fungsional walaupun tanpa disertai gejala klinis PAD (Aboyans, 2012)
Walaupun masih dijumpai beberapa kontroversi yang memperdebatkan batas nilai ABI yang dapat digunakan untuk mendiagnosis PAD, namun nilai ABI ≤ 0,9 terbukti memiliki sensitivitas dan spesifisitas > 90% untuk mendiagnosis PAD dibandingkan dengan angiografi sehingga direkomendasikan oleh American Heart Association (AHA) untuk mendeteksi proses aterosklerosis pada pembuluh
2.5.2 Fisiologi ABI
Gelombang tekanan darah akan menjadi semakin kuat dan berbanding lurus dengan jauhnya jarak dari jantung, sehingga menyebabkan peningkatan tekanan darah sistolik yang progresif dan sebaliknya akan menurunkan tekanan darah diastolik. Hal ini dikarenakan pantulan mundur gelombang dari tahanan arteriol distal yang memperkuat gelombang antegrade. Beberapa bukti penelitian menunjukkan bahwa pantulan gelombang terjadi pada tempat yang berbeda di sepanjang bantalan pembuluh darah, dengan beberapa tahanan di sepanjang pembuluh darah arteri (Safar dkk, 2009)
Pada ekstremitas bawah, proses remodeling yang terjadi pada struktur pembuluh darah akan menyebabkan peningkatan tekanan intraluminal yang ditandai dengan meningkatnya ketebalan dinding tetapi tanpa perubahan diameter lumen. Penebalan pada dinding ini yang dihasilkan dari peningkatan tekanan hidrostatik pada ekstremitas bawah saat berjalan ( posisi vertikal ) sudah mulai terjadi pada tahun kedua kehidupan dan dapat menerangkan kenapa nilai ABI < 1 pada bayi baru lahir dan meningkat secara bertahap mencapai nilai ABI usia dewasa pada umur 2 atau 3 tahun (Katz dkk, 1997). Dan oleh karena itu, baik gelombang pantulan maupun perubahan ketebalan dan kekakuan dinding pembuluh darah memberikan kontribusi pada peningkatan tekanan darah sistolik.
Beberapa variabel seperti usia, tinggi badan, kelompok etnis dan bahkan urutan pengukuran diketahui dapat mempengaruhi hasil ABI. Pada dua kelompok studi didapati bahwa nilai ABI pada kaki kanan rata-rata 0,03 lebih tinggi dibandingkan kaki kiri. Hasil ini mungkin disebabkan oleh urutan pengukuran (biasanya kaki kanan diukur terlebih dahulu) dan mengakibatkan pengurangan sementara tekanan sistemik dari waktu ke waktu. Nilai ABI diperkirakan meningkat seiring pertambahan usia sebagai akibat kekakuan arteri. Beberapa studi potong lintang menunjukkan bahwa nilai ABI menurun seiring pertambahan usia, kemungkinan karena meningkatnya prevalensi dan progresivitas PAD (Smith dkk, 2005).
sebagai konsekwensi dari meningkatnya tekanan darah sistolik seiring dengan jarak yang lebih jauh dari jantung. Oleh karena perhitungan ABI merupakan sebuah rasio, maka nilainya tidak terpengaruh oleh kenaikan ataupun penurunan tekanan darah.
2.5.3 Nilai ABI sebagai penanda progresivitas PAD
Perjalanan alami PAD mencakup penurunan nilai ABI seiring dengan perjalanan waktu. Dari serangkaian pemeriksaan pasien yang dilakukan di laboratorium vaskular, nilai ABI mengalami penurunan rata-rata 0,06 tiap 4,6 tahun. Tingkatan ABI juga dapat digunakan untuk memprediksi kejadian yang mengenai ekstremitas bawah dimana tekanan darah sistolik di bawah atau sama dengan 50 mmHg sering dihubungkan dengan angka amputasi yang tinggi (Norgren dkk, 2007).
Pasien PAD memiliki ketahanan untuk latihan berjalan dan tingkat aktivitas fisik yang lebih rendah dibandingkan kelompok pasien tanpa PAD. Hal ini dibuktikan oleh beberapa penelitian yang menunjukkan bahwa nilai ABI yang rendah dikaitkan dengan gangguan fungsional dan penurunan kapasitas latihan fisik yang lebih besar dibandingkan populasi dengan nilai ABI yang tinggi.
2.5.4 ABI sebagai penanda resiko kardiovaskular.
Pengukuran ABI dapat memberikan nilai yang melambangkan kejadian atherosklerosis sistemik dan dikaitkan dengan faktor-faktor resiko aterosklerosis dan prevalensi penyakit kardiovaskular pada bantalan pembuluh darah yang lain. Nilai ABI yang rendah telah lama dihubungkan dengan banyak faktor resiko tradisional kardiovaskular seperti hipertensi, DM tipe 2, dislipidemia, riwayat merokok dan faktor resiko kardiovaskular yang baru dikembangkan seperti C-Reactive Protein, homosistein, interleukin-6 dan penyakit ginjal kronik (Allison
dkk, 2006).
pasien-pasien PAD berkisar antara 10,5 sampai 71% dibandingkan dengan 5,3 sampai 45,4% pada populasi tanpa PAD.
Disamping korelasinya dengan nilai ABI yang rendah beberapa penelitian lain juga telah mengevaluasi hubungan antara nilai ABI yang tinggi, sebagai indikator kalsifikasi pembuluh darah, dengan faktor-faktor resiko tradisional kardiovaskular. Allison dan kawan-kawan membuktikan bahwa nilai ABI > 1,4 dihubungkan dengan kejadian stroke dan gagal jantung kongestif namun tidak dengan kejadian angina maupun infark miokard (Allison dkk, 2008).
2.5.5 Peranan ABI sebagai prediktor kejadian kardiovaskular
Walaupun ABI merupakan pengukuran yang menggambarkan derajat keparahan aterosklerosis pada ekstremitas bawah, namun dapat juga digunakan sebagai indikator aterosklerosis di bagian lain sistem pembuluh darah. Sehingga nilai ABI telah diinvestigasi menjadi salah satu alat prediktor pada beberapa kelompok studi di Eropa dan Amerika Utara. Hasil dari studi-studi ini telah menunjukkan bahwa nilai ABI yang rendah berkaitan erat dengan meningkatnya resiko infark miokard, stroke dan penyebab kematian kardiovaskular (Leng dkk, 1996; Van der Meer dkk, 2004 ; Resnick dkk, 2004) Disini terlihat bahwa nilai ABI yang rendah, sebagai indikator aterosklerosis, dapat mempertajam tingkat akurasi prediktor resiko bila dikombinasikan dengan sistem penilaian stratifikasi resiko yang telah ada.
Sebuah meta analisis yang membandingkan 16 populasi studi prospektif (cohort) menyimpulkan bahwa nilai ABI memberikan informasi tentang resiko kejadian kardiovaskular dan mortalitas terlebih lagi bila dikombinasikan dengan Framingham Risk Score (FRS). Nilai ABI ≤ 0,9 dikaitkan dengan peningkatan
Penderita dengan diagnosis penyakit kardiovaskular yang telah ditegakkan namun memiliki nilai ABI yang rendah, memiliki resiko kejadian kardiovaskular dan mortalitas yang lebih tinggi dibandingkan dengan kelompok dengan nilai ABI normal (Aboyans dkk, 2005; Agnelli dkk, 2006).
Pada studi HOPE ( Heart Outcomes Prevention Evaluation) yang melibatkan pasien dengan CAD, stroke dan DM tipe 2, ABI dengan nilai pada kisaran 0,6 sampai 0,9 dihubungkan pada resiko infark miokard (RR 1,4), dan kematian akibat penyakit kardiovaskular (RR 1,6) dibandingkan dengan kelompok nilai ABI normal (Albert dkk, 2009). Studi yang lain yaitu Cardiovascular Heart Study membuktikan bahwa pasien dengan nilai ABI ≤ 0,9 memiliki peningkatan
resiko kejadian gagal jantung kongestif ( RR 1,3) dan mortalitas akibat penyakit kardiovaskular (RR 1,5). Lebih lanjut pada pasien PAD, penurunan nilai ABI > 0,15 dihubungkan dengan peningkatan 2 kali lipat angka mortalitas (Criqui dkk, 2008).
Nilai ABI paska latihan juga memiliki nilai prediktor yang kuat, dimana pada pasien dengan nilai ABI normal saat istirahat namun dengan nilai ABI abnormal setelah latihan dikaitkan dengan peningkatan angka mortalitas ( Sheikh dkk, 2011).
2.6 Cara pengukuran ABI
2.6.1 Keadaan yang berkaitan dengan pengukuran ABI a) Kondisi pasien
Posisi tubuh dan kondisi lutut atau pinggang yang tertekuk ternyata mempengaruhi hasil pengukuran ABI. Penelitian yang dilakukan oleh Gornik dan kawan-kawan membuktikan bahwa tekanan pada lengan tidak berbeda pada saat pasien dalam keadaan berbaring atau duduk selama lengan berada pada posisi sejajar dengan jantung. Perbedaan posisi lebih mempengaruhi tekanan pada pergelangan kaki karena bila pasien berada pada posisi duduk maka tekanan di pergelangan kaki akan menjadi lebih tinggi karena posisi pergelangan kaki yang lebih rendah dari pada jantung. Nilai ABI pada posisi duduk rata-rata lebih tinggi 0,35 dibandingkan pada posisi berbaring.
pengaturan klinis pemeriksaan ABI. Walaupun setelah masa istirahat, pengukuran pada anggota gerak yang pertama cenderung memberikan tekanan sistolik yang lebih tinggi dibandingkan anggota gerak selanjutnya. Selain posisi pasien dan jeda istirahat, merokok juga mempengaruhi hasil pengukuran ABI, dimana bila pasien merokok 10 menit sebelum pemeriksaan dapat menurunkan nilai ABI dibandingkan bila nilai ABI diukur setelah 12 jam tidak merokok (Yataco dkk, 1998).
b) Ukuran manset
Penelitian tentang pengukuran tekanan darah di arteri brachialis menyoroti pentingnya ukuran manset yang memadai untuk mencegah ketidak-akuratan pemeriksaan. Namun informasi tentang ukuran manset yang tepat untuk pengukuran tekanan sistolik pada pergelangan kaki masih belum tersedia. Jika mengacu pada konsep yang sama dimana manset pada lengan juga digunakan pada pergelangan kaki, maka lebar dari manset harus setidaknya 40% dari lingkar pergelangan kaki (rata-rata berukuran 10-12 cm). Manset harus berada dalam keadaan bersih dan kering. Cara melilit manset ( spiral atau paralel ) juga mempengaruhi tekanan darah sistolik pergelangan kaki dimana cara melilit secara spiral memberikan hasil yang lebih rendah (Mundt dkk, 1995)
Meskipun pemeriksaan ABI merupakan metode yang bersifat non-invasif, aman dan dapat ditolerir oleh sebagian besar pasien, namun penekanan akibat manset yang dikembangkan harus dihentikan bila pasien merasa nyeri. Selain itu, pengembangan manset harus dihindari pada bekas luka graft karena berpotensi meningkatkan resiko trombosis pada graft.
2.6.2 Cara-cara pengukuran ABI ( Aboyans dkk, 2012 )
• Pasien tidak boleh merokok sekurang-kurangnya 2 jam sebelum pengukuran. • Pasien harus diistirahatkan setidaknya 5-10 menit dalam kondisi berbaring di
dalam ruangan yang nyaman dan temperatur yang cukup.
• Pemilihan ukuran manset mancakup minimal 40% dari diameter lingkar pergelangan kaki.
• Sebuah alat handheld Doppler 8-10 MHz digunakan dan pada probe Doppler diberikan gel sebagai sensor.
• Setelah alat Doppler diaktifkan, probe diletakkan pada daerah pulsasi dengan membentuk sudut kemiringan 45-600
• Manset dengan ukuran lebar 10-12 cm kemudian dikembangkan secara perlahan sampai 20 mmHg di atas batas aliran sinyal menghilang ( tidak terdengar lagi ) dan kemudian manset dikempeskan perlahan untuk mendeteksi tingkat tekanan dimana sinyal aliran muncul kembali.
terhadap permukaan kulit. Probe dapat digerakkan di sekitar area pulsasi sampai bunyi sinyal yang paling jelas terdengar.
• Deteksi aliran darah brachial selama pengukuran tekanan sistolik di lengan juga harus menggunakan alat Doppler.
• Sama halnya dengan pengukuran tekanan darah di lengan, manset harus membungkus pergelangan kaki. Batas bawah manset diletakkan 2 cm di atas malleolus medialis.
• Urutan yang sama dalam pengukuran tekanan darah sistolik pada tiap anggota gerak harus diberlakukan dengan urutan yang dianjurkan adalah lengan kanan, arteri tibialis posterior kanan, arteri dorsalis pedis kanan, arteri tibialis posterior kiri, arteri dorsalis pedis kiri dan lengan kiri.
• Pada akhir pemeriksaan, pengukuran tekanan darah sistolik di lengan kanan harus diulang kembali dan tekanan darah sistolik pada pengukuran pertama dan kedua diambil reratanya. Jika terdapat perbedaan hasil pengukuran tekanan darah sistolik di lengan kanan > 10 mmHg, maka hasil pengukuran yang kedua lah yang digunakan.
• Tekanan darah sistolik tertinggi dari kedua lengan digunakan sebagai pembagi ( denominator ) sedangkan tekanan darah sistolik tertinggi antara tibialis posterior dan dorsalis pedis tiap ekstremitas bawah digunakan sebagai pembilang ( numerator ).
• Ketika nilai ABI digunakan untuk alat diagnostic pada pasien dengan keluhan sangkaan PAD, maka nilai ABI harus dilaporkan secara terpisah pada tiap pergelangan kaki.
• Jika nilai ABI digunakan sebagai penanda prognostik kejadian dan mortalitas kardiovaskular, maka yang dipakai adalah nilai ABI terendah dari kedua pergelangan kaki.
• Nilai normal ABI berkisar pada 0,9 sampai 1,4 bila hasil pengukuran ABI berkisar ≤ 0,9 maka dapat dipertimbangkan sebagai penegakan diagnosis PAD.
• Pasien dengan nilai ABI ≤ 0,9 atau ≥ 1,4 harus dipertimbangkan memiliki resiko kejadian dan mortalitas kardiovaskular walaupun tanpa adanya keluhan dan gejala PAD serta faktor resiko kardiovaskular.
2.7 Kerangka Teori
Hipetensi, DM, Merokok, Hiperlipidemia
Disfungsi Endotel
Aterosklerosis
Koroner (SKA)
Penanda aterosklerosis sistemik pemeriksaan ABI
ABI normaL ABI abnormal
Kematian kardiovakular ↑
Kejadian kardiovaskular ↑ Complex interplay of inflammatory effects that involve celluler plaque component &
proinflammatory mediators
Plaque destabilization / plaque rupture
2.8 Kerangka konseptual
Sindroma Koroner Akut ( IMA-STE, IMA-NSTE, APTS )
Pemeriksaan ABI
ABI abnormal Variabel
Independen : ABI
Angiografi koroner
One Vessel disease Multivessel Disease
Variabel Konfounding : Hipertensi, DM, Merokok,
EF, Hiperkolesterolemia, Trop T
Variabel dependen:
- Kematian
- Rawatan ulang RS akibat
gagal jantung
- Reinfark